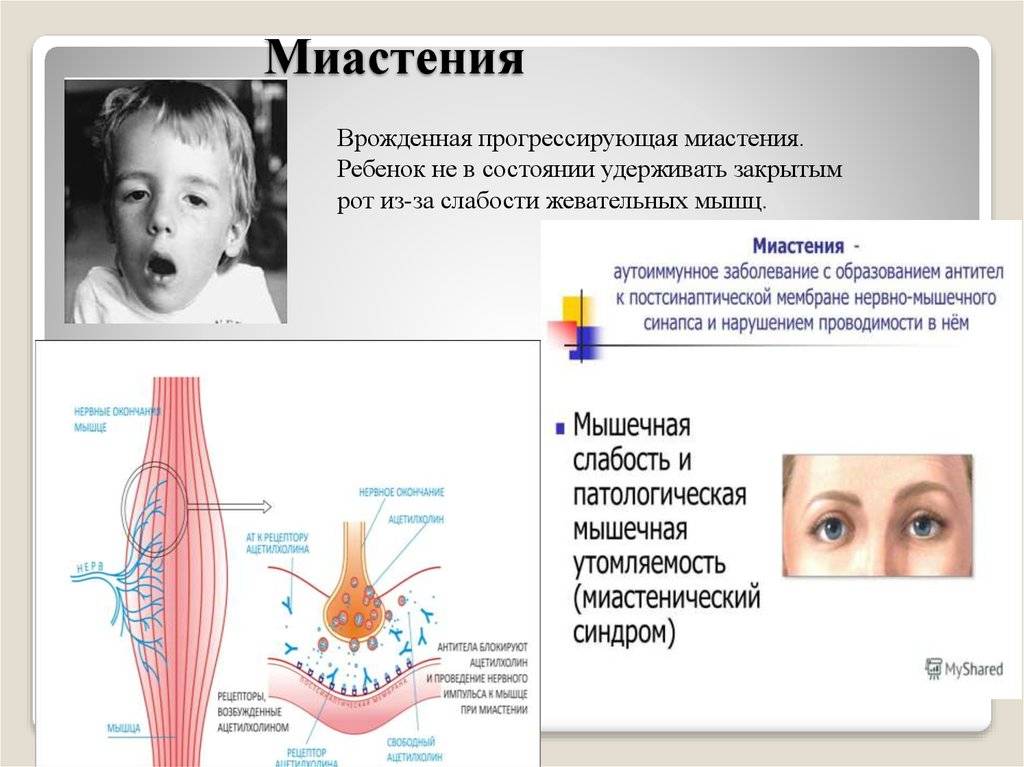
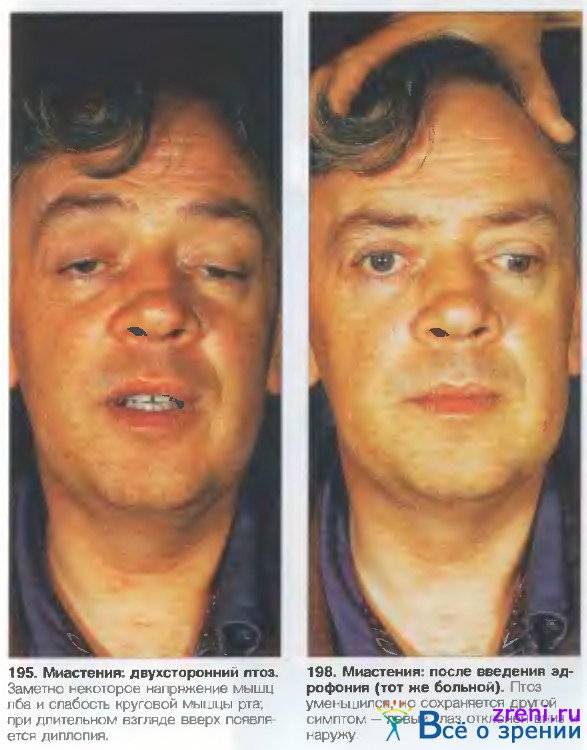
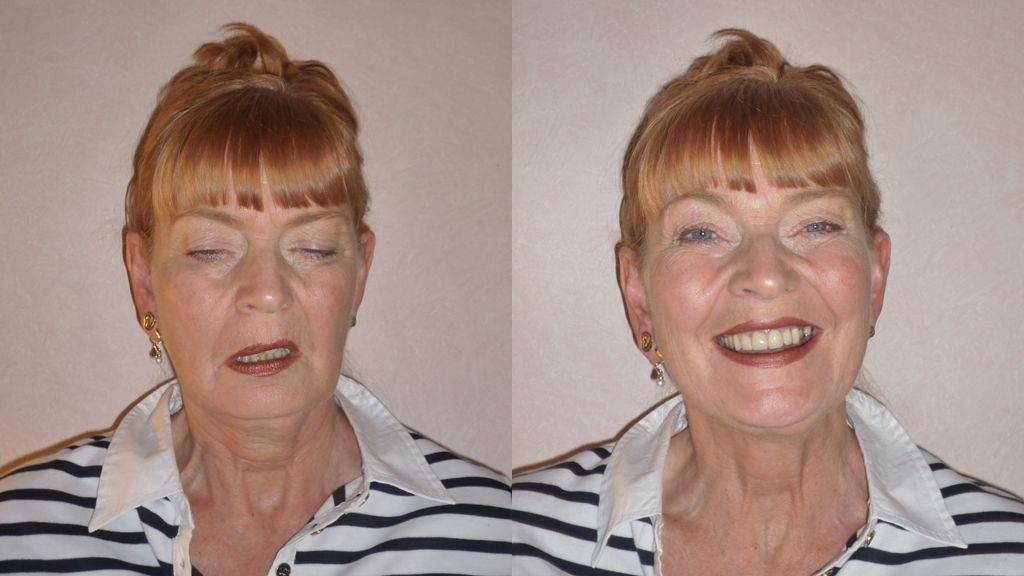
Что такое миастения, причины и основные симптомы
Миастения Гравис (определение используется в российской медицинской терминологии) — это нервно-мышечное заболевание аутоиммунного типа, проявляющееся при совершении обыденных действий: ведении разговора, потреблении пищи и так далее. То есть, причины возникновения симптомов расстройства обусловлены любой, даже незначительной нагрузкой, которую испытывает организм человека.
Организм атакует здоровые клетки, что провоцирует нарушение акта глотания, слабость дыхательных путей и иные расстройства.
Причины
Точные причины миастении пока не установлены. Считается, что заболевание может быть обусловлено генетической предрасположенностью. Но это предположение не получило официального подтверждения.
В зависимости от причинного фактора выделяют две формы патологии:
- врожденная;
- приобретенная.
Врожденный миастенический синдром развивается из-за мутации генов, вследствие чего синапсы нервно-мышечной системы функционируют аномально. Этот тип нарушений диагностируется редко.
Приобретенная форма легче поддается лечению. Чаще этот тип нарушений развивается на фоне опухолей или разрастания тканей (гиперплазия) вилочковой железы (центральный орган иммунной системы). Реже синдром возникает под воздействием следующих факторов:
- дерматомиозит;
- склеродермия;
- летаргический энцефалит;
- тиреотоксикоз;
- опухоли органов половой системы, легких, печени.
Последнее объясняет, почему миастения чаще диагностируется у женщин, чем у мужчин (примерное соотношение составляет 2:1). В группу риска развития синдрома входят люди в возрасте 20-40 лет.
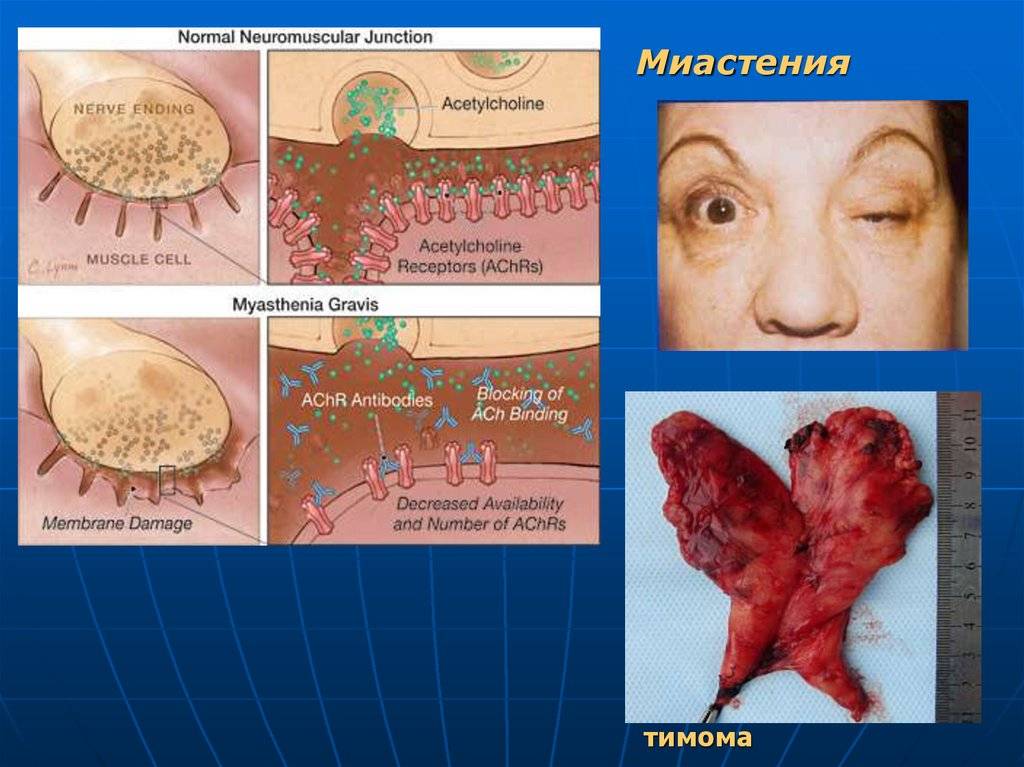
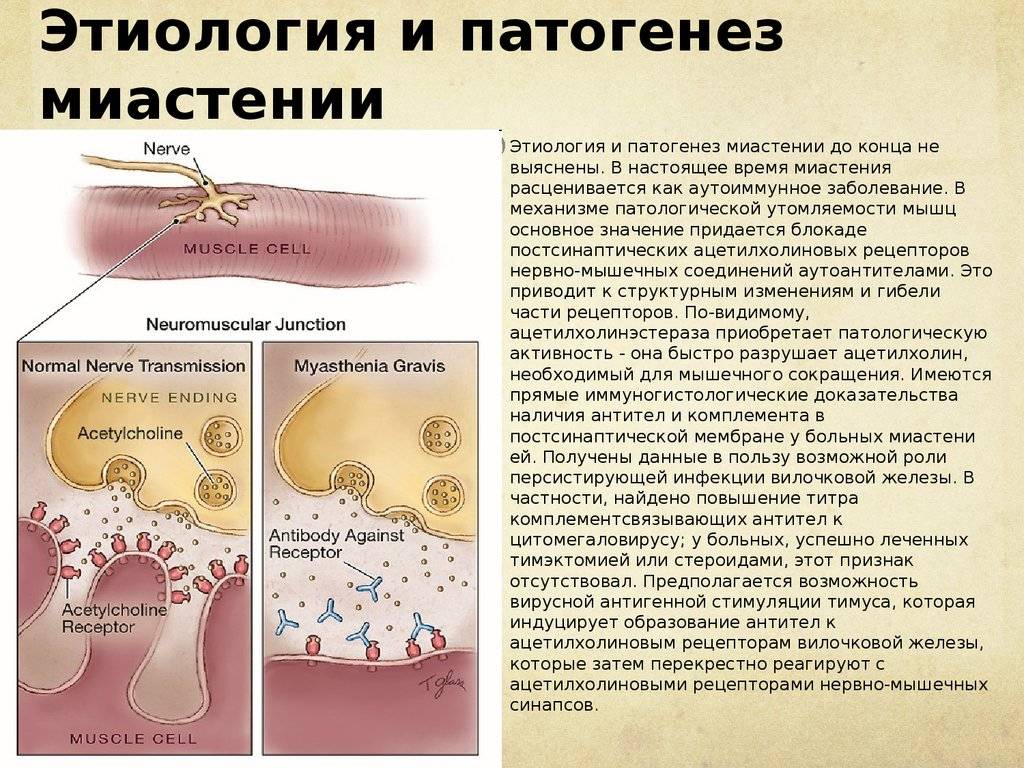
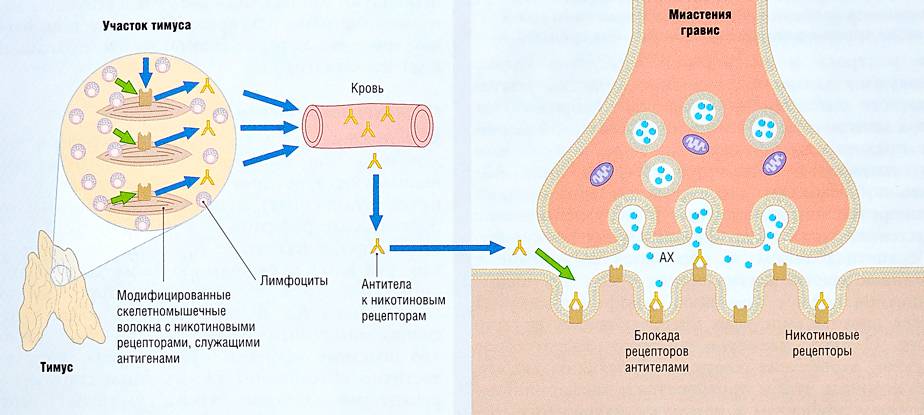
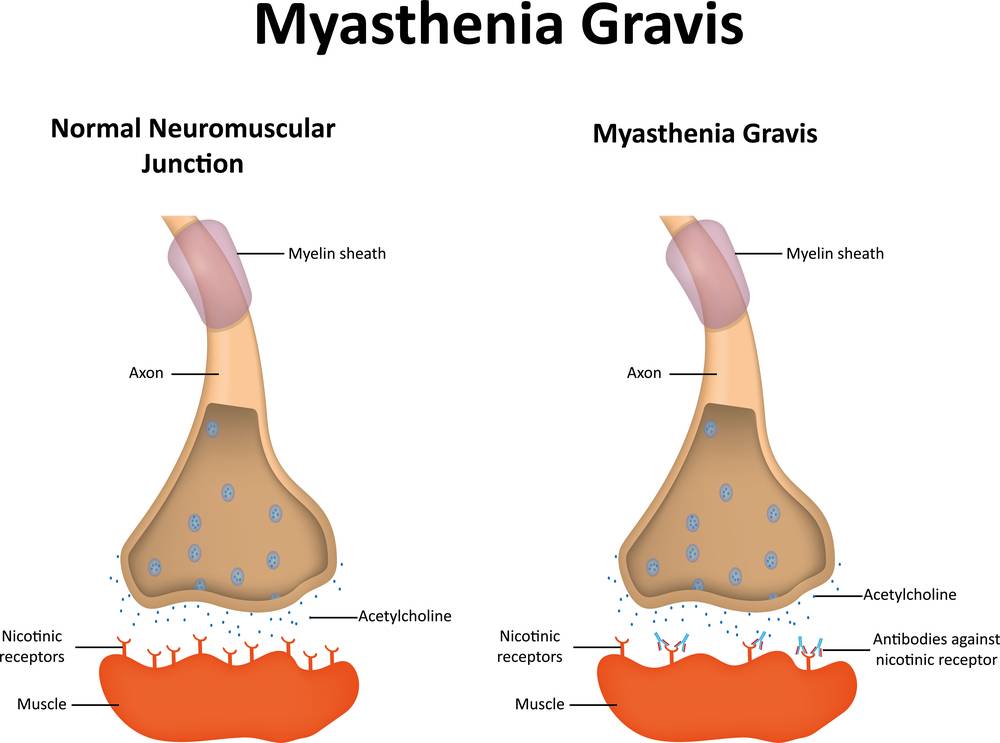
Для понимания процессов, происходящих при миастеническом синдроме, следует обратиться к схематичному строению нервной системы. Каждый нейрон состоит из мембраны, внутрь которой проникают медиаторы, или специфические вещества. Медиаторы отвечают за передачу импульсов, которые генерируют клетки нервной системы. Мышечные ткани имеют рецепторы, связывающие медиатор ацетилхолин. Из-за нарушения данного процесса затрудняется передача импульсов от нервной системы к мышечной. А ответственность за то, что рецепторы перестают связывать ацетилхолин, несут клетки иммунитета.
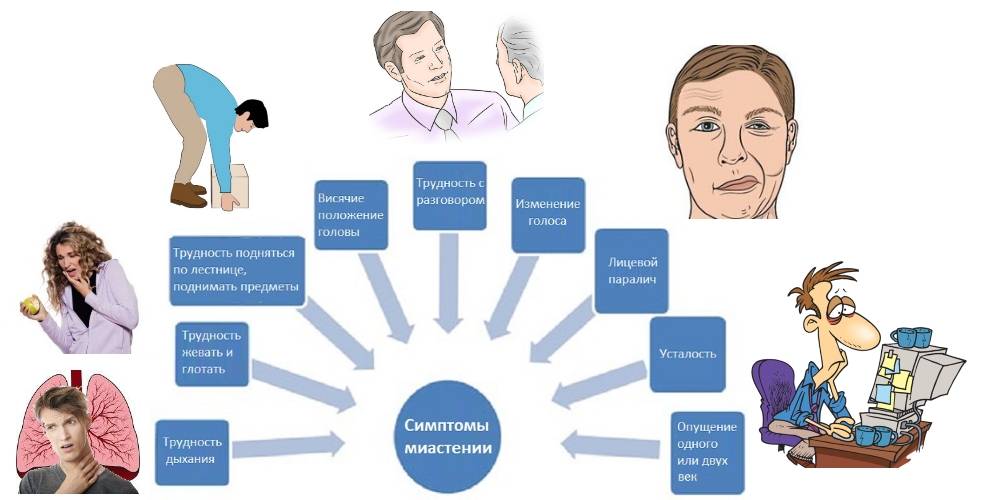
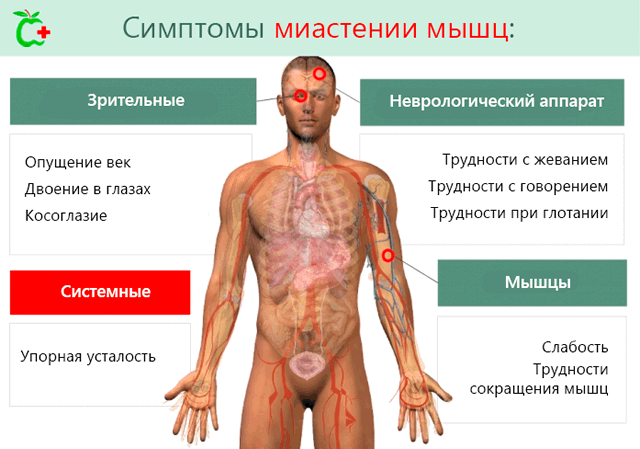
Симптомы заболевания
Вне зависимости от формы миастении симптомы проявляются в виде:
- мышечная слабость;
- повышенная (чрезмерная) утомляемость.
Изначально симптомы миастенического синдрома возникают редко. Мышечная слабость спадает после непродолжительного отдыха. Однако по мере прогрессирования заболевания интенсивность симптомов усиливается. Причем слабость наступает резко, а для восстановления организма требуется существенно больше времени.
Однако на начальном этапе развития расстройства интенсивность симптоматики меняется в течение суток. Поэтому нередко синдром классифицируют как один из признаков истерии, в связи с чем проводят неадекватное лечение. Дифференцировать миастению можно по отсутствию признаков, характерных для указанного неврологического расстройства:
- вегетативного нарушения;
- снижения чувствительности в проблемной зоне.
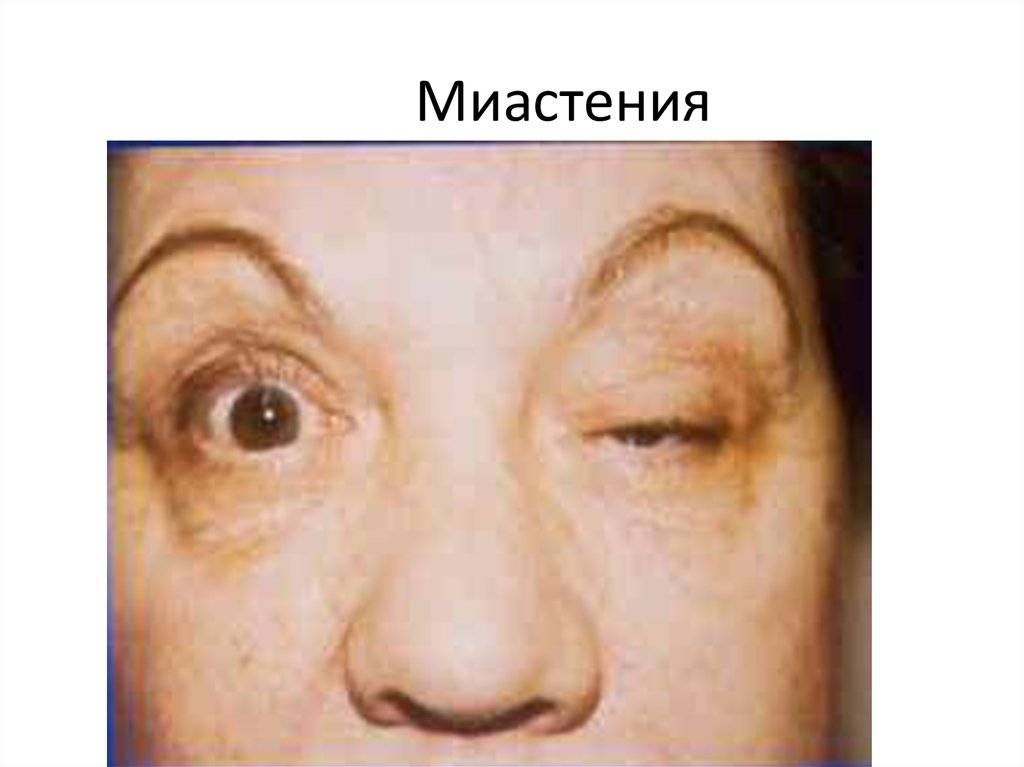
В частности, мышечная усталость одновременно наблюдается, например, в правой и левой руке. Единственным исключением из этого правила считается опущение одного века, что происходит при поражении лицевой части головы.
При миастении никогда не возникают следующие симптомы (при условии отсутствия сопутствующих патологий):
- головные боли;
- онемение конечностей;
- головокружение;
- нарушение мочеиспускания;
- мышечные боли.
Развитие миастении не затрагивает мышечные волокна, пролегающие в кистях рук и ступнях. То есть, двигательная активность конечностей сохраняется на прежнем уровне.
Симптомы миастении
 Мышечная слабость при миастении постепенно прогрессирует и нередко приводит к инвалидности.
Мышечная слабость при миастении постепенно прогрессирует и нередко приводит к инвалидности.
Основу клинических проявлений миастении составляет синдром патологической мышечной утомляемости. Различают 2 формы миастении:
- генерализованную;
- глазную.
При генерализованной форме поражается мускулатура всего организма, при глазной – непосредственно области глаз.
В определенный момент жизни человек, страдающий генерализованной миастенией, но еще даже не подозревающий, что болен, отмечает у себя новое ощущение – слабость мышц. Сначала эта слабость возникает только после тяжелого физического труда, при продолжительных движениях, особенно в вечернее время. Постепенно мышечная слабость прогрессирует и объем физической нагрузки, которую может выполнить больной, становится все меньше. Поражается поперечнополосатая мускулатура всего тела – шеи, туловища, конечностей, мимические мышцы. В результате больной ощущает распространенную слабость в мышцах, а в тяжелых случаях и затруднения дыхания. Вследствие слабости сфинктеров (они тоже представлены поперечнополосатыми мышцами) развивается недержание мочи и кала. В конце концов, больной теряет способность к самообслуживанию.
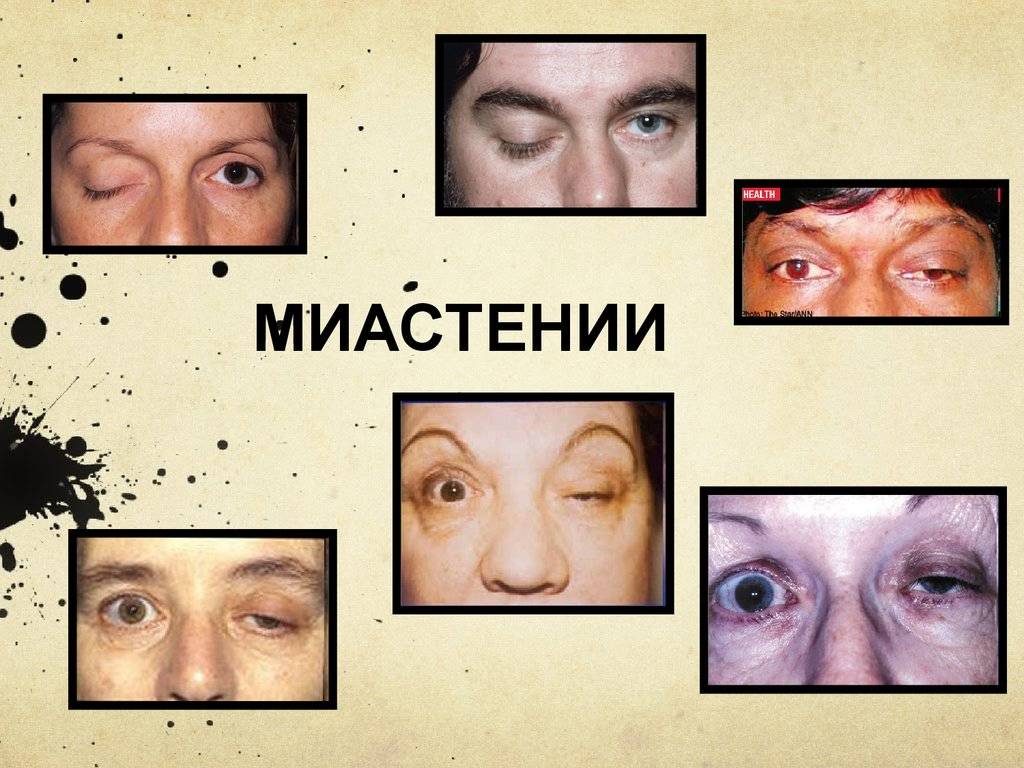
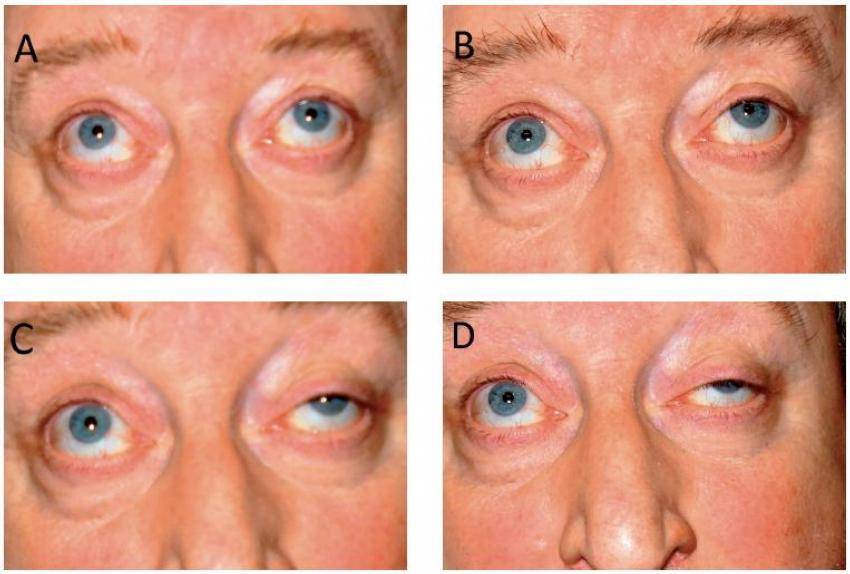
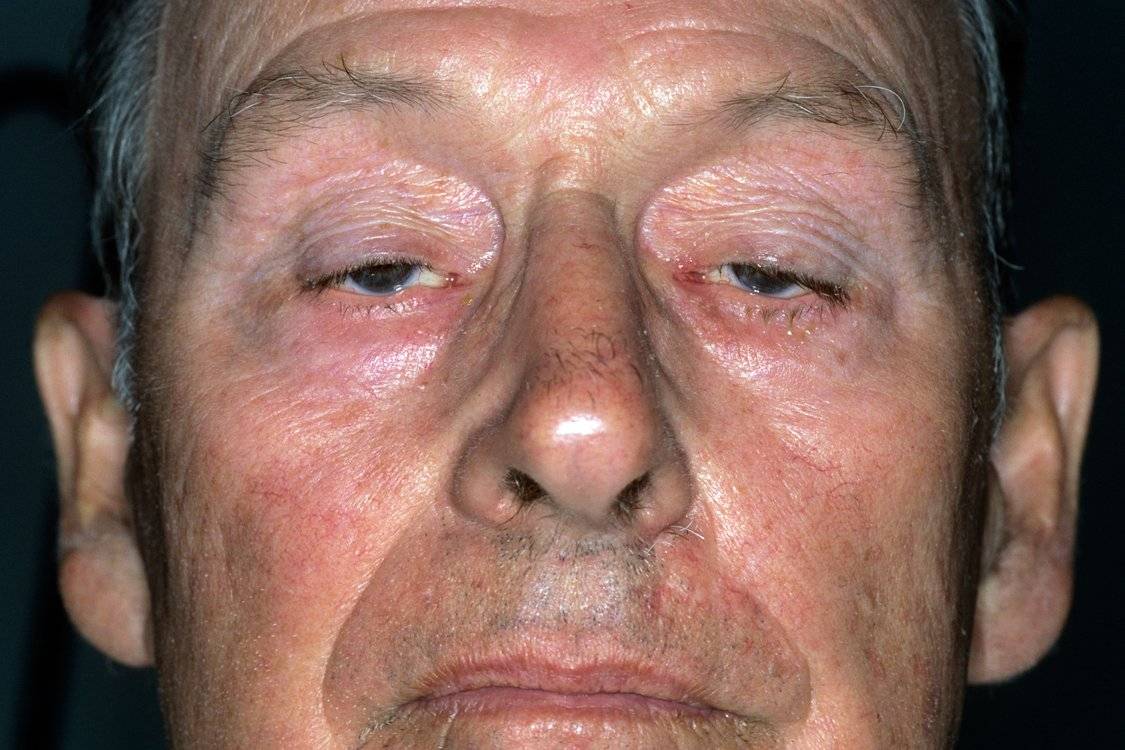
Глазная форма миастении характеризуется поражением глазодвигательных мышц: они слабеют, что проявляется двоением в глазах, косоглазием, опущением века (птозом) с одной или обеих сторон. В ряде случаев в процесс вовлекаются лицевые и жевательные мышцы, в результате чего у больного возникают сложности с приемом пищи и выражением эмоций на лице (ему сложно хмуриться, улыбнуться и так далее). Затруднения возникают также в отношении глотания и речи (заметны после долгого разговора) – голос приобретает носовой, «гундосый» оттенок, речь становится более медленной, нечеткой.
Все вышеописанные симптомы миастении присутствуют не постоянно, они динамичны. Более выражены они после или на фоне общей физической нагрузки, при фиксации взгляда на чем-либо, во время чтения, то есть тогда, когда поперечнополосатая мускулатура той или иной части тела или того или иного органа максимально напряжена.
Миастения – заболевание хроническое, неуклонно прогрессирующее. Иногда она протекает в виде миастенических эпизодов (когда в основном болезнь находится в состоянии ремиссии, но время от времени возникают обострения с типичной симптоматикой – как правило, это характерно для глазной формы миастении), а иногда – как миастеническое состояние (проявления болезни длительно сохраняются, а ремиссии – редкие и кратковременные).
При тяжелой форме генерализованной миастении у больного периодически возникают состояния, называемые миастеническими кризами. Такой криз представляет собой внезапно возникающий приступ резкой слабости, локализованный в области дыхательных мышц и мышц глотки. В результате этой слабости развиваются расстройства дыхания: оно учащается, становится шумным, свистящим; возникает тахикардия (учащенное сердцебиение), слюнотечение. Миастенические кризы несут прямую угрозу жизни больного и требуют неотложной медицинской помощи.
Миастения – это грозное заболевание, которое при отсутствии лечения приводит к инвалидности больного
Важно как можно раньше, при появлении первых симптомов болезни, обратиться за помощью к врачу: он назначит обследование в необходимом объеме и в случае подтверждения диагноза назначит соответствующее лечение. О том, какими методами диагностируется миастения и каковы принципы ее лечения, мы поговорим в одноименной статье
Первый канал, передача «Жить здорово» с Еленой Малышевой на тему «Миастения. Как преодолеть мышечную слабость»
Обучающий фильм на тему «Миастения»
Диагностические мероприятия

Патология проста в диагностике, но для постановки правильного диагноза необходим некоторый опыт. Диагноз генерализованная миастения может быть поставлен даже лицом, далеким от медицины.
У врача могут появиться мысли о подобном диагнозе еще во время первичного приема, а объективное обследование лишь подтвердит диагноз. Типичными жалобами являются слабость в мышцах, их высокая утомляемость, трудность при жевании, дыхании и глотании, нарушение контроля движения век и т.п. Лечение направлено не только на удаление симптомов, но и на тотальное выздоровление пациента.
После постановки первичного диагноза проводится целый ряд дополнительных обследований, которые направлены на подтверждение принятого решения:
- Проба на утомление;
- Проба на подверженность фармакологическому воздействию;
- Выявление антител к ацетил холиновым рецепторным комплексам;
- Проведение электромиографии;
- КТ или МРТ средостения;
Миастения при беременности – опасное состояние, которое может привести к преждевременному прерыванию беременности. Если у женщины появились признаки болезни, то в кратчайшие сроки обязательна консультация невропатолога для скорейшего назначения лечения.
Методы обследования пациентов
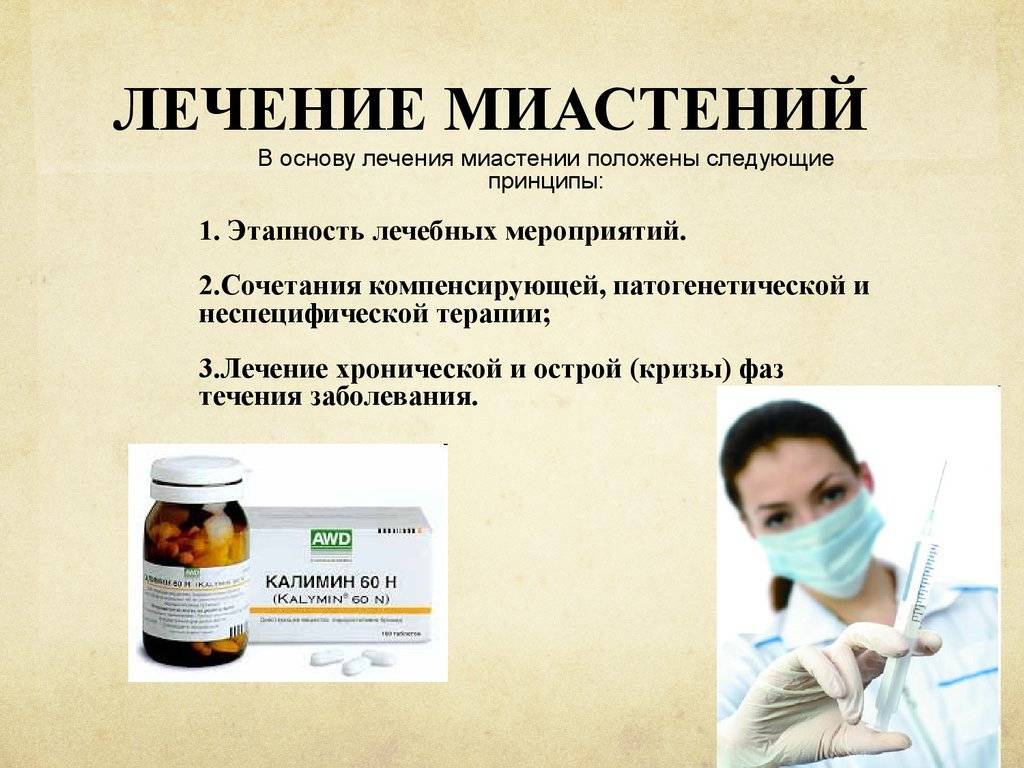
Лечение миастении направлено на восстановление концентрации ацетилхолина в организме. Для достижения этого результата назначаются лекарства, которые угнетают процессы, отвечающие за разрушение медиатора.
Прием антихолинэстеразных препаратов при миастении составляет основу лечения. Дозировку и тип лекарства определяет врач. Лечение необходимо проводить при непосредственном участии специалиста. Для полного восстановления организма потребуется несколько лет регулярного применения антихолинэстеразных препаратов.
Чтобы усилить действия этих лекарств, используются медикаменты, в состав которых входят соли кальция. Препараты также подбираются в зависимости от формы расстройства. При выраженной бульбарной миастении показано сочетание «Оксазила» и «Прозерина».
Терапия заболевания предусматривает также прием:
- цитостатиков;
- антилимфоцитарного и антиимунного глобулина.
При болях в животе, дисфункции кишечника и фибриллярных подергиваниях мышц показан «Атропин» в виде раствора для инъекций или капель. Этот препарат применяется, если лечение спровоцировало холинергический криз (передозировка антихолинэстеразными лекарствами).
Важно при выраженной дисфункции дыхательных путей регулярно отсасывать слизь и бронхиальный секрет. В случае активного прогрессирования миастенического синдрома, показано хирургическое удаление вилочковой железы
Если у пациентов диагностируется тимома, то за 2-3 года до операции данная часть иммунной системы подвергается рентгеновскому облучению
В случае активного прогрессирования миастенического синдрома, показано хирургическое удаление вилочковой железы. Если у пациентов диагностируется тимома, то за 2-3 года до операции данная часть иммунной системы подвергается рентгеновскому облучению.
Заниматься лечением миастении народными средствами крайне не рекомендуется. Эти лекарства не способны устранить патологию. Единственное, что может обеспечить лечение народными средствами — купировать некоторые симптомы миастенического синдрома, что достигается за счет коррекции питания.
Лечение миастении проводится после постановки диагноза. Понадобятся следующие исследования:
- электромиография;
- фармакологический тест с Прозерином;
- электронейрография;
- электроэнцефалография;
- МРТ или КТ головного мозга;
- анализ крови на специфические антитела.
Обязательно проводится прозериновая проба. Пациенту делается инфекция препарата из группы антихолинэстеразных лекарств. Предварительно врач определяет мышечную силу. Введение препарата повышает количество ацетилхолина и улучшает передачу нервного импульса. После инъекции сила мышц увеличивается. Декремент-тест позволяет исключить другую патологию.
Общие лабораторные анализы при подозрении на миастению не представляют большой ценности. Основным методом диагностики заболевания является электронейромиография. Она выявляет миастеническую реакцию.
Дополнительно при мышечной слабости могут потребоваться электрокардиография, УЗИ и рентгенография.
Симптоматика

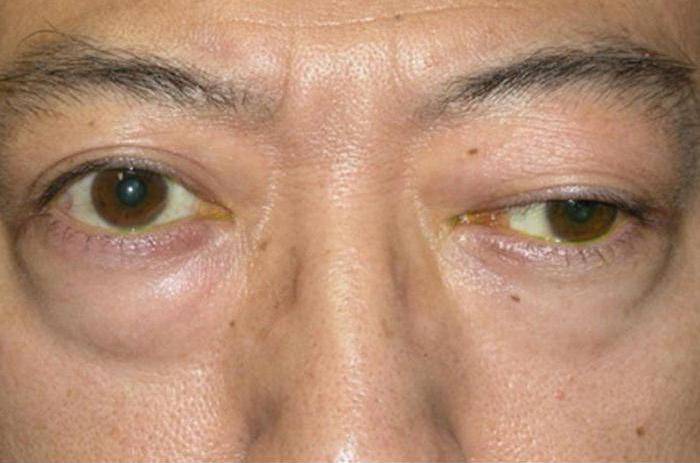
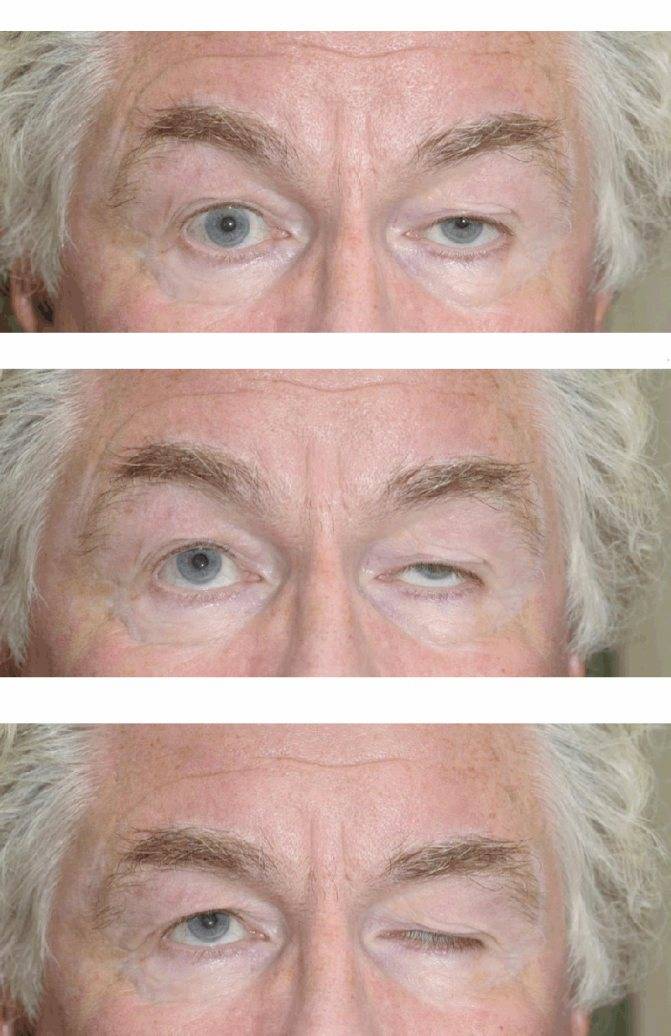
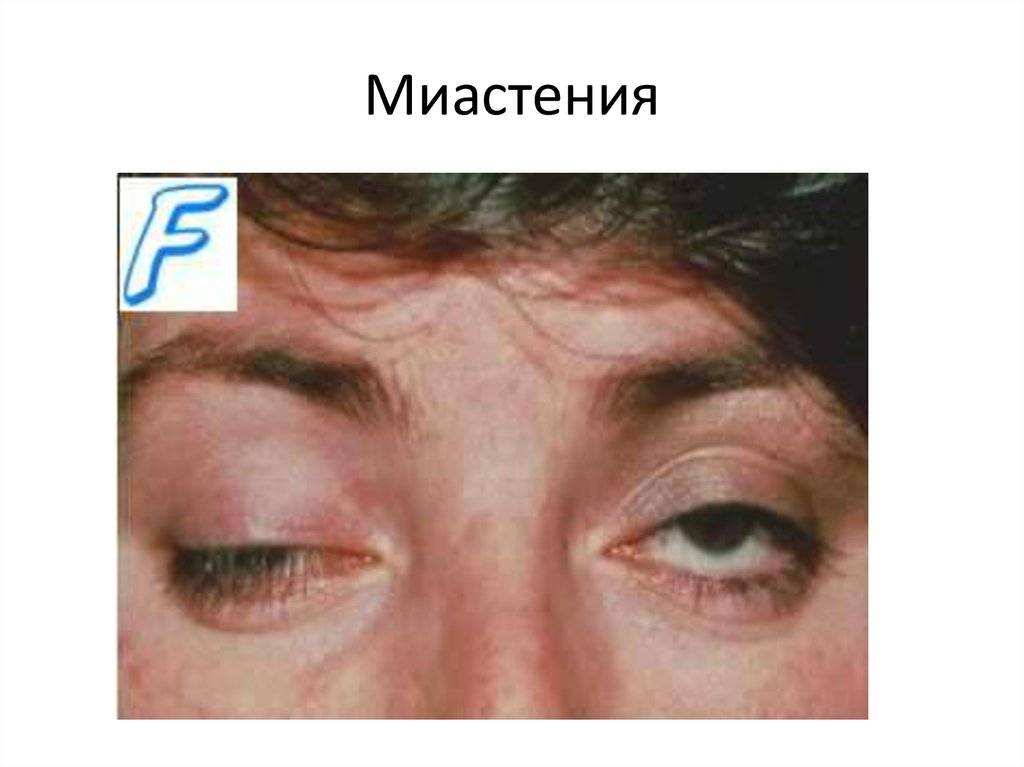
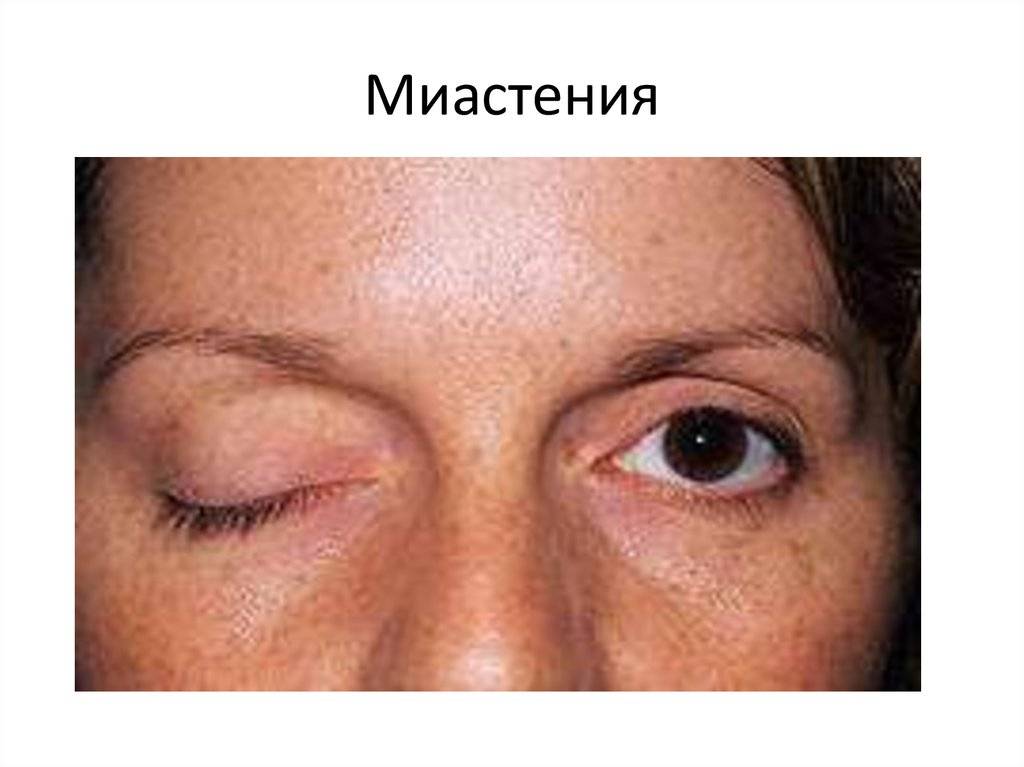
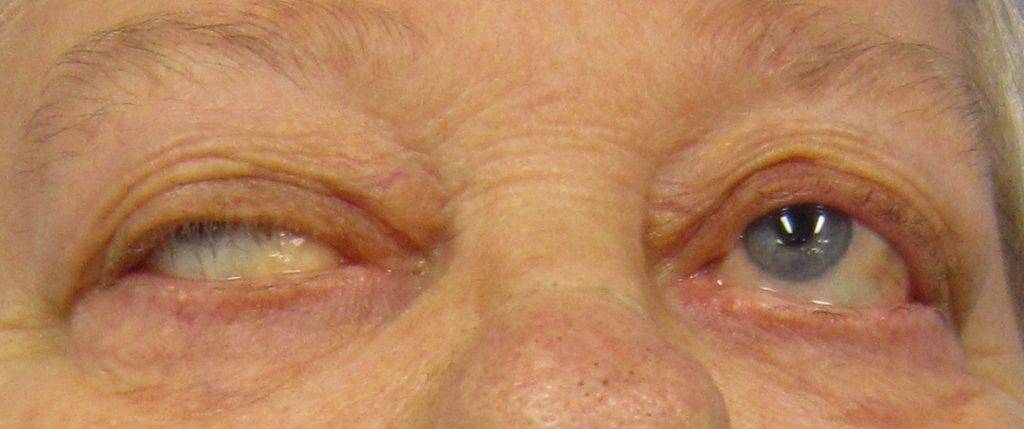
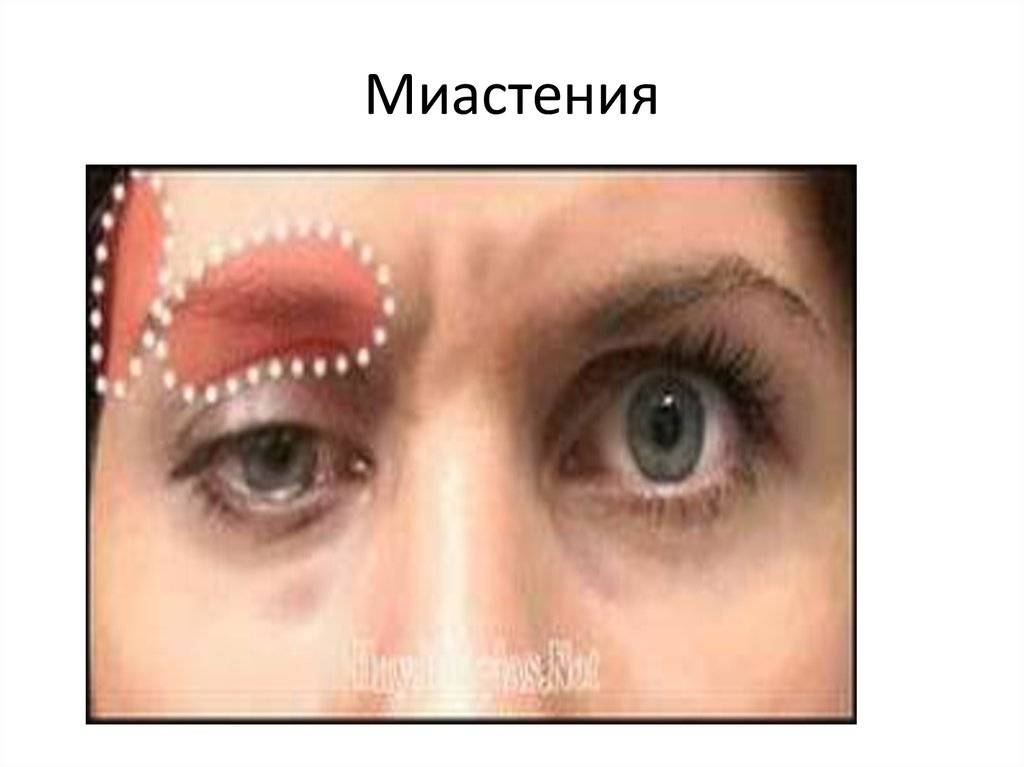
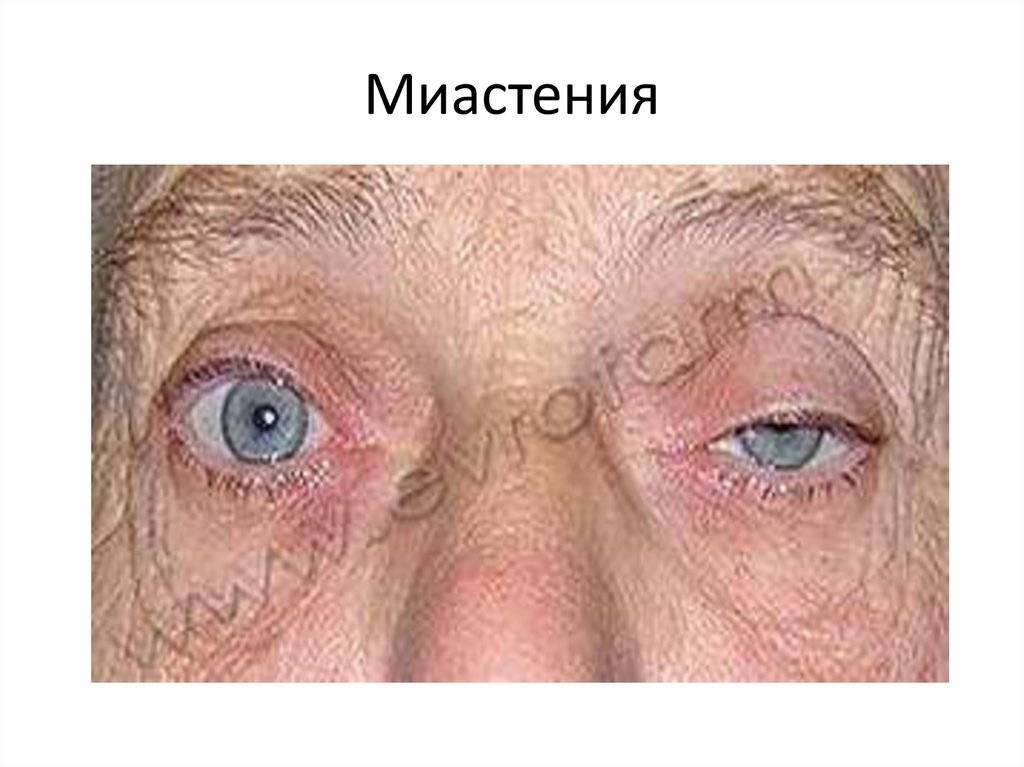
- Глазная форма патологии характеризуется поражением глазодвигательной мышцы, круговой мышцы глаза и мышцы, поднимающей верхнее веко. У больных при этом двоится в глазах, возникают сложности с фокусировкой взгляда и движением глазных яблок, развивается косоглазие, становится невозможно перевести взгляд с дальнего предмета на ближний. Односторонний птоз — патогномоничный симптом миастении. Веко сильно опускается к вечеру. Утром птоз может быть незаметным.
- При поражении мышц, отвечающих за речь, возникают трудности со звукопроизношением. У больных изменяется голос. Он становится глухим и гнусавым, осипшим и охрипшим, как бы «затухает» при разговоре, становясь совсем беззвучным. У окружающих появляется ощущение, что человек говорит, зажав нос. Сам процесс общения становится очень тяжелым для больного. Даже короткая беседа быстро утомляет его. Чтобы восстановиться полностью, им требуется несколько часов. Эту форму называют бульбарной.
- Слабость жевательных мышц нарушает процесс приема пищи. Особенно это касается пережевывания твердых продуктов питания. К ранним симптомам патологии относится нарушение глотания и отказ от еды. Больные обычно едят во время максимального действия лекарственных препаратов. В утренние часы их самочувствие намного лучше, чем в вечерние, поэтому прием пищи у них запланирован на утро.
- При вовлечении в процесс мышечных волокон глотки состояние больных максимально ухудшается. Даже прием жидкой пищи затрудняется. Больные поперхиваются, когда пьют воду. Жидкость попадает в респираторный тракт, что может привести к аспирации.
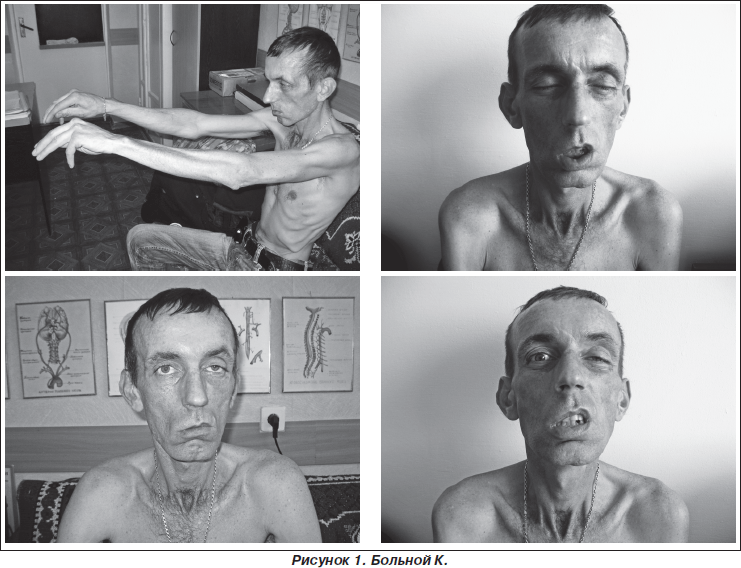
- Генерализованная форма является самой опасной и характеризуется вовлечением в процесс мышц туловища и конечностей. У больных возникает слабость мышц глаз, шеи, рук и ног. Они с трудом удерживают голову. При поражении мимических мышц лицо приобретает характерные черты: появляется своеобразная поперечная улыбка, на лбу – глубокие морщины. Больным довольно сложно выразить свои эмоции: они с трудом хмурятся и улыбаются. Пациенты тяжело поднимаются по лестнице и удерживают предметы, быстро утомляются при расчесывании и обычной ходьбе, не могут поднять руки вверх или встать со стула. Появляется шаркающая походка. Постепенно больные теряют способность к самообслуживанию. При распространении процесса на дыхательную мускулатуру ситуация значительно ухудшается. При отсутствии своевременной и адекватной медицинской помощи развивается острая гипоксия, наступает смерть.
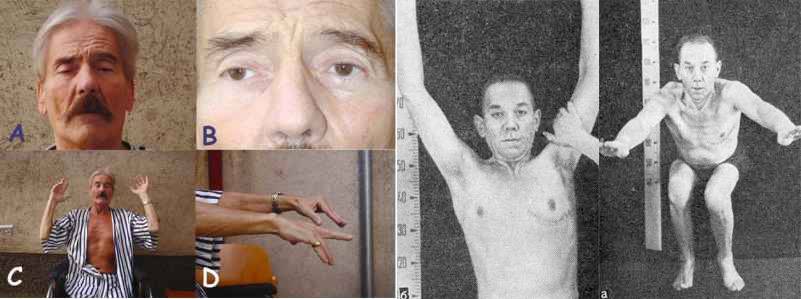
Миастения имеет прогрессирующее или хроническое течение с периодами ремиссии и обострения. Обострения возникают эпизодически, бывают длительными или кратковременными.
Особые формы миастении:
- Миастенический эпизод отличается быстрым и полным исчезновением симптомов без каких-либо остаточных явлений.
- При развитии миастенического состояния обострение длится долго и проявляется всеми симптомами, которые обычно не прогрессируют. При этом ремиссии короткие и редкие.
- Под воздействием эндогенных или экзогенных причинных факторов заболевание прогрессирует, а степень и тяжесть симптомов нарастает. Так возникает миастенический криз. Больные жалуются на двоение в глазах, приступообразно возникающую мышечную слабость, изменение голоса, трудности с дыханием и глотанием, гиперсаливацию и тахикардию. При этом лицо багровеет, давление достигает 200 мм рт. ст., дыхание становится шумным и свистящим. Уставшие мышцы полностью перестают слушаться. В итоге может наступить полный паралич без потери чувствительности. Пациенты теряют сознание, дыхание останавливается. В отличие от паралича при миастении функции мышц восстанавливаются после отдыха. Спустя пару часов признаки синдрома начинают нарастать вновь.
Симптомы
Симптомы имеют разнообразную выраженность, локализацию, однако их можно охарактеризовать одним словосочетанием – мышечная слабость. В зависимости от локализации процесса и выраженности проявлений выделяют несколько форм миастении:
- Глазная форма.
- Бульбарная форма.
- Генерализованная форма (миастения гравис, болезнь Эрба-Гольдфлама).
- Злокачественная молниеносная миастения.
- Миастенический криз.
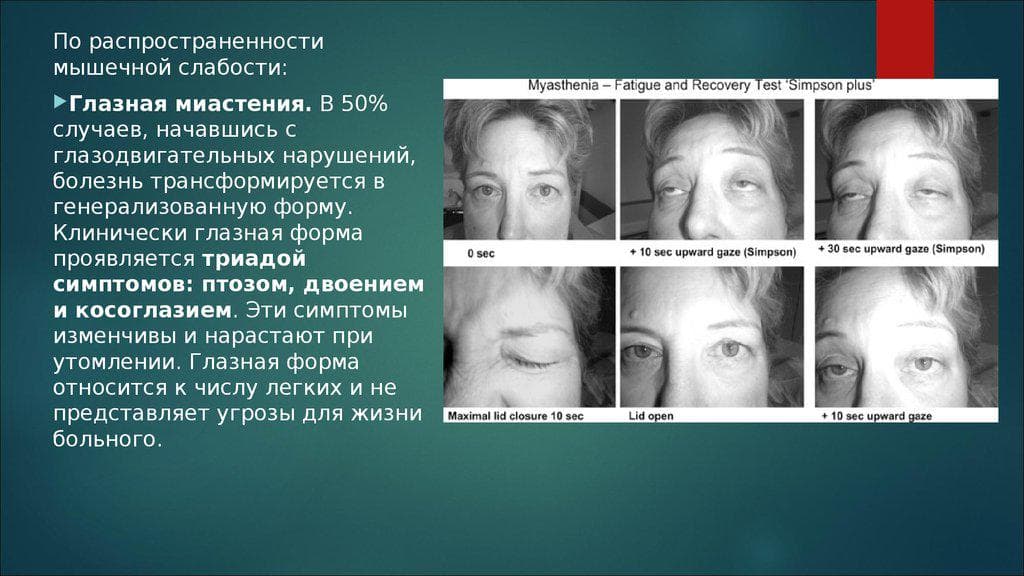
Глазная миастения проявляется, прежде всего, развитием слабости века, часто с одной стороны или неравномерно с двух сторон. При этом в начале заболевания веко опускается ближе к вечеру, после зрительной нагрузки. Нередко отмечаются двоение в глазах и иные преходящие нарушения зрения. Если за два года с момента дебюта заболевания процесс не перешел на другие анатомические зоны, то дальнейшая генерализация становится маловероятной. Локализованная миастения (глазная форма) не опасна для жизни.
Бульбарная форма миастении характеризуется развитием слабости мышц мягкого неба, языка, глотки. Больной страдает от нарушений речи, нарушения акта глотания. При этом изменения динамично меняются в течение суток, при различной нагрузке, что отличает данную форму заболевания от истинного бульбарного синдрома.
Генерализованная форма представляет собой распространенную слабость мышц. Начинается все, как правило, с мышц шеи, больному человеку становится трудно удерживать голову, постепенно заболевание переходит на другие группы мышц, начинает проявляться парез мышц конечностей. У больного нарушается походка, искажается мимика. Отмечается заметное улучшение состояние утром, после дневного сна, после длительного отдыха. Малейшие физические нагрузки порой приводят к выраженной слабости.
Злокачественный тип течения болезни имеется лишь при наличии опухоли тимуса, нередко злокачественной. Заболевание дебютирует с возраста около 50 лет и в течение короткого срока (месяцы, а порой даже недели), приводит к полной инвалидизации. На крайних стадиях затрагивается скелетная дыхательная мускулатура с вероятности развития жизнеугрожающих состояний.
Миастенический криз – особое проявление генерализованной формы данной патологии. Точных причин криза не выявлено, развивается он чаще на фоне менструации, психоэмоционального перенапряжения, лихорадки или других причин. Недостаточная дозировка лекарственных средств в терапии заболевания также может привести к развитию осложнения. При кризе развивается резко выраженная слабость всех мышц, включая дыхательные. Продолжительность криза очень широко варьирует и может протекать как несколько десятков минут-часы, так и недели, а в отдельных случаях и месяцы.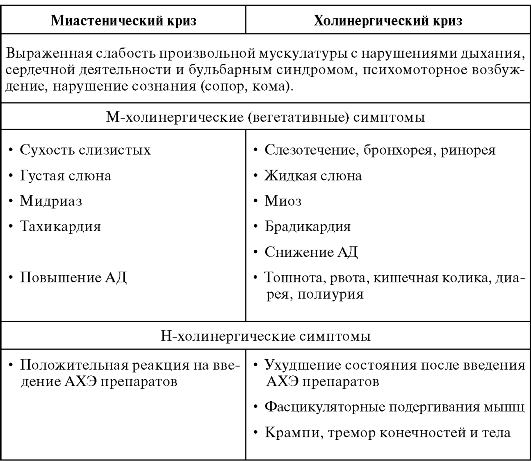 Отличие миастенического криза от холинергического.
Отличие миастенического криза от холинергического.
Диагностика миастении
Врач заподозрит наличие у пациента миастении уже на этапе общения с ним и объективного обследования. Типичные жалобы (мышечная слабость и утомляемость мышц, особенно после физической нагрузки и в вечерние часы; опущение века, двоение в глазах, затруднения глотания, жевания, дыхания), данные наследственного анамнеза (миастенией страдал кто-то из кровных родственников пациента) и объективного обследования (косоглазие, живые сухожильные и периостальные рефлексы на фоне мышечной слабости) натолкнут специалиста на мысли именно об этом заболевании. Определившись с предварительным диагнозом с целью его подтверждения или опровержения, больному будут назначены дополнительные обследования в следующем объеме:
- пробы на утомляемость;
- фармакологические пробы;
- определение наличия антител к ацетилхолиновым рецепторам;
- электромиография;
- компьютерная или магнитно-резонансная томография органов средостения.
Пробы на утомляемость мышц
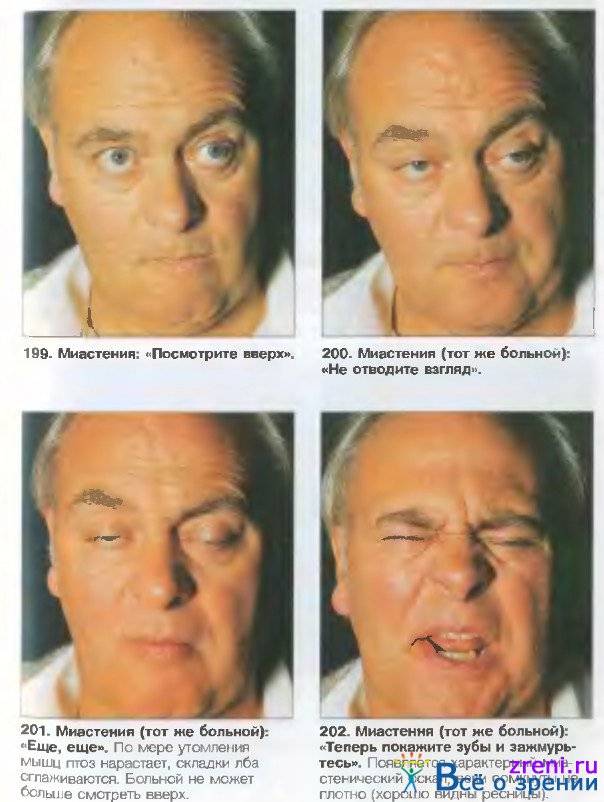
Чтобы определить степень утомляемости той или иной группы мышц, на них следует дать нагрузку. Неоднократное сжимание-разжимание кистей вызовет слабость мускулатуры предплечья и более выраженное опущение века. Ходьба на носках или пятках, глубокие приседания помогут выявить слабость мышц нижних конечностей. При подъеме головы на 60 секунд из положения лежа на спине обнаружится патологическая слабость мышц шеи. С целью диагностики появления или нарастания птоза (опущения века) больной в течение половины минуты смотрит в одну точку – в сторону или вверх. Таким образом напрягаются глазодвигательные мышцы и развивается их слабость
В процессе беседы пациента с врачом последний обратит внимание на нарушение речи и носовой оттенок голоса своего собеседника
Фармакологические пробы
 Суть такой пробы заключается в том, что пациенту вводят препарат, который должен улучшать нервно-мышечную проводимость, после чего смотрят на динамику симптомов заболевания. Если она положительная – то есть симптомы миастении регрессируют — диагноз считают подтвержденным и окончательным. Как правило, для диагностики миастении пациенту подкожно вводят раствор прозерина 0.05% или калимина 0.05%. Симптомы болезни существенно уменьшаются или и вовсе уходят через 30-60 минут после инъекции, а через 2-3 часа возвращаются снова.
Суть такой пробы заключается в том, что пациенту вводят препарат, который должен улучшать нервно-мышечную проводимость, после чего смотрят на динамику симптомов заболевания. Если она положительная – то есть симптомы миастении регрессируют — диагноз считают подтвержденным и окончательным. Как правило, для диагностики миастении пациенту подкожно вводят раствор прозерина 0.05% или калимина 0.05%. Симптомы болезни существенно уменьшаются или и вовсе уходят через 30-60 минут после инъекции, а через 2-3 часа возвращаются снова.
Определение антител к ацетилхолиновым рецепторам
Как нам стало известно из первой части статьи, миастения – аутоиммунное заболевание, при котором организм синтезирует антитела к ацетилхолиновым рецепторам постсинаптической мембраны. У 9 из 10 больных генерализованной миастенией такие антитела обнаруживаются, кроме того, у трети больных выявляются антитела к поперечнополосатым мышцам. В случае, если миастения сочетается с опухолью вилочковой железы, антитела к поперечнополосатой мускулатуре определяются у 8-9 больных из 10. Даже если антитела к рецепторам постсинаптической мембраны выявить не удалось, но обнаружены антитела к поперечнополосатым мышцам, диагноз миастении считают достоверным.
Этот метод исследования в диагностике миастении очень важен, поскольку он позволяет исследовать потенциалы действия той или иной мышцы. Более чем у 80% лиц, страдающих генерализованной миастенией, и у 1 из 10 больных глазной формой заболевания регистрируется патологическая утомляемость мышц.
Компьютерная и/или магнитно-резонансная томография
Эти методы исследования могут быть назначены человеку с целью исследования вилочковой железы, или тимуса. Они позволяют получить изображение этого органа и диагностировать опухолевый процесс или гиперплазию его.
Дифференцировать миастению следует от таких заболеваний:
- стволовой энцефалит;
- ботулизм;
- базальный менингит;
- опухоль ствола мозга;
- полимиозит;
- миопатия (глазная форма);
- нарушение мозгового кровообращения в вертебробазилярной системе;
- миастенические синдромы на фоне приема антибиотиков D-пеницилламина, полимиксина или аминогликозидов.
Лечение
- Больным назначают антихолинэстеразные средства – «Физостигмин», «Галантамин», «Калимин». Эти препараты позволяют компенсировать расстройства нервно-мышечной проводимости.
- Прогрессирующая форма патологии требует использования препаратов, угнетающих иммунный ответ. Больным назначают глюкокортикостероиды «Преднизолон» и классические иммунодепрессанты «Циклоспорин», «Азатиоприн». Эти средства подавляют аутоиммунный процесс и снижают количество иммунных клеток.
- Дополнительно назначают симптоматические средства – «Спиронолактон», «Ацесоль», «Эфедрин».
- В случае развития миастенического криза больным вводят внутривенно «Прозерин».
- Препараты калия стимулируют проведение нервного импульса и сократительную способность мышц – «Панангин», «Аспаркам».
- Антиоксиданты улучшают обменные процессы в организме – «Актовегин», «Церебролизин».
- Внутривенно вводят иммуноглобулин для поддержания нормальной работы иммунной системы на оптимальном уровне.
- Пациентам 70-летнего возраста удаляют вилочковую железу — проводят тимэктомию. Эта операция показана всем больным при обнаружении в тимусе новообразования.
- Рентгенотерапия благодаря воздействию лучевой энергии угнетает аутоиммунный процесс.
- Санаторно-курортное лечение показано всем больным во время ремиссии.
Миастенический криз лечат в условиях реанимации с помощью ИВЛ и плазмафереза. Экстракорпоральная гемокоррекция позволяет очистить кровь от антител. Больным проводят криофорез, каскадную плазменную фильтрацию, иммунофармакотерапию. С помощью данных процедур можно добиться стойкой ремиссии, которая сохраняется в течение года.
Рекомендации специалистов, которые должен соблюдать каждый больной с миастенией:
- избегать прямых солнечных лучей,
- исключить чрезмерные физические нагрузки,
- не принимать без назначения лечащего врача антибиотики, диуретики, седативные средства, магнийсодержащие препараты,
- употреблять продукты, богатые калием — картофель, изюм, курагу,
- не подвергаться стрессам.
Генерализованная форма миастении: как жить, когда всё тело непослушно

- Клинические проявления
- Принципы терапии
Самая частая форма миастении — это генерализованная. Она может сопровождаться нарушением сердечной деятельности, дыхания, быстро прогрессировать или иметь стационарное течение — всё зависит от клинической картины заболевания. Предсказать индивидуальный характер болезни невозможно.
Клинические проявления
Дебют заболевания может быть спонтанным — в течение 2−3 месяцев разворачивается полная клиническая картина. Такое молниеносное течение встречается редко, быстро прогрессирует и имеет высокую летальность.
Генерализованная миастения может характеризоваться острым началом и появлением всех диагностических признаков в течение года. Без лечения такое прогрессирующее течение раньше имело летальность до 80%. Теперь его возможно перевести в стадию ремиссии, то есть частичного выздоровления.
Прогрессирующее течение заболевания встречается чаще всего и характеризуется длительным развитием полной клинической картины.
«Веки не поднимаются»
Первые симптомы долго остаются незамеченными, так как они носят динамический характер: уменьшаются утром до полного исчезновения и усиливаются в конце дня.
Они связаны с поражением поперечно-полосатых мышц, обеспечивающих движения глаза: к вечеру веки опускаются, в глазах двоится, со временем может появляться нечёткость зрения.
С такими жалобами люди обычно занимаются самолечением или, в лучшем случае, обращаются к окулисту.
«Язык не ворочается»
Так называемые, бульбарные расстройства — нарушение глотания — связаны с прогрессирующим поражением мышц глотки и языка. Обычно они являются следующей ступенью развития миастении. Появляется попёрхивание, гнусавость. Прогноз течения миастении во многом определяется степенью бульбарных расстройств.
«Тело не слушается»
Утомляемость мышц, которая вечером появляется, а утром исчезает, может быть характерным признаком миастении, но при длительном развитии долго интерпретируется как усталость. Локализация зависит от включения в процесс определённых групп мышц. Генерализованная форма миастении характеризуется постепенным захватом всё новых групп поперечно-полосатой мускулатуры.
На прогноз заболевания влияет несколько факторов:
- насколько быстро оно прогрессирует;
- какая степень бульбарных расстройств присутствует;
- часто ли случаются кризы;
- есть ли нарушения дыхания и сердечной деятельности;
- какой эффект оказала операция по удалению вилочковой железы;
- какие дозы прозерина используются для уменьшения симптомов.
Благодаря успехам медицины, летальность при миастении удалось уменьшить до 5−10%. Инвалидность сохраняется достаточно высокая (обычно это 1−2-ая группы). Однако при определённых формах миастении качество жизни можно сохранить, проводя назначенную специалистами терапию.
Принципы терапии
В настоящее время форма лечения зависит от следующих факторов:
- Если есть опухоль вилочковой железы (тимома), то всем пациентам с генерализованной формой миастении проводят оперативное лечение — тимэктомию, что значительно улучшает течение заболевания. При наличии противопоказаний — лучевое воздействие на тимус. Эта форма лечения направлена на аутоиммунный характер заболевания.
- Пробой с антихолинэстеразными препаратами (АХЭП) устанавливают диагноз миастении, дозировкой этих средств определяют степень компенсации симптомов заболевания и указывают это в диагнозе, их же используют в качестве патогенетического лечения. Классическим представителем этой группы является прозерин.
- При неэффективности АХЭП и противопоказаниях к тимэктомии, тяжелом течении заболевания проводят терапию глюкокортикостероидными препаратами или, реже, цитотоксическими иммунодепрессантами (азатиоприн). Применение этих групп препаратов ограничено широким перечнем побочных реакций.
- Плазмоферез, гемо- и энтеросорбция используются в процессе лечения по показаниям с целью ликвидации из организма патологических иммунных комплексов, которые нарушают нормальную передачу нервного импульса от нервов к мышцам.
Таким образом, генерализованная форма миастении самая частая. Прогноз заболевания во многом зависит от скорости разворачивания основной клинической картины и тяжести течения. Без лечения высока вероятность летальности и тяжелой инвалидизации.
Формы миастении
В неврологии заболеванию дали свой код по МКБ 10. Формы миастении делятся на две группы: локальные и генерализованные. Последний тип выражен избирательностью участка поражения при патогенезе: одни мышцы страдают чаще других. К примеру:
- Среди глазных мышц распространена патология, которая поднимает верхнее веко.
- В руке значительно больше других страдает трехглавая мышца плеча.
- Отдельной формой выделяют детскую миастению, признаки которой проявляются при рождении.

Миастения – глазная форма
Астеническая офтальмоплегия связана с такими недугами как лагофтальм, птоз, нарушенное движение глаз, диплопия. Эти симптомы вызывает глазная миастения, при которой происходит поражение мышечных волокон, поднимающих верхнее веко, круговой мышцы век и глазодвигательных мышц. Признаками слабости глазных мышц выступают патологическая утомляемость, способная усиливаться при:
- физической нагрузке;
- всплеске эмоций, расстройстве;
- стрессе;
- после курса антихолинэстеразных препаратов.
Миастения – генерализованная форма
Частой формой миастении является генерализованная, при которой страдают все мышцы. Сначала нарушается работа глазодвигательных мышц, потом мышечных волокон шеи и мимики. Генерализованная миастения мешает пациенту удержать голову, он делает это с огромным трудом. На лице отображается поперечная улыбка, на лбу возникают глубокие морщины. Увеличивается слюнотечение и утомляемость мышц рук и ног. Больной не может проследить за собой, плохо ходит.
Бульбарная миастения
Нарушение процессов жевания, глотания, изменение речи, истощение голоса – признаки, которыми характеризуется бульбарная форма миастении (астенический бульбарный паралич, псевдобульбарный синдром). Для заболевания характерны дизартрия (нарушение речи), дисфония (гнусавость, охриплость) и дисфагия (нарушение акта глотания), т. е. симптомы, связанные с мышцами мягкого неба и гортани, мимические мышцы, глазодвигательные. Внешние проявления: моложавость лица, улыбка «рычания», вялость мимики.
Миастенический синдром Ламберта-Итона
Данный феномен относится к разряду редких форм миастении. Синдром Ламберта-Итона – заболевание при котором нарушается процесс нервно-мышечной передачи. Состояние характеризуется быстрой утомляемостью мышц, приступами слабости, офтальмоплегией (параличом глазных мышц), миалгией, вегетативными расстройствами. Миастенический синдром может возникать при мелкоклеточном раке легкого, злокачественных образованиях, аутоиммунных заболеваниях. Пациентам с таким синдромом трудно встать из положения лежа или сидя.
Узнайте подробнее, что такоерак легких — симптомы и признаки заболевания.
- Блокада при остеохондрозе: показания к методу лечения
- Что такое кортикостероиды — список препаратов, механизм действия и показания к назначению, противопоказания
- Стрезам: применение препарата
Диагностика
Основным диагностическим критерием является прозериновая проба. Прозерин – это синтетическое лекарство, снижающее частоту сердечных сокращений и увеличивающее секрецию сальных, слюнных и потовых желез. Помимо этого, прозерин сужает зрачки, уменьшает внутриглазное давление, тонизирует миофибриллы (от «фибро» — мышечное волокно, нить) и вызывает бронхоспазм. Он обладает сильным, но кратковременным действием, в связи с чем используется только для диагностики, но не лечения. Прозерин подавляет активность фермента, расщепляющего медиатор ацетилхолин в области синапсов, увеличивая тем самым его количество.
Тест проводится следующим образом. Сначала пациента осматривают с целью оценки первоначального состояния мышц. Затем под кожу вводится прозерин, и примерно через полчаса врач выявляет реакцию организма.
Тест с прозерином выполняется также перед электромиографией (ЭМГ), чтобы определить электрическую активность мышц. Исследование делают два раза: первый раз без прозерина, а второй – спустя час после его введения.
Благодаря результатам ЭМГ можно исключить или подтвердить изолированно нарушенную функцию отдельной мышцы или нерва. Если же четких выводов сделать не удается, то исследуют проводящую способность нервов методом электронейрографии.
По анализу крови выявляют наличие специфических антител, что позволяет поставить точный диагноз. Однако они обнаруживаются не всегда, и в 15-20% случаев миостения является серонегативной, то есть антитела к холинорецепторам N-XP отсутствуют. Прояснить ситуацию помогают данные биохимического анализа крови.
Многим пациентам делают компьютерную томографию органов грудной полости, чтобы оценить состояние вилочковой железы.
Дифференциальная диагностика проводится с болезнями, имеющими похожие симптомы – бульбарным синдромом, энцефалитом, менингитом, новообразованиями головного мозга (глиомой и глиобластомой), а также другими нервно-мышечными патологиями. Необходимо исключить синдром Гийена, боковой амиотрофический склероз (БАС), миопатию, ишемический инсульт.
Профилактические меры
Основу профилактики обострения синдрома составляет специальная диета. Питание при миастении предполагает включение в ежедневный рацион пациента продуктов, богатых калием:
- изюм;
- картофель;
- курага и другие сухофрукты;
- лук;
- овес;
- чеснок.
Пациенты с миастенией должны регулярно проходить осмотр у невролога и контролировать состояние организма, поддерживая сахар и давление на должном уровне
Во избежание обострения синдрома важно исключить чрезмерные физические и эмоциональные нагрузки. Кроме того, пациентам следует избегать продолжительного нахождения под прямыми лучами солнца
В случае развития других заболеваний, прежде чем приступать к их лечению, список используемых препаратов необходимо согласовать с врачом. Многие лекарства противопоказаны при рассматриваемом синдроме.
Адекватная терапия позволяет добиться полного выздоровления или стойкой ремиссии в 80% случаев при условии соблюдения всех врачебных рекомендаций.