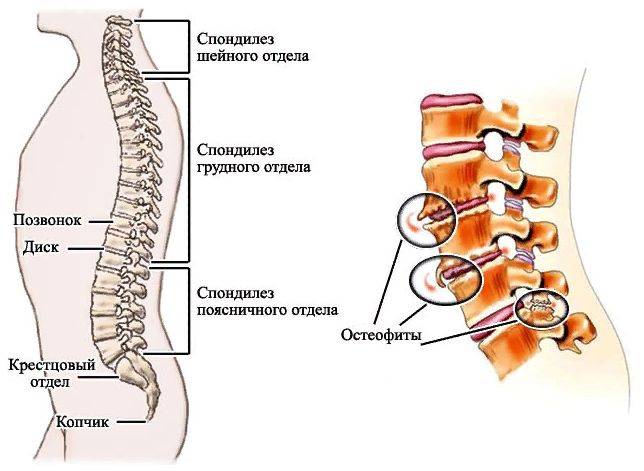
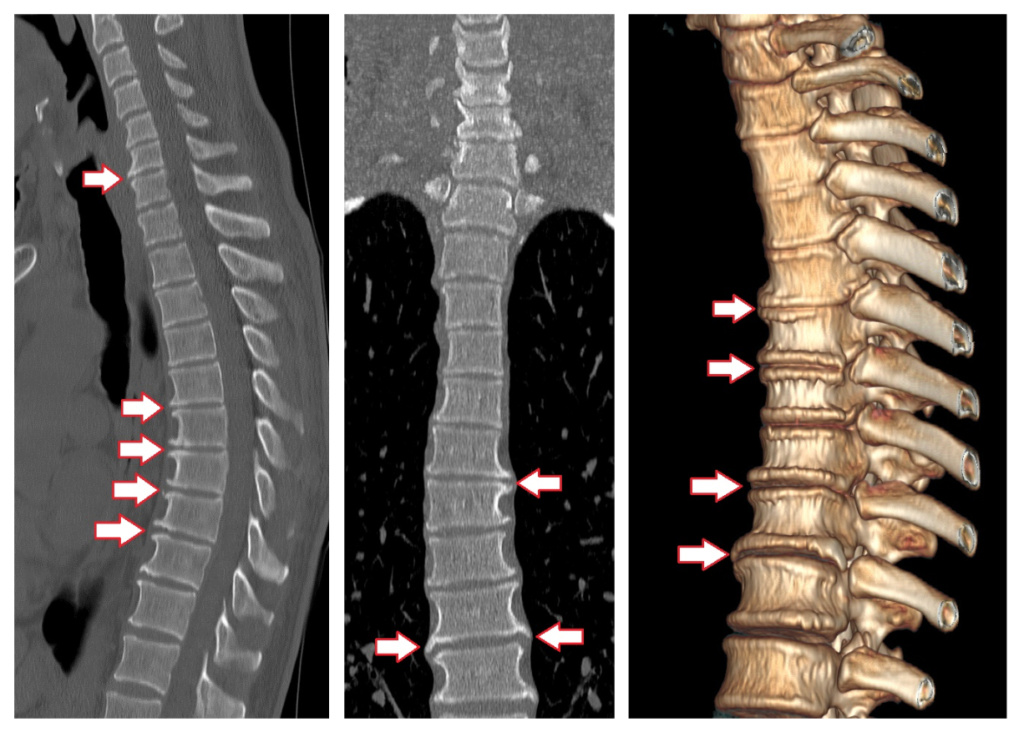
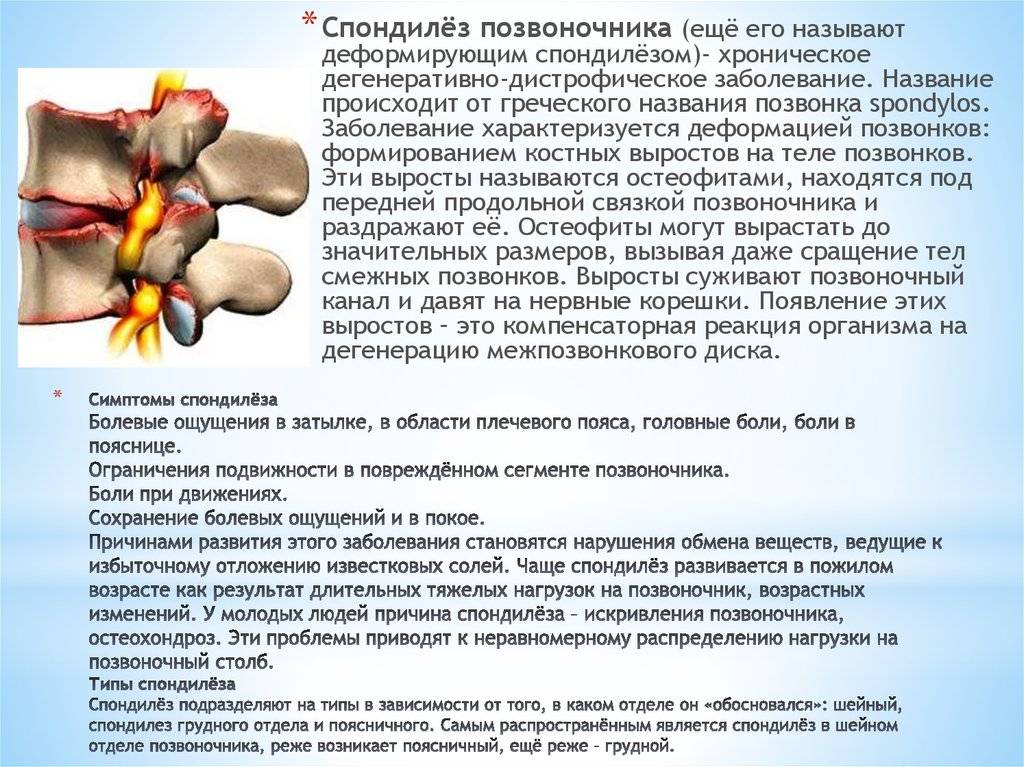
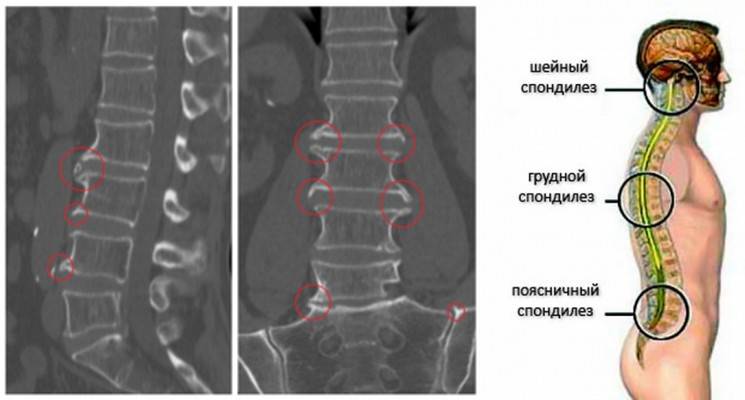
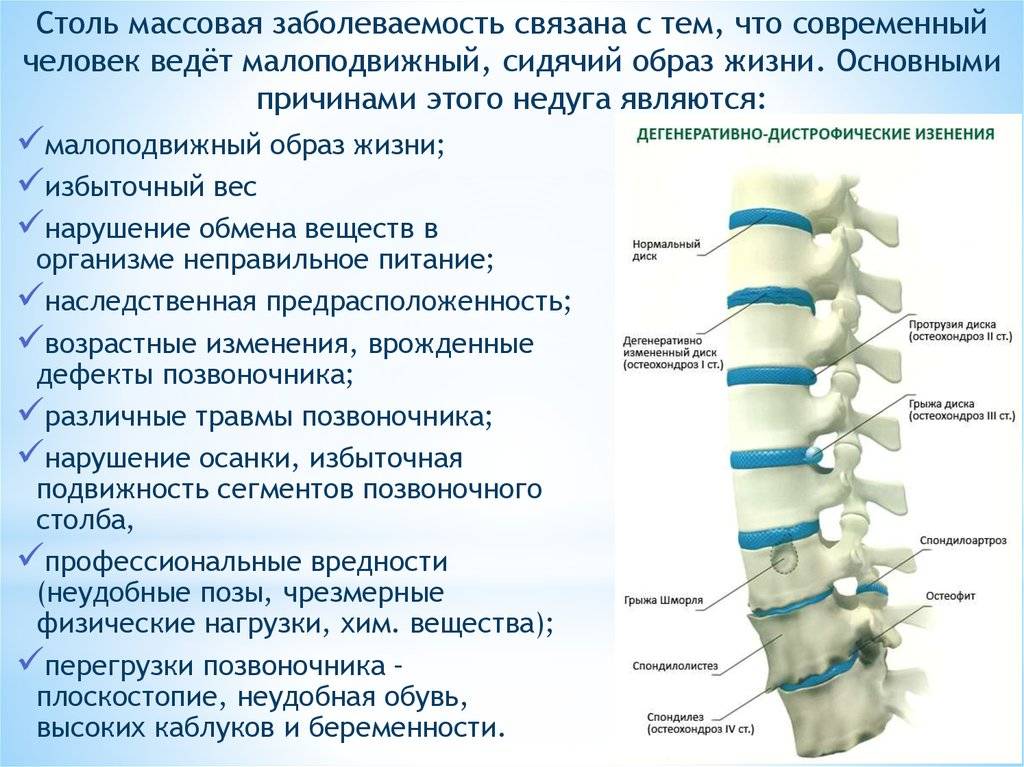
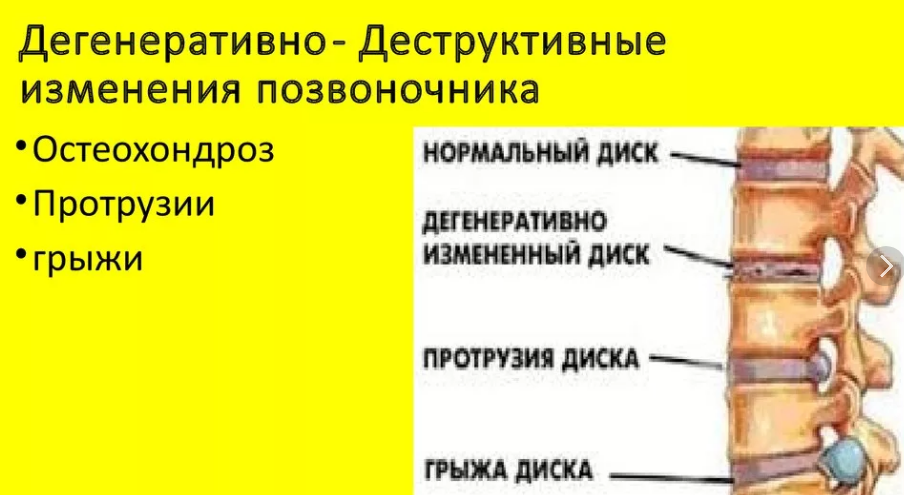
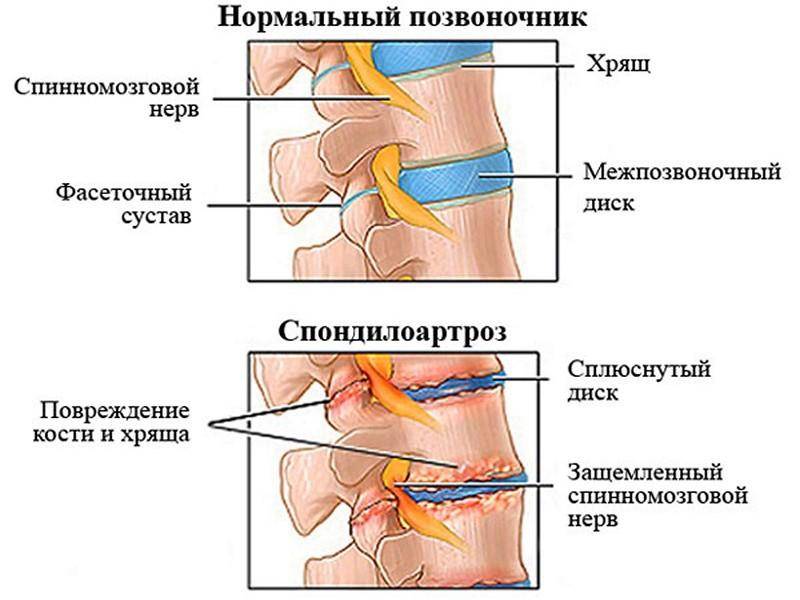
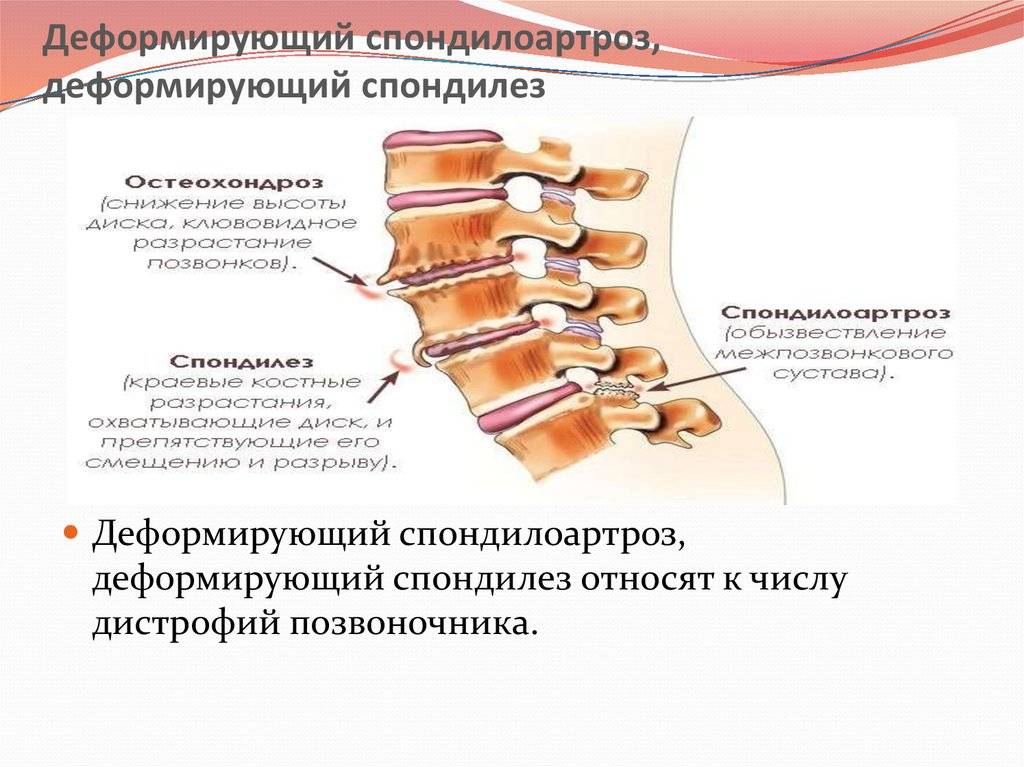
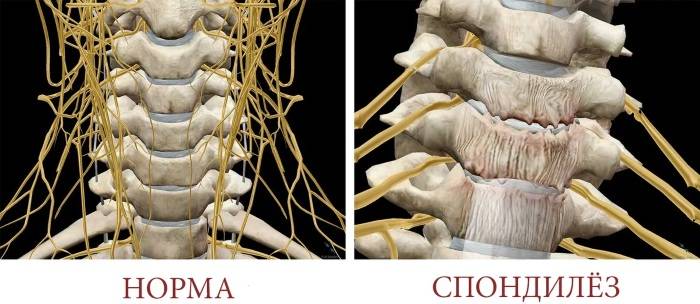
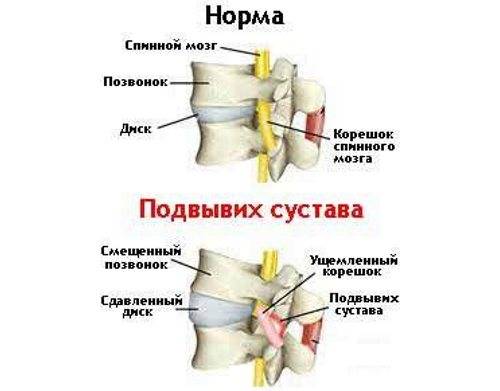
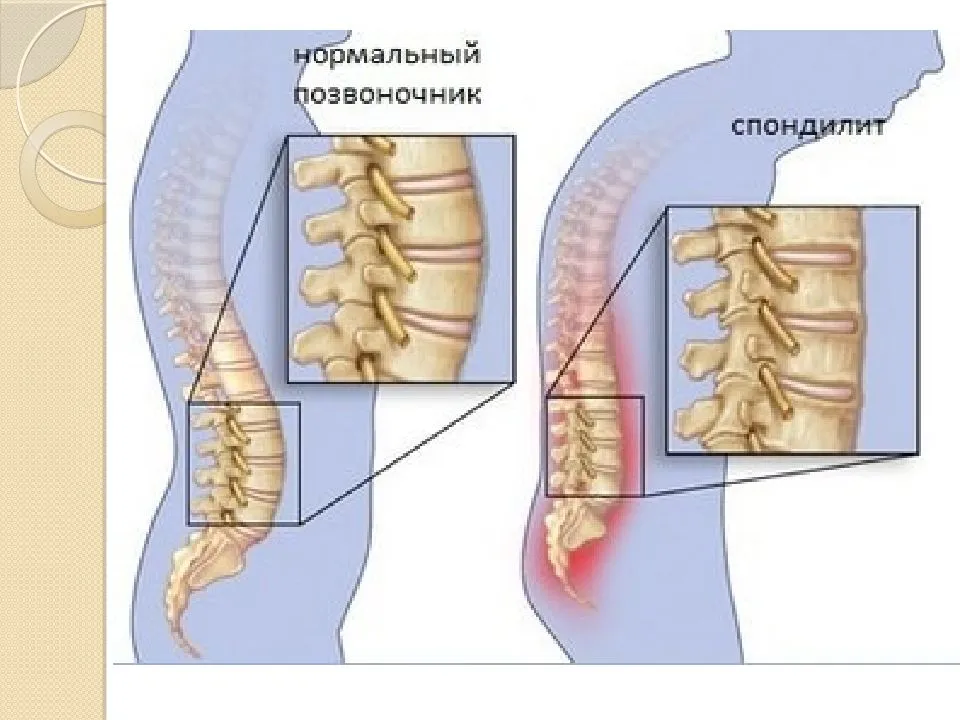
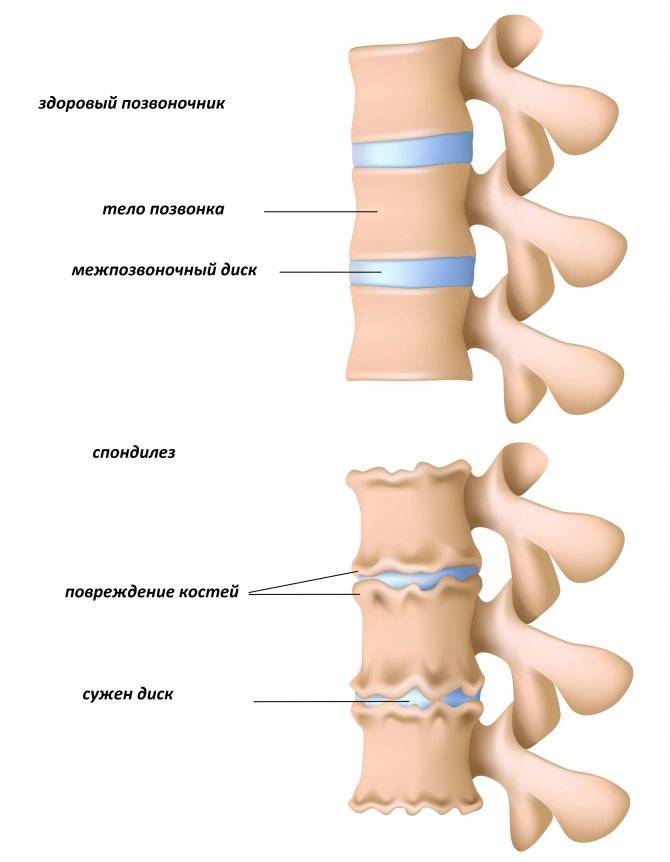
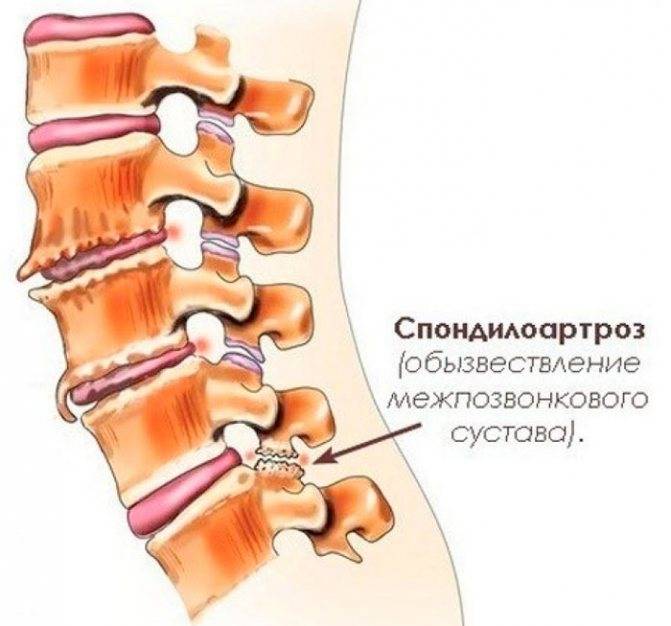
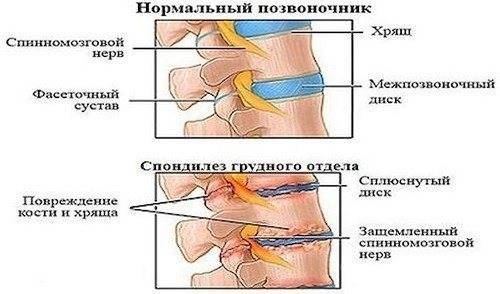
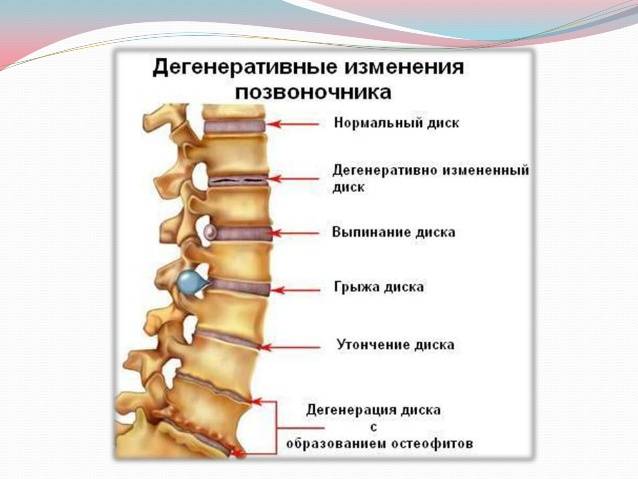
Диагностика спондилеза поясничного отдела позвоночника
Если у пациента возникают характерные жалобы, он должен записаться на прием к травматологу-ортопеду. Специалист проводит визуальный осмотр спины пациента и внимательно выслушивает жалобы. Чтобы уточнить диагноз, необходимо провести ряд исследований:
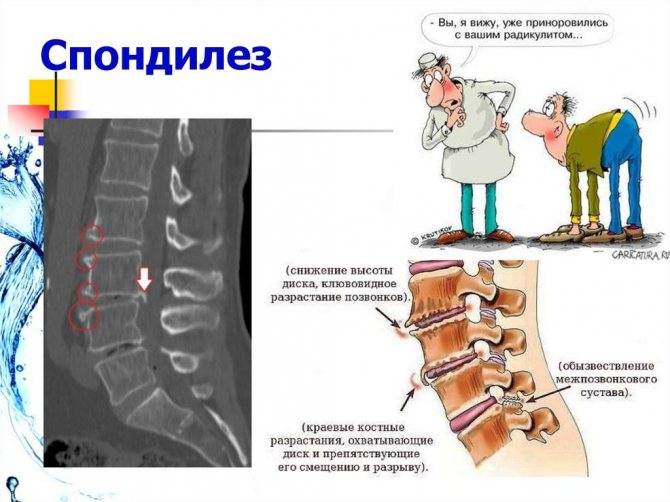
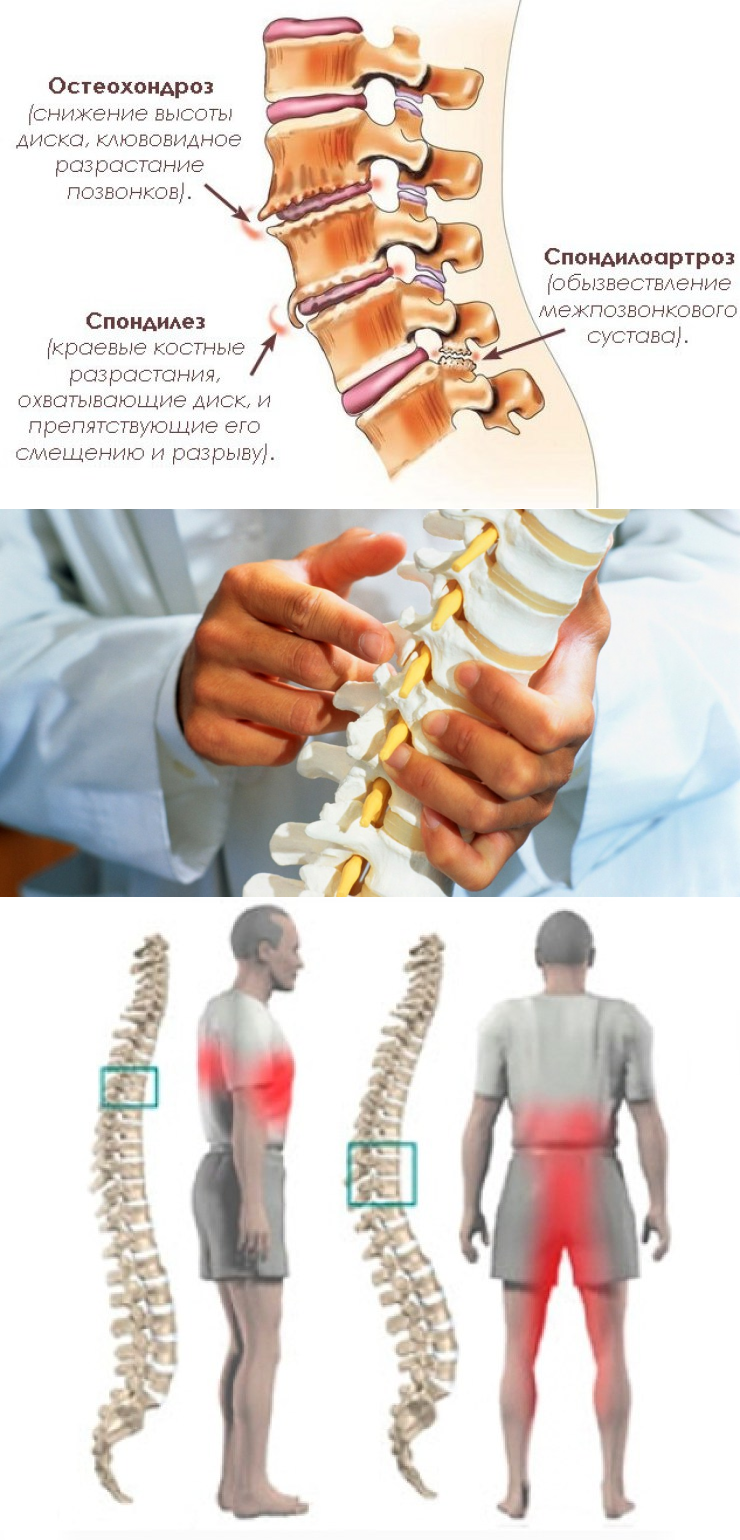
- Рентгенография. На рентгеновском снимке можно увидеть неблагоприятные патологические изменения, которые могут привести к спондилезу. Пример – хорошо видна нестабильность позвоночника, незаращивание дужек или остистых отростков, аномалии тропизма.
- МРТ. С помощью магнитно-резонансной томографии можно рассмотреть неблагоприятные изменения мягких тканей, включая воспаление, травмы и наличие спондилеза. Это один из наиболее достоверных методов исследования тканей позвоночника.
- КТ – улучшенный вариант рентгенографии. Подходит для тех пациентов, кому нельзя проводить магнитно-резонансную томографию. Вид исследования хорошо различает твердые ткани и без проблем увидит остеофиты, разбалансировку позвоночника.
- Лабораторные анализы. Некоторые исследования крови позволяют выявить маркеры воспаления, указывающие на ревматоидное течение заболевания. Пациент сдает ОАК, СОЭ, С-пептид, ревмопробы.
На основе полученных результатов обследования ставят диагноз, после чего назначают схему лечения.
Симптомы
Проявления у данного заболевания могут быть различными. Некоторых пациентов спондилез практически не беспокоит и обнаруживается случайно при рентген-исследовании в связи с другим заболеванием.
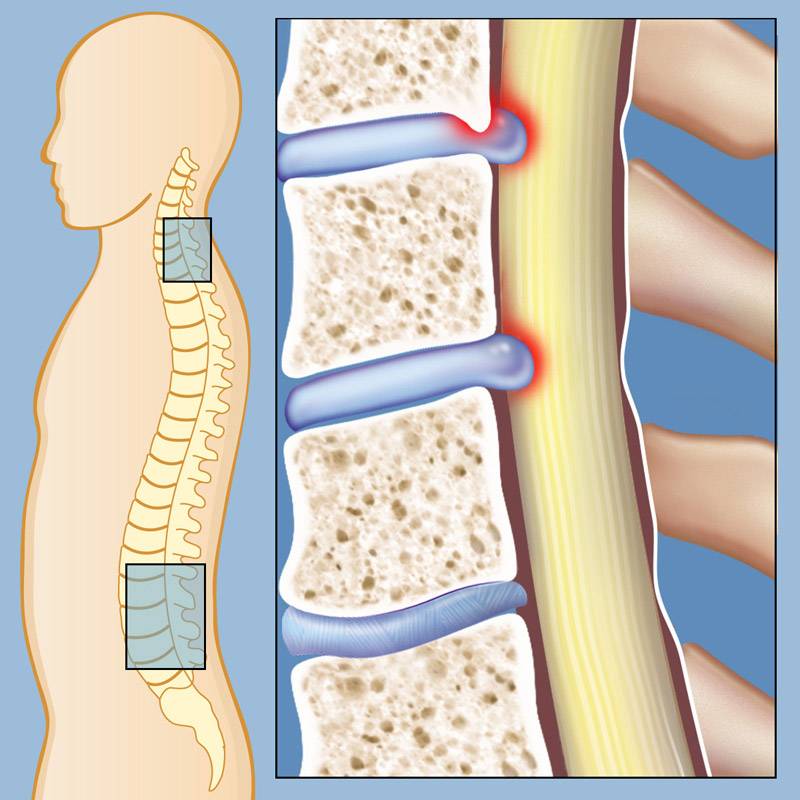
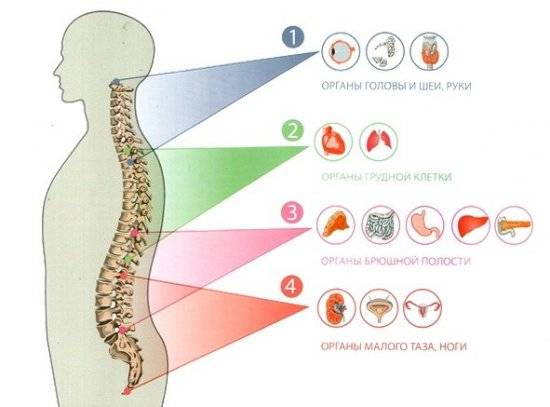 Симптомы заболевания проявляются в зависимости от локализации спондилеза позвонков
Симптомы заболевания проявляются в зависимости от локализации спондилеза позвонков
Признаки довольно общие – непостоянная боль в спине, которая усиливается на ухудшение погоды, быстрая утомляемость, ограничение подвижности при наклонах или поворотах тела и головы. Объективное исследование также может не указывать на заболевание
Специалист может обратить внимание на уменьшение подвижности в позвоночнике или дискомфорт у пациента при пальпации остистых отростков или при резких движениях
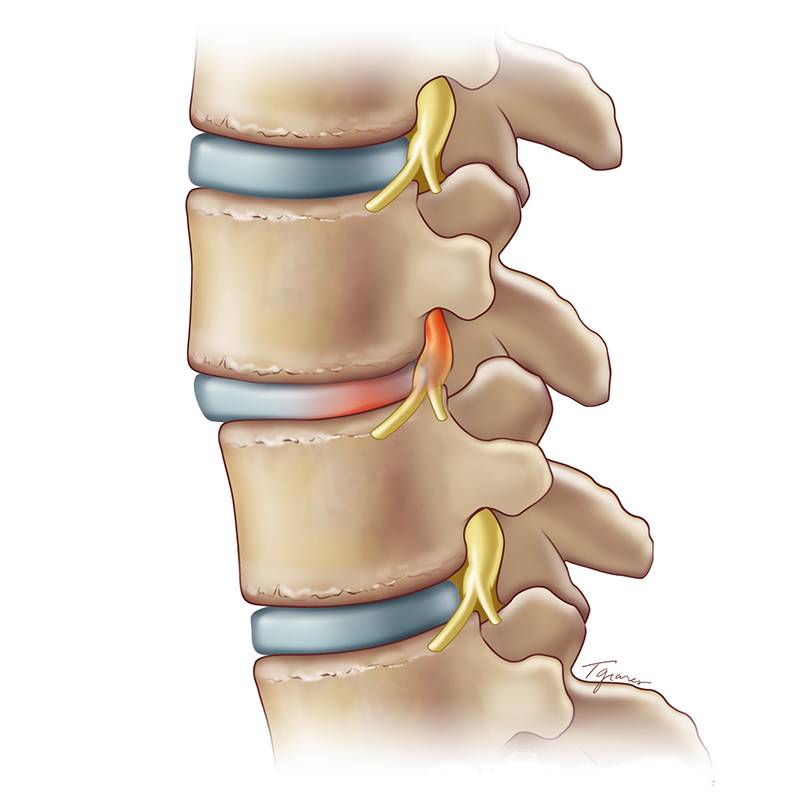
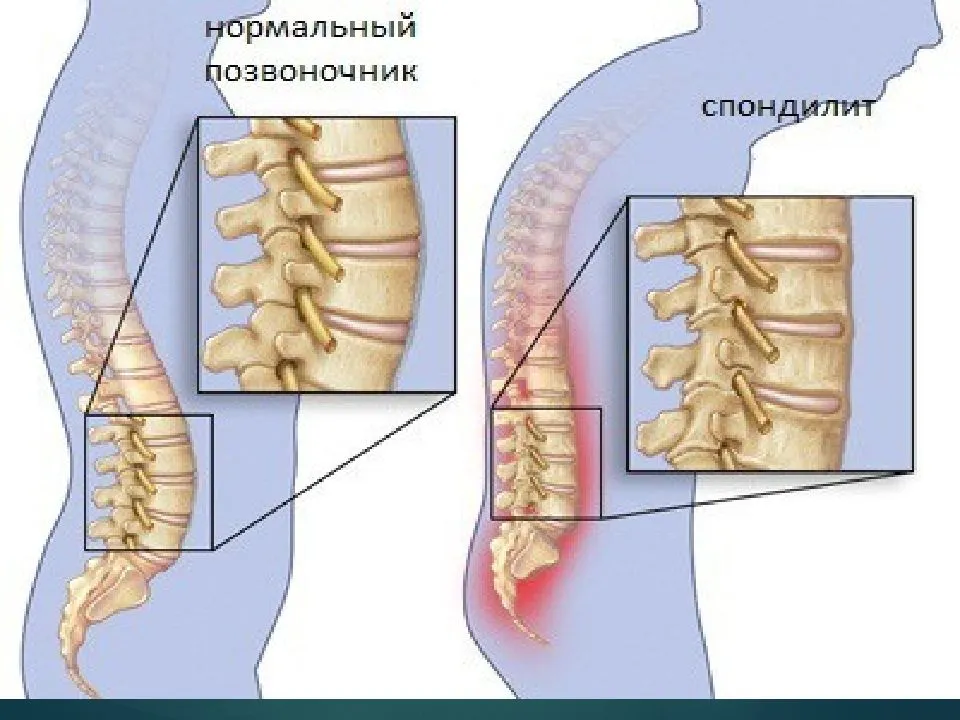
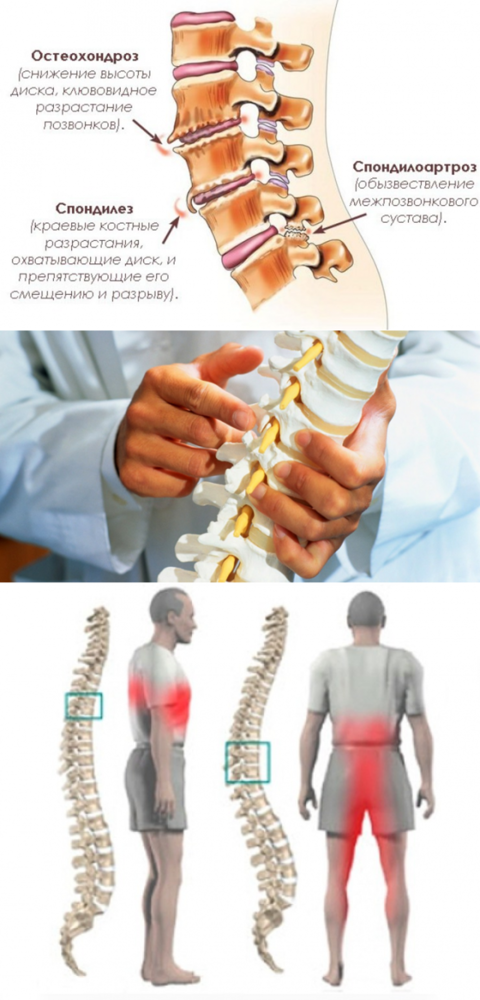
У пациентов с выраженной степенью деформации сегментов позвоночника симптомы носят более тяжелый характер. Корешковый синдром проявляется распространением боли в зоне, иннервируемой данным нервом. При поражении в шейном отделе боль отдает в плечевой пояс, голову, руки, при пояснично-кресцовом спондилезе – в нижние конечности, органы малого таза.
Разлитая боль по ходу нерва возникает не сразу. За пару недель до этого может случиться приступ острой локальной боли в области поврежденных позвонков. Для спондилеза характерно усиление боли в положении стоя или в движении, и ее затухание в положении лежа на спине.
При продолжительном течении заболевания происходит постепенная атрофия иннервируемой мышцы.
Если происходит повреждение спинного мозга (шея) или конского хвоста (крестец) при деформирующем спондилезе, то развивается паралич тела книзу от места повреждения. В верхней части тела нарушается тактильная, температурная, болевая чувствительность. Сдавление нервов шейного сплетения ведет к расстройству акта глотания.
Повреждение конского хвоста отмечается нарушением мочеиспускания и дефекации, формированием паховых грыж. Пациенты испытывают боль в пояснице, паху, верхней части бедер.
Диагностика
Прежде чем лечить симптомы спондилоартроза, рекомендуется провести диагностику заболевания с целью определения его локализации, а также степени поражения нервных окончаний.
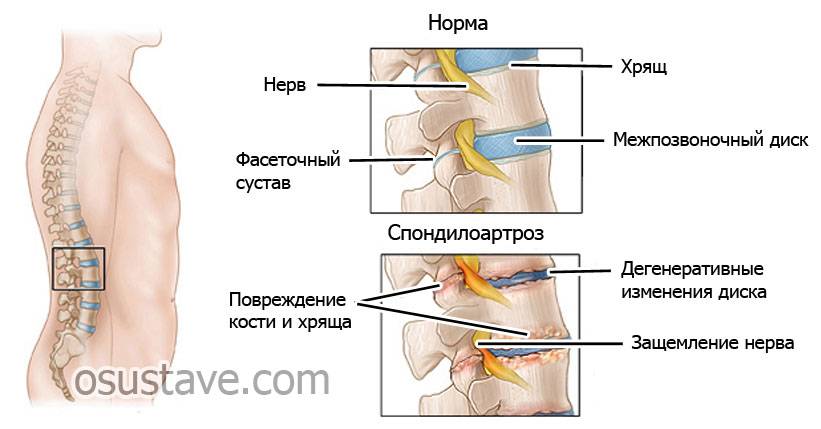
Благодаря этим мероприятиям врач может увидеть текущее состояние позвоночника, нервных окончаний, ширину канала и высоту межпозвоночных дисков. В частности, посредством КТ выявляется наличие стеноза.
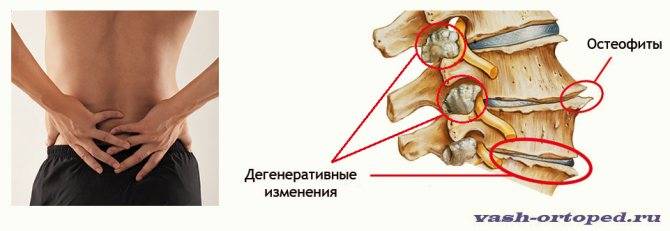
Кроме этого, назначается рентгенографическое обследование. Он позволяет определить, имеются ли остеофиты. Такое обследование также дает понять, насколько подвижны позвонки
Важно понимать, что при первых симптомах следует обращаться к врачу, ведь только в таком случае лечение патологии будет наиболее эффективным
Поясничная протрузия
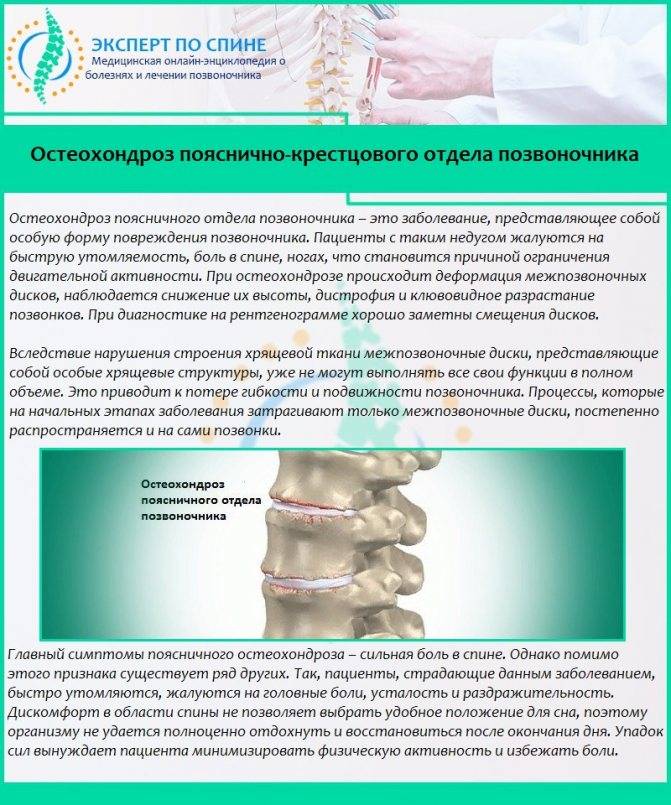
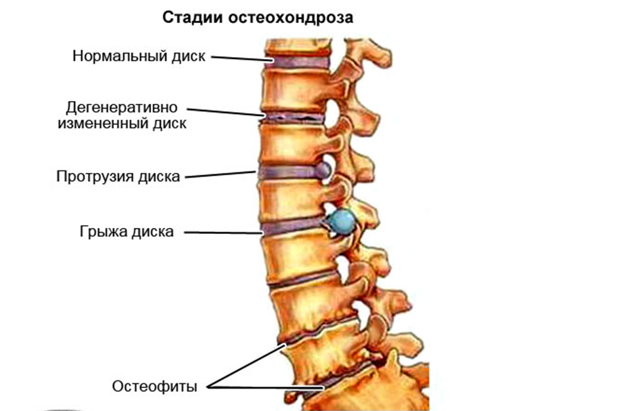
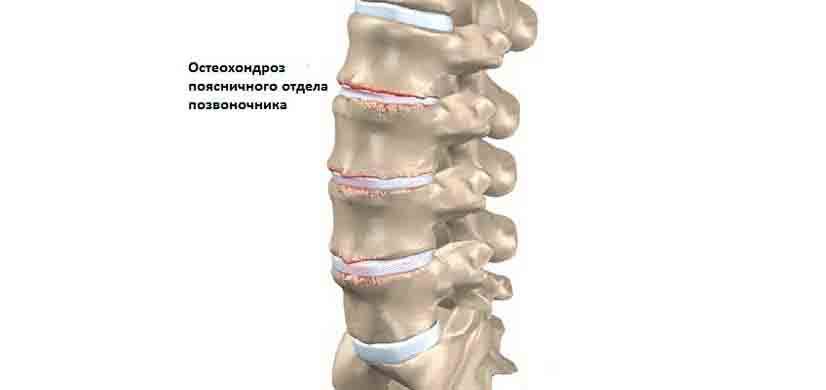
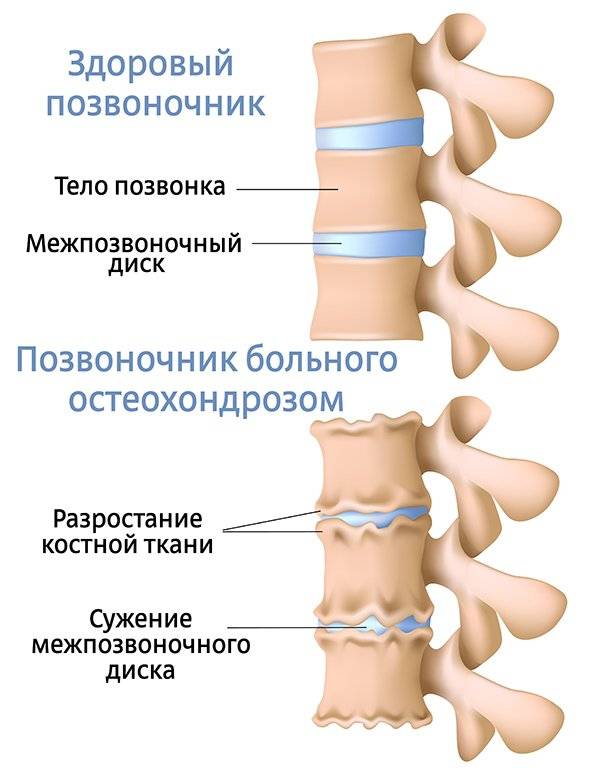
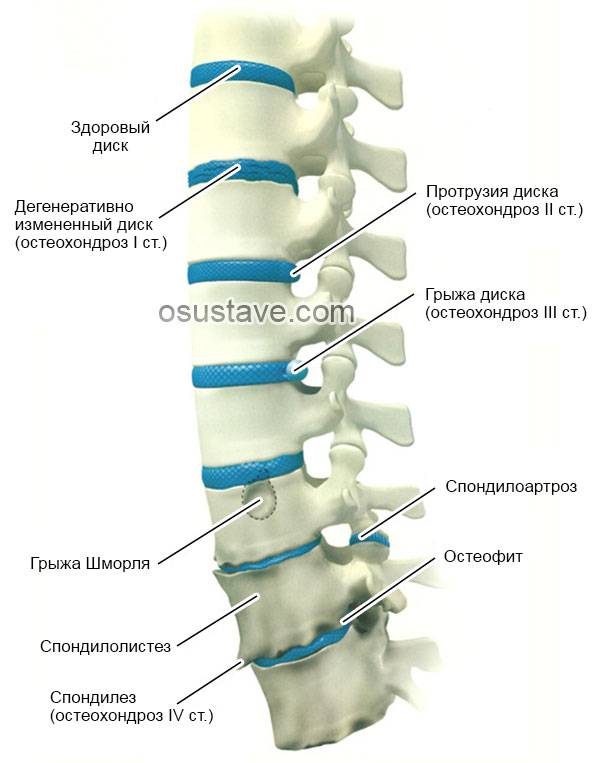
Межпозвоночные диски поясницы состоят из плотной фиброзной оболочки снаружи и мягкого пульпозного ядра внутри. Вместе они составляют эластичную структуру, которая обеспечивает подвижность позвоночника. Из-за остеохондроза они высыхают, теряют эластичные свойства. При нагрузке они меняют форму, и часть фиброзной оболочки выпячивается.
Но главная опасность протрузии поясницы кроется в том, что вышедшая часть фиброзного кольца может не выдержать давления позвонков и при нагрузке порваться. В этой ситуации через образовавшийся разрыв выйдет пульпа, и образуется грыжа поясницы.
Как возникает спондилез поясничного отдела позвоночника
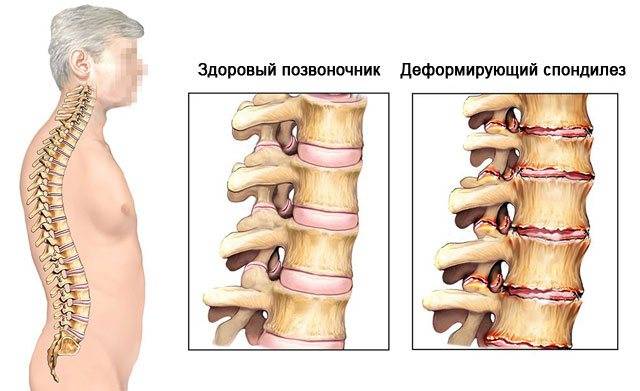
Деформирующий спондилез имеет классические симптомы, схожие с травмами, остеохондрозом и грыжами межпозвонковых дисков. Если происходит повреждение нервных окончаний позвоночного столба, возникают проблемы с конечностями и правильностью движений
Важно выявить патологию на ранних этапах, чтобы был эффект от консервативного лечения и не возникли повреждения спинного мозга. Спондилез связан с дистрофическими изменениями в межпозвоночных дисках
Когда соединительная ткань ослабевает, происходит истончение связочного аппарата. В результате возникает повышенный риск травм.
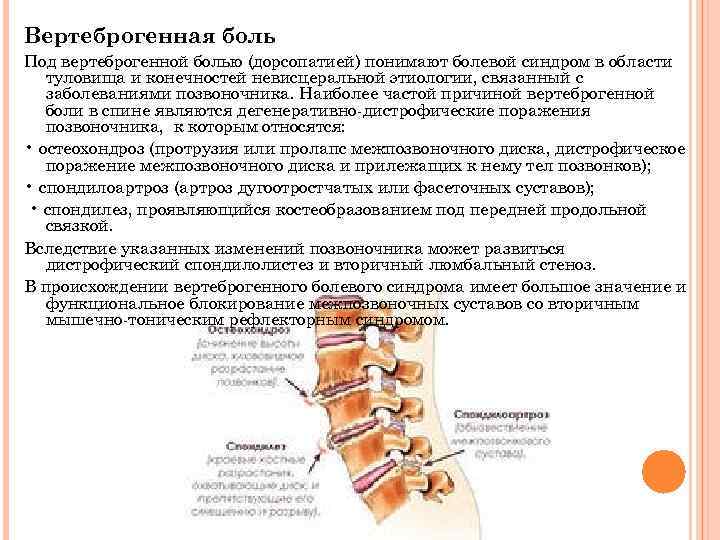
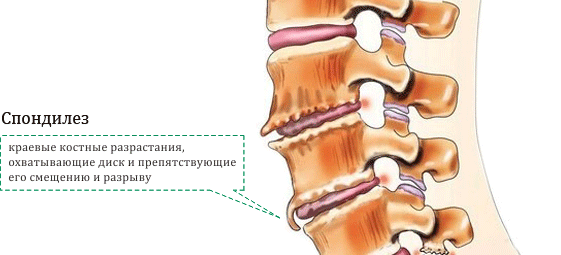
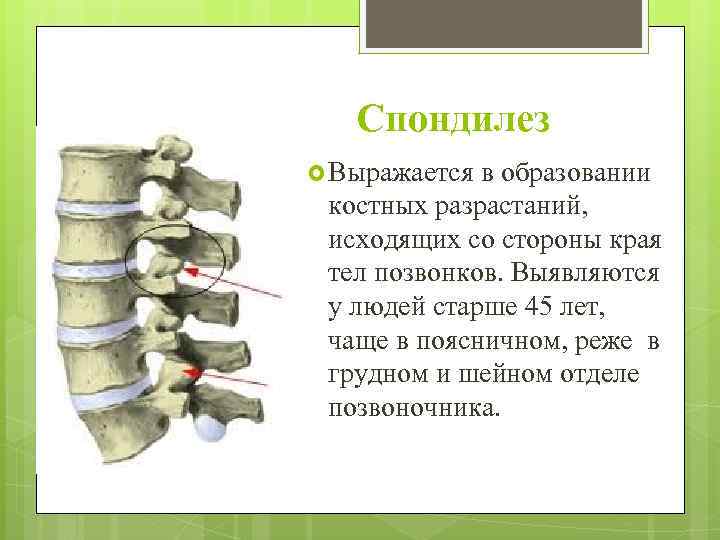
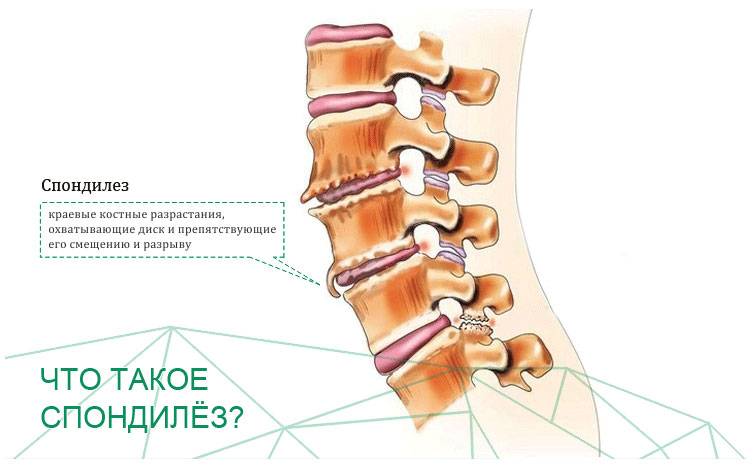
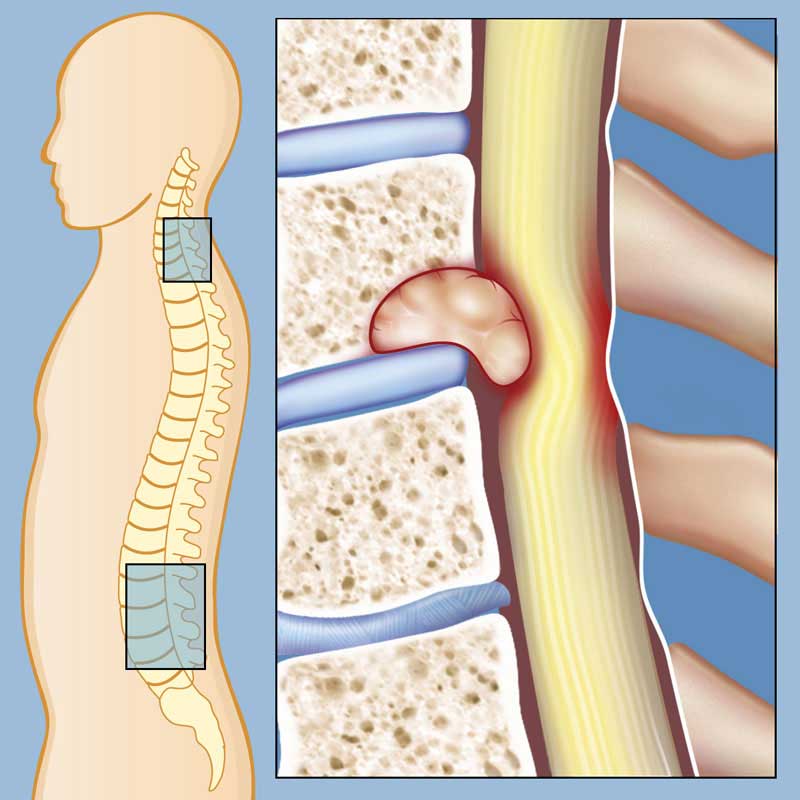
В месте повреждений со временем образуются остеофиты – костные наросты, которые постепенно разрастаются внутри фиброзного кольца суставных дисков и в толще межпозвоночных связок. Наиболее часто встречается спондилез пояснично-крестцового отдела позвоночника. Из-за разрастания остеофитов суставные отростки не справляются с задачей амортизации, что приводит к сильной боли. Также на появление патологии существенно влияет образ жизни пациента.
Причины
Заболевания в пояснично-крестцовой области хребта имеют большое распространение. Происходит так потому, что на эту часть позвоночника постоянно воздействуют различные нагрузки, и он, в отличие от грудных позвонков, ничем не защищен. Поясничные позвонки выдерживают вес при ходьбе, а на крестец нагрузка падает, когда человек сидит. Заболевания развиваются ввиду таких факторов риска, лишняя масса тела, большое физическое напряжение, резкие движения, травматические воздействия.
Хрящи погибают из-за того, что ухудшается кровообращение и обменные процессы в близлежащих тканях, через которые суставы и питаются. В результате ухудшается состояние как костных клеток, так и позвонков. В том числе терпят негативные изменения и сросшиеся позвонки крестца. Дегенерация хрящевой, а затем и костной ткани поясницы и крестца – это закономерный процесс. Он неизбежен ввиду старения и постоянных небольших травм, которым мы подвергаем свою поясницу. Однако дегенеративно-дистрофические процессы хоть и необратимы, их можно замедлить, изменив образ жизни.
Кроме того, вы рискуете заработать проблемы с пояснично-крестцовой частью позвоночника, если в вашей жизни присутствуют:
- Недостаток двигательной активности. Современные люди большую часть времени проводят за экраном компьютера. В этой ситуации слабеют мышцы, которые в норме должны поддерживать поясницу и крестец. Кроме того, само по себе длительное сидение создает излишнее напряжение в области хрящей;
- Слишком большие нагрузки на поясницу. Этот момент касается тех, кто увлекается спортивными рекордами и тяжело работает физически. Чтобы не допустить травматических воздействий на область поясницы и крестца, желательно использовать специальные ортопедические устройства. Так, штангисты применяют специфические поддерживающие пояса;
- Искривления позвоночника. В результате сколиотических или кифотических изменений поясницы суставные соединения поясницы также терпят ненужное давление;
- Неправильное распределение нагрузки на поясницу. Происходит это в тех случаях, когда люди, например, переносят тяжести одной рукой;
- Плоскостопие. Такое заболевание также ведет к тому, что любые нагрузки неправильно нагружают позвоночник;
- Травматические воздействия и их осложнения. Это как серьезные травмы вроде перелома поясницы или крестца, так и небольшие, как например, мышечные растяжения. Люди с такими «несерьезными» травмами часто занимаются самолечением и в итоге приносят себе еще больший вред в будущем. А серьезные механические повреждения во многих случаях тянут за собой след всю оставшуюся жизнь;
- Нездоровый рацион и лишние килограммы. Межпозвонковые диски поясницы остро нуждаются в нормальном течении обменных процессов. Жирная, соленая и сладкая пища негативно влияют на них. Кроме того, избыточная масса тела, что набирается в результате употребления таких продуктов, составляет постоянную неестественную нагрузку на пояснично-крестцовый отдел.
Не стоит забывать о том, что большинство заболеваний пояснично-крестцового отдела – закономерная часть процесса старения. Ухудшается кровообращение хрящевых тканей, истончаются изнутри тела позвонков поясницы. Всего этого нельзя избежать, но можно замедлить появление таких возрастных деформаций.
Читайте более подробно о заболеваниях поясничного отдела
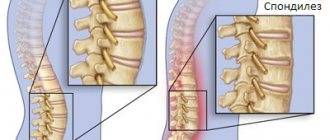
Стадии заболевания
Существует несколько стадий развития спондилеза:
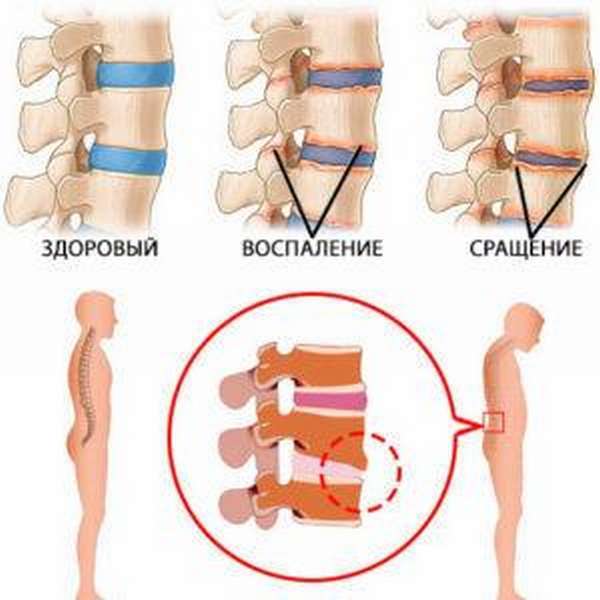
- На начальной стадии патология протекает бессимптомно и пациент ничего не чувствует в области межпозвоночных дисков. Специалисты также не отмечают неблагоприятных структурных изменений в пояснично-крестцовом отделе, так как подвижность позвоночника сохранена. Если на этой стадии провести исследование, то в ходе рентгенографии можно уже заметить структурные изменения. Обычно спондилоартроз первой степени обнаруживают случайно. В ходе рентгенологического исследования видно зоны стирания и высыхания в местах поражения. Подвижность между позвонками снижена. Эластичность ухудшена. Если начать своевременную терапию, то скорость развития патологии существенно замедляется на этой стадии.
- На второй стадии пациент уже обращается к врачу. Возникает деформирующий спондилоартроз. На данном этапе развития появляются стойкие и непрекращающиеся боли в спине, фасеточных суставах, даже в состоянии покоя. Пациент плохо спит, так как неприятные ощущения чувствуются сквозь сон. В пораженном месте невооруженным глазом видно припухлость и покраснение. Если заниматься ЛФК, то неприятные ощущения будут стихать на недолгий период, а затем возвращаться. На этом этапе уже необходимо использовать консервативную медикаментозную терапию, направленную на купирование острого болевого синдрома. Пациенту вводят новокаиновые блокады, делают компрессы, используют НПВС. Когда острый период пройдет, больному можно делать массажи и проводить ЛФК.
- Третья степень – терминальная. Относится к запущенному варианту, когда пациент долго игнорировал тяжелые болезненные ощущения, затяжного характера, не обращаясь очень долго к врачу. Нередко на фоне терминальной стадии спондилоартроза диагностируют спондилолистез – смещение позвонка, проявляющееся мышечным напряжением, скованностью и болью. Болевой синдром сильный, жгучий и чаще отдает в ноги. Это указывает на повреждение остеофитами нервных окончаний. Когда корешки спины зажаты, происходит простреливающее ощущение в конечность. Обычно неприятные боли затрагивают ягодичную область, бедро или икроножную мышцу.
В случае развития терминальной стадии болезни консервативная терапия не будет эффективной. Показано оперативное вмешательство, устраняющее отложения остеофитов. Если их не удалить, они передавят полностью нервные окончания и больной не сможет ходить.
Кинезиотейпинг
Является новой методикой в лечении спондилеза, однако он уже успел себя зарекомендовать как дающий положительный эффект в купировании приступов боли и устранении воспалительного процесса.
Кинезиологический тейп представляет собой эластичную, клейкую ленту из хлопчатобумажной ткани. Ее растяжение дублирует эластичность кожных покровов человека и запускает восстановительные процессы в организме изнутри. Тейп накладывают на проблемную зону. Данная методика:
- способствует устранению воспаления и боли;
- регенерирует мышечную ткань;
- увеличивает микроциркуляцию в тканях;
- усиливает кровоток и отхождение лимфы.
Основу кинезиотейпинга составляет лечение непосредственно во время движения – вот почему его рекомендуют к использованию для терапии спондилеза пояснично-крестцовой области позвоночника. Ведь лечебная физкультура вкупе с данной методикой способствует приостановке процесса деформации костной ткани организма.
К преимуществам метода кинезиотейпинга относят:
- отсутствие ограничений двигательных функций пациента;
- физические движения усиливают эффективность тейпа;
- улучшает самочувствие в течение нескольких дней подряд;
- не нужно постоянно ходить на прием к врачу;
- нет чувства дискомфорта;
- демократичная стоимость;
- его не видно под одеждой.
Главной задачей данного метода является стабилизация мышечного дисбаланса спины, что способствует уменьшению боли и воспаления. Применение тейпа предполагает аппликацию. Она осуществляется следующим образом: заранее нарезаются полоски тейпа в количестве четырех штук длиной до 20-ти сантиметров. Затем необходимо очистить кожу спиртом в месте будущего наложения и при необходимости удалить волосы с поверхности кожного покрова.
Установка полосы производится без натяжения тейпа в положении человека стоя с немного наклоненным вперед торсом. Первая полоска наклеивается параллельно мышцам, выпрямляющим позвоночник, а вторая – перпендикулярно первой полоске так, чтобы получился крест. Третий и четвертый тейпы клеятся по диагонали. Далее все четыре полоски тщательно растираются для лучшего совмещения с кожей.
Таким образом, использование кинезиологических тейпов в комплексе с другими методиками терапии поможет пациенту снять приступы боли и наладить двигательные функции позвоночного столба.
Медикаментозное лечение
Лечение спондилеза с помощью медикаментов носит симптоматический характер. Однако эта часть терапии не менее важна, чем другие. Устранение проявлений болезни помогает вернуть пациента к повседневной деятельности и повысить качество жизни.
В качестве лечения могут выступать следующие медикаментозные средства:
- НПВП – устраняют боль, отек, воспаление в области спины.
- Витамины группы B – применяются при наличии неврологической симптоматики, улучшают обмен веществ в нервной ткани.
- Глюкокортикостероиды – гормональные препараты с большим количеством побочных явлений. Применяются при неэффективности НПВП.
- Миорелаксанты – устраняют спазм мышц поясницы, который часто наблюдается при спондилезе.
- Местные раздражающие средства – помогают избавиться от боли без системного эффекта. Если пациенту достаточно этих средств, не следует применять другие обезболивающие.
Конкретные препараты и дозировки подбираются индивидуально. Врач должен оценить состояние пациента, назначить правильное комбинированное лечение.
Диагностика и лечение спондилеза
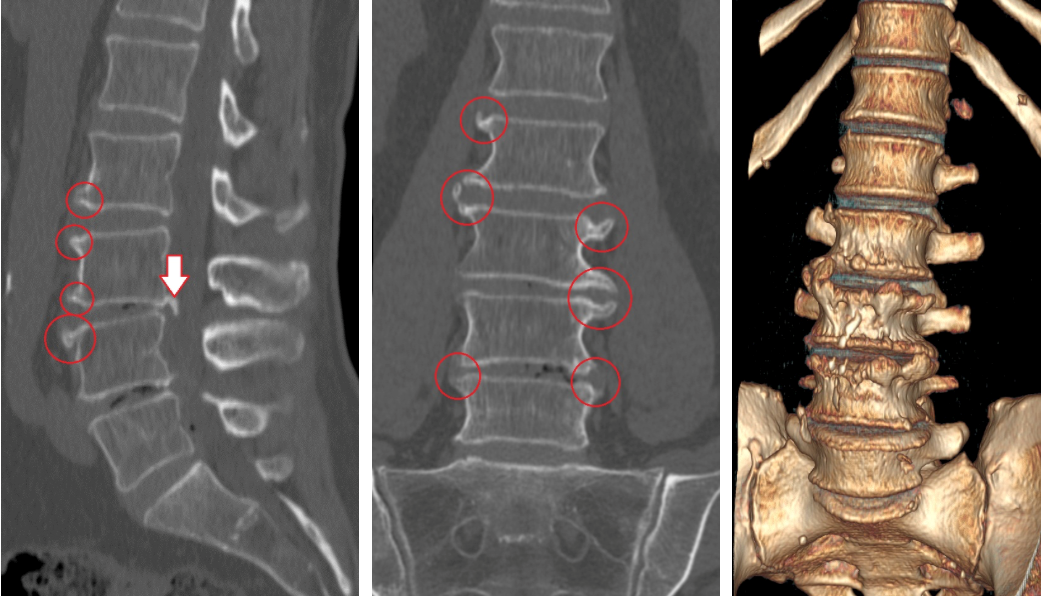
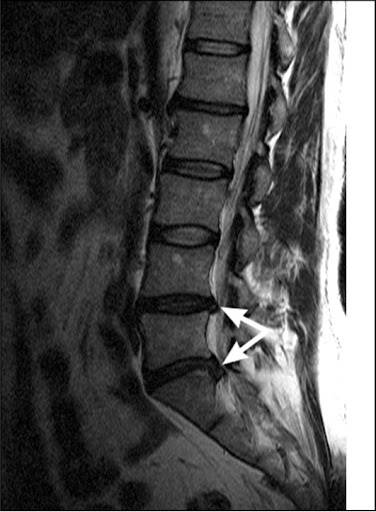
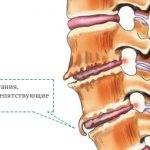
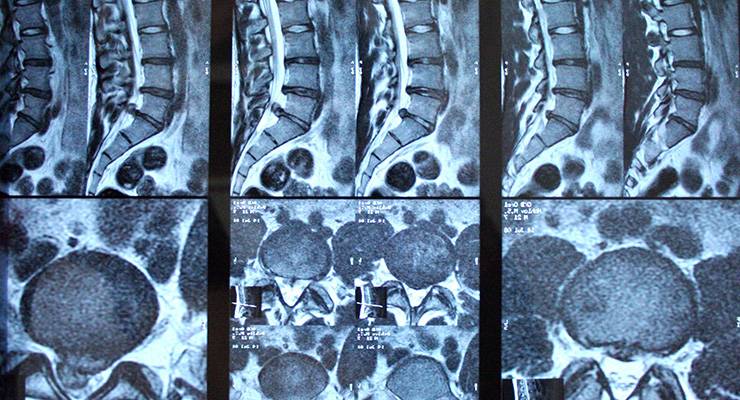
Спондилез на снимке
Развивается патология постепенно, поэтому ее легко пропустить. В начале никаких особых ощущений человек не испытывает. Затем, при появлении наростов, возникают первые, пока еще незначительные боли. С течением времени постепенно нарушаются двигательные функции позвоночника, суставов и нижних конечностей.
Для того, чтобы определить, как лечить спондилез, необходимо провести его тщательную диагностику. Обычно для этого применяется:
- рентгенография;
- магнитно-резонансная томография;
- компьютерная томография;
- ультразвуковое исследование.
Они дают возможность определить степень развития заболевания, точную локализацию патологического процесса, состояние хрящевой ткани и сосудов, наличие осложнений, образование межпозвоночной грыжи и т.д.
Обычно сначала лечить спондилез стараются терапевтическими методами. Для этого применяются анальгетики, миорелаксанты, спазмолитики, противовоспалительные средства, хондропротекторы, седативные препараты, мочегонные вещества, вазоактивные лекарства, иммуностимуляторы, транквилизаторы, витамины, антидепрессанты. Они дают возможность устранить боль, снять отечность, снизить давление на нервные окончания и сосуды.
Кроме того, эти медикаменты препятствуют дальнейшему прогрессированию патологии, уменьшают воспалительный процесс, укрепляют хрящевую ткань. Они усиливают защитные свойства организма, способствуют регенерации тканей и восстанавливают основные функции клеток.
Обычно лечение заболевания дополняется физиотерапией, воздействием ультразвука, лазера, УВЧ, фонофореза, электрофореза. Обязательно используется массаж, мануальная терапия, лечебная физкультура, акупунктура, применение бальнеологии, парафина, грязей, озокерита, специальной диеты и пр.
Эти методы помогают:
- устранить признаки спондилеза;
- облегчить его протекание;
- приостановить рост остеофитов;
- улучшить самочувствие пациента;
- расслабить мышцы поясницы;
- нормализовать двигательную активность позвоночника;
- возвратить ему гибкость;
- облегчить деятельность нервных корешков;
- усилить отток лимфы;
- активизировать кровообращение;
- сбросить лишние килограммы.
Полезное видео
Предлагаем посмотреть видео о возможности самостоятельных родов после кесарева сечения:
https://youtube.com/watch?v=FfTRksqhHiY
Лечение
Очень важно начать лечить спондилез на ранних стадиях и предотвратить его дальнейшее развитие. Самолечение обычно малоэффективно, поэтому необходимо вовремя обратиться к ортопеду, который поставить верный диагноз и назначит адекватное лечение
Поскольку при спондилезе происходит значительное расстройство функции внутренних органов, то необходимо также участие терапевта и невропатолога в составлении плана лечения.
Терапия спондилеза может быть консервативной и оперативной. Она направлена на улучшение состояния пациента – устранение болевого синдрома, нервных и вегетативных нарушений, замедление дегенеративного процесса и образования остеофитов.
При болевом синдроме используются обезболивающие и нестероидные противовоспалительные средства. При сильных болях – мышечные релаксанты, ненаркотические анальгетики (кодеин), седативные средства. Для улучшения трофики структур позвоночника применяют инъекции витамина В1, В12, электрофорез с калия йодидом.
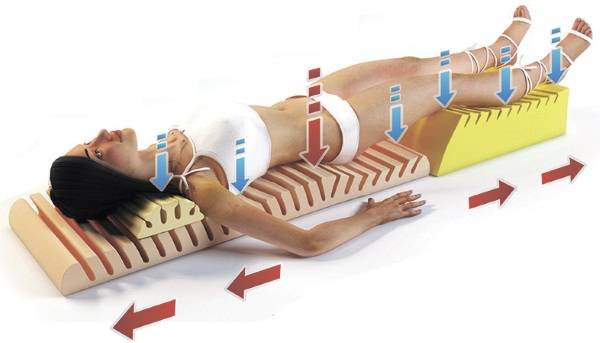
Устранение мышечных спазмов, активацию кровообращения и приток питательных веществ к позвонкам и хрящам обеспечивают массажем (только во время ремиссии), мануальной терапией, физиотерапией, воздействием на активные точки, регулярными упражнениями ЛФК. В некоторых случаях, так же как и при остеохондрозе, показано тракционное вытяжение, чтобы разгрузить позвоночник и снять давление на спинной мозг и корешки нервов.
Лечение спондилеза проводят на фоне постельного режима, поскольку у большинства пациентов присутствует мышечная слабость и сильные боли. В период ремиссии обязателен курс восстанавливающей гимнастики, которая тонизирует мышцы после длительного отдыха.
К хирургическому лечению прибегают, если есть абсолютные и некоторые относительные показания. Например, у пациента наблюдаются нарушения мозгового кровообращения, дисфункция органов малого таза, паралич анальной области, конечностей, или же сильный болевой синдром не позволяет человеку трудиться и снижает качество жизни.
Хирургия
Современные хирургические процедуры, используемые для лечения спондилеза, уменьшают давление в спинномозговом канале (операция декомпрессии) и / или улучшают подвижность позвоночника (операция остеосинтеза).
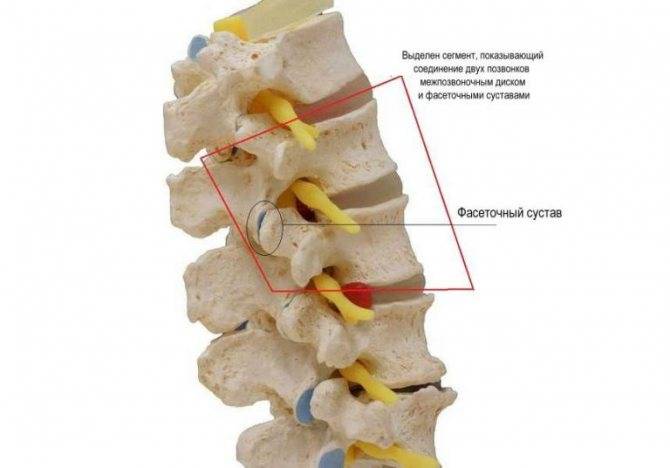
Фасетоэктомия: удаление фасеточных (межпозвонковых суставов) с наростами, если они оказывают давление на спинной мозг.
Фораминотомия: если часть диска или остеофит надавливает на корешок нерва, в месте, где он выходит из позвоночника, то это вмешательство делает отверстие для выхода больше. Хирург удаляет часть межпозвоночного диска, связочного аппарата позвоночника, отростка или тела позвонка без нарушения целостности позвоночного столба.
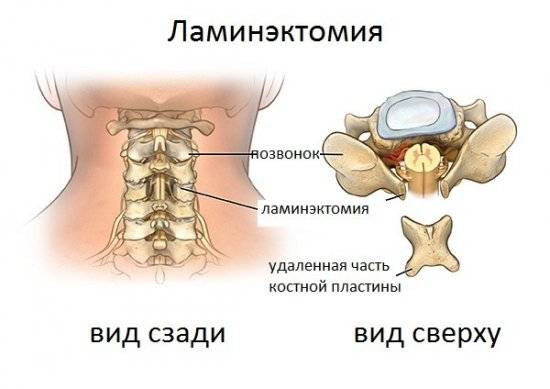 Схема операции при спондилезе
Схема операции при спондилезе
Ламинэктомия: удаление части костной пластинки, которая защищает спинномозговой канал. Извлекая участок ткани над нервным корешком, хирург устраняет его компрессию. Разрез при операции достигает 10 см.
Ламинотомия: подобно фораминотомии, ламинотомия увеличивает отверстие, на этот раз в вашей костной пластине, защищающей спинной мозг.
Все вышеуказанные методы декомпрессии выполняются из заднего доступа к позвоночнику.
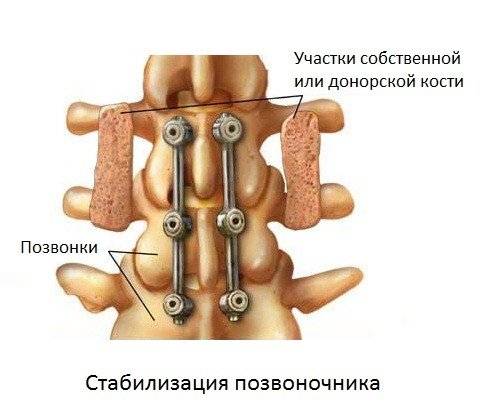 После удаления остеофитов выполняется операция по стабилизации позвоночника
После удаления остеофитов выполняется операция по стабилизации позвоночника
Причины появления спондилеза
Спондилез пояснично-крестцового отдела позвоночника относится к дегенеративным процессам в организме человека. Ранее врачи относили его к геронтологическим (старческим) болезням. Однако в последние годы патология начала стремительно «молодеть» — клинические проявления стали появляться у лиц в возрасте 28 – 35 лет. После детального изучения проблемы ученые пришли к выводу, что самая распространенная причина этой патологии – гиподинамия.
Сидячий образ жизни, отказ от физической активности, избыточное употребление калорий, малое количество употребляемой чистой воды – все это стало потенциальной угрозой для здоровья позвоночного столба современного человека.
Значение имеет состояние мышечной ткани в области поясницы и крестца. Если мышцы достаточно хорошо развиты, то они обеспечивают не только оптимальную защиту и поддержку позвоночного столба, но и создают благоприятные условия для питания хрящевой ткани. Как известно, межпозвоночные хрящевые диски не имеют собственной кровеносной сети. Они могут получать питательные вещества только при помощи диффузного обмена с окружающими их мышцами. Если мышцы не работают (не сокращаются и не расслабляются), то нарушается процесс диффузного питания и хрящевые ткани обезвоживаются. Запускается процесс развития остеохондроза.
При оказании физической нагрузки при отсутствии хорошо развитых паравертебральных мышц происходит столкновение тел позвонков. Это патологическое состояние, поскольку ткани позвонков не имеют никакой больше защиты от ударов и возникающих при этом трещин.
Разрастание остеофитов на краевых поверхностях тел позвонков является своеобразной защитной реакцией. Но в итоге это приводит к тому, что травмируются окружающие мягкие ткани. При расположении костных наростов в проекции спинномозгового канала может наблюдаться травма спинного мозга и его дуральных оболочек.
К потенциальным причинам развития спондилеза пояснично-крестцового отдела позвоночника можно отнести:
- избыточную массу тела – каждый лишний килограмм существенно увеличивает амортизационную и физическую нагрузку на позвоночный столб;
- ведение малоподвижного образа жизни (гиподинамия провоцирует развитие атонии мышц вдоль позвоночника и они утрачивают способность его поддерживать и питать);
- сидячая работа, при которой человек длительное время находится в вынужденном положении тела (затекают мышцы, нарушается кровоток, смещаются тела позвонков);
- травмы в области поясницы (падения, ушибы, скручивания тела) – провоцируют нарушение целостности костной, сухожильной и мышечной ткани, затем на этих местах образуются рубцовые деформации и отложения солей кальция;
- неправильная постановка стопы в виде плоскостопия и косолапости провоцирует неравномерное распределение амортизационной нагрузки на позвоночный столб;
- разрушение крупных суставов нижних конечностей;
- нарушение осанки, сколиоз и другие виды искривления позвоночника;
- тяжелый физический труд, сопряженный с подъёмом тяжестей, длительным нахождением на ногах.
Среди потенциальных причин могут находиться сахарный диабет и другие патологии эндокринной системы, беременность, разрушение подвздошно-крестцовых сочленений костей, негативная семейная наследственность, опухоли и инфекции. Точную причину развития спондилеза пояснично-крестцового отдела позвоночника сможет назвать только опытный врач. Поэтому не рекомендуем заниматься самостоятельной диагностикой и лечением. При появлении характерных симптомов обратитесь за медицинской помощью к вертебрологу.
Лечение спондилеза
К сожалению, невозможно полностью избавиться от спондилеза поясничного отдела позвоночника. Лечение проводится с помощью витаминов, физиотерапевтических процедур и лекарств, которые избавляют от боли. На тяжелой стадии болезни проводится операционное вмешательство. Патология сильно усложняет жизнь: появляется недержание мочи и кала, пациент подвергается сильным болям
Поэтому важно определить, чем лечить спондилез, чтобы качество жизни не ухудшилось значительно
Главными задачами терапии являются:
- укрепление спинных мышц;
- избавление от воспаления;
- снятие болевых ощущений.
https://youtube.com/watch?v=91tBeun3GkQ
Для снятия болезненности можно применять нестероидные противовоспалительные препараты
Но делать это необходимо крайне осторожно, так как они могут негативно повлиять на работу кишечника. Неправильная работа органов пищеварения усиливает симптомы заболевания и увеличивает количество остеофитов
 Чтобы разорвать этот замкнутый круг, специалисты рекомендуют чередовать нестероидные противовоспалительные средства с другими обезболивающими лекарствами. Свою эффективность в этом деле доказали такие препараты, как Целекоксиб, Мовалис, Пироксикам, Дифлунисал и другие. Если средства снимают боль меньше, чем на шесть часом, лучше всего использовать уколы или употреблять внутрь три-четыре раза в течение суток.
Чтобы разорвать этот замкнутый круг, специалисты рекомендуют чередовать нестероидные противовоспалительные средства с другими обезболивающими лекарствами. Свою эффективность в этом деле доказали такие препараты, как Целекоксиб, Мовалис, Пироксикам, Дифлунисал и другие. Если средства снимают боль меньше, чем на шесть часом, лучше всего использовать уколы или употреблять внутрь три-четыре раза в течение суток.
Особое место в терапии спондилеза занимают физиологические процедуры. Они отличаются анальгезирующим и укрепляющим эффектом. Физиотерапия также помогает укрепить мышцы спины, снимает боль, улучшает кровообращение, замедляет негативные изменения.
Самыми популярными процедурами для лечения данной патологии являются:
- электрофорез;
- фонофорез;
- аппликации парафиновые;
- иглоукалывание;
- лечение грязями.
Не менее эффективной является специальная лечебная физкультура. Для укрепления мышечной ткани делают упражнения в положении лежа
Важно проводить занятия под присмотром врача, так как излишние нагрузки в таком случае недопустимы
Вот несколько упражнения, которые помогают справиться с болевыми ощущениями.
- Примите положение лежа (на животе), вытяните обе руки вперед. Напрягите ноги и поднимайте их одновременно с руками. В этом положении необходимо задержаться на 5 секунд, затем опустить конечности на пол.
- Встаньте на четвереньки. Поднимите левую ногу и правую руку на несколько секунд. Затем опустите их и поднимите правую ногу и левую руку.
- Лягте на спину, руки разведите в стороны, ноги согните в коленях. Медленно наклоняйте согнутые колени в одну и другую стороны, отрывая поясницу от пола.
Очень важно прислушиваться к своим ощущениям во время занятий. Если у вас появилась резкая боль, лучше остановиться процедуру, отдохнуть, а затем повторить упражнение снова в более низком темпе
Народные средства
Несмотря на то что большинство врачей указывают на малоэффективность домашних средств при спондилёзе позвоночника, лечение настойками и другими народными лекарствами распространено среди пациентов. Такие меры приносят эффект только на некоторое время, к тому же могут стать причиной более серьезных проблем. Поэтому применять их желательно только в комплексе с традиционной терапией после консультации врача.
Также иногда для избавления от болевых ощущений пациенты прибегают к помощи мануальных терапевтов без достаточного опыта в данной сфере. Помните, что нетрадиционные методы лечения в сочетании с лечением травами могут не только не помочь справиться с проблемой, но и провоцировать осложнения.
Классификация и признаки спондилеза
Чтобы окончательно установить диагноз, нужно опираться на международную классификацию болезней. Поражение может затрагивать любой из пяти позвонков пояснично-крестцового сегмента:
- L1-L2 – спондилез первого и второго поясничного позвонка.
- L2-L3 – обнаружение патологии между вторым и третьим поясничными позвонками.
- Уровень L4 – L5.
- L5-S1 – поражение пояснично-крестцового отдела.
Последний вариант встречается чаще всего. Болезнь возникают при наличии неблагоприятных факторов, и включает яркие симптомы проявления.
Стадии заболевания включают:
- Развитие заболевания на начальном этапе практически никак не проявляется. В редких случаях при тяжелой нагрузке на позвоночник возникают умеренные боли в области поясницы. На начальном этапе развития спондилеза деформации незначительны. Определить патологию удается на начальном этапе развития случайно. Если провести диагностическое исследование, можно заметить на снимках позвоночника начало разрастания костных наростов на пораженных участках дисков.
- На второй степени боли становятся значительными, ощущается скованность по утрам. Боль усиливается в положении стоя и в наклоне вперед, поэтому нужно избегать длительной статической нагрузки. Признаки спондилеза усиливаются. Боль меняет течение. Возникает сильный дискомфорт, характеризующийся большой длительностью.
- На последнем этапе возникновение боли не зависит от провоцирующих факторов. Наблюдается онемение, парестезии конечностей, потеря чувствительности ног. Пациент не может выполнять привычные действия, двигательные навыки практически полностью нарушены, ведь остеофиты сильно разрослись, из-за чего подвижность сильно ограничена. Требуется хирургическое устранение патологии.
Общие симптомы спондилеза, указывающие на болезнь, включают:
- Болевой синдром – ноющий и пульсирующий на уровне развития поражения. Нет иррадиации в другие отделы позвоночника или внутренние органы. Обычно дискомфорт, по утрам сковывающий и усиливается при наклонах, физических нагрузках. Разогревание мышц немного и временно облегчает состояние.
- Нарушение подвижности. Больной не может прогнуться в спине или наклониться до упора. При поворотах туловища ощущается явное ограничение движения в стороны.
- Хромота – признаки пережатия волокон седалищного нерва. Сначала хромота возникает при физической нагрузке, а позже – в спокойном состоянии.
- Потеря чувствительности в нижних конечностях – симптом, связанный с ущемлением нервного корешка.
В трети случаев заболевание протекает бессимптомно, но реже наблюдается только хромота. При таких скудных симптоматических признаках патологию уже определяют на поздней стадии, когда больному становится действительно плохо. На поздних этапах появляется скованность в позвоночнике, связанная с разрастанием остеофитов.
По выраженности симптомов наблюдают несколько этапов:
- На начальной стадии спондилеза признаки болезни отсутствуют или слабо выражены.
- На втором этапе развития патологии происходит частичное ограничение подвижности. Иногда наблюдают онемение конечностей.
- Третий этап – терминальный. У пациента хронически болит спина, движения скованы. Больному присваивают инвалидность.
Чем раньше возникнет неблагоприятная симптоматика, тем быстрее нужно обращаться за помощью к специалисту. На начальных этапах развития болезни еще можно справиться с дискомфортом с помощью консервативной терапии.