Возможные осложнения
Скарлатина опасна тем, что может вызвать серьёзные осложнения. По времени возникновения они делятся на ранние (в течение 1-й недели заболевания) и поздние (через 3-4 недели от начала болезни).
Ранние
Ранние осложнения развиваются у детей, которые к началу болезни уже были ослаблены (например, другим заболеванием) или в случае отсутствия своевременного лечения. К ним относятся:
- отит – воспаление среднего уха, инфекция проникает через слуховые проходы;
- внутренние кровотечения – гемолитический стрептококк разрушает красные клетки крови (эритроциты);
- нарушения работы печение и почек – происходит из-за токсического поражения органов продуктами жизнедеятельности стрептококков.
Поздние
Поздние осложнения возникают из-за:
- отсутствия лечения, если диагноз был поставлен неправильно (например, скарлатину не смогли дифференцировать от ангины);
- несоблюдения постельного режима в первые дни заболевания;
- повышенной чувствительности организма ребёнка к токсинам стрептококка (аллергической реакции).
Чаще всего поздние осложнения имеют аутоиммунный характер (когда иммунная система начинает распознавать клетки некоторых органов в качестве патогенных единиц и борется с ними).
К распространённым поздним осложнениям относятся:
- Ревматизм. Развивается через 2 недели после окончания острого периода скарлатины. У ребёнка начинают болеть суставы кистей рук, локтей, коленей. Симптомы проявляются несимметрично. Кожа над воспалённым суставом приобретает красный оттенок. Такой ревматизм проходит самостоятельно.
- Миокардит – воспаление мышцы сердца, вследствие которого нарушается кровоток, теряют эластичность клапаны и развивается недостаточность функции органа. Чтобы вовремя заметить нарушения, рекомендуется после перенесённой скарлатины посетить детского кардиолога и выполнить ЭКГ.
- Гломерулонефрит – воспаление почечных клубочков, которые фильтруют кровь. Патология начинается с лихорадки и боли в области поясницы. Это опасное осложнение, которое перерастает в хроническую почечную недостаточность. Для его предупреждения рекомендуют через 1-2 недели после выздоровления от скарлатины сдать анализ крови.
- Пневмония – воспаление лёгких. Развивается из-за проникновения инфекции через кровоток в этот орган. Требует немедленного лечения с применением антибиотиков.
- Хорея Сиденгама. Может развиваться как самостоятельное осложнение или на фоне ревматизма. Заключается в поражении подкорковых узлов мозга. Проявляется непроизвольными подёргиваниями мышцами – от лицевых до мышц рук и ног. Приводит к нарушениям походки и речи. Необходимо лечение у невролога.
Каковы возможные последствия скарлатины?
Все осложнения при скарлатине объясняются особенностью бактерии, которая ее вызывает. Бета-гемолитический стрептококк оказывает тройное воздействие на организм:
- токсическое – отравляет бактериальными ядами. Токсин Дика поражает сердце, сосуды, нервную систему, кору надпочечников, нарушается белковый и водно-минеральный обмен
- аллергическое – белки, которые образуются в результате распада бактерии вызывают аллергическую реакцию. Этот фактор считается наиболее опасным
- септическое – распространяется по телу с током крови и вызывает гнойные очаги воспаления в разных органах.
По данным статистики осложнения возникают у 5% заболевших. Из этого числа почти 10% — это поражения сердца (эндокардит, миокардит). На втором месте, 6% — пиелонефрит (воспаление почек). На третьем месте — гайморит (воспаление пазух носа). Осложнения после скарлатины разделяют на ранние и поздние.
Ранние осложнения скарлатины появляются через 3-4 дня после начала болезни.
Последствия, связанные с распространением инфекционного процесса и распространением бета-гемолитического стрептококка.Могут возникнуть:
- некротическая ангина – разрушения вызванные стрептококком могут привести к отмиранию участков слизистой на миндалинах
- параамигдалический абсцесс – скопление гноя под слизистой оболочкой носоглотки вокруг миндалин
- лимфаденит – воспаление лимфатических узлов в результате скопления в них бактерий и продуктов их распада
- отит – воспаление среднего уха
- фарингит – воспаление стенок глотки
- синуситы – воспаление околоносовых пазух
- гнойные очаги (абсцессы) в печени и почках
- сепсис – заражение крови
Токсические. Токсин стрептококка вызывает нарушения в тканях сердца «токсическое сердце». Его стенки отекают, размягчаются, и сердце увеличивается в размерах. Пульс замедляется, давление падает. Возникает одышка и боль в груди. Эти явления кратковременные и проходят после того, как в организме накопится достаточное количество антител, связывающих токсин.Аллергические. Аллергическая реакция организма на бактерию и ее токсины вызывают временное поражение почек. Его тяжесть зависит от индивидуальной реакции организма и от того, встречался ли он раньше с этой бактерией. Проявлением аллергии являются повреждение сосудов. Они становятся ломкими, возникают внутренние кровотечения. Из них особенно опасно кровоизлияние в мозг.
Поздние осложнения скарлатины
Поздние последствия наиболее опасны и связаны с сенсибилизацией организма – аллергией. В результате этого клетки иммунной системы атакуют собственные ткани и органы. Наиболее серьезные аллергические осложнения:
- Поражение клапанов сердца – клапаны, которые обеспечивают ток крови в нужном направлении, утолщаются. Одновременно ткань становится хрупкой и разрывается. Нарушается циркуляция крови в сердце, развивается сердечная недостаточность. Проявляется одышкой и ноющей болью в груди.
- Синовит– серозное воспаление суставов – результат аллергизации, возникает на второй неделе заболевания. Поражаются мелкие суставы пальцев и стоп. Проявляется припухлостью и болезненностью. Проходит самостоятельно без лечения.
- Ревматизм – поражение крупных суставов, возникает на 3-5 неделе. Кроме боли в конечностях могут появиться и осложнения со стороны сердца. Ревматизм cчитается самым распространенным и неприятным осложнением скарлатины.
- Гломерулонефрит – поражение почек. После выздоровления температура поднимается до 39°. Появляются отеки и боли в пояснице. Моча становится мутной, ее количество уменьшается. В большинстве случаев стрептококковый гломерулонефрит поддается лечению и проходит без следа. Но если вовремя не принять меры, то может развиться почечная недостаточность.
- Хорея Сиденгама – поражение головного мозга, которое возникает через 2-3 недели после выздоровления. Первые проявления: смех и плач без причины, беспокойный сон, рассеянность и забывчивость. Позже появляются неконтролируемые движения в конечностях. Они быстрые и беспорядочные. Нарушается координация, походка, речь. В некоторых случаях мозгу удается компенсировать нарушенную функцию, в других несогласованность движений остается на всю жизнь.
Поздние осложнения после скарлатины чаще всего возникают, если инфекционное заболевание лечили самостоятельно без антибиотиков или диагноз был поставлен неправильно. Профилактика осложнений – правильное и своевременное лечение скарлатины. При первых признаках болезни необходимо обратиться к врачу. Прием антибиотиков, противоаллергических средств и прием большого количества жидкости, это надежная защита от возникновения осложнений.
Симптомы и причины скарлатины у взрослых
Бактериальное заболевание скарлатина в основном поражает ротоглотку. Для последних лет характерно явное снижение заболеваемости этой болезнью и снижение тяжести ее проявлений. До восьмидесяти процентов больных переносят болезнь бессимптомно.
У взрослых скарлатина проявляется в стертой форме, при этом наблюдается слабая интоксикация, не слишком активное воспаление зева и бледная, кратковременная слабая сыпь.
Возбудитель скарлатин, это бета-гемолитический грамположительный стрептококк группы А.
Причины скарлатины
Первоисточником инфекции может быть как явно больной человек, так и человек, у которых не замечено никаких симптомов заболевания.
Инфекция передается бытовым, либо воздушно-капельным путем, но при наличии стрептококка на пищевых продуктах возможна и алиментарная передача. Возбудитель проникает в человеческий организм через слизистые оболочки. Это может быть зев, половые органы, либо травмы на коже.
Зона проникновения инфекции становится локальным очагом воспаления, и микроорганизмы, которые начинают активное размножение, выделяют в кровь токсины, которые и приводят к развитию общей интоксикации.
Попадание вредного вещества в кровь провоцирует расширение кровеносных сосудов, которые питают кожные покровы, что и является причиной возникновения специфической сыпи на коже.
Попадание вредоносных микроорганизмов в кровь человека, опасно возможностью воспалительного поражения внутренних органов и иных тканей.
Симптомы скарлатины у взрослых
Инкубационный период скарлатины у взрослых продолжается от трех суток до недели. При этом становятся заметными сонливость, вялость, сильная головная боль и озноб. Может резко возрасти температура, и, наконец, проявляется специфическая сыпь в форме х ярко-розовых точек на лице, в естественных складах кожи и на боковых поверхностях туловища.
Это сопровождается покраснением щек, которое составляет контраст с бледным носогубным треугольником. Весьма возможны проявления тошноты и рвоты, воспаление миндалин, болезненность и уплотнение местных лимфоузлов и возникновение на языке буровато-серого густого налета, исчезающего через три дня.
Поверхность языка при этом приобретает яркий красный оттенок.
Все эти признаки позволяют диагностировать скарлатину у взрослых, но, при возникновении осложнений необходима и профессиональная консультация кардиолога, электрокардиограмма, а твкже проведение УЗИ сердца и почек. Если имеются подозрения на отит, необходима помощь отоларинголога.
Лечение
В легкой форме скарлатина у взрослых лечится в домашних условиях, в стационаре осуществляется лечение больные, у которых замечены осложнения. Больному скарлатиной, назначается недельный постельный режим, полный покой и постоянное поступление свежего воздуха.
Боли при глотании требуют назначения щадящей диеты в виде многократного питания малыми порциями, потребления полужидких или жидких блюд. Исключаются приправы и пряности, острые соусы, жирные и соленые блюда, же шоколад.
Основное средство лечения скарлатины у взрослых, это пенициллин. Резервными препаратами являются цефалоспорины и макролиды первого поколения.
Следует осуществлять санацию очага воспаления раствором фурацилина, либо водными настоями соцветий ромашки, листьев эвкалипта, цветков календулы.
Тяжелое протекание заболевания требует инфузий растворов гемодеза или глюкозы. Кардиологические проблемы могут быть скорректированы кордиамином, эфедрином, или камфарой.
Возбудитель заболевания
Заболевание под названием скарлатина вызывает стрептококк. Он отличается своим строением от известного стафилококка, его частицы расположены последовательно один за другим, в виде бус. Эти бактерии могут спокойно расти и размножаться при полном отсутствии кислорода. Стрептококк относят к анаэробным микроорганизмам.
Семья бактерий этого типа состоит из целого ряда похожих друг на друга серотипов. До начала проявления заболевания невозможно выделить виновников возникновения скарлатины. Стрептококки являются очень стойкими, чтобы их уничтожить предстоит провести ряд серьезных мероприятий по дезинфекции помещения. Уничтожают их при помощи двухлористой ртути и фенола, однако даже эти проверенные временем средства не всегда эффективны.
Именно из-за своей неприхотливости и стойкости бактерии способны легко и быстро распространяться. Предугадать возникновение скарлатины сложно, гораздо легче ее остановить. Постоянное проведение дезинфекции в помещении, поможет человеку избежать возникновения заболевания.
Может ли ребёнок повторно заболеть скарлатиной
Повторное заболевание скарлатиной не является возможным В основе патогенеза развития характерного течения скарлатины лежит выделяемый бактерией эритротоксин. После перенесённой инфекции к нему формируется стойкий пожизненный иммунитет. Это обуславливает то, что повторно скарлатиной заболеть нельзя. Но, учитывая раннее начало приёма антибиотиков, иммунитет к эритротоксину может сформироваться не полностью, поэтому крайне редко возникает повторное заболевание скарлатиной Повторное течение болезни лёгкое.
Стойкий иммунитет формируется только к эритротоксину и определенному виду стрептококка (серовару). При инфицировании другим бактериальным сероваром возникает стрептококковая ангина, протекающая в легкой или среднетяжелой форме.
Диагностика
Типичное течение скарлатины легко диагностируется по клиническим признакам. Ангина и характерная сыпь у ребёнка — достаточные аргументы для постановки диагноза. Однако стёртое течение болезни требует дополнительных анализов.
Основным методом диагностики при скарлатине является микробиологическое исследование. Алгоритм действий врача следующий.
- Сбор анамнеза — контактировал ли пациент с больными.
- Общий анализ крови. Выявляется повышение СОЭ, увеличение числа лейкоцитов и появление их незрелых форм.
- Делается мазок на скарлатину — бактериологическое исследование смыва с глотки. Проводят посев на специальные среды. Выделение стрептококка может занять несколько дней.
- Более быстрый анализ на скарлатину — обнаружение стрептококка в РКА. С помощью этой реакции выявляют антиген бактерии в крови.

Для оценки восприимчивости человека к скарлатине используют реакцию Дика. Для этого вводят внутрикожно небольшое количество стрептококкового токсина. Через сутки оценивают размер припухлости. У иммунных людей она маленькая. У лиц, чувствительных к стрептококковому токсину величина пуговки от 0,5 до 3 см.
Дифференциальная диагностика
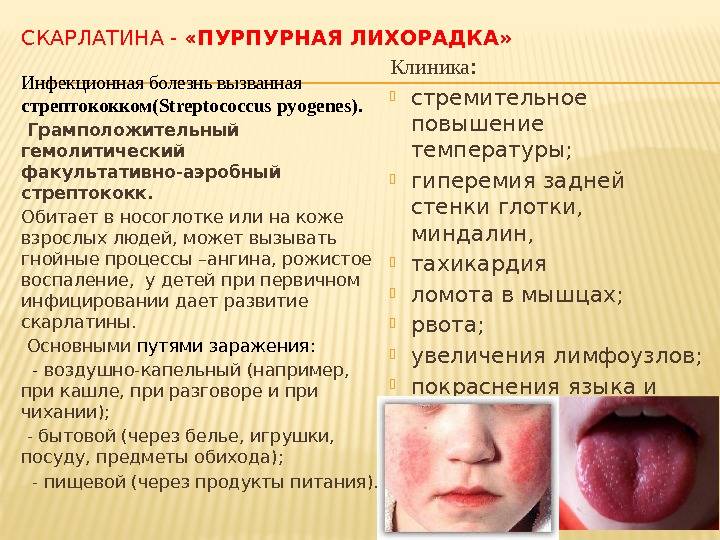
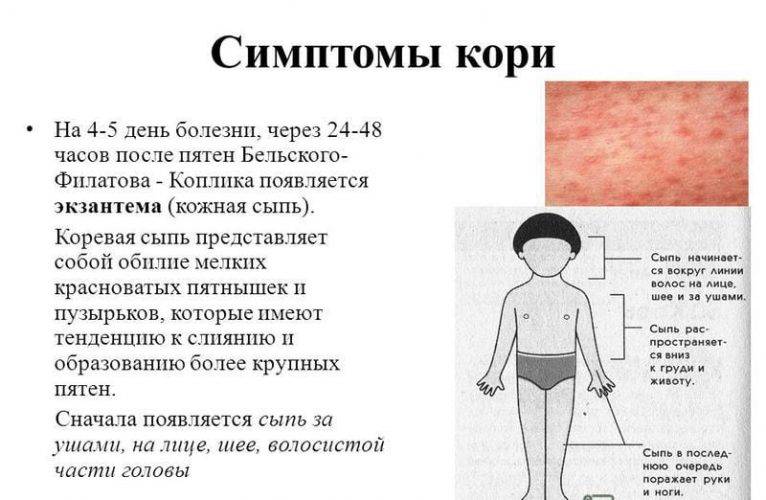
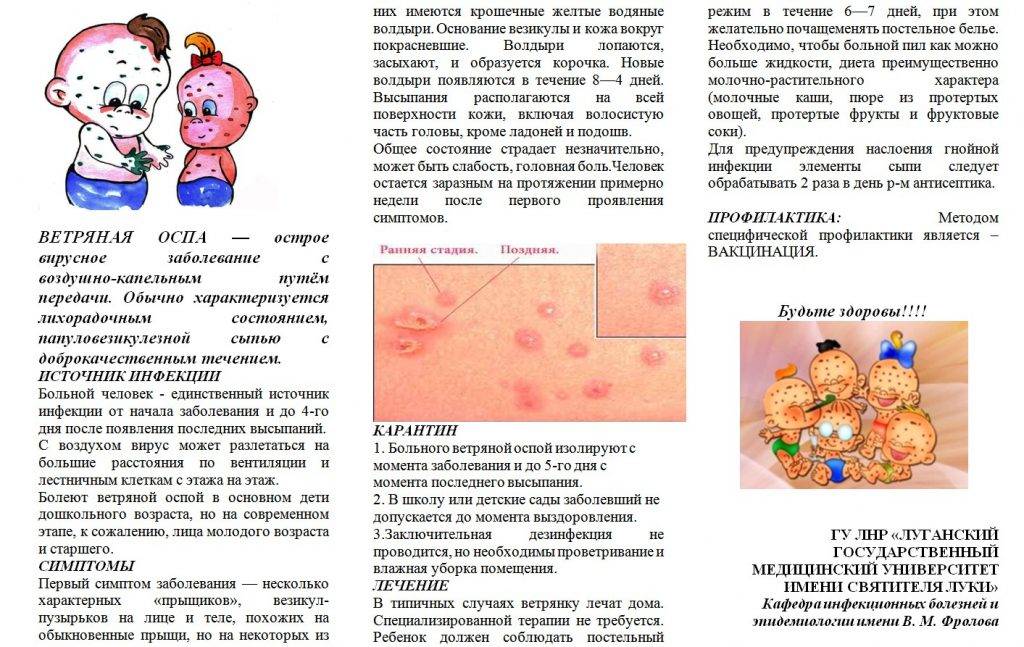
Сыпь, повышение температуры тела, сильная слабость характерны для многих детских инфекций. Поэтому дифференциальная диагностика скарлатины включает в себя её сопоставление с другими заболеваниями, имеющие похожие симптомы.
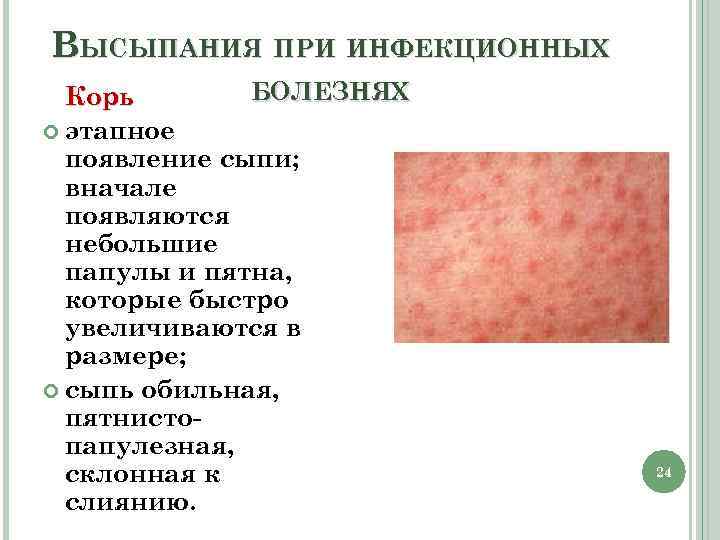
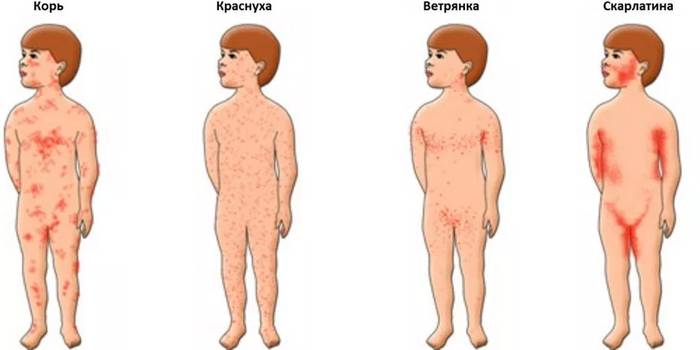
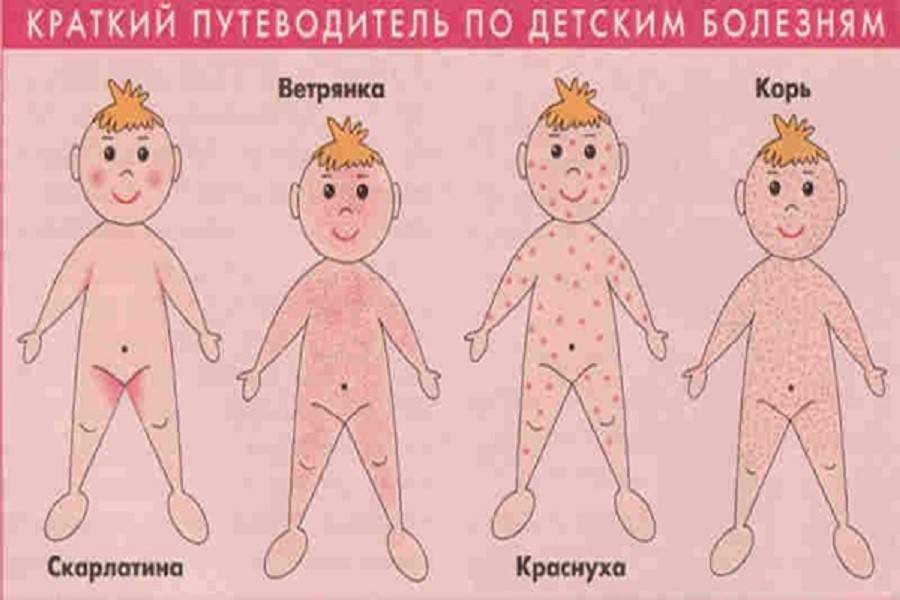
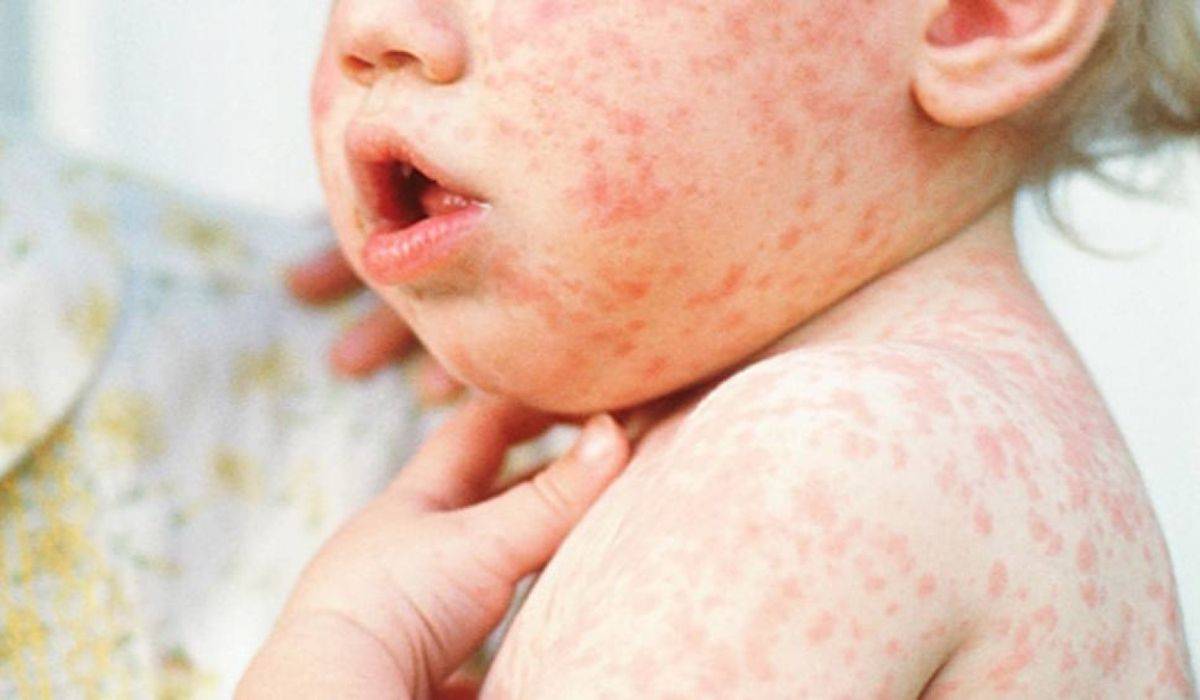
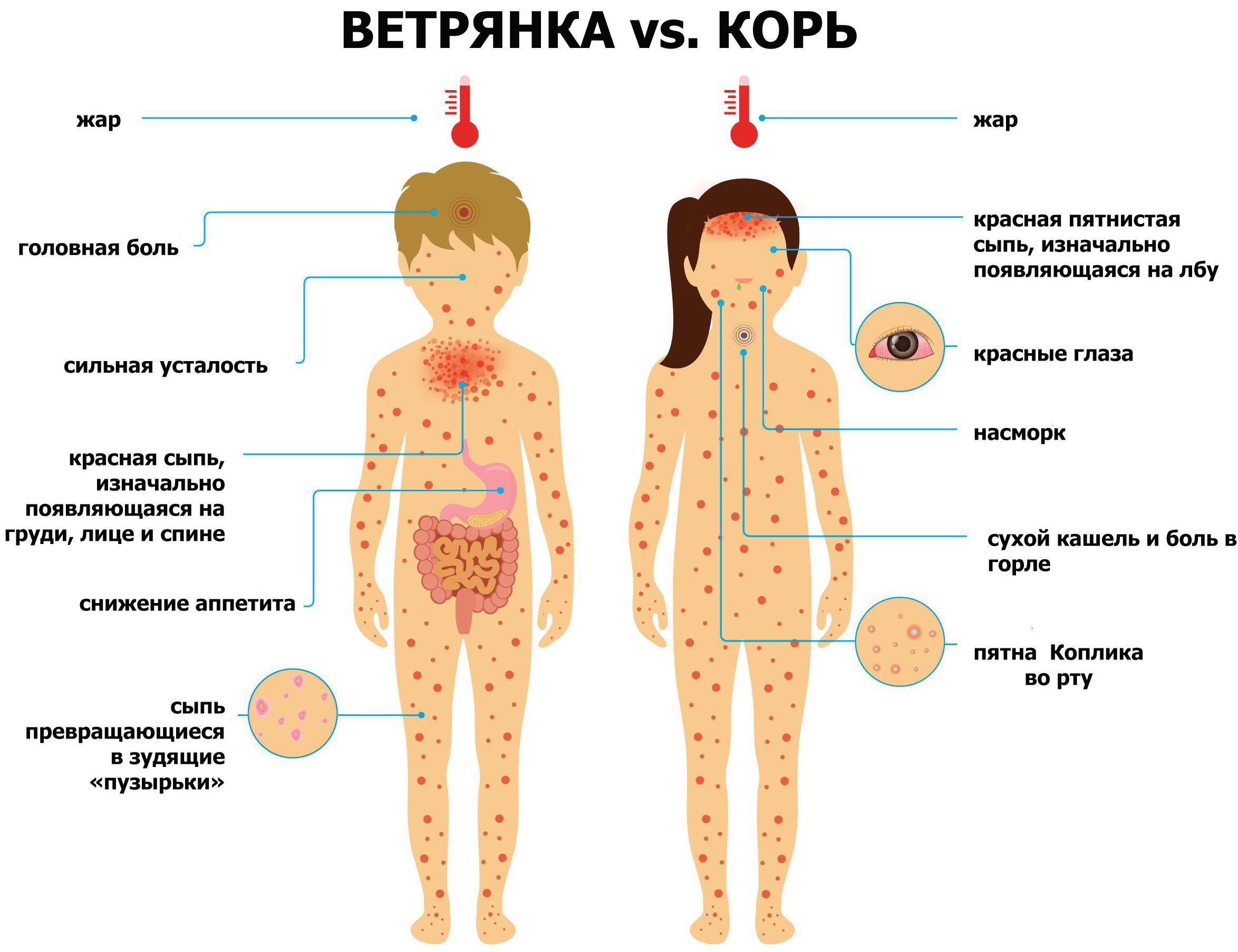
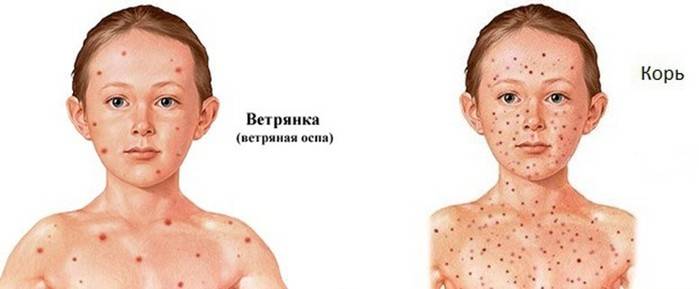
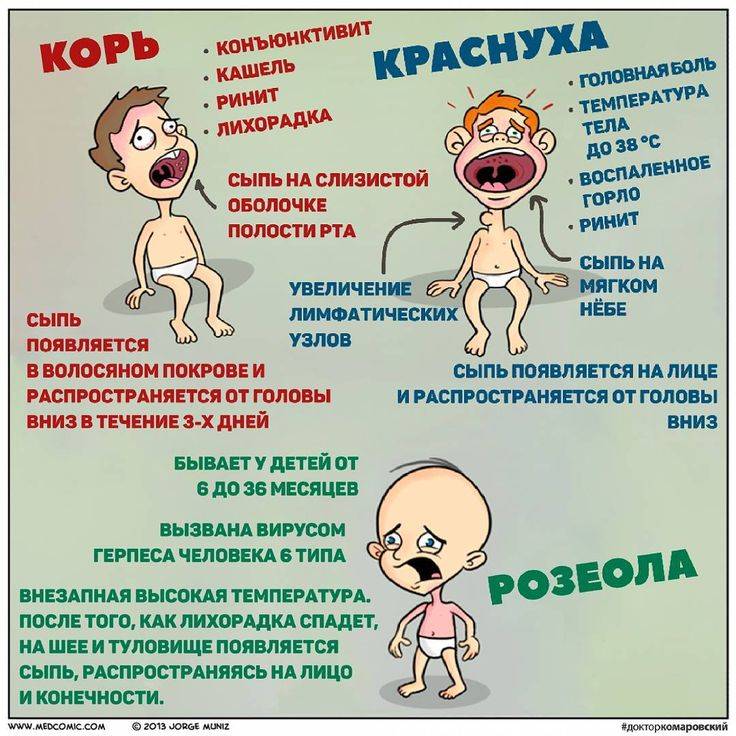
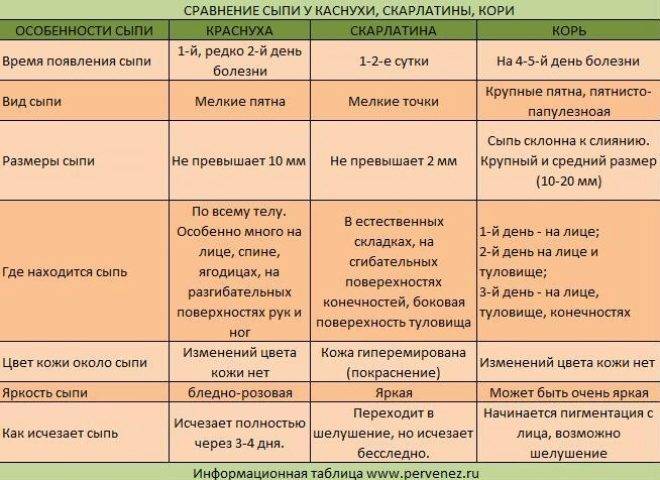
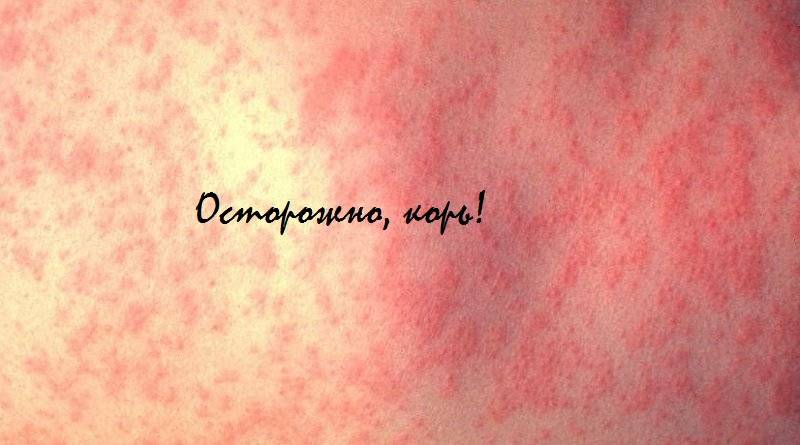
- Отличия скарлатины от кори в проявлениях ангины. А также при кори сыпь локализуется на слизистых оболочках и выражен кашель.
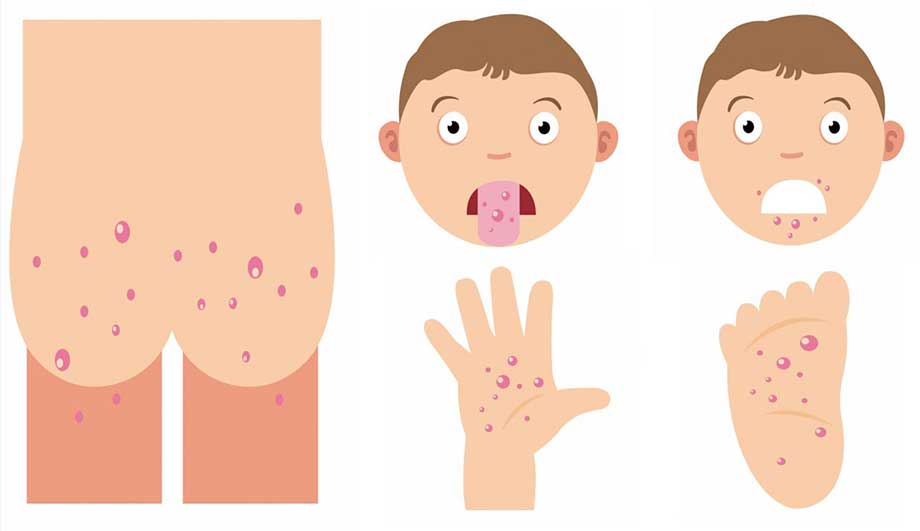
- Чем отличаются скарлатина и ветрянка? При ветрянке сыпь пузырьковая, начинается с волосистой части головы.
- В чём отличие ангины от скарлатины? В 90% случаев эти болезни вызываются тем же микробом. Но при обычной ангине воспалительный процесс ограничивается миндалинами и нет сыпи на коже.
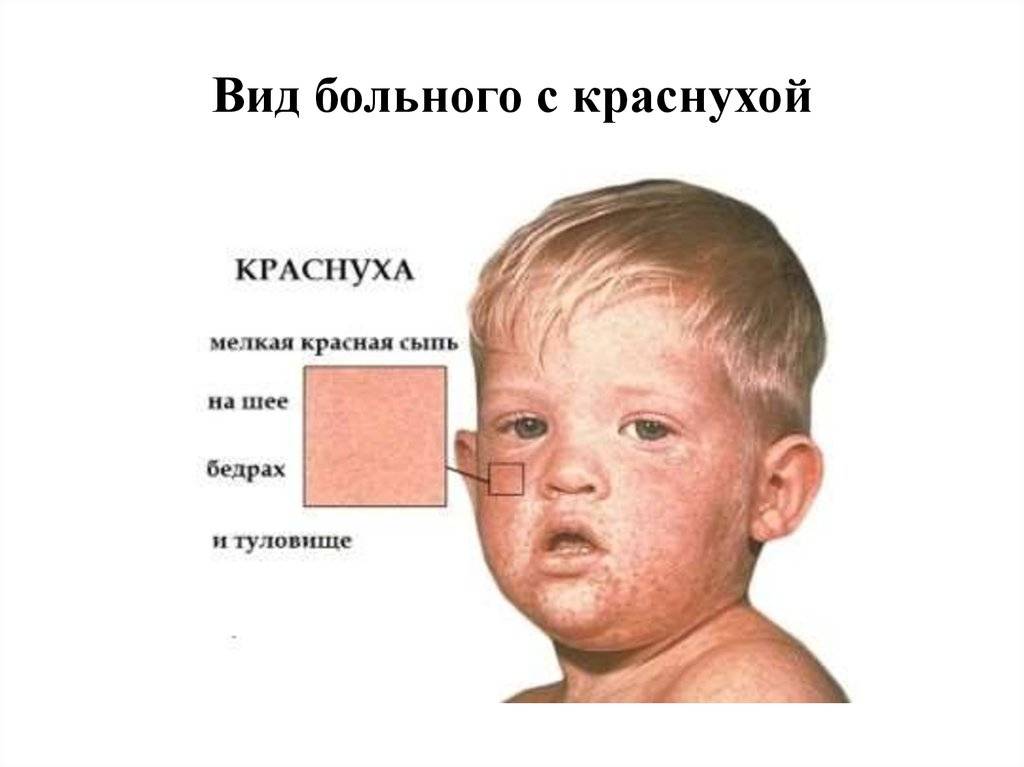
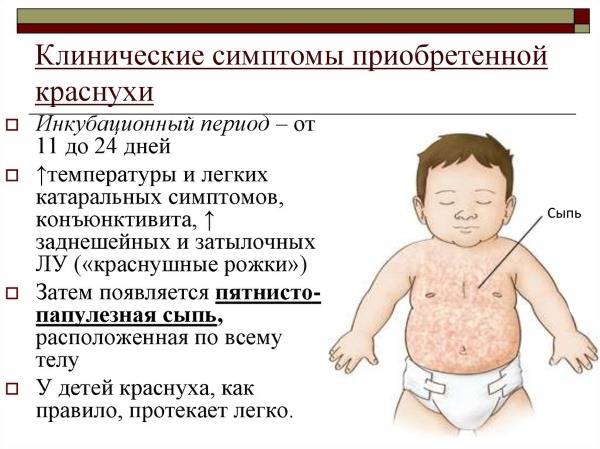
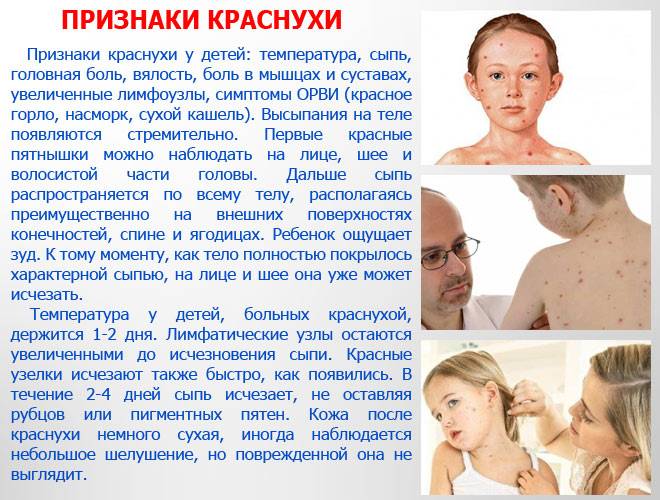
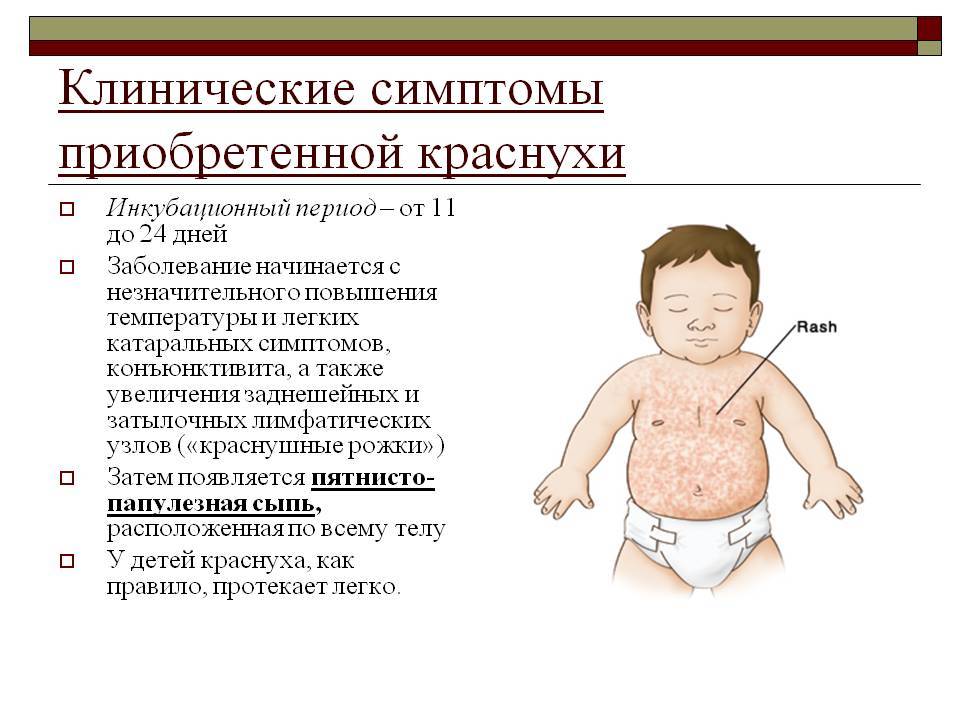
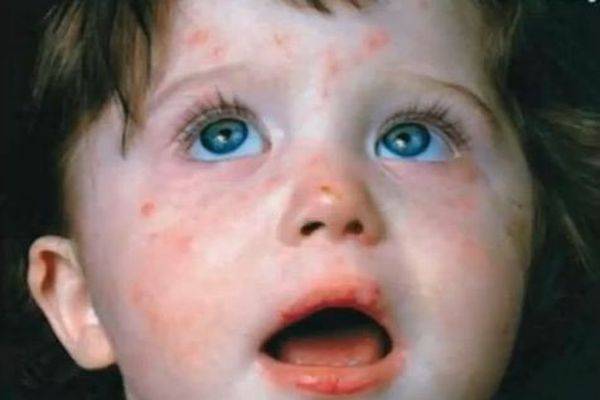
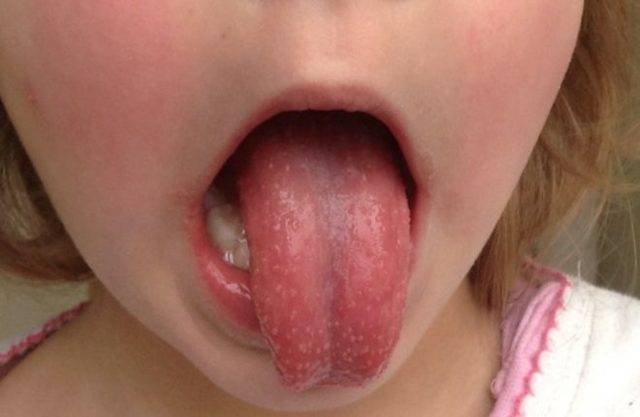
- От краснухи скарлатина отличается выраженной интоксикацией. А также при краснухе сыпь не сливается в одно пятно, и нет ангины.
- При псевдотуберкулёзе похожая сыть, но также есть боли в животе, нарушение работы кишечника, ломота в суставах.
- Как отличить скарлатину от аллергии? Наиболее сходен с ней лекарственный дерматит. Сыпь появляется на животе и бёдрах, разнообразная по характеру (крапивница, точечные кровоизлияния, узелки). При аллергии не бывает ангины.
- При розеоле (внезапная экзантема) сыпь появляется на следующий день после нормализации температуры тела (на 3–4-й день болезни). Экзантема никак не беспокоит малыша, через 5 дней проходит бесследно. А также розеолой болеют дети возрастом до двух лет.
Таким образом, ангина и специфические проявления сыпи — основные отличия скарлатины от других детских инфекций.
Диагностика
При типичном течении болезни диагноз выставляется без затруднений, исходя из клинической картины и осмотра. Атипичные и стертые формы могут потребовать дополнительных обследований. Диагностировать заболевание помогают следующие методы:
- общий анализ крови (будет наблюдаться увеличение СОЭ и нейтрофильный лейкоцитоз с небольшим сдвигом влево);
- выделение бета-гемолитического стрептококка из мазков, взятых из ротоглотки;
- определение титра ферментов и антитоксинов стрептококка (антистрептолизин О и др.);
- ЭКГ;
- стрептотест (экспресс-тест, позволяющий выявить на стенках глотки и миндалинах наличие бета-гемолитического стрептококка группы А);
- определение чувствительности микроорганизма к антибиотикам (анализ делается при непереносимости пенициллинов, при неэффективности терапии и т. д.);
- реакция Дика (внутрикожно вводится 0,1 мл стандартизированного эритрогенного токсина, через сутки делается оценка: если в месте укола образовался инфильтрат или покраснение диаметром более 10 мм, то результат считается положительным и означает, что антитоксический иммунитет будет отсутствовать).
При подозрении на наличие осложнений и сопутствующую патологию доктор может назначить дополнительные диагностические методы (УЗИ органов брюшной полости и забрюшинного пространства; определение антител, биохимический анализ крови, общий анализ мочи и т. д.).
Как передается скарлатина
Стрептококк может попасть в носоглотку и ротовую полость вместе с вдыхаемым воздухом, проникнуть внутрь организма через имеющиеся на коже микроскопические трещинки при тесном контакте с больным, либо через употребляемую зараженную микробом пищу.
Так, выделяют три основных способа передачи скарлатины от больного человека здоровому:
- воздушно-капельный;
- алиментарный;
- контактный.
Заражение скарлатиной через пищу отмечается крайне редко и связано в основном с нарушением технологии производства и хранения пищевых продуктов.
Возможна передача инфекции от матери ребенку через грудное молоко. При первых подозрениях на наличие заболевания необходимо перевести младенца на искусственное вскармливание, а молодой маме пройти медицинское обследование.
Лечение скарлатины у детей и взрослых
Основу лечения скарлатины составляет антибиотикотерапия.
Место лечения
Скарлатина, протекающая в легкой или среднетяжелой форме, лечится в домашних условиях. Больному следует выделить отдельную комнату, отдельную посуду и предметы обихода. В комнате должна проводиться текущая дезинфекция. Заключительная дезинфекция в очаге не проводится.
Больные с тяжелыми формами заболевания, а так же дети, которых невозможно изолировать и обеспечить им надлежащий уход, подлежат госпитализации. В стационаре больные скарлатиной должны находиться в отдельной палате, без возможности контактирования с больными из других палат. Контакт между выздоравливающими и вновь поступившими больными недопустим.
Режим и диета
В течение 5 — 10 дней, пока длится острый период, больной должен соблюдать постельный режим. Диета при скарлатине должна быть щадящей или полущадящей. В острый период пища должна быть полужидкой, легкоусвояемой, богатой витаминами и соответствовать возрасту больного. В острый период назначается стол №2, в период выздоровления — стол №15. С целью дезинтоксикации рекомендуется обильное питье.
Антибиотики при скарлатине
Антибиотики при лечении скарлатины назначаются всем больным независимо от тяжести заболевания. Благодаря своевременному назначению антибиотиков наступает быстрая санация организма больного от токсикогенного стрептококка, снижается риск развития осложнений, укорачивается восстановительный период и наступает быстрое выздоровление.
Пенициллин является препаратом выбора при лечении скарлатины у детей и взрослых. Длительность лечения пенициллином составляет 5 — 10 дней.
При лечении в домашних условиях применяется Феноксипенициллин, Амоксициллин и Амоксициллин + клавулановая кислота в таблетках.
При лечении скарлатины в условиях стационара антибиотики вводятся внутримышечно. При тяжелых формах скарлатины применяются цефалоспорины 3 поколения.
Замена пенициллина на эритромицин, тетрациклин или цефалоспорины 1-го поколения производится при непереносимости основного препарата.
Антибиотикотерапия является основой лечения скарлатины
Патогенетическое лечение скарлатины
Комплексная патогенетическая терапия направлена на борьбу с интоксикацией и компенсацию гемодинамических нарушений.
- Для снижения аллергизации организма применяются антигистаминные препараты.
- Показана витаминотерапия (аскорбиновая кислота и витамины группы В).
- Проводится орошение зева дезинфицирующими растворами.
- При выраженной интоксикации проводится дезинтоксикационная терапия (глюкоза, гемодез, реополиглюкин, полиионные растворы, альбумин).
Лечение скарлатины
При правильном лечении это заболевание пройдет без осложнений, но сначала врач должен провести правильную диагностику, несмотря на классические признаки недуга. Лечением такой болезни занимается врач-инфекционист.
Диагностика
Если у ребенка скарлатина, лечение этого недуга все равно не обходится без диагностики. В случае типичного течения болезни постановка правильного диагноза не будет сложной на основании всех обычных симптомов. Но во время более позднего течения болезни диагностика проходит с трудностями, так как кожные высыпания могут побледнеть
Тогда врач особое внимание уделяет зоне ямок под коленками ребенка, так как тут сыпь держится дольше, чем на других кожных участках
Хотите кое-что интересное? Самая сложная диагностика будет при стертом течении болезни, если нет сыпи. В этом случае главным симптомом, подтверждающим скарлатину, будет своеобразное поражение инфекцией зева, при котором не поражено твердое небо и все изменения имеют четкие границы. Довольно специфичным признаком скарлатины бывает рвота, она бывает и при самой легкой форме недуга.
Токсическая разновидность скарлатины отличается множеством признаков, какие бывают при менингите, по внешним проявлениям отличить менингит бывает очень трудно.
Поэтому выполняются следующие диагностические мероприятия:
- назначается клинический анализ крови. При скарлатине в крови повышены различные популяции лейкоцитов – особенно эозинофилы и нейтрофилы. СОЭ тоже чаще всего повышено;
- у ребенка берут мазок из горла на определение микрофлоры зева. При обнаружении скарлатины характерно выделение стрептококка группы А;
- могут назначить анализ крови из вены на определение титра антител к возбудителю болезни.
Методика лечения скарлатины
Понятно, что всех родителей очень волнует, как лечить скарлатину у детей, ведь невозможно без боли смотреть на страдания своего чада. Дети с тяжелой формой недуга обязательно направляются на стационарное лечение, но при средней тяжести и легкой форме болезни лечение можно проводить и дома.
Чтобы не появились разные осложнения во время всего периода высыпаний, и еще три-пять дней спустя, ребенок должен соблюдать постельный режим. Также его нужно изолировать от других членов семьи, чтобы не допустить заражения. Особенно это актуально, если в доме есть маленькие детки.
При скарлатине ребенок обязательно должен соблюдать постельный режим
Лечение мед. препаратами
Лечить скарлатину у детей можно различными медицинскими препаратами, к которым относятся антибиотики, противоаллергические и другие лекарства.
Антибиотики
На возбудителя скарлатины хорошо воздействуют антибиотики. Их прием является профилактикой повторного заражения. Назначаются разные антибиотики – пенициллин, тетрациклин, биомицин, бициллин и многие другие. Все зависит от формы течения болезни и индивидуальной переносимости ребенком конкретного лекарства.
При назначении особое внимание уделяется возрастной дозировке лекарства. Если пенициллиновую группу антибиотиков ребенок не переносит – назначается эритромицин
В домашних условиях назначают таблетки, а в стационаре ребенку делают уколы.
Противоаллергические лекарства
Стрептококк выделяет очень большое количество вредных токсинов, поэтому назначают и такие мед. препараты. Это димедрол, тавегил, фенкарол и прочие
Выписывают их очень осторожно, так как некоторые из противоаллергических лекарств противопоказаны к приему детям до 12 лет
Виды
Заболевание классифицируют:
- По типу.
- По форме тяжести.
- По способы течения.
Рассмотрим подробнее в таблице.
| Классификация | Формы |
|---|---|
| 1. |
|
| 2. |
|
| 3. |
|
Далее, рассмотрим отдельно атипическую форму заболевания, которая также бывает разных видов:
- Стертая форма чаще всего проявляется у взрослой категории населения, протекает легко, быстро проходит. Для нее характерно незначительная сыпь, воспаление слизистой горла, слабость, тошнота. Обычно протекает без температуры, иногда она повышается, но незначительно.
- Экстрабуккальная форма характеризуется отсутствием типичных для скарлатины симптомов, единственным проявлением патологии является появление сыпи возле поврежденного участка кожных покровов, куда попал патогенный микроорганизм.
- Токсико-септическая форма встречается нечасто. Для нее характерными признаками является резкое проявление гипертермии, сосудистая недостаточность, патологическое кровоизлияние на коже (геморрагии).
Осложнением такой формы скарлатины может быть поражение сердца, почек, отит, ангина и т.д.
Атипическая форма встречается редко, но требует особо внимания и качественной диагностики.
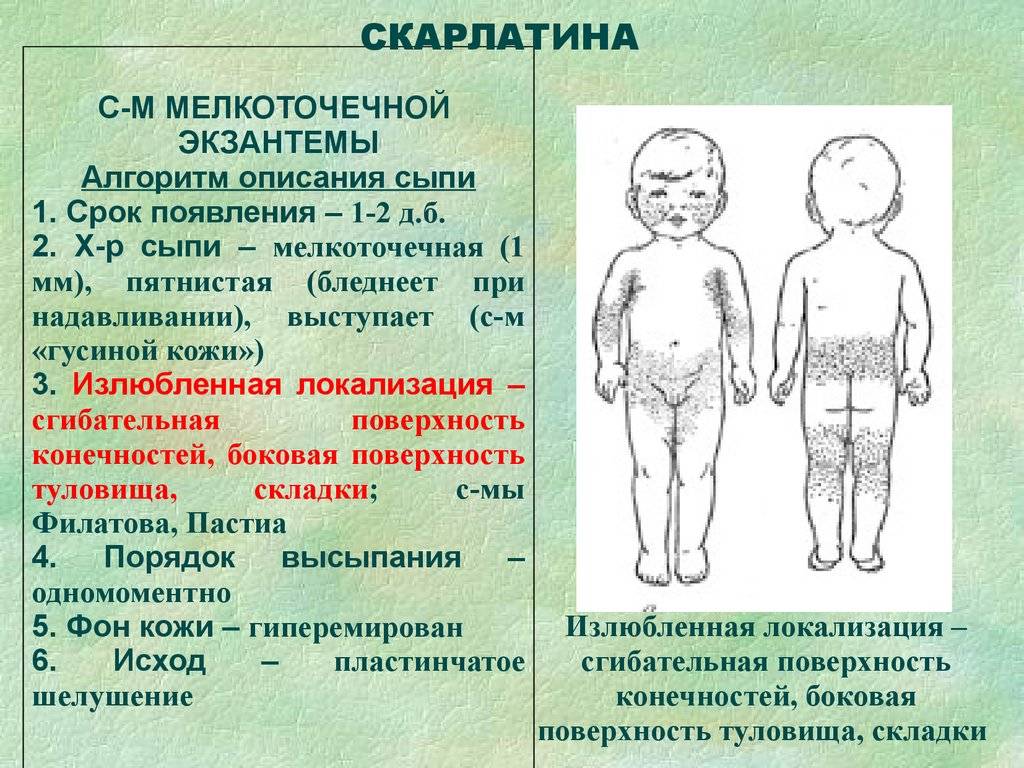
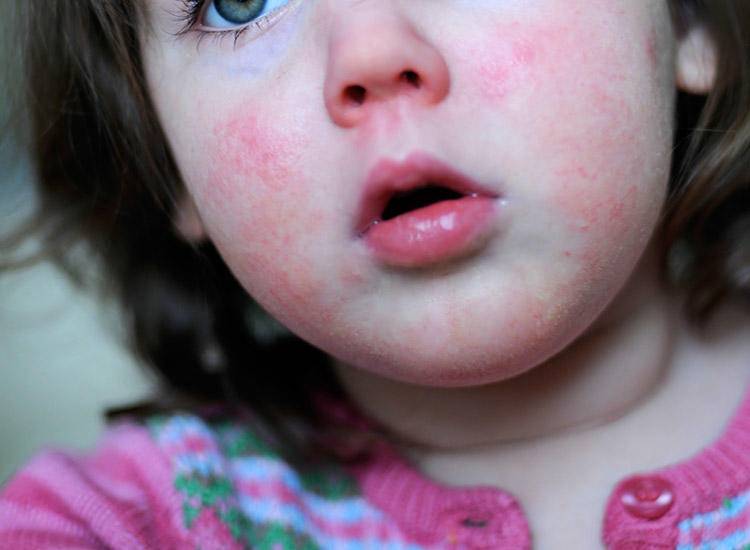
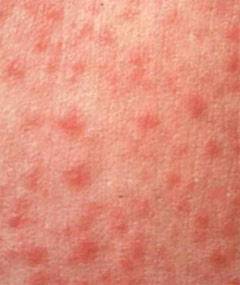
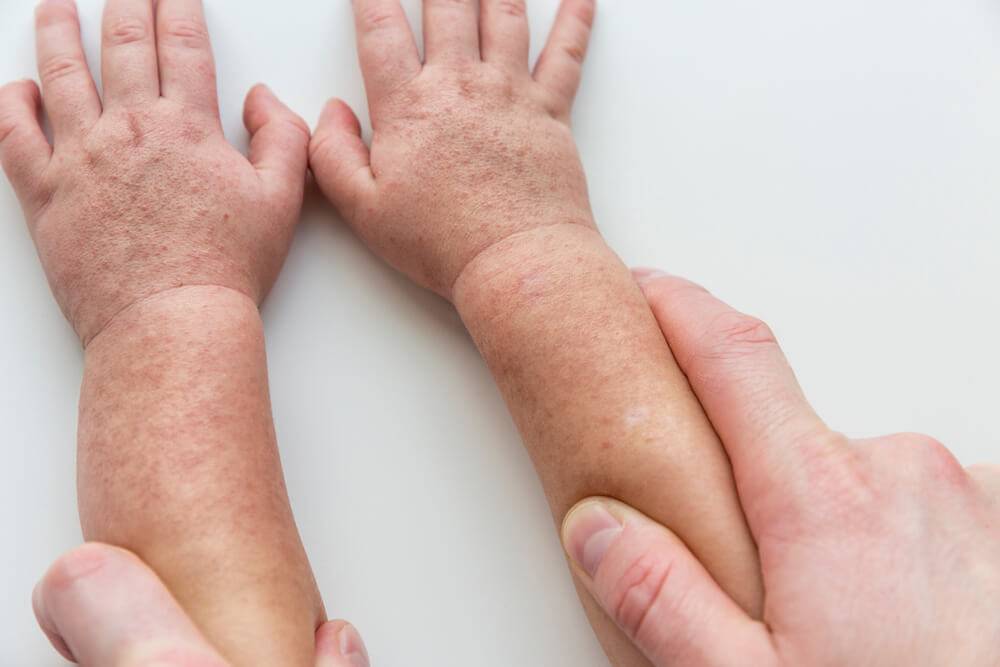
Первые признаки и симптомы скарлатины у детей: фото — как выглядит сыпь
Скарлатина у детей может возникать внезапно, на фоне видимого общего благополучия. Симптомы скарлатины развиваются постепенно, начиная с воспалительных реакций в месте входных ворот инфекции. Симптомы скарлатины у детей до момента высыпания на коже могут напоминать клиническую картину ангины или тонзиллита.
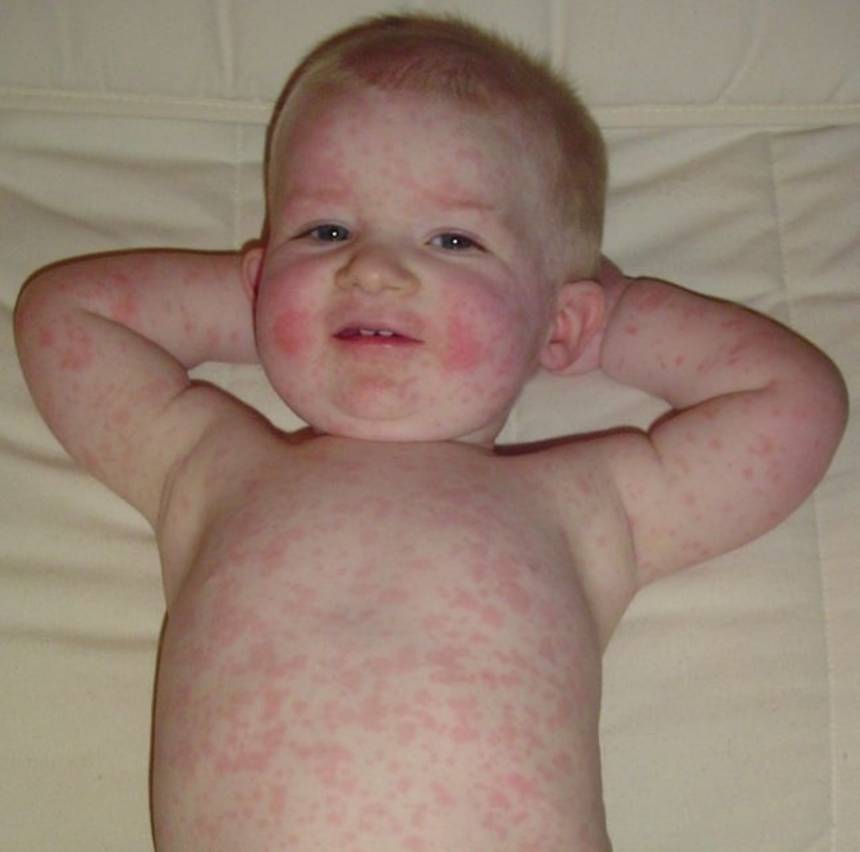
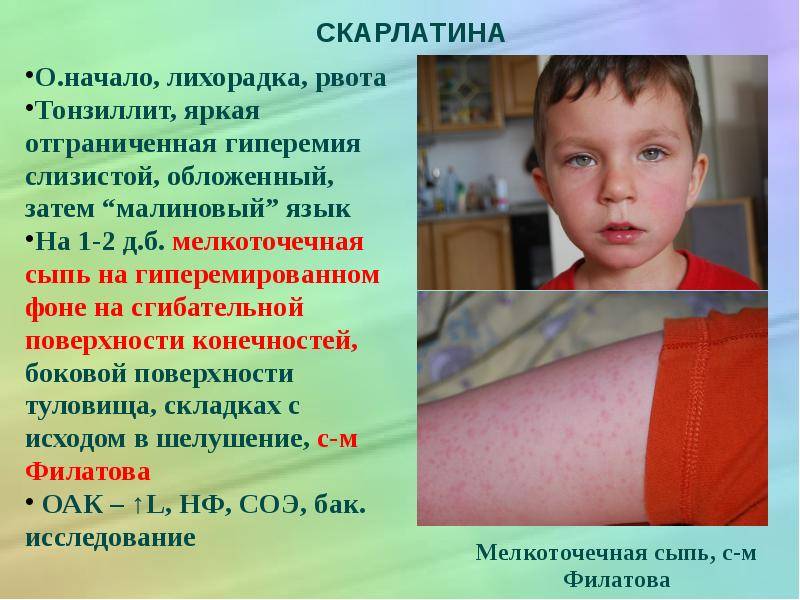
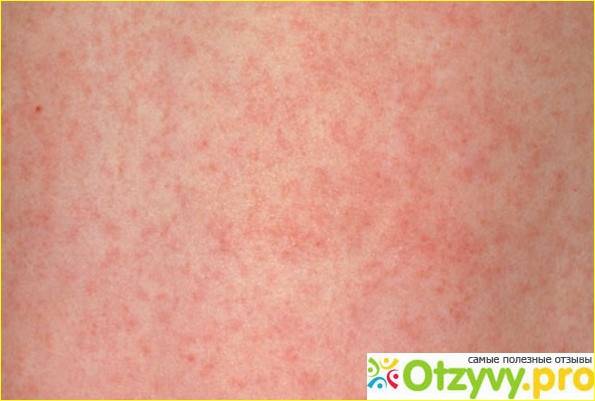
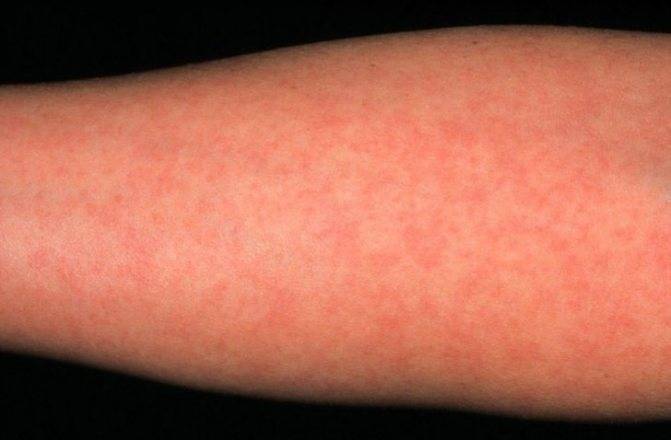
Признаки скарлатины включают в себя боль в горле, резкое повышение температуры тела до экстремально высоких цифр, увеличение, уплотнение и болезненность подчелюстных лимфатических узлов. Ребенок становится вялым, капризным, отказывается от приема пищи, жалуется на сильную головную боль и ломоту в крупных мышцах. Могут возникать спонтанные боли в области сердца. Признаки скарлатины у детей включают в себя быстрое появления мелкой точечной сыпи насыщенного красного цвета. Обычно она возникает спустя 12-24 часа после повышения температуры тела. Поэтому спутать первые признаки скарлатины с другими воспалительными заболеваниями достаточно сложно.
Далее показана скарлатина на фото сыпи у детей различного возраста и в разные периоды заболевания:

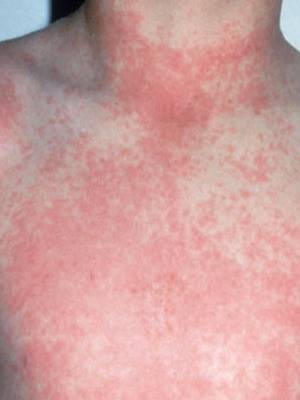
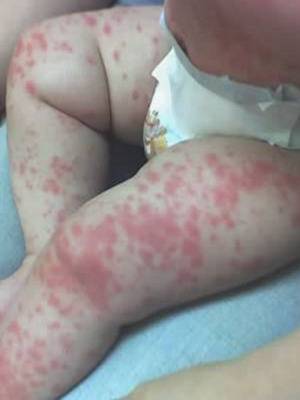
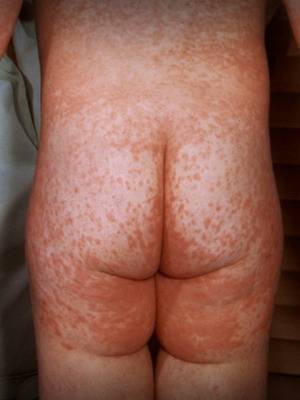
На показанных картинках отлично видно, как выглядит скарлатина у детей, но стоит обратить внимание на другие компоненты триады симптомов — гипертермию и увеличение региональных лимфатических узлов. Ниже предлагаются еще фото скарлатины у детей для получения дополнительной визуальной информации по этому вопросу:
Ниже предлагаются еще фото скарлатины у детей для получения дополнительной визуальной информации по этому вопросу:
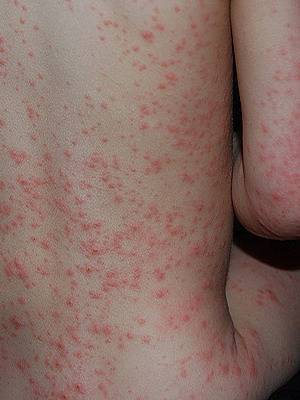
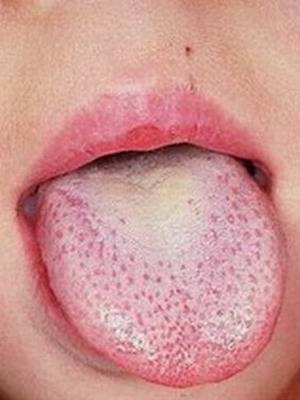
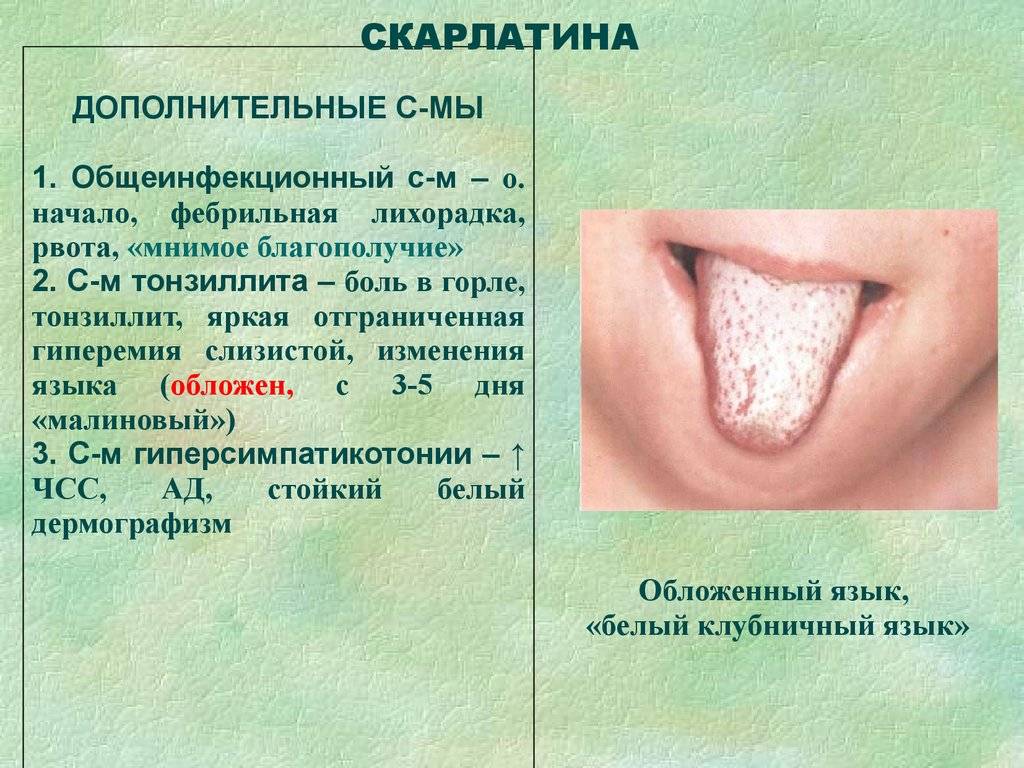
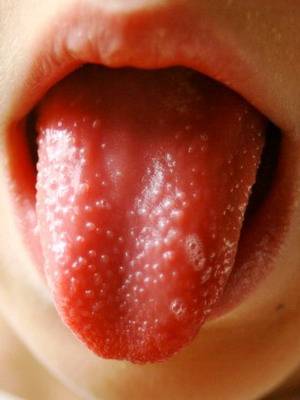
При осмотре пациента видна яркая гиперемия зева с выраженной отечностью миндалин с двух сторон и присутствием петехий, распространенных по всему верхнему небу. Спустя 12 часов развивается лакунарная гнойная форма двухсторонней ангины, которая быстро может перейти в некротическую фазу с отторжением большого количества гноя. Язык обложен плотным беловатым налетом, который легко удаляется. Впрочем, спустя 48 часов окраска сосочков языка становится насыщенного малинового оттенка, что является еще один характерным симптомом скарлатины у детей.
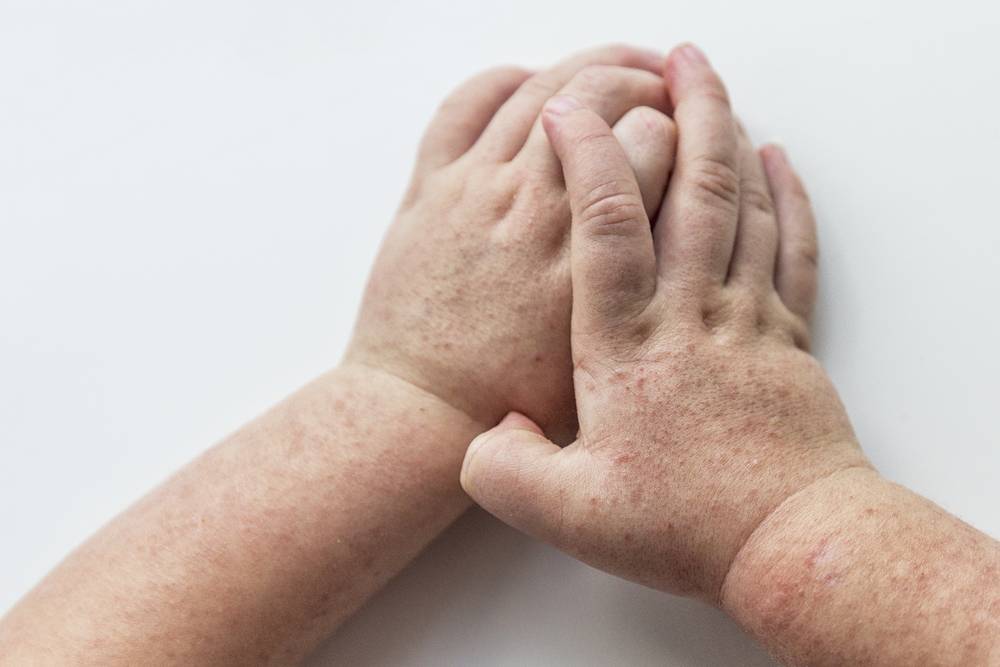
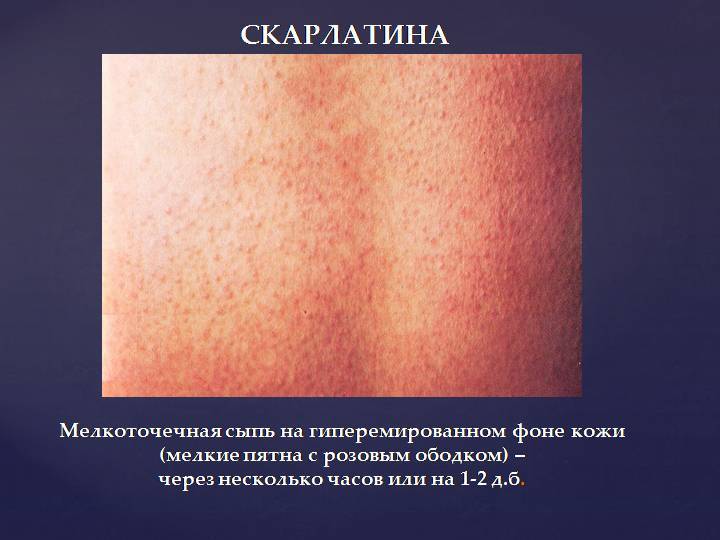
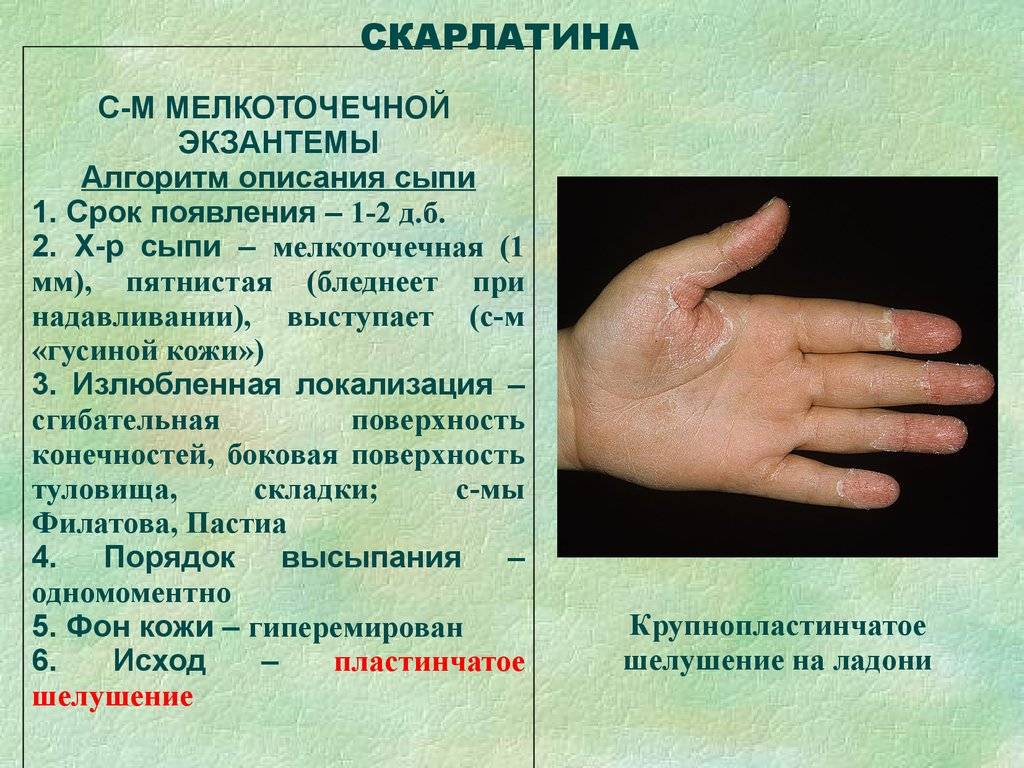
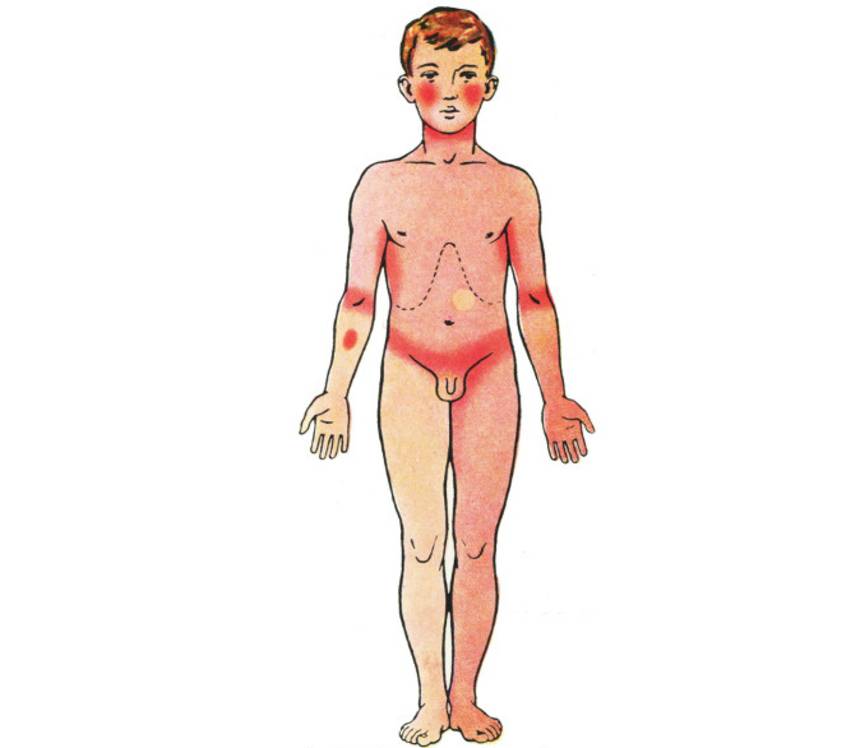
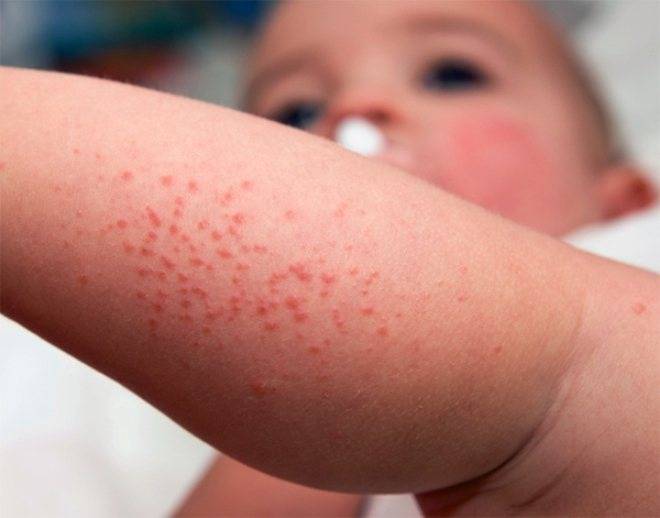
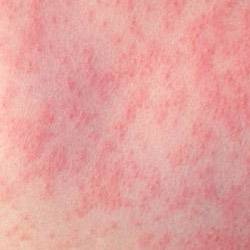
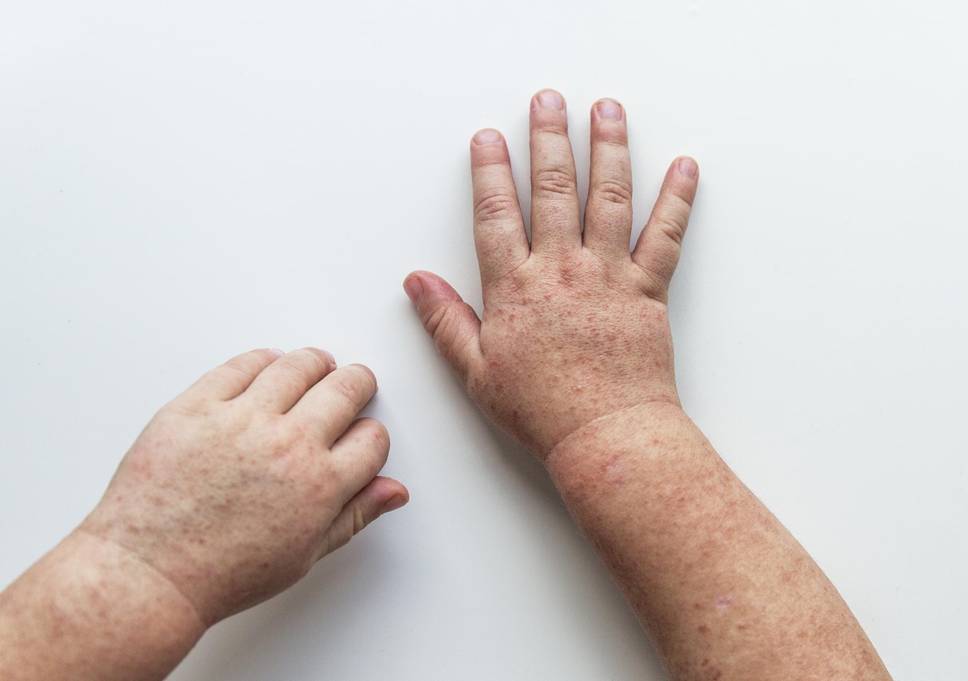
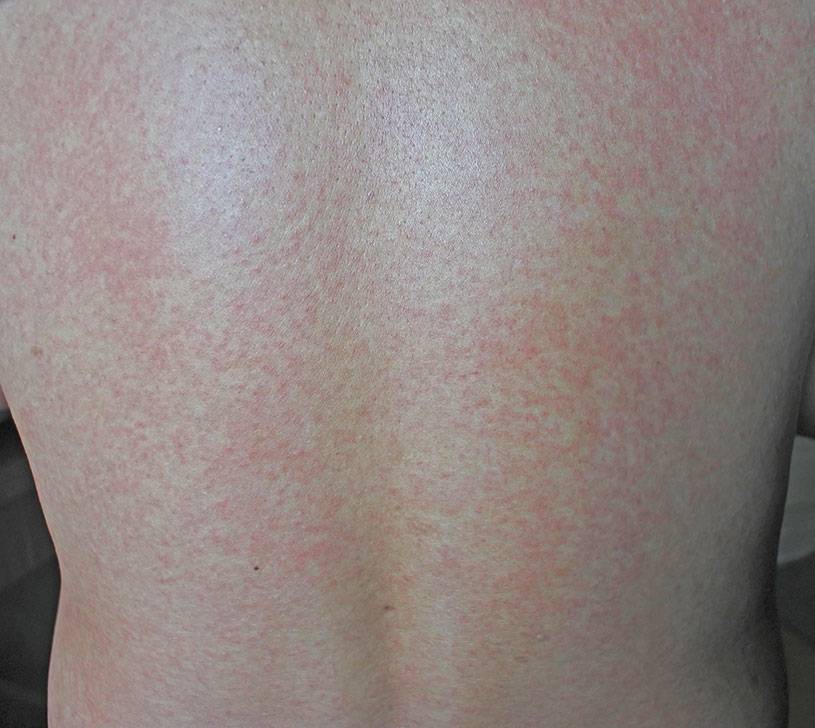
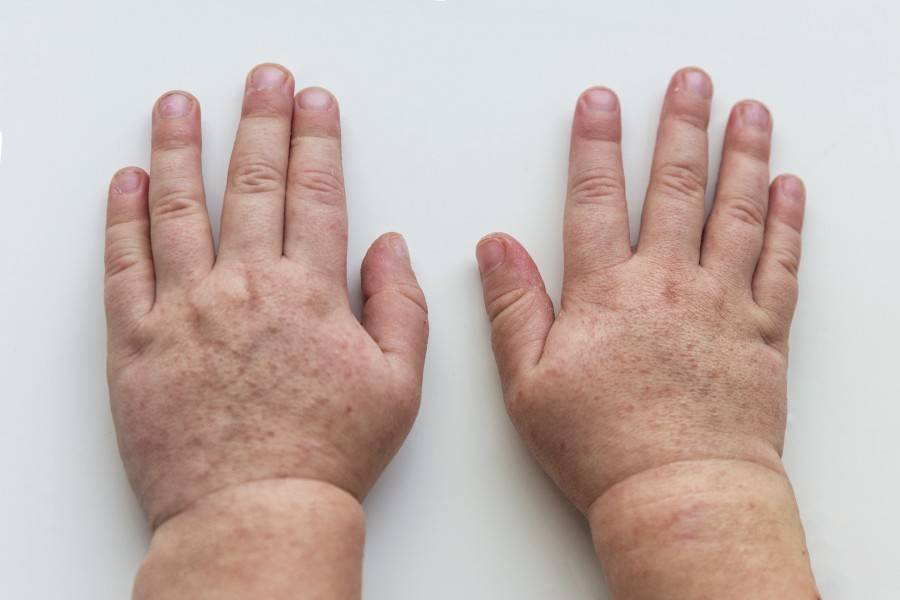
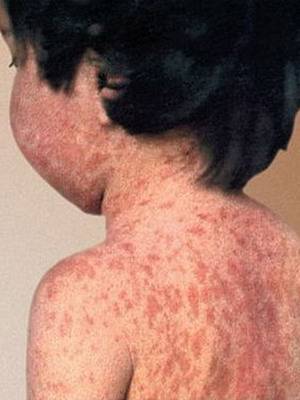
Особого внимания заслуживает специфическая сыпь, которая появляется тотально по всему тела в первые 48 часов от момента заболевания. Наибольшая концентрация элементов точечной сыпи достигается в локтевых сгибах, в области паха и внутренней поверхности бедер, с боков грудной клетки и вдоль белой линии живота. При пальпации ощущаются воспаленные сосочки кожного эпидермиса, что придает кожным покровам ощущение легкой шероховатости. При попытке растянуть кожу сыпь исчезает, но спустя 10 — 20 секунд появляется вновь.
Как выглядят эти симптомы скарлатины на фото, можно посмотреть далее:
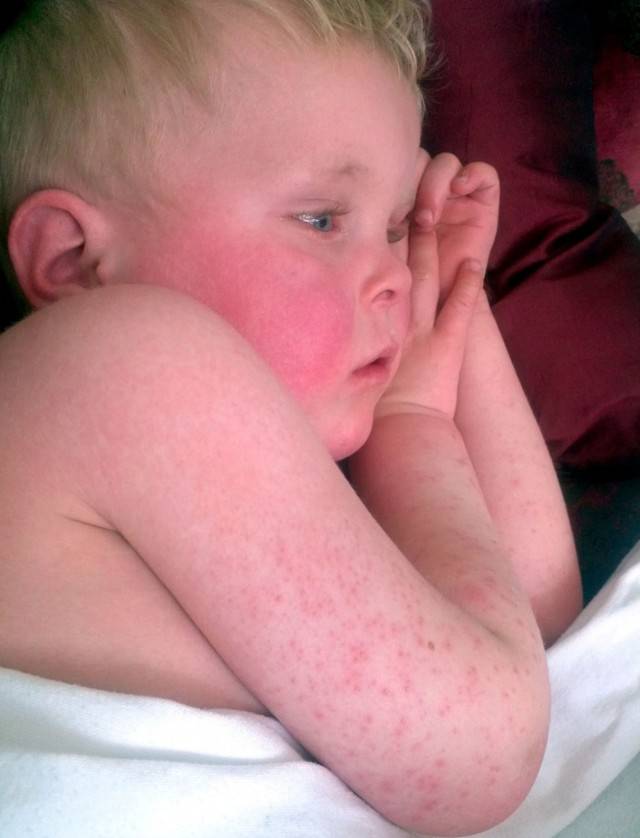
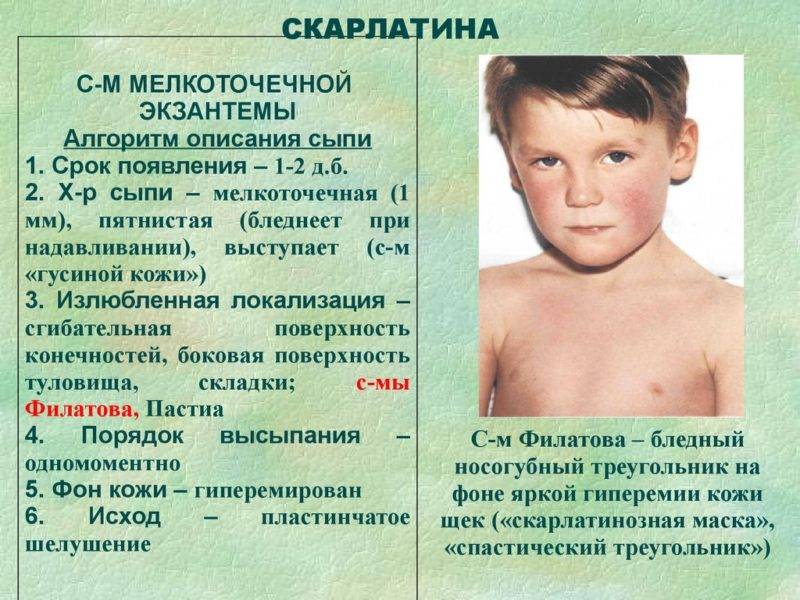
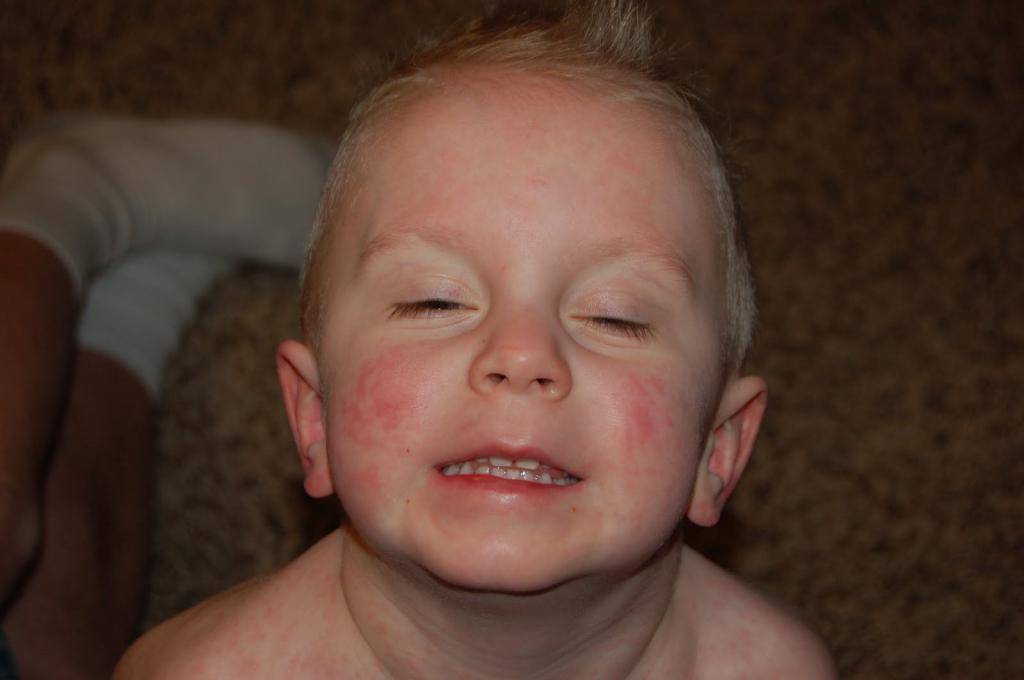
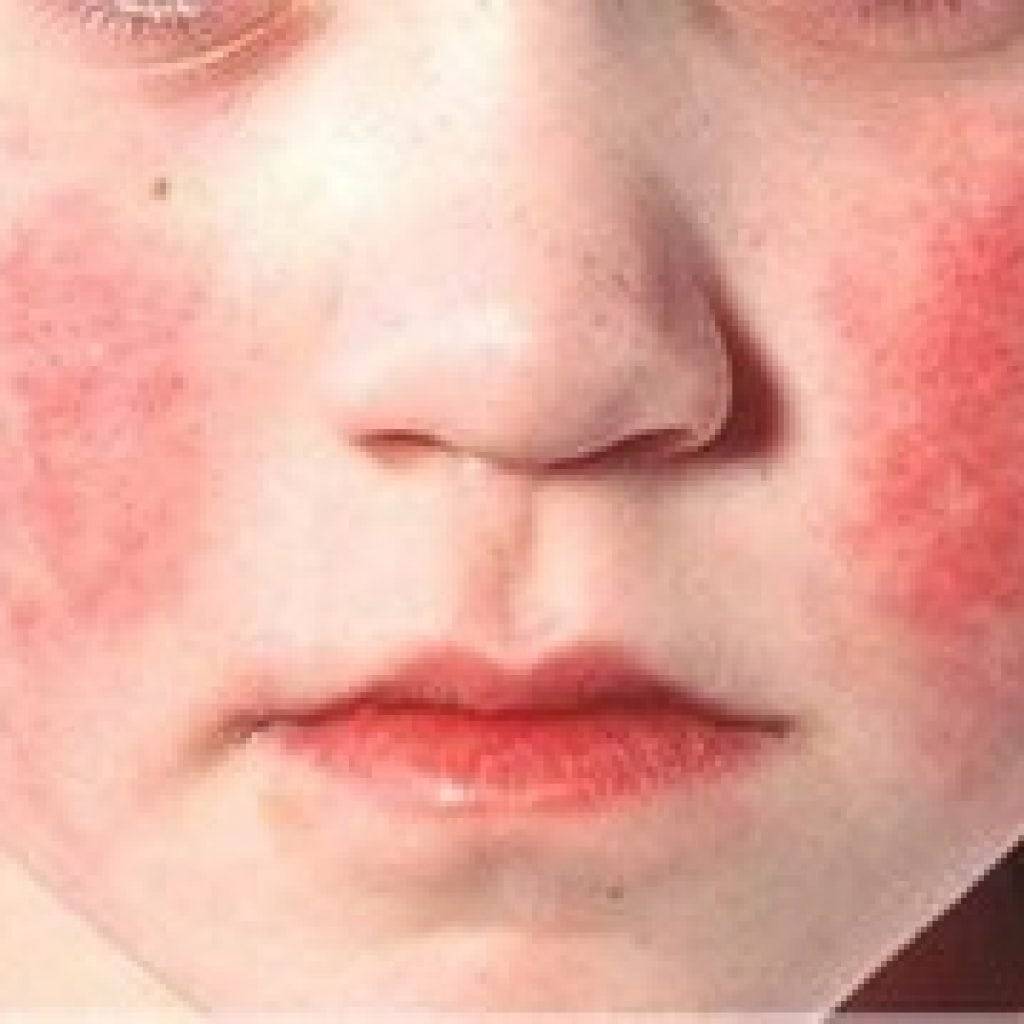
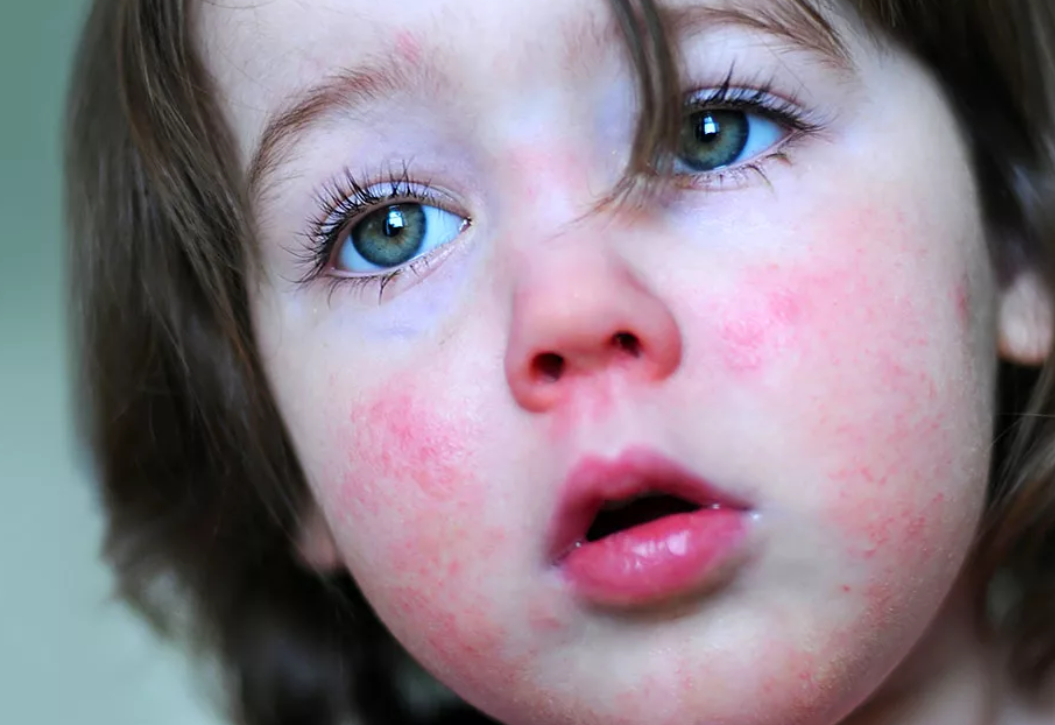
При осмотре врач должен обратить внимание на состояние кожных покровов лица. При скарлатине у детей выделяется треугольник вокруг рта и ниже носа
Обычно он облает восковой белой окраской и не затрагивается петехиальной сыпью.
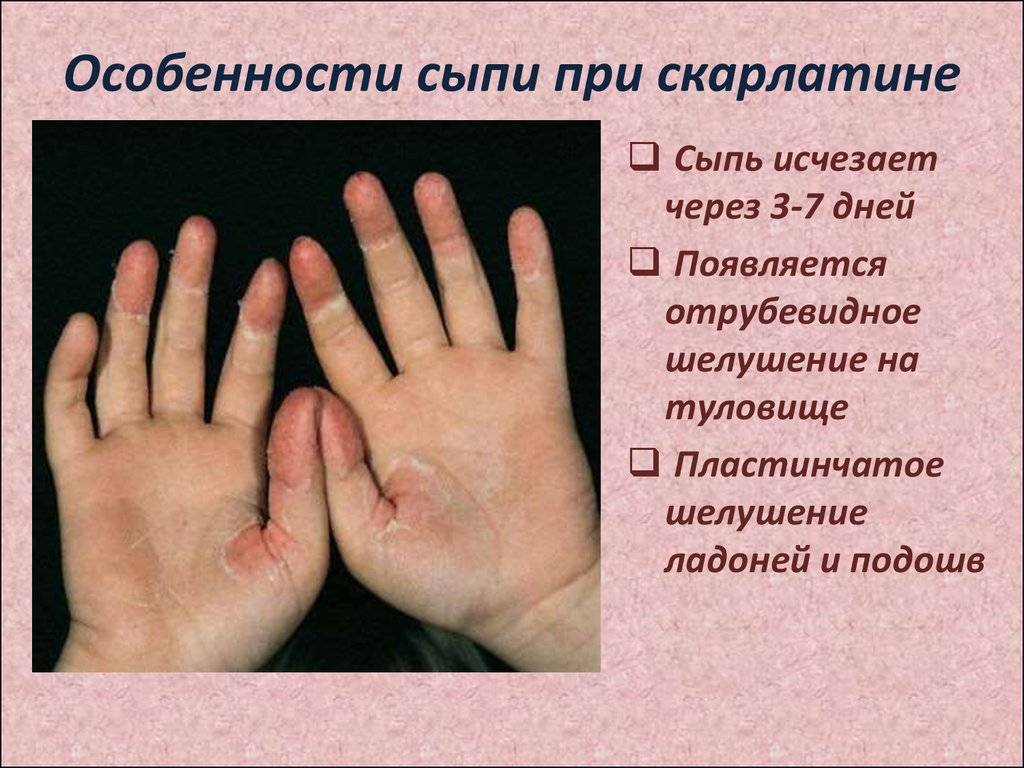
Кожная сыпь держится 4-5 дней, затем меняется её цвет, и постепенно она исчезает. Может сохраняться шелушение, которое дает зуд. Видны расчесы. Все симптомы скарлатины достигают своего пика на 3-ий день болезни, затем начинается постепенное обратное развитие: снижается температура тела, уменьшается болезненность лимфоузлов, сокращается количество точечных элементов сыпи.
Иные медикаменты
Поняв, передается ли скарлатина, и то, как ею можно заразиться, вы должны узнать и о тех препаратах, которые параллельно с антибиотиками могут быть использованы для лечения. Ведь максимально действующим будет именно комплексное лечение. Что еще может назначить доктор?
Противоаллергические средства. Это могут быть такие препараты, как «Цетрин», «Лоратадин». Они предотвращают распространение аллергической реакции, которая может возникать на коже.
Жаропонижающие препараты. Актуальны в первые дни болезни, когда температура может повышаться до максимальных показателей. В таком случае можно принять «Ибупрофен», «Парацетамол».
Могут также назначаться средства, которые помогают справиться с болью в горле. Это такие препараты, как «Хлорофиллипт», «Фурацилин».
Если состояние больного весьма тяжелое, ему внутривенно могут вводить глюкозу и солевые растворы
Это важно для поддержания водно-солевого баланса в организме.
Стоит также сказать о том, что чаще всего лечение от скарлатины можно проводить в домашних условиях. Однако в некоторых ситуациях пациента нужно госпитализировать (в случае тяжелого протекания болезни).