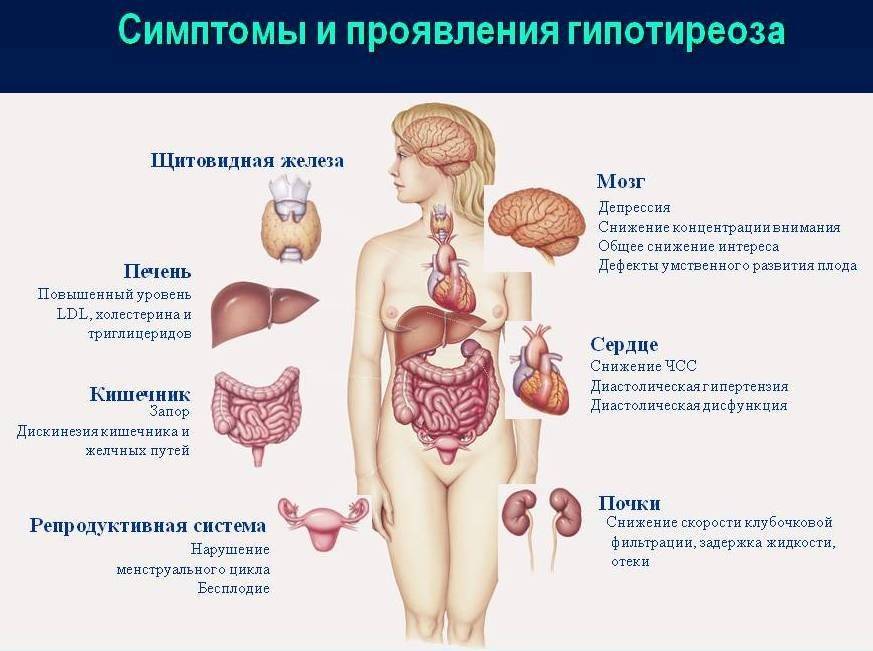
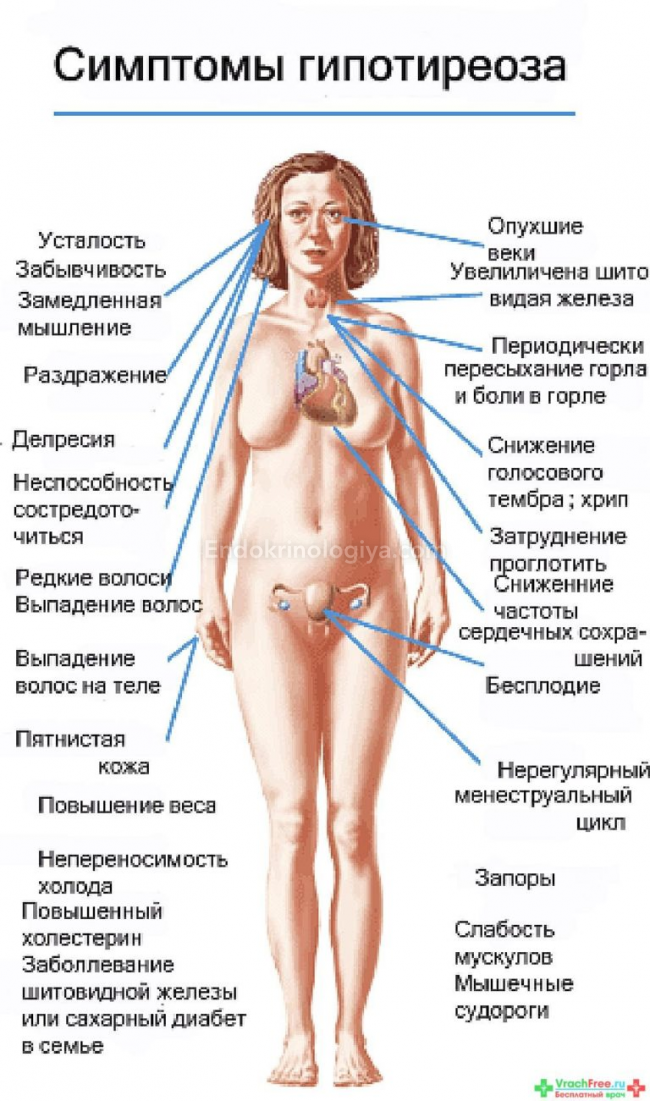
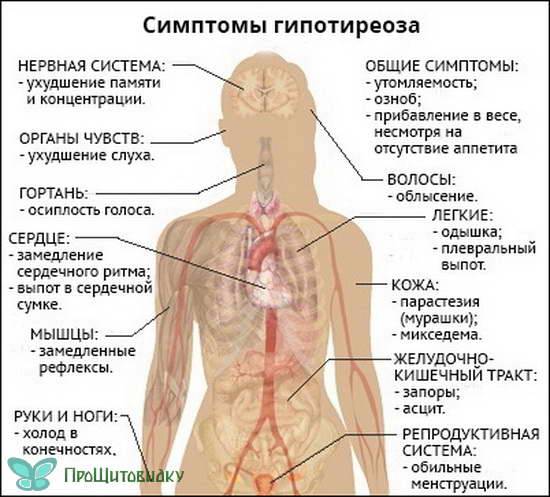
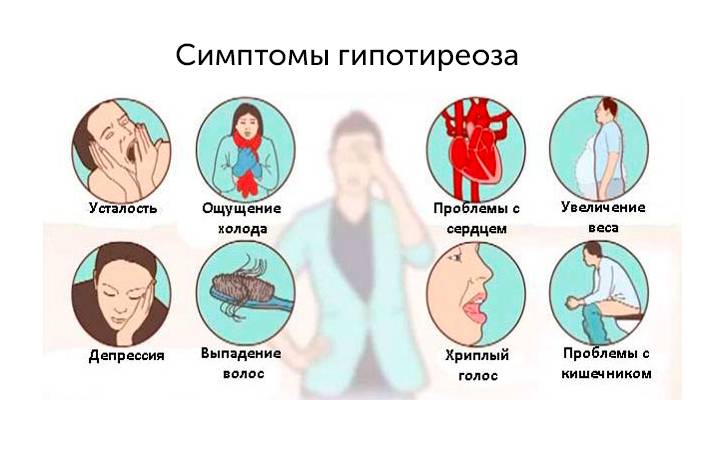
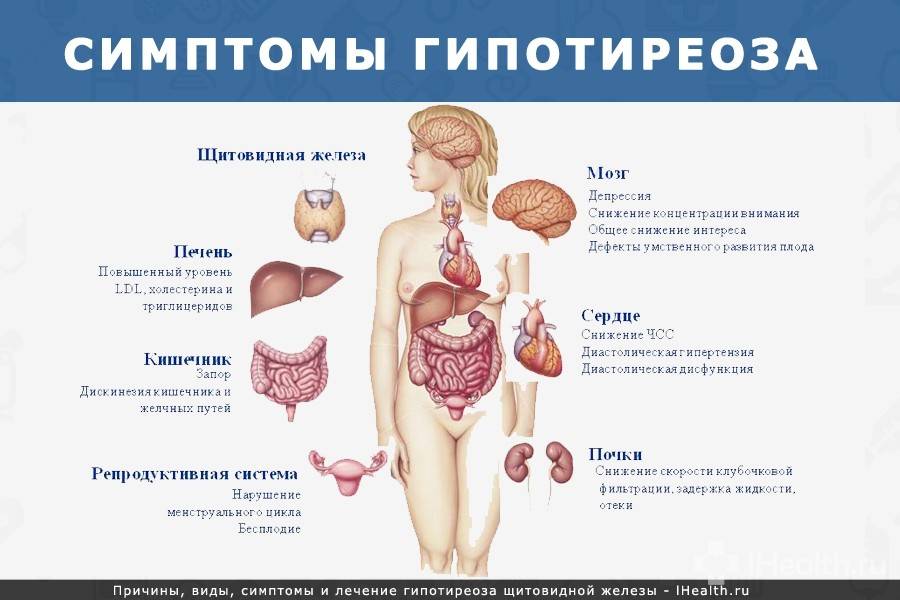
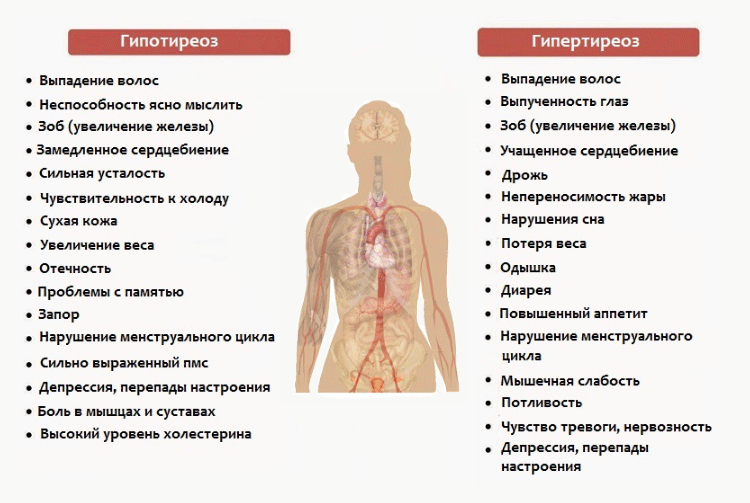
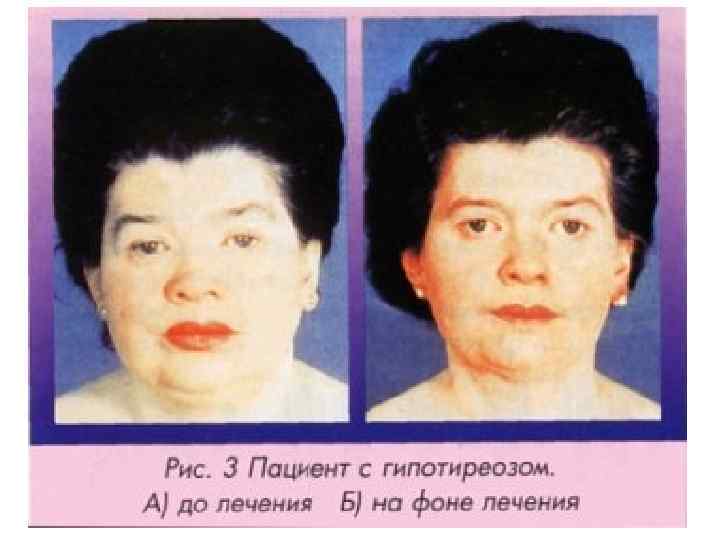
Виды гипотиреоза
Классификация гипотиреоза включает в себя следующие виды…
По этиологии:
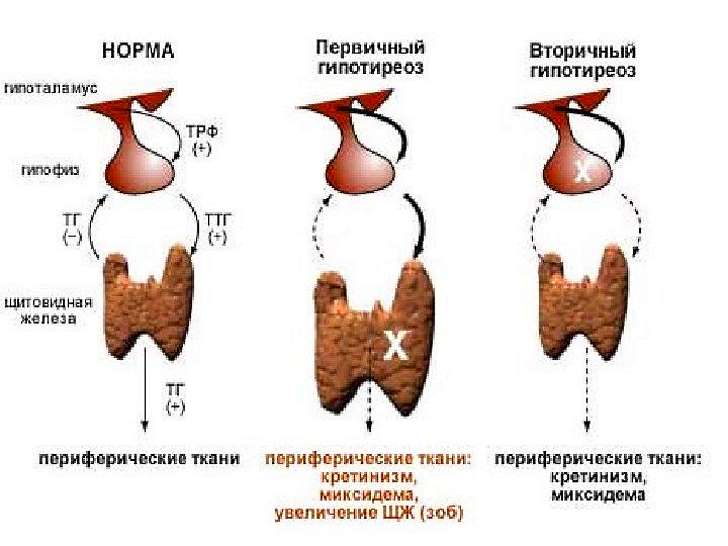
Первичный (тиреогенный) гипотиреоз. Определяющим фактором, который приводит к недостатку в организме тиреоидных гормонов, является сбой в работе щитовидной железы. Рассмотрим его подвиды:
- Врождённый гипотиреоз, обусловленный преимущественно нарушением развития щитовидки, а также превращения ферментов, участвующих в выработке железой гормонов.
- Приобретённый гипотиреоз, обусловленный множеством факторов, благодаря которым произошел сбой в работе щитовидной железы – это и операции, и облучения, и травмы, различные опухоли, наличие инфекционных заболеваний, аутоиммунные процессы, острая стойкая нехватка в организме йода, удаление железы и другие.
- Идиопатический гипотиреоз – точную причину гипотиреоза установить невозможно.
Вторичный (гипофизарный) гипотиреоз. Заболевание обусловлено сбоем выработки тиреоидных гормонов из-за нарушений в работе гипофиза (железа, расположенная в области головного мозга). Факторами, которые к этому приводят, обычно становятся – атеросклероз сосудов, ишемическое поражение и воспалительные заболевания в области головного мозга, аутоиммунные процессы, опухоли, а также отравляющее воздействие на гипофиз некоторых лекарственных препаратов. Если говорить о клинической картине вторичного гипотиреоза, то в отличии от первичного, он проходит более тяжело, т.к. он сопровождается поражением других органов, в частности – яичников, надпочечников, сердечно-сосудистой и других систем.
Третичный (гипоталамический) гипотиреоз. Сбой связан с нарушениями работы гипоталамуса, что в свою очередь обычно обусловлено такими факторами, как – травмы, опухоли, ишемические процессы и воспалительные инфекционные заболевания (менингоэнцефалит и др.) в области головного мозга, а также воздействие на организм некоторых лекарственных препаратов, например серотонина.
Тканевой (транспортный, периферический) гипотиреоз. Нарушения связаны обычно на пути преобразования гормонов и их распространения по организму. Этому часто способствуют такие факторы, как – аутоиммунные процессы, нарушения структуры рецепторов в тканях организма, нарушения обмена веществ, а также ферментопатия печени и почек, которые участвуют в преобразовании тироксина в трийодтиронин.
Первичный гипотиреоз также классифицируют по степени тяжести:
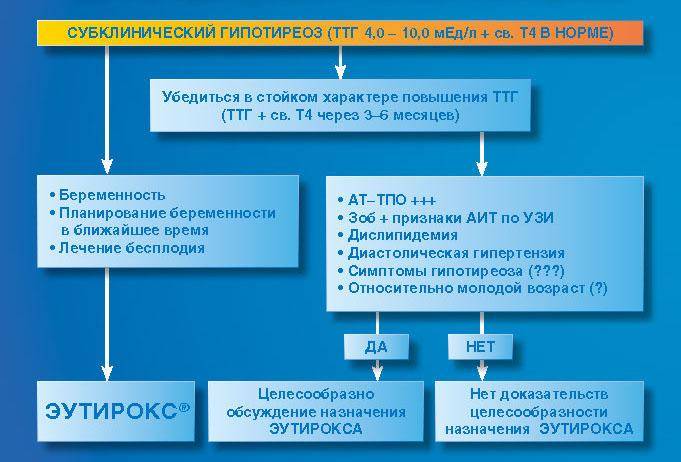
Латентный (субклинический) гипотиреоз – характеризуется повышенным уровнем тиреотропных гормонов (ТТГ) на фоне нормального уровня тироксина (Т4).
Манифестный – характеризуется повышенным уровнем тиреотропных гормонов (ТТГ) на фоне пониженного уровня тироксина (Т4), с явными клиническими проявлениями (симптомами). Может быть:
- Компенсированный;
- Декомпенсированный.
Осложненный гипотиреоз (тяжёлое течение) – сопровождает такими осложнениями, как – кретинизм, нарушения работы сердца, вторичная аденома гипофиза и другие, вплоть до микседематозной комы и летального исхода.
Лечение
Лечение гипотиреоза у беременных женщин заключается, конечно, в пероральном приеме тироксина (Т4). Целью лечения является достижение рекомендуемого уровня ТТГ, то есть ниже 2,5 мМЕ/л в первом триместре беременности и до 3,0 мМЕ/л в остальной период.
У женщин, получавших лечение по поводу гипотиреоза до беременности, как правило, существует необходимость увеличения дозы препарата во время беременности. До беременности целесообразно достижение уровня ТТГ ниже 2,5 мМЕ/л (еще раз повторяем, эта рекомендация касается пациенток, получавших лечение по поводу гипотиреоза до беременности, а не всех).
В настоящее время не считается абсолютно обязательным лечение изолированной гипотироксинемии (пониженного уровня T4) в заключительный период беременности. Если уровень ТТГ является допустимым и не констатируется других признаков заболевания щитовидной железы, такие лабораторные показатели не обязательно должны представлять собой симптом заболевания
Следует только соблюдать осторожность при постановке диагноза, чтобы изолированная гипотироксинемия на самом деле оказалась ею – есть ведь нарушения, снижающие уровень ТТГ, и при этом маскирующие гипотиреоз
Если не присутствуют индивидуальные противопоказания (например, отдельные автономные узлы щитовидной железы), следует принимать также препараты, содержащие йод. Обычно в виде многокомпонентных добавок.
Введение гормонов щитовидной железы людям, у которых обнаружен повышенный уровень антител аТПО, не требуется, если у них не был обнаружен гипотиреоз или другие специфические показания. Как правило, это является предрасполагающим состоянием для выполнения профилактических лабораторных исследований по определению уровня гормонов каждые 4-6 недель.
Щитовидная железа гипотиреоз причины
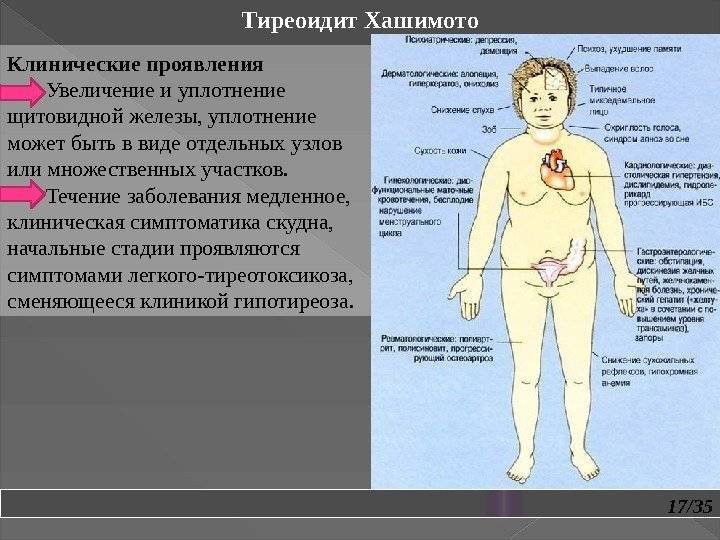
Болезнь Хасимото является очень распространенной причиной гипотиреоза, особенно у женщин, даже в молодом возрасте. В противном случае его называют хроническим аутоиммунным тиреоидитом или хроническим лимфоцитарным тиреоидитом.
Болезнь Хасимото – это аутоиммунное заболевание, при котором организм вырабатывает специфические антитела против клеток щитовидной железы, в частности, против тиреопероксидазы щитовидной железы, фермента, необходимого для выработки гормонов щитовидной железы. Антитела приводят к образованию локального воспаления, которое приводит к разрушению щитовидной железы и снижению выработки гормонов.
Вторая причина болезни Хасимото – неправильный выбор добавок гормонов щитовидной железы у пациентов после резекции, то есть удаление щитовидной железы.
Щитовидная железа разрушается после йодирования щитовидной железы как одной из терапевтических форм. Менее распространенными клиническими ситуациями являются гипотиреоз, вторичный к заболеванию гипофиза. Гипофиз секретирует тиреотропный гормон (ТТГ), который стимулирует щитовидную железу к синтезу гормонов. Если гипофиз поврежден, щитовидная железа не получает стимула для синтеза гормонов. Вы также можете встретиться с так называемыми лекарственный гипотиреоз, вызванный, например, амиодароном, применяемый для лечения аритмий. Особенно редкие случаи гипотиреоза включают, например, подострый тиреоидит.
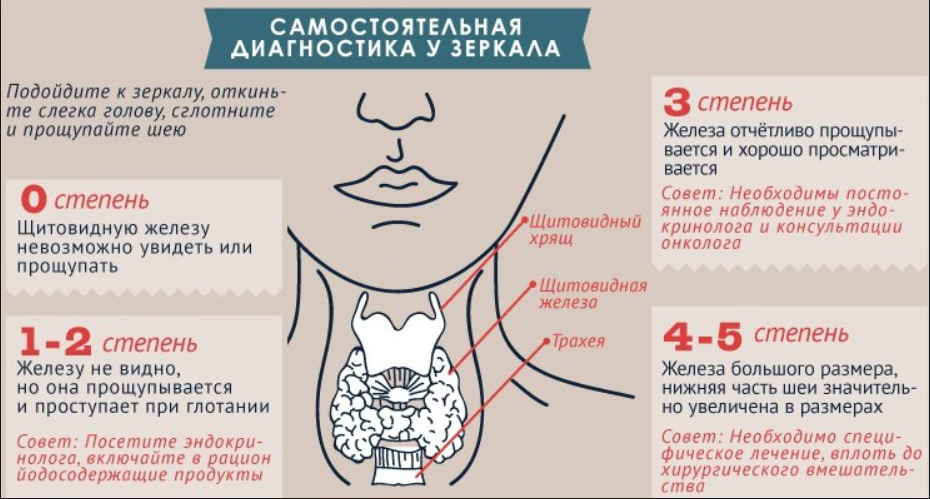
Степени компенсации болезни
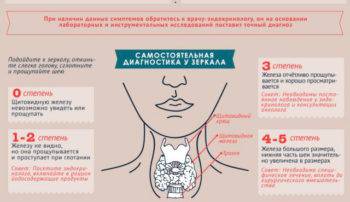 Метод самодиагностики.
Метод самодиагностики.
В зависимости от степени декомпенсации выделяют несколько форм первичного гипотиреоза:
- Компенсированный гипотиреоз не имеет клинических проявлений болезни, а количество всех гормонов находится в пределах нормы. При этой форме заболевания пациенту не требуется лечение. Но ему нужно регулярно сдавать анализ крови из вены для определения уровня гормонов щитовидной железы, чтобы вовремя предотвратить развитие других форм её гипофункции.
- Субкомпенсированный гипотиреоз – это начальная стадия заболевания, на которой результаты анализов не показывают отклонение от нормы, но за счет того, что организму гормонов уже недостаточно, появляются первые симптому патологии. Субкомпенсация, во время проведения терапии искусственными аналогами гормонов щитовидки, указывает на то, что больной принимает препараты с недостаточной для него дозировкой.
- Декомпенсированный гипотиреоз – это классическое проявление патологии, которую организм не смог самостоятельно компенсировать. У пациента выражена симптоматика болезни, а анализ крови подтверждает диагноз. При гипотиреозе уровень свободного тироксина (Т4) понижен. Соответственно, тиреотропный гормон (ТТГ) продуцируется гипофизом в количестве, превышающем норму. Декомпенсацией занимаются при помощи терапии недостающими тиреоидными гормонами. Дозу препаратов для каждого пациента подбирают индивидуально на основании результатов анализов крови. У больного уже могут появиться осложнения гипотиреоза, которые требуют дополнительного лечения. Снижение выработки тиреоидных гормонов приводит к развитию болезней печени и органов сердечнососудистой системы, а также нарушению холестеринового обмена. Часто у пациентов меняются показатели крови, что приводит к развитию анемии.
Таким образом, на протяжении развития гипофункции щитовидной железы последовательно наблюдаются три формы болезни: компенсированная, субкомпенсированная и декомпенсированная.
Если раньше в экспертном диагнозе при оформлении инвалидности указывали степень тяжести заболевания, то на сегодняшней день вместо неё обозначают степень компенсации гипотиреоза на фоне постоянной гормонотерапии. Когда у пациента, принимающего гормональное лечение, симптомы не проявляются, а анализы крови в норме, то в диагнозе указывают, что у него медикаментозно компенсированный гипотиреоз.
Диагностика гипотиреоза
Диагностика гипотиреоза, кроме некоторых случаев, базируется на определении концентрации ТТГ. Стандартные меры включают диагностику субклинического гипотиреоза (с учетом иных норм в тестировании), если концентрация ТТГ превышает 4,0 мМЕ/л и не сопровождается соответствующими симптомами и снижением уровня T4. Явный гипотиреоз появляется, как правило, тогда, когда уровень ТТГ превышает 10 мМЕ/л. Изолированная гипотироксинемия (снижение концентрации только T4) обсуждается ниже.
Следует отметить, однако, что во время беременности увеличивается количество акушерских осложнений при низком уровне ТТГ. Диапазон оптимальной концентрации ТТГ в первом триместре беременности считают 0,1–2,5 мМЕ/л. Можно решить, что гипотиреоз диагностируется у беременных женщин при превышении указанного уровня и только тогда следует начать лечение (назначать гормоны щитовидной железы). Так ли это? Нет, нельзя с уверенность сказать, что это правда.
Результаты лечения беременных женщин, у которых была обнаружен „пороговая” концентрация ТТГ (2,5–4,0 мМЕ/л) являются спорными, иногда они на удивление рознятся. По существу, не были получены доказательства, что прием гормонов щитовидной железы в большинстве случаев значительно снизил количество акушерских осложнений или привел к более благоприятному состоянию здоровья ребенка после рождения (например, приходило в норму интеллектуальное развитие). Вероятно, сосуществуют другие отягощающие факторы, например, повышенный титр аТПО (антитела к тиреопероксидазе). Данные предположения основываются на таких показателях, как рост некоторых осложнений: гестационный диабет и преэклампсия у пролеченных пациенток. Беспокойство вызывает, в частности, информация об увеличение отношения шансов (Odds Ratio, OR) преждевременных родов до 1,6 (т. е. 60%).
Подтверждены критические замечания опытные практикующие эндокринологи: у многих пациенток, у которых первоначальные результаты ТТГ выходят за рамки оптимального диапазона, в контрольных исследованиях (без какого-либо лечения) обнаруживались нормальные результаты. Это свойство эндокринной системы – высокая естественная изменчивость концентрации гормонов приводит к тому, что не каждый неверный результат представляет собой симптом заболевания.
Было предложено применение диапазона норм, характерных для триместра, населения и географического региона. После периода радикализма в условиях ужесточения стандартов в настоящее время наблюдается утихание споров, и большинство рекомендаций, ориентированных на регион и население утверждают, что верхняя граница ТТГ снижается на 0,5-1,5 по отношению к исходным нормам в первом триместре, и лишь немного во 2-3 триместрах.
Результаты этих исследований привели к появлению некоторых удивительно расходящихся между собой рекомендаций экспертных организаций по описанной выше проблеме. Например:
- Общество эндокринологов (Endocrine Society) рекомендует вводить гормоны щитовидной железы во время беременности, начиная с уровня ТТГ >2,5;
- Американское Общество Гинекологов и Акушеров (ACOG) не рекомендует выполнять таких действий, пока не будет достигнут уровень ТТГ >10.
- Рекомендации Американской тиреоидной ассоциации (ATA), как обычно, сложны, и за основу признают диапазон нормы ТТГ, который является специфическим для населения, региона и триместра, они также включают в диагностику определение концентрации в крови аТПО (потому что при учитывании этих данных повышается риск возникновения осложнений).
В соответствии с рекомендациями ATA начинать лечение рекомендуется при превышении установленных норм, у человека с повышенным аТПО, или с нормальным значением аТПО только в случае развернутой клинической картины первичного гипотиреоза и/или ТТГ >10.
Целесообразность лечения можно рассматривать (по решению врача) при концентрации ТТГ >2,5 мМЕ/л у женщин с повышенным аТПО или когда ТТГ превышает норму для периода беременности у пациентки с нормальным значением аТПО.
Лечение не рекомендуется женщинам с нормальными цифрами аТПО при концентрации ТТГ не превышающей норму, характерную для беременности, в крайнем случае, если не превышает 4 мМЕ/л.
Лечение
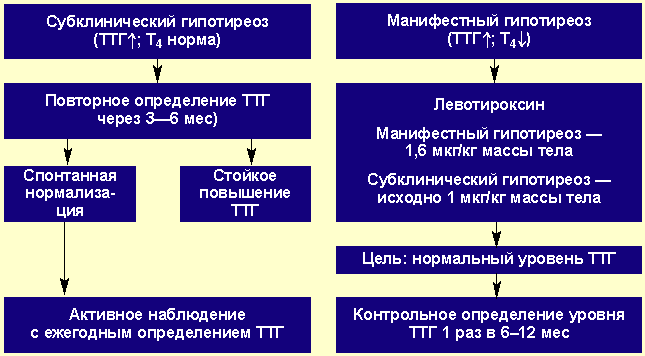
Его начинают сразу, когда ТТГ превышает 10 мЕд/л (у беременных — 2,5-3,0 мЕд/л). Для большинства же пациентов, у которых диагностирован субклинический вариант патологии щитовидной железы, поначалу достаточно мониторинга. Медикаментозное лечение начинают, если контрольные анализы на ТТГ, Т4 и антитела, проведенные через 2-3 месяца, показывают отклонения от нормы или УЗИ железы выявляет в ней патологию.
Чтобы вылечить субклинический вид болезни, назначается заместительная терапия препаратами, содержащими синтезированный гормон щитовидной железы. Иногда в медицинской среде встречается мнение, что при этой болезни они не нужны. Прием гормонального препарата часто дает множество побочных эффектов. Это и набор веса, и тахикардия, и бессонница, и депрессивные состояния. Однако вылечить щитовидную железу без гормонов невозможно.

Чтобы вылечить недуг, назначается заместительная терапия препаратами, содержащими синтезированный гормон щитовидной железы.
Народные средства
Лечить субклинический вид болезни можно дополнительно и целебными травами. Популярны такие рецепты:
- Смешать по 20 г листьев грецкого ореха, мелиссы, любистока и рябины. Заваривать по 2 ст. л. сбора в термосе емкостью 1 л 3-4 часа и пить в течение дня. Курс — 3 месяца.
- Букет цветков ландышей засушить, измельчить, залить 0,5 стакана спирта, настаивать полмесяца. Принимать утром натощак по 2-3 ч. л., разбавляя водой.
- Съедать каждый день по 1 кг свежих огурцов, которые богаты йодом.
Медикаментозное
Эффективно лечить субклинический гипотиреоз позволяют препараты L-тироксин, Эутирокс, содержащие левотироксин натрия.
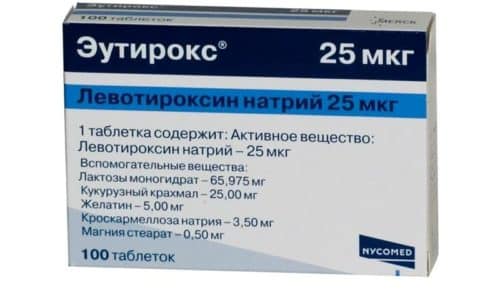
Эффективно лечить субклинический гипотиреоз поможет препарат Эутирокс.
Эутирокс предпочтительнее, поскольку выпускается в широком диапазоне дозировок: от 25 до 150 мкг. У L-тироксина только два варианта расфасовки: 50 и 100 мкг, из-за этого таблетки нередко приходится делить. Однако и малейшая передозировка, и недостаточная доза тироксина вызывают тяжелые побочные эффекты.
Прием Йодомарина (йодистого калия), который не заменяет Эутирокс и L-тироксин, назначается только при дефиците йода в организме. Принимать Амитриптилин, являющийся антидепрессантом, рекомендуется для устранения панических атак, депрессивных состояний.
Особенности лечения у детей
Врожденный субклинический гипотиреоз чрезвычайно важно диагностировать как можно раньше. Ведь из-за него у детей начинает развиваться умственная отсталость
Гипотиреоз: что за болезнь?
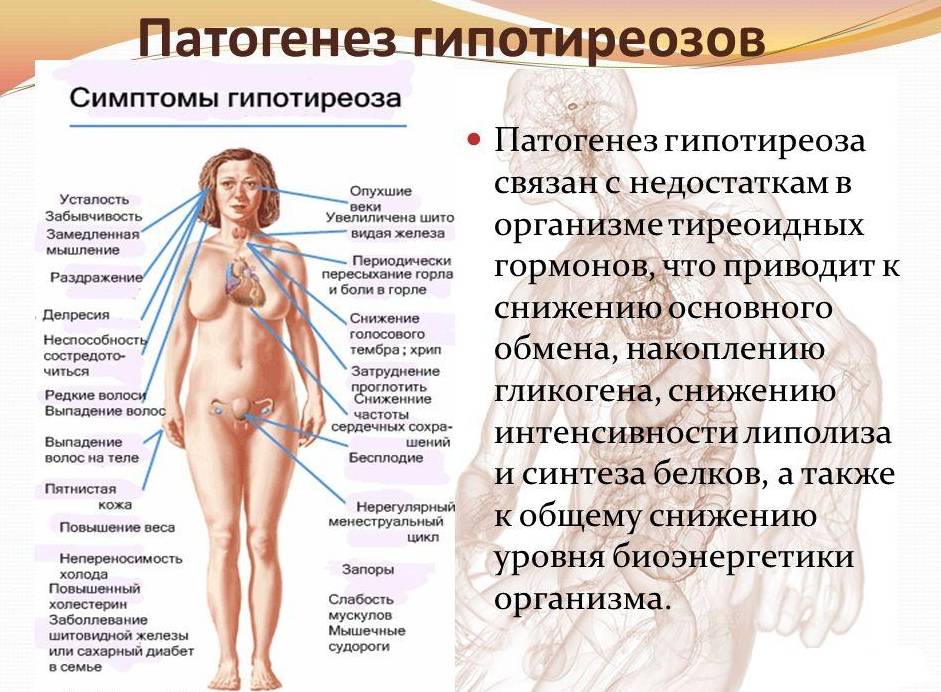
Прежде чем говорить о методах лечения этого недуга, нужно разобраться, что такое гипотиреоз. Имея представление о заболевании и о его признаках, а также симптомах появления, можно не только своевременно организовать качественное лечение, но и предотвратить его развитие вообще.
Причина развития этой болезни скрывается преимущественно в 99% случаев в гипофункции –в недостатке выработки гормонов щитовидки в случае первичного гипотиреоза:
- трийодтиронин;
- тироксин;
- кальцитонин.
Тогда как причиной самого дефицита выработки гормонов, как правило, является тиреоидит – это воспалительное заболевание щитовидки. Второй причиной развития этого недуга врачи называют дисфункцию гипоталамуса или гипофиза, которые в определенной степени участвуют в процессе регулировки выработки гормонов щитовидной железой.
Правда, это происходит крайне редко. Есть еще и другие факторы, которые в той или иной степени способствуют развитию гипотиреоза, но обо всем по порядку.
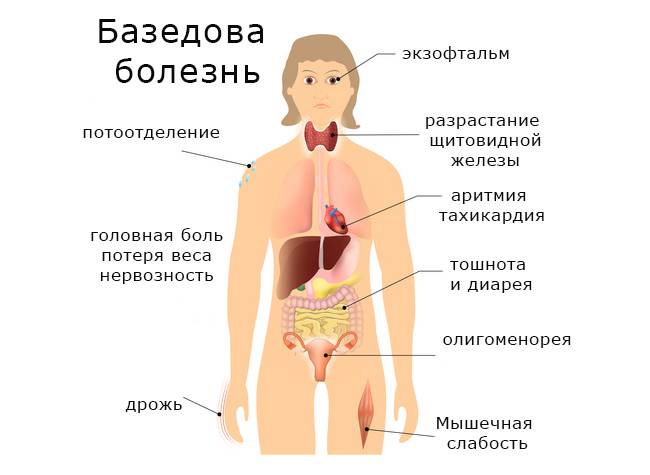
Гипотиреоз у женщин – серьезная болезнь эндокринной системы, поэтому, если не обратить внимание на первые симптомы этого недуга и не лечить его, то последствия могут быть очень и очень серьезными.
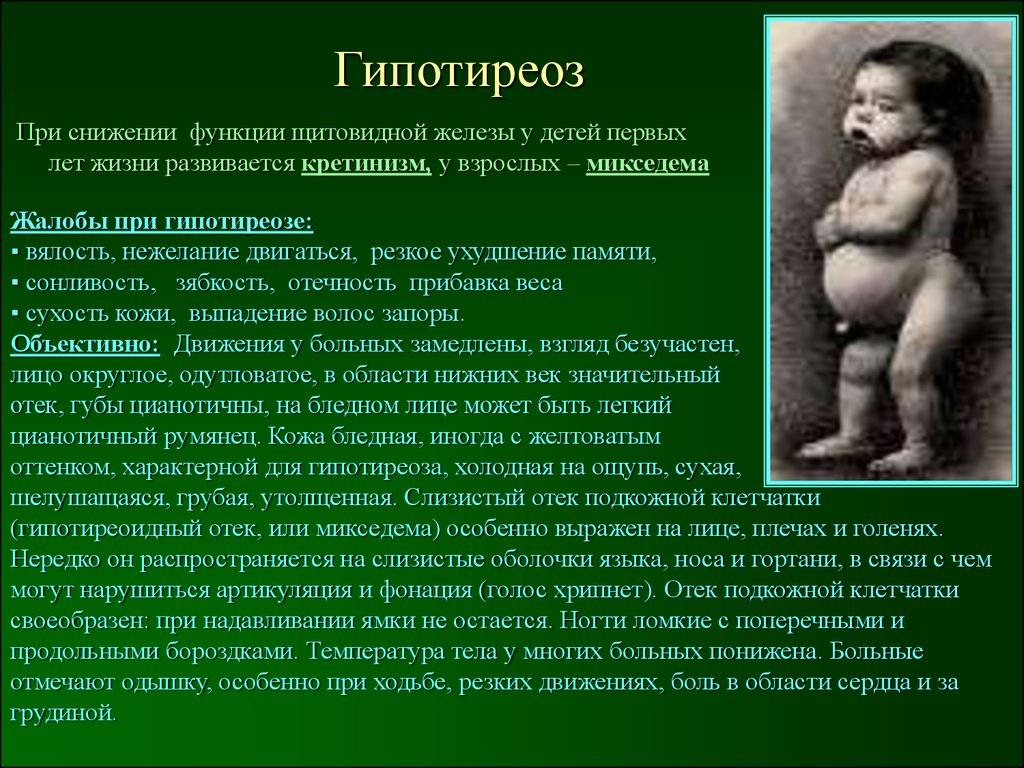
К примеру, крайней стадией гипофункции щитовидки у взрослых может быть микседема – слизистые отёки кожи –, а у детей – кретинизм. Согласитесь, неутешительные прогнозы.
Кроме этого, при отсутствии своевременной терапии гипотиреоз может спровоцировать нарушение обменных процессов:
- дисфункция энергетических обменных процессов;
- нарушение белкового и минерального обмена;
- нарушение синтеза половых гормонов;
- нарушение полноценного развития, строения и работоспособности головного мозга;
- нарушение работы печени, пищеварительной, костно-мышечной и сердечно-сосудистой системы.
Лечение щитовидной железы, как правило, заключается в своевременном введение необходимой дозы гормонов, отсутствующих в организме больного. Хотя в разных ситуациях все по-разному.
Важно! Лечение гипертиреоза щитовидной железы кардинальным образом отличается от лечения гипотиреоза, поэтому самым важным является диагностика и контроль лечащего врача!
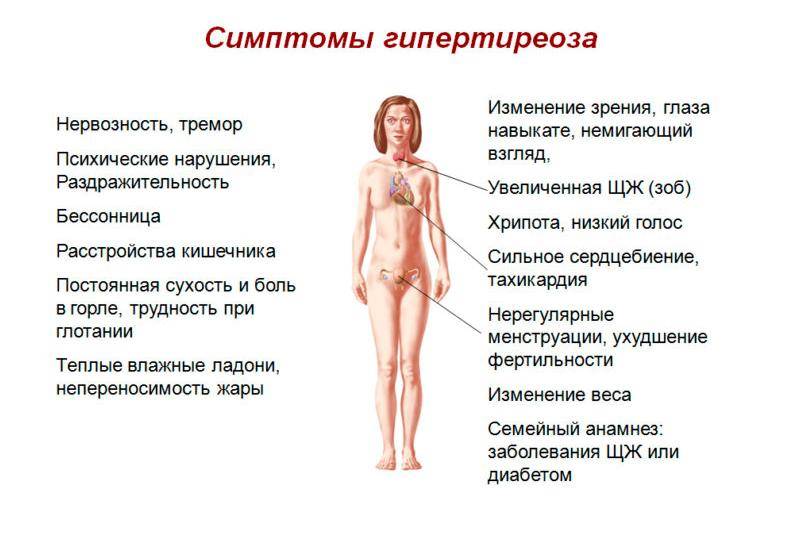
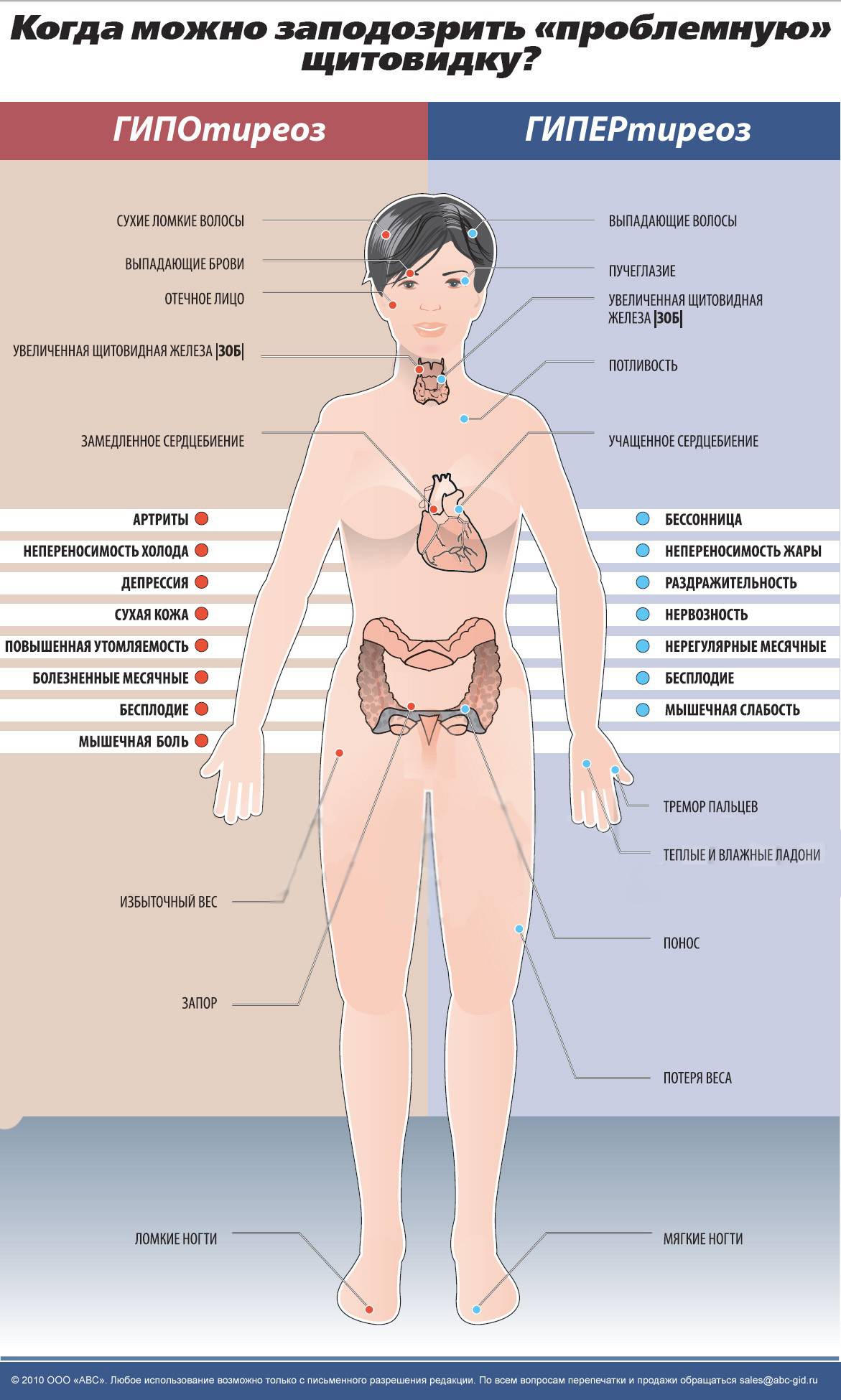
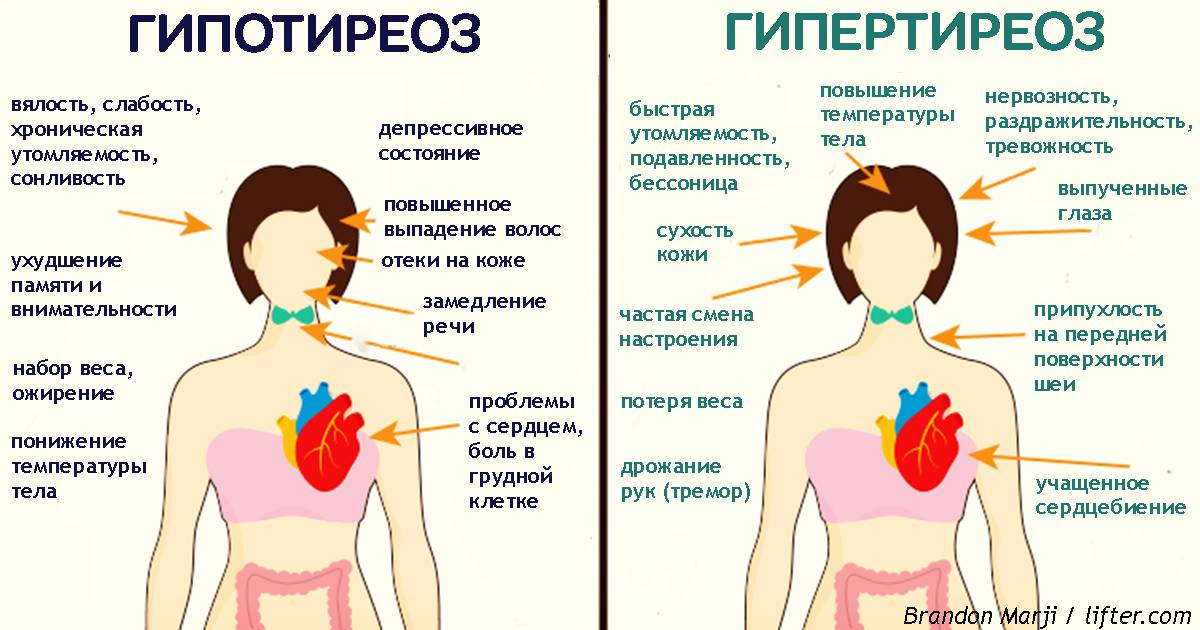
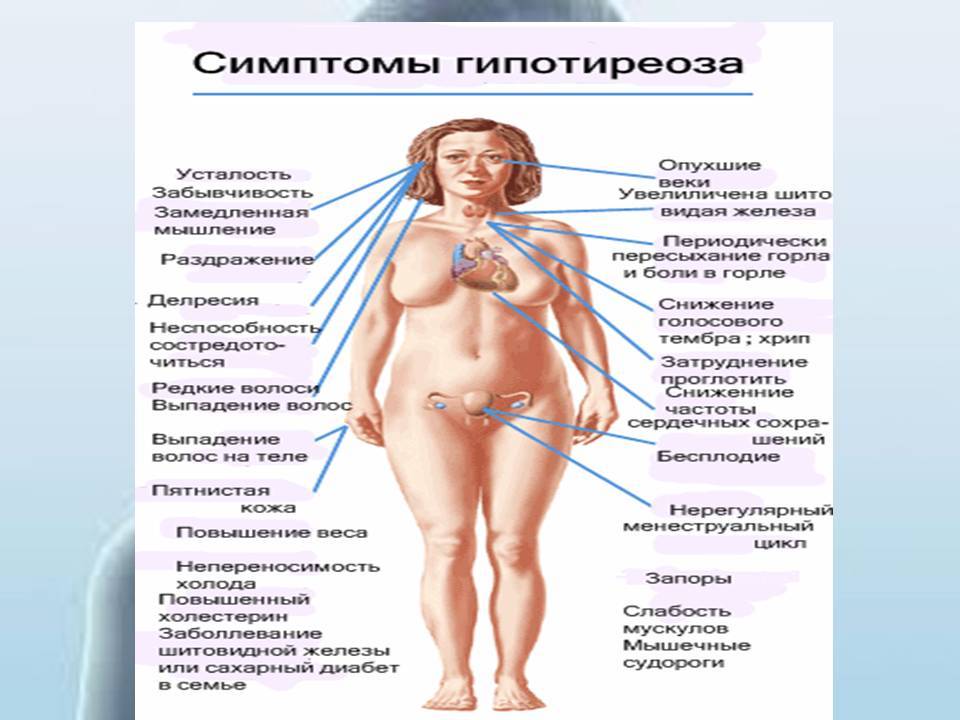
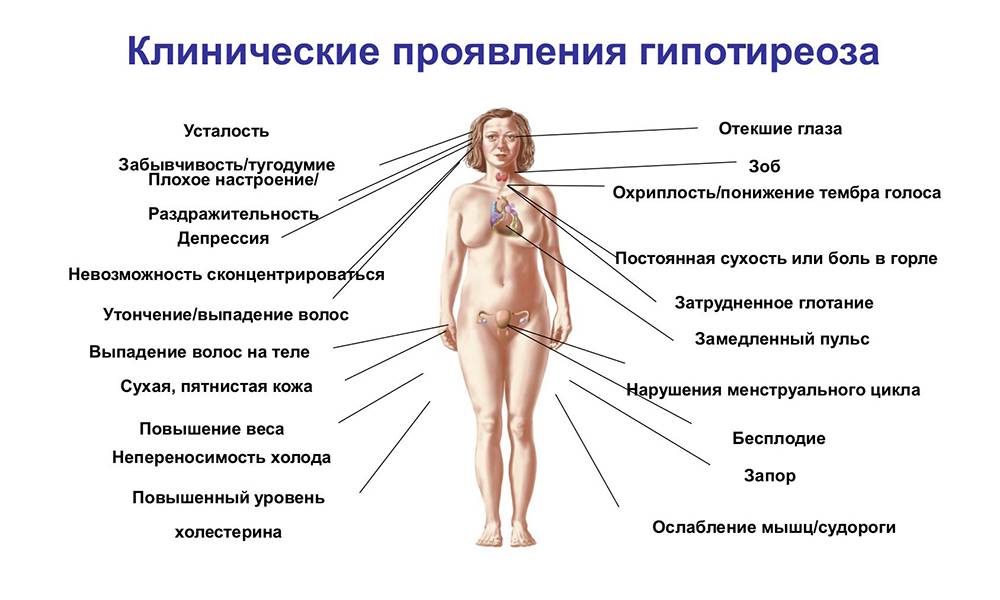
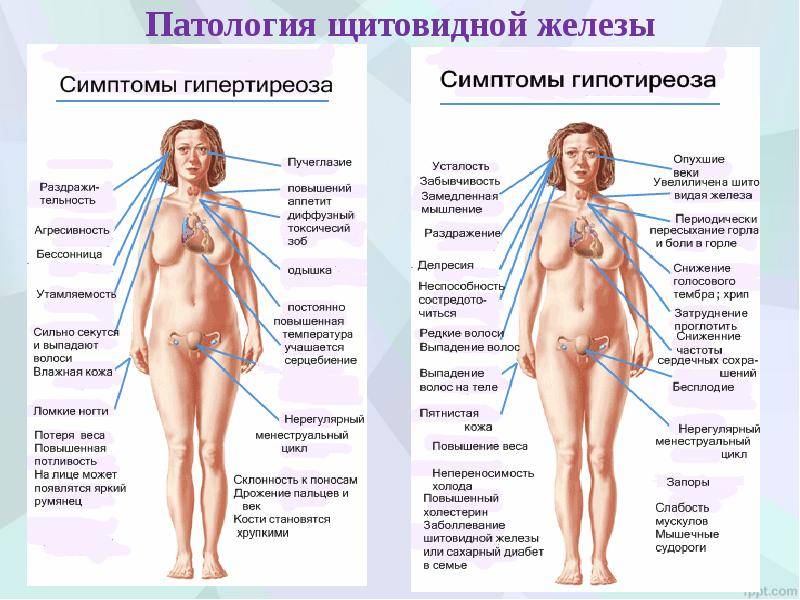
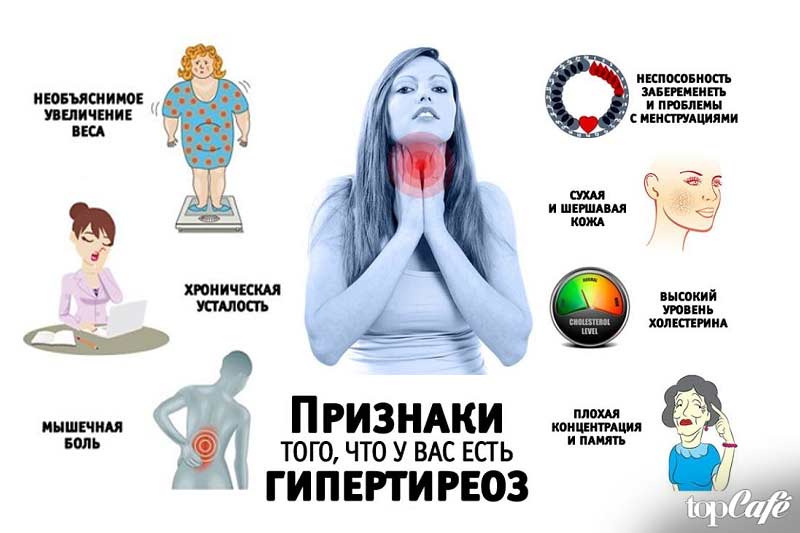
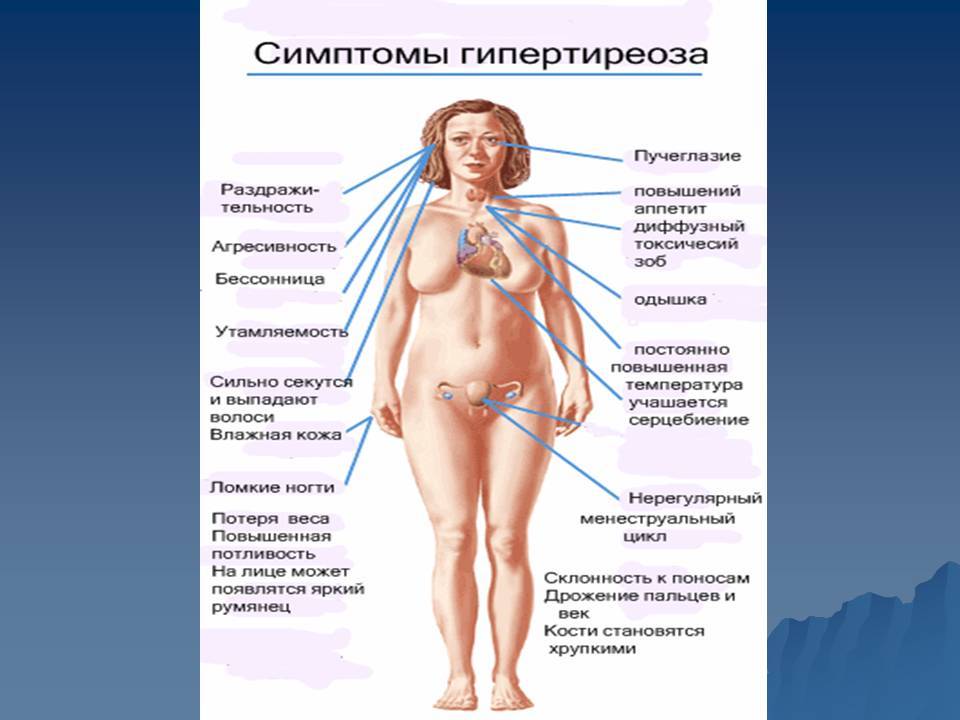
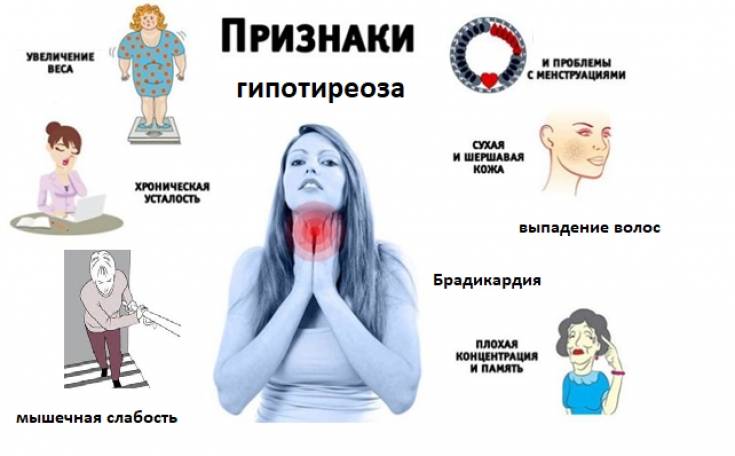
Симптоматика заболевания
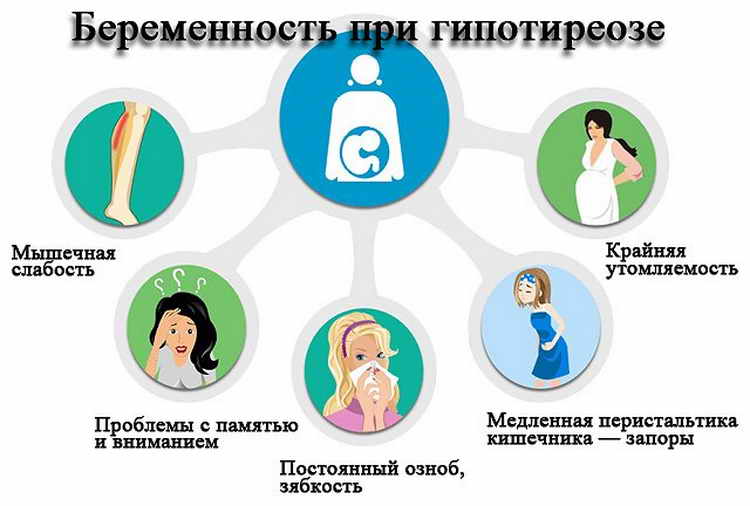
Гипотиреоз при беременности характеризуется рядом симптомов, на которые обязательно следует обратить внимание:
- женщина начинает замечать, что быстро устает, снижается работоспособность, часто возникает сонливость;
- понижается способность концентрироваться, появляется рассеянность;
- ухудшается память;
- регулярно снижается температура тела, женщина чувствует зябкость;
- кожные покровы становятся сухими, наблюдается некоторая желтушность;
- периодически возникают проблемы с пищеварением, запоры, диарея, изжога;
- может наблюдаться постепенное увеличение массы тела;
- появляется отечность конечностей;
- если увеличивается щитовидная железа, то появляются болевые ощущения в горле во время глотания, затрудняется дыхание, может изменяться голос;
- появляются проблемы в работе сердца и сосудов.

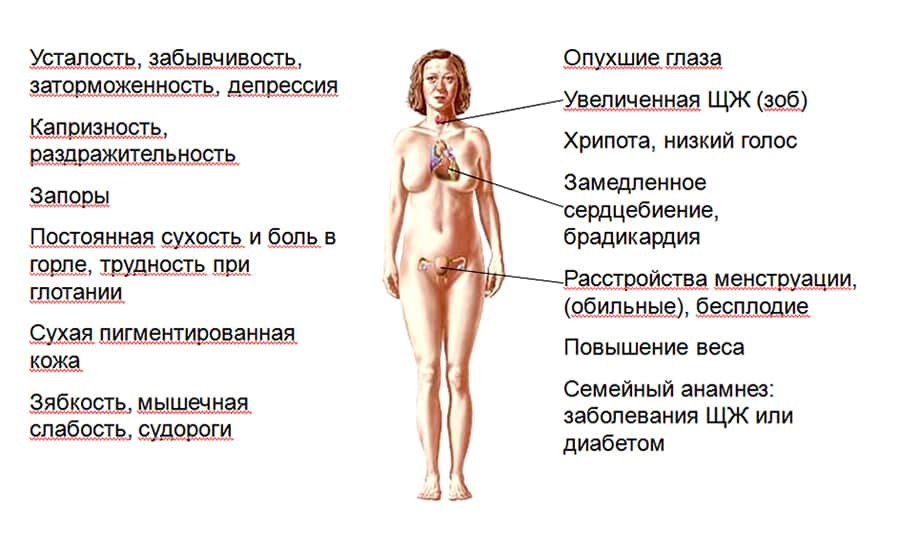
Утомляемость, слабость — это симптомы развивающегося гипотиреоза
Гипотиреоз и его симптомы при беременности многие женщины ассоциируют с рядом других заболеваний. Такая симптоматика должна стать причиной визита к специалисту и прохождения комплексного обследования. Игнорирование проблемы может привести к возникновению осложнений, болезнь будет плохо поддаваться коррекции, и на ее устранение потребуется больше времени.
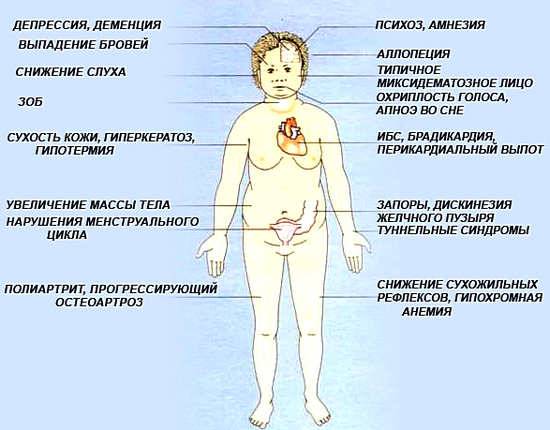
Основные признаки
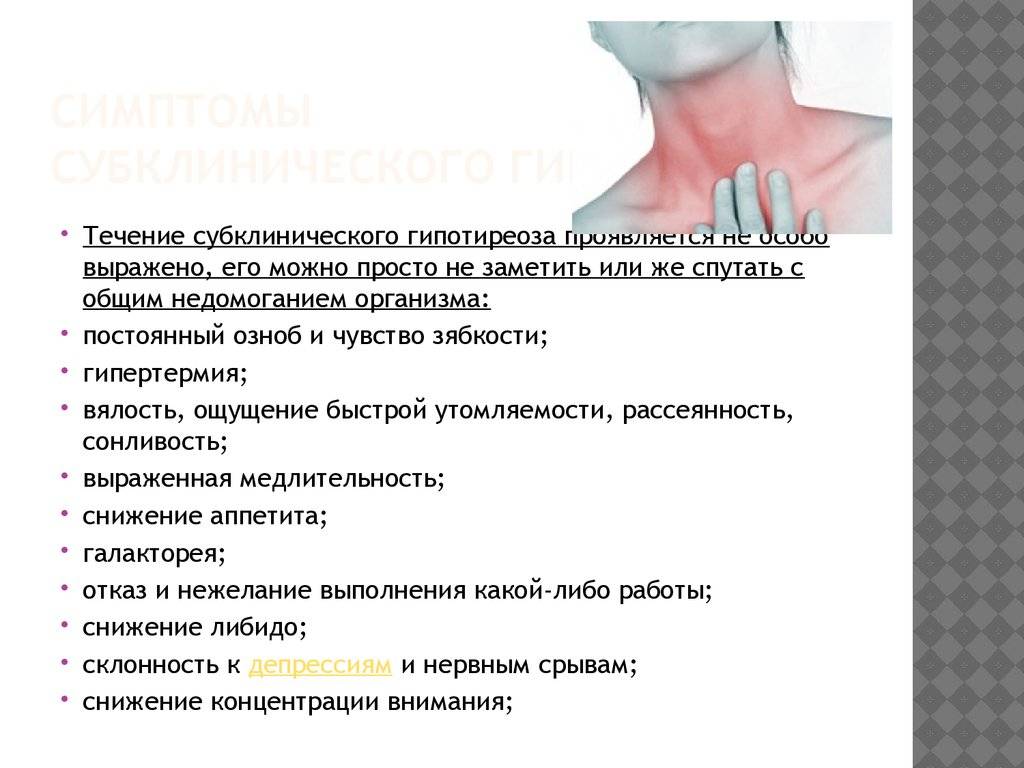
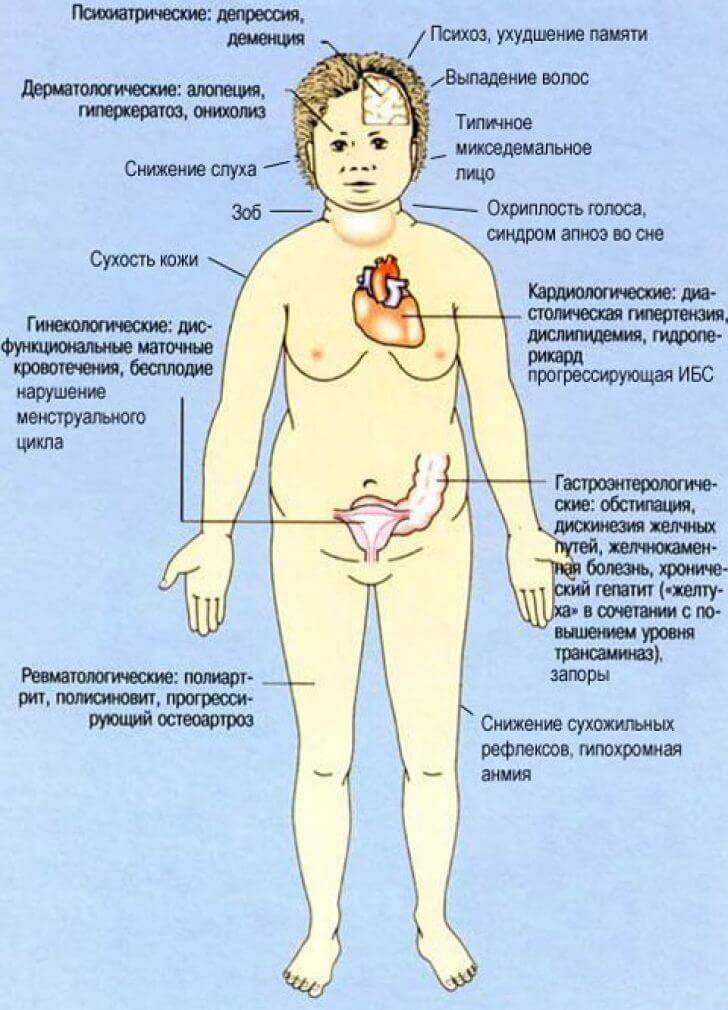
Субклинический гипотиреоз чаще всего диагностируется у пожилых женщин. Основная проблема – своевременное выявление патологии. Около 5% пациентов, находящихся на стационаре, могут иметь недиагностированный гипотиреоз.
Присутствуют определенные проявления, но они не являются специфичными, к примеру основой признак наличия болезни – высокий уровень ТТГ (свыше 4 мЕд/л), но при этом Т4 – в норме.
Также возможно присутствие так называемых «клинических масок»:
- Гастро- и энтерологических. Сюда относятся дискинезия желчных путей, желчнокаменная болезнь, запоры.
- Ревматологических. Остеоартроз, полиартрит.
- Связанных с гинекологией. Маточные кровотечения (дисфункционального типа), невозможность забеременеть, сбои цикла.
- Кардиологических. К примеру, гипертензия диастолическая.
К наиболее распространенным проявлениям патологии относят: низкий вольтаж и отрицательный зубец Т на ЭКГ, брадикардию, кардиомегалию.
Хотя субклиническая форма гипотиреоза и не обладает характерными признаками, возможно нарушение в обмене веществ, что приводит к сбою функционирования внутренних органов. У больных часто отмечаются перепады настроения (веселость, переходящая в депрессию), снижение способности к запоминанию и концентрации, слабость, очень быстрая утомляемость.
Нарушения в жировом обмене приводят к повышению массы тела, к развитию атеросклероза, который сопровождается ишемической болезнью, приступами стенокардии и даже инфарктом миокарда. Благодаря назначению ЗГТ на раннем этапе развития болезни позволяет восстановить обменные процессы и предупредить возможные приступы стенокардии.
Нельзя не сказать о воздействии тиреоидных гормонов на кровообращение: ЧСС, способность миокарда к сокращению, скорость кровотока, кровяное давление, сопротивление сосудов (периферическое). У пациентов, с диагнозом «субклинический гипотиреоз» возможна гипертрофия сердечной мышцы (особенно в области левого желудочка), что указывает на высокое напряжение в работе органа.
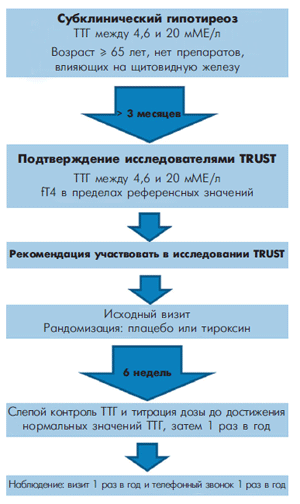
Диагностирование
Для выявления патологии изучаются лабораторные данные: уровень ТТГ и Т4.
Дополнительно, с целью определения причины, вызвавшей субклинический гипотиреоз, назначаются:
- УЗИ и сцинтиграфия ЩЖ,
- биопсия пункционная (только при наличии показаний),
- при подозрении на АИТ определяются АТТПО (антитела к тиреопероксидазе).
Важно провести дифференциацию других болезней, проявления которых схожи с такими же, но при клиническом гипотиреозе. Какие причины высокого уровня ТТГ:
Какие причины высокого уровня ТТГ:
- Неонатальный период. Связано это с тем, что через 2 суток после рождения у ребенка отмечается физиологический выброс гормона.
- Действие на организм принимаемых медикаментов (Сульпирид, Амиодарон, Метолопрамид).
- Гипотиреоз центрального типа. Основные его признаки: незначительно повышенный уровень ТТГ, на фоне очень низкой концентрации тиреоидных гормонов. Отмечается примерно в 25% случаев у пациентов с гипотиреозом гипофизарного и гипоталамического типа.
- Наличие у пациента резистентности к активным веществам, синтезируемым ЩЖ. Патология имеет врожденный характер и встречается достаточно редко. Связана в генной мутацией b-рецептора гормонов, вырабатываемых ЩЖ. Резистентность бывает генерализованного (по клиническим симптомам схожа с эутиреозом или гипотиреозом) или гипофизарного типа (клиническая схожесть с гипертиреозом). В этих двух случаях ТТГ немного выше нормы или нормальный, но при высокой концентрации тиреоидных гормонов.
- Тиреотропинома. Другими словами имеется аденома гипофиза, которая продуцирует ТТГ. Патология редкая.
- Психические нарушения. У небольшой части больных (около 25%) выявляют высокий ТТГ и Т4 свободный.
- Эутиреоидная патология. Если у пациента имеются соматические заболевания или травмы, уровень ТТГ может немного повышаться, но при этом концентрация других активных веществ снижается или остается в пределах нормы.
- Почечная недостаточность. Связана с накоплением в крови медпрепаратов и метаболитов, что влияет на процесс связывания гормонов, вырабатывающихся в ЩЖ.
Итог
Современная медицина успешно лечит гипотиреоз гормональной терапией. Больной, принимающий гормоносодержащие препараты, ведет активный образ жизни. Женщина при желании может самостоятельно родить ребенка. Терапия зависит от степени компенсации заболевания. Компенсированный гипотиреоз лечить не нужно.
При субкомпенсированной форме патологии лечение назначается в зависимости от результатов анализов крови. В случае декомпенсированной гипофункции щитовидки терапия назначается обязательно. Чем быстрее больной пройдет диагностику и начнет заместительную гормонотерапию, тем быстрее стабилизируется его состояние и не появятся осложнения. Желаем вам крепкого здоровья!