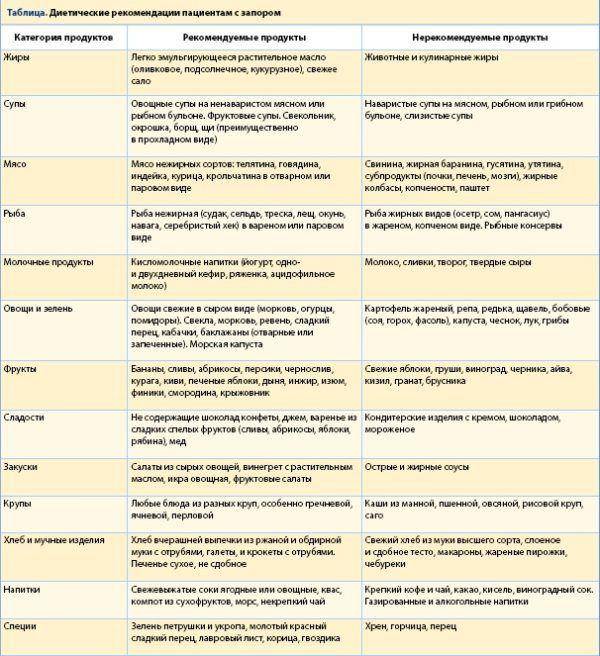
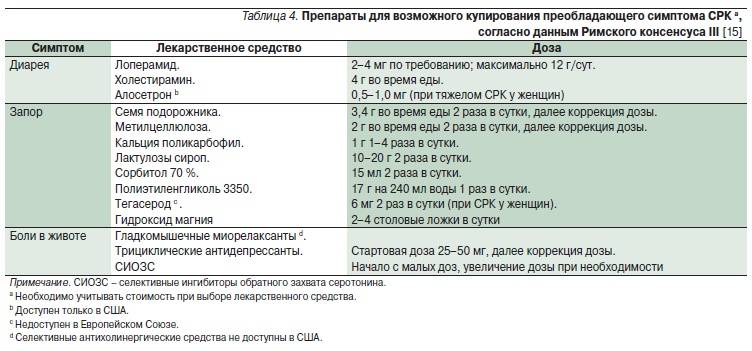
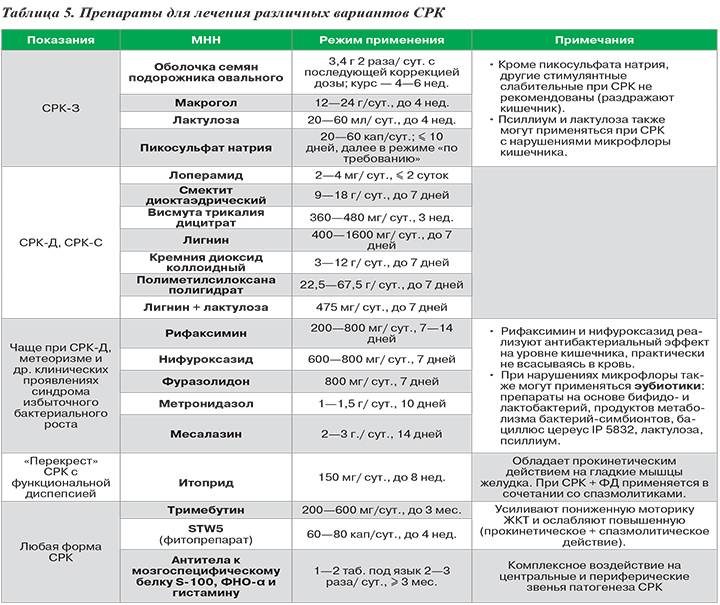
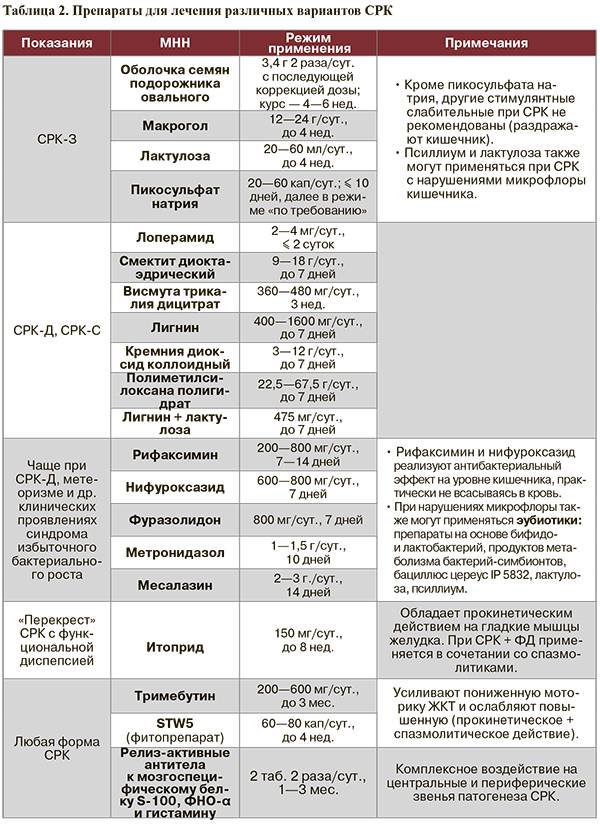
Когда рекомендуют варианты стола №4?
Понос, как один из симптомов, возникает при разных болезнях органов пищеварения. Поэтому варианты диеты 4а, 4б, 4в и 4г позволяют подобрать питание для конкретного случая. Диета 4а — показана пациентам с колитами и усиленным брожением, выраженным метеоризмом. В ней ограничивается масса хлеба до 100 г в сутки, сахара до 20 г. Разрешено больше таких белковых продуктов, как свежий обезжиренный творог, паровых мясных и рыбных блюд. Лучшим считается кальцинированный творог.
Диета 4б — рекомендуется больным с хроническими колитами в период стихания симптоматики (подострый). В перечень разрешенных продуктов входят сухое печенье, галеты, бутерброды с неострым сыром, кефир. В каши, кофе, чай можно добавлять молоко. Количество соли увеличивается (до 10 г в день). В готовые блюда добавляют витамины.
Диета 4в — назначается при сочетании энтероколита с другими заболеваниями органов пищеварения в период восстановления. Ее задача — не допустить функциональных проблем кишечника. Играет профилактическую роль. В приготовлении блюд не требуется перекручивания, измельчения, растирания. Разрешенное количество углеводов и белков в 2 раза выше, чем при классической диете, жиров до 100 г. Энергоемкость составляет 2500 ккал.
Диета 4г — применяется, если болезни кишечника сочетаются с хроническим панкреатитом на стадии выздоровления, в клиническом течении превалирует диарея. Сразу после «голодной» диеты невозможно перевести такого больного на стол №5. По составу почти не отличается от 4в, но калорийность ниже (1800 ккал/сут.).
При хорошей переносимости можно подслащивать каши, чай медом. Из фруктов полезны только сладкие сорта, ягоды можно есть без плотной кожицы. Показания к диетам и время перехода от одного вида к другому зависит от течения болезни кишечника. Заранее определить, как долго придется их применять невозможно. В каждом конкретном случае следует посоветоваться с врачом.
Разрешенные продукты
Хорошо разваренные крупы (исключается перловая, кукурузная, пшенная, ячневая). Каши готовят на воде или с добавлением молока при хорошей переносимости. Крупы добавляют в супы, запеканки и пудинги. Многие хорошо переносят отварную некрупную вермишель и лапшу.
Разрешено нежирное мясо и рыба, из которого готовят паровые котлеты и кнели, рыбу можно есть кусковую.
Супы готовят на вторичном бульоне (мясном или рыбном). В супах крупы должны быть хорошо разварены, их можно размять, а овощи мелко нарубить перед готовкой.
В первые блюда можно добавлять картофель, морковь, капусту цветную и кабачки. И только при хорошей переносимости — зеленый горошек, белокочанную капусту, свеклу. Разрешено добавление фрикаделек или прокрученного фарша.
Хлеб пшеничный подсушенный или несвежий, разрешено употребление сухого печенья или бисквита.
На гарнир можно употреблять отварные овощи, мелко их нашинковав, допускаются также овощные котлеты и овощное рагу
В стадии ремиссии можно осторожно вводить свежие овощи (спелые помидоры и огурцы) без шкурки.
Молоко и сливки используются как добавка в блюдо при приготовлении каш и тушении овощей. При хорошей переносимости — цельное молоко
Основными в диете считаются кисломолочные продукты, которые нужно выбирать по своим предпочтениям и переносимости. Ежедневно нужно вводить творог и блюда из него. Масло сливочное добавляют в блюда и можно есть с хлебом (на прием 10-15 г).
Яйца всмятку или омлеты.
Разрешается употребление фруктового мармелада, зефира, варенья, меда. Можно есть в сыром виде спелые фрукты, но без кожуры (груш, яблок, клубники или малины до 200 г в день). Яблоки можно запекать или готовить желе и компоты.
Можно употреблять все соки, но в разбавленном виде (исключается виноградный и капустный).
Разрешается настой шиповника и некрепкий чай с добавлением молока.
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
| кабачки | 0,6 | 0,3 | 4,6 | 24 |
| капуста цветная | 2,5 | 0,3 | 5,4 | 30 |
| картофель | 2,0 | 0,4 | 18,1 | 80 |
| морковь | 1,3 | 0,1 | 6,9 | 32 |
| петрушка | 3,7 | 0,4 | 7,6 | 47 |
| свекла | 1,5 | 0,1 | 8,8 | 40 |
| укроп | 2,5 | 0,5 | 6,3 | 38 |
| фасоль спаржевая | 2,8 | 0,4 | 8,4 | 47 |
| груши | 0,4 | 0,3 | 10,9 | 42 |
| яблоки | 0,4 | 0,4 | 9,8 | 47 |
| груши сушеные | 2,3 | 0,6 | 62,6 | 249 |
| гречневая крупа (ядрица) | 12,6 | 3,3 | 62,1 | 313 |
| манная крупа | 10,3 | 1,0 | 73,3 | 328 |
| овсяная крупа | 12,3 | 6,1 | 59,5 | 342 |
| овсяные хлопья | 11,9 | 7,2 | 69,3 | 366 |
| рис белый | 6,7 | 0,7 | 78,9 | 344 |
| лапша | 12,0 | 3,7 | 60,1 | 322 |
| сухари из белого хлеба | 11,2 | 1,4 | 72,2 | 331 |
| варенье | 0,3 | 0,2 | 63,0 | 263 |
| джем | 0,3 | 0,1 | 56,0 | 238 |
| зефир | 0,8 | 0,0 | 78,5 | 304 |
| мармелад фруктово-ягодный | 0,4 | 0,0 | 76,6 | 293 |
| меренги | 2,6 | 20,8 | 60,5 | 440 |
| пастила | 0,5 | 0,0 | 80,8 | 310 |
| печенье мария | 8,7 | 8,8 | 70,9 | 400 |
| молоко обезжиренное | 2,0 | 0,1 | 4,8 | 31 |
| кефир | 3,4 | 2,0 | 4,7 | 51 |
| сметана | 2,8 | 20,0 | 3,2 | 206 |
| ацидофилин | 2,8 | 3,2 | 3,8 | 57 |
| сыр | 24,1 | 29,5 | 0,3 | 363 |
| творог | 17,2 | 5,0 | 1,8 | 121 |
| говядина вареная | 25,8 | 16,8 | 0,0 | 254 |
| телятина отварная | 30,7 | 0,9 | 0,0 | 131 |
| кролик | 21,0 | 8,0 | 0,0 | 156 |
| курица вареная | 25,2 | 7,4 | 0,0 | 170 |
| индейка | 19,2 | 0,7 | 0,0 | 84 |
| масло сливочное | 0,5 | 82,5 | 0,8 | 748 |
| вода минеральная | 0,0 | 0,0 | 0,0 | — |
| чай зеленый | 0,0 | 0,0 | 0,0 | — |
| чай черный | 20,0 | 5,1 | 6,9 | 152 |
| апельсиновый сок | 0,9 | 0,2 | 8,1 | 36 |
| вишневый сок | 0,7 | 0,0 | 10,2 | 47 |
| клубничный сок | 0,6 | 0,4 | 7,0 | 31 |
| мандариновый сок | 0,8 | 0,3 | 8,1 | 36 |
| морковный сок | 1,1 | 0,1 | 6,4 | 28 |
| томатный сок | 1,1 | 0,2 | 3,8 | 21 |
| тыквенный сок | 0,0 | 0,0 | 9,0 | 38 |
| яблочный сок | 0,4 | 0,4 | 9,8 | 42 |
| * данные указаны на 100 г продукта |
Когда нужно обратиться к врачу
Если диетическое питание не помогает, а симптомы поражения пищеварительного тракта лишь усиливаются, пациенту нужно срочно обращаться к врачу.
Это необходимо делать при появлении таких симптомов:

- сильная неукротимая рвота;
- усиление боли;
- появление симптоматики острого живота;
- повышение температуры;
- учащение частоты сокращений сердца.
СРК — симптомокомплекс, требующий очень внимательного подхода к питанию.
Исключение вредных продуктов помогает справиться с симптомами раздражения и наладить функцию кишечника. При появлении острых симптомов поражения пищеварительного тракта требуется срочная госпитализация.
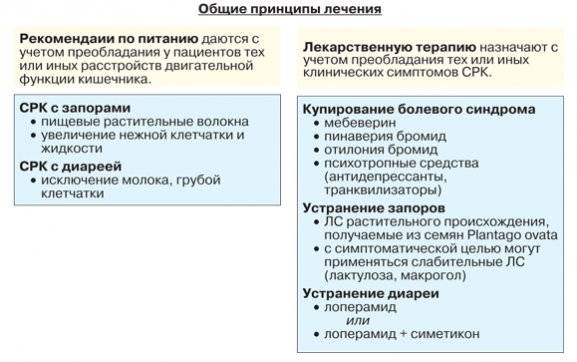
Основные принципы
Пока нет доказательств необходимости полного исключения из рациона пациентов каких-то продуктов.

Большинство ограничений касается стадии обострения.
Во время ремиссии следует избегать только тех блюд, которые оказывают негативное влияние на пищеварение.
При обострении болезни применяют стол №4 в нескольких разновидностях.
Если состояние пациента тяжелое, то назначают стол 4Б, при котором употребляются протертые блюда. После нормализации самочувствия больной может употреблять непротертую пищу (стол 4В).
Основные принципы питания при СРК:
Дробное питание с маленькими перерывами между едой. Должно быть не менее 5 приемов в день.
Приготовление блюд на пару или отварных.
Протертая пища при обострении, непротертая — в период ремиссии.
Полный запрет алкоголя.
Исключение жирной, жареной, острой пищи.
Отказ от продуктов, способствующих брожению и вздутию (бобовые, капуста, виноград, сахар).
Запрет продуктов, стимулирующих желчеотток (редька, редис, грибы, сельдерей).
Исключение кофеинсодержащих напитков.
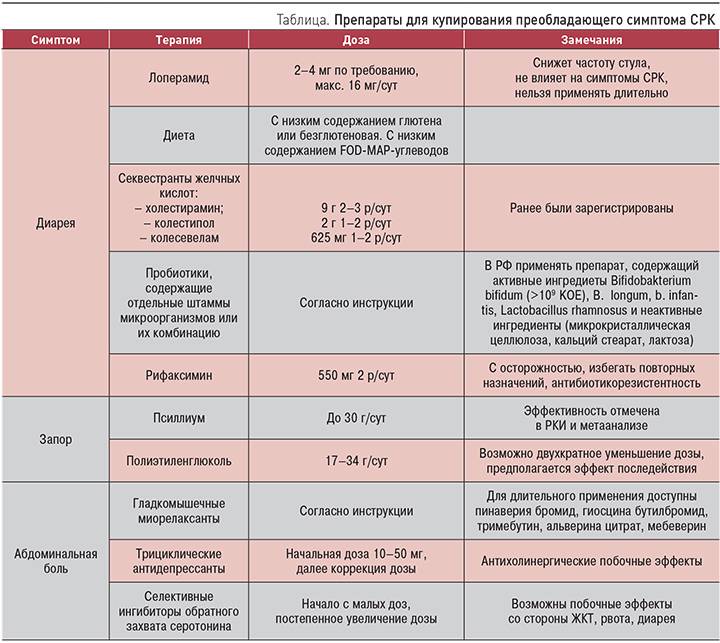
Употребление до 2 литров жидкости. Предпочтение отдается чистой воде без газа, травяным отварам. При составлении меню учитывают преобладающие симптомы.
Если у больного постоянные запоры, то в рацион вводят как можно больше растительной пищи, которая стимулирует кишечную моторику: злаковые, отруби, кисломолочные продукты, фрукты, овощи.
При СКР с диареей употребляют пищу, уменьшающую перистальтику: отварной рис, картофельное пюре, паровые котлеты, кисель, компот из черемухи, кизила, айвы.
Если пациент постоянно мучается вздутием живота и метеоризмом, то ему рекомендуют регулярно пить укропную воду. Следует отказаться от продуктов, провоцирующих газообразование.

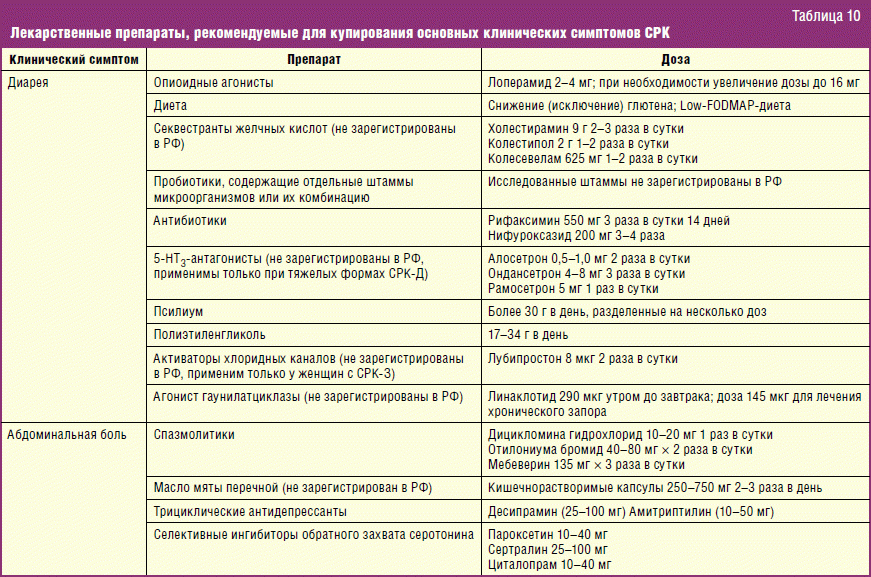
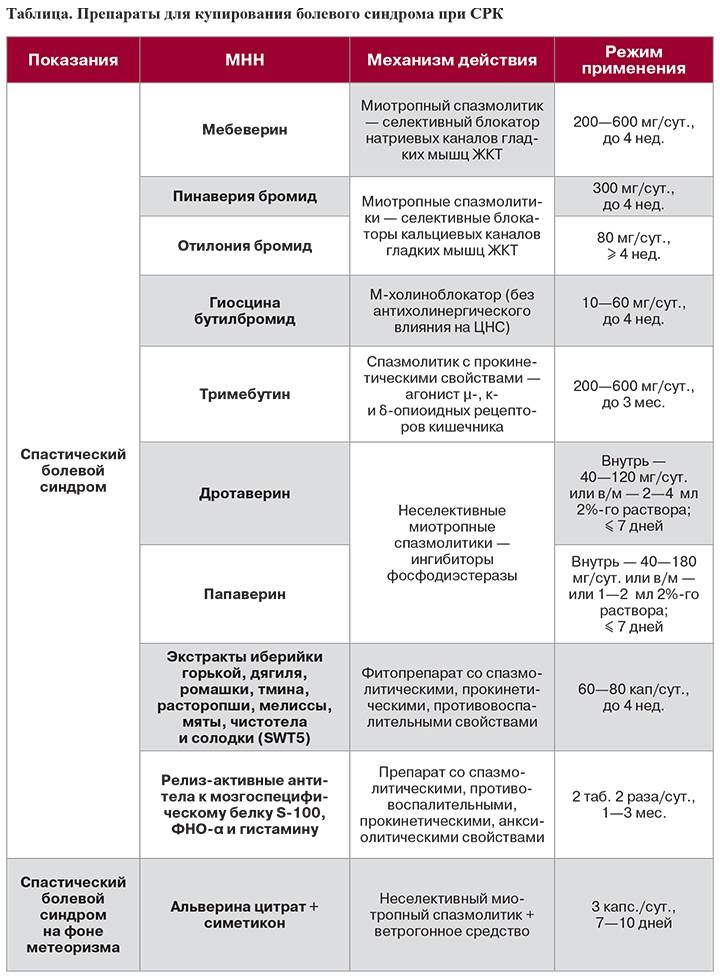
Когда СРК сопровождается выраженными болями, то диета схожа с питанием при диарее. Главная задача — уменьшить спазм стенок кишечника.
Для этого врачи рекомендуют:
Употреблять пищу в теплом виде.
Есть протертые блюда.
Исключить грубую клетчатку.
Отказаться от кисломолочных продуктов.
Пить отвар брусники.
При смешанном типе СКР приходится выстраивать питание так, чтобы уменьшить диарею во время приступов с поносами и усилить перистальтику кишечника при запорах.
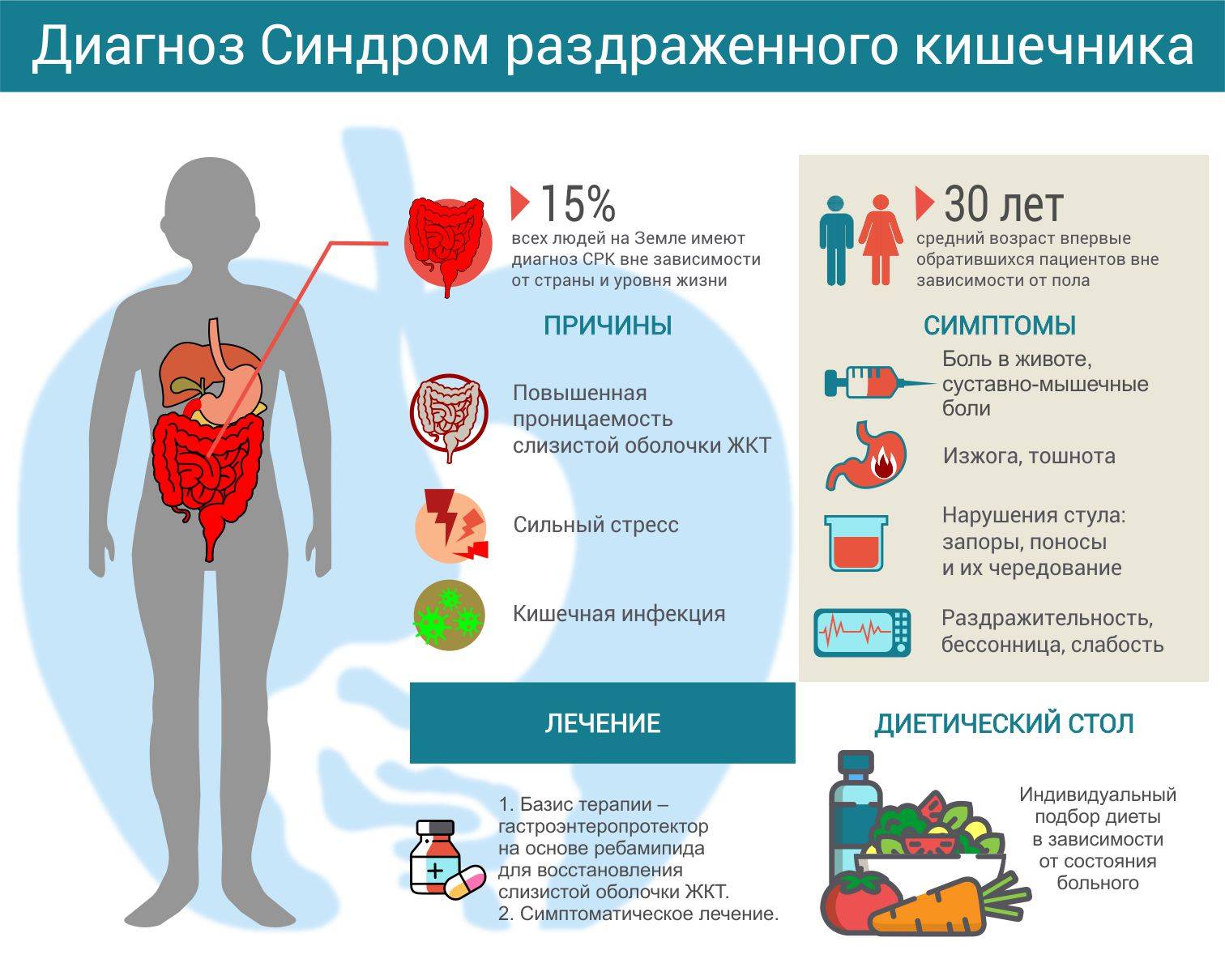
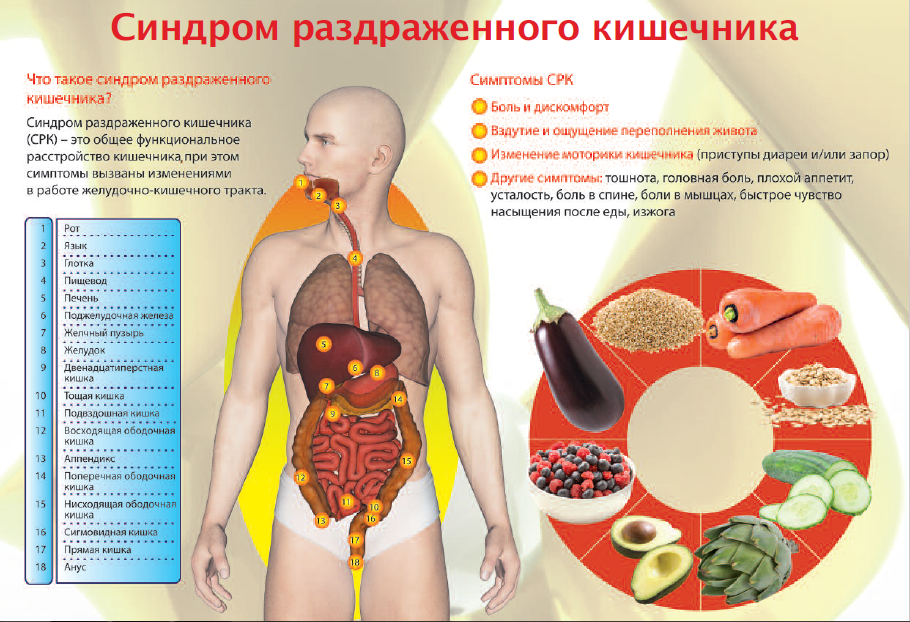
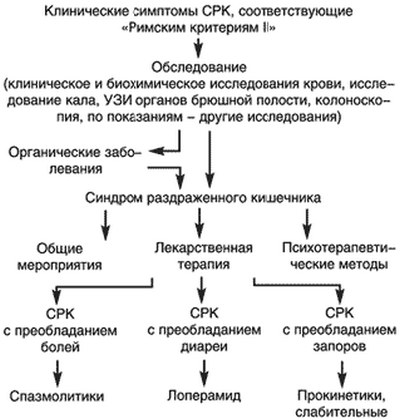
Что такое синдром раздражённого кишечника
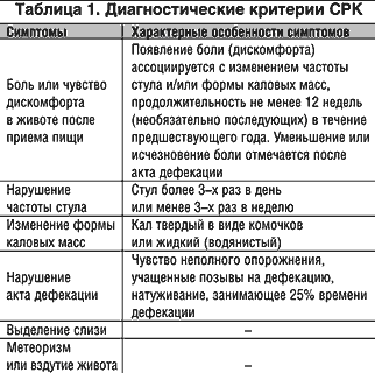
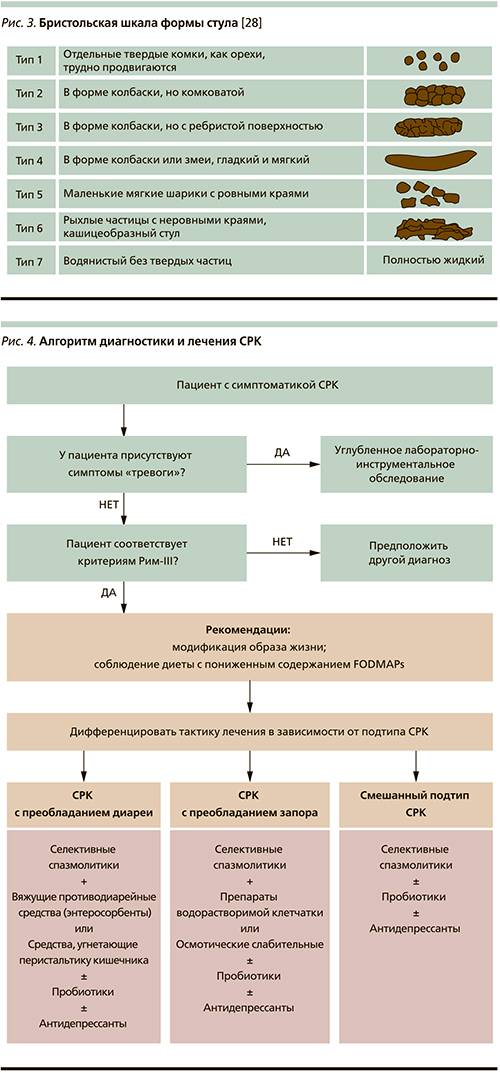
Синдромом раздражённого кишечника (СРК) называют функциональное заболевание, которое характеризуется дискомфортом и болями в кишечнике, продолжающимися не менее 12 недель, но и не более года.
СРК характеризуется дискомфортом и болями в кишечнике
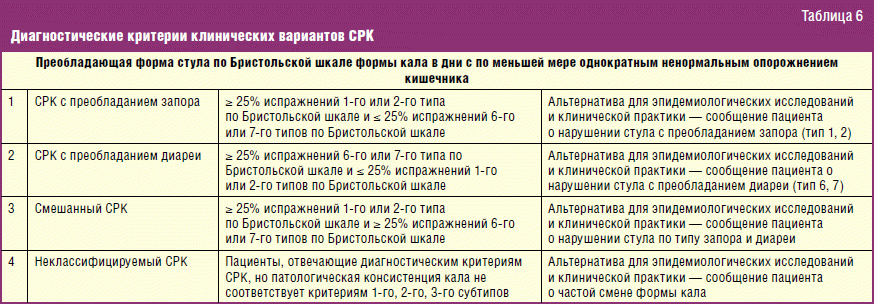
Постановка диагноза осуществляется при наличии двух признаков из трёх:
- уменьшение болей после дефекации;
- частый или редкий стул — наличие поносов или запоров;
- изменение внешнего вида и консистенции кала.
СРК — распространённое заболевание, им страдает около 15–20% взрослого населения Земли, причём 2/3 из них — женщины. Средний возраст заболевших — 30–40 лет.
Обычно СРК сопровождается следующими симптомами:
- общий дискомфорт, метеоризм и боли в животе;
- редкий (менее 3 раз за неделю) или частый (более 3 раз за день) стул;
- кал изменённой консистенции — жидкий, твёрдый, «овечий», с наличием слизи;
- чувство неполного опорожнения кишечника;
- проблемы с дефекацией — необходимость натуживания или внезапные позывы;
- ощущение переполнения или вздутия живота.
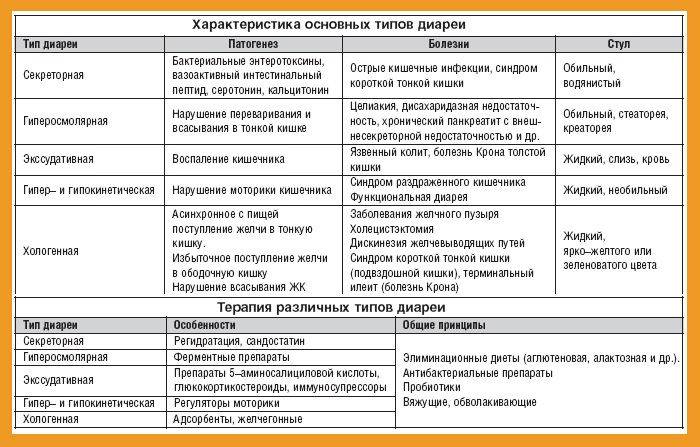
Течение заболевания возможно по трём направлениям с преобладанием:
- болей в животе и метеоризма;
- поносов;
- запоров.
Кроме того, могут проявиться симптомы, не связанные с ЖКТ, в частности:
- тревожность, нервозность и другие психические расстройства;
- головные боли;
- синдром хронической усталости;
- озноб;
- боли в спине;
- синдром раздражённого мочевого пузыря.
Симптомы заболевания у женщин выражены ярче в период менструаций, что связывают с повышением уровня половых гормонов в крови.
Различают 4 основных фактора, провоцирующих возникновение заболевания у детей и взрослых:
- Психологические проблемы. СРК развивается на фоне стрессовых или тревожных состояний, депрессий, фобий и иных негативных эмоций.
- Воздействие лекарственных препаратов.
- Инфекционные заболевания (острые кишечные патологии, гастроэзофагеальная рефлюксная болезнь и т. п.)
- Неправильное питание. СРК возникает при употреблении в пищу некачественных или раздражающих желудок продуктов, при переедании, преобладании в меню жирного, жареного, злоупотреблении алкоголем, кофеином.
Отличительной чертой СРК является то, что заболевание может проявляться при отсутствии каких-либо органических причин. Существует мнение, что основным провоцирующим его фактором является стрессовое состояние.
Правильное питание
Чтобы избавиться от признаков синдрома раздраженного кишечника, важно правильно организовать питание. Специальная диета способствует восстановлению работы органов пищеварительного тракта, позволяет устранить запор и диарею
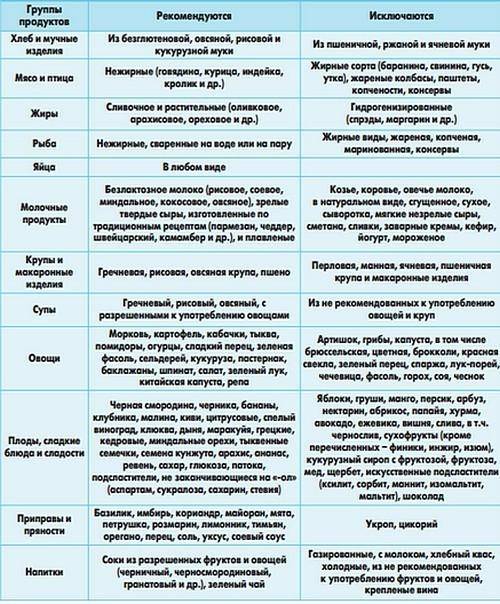
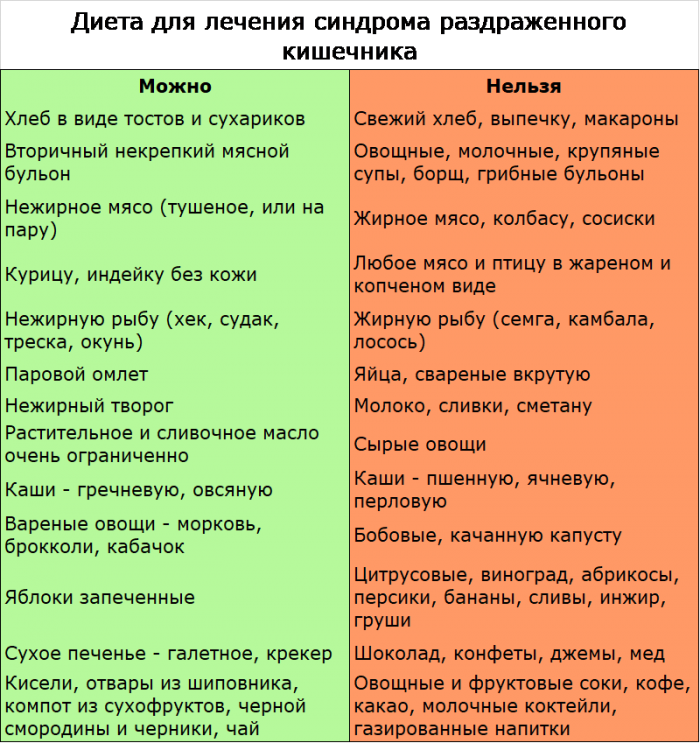
При данном синдроме можно питаться:
- пшеничным хлебом (пшеничными сухариками);
- нежирной рыбой, мясом;
- кашами, сваренными на воде;
- киселями;
- яблочным пюре;
- слизистыми супами;
- вареными овощами;
- супами, сваренными на постном бульоне;
- молочными продуктами, содержащими бифидобактерии.
Пить разрешается отвары шиповника и смородины, зеленый чай. Исключить из рациона обязательно нужно молоко, продукты, содержащие большое количество жира, бобовые, шоколадные изделия, копченые и острые продукты, овощи в свежем виде, виноградный сок, сахар. В день можно съедать не больше 1 яйца (всмятку)
Также для улучшения процесса пищеварения важно употреблять достаточное количество жидкости (1,5 л в день)
Терапия СРК требует комплексного подхода. В некоторых случаях с патологией можно справиться с помощью народных средств, не прибегая к применению медикаментозных препаратов
С особым вниманием надо относиться к терапии этой патологии у детей, поскольку не все народные средства им подходят
Но лучше вовсе не допускать развития синдрома, чем потом пытаться избавиться от дискомфортных ощущений, его сопровождающих. В качестве мер профилактики медики рекомендуют отказаться от вредных привычек, вести активный образ жизни, правильно питаться, употреблять пищу дробными порциями и по возможности не попадать в стрессовые ситуации.
Диагностика
При проблемах с кишечником, описанных в статье, нужно обратиться к гастроэнтерологу. Симптомы синдрома раздраженной кишки схожи с признаками других заболеваний ЖКТ, поэтому для постановки правильного диагноза и определения, чем лечить кишечник, необходимо полное обследование в соответствии со стандартами.
Для диагностики необходимо сдать:
- Общий анализ крови. Позволяет обнаружить анемию как проявление скрытого кровотечения и повышение количества лейкоцитов, что говорит о наличии воспаления.
- Анализ кала на скрытую кровь поможет определить даже не видимое глазом кровотечение, а повышенная потеря жира с калом говорит о наличии панкреатита.
- Исследование гормонов щитовидной железы (для отрицания гипер- или гипотиреоза);
- Тест с нагрузкой лактозой (при подозрении лактазной недостаточности);
- Гастроскопия с биопсией из нисходящего отдела двенадцатиперстной кишки (в случае подозрения целиакии болезни Уиппла, избыточного бактериального роста);
- Абдоминальное УЗИ и УЗИ кишечника позволяет выявить многие тяжелые заболевание внутренних органов, включая некоторые новообразования;
- Рентгенография. Иногда используется контрастная рентгеноскопия с барием, для того, чтобы получить изображение рельефа толстой кишки.
- Колоноскопия и ректороманоскопия (инструментальные исследования). Назначаются при подозрении на опухоли, воспалительные заболевания кишечника , аномалии развития, дивертикулы.
- Компьютерная томография. КТ брюшной полости и таза может помочь исключить или обнаружить другие причины ваших симптомов.
Исключив возможные болезни и поставив диагноз, врач определяет методы лечения. После окончания первичного курса проводится повторное исследование.
Пища для больного подбирается такая, которая может нормализовать работу ЖКТ. Меню для пациента может быть таким:
- Утро. Овсянка с маслом на воде, яичко всмятку чай.
- Перекус. Свежее яблоко, предварительно перетертое.
- День. Суп на разбавленном мясном бульоне с рисом и фрикадельками. Каша, сваренная из измельченной гречки и куриные котлетки на пару. Запить все это можно напитком из айвы.
- Полдник. Больной может попить кисель, съесть сухарик.
- Вечер. Рисовая каша с кусочком рыбы, зеленый чай.
- Незадолго до сна. Кисель.
- Утро. Измельченная гречка с кусочком масла на воде, творог, отвар, приготовленный из черемухи.
- Перекус. Напиток из шиповника.
- День. Отвар из овощей с манкой, в него можно положить фрикадельки. На второе каша из риса воде паровые рыбные котлетки. Третье – кисель.
- Полдник. Отвар из ягод черники и сухарик.
- Вечер. Омлет на пару, манная кашка на воде и чай.
- Незадолго до сна. Кисель.
Расстройство желудка может вызвать какое-либо заболевание ЖКТ, отравление, употребление антибиотиков и другие причины. Желательно сразу же обратиться к врачу и пройти курс лечения. Поможет справиться с проблемой больному и правильное питание. Придерживаться данной диеты нужно не долго, не более 7-10 дней, так как данный рацион считается жестким, введены ограничения на многие продукты. Если больной быстро пошел на поправку, врач может сократить время диеты или же расширить рацион. Соблюдение диеты, прием лекарственных препаратов, отдых будут способствовать быстрому выздоровлению пациента, особенно если болезнь была не очень серьезной.
Когда необходимо посетить врача
При расстройстве желудка и кишечника многие предпочитают выпить таблетку и ждать, пока состояние улучшится. И такое лечение может оказаться эффективным, но иногда больному требуется срочная помощь врача:
- Понос длится более 3 дней, самолечение пациенту не помогло.
- Если появились признаки обезвоживания у больного: сухость во рту, мочи становится мало, она темная и с резким запахом, беспокоит слабость, потом пациент испытывает сильную жажду, у него темные круги под глазами и так далее.
- Нужно обязательно вызвать врача, если состояние больного значительно ухудшилось: поднялась температура, кроме поноса беспокоит сильная рвота, есть острые боли в животе.
- Должно обеспокоить и наличие в кале слизи или крови пациента.
- Не стоит раздумывать, если заболели пожилые или ослабленные люди или же неприятные симптомы появились у детей.
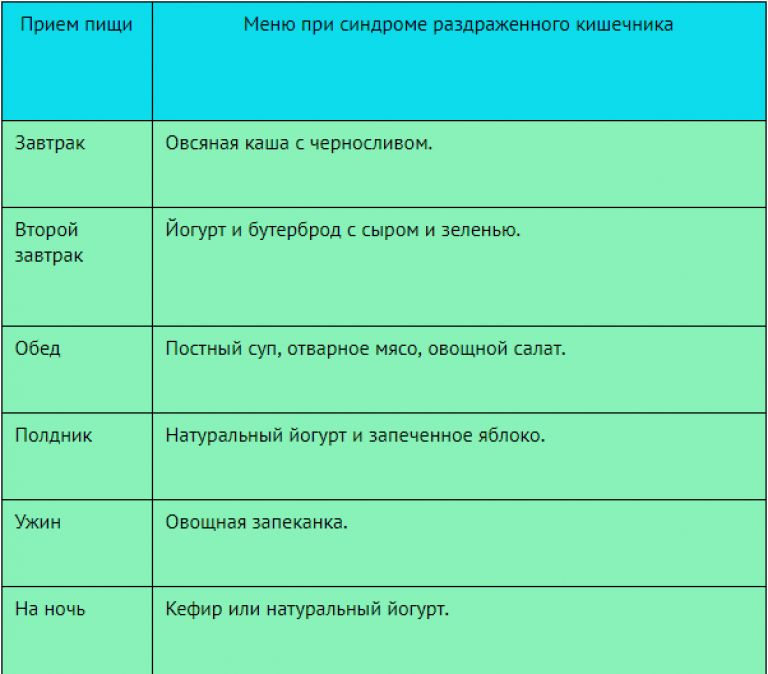
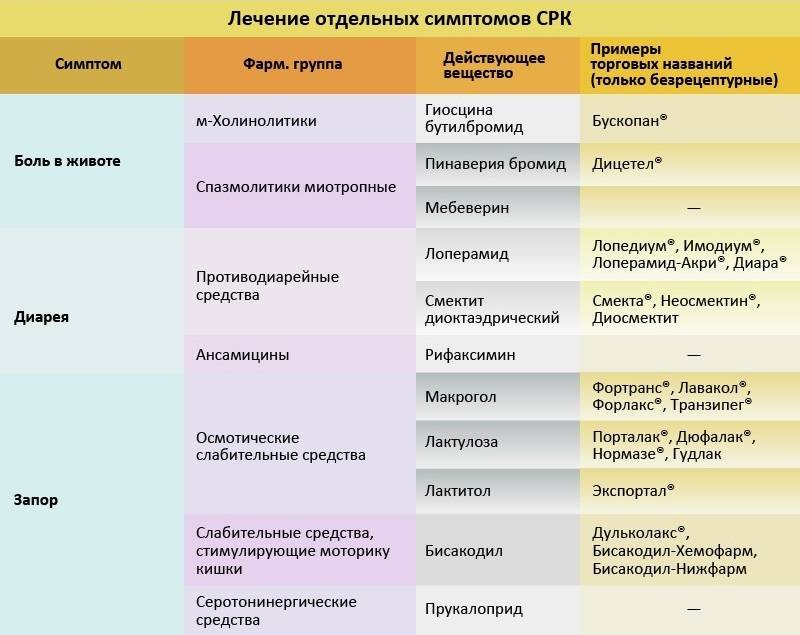
Что есть при диарее?
Диета при СРК с диареей подразумевает четвертый стол, переходящий во второй и аналогично рациону при лечении дисбактериоза. Продукты должны помогать закреплению стула и выводу излишков жидкости. Принцип питания заключается в том, что необходимо исключить пищу, способствующую брожению и гниению, стимулирующую секреторные процессы в органах пищеварения.
- Разрешено кушать сухари и черствый хлеб, слизистые супы на постном бульоне. Мясо употребляют нежирное, запеченное или приготовленное в пароварке. Можно есть продукты из кислого молока: творог, простоквашу, йогурты. Из напитков рекомендуют чай с травами, кисели, настой шиповника. На десерт лучше выбрать ягоды.
- Рисовая и овсяная крупа скрепляют стул и предотвращают дальнейшее появление поноса.
- Яйца – это поставщик протеина, но употреблять их можно в небольших количествах в отварном виде.
При диарее исключают такие продукты:
1. Не стоит принимать в пищу свежее молоко, жирную рыбу и мясо, жареные, копченые блюда. Сахар и сдоба находится под запретом, также яблоки, капуста, алкоголь, никотин и кофеин.
2. Правильное питание исключает сырые овощи, содержащие клетчатку и фрукты, ускоряющие перистальтику.
3. Ограничить количество соли и отменить специи, влияющие на наполнение жидкостью кишечника, разжижающие каловые массы.
4. При диарее животные жиры не успевают перевариться и несут нагрузку.
5. Температурный показатель еды составляет от 15 до 50° , не выше и не ниже. Пища должна быть перетертой, иметь вид каши или пюре. При СРК необходимо медленно пережевывать, не торопиться.
Примерный суточный рацион: завтрак – травяной чай, каша из овсяных хлопьев, тост с яйцом вкрутую. Обед – картофельный суп-пюре, рисовая каша с кусочком запеченного кролика, кисель, сухарики. Полдник: йогурт с галетным печеньем, творог. Ужин: салат из огурцов, заправленный маслом, морская рыба, ягоды. За 3 часа до сна: стакан кефира с нулевой жирностью.
Причины развития СРК
Согласно исследованиям, к синдрому есть генетическая предрасположенность. Единственным доказательством этой версии выступает более частая его встречаемость среди гомозиготных близнецов. При этом не умаляется роль личностных особенностей человека. Например, трудности с формулировкой собственных ощущений и характеризация любого дискомфорта, как боли, склонность к соматизации переживаний и стрессовых ситуаций (перенос стресса ни собственное физическое состояние), тревожность.
В исследованиях происхождения СРК доказана связь с кишечными инфекциями. Согласно статистике, от 7 до 33% пациентов с инфекционными заболеваниями кишечника впоследствии сталкиваются с СРК. В большинстве случаев синдром следует за перенесенным шигеллезом.
Развитие синдрома чаще всего провоцируют стрессы. Вызвать СРК могут потрясения в детском возрасте (насилие, потеря родителей), психоэмоциональное напряжение за некоторое время до проявления симптомов (например, развод, смерть близких людей) или хронический стресс (постоянное психическое перенапряжение на работе, тяжелые болезни близких родственников).
Это интересно!
В ходе исследований структуры кишечного эпителия были обнаружены специфические белки. Они обеспечивают «плотное прилегание» эпителиальных клеток между собой и межклеточный обмен. Такие белки есть во всех слизистых оболочках ЖКТ, аналогичные структуры выявлены в сосудах.
При некоторых состояниях эти белки повреждаются, что негативно сказывается на ионном обмене и передаче нервных импульсов, а также на проницаемости кишечных стенок (которая повышается). В результате болевые рецепторы раздражаются определенными веществами, автоматически всасывающимися из кишечника.
Продолжительная активация рецепторов ведет к формированию болевых очагов в центральной нервной системе, нарушается нервная регуляция перистальтики кишечника (связь мозг-кишечник). Отсюда зависимость симптомов от стрессов и общего психоэмоционального состояния пациента.
Вздутие живота
СРК с метеоризмом часто сопровождается поносом. В этом случае из питания убирают все бобовые культуры, несовместимые продукты. Принцип действия заключается в отмене пищи, которая при попадании в кишечник вызывает синдром газообразования. Поэтому овощи, мясо должны быть отварными или запеченными. Можно употреблять:
1. Нежирное мясо, желательно кролик или птица, телятина. Рыбу лучше выбирать морских сортов, яйца варят вкрутую.
2. Легкие бульоны, каши из гречневой, рисовой крупы, с учетом переносимости злаковых культур.
3. Из овощей: тыква, морковь, кабачки, огурцы, зеленый перец, салат, пастернак.
4. Фруктовый рацион заключается в употреблении ягод, киви, лимона, апельсина, грейпфрута.
5. Что касается молочных продуктов, при СРК рекомендуется есть безлактозную пищу, твердые сыры.
6. Из сладкого можно только мед или кленовый сироп.
Что нельзя кушать при метеоризме:
- Коровье, козье, овечье, сгущенное молоко, сливки, мороженое, кефиры, йогурты.
- Все бобовые, продукты из сои, жирные орехи вызывают метеоризм.
- Яблоки, абрикосы, черешню, джемы и повидло.
- Капусту, грибы, спаржу, свеклу.
- Все виды пирожных и тортов, любые газированные напитки.
Примерное меню. Завтрак: гречневая каша, тост с сыром, зеленый чай с лимоном. Обед: суп с сельдереем на курином бульоне, пюре из моркови, филе индюшки, салат из сезонных овощей, грушевый компот. Полдник: отварное яйцо, тост с маслом, киви, гранат. Ужин: овощная запеканка с куриными тефтелями, апельсиновый сок. Перед сном: травяной отвар с медом.
Наличие таких симптомов как: 1. горечь во рту, гнилостный запах; 2. частые расстройства ЖКТ, чередование запоров с диареей; 3. быстрая утомляемость, общая вялость; свидетельствуют об интоксикации организма паразитами. Лечение надо начинать сейчас, так как гельминты, обитающие в пищеварительном тракте или дыхательной системе.
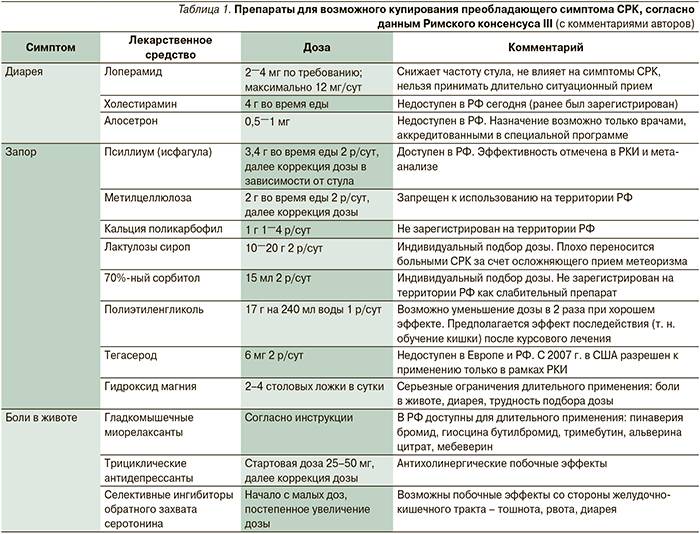
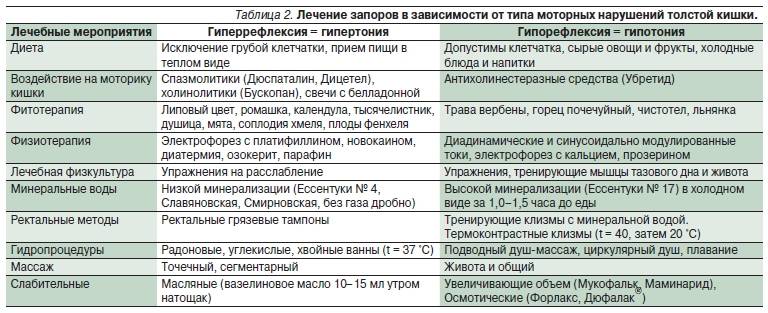
Рацион при запорах
Диеты при запорах, вызванных СРК и дисбактериозом должны запускать механизм работы кишечника, чтобы не навредить ему. Хронические проявления заболевания являются поводом для назначения третьего стола. Так как симптомы могут сопровождаться болями, то еду нужно измельчать и добавлять в нее растительное масло
Важно обогатить рацион волокнами целлюлозы, улучшающими моторику. Можно есть следующие продукты питания:
1. Растительная клетчатка поступает в организм с крупами из гречки, пшена и перловки, ржаным хлебом и выпечкой с отрубями.
2. Перистальтику тонкой и толстой кишки укрепляют сырые овощи и фрукты, особенно чернослив, который можно кушать в неограниченных количествах.
3. Чтобы обогатить микрофлору полезными микроорганизмами принимают в пищу продукты из кислого молока, творог, кефир, йогурты, ряженку.
4. При синдроме раздраженного кишечника не обойтись без мяса, поэтому потребление белка является важным фактором, но лучше выбирать филейную часть, без жира.
5. Протеины и жирные кислоты поставляют в организм яйца, сваренные вкрутую.
Не рекомендуется употреблять:
- Кофе, какао и шоколад скрепляют стул, нагружая пищеварительную систему и повышая выработку желчи.
- Капуста, горох и фасоль способствуют метеоризму, который усугубляет заболевание.
- Сдоба усиливает процессы брожения, обеспечивая размягчение поверхностных масс и отвердевание нижних, что вызывает вздутие.
- Слизистые супы, рис являются тяжелыми блюдами, их стоит исключить, чтобы не раздражать кишечник.
Меню, которое составляют при синдроме раздраженного кишечника с запорами заключается в сбалансированности питания и не испытывает дефицита полезных веществ. Завтрак: пшеничная каша на молоке, хлеб с маслом, чай. Обед: перловый суп на говяжьем бульоне, картофельное пюре, отварная рыба, компот из слив. Полдник: йогурт, галетное или ржаное печенье, фруктовый микс. Ужин: куриная грудка с овощным рагу, салат из огурцов и помидоров, компот из сухофруктов. Перед сном: стакан кефира.
Очень много ученых и врачей думали над вопросом: «Не нужна ли пациентам с синдромом раздраженного кишечника помощь психотерапевта?». Но если посмотреть с другой стороны, то заболевание можно лечить в домашних условиях, исходя из рекомендаций врача. Ведь это своеобразная дисфункция, во время которой беспокоят сильные боли в области живота, в основном так происходит после опорожнения. Также изменяется частота походов в туалет и сама структура кала. Поможет ли диета при синдроме раздраженного кишечника с метеоризмом, диареей или поносом? Разберемся в данной статье.
Геморрой
Заболевание является достаточно распространённым. Согласно статистике, с ним сталкивались 8 из 10 человек. Данная патология, это воспаление геморроидальных вен в области прямой кишки. Наиболее эффективные методы домашнего лечения приведены ниже.
Свечи из сырого картофеля
Самодельные суппозитарии снимают боль и сильную отёчность, а также уменьшают в размере геморроидальные узлы. Данные свечи можно использовать на любой стадии болезни.
Схема применения:
- Берётся свежая картофелина и вырезается цилиндрическая свечка диаметром в 1 см, а длиной около 4 см.
- На свече нужно убрать все шероховатости.
- Вводится перед сном, но сначала смазываются маслом.
- Утром она сама выскользнет.
- Продолжительность лечения ‒ 10 суток.
Свечи из картофеля лучше делать впрок и хранить их в холодильнике. Их можно применять и в период беременности, они действуют мягко и побочных эффектов не вызывают.
Свечи изо льда
Очень эффективны ледяные свечи. Они вызывают спазм сосудов, укрепляют и тонизируют их стенки. Но пользы будет больше, если воду заменить отваром ромашки или календулы.

Правила использования:
- Отвар разливают по специальным формочкам и ставят в морозилку.
- Полученные суппозитарии должны быть абсолютно гладкими.
- Первая процедура выполняется не больше 30 секунд. Затем, время начинают увеличивать.
- Полный курс лечения составляет не больше 21 дня.
Кстати, нужно знать, что перед введением свечи, следует обязательно опорожнить кишечник. Ледяные процедуры иногда вызывают шок у пациентов, поэтому рекомендуется организм приучать к ним. Следует учесть, что при длительном холодовом воздействии, возможны простуды, нагноения и локальные воспаления.
Иногда, наблюдаются обострения цистита и нефрита. Такое лечение сразу прекращается, если проявились данные симптомы.
Лечение кишечника средствами народной медицины нередко даёт положительный результат, а иногда, даже предпочтительнее традиционной медикаментозной терапии. Однако, всё должно быть в меру, не нужно чрезмерно увлекаться народными рецептами. Решив использовать опыт народных лекарей, предварительно следует посоветоваться с лечащим врачом.
vote
Article Rating
Принципы диеты при расстройстве кишечника у взрослых и детей
При расстройстве кишечника нужно позаботиться о том, чтобы питание было правильным и пополнить запасы воды в теле. При поносе, рвоте, организм начинает катастрофически терять водные запасы, и чтобы не допустить обезвоживания, следует соблюдать питьевой режим — больше употреблять жидкости (после каждого похода в туалет), а в случае необходимости, выпить «Регидрон». Употреблять в основном жидкую и перетертую пищу. Сырые овощи лучше не употреблять, потому что клетчатка в их содержании очень раздражает кишечник. Следует готовить их на пару или варить. Фрукты лучше исключить из рациона. Приветствуются вязкие перетертые каши. Кушать нужно часто (5—6 раз в сутки), но маленькими порциями.
Разрешенные продукты
Если кишечник расстроен, возникли рвота и понос, тяжесть, боль, следует грамотно подобрать продукты питания. Вместо хлеба, в диете лучше использовать сухарики. Из белковой пищи предпочтение отдавать постному мясу (говядине, курице, индюшке) без жил и кожи, а также рыбе. Яйца всмятку или омлет из перепелиных яиц на пару — отличные питательные блюда. Супы следует варить на легком бульоне и перетирать перед употреблением. Лучший источник углеводов — каши (овсянка, рис, гречка), но их следует перетирать. Овощи кушать только обработанные на пару или вареные. Сырые — нельзя. Из фруктов разрешены только яблоки, но печеные. Из напитков нужно выбрать воду без газа, некрепкий чай и кофе (только натуральный), кисель, какао, отвар шиповника. Можно в небольших количествах молочные продукты — нежирный кефир и творог.
Что нельзя кушать?
Расстроенный кишечник не приемлет копчености, жирного мяса, слишком соленой и острой пищи
Важно отказаться от колбасы, свинины, консервы, солений, грибов. Хлеб, макаронные изделия и сдобу тоже нельзя
Запрещена газировка, очень холодные напитки, а также шоколад, какао, мед и повидло. Противопоказаны при диете каши из цельных круп и бобовые (перловка, ячневая, горох, бобы, фасоль). За дегустацией таких блюд последует сильное раздражение слизистой кишечника, что повлечет еще больший дискомфорт, понос и боли. Не стоит включать в диету неизмельченную еду, все должно быть перетерто и измельчено, потому что для переваривания больших кусков вырабатывается огромное количество соляной кислоты, а она раздражает слизистую желудка и кишечника.