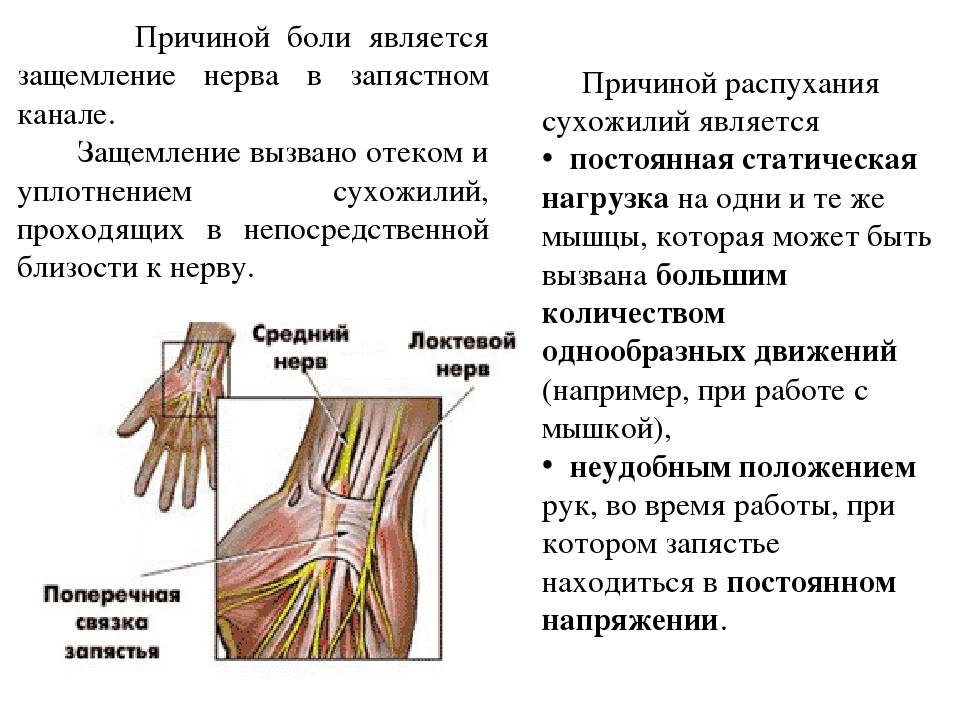
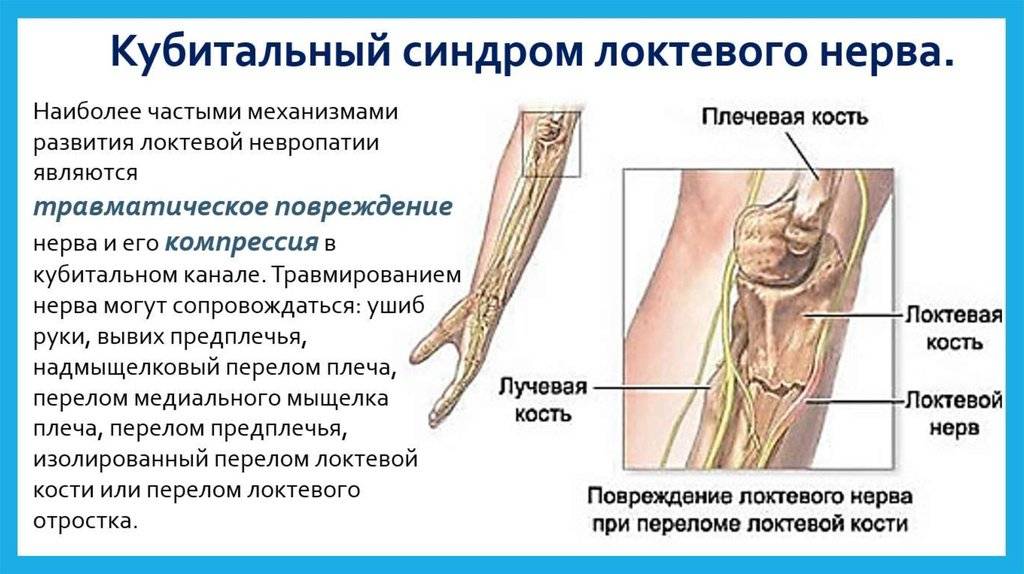
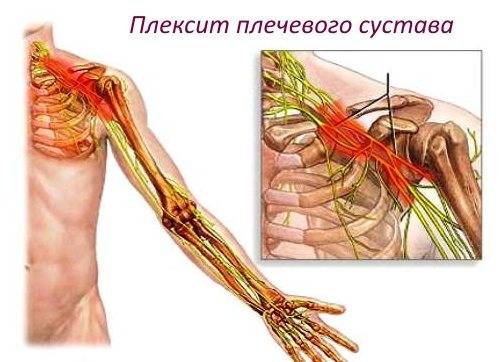
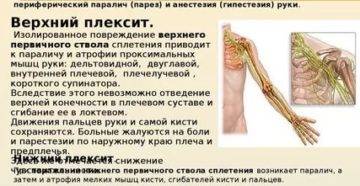
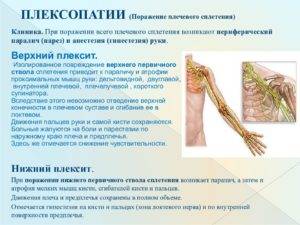
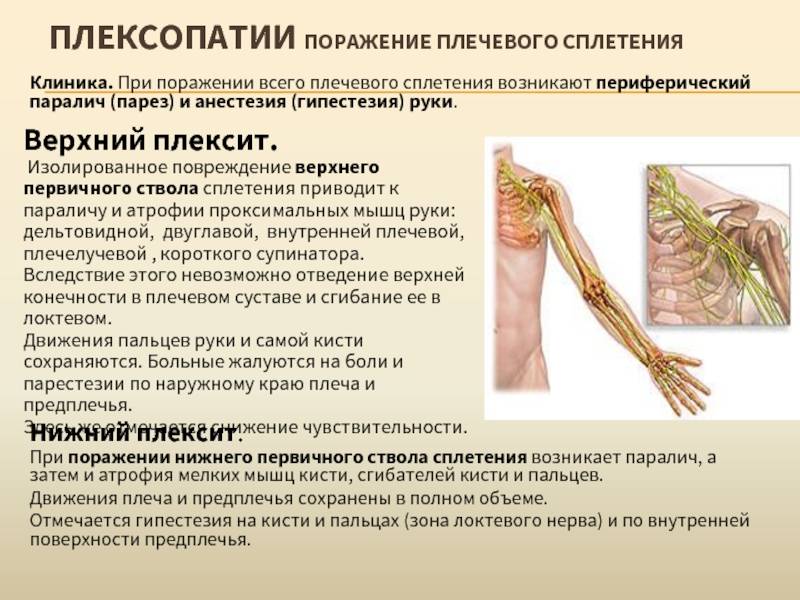
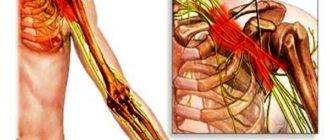
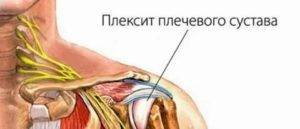
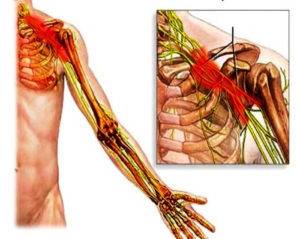
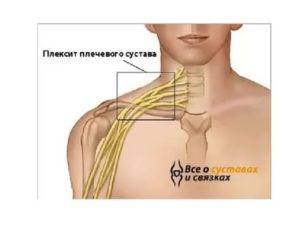
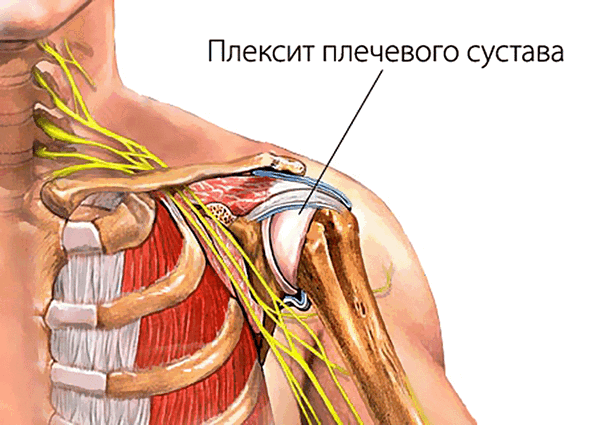
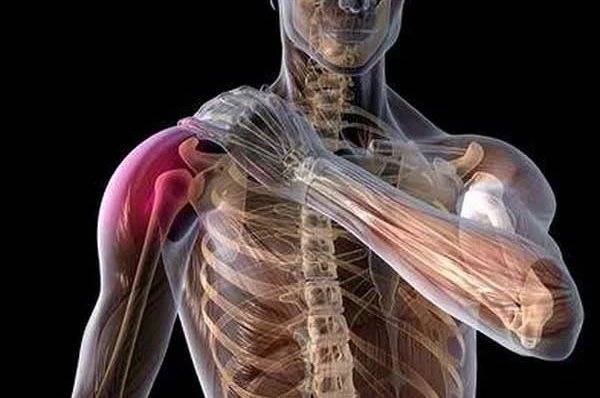
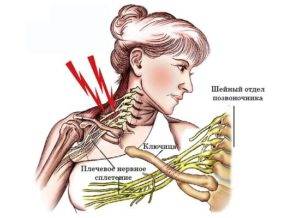
Плексит плечевого сустава: лечение
Плечевой плексит – серьезное заболевание, а потому его лечение должно быть согласовано с врачом. Для начала необходимо разобраться: какой врач нам нужен?
Диагностика плексита плечевого сустава
Для подтверждения диагноза Вам могут назначить:
- ультразвуковое исследование;
- рентген;
- МРТ;
- компьютерную томографию;
- нейромиография (исследование состояния нервных волокон);
- анализ крови.
Если подтверждается плечевой плексит, к лечению приступают незамедлительно.
Медикаментозное лечение плексалгии
Лечение начинается с обезболивающих процедур. Назначаются противовоспалительные препараты: таблетки, жидкости для инъекций. Если заболевание запущено, могут понадобиться гормональные средства, которые более эффективны в снятии воспаления, а также влияют на регенерацию тканей.
 Препараты
Препараты
Дальнейшее лечение во многом зависит от причины заболевания. К примеру, в случае инфекционного источника болезни, вам будут назначены подходящие антибиотики. Также обычно назначаются витамины.
Если ситуация совсем плоха, а речь идет о том, чтобы не допустить атрофию мышц, следующей ступенью будет электростимуляция. Воздействие на мышечную ткань электрическим током приведет к ее сокращениям. Таким образом мышцы искусственно поддерживают в тонусе.
Словом, лечение медикаментами так же вариативно, как причины появления болезни. Каждый отдельный случай требует индивидуального подхода.
Плексит плечевого сустава: лечение народными средствами
Вполне вероятна ситуация, когда незамедлительное обращение к врачу не представляется возможным. Но это не значит, что нет способов помочь себе в домашних условиях. Народная медицина зачастую лечит при помощи тех средств, которые найдутся на кухне или в аптечке каждого человека. Ниже будут приведены несколько рецептов.
Средства для наружного применения
При плексалгии плечевого сустава можно сделать множество мазей и настоек. Вот лишь некоторые из них.
- Компресс из капусты. Очень простой способ. Лист капусты размягчается на пару и закрепляется при помощи бинта к больному плечу. Компресс утепляется и оставляется на всю ночь.
- Массаж с эфирным маслом. Масло можете взять любое, на ваш вкус. Налив немного на ладонь, аккуратно промассируйте плечо, добиваясь полного впитывания.
- Мазь из свиного жира. Для ее приготовления необходимо растопить 50 г свиного жира, а затем смешать его с измельченными корневищами черемицы (10 г) и багульникова цветка (10 г). Спустя 12 часов настаивания мазь готова к использованию! Наносить ее следует 2 раза за день, утром и вечером.
Средства для приема внутрь
- Земляничный отвар. Столовая ложка земляники варится 15 минут, объем воды – 1 стакан. Отвар процеживается, выпивается теплым.
- Мумие с молоком и медом. На один стакан теплого молока приходится 1 таблетка мумие и 1 ложка меда. Все тщательно размешивается. Выпивается дважды за день.
- Настойка на молодых сосновых побегах. Отличный способ для весеннего сезона. Необходимо набрать молодых сосновых побегов (на раз – 10 г), а потом проварить их на протяжении 10 минут в 250 г воды. Когда настой остынет, его следует процедить и выпить за день в 3 приема.
Лечебная гимнастика
Такое серьезное заболевание как плечевой плексит требует комплексного лечения. Большую эффективность показывают гимнастические упражнения. Можно делать их стоя или сидя – вопрос удобства. Повторов каждого упражнения как минимум 8.
- Спину держите прямо. Пожимайте плечами, поднимая, а затем опуская их. Темп выбирайте наиболее комфортный для вас, смотрите по самочувствию.
- Попробуйте свести и развести лопатки. Если боли нет – повторите упражнение 8 раз. Через боль его выполнять не нужно.
- Положив пальцы на плечи, совершайте круговые движения вперед, а затем назад.
- Больная рука сгибается в локте, затем выпрямляется и отводится в сторону. Затем повторите в обратном направлении.
- Нагнувшись к пораженному плечу, сделайте рукой движения по кругу вперед, а потом назад.
- Наклонитесь вперед. Сгибайте и разгибайте больную руку.
Профилактика плексита
После завершения лечения Вам необходимо будет регулярно соблюдать профилактические меры. И, соответственно, они отлично подходят тем, кто никогда не желает сталкиваться с данным заболеванием.
- Плаванье. Вода вообще отличный помощник в профилактике многих заболеваний сухожилий, артрита.
- Физические нагрузки. Они помогут не допустить «окостенения» суставов, повышают сопротивляемость организма многим болезням.
Методы диагностики болезни
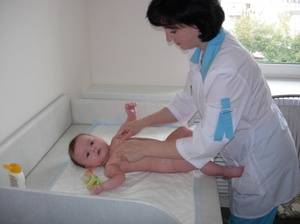 На первом этапе диагностического обследования врач выслушивает жалобы пациента и определяет локализацию воспаления. От этого зависит назначения правильного лечения. Далее, проводится осмотр пациента и пальпацию больной конечности, исследование мышечной силы посредством электромиографии и скорости прохождения нервных импульсов с помощью электронейрографии.
На первом этапе диагностического обследования врач выслушивает жалобы пациента и определяет локализацию воспаления. От этого зависит назначения правильного лечения. Далее, проводится осмотр пациента и пальпацию больной конечности, исследование мышечной силы посредством электромиографии и скорости прохождения нервных импульсов с помощью электронейрографии.
Наиболее распространенным методом диагностики считается рентгенография. Способ используется по причине низкой стоимости, однако не является результативным. Более информативным станет магнитно-резонансное исследование, которое покажет степень поражения нервной, мышечной и соединительной ткани.
В качестве дополнительной диагностики проводится компьютерная томография суставов. Обязательным станет лабораторное исследование крови и мочи на клинический и биохимический анализ. При необходимости пациента направляют на консультацию к другим узким специалистам: травматолог, хирург, уролог.
Причины развития, формы, проявления и терапия тазового плексита
- Основные причины
- Симптомы
- Стадии заболевания
- Формы недуга
- Диагностика
- Лекарственная терапия
- Осложнения
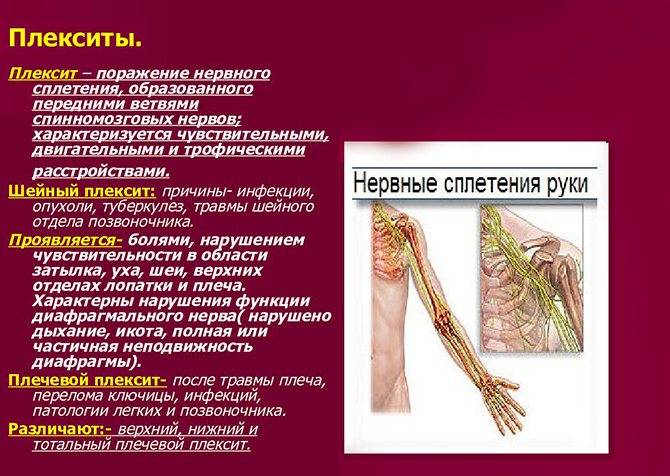
Тазовый плексит, который ещё иногда называется пояснично-крестцовым – это воспалительное заболевание крупных нервных сплетений, которые образуются из передних ветвей спинного мозга. Вне зависимости от того, что стало причиной патологии, кроме воспаления начинается разрушение структуры нервной ткани.
Основные причины
Нередко заболевание развивается в момент родов и является родовой травмой. Кроме того, его причиной могут стать:
- Длительное сдавление сплетения, которое может случиться из-за опухоли.
- Инфекции, которые перешли из близлежащий органов на область нервов.
- Вакцинирование, после которой может развиться аллергия, разрушающая собственные нервные волокна.
- Интоксикация солями тяжёлых металлов.
- Сахарный диабет.
- Подагра.
Иногда бывает и так, что факторы появления заболевания установить не удаётся.
Симптомы
Основной симптом патологии – боль, которая появляется в области поясницы и отдаёт в ногу – бедро, голень, стопу. Боль может усиливаться в несколько раз при попытке пошевелить ногой.
В результате патологии может диагностироваться снижение чувствительности кожи на ноге, постепенно развивается слабость в нижних конечностях, что нередко приводит к тому, что человек будет не в состоянии двигать ногами.
Из других симптомов присутствуют отёк, бледность кожи, её холодность при пальпации, ломкость ногтей.
Стадии заболевания
На сегодняшний день врачи выделяют две стадии развития недуга. Первая носит название невралгическая. В этом случае преобладают симптомы, которые связаны с раздражением нервных волокон – боль, которая усиливается при попытке подвигать ногой. Она часто возникает не только в мышцах, но и в коже.
Вторая стадия – паралитическая. Здесь на первое место выступают симптомы нарушения нормальной деятельности нервных волокон – слабость, отёк, нарушение трофики мягких тканей.
Формы недуга
Формы тазового плексита зависят от того, как он появился. Травматический начинается после травмы нервного сплетения, компрессионно-ишемический развивается после сдавливания на протяжении длительного периода времени, инфекционный связан с попадание микробов. Также есть и другие формы, например:
- Инфекционно-аллергическая.
- Токсическая.
- Дисметаболическая.
Знать форму тазового плексита необходимо для того, чтобы лечение было на самом деле действенным.
В зависимости от стороны, на которой развивается плексит, он может быть правосторонним, левосторонним, двухсторонним.
Лекарственная терапия
Основное лечение направлено на устранение причины заболевания. Если причиной стала инфекция, то проводится адекватная антибактериальная терапия, однако проводить её можно только после результата анализа чувствительности выявленных микроорганизмов к антибиотикам.
При травматическом и компрессионном плексите чаще всего основное лечение – оперативное, так как очень часто сдавление нервных узлов может происходить за счёт крови, которая скопилась в области малого таза.
Вне зависимости от формы плексита, во время его лечения обязательно вводятся обезболивающие препараты, витамины группы А, С, В. Проводится физиолечение – магнитотерапия, ультравысокочастотные токи. Назначается курс лечебной физкультуры, который проводится под строгим контролем специалиста.
Осложнения
Если лечение патологии начато не своевременно, то вполне возможно, что останутся те или иные неврологические осложнения, и чаще всего это параличи и слабость в ногах.
Гимнастика
Упражнения, которые для выздоровления:
- ― первоначальная положение― стоя или сидя. Плечи поднять вверх, опустить. Исполнить 8-10 раз;
- ― начальная стойка―аналогичная. Свести лопатки, дальше возвратиться в первоначальную позу. Проделать 8-10 раз;
- ― стартовая поза―сходная, руки опущены. Поднять их, кисти к плечам, развести локти в стороны, дальше вновь прислонить к телу. Круговые перемещения согнутой в локте руки по часовой и против часовой стрелки. Совершить 6-8 раз;
- ― начальная позиция―такая же, как в предыдущих упражнениях. Травмированную руку согнуть, выпрямить, отвести в сторону (прямую или согнутую в локте), возвратиться в исходное положение. Сделать 6-8 раз;
- ― стартовая позиция―сходная, нагнувшись в сторону травмированной конечности. Круговые движения прямой рукой по часовой и против часовой стрелки. Совершить 6-8 раз;
- ― начальная стойка―аналогичная. Закидывать руку вперед и назад. Проделать 6-8 раз;
- ― первоначальная поза―сходная. Маховые перемещения вперед и назад обеими руками и скрестно перед собой. Сделать 6-8 раз;
- ― начальное положение― аналогичная. Наклонится вперед. Согнуть травмированную конечность в локте, выпрямить используя здоровую. Сделать 5-6 раз;
- ― стартовая поза―сходная. Круговые вращения в локтевом суставе в обе стороны. Невредимой частью тела нужно поддерживать больную. Исполнить 6-8 раз;
- ― начальная стойка―аналогичная. Повернуть предплечье и кисть ладонью к себе и от себя. Проделать 6-8 раз.
Занятия врачебной физкультурой осуществляют 6-8 раз в день.
Физиотерапевтические процедуры
 Важную роль в выздоровлении играет физиотерапия. Ее использование позволяет быстрее восстановить ткани, снять воспаление, тонизировать мышцы, уменьшить болевые ощущения.
Важную роль в выздоровлении играет физиотерапия. Ее использование позволяет быстрее восстановить ткани, снять воспаление, тонизировать мышцы, уменьшить болевые ощущения.
Чаще всего используется лечение ультразвуком, токами, парафинотерапия, терапия холодом, введение подкожно лекарственных растворов посредством электрофореза. Популярны также грязевые аппликации и лазеротерапия.
После исчезновения острых симптомов патологии пациентам назначается курс лечебной гимнастики с целью восстановления нормального функционирования мышечной системы. Стандартный комплекс выглядит следующим образом:
- Сведение и разведение лопаток в положении стоя. Поза должна быть максимально расслабленной. Повторить до 10 раз.
- Поднятие и раскачивание рук над головой, имитирующие движения деревьев во время сильного ветра. Повторить не менее 7 раз.
- Круговые вращения плечами в разные стороны в положении стоя. Повторять на протяжении 30 секунд.
- Поднятие рук перпендикулярно полу и выполнение «ножниц» на протяжении 20 секунд.
- В положении стоя приподнимать плечи к шее и голове. Повторить упражнение 10—15 раз.
Весь комплекс не должен длиться более 10—15 минут. Все движения необходимо выполнять медленно. В процессе могут возникнуть судороги в больной конечности, которые исчезают к 3—4 занятию.
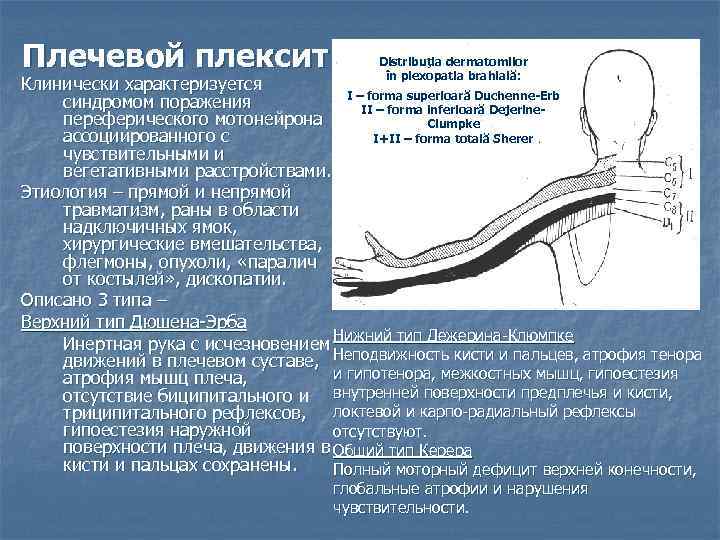
Причины
Наиболее частые причины плексопатии — это прогрессирующий остеохондроз, травмы и нарушения обменных процессов.
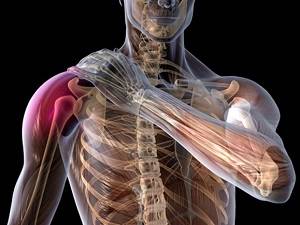 Причины появления плексита:
Причины появления плексита:
- травма нервного сплетения — бытовая, производственная, родовая, спортивная, полученная в дорожно-транспортном происшествии, при ножевом или огнестрельном ранении, хирургическом вмешательстве, после длительного наложения жгута или вследствие сдавления гипсом, в результате проведения иных медицинских манипуляций — уколов, пункций;
- сдавление нервного сплетения опухолью;
- инфицирование — при туберкулезе, боррелиозе, бруцеллезе, опоясывающем герпесе, гриппе, сифилисе;
- отравление солями тяжелых металлов;
- вакцинирование;
- воспаление стенок кровеносных сосудов — васкулиты;
- болезни, приводящие к нарушению обмена веществ — сахарный диабет, подагра;
- гормональный дисбаланс;
- нарушения осанки, искривление позвоночника — сколиоз, кифоз, лордоз;
- лимфаденит;
- переохлаждение, пребывание на сквозняке.
В медицине подразделяют болезнь на различные виды по причине, вызвавшей ее:
- травматический, в том числе родовой плексит у новорожденных;
- компрессионно-ишемический;
- инфекционный — нервные волокна поражаются инфекционным агентом;
- инфекционно-аллергический — связан с неадекватным иммунным ответом на введение вакцины или вторжение инфекции;
- токсический — развивается при отравлении;
- дисметаболический — этот вид болезни развивается вследствие нарушения обменных процессов в организме, при котором нервные окончания не получают достаточного питания.
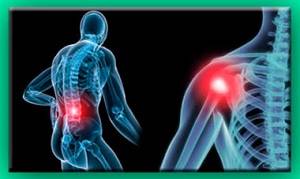 Причиной пояснично-крестцовой плексопатии может стать воспалительное заболевание — аднексит, цистит, простатит или тромбофлебит тазовых вен.
Причиной пояснично-крестцовой плексопатии может стать воспалительное заболевание — аднексит, цистит, простатит или тромбофлебит тазовых вен.
Плексит шейного отдела может спровоцировать аневризма подключичной артерии.
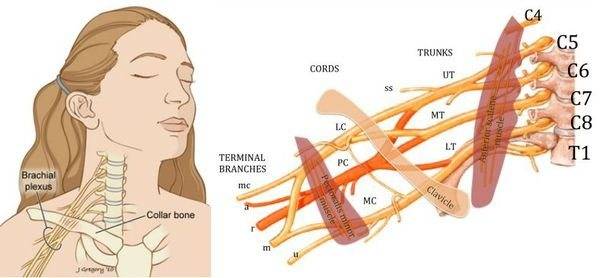
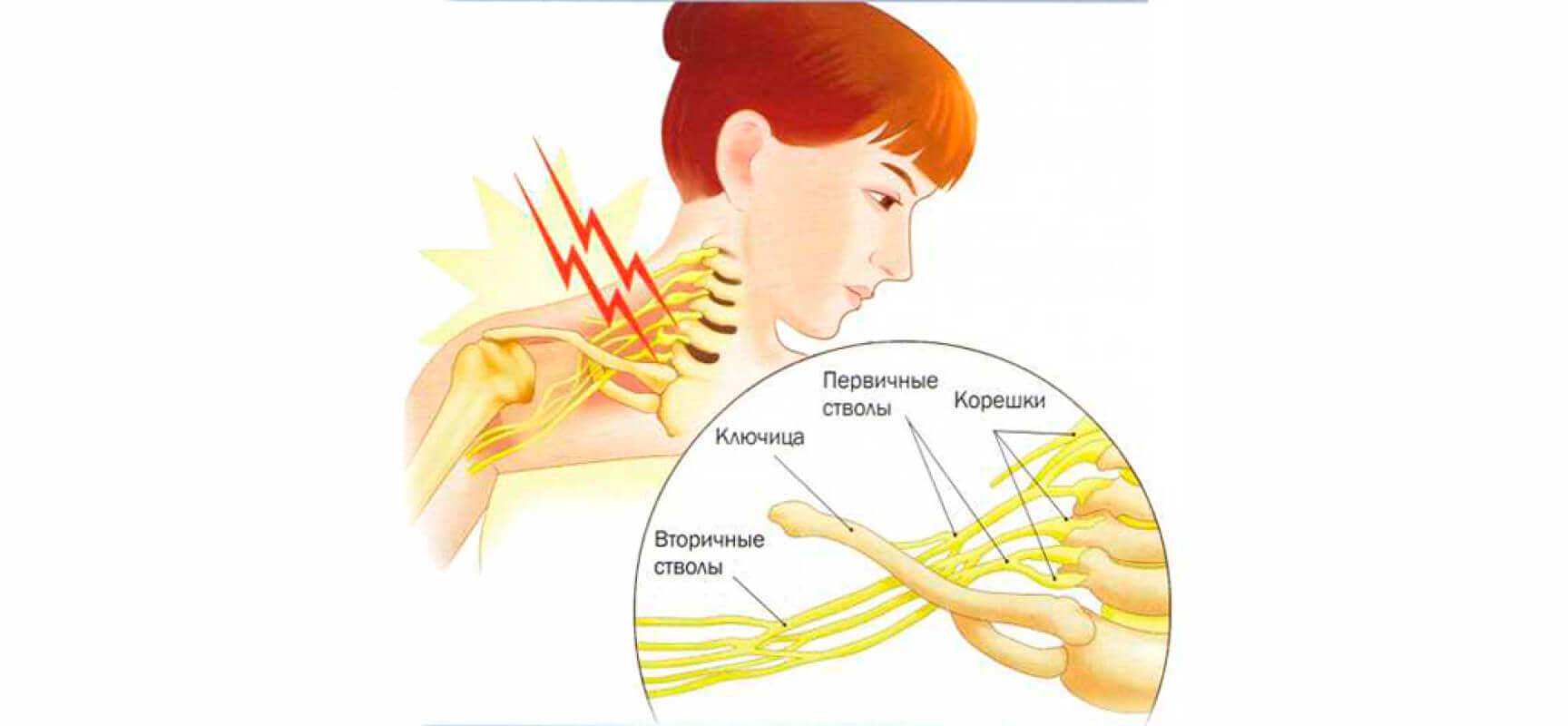
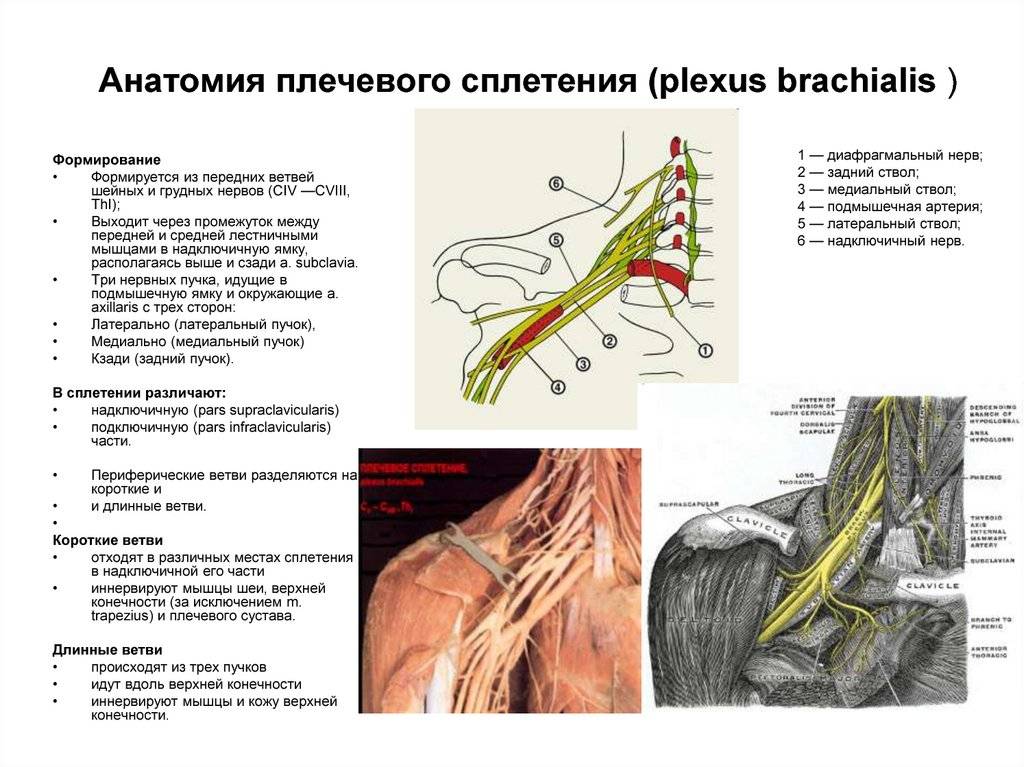
Объект и методы исследования
С 2010 по 2013 г. нами проведена ЭНМГ 90 больных с РППС в возрасте 3–47 лет, обратившихся для обследования в Лечебно-диагностический г. Луганска. Всем больным диагноз РППС установлен при рождении. Обследование проводили на электронейромиографе НВП-4 («Нейрософт», Россия).
Объем обследования включал проведение стимуляционной ЭНМГ, поверхностной ЭМГ и игольчатой ЭМГ. Игольчатую ЭМГ не проводили у детей в возрасте 3–8 лет (26 пациентов) из-за трудности выполнения алгоритма обследования в данном возрасте.
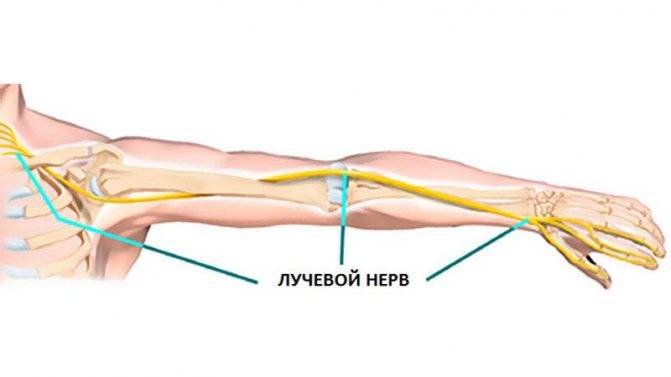
Моторную скорость распространения возбуждения определяли по срединному, локтевому нервам. Сенсорную скорость оценивали по срединному, локтевому, лучевому нервам, наружному и внутреннему кожному нервам предплечья.
Поверхностную ЭМГ фиксировали с дельтовидной, двуглавой, трехглавой мышц плеча, мышц кисти, общего разгибателя пальцев. Регистрировали состояние мышц в покое и при произвольном максимальном их сокращении.
За норму принимали следующие значения: амплитуда моторного ответа (М-ответ) для сpединного нерва {amp}gt;3,5 мВ, для локтевого нерва — {amp}gt;6 мВ, для подкрыльцового, мышечно-кожного и лучевого нервов — {amp}gt;4,5 мВ. Моторная и сенсорная скорость распространения возбуждения — {amp}gt;50 м/с.
Каковы причины воспаления
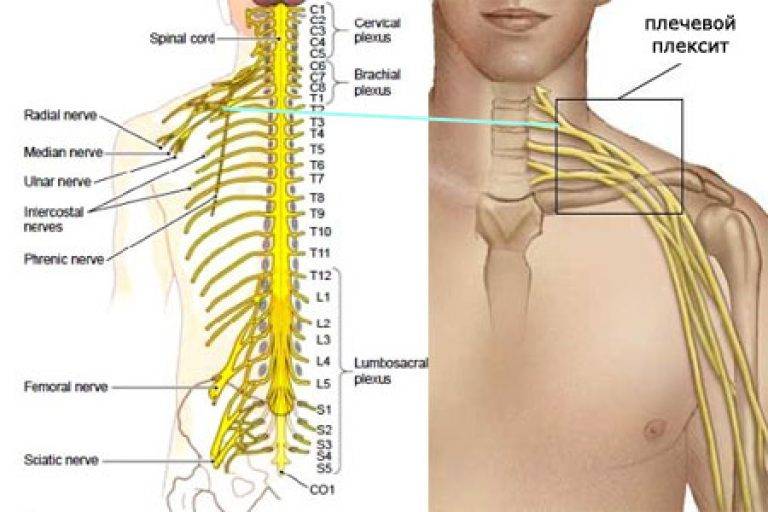
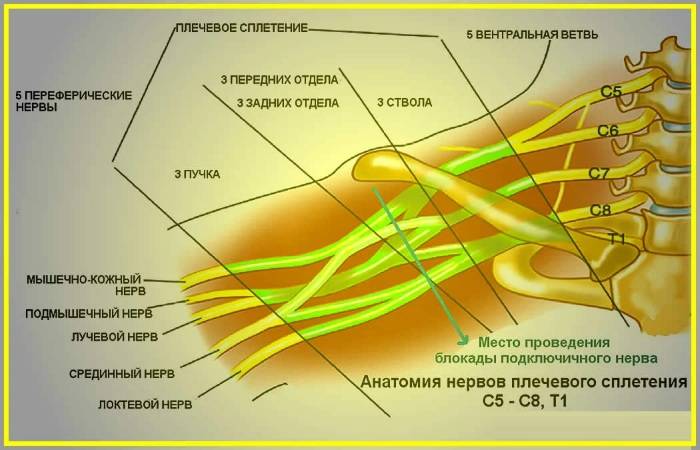
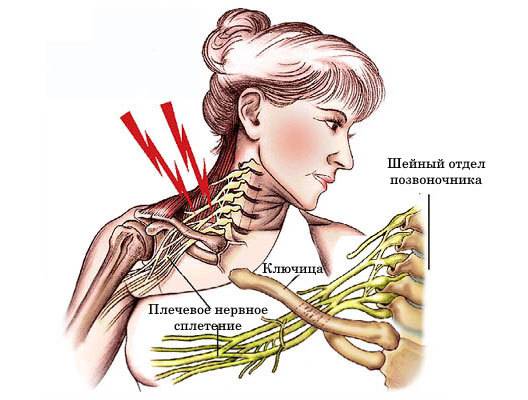
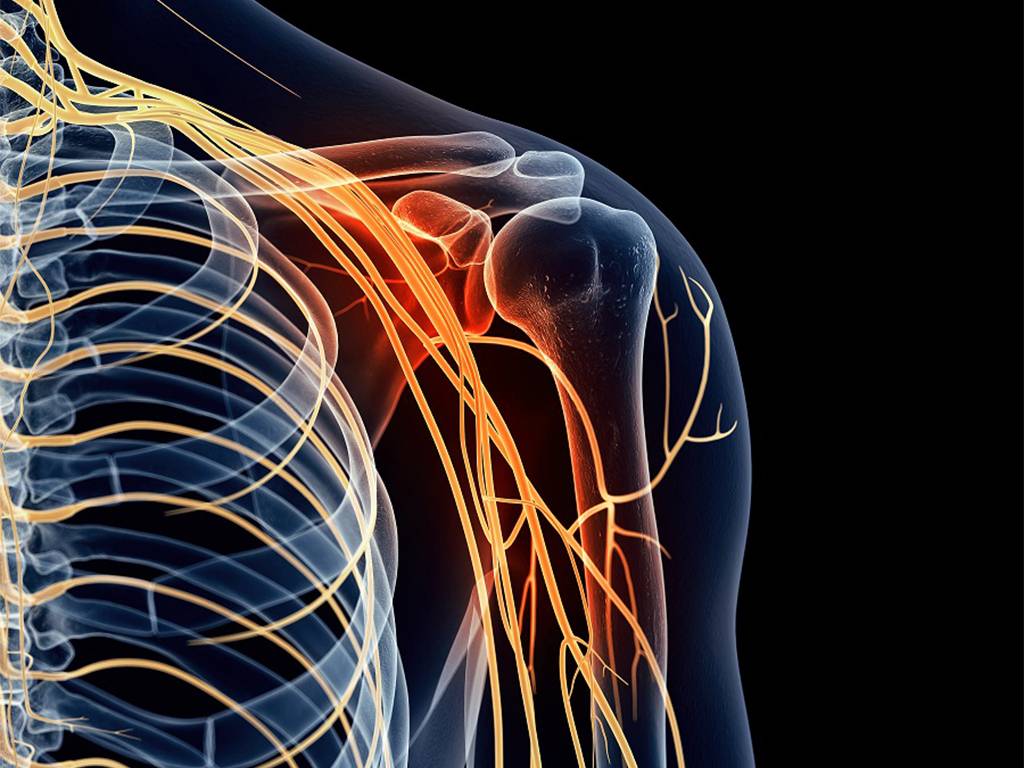
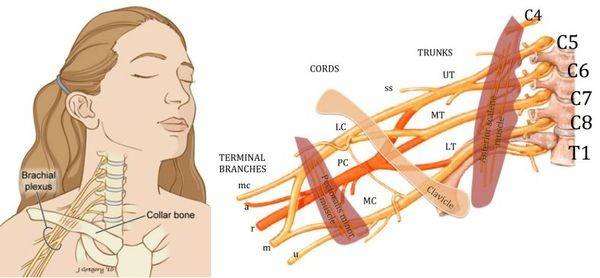
Плексит плечевого сплетения — заболевание воспалительной природы, к которому могут привести следующие причины:
- Травматический вывих плечевого сустава. Головка плечевой кости, выходя из соответствующей скелетной впадины может не только придавить нервные волокна, но и разорвать их. Посттравматические плексопатии после вывиха плечевой кости – достаточно часто встречаемое явление.
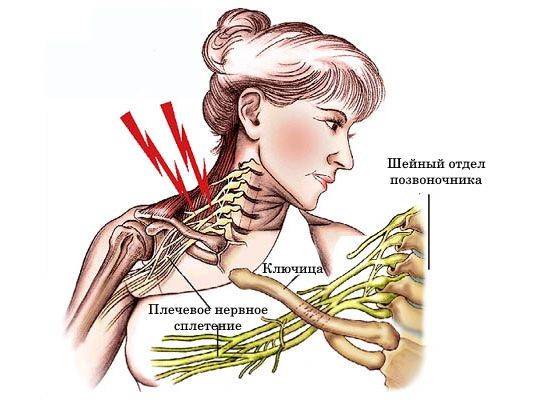
- Шейный остеохондроз. Нервный пучок проходит в очень узкой щели между ключицей и первым ребром. Напряженные вследствие остеохондроза мышцы могут оказывать механическое давление на нервное волокно. Человек чувствует онемение в конечностях, может просыпаться ночью для того, чтобы восстановить ее чувствительность.
- Инфекция (патогенные бактерии, вирусы, простейшие микроорганизмы, попадающие в нервные волокна экзо- или эндогенным путями). Как разновидности данного фактора риска – токсины, образующиеся в результате деятельности микробов. Тогда такое воспаление носит инфекционно-токсический характер.
- Аллергия (например на введение определенных вакцин или сывороток, инородного белка).
- Отравления ядами различного происхождения (суррогатный алкоголь, соли тяжелых металлов, соединения ртути и прочие).
- Радиационные облучения в дозах, превышающих предельно допустимые уровни.
- Эндокринные проблемы в организме. Примером может служить сахарный диабет или подагра. Не последнюю роль играет недостаток или избыток гормонов щитовидной железы.
- Длительное давление на сплетение, например, когда на плече кто-то лежит. Аналогичная картина может развиваться, когда человек длительное время лежит на животе, развернув голову в одну сторону. Такой механизм развития патологии носит название компрессионно-ишемическим.
- Опухоли либо гематомы в области ключицы, плеча и даже верхней части лопаток.
- Увеличение лимфатических узлов, расположенных в этом районе туловища.
- Неправильно сформированная осанка – приобретенные либо наследственные дефекты развития позвоночника.

Плексит плеча может рассматриваться как профессиональная патология, если при исполнении своих профессиональных обязанностей человек работает с дрелью или любым другим вибрирующим инструментом, либо производит давящие движения плечом.
Среди факторов риска можно назвать и хождение на костылях.
Медикаментозное лечение
Плексит плечевого нерва (лечение осуществляется согласно составленной схеме квалифицированным специалистом) требует комплексного подхода. Терапией занимается врач невропатолог или травматолог.
Основная его цель – это устранение болезненных ощущений, восстановление кровообращения и нормального функционирования нервных сочленений в области плечевого сустава. Схема терапии также зависит от установленной причины, которая спровоцировала развитие патологических процессов.
Средства для наружного применения
Лечение плексита плечевого нерва начинается с того, что поврежденное плечо необходимо максимально обездвижить, используя специальный бандаж или гипсовую лангету.
После устранения острого воспалительного процесса пациентам назначаются специальные мази и гели для наружного применения:
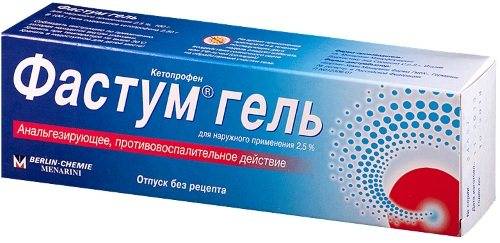
| Название | Применение | Противопоказания |
| Фастум гель | Средство используют наружным методом. На пораженную область плеча наносят 3-5 см геля и втирают легкими массажными движениями 1-2 раза в сутки. Курс лечения продолжается 2 недели. |
|
| Троксевазин | Гель наносят на больное плечо 2 раза в день, утром и вечером. Средство втирают легкими массажными движениями до полного его впитывания. |
|
| Лиотон | Лекарство наносят на пораженный участок плеча по 3-10 см 1-3 раза в сутки. |

Наружные средства оказывают противовоспалительное и обезболивающее действие, устраняют отеки и улучшают кровообращение в пораженной области.
Средства для внутреннего употребления
Лечение плексита плечевого нерва предусматривает применение специальных медикаментов, которые уменьшают болевой синдром и улучшают кровообращение
Важно строго придерживаться составленной схемы терапии, поскольку многие препараты провоцируют побочные эффекты
| Группа лекарств | Название | Применение |
| Обезболивающие средства | Анальгин, Оксадол | Лекарство принимают внутрь после еды, запивая достаточным количеством воды. Взрослая рекомендуемая дозировка составляет 250-500 мг 2-3 раза в день. Курс терапии продолжается 5 суток. |
| Нестероидные противовоспалительные препараты | Индометацин, Нимесулид | Препарат принимают во время еды или после трапезы. Взрослым назначают по 25 мг 2-3 раза в сутки. |
| Антихолинэстеразные вещества | Калимин, Прозерин | Лекарства улучшают нервно-мышечную передачу и вводятся подкожно. Рекомендуемая взрослая дозировка составляет 1-2 мг 1-2 раза в сутки. |
| Лекарства для улучшения кровотока | Компламин, Трентал | Лекарство принимают внутрь, предпочтительно после еды. Взрослым пациентам назначают по 0,5-1 г 2-3 раза в сутки. |
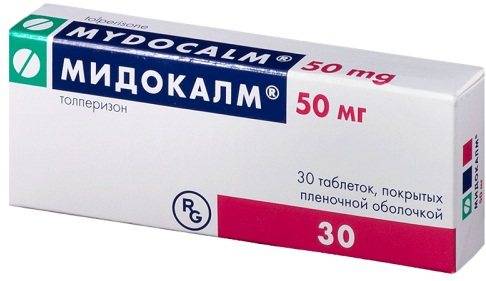
| Миорелаксанты | Мидокалм | Препарат нормализует мышечный тонус, усиливает действие спазмолитиков. Принимается после еды, внутрь, запивая достаточным количеством жидкости. Рекомендуемая дозировка для взрослого составляет 50-150 мг 2-3 раза в день. Минимальный курс терапии продолжается 3 суток. |
| Спазмолитики | Спазмалгон, Но-Шпа | Лекарства устраняют мышечный спазм. Таблетки принимают внутрь после еды, запивая водой. Взрослым назначают по 1-2 таблетки 2-3 раза в сутки. Курс лечения продолжается 5 дней. |
| Антибактериальные препараты | Амоксиклав, Аугментин | Препараты назначаются при инфекционном поражении плечевого сустава. Таблетки принимают внутрь, предварительно разбавляют водой. Взрослым назначают по 625 мг каждые 12 часов. Продолжительность терапии составляет 2 недели. |
| Сосудорасширяющие средства | Пентоксифиллин, Никотиновая кислота | Лекарства улучшают кровообращение в пораженной области плечевого сустава. Взрослым назначают по 1-2 таблетки 3 раза в сутки. Курс лечения продолжается 1-3 месяца. |
Дополнительно пациенту назначают витаминные комплексы, которые помогают восстановить тонус мышц за счет активизации кровотока (Нейровитан, Мильгамма).
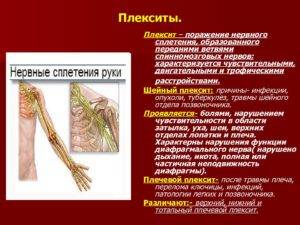
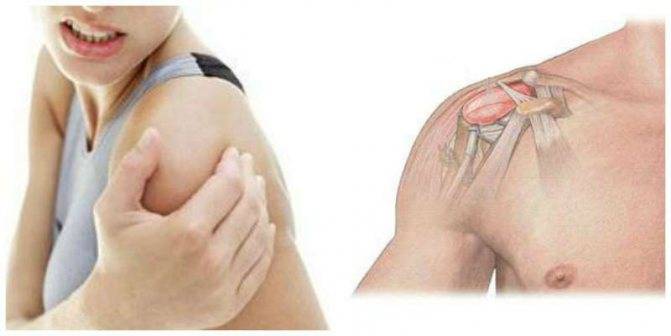
Симптомы плечевого плексита
Когда болезнь имеет присущие только ей симптомы, это облегчает задачу при постановке правильного диагноза и на 50% обеспечивает успех в лечении.
Для плексита такими характерными особенностями является характер боли и сопровождающие боль симптомы.
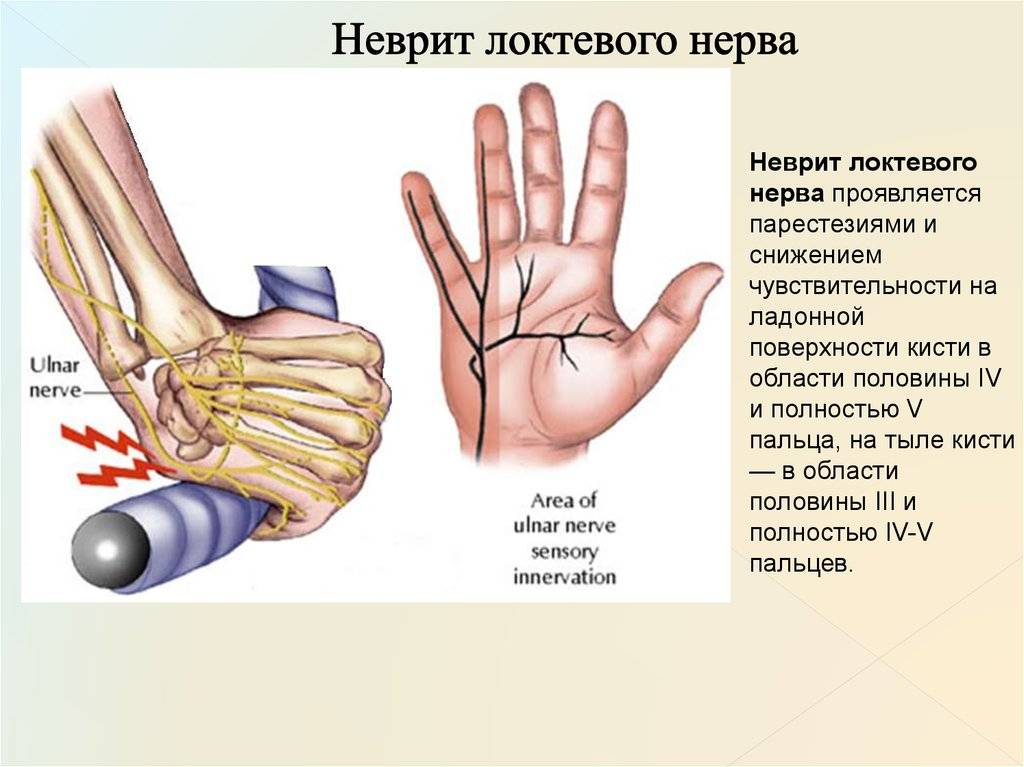
Для воспаления нервного сплетения характерна боль сверлящая, напоминающая укус. Невольно хочется потрясти рукой, размять ее. Одновременно с болью будут онемение, потеря чувствительности в больной руке, особенно в пальцах кисти.
Если передавим руку жгутом или поясом, боль усиливается до такой степени, что невозможно терпеть — это верный признак плексита.
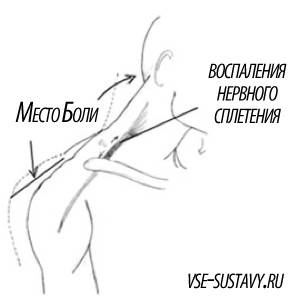
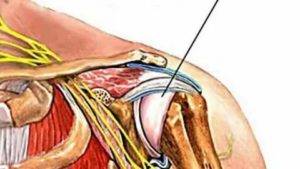
Еще важно при постановке диагноза: найти болевые точки. При плексите болевые точки будут в надключичной области (т
Эрба), подключичной и подмышечной впадине.
Если плексит вызван шейным остеохондрозом, то боль будет в шее и прилежащих мышцах.
Если увеличены шейные и подмышечные лимфоузлы в сочетании с вышеописанными жалобами — верный признак инфекционного плексита плечевого сустава.
В таких случаях боль возникает остро, имеет связь с охлаждением, сопровождается общими симптомами: слабостью, недомоганием, повышенной температурой.
Острый период длится 7-10 дней. В благоприятных случаях боль постепенно исчезает, движения в руке восстанавливаются, и наступает полное выздоровление.
Прогноз часто хороший.
Принято говорить, что плексит из невралгической стадии перешел в паралитическую.
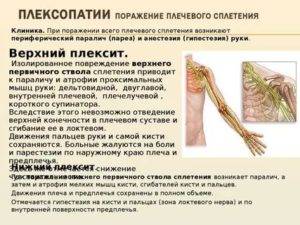
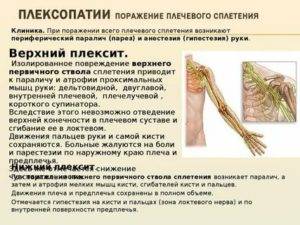
Признаки плексопатического поражения
Многие пациенты не замечают первых признаков плексита. Это приводит к дополнительному поражению соседних органов и тканей. Постепенно болезнь переходит в хроническую форму. Определить недуг можно по нескольким характерным симптомам. Своевременное обращение к специалистам способствует сохранению здоровья и двигательной активности. При развитии недуга у пациента возникают следующие симптомы:
- Болезненность различной локализации;
- Синюшность кожных покровов;
- Образование отека в пораженной зоне;
- Невозможность совершать привычные движения;
- Дополнительные признаки.
На пораженном участке изменяется состояние кожных покровов. Поверхность эпидермиса синеет и бледнеет. Повышается секреторная функция потовых желез. Кожа становится липкой и влажной. На ощупь рука холодная. Это связано с изменением функций сосудистой системы. Кровь поступает к периферическим органам в недостаточном количестве из-за отечности нервного пучка. Пучок сдавливает стенки сосудов. Кровь не поступает в достаточном объеме.
При реактивном развитии болезни на поврежденном участке формируется отек. Отек образуется из-за воспаления мышечной ткани и неправильной деятельности лимфатической системы. Поверхность отека гиперемированная. Пальпация патологического участка сопровождается неприятными ощущениями.
При плексите человек не способен совершать привычные движения. Проблема возникает из-за частичной атрофии мышечного каркаса. Мышцы совершают сокращения при получении сигнала от головного и спинного мозга. На фоне заболевания передача импульса нарушается. Деятельность отдельных мышц невозможна. Без лечения восстановление мышечной сократимости происходит частично
По этой причине важно своевременно посетить медицинский центр
Читать также: Острая боль в левом плече
Рассматриваются и вторичные признаки. Они появляются из-за сильного распространения воспаления по пучкам. Многие пациенты жалуются на появление одышки. Это связано с частичной атрофией грудных мышц. Легочный мешок не способен полноценно раскрываться. Пациент испытывает кислородное голодание. У отдельной группы больных выявляются проблемы со зрением.
Причины
Причин достаточно много, поэтому их лучше разделить на следующие виды:
Посттравматические — возникают после переломов, вывихов и растяжений в плечевом суставе. Часто после перелома ключицы, потому что пучок проходит прямо под ключицей.
Ушибы плеча, родовая травма от наложения щипцов, падение на вытянутую руку влечет повреждение нервов в сплетении.
Вредное производство, связанное с постоянной вибрацией, в данном случае происходит микротравматизация нервов сплетения. Огнестрельные и ножевые ранения плечевой области могут зацепить нервный пучок.
Инфекционные и инфекционно-аллергические — перенесенный грипп, туберкулез, ангина, поствакцинальный плексит – это причины бактериального или вирусного плексит
Цитомегаловирус и вирус герпеса способны поражать сплетение, особенно, если переносим на ногах и есть переохлаждение.
Компрессионно-ишемический — возникает после длительного сдавления сплетения, например, у человека в сильном алкогольном опьянении может произойти отмирание участка сплетения во время сна.
Постоянная травматизация костылями подмышечной области при переломах ног, вынужденные длительные позы у лежачих больных, опухолевидные разрастания — все это причины компрессии нервов и как следствие, нарушение их питания.
Обменно-дистрофические — возникает на фоне имеющихся общих заболеваний: сахарного диабета, подагры, остеохондроза.
В сплетении постепенно наступают вторичные изменения, связанные с недостатком его кровоснабжения. Развиваются вегетативно-трофические расстройства в виде синюшности или бледности руки, отек и тугоподвижность кисти, потливости, нарушения питания ногтей и др.
Часто плексит возникает у женщин после 40 лет на фоне шейного остеохондроза. Нервы выходят из узких костных отверстий позвоночника, при отложении солей в позвоночнике, отверстие еще больше сужается, нерв зажимается, появляется онемение и зябкость руки, особенно ночью. Через время наступает спазм прилегающих мышц, в толще которых проходят сосуды, питающие нервы, начинает страдать питание нерва и плексит прогрессирует.
Диагностика и лечение
Лечение невралгии плечевого нерва нужно проводить при первых признаках болезни, и не только потому, что она вызывает сильный дискомфорт. Длительное отсутствие терапии усугубляет состояние ущемленного нерва, усиливая болевые приступы, провоцируя дальнейшее развитие полиартрита или неврита — серьезного поражения с нарушением функций плечевого сустава вплоть до паралича.
Диагностика затруднена схожестью симптомов с рядом других заболеваний и требует дифференциации от проявлений шейного остеохондроза, неврита.
Кроме сбора анамнеза используются инструментальные методы:
- ультразвуковое исследование;
- рентгенография;
- магнитно-резонансная и компьютерная томография.
Лечение невралгии плечевого нерва преследует несколько целей: избавить человека от физических мучений, вернуть конечности нормальную подвижность, устранить первопричины, вызвавшие заболевание.
Применяется комплексная терапия:
- Болевой синдром купируется нестероидными противовоспалительными средствами. Используются препараты с содержанием ибупрофена и анальгетики: Ибуклин, Нурофен, Диклофенак, Кетанов, Некст, Солпадеин. Таблетированные анальгетики действенны при болях слабой и средней интенсивности, но при выраженных острых приступах могут оказаться недостаточно эффективными. К тому же длительное применение обезболивающих негативно влияет на состояние печени и почек, провоцируя нарушение их функций.
- Для обеспечения стойкого терапевтического эффекта оральный приём анальгетиков сочетают с местным лечение противовоспалительными и согревающими мазями и гелями — препаратами Финалгон, Випросал, Капсикам. В случаях упорных нестерпимых болей применяют новокаиновую блокаду.
- Так как невралгия плечевого сустава причиняет длительные сильные физические страдания больному, что неизбежно отражается на психоэмоциональном фоне и настроении, лечение сопровождается приемом лёгких антидепрессантов.
- В составе комплексной терапии назначают инъекции витаминов группы В, необходимых для стимулирования внутриклеточного обмена в тканях.
- Обязательное место в лечении невралгии плечевого сустава занимают физиотерапия. Иглоукалывание, лечение ультразвуком, электрофорез, терапия лазером оказывают обезболивающее и направленное восстановительное действие, помогают устранить застойные явления в пораженном участке, снять отечность, что позволяет сократить приём анальгетиков. Первичная невралгия после прохождения курса физиотерапии может быть излечена полностью.
- Лечебная физкультура необходима для укрепления мышечного и связочного аппарата, восстановления подвижности сустава. Упражнения ЛФК назначаются врачам, после нескольких тренировок в амбулаторных условиях их можно выполнять в домашних условиях. С целью облегчения нагрузки на больной сустав, могут применяться фиксирующие руку повязки и бандажи.
- С одобрения врача можно дополнять лечение средствами народной медицины: растираниями на основе жгучего перца, горчицы, пчелиного яда, лекарственных трав.
Самая тщательная терапия вторичной невралгии плечевого сустава не будет иметь должного эффекта, если не заняться лечением основного заболевания, её вызвавшего. Самостоятельное установление диагноза на основании одних симптомов также недопустимо: легко запустить тяжёлое поражение нерва. Все лечебные мероприятия должны назначаться врачам и проходить под медицинским контролем.
Рецепты нетрадиционной медицины
 После одобрения специалиста в домашних условиях разрешается использовать рецепты народной медицины, которые в сочетании с традиционной терапией помогают скорейшему выздоровлению пациента.
После одобрения специалиста в домашних условиях разрешается использовать рецепты народной медицины, которые в сочетании с традиционной терапией помогают скорейшему выздоровлению пациента.
Хорошим терапевтическим эффектом обладает домашняя мазь на основе аптечного вазелина в количестве 100 г и сухой травы хмеля, зверобоя и донника, количество каждой травы составляет 10 г. Травы тщательно измельчают и смешивают с вазелином до образования однородной консистенции. Полученным составом растирать пораженную конечность 3—4 раза в день до исчезновения острой боли.
Лечить патологию можно спиртовым настоем на основе 150 мл меда, такого же количества измельченных листьев алоэ и корневища хрена. Смесь настоять на протяжении 3 дней в 500 мл водки. Полученный состав втирать в очаг воспаления трижды в сутки. Продолжать терапию не менее 10 дней.
Листья вербы в сочетании с медом в соотношении 1:2 используются в качестве целебного компресса на пораженной плече. Для этого состав раскладывают на марле, прикладывают к больному месту, оставляют на 2 часа, предварительно закрепив повязкой. Повторяют процедуры ежедневно в течение 2 недель.
Водный настой на основе корневища дягиля рекомендуется применять для растирания больной конечности трижды в сутки. Приготовить его просто: в стакане кипятка настоять 40 г измельченного сырья на протяжении 2 часов, профильтрованный настой готов к применению.
Эффективным средством считается свиной жир в сочетании с прополисом в соотношении 10:1. Домашнюю мазь разрешается использовать трижды в сутки для втирания в больную руку. Как правило, результат заметен после 5 дней терапии. Однако продолжать ее рекомендуется не менее 10 дней.
Спиртовая настойка на основе 100 г измельченной коры ивы и 500 мл водки применяется в качестве растирания утром и вечером на протяжении 2 недель. Состав перед использованием рекомендуется настоять 7—10 дней.
Принимать внутрь рекомендуется ромашковый отвар. Приготовить его необходимо из столовой ложки сухих цветов растения и полу-литра кипятка. После настаивания на протяжении 20 минут профильтрованный напиток готов к употреблению. Принять в течение суток необходимо весь объем лекарства. Лечение продолжать не менее 10 дней.
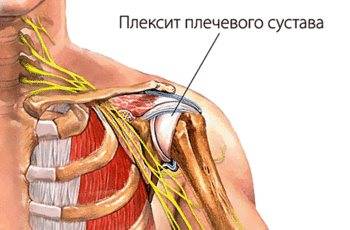
Плексит плечевого сустава — тяжелое патологическое состояние, которое провоцирует ограничение подвижности одной или двух конечностей вследствие воспалительного процесса в нервных волокнах. Своевременное и правильное лечение позволяет избежать атрофии нервной и мышечной ткани и полностью восстановить функционирование рук. При первых признаках заболевания рекомендуется немедленно обратиться к врачу.
Источник chebo.pro