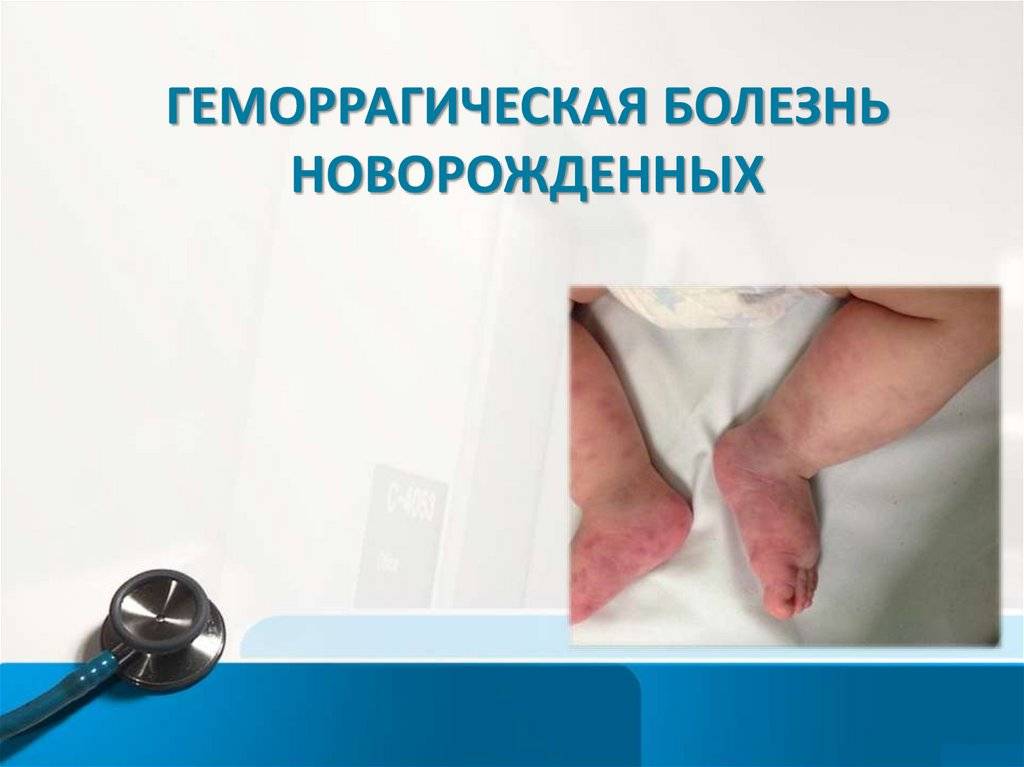
Геморрагическая болезнь новорожденных: формы
Родители не всегда правильно оценивают симптомы и не спешат обращаться за медицинской помощью. Выздоровление малыша возможно только при лечении начальной стадии и легкой формы геморрагической болезни. Серьезная кровопотеря, сбои в работе сердца, легких, мозговое кровотечение часто приводят к летальным последствиям.
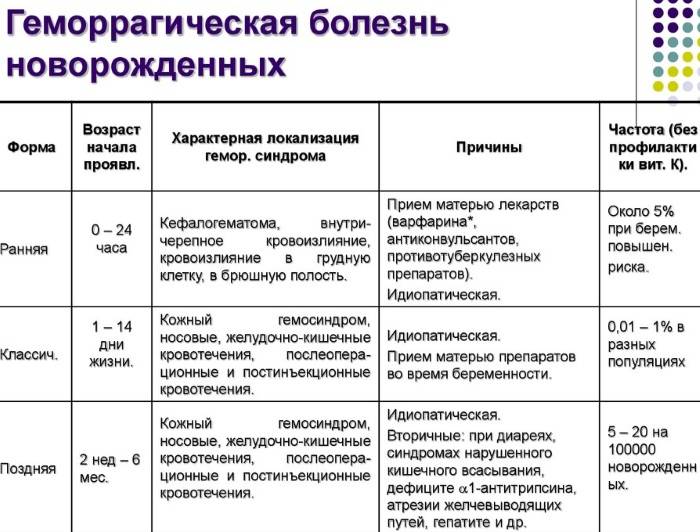
В зависимости от длительности заболевания медики выделяют следующие его формы:
- ранняя – развивается на 1-2 сутки после рождения, характеризуется сильной кровоточивостью тканей;
- классическая – возникает на 3-5 день жизни;
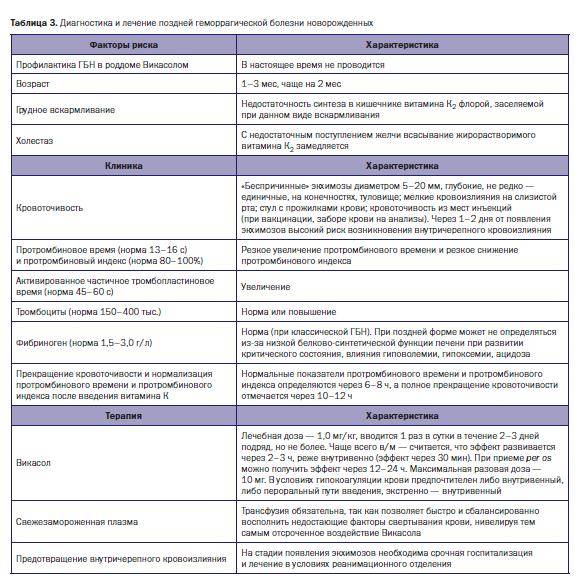
- поздняя – наиболее опасная форма, проявляется лишь на 2-8 неделе жизни и может спровоцировать кровоизлияние во внутренние органы и мозг (см. также: последствия кровоизлияния в мозг у новорожденных).
 При наличии геморрагической болезни у новорожденного наблюдается повышенный билирубин
При наличии геморрагической болезни у новорожденного наблюдается повышенный билирубин
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения –
напишите нам
, мы обязательно постараемся Вам помочь.
Во-первых, это прием женщиной во время беременности антикоагулянтов, антибиотиков, противосудорожных лекарственных средств, сульфаниламидных препаратов.
Во-вторых, это гестоз, энтеропатия и дисбиоз кишечника у беременной.
Известны также случаи приобретенного гиповитаминоза К, формирование которого у ребенка является следствием антибактериальной терапии, гепатита, атрезии желчевыводящих путей, синдрома мальабсорбции, дефицита α1-антитрипсина и целиакии.
Витамин К в организме участвует в процессе свертывания крови, активизируя плазменные факторы, антипротеазы С и S плазмы.
Известны три формы: ранняя, классическая и поздняя.
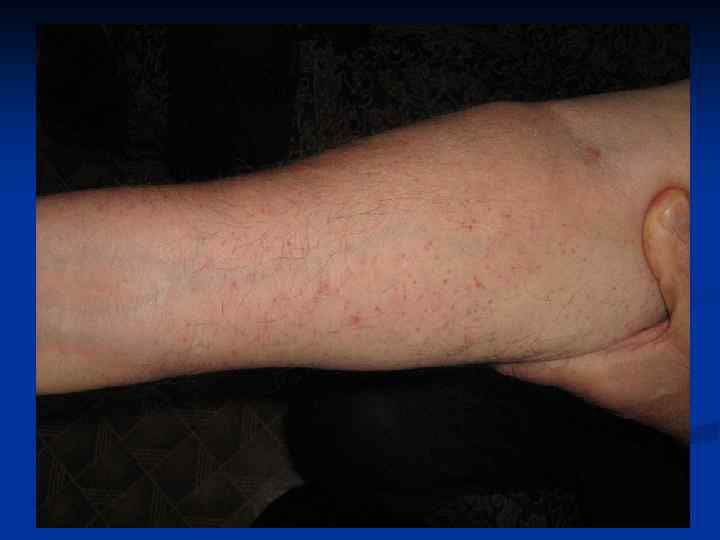
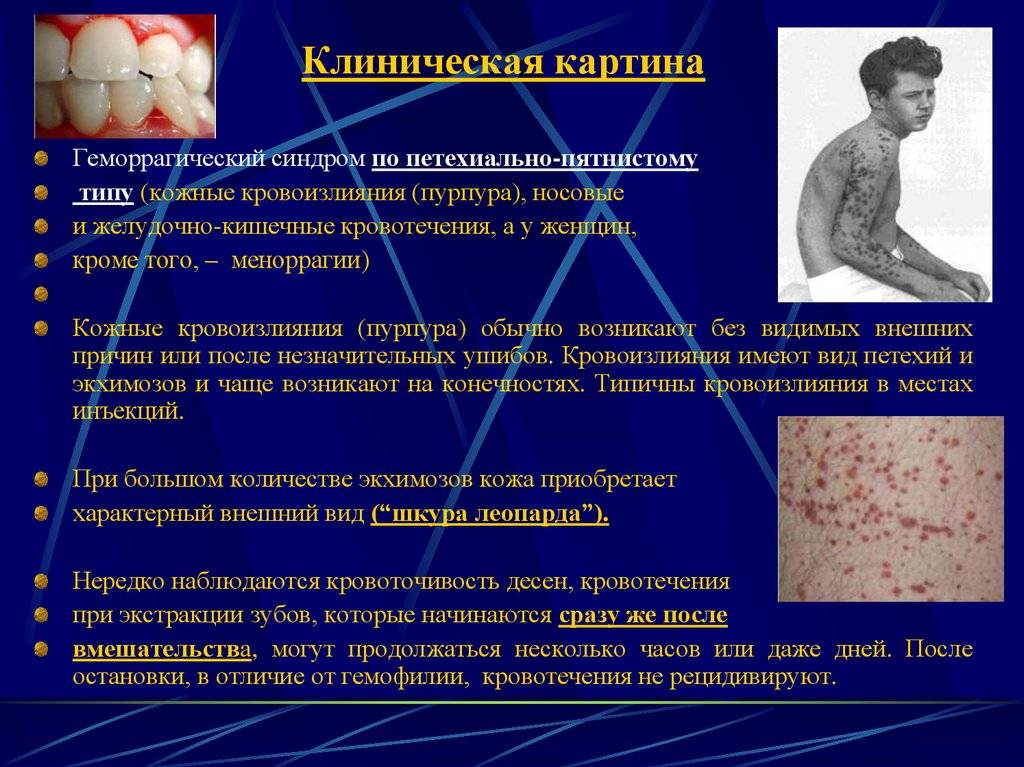
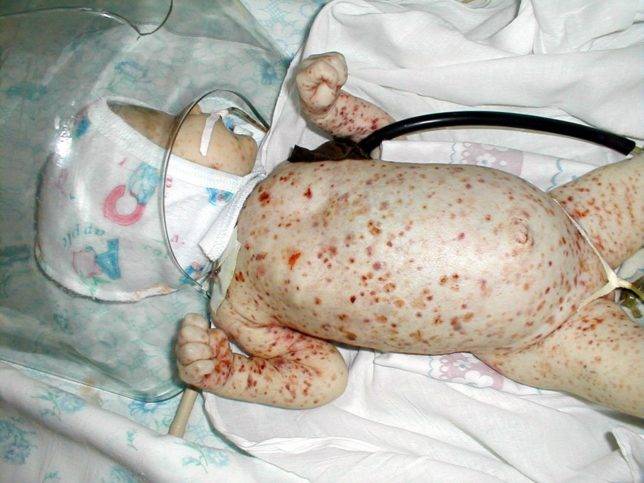
Возникновение ранней формы, как правило, связывают с приемом матерью во время беременности лекарственных средств, в том числе аспирина (ацетилсалициловой кислоты). Развитие геморрагического синдрома может начаться еще в утробе. А при рождении у ребенка уже имеется множество кефалогематом, кожных кровоизлияний и кровотечения из пупка. Говоря о кожных проявлениях, медики часто используют термин «пурпура».
Нередким являются случаи кровоизлияний в надпочечники, печень, селезенку. Также характерно возникновение кровавой рвоты, легочного и кишечного кровотечения. Последние диагностируются по черному цвету испражнений и наличию в кале кровавых включений.
Классическая форма проявляется в течение первых пяти дней жизни малыша, находящегося на грудном вскармливании. У новорожденного появляется кровавый стул и кровавая рвота. Также характерно возникновение экхимоз, петехии, кровоточивости из пупочной ранки и носа. Подобные случаи заболевания осложняются ишемическими некрозами кожи.
Поздняя геморрагическая болезнь новорожденных может развиваться у ребенка в возрасте до 12 недель и является одним из проявлений заболевания, которым малыш в настоящее время страдает. Симптоматика сходна с классической формой, но носит более масштабный характер. Часто возникают осложнения в виде гиповолемического постгеморрагического шока.
Подводя итог, можно сказать, что основным фактором в лечении данной патологии является своевременное оказание новорожденному квалифицированной медицинской помощи.
Различают первичную и вторичную формы патологии. Первичная форма развивается вследствие недостаточного получения ребенком витамина К (во внутриутробном или неонатальном периоде развития).
Вторичная форма проявляется на фоне заболеваний печени и других органов ЖКТ (в частности, кишечника).
В зависимости от того, когда появляются первые признаки патологии, принято выделять следующие ее разновидности:
- ранняя форма. Симптомы возникают в первые сутки после появления ребенка на свет. Данная форма встречается сравнительно редко. К ее развитию чаще всего приводит прием лекарственных препаратов в период беременности;
- классическая форма. Считается наиболее распространенной. Признаки патологии развиваются в первые 4-6 дней после рождения малыша;
- поздняя форма. Клиническая картина проявляется через несколько месяцев после рождения ребенка. Предпосылки для ее развития – наличие заболеваний органов ЖКТ, недостаточное поступление в организм витамина К.
Диагностика
- Для диагностики этой проблемы нужно исследовать кровь на количество тромбоцитов.
- Также определяют скорость свертываемости крови и время кровотечения.
- Также необходимо узнать уровень гемоглобина у новорожденного и выяснить, нет ли у него анемии.
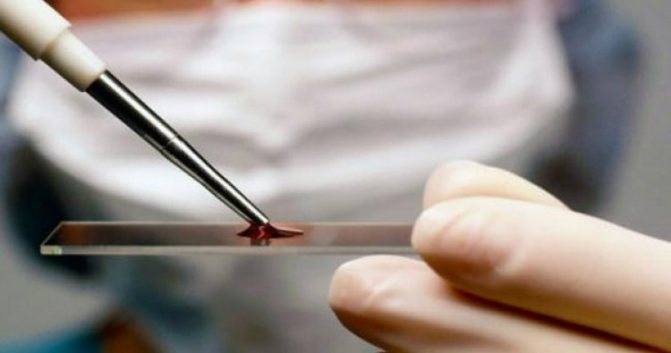
- В первые дни жизни новорожденного в его рвоте или стуле может присутствовать материнская кровь. Чтобы наверняка определить, кровотечение ли это, или непроизвольное заглатывание материнской крови, нужно сделать специальный тест.
- Для определения внутренних кровотечений и эффективного лечения проводят ультразвуковое исследование.
- Для определения почечных кровоизлияний делают общий анализ мочи.
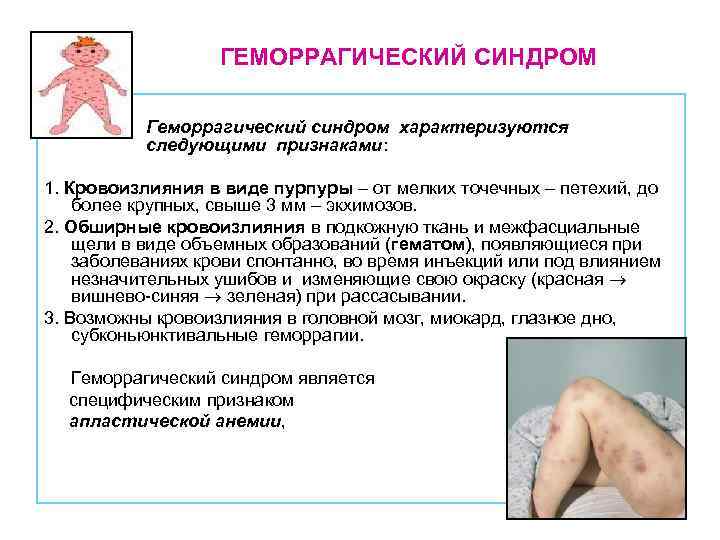
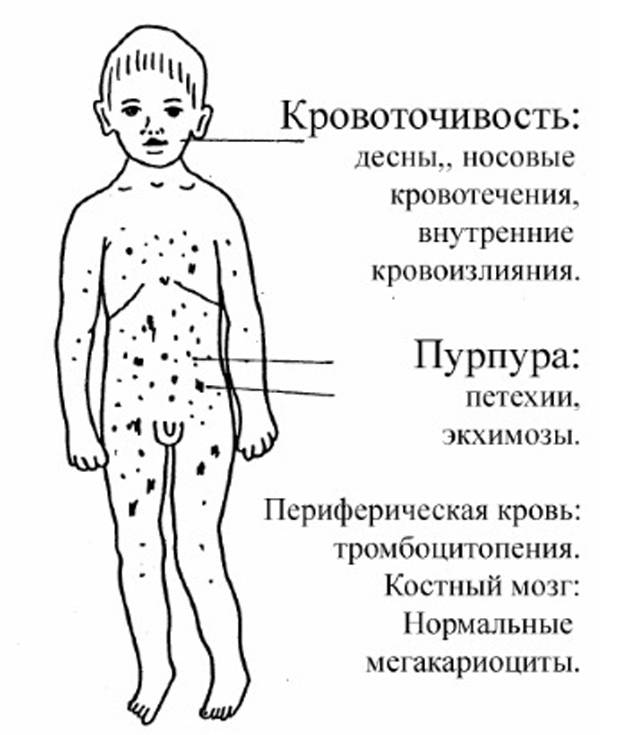
Классификация по типу кровоточивости
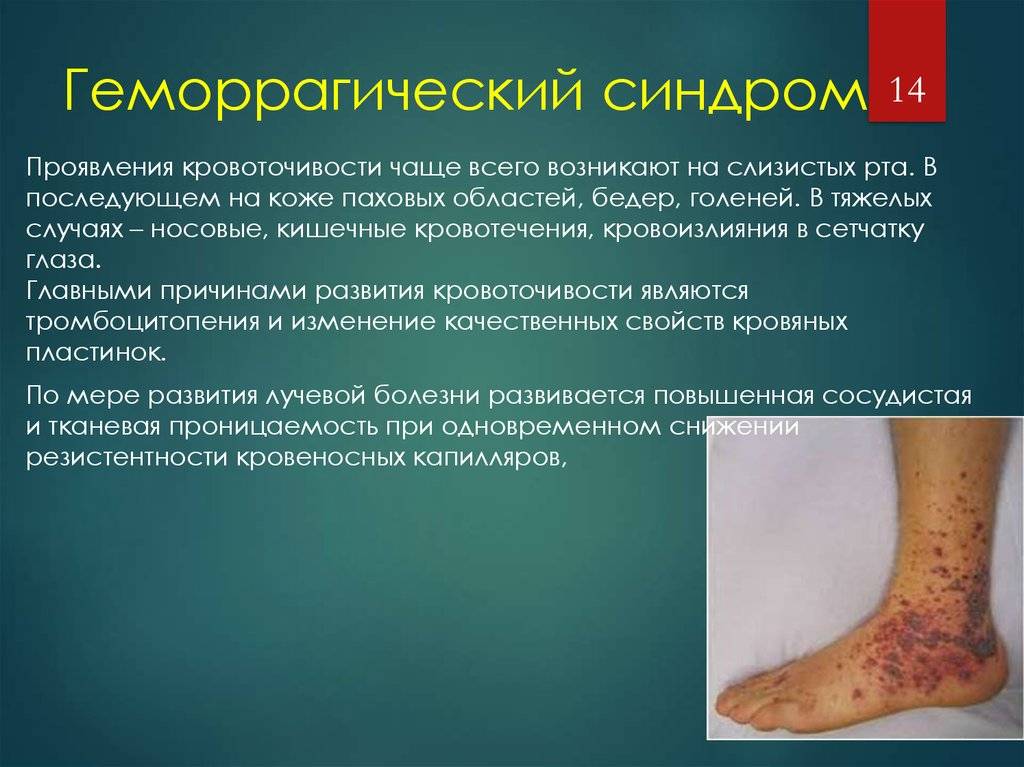
Геморрагический синдром у новорожденных — это довольно тяжелое заболевание. Для того чтобы определить его связь с другими недугами, в медицине при диагностике учитываются типы кровоточивости. Выделяют следующие:
- Гематомный. Часто развивается вследствие травм и проявляется в виде синяков на коже, суставах, мышцах. Из-за этих проявлений формируются разного рода деформации, а также тугоподвижность суставов, тяжелые переломы и контрактуры. Кровотечения имеют длительный характер проявлений, а также в дальнейшем потребуется хирургическое вмешательство. Подобный недуг можно встретить при гемофилиях.
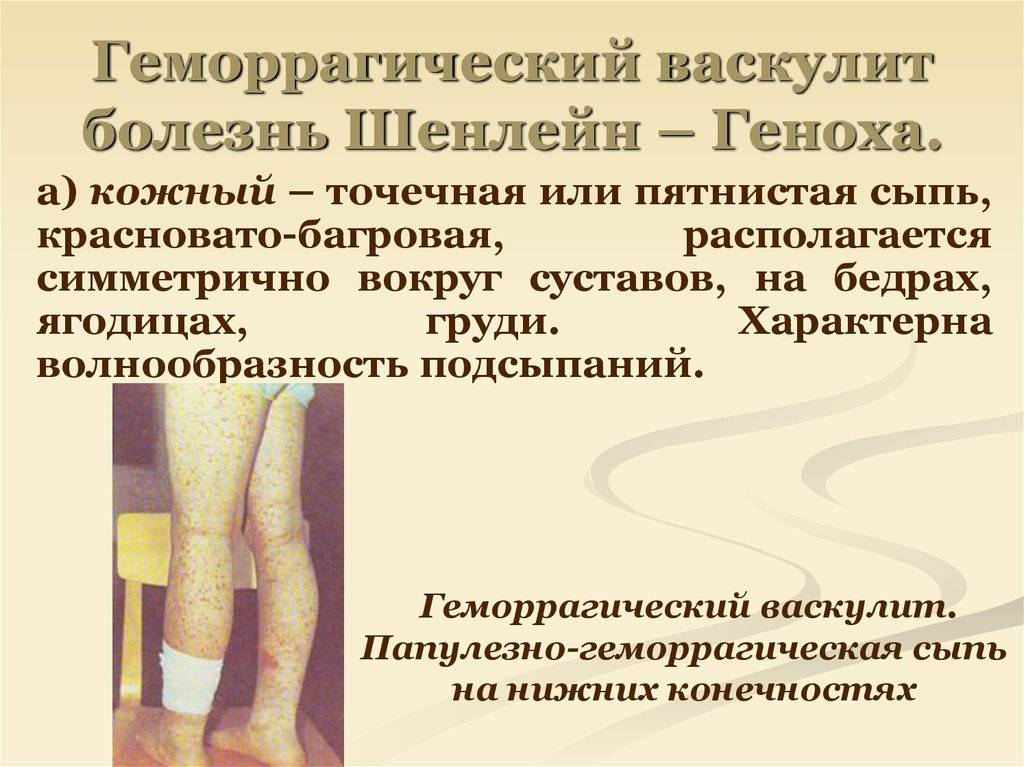
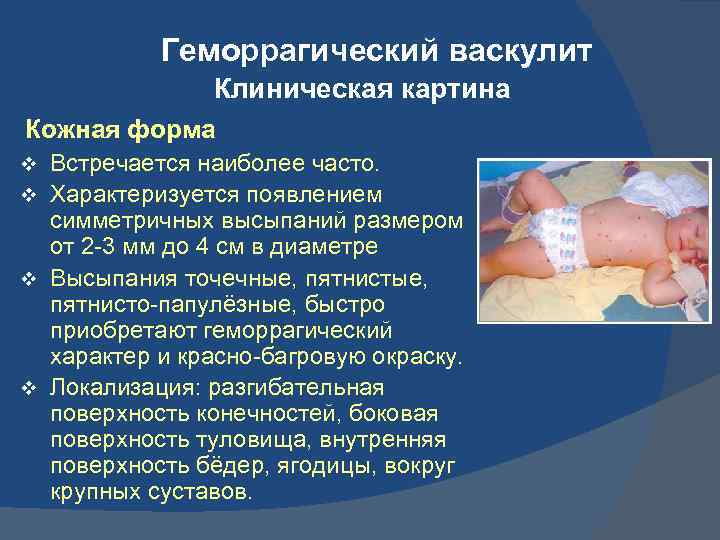
- Васкулитно-пурпурный. Возникает в результате воспаления сосудов, вызванного инфекцией и нарушениями аутоиммунной системы. Внешне представлен высыпаниями по всему телу, маленькими пузырьками, которые преобразуются в шелушащиеся пятна. Если они появляются на слизистой желудка, то могут вызвать тяжелейшие кровоизлияния, подобные кризу. Такой тип кровоточивости может быть при болезни Шенлейна-Геноха или инфекционных геморрагических лихорадках.
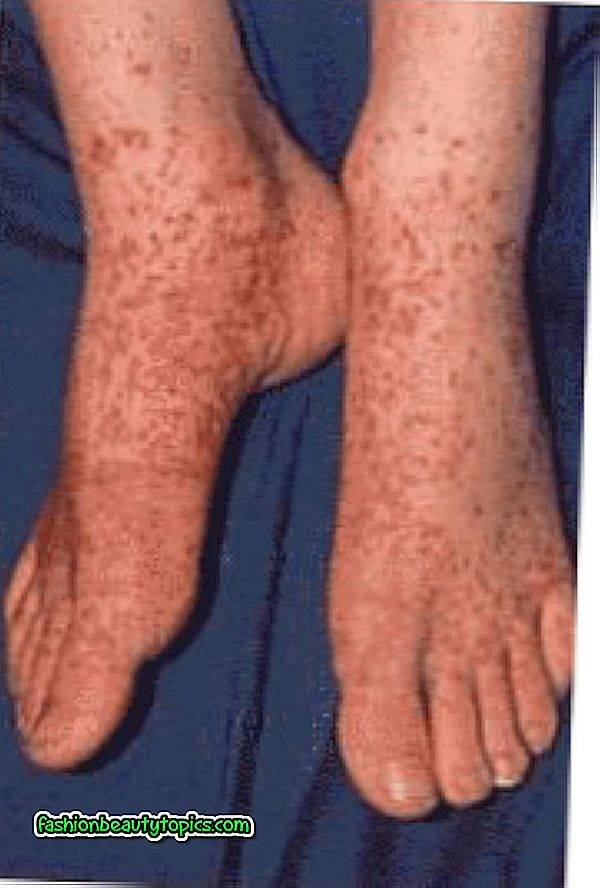
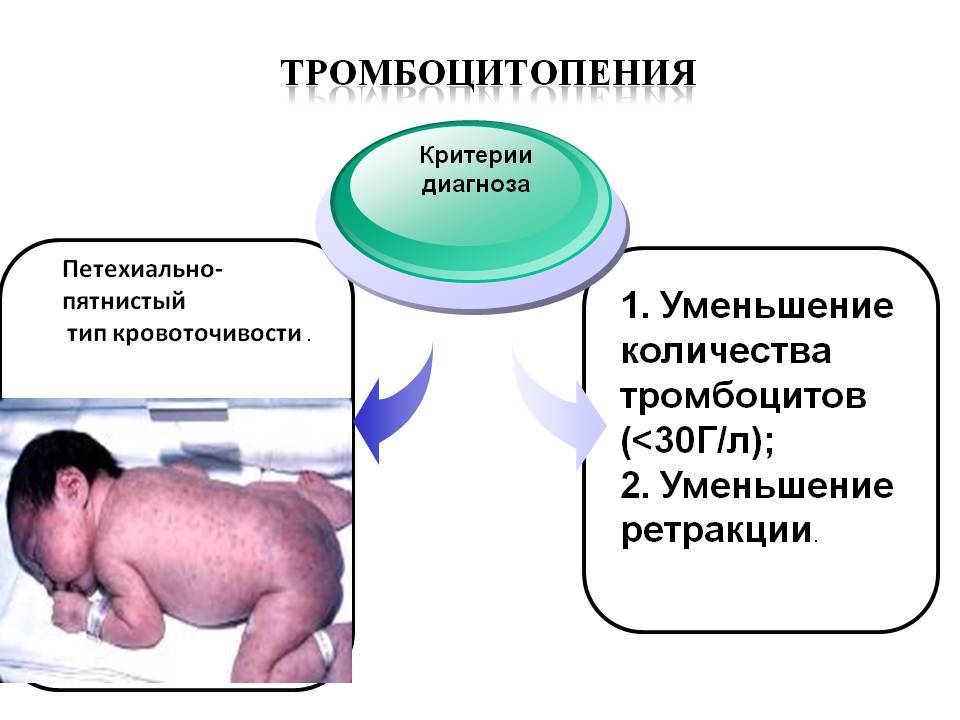
- Петехиально-пятнистый. Проявляется несимметричными по расположению маленькими петехиями. Гематомы крупной величины развиваются очень редко. Чаще всего это кровотечения из десен, из носа, кровь в моче и маточное кровотечение у женщин. Есть риск возникновения инсульта. Эта кровоточивость характерна для нарушений: тромбоцитопатий, свертывания крови, тромбоцитопенических состояний и недостатке фибриногена.
- Ангиоматозный. Развивается из-за разного рода ангиом, телеангиэктазий или при артериовенозных шунтах.
- Смешанный. Появляется вследствие наследственных отклонений в свертываемости крови или передозировки фибринолитиками и антикоагулянтами.

Лечение
Лечение геморрагических синдромов у новорожденных происходит путем внедрения в организм ребенка аналогов витамина К (его еще называют викасол). Этот 1 % раствор вводят ребенку внутримышечно, на протяжении 2-3 суток один раз в 24 часа.
Если жизни новорожденного угрожают кровотечения и интенсивность их велика, то врачи вводят препарат протромбинового комплекса из расчета 15-30 ЕД/кг или свежезамороженную плазму 10-15 мл на 1 кг тела младенца.
В случае, если у ребенка присутствует геморрагический шок, тогда специалисты проводят инфузионную терапию (введение в кровоток раствора после переливания свежезамороженной плазмы). После, если есть необходимость, ребенку переливают эритроцитарную массу 5-10 мл/кг.
Причины возникновения
В зависимости от формы патологии, причины ее развития могу быть различными. Первичная форма развивается вследствие недостатка в организме витамина К. Дефицит данного микроэлемента развивается вследствие таких неблагоприятных факторов как:
- Несовершенство микрофлоры кишечника (наблюдается у всех детей первых дней жизни). Синтез витамина К происходит в кишечнике, нарушение его микрофлоры приводит к сбоям данного процесса.
- Нарушение кровотока в плаценте во внутриутробном периоде развития плода. В результате этого витамин К практически не поступает к ребенку через плаценту.
- Низкое содержание микроэлемента в грудном молоке матери (или использование некачественных детских смесей, если речь идет об искусственном вскармливании).
Риск развития геморрагической болезни новорожденных повышают следующие негативные факторы:
- Прием женщиной в период беременности некоторых лекарственных препаратов, в частности, антибиотиков, антикоагулянтов.
- Тяжелое течение беременности на фоне сильного токсикоза, гестоза.
- Заболевания органов ЖКТ (печень, кишечник) у будущей мамы.
Привести к возникновению заболевания может и бесконтрольный прием препаратов, способствующих разрушению и выведению из организма витамина К.
Провоцирующими факторами возникновения патологии считаются:
- появление ребенка на свет раньше положенного срока;
- гипоксия плода;
- нарушение процесса грудного вскармливания (например, если по каким-то причинам ребенок получал питание внутривенно, или при позднем прикладывании к груди);
- нарушение процесса всасывания питательных веществ в кишечнике;
- заболевания органов ЖКТ;
- прием антибиотиков.
Фактически к повышенной кровоточивости приводит недостаточность процесса образования факторов свертываемости, о которых говорилось выше. Для их образования необходим витамин К, и если его мало, то факторы свертываемости становятся незрелыми, они могут не связываться с кальцием, и фибрина (белка, отвечающего за вязкость крови) не образуется, тромбы образовываться не могут.
К развитию болезни приводят первичные и вторичные факторы. К первичным принято относить нехватку витамина К в период беременности. Женщина может принимать во время вынашивания малыша противосудорожные препараты (например, если она страдает эпилепсией), антикоагулянты и антибиотики (особенно группы тетрациклинов и сульфаниламиды). В это случае количество витамина К существенно снижается и ребенок недополучает его еще в период внутриутробного развития. Причиной первичной патологии также могут быть преждевременные роды, заболевания печени матери, нарушения рекомендованного будущим мамам режима питания.
Вторичная патология развивается из-за недостаточно корректной работы печени самого ребенка, когда в ней вырабатывается мало так называемых плазменных предшественников факторов свертывания. Такое возникает при гепатите (врожденном или приобретенном), при аномалиях строения протоков, отводящих желчь, при незрелости тканей печени, на фоне длительного лечения антибиотиками. У детей, которые находятся на искусственном вскармливании, патология развивается чаще, чем у детей, которые с первых дней питаются материнским молоком.
Биологическая роль витамина К в организме заключается в том, что он активирует процессы гамма-карбоксилирования остатков глутаминовой кислоты в факторах свёртывания крови:
- антигемофильном глобулине В
- протромбине
- факторе Стюарта-Прауэра
Также он активирует процессы в протеинах С и S плазмы, которые принимают участие в противосвёртывающих механизмах. Если в организме дефицит витамина К, в печени формируются неактивные акарбокси-факторы II, VII, IX и X, которые не связывают кальций и не принимают активного участия в процессах свертывания крови.
Через плаценту витамин К проникает слабо. Среди факторов, способствующих появлению первичной нехватке витамина К у младенца, выделяют:
- прием беременной женщиной антикоагулянтов непрямого действия
- рождение ребенка недоношенным
- прием антибиотиков широкого спектра действия, противосудорожных препаратов беременной
- гепато- и энтеропатии
- гестозы
- дисбактериозы кишечника
У недоношенных детей снижен синтез полипептидных предшественников плазменных факторов (ПППФ) свёртывания крови в печени.
При вторичной геморрагической болезни нарушение синтеза ПППФ свёртывания крови становится результатом болезней печени, например, гепатита. Также нехватка витамина К может быть вызвана назначением антагонистов витамина К – кумарина и неодикумарина. У ребенка может быть низкий уровень в крови витамина К или повышенное содержание PIVKA.
Формы заболевания и симптомы
Существует три формы проявления геморрагического синдрома у новорожденных:
- Ранняя форма. Для ранней формы этого заболевания характерны такие проявления: в первые часы или сутки жизни ребенка наблюдается кровавая рвота, кровоизлияния в органы (надпочечники, селезенку, печень). Помимо этого, такая болезнь может начаться внутриутробно, и обнаружится это при рождении, когда у ребенка будут видны кожные геморрагии и внутричерепное кровоизлияние. Эта форма встречается очень редко и обычно возникает в результате приема матерью медикаментов.
- Классическая форма. Данная форма проявляется кровоизлиянием на второй или пятый день жизни ребенка. При классической форме появляются носовые кровотечения, кожные геморрагии после обрезания плоти у мальчиков или после отпадения остаточных фрагментов пупка. Дети, которые перенесли родовые травмы и гипоксию, также находятся в зоне риска возникновения внутричерепного кровотечения, внутренних гематом и т. п. Возможно возникновение ишемических некрозов кожи из-за тромботических расстройств. По данным медицинских учреждений, эта форма заболевания самая распространенная.
- Поздняя форма. Поздний геморрагический синдром новорожденных развивается после двух недель жизни младенца. Происходит это на фоне перенесенных заболеваний. Проявляется в виде внутричерепного кровотечения (по данным 50 % случаев), а также обширной геморрагией, меленой (полужидкий черный стул с неприятным запахом) и кровотечением из мест кожи, где проводились инъекции. В случаях осложнений может наблюдаться геморрагический шок.

Симптомы геморрагической болезни новорожденных
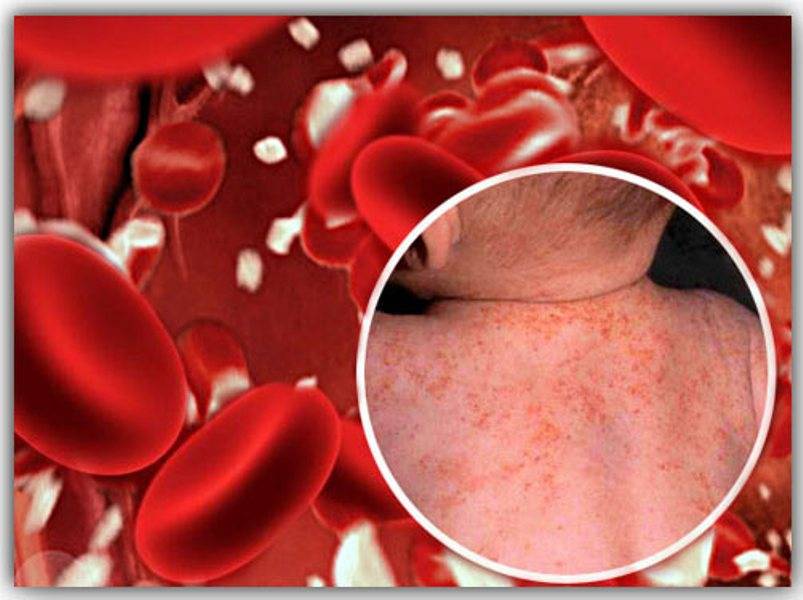
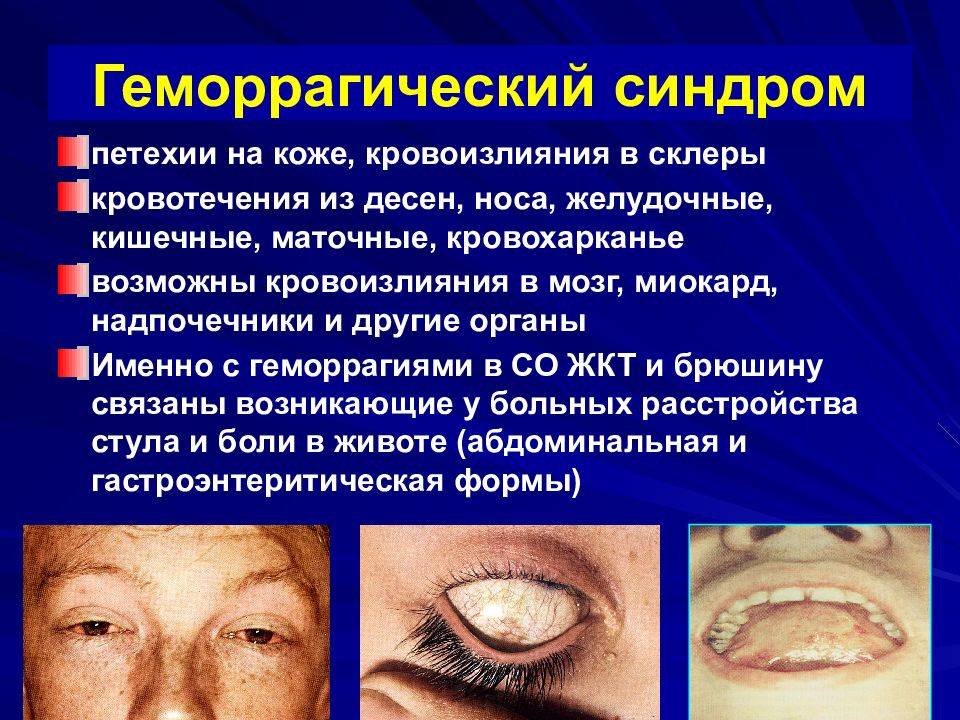
Симптомы геморрагической болезни новорожденных зависят от времени развития заболевания. Ранняя форма дает развернутую симптоматику в первые 24 часа жизни ребенка. Первичным проявлением становится рвота с примесью крови по типу «кофейной гущи» (гематемезис). Могут возникать внутренние кровотечения (чаще – в паренхиму печени, надпочечников, селезенки и легких). В отдельных случаях данная патология возникает еще до родов и проявляется кровоизлияниями в ткани головного мозга, петехиями и экхимозами на коже с момента рождения.
Классическая форма чаще всего манифестирует на 4-е сутки. Ее клиническая картина включает гематемезис, мелену, петехии и экхимозы по всему телу. Первым симптомом обычно становится черный дегтеобразный стул. Часто наблюдаются кровотечения из пупочной ранки и кефалогематомы. При использовании акушерских инструментов при родах и тяжелых асфиксиях на фоне дефицита витамина К могут образовываться подкожные гематомы, подапоневротические и внутричерепные кровоизлияния. При выраженном желудочно-кишечном кровотечении выявляется повышение билирубина (преимущественно за счет непрямой фракции) как следствие массивного гемолиза эритроцитов в пищеварительном тракте под воздействием желудочного сока. Это состояние сопровождается длительной желтухой, эрозиями слизистых оболочек двенадцатиперстной кишки и пилоруса. Последние два осложнения могут усугублять кровопотерю и формировать «порочный круг».
Поздняя форма имеет клинику, аналогичную классической, но обычно возникает на 7-14 день жизни и чаще протекает с осложнениями. Примерно у 15% детей с данной формой существует риск развития геморрагического шока, проявляющегося общей слабостью, бледностью кожных покровов, падением АД и снижением температуры тела.
Часто задаваемые вопросы
После постановки диагноза, ранней геморрагической болезни новорожденных, у родителей возникает большое количество вопросов. В данном разделе мы собраны самые актуальные из них. Благодаря ответам специалиста, можно получить полезную информацию по данной теме.
Моему малышу три месяца, он на искусственном вскармливании. После срыгивания, в смеси присутствует примесь крови. Является ли данный признак симптомом заболевания?
Ответ: «Поздняя геморрагическая болезнь новорожденных, может быть вызвана нарушениями работы пищеварительной системы. Частые рвотные позывы, с примесью крови и нарушение стула, могут быть симптомом развития отклонения. Безусловно, присутствие крови в срыгиваемой смеси, признак нарушения работы органов пищеварения. Но это не значит, что именно геморрагическая болезнь является причиной развития данного отклонения. В данной ситуации необходимо провести диагностику состояния здоровья ребенка, чтобы выявить причину патологического изменения».
Ребенку диагностировали геморрагическую болезнь. Состояние малыша стабильно, но в роддоме нам рекомендовали отказаться от прививок сроком на 6 месяцев. Во время плановой диспансеризации, педиатр заговорила о необходимости проведения вакцинации, хотя нам всего 4 месяца. Как быть в данной ситуации? Разговор с врачом не дал конкретного ответа.
Ответ: «По протоколу, данное патологическое состояние имеет явный медицинский отвод от прививок. Длительность отвода напрямую зависит от стадии, степени и формы заболевания. Если речь идет о легкой форме патологии, которой свойственна только явная нехватка витамина К, то период медицинского отвода минимален. В случае тяжелых форм нарушения работы организма, с множественными гематомами и кровоизлияниями, он будет значительно увеличен, до полного восстановления организма. Перед тем, как принять решение о необходимости начала вакцинации, стоит, как минимум сдать анализ крови на свертываемость».
После родов ребенок был отправлен в отделение интенсивной терапии новорожденных. Врач диагностировал острую форму геморрагической болезни. Множественные кефалогематомы, желтуха и гипоксия – основные причины перевода ребенка. Очень переживаю за малыша. Почему было принято решение о переводе, когда его жизни ничего не угрожает?
Ответ: «Решение о переводе в отделение интенсивной терапии грудничков принимает врач неонатолог, после оценки состояния его здоровья. Для исключения развития серьезных патологий, необходимо провести углубленную диагностику здоровья малыша. Ведь скрытые формы нарушения работы органов, могут повлечь за собой необратимые последствия. Ранняя форма диагностики и особенности сестринского ухода, помогут малышу окрепнуть. Так как наблюдение за травмированными детками, проходит под чутким руководством врача неонатолога на всем промежутке пребывания в роддоме, выздоровление младенцев проходит намного быстрее».
В месяц при плановом обследовании, врач сказал о подозрении развития геморрагической болезни. Мы получили направление на сдачу анализа на протромбиновый комплекс. Обязательно ли его делать?
Ответ: «Протромбиновый анализ – скрининговый тест, который играет немаловажную роль в диагностике данного заболевания. При использовании анализа, доктор сможет оценить дефицит факторов протромбинового комплекса и внешнего пути свертывания. Если специалист назначил проведение этого исследования, значит оно необходимо. Все методы диагностики заболевания подбираются на усмотрение лечащего врача, исходя из особенностей патологии».
Классификация по типу кровоточивости
Геморрагический синдром у новорожденных — это довольно тяжелое заболевание. Для того чтобы определить его связь с другими недугами, в медицине при диагностике учитываются типы кровоточивости. Выделяют следующие:
- Гематомный. Часто развивается вследствие травм и проявляется в виде синяков на коже, суставах, мышцах. Из-за этих проявлений формируются разного рода деформации, а также тугоподвижность суставов, тяжелые переломы и контрактуры. Кровотечения имеют длительный характер проявлений, а также в дальнейшем потребуется хирургическое вмешательство. Подобный недуг можно встретить при гемофилиях.
- Васкулитно-пурпурный. Возникает в результате воспаления сосудов, вызванного инфекцией и нарушениями аутоиммунной системы. Внешне представлен высыпаниями по всему телу, маленькими пузырьками, которые преобразуются в шелушащиеся пятна. Если они появляются на слизистой желудка, то могут вызвать тяжелейшие кровоизлияния, подобные кризу. Такой тип кровоточивости может быть при болезни Шенлейна-Геноха или инфекционных геморрагических лихорадках.
- Петехиально-пятнистый. Проявляется несимметричными по расположению маленькими петехиями. Гематомы крупной величины развиваются очень редко. Чаще всего это кровотечения из десен, из носа, кровь в моче и маточное кровотечение у женщин. Есть риск возникновения инсульта. Эта кровоточивость характерна для нарушений: тромбоцитопатий, свертывания крови, тромбоцитопенических состояний и недостатке фибриногена.
- Ангиоматозный. Развивается из-за разного рода ангиом, телеангиэктазий или при артериовенозных шунтах.
- Смешанный. Появляется вследствие наследственных отклонений в свертываемости крови или передозировки фибринолитиками и антикоагулянтами.

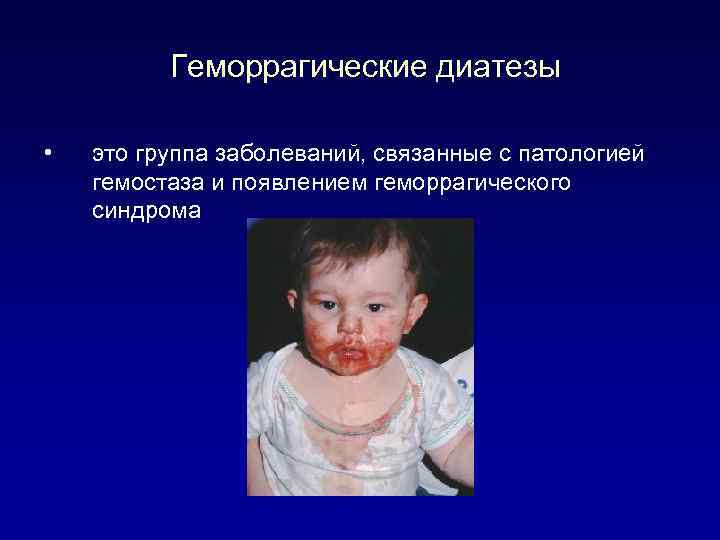
Геморрагический диатез у детей: причины, симптомы, методы лечения и профилактики
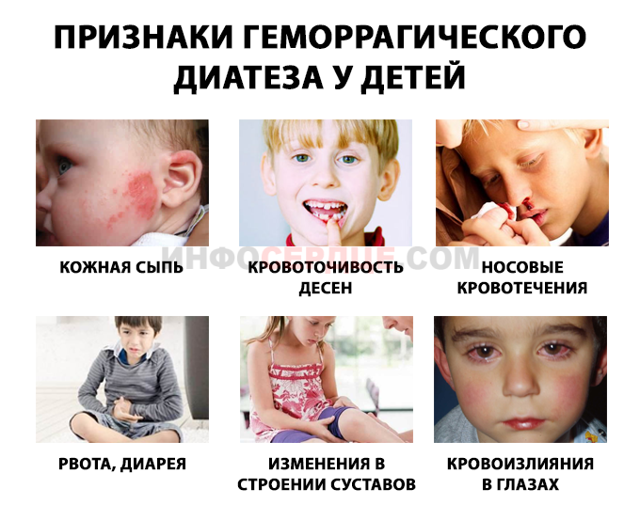
Геморрагическим диатезом в педиатрии называют патологии кровеносной системы, сопровождающиеся одним и тем же проявлением – спонтанным кровотечением. У детей такое заболевание достаточно распространено. Заболеванием страдают как взрослые, так и дети.
Геморрагический диатез (васкулит) разделяют на 2 группы: врожденный и приобретенный.
Генетическое отступление, имеющее наследственность, приводит к возникновению геморрагического диатеза врожденной природы. Заболевание крови или сосудистая патология может стать причиной приобретенного заболевания.
Особенности проблемы
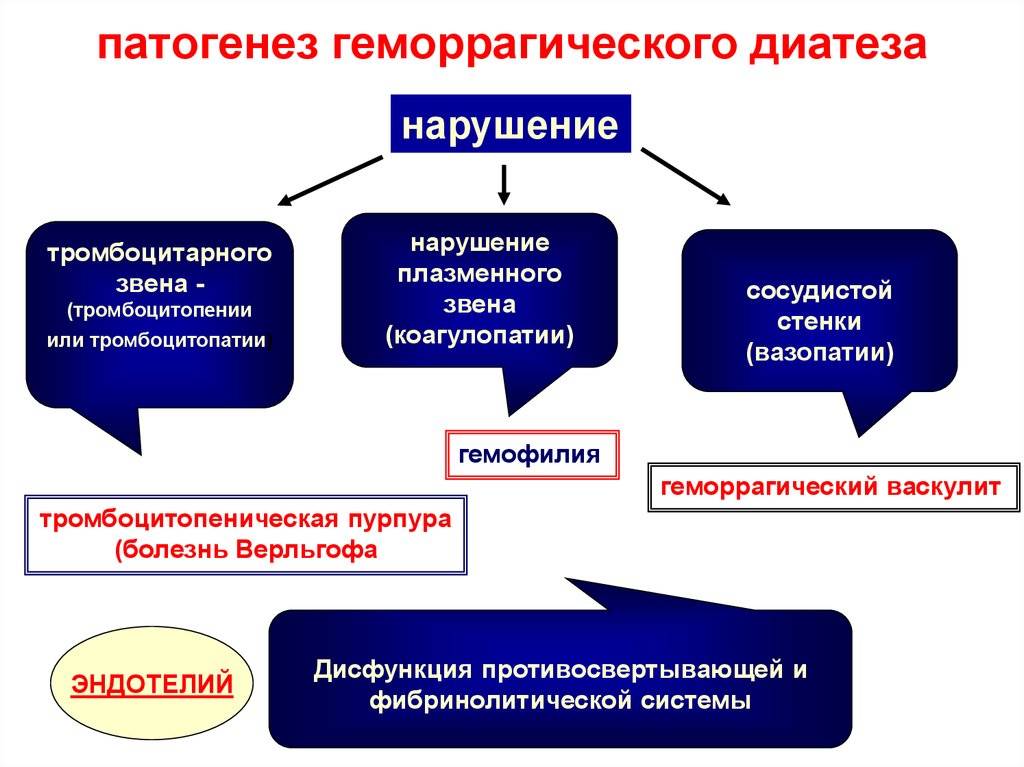
Геморрагические диатезы – следствие нарушения какого-либо звена гемостаза. В медицинской литературе описано около 300 различных форм диатеза, однако, при всем разнообразии этого недуга все они имеют один общий признак: синдром повышенной кровоточивости. Выраженность симптома может быть очень разной – от мелких точечных высыпаний и гематом до массивного внутреннего кровотечения.
По данным статистки около 5 млн. обитателей планеты страдают первичной формой диатеза. Распространенность вторичных форм буквально не поддается исчислению.
Причины возникновения недуга крайне разнообразны, зачастую представляют собой комплекс повреждений разного рода, в совокупности ведущих к нарушению сворачиваемости крови.
Болезнь не имеет возрастных ограничений, одинаково поражает мужчин и женщин.
Полное исцеление в большинстве случаев невозможно, однако вовремя проведенное грамотное лечение помогает значительно снизить выраженность симптомов и устранить угрозу массивного кровотечения.
Геморрагический диатез у взрослых
Основные симптомы внутреннего кровотечения
Проявления геморрагии зависят от вида кровотечения и его локализации. В то время, как внешнее кровотечение обнаружить довольно просто, внутреннее кровотечение довольно часто неощутимо. Выявить его можно по ряду специфических симптомов, таких как:
- общее недомогание;
- головокружение и обморочное состояние;
- неестественная бледность кожи;
- апатия, сонливость;
- тахикардия;
- снижение артериального давления.
Это общие симптомы внутренних кровотечений. Существует и ряд специфических признаков, характерных для отдельных видов геморрагий.
Классификация
Количественные и качественные виды диатезов крайне многочисленны. Классифицируют их по отношению к механизму остановки кровотечения.
В здоровом организме восстановление сосуда после повреждения выглядит так:
- кровь изливается в периваскулярное пространство – в ткани вокруг разрыва, и тем самым сдавливает сосуд;
- поврежденный сосуд спазмируется;
- под действием выделяющихся в кровь веществам тромбоциты склеиваются и, образуя тромб, закупоривают собой разрыв;
- под действием гормонов – норадреналина, серотонина, адреналина, выделяющихся из разрушенных тромбоцитов, сосуд сокращается;
- тромб «усиливается» соединительной тканью;
- стенки сосуда зарубцовываются и сосуд восстанавливает целостность.
Чрезмерная и повторная кровоточивость обусловлены нарушениями на каком-то из этапов восстановления.
По тромбоцитам
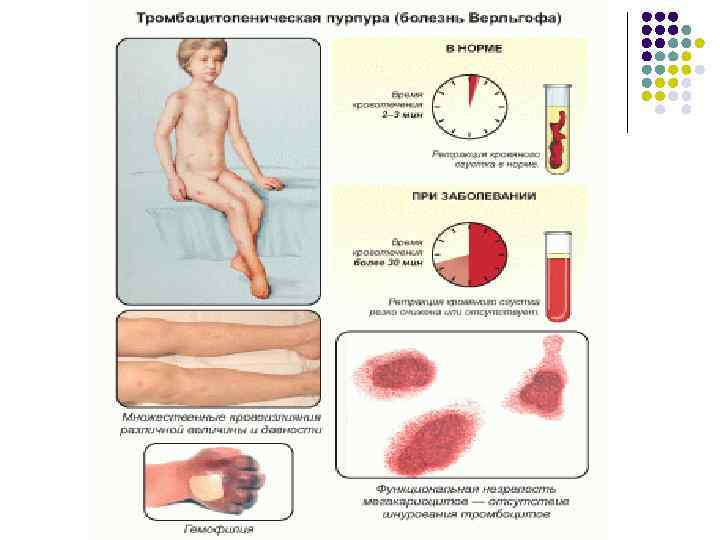
Последние обеспечивают создание механической преграды, останавливающей кровотечение, и являются источником гормонов, необходимых для сокращения сосуда. Различают 2 вида:
- тромбоцитопения – недуги, при которых концентрация тромбоцитов в крови оказывается ниже 150 109/л. Чаще всего это указывает на их повышенное разрушение или недостаточный синтез;
- тромбоцитопатия – количественный уровень тромбоцитов может быть нормальным или чуть сниженным. Но при этом сами кровяные пластинки неполноценны и не выполняют своей функции.
Геморрагические диатезы у детей — тема видео ниже:
По коагулопатиям
Коагуляция – свертывание крови. Это первичная стадия гемостаза, при котором сужается сосуд, поврежденный участок закупоривается тромбоцитами. Первичный гемостаз в здоровом теле занимает 1–3 минуты. По степени нарушения этого фактора выделяют 2 группу геморрагических диатезов.
https://youtube.com/watch?v=2-1q5kLBiUo
Геморрагические коагулопатии обусловлены недостаточностью или аномалиями плазменных факторов свертывания. Типичный представитель этой группы – гемофилия A. Чаще всего такие недуги «связаны» с другими болезнями: заболеваниями кожи, почечной и печеночной недостаточностью.
Различают коагулопатии по генезу дисфункции:
Каковы прогнозы?
Если патология протекает без осложнений, то считается, что прогноз вполне благоприятный. В течение нескольких дней вводят витамин К, что позволяет нормализовать синтез факторов крови и устранить проблему. Однако сам факт кровоизлияния может иметь различные последствия. Если происходит кровоизлияние в головной мозг, то примерно у каждого третьего малыша возможны довольно тяжелые формы поражения центральной нервной системы. Последствия предсказать не может никто, все будет зависеть от того, какие именно участки мозга повреждены. В тяжелых случаях возможен летальный исход. В среднетяжелых – инвалидность.
Примечательно, что после выздоровления нарушений состояния гемостаза обычно не возникает, то есть проблема решается полностью. Рецидивов также обычно не происходит. Даже после повышенной кровоточивости после однократной нормализации синтеза факторов свертывания повторных патологий не возникает.
Клинические рекомендации Минздрава предполагают в качестве профилактики вводить всем детям группы риска «Викасол» в первые часы после рождения. К этой группе относят малышей, родившихся раньше срока (до 38 недели беременности), детей, которые в ходе родов получили любые травмы, а также всем малышам, которые родились ослабленными, находятся на искусственном вскармливании, питаются через зонд, которым вводят по показаниям антибиотики.
Для профилактики первичной геморрагической болезни женщинам во время беременности следует следить за питанием, пить назначенные врачом витамины, не принимать без назначения антикоагулянтов, антибиотиков и противосудорожных средств. При возникновении заболеваний в процессе вынашивания малыша рекомендуется не самолечение, а адекватная терапия. Вовремя нужно посещать женскую консультацию, делать общие анализы крови и мочи, не пропуская ни одного направления, не отказываться от ультразвуковой диагностики.