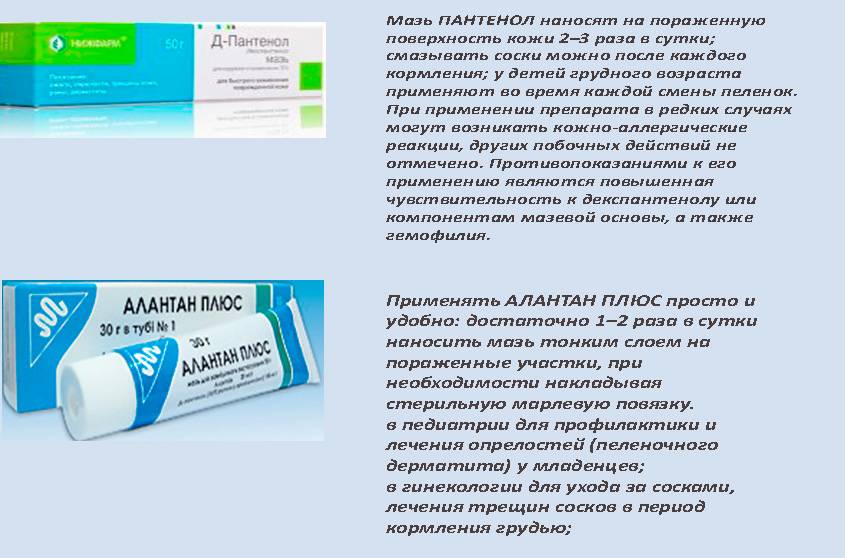
Народная медицина

Медикаментозную терапию кожных заболеваний можно дополнить лечением народными средствами. Буллезные дерматозы и другие кожные высыпания можно лечить фитопрепаратами, оказывающими противовоспалительное, противоаллергическое и репаративное действие. Народные методы используются лишь в качестве дополнения к основной медикаментозной терапии. В состав таких сборов обычно входит спорыш, трехцветная фиалка, овес, можжевельник, череда, репешок. Дерматозоонозы устраняются соком свежей петрушки, крепким отваром мяты, компрессами из тертого сырого картофеля.
Многие кожные патологии, например, паранеопластические дерматозы, вызванные новообразованиями, сопровождаются ослаблением иммунитета. В этих случаях назначаются элеутерококка, аралии, левзеи.
Паразитарные дерматозы лечатся примочками из эфирных масел (лаванда, сандал, розмарин и гвоздика в равных частях). Хорошо помогает горчичное масло, смешанное с чесноком. 0,5 литра горчичного масла смешать со 100 г тертого чеснока, варить около 20 минут. Полученную смесь процедить, использовать в виде компрессов на пораженное место.
Профилактика болезни
Дерматит склонен к рецидивированию, поэтому риск повторного образования мокнущих высыпаний на коже есть всегда. Чтобы снизить вероятность болезни, необходимо ограничить контакты с аллергенами, следить за функционированием пищеварительного тракта. Помимо этого, следует:
- соблюдать правила гигиены;
- своевременно лечить болезни ЖКТ;
- избегать стрессовых ситуаций;
- принимать витаминные добавки;
- рационально питаться;
- отказаться от пагубных привычек.
Своевременное обращение к врачу и лечение дерматоза препятствует его переходу в хроническую фазу. Поэтому при возникновении первых симптомов болезни следует записаться на прием к дерматологу. Если она уже перешла в хроническую форму, больному придется соблюдать предписания врача, профилактические меры. Игнорирование рекомендаций чревато обострением дерматита и повторным формированием мокнущей пузырьковой сыпи, трещин, гнойников.
Меры по предотвращению мокнущего дерматита у детей направлены на выполнение комплекса правил:
- соблюдение личной гигиены ребенка ежедневно;
- контроль питания мамы и ребенка, если он уже не на грудном вскармливании;
- недопущение контакта с раздражителем при уже имеющейся аллергии;
- лечение заболеваний ЖКТ, печени и поджелудочной железы;
- своевременное обращение к врачу.
Выполнение этих несложных рекомендаций поможет избежать детям и их родителям такого неприятного заболевания, как мокнущий дерматит. Даже если болезнь находится в начальной стадии, нужно стараться выполнять профилактические меры. Это позволит избежать осложнений, и ребенок будет мучиться от зуда гораздо меньше.
Как и все заболевания, мокнущий дерматит легче предупредить чем вылечить. В первую очередь, профилактика болезни заключается в нормализации рациона питания. Нужно исключить жареное, жирное, острое, консервы и копчености. Необходимо ограничить количество сладкого и соленого.
Полностью нужно отказаться от спиртных напитков и курения. Курс витаминотерапии обязательная процедура в процессе предупреждения заболеваний кожи. Вам нужно больше времени проводить на свежем воздухе, снизить физические нагрузки, а также избегать стрессовых ситуаций.
Любое заболевание проще предупредить, нежели лечить, мокнущий лишай не исключение, что бы избежать развитие болезни следует:
- Придерживаться правил правильного питания – для предотвращения болезней желудка и кишечника;
- Лечить острые и хронические заболевания — зачастую они основная причина сниженного иммунитета;
- Поддерживать иммунитет, особенно после перенесенных болезней, в осенне-весенний период, после длительного приема сильных лекарственных препаратов;
- Людям склонным к аллергии, исключать аллергены;
- Избегать стрессов, поддерживать психологическое здоровье, при необходимости обращаться к специалисту.
Если дерматит все же проявился то для скорого выздоровления и профилактики повторного проявления болезни следует:
- Придерживаться рекомендаций лечащего врача, не прерывать и не прекращать лечение без консультации врача;
- Соблюдение правил гигиены, должная обработка пораженных участков кожи;
- Избегать источники провоцирующие возникновение аллергии.
Исключать патогенные факторы.
При появлении симптомов указывающих на проявление мокнущего дерматита, следует незамедлительно обратиться к врачу, это позволит начать лечение вовремя, что благоприятно скажется на длительности терапии и снизит риск развития негативных последствий и рецидивов.
Симптомы мокнущего дерматита
У ребенка и взрослого болезнь будет иметь несколько различающиеся симптомы, поэтому их рассматривают отдельно.
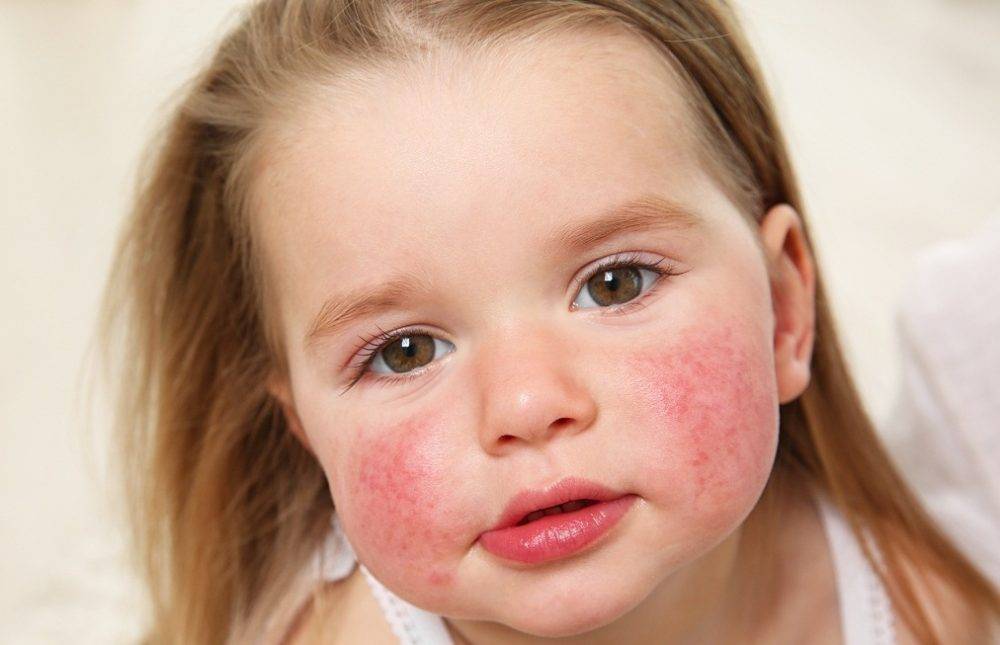
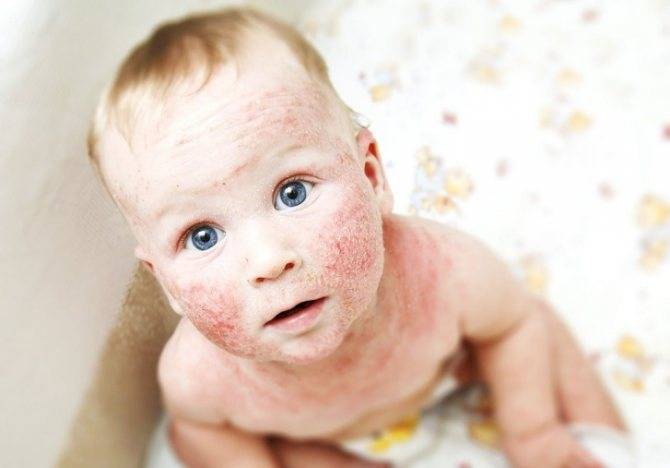
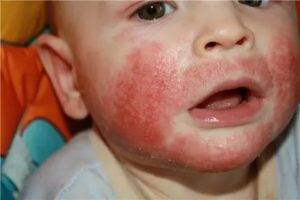
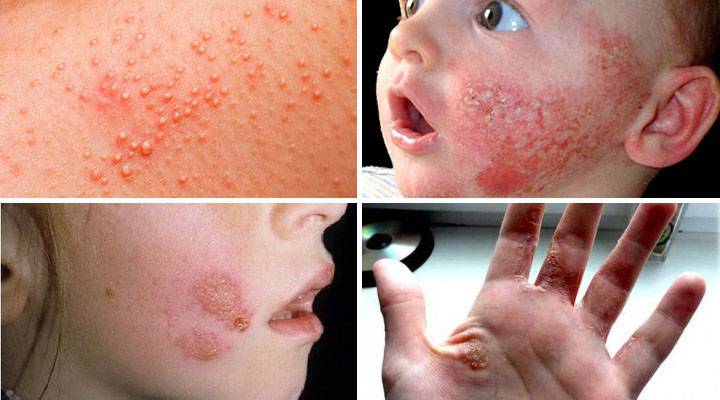
Мокнущий дерматит у грудничков и детей до 3 лет проявляется образованием покраснений, на месте которых вскоре возникают мокнущие язвы, и из них выделяется прозрачная жидкость. Затем эти зоны покрываются корочками. Локализуются воспаленные участки на щеках и за ушами, на локтях и коленях. Очень редко поражение кожи затрагивает туловище.
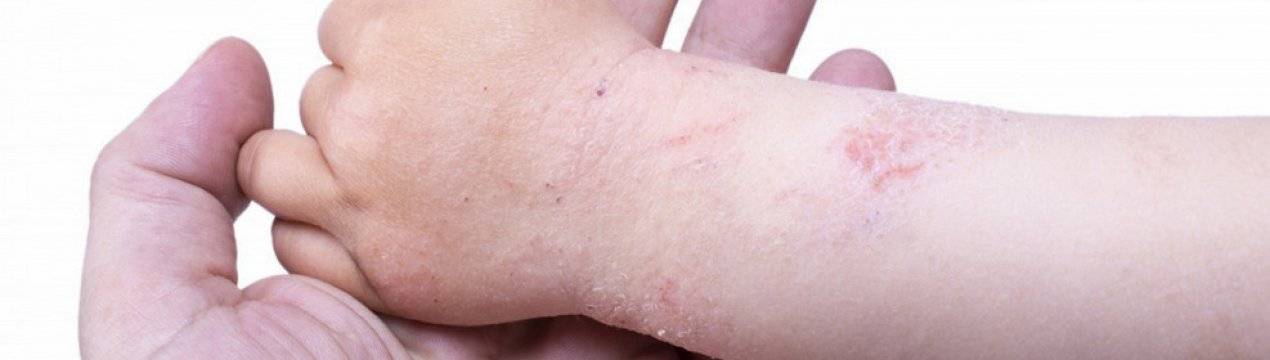
У детей 3-12 лет болезнь характеризуется появлением отека и покраснения в области шеи, тыльной стороны кистей, на локтях и под коленями. На месте покраснений вскоре появляются отдельные более красные участки, пузыри, которые, вскрываясь, образуют блестящие розоватые «островки» — эрозии. Потом области воспаления трескаются и становятся болезненными, из трещин выделяется прозрачная жидкость.
Пораженные участки сильно зудят. Ребенок расчесывает их, в результате заносит сюда инфекцию, и вместо сукровицы из трещин начинает выделяться гной. О заживлении воспаления говорит появление корочек и уменьшение красноты. Там, где были очаги мокнущего дерматита, остаются более темные, чем окружающая кожа, пятна.
У подростков 12-18 лет проявления мокнущего воспаления кожи ненамного отличаются от описанного ранее. Отличие в том, что пораженные участки могут спонтанно исчезнуть, или так же внезапно разрастись.
Мокнущий дерматит имеет характерные симптомы, благодаря которым легко диагностируется:
- Возникновение сыпи (папулы/везикулы/язвы), с мутноватым содержимым;
- Вскрытие папул или везикул, вследствие чего образуются мокнущие участки кожи;
- Покрытие корочками, образование трещин.
Помимо основных симптомов, клиническая картина может варьироваться в зависимости от возраста пациента:
- Груднички и дети ясельной группы (до 3х лет) – сыпь возникает в основном на сгибах конечностей (руки/ноги), голова (предпочтительно на лице), в редких случаях сыпь возникает на корпусе. Возникают язвы с мутноватым содержимым, которые вскрываясь, образуют болезненные трещины, а с течением болезни (мокнущие участки подсыхают) образуются корочки.
- Дети старше трех и до подросткового возраста – в отличие от малышей сыпь мигрирует в область шеи, может возникать на ладонях, и также на сгибах. Помимо папул, на коже отмечается гиперемия и отечность тканей подверженных высыпаниям, дерма в этих местах может быть несколько уплотненной.
- Подростки (до 18 летия) – клиническая картина такая же как и у пациентов младшего возраста, но отличается склонностью к увеличению кожных поражений и их сливанию между собой.
- Люди старше – сыпь может образовываться практически на любых участках тела, предпочтительно в естественных складках кожи. Общие симптомы те же, но у взрослых отличительный признак образование эрозированных участков тела.
В разном возрасте мокнущий дерматит проявляет себя по-разному:
- У детей, в возрасте до двух лет, на коже образовываются корочки, в области лица и сгибах колен и рук.
- Если ребенок старше 12 лет, то у него возникает сыпь, практически по всему телу. При этом все пораженные участки имеют красный цвет, кожа отекает, образуются трещины.
- Взрослые люди наблюдают те же самые симптомы, что и в детском возрасте. Но при этом их кожа сильно утолщается.
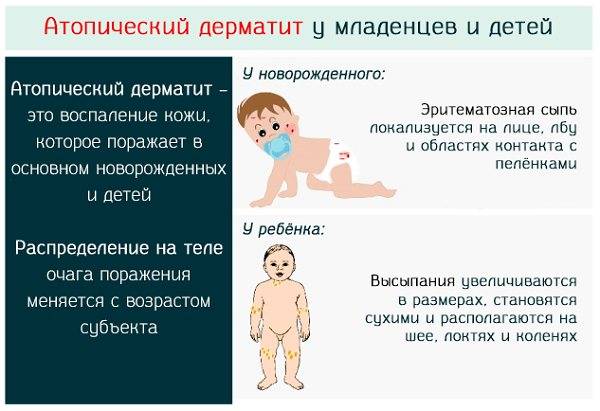
В большинстве случаев, примерно в 60-70%, признаки атопического дерматита у детей со временем исчезают, но в остальных болезнь сохраняется у ребенка и сопровождает его на протяжении всей его жизни, периодически возобновляясь. Тяжесть протекания патологии напрямую зависит от периода ее возникновения, поэтому при раннем дебюте дерматит протекает особенно тяжело.
Проходит ли атопический дерматит у детей с возрастом
Врачи утверждают, что если параллельно с атопическим дерматитом у детей будет развиваться другое заболевание аллергического характера, например, бронхиальная астма или поллиноз, то симптомы будут проявляться практически постоянно, что значительно ухудшит качество жизни больного.
Лечение мокнутия кожи

Терапия мокнущего дерматита подбирается в индивидуальном порядке и зависит от возраста пациента, а также от причин развития таких изменений на коже. Лечение обычно включает в себя:
- Соблюдение ряда общих рекомендаций.
- Применение медикаментов (чаще всего местных).
- Использование средств альтернативной медицины (после согласования с лечащим врачом).
Своевременная диагностика и лечение дерматита у детей помогает избежать серьезных проблем с кожей в более взрослом возрасте. В частности, соблюдение рекомендаций врача помогает достичь стойкой ремиссии атопического дерматита.
Стоит учитывать, что само по себе мокнутие на коже — это только внешний симптом. Для успешного избавления от него нужно выявить и скорректировать внутренние нарушения в работе организма.
Общие рекомендации
Для успешного лечения мокнущего дерматита пациентам нужно обязательно придерживаться нескольких несложных рекомендаций:
Чем мазать из лекарств?
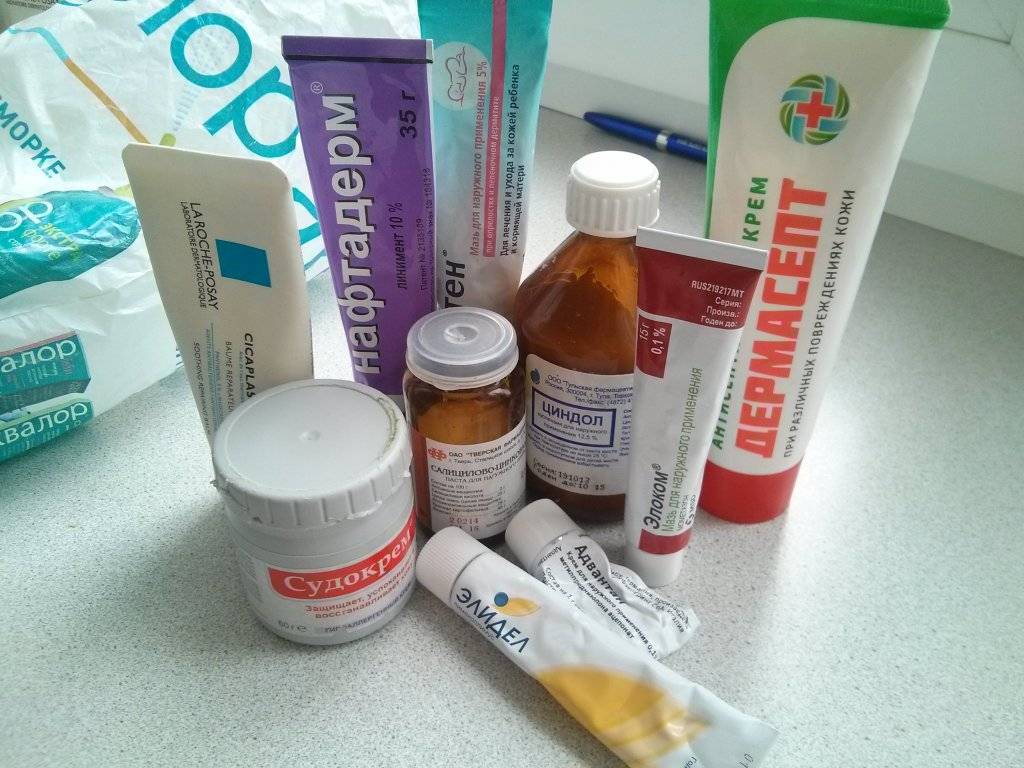
Для лечения мокнущего дерматита могут использоваться самые разные местные медикаменты:
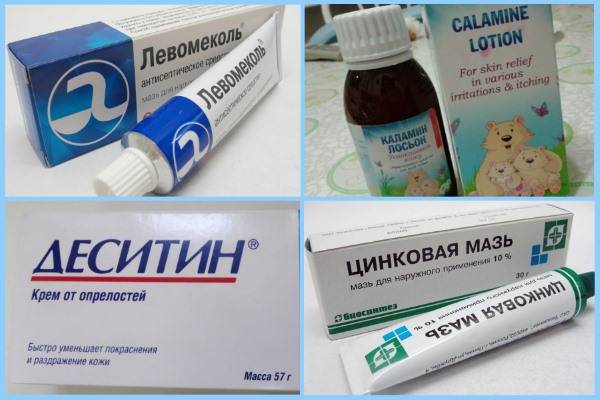
- Мази на цинковой основе. Такие средства дают замечательный подсушивающий и противовоспалительный эффект. При этом в продаже можно легко найти лекарства, как для детей раннего возраста, так и для взрослых. Препаратами выбора чаще всего становятся Циндол, Цинковая мазь, а также Деситин.
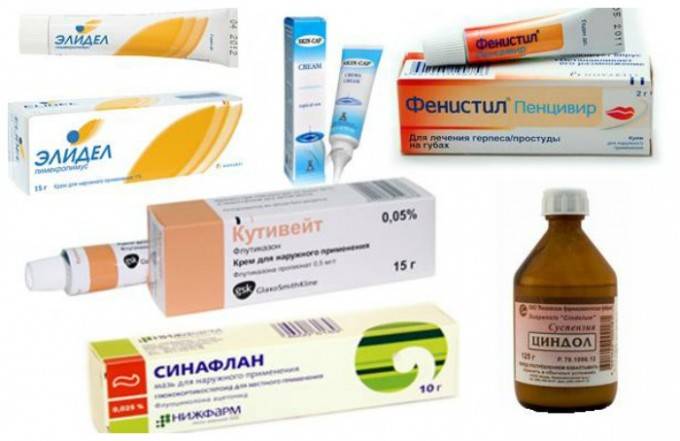
- Противовоспалительные мази. Такие лекарства неплохо справляются с зудом, а также помогают подавить воспалительный процесс в коже. Они подходят для длительного применения и не вызывают серьезных побочных эффектов (как правило). К таким мазям относятся средства с ингибиторами кальциневрина, к примеру, Элидел и Протопик.
- Подсушивающие растворы. Такие средства используются не для смазывания, а для приготовления компрессов. Из лекарств врачи могут посоветовать применение раствора марганца или борной кислоты.
Ни в коем случае нельзя мазать участки кожи с мокнущим дерматитом разными спиртовыми антисептиками, к примеру, зеленкой или йодом. Подобное лечение принесет только вред.
Как подсушить народными средствами?

Чтобы нейтрализовать мокнутие при дерматите, могут использоваться разные средства альтернативной медицины. Чаще прочего врачи рекомендуют:
Особенности терапии аллергического дерматоза
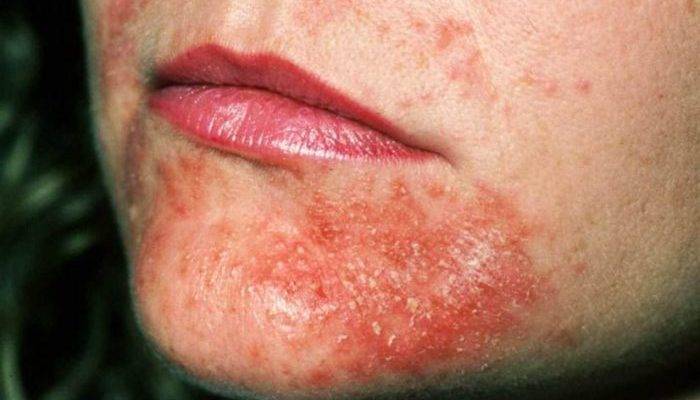
Аллергический дерматит требует правильного подхода к лечению. Пациентам с такой проблемой:
Нужно обязательно исключить дальнейшие контакты с аллергенами.
Важно придерживаться строгой диеты.
Необходимо принимать системные препараты для облегчения состояния кожи. Системная терапия обычно включает использование седативных (противоаллергических) средств, а также седативных медикаментов, сорбентов и пр.. При исключении дальнейших контактов с аллергенами кожные покровы пациента с аллергией достаточно быстро восстанавливаются
При исключении дальнейших контактов с аллергенами кожные покровы пациента с аллергией достаточно быстро восстанавливаются.
Стоит отличать аллергический дерматит от атопического. Атопический дерматит является сложным хроническим недугом, который обычно развивается в детстве, а впоследствии исчезает или проявляется в меньшей степени. Такое заболевание требует особенного подхода к терапии.
Простой контактный дерматит

Простой контактный дерматит — воспалительная реакция кожи, возникающая в ответ на прямое воздействие раздражающих веществ (щелочей, кислот, моющих средств, растворителей, хлорной извести и т. п.). Симптомы заболевания зависят от силы и характера воздействия.
Это может быть покраснение кожи, сухость и трещины, отек, образование пузырей или покрытых струпом изъязвлений. Диагностика простого контактного дерматита и его дифференцировка от других дерматитов основана на выявлении связи возникновения заболевания с воздействием на кожу пораженной области химического вещества.
Лечение заключается в устранении причинного фактора, местном применении глюкокортикоидов, противовоспалительных, заживляющих и антибактериальных средств.
Наряду с простым контактным дерматитом в группу контактных дерматитов входит аллергический контактный дерматит. Однако в дерматологической практике он встречается реже.
Простой контактный дерматит представляет собой реакцию на непосредственное воздействие раздражителя и возникает при первом же контакте с ним.
Аллергический вариант контактного дерматита обусловлен аллергической реакцией замедленного типа и развивается при неоднократном воздействии аллергена.
Простой контактный дерматит
Клиническая дерматология выделяет острые и хронические формы простого контактного дерматита. В зависимости от характера вещества, воздействующего на кожу, и индивидуальных особенностей проницаемости эпидермиса может развиться один из трех вариантов острого контактного дерматита: эритематозный, буллезный или некротический.
Эритематозный дерматит проявляется покраснением и отеком контактировавшего с раздражителем участка кожи. Болезненность и зуд выражены слабо. Возможна сухость кожи и появление на ней трещин.
Буллезный вариант простого контактного дерматита представлен пузырями различного размера, наполненными прозрачной жидкостью. Пузыри появляются на гиперемированном фоне и лопаются с образованием эрозий.
Характерна болезненность, чувство жара или жжения.
Хроническая форма простого контактного дерматита развивается при многократном воздействии слабого раздражителя. Наиболее часто поражается кожа рук. Заболевание, как правило, связано с использованием средств бытовой химии или профессиональной деятельностью.
Хронический дерматит характеризуется усилением рисунка кожи, застойной гиперемией, инфильтрацией, сухостью кожи и гиперкератозом. В некоторых случаях наблюдаются атрофические процессы в коже. Субъективные ощущения слабо выражены и мало беспокоят больного.
Диагноз простого контактного дерматита устанавливается дерматологом по характерным клиническим проявлениям и четко прослеживающейся связи возникновения симптомов с воздействием на кожу раздражающего вещества.
Появление признаков гнойного воспаления говорит о инфицированности места поражения и является показанием для бакпосева отделяемого с обязательным составлением антибиотикограммы.
Гистологическое исследование образца пораженной кожи выявляет внутри верхних слоев эпидермиса пузыри, содержащие скопления нейтрофилов. При хроническом простом контактном дерматите наблюдается акантоз, гиперкератоз, расширение и удлинение дермальных сосочков.
Основной принцип лечения — это определение и устранение причины появления простого контактного дерматита. Эритематозный дерматит обычно не требует лечения и самостоятельно проходит при устранении причинного фактора.
Для профилактики вторичного инфицирования смазывают область пузырей раствором перманганата калия или анилиновых красителей. В лечении некротического дерматита применяют заживляющие мази.
В тяжелых случаях острого простого контактного дерматита возможно местное применение глюкокортикоидных мазей и системное назначение малых доз кортикостероидов.
Присоединение вторичной инфекции является показанием для проведения антибиотикотерапии.
Капельницы для лечения дерматита
После того, как будет обследован пациент с аллергией доктор всегда назначает терапию. В некоторых случаях в её состав входят капельницы.
Капельницы могут выписать в следующих случаях:
-
Острое состояние, осложнённая аллергическая реакция. К примеру, анафилактический шок, проявляющийся на медикаменты, укусы насекомых, определенные продукты питания или какие-либо пищевые добавки.
- Дерматит, имеющий острую форму. Иначе его принято называть синдром Лейелла. Вся кожа покрывается крупными волдырями с жидкостью, которые со временем лопаются. На их месте остаются мокнущие, долго непроходящие пораженные участки. Чаще всего такая реакция наблюдается на частый приём медикаментов.
- Трудности с дыханием (появление спазм, регулярно сопровождающие пациента, одышки, различные астматические симптомы).
- Отёк Квинке. Именно из-за него затрудняется дыхание. Даже самые простые продукты способны вызвать эту реакцию. Это может быть и молоко, и фрукты, и даже орехи.
- Синдром Стивенса-Джонса – вариант аллергического дерматита, способный развиваться из-за интоксикации организма. Возникает проблема как ответ на терапию лекарственными препаратами. Провоцирующим фактор – инфекция или же сильное переохлаждение.
Медикаментозное лечение
Если комплексные методы терапии не принесли желаемого результата, врачом назначается применение лекарств перорально.
К таким препаратам относятся медикаменты следующих групп:
- антигистаминные;
- пробиотики;
- седативные;
- глюкокортикостероиды;
- системные энзимы;
- иммуномодуляторы.
В первую очередь назначают антигистаминные препараты, которые снимут кожный зуд («Кларитин», «Лоратадин»).
Детям такие проблемы на коже доставляют огромный дискомфорт. Они начинают капризничать и плохо спать. В таких случаях прием легких успокоительных средств (валериана, пустырник) вполне оправдан
Важно точно соблюдать дозировку
Восстановить микрофлору желудка и кишечника после приема медикаментов помогут пробиотики («Декстрин», «Лактулоза»).
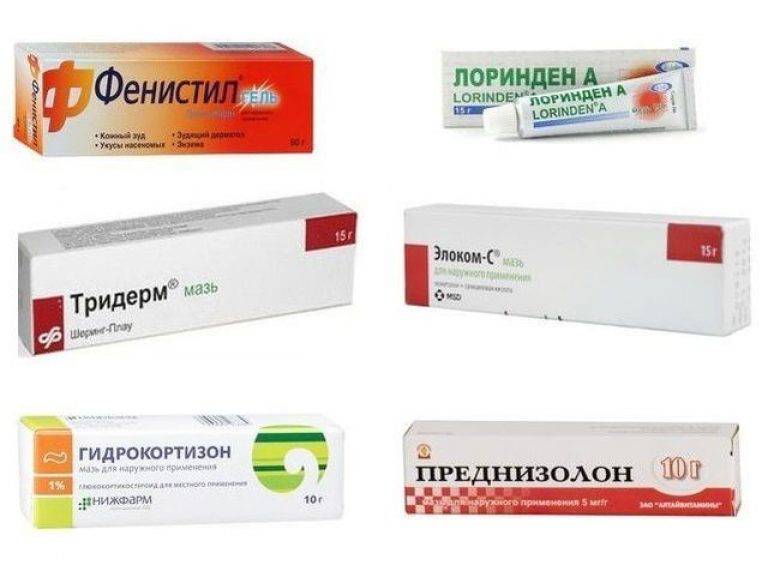
Если степень поражения кожных покровов большая, врач назначит гормональные мази — глюкокортикостероиды. К ним относятся «Гидрокортизон», «Преднизолон».
Иммуномодуляторы поддержат ослабленные силы организма ребенка и помогут бороться с болезнью естественным путем.
В некоторых случаях на месте появления маленьких папул может образоваться большой пузырь. Врачи рекомендуют провести его вскрытие, но делать это необходимо только в больничных условиях, где соблюдены все правила стерильности.

Профилактика мокнущего дерматита
Проще предотвратить недуг чем заниматься лечением, которое занимает долгое время и затратное, чтобы избежать заболевания мокнущим дерматитом следует:
- соблюдать правила личной гигиены;
- рацион питания должен отвечать основам правильного питания;
- носить одежду из натуральных тканей;
- исключать аллергены из рациона питания;
- использовать гипоаллергенную косметику и моющие средства;
- при контакте с бытовой химией и по долгу службы использовать средства защиты;
- лечить острые и хронические заболевания;
- поддерживать уровень иммунитета;
- придерживаться правил здорового образа жизни.
Если заболевание уже есть, для скорого выздоровления необходимо:
соблюдать предписания врача, и не бросать лечение даже если симптомы болезни идут на спад;
уделять особое внимание личной гигиене, чаще менять нательное и постельное белье;
соблюдать диету назначенную врачом;
сдавать анализы для контроля;
производить ежедневную обработку пораженных участков.
При возникновении любых подозрительных симптомов необходимо сразу же обратиться за консультацией к врачу. Игнорирование заболевания чревато переходом в хроническую форму, а это значит постоянное развитие рецидивов.
Чтобы этого не допустить следить за свои здоровьем, вовремя проходите обследования и соблюдайте предписания вашего лечащего врача.
Это достаточно неприятный вид дерматита. У больных он вызывает массу дискомфорта. Главной особенностью является то, что кожа не просто покрывается пятнами как в других видах.
Из ран и трещин постоянно выступают выделения сукровицы. По сути, это самый серьезный тип дерматита, из-за его клинической картины и трудностях ,возникающих при лечении.
Лечение и меры профилактики
Поскольку зона расположения этой проблемы деликатная, то часто встает вопрос о том, как лечить подобное заболевание у взрослых самостоятельно.
- Многие люди стесняются обращаться в поликлинику с такой проблемой, считая её незначительной.
- Некоторые рассчитывают на то, что болезнь уйдёт сама.
Такой подход не самый лучший, поскольку только специалист может поставить правильный диагноз, от которого будет зависеть результат лечения.
Более позднее начало лечения будет сопровождаться длительной терапией, а с учетом того, что в комплекс лечения входит строгая диета, то, чтобы меньше «голодать», лучше быстрее начать лечиться.
- Для детей самым безопасным и надежным способом лечения будет постоянный контакт поврежденной кожи с воздухом, мази и крема, которые должны быть назначены строго врачом.
- В тех случаях, когда возникают мокнущие высыпания на ягодицах, лечение проводят антисептиками и компрессами с использованием талька.
- Основной дискомфорт на коже при дерматических высыпаниях, доставляют постоянный зуд и жжение.
В таких случаях обычно назначаются антигистаминные средства, такие как:
Если такое лечение не помогает, и эти симптомы остаются, возможно назначение гормональных препаратов, таких как:
- Дипросалик.
- Акридерм.
- Синафлан.
В том случае, когда из-за болезни появляется раздражительность, пропадает сон, то врач взрослому человеку для лечения может назначить транквилизаторы или седативные успокаивающие средства:
Когда установлен подобный диагноз, лечение назначается врачом, с учетом индивидуальности пациента, в зависимости от причин возникновения болезни.
Методы лечения мокнущего дерматита
Лечить мокнущий дерматит можно почти теми же самыми средствами, что и другой вид дерматита.
К основным методам лечения относят:
- поднятие иммунитета;
- соблюдать строгую лечебную диету;
- прием лекарственных препаратов;
- стараться избегать все стрессовые ситуации;
- применение мазей, лосьонов;
Если говорить о стрессовых ситуациях, то специалисты давно выяснили тот факт, что постоянные стрессы больного способствуют тому, что развитие мокнущего дерматита проходит быстрей.
Поэтому если есть возможность, пациентам необходимо не только принимать все препараты, назначенные специалистами, но и посетить санаторий для отдыха.
Мазями
Многие пациенты задают один и тот же вопрос, чем мазать мокнущий дерматит.
Если наблюдается экссудация, назначают примочки с раствором марганцовки или борной кислоты.
А затем используют различные пасты — фукорцин, левомицитин.
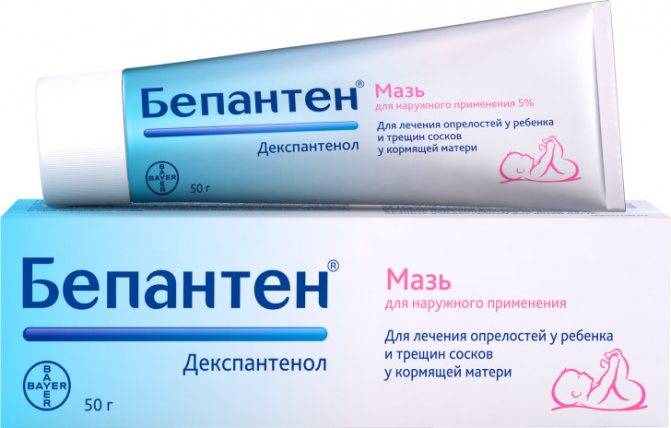
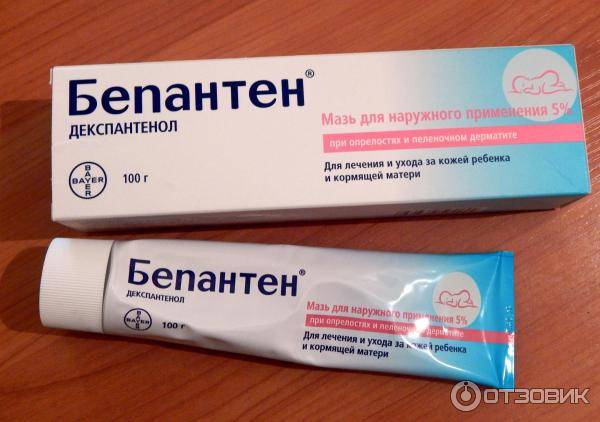
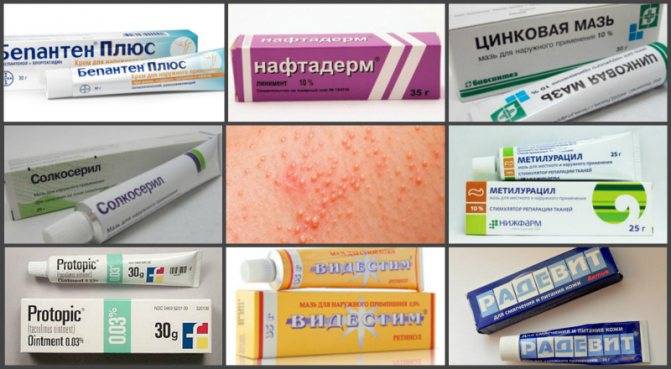
Для того чтобы раны зажили как можно быстрее, применяют мази, лосьоны, гели. Например, хорошо заживляют раны: солкосерил, бепантен.
Те участки, где кожа стала грубой, смазывают нафталиновой мазью и другими средствами, обладающие рассасывающим эффектом.
В последние годы стали активно использовать топические глюкокортикоиды. Выпускают их в виде мазей, лосьонов, кремов.
Применять их можно даже детям, в первые годы жизни.
Если произошло присоединение вторичной инфекции, назначают препараты, обладающие антибактериальным свойством.
Например:
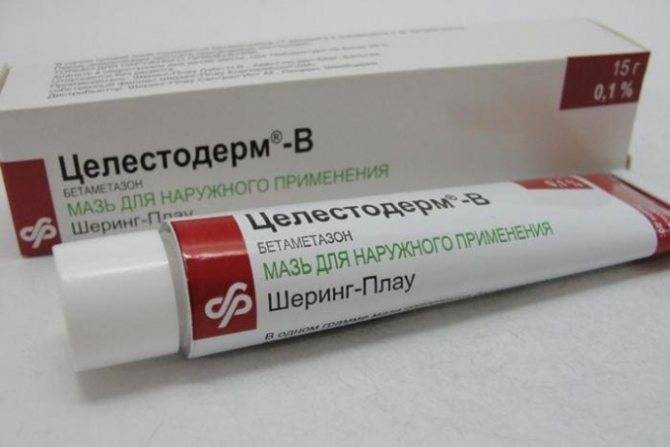
- тридерм;
- целестодерм;
- пимафукорт;
В периоды ремиссии кожу нужно постоянно увлажнять, используя для этого лечебную косметику.
Медикаментами
Для лечения недуга специалисты назначают следующие препараты:
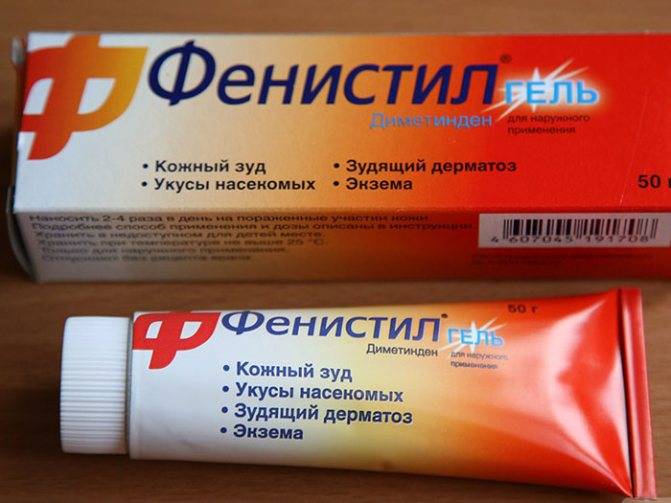
антиаллергенные препараты. При мокнущем дерматите можно купировать все симптомы, принимая такие препараты как — Тавегил, Телфаст, Кларетин
Важно то, что все эти препараты редко вызывают побочные эффекты, а значит, пациент может вести привычный ему образ жизни.
противовоспалительные и антибактериальные препараты. Для того чтобы оказать эти эффекты на пораженные участки, следует принимать гормональные препараты
Врачи практически всегда отдают предпочтение медикаментам местного применения. Главным их веществом является цинк;
Народные средства
Существует несколько способов для лечения данного заболевания народными средствами:
- лечение картофелем. Натрите картофель, для лечения используется как сок, так и кашица. Например, если используют кашу, то она просто прикладывается к пораженным участкам кожи. Держится два часа, а затем убирается. Соком картофеля просто протирают кожу несколько раз в день;
- масло Герани. Применяется оно наружно, обладает прекрасным заживляющим эффектом. Для этого можно брать листики, цветки или веточки. Растение тщательно измельчается, берется две столовые ложки и заливается стаканом растительного масла. В течение пяти дней средство должно настояться в темном помещении. После чего его ставят на солнце и выдерживают один месяц. Только после этого можно процедить и начинать использовать. Проблемные участки смазываются на несколько часов, затем смываются теплой водой;
- барвинка. Берется 1 ст. ложка растения и заливается стаканом воды. Все это варится на медленном огне в течение 10 минут. Отвар добавляется в ванну или делаются примочки из него;
- чай с мелиссой. Многие утверждают, что прием такого чая утром и вечером, снимут симптомы заболевания;
Узнайте, что значит дерматит дюринга. Почему появляется дерматит на голове? Смотрите в статье.
Разновидность дерматита у детей и у взрослых
У детей до двух лет основная причина появления симптомов описываемого заболевания связана с пищевой аллергией. Развиваться она может по разным причинам. Иногда виновата мама, которая не соблюдает принципов питания при кормлении грудью. У искусственников главным фактором-провокатором дерматита становится неправильный выбор молочной смеси. У многих сегодня присутствует врожденная предрасположенность к аллергическим реакциям. Она может быть связана в этом возрасте с непереносимостью лактозы. Спровоцировать появление характерной клинической картины способен и первый прикорм.
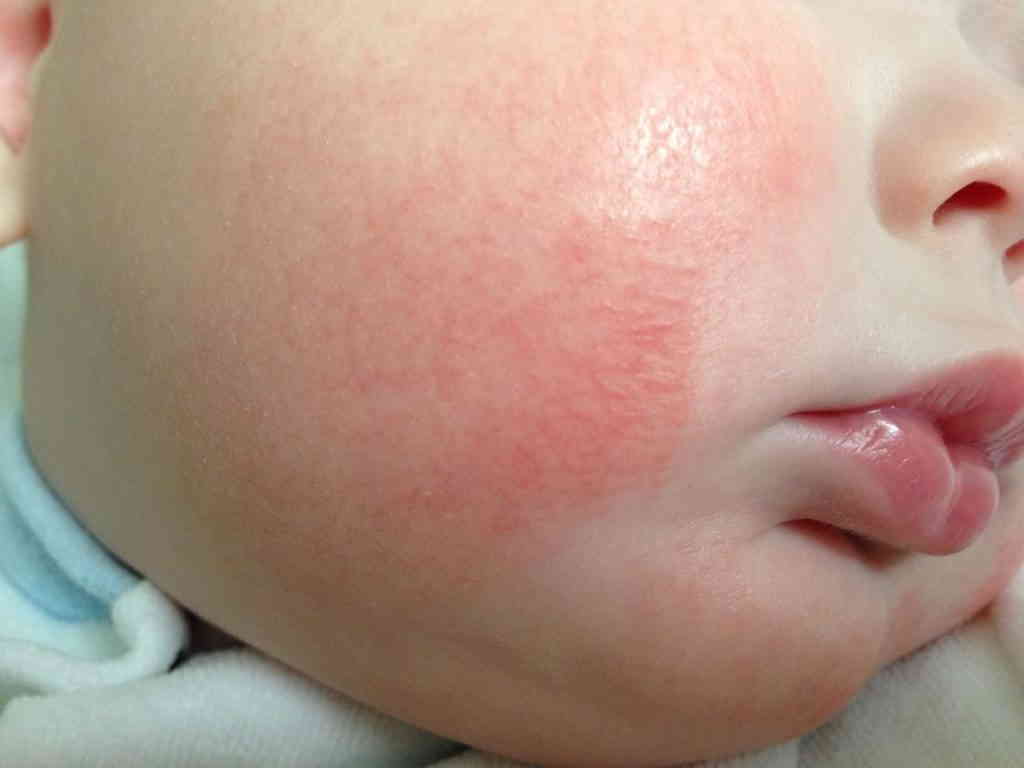
В этом возрасте мокнутие формируется на поверхности лица, на разгибательных поверхностях рук или ног. Очень редко очаги расползаются по телу. При отсутствии лечения воспаленная кожа трескается, формируются постоянно сочащиеся язвы, которые по мере подсыхания затягиваются корочкой.
Начиная с трех и до двенадцати лет, очаги поражения появляются, в основном, на шее, на локтевой и в подколенной области, на тыльной стороне кистей. Кожа предварительно краснеет и отекает, потом на ней появляются папулы, развитие которых заканчивается образованием мокнущих эрозий. Кожа утолщается и трескается. Элементы сыпи держатся долго, после на пораженном участке остаются пятна пигментации.
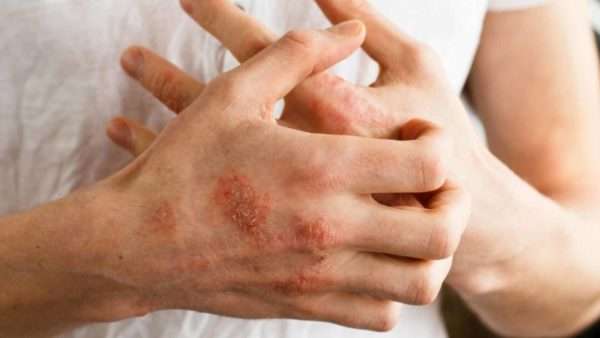
Начиная с подросткового возраста и до завершения пубертатного периода, подобная симптоматика появляется внезапно, и также внезапно исчезает даже без предпринятого лечения. При обострении очаги поражения формируются в местах естественных складок, и уже оттуда расползаются по всему телу. После восемнадцати лет дерматит развивается по тому же сценарию, что и у детей до двух лет.
У взрослого пациента заболевание проявляет себя в виде эритемы, покрытой везикулярной сыпью. При вскрытии ее элементов образуются эрозии мокнущего характера.
Как отличить от пищевой аллергии
Проявления контактных дерматитов и пищевой аллергии имеют свои сходства и отличия.
Характеристика патологий представлена в таблице:
| Параметр | Простой контактный дерматит | Аллергический контактный дерматит | Пищевая аллергия |
|---|---|---|---|
| Причины возникновения | Контакт с различными факторами внешней среды, которые могут не обладать аллергизирующими свойствами | Взаимодействие с аллергенами, то есть веществами и факторами, вызывающими сенсибилизацию организма | Попадание в желудочно-кишечный тракт белковых соединений, которые воспринимаются как инородные, что вызывает иммунный ответ |
| Выраженность реакции | Зависит от количества и агрессивности раздражителя и длительности его воздействия | Связана со степенью выраженности ответной реакции иммунной системы | Зависит от агрессивности антигена и чувствительности организма |
| Когда возникает | Сразу или вскоре после контакта с раздражителем | В первые три месяца после взаимодействия, не раньше 1–2 недель | В первые часы после употребления аллергенных продуктов |
| Локализация | Четко отграничена зоной соприкосновения с раздражающим агентом | Не имеет четких границ, вначале появляясь в месте контакта с аллергеном, затем распространяясь на отдаленные участки | Разнообразная, у малышей часто наблюдается на локтях, коленках, в паху, на животике или щечках |
| Кожная симптоматика при неосложненном легком течении | Диффузная, чаще однотипная сыпь на сплошном участке покрасневшей, отечной, мокнущей коже | Очаговое поражение с полиморфными элементами сыпи, отек, мокнутие | Высыпания появляются на красном фоне, чаще разнообразные волдыри затем преобразуются в корочки |
| Частые жалобы | Боль, жжение | Зуд | Кожный зуд |
| Течение | Острое, подострое | Острое, подострое, с рецидивами | Острое, рецидивы |
| Исход | Бесследно проходит, если убрать раздражитель | Исчезает при нейтрализации аллергена и возникает снова при контакте с ним, возможна трансформация в экзему | Возможны системные реакции — выраженный отек и анафилактический шок, если исключить контакт с аллергеном, то исход благоприятный |
| Поражение внутренних органов | Не бывает | Может наблюдаться патология внутренних органов и структур нервной системы | Наблюдается всегда в первую очередь поражение органов ЖКТ |
| Лечение | Убрать раздражитель, локально — противовоспалительные препараты | Устранить аллерген, гипосенсибилизирующая терапия, местное симптоматическое лечение | Выведение аллергена из организма, антигистаминные препараты и симптоматические средства |
Любое раздражение на коже будет отличаться по этиологии, патогенезу и клиническому подходу в лечении. Если родители обнаружили у ребенка высыпания на ладошке или покраснение на локтевом сгибе, лучше обратиться к доктору.
Причины появления
Мокнущий дерматит (лечение у взрослых осуществляется комплексными методами после консультации с врачом дерматологом) не является опасным для здоровья человека, если своевременно обратиться в больницу и пройти правильно подобранную терапию. Патология характеризуется кожными высыпаниями, из которых выделяется сукровица, в запущенных случаях – гной.
Провоцирующими являются следующие причины:
- заболевания и нарушения органов пищеварительной системы;
- сбой в функционировании почек и печени;
- аллергическая реакция пищевого происхождения;
- снижение защитных сил человеческого организма;
- повышенная предрасположенность к аллергическим реакциям, различным видам дерматита;
- депрессивные состояния, частые стрессы и постоянное перенапряжение;
- аллергическая реакция на внешние раздражители, определенные лекарственные препараты.
Спровоцировать мокнущий дерматит у взрослых также может инфекционное заболевание. То же самое касается токсических и химических веществ, которые проникая вглубь кожного покрова, отравляют организм человека.
Среди провоцирующих факторов, которые запускают механизм воспалительного процесса, выделяют следующие особенности:
- нарушение функционирования центральной и периферической системы;
- вегето-сосудистая дистония;
- контакт с животными;
- смена места жительства, климата;
- экзотические продукты в рационе.
Глистная инвазия, сахарный диабет и цветочная пыльца также способствуют развитию мокнущего дерматита. Определить основную причину поможет врач дерматолог. Специалист назначает диагностические тесты
Принимая во внимание полученные данные, подбирает пациенту максимально эффективное лечение