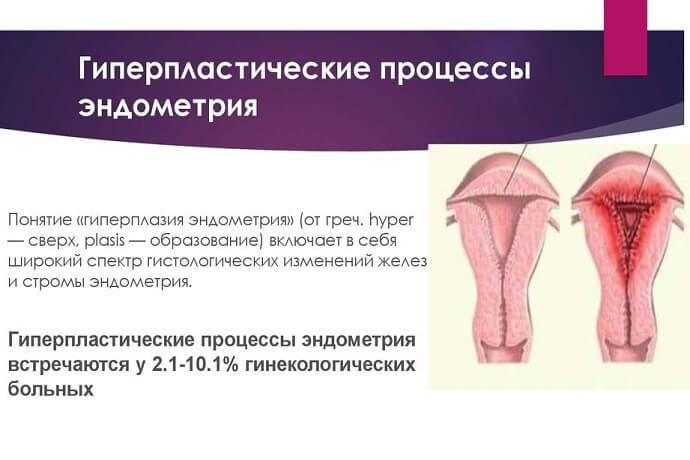
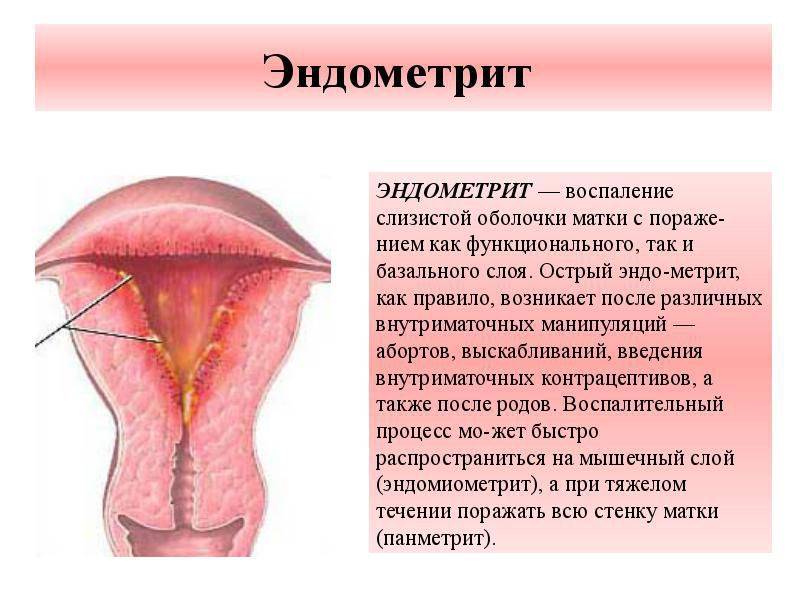
6 Диагностика
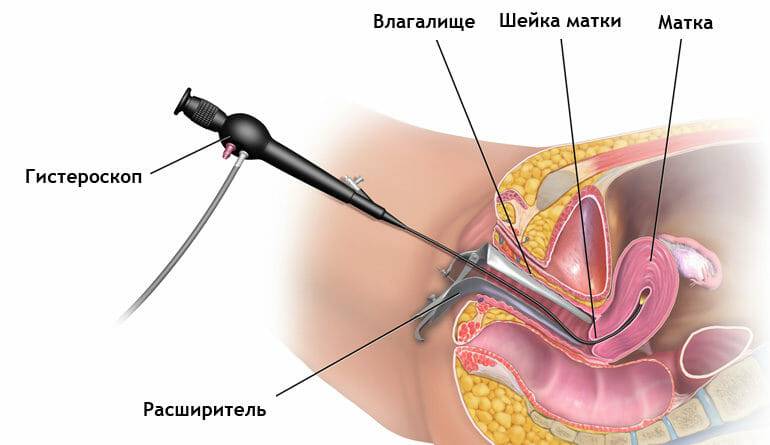
Основное диагностическое значение имеет ультразвуковое исследование, которое является скрининговым методом и позволяет получить достоверный результат — до 97%. С целью дообследования и выявления степени и дифференцировки измененных тканей используют визуализированный метод исследования, гистероскопию, в процессе которой допускается взять образец мягких тканей, биопсию.
Самым высокоточным методом является гистологическое исследование. Микроскопический изучают взятые образцы тканей, в результате чего определяют тип заболевания и его компоненты. В процессе выявляют атипию, большое количество желез, нехарактерную локализацию и их сближение, деструктивные изменения и многое другое.
Гистероскопия матки
Общеклинические исследования обычно неинформативны, за исключением анализа крови, в котором выявляется снижение белковых фракций за счет уменьшения концентрации гемоглобина. Это происходит при частых и длительных кровотечениях.
Метод диагностики
Перед тем как назначить схему лечения, врач должен осмотреть пациентку и выслушать все жалобы. Гиперпластические процессы в эндометрии необходимо тщательно исследовать и предотвращать переход новообразования в злокачественную опухоль. Многие заболевания полости матки сопровождаются одинаковыми симптомами, поэтому поставить правильный диагноз можно только после комплексной диагностики.
Обследование включает в себя:
- осмотр на гинекологическом кресле;
- визуальное исследование влагалища;
- ультразвуковое обследование полости матки и придатков;
- трансвагинальное УЗИ-сканирование;
- проведение гистероскопии (врач зрительно осмотрит стенки матки оптическим прибором, который вводится внутрь через цервикальный канал);
- сдачу лабораторных анализов.
Гинекологам важно определить эхопризнаки гиперпластических процессов эндометрия, чтобы точно обозначить пораженный участок слизистой. Полученные результаты будут использоваться при проведении выскабливания, во время которого гинеколог обязательно берет материал для цитологического исследования
Оно поможет определить характер новообразования и наличие злокачественных клеток.
В качестве дополнительных методов обследования пациентам может назначаться проведение гидросонографии или гистероскопии.
Диагностируют ГПЭ в гинекологии достаточно часто. Это одна из наиболее распространенных патологий.
До выбора методики лечения гинеколог выслушивает имеющиеся жалобы и проводит осмотр. Заболевания женской половой системы часто имеют схожую симптоматику, поэтому для постановки диагноза назначается медицинское обследование.
Прогноз
Чтобы говорить о возможном прогнозе при гиперпластическом процессе эндометрия, нужно учитывать форму и стадию недуга. В зависимости от этих факторов можно говорить о благоприятности прогноза.
Если форма недуга была диагностирована своевременно и поддается лечению, вероятность рецидива и озлокачествления маловероятна.
У пациенток, получивших положительный прогноз, есть шансы на полное восстановление репродуктивной, половой и менструальной функций.
Получить благоприятный прогноз можно при простой, железистой, железисто-кистозной и кистозной форме. Также аналогичный прогноз получают пациентки, у которых образовались полипы.

В случаях, когда недуг рецидивирует, говорить о положительном исходе нельзя, ведь производится вмешательство хирурга, в ходе него удаляется матка и происходит сбой некоторых функций, восстановить которые невозможно.
Если гиперпластический процесс диагностируется после наступления климакса, прогноз будет неблагоприятным. Это связано с тем, что в более зрелом возрасте гиперплазия часто озлокачествляется, что считается предраковой формой.
Когда заболевание не поддается консервативным методам терапии, пациентке назначают оперативное вмешательство. Для этого могут использовать выскабливание либо удаление матки.
При этом прогноз будет неблагоприятным не только для здоровья женщины, но и для функциональности половой системы, восстановить работоспособность которой будет невозможно.
Также, говоря о прогнозе, нельзя не учесть и сопутствующие заболевания. Если вместе с гиперпластическими процессами у пациентки диагностирована гипертоническая болезнь, прогноз ухудшается, ведь при этом увеличивается вероятность рецидива.
Такая же ситуация и при сопутствующих заболеваниях эндокринной системы.

Диагностика
При обнаружении симптомов нужно обратиться к врачу. При подозрении на гиперплазию при менопаузе назначают проведение:
- УЗИ;
- забора мазка для выявления атипичных клеток и урогенитальных инфекций;
- бактериоскопии;
- гистологии материала, полученного при гистероскопии;
- общего анализа мочи и крови;
- выскабливания;
- кюретажа;
- аспирационной биопсии;
- трансвагинальной эхографии;
- магнитно-резонансной томографии.
Единственным верным способом диагностики ГПЭ признано выскабливание слизистой с последующим изучением тканей под микроскопом.
Чтобы определить степень озлокачествления при атипичной гиперплазии при менопаузе проводят ГИХ (гисто-иммунохимический анализ).
Так как гиперплазия часто сигнализирует о патологии яичников, для обнаружения назначается проведение УЗИ в комплексе с эндоскопической биопсией.
Постменопаузальный период
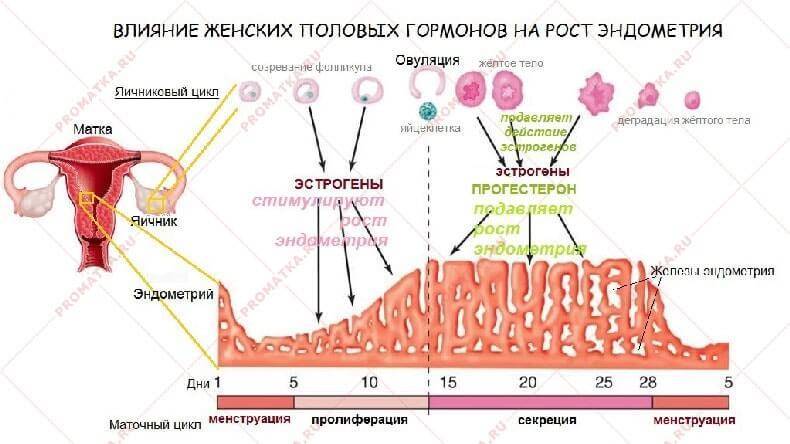
Со временем, с уменьшением секреции эстрогенов яичниками, менструация становится недостаточной и, несмотря на использование гестагенов, исчезает в результате недостаточного роста эндометрия. Это обычно связано со снижением концентрации эстрадиола (E2), которая в этот момент уже не превышает 40-50 пг/мл.
Затем появляются распространенные симптомы. После менструальных расстройств и кровотечений они являются второй причиной, по которой женщины обращаются в менопаузе к гинекологу. Степень выраженности этих симптомов определяется по шкале Куппермана.
Чаще всего симптомы постменопаузы очень неприятны для женщин. Помимо потливости, сердцебиения, нарушений сна, пациенток беспокоят подавленное настроение, гиперактивность, нарушения памяти и концентрации. Эти симптомы нарушают нормальную жизнь, особенно у активных женщин.

Нарушение сна

Подавленное настроение
Подобные симптомы могут время от времени возникать даже вне менопаузы, особенно у тучных женщин с повышенным периферическим превращением андрогенов в Е, что может ошибочно указывать на невротические симптомы. Использование эстрогенов позволяет дифференцировать эти два состояния, хотя они могут происходить одновременно.
Повышенная концентрация ФСГ выше 30 ед. и низкая концентрация Е2 (40-50 пг/мл) в сыворотке говорит о климактерическом синдроме.
С течением времени при стойком гипоэстрогенизме появляются метаболические нарушения, за которыми следуют анатомические атрофические и дегенеративные изменения в различных органах. Чем выше зависимость от гормонов, тем они ярче проявляются.
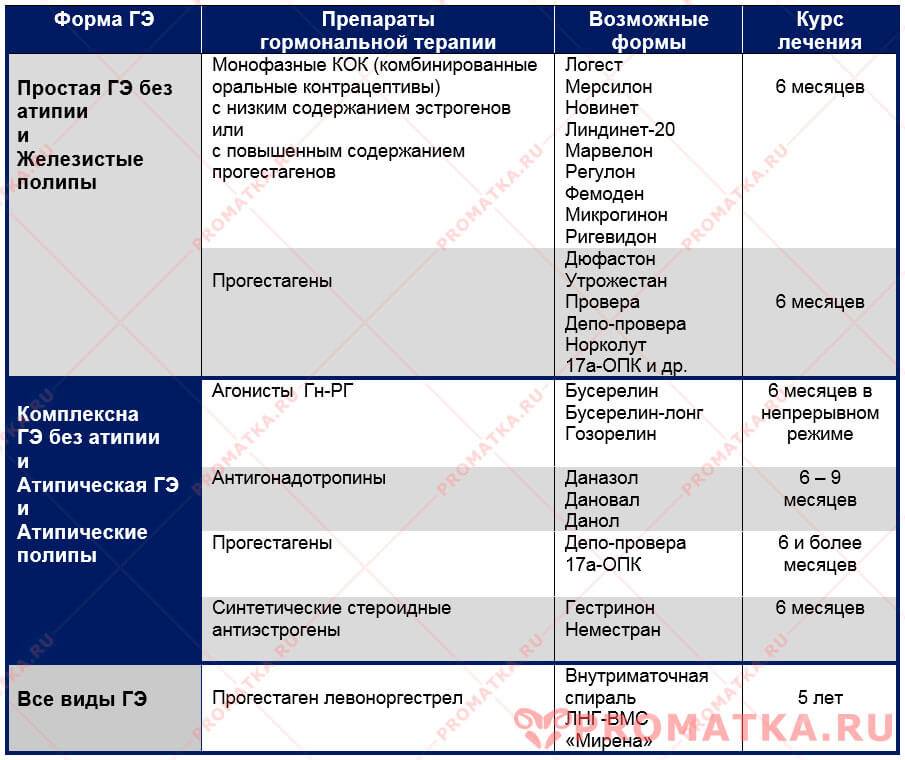
Диагностика железистой гиперплазии эндометрия
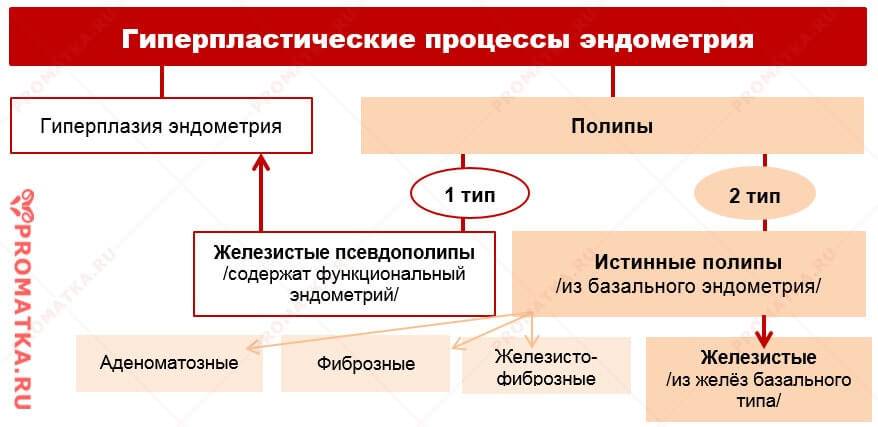
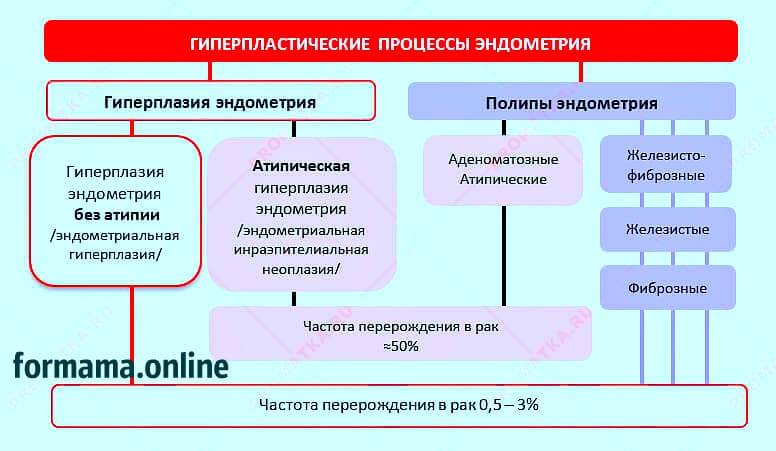
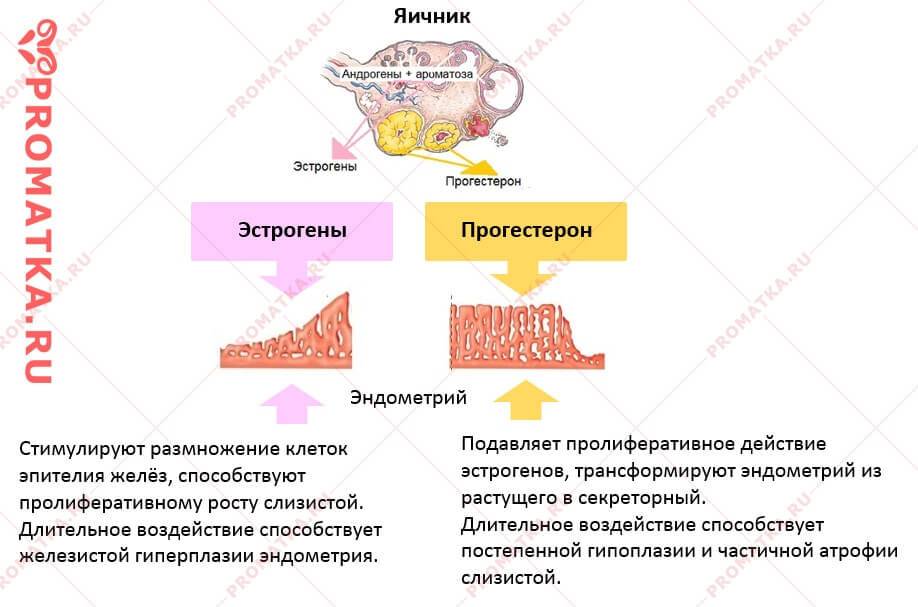
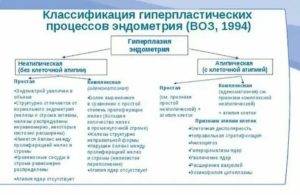
— Тип гиперпластических изменений характеризуется, прежде всего, тем, за счет каких структур происходит увеличение внутреннего слоя матки. Если проще – что разрастается, так и называют гиперплазию. Если это железы, употребляется термин «железистая», если в железах имеются утолщения (кисты), говорят о железисто-кистозной гиперплазии.
— Процесс перестройки эндометрия может захватывать всю полость матки и называться диффузным, а может происходить на ограниченном участке (очаговый). К последней категории относятся полипы эндометрия. Когда количество разросшихся клеток эндометрия в пределах ограниченного участка становится слишком большим, образуются выпячивания в сторону полости матки разной величины, так растут полипы. Очаговая железистая гиперплазия – это и есть железистый полип эндометрия.
— Если в тканях разросшегося эндометрия появляются атипичные клетки, гиперплазию любого типа называют атипической. Атипическая железистая гиперплазия эндометрия способна спровоцировать злокачественный процесс, она также может быть диффузной и локальной (полип) и объединяется в термин «аденоматоз».
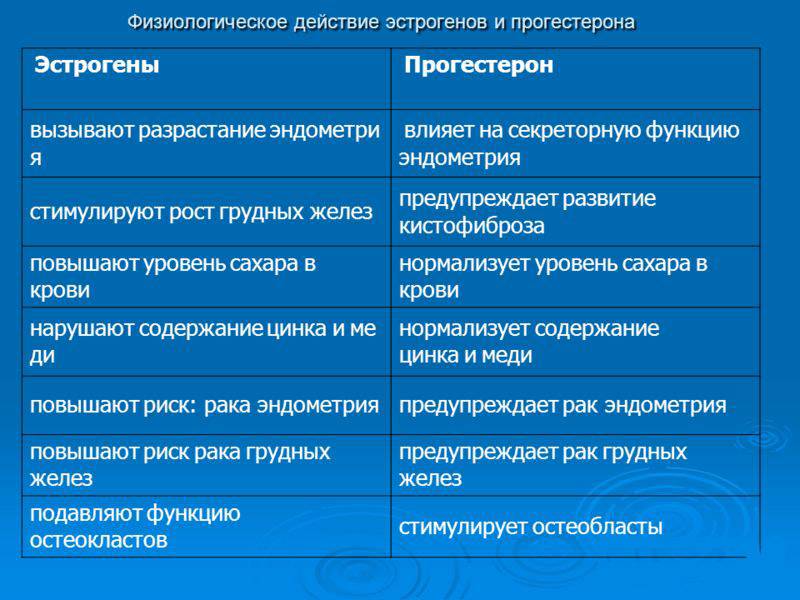
— Активная железистая гиперплазия эндометрия является результатом интенсивного воздействия эстрогенов и развивается на фоне ановуляции. Если влияние эстрогенов носит длительный и невыраженный характер, говорят о покоящейся железистой гиперплазии, чтобы подчеркнуть ее вялотекущий характер. Активная железистая гиперплазия эндометрия диагностируется при первичном бесплодии.
— Простая железистая гиперплазия эндометрия выглядит как равномерное утолщение слизистой. Отдельно выделяются комплексные (сложные) формы гиперплазии. Сложная железистая гиперплазия эндометрия подразумевает наличие атипии, очагового процесса или полипа. Сложная железистая гиперплазия эндометрия в качестве диагноза не имеет самостоятельного значения.
Диагноз «гиперплазия эндометрия» является результатом последовательного проведения клинических, инструментальных, лабораторных и функциональных методов обследования.
Лабораторная диагностика железистой гиперплазии не только определяет содержание половых гормонов в крови пациенток, но и позволяет проследить количественные циклические гормональные изменения, подтвердить или опровергнуть наличие овуляции.
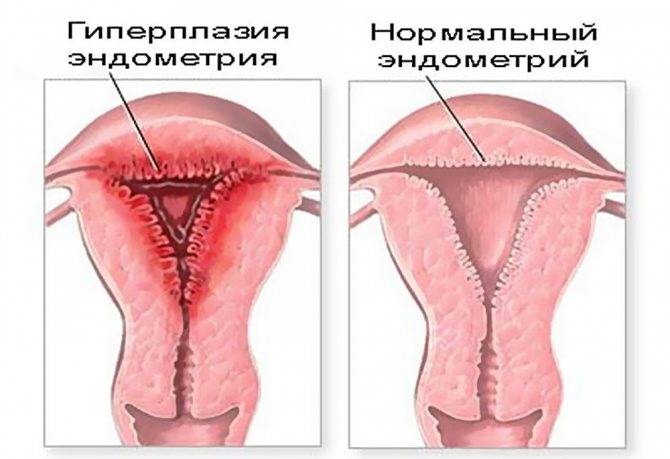
При подозрении на гиперпластический процесс на начальном диагностическом этапе изучаются данные ультразвукового сканирования матки с помощью трансвагинального датчика. Оценивается толщина эндометрия и его структура, состояние маточной стенки.
Основным УЗИ – критерием гиперпластического процесса является увеличение толщины эндометрия свыше 16 – 18 мм во второй фазе цикла и свыше 5 мм у пациенток в постменопаузе. Эндометрий выглядит неоднородным – прослеживаются утолщения и участки повышенной плотности, могут визуализироваться зоны очаговой железистой гиперплазии эндометрия (железистые полипы).
Наиболее информативным (до 97%) методом считается гистероскопия – визуальное исследование эндометрия с помощью специальной аппаратуры. Метод позволяет рассмотреть поверхность полости матки, оценить все происходящие в ней процессы и взять кусочек видоизмененной ткани для гистологического исследования (прицельная биопсия) при наличии очаговых изменений слизистой.
В случае диффузной железистой гиперплазии, когда изменения происходят на всей поверхности эндометрия, возникает необходимость исследовать всю слизистую. С этой целью под контролем гистероскопии производится диагностическое выскабливание маточной полости.
Иногда для диагностического контроля после проведенной терапии используется аспирационная биопсия эндометрия – изъятие материала из полости матки для последующего лабораторного исследования. В отличие от прицельной биопсии, материал для исследования (аспират) «отсасывают» из полости матки.
Причины
Признаки бесплодия у женщин обусловлены причинами, которые привели к неспособности женщины забеременеть. Утрата фертильной функции определяется следующими факторами:
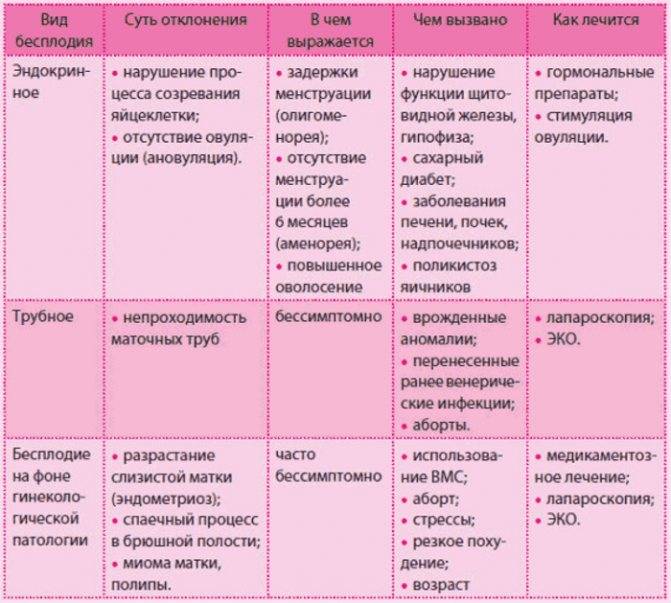
Расстройство овуляции
Бесплодие, обусловленное ановуляцией, развивается при нарушении на любом уровне взаимосвязи между гипоталамусом, гипофизом, надпочечниками и яичниками и развивается при каких-либо эндокринных патологиях.
Трубно-перитонеальное бесплодие
О трубном бесплодии говорят при создавшейся анатомической непроходимости фаллопиевых труб или при нарушении их функциональной активности (органическое и функциональное бесплодие трубного генеза). Распространенность половых инфекций, беспорядочная смена половых партнеров и раннее ведение половой жизни, ухудшение экологической обстановки способствует увеличению количества воспалительных заболеваний репродуктивных органов, в том числе и воспалению труб.
Образование соединительно-тканных тяжей (спаек) в малом тазу после перенесенного инфекционного процесса или вследствие генитального эндометриоза ведет к сращению матки, яичников и труб, образованию между ними перетяжек и обуславливает перитонеальное бесплодие. 25% случаев бесплодия у женщин (непроходимость маточных труб) связано с туберкулезом женских половых органов.
Психогенное бесплодие
Как правило, длительно действующие психогенные факторы влияют на активность труб, что приводит к нарушению их перистальтики и бесплодию. Постоянные конфликты в семье и на работе, неудовлетворенность социальным статусом и материальным положением, ощущение одиночества и неполноценности, истерические состояния во время оечер5дных месячных можно объединить в «синдром ожидания беременности». Нередко отмечается бесплодие у женщин, которые страстно мечтают о ребенке или наоборот, ужасно боятся забеременеть.
Бесплодие, которое развилось вследствие различных гинекологических заболеваний
В эту группу факторов входят различные заболевания, вследствие которых овуляция или последующая имплантация оплодотворенной яйцеклетки становится невозможной. В первую очередь это маточные факторы: миома и полип матки, аденомиоз, гиперпластические процессы эндометрия, наличие внутриматочных синехий или синдрома Ашермана (многочисленные выскабливания и аборты), осложнения после родов и хирургических вмешательств, эндометриты различной этиологии и химические ожоги матки.
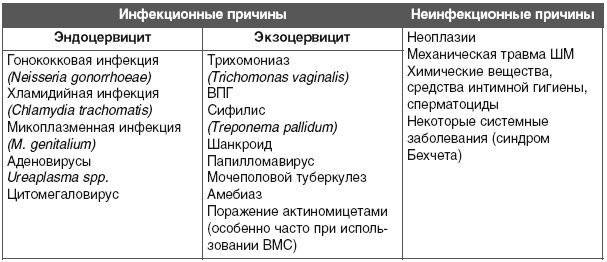
К шеечным причинам бесплодия можно отнести:
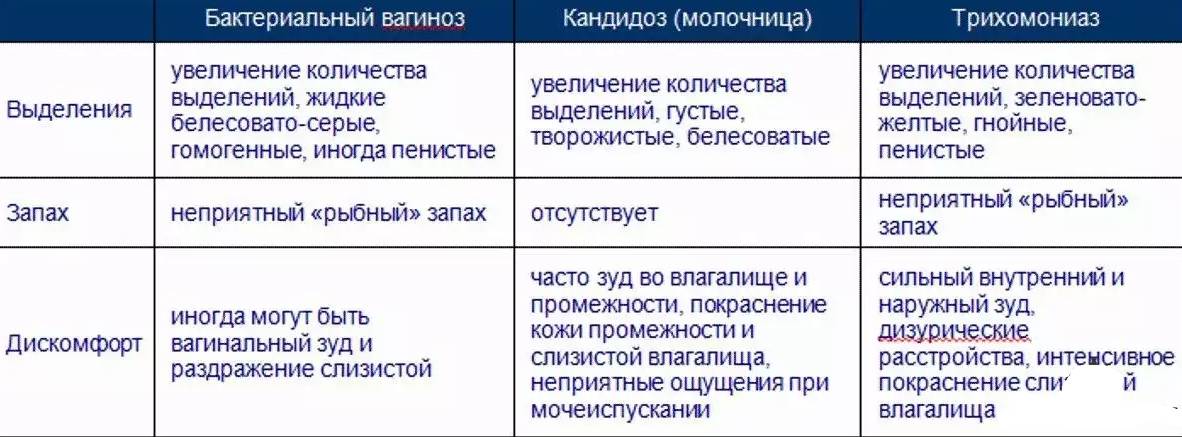
- воспалительные изменения в цервикальной слизи (дисбактериоз влагалища, урогенитальный кандидоз)
- анатомически измененная шейка матки (после родов или абортов либо врожденная): рубцовая деформация, эктропион
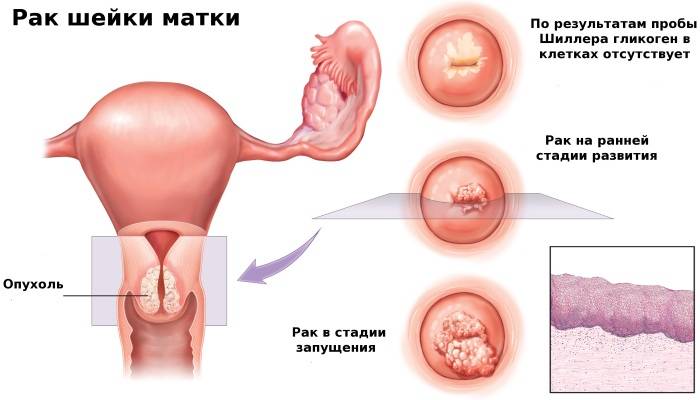
- а также фоновые и предраковые процессы – эрозия, лейкоплакия, дисплазия.
Также бесплодие данной группы причин может быть обусловлено субсерозным узлом матки, что сдавливает трубы, кисты и опухоли яичников, аномалии развития матки (внутриматочная перегородка, гипоплазия матки – «детская» матка»), неправильное положение половых органов (чрезмерный перегиб или загиб матки, опущение или выпадение матки и/или влагалища).
Бесплодие, обусловленное иммунологическими факторами
К проблемам, ведущих к развитию бесплодия, можно отнести и иммунологические факторы, что обусловлено синтезом антител к спермиям, как правило, в шейке матки, и реже в слизистой матки и фаллопиевых трубах.
Факторы, значительно повышающие риск бесплодия:
- возраст (чем старше становится женщина, тем больше у нее накапливается различных соматических и гинекологических заболеваний, а состояние яйцеклеток значительно ухудшается);
- стрессы;
- недостаточное и неполноценное питание;
- избыточный вес или его дефицит (ожирение или диеты для похудания, анорексия);
- физические и спортивные нагрузки;
- вредные привычки (алкоголь, наркотики и курение);
- наличие скрытых половых инфекций (хламидии, уреаплазмы, вирус папилломы человека и прочие);
- хронические соматические заболевания (ревматизм, сахарный диабет, туберкулез и другие);
- проживание в мегаполисах (радиация, загрязнение воды и воздуха отходами производств);
- склад характера (эмоционально лабильные, неуравновешенные женщины) и состояние психического здоровья.
Эндокринное бесплодие
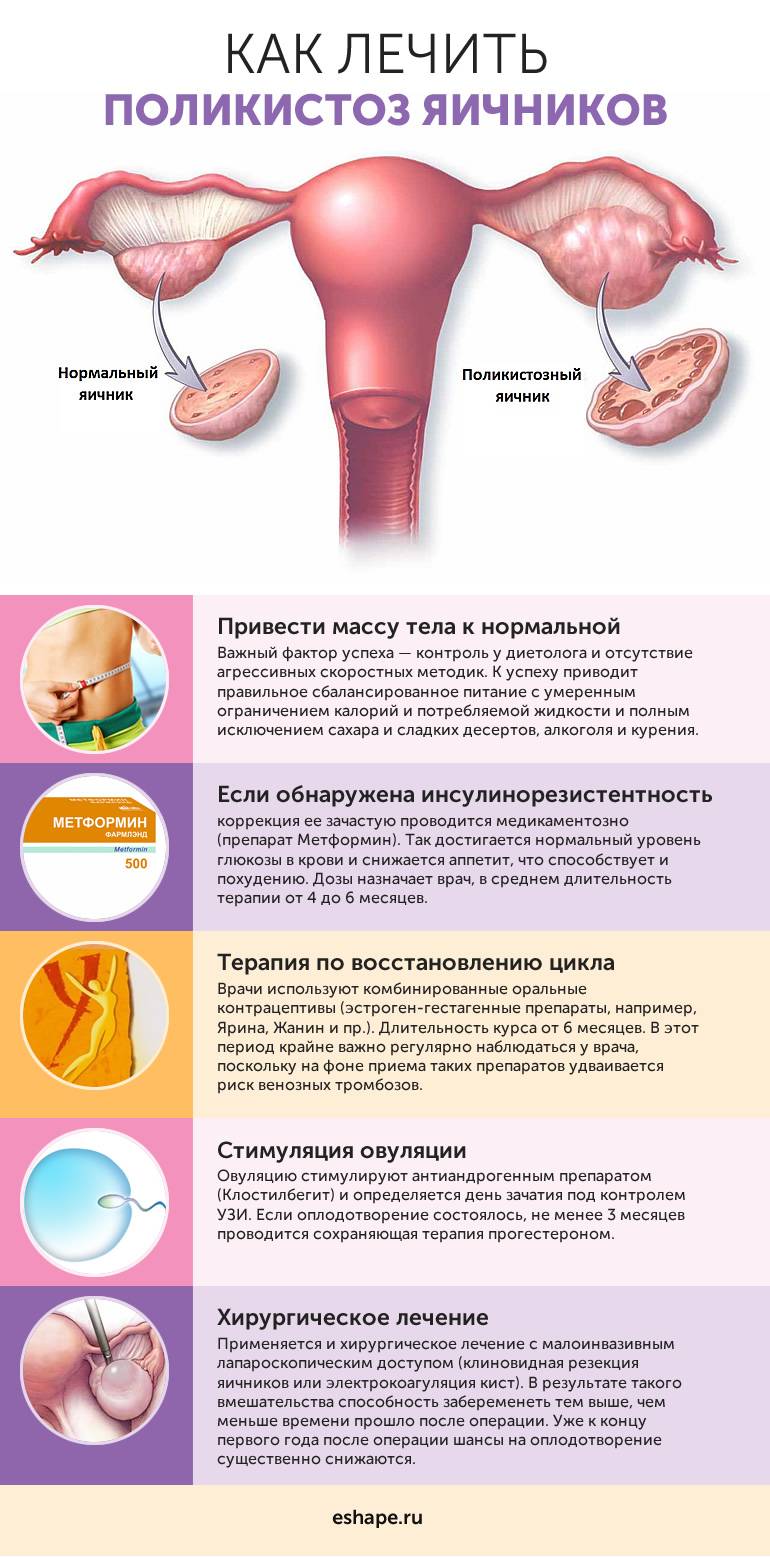
Как лечить бесплодие эндокринного генеза, зависит от вида и местоположения патологического процесса. Женщинам с ановуляторным бесплодием и сопутствующим ожирением нормализуют вес, назначая на 3 – 4 месяца низкокалорийную диету, физические нагрузки и прием орлистата. Также можно принимать сибутрамин, а при нарушении толерантности к глюкозе рекомендуется метморфин. Если в течение оговоренного периода времени беременность не наступила, назначаются стимуляторы овуляции.
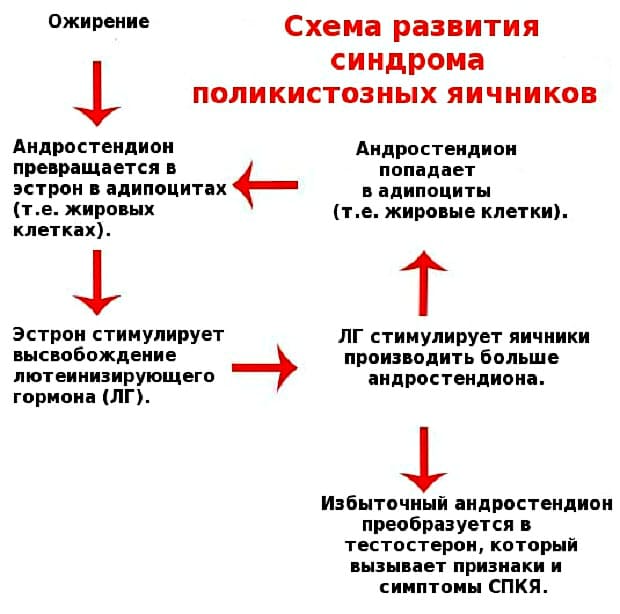
В случае диагностированного склерополикистоза яичников (СПКЯ) алгоритм лечения включает:
- медикаментозная коррекция гормональных нарушений (гиперандрогения и гиперпролактинемия), а также терапия избыточного веса и нарушения переносимости глюкозы;
- если на фоне лечения беременность не наступила, назначаются индукторы овуляции;
- если консервативное лечение не оказало эффекта на протяжении 12 месяцев, показана лапароскопия (резекция или каутеризация яичников, исключение трубно-перитонеального бесплодия).
При наличии регулярных менструаций у пациентки, нормально развитых половых органов, а содержание пролактина и андрогенов соответствует норме (эндометриоз исключен), проводится следующая терапия:
- назначаются однофазные КОК по контрацептивной схеме, курсом по 3 месяца и перерывами между курсами в 3 месяца (общее количество – 3 курса, длительность лечения 15 месяцев) – метод основан на ребаунд-эффекте – стимуляция выработки собственных гормонов яичниками после отмены КОК и восстановление овуляции (если эффекта нет, назначаются индукторы овуляции);
- стимуляция овуляции осуществляется клостилбегитом, хорионическим гонадотропином и прогестероном (клостилбегит принимается по 50 мг один раз в сутки в течение первых 5 дней цикла, а для закрепления эффекта назначается хорионический гонадотропин внутримышечно на 14 день цикла) – длительность лечения составляет 6 циклов подряд;
- стимуляция овуляции препаратами ФСГ (метродин, гонал-Ф) с первого дня цикла на протяжении 7 – 12 дней до созревания главного фолликула (обязательно контроль УЗИ), курс составляет 3 месяца;
- стимуляция овуляции препаратами ФСГ и ЛГ (пергонал, хумегон) и назначение хорионического гонадотропина (прегнил).
Одновременно назначаются иммуномодуляторы (левамизол, метилурацил), антиоксиданты (витамин Е, унитиол) и ферменты (вобэнзим, серта).
При регулярных месячных и недоразвитии половых органов назначается следующая схема лечения:
- циклическая гормонотерапия эстрогенами (микрофоллин) и гестагенами (прегнин, норколут) курсом 6 – 8 месяцев;
- витаминотерапия по фазам менструального цикла на тот же срок (в первую фазу витамины В1 и В6, фолиевая кислота, во вторую фазу витамины А и Е, и в течение всего курса рутин и витамин С);
- физиолечение (электрофорез с медью в первую фазу и с цинком во вторую);
- гинекологический массаж (до 40 процедур);
- стимуляция овуляции клостилбегитом и хорионическим гонадотропином.
Женщинам, которые не могут забеременеть на фоне гиперпролактинемии, назначают препараты, подавляющие синтез пролактина, восстанавливают цикл (устраняя ановуляцию и увеличивая содержание эстрогенов) и фертильность, уменьшают проявления симптомов гипоэстрогении и гиперандрогении. К таким лекарствам относятся парлодел, абергин, квинагомид и каберголин. Также рекомендуется прием гомеопатического средства – мастодинон.
Гиперандрогению яичникового и надпочечникового происхождения лечат на протяжении полугода дексаметазоном, а если овуляция инее восстанавливается, то проводят стимуляцию овуляции (клостилбегитом, хорионическим гонадотропином, ФСГ и ХГ либо ФСГ, ЛГ и ХГ).
Лечение бесплодия у пациенток с гипергонадотропной аменореей (синдром резистентных яичников и синдром истощенных яичников) является малоперспективным. Прогноз при других формах эндокринного бесплодия достаточно благоприятный, примерно в половине случаев пациентки беременеют уже в течение полугода проведения стимулирующего овуляцию лечения (при отсутствии других факторов бесплодия).
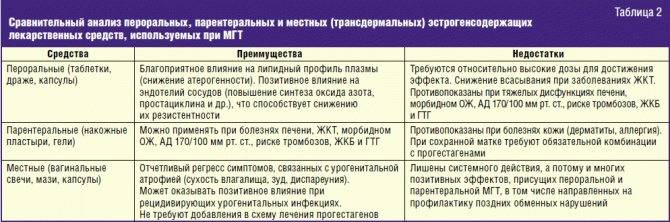
Способы лечения атрофии слизистой влагалища
Заместительная терапия проводится с помощью гормональных средств для перорального приема (содержащих синтетические гормоны прогестерон и эстрадиол, вроде Овестина), суппозиториев и кремов (содержащих гестагены — синтетический прогестерон). Врачи назначают и препараты, содержащие фитоэстрогены, однако они менее эффективны.
Гормональное лечение проводится на протяжении нескольких лет, однако сам результат заметен после месяца применения. Лечащий врач фиксирует результаты в процессе диагностики, однако даже при положительном результате стоит помнить, что атрофия является возрастным проявлением и может неоднократно рецидивировать.
Популярны среди женщин и свечи «Метилурацил», стимулирующие регенерацию тканей, способствующие избавлению от кольпита.
Народные средства
В народной медицине широко используются ванночки или спринцевания с календулой, зверобоем, родиолой. Отличным способом является прием можжевеловых ванн. Показаны сборы трав для приема внутрь ( с мятой, шалфеем — источниками фитоэстрогенов). Лечебный эффект от гормональной терапии неодинаков, все зависит от индивидуальных особенностей организма, размера сосудов, возраста женщины. К тому же, свечи и крема лечат гораздо быстрее таблеток, однако имеют короткий срок действия — именно поэтому гормональная терапия проводится в комплексе.
Считается, что на женский организм благотворно воздействует распаривание в бане: высокая температура ускоряет обмен веществ, кровообращение улучшается. Контраст температур — растирание снегом или купание в проруби — также способствует оздоровлению организма. Однако такое средство недоступно женщинам с сердечно-сосудистыми заболеваниями.
Возникший на фоне истончения слизистой кольпит лечат с помощью антибиотиков, а также мазей, вагинальных таблеток (вроде «Тержинана») и пр. Популярно лечение атрофического кольпита народными средствами — с помощью отвара цветков ромашки.
В период менопаузы
Менопауза – это период, когда в организме женщины происходят гормональные изменения, в результате которых репродуктивные способности угасают и являются подспорьем для развития всевозможных патологий.
Чтобы своевременно диагностировать патологические изменения в столь уязвимое для женщины время, нужно регулярно проходить такие обследования:
- раз в полгода проходить УЗИ,
- контролировать уровень гормонов, сдавая анализы,
- при минимальной вероятности или подозрении на прогрессирование болезни обращаться к врачу и делать выскабливания полости матки.
Как правило, для лечения гиперплазии после наступления менопаузы принято использовать витаминные комплексы с содержанием витаминов группы А и Е. Также женщине могут быть прописаны седативные препараты и антидепрессанты.

Не исключением являются оральные контрацептивы, например, Дюфастон или Утрожестан, принимать которые нужно полгода. В возрасте после 46 лет гинеколог назначает Бусерелин, Золадекс.
Если говорить о хирургическом лечении патологии, то после наступления менопаузы женщине назначают криодеструкцию и лазерную терапию. Если такие щадящие процедуры не оказывают должного эффекта, назначают гистерэктомию.
Симптомы постменопаузы
Все симптомы постменопаузы, сопровождаемой климаксом, можно разделить на три большие группы:
- вазомоторные и эмоционально-психические симптомы;
- урогенитальные и кожные симптомы;
- поздние обменные нарушения.
Вазомоторные симптомы особенно выражены в первые несколько лет постменопаузы. К ним относятся:
- приливы, при которых повышается потливость и появляются красные пятна на лице, шее и груди (так называемое «сосудистое ожерелье») — могу наблюдаться на протяжении 7 лет и дольше ;
- головные боли;
- пониженное или повышенное давление.
Гипертония может носить «кризовый» характер с ярко выраженной психоэмоциональной окраской. Она сопровождается ознобами, сердцебиением, перебоями (аритмией), затруднением дыхания.

Эмоционально-психические симптомы возникают у 13 % больных . Они включают в себя раздражительность, сонливость, утомляемость, слабость, беспокойство, забывчивость, невнимательность, снижение либидо. У 10 % женщин в постменопаузе наблюдается депрессия.
У 13 % пациенток симптомы климакса протекают атипично с проявлением признаков, присущих аллергии: крапивницы, отёков на лице, вазомоторного ринита, непереносимости некоторых лекарств и продуктов питания . Эти проявления свидетельствуют об изменении иммунной реакции организма, которое произошло с наступлением менопаузы. Также пациентку могут беспокоить приступы бронхиальной астмы, которые не поддаются лечению традиционными методами.
Другим атипичным признаком постменопаузы является климактерическая миокардиодистрофия, которая сопровождается появлением боли в груди. Взаимосвязь между выраженностью такой боли и данными ЭКГ практически отсутствует: даже при выраженном болевом синдроме ЭКГ картина изменения либо незначительные, либо вовсе не выявляются.
Пациентки с таким нарушением обычно обращаются к терапевту с подозрением на ишемическую болезнь сердца. Но в отличие от ИБС, боли в сердце при климаксе постоянные и поддаются лечению гормональными препаратами.
Урогенитальные расстройства встречаются более чем у 50 % женщин старше 55 лет. К таким расстройствам относятся:
- сухость во влагалище;
- боль и кровянистые выделения во время и после полового акта;
- зуд и жжение в области половых органов;
- частые, болезненные, непроизвольные мочеиспускания;
- потеря мочи во время сна, кашля, чихания и физических нагрузок;
- императивные (непреодолимые) позывы к мочеиспусканию;
- рецидивирующие циститы ;
- снижение тонуса мышц промежности, которое приводит к опущению половых органов .
Женщины чаще всего стесняются говорить об этих симптомах. Однако умалчивать о них во время приёма не стоит, так как они могут повлиять на постановку диагноза и тактику лечения.
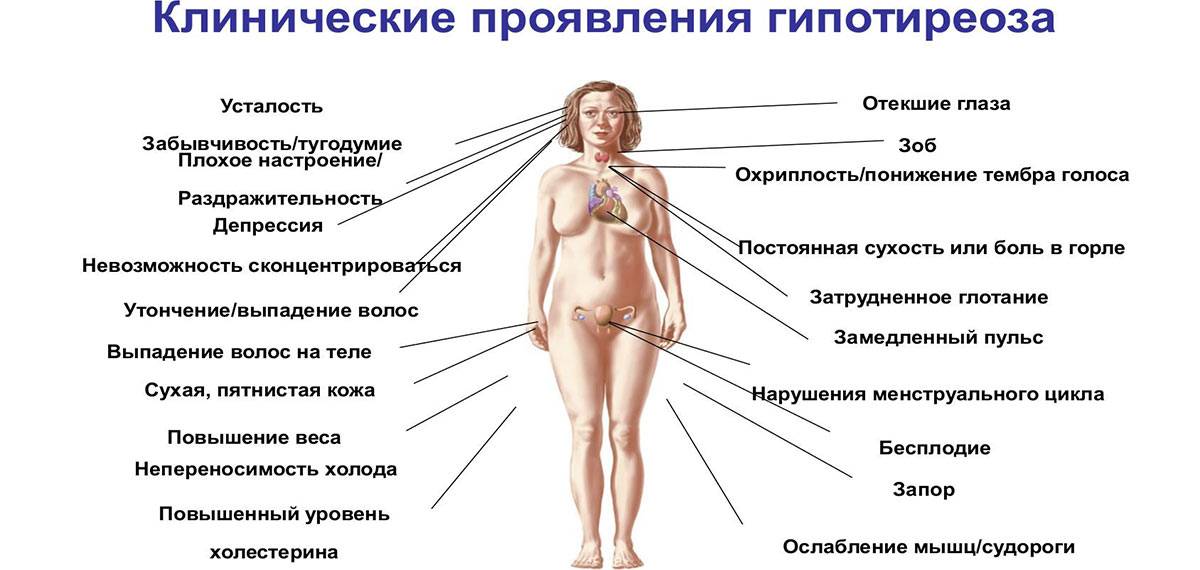
К кожным признакам наступления постменопаузы относится резкое старение кожи — она становится сухой и морщинистой. Также сохнут слизистые оболочки, наблюдается ломкость ногтей, сухость и выпадение волос. Все эти изменения связаны с нехваткой эстрогенов, которая снижает образование коллагена в соединительной ткани.
У некоторых женщин усиливается рост волос на лице и снижается тембр голоса. Такие изменения вызываются усиленной выработкой андрогенов в яичниках при условии дефицита эстрогенов.
К поздним обменным нарушениям относятся:
- остеопороз — снижение плотности костей (обнаруживается у 30-50 % пациенток после 50 лет);
- сердечно-сосудистые заболевания;
- болезнь Альцгеймера.
Развитию остеопороза в большей степени подвержены женщины с низкой массой тела, пристрастием к курению и алкоголю. Его возникновение сопровождается болью в костях. У 30 % при данном нарушении костная ткань становятся настолько хрупкой, что даже незначительные травмы приводят к переломам костей предплечья, таза и шейки бедра . Рост медленно уменьшается, осанка нарушается, подвижность позвоночника и суставов ограничивается.
Все перечисленные симптомы постменопаузального климакса могут встречаться у любых женщин. Более лёгкое течение климактерического синдрома наблюдается у японок .
Причины возникновения надпочечниковой гиперандрогении
Основной причиной накапливания в организме андрогенов является врожденный дефект синтеза ферментов, препятствующий преобразованию стероидов. Чаще всего в роли такого дефекта выступает дефицит С21-гидроксилазы, синтезирующей глюкокортикоиды. Кроме того, гормональный дисбаланс бывает последствием влияния гиперплазии коркового слоя надпочечников или опухолевидных образований (некоторые виды опухолей надпочечников способны продуцировать гормоны). Наиболее часто диагностируется наличие надпочечниковой гиперандрогении врожденного типа. Однако иногда встречаются и случаи развития гиперандрогении вследствие опухолей надпочечников, секретирующих андрогены (болезнь Иценко-Кушинга).
Лечение
Лечение НМЦ зависит от конкретной патологии, вызвавшей нарушения. Терапия может включать такие направления:
- Гормональное лечение. Препараты подбираются индивидуально.
- Спазмолитики, анальгетики. Такие препараты рекомендуются при болезненных месячных.
- Гемостатики уменьшают обильность выделений, останавливают маточные кровотечения.
- Антибактериальная терапия назначается при инфекциях.
- Нестероидные противовоспалительные средства рекомендованы при воспалениях, болевом синдроме.
- Хирургические вмешательства проводятся при новообразованиях.
- Физиотерапевтические процедуры помогает повышать эффективность основного лечения.
- Коррекция рациона питания и образа жизни, умеренные физические нагрузки.
НМЦ могут повлечь серьёзные проблемы, если своевременно не выявить и не устранить нарушения.
Лечение нарушений менструального цикла видео от профессионала. (Оценить статью)
Поделиться новостью в соцсетях
Задать вопрос! У вас есть вопросы? Не стесняйтесь, задавайте любые! И наш штатный специалист поможет вам. Перейти>>
- Рекомендуемые статьи
- Рыбий жир (Омега-3) при планировании беременности
- Аллергия при планировании беременности
- Аевит при планировании беременности
« Предыдущая запись
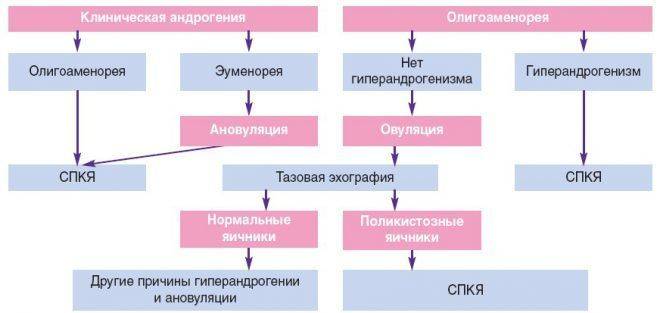
Причины гиперандрогении
По происхождению различают ГА:
- Яичникового происхождения
- Надпочечникового происхождения
- Смешанную
ГА у женщин может быть первичной, в результате нарушения функции органов, вырабатывающих андрогены, и вторичной (нарушение функции гипофиза и его патологическое влияние на органы-мишени).
 Гиперандрогения может быть наследственной или приобретенной в течение жизни. Чаще заболевание носит относительный характер, когда количество гормонов в крови в пределах нормы, но повышена их активность или чувствительность к ним. В редких случаях гиперандрогения бывает абсолютной, связанной с повышением количества гомонов в крови.
Гиперандрогения может быть наследственной или приобретенной в течение жизни. Чаще заболевание носит относительный характер, когда количество гормонов в крови в пределах нормы, но повышена их активность или чувствительность к ним. В редких случаях гиперандрогения бывает абсолютной, связанной с повышением количества гомонов в крови.
ГА является симптомокомплексом (синдромом) выявляемым при множестве заболеваний (поликистоз яичников, гирсутизм, опухоли).
Способ 4. Витамин E
За этим витамином прочно закрепилась слава антиоксиданта и вещества, благотворно влияющего на репродуктивную систему. С целью подтвердить такое утверждение, было проведено плацебоконтролируемое исследование с участием 120 женщин. На протяжении месяца половина получала 800 МЕ витамина E в день, а вторая половина – плацебо. В результате, в первой группе зарегистрировано небольшое улучшение самочувствия (18).
В другом исследовании, 50 женщин принимали 400 МЕ витамина E в день с чередованием приема плацебо. И в этом эксперименте также было отмечено незначительное, но улучшение (19).
И, хоть считать бесспорными, результаты обоих исследований нельзя, отрицать положительное действие витамина E также не будем. Принимайте 400 мг в день на протяжении месяца. Если эффекта не будет – пробуем другой подход.
Способ 7. Шафран
Пряность эта известна свои успокоительным действием. Находит шафран свое применение и в лечении гормональных расстройств у женщин в пременопаузе. Для усиления эффекта, шафран применяли в сочетании с другими растениями. В частности, экстракт Crocus sativus с ромашкой и фенхелем, за 12 недель улучшал самочувствие женщин.
Оптимальный состав смеси выглядит так: 1000 мг экстракта ромашки+120 мг экстракта фенхеля+60 мг экстракта шафрана.
Результат от применения такого микста с шафраном ощущается уже на 6 неделе (27).
Сам по себе, шафран также показал эффективность при ПМС. В одном исследовании женщины принимали по 15 мг его экстракта дважды в день. Через 2 месяца, принимавшие пряность ощутили заметное облегчение симптомов гормонального сбоя в сравнении с женщинами, получавшими плацебо (28).
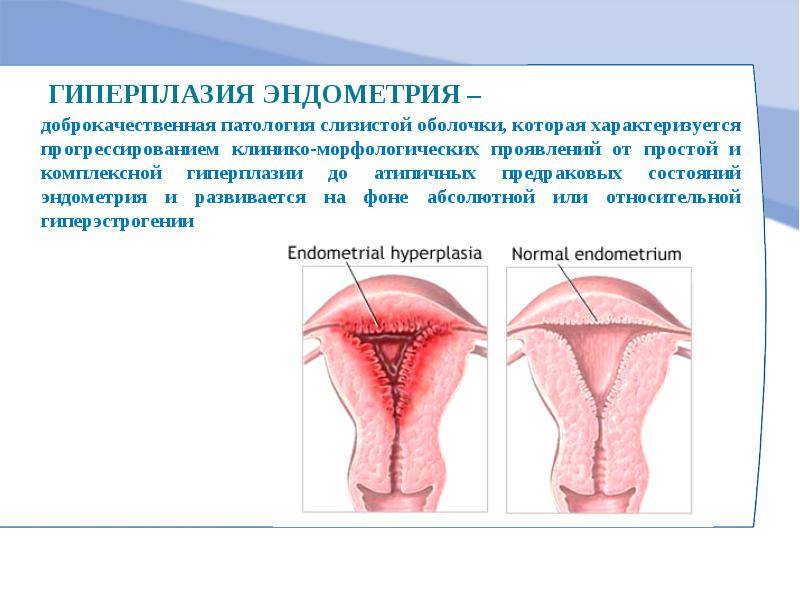
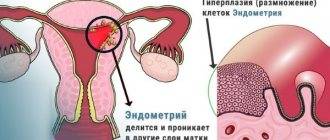
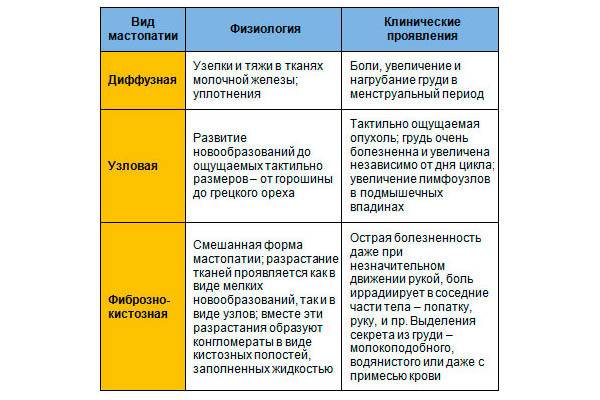
Симптомы гиперплазии эндометрия
Основным проявлением болезни являются обильные или мажущие кровотечения, возникающие в критические дни или в период между менструациями. Цикл становится нерегулярным. Длительные задержки сменяются кровотечениями, неутихающими неделю и более. Иногда цикличность критических дней сохраняется, но межменструальный период сокращается до 21 дня и менее.
При очаговой форме появление кровянистых выделений, напоминающих мясные помои, часто указывает на переход процесса в рак матки.
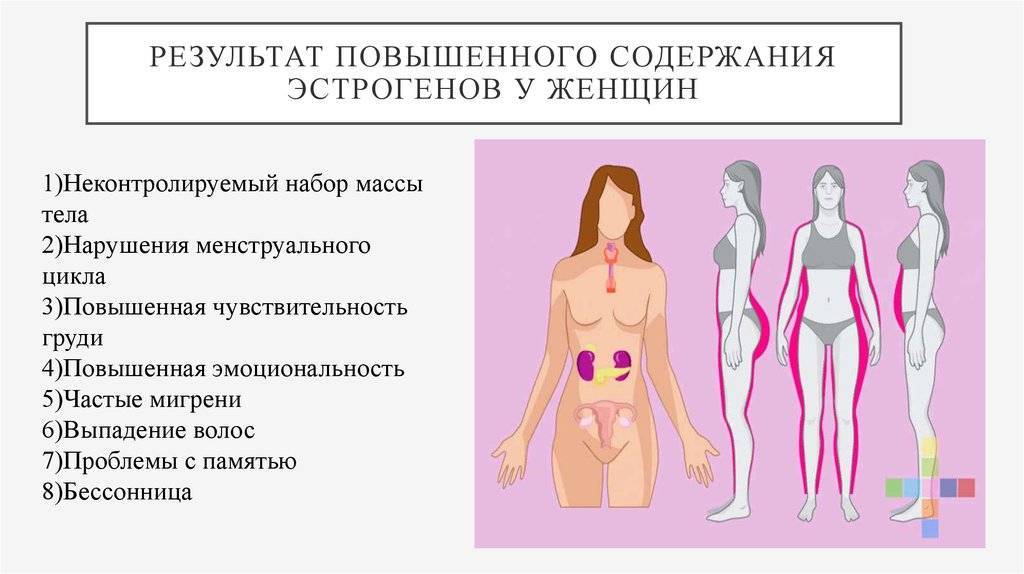
Поскольку заболевание сопровождается нарушением обменных процессов, у женщин часто наблюдаются увеличение массы тела, оволосение по мужскому типу, скачки артериального давления, перепады настроения.
Симптомы и признаки гиперплазии эндометрия
- Нарушения менструаций. Это самый частый признак заболевания. Цикл сбивается, менструации становятся нерегулярными. Кровянистые выделения часто неоднородные. Могут появиться сгустки крови и частицы разросшейся слизистой, которая отслоилась.
- Болезненные месячные (альгодисменорея). Это явление довольно частое встречается у 70% женщин. Но если раньше менструация проходила безболезненно, а с какого-то периода каждый цикл возникают неприятные ощущения – это признак нарушений. Боль при месячных вызывается спазмом сосудов и повышенным давлением внутри матки. Особенно когда отслаивается большое количество функционального слоя.
- Сукровичные выделения до и после менструации бывают при полипах. При этой форме болезни стенки сосудов становятся ломкими, и через них выходит жидкая составляющая крови.
- Кровянистые мажущиеся выделения в середине менструального цикла. Снижение количества эстрогенов приводит к отслоению слизистой. Но она отторгается не вся, как во время месячных, а небольшими участками. Выделения при этом не такие обильные, как во время менструации. Они возникают после физических нагрузок или секса.
- Задержка менструации, которая заканчивается сильным кровотечением. Менструация не начинается вовремя, а большое количество эстрогенов заставляет клетки эндометрия расти дальше. Но, в конце концов, наступает момент, когда количество гормонов падает, и матка все же освобождается от увеличенной слизистой. И тогда весь функциональный слой, который уже достиг толщины 2-3 см, выделяется наружу вместе с большим количеством крови.
- Бесплодие. Гормональные изменения, которые происходят при гиперплазии эндометрия, мешают овуляции. Поэтому на оплодотворение яйцеклетки шансов очень мало. Если это все же случилось, то яйцеклетка просто не может укорениться в матке. Ведь пораженный эндометрий является плохой почвой и не может сформировать плаценту.
- Длительные и обильные кровотечения во время месячных при регулярном цикле. В этом случае кровотечение продолжается больше 7 дней. Это связано с тем, что особые ферменты не дают крови сворачиваться.