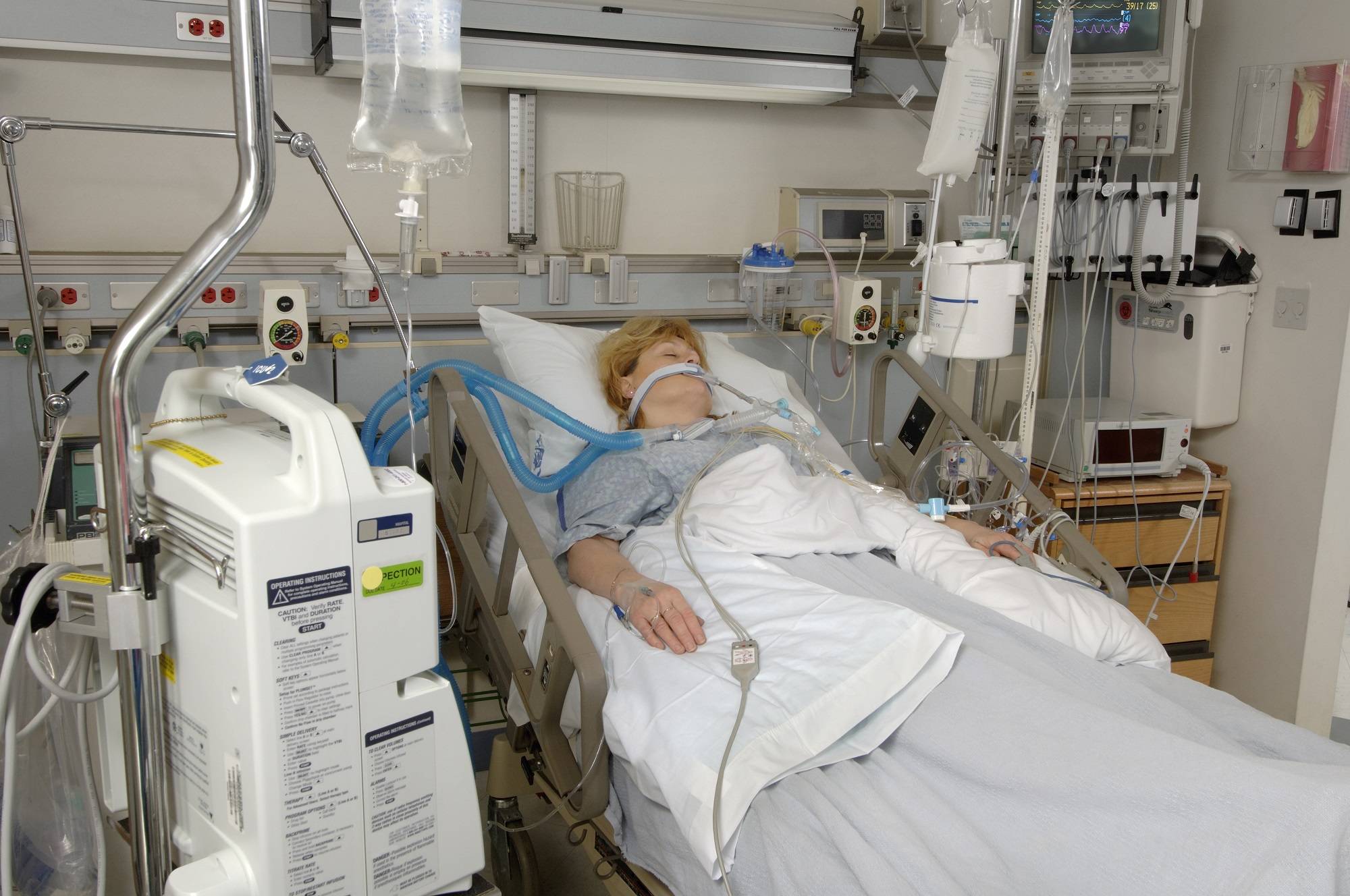
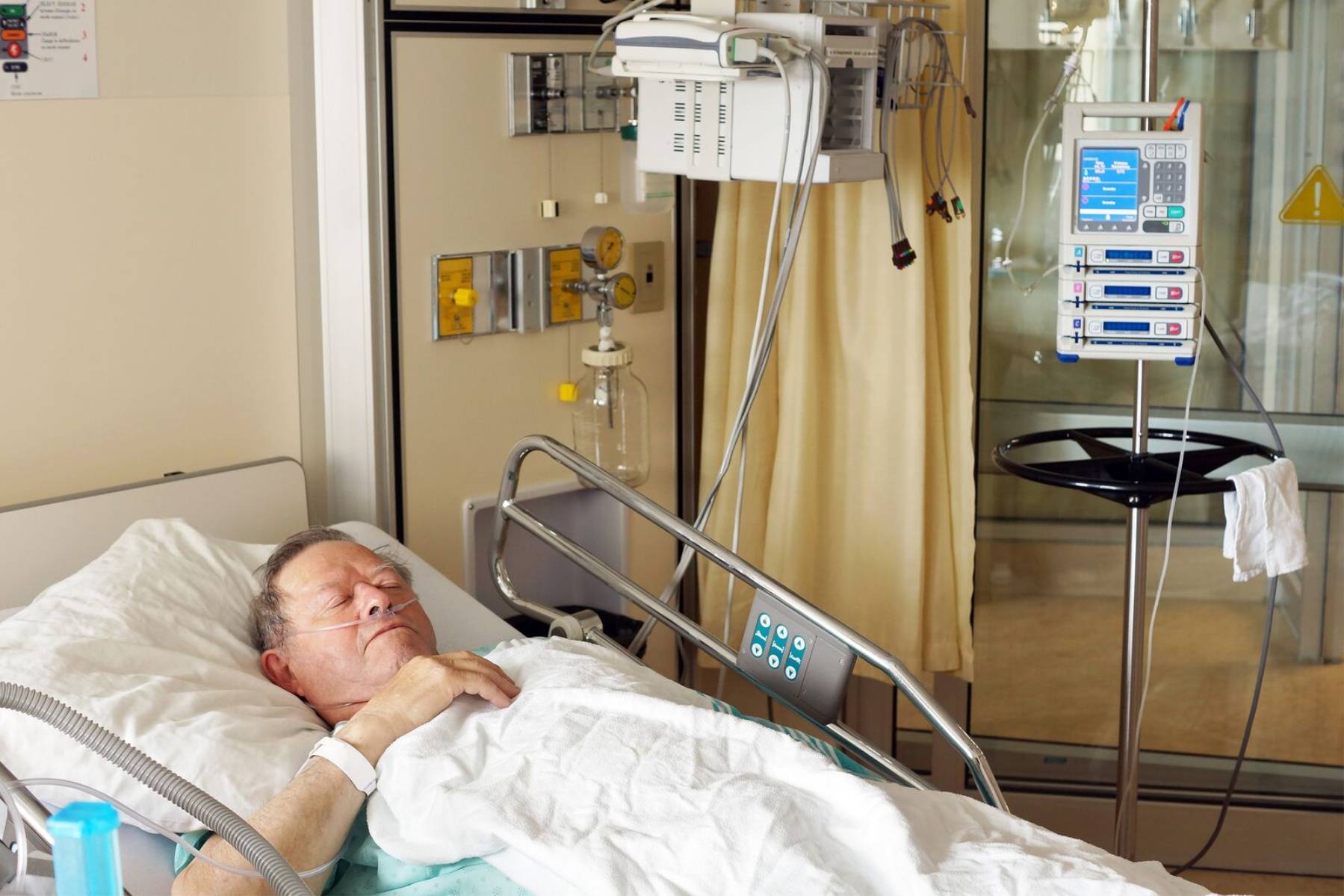
Как лечат в реанимационной палате
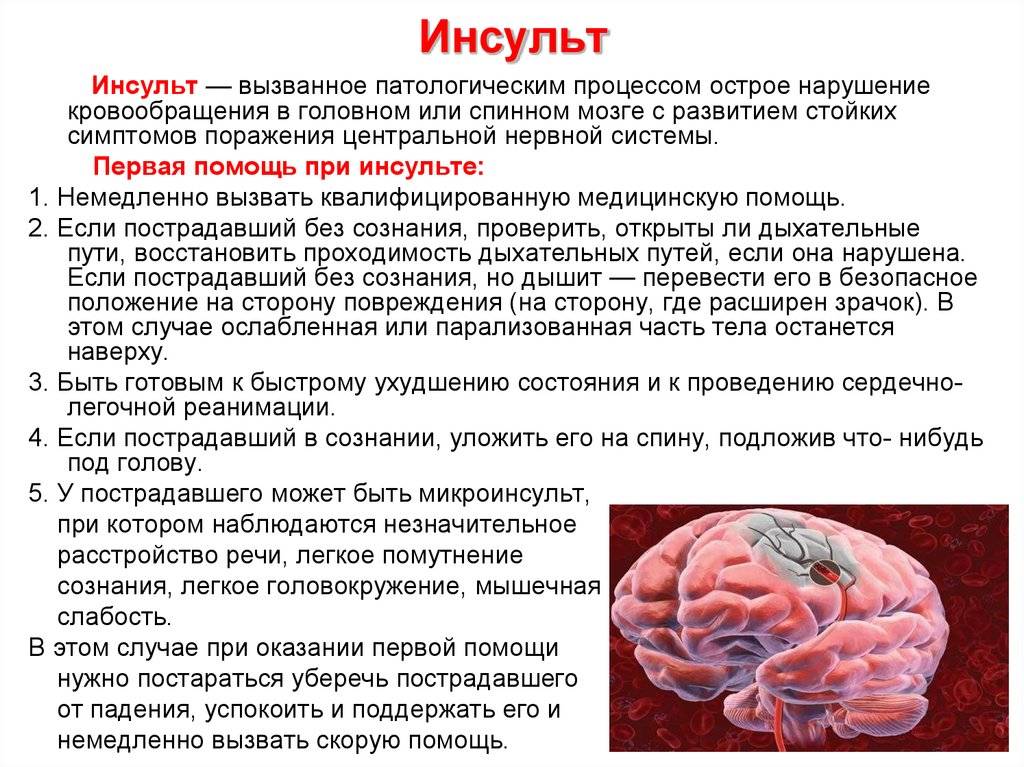
Лечение инсульта в реанимации значительно повышает шансы выжить и восстановиться.
Интенсивная терапия проводится комплексно и обеспечивает:
- стабилизацию жизненно-важных показателей;
- восстановление церебрального кровоснабжения (назначают препараты для снижения вязкости крови и улучшения питания мозговых клеток);
- поддержание жизнеобеспечения;
- профилактика осложнений (пролежни, застойная пневмония).
Что делают в реанимации после инсульта, зависит от характера мозгового поражения и сопутствующих симптомов. В тяжелых случаях пациента могут подключить к аппарату жизнеобеспечения.
Но, несмотря на своевременное лечение инсульта в реанимации, какие шансы на выживание в раннем постинсультном периоде сказать невозможно. Прогнозы зависят не только от того, как лечат, но от организма пациента. В медицинской практики известны случаи, когда у казалось бы стабильных пациентов возникал повторный удар или развивались другие тяжелые осложнения.
Сколько дней лежат в реанимации после инфаркта: продолжительность больничного листа
Светлана Щербакова
Кардиолог
Высшее образование:Кардиолог Кабардино-Балкарский государственный университет им. Х.М. Бербекова, медицинский факультет (КБГУ) Уровень образования – Специалист 1994-2000
Дополнительное образование:«Кардиология» ГОУ «Институт усовершенствования врачей» Минздравсоцразвития Чувашии
Контакты
Инфаркт миокарда — острое состояние организма, которое требует безотлагательных реанимационных мероприятий. Каждая сэкономленная минута обеспечивает лучший исход заболевания.
Какую помощь оказывают пациенту в реаниматологии?
Пациента, у которого скорая помощь диагностировала острый коронарный синдром, сразу же доставляют в блок интенсивной терапии. Часто при крупных кардиологических клиниках существуют отдельные специализированные инфарктные реанимационные отделения.
Реанимация при инфаркте в первую очередь заключается в обеспечении поврежденной сердечной мышцы кислородом, купировании развившихся жизнеугрожающих аритмий, коррекции нарушений гемодинамики и тромбообразования.
Для этого применяют такие процедуры:
кислородотерапия – пациента подключают к аппарату искусственной вентиляции легких для борьбы с гипоксией;
инфузионная терапия – показана для восстановления нормального кровоснабжения тканей, водно-электролитного баланса, используется для обеспечения парентерального (внутривенного) питания;
седация – при инфаркте очень важно успокоить нервную систему пациента, для чего применяют соответствующие препараты;
обезболивание – ишемия сердечной мышцы сопровождается интенсивной болью, которая может привести к развитию шока, поэтому ее снимают с помощью наркотических анальгетиков;
профилактика тромбообразования или растворение образовавшегося тромба – очень важно предупредить повторную атаку или же обеспечить доступ кислорода к ишемизированному участку, для чего назначают антикоагулянты, такие как гепарин или варфарин;
строгий постельный режим – необходим для максимального уменьшения физической нагрузки и восстановления организма.
Во время нахождения в реанимации пациента могут лечить хирургическим путем:
- стентирование коронарных артерий;
- аорто-коронарное шунтирование;
- ангиопластика лазером;
- баллонная дилатация венечных сосудов.
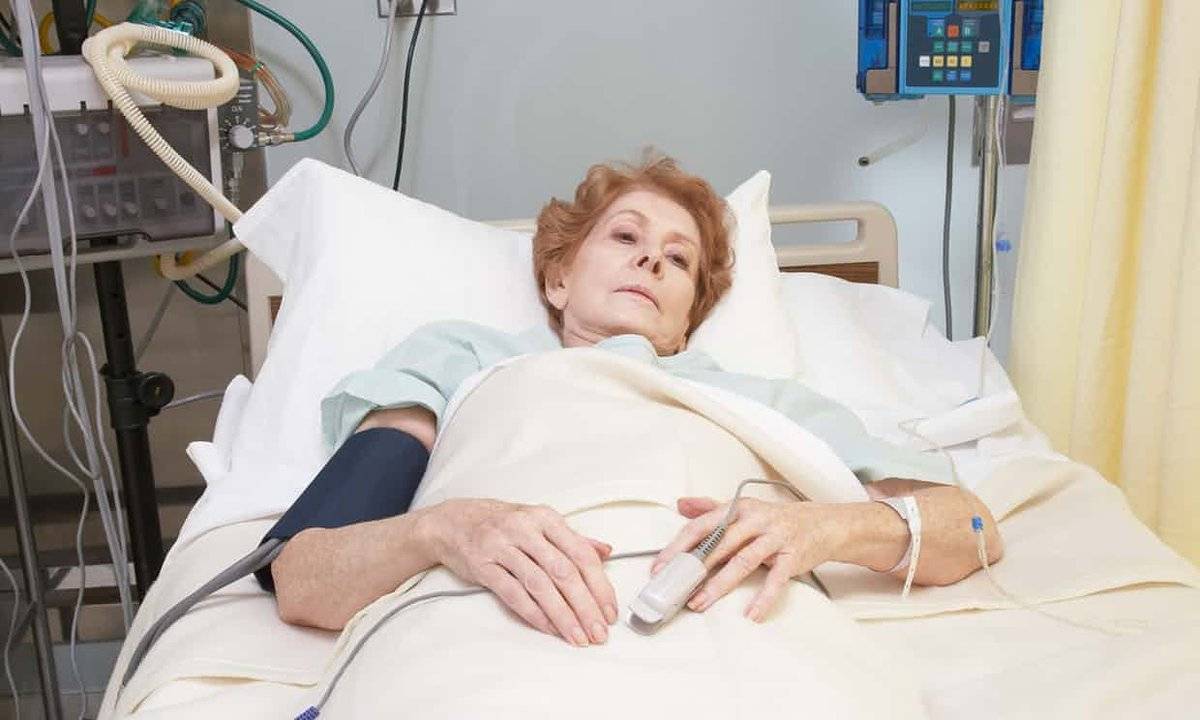
Пациенты лежат в реанимации после инфаркта под постоянным наблюдением медицинского персонала.
Они в круглосуточном режиме подключены к оборудованию, которое автоматически снимает ЭКГ, следит за давлением, дыханием, сердцебиением и другими показателями.
В случае, если у больного развивается клиническая смерть, ему в неотложном порядке проводят сердечно-легочную реанимацию, которая заключается в таких действиях:
- непрямой массаж сердца;
- искусственная вентиляция легких;
- дефибрилляция;
- медикаментозная поддержка больного.
Неотложная терапия на догоспитальном этапе
Первичную неотложную помощь оказывают медики бригады скорой помощи. Сначала они внутривенно вводят препараты для купирования острого болевого синдрома: Анальгин или наркотические анальгетики в виде Морфина, Промедола и других.
В некоторых случаях необходимо сочетание таких средств с антигистаминными препаратами Димедролом или Пипольфеном.
Также требуется введение седативных препаратов. Внутривенные инъекции обеспечивают быстрый эффект. После всех этих мероприятий проводят электрокардиограмму.
Во время оказания первой помощи больного доставляют в медучреждение. Все эти действия должны проходить в течение получаса. Если это невозможно, то в срочном порядке в вену вводят тромболитические препараты.
Для снятия нагрузки с сердечной мышцы в скорой проводят кислородные ингаляции.
Длительность пребывания больного в условиях реанимации после инфаркта
В современной медицине стараются сократить время нахождения пациента в стационаре с целью оптимизации расходов и снижения цен на лечение. Если раньше больной с инфарктом мог лежать в больнице почти целый месяц, то сейчас этот срок значительно сократился.
При неосложненном течении заболевания пациент находится в реаниматологии в среднем трое суток. За это время проводят полное стандартное обследование, добиваются стабилизации жизненных показателей и назначают соответствующее лечение.
В большинстве случаев становится необходимым проведение хирургического вмешательства. В такой ситуации продолжительность пребывания пациента в палате интенсивной терапии дополняется перед- и послеоперационным периодом.
Но суммарный срок обычно не превышает 7-10 дней.
Виды инсульта и их критические моменты
В медицине выделяют 2 вида инсульта и третий смешанный, и ему присущи признаки как первого, так и второго. Опасность этого кровеносного нарушения в том, что он является необратимым, ведь речь идет о сосудах головного мозга. На возможность восстановления влияет возраст пациента, наличие дополнительных проблем со здоровьем, образ жизни.
Геморрагический инсульт характеризуется разрывом кровеносного сосуда или сосудов, при котором происходит излияние крови в мозг. В зависимости от локации разрыва, этот вид инсульта делится на несколько разновидностей: паренхиматозное, желудочковое, субарахноидальное, субдуральное, эпидуральное, а также смешанное.
Независимо от того, какая разновидность была выявлена, в 40 % случае это приведет к смерти, если не будет оказана помощь. Наиболее опасными периодами геморрагического инсульта является первый день, в который начала проявляться клиническая картина и две недели после этого. На этот срок приходит не менее 85 % смертей.
Полезная информация
Максимально опасными днями при этом виде нарушения являются первый, с седьмого по десятый, четырнадцатый и двадцать первый.
В указанные дни возможно возникновение рецидива. По истечению месяца этот риск значительно снижается.
Геморрагический инсульт возникает значительно реже ишемического, но, несмотря на это, несет большую опасность и последствия.
Ишемический инсульт
Это наиболее распространенный тип нарушения кровообращения в головном мозге человека, который характеризуется закупоркой сосудов. Вследствие этого происходит кислородное голодание, нейроны отмирают. Закупорка просвета сосуда происходит из-за тромба, атеросклеротической бляшки.

Острейший период ишемического инсульта включает первый день, когда была ярко выраженная клиническая картина. После, опасными днями считают третий, седьмой, десятый. Но даже несмотря на то, что эти дни пройдут без осложнений, исключать вероятность рецидива нельзя. Возникновение повторного инсульта возможно даже через год после первого.
Несмотря на большую распространенность этого вида нарушения, избавится от последствий от него крайне затруднительно. Для этого понадобятся годы на реабилитацию.
Сколько держат в реанимационном отделении
Родственников интересует не только прогноз выздоровления больного, но и то, сколько лежат в реанимации после инсульта.
Сколько времени придется находиться в реанимационной палате, определяется состоянием пострадавшего. Для не осложненного ишемического приступа, когда не затронуты жизненно-важные органы, челочек находится в отделении 21 день.
Дольше держат в реанимации в следующих случаях:
- пациент после операции по поводу геморрагического кровоизлияния;
- больной в тяжелом состоянии и находится на ИВЛ;
- пациент не вышел из комы;
- если не становится лучше после проводимой терапии и состояние нестабильно.
Нередко родственники слышат диагнозы и не всегда верно понимают сказанное. Рассмотрим, частые вопросы близких инсультника:
- Состояние крайне тяжелое, находится в реанимации: что это значит? Данный термин означает, что у человека спутано сознание или наступила кома, а жизненные показатели нестабильны.
- Стабильно тяжелое состояние при инсульте: что может значить такая оценка? Здесь нет серьезного повода для беспокойства. Под термином «стабильно тяжелое» подразумевается, что человек самостоятельно дышит и основные параметры жизнедеятельности в пределах нормы. Есть хороший прогноз на восстановление.
Сколько лежат в реанимации при осложненных инсультных приступах, врачи не могут ответить. Как долго будет длиться реанимационный период, зависит от способности организма пострадавшего к восстановлению функций.
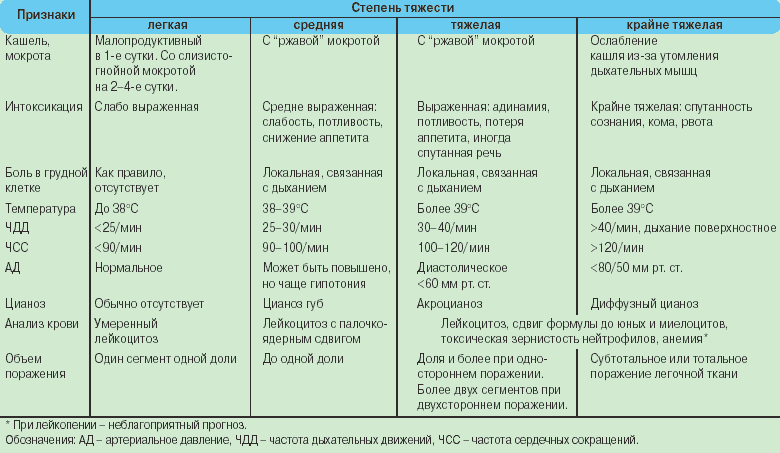
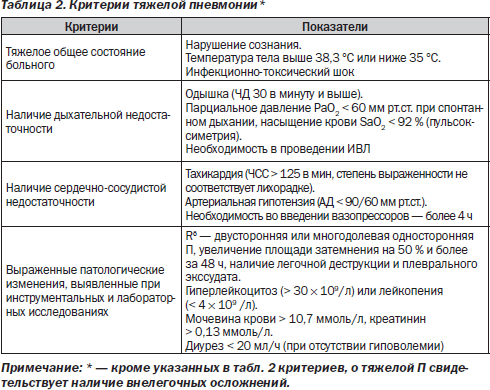
Лечение тяжёлой пневмонии
Неадекватный выбор антибиотиков является независимым фактором риска неблагоприятного исхода тяжелых пневмоний. Врачи Юсуповской больницы для лечения тяжёлого воспаления лёгких применяют антибактериальные препараты, соответствующие следующим требованиям:
- широкий спектр противомикробной активности;
- способность вызывать гибель микроорганизмов;
- устойчивость к β-лактамазам;
- невысокий уровень невосприимчивости микроорганизмов;
- простота дозирования и применения;
- хорошее проникновение в легочную ткань;
- поддержание бактерицидных концентраций в течение всего интервала между введениями;
- хорошая переносимость;
- отсутствие токсичности.
Для лечения тяжёлой пневмонии применяют следующие антибиотики первого ряда: цефепим, клион или линкомицин, ванкомицин или рифампицин. В качестве альтернативных препаратов используют тикарциллин клавуланат или пиперациллин тазобактам. Препаратами резерва являются имипенем, фторхинолоны, меропенем.
Лечение острой дыхательной недостаточности, являющейся осложнением тяжёлой пневмонии, проводят в отделении реанимации и интенсивной терапии. При декомпенсированной форме дыхательной недостаточности кислород увлажняют и подают через носовые катетеры. В случае выраженной обструкции дыхательных путей, ателектазе лёгких пациентам выполняют лечебную бронхоскопию.
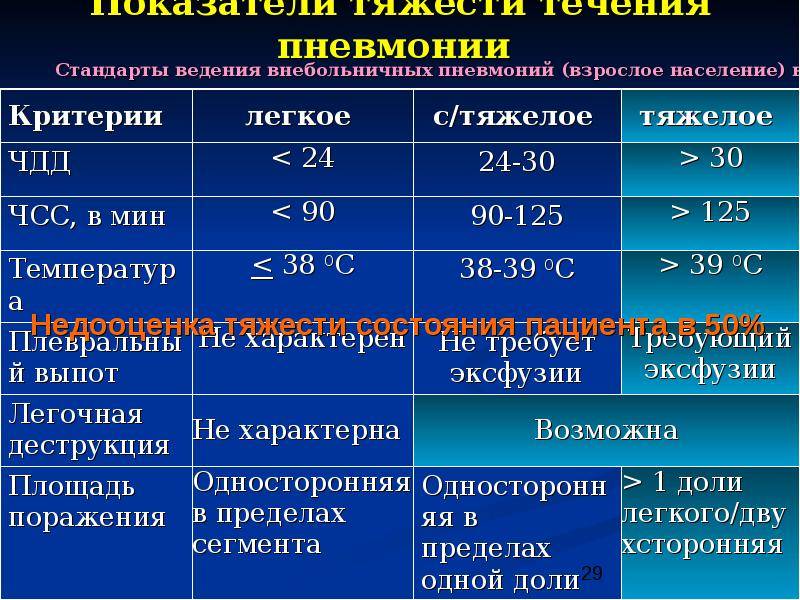
Клиническими показаниями к переводу пациентов с тяжёлой пневмонией на искусственную вентиляцию лёгких являются:
- возбуждение или потеря сознания;
- изменение величины зрачков;
- нарастающий цианоз;
- выраженная одышка (более 35 дыханий в минуту);
- активное участие в дыхании вспомогательной мускулатуры со сниженной вентиляцией.
Одна из сложных проблем является вентиляция пациента с асимметричным поражением лёгких. Для уменьшения риска развития баротравмы врачи Юсуповской больницы используют алмитрин. Периодически пациенту придают положения на здоровом боку.
При развитии у пациентов с тяжёлой пневмонией инфекционно-токсического шока врачи отделения реанимации и интенсивной терапии вводят назначают инфузии инотропных препаратов (допамина, добутамина, норадреналина или их комбинации), преднизолона или других кортикостероидов), проводят коррекцию метаболического ацидоза (сдвига кислотно-щелочного равновесия в кислую сторону).
Для предотвращения массивного распада микроорганизмов, высвобождения эндотоксинов и усугубления шока в начальном периоде лечения ограничивают антибиотики. При наличии сепсиса проводят антибактериальную терапию клавоцином, цефалоспоринами III—IV поколений в сочетании с аминогликозидами, имипенемом или меропенемом.
Наряду с синтетическими коллоидами вводят внутривенно капельно 25% раствор альбумина. Гепарином или низкомолекулярными гепаринами проводят коррекцию микроциркуляторных нарушений. Для подавления действия протеолитических ферментов внутривенно капельно вводят трасилол или контрикал. Повышает сократительную способность миокарда 0,05% раствор строфантина, допамин.
Позвоните по телефону Юсуповской больницы и вас запишут на прием к терапевту. Пациентов с тяжёлой пневмонией госпитализируют в отделение реанимации и интенсивной терапии круглосуточно 7 дней в неделю. Врачи-реаниматологи Юсуповской больницы применяют инновационные схемы лечения, используют новые наиболее эффективные препараты и методики лечения.
Автор
Заведующий отделением анестезиологии-реанимации с палатами реанимации и интенсивной терапии — врач-анестезиолог-реаниматолог
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- «Болезни органов дыхания». Руководство под ред. акад. РАМН, проф. Н.Р.Палеева. М., Медицина, 2000г.
- Дыхательная недостаточность и хроническая обструктивная болезнь легких. Под ред. В.А.Игнатьева и А.Н.Кокосова, 2006г., 248с.
- Илькович М.М. и др. Диагностика заболеваний и состояний, осложняющихся развитием спонтанного пневмоторакса, 2004г.
Наши специалисты
Доктор медицинских наук, профессор, врач высшей квалификационной категории
Заместитель генерального директора по медицинской части, врач-терапевт, врач-гастроэнтеролог, кандидат медицинских наук
Врач-эндоскопист
Цены на диагностику тяжелой пневмонии
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
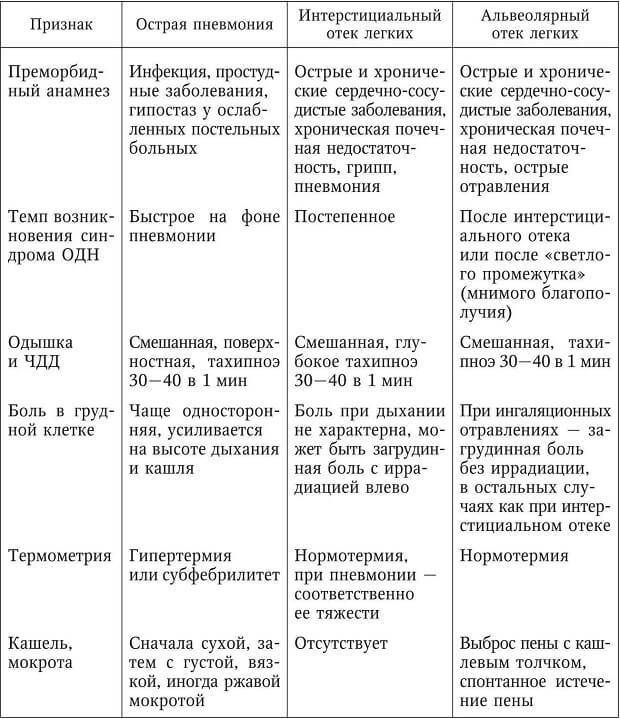
Этиология
Пневмония – это инфекционно-воспалительное заболевание легких. Под воздействием определенных патогенных микроорганизмов происходит воспаление интерстициальной и легочной ткани с поражением альвеол. При отсутствии своевременного и грамотного лечения болезнь приобретает тяжелое течение. Возбудителями госпитальной пневмонии могут стать: 
- Золотистый стафилококк (Staphylococcus aureus) – шаровидная грамположительная бактерия из ряда стафилококковых.
- Синегнойная палочка (Pseudomonas aeruginosa) – грамотрицательная, подвижная палочковидная бактерия, которая опасна для человека. Является возбудителем многих инфекционных болезней. Устойчива к антибиотикам.
- Палочка Фридлендера (Klebsiella pneumonia) – грамотрицательная, анаэробная, палочковидная бактерия.
- Кишечная палочка (Escherichia coli) – еще одна грамотрицательная палочковидная бактерия. Распространяется в нижней части кишечника человека.
- Протей мирабилис (Proteus mirabilis) – из ряда грамотрицательных, факультативно-анаэробных стержнеобразных бактерий. Способна вызвать различные инфекционные заболевания у человека.
- Гемофильная палочка (Haemophilus influenza) или палочка Пфайффера – грамотрицательные, неподвижные бактерии из семейства Pasteurellaceae. Являются возбудителем гриппа.
- Энтеробактерии (Enterobacter) – род грамотрицательных, факультативно-анаэробных, стержнеобразных, неспорообразующих бактерий из семейства Enterobacteriacaea. Находится в кишечнике у многих здоровых людей.
- Серрация (Serratia) – еще один род грамотрицательных, палочковидных бактерий семейства Enterobacteriacaea.
- Фузобактерии (Fusobacterium) – род грамотрицательных, анаэробных, неспорообразующих бактерий. Некоторые части бациллы выглядят, как тонкие, с заостренными кончиками, палочковидные клетки.
- Бактероиды (Bacteroides) – бактерии семейства Bacteroidaceae. Подобны Fusobacterium. Являются представителями нормальной микрофлоры кишечника человека.
- Легионеллы (Legionella) – грамотрицательная болезнетворная бактерия класса Gammaproteobacteria. Включает в себя множество патогенных видов бацилл.
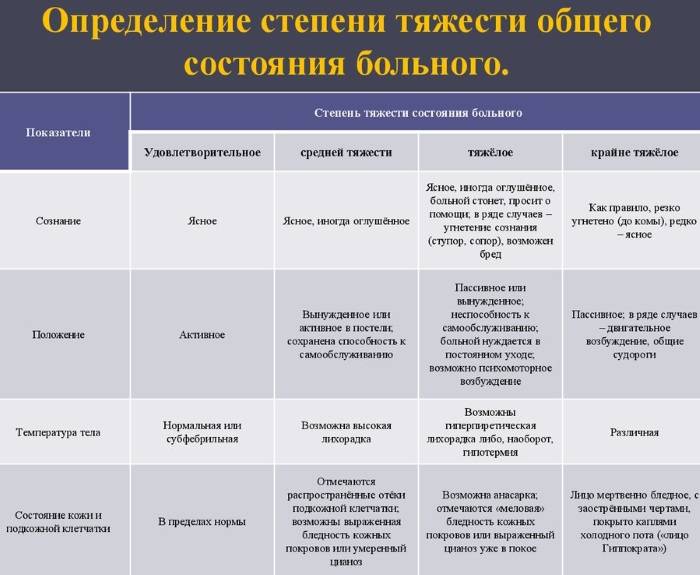
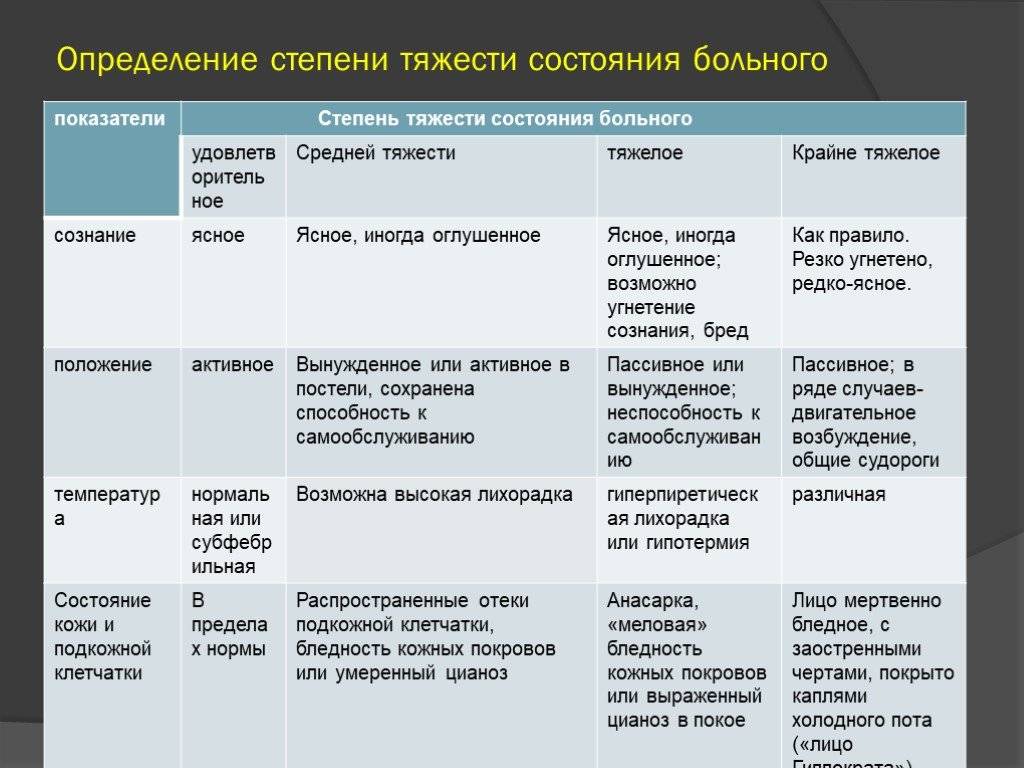
Определение состояния больного
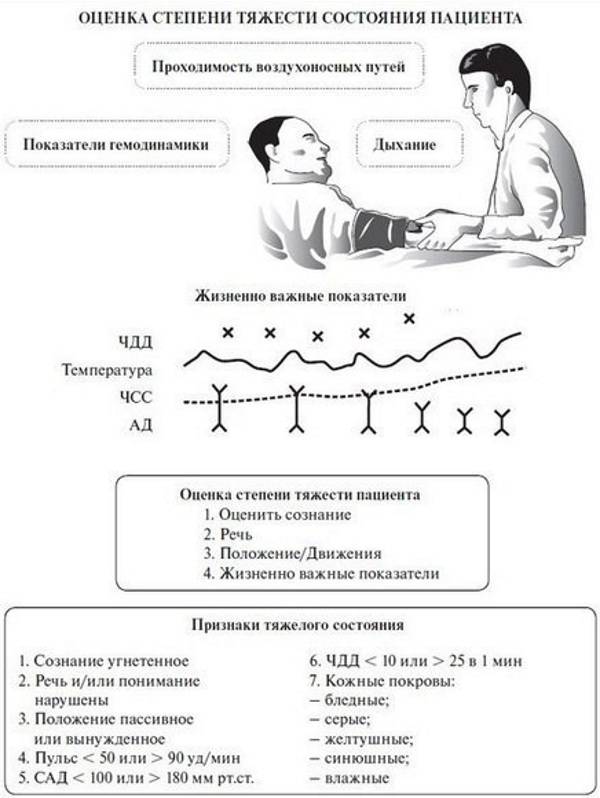
Степень тяжести состояния больного специалисты определяют в зависимости от декомпенсации жизненно важных функций в организме, их наличия, степени выраженности. В зависимости от этих показателей врач назначает проведение диагностических, лечебных мероприятий. Специалист устанавливает показания для госпитализации, определяет транспортабельность, вероятный исход заболевания.
Общее состояние пациента имеет такую классификацию:
- Удовлетворительное.
- Средняя тяжесть.
- Тяжелое состояние.
- Крайне тяжелое.
- Терминальное.
- Клиническая смерть.
Одно из этих состояний в реанимации определяется врачом в зависимости от таких факторов:
- осмотр пациента (общий, местный);
- ознакомление с его жалобами;
- проведение исследования внутренних органов.
При проведении осмотра больного специалист знакомится с имеющимися симптомами заболеваний, повреждений: внешний вид больного, упитанность, состояние его сознания, температура тела, наличие отеков, очагов воспаления, окрас эпителия, слизистой. Особенно важными считаются показатели функционирования сердечно-сосудистой системы, органов дыхания.
В некоторых случаях точное определение состояния больного возможно только после получения результатов дополнительных лабораторных, инструментальных исследований: наличие кровоточащей язвы после проведения гастроскопии, обнаружение признаков острого лейкоза в анализах крови, визуализация раковых метастазов в печени посредством проведения ультразвуковой диагностики.
Тяжелое состояние
Обычно тяжелое состояние наблюдают в случае осложнения текущей болезни, которое характеризуется ярко выраженными, стремительно прогрессирующими клиническими проявлениями. Для больных в этом состоянии характерны следующие жалобы:
- на частые боли в сердце;
- проявление одышки в спокойном состоянии;
- наличие продолжительной анурии.
Обычно на тяжелое состояние больного указывают такие симптомы:
- нарастание кахексии;
- анасарка;
- водянка полостей;
- стремительное обезвоживание организма, при котором отмечается сухость слизистых, снижение тургора эпидермиса;
- кожный покров становится бледным;
- гиперпиретическая лихорадка.
При диагностике сердечно-сосудистой системы обнаруживаются:
- нитевидный пульс;
- артериальная гипо-, гипертония;
- ослабление тона над верхушкой;
- расширения сердечных границ;
- ухудшение проходимости внутри крупных сосудистых стволов (артериальных, венозных).
При диагностировании органов дыхательной системы специалисты отмечают:
- тахипноэ больше 40 за минуту;
- наличие обтурации верхних дыхательных путей;
- отек легких;
- приступы бронхиальной астмы.
Все эти показатели указывают на очень тяжелое состояние пациента. Помимо перечисленных симптомов у больного отмечаются рвоты, симптомы разлитого перитонита, профузный понос, носовое, маточное, желудочное кровотечение.
Все больные с очень тяжелым состоянием подлежат обязательной госпитализации. А это значит, что их лечение проводится в палате интенсивной терапии.
Стабильно тяжелое состояние
Все знают, что значит очень тяжелое состояние, его мы рассмотрели в предыдущем пункте. А вот выражение «стабильно тяжелое» часто пугает людей.
Больные в таком состоянии находятся под постоянным наблюдением специалистов. Врачи, медсестры следят за всеми жизненно важными показателями организма. В этом выражении больше всего радует стабильность состояния. Несмотря на отсутствие улучшений у больного все-таки отсутствует какое-либо ухудшение в состоянии пациента.
Стабильно тяжелое состояние может длиться от нескольких дней до недель. От обычного тяжелого состояния оно отличается отсутствием динамики, каких-либо изменений. Чаще всего это состояние возникает после тяжелых операций. Жизненно важные процессы организма поддерживаются посредством специальной аппаратуры. После отключения аппаратуры больной будет находиться под тщательным наблюдением мед персонала.
Крайне тяжелое состояние
При таком состоянии наблюдается резкое нарушение всех жизненно важных функций организма. Без оказания срочных лечебных мероприятий может наступить смерть пациента. При этом состоянии отмечается:
- резкое угнетение больного;
- общие судороги;
- лицо бледное, заостренное;
- тоны сердца слабо прослушиваются;
- нарушение дыхания;
- у легких прослушиваются хрипы;
- артериальное давление определить невозможно.
Инсульт в тяжелой форме
Инсульт – это опасное состояние для человека, но одни люди становятся на ноги после него, а другие нет. Последствия у всех разные. Если кровь перестает свободно циркулировать в сосудах мозга, то это может привести к тяжелым осложнениям или же не особо страшным. Бывает, нейроны повреждаются незначительно, человек хорошо и быстро восстанавливается после нормализации кровообращения.
Если ОНМК (острое нарушение мозгового кровообращения) привело к тяжелым последствиям, то есть оказались задетыми важнейшие для жизнеобеспечения центры, структуры головного мозга значительно смещены, тогда человек уже может не встать с постели или даже умереть.
Своевременные и грамотные лечебные мероприятия как нельзя лучше скажутся на скорости развития инсульта, могут приостановить его
Важно правильно помочь, когда инсульт только начался. Тогда пациент не только останется жить, он сможет восстановиться довольно хорошо
Если произошел инсульт в тяжелой форме, который является опаснейшим, то пациент сможет выжить только в случае своевременной локализации проблемы в сосудах мозга, проводимое лечение должно быть качественным.
Классификация
Есть шкала NIHSS, ею пользоваться довольно удобно, чтобы дать оценку тяжести инсульта. Эта шкала позволяет:
- определить исчезновение или понижение чувствительности;
- нарушение зрительных, речевых, двигательных функций;
- оценить уровень сознания человека;
- дать оценку координаторным нарушениям;
- провести аутотопоанозогнозию.
Специалист проверяет каждый пункт и дает оценку в баллах. В зависимости от количества баллов определяется то, насколько в тяжелом состоянии находится человек. Если сумма превышает 13 баллов, то состояние тяжелое, если она равно нулю — все в порядке. В первом случае на полное восстановление рассчитывать не приходится. Человека трудно даже вырвать из рук смерти. Велика вероятность утраты многих функций, если ему вообще удастся выжить после инсульта.
Еще врачи осуществляют оценку состояния человека по шкале Балл Оргогозо, применяется также Канадская неврологическая шкала, еще может быть использована Оксфордская шкала инсульт-поражений.
Инсульт классифицируют таким образом:
- Легкая форма, поражение мозга необширное, очаговое. Восстановление даже полное возможно уже через несколько недель.
- Средняя форма, как и легкая, преимущественно характеризуется очаговой симптоматикой.
- Тяжелая степень ОНМК включает тяжелейшие осложнения, в том числе раздражение оболочек мозга, отек, угнетение сознания, кома. Симптомов много, возможно смещение структур мозга.
Инсульт-патология развивается не в один миг, а постепенно, с течением времени, если не предпринимать никаких действий, легкая степень перейдет в среднюю и тяжелую.
Можно выделить несколько этапов развития инсульта. Первый характеризуется малым нарушением кровотока в головном мозге. Человек почувствует некоторые недомогания, но они будут незначительными. Далее на втором этапе появится глутаматная «эксайтотоксичность». Больному становится хуже. Во время третьего этапа внутри клеток становится все больше соединений кальция. На 4-том этапе внутри клеток активируются ферменты. На пятом этапе синтез углекислого газа усиливается, далее следует развитие оксидантного стресса. Генетическая экспрессия обычно появляется на шестом этапе. На седьмом этапе наблюдаются отдаленные звоночки развития ишемического поражения мозговых клеток. Последний восьмой этап развития инсульта характеризуется безвозвратной гибелью нейронов.
Изменение образа жизни
Следует отличать ограничение в определенного рода нагрузках от полного отказа от последних.
Инфаркт миокарда – не приговор, после которого человек должен вести растительный образ жизни. Наоборот, повреждение сердечной мышцы следует восстанавливать, что автоматически означает полноценную жизнь, а не ограничение.
Восстановление – длительность, интенсивность нагрузок, особенность питания, зависит от степени тяжести болезни.
Разделяют 4 класса больных:
- 1 функциональный класс – это пациенты, перенесшие мелкоочаговый инфаркт без значимых осложнений или вовсе без них. Здесь восстановление после инфаркта миокарда самое простое.
- 2 класс – сюда относят больных с осложнениями средней степени тяжести, или пациентов после крупноочагового инфаркта, но с минимальными последствиями.
- 3 класс – это пациенты с тяжелыми осложнениями после мелкоочагового инфаркта, в частности, со стенокардией до 4–6 раз за день.
- 4 класс – больные, перенесшие мелкоочаговый инфаркт с очень тяжелыми последствиями – вплоть до клинической смерти, а также пациентов с трансмуральным инфарктом миокарда. Это наиболее тяжелая группа больных, срок реабилитационного периода здесь очень большой.
Физические нагрузки
Сердечная мышца такая же, как и все остальные и реагирует на нагрузки и отсутствие оных, так же как и все остальные. При недостаточных нагрузках мышца атрофируется, становится слабее и быстрее повреждается, при чрезмерных нагрузках травмируется. Здесь, как нигде важна мера.
Нагружать сердце необходимо как можно раньше и, конечно, после консультации с лечащим врачом.
- В период после приступа физическая активность запрещена. Больной может два раза в день посидеть на кровати не дольше 10 минут и обязательно под присмотром мед персонала. Для больных 1, 2 класса такой период составляет 3–4 дня, для 4 – не менее недели. Если у больного это повторный инфаркт или состояние осложнено другими болезнями, реабилитационный период продлевается еще на 2 дня.
- На втором этапе разрешается ходить по коридору, сидеть 3 раза в день по 25 минут. Следует избегать деятельности, требующей наклонов – при инфаркте это самая тяжелая нагрузка. Позднее разрешается делать гимнастику сидя – после осмотра и разрешения врача, конечно.
- Третий этап предполагает прогулки по коридору – до 200 м, полное самообслуживание, положение сидя без ограничений по времени. Этот этап позволяет быстрее восстановить мышцы.
- На четвертом этапе разрешаются пешие прогулки – очень удобны тем, что пациент сам регулирует их продолжительность и интенсивность. Поначалу дистанция составляет 600 м, затем 1,5 км и через пару дней 2–3 км.
Начинается этот этап после того, как данные ЭКГ подтверждают начало рубцевания сердечной ткани. Для разных функциональных классов этот момент наступает в разные сроки: для 1 класса – на 18–20 день, для 2 – 16– 7, для 3 – на 20–21. Выздоровление больных 4 класса зависит от слишком многих факторов, здесь указать период восстановления невозможно.
Ориентироваться при прогулках нужно не на чувство усталости, а на более объективные признаки:
- повышение давления служит сигналом к уменьшению нагрузки;
- повышение частоты пульса до 200. И, кстати, если после прогулки частота пульса начинается укладываться в 100–120 ударов, это указывает на выздоровление;
- одышка – не является показателем при астме;
- чрезмерное потоотделение.
Согласно имеющимся данным только 1% больных переносит второй инфаркт из-за слишком активной половой жизни. Поэтому внезапно отказываться от личной жизни никаких причин нет. Однако приступать к занятию сексом следует постепенно.
Первые пробы разрешается совершать после того, как при пеших прогулках – не менее 2–3 км, исчезает одышка.
Не всегда попытки увенчиваются успехом: лекарства, используемые при реабилитации, угнетают половую функцию и у мужчин, и у женщин.
Реабилитация после инфаркта миокарда и возвращение к полноценной жизни вполне возможны, но лишь при точном выполнении ряда условий:
- обязательное наблюдение за собственным состоянием;
- выполнение врачебных рекомендаций;
- ограничения в еде;
- отказ от алкоголя, курения и наркотиков;
- посильная физическая активность.
Причины тяжёлой пневмонии
Большинство тяжёлых пневмоний вызывает пневмококк и гемофильная палочка. Тяжёлое воспаление лёгких развивается при инфицировании дыхательных путей легионеллами, золотистым стафилококком, грамотрицательными бактериями, клебсиеллой. В зимнее время преобладают тяжёлые вирусные пневмонии. Довольно часто тяжело протекает воспаление лёгких, вызванное микоплазмами и хламидиями. Особое значение в происхождении тяжёлых пневмоний отводится устойчивым к антибиотикам штаммам бактерий.
Факторами риска для развития устойчивости пневмококков к антибиотикам являются:
- возраст пациентов менее 7 лет и более 60 лет;
- предшествующая антибиотикотерапия,
- наличие сопутствующих заболеваний;
- пребывание в домах ухода.
Более устойчивой к действию антибиотиков является синегнойная палочка.