Основные сведения о патологии
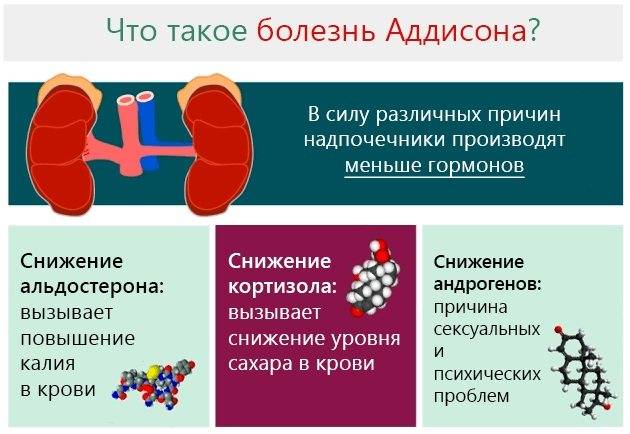
Надпочечниковая недостаточность и болезнь Аддисона — это эндокринная патология, кора надпочечников производят в недостаточном количестве гормоны — кортизол и альдостерон. В системе, которая поддерживает оптимальный баланс этих гормонов, возникает сбой. Регуляция выработки гормонов осуществляется с помощью системы обратной связи. Между гипоталамусом, гипофизом (находится в головном мозгу) и надпочечниками (располагаются над верхней частью почек) циркулирует постоянный поток сигналов, что позволяет в организме поддерживать необходимый уровень гормонов надпочечников.
Надпочечники имеют несколько слоев:
- Наружный слой вырабатывает альдостерон, он регулирует водно-солевой баланс организма. Нарушение водно-солевого гемостаза чревато аномальными колебаниями артериального давления.
- Средний слой производит кортизол, гормон, который влияет на уровень сахара в крови, кровяное давление и воспалительные реакции.
- Самый глубокий слой производит половые гормоны (андрогены, являющиеся предшественниками эстрогенов). Недостаток этих половых гормонов вызывает выпадение волос; избыток ведет к вирилизации — появлению у человека черт, характерных для противоположного пола.
Обычно кортизол вырабатывается и выделяется корой надпочечников. Производство гормона регулируется гипоталамусом и гипофизом. Когда уровень кортизола в крови падает, гипоталамус высвобождает кортикотропин-рилизинг-гормон (КРГ, англ. corticotropin-releasing hormone, CRH), он заставляет гипофиз продуцировать АКТГ (адренокортикотропный гормон). АКТГ стимулирует надпочечники к продукции и выбрасыванию в кровь кортизола. Для того, чтобы в кровь поступило необходимое количество кортизола, гипоталамус и гипофиз, а также надпочечники должны не только работать в тесной связке, но и быть способными в достаточном количестве вырабатывать гормоны.
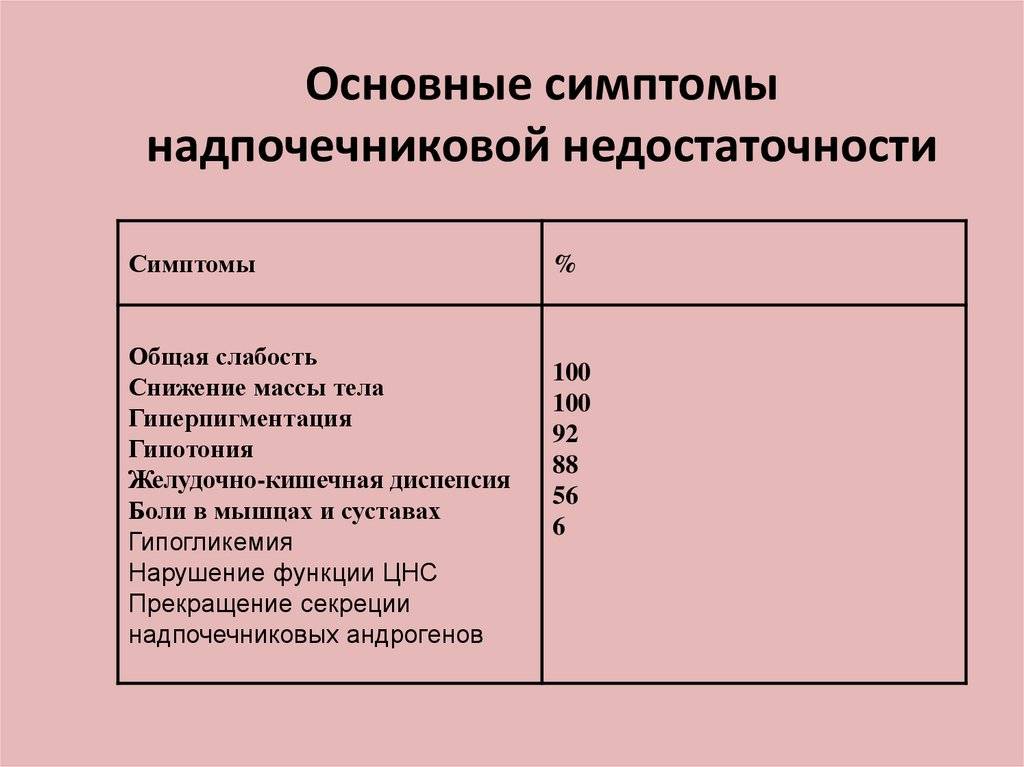
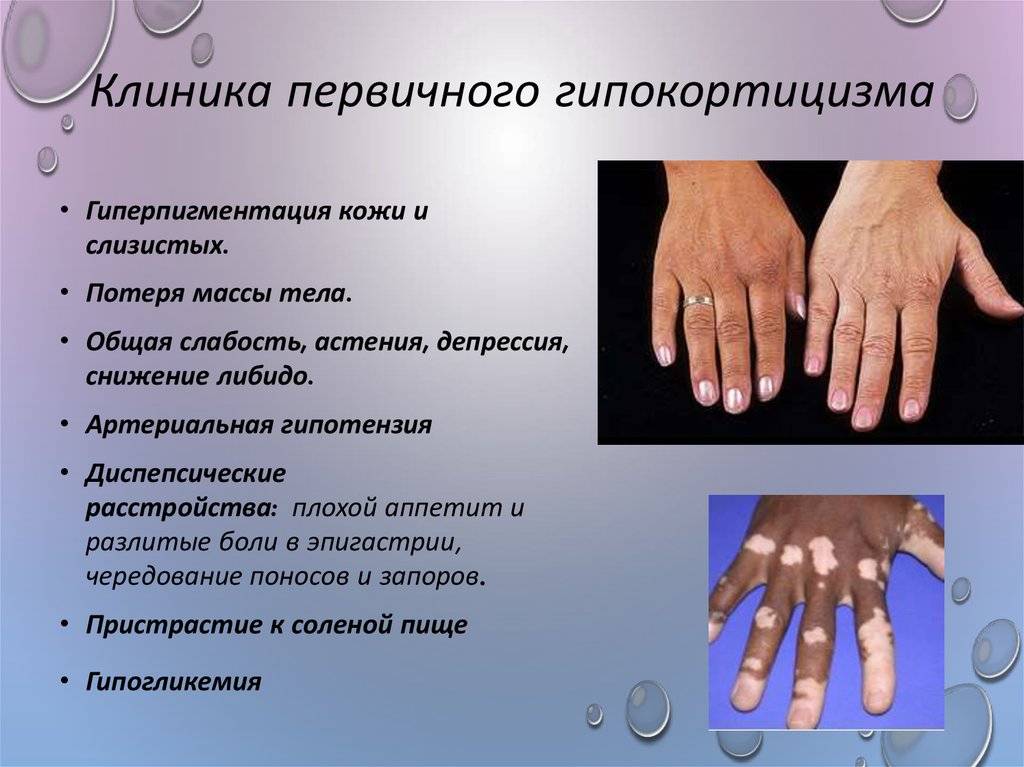
Если в крови недостаточное количество кортизола или альдостерона, то у человека появляются слабость, дегидратация (обезвоживание). Его организм не способен поддерживать адекватное кровяное давление или должным образом реагировать на физические нагрузки. Кортизол влияет на метаболизм углеводов, белков и жиров. Он участвует в регуляции уровней глюкозы в крови, действует как противовоспалительное средство и помогает организму реагировать на стресс (например, справиться с инфекционным заболеванием или травмой). Альдостерон поддерживает водно-солевой баланс в организме, регулирует обмен калия.
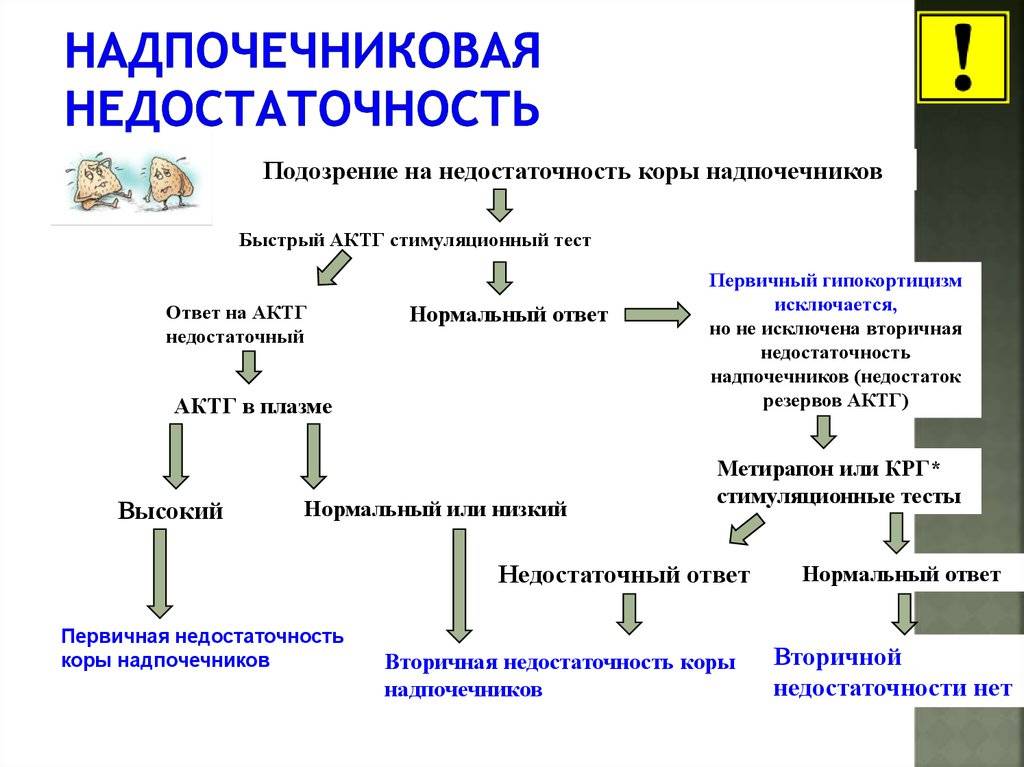
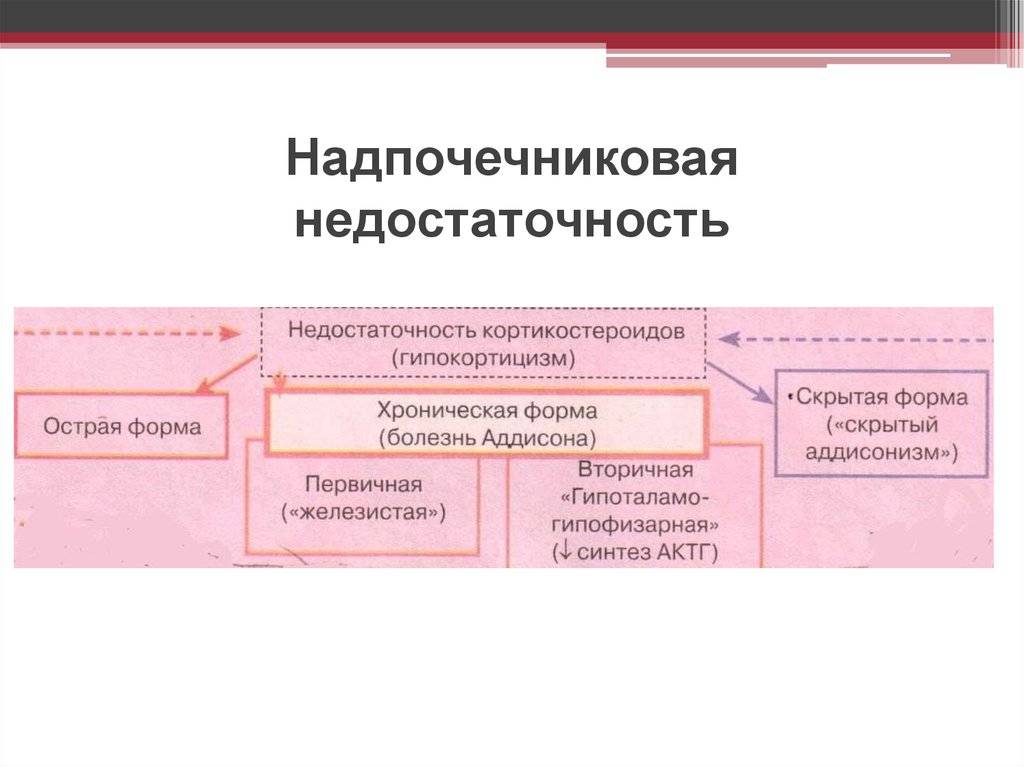
В зависимости от того, где произошла поломка (в гипофизе или в надпочечнике), ставшая причиной дефицита гормонов, надпочечниковую недостаточность подразделяют на два типа:
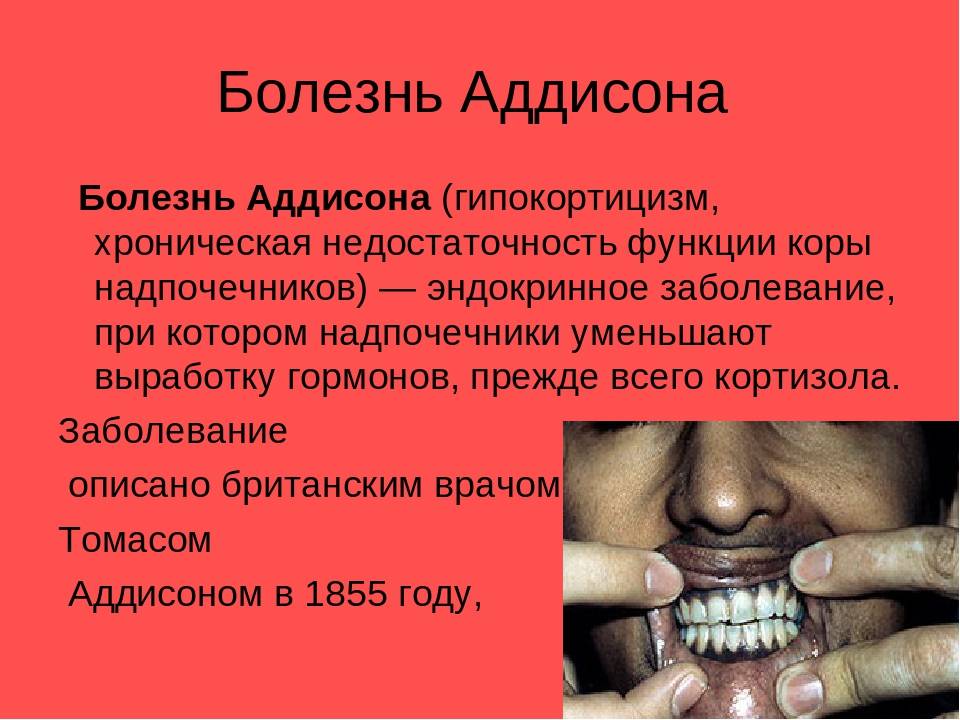
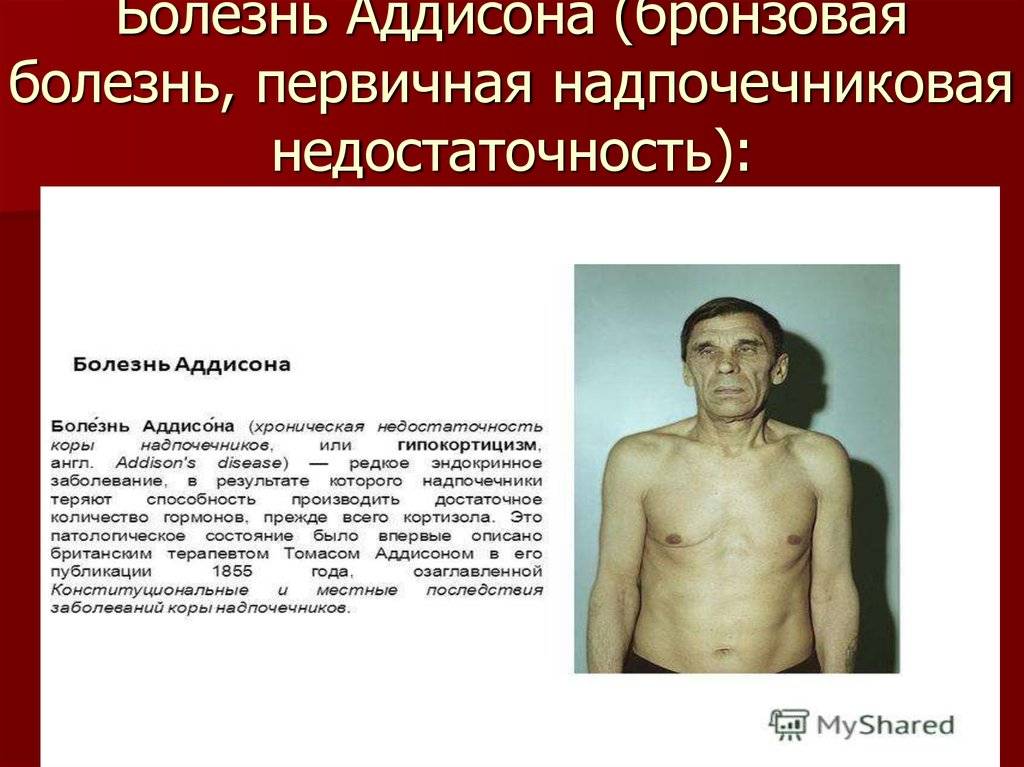
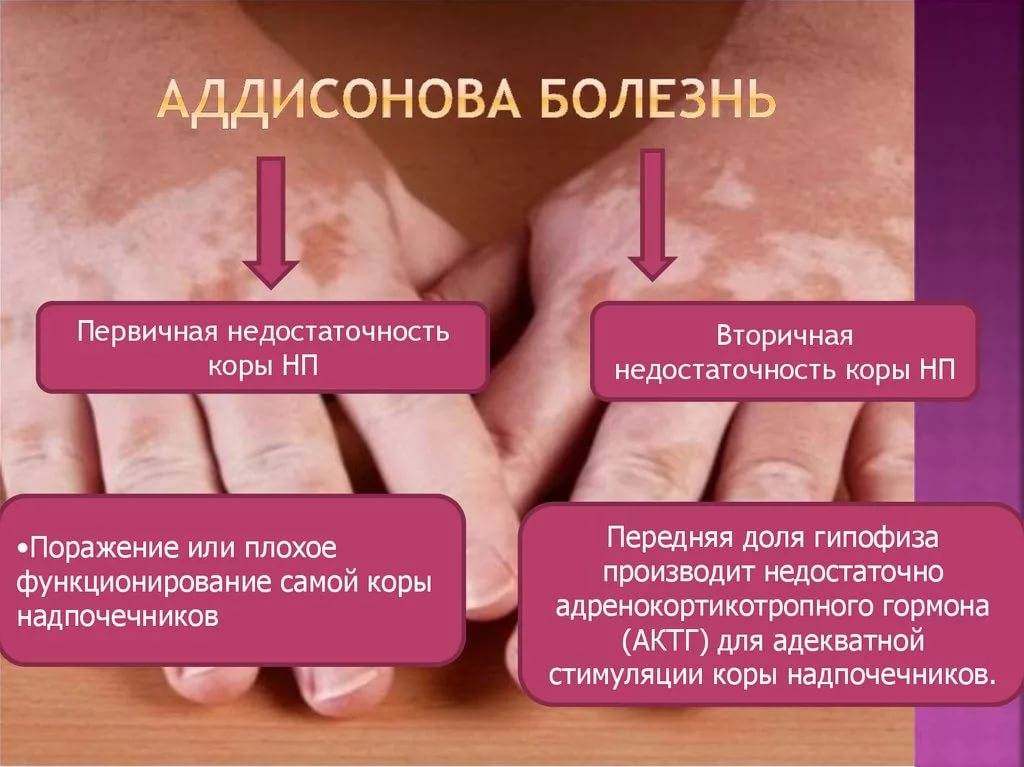
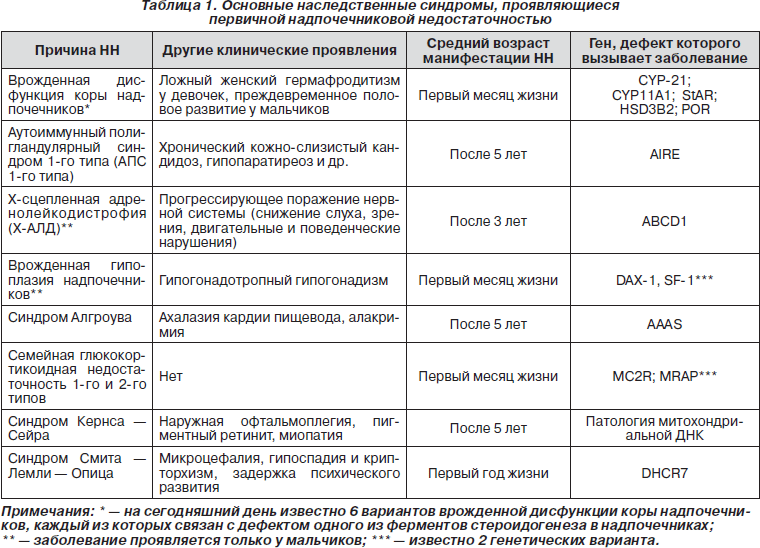
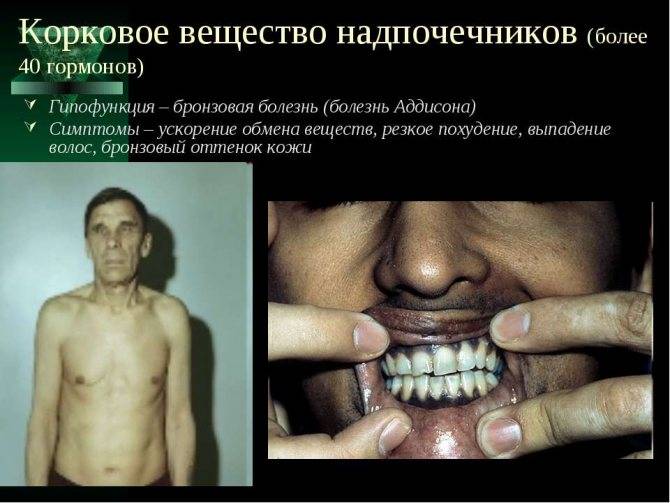
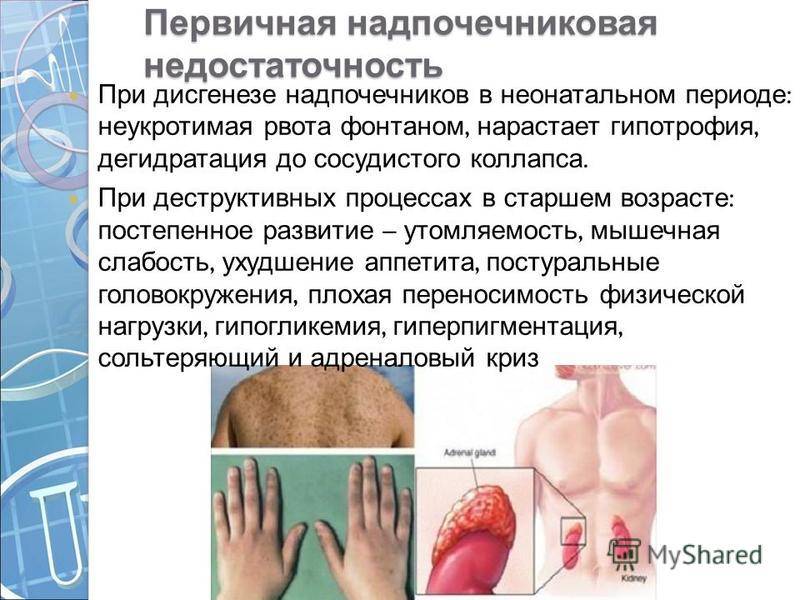
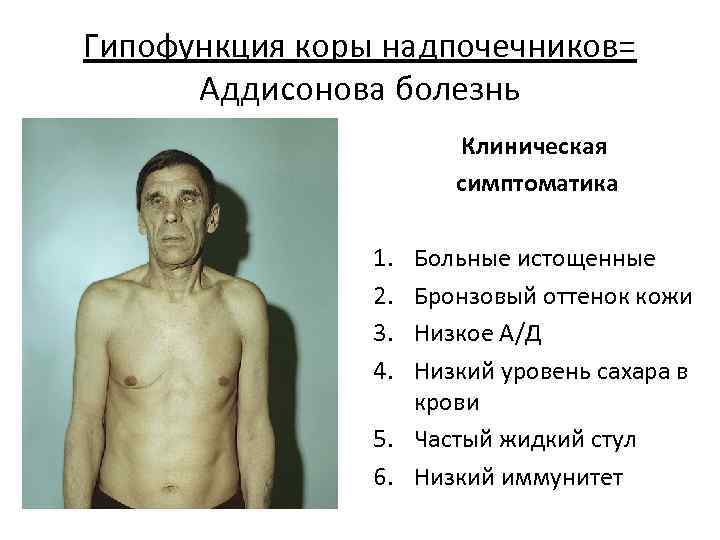
- Первичная надпочечниковая недостаточность (болезнь Аддисона) — вызвана недостаточной активностью или повреждением надпочечников, что становится причиной низких уровней кортизола и альдостерона в крови. Болезнь Аддисона встречается относительно редко. Заболеваемость около 1 человека на 100 000 населения. Встречается во всех возрастных группах. Частота встречаемости среди мужчин и женщин примерно одинакова. Симптомы недостаточности появляются, когда 80-90% коры надпочечников вовлекаются в патологический процесс. Аутоиммунное поражение коры надпочечников в 75% случаев является причиной появления первичной надпочечниковой недостаточности у взрослых.Туберкулез и другие хронические инфекции, кровоизлияние в надпочечники и метастазирование различных раков (чаще рак лёгкого) могут стать причинами развития болезни Аддисона. У детей около 70% случаев повреждения надпочечников приходится на аутосомно-рецессивное наследственное заболевание — врожденная гиперплазия коры надпочечников, а в 30% возникает на фоне аутоиммунных заболеваний или при наследуемой адренолейкодистрофии.
- Вторичная надпочечниковая недостаточность — снижение выработки гормона гипофиза АКТГ (адренокортикотропный гормон) является причиной вторичной надпочечниковой недостаточности. АКТГ заставляет кору надпочечников производить больше кортизола. Если АКТГ недостаточно (из-за повреждения гипофиза, опухоли гипофиза или по какой-либо другой причине) производство кортизола не стимулируется. Вторичная недостаточность надпочечников может также возникать после длительной терапии кортикостероидами (преднизолон часто назначается при ревматоидном артрите или при бронхиальной астме), когда внезапно прекращается прием этих препаратов. Использование кортикостероидов подавляет естественную выработку кортизола, а возобновление нормального производства может занять несколько недель или месяцев.
Профилактика
Предупредить обострение патологических процессов, которые негативно влияют на качество жизни пациента, можно.
Достаточно помнить полезные рекомендации эндокринолога:
- Больше гулять на свежем воздухе.
- Придерживаться нормального режима сна и бодрствования.
- Регулярно заниматься умеренными физическими нагрузками.
- Избегать депрессий и стрессовых перенапряжений. Для этого можно медитировать или заниматься йогой.
- Рационально питаться, составлять меню, включая полезные продукты питания с витаминами и микроэлементами. Меньше употреблять жирных, соленых, пряных, копченых и острых блюд.
- Отказаться от вредных привычек (спиртные напитки, сигареты, наркотические вещества).
Предупредить заболевание также поможет защита от физических, умственных и эмоциональных перенапряжений
Важно в профилактических целях посещать эндокринолога, своевременно лечить заболевания, которые провоцируют нарушения в работе надпочечников
Классификация недуга
В зависимости от причины возникновения того или иного патологического процесса, классифицируют степень развития недуга.
Первичная хроническая недостаточность (болезнь Аддисона). Состояние врожденной или приобретенной природы. К первому, как правило, относят следующие недуги:
- синдром Оллгрова (Алдгроува или синдром трех «А»);
- гипоальдостеронизм (гипоминералокортицизм);
- адренолейкодистрофия (генетическая патология наследственного характера);
- врожденная гипоплазия коркового вещества надпочечников;
- семейный изолированный дефицит глюкокортикоидов (СИДГ)
Среди приобретенных выделяют:
- Аутоиммунную деструкцию коры надпочечников (аутоиммунный адреналит);
- Инфекционный адреналит (туберкулёз, сифилис, микозы);
- Амилоидную дистрофию почек (амилоидоз);
- Новообразования.
Вторичная патология возникает вследствие изменений в гипофизе, а также неправильной выработки кортикотропина (гормона АКТГ). Данный вид гипокортицизма также может быть как врожденным, так и приобретенным явлением. К врожденным недугам относят:
- недостаточность адренокортикотропного гормона;
- нарушение работы передней доли гипофиза (гипопитуитаризм).
К приобретенным относятся:
- опухолевые процессы;
- инфекционные заболевания;
- внутренние кровотечения.
Третичный гипокортицизм является следствием сбоя в работе гипоталамуса и аналогично имеет два пути происхождения – врожденный и приобретенный.
К первому принято относить:
- нарушение выработки кортикотропного гормона (КРГ, кортиколиберин);
- недостаточность функций гипофиза и гипоталамуса (гипоталамо-гипофизарная недостаточность).
Вторая возникает в результате разрушения тканей и структуры гипоталамуса.
Помимо вышеперечисленных состояний стоит также отметить одну из разновидностей хронического течения болезни, связанную со сбоями в выработке стероидных гормонов. Сюда можно отнести следующие состояния:
- ятрогенная надпочечниковая недостаточность (результат приема некоторых лекарственных средств);
- псевдогипоальдостеронизм (недостаточная выработка альдостерона).
Признаки острой надпочечниковой недостаточности
Различают несколько вариантов клинического течения острой надпочечниковой недостаточности:
— сердечно–сосудистая форма острой надпочечниковой недостаточности, при которой выражены явления острой недостаточности кровообращения – резкое снижение артериального давления, сопровождаемое обильным потоотделением, внезапной слабостью, чувством холода в конечностях, сердечной аритмией;
— желудочно–кишечная форма острой надпочечниковой недостаточности, симптоматика которой напоминает состояние «острого живота», с тошнотой, рвотой, диареей, резкими острыми болями в области живота;
— нервно–психическая или менингоэнцефалическая форма острой надпочечниковой недостаточности, сопровождаемая головными болями, вялостью, сбоями в работе сознания, галлюцинациями, обморочными состояниями.
При появлении подобных симптомов больной нуждается в срочной госпитализации. В чистом виде каждая из форм встречается редко, чаще бывает их сочетание. Аддисонический криз может длиться от нескольких часов до нескольких дней. До кризисного состояния больной может за очень короткое время. Симптомами приближения криза является слабость, мышечные боли и потеря аппетита. В некоторых случаях клинические симптомы острой надпочечниковой недостаточности развиваются молниеносно, без предшествующих признаков.
Методы диагностики острой надпочечниковой недостаточности
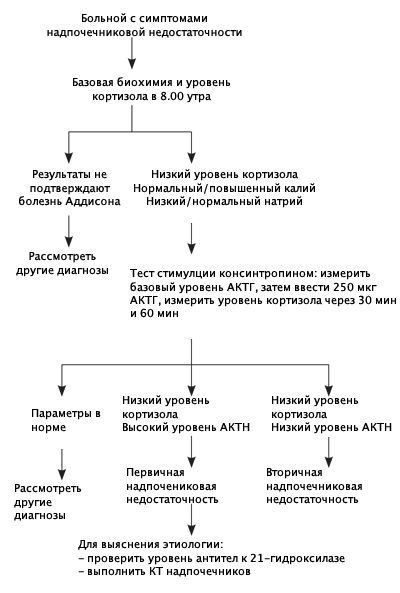
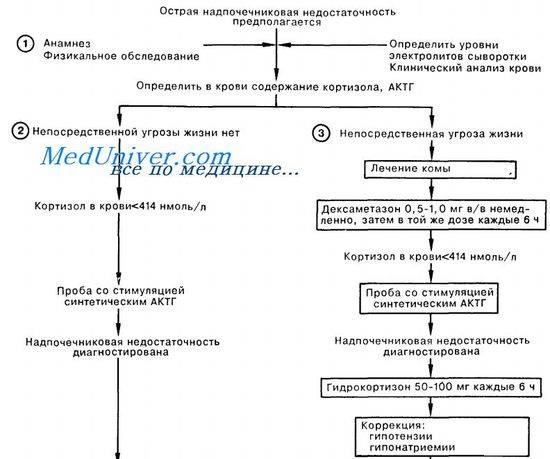
Для выявления острой надпочечниковой недостаточности прежде всего необходимо собрать анамнез и выяснить у больного наличие заболеваний надпочечников или гипофиза (хронической надпочечниковой недостаточности, врожденной дисфункции коры надпочечников, опухолей надпочечников, синдрома Кушинга, оперативных вмешательств на гипофизе и т.п.)
При осмотре больного отмечают бледность кожных покровов, синюшность конечностей, снижение артериального давления, учащение сердцебиения, нитевидный пульс, снижение объема мочи, тошноту с неукротимой рвотой, кровавый понос, вздутие живота. Если преобладает нервно–психическая форма острой надпочечниковой недостаточности, у больного при физикальном обследовании выявляется очаговая неврологическая симптоматика, ступор, заторможенность, головные боли.
При осмотре кожных покровов у пациентов может обнаруживаться звездчатая геморрагическая сыпь, либо сыпь в виде петехий.
Повышение температуры тела для адиссонического криза нехарактерно, за исключением наличия сопутствующего инфекционного процесса или выраженного обезвоживания организма.
Лабораторные методы исследования острой надпочечниковой недостаточности сводятся к исследованиям:
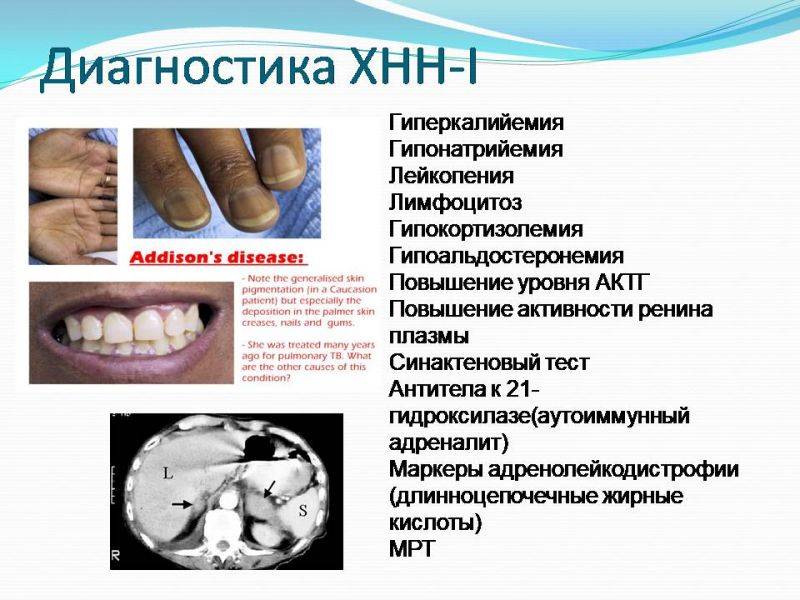
— общего анализа крови, в котором может отмечаться относительный лимфоцитоз, повышение уровня СОЭ, эозинофилия;
— биохимического анализа крови, позволяющего выявить снижение уровня натрия и повышение уровня калия, а также снижение концентрации глюкозы в крови;
— уровня гормонов – кортизола и ренина, а также содержания адренокортикотропного гормона, уровень которого, как правило, повышается при первичной острой надпочечниковой недостаточности, а при вторичной – остается неизменным или несколько снижается. Порой для выявления причины развития острой надпочечниковой недостаточности целесообразно сделать посев крови, что позволит выявить септическое состояние, и коагулограмму, которая даст информацию о свертывании крови и возможности развития тромбов.
Из инструментальных методов исследования для диагностики острой надпочечниковой недостаточности наиболее информативны электрокардиография (позволяет выявить аритмии), рентгенография (для исключения травм и воспалительных процессов в легких), ультразвуковое исследование брюшной полости (для выявления инфекционного очага) и компьютерная или магнитно–резонансная томография.
Необходимо при диагностике отличить острую надпочечниковую недостаточность от острой недостаточности кровообращения другого происхождения, острого аппендицита, холецистита, панкреатита, кишечной непроходимости, прободения язвы желудка или двенадцатиперстной кишки.
Симптомы
 Первыми симптомами надпочечниковой недостаточности могут быть малоподвижность и снижение артериального давления.
Первыми симптомами надпочечниковой недостаточности могут быть малоподвижность и снижение артериального давления.
Симптомы острой НН
Начальными признаками аддисонического криза являются: малоподвижность ребенка, сниженный тонус мышц, сниженное кровяное давление; пульс учащен, одышка, уменьшено суточное количество мочи.
Характерными являются и симптомы со стороны пищеварительного тракта: боль в животе различной локализации и интенсивности, тошнота и рвота, понос, быстро приводящие к обезвоживанию ребенка.
Кожные покровы с синюшным оттенком, появляется «мраморность» кожи, кровоизлияния на коже разного размера и формы. Конечности на ощупь холодные, температура тела снижена.
Если криз является следствием кровоизлияния в надпочечники различного происхождения или отмены глюкокортикостероидов, то клинические симптомы появляются внезапно и быстро нарастают до развития коматозного состояния. Значительное снижение уровня калия в крови может привести к остановке сердца. В более редких случаях такими могут быть начальные проявления молниеносной формы Аддисоновой болезни.
Если же острый гипокортицизм является проявлением декомпенсации при хронической НН, то клинические проявления развиваются постепенно, за неделю и более: усиливается пигментация кожи, нарастают слабость, ухудшение аппетита, снижение активности и подвижности ребенка, подавленное настроение. Появляются рвота и боли в животе, нарастают признаки сердечно-сосудистой недостаточности у ребенка с последующим развитием комы.
Симптомы хронической НН
При врожденном недоразвитии надпочечников клинические проявления могут появиться сразу после рождения: физиологическая потеря веса выше нормы, дети вялые, срыгивают, мало прибавляют вес, тонус тканей снижен, мочеиспускания обильные
Обращает на себя внимание потемнение кожи, а иногда и слизистых. Любое заболевание или диспепсические проявления могут спровоцировать развитие острого криза НН у такого ребенка
У старших детей хроническая НН развивается медленно, родители часто не могут указать время начала заболевания. Все проявления связаны с недостаточным количеством альдостерона и кортизола в организме, что приводит к нарушениям минерального и углеводного обменов.
Слабость и снижение активности ребенка отмечаются обычно к концу дня и исчезают после ночного сна. Эти проявления могут быть спровоцированы какими-либо заболеваниями, операциями, психо-эмоциональными нагрузками.
Достаточно часто отмечаются боль в животе, снижение аппетита, тошнота, рвота, жажда, запоры и поносы. Понос и рвота вызывают еще большие потери натрия, и могут спровоцировать возникновение острой НН.
При Аддисоновой болезни снижается систолическое и диастолическое кровяное давление в связи с уменьшенным объемом циркулирующей крови и дефицитом глюкокортикоидов. Пульс при этом замедленный; резкое изменение положения тела вызывает головокружения и обмороки.
Если НН сопутствует генетическому заболеванию адренолейкодистрофии, при котором поражается белое вещество ЦНС (центральной нервной системы) и кора надпочечников, то неврологические проявления в виде нарушения походки, судорог появляются значительно раньше, чем признаки НН.
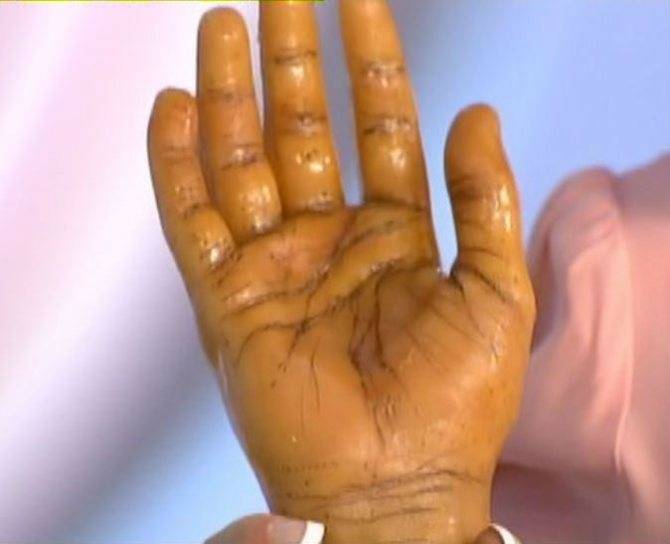
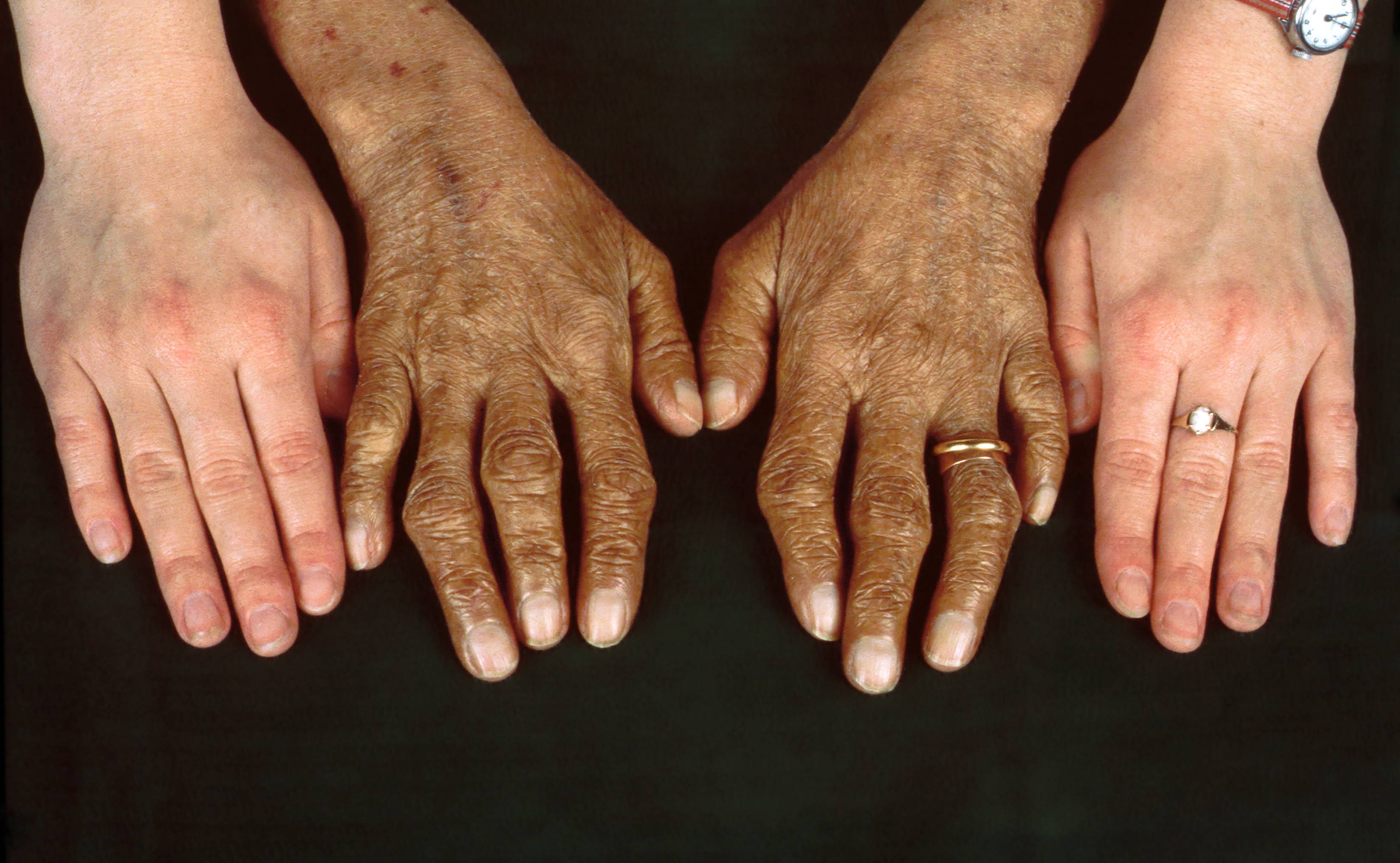
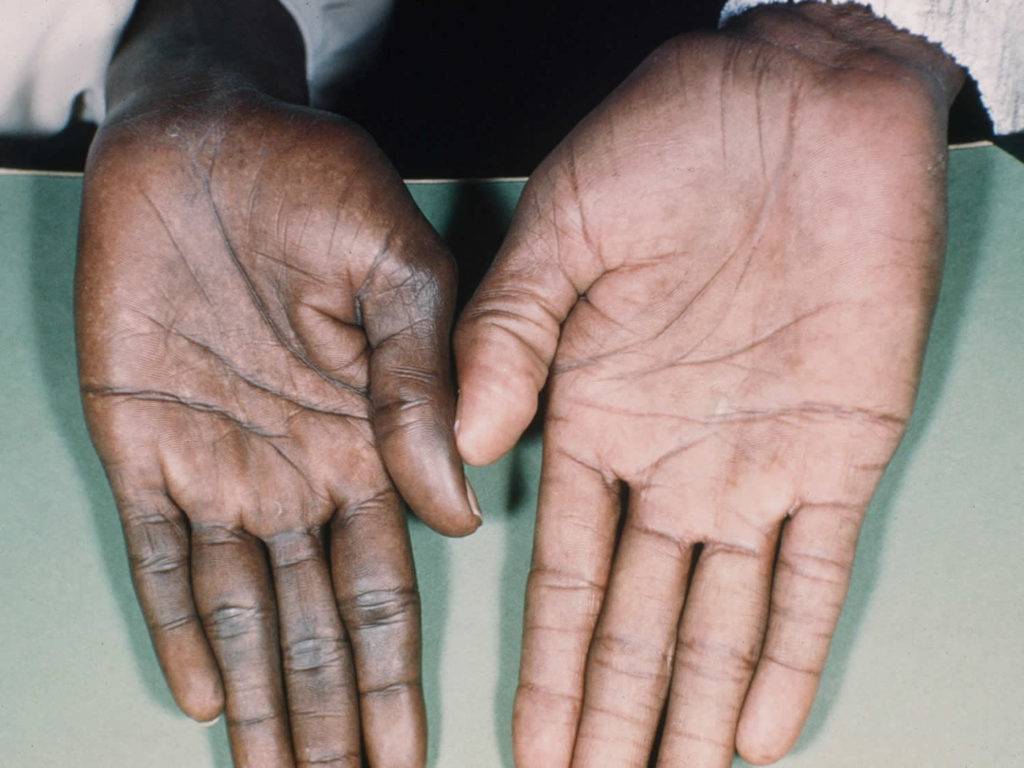
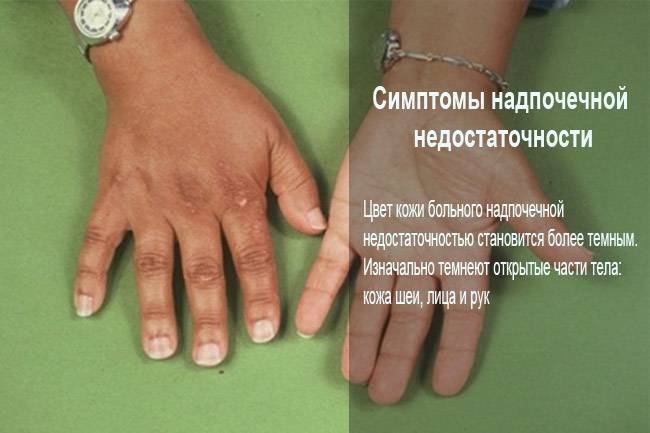
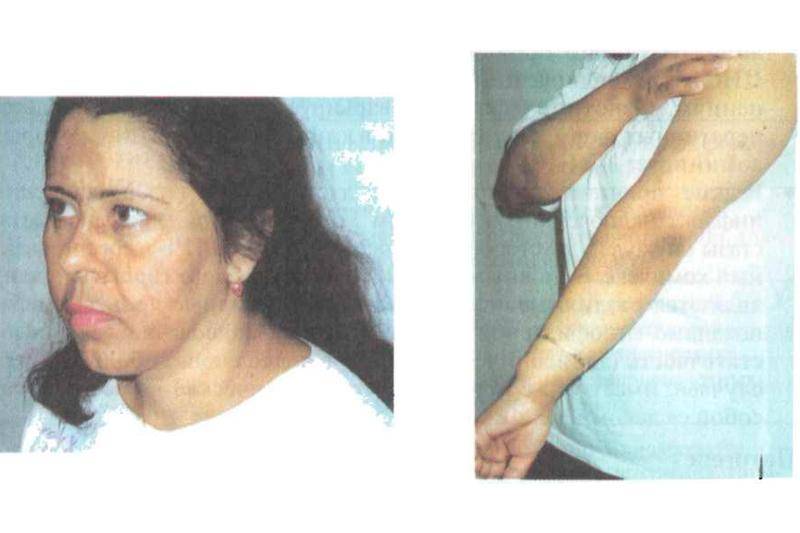
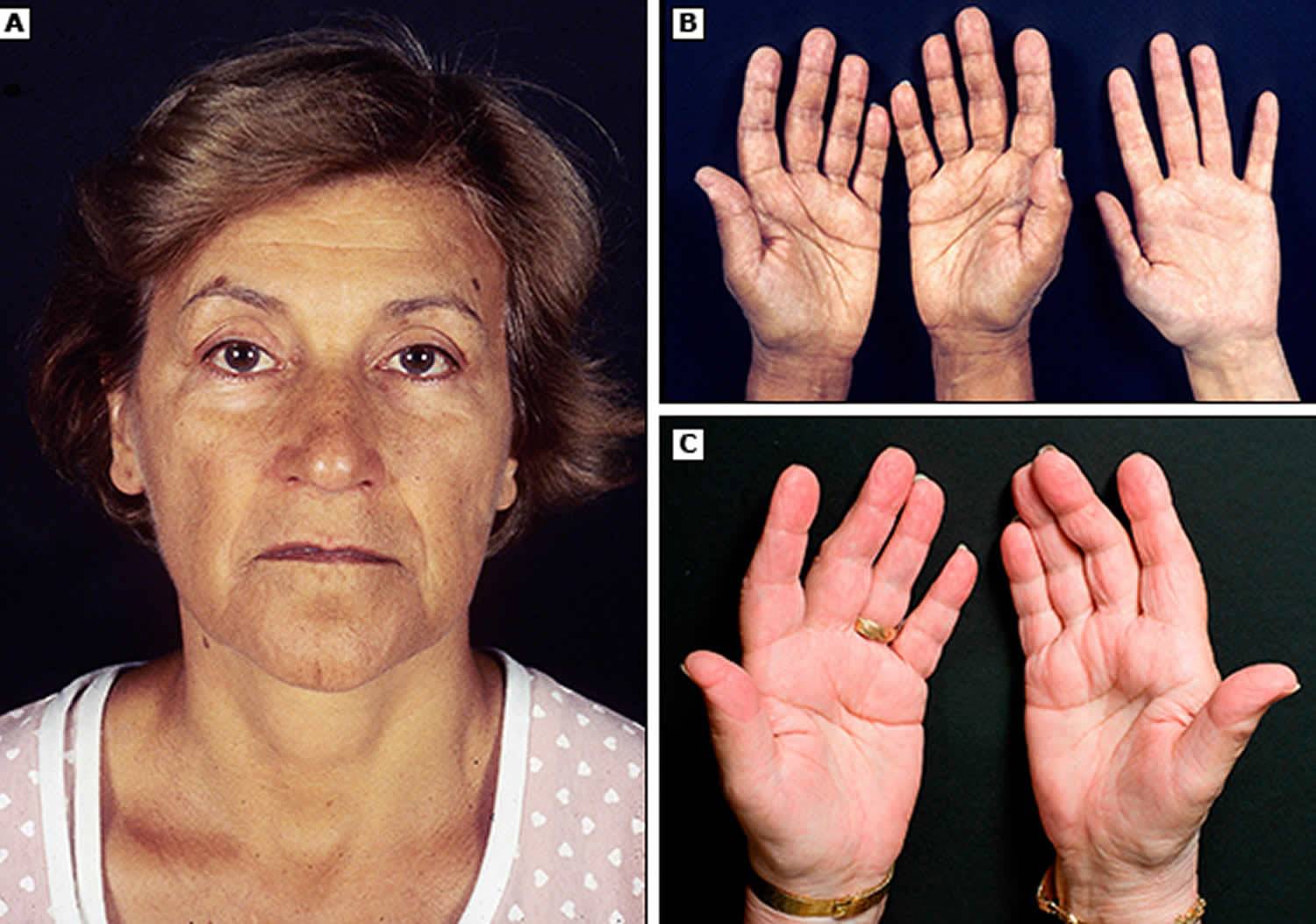
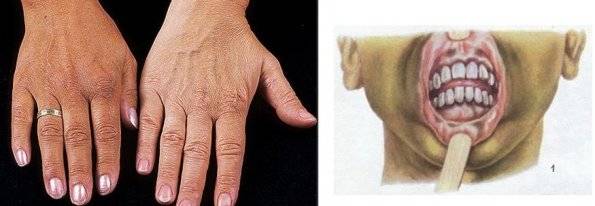
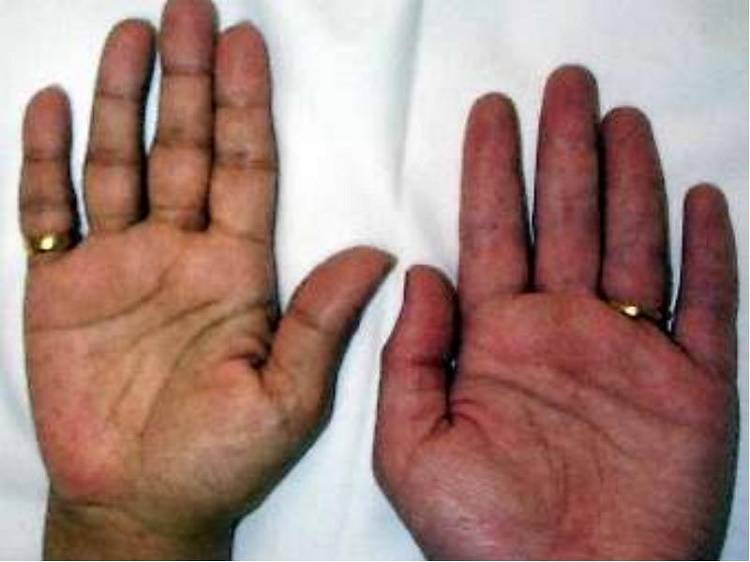
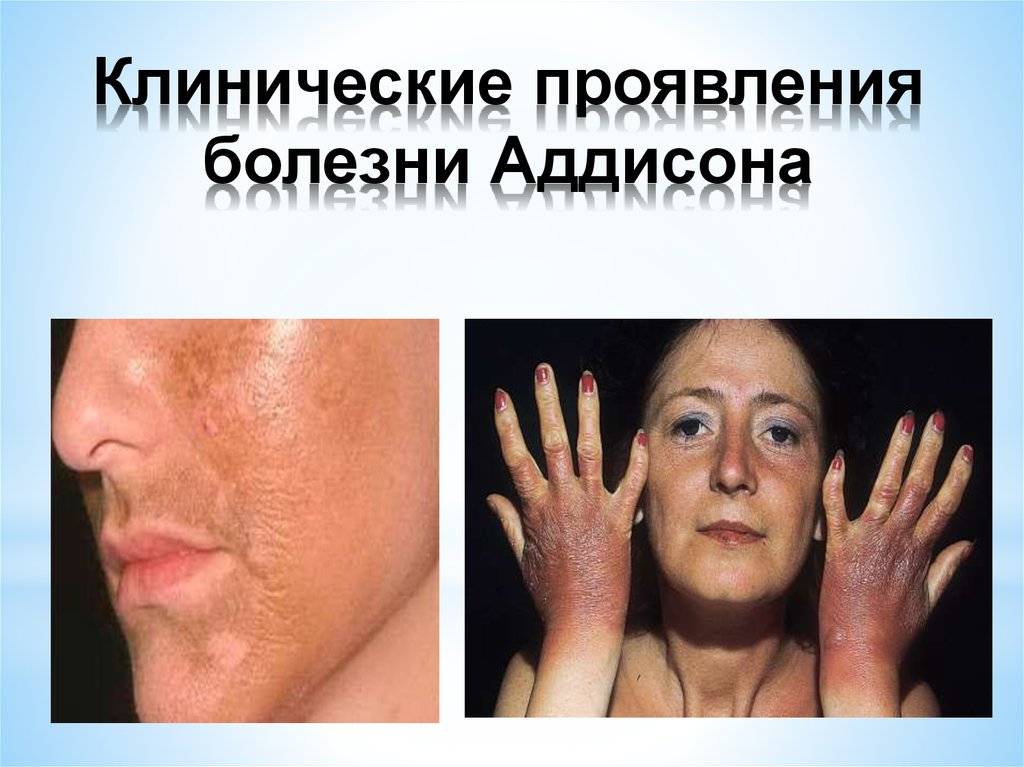
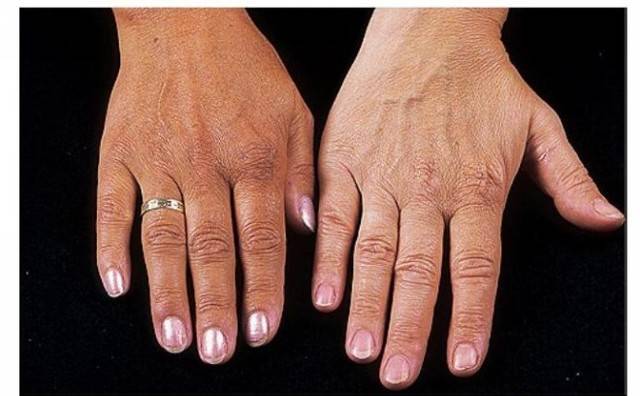
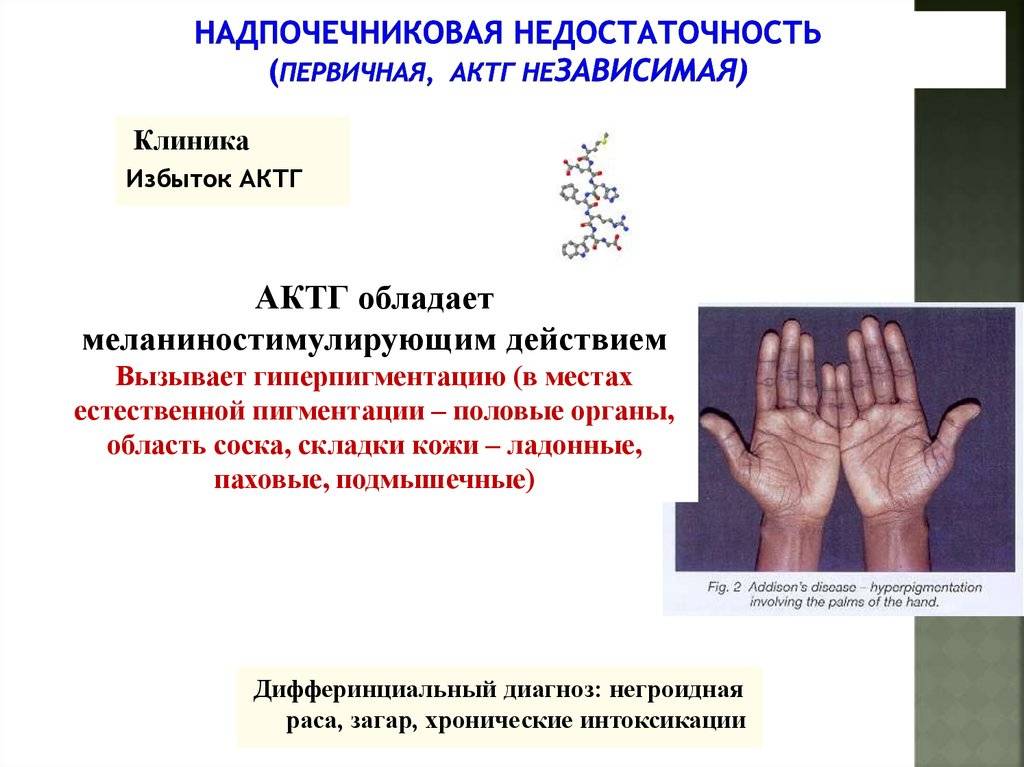
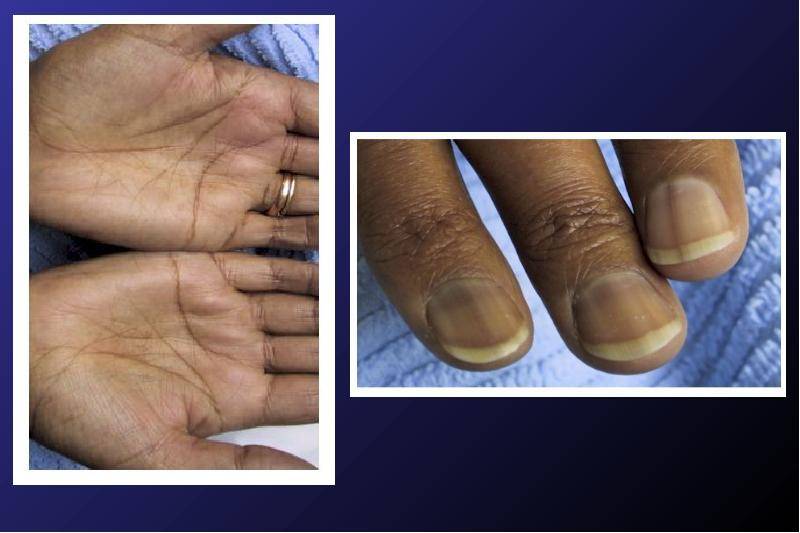
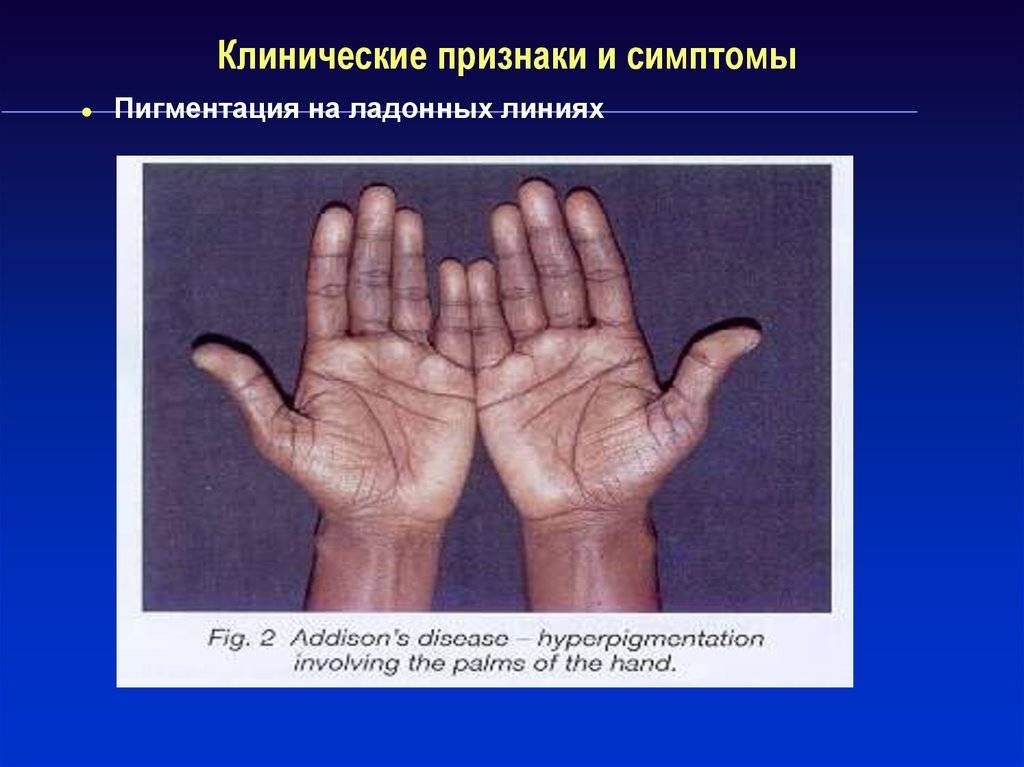
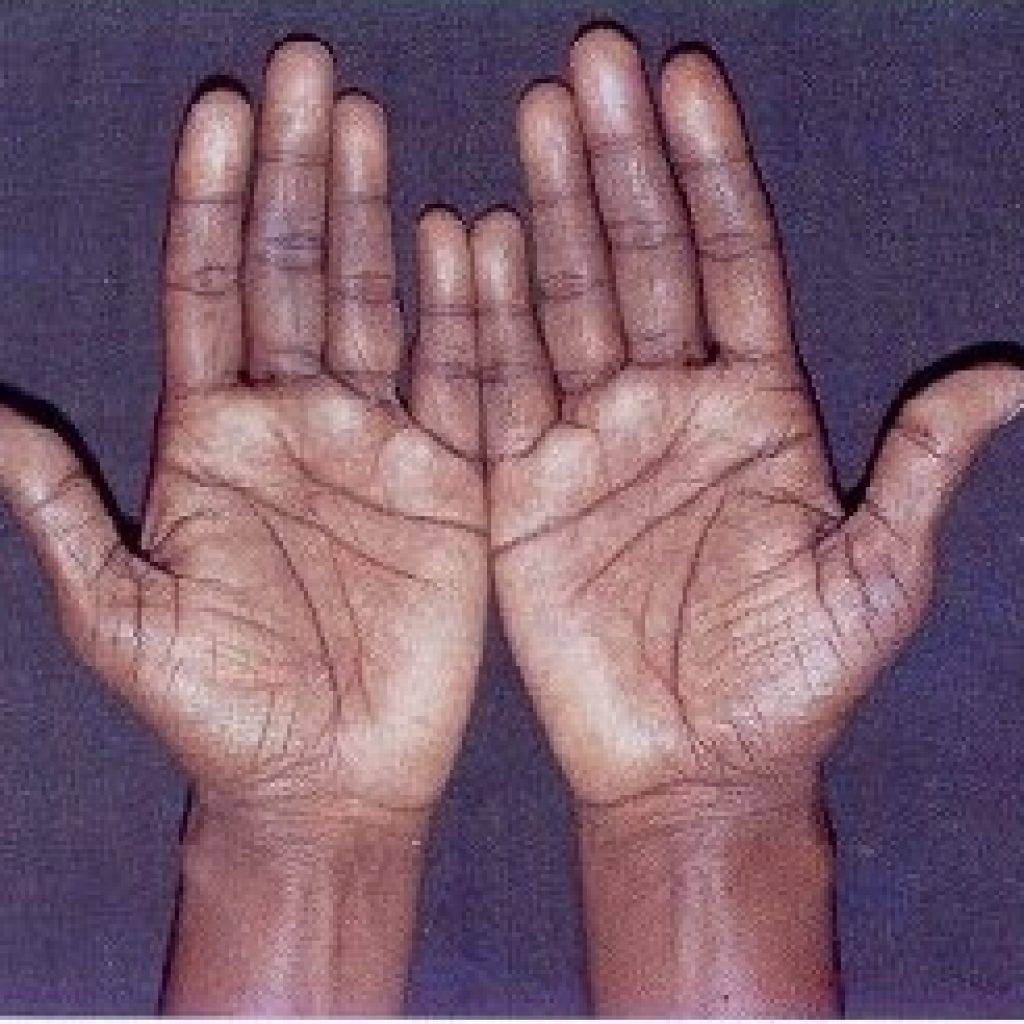
Пигментация кожи и слизистых отмечаются почти у всех детей – беспигментная форма редко встречается при вторичной НН. Пигментирование может возникать намного раньше, чем другие проявления хронической НН. Кожа приобретает светло-коричневый, бронзовый или золотисто-коричневый оттенок.
Особенно заметна пигментация в области гениталий у мальчиков, сосков грудных желез, рубцов, мелких суставов, на слизистой десен. Длительное сохранение загара может быть первым сигналом имеющейся НН. Иногда пигментированные участки кожи располагаются рядом с депигментированными. С развитием НН пигментация усиливается. Чем раньше проявляется заболевание, тем больше отстают дети в половом и физическом развитии от своих сверстников.
При неправильном (гермафродитном) строении половых органов необходимо исключать различные варианты врожденной недостаточности коры надпочечников.
Способы профилактики острой надпочечниковой недостаточности
Профилактические мероприятия по предупреждению развития острой надпочечниковой
недостаточности складываются из:
— ранней диагностики и грамотного лечения больных с хронической надпочечниковой недостаточностью, предполагающего их обучение с правилами изменения схемы заместительной гормональной терапии при стрессах, травмах и других нестандартных ситуациях;
— профилактическая терапия глюкокортикоидными гормонами в ситуациях повышенного риска, например, при стрессовых ситуациях или хирургических вмешательствах у больных, принимавших эти гормоны в связи с заболеваниями неэндокринной природы;
— ранняя диагностика и коррекция патологических процессов, приводящих к развитию острой надпочечниковой недостаточности.
Дозировка гормональных препаратов подбирается индивидуально врачом-эндокринологом после оценки состояния здоровья и физической активности больного.
Консультации пациентов с заболеваниями надпочечников проводят:
|
Слепцов Илья Валерьевич, |
|
|
Реброва Дина Владимировна, |
|
|
Федоров Елисей Александрович, |
|
|
Чинчук Игорь Константинович, |
— Петроградский филиал (Санкт-Петербург, Кронверкский пр., д. 31, 200 метров от станции метро «Горьковская», телефон для записи (812) 498-10-30, с 7.30 до 20.00, ежедневно);
— Приморский филиал (Санкт-Петербург, ул. Савушкина, д. 124, корп. 1, 250 метров направо от станции метро «Беговая», телефон для записи (812) 344-0-344 с 7.00 до 21.00 в будни и с 7.00 до 19.00 в выходные).
Для консультации просим привозить все имеющиеся у Вас результаты обследований.
Лечение
Лечение острой НН проводится в реанимационном отделении. В индивидуальном порядке назначаются: дезинтоксикационная терапия, коррекция электролитного дисбаланса и гипогликемии (снижения уровня сахара в крови), гормональные препараты (гидрокортизон или преднизолон). Выраженным минералокортикоидным действием обладает Дезоксикортикостерона ацетат.
При необходимости проводится противошоковая терапия. Лечение проводится под постоянным лабораторным контролем.
В случае преходящей острой НН, возникшей при инфекции вследствие кровоизлияния в надпочечники, глюкокортикоиды, в зависимости от состояния ребенка, применяют коротким курсом.
Лечение хронической НН
Гормональные препараты с заместительной целью применяются всю жизнь.
При первичной хронической НН применяются и глюкокортикоиды, и минералокортикоиды. Из глюкокортикоидов для заместительной терапии чаще всего применяется Гидрокортизон, так как у него наименее выражен побочный ростоподавляющий эффект.
После прекращения роста ребенка могут назначаться другие гормоны с более длительным действием (Дексаметазон, Преднизолон) – дозы подбираются в зависимости от клинических проявлений и лабораторных данных. Дозы глюкокортикоидов корригируют при возникновении инфекции, при стрессах, травмах, операциях.
В качестве заместительной терапии минералокортикоидами используется Флудрокортизон. В коррекции дозы препарата нет необходимости, так как выработка альдостерона в процессе жизни меняется очень мало.
Для новорожденных и грудных детей применение минералокортикоидов для возмещения дефицита альдостерона является залогом их умственного и физического развития. Грудничкам при первичной НН требуется добавлять в пищу поваренную соль (0,5-1 ч.л. в сутки).
При аутоиммунной природе НН вначале можно ограничиться применением только глюкокортикоидов, но с усугублением процесса поражения надпочечников приходится их сочетать с назначением Флудрокортизона. Доза подбирается индивидуально.
На фоне заместительной терапии не исключается развитие острого адреналового криза:
- при возникновении какого-либо заболевания (особенно у маленьких детей);
- при нерегулярном приеме замещающих препаратов;
- при стрессовой ситуации (чаще у старших детей).
Для обеспечения своевременного и правильного оказания помощи на случай криза рекомендуется надевать ребенку специальный браслет, на котором указаны заболевание, название и доза препаратов, которые ребенок получает, номера телефонов врача и родителей.
Критериями эффективной поддерживающей терапии глюкокортикоидами являются: хорошее самочувствие, нормальный вес ребенка и нормальное кровяное давление, отсутствие симптомов передозировки гормональных препаратов.
Если ребенок не прибавляет вес и давление не нормализуется, то следует комбинировать препараты с минералокортикоидами – обычно это необходимо при тяжелой форме хронической НН.
Адекватность дозы Флудрокортизона подтверждается нормальным электролитным составом крови. А при его передозировке появляются отеки, нарушается сердечный ритм.
При своевременной диагностике и правильном лечении в течение всей жизни не только исчезает угроза для жизни ребенка, но и создаются условия для его нормального развития.
Симптоматика
Поскольку симптомы носят характер постепенного нарастания, а на начальном этапе симптоматика и вовсе отсутствует либо выражена весьма слабо, пациенту становится сложно определить, с какого момента зародился недуг.
Поскольку все обменные процессы претерпевают нарушения в следствие болезни, во время обследования могут также обнаруживаться дистрофические изменения в области миокарда, общее ухудшение сокращений, как следствие – тахикардия.
Другой распространенный симптом – постоянная общая слабость. Ее также называют психической астенизацией. Человек намного быстрее утомляется, становится более раздражительным, у него могут отмечаться как депрессии, так и всевозможные психозы
При этом страдает память, концентрировать внимание становится труднее
Таким образом, привычный для пациентов образ жизни отходит в прошлое, они не могут позволять себе те физические и умственные нагрузки, что позволяли ранее. Иногда гипогликемия проявляется настолько сильно, что даже привычный подъем с кровати может стать затруднительным. Такое весьма неприятное состояние может возникать не только на голодный желудок, но и уже через час или два после последнего приема пищи.
Поскольку измнена и функция ЦНС, могут регистрироваться приступы всевозможных психоэмоциональных отклонений. Чем больше нарушена выработка кортизола, тем больше эти проявления дают о себе знать.
Также в историю болезни врачи обычно вносят:
- физическую астенизацию (слабость и атрофию мышц);
- гиперпигментацию всей кожи или некоторых ее участков;
- появление абдоминального синдрома, который является спутником таких патологий как, например, анорексия;
- половую дисфункцию;
- никтурию (нарушение частоты мочеиспусканий, преобладает ночной диурез).
Симптомы могут проявляться как вместе, так и по отдельности.
Механизм развития
Обменные нарушения при недостаточности надпочечников связаны со снижением образования альдостерона и кортизола клетками коркового слоя. Это приводит к таким изменениям:
- выводится жидкость из организма из-за потерь натрия;
- задерживаются соли калия;
- водно-электролитный дисбаланс препятствует нормальному функционированию почек, кишечника, сердца, сосудов;
- не образуются в достаточном количестве запасы гликогена, что объясняет снижение концентрации глюкозы в крови;
- гипофиз в ответ на нехватку кортизола усиленно продуцирует адренокортикотропный (АКТГ) и гормон, вызывающий потемнение кожи и слизистых (меланоцитостимулирующий).
Проявления недостаточности надпочечников нарастают при воздействии стресса, травматического поражения тканей, операций, инфекционных процессов, обострении сопутствующих болезней.
Особенности питания
Диета при надпочечниковой недостаточности играет немаловажную роль.
Коррекция рациона проводится в соответствии со следующими принципами:
- Норма калорийности блюд должна быть увеличена на 25%.
- Нужно, чтобы в организм поступало достаточное количество белков животного происхождения. Для этого в меню постоянно должны присутствовать рыба и мясо.
- Рекомендуется отдавать предпочтение легкоусвояемой углеводной пище. Для восполнения уровня жиров необходимо регулярно включать в меню сливочное масло.
- Количество поваренной соли можно оставить прежним. До минимума необходимо снизить потребление чернослива, абрикосов, инжира, изюма и исключить из рациона бананы и печеный картофель. Это объясняется необходимостью ограничения поступления в организм солей калия.
- Запрещается употреблять жареную пищу. Подобные блюда содержат токсичные соединения, создающие дополнительную нагрузку на внутренние органы.
- В меню ежедневно должны присутствовать свежевыжатые соки, ягоды и фрукты.
Нередко на фоне надпочечниковой недостаточности у пациентов развивается язва желудка и двенадцатиперстной кишки. При наличии данной патологии врачом осуществляется корректировка диеты.