Характеристика возбудителя геморрагической лихорадки с почечным синдромом
Возбудитель ГЛПС – вирус, был выделен южнокорейским ученым H.W.Lee из легких грызуна. Вирус получил название Hantaan (по названию реки Хантаан, протекающей на Корейском полуострове). Позднее такие вирусы обнаруживались во многих странах — в Финляндии, США, России, КНР и в других. Возбудитель ГЛПС отнесен к семейству буньявирусов (Bunyaviridae) и выделен в отдельный род, который включает несколько сероваров: вирус Puumala, циркулирующий в Европе (эпидемическая нефропатия), вирус Dubrava (на Балканах) и вирус Seul (распространен на всех континентах). Это РНК-содержащие вирусы до 110 нм в размерах, погибают при температуре 50°С в течение 30 минут, а при 0-4°С (температура бытового холодильника) сохраняются 12 ч.
Вирус Хантаан — возбудитель ГЛПС
Особенность вируса Хантаан: склонность поражать эндотелий (внутреннюю оболочку) кровеносных сосудов.
Существуют два типа вируса ГЛПС:1 тип – восточный (распространен на Дальнем Востоке), резервуар – полевая мышь. Вирус высокоизменчив, способен вызывать тяжелые формы инфекции с летальностью до 10-20%.2 тип – западный (циркулирует на Европейской части России), резервуар – рыжая полевка. Вызывает более легкие формы болезни с летальностью не более 2%.
Дифференциальная диагностика
ГЛПС дифференцируют с гриппом и другими острыми респираторными инфекциями, сепсисом, лептоспирозом, менингококковой инфекцией, инфекционным мононуклеозом, клещевым энцефалитом и боррелиозом, острыми кишечными инфекциями.
Зачастую возникает необходимость проводить дифференциальную диагностику с рядом терапевтических и хирургических заболеваний: пиелонефритом, пневмонией, панкреатитом, аппендицитом, почечной коликой, гломерулонефритом, заболеваниями крови (острый лейкоз), отравлением токсическими веществами.
В процессе дифференциальной диагностики следует обращать внимание на следующие обстоятельства:
- в первые 3-4 дня болезни следует активно выявлять характерные для ГЛПС симптомы (сухость во рту, жажда, нарушение зрения, субсклеральные гематомы);
- боли в пояснице (и/или в животе) появляются на 3 —5-й день болезни, температура тела снижается, но состояние больных ухудшается на фоне развития ОПН;
- при большинстве инфекционных заболеваний, в отличие от ГЛПС, поражение почек (инфекционно-токсическая почка) наблюдается в первые дни болезни на высоте лихорадки;
в первые 5-6 дней болезни в общем анализе крови характерно увеличение концентрации эритроцитов и гемоглобина за счет сгущения крови без внешних потерь жидкости, в дальнейшем характерны лейкоцитоз (до 25 и более на 10х9/л клеток) со сдвигом лейкоцитарной формулы влево, обнаружение плазматических клеток и тромбоцитопения со значительным снижением числа тромбоцитов в объеме крови при тяжелых формах;
- в общем анализе мочи существенные изменения возникают с 3—4-го дня болезни: протеинурия (от 0,33 до 33 г/л), микро- или макрогематурия, лейкоцитурия (редко значительная), часто цилиндрурия;
- к середине олигурического периода происходит снижение относительной плотности мочи (изогипостенурия), которое может сохраняться несколько месяцев после выписки больного из стационара.
Применение специфической лабораторной диагностики ГЛПС позволяет выявлять легкие и стертые формы течения инфекции. Легкие формы ГЛПС протекают с 3—4-дневной лихорадкой, умеренным синдромом интоксикации и незначительным поражением почек. Стертые формы ГЛПС представляют собой короткие лихорадочные состояния без каких-либо патогномоничных симптомов. Диагностика таких форм, как правило, осуществляется на основе эпидемиологических и лабораторных серологических данных.
Диагностические исследования
Важным в подтверждении наличия вирусного поражения является сбор анамнеза. Учитывается пребывание пациента в местности, являющейся эндемичной для недуга, а также возможность контакта с почвой, водой и мелкими грызунами. Значение имеет и характер течения заболевания, то есть наличие инкубационного периода.
Во время осмотра заболевшего обращается внимание на температуру тела, возникновение петехий и других поражений сосудов, а также вероятную болезненность в проекции почек. Проведение анализов крови при диагностике ГЛПС имеет ключевое значение
На начальном этапе заболевания характерным является снижение количества лейкоцитов, которое в дальнейшем сменяется их значительным увеличением. При выраженном поражении эндотелия сосудов развивается сначала эритроцитоз, а затем анемия, которая имеет регенераторный характер. Поскольку для геморрагической лихорадки свойственно сгущение крови, то в общем анализе регистрируется также уменьшение количества тромбоцитов – клеток, участвующих в механизме свертывания. Изменения в биохимических тестах свидетельствуют о значительных сдвигах метаболизма. Самыми важными в прогностическом отношении считаются показатели функции почек – мочевина и креатинин. Их значительное повышение свидетельствует о нарушении фильтрации и ведет к увеличению риска развития осложнений.
Анализы мочи больного также имеют большое значение. В ней выявляются кровь, белок и почечные цилиндры, которые говорят о повреждении нефронов и уменьшении скорости клубочковой фильтрации. Характерным изменением считается также снижение плотности, которое свидетельствует об угнетении концентрационной способности почек. Гипоизостенурия сохраняется в течение длительного периода времени и имеет большое значение, а также влияет на дальнейший исход заболевания.
Методические рекомендации по диагностике поражения подразумевают периодический контроль анализов, поскольку важно отслеживать недуг в динамике. Кратность тестов определяется врачом, исходя из состояния больного.
Патогенез[править | править код]
После проникновения вируса в организм человека, через кожу или слизистые оболочки, происходит его миграция и локализация в эндотелии сосудов и эпителиальных клетках ряда органов. В эпителии сосудов происходит его накоплении и репликация. Затем наступает фаза вирусемии, совпадающая с началом заболевания и появлением синдрома интоксикации.
На сосуды вирус оказывает токсическое действие в форме деструктивного артериита с повышенной проницаемостью сосудистой стенки, нарушением микроциркуляции, развитием ДВС-синдрома, полиорганной недостаточностью. Также происходит поражение вегетативных центров, отвечающих за регуляцию микроциркуляции.
Наиболее выраженные изменения наблюдаются в почках. Их размеры резко увеличены, капсула напряжена. В корковом слое выявляются небольшие участки некрозов и кровоизлияний, а в мозговом веществе — выраженная серозно-геморрагическая апоплексия, часто отмечаются ишемические инфаркты. Массивная десквамация эпителия и отложение фибрина в канальцах приводят к развитию обструктивного сегментарного гидронефроза.
Патоморфологические изменения обнаруживаются и в других органах: печень, поджелудочная железа, ЦНС, эндокринные железы, ЖКТ в виде полнокровия, кровоизлияний, дистрофии, стазов, отеков и некрозов.
Эпидемиология[править | править код]
Геморрагическая лихорадка с почечным синдромом является природно-очаговой зоонозной инфекцией. В России занимает ведущее место по уровню заболеваемости и географическому распространению среди всех природно-очаговых инфекций. Заболевание было зарегистрировано на 61 административной территории России.Отмечаются спорадические заболевания, а также эпидемические вспышки. Чаще заболевают мужчины, так как заболевание наступает во время сельскохозяйственных и лесоустроительных работ, охоты, рыбалки, туризма. Болеют мужчины трудоспособного возраста (20-40 лет). Для заболевания характерна летне-осенняя сезонность.
Резервуаром и источником возбудителя являются различные животные (около 60 видом млекопитающих), но к основным хозяевам вируса можно отнести следующих животных: полёвка, полевая мышь, серая и черная крысы, разные виды серых полёвок. Следует отметить, что инфицированный человек эпидемиологической опасности не представляет.
Вирус Hantaan в основном циркулирует в природных очагах Дальнего Востока России, Южной Кореи, КНДР, Китая, Японии. Основной носитель — полевая мышь.
Вирус Puumala обнаружен в Финляндии, Швеции, России, Франции, Бельгии. Основной резервуар — рыжая полёвка.
Возбудитель вместе с бактериальным аэрозолем, который содержит продукты жизнедеятельности зверей, через верхние дыхательные пути попадает в легкие человека с последующей диссеминацией через кровь в другие органы.
Причины распространения ГЛПС
Источник инфекции (Европа) – лесные мышевидные грызуны (рыжая и красная полевка), а на Дальнем Востоке – манчжурская полевая мышь.

Рыжая полевка — переноссчик ГЛПС
Природный очаг – ореал распространения грызунов (в умеренных климатических формациях, горных ландшафтах, низменных лесостепных зонах, предгорных долинах, речных долинах).
Пути заражения: воздушно-пылевой (вдыхание вируса с высушенными испражнениями грызунов); фекально-оральный (употребление в пищу продуктов, загрязненных экскрементами грызунов); контактный (соприкосновение поврежденных кожных покровов с объектами внешней среды, загрязненной выделениями грызунов, такими как сено, хворост, солома, корма).
У человека абсолютная восприимчивость к возбудителю. В большинстве случаев характерна осеннее-зимняя сезонность.
Типы заболеваемости:1) лесной тип – заболевают при кратковременном посещении леса (сбор ягод, грибов и т.д.) – наиболее частый вариант;2) бытовой тип – дома в лесу, рядом с лесом, большее поражение детей и пожилых людей;3) производственный путь (буровые, нефтепроводы, работа в лесу);4) садово-огородный тип;5) лагерный тип (отдых в пионерских лагерях, домах отдыха);6) сельскохозяйственный тип – характерна осеннее-зимняя сезонность.
Особенности распространения:• Чаще поражаются лица молодого возраста (около 80%) 18-50 лет,• Чаще больные ГЛПС – это мужчины (до 90% заболевших),• ГЛПС дает спорадическую заболеваемость, но могут встречаться и вспышки: небольшие 10-20 человек, реже – 30-100 человек,
После перенесенной инфекции формируется прочный иммунитет. Повторные заболевания у одного человека не встречаются.
Лечение
Необходимым условием в борьбе с геморрагической лихорадкой с почечным синдромом является госпитализация пациента в инфекционный стационар. Это требуется для обеспечения безопасности окружающих людей, поскольку недуг является заразным. Назначается постельный режим, чтобы снизить нагрузку на сосудистое русло. Понадобится и специальная диета, которая подразумевает ограничение потребления белка и увеличение калорийности. Это необходимо для облегчения функции почек
При этом важно обеспечивать полноценное питание, поскольку энергетические потребности организма в период заболевания значительно увеличиваются
Этиотропная терапия, то есть лечение, направленное непосредственно на возбудителя, эффективно только на начальных этапах ГЛПС. В дальнейшем борьба с недугом основана на медикаментозной поддержке. Она предполагает нормализацию гемодинамики, восстановление функции почек и снятие интоксикации.
Обзор назначаемых препаратов
- На начальном этапе формирования геморрагической лихорадки хорошие результаты показывает введение иммуноглобулинов. Они способствуют активизации защитных сил организма и более быстрому избавлению от возбудителя.
- Противовирусные медикаменты, такие как «Рибаверин» и «Циклоферон», могут быть использованы и на поздних стадиях.
- Ангиопротекторы – препараты, способствующие защите стенки сосудов от повреждений. К числу этих средств относятся «Рутин» и «Продектин».
- Важным в лечении ГЛПС является и нормализация реологических свойств крови. Это достигается за счет использования таких препаратов, как «Трентал» и «Курантил».
- На этапе олигурии важным условием выздоровления пациента является стимуляция диуреза. Она производится за счет использования мочегонных средств, таких как «Эуфиллин» и «Фуросемид».
Внутривенные вливания растворов позволяют восстановить объем циркулирующей крови, а также помогают справиться со снижением концентрации альбумина, который активно выводится через почки.
При тяжелом нарушении функции нефронов пациентам рекомендуется проведение гемодиализа.

Домашние методы
- В борьбе с ГЛПС активно используется льняное семя. Оно способствует восстановлению функции почек. Потребуется 1 чайная ложка ингредиента на стакан воды. Жидкость кипятят, после чего употребляют по 150 мл каждый 2 часа в течение 2-х дней.
- В качестве мочегонного и антисептического средства используется луговой клевер. Потребуется 1 столовую ложку растения залить стаканом кипятка и настаивать 2–3 часа, после чего употреблять в течение дня.
- Настой цветков синего василька также обладает терапевтическим эффектом. Потребуется 1 столовая ложка растения, которую заливают 2 стаканами кипятка и настаивают несколько часов. Готовое лекарство употребляют в 3 приема незадолго до еды.
Профилактика мышиной лихорадки
Высокое антигенное и генетическое разнообразие патогенных хантавирусов и спорадический характер вспышек геморрагических лихорадок создает трудности в вопросе разработки эффективных вакцин. С целью профилактики рекомендуется прием по схеме Йодантипирина, обладающего иммуномодулирующим, противовоспалительным и противовирусным действием.
Неспецифическая профилактика ГЛПС предполагает борьбу с грызунами, охрану объектов окружающей среды (складов сена, зерна, жилищ) от нашествия грызунов, предотвращение загрязнения воды и продуктов питания.
Меры индивидуальной защиты человека от грызунов:
- Защита территории от грызунов:
- территорию, прилежащую к жилью, следует освобождать от кустарников и зарослей сорных трав;
- мусорные ямы следует организовывать не менее, чем на расстоянии 100 метров от жилья;
- хранение соломы следует организовывать вдали от жилища.
- Собирать хворост в лесу, убирать загородный дом, гараж и беседки следует в перчатках. При переборке соломы, сена и веток следует использовать респираторы или марлевые повязки. Нельзя брать в руки грызунов.
- Следует хранить продукты питания в местах, недоступных для грызунов. Загрязненные продукты категорически запрещено употреблять в пищу. В населенных пунктах, расположенных возле леса, хранение продуктов следует организовывать в специальных складах, защищенных от нашествия грызунов.
- Строго соблюдать личную гигиену, в том числе при проживании на дачах, ночевках в лесу и при проведении пикников.
- Не устраивать кемпинги вблизи полей с зерновыми культурами.
- Не посещать для прогулок районы, где регистрируются случаи геморрагической лихорадки.
Рис. 15. Уничтожение мышей и крыс в жилых домах.
ССЫЛКИ ПО ТЕМЕ
Статьи раздела «Геморрагические лихорадки»
- Геморрагическая лихорадка с почечным синдромом
Самое популярное
- Все о грибке стопы: симптомы и эффективное лечение современными препаратами
- Грибок кожи головы: как распознать и лечить
- Симптомы и лечение грибка ногтей на руках (онихомикоза)
- Польза и вред кишечной палочки
- Как лечить дисбактериоз и восстановить микрофлору
Статьи раздела «Геморрагические лихорадки»
- Лихорадка Денге
О микробах и болезнях 2020
Диагностические мероприятия
- Сбор анамнеза (одновременно с проведением диагностических и лечебных мероприятий);
- Осмотр врачом (фельдшером) скорой медицинской помощи или врачом специалистом выездной бригады скорой медицинской помощи соответствующего профиля;
- Пульсоксиметрия;
- Термометрия общая;
- Контроль диуреза;
- Регистрация электрокардиограммы, расшифровка, описание и интерпретация электрокардиографических данных.
Дополнительно при артериальной гипотензии или, и олигурии, анурии:
- Исследование уровня глюкозы в крови с помощью анализатора;
- Мониторирование электрокардиографических данных;
Для врачей анестезиологов- реаниматологов:
Контроль ЦВД (при наличии центрального венозного доступа).
Общие тактические мероприятия
Начальный (лихорадочный) период
Для бригад всех профилей:
- Проводить терапию;
- Выполнить медицинскую эвакуацию.
Олигурический (олигоанурический) период
При уровне SpО2 > 90% на фоне оксигенации 100% О2, уровне сознания > 12 баллов по шкале ком Глазго, САД > 90 мм рт.ст.:
Для бригад всех профилей:
- Проводить терапию;
- Выполнить медицинскую эвакуацию.
При уровне SpО2 < 90% на фоне оксигенации 100% О2 или, и при уровне сознания < 12 баллов по шкале ком Глазго или, и при сохраняющейся артериальной гипотензии (САД < 90 мм рт.ст.):
Для бригад всех профилей, кроме реанимационных:
- Вызвать реанимационную бригаду;
- Проводить терапию до передачи пациента реанимационной бригаде.
Для реанимационных бригад:
- Проводить терапию;
- Выполнить медицинскую эвакуацию.
Лечение ГЛПС
При выявлении вирусной болезни человека госпитализируют в инфекционную больницу. Комплексное лечение включает:
- медикаментозную терапию;
- диетическое питание;
- аппаратные процедуры.
После снятия острых симптомов рекомендованы массажи и ЛФК.
Препараты
Лечение геморрагической лихорадки с почечным синдромом подразумевает прием медикаментов, уничтожающих инфекцию. На начальной стадии применяются лекарства со специфическими иммуноглобулинами и интерфероном:
- Рибавирин;
- Амиксин;
- Альтевир;
- Гепавирин;
- Модериба;
- Йодантипирин;
- Вирориб;
- Триворин;
- Максивирин.

В олиругический период объем растворов для инфузионного введения (капельницы) определяют с учетом выделенной за сутки мочи.
В другие периоды болезни – олигурический, лихорадочный, протеинурический – назначаются средства, которые облегчают симптоматику:
- ангиопротекторы (Этамзилат, Продектин) – повышают прочность сосудистых стенок, предупреждают тромбогеморрагический синдром;
- дезинтоксикационные средства (Глюкоза-цитоклин, раствор Рингера) – уменьшают в организм концентрацию токсических веществ;
- диуретики (Фуросемид, Лазикс) – стимулируют отведение мочи и удаление из организма азотистых веществ;
- анальгетики (Триган, Дротаверин) – устраняют болезненные ощущения в области почек;
- антигистаминные средства (Кларитин, Эриус) – уменьшают выраженность лихорадки и сыпи;
- корректоры кровообращения (Клексан, Акспарин) – нормализуют микроциркуляцию во внутренних органах, препятствуют тромбообразованию.
При обострении почечного синдрома обязательно проводят аппаратную чистку крови.
Диета и постельный режим
Почечная лихорадка сопровождается нарушением фильтрующей и выделительной функций почек. Чтобы уменьшить нагрузку на мочевыделительную систему, соблюдают постельный режим не менее 1.5-3 недель. Для максимального щажения почек придерживаются диеты №4 по Певзнеру.
На период лечения вирусной лихорадки в меню вводят:
- курагу;
- землянику;
- капусту;
- груши;
- нежирное мясо;
- кисломолочные продукты;
- крупяные каши;
- натуральные соки.
На время из рациона исключают кондитерские изделия, полуфабрикаты, рыбные консервы, алкоголь.

Чтобы предупредить задержку мочи, употребляют напитки мочегонного действия – ягодные морсы, тыквенный сок, Боржоми, Ессентуки-4.
Гемодиализ
Если почечно-геморрагический синдром осложняются недостаточностью почек, прибегают к гемодиализу – процедуре очищению кровяной плазмы вне организма. Для удаления продуктов метаболизма используют аппарат «искусственная почка». Количество процедур зависит:
- от возраста;
- степени дисфункции почек;
- тяжести протекания.
В 80% случаев к гемодиализу прибегают 2-3 раза в неделю до восстановления функций мочевыделительной системы.
Другие обязательные меры
При стихании лихорадки и почечно-геморрагического синдрома рекомендована общеукрепляющая терапия. Пациентам назначаются аппаратные процедуры:
- СВЧ-терапия;
- электротерапия высокочастотными токами;
- электрофорез.
Для улучшения кровообращения в тазовых органах и почках показаны умеренные физические нагрузки, лечебный массаж.
Лечебные мероприятия
Начальный (лихорадочный) период
- Обеспечение лечебно-охранительного режима;
- Горизонтальное положение или горизонтальное положение с возвышенным положением верхней половины туловища;
- При артериальной гипотензии:
Ингаляторное введение 100% О2 на постоянном потоке ч/з носовые катетеры (маску);
- Катетеризация кубитальной или, и других периферических вен;
- Натрия хлорид 0,9% – в/в капельно, со скоростью от 10 мл/кг/час, под аускультативным контролем легких, на месте и во время медицинской эвакуации;
- При гипертермии (t° тела > 38,5°С):
- Анальгин 50% – 2 мл в/м +
- Димедрол 1% – 1мл в/м +
- Папаверин 2% – 2 мл в/м;
- При геморрагическом синдроме:
- Этамзилат натрия – 500 мг в/в болюсом;
- Аскорбиновая кислота – 500 мг в/в болюсом;
- При артериальной гипотензии (САД < 90мм рт.ст.):
Коллоиды – 500 мл в/в (внутрикостно) капельно, со скоростью от 10 мл/мин., под аускультативным контролем легких, на месте и во время медицинской эвакуации;
- Медицинская эвакуация (см. «Общие тактические мероприятия»).
Олигурический (олигоанурический) период
Не использовать нефротоксические препараты (в частности: НПВС, ингибиторы АПФ)! Ограничивать водную нагрузку, не использовать растворы, содержащие калий и магний!
- Обеспечение лечебно-охранительного режима;
- Положение пациента в зависимости от показателей гемодинамики;
- Ингаляторное введение 100% О2 на постоянном потоке ч/з носовые катетеры (маску);
- Катетеризация кубитальной или, и других периферических вен или установка внутрикостного доступа или для врачей анестезиологов-реаниматологов – катетеризация подключичной или, и других центральных вен (по показаниям);
- Этамзилат натрия – 500 мг в/в (внутрикостно) болюсом;
- Аскорбиновая кислота – 500 мг в/в (внутрикостно) болюсом;
- Катетеризация мочевого пузыря;
- При симптомах ОПН:
Дополнительный объем лечебных мероприятий по протоколу «Острая почечная недостаточность» раздела «Болезни мочеполовой системы»;
- При артериальной гипертензии:
Дополнительный объем лечебных мероприятий по протоколу «Эссенциальная (первичная) гипертензия» раздела «Болезни системы кровообращения»;
- При артериальной гипотензии:
Натрия хлорид 0,9% – в/в (внутрикостно) капельно, со скоростью от 5 мл/кг/час, (общий объем 500-750 мл) под аускультативным контролем легких, на месте и во время медицинской эвакуации;
- При сохраняющейся артериальной гипотензии (САД < 90 мм рт.ст.):
- Дофамин – 200 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью от 5 до 20 мкг/кг/мин., на месте и во время медицинской эвакуации или, и
- Адреналин -1-3 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью от 2 до 10 мкг/мин., на месте и во время медицинской эвакуации или, и
- Норадреналин – 4 мг в/в (внутрикостно), капельно или инфузоматом, со скоростью 2 мкг/мин., на месте и во время медицинской эвакуации;
- При сохраняющейся артериальной гипотензии (САД < 90 мм рт.ст.) или, и при уровне сознания < 12 баллов по шкале ком Глазго или, и при уровне SpО2 < 90% на фоне оксигенации 100% О2:
- Перевод на ИВЛ;
- ИВЛ в режиме нормовентиляции;
- Зонд в желудок;
- Медицинская эвакуация (см. «Общие тактические мероприятия»).
Диагностика ГЛПС:
1) При подозрении на ГЛПС учитываются такие моменты, как пребывание заболевших в природных очагах инфекции, уровень заболеваемости населения, осеннее-зимняя сезонность и характерные симптомы болезни.2) Инструментальное исследование почек (УЗИ) – диффузные изменения паренхимы, выраженный отек паренхимы, венозный застой коркового и мозгового вещества.3) Окончательный диагноз выставляется после лабораторного обнаружения антител класса IgM и G с помощью твердофазного иммуноферментного анализа (ИФА) (при нарастании титра антител в 4 раза и более) – парные сыворотки в начале болезни и через 10-14 дней.
Симптомы ГЛПС
В зависимости от силы проявлений, степени тяжести интоксикации, почечного и тромбогеморрагического синдромов выделяют лёгкую, среднетяжелую и тяжёлую формы патологии. Течение геморрагического нефрозонефрита может быть типичным, стёртым и субклиническим.
Для болезни характерно цикличное течение, во время которого происходит смена нескольких периодов:
- инкубационного (может продолжаться от недели до 50 дней, чаще всего 3 недели);
- продромального (короткий, длится всего пару дней);
- лихорадочного (продолжается от 3 дней до недели);
- олигурического (всего 5–8 дней);
- полиурического (начинается на 10–14 день болезни);
- реконвалесцентного (от 20 дней до 2 месяцев — ранний период и до 2–3 лет — поздний).
После инкубации начинается недолгий период продрома, который может отсутствовать. В это время больной чувствует слабость, недомогание, его беспокоят мышечные, суставные, головные боли, может несколько повышаться температура (до 37Со).
Лихорадочная стадия начинается бурно: температура поднимается до 39–41Со, возникают признаки интоксикации: тошнота, рвотные позывы, ломота в теле, сильная головная боль, вялость, боли в глазах, мышцах, суставах. Зрение больного затуманено, перед глазами мелькают «мушки», нарушается цветоощущение (всё вокруг видится в багровом цвете). Для этого периода характерно появление петехиальной (мелкой геморрагической) сыпи на шее, груди, коже подмышек, слизистой ротовой полости. Лицо и шея больного гиперемированы, склеры красные, сердцебиение замедлено (брадикардия), давление понижено (может снижаться вплоть до коллапса — критически низких цифр с развитием острой сердечной недостаточности, потерей сознания и угрозой смертельного исхода).
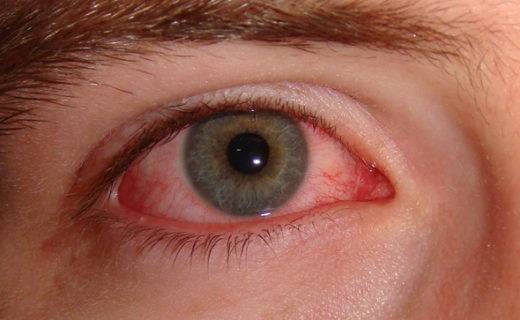
Лихорадочный период геморрагической лихорадки с почечным синдромом характеризуется острым началом, высокой температурой, сыпью, покраснением склер
Следующий период, олигурический, характеризуется снижением температуры до невысоких или нормальных цифр, но это не улучшает самочувствие больного. Признаки общей интоксикации ещё больше усиливаются, присоединяются симптомы со стороны почек: сильные боли в пояснице, снижается количество мочи, резко поднимается давление. В выделяемой моче появляется кровь, белок, повышается количество цилиндров (белковых отпечатков почечных канальцев — одного из структурных элементов нефронов). Нарастает азотемия (высокий уровень в крови азотистых продуктов обмена, которые в норме выводятся почками), возможно тяжёлое нарушение функциональных способностей почек (острая почечная недостаточность), возникает угроза уремической комы. Большая часть больных в этой стадии страдает диареей и мучительной рвотой.
Геморрагический синдром проявляет себя макрогематурией (кровяными сгустками в моче, которые видны невооружённым глазом), интенсивными кровотечениями — носовыми, из мест инъекций, а также из внутренних органов. Геморрагический синдром опасен тяжёлыми осложнениями: инсультом, обширными кровоизлияниями в жизненно важные органы — гипофиз, надпочечники.
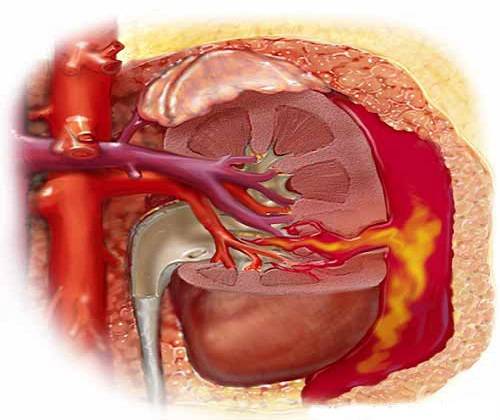
Геморрагический синдром при мышиной лихорадке опасен кровоизлияниями в жизненно важные органы, в почки, головной мозг, надпочечники
Начало полиурической стадии характеризуется улучшением общего состояния пациента. Сон и аппетит постепенно нормализуются, уходит тошнота, боли в пояснице. Объём мочи значительно увеличивается: в сутки может выделяться до 3–5 литров. Полиурия служит специфическим признаком этой стадии. Больной жалуется на жажду и сухость слизистых оболочек.
Стадия выздоровления может значительно затягиваться — от нескольких месяцев до нескольких лет. Перенёсшие геморрагическую лихорадку долго испытывают постинфекционную астению: слабость, повышенную утомляемость, эмоциональную нестабильность. У реконвалисцента наблюдаются симптомы ВСД (вегето-сосудистой дистонии): снижение давления, повышенная потливость, одышка даже при незначительной нагрузке, нарушения сна.