Продолжительность жизни пациентов после других операций на сердце
Замена сердечных клапанов
Нельзя однозначно говорить и мерить всех одной меркой — людей с ишемической и другими болезнями сердца (пороками сердца, пороками клапанов и т.д.) Но, во всех случаях важным является одно условие — соблюдение рекомендаций врача.
Замена клапана
Если пациенту была проведена операция по замене клапана, то не стоит забывать, что ему вставлено своего рода инородное тело. Поэтому с целью профилактики отторжения клапана прооперированному неопределенно долго или курсами рекомендуется принимать препараты, снижающие такую вероятность, а также лекарственные средства, препятствующие образованию тромбов. Тем, кому пересажен биологический клапан, нельзя принимать медикаменты или продукты, обогащенные кальцием. Если пациент имеет сопутствующие заболевания, то необходимо принимать и другие лекарственные препараты. Естественно продолжительность жизни будет зависеть от функционального состояния клапана. Соблюдение необходимых рекомендаций позволят пациентам прожить полноценную и качественную жизнь после операции.
Операция на сердце с врожденными пороками
Лечение врожденных пороков сердца
В настоящее время есть возможность диагностировать порок сердца в очень короткие сроки. Благодаря этому хирургические вмешательства проводятся в возрасте до 3 лет. Максимально рано выявленный порок сердца у детей позволяет избежать сложностей, связанных с уже развившимися осложнениями. Более простые пороки устраняются при помощи одной операции, для других необходимо несколько этапов, затягивающихся не на один год.
Но, несмотря на этот долгий путь, у детей с серьезными пороками могут оставаться некоторые симптомы, а уровень физической активности не стоит наравне со сверстниками. В крайне сложных ситуациях, что к счастью не так часто бывает в наши дни, может понадобиться пересадка сердца. Тем пациентам, которым были совершены сложные и многоэтапные операции, следует особенно тщательно относиться к своему здоровью
Сердце с врожденными пороками подвержено атаке бактериального эндокардита, поэтому очень важно проводить антибактериальную профилактику
Детям или взрослым пациентам со сложными пороками для максимально полного восстановления могут понабиться специализированное лечение, реабилитационные мероприятия, регулярные наблюдения специалистов. Несмотря на такую патологию, такие пациенты могут в будущем вести активный образ жизни. Даже если рекомендовано минимальное количество препаратов и не частое наблюдение у специалиста — стоит это соблюдать.
Сколько живут с пересаженным сердцем?
Пересадка сердца
Этот вопрос стоит особо остро. Люди, которые были обречены, обретают новый шанс дышать полной грудью и радоваться жизни. Но, к сожалению, операция по пересадке сердца — это всего лишь начало. Многое и очень многое может еще ждать впереди. На продолжительность жизни у пациентов с пересаженным сердцем оказывает влияние возможность отторжения донорского органа, присоединение инфекционных осложнений, а также болезнь коронарных сосудов.
Поэтому четкое соблюдение рекомендаций врача и своевременное выявление возможных проблем со здоровьем позволят избежать неблагоприятных исходов. Не стоит таить, бывает всякое. Известно, что двадцатилетняя выживаемость пациентов составляет около 40 %. А в Книге Рекордов Гиннеса зафиксирован последний рекорд по продолжительности жизни с пересаженным сердцем — 30 лет 11 месяцев и 10 дней.
Очень многое зависит от готовности самого пациента участвовать в улучшении своего здоровья. Это не просто, порою даже очень тяжело. Но все же, стоит бороться и прилагать усилия. Берегите свое сердце и будьте здоровы!
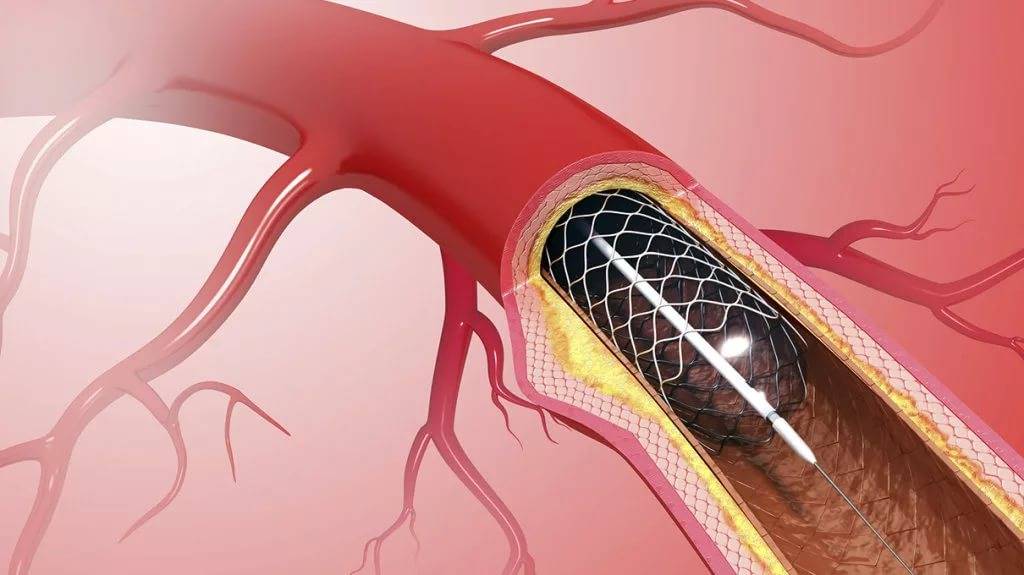
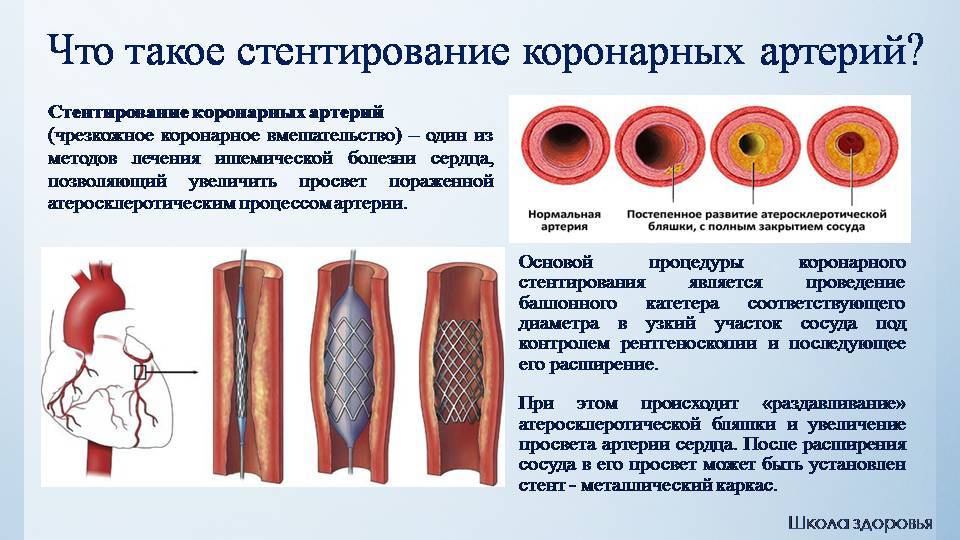
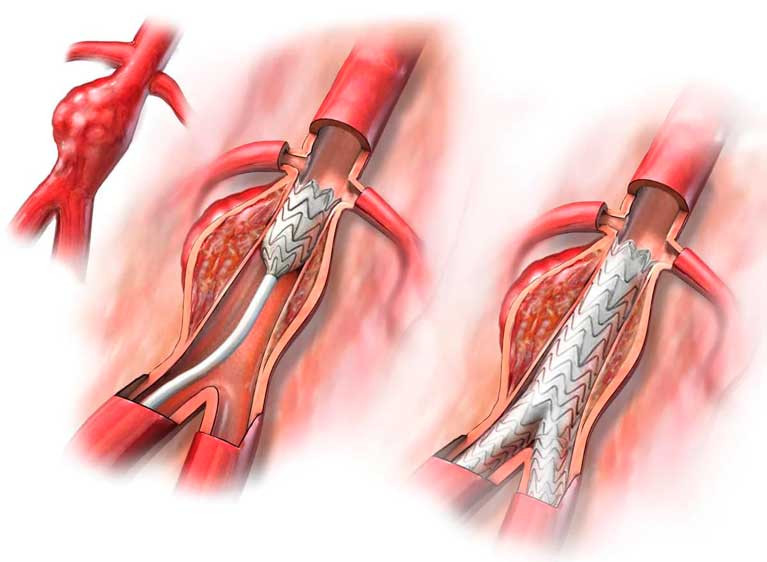
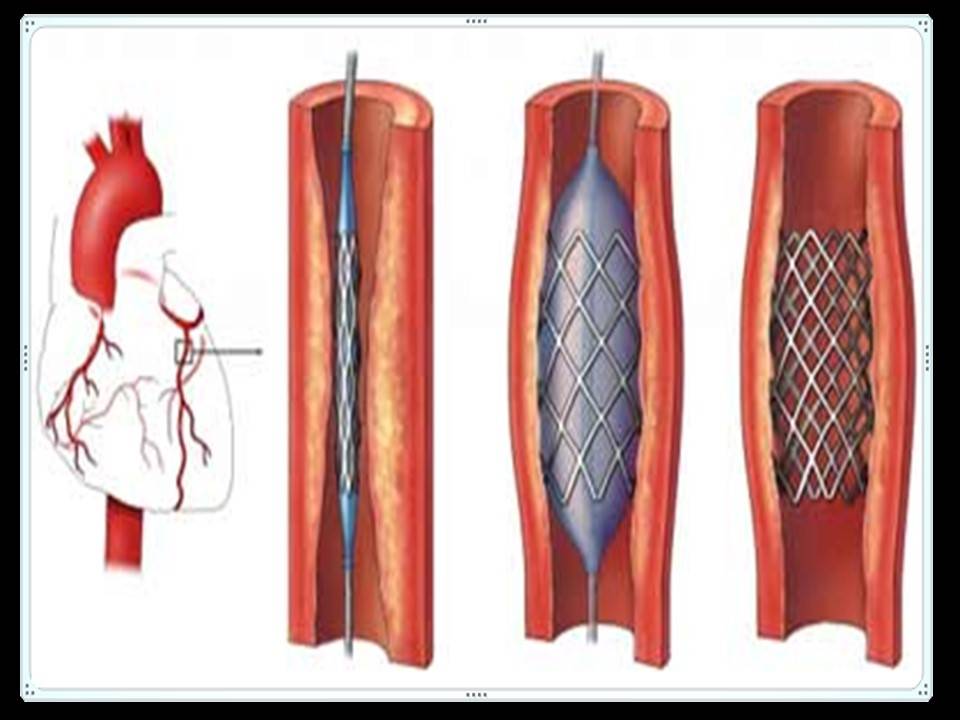
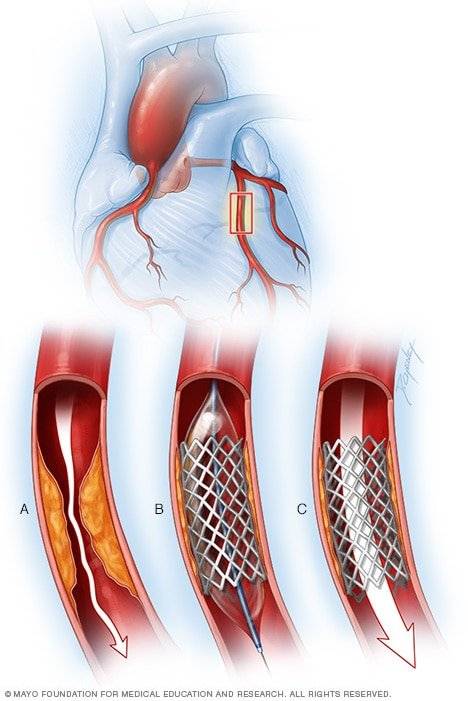
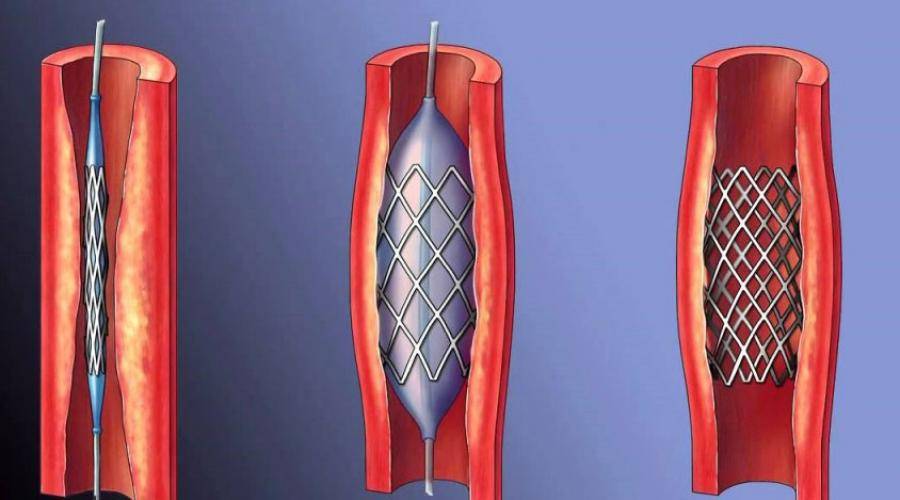
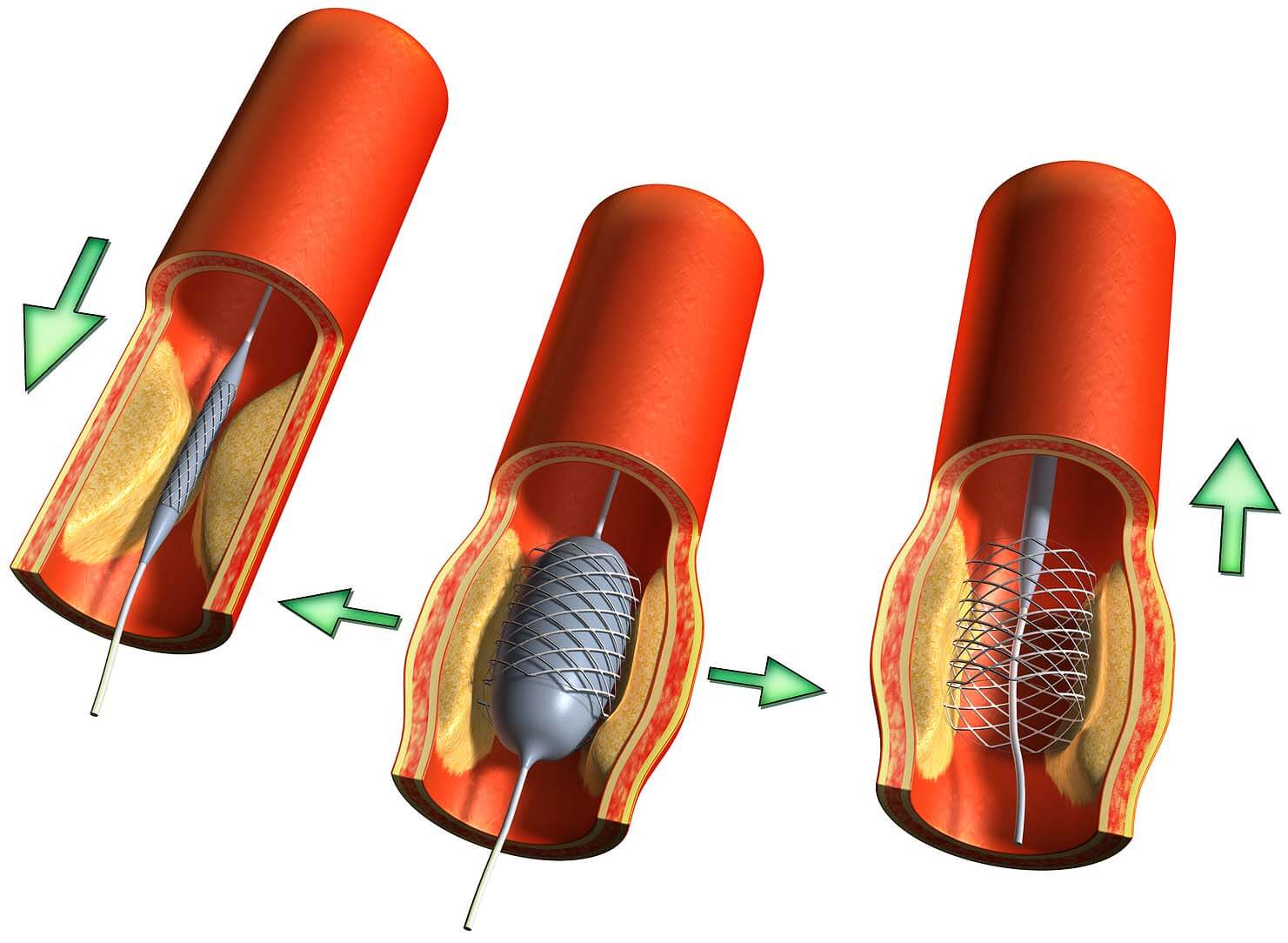
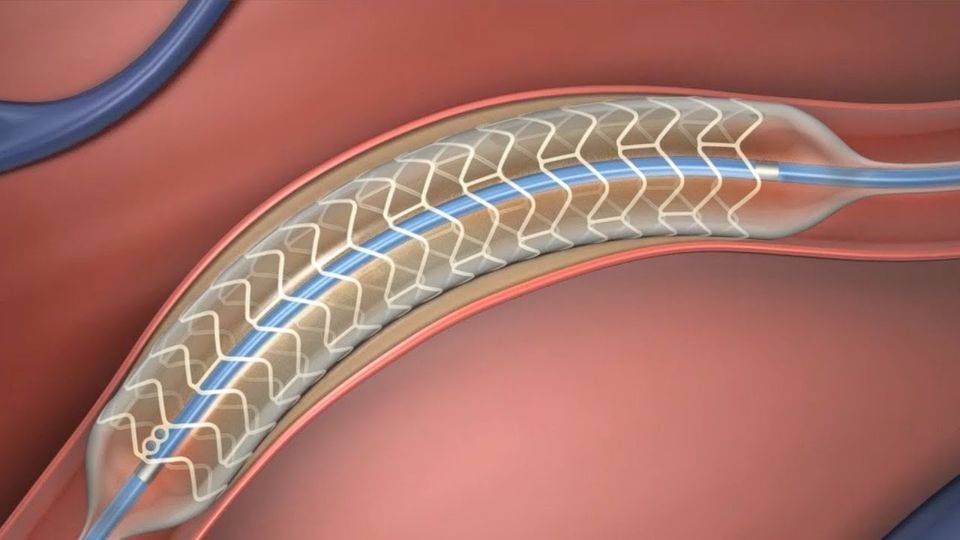
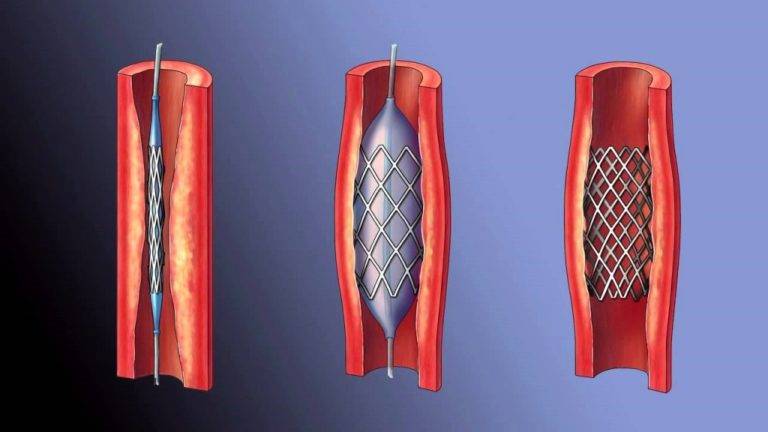
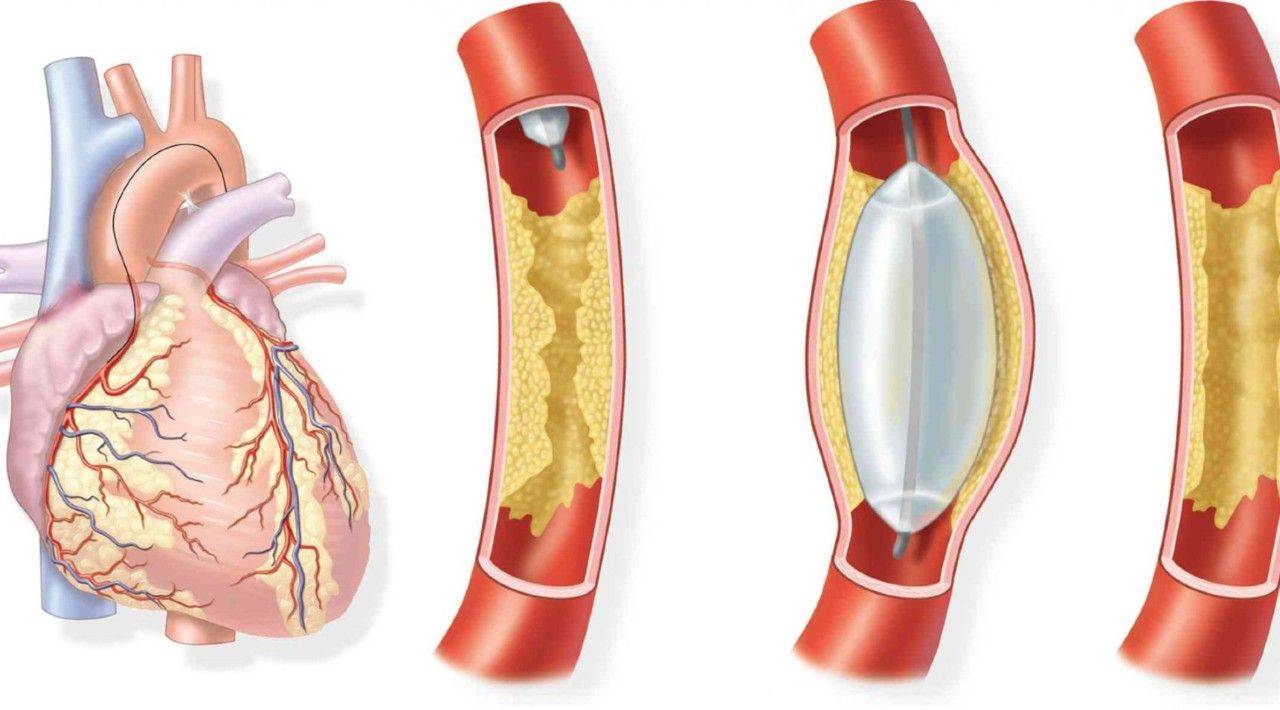
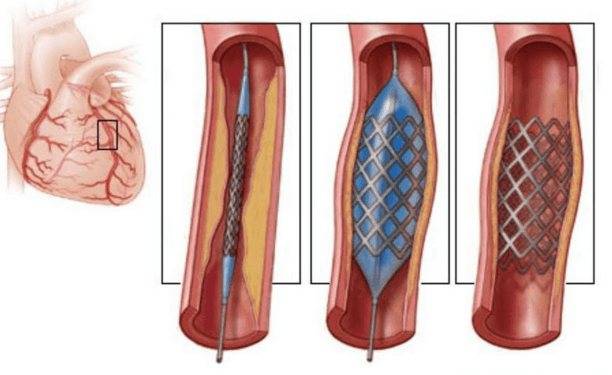
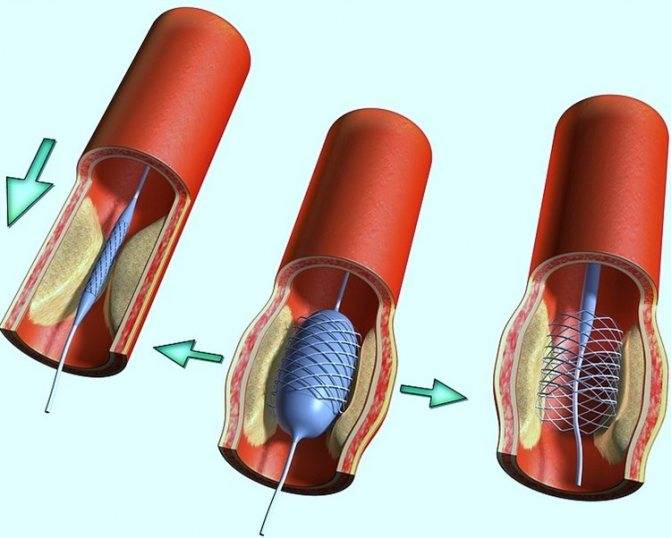
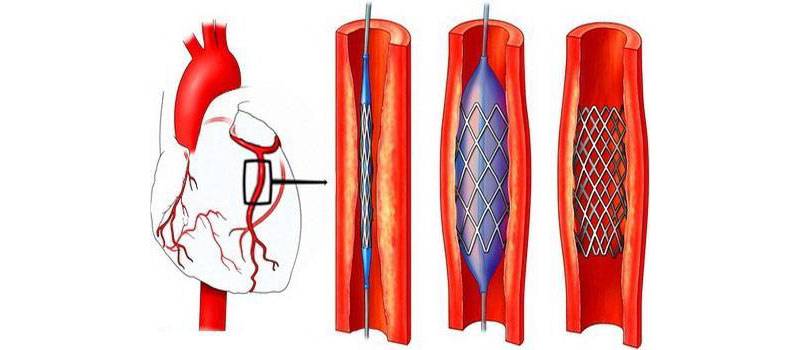
Показания к проведению стентирования
Сердце является мощным насосом, который обеспечивает кровообращение. Вместе с циркуляцией крови к органам и тканям начинают поступать питательные вещества и кислород, при отсутствии будет невозможным их функционирование.
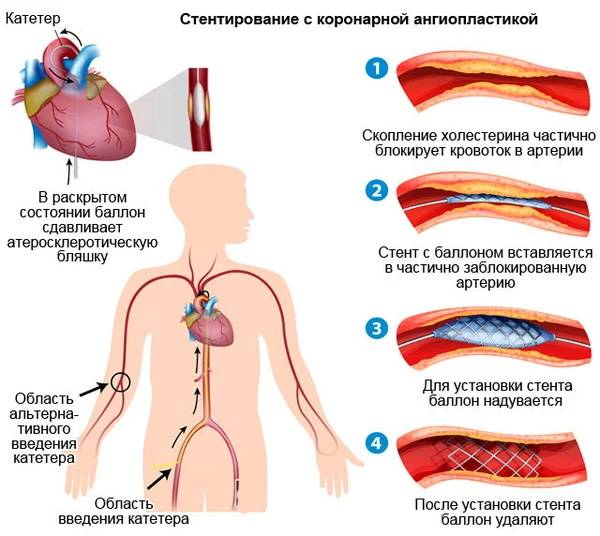
Атеросклероз считается самой распространенной хронической болезнью, которая поражает артерии. Со временем атеросклеротические бляшки, которые растут внутри оболочки стенки сосудов, одиночные либо множественные, считаются холестериновыми отложениями.
В случае разрастания в артерии соединительной ткани и кальциноза сосудистых стенок ведут к постепенно развивающейся деформации, сузится просвет иногда до полной облитерации артерии, что повлечет постоянную, растущую нехватку кровообращения органа, который питается через поврежденную артерию.
При недостаточном кровообращении в мышце сердца человек ощущает появление такой симптоматики:
- болевые ощущения в груди, которые сопровождаются страхом смерти;
- тошнота;
- одышка;
- учащенное сердцебиение;
- излишняя потливость.
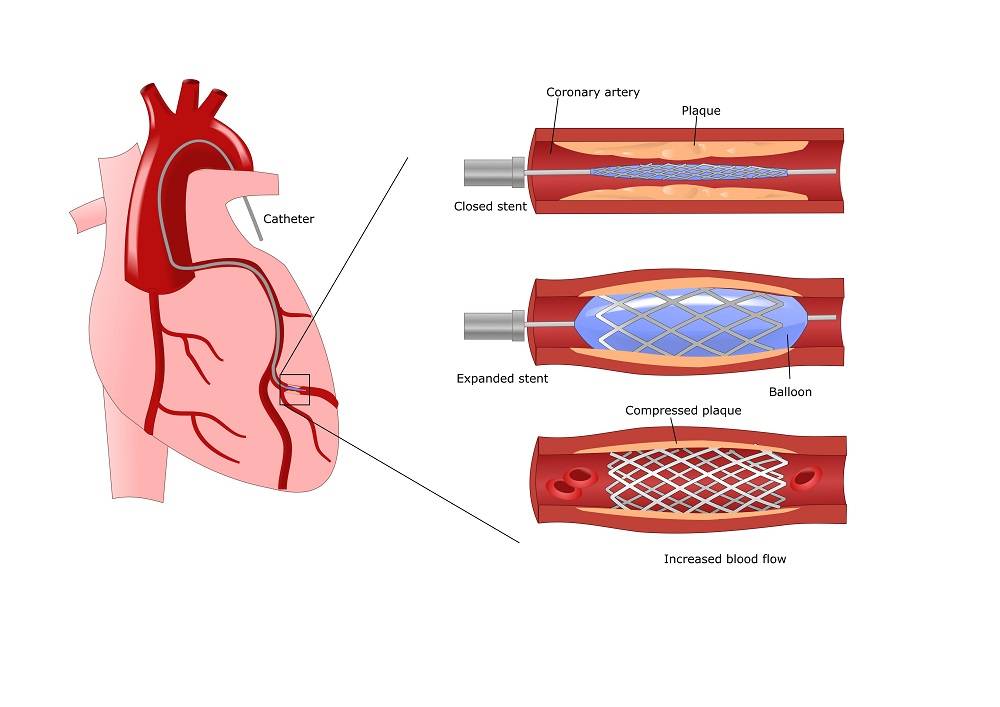
- Отбор пациентов с ишемией для хирургического вмешательства осуществляет кардиохирург. Больной должен пройти нужное обследование, которое включает все необходимые анализы крови и мочи, чтобы определить работу внутренних органов, липограмму, свертываемость крови.
- Электрокардиограмма даст возможность уточнить места повреждения сердечной мышцы после инфаркта, распространение и концентрацию процесса. УЗИ сердца продемонстрирует работу каждого отдела предсердий и желудочков.
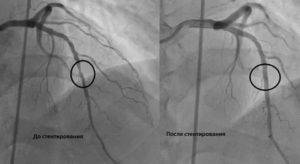
- Следует провести ангиографию. Данный процесс состоит во введении внутрь сосудов контрастного вещества и нескольких рентгеновских снимков, которые проводятся при заполнении русла сосудов. Обнаруживаются самые поврежденные ветки, их концентрация и степень сужения.
- Внутрисосудистое УЗИ помогает дать оценку способностей артериальной стенки внутри.
Показания для хирургического вмешательства:
- трудные регулярные приступы стенокардии, которые определяет кардиолог как прединфаркт;
- поддержка аортокоронарного шунта, обладающего тенденцией сужаться на протяжении 10 лет;
- по жизненным показателям во время тяжелого трансмурального инфаркта.
Возможные осложнения
Так, интраоперационными (во время операции) осложнениями являются возникновение жизнеугрожающих аритмий (фибрилляция желудочков, желудочковая тахикардия), разрез коронарной артерии (диссекция),обширный инфаркт миокарда.
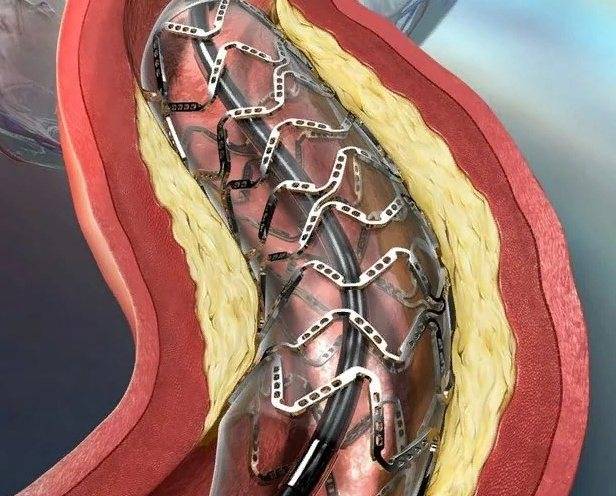
Ранними послеоперационными осложнениями являются острый тромбоз (оседание тромбов в месте установки стента), аневризмы сосудистой стенки с вероятностью ее разрыва, нарушения сердечного ритма.
Позднее осложнение после операции – рестеноз разрастание внутренней оболочки сосуда на поверхность стента изнутри с возникновением новых атеросклеротических бляшек и тромбов.
Профилактика осложнений заключается в тщательном рентген-контроле установки стента, в использовании материалов высочайшего качества, а также в приеме необходимых препаратов после операции для лечения атеросклероза и уменьшения тромбообразования в крови. Немалую роль здесь играет и правильный настрой пациента, ведь в любой области хирургии известно, что у позитивно настроенных больных послеоперационный период протекает более благоприятно, чем у лиц, предрасположенных к тревоге и беспокойству. Тем более, что осложнения развиваются менее, чем в 10% случаев.

Самое серьезное осложнение может возникнуть тромбоз и закрытие расширенной (дилятированной) артерии в первые несколько часов после окончания процедуры. Острое закрытие или окклюзия чаще возникает после изолированной баллонной ангиопластики (до 5%) и является причиной большинства серьезных осложнений.
Для профилактики подобных осложнений во время или после коронарных вмешательств накануне процедуры пациентов готовят, назначая им мощные дезагрегантные и антикоагулянтные препараты, контролируя состояние свертывающей и противосвертывающей системы с помощью коагулограммы и определения агрегации тромбоцитов.
- женщины,
- пациенты с нестабильной стенокардией, и
- пациенты, перенесшие инфаркт миокарда.
Частота возникновения острых нарушений проходимости коронарных артерий и тромбозов существенно уменьшилось после начала использования коронарных стентов, которые, по сути, решили проблему локального надрыва интимы, тромбообразования и выраженного спазма артерии. Кроме того, появилась новая генерация аспиринов, так называемые антиагреганты нового поколения, полностью блокирующие склонность тромбоцитов к тромбообразованию. Примерами таких препаратов являются абциксимаб (Реопро — Reopro) и эптифибатид (Интегрилин — Integrilin).
Однако в случаях, когда в результате введения даже этих мощных препаратов во время стентирования происходит повреждение коронарной артерии, может потребоваться выполнение экстренного аортокоронарного шунтирования. Если раньше перед появлением коронарных стентов и мощных дезагрегантных препаратов необходимость в экстренной АКШ возникала в 5% случаев, то в настоящее время частоты неотложного аортокоронарного шунтирования после коронарного стентирование составляет менее 1-2%.
Общая частота риска развития летального исхода после попытки эндоваскулярного лечения ИБС существенно ниже 1%, в большинстве случаев частота неблагоприятного исхода зависит от количества и степени поражения коронарных артерий, сократимости миокарда или фракции выброса (ФВ), возраста и общего состояния пациента на момент выполнения процедуры.
Вероятность развития ранних осложнений после операции, а также во время её проведения составляет не более 5%. К таким ситуациям относятся следующие состояния:
- гематома в области бедра;
- повреждение коронарных артерий;
- нарушения в кровообращении мозга и почек;
- образование тромбов на стенте;
- кровоизлияния.
Манипуляция является малотравматичной и легко переносится, поэтому осложнения после стентирования коронарных артерий наблюдается довольно редко.
Но все же у 1/10 части пациентов наблюдались осложнения либо неприятные последствия в виде:
- нарушение целостности артериальной стенки;
- кровотечение;
- сбой в работе почек;
- гематома в участке надреза;
- тромбоз стента и необходимость повтора операции.
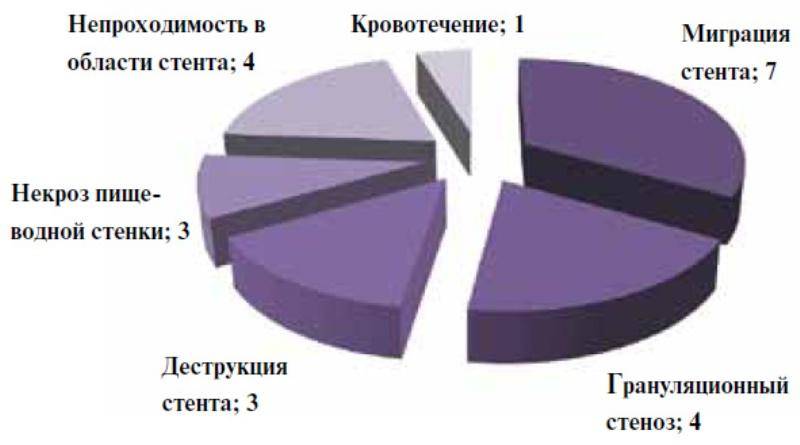
Процентное соотношение возникающих осложнений Для того чтобы минимизировать вероятность развития подобных осложнений, следует строго выполнять все рекомендации доктора в восстановительный период.
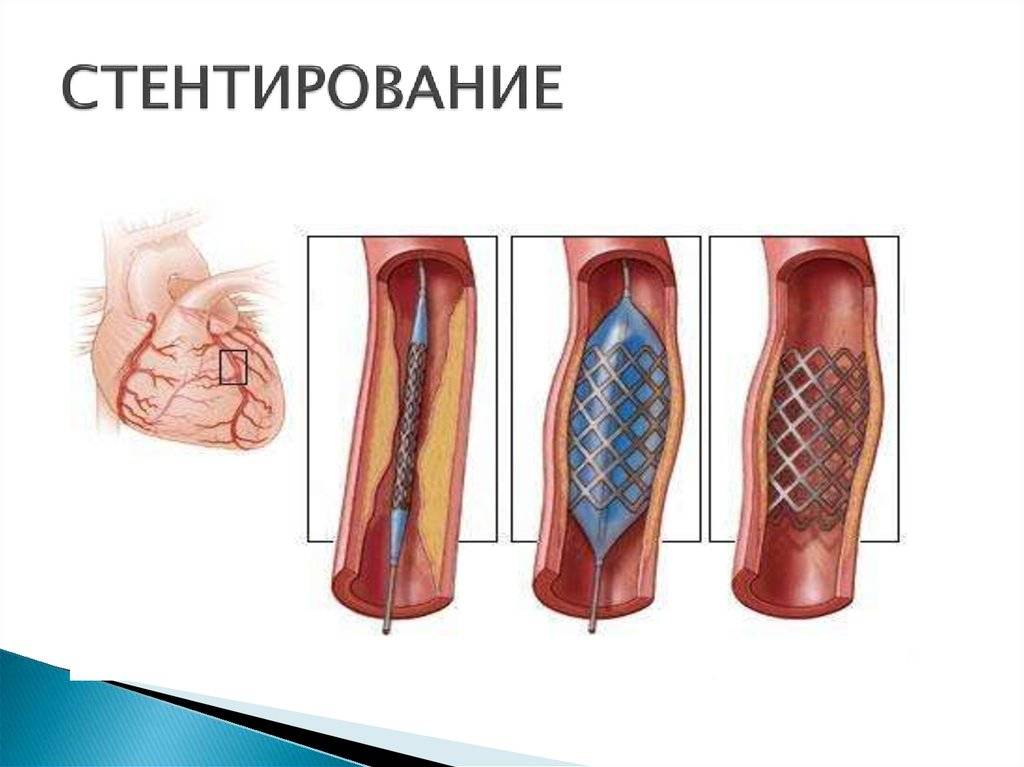
10 основных отличий стентирования от шунтирования
Итак, в чем же разница между двумя сложными для врачей, больного и его родственников операциями.
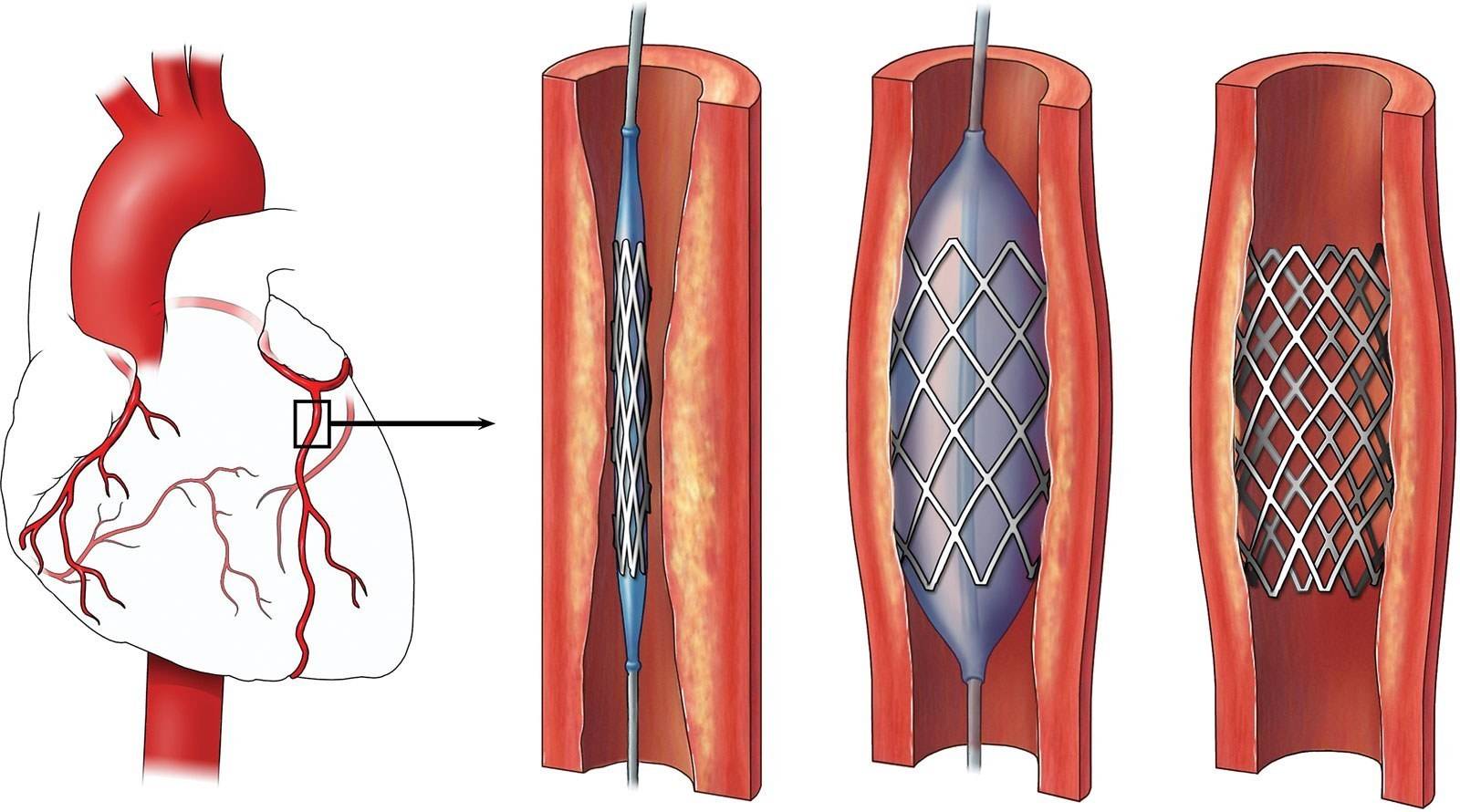
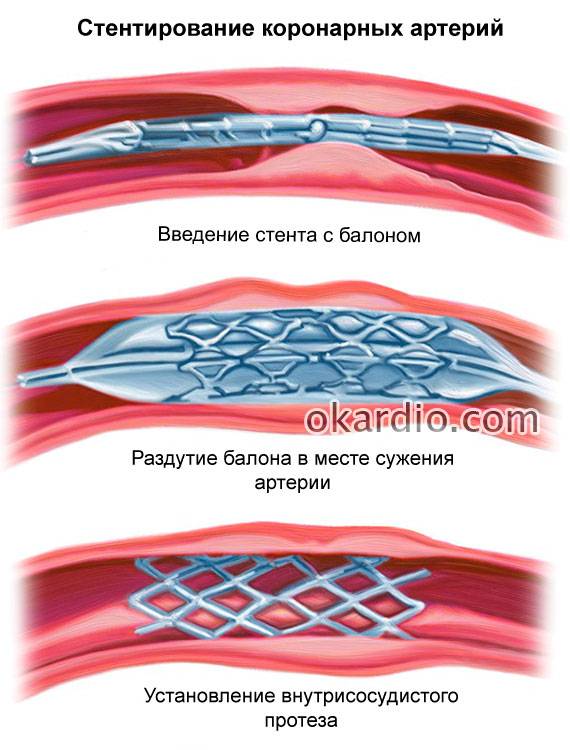
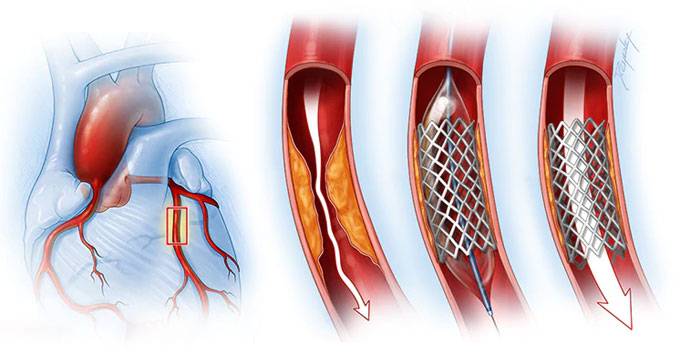
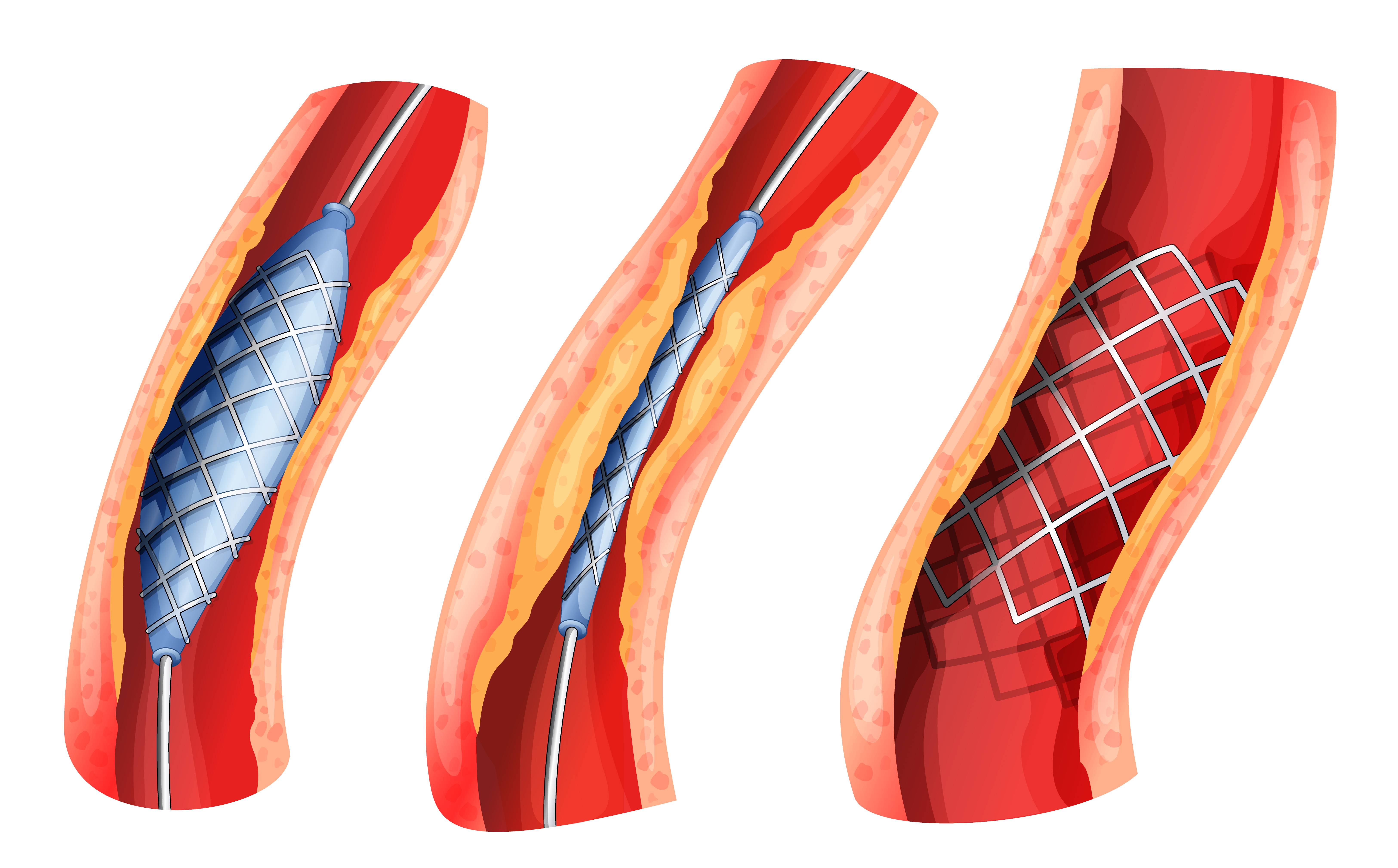
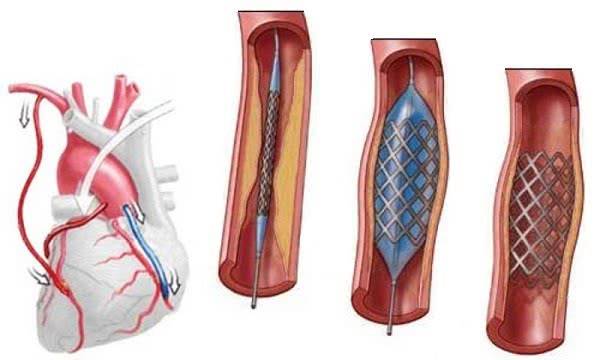
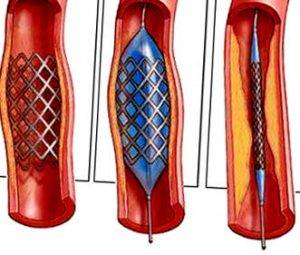
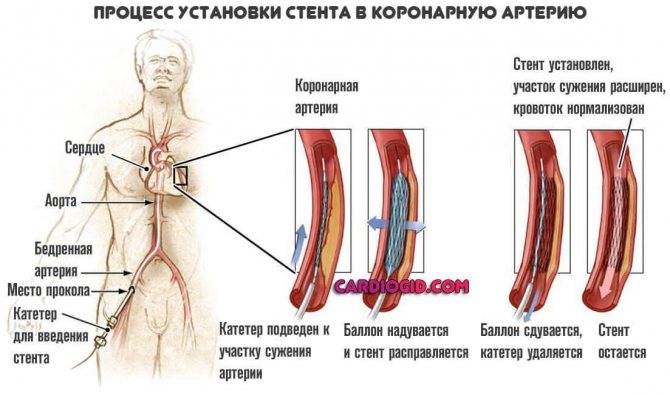
- Обезболивание. Стентирование – внутрисосудистое вмешательство. Для нее не требуется делать больших операционных разрезов, накладывать швы, проводить гемостаз. Поэтому пациенту достаточно местной анестезии в проекции артерии, через которую будет вводиться стент. Трансплантация шунта – длительное и объемное вмешательство, которое проводится под наркозом.
- Доступ. Для введения стента чаще всего используется бедренная артерия. Из нее зонд попадает в подвздошную, а затем в аорту. Из аорты – в нужный сосуд, а из него – в пораженную ветвь. Для шунтирования зачастую требуется рассечение грудины, реже – разрез нескольких ребер или межреберных промежутков, вскрытие перикарда.
- Возраст больных. Поскольку шунтирование проводится тем пациентам, у которых стентирование уже невозможно, становится ясным, что средний возраст прошунтированных намного старше простентированных.
- Применение аппарата искусственного кровообращения. Необходимо только при шунтировании, проводимом на отключенном сердце. В других случаях АИК не требуется. Тем более что кровь при передвижении в аппарате травмируется: разрушаются красные кровяные тельца, снижается свертываемость, погибают иммуноциты.
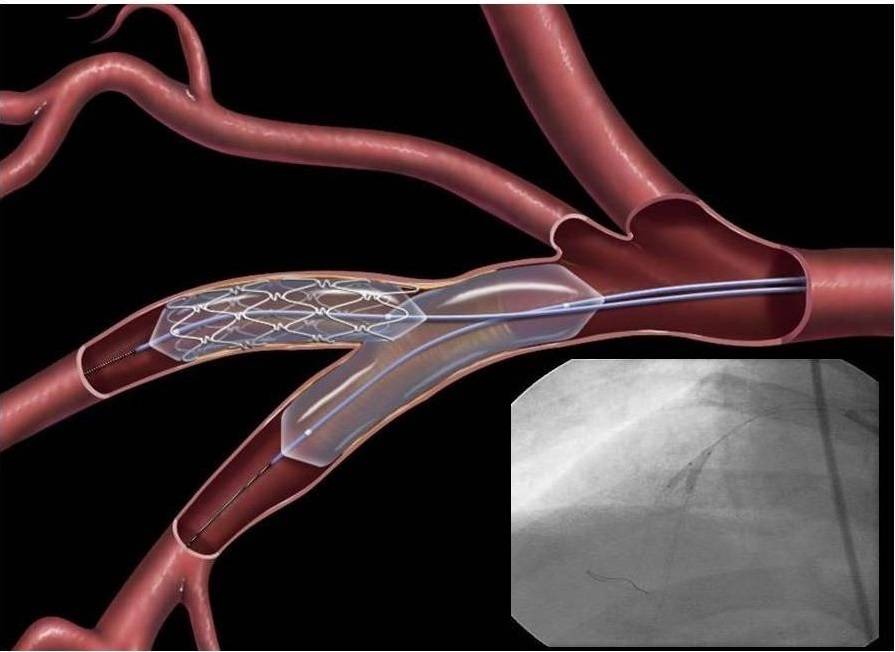
- Необходимость ангиографии. Рентгеноконтрастное исследование сосудов необходимо в любом случае. Именно оно определяет вид будущей операции. Только стентирование может проводиться во время коронарографии, а вживление сосудистого протеза – после нее. Сужение просвета атеросклеротическими бляшками от 75% является абсолютным показанием к проведению шунтирования. Если сосуд еще можно расширить, применяют стентирование.
- Длительность операции. На установку стента уходит несколько минут, на трансплантацию шунта – до 6 часов. На продолжительность хирургического вмешательства влияет количество пораженных участков, блок на которых необходимо устранить. Играет роль и течение операции: каждое внутриоперационное осложнение удлиняет сроки выхода из операционной.
- Выписка. После шунтирования за больным необходим контроль, поэтому его выписывают при отсутствии осложнений на 10–14 день после операции. Стентирование не требует длительного наблюдения за прооперированным: пациент может покинуть клинику уже на следующие сутки.
- Период восстановления. Реабилитация после установки стента длится до двух недель, восстановление после вшивания шунта занимает до 3–4 месяцев. Связан такой срок с заживлением послеоперационных ран и сращением вскрытой грудины. Причем в отличие от стентирования, после шунтирования с рассечением костной ткани больному необходимо пользоваться специальным корсетом.
- Рецидив. Возможен в обоих случаях. Только при стентировании закупорка сосуда развивается быстрее: инородное тело, а также завихрение крови у концов стента, способствуют тромбообразованию. Поэтому перенесшие операцию больные обречены принимать препараты, снижающие свертываемость. Шунт тоже может стенозироваться образующимися атеросклеротическими бляшками. Но этот процесс идет медленно, и ощутимое поражение шунта фиксируется через 10 лет после операции. В обоих случаях при несостоятельности кровотока в миокарде показана повторная операция.
- Сколько лет живут пациенты. Все зависит от качества сократительной функции сердечной мышцы на момент операции, наличия сопутствующей патологии, соблюдения послеоперационных предписаний врача. Например, ожирение, сахарный диабет, продолжающаяся гиперхолестеринемия отягощают прогноз.
По статистическим данным годовая выживаемость после стентирования составляет 95%, трехлетняя – 91%, пятилетняя – 86%. Использование шунта позволяет продлить жизнь еще на 15–25 лет (при условии соблюдения всех рекомендаций врача).

➜ Подробнее о шунтированию сердца
➜ Подробнее о стентированию сердца
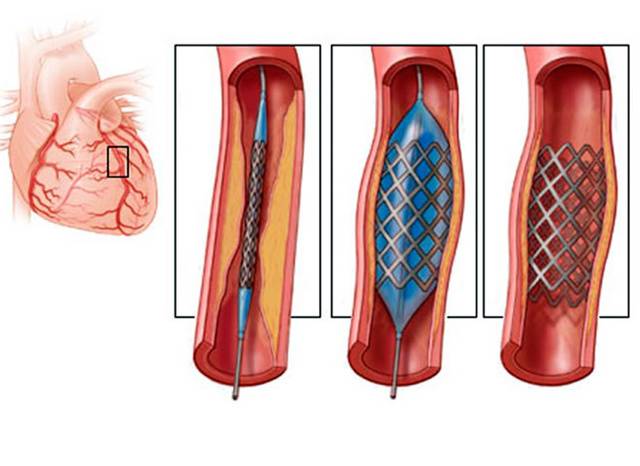
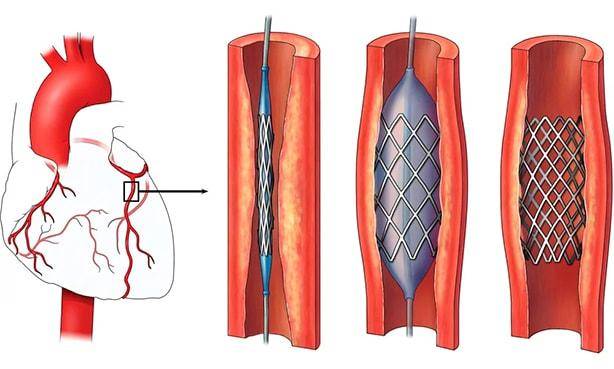
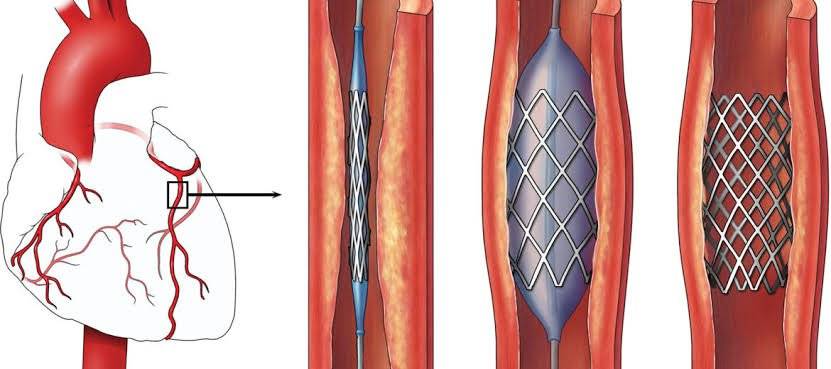
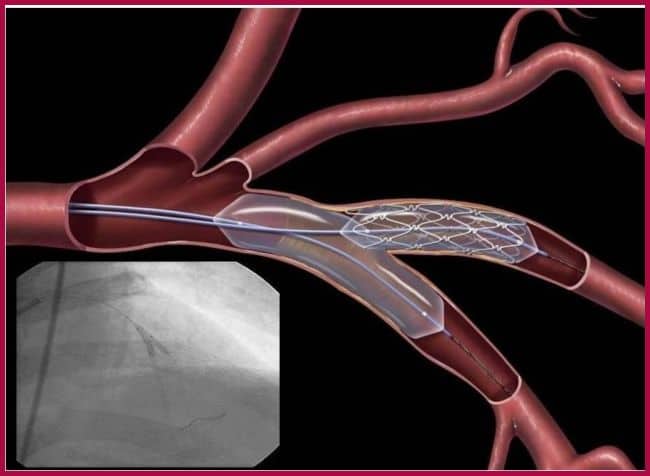
Показания к проведению стентирования сосудов сердца
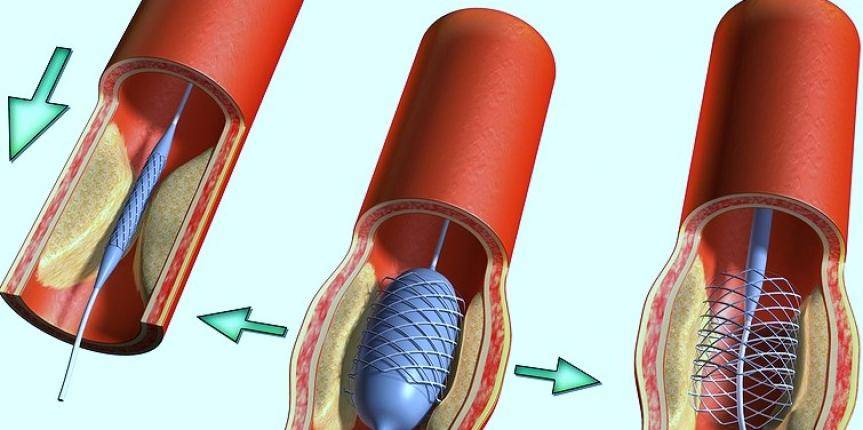
Стентирование коронарных артерий назначают при:
- возникновении признаков ишемической болезни сердца;
- при возросшей опасности инфаркта миокарда.
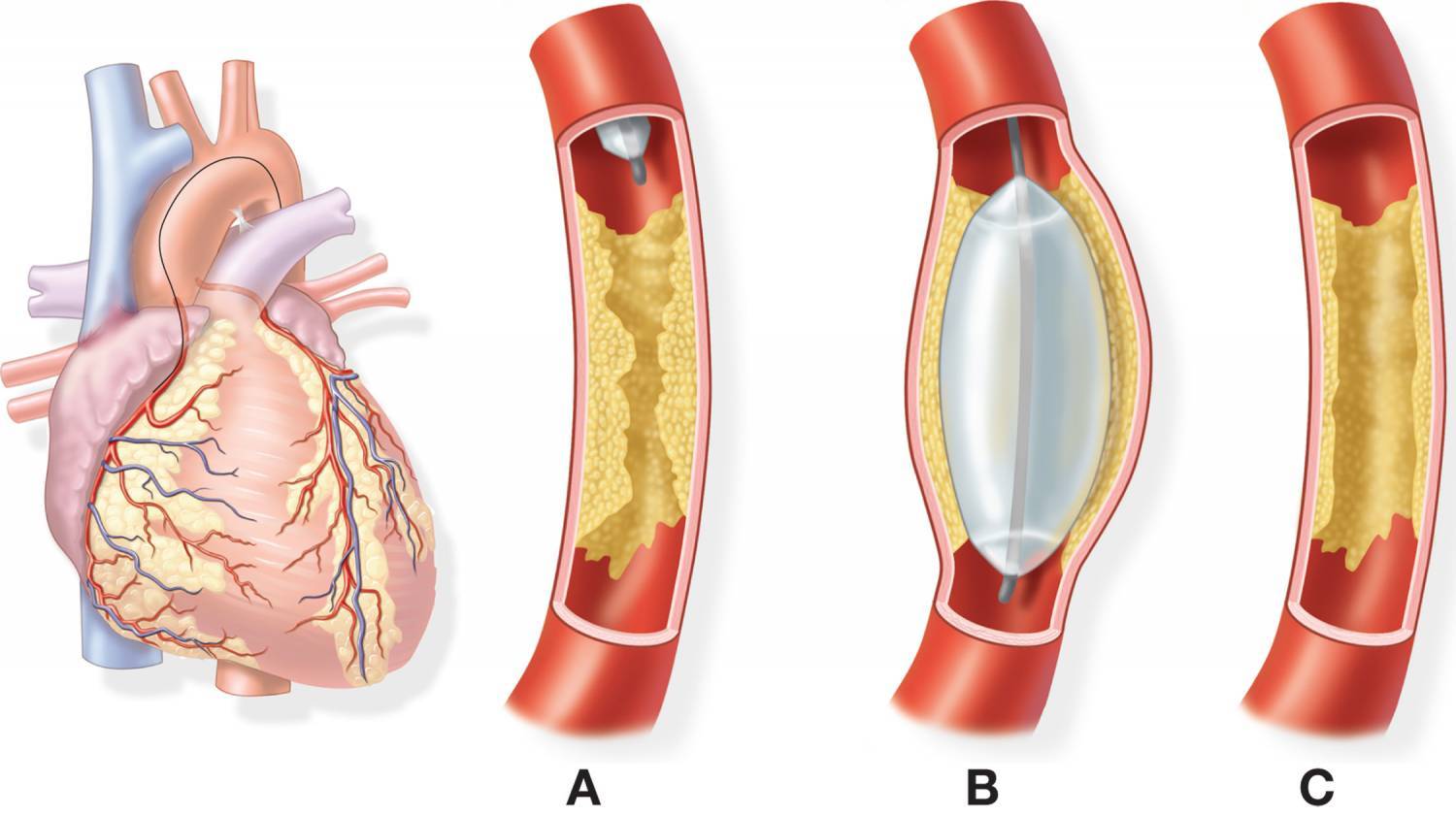
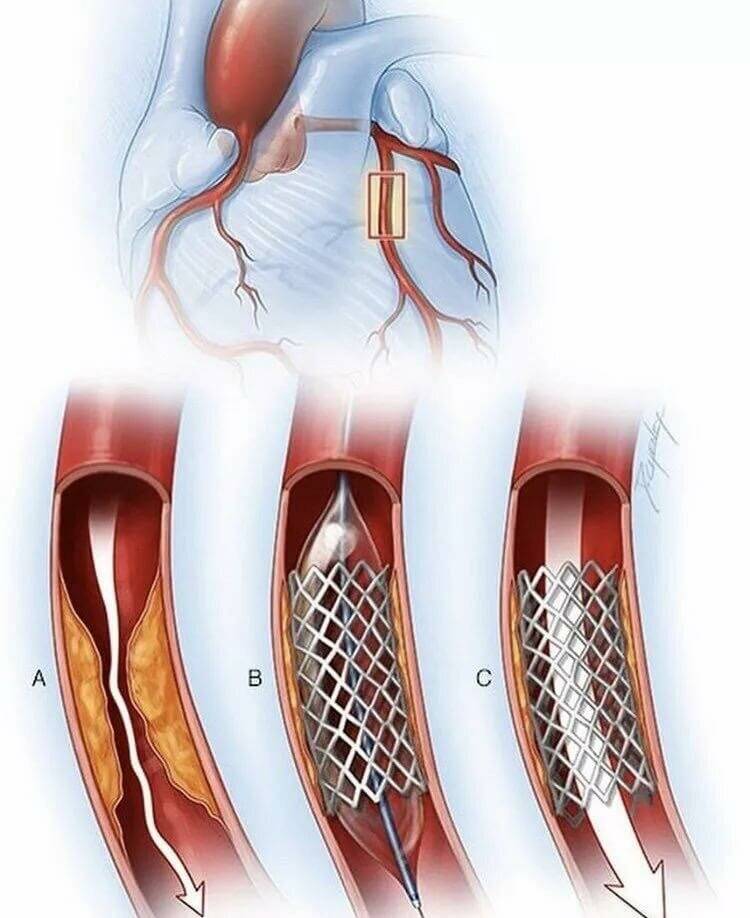
При ИБС нарушено кровоснабжение миокарда, и сердце не может нормально работать из-за дефицита кислорода. Возникает голодание клеток сердечной мышцы, которое может привести к некрозу тканей, это и есть инфаркт миокарда. ИБС является следствием атеросклероза коронарных сосудов, которые предназначены для доставки крови к сердцу. Внутри стенок артерий появляются холестериновые бляшки, которые и сужают просвет. В некоторых случаях стентирование сердца осуществляют при остром инфаркте миокарда. Если успеть провести операцию за первые шесть часов после инфаркта, то восстановленный нормальный кровоток зачастую дает возможность спасти жизнь больному и наверняка снижает опасность развития необратимых изменений в миокарде.
После ангиопластики через три-шесть месяцев у половины больных возникает рестеноз, который представляет собой повторное сужение сосуда на том же самом месте. Для снижения опасности рестеноза ангиопластику чаще всего дополняют стентированием коронарных сосудов.
У больных с ишемической болезнью сердца, прошедших аортокоронарное шунтирование, лет через десять-пятнадцать после операции возникает вероятность стенозирования шунта. Здесь стентирование является альтернативой повторения операции коронарного шунтирования.
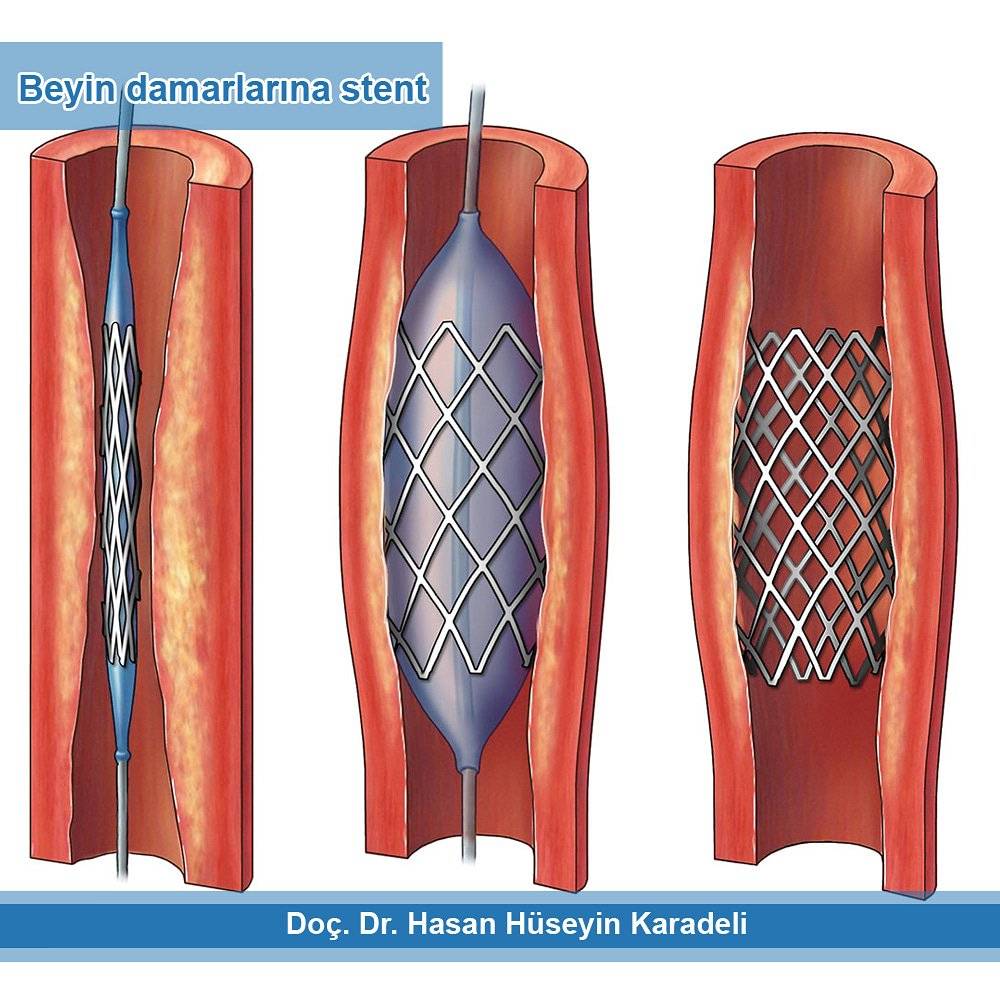
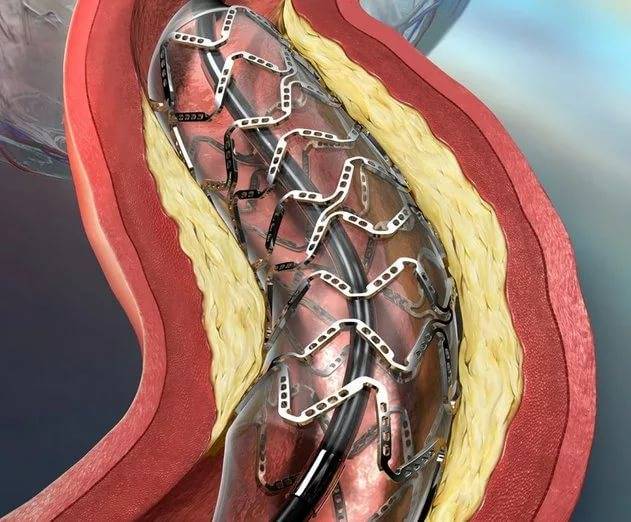
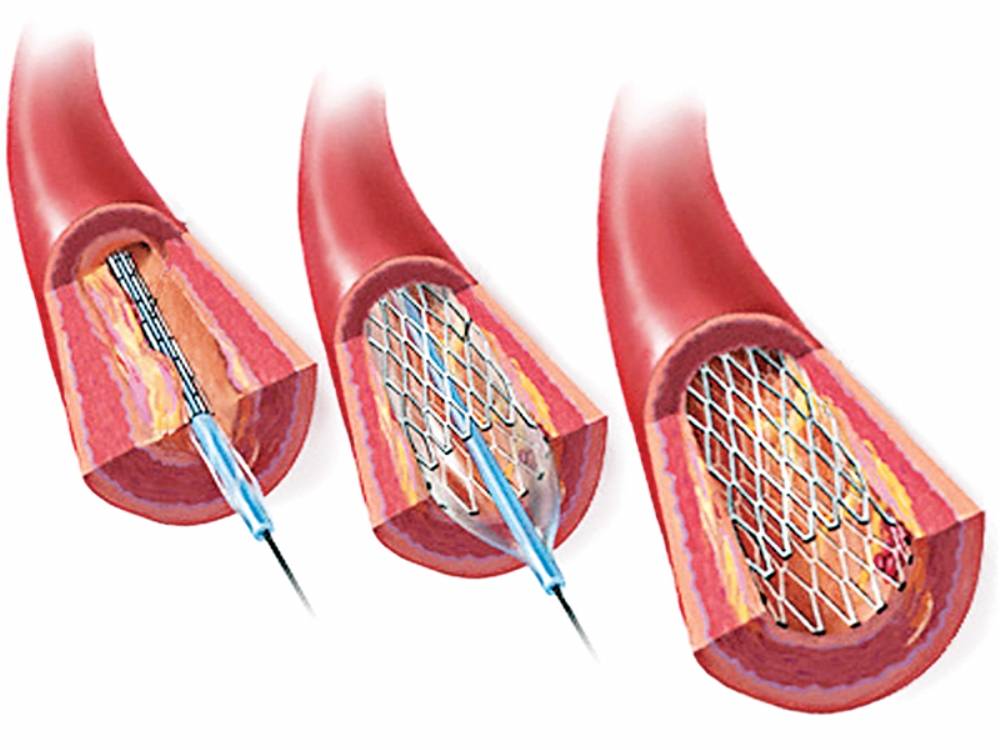
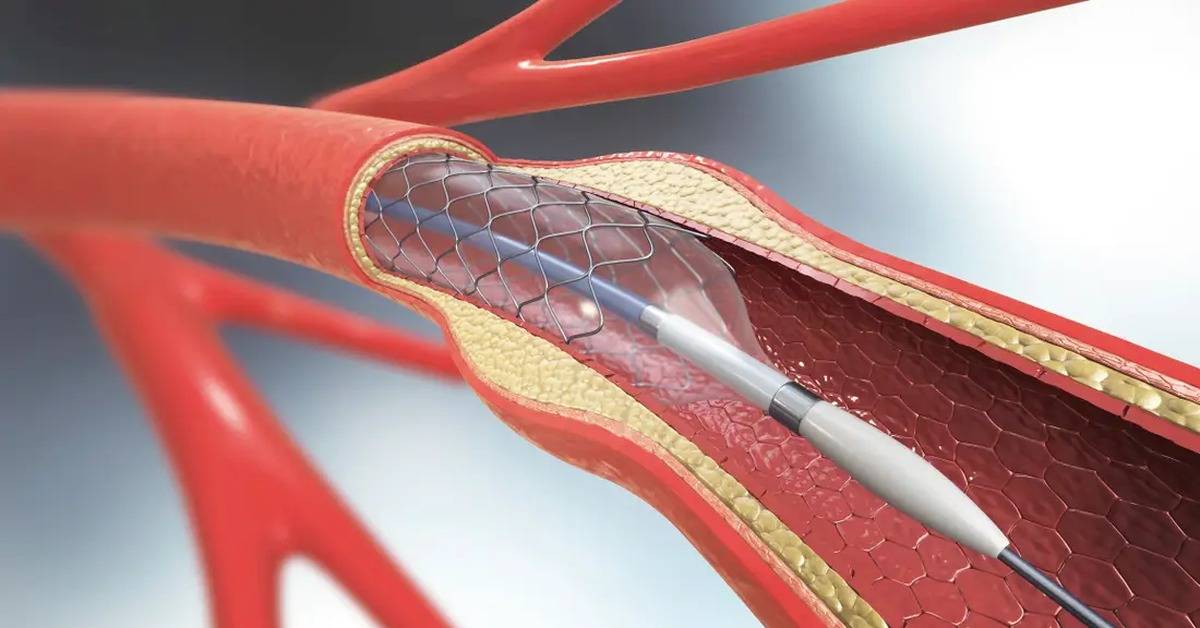
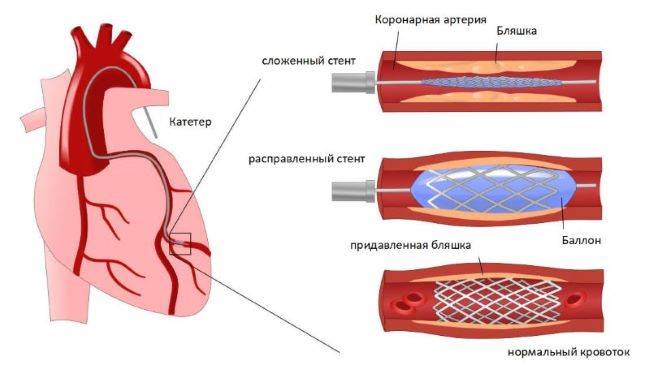
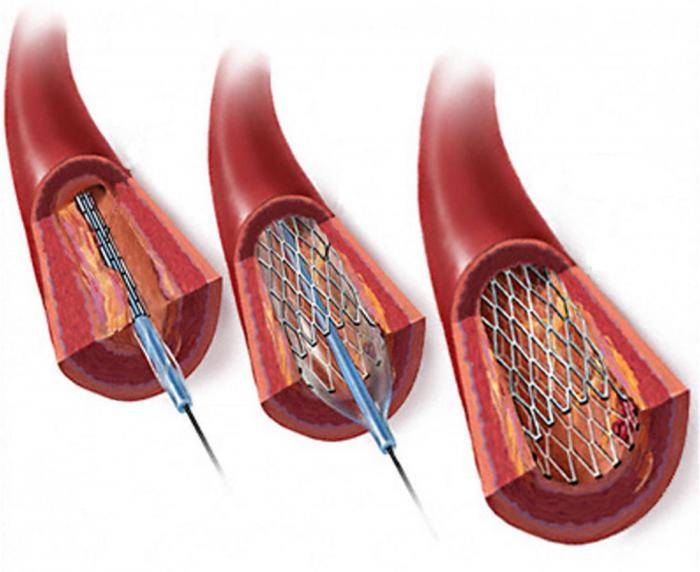
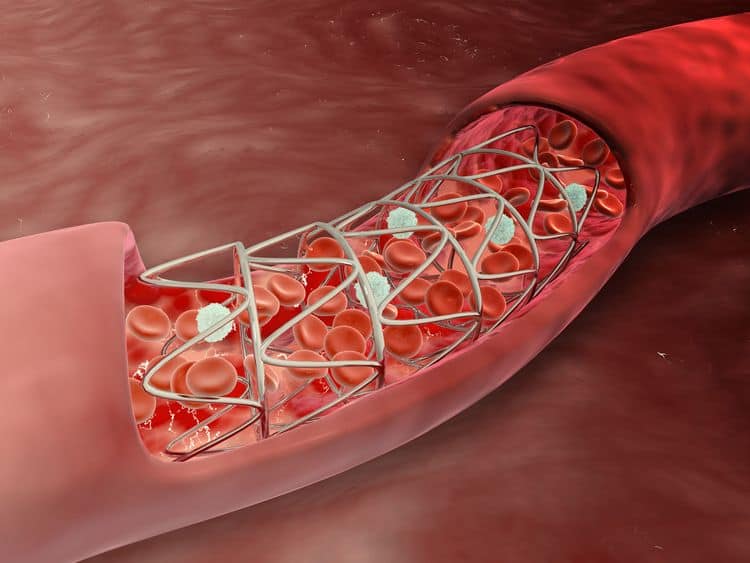
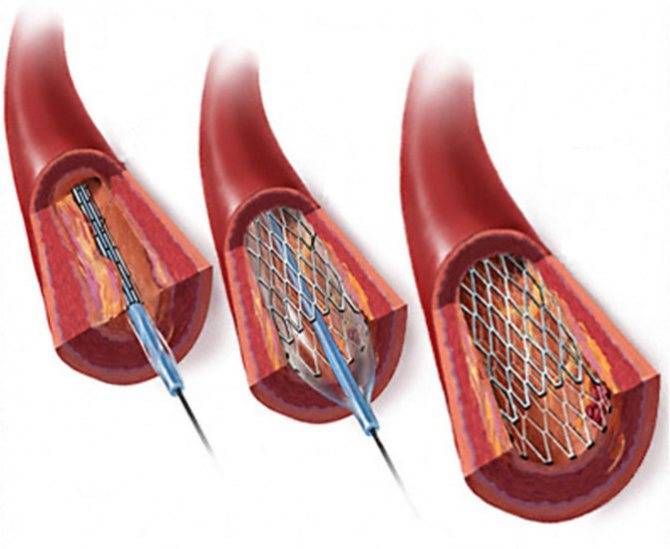
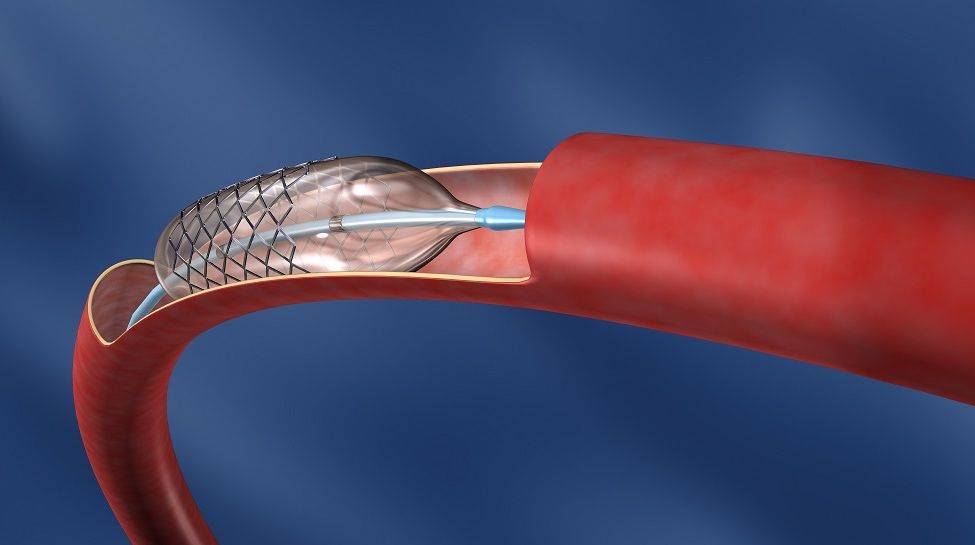
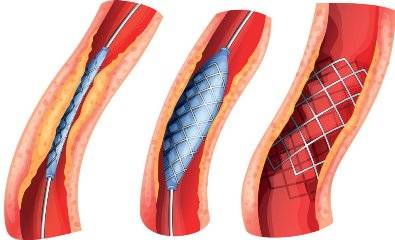
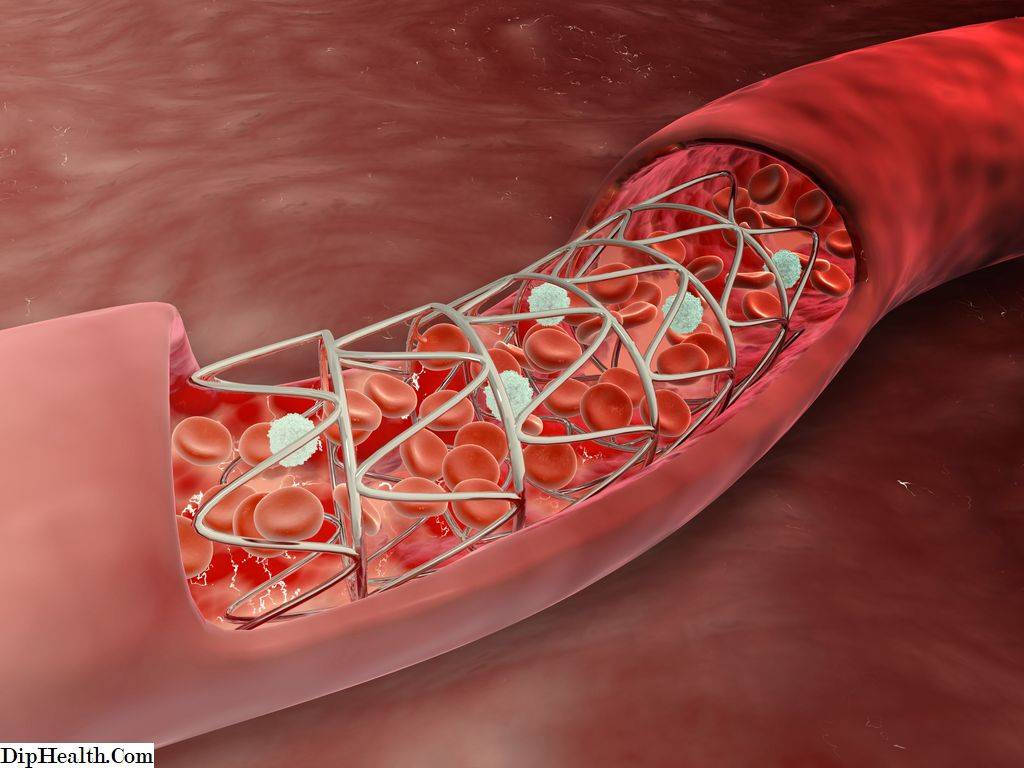
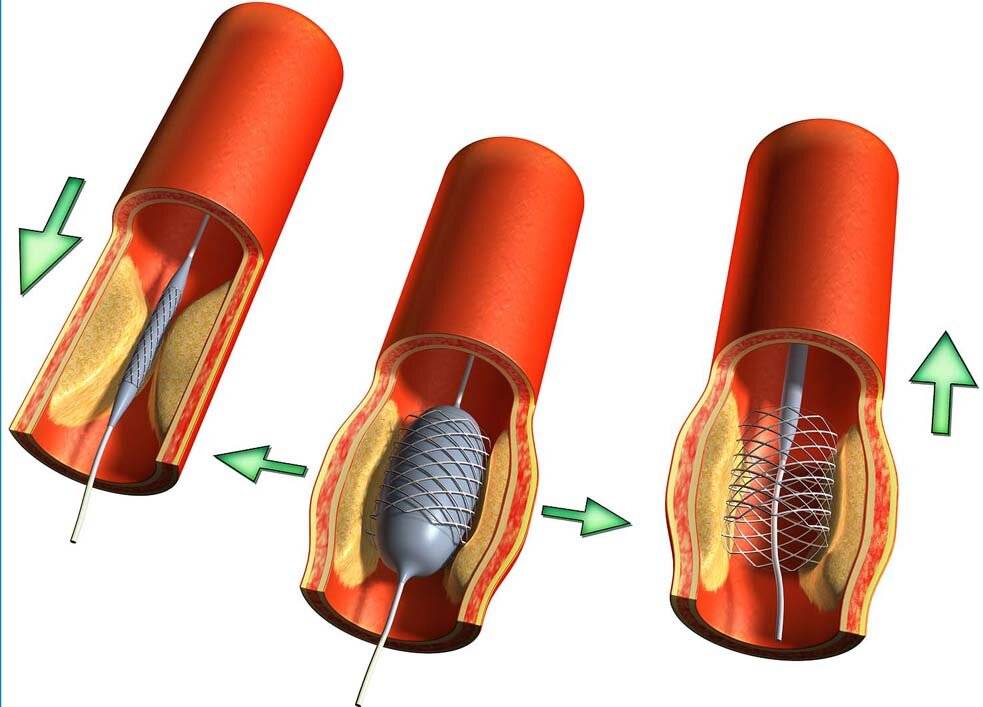
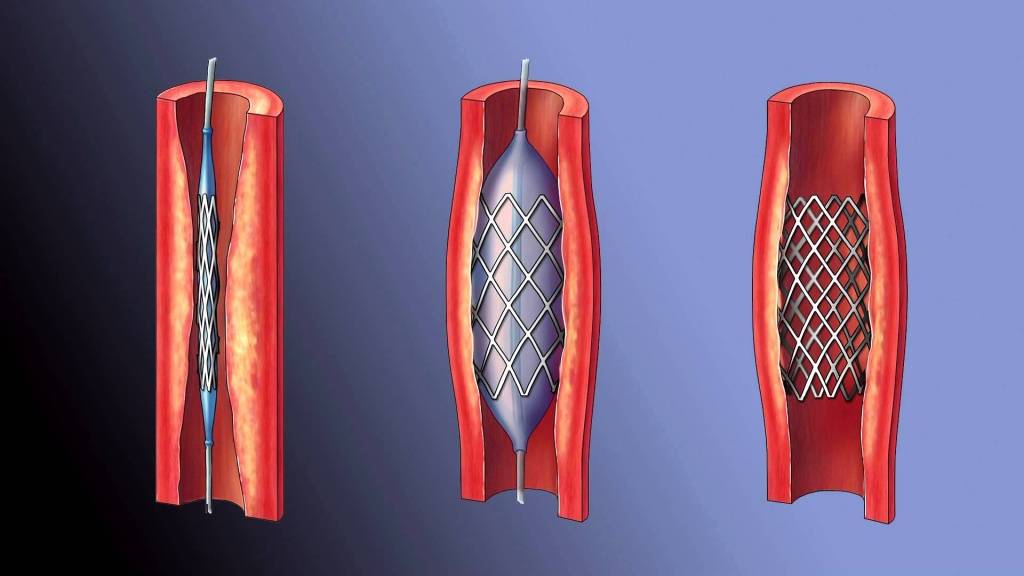
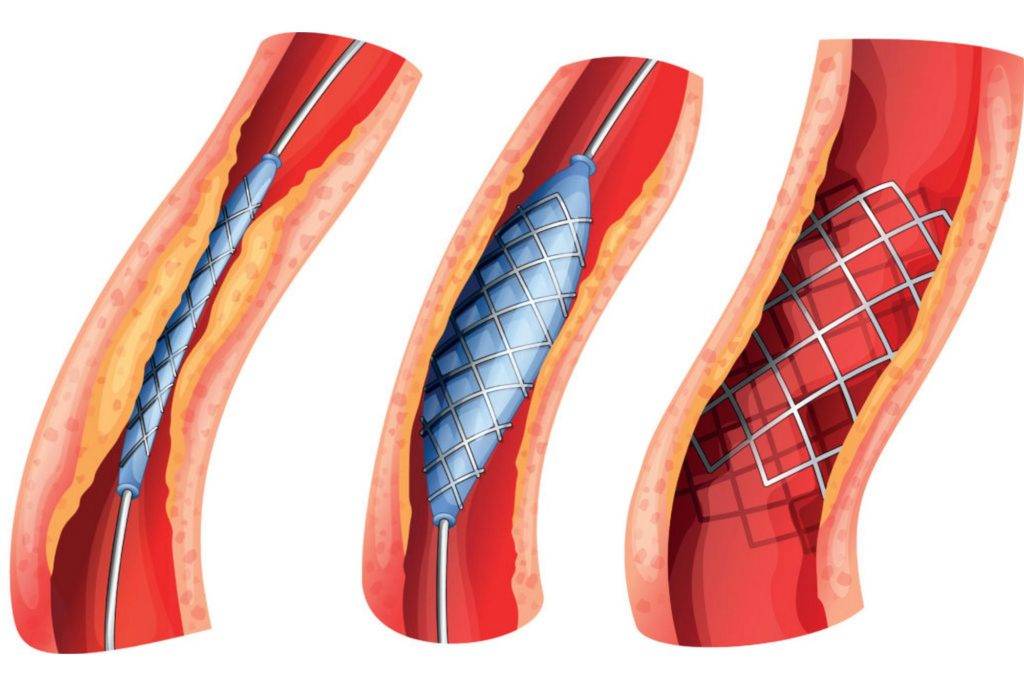
Стент необходим для поддержания стенок закупоренного сосуда. Стент испытывает значительные нагрузки, и изготавливают их из высочайшего качества высокотехнологичных материалов. Обычно для этого используют инертные сплавы из металлов.
Преимущества
К преимуществам стентирования относится то, что для осуществления этой хирургической процедуры не требуется продолжительной госпитализации, а после операции организм восстанавливается довольно быстро. Операция производится под местным обезболиванием, что дает возможность излечивать даже тех больных, которым традиционные хирургические операции противопоказаны.
Операция отличается малотравматичностью, для ее осуществления не требуется вскрытия, например, грудины, как при шунтировании, а опасность развития осложнений при этом минимальна.
Само лечение при этом является менее дорогостоящим по сравнению с традиционными операциями.
Противопоказания
Существует ряд противопоказаний к стентированию сосудов:
- при диаметре артерии менее 2,5–3 миллиметров;
- в состоянии тяжелой дыхательной или почечной недостаточности ;
- плохой свертываемости крови;
- аллергии на йод.
САМЫЕ ИНТЕРЕСНЫЕ НОВОСТИ
Реабилитация после стентирования сосудов сердца
После проведения стентирования сосудов сердца нужны реабилитационные мероприятия, которые включают изменение образа жизни, диету, определенные физические нагрузки – дыхательную гимнастику, лечебную физкультуру.
Основные рекомендации
В первый месяц необходимо придерживаться щадяще-тренирующего режима. Это означает выполнение таких рекомендаций:
- избегать интенсивных физических нагрузок, но ежедневно заниматься ходьбой, лечебной и дыхательной гимнастикой, частота пульса при этом не должна превышать 100 ударов в минуту (если нет особых указаний кардиолога);
- контролировать артериальное давление, не допускать его повышения более 130/85 мм рт. ст.;
- исключить перегревание, переохлаждение, посещение сауны, бани, длительное пребывание на солнце, резкие смены климата;
- через месяц, а затем не реже раза в полгода посещать кардиолога, проходить ЭКГ с нагрузочными пробами, анализы крови на свертываемость и показатели жирового обмена;
- отказаться от курения, злоупотребления алкоголем;
- снизить вес тела при ожирении.
Смотрите на видео о проведении стентирования сосудов сердца:
Срок реабилитационного периода
При отсутствии серьезных сопутствующих заболеваний (например, тяжелое течение гипертонии, сахарный диабет) реабилитационный период продолжается до 30 дней. Этого срока обычно достаточно для восстановления физической активности и трудоспособности. Большинству пациентов удается избавиться от необходимости принимать Нитроглицерин для снятия приступа, повышается тонус и переносимость нагрузок.
Диета
Из рациона питания важно исключить продукты, которые содержат холестерин, простые углеводы, соединения, нарушающие работу печени, повышающие артериальное давление. В список разрешенных и запрещенных входят:
| Разрешенные продукты | Запрещенные продукты |
| вегетарианские супы, после нормализации холестерина к ним добавляют тефтели | сало, субпродукты |
| салаты из свежих овощей и зелени с маслом и соком лимона | свинина, баранина, мясо уток |
| паровые, отварные, тушеные и запеченные овощи | полуфабрикаты, колбасные изделия |
| свежие фрукты и ягоды, компоты и желе на агар-агаре | копчения, консервы |
| каши и хлебцы из цельных зерен, ржаной, отрубной хлеб | алкогольные напитки |
| творог 2-5%, свежие кисломолочные напитки без добавок | транс-жиры – маргарин, конфеты, пирожные, торты, соусы фабричного приготовления |
| отварная рыба, морепродукты, мясо не чаще 3 раз в неделю | сахар, выпечка из белой муки |
| бобовые – фасоль, чечевица, маш | магазинные соки, нектары, варенья, джемы |
| орехи и семечки, сухофрукты (до 30 г в день) | лимонад, сладкие газированные напитки, тоники |
| мед – 1-2 столовые ложки в день, цветочная пыльца при отсутствии аллергии | острые, жирные, соленые, жареные блюда |
| корица, имбирь для добавления в блюда, травяные чаи | навары из мяса, рыбы, грибов |
Ограничивать нужно:
- жирный творог (от 9%), сливочное масло (до 20 г в день), сметану (до 15% жирности);
- желток яиц – не более 3 за неделю;
- соль – 3-5 г для добавления в уже готовые блюда;
- крепкий кофе, чай (до 2 чашек в день).
Физические нагрузки
Операция считается успешной, если после нее пациент может хорошо переносить физические нагрузки. Для тренировки миокарда необходимо постепенно повышать общую активность. Идеальным вариантом является дозированная ходьба, ежедневные прогулки на свежем воздухе. Начальная интенсивность подбирается кардиологом по результатам нагрузочного теста. Общую продолжительность занятия нужно довести минимум до 40-60 минут 3-5 раз в неделю.
Для утренней гимнастики и в качестве разминки перед ходьбой можно использовать несложный комплекс движений. Каждое упражнение вначале повторяют по 3-5 раз, постепенно увеличивая количество до 7-10. Переутомления и одышки при этом быть не должно. После хорошей адаптации к нагрузке можно подключить легкий бег, плавание, езду на велосипеде, танцы. Не рекомендуется подъем тяжести, статические нагрузки (долгое пребывание в одной позе с напряжением мышц).
 Гимнастика после стентирования
Гимнастика после стентирования
Правила, рекомендации после операции, диета
После операции необходимо определенное время придерживаться постельного режима. Врач наблюдает за возникновением осложнений, рекомендует диету, употребление медикаментов, ограничения.
Жизнь после стентирования имеет в виду соблюдение определенных требований. Когда установлен стент, происходит кардиореабилитация больного.
Ее основные требования – диета, лечебная физкультура и позитивное настроение:
- На протяжении 1 недели процесс реабилитации связан с ограничениями физических нагрузок, запрещены ванны. 2 месяца специалисты не советуют водить автотранспорт. Последующие рекомендации заключаются в безхолестериновой диете, дозированной физической нагрузке, регулярному употреблению медикаментов.
- Необходимо изъять из рациона жиры животного происхождения и ограничивать углеводы. Не следует принимать жирную свинину, говядину, баранину, сливочное масло, сало, майонез и острые специи, колбасы, сыр, икру, макароны из мягких сортов пшеницы, шоколадные изделия, сладкое и мучное, белый хлеб, кофе, крепкий чай, алкогольные напитки, газировку.
- В диету нужно в обязательном порядке включить в меню овощные и фруктовые салаты либо свежие соки, отварное мясо птицы, рыбу, каши, макароны, творог, кисломолочку, зеленый чай.
- Питаться нужно понемногу, но часто, по 5-6 раз, наблюдать за весом. По возможности делать разгрузочные дни.
- Каждый день гимнастика по утрам способствует повышению обмена веществ, настраивает на позитивный лад. Не стоит мгновенно делать трудные упражнения. Рекомендуется ходьба, вначале на небольшое расстояние, после – увеличивая расстояние. Полезна неспешная ходьба по лестнице, занятия на тренажерах. Нельзя доводить до сильной перегрузки с тахикардией.
- Медикаментозное лечение заключается в приеме средств, которые понижают артериальное давление, статинам, чтобы нормализовать содержание холестерина и препараты, снижающие тромбообразование. Страдающие сахарным диабетом продолжают особую терапию по рекомендации эндокринолога.
- Оптимально, когда реабилитационный процесс после операции будет проходить в санаториях или на курортах, под присмотром врачей.
Послеоперационная терапия обладает важным значением, поскольку после нее в течение от 6 до 12 месяцев больной должен каждый день пить лекарства. Стенокардия и прочие проявления ишемии и атеросклероза устранены, но причина атеросклероза остается, как и факторы риска.
Многие пациенты задают вопрос: возможно ли оформить инвалидность после операции? Стентирование способствует улучшению состояния пациента и возвратит ему должную работоспособность, в связи с чем отпадает надобность в данной процедуре.
Период восстановления

После операции на подвздошной артерии или вене обычно не возникает осложнений или посторонней боли. Больному назначаются:
- максимум десятидневный стационар;
- режим;
- диета, адекватная проведенному хирургическому вмешательству;
- поддерживающие лекарства и средства;
- послеоперационный контроль за состоянием мозга.
Некоторые правила необходимо соблюдать и после выписки для успешной реабилитации. ЛФК, направленная на разработку ног, – помощь организму в поддержании тонуса.
Диета становится спутником пациента навсегда, чтобы предотвратить появление закупорки в будущем. Основным ее принципом является выбор продуктов с минимальным содержанием вредного холестерина.
Процедура стентирования и ангиопластика артерий нижних конечностей не относятся к категории сложных хирургических вмешательств благодаря инновационным медицинским технологиям и умениям врачей. Отсутствие необходимости в наркозе увеличивает круг допускаемых к ней пациентов даже с наличием сопутствующих заболеваний. В частных клинках больных ждет полное предварительное обследование и тщательный послеоперационный контроль.
Восстановление трудоспособности
При успешно выполненной операции через некоторое время больной сможет вернуться к своим привычным обязанностям. Нужно оговориться, что сроки временной нетрудоспособности зависят от ряда факторов:
- Возраст;
- Тяжесть сопутствующих патологий;
- Наличие инфарктов, инсультов в анамнезе;
- Объем поражения миокарда;
- Наличие осложнений в ранний или поздний послеоперационный период.
Все эти факторы кардинально влияют на трудоспособность пациента. Если больной молодого возраста и не имеет сопутствующих заболеваний, то продолжительность реабилитационного периода минимальна и достигает не более 2-х недель.
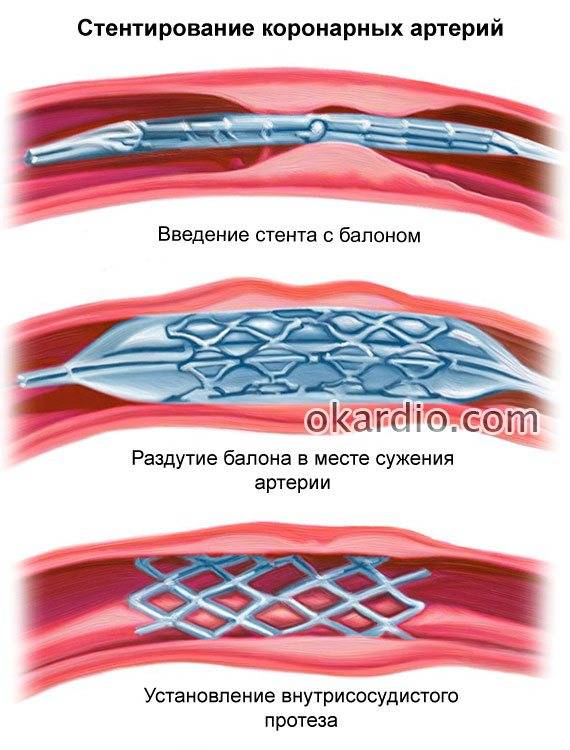
Показания
Оснований для проведения довольно много:
Ишемическая болезнь сердца. Классика кардиологии. Под этим термином понимается вторичный процесс, при котором мышечный активный слой плохо снабжается кровью. Почему так происходит — вопрос другой.
Обычно нарушения трофики развиваются как итог прочих аномальных состояний, заболеваний. Будь то перенесенный инфаркт, воспалительный процесс аутоиммунной природы, ревматизм или инфекционное поражение. Вариантов масса.
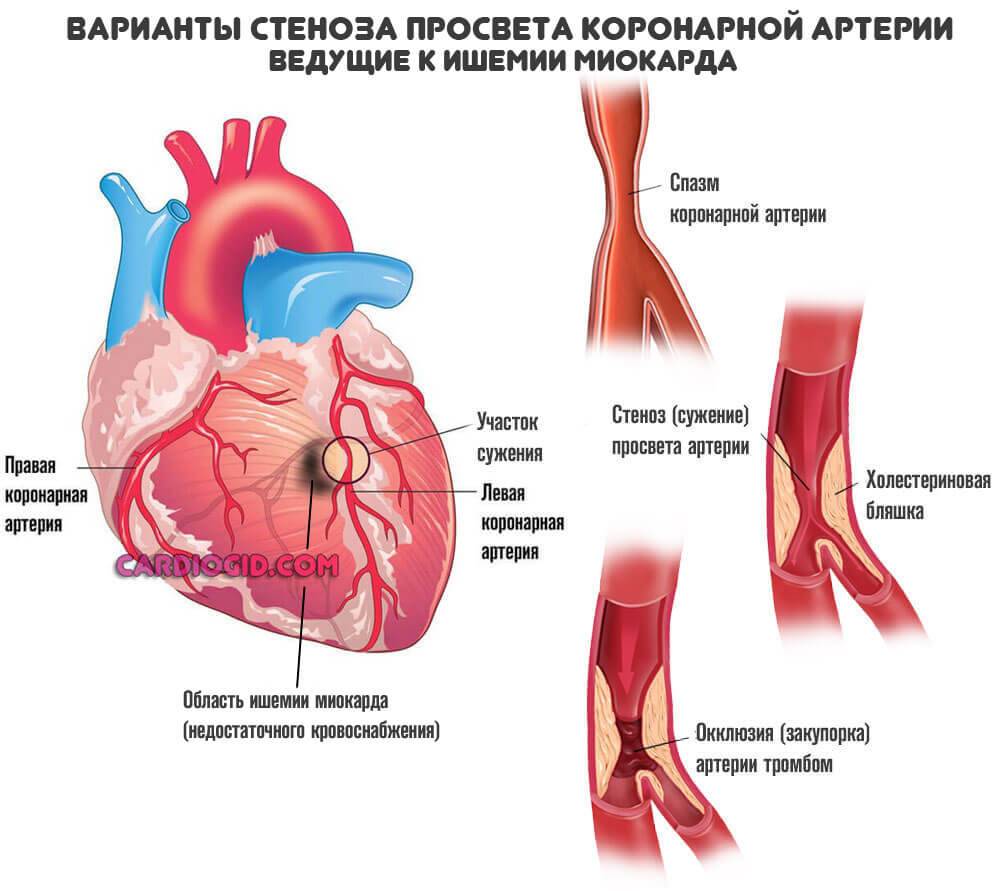
Коронарное стентирование позволяет быстро и действенно восстановить питание и клеточное дыхание. Порой — это вопрос сохранения жизни.
Стенокардия. Типичное состояние, его классифицируют как предынфарктное. Суть заключается все в том же недостаточном обеспечении органа кровью. Но это состояние протекает эпизодами. Каждый приступ сопровождается болью, одышкой, нарушениями ритма.
Без лечения, пациент серьезно рискует. Последующие эпизоды становятся сильнее, вероятность инфаркта значительно выше.

Атеросклероз разных видов. Как правило, когда на стенках сосудов откладывается жир, формируются холестериновые бляшки. Они естественным механическим путем перекрывают здоровый кровоток. Препятствуют питанию миокарда. В таком случае, до установки стента наслоения липидов удаляют, но при кальцификации бляшек это сделать невозможно.
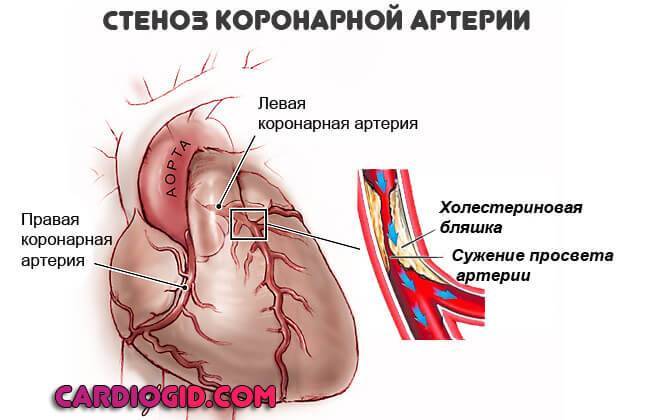
Есть и другая форма патологического процесса. Когда коронарные артерии стабильно сужаются, находятся в спазмированном состоянии долгое время. Чаще всего, подобное наблюдается у курильщиков со стажем и любителей спиртного. Также у пациентов с гипертензией и некоторых других категорий.
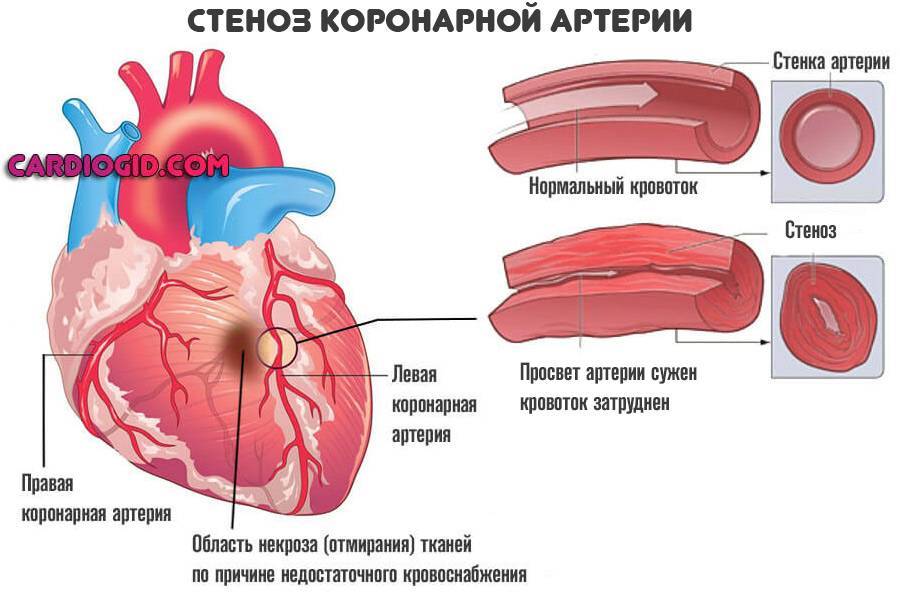
Значительный риск инфаркта миокарда. Сопряженные с предыдущими диагнозами и нарушениями. У таких больных вероятность неотложного состояния много выше.
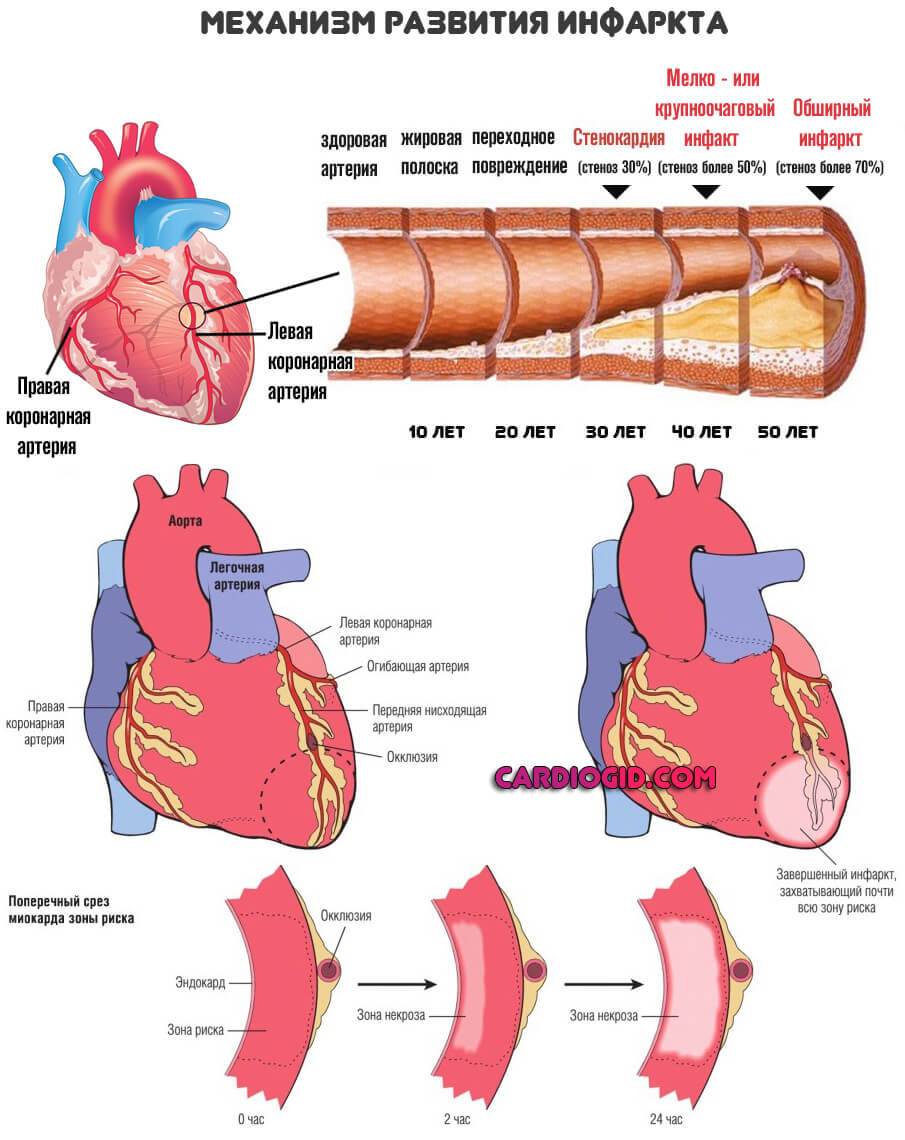
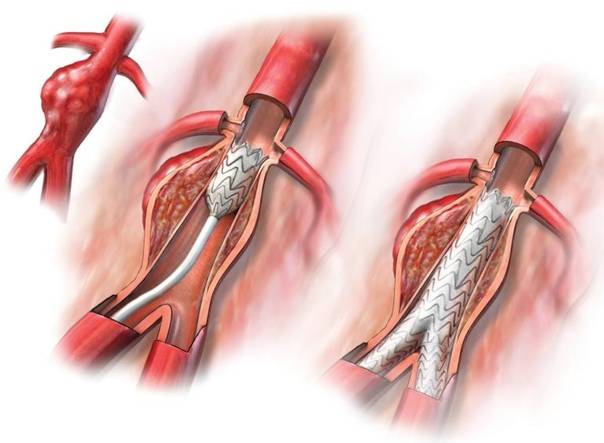
Коарктация аорты. Врожденный порок развития. Типично сужение крупнейшей артерии на выходе ее из левого желудочка. Кровоток серьезно осложняется. Стентирование проводится сразу после того, как патология обнаружена. Возраст значения не имеет. Это очевидный плюс процедуры. Без медицинской помощи риски летального исхода велики.
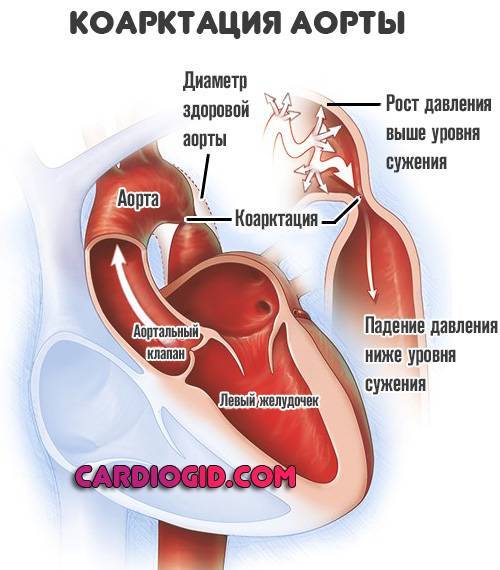
Состояния после инфаркта. Постановка стента может быть эффективной мерой вторичной профилактики и одновременно лечения, если пациент перенес острое нарушение кровообращения, но причина осталась на месте.
Показаний множество. Но все они, так или иначе, сводятся к процессам, когда коронарные артерии (также аорта) не способны выполнять свою работу. По причине сужения или закупорки.
Целесообразность такого лечения определяет врач. В некоторых случаях малоинвазивный подход не возможен или не имеет смысла.