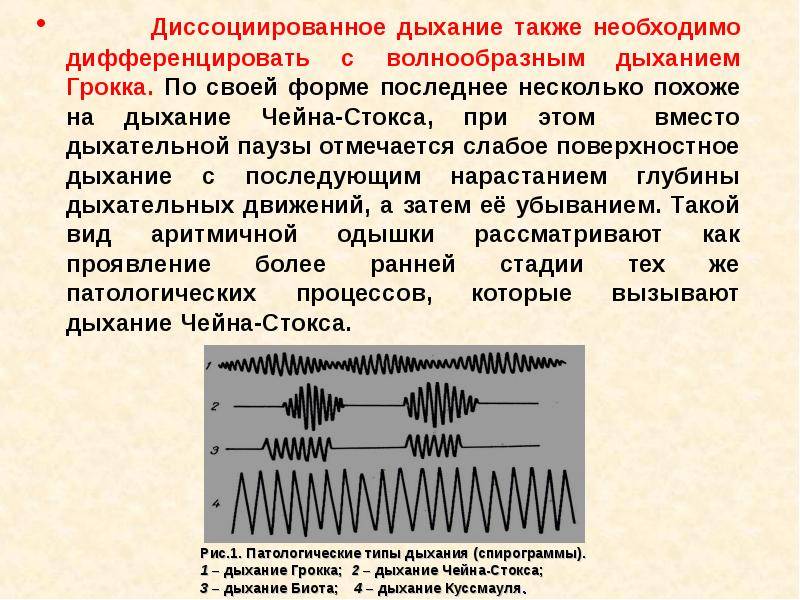
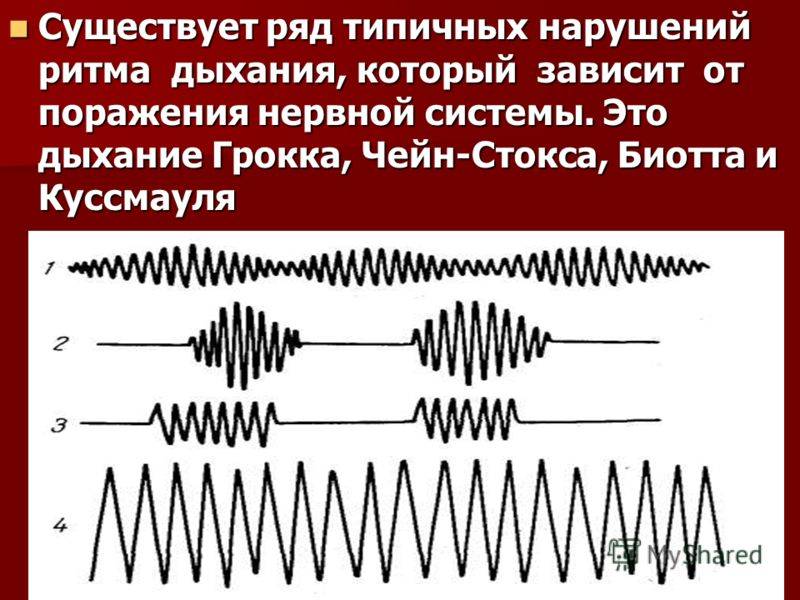
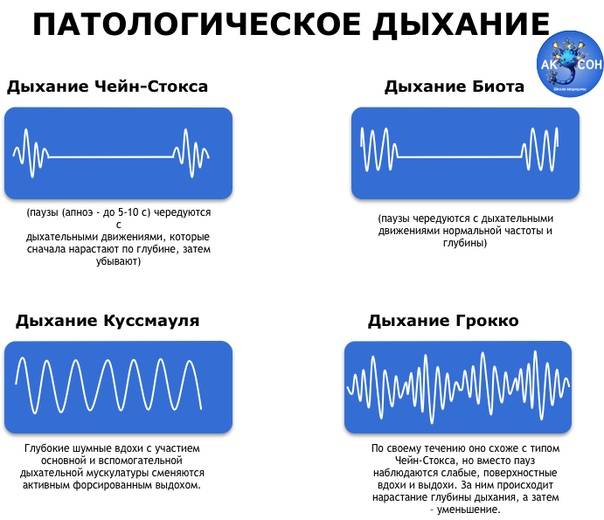
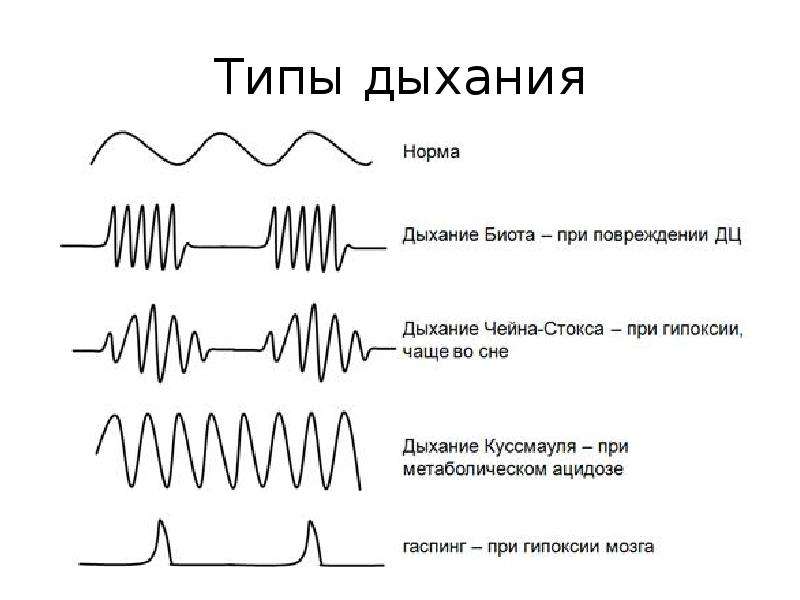
Признаки периодического дыхания
Патологическое периодическое дыхание обычно возникает в ночное время. Чаще всего в это время пациент спит. Если такое дыхание наблюдается в состоянии бодрствования, то это является плохим прогностическим признаком. В фазу гипервентиляции у больного отмечается дезориентация, беспокойство. Дыхательные движения становятся очень шумными. Пациент мечется, стонет. Могут появляться подергивания мышц и судороги.
Во время апноэ у больного бледнеет кожа. Сознание помрачено, а зрачки сужаются и слабо реагируют на световые раздражители. При раздражении ногтем или другим заостренным предметом подошвы стопы у больного разгибается большой палец. Такой признак называют положительным симптомом Бабинского.

Когда дыхание возобновляется, пациент открывает глаза и принимает сидячее положение. Он ощущает сильную одышку и тревожность. Зрачки больного расширяются.
Пациенты, страдающие данной патологией, обычно жалуются на беспокойство, бессонницу и одышку в ночные часы.
Виды дыхательной недостаточности
Классифицируется дыхательная недостаточность по нескольким характеристикам: по механизму возникновения, причинам, течению и тяжести заболевания, газовому составу крови.
Классификация по патогенезу
Существуют гипоксемический и гиперкапнический типы происхождения патологического дыхания.
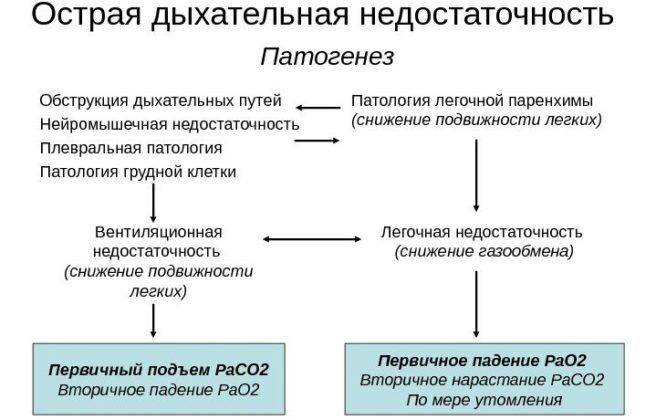
 Гипоксемическая легочная недостаточность начинается на фоне снижения в артериальной крови количества и парциального давления кислорода. При этом кислородная терапия помогает слабо. Такое патологическое состояние нередко наблюдается при отеках легких и пневмониях, респираторном дистресс-синдроме.
Гипоксемическая легочная недостаточность начинается на фоне снижения в артериальной крови количества и парциального давления кислорода. При этом кислородная терапия помогает слабо. Такое патологическое состояние нередко наблюдается при отеках легких и пневмониях, респираторном дистресс-синдроме.
Гиперкапническая дыхательная недостаточность проявляется увеличением в крови количества и парциального давления углекислого газа. Гипоксемия тоже имеет место, но кислородом лечится хорошо. Такой тип развития патологии возможен при слабой дыхательной мускулатуре, нарушении функции дыхательного центра, дефектах ребер и мышц грудной клетки.
Разделение по этиологии
По причинам возникновения выделяются следующие типы патологии:
- бронхолегочная (подразделяющаяся на обструктивную, рестриктивную и диффузионную);
- центрогенная;
- нервно-мышечная;
- торакодиафрагмальная;
- васкулярная.
Типы
Существует несколько видов синдрома апноэ сна, каждый из них обладает своими отличительным чертами,
По которым можно диагностировать патологию:
- Обструктивное апноэ во сне. Определяется в случае выявления нарушений респираторных путей до гортани.
- Центральное апноэ сна. Данный тип устанавливается в зависимости от работоспособности головного мозга. Получается, мозг как бы забывает послать импульсы, чтобы начали работать мышцы, задействованные в респираторном процессе. Заболевшие могут проснуться от малейшего шороха.
Апноэ центральное нередко вызывает сердечную недостаточность.
- Смешанный тип. Совмещены апноэ обструктивное и центральное.
- Апноэ. Определение, относящееся к данному типу, расположено в самом начале статьи.
- Гипопноэ. Механизм работы схож с первым, с той разницей, что здесь респираторные пути местами перекрываются мягкими тканями.
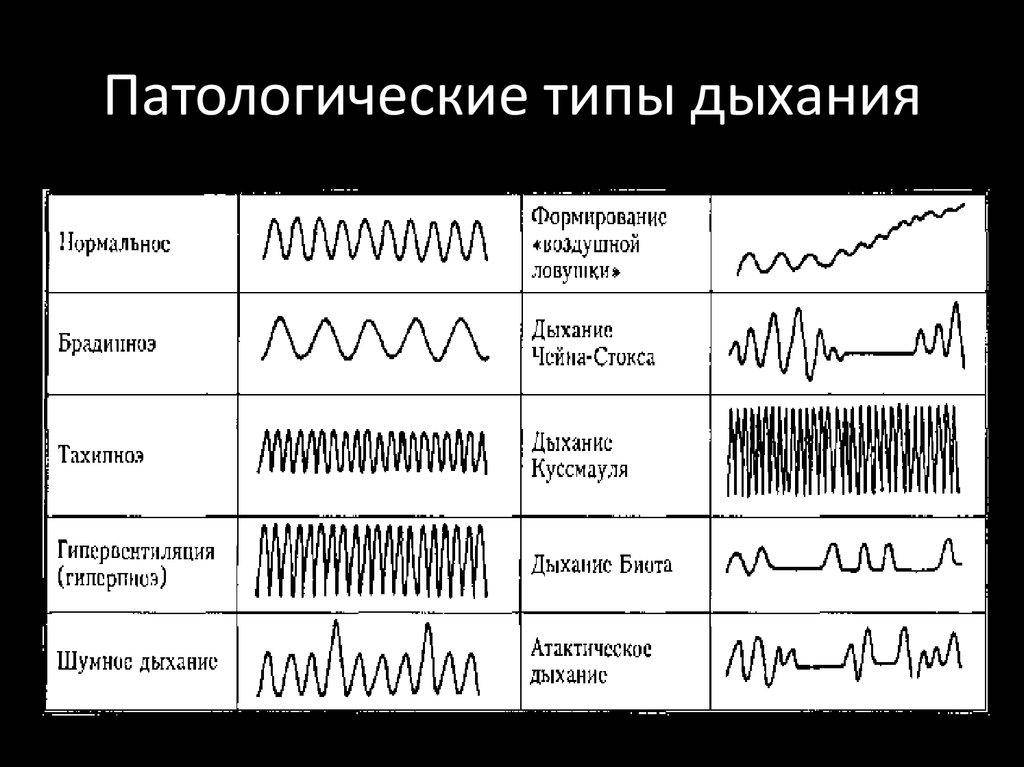
Помимо вышеперечисленных видов нарушения дыхательного процесса подразделяется на апноэ, брадипноэ, тахипноэ и гиперпноэ.
- Синдром ночных апноэ – остановка дыхания, проявляющаяся приступами, при большом количестве таких эпизодов может возникнуть смертельная угроза.
- Брадипноэ – замедленное дыхание. Когда у больного наблюдается меньше двенадцати вдохов-выдохов за минуту, устанавливается диагноз «брадипноэ». Заболевание может проявиться при подъеме в высокие горы, этому способствует длительное пребывание в разреженной атмосфере или же недостаточная интенсивность кровообращения.
- Тахипноэ – учащенное дыхание, количество вдохов-выдохов превышает 24 раза за одну минуту. Тахипноэ обычно появляется при лихорадке, нервных срывах, патологии легких (пневмонии, застое в легких), болях в груди. Учащение дыхательного процесса происходит по причине пониженной растяжимости дыхательных органов и дальнейшего увеличенного количества посылаемых импульсов.
- Гиперпноэ – наблюдается ненормальная глубина и частота респираторного процесса. Появляется при лихорадке, чрезмерных эмоциональных и физических потрясениях.
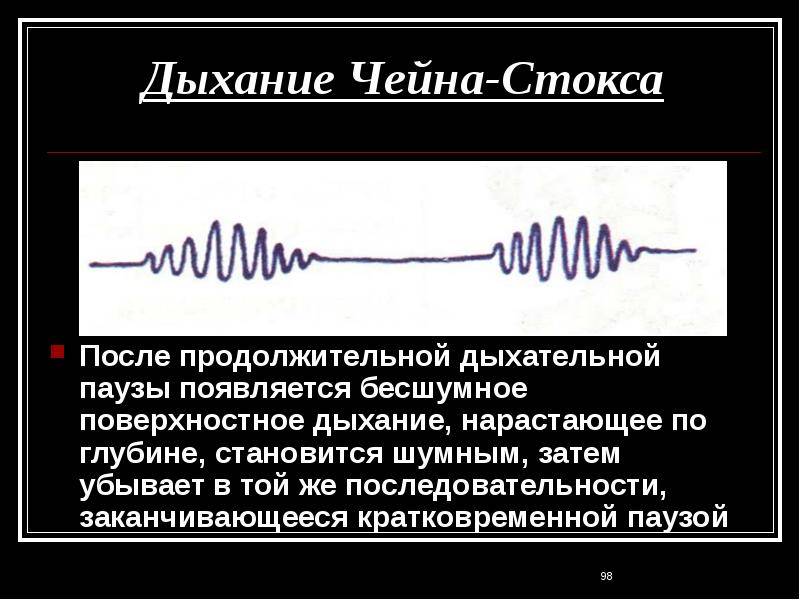
Что происходит при дыхании Чейна-Стокса
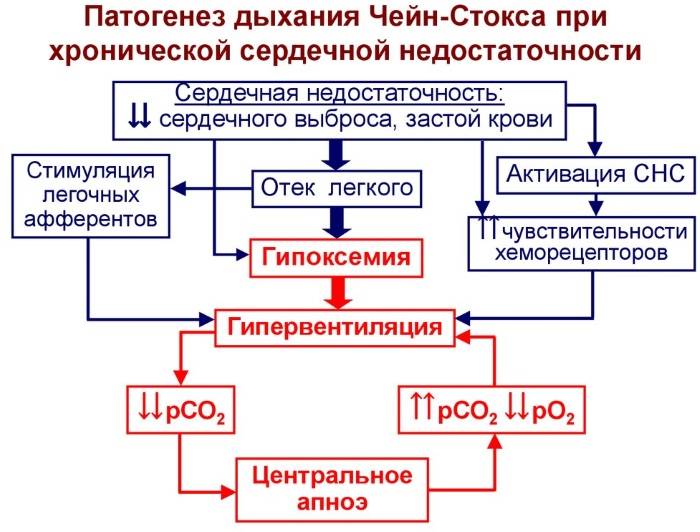
В норме дыхательные акты регулируются дыхательным центром в продолговатом мозге. При повышении содержания углекислого газа в крови он раздражается и посылает импульсы к дыхательной мускулатуре, ускоряющие и увеличивающие дыхательные движения.
Симптом Чейна-Стокса имеет определенный механизм развития. При различных патологических или физиологических состояниях нарушается чувствительность дыхательного центра к содержанию углекислого газа в крови, он перестает посылать импульсы к дыхательной мускулатуре, из-за чего дыхание прекращается. В легких не происходит газообмен, поэтому постепенно содержание углекислого газа увеличивается и достигает порога чувствительности дыхательного центра. За счет этого дыхание возобновляется.
Во время гипервентиляции углекислый газ выводится из организма через легкие. Его концентрация в крови снижается. Это состояние в клинической практике определяют как гипокапнию. При этом прекращается возбуждающее действие углекислого газа на дыхательный центр – дыхание ослабляется и исчезает.
Также в регуляции активности дыхательного центра участвует кислород. При снижении парциального давления этого вещества в крови дыхание вначале учащается, но при более длительной гипоксии может наступить и полная его остановка, связанная с необратимыми изменениями в клетках головного мозга.
Схема дыхательных движений
Диагностика
Для диагностики заболевания в основном исследуется дыхательный процесс в момент сна пациента. Специалисты измеряют поток воздуха, храп, процентное содержание кислорода в крови.
При оценивании работы органов дыхания обычно применяется рентген (компьютерная/магнитно-резонансная томография)
, определяется объем легких, предельная скорость выдоха, наличие газов в крови.
При оценивании состояния организма в целом, рисков сердечно-сосудистой системы берутся:
- Анализ крови общий, на сахар и на гормоны щитовидной железы.
- Биохимический анализ крови на креатинин, белок, мочевину.
- Липидный спектр крови.
- Проверяется гемоглобин.
- Анализ мочи.
Причины нарушения
Причин урежения частоты дыхания не так уж много. Среди них можно выделить травмы головы, сотрясение мозга, повышение внутричерепного давления в результате инсульта, опухоли или отека мозга.
Также дыхание очень чувствительно к воздействию вредных веществ – токсинов. Токсины могут накапливаться из-за тяжелого заболевания, например, сахарного диабета или инфекционного поражения организма, а могут поступать извне. Самым распространённым токсином, угнетающим дыхание, является героин.
Первым симптомом передозировки наркотика является дыхание с частотой 7-8 в минуту. Наркотики, угнетающие дыхание, также используются и в медицине при введении наркоза во время операций или для послеоперационного обезболивания. Но в таких случаях они вводятся под контролем жизненно важных функций и наблюдением врача и не представляют опасности.
Брадипноэ иногда наблюдается и у визуально здоровых людей. Особенно часто такой феномен проявляется ночью и может привести к смерти во сне. В таком случае это бывает связано с различными неврологическими нарушениями. Чтобы избежать худшего, необходимо пройти обследование у врача. После выяснения причины такого рода нарушений и адекватного лечения нормальный ритм дыхания быстро восстанавливается.
Что такое брадипноэ?
Человек, который делает менее 12 и менее вдохов в минуту более 2-х минут, имеет брадипноэ.
Это означает, что человек дышит реже, чем обычно.
По мнению ученых, нормальные и аномальные показатели дыхания для взрослых с задержкой в минуту заключаются в следующем:
-
между 12 и 20 частота дыхания в минуту — норма
-
до 12 — ненормально медленно
-
более 25 — аномально быстро
Когда у человека частота дыхания ниже 12 вдохов в минуту в течение более 2 минут, это говорит о брадипноэ. Среднее количество вдохов различается между людьми и может меняться в зависимости от возраста и уровня активности человека.
Брадипноэ может вызвать:
- рассеянность;
- головокружение;
- усталость;
Данное состояние может появиться, когда человек бодрствует или спит. Это отличается от апноэ, что является временной остановкой дыхания, которая наиболее часто встречается во время сна.
Тахипноэ
— еще один отдельный термин, который означает ненормально быстрое дыхание. Симптомы и причины брадипноэ и тахипноэ различны.
Лечение и перспективы
Врач может назначить препараты для лечения основного заболевания.
Частота дыхания человека является одним из их жизненных признаков, а также зависит от артериального давления, температуры тела и пульса.
Врачи регулярно измеряют эти жизненно важные признаки, поскольку результаты дают краткий обзор состояния основных функций организма человека.
Перспектива людей, страдающих брадипноэ, зависит, прежде всего, от обстоятельств или физических состояний, ответственных за это.
Например, когда причиной является низкая активность щитовидной железы, препараты для щитовидной железы могут помочь восстановить регулярные показатели дыхания и другие метаболические функции.
Когда медленное дыхание связано со сложной причиной, такой как сердечные заболевания, врачи могут назначить пациенту дыхательную маску и дополнительный кислород.
Сердечно-сосудистые заболевания являются основной причиной смерти. Когда брадипноэ связано с кардиологическими проблемами, требуется комплексное лечение основной причины.
К счастью, те же лекарственные препараты, которые врачи назначают для лечения сердечной недостаточности, могут привести к улучшению функции легких. Например, некоторые люди стараются замедлить свое дыхание нарочно. В рамках некоторых методов йоги, медитации и биологической обратной связи люди сознательно замедляют и расширяют свое дыхание как метод релаксации. Недавние исследования показывают, что это может улучшить функцию вегетативной нервной системы, а также принести пользу сердечно-сосудистой и дыхательной системам.
Брадипноэ – патологическое снижение частоты дыхательных движений. Независимо от первоначального заболевания, приводящего к гибели человека, причин смерти всего две: остановка деятельности сердца и остановка дыхания. Хоть прекращение дыхания и более редкая причина летального исхода, о ней необходимо знать. Чаще всего это происходит постепенно, а снижение частоты вдохов-выдохов является первым предвестником.
Дыхание является одной из главнейших функций организма, ведь без еды человек может прожить месяц, без воды — неделю, а без воздуха — всего несколько минут. Во время вдоха в кровь поступает кислород, а при выдохе выводится углекислый газ. Благодаря крови, необходимый для жизни кислород доходит до каждой клеточки организма. Наиболее требователен к кислороду головной мозг, ведь при остановке дыхания через 8 минут он умирает, и тогда человеку уже не помочь.
Причины брадипноэ
Брадипноэ
— скорее симптом, чем само заболевание. Это может означать лежащую в основе физическую проблему или состояние здоровья.
Брадипноэ наблюдается при:
Воздействие наркотиков или токсинов, алкоголь, воздействие ядовитых промышленных химикатов или опасных уровней окиси углерода также может замедлить дыхание человека.
Брадипноэ является одним из симптомов передозировки наркотиков.
Различные препараты, которые врачи используют во время операции, могут вызывать брадипноэ, в том числе:
- миорелаксанты;
- анестетики.
Люди с гипотиреозом имеют мало активную щитовидную железу, которая не может вырабатывать достаточного количества гормонов, чтобы поддерживать метаболизм организма на оптимальном уровне. В результате может развиться более медленное дыхание.
Процесс дыхания начинается в мозге. Дыхательные центры в нижнем отделе мозга и спинном мозге посылают сигналы, которые стимулируют легкие, дыхательные мышцы и остальную часть тела.
Проблемы с мозгом, такие как сгустки крови, опухоли и повреждения головного мозга, могут влиять на способность мозга посылать эти сигналы. Это вмешательство может замедлить скорость дыхания.
Заболевания сердечно-сосудистой системы
Из-за связи между сердечным ритмом и частотой дыхания все, что мешает функции сердца, например, сердечная недостаточность или инфекция в сердце, может также влиять на деятельность дыхательной системы.
Электролитный дисбаланс
Минералы с электрическим зарядом, называемые электролитами, играют определенную роль в поддержании равновесия систем организма.
Электролиты включают калий, натрий, магний, кальций, фосфат и хлорид.
Если пропорции этих электролитов в крови и ткани не сбалансированы, организм не функционирует должным образом, что может привести к ненормально медленному дыханию. Слишком много или слишком мало воды может вызвать дисбаланс электролита.
Нейрогенная гипервентиляция и апноэ
Один из таких случаев – нейрогенная гипервентиляция, которая развивается на фоне сильного стресса, эмоциональных нагрузок. Ритм при этом частый, вдохи глубокие. Это происходит рефлекторно и постепенно исчезает без вреда для здоровья.
 При опухолях и травмах мозга, а также при кровоизлиянии тоже возможно возникновение этого типа патологии. Тогда может добавляться и остановка дыхания.
При опухолях и травмах мозга, а также при кровоизлиянии тоже возможно возникновение этого типа патологии. Тогда может добавляться и остановка дыхания.
Апноэ может быть спровоцировано и гипервентиляцией на фоне выхода из наркоза, отравления токсическими веществами, нарушений проходимости бронхов, тяжелых сердечных аритмий.
Наиболее частым вариантом такой патологической формы дыхания является синдром «ночного апноэ». Его характерный признак – громкий храп, прерывающийся полным отсутствием вдоха и выдоха (длина пауз может доходить до 2 минут).
Это довольно опасное для жизни состояние, поскольку возможны ситуации, когда дыхание после паузы не возобновляется. Если происходит более 5 приступов апноэ в час, то это представляет серьезную угрозу. При отсутствии лечения данный патологический тип дыхания дает сопутствующие симптомы в виде:
- сонливости;
- раздражительности;
- ухудшения памяти;
- быстрой утомляемости и снижения работоспособности;
- обостряются хронические сердечно-сосудистые заболевания.





Существует еще и симптом «ложного апноэ», когда остановка дыхания является следствием резкой смены температуры (попадание в холодную воду) или давления воздуха. Это вызывается не мозговыми нарушениями, как в случае с заболеванием, а спазмом гортани.
Причины
- Излишний вес – одна из самых часто встречаемых и проблемных первопричин. Повышенный объем жира в районах подбородка, шеи и живота увеличивают давление, оказываемое на мышцы горла и диафрагму во время дыхания. Так, избыточная масса тела способствует появлению и
- прогрессированию сонного апноэ.
- Возрастная категория. Со временем мышцы слабеют. Конечно, апноэ болезнь может возникнуть, когда угодно, но согласно статистике, у людей старшего возраста оно встречается чаще. В группу риска в основном попадают люди старше сорока лет.
- Пол. По статистике мужчины болеют апноэ в два раза больше, нежели слабый пол. Объяснение феномена состоит в незначительном расхождении в строении горла и неодинаковом распределении жира.
- Анатомические особенности. При диагностировании обструктивного апноэ причинами заболевания могут
- послужить увеличенный язык, суженные респираторные пути, маленькая нижняя часть челюсти, большие миндалины, излишние складки слизистой во рту пациента.
- Вредные привычки. Исследования показывают, что у людей, склонных к курению, употреблению алкоголя, апноэ встречается в три раза чаще, чем у не курящих и не пьющих людей.
- Гормональные изменения у женщин. Иногда наступление менопаузы провоцирует наступление излишнего расслабленного состояния мышц горла.
Врожденная предрасположенность. В случае наличия ночного апноэ у родителей, вероятность появления патологии у ребенка заметно повышается.
Сахарный диабет – фактор, повышающий возможностьзаболевания в два-три раза.
Хронически заложенный нос. У людей с данной неприятной болезнью носовой проход находится в состоянии постоянного отека, по этой причине он сужается, вентиляция нарушается. Также, если у пациента искривлена носовая перегородка, то происходит то же самое.
День в истории: Джон Чейн. Чейнстоксово дыхание, инсульт и гидроцефалия

…Среди серых могильных камней в Шерингтоне в Багингемшире (да, мы знаем, что герцог Бэкингем, Букингемский дворец и Бакингемшир содержат одно и то же слово Buckingham в своем составе) есть серый камень с инициалами J.C., тремя цитатами из Библии и дополнением о том, что совершенно неважны профессия, имя и возраст того, кто лежит под камнем сим, но лишь то, что его обращение к Господу Иисусу привнесло мир в его сердце.
Позволим себе не согласиться: профессия J.C. – Джона Чейна – очень важна, а то, что он покинул этот мир в возрасте всего 58 лет – очень несправедливо.
Джон Чейн родился 3 февраля 1777 года в Лейте (северная часть Эдинбурга), Шотландия. Его отца тоже звали Джоном Чейном и он тоже был медиком. Местным, можно сказать, «участковым» врачом. По словам самого Чейна-младшего, отец лечил как бедных, так и богатых. Тем не менее, Чейн-старший зарабатывал достаточно, чтобы отправить сына учиться медицине в Эдинбургский университет, который и тогда был достаточно крутой. Чейн учился химии у великого Джозефа Блэка, первооткрывателя углекислого газа и вообще основателя химии газов, анатомии у Александра Монро Второго, среднего члена великой династии медиков Александров Монро, медицине у Эндрю Дункана, одного из величайших терапевтов и организаторов медицины того времени.

В 1795 году Чейн получил диплом хирурга и отправился служить в артиллерийские войска – на четыре года, после чего он получил назначение в госпиталь в Лейте и параллельно начал работать в частном секторе, получив по наследству отцовскую практику. Именно тут он начал копить клинический опыт, позже превратившийся в очень важные для развития медицины монографии.
Первая серьезная работа Чейна – это вышедшее в 1808 году «Эссе об острой гидроцефалии» (в 1819 году вышло расширенное второе издание), за которым последовали «Случаи апоплексии и летаргии» (1812), которые исследователи относят к первым выдающимся монографиям по неврологии XIX века. Кстати, во втором эссе Чейн был один из первых, кто установил, что если при инсульте (апоплексии) парализуется правая часть тела, то геморрагия найдется в левом полушарии.
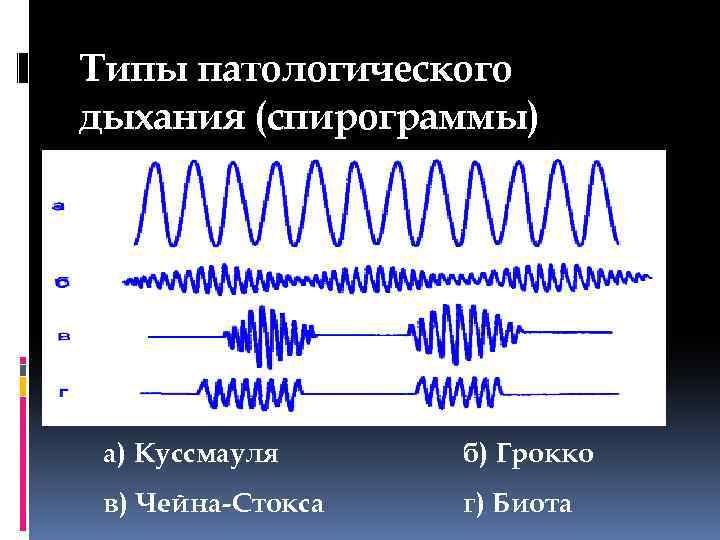
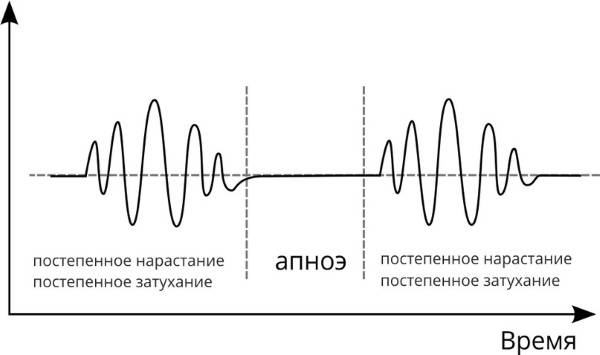
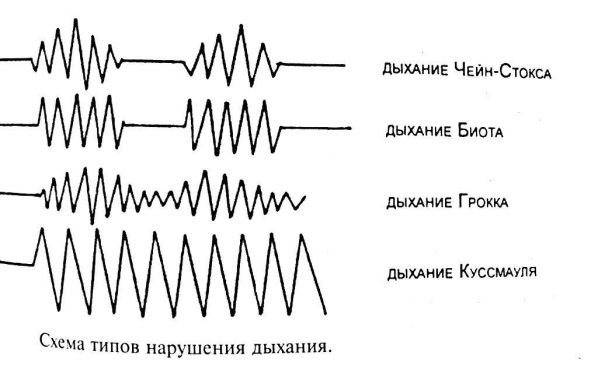
Но, конечно, больше всего наш герой получил известность опубликованным в 1818 году случаем пациента с инсультом и сердечной недостаточностью. Именно у него он диагностировал «периодическое дыхание» — поверхностное дыхание учащается и углубляется на протяжении пяти-семи вдохов, потом происходит ослабление в таком же порядке, затем – дыхательная пауза, а затем – снова повторение цикла. Позже это же дыхание опишет британский врач Уильям Стокс.
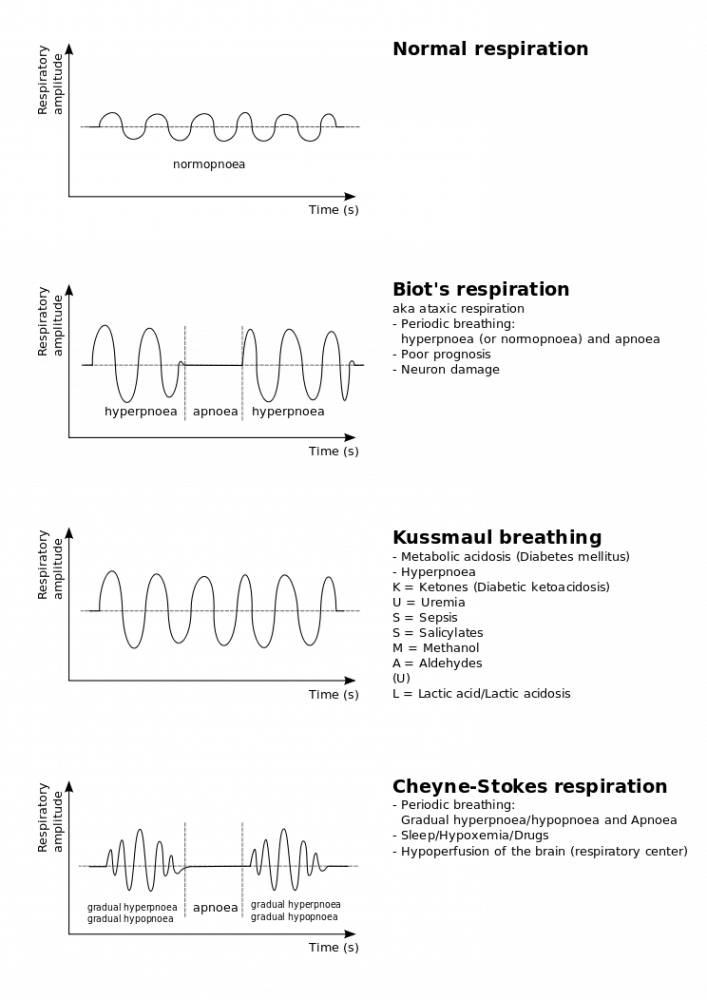
Патологии дыхания в сравнении с нормой (вверху)
Автору статьи доводилось несколько десятков раз читать, что, увидев, сообщение про дыхание Чейна-Стокса «все врачи поняли, что Сталин обязательно умрет, потому что это – симптом неотвратимой смерти». Кроме того, просто фразу что «дыхание Чейна-Стокса равнозначно агонии» я слышал еще несколько десятков раз. К счастью, не от врачей.
Придется разочаровать верящих в этот миф людей: почти наверняка многие из них сами демонстрировали дыхание Чейна-Стокса, вызванное снижением чувствительности дыхательного центра к концентрации углекислого газа. Среди условий возникновения такого дыхания есть пять непатологических: пребывание в высокогорье, сон, недоношенность, пожилой возраст, седация.
Да и из патологий, с которыми связано дыхание Чейна-Стокса, далеко не все смертельные. Кстати, большинство из них – неврологические: инсульт и транзиторная ишемия, черепно-мозговая травма, субарахноидальное кровоизлияние, опухоль мозга, менингит и энцефалит. Есть сердечно-сосудистые (артериальная гипетензия, болезнь коронарных артерий) и другие (интоксикация морфином, нарколепсия, углекислотный наркоз и уремия). Так что дыхание Чейна-Стокса само по себе еще не означает неизбежной смерти.
А вот сам Джон Чейн, пионер исследования инсультов, гидроцефалии и летаргий, достоин памяти и большего, чем инициалов на могильном камне.
Cheyne, John (1819): Essays on hydrocephalus acutus; or water in the brain, 2nd edn. Dublin: Hodges and M’Arthur.
Cheyne, John (1812): Cases of apoplexy and lethargy. London: Underwood
Cheyne J: A case of apoplexy in which the fleshy part of the heart was converted to fat. Dublin Hosp Rep 1818; 2:216-223.
источник
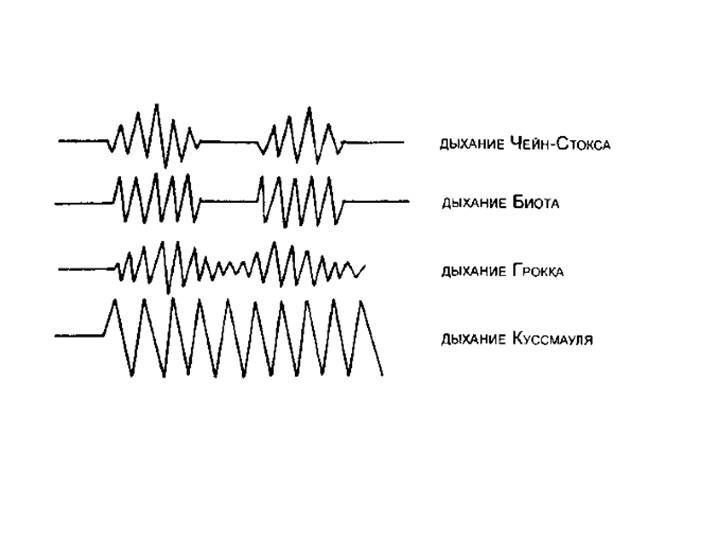
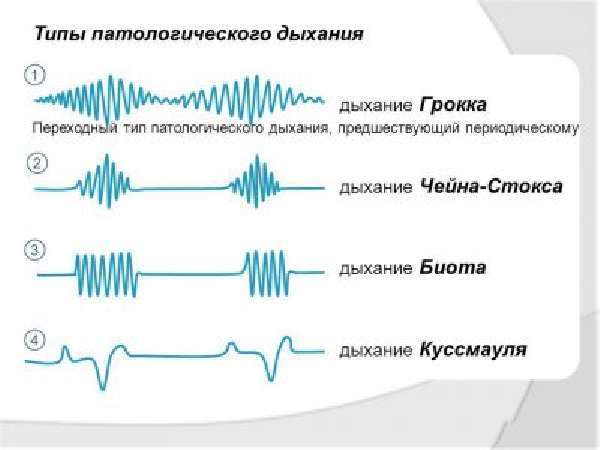
Типы терминальной патологии дыхания
То, что ритм вдоха и выдоха нарушается, является отличительной чертой терминальных патологических типов. Выделяются следующие типы:
- дыхание Куссмауля (его причисляют и к периодическому);
- апнейстическое;
- гаспинг-дыхание.

Дыхание Куссмауля
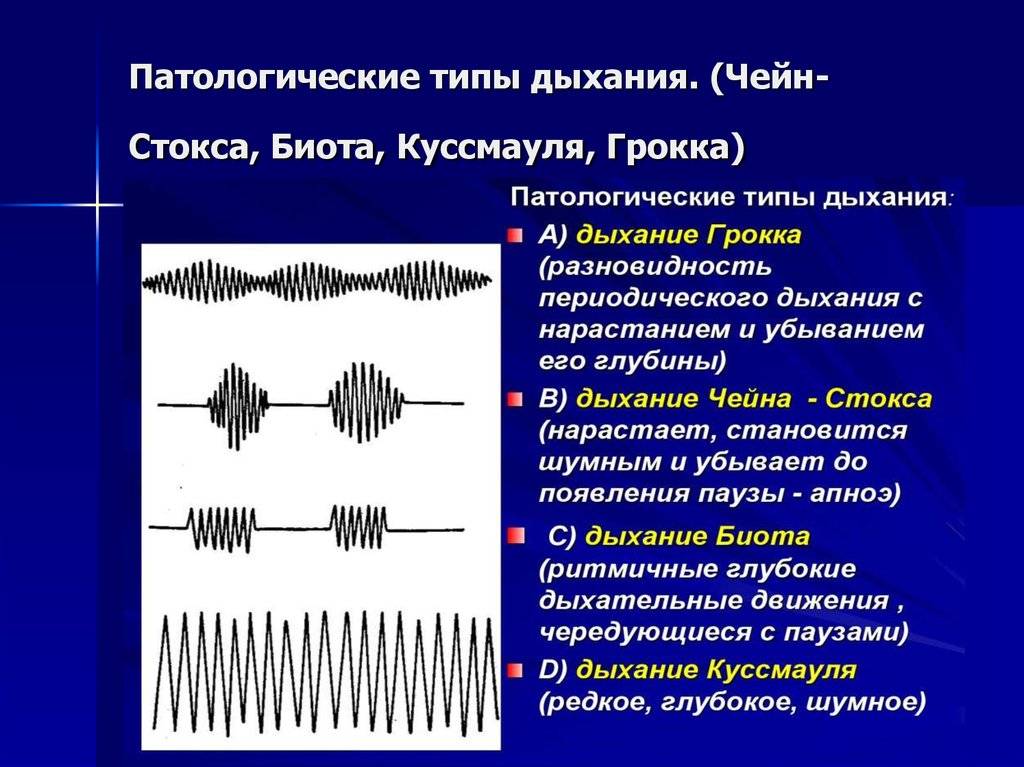
 Дыхание Куссмауля названо именем немецкого ученого, описавшего первым эту патологическую разновидность дыхания. В основном оно проявляется в состоянии потери сознания в таких тяжелых случаях как отравление различными токсическими веществами, диабетическая кома, а также уремическая или печеночная. Характерный для дыхания Куссмауля вдох – шумный, судорожный с удлиненным выдохом. Движения грудной клетки глубокие, чередуются с апноэ.
Дыхание Куссмауля названо именем немецкого ученого, описавшего первым эту патологическую разновидность дыхания. В основном оно проявляется в состоянии потери сознания в таких тяжелых случаях как отравление различными токсическими веществами, диабетическая кома, а также уремическая или печеночная. Характерный для дыхания Куссмауля вдох – шумный, судорожный с удлиненным выдохом. Движения грудной клетки глубокие, чередуются с апноэ.
Указанный патологический тип возникает как следствие нарушения возбудимости центров вдоха и выдоха в мозге при гипоксии, метаболическом ацидозе или токсических явлениях. У пациента могут наблюдаться падение артериального давления и температуры тела, гипотония глазных яблок, кожа на конечностях подвергается трофическим изменениям. При этом изо рта исходит запах ацетона.
Апнейстическое дыхание
Этот патологический тип дыхания отличает продолжительный судорожный усиленный вдох при медленном раскрытии грудной клетки. Вдох изредка прерывается выдохом. Происходит такое при поражении пневмотаксического центра.

Гаспинг-дыхание
Появляется этот патологический тип при значительном усугублении гипоксии уже перед смертью. Отмечается невосприимчивость нейронов к внешним воздействиям.
Характеризуют гаспинг-дыхание следующие признаки:
- вдох и выдох редкие и глубокие, количество их постепенно уменьшается;
- задержки между вдохами могут составлять до 20 секунд;
- вовлечение в акт дыхания межреберных, диафрагмальных, шейных мышц;
- затем наступает остановка работы сердца.
При умирании организма патологические типы дыхания следуют один за другим: дыхание Куссмауля сменяется апнейзисом, за ним следует гаспинг-дыхание, затем парализуется дыхательный центр. При успешных и своевременных реанимационных мероприятиях возможна обратимость процесса.