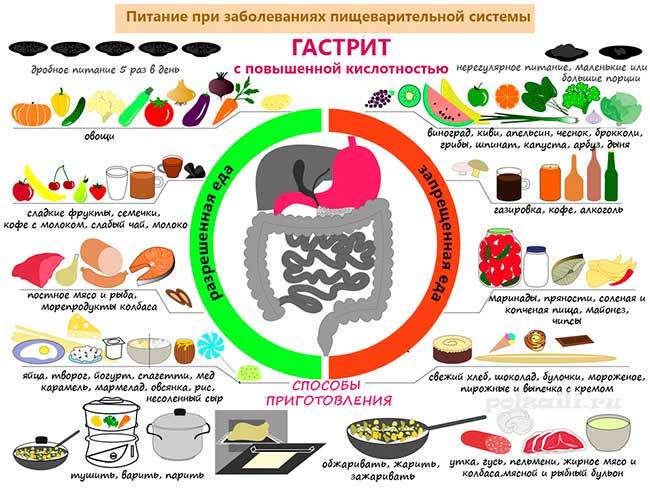
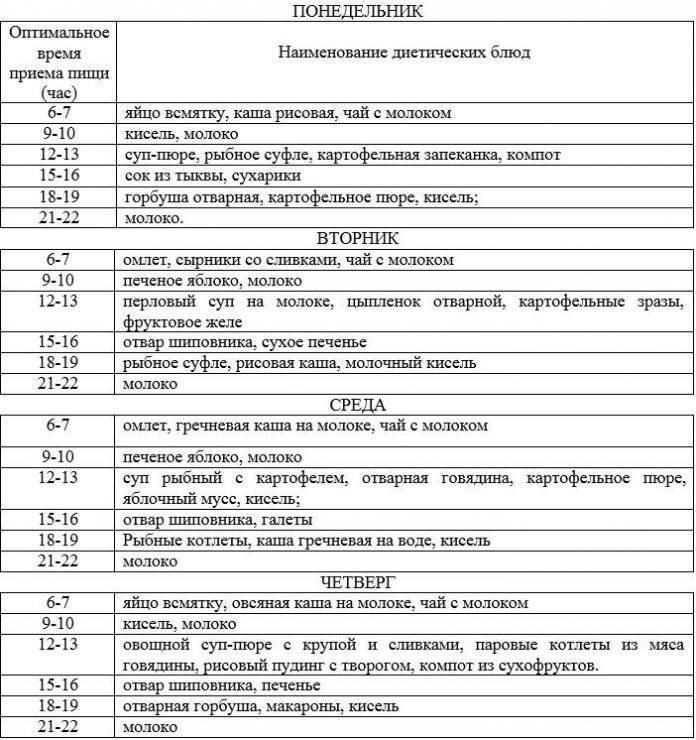
Какие сладости можно есть при гиперацидном гастрите?
Самый главный критерий выбора сладостей для диеты при гиперацидном гастрите – натуральность. Чем меньше красителей, загустителей и стабилизаторов вкуса будет в продукте, тем лучше. Отлично подходит натуральный мед и зефир.
Благодаря своим полезным свойствам, одна-две ложки меда к чаю, каше или творогу, принесут здоровью пациента исключительно пользу.
ГАЛИНА САВИНА: «Как просто вылечить гастрит в домашних условиях за 1 месяц. Проверенный способ — записывайте рецепт. » Читать далее >>
Что касается зефира, то его полезность обусловлена агар-агаром – желатирующим веществом, экстрагируемым из водорослей. В списке ингредиентов на заводских упаковках его можно встретить под названием Е406.
Благодаря своим антиоксидантным и адсорбирующим свойствам, агар-агар оказывает положительное воздействие на пищеварение. Кроме того, он не раздражает стенки желудка и отлично подходит даже для пациентов с повышенной кислотностью желудочного сока.
К этой же группе разрешенных сладостей относятся желе, пудинги, пастила, джем. Главное, чтобы их состав не пестрил искусственными сахарозаменителями и химическими загустителями. В целом сложно найти идеальный по всем параметрам продукт пищевой промышленности, именно поэтому лучше готовить десерты самостоятельно, тщательно подбирая каждый ингредиент.
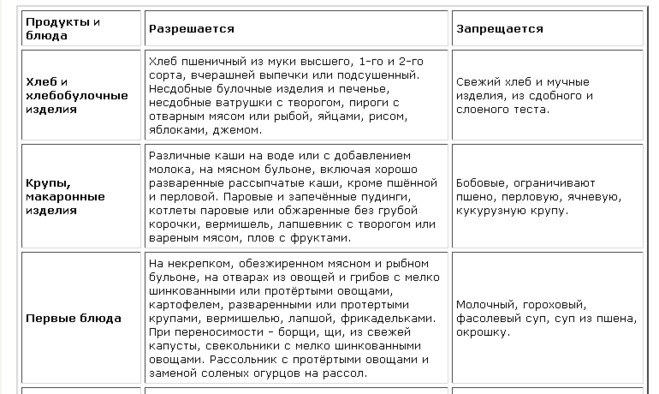
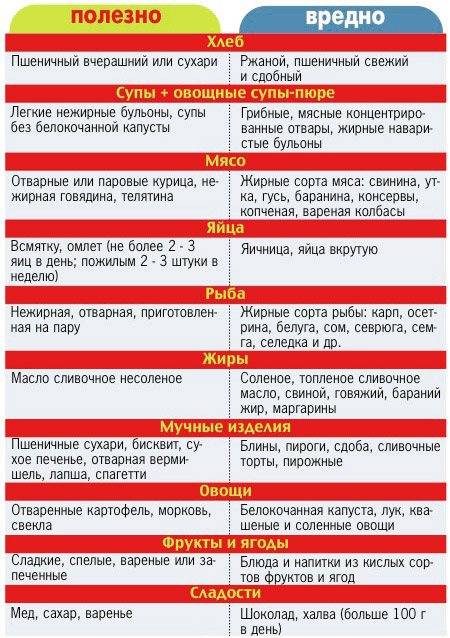
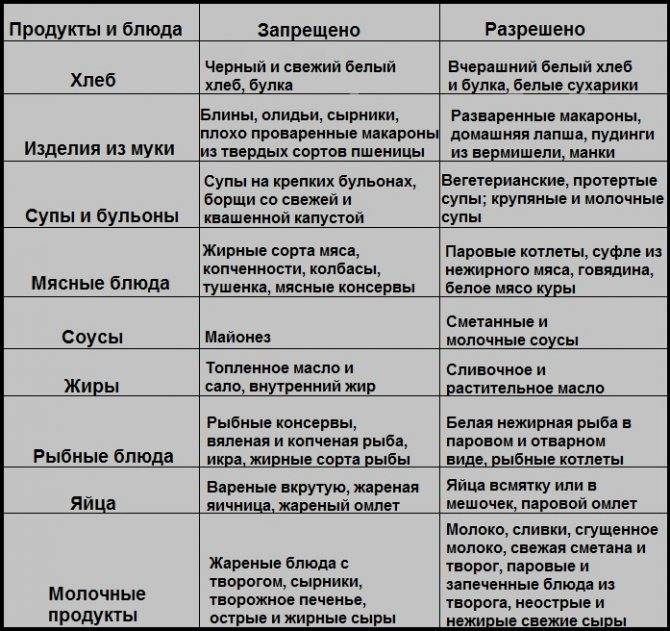
Свежее печенье, хлеб и выпечка – запретная тема для пациента с гастритом. Хлеб должен быть подсушенным, и желательно без добавления цельных злаков (безусловно, цельнозерновой хлеб – очень полезен, вместе с тем грубая клетчатка раздражает воспаленные стенки желудка, в связи с чем при гастрите его употреблять не стоит).
Разрешен пшеничный хлеб вчерашней выпечки или подсушенный, причем можно намазать его сливочным маслом. Печенье можно в малом количестве и только затяжное (сушка, «зоологическое» печенье).
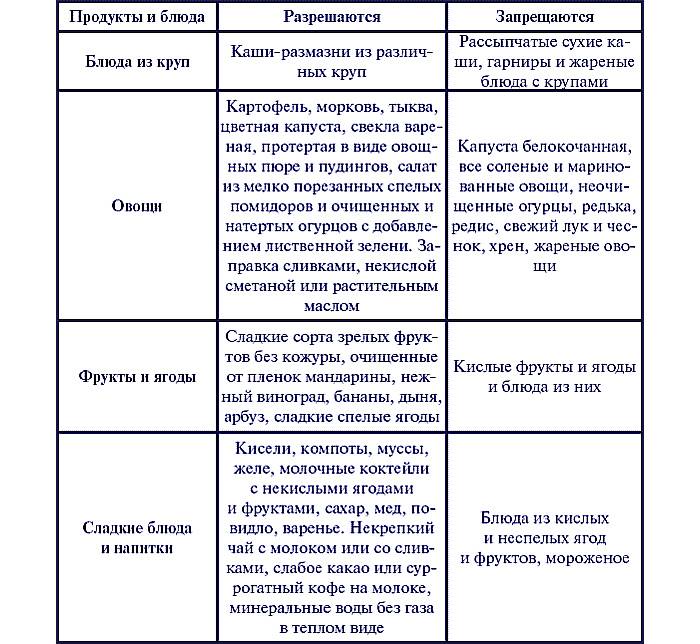
Изредка (желательно в период ремиссии) также можно побаловать себя десертом из низкокалорийных взбитых сливок и свежих фруктов. Фрукты нужно выбирать некислые, чтобы лишний раз не провоцировать выделение желудочного сока. Хорошо подойдут бананы и яблоки без кожуры (нужно выбирать наименее кислые сорта).
Яблоки – исключительно полезный, богатый витаминами фрукт, который обязательно следует включить в рацион. Перед употреблением их нужно очищать от шкурки и перетирать (чтобы грубые волокна не раздражали поверхность слизистой). Яблоки можно запекать в духовке, добавив немного сахара или меда, перетирать в пюре, или варить на их основе компот.
Варенье также нужно употреблять ограниченно, выбирая исключительно разновидности из некислых фруктов и ягод: груш, яблок, персика, черешни, инжира. То же самое правило касается и соков. Недопустимы к употреблению цитрусовые: грейпфрутовые, мандариновые, апельсиновые, лимонные) соки, а также варенья и соки из клюквы, сливы, айвы, граната, абрикоса, винограда, крыжовника, ананаса.
Положительное воздействие на желудок оказывает народное средство из капустного или картофельного свежевыжатого сока. Он способствует скорейшему заживлению эрозивно-язвенных дефектов внутренних полостей ЖКТ.
Народные рецепты
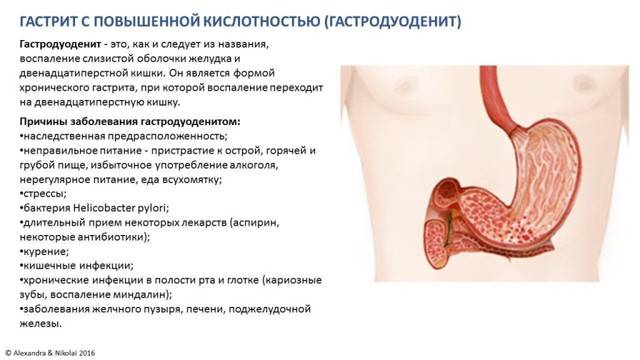
При лечении гастритов с повышенной кислотностью в дополнение к диете и к лекарственным средствам часто используются традиционные травяные отвары и настои, которые отлично себя зарекомендовали.
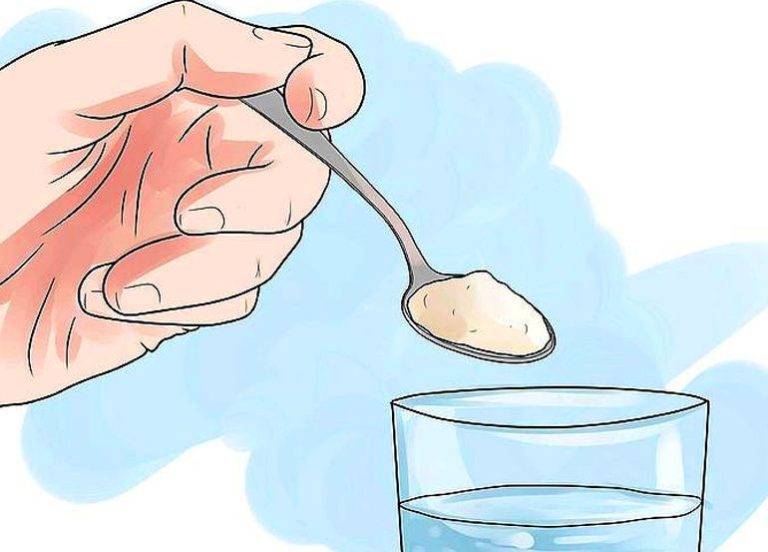
- Мед для снижения кислотности желудка. Мед растворить в теплой воде — известно, что теплый раствор меда отлично снижает кислотность желудка, быстро всасывается в желудке и не раздражает слизистую оболочку желудка. В течение суток необходимо выпивать примерно 150 г медового раствора. Принимать в течение полутора-двух месяцев.
- Свежевыжатый сок из сырого картофеля. При лечении гастрита с повышенной кислотностью очень хорошо зарекомендовал себя свежий сок сырого картофеля. Если врач не дал никаких других рекомендаций, то утром следует выпить натощак ¾ стакана свежевыжатого сока из сырого картофеля. После приема сока следует полежать около получаса. Завтракать можно через час. Длительность курса лечения составляет десять дней. Курс можно повторить до трех раз, делая между курсами перерыв тоже по десять дней.
- Морковный сок. Для снижения кислотности желудка с успехом применяется морковный сок. Для приготовления сока следует выбирать только полностью созревшие корнеплоды, богатые каротином и сахарами. Свежевыжатый морковный сок следует принимать по половине стакана за час перед едой (один прием за день). Через десять дней приема сделать десятидневный перерыв, затем курс повторить.
Сложный травяной сбор для снижения кислотности желудка. Вам понадобится:
- Растительное сырье листья подорожника — 8 столовых ложек;
- Растительное сырье травы сушеницы — 8 столовых ложек;
- Растительное сырье травы зверобоя — 8 столовых ложек;
- Растительное сырье травы золототысячника — 4 столовые ложки;
- Растительное сырье листья мяты — 2 столовые ложек;
- Растительное сырье травы спорыша — 4 столовых ложки;
- Растительное сырье корневище аира — 2 столовые ложки;
- Плоды тмина — 3 столовые ложки;
- Растительное сырье травы тысячелистника — 1 столовая ложка;
- Кипяток — 1000 г.
Все растительное сырье тщательно перемешать. В эмалированной или стеклянной посуде две столовые ложки приготовленного сбора залить кипятком и настаивать в течение 12 часов. Процедить. Принимать после еды четыре раза в день по половине стакана.

Обострение: питаемся правильно
Диета № 1 – то, что рекомендуется в данное время. Она позволяет защитить органы от механических травм, повышенной температуры пищи и напитков, нормализовать работу желудка, сохраняя рацион сбалансированным. Еще она помогает заживить язвочки при бульбите или язве желудка, не допустить их травмирования жесткими частицами пищи, чтобы ткани могли затянуться.

При обострение гастрита рекомендуется диета № 1
Постоянная диета отличается от питания в период обострения тем, что если при первой можно позволить себе некоторые отступления, то при второй важно строго соблюдать правила, чтобы дать своему организму восстановиться. Благодаря этому желудок сможет вернуться к правильному функционированию, восстановить нормальную работу и снова начать вырабатывать нужное количество кислоты
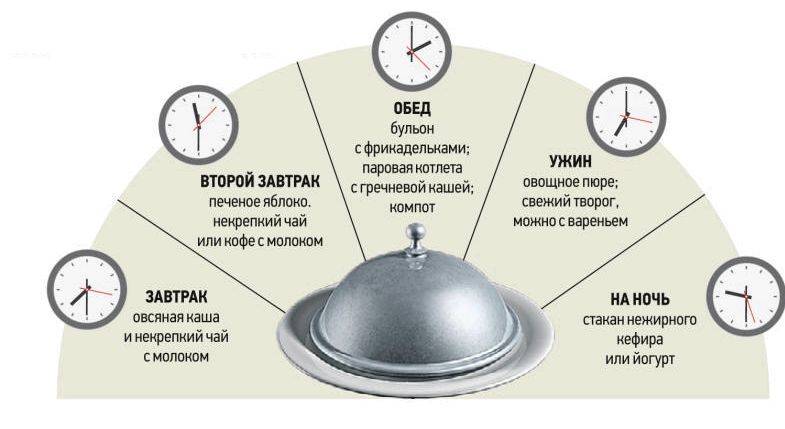
Питаться в такие моменты следует рыбкой, куриным суфле, овощами на пару, вареной грудкой. Из напитков можно чай с молочком, киселёк, а вот кофе и кислый сок нельзя. Старайтесь чаще употреблять кашки, для которых перед варкой следует измельчить крупу, белковый омлет, суп-пюре без мяса на воде.
Следует соблюдать строгие правили примерно пять дней. Когда симптомы спадут, можно постепенно добавлять другие продукты, например, молоко, мясо, крепкие бульоны. Лучше всего по этому поводу советоваться с врачом. Если вы будете следовать этим советам, то сможете восстанавливаться после приступов самостоятельно и не попадать в больницу.

Пирамида питания при гастрите
Правила для сладкоежек
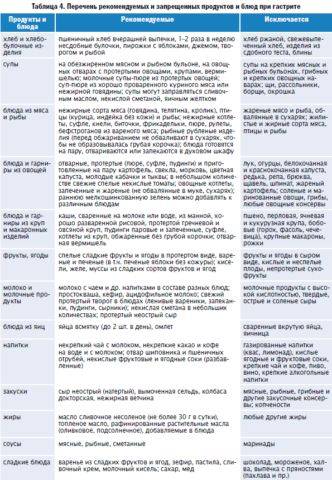
Питание при гастрите и панкреатите должно исключать блюда с высоким содержанием клетчатки (капуста, репа, некоторые ягоды и фрукты), большое количество соли и специй.
Полезной едой при нарушениях работы ЖКТ считаются блюда с высоким содержанием белка и витаминов B, C и E.
Также для облегчения работы ЖКТ пища должна быть мягкой, комнатной температуры.
Сладкое при язвенной болезни желудка и гастрите можно употреблять в небольших количествах, вне обострения, обращая при этом особое внимание на состав продукта.
Стоит избегать сладостей с большим содержанием разнообразных химических заменителей и ароматизаторов. Также не полезны сладости, содержащие рафинированные (простые) углеводы.
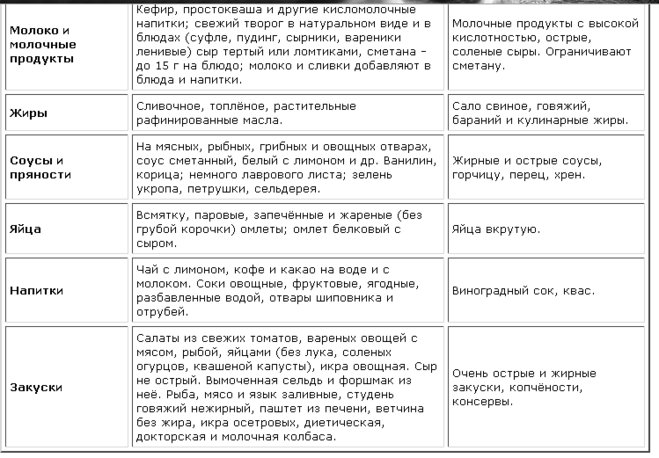
Запрещено употреблять сладкое с повышенной жирностью: сдоба, торты и пирожные, песочное печенье, мороженое, шоколад (молочный)
Большое содержание жира и сахара в сладости обычно приводит к неприятным ощущениям (боль, изжога и т. п.).
Во избежание болевых ощущений в период обострений врачи рекомендуют исключить из своего рациона следующие сухофрукты: чернослив, курага, инжир (сушеный).
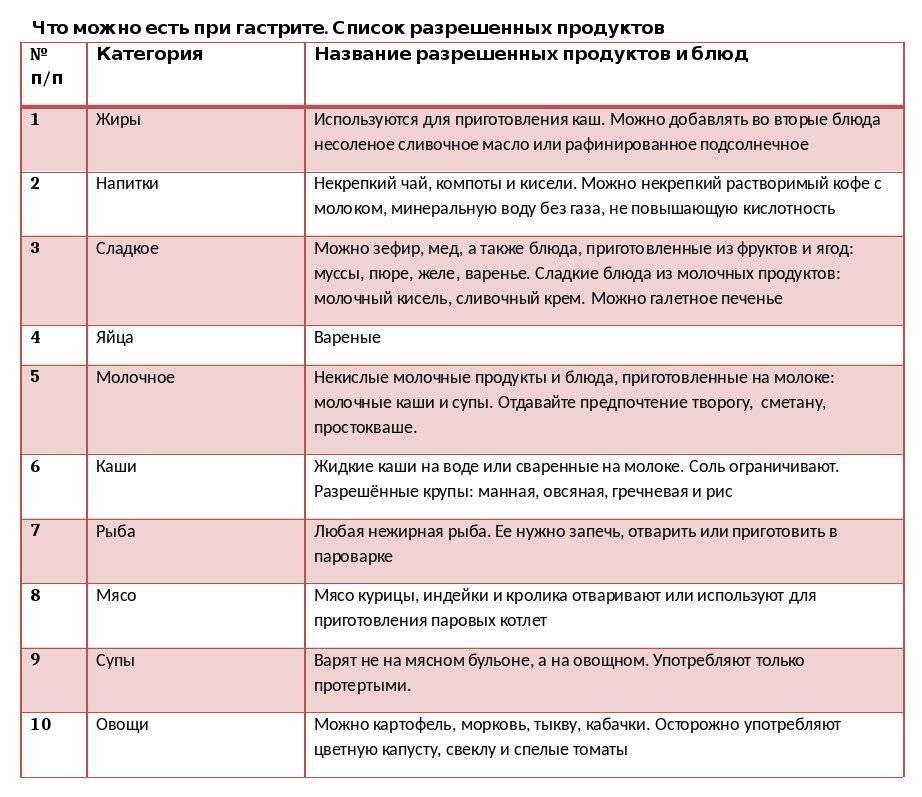
К разрешенным сладостям при гастрите относятся: зефир, пастила, мармелад, кисель, карамель, мед (при гастрите с повышенной кислотностью), домашнее варенье, пюре из фруктов, пудинги, запеканки из обезжиренного творога, желе, бананы, подтаявшее мороженое.
Из напитков при гастрите разрешаются: кисели, соки (кроме цитрусовых, так как они могут повысить кислотность слизистой), компоты из сухофруктов, некрепкий чай с молоком, зеленый или травяной чаи, какао с молоком, йогурт, молоко.
Если у вас обнаружились нарушения в работе ЖКТ, то при составлении меню необходимо особенно учитывать возможную индивидуальную непереносимость тех или иных продуктов и состояние организма на данный момент. В период обострения болезни диета должна стать строже и быть объектом пристального внимания, так как любое негативное воздействие на желудок может привести к серьезным осложнениям.
Тем не менее, врачи разрешают и даже советуют включать сладкое в ежедневный рацион питания при гастрите
Обращать внимание здесь стоит на натуральность продукта, его количество и на уровень жирности. К сладостям, отвечающим всем требованиям врачей, относятся зефир, мармелад и пастила
Вред щербета
Вряд ли найдётся продукт, который, имея большой набор полезных свойств, не будет обладать хотя бы одним вредным. Это можно сказать и о щербете, не являющимся идеальным и не имеющим противопоказаний продуктом. Из-за высокого содержания сахара в некоторых его видах, щербет относится к продуктам с высокой калорийностью и противопоказан тем, кто хочет похудеть и ведёт активную борьбу с лишним весом. Также следует воздержаться от употребления щербета людям, страдающим заболеваниями поджелудочной железы и печени. Щербет не следует включать в своё меню беременным женщинам и кормящим матерям
Людям с аллергией тоже необходимо относиться к щербету с осторожностью, ведь в его составе могут быть продукты, способные вызвать аллергическую реакцию. Чаще всего это арахис, мёд и некоторые виды фруктов
Если вы решили побаловать себя щербетом, рекомендуем вам приготовить его самостоятельно в домашних условиях, используя для этого только натуральные и качественные продукты. Сегодня в интернете можно найти большое количество всевозможных рецептов щербета, начиная от прохладительного напитка, и заканчивая сладкой помадкой. Не бойтесь экспериментировать и добавляйте в щербет новые ингредиенты, которые сделают его оригинальным и придадут десерту интересный, пикантный вкус.
При нарушениях работы желудочно-кишечного тракта (ЖКТ) врачи советуют соблюдать строгую диету. Ведь именно диета способствует более быстрому и эффективному лечению. Одно из правил диеты при гастрите и язве — отказ от сладостей. Но врачи сегодня не настаивают на этом, а утверждают, что сладкое при гастрите можно включать в свой ежедневный рацион питания, придерживаясь при этом нескольких ключевых правил.

Гастрит — воспаление слизистой оболочки желудка. Поэтому даже используя самые современные препараты и методы лечения, но не придерживаясь при этом специальной диеты, «победить» его нельзя. Однако если строго соблюдать диету и получать своевременное медикаментозное лечение, вылечить гастрит можно довольно быстро.
Следует помнить, при гастрите с повышенной или пониженной кислотностью назначается своя индивидуальная диета, в которой учитываются специфические особенности каждого организма.
Острое воспаление стенок желудка
Первым этапом питания при обострении гастрита будет его отсутствие или голодание. Если врач рекомендует, то можно пить кипяченую воду или же несладкий чай. Болезненные острые ощущения постепенно начинают проходить. После больному начинают давать мясной обезжиренный бульон. Помимо бульона готовят рисовый или ячневый отвар (не добавляя жир).
Позже, когда ощущения боли начнут постепенно проходить, меню расширяется. К обезжиренным супам уже можно будет добавить желток. Разрешается манная каша с добавлением небольшого кусочка сливочного масла. Можно добавить в рацион фруктовое желе.
Необходимо помнить, что больному подавать блюда нужно через одинаковые временные промежутки – 2 или 3 часа и небольшими порциями. Когда пройдет несколько дней и если будет видно, что состояние больного улучшилось, то меню расширяется еще больше и пища постепенно приближается к нормальной.
Так, в пищу добавляется отварное мясо, картофельное пюре, овощное пюре (шпинат, морковь, кабачки, свекла, тыква). Можно давать протертые компоты. Порции тоже увеличиваются.
По совету врача по пришествию несколько дней питание при обострении гастрита больного можно будет перевести на нормальное питание. Но еще достаточно долгое время больному необходимо будет не употреблять в пищу жирные сорта рыбы и мяса, а также жареные блюда, маринады и острые приправы.