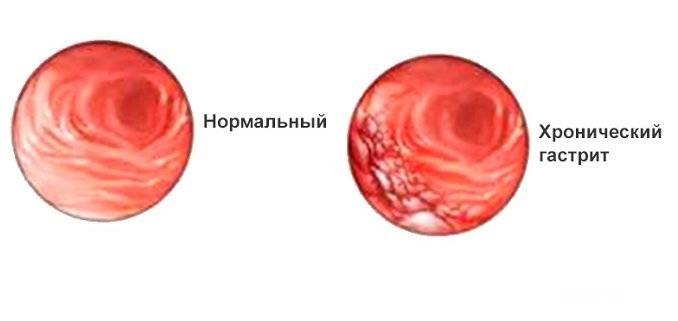
Что делать при обострении хронического гастрита
Любая форма хронического гастрита, как правило, сопровождает человека в течение многих лет его жизни, а периоды ремиссии нередко сменяются обострениями. Обострение хронического гастрита может быть обусловлено как сезонным всплеском заболеваемости, так и спровоцировано употреблением продуктов и напитков из запрещенного списка, приемом лекарственных препаратов, психологическими факторами, такими как частые стрессы или переутомление, и другими обстоятельствами. Нередко к обострению воспалительного процесса в желудке приводят различные сопутствующие заболевания, профессиональные вредности или наследственные особенности работы ЖКТ.
При выраженном болевом синдроме назначается диета №1а с минимальной пищеварительной нагрузкой. Этот вариант лечебного питания выполняет свою главную задачу — снижение рефлекторной возбудимости СОЖ. Допускается пища исключительно в виде жидкости или пюре, приготовленная на пару, отваренная, протертая. Когда острый воспалительный период стихнет, больной переводится на более лояльный вариант — диету №1, способствующую восстановлению пострадавшей от воспаления слизистой, нормализации секреторной и моторной функции желудка.
При выраженном болевом синдроме назначается диета №1а с минимальной пищеварительной нагрузко
Профилактика обострения хронического гастрита предполагает неукоснительное соблюдение прописанного гастроэнтерологом курса терапии. Как правило, он включает в себя медикаментозные препараты, лечебную диету, физиотерапевтические процедуры, прием минеральных вод и фитотерапию. Стоит отметить, что ведущее место в борьбе с обострениями гастрита занимают гастропротекторы с местной бактерицидной активностью на основе трикалия дицитрата висмута. Эти лекарства нередко назначают именно для вторичной и третичной профилактики осложнений.
Благодаря действующему веществу они быстро, эффективно и надолго снимают неприятные симптомы, а также устраняют саму причину воспаления, разрушая стенки Helicobacter pylori. Препараты на основе висмута формируют защитный слой, который в течение длительного времени защищает пораженные участки слизистой оболочки от влияния агрессивных факторов, обладают противовоспалительным и вяжущим действием, а также помогают восстанавливать поврежденные клетки и активизировать регенерацию, что особенно актуально при лечении атрофического гастрита.
Особенности питания
Соблюдение диеты – залог быстрого выздоровления. Правильный рацион нужно комбинировать с традиционными и народными методами лечения. Из ежедневного меню полностью убирают вредные составляющие. Нужно исключить:
- мясные бульоны;
- острые блюда;
- чрезмерно соленую пищу;
- копчености;
- маринованные и консервированные продукты.
Нужно отказаться от приправ, кофе, кондитерских изделий, сладких напитков и алкоголя. Питание должно быть максимально полезным и сбалансированным. Кушать нужно дробно. Пищу потребляют маленькими порциями 5-6 раз в сутки. Добавляют в рацион минеральные воды и травяные отвары. Пищу едят медленно, тщательно пережевывая ее. Диета подбирается индивидуально исходя из состояния и диагноза пациента.
Главная » Виды гастрита » Фолликулярный гастрит #8212; особенности заболевания
Внимание: информация не предназначена для самолечения. Мы не гарантируем ее точность, достоверность и уместность в вашем случае (хотя и стремимся к этому)
Лечение должно назначаться врачом-специалистом.
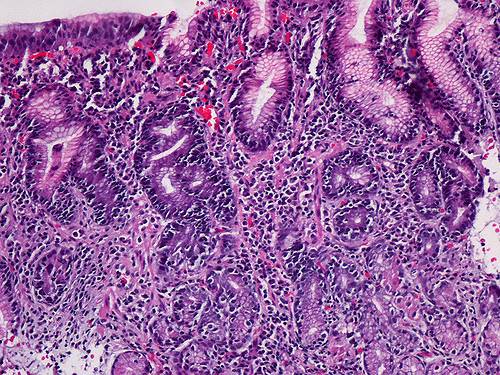
Фолликулярное (лимфоидное, лимфоцитарное) воспаление #8212; не самый частый случай хронического заболевания желудка. Неслучайно в международной классификации гастритов данная форма отнесена к группе #171;особые#187;. На неё приходится лишь 1% от всех случаев.
Врачам реже приходится лечить такой вид недуга, чем, скажем, простые поверхностные гастриты. Некоторые специалисты испытывают откровенные затруднения при назначении медицинских процедур больным с подобной патологией.
Развитие заболевания
Реакция обуславливается индивидуальными особенностями иммунитета. Так называемые фолликулы перекрывают железы, которые призваны вырабатывать расщепляющие пищу вещества.
Говоря по-научному, происходит массированная инфильтрация эпителиальных клеток .
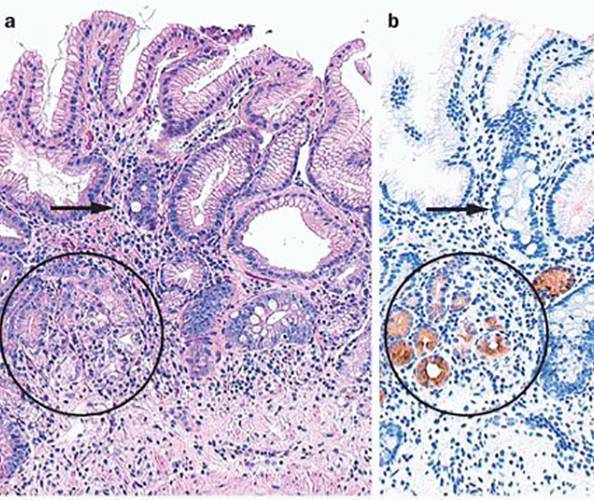
В ходе эндоскопического исследования на пораженной воспалением поверхности желудка обнаруживают характерные для этого типа гастрита зернистые скопления, которые напоминают сосочки или небольшие узелки. Еще одним типичным признаком этого заболевания являются повреждения эпителия в виде мелких эрозий с некротизированными тканями их верхней части.
Эффективность лечения лимфомы зависит от правильности питания и соблюдения диеты. Больной должен получать достаточное количество калорий и строительного белка для восстановления организма, регенерации тканей и поддержания веса. Хорошее питание в скором времени возвращает нормальное самочувствие. Но определенные продукты могут вызвать проблемы.
Часто пациенты отказываются от еды из-за болей, отсутствия вкуса во время лечения. Поэтому разрабатывается специфическая диета с ограниченным количеством белка животного происхождения, жирных продуктов. Повышается содержание растительного протеина, клетчатки, молочных и кисломолочных продуктов в меню.
Дробный прием пищи.
Малые порции.
Большое количество перекусов — 6 раз в сутки.
Обеспечение отдыха после еды.
Избегание переедания.
Причины и лечение лимфоидного гастрита

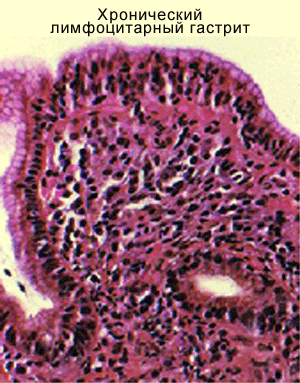
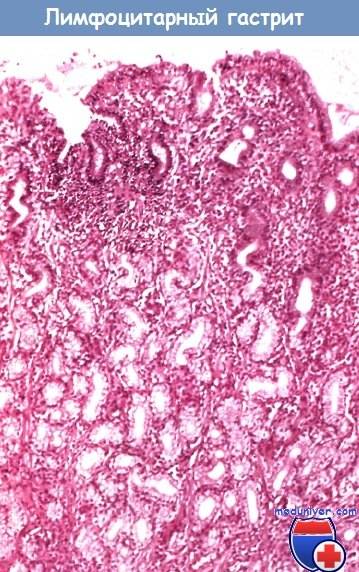
Воспалительный процесс, поражающий желудок, имеет несколько видов. Лимфоцитарный гастрит ― редкое заболевание, этиология которого полностью не определена.
Патология диагностируется во время морфологического обследования стенок желудка. Особенность болезни ― инфильтрация эпителия слизистой оболочки лимфоцитами. Такой вид гастрита сопровождается образованием складок и эрозий.
При отсутствии своевременной терапии развиваются серьезные осложнения.
Каковы причины нарушения?
В норме на 100 клеток желудочного эпителия приходится 3―5 лейкоцитов. При повышении этого показателя в 10 раз развивается хронический лимфоидный гастрит.
Механизм развития лимфоцитарного воспаления полностью не изучен. По одной из гипотез гастрит развивается на фоне непереносимости глютена.
В этом случае глютен воспринимается организмом как чужеродное вещество.
Для его нейтрализации и блокирования в желудке активно выделяются лимфоциты, которые вместе с этим веществом поражают эпителий органа. Причинами болезни могут выступать такие патологии, как:
- инфицирование организма Helicobacter pylori;
- хронические инфекционные болезни горла и ротовой полости;
- гормональное нарушение.
Кто в группе риска?
Курильщики в большей степени рискуют заполучить такую болезнь.
Лимфоцитарная форма гастрита поражает женщин в 3 раза чаще, чем мужчин. В основном патология выявляется у людей в возрасте 60―80 лет. В редких случаях встречается у младенцев.
Риск развития болезни возрастает, если человек употребляет алкогольные напитки, курит, злоупотребляет жирными и жареными блюдами.
Пациент может самостоятельно спровоцировать воспаление, если принимает любые лекарственные препараты без назначения врача, чем нарушает защитные функции организма и способствует повреждению слизистой оболочки.
Как проявляется болезнь?
Воспалительный процесс часто развивается в латентной форме. Пациент в течение нескольких лет может не подозревать о том, что у него лимфоцитарный гастрит. Первыми признаками нарушения являются:
- приступы тошноты, иногда до рвоты;
- болевые ощущения в животе;
- вздутие;
- изжога;
- диарея или запор.
На фоне прогрессирования заболевания наблюдается:
- потеря аппетита;
- анемия;
- снижение массы тела;
- желудочное кровотечение.
В чем опасность патологии?
Отсутствие лечения может привести к развитию раковой опухоли.
Поверхностный тип лимфоцитарного гастрита провоцирует изменения слизистой оболочки желудка.
Нарушение может затрагивать только антральный участок органа, но чаще страдают все стенки. На месте повреждения образуются узлы, слизистая утолщается.
Если заболевание не лечить, оно может стать причиной летального исхода. Основные осложнения лимфоцитарного гастрита:
- эрозии;
- язвы;
- образование раковых опухолей.
Какое назначают лечение?
Чтобы вылечить лимфоцитарный гастрит, пациенту нужно пересмотреть образ жизни, отказаться от вредных привычек. Курс терапии подбирается индивидуально. Для устранения воспалительного процесса и неприятных симптомов назначают лекарственные препараты нескольких фармакологических групп:
- Антациды. Средства обволакивают желудок, ликвидируют воспаление, снимают боль, устраняют изжогу.
- Блокаторы рецепторов гистамина. Позволяют быстро снять боль и воспаление.
- Гастопротекторы. Восстанавливают поврежденную лимфоцитарным гастритом оболочку желудка.
- Антибиотики. Применяются при обнаружении инфекции.
- Ферменты. Помогают пищеварению.
- Спазмалитики. Снимают болевой синдром и спазмы.
- Симптоматические средства. По необходимости применяются противорвотные, слабительные и противодиарейные средства.
Диета и образ жизни
Пациентам с такой проблемой придется убрать из рациона кофе.
Изменение режима питания является необходимым условием лечения лимфоцитарного гастрита.
Из рациона следует исключить продукты, содержащие грубую клетчатку, а также способные раздражать больную слизистую.
В частности, под запретом оказываются специи и соусы, остры, кислые, соленые блюда, животные жиры, сдоба и любая свежая выпечка. Нельзя пить кофе, сладкое молоко, газированные и алкогольные напитки.
Кушать нужно маленькими порциями 6 раз в день. Блюда должны готовиться на пару, вариться или тушиться, а от жареного нужно отказаться. Пища должна быть теплой, но не горячей. Даже после заметного улучшения состояние следуют продолжать придерживаться диеты. Во время лечения пациенту нужно избегать стрессов, чаще гулять на свежем воздухе, полноценно отдыхать.
Нодулярный гастрит: причины, симптоматика, диагностика и лечение

Однозначно назвать группу причин невозможно. Этот процесс еще до конца не изучен. Но есть ряд факторов, способствующих возникновению такой формы заболевания: наследственность, несбалансированное и нерегулярное питание, увлечение строгими диетами, аллергические реакции, дефицит витаминов, сбой в обработке и усвоении белков, работа с вредными производственными условиями, алкогольная и никотиновая зависимость.
Часто заболевание протекает бессимптомно или выражается в собирательных от других его форм симптомах. Обычно больные склонны жаловаться на ряд проявлений: боли в области эпигастрия, метеоризм, расстройство стула, чередующееся с запорами, отрыжку с неприятным привкусом, быстрое насыщение, снижение аппетита, тошноту, рвоту, резкую потерю веса. В осенне-весенний период заболевание может обостряться.
Наиболее информативным методом исследования в данном случае будет ФГДС, с помощью которой можно определить степень поражения слизистой, его характер, и природу возможных новообразований.
Терапия нодулярного гастрита включает в себя прием препаратов: антацидов, антибиотиков, спазмолитиков, энтеросорбентов, ингибиторов протоновой помпы. Кроме того, врач назначает: диетическое питание, физиотерапевтические процедуры для нормализации кислотности, лечебную физкультуру, прием минеральных вод.
С нодулярным гастритом следует быть особенно осторожными и внимательными, чтобы не пропустить момент озлокачествления клеток слизистой желудка.
Среди многообразия видов воспалительных патологий желудка, которыми в наше время страдает практически каждый 2-й житель планеты, особое внимание стоит уделить лимфоидному (иначе называемому лимфоцитарным) гастриту. По МКБ-10 это заболевание относится к особым формам болезней желудка
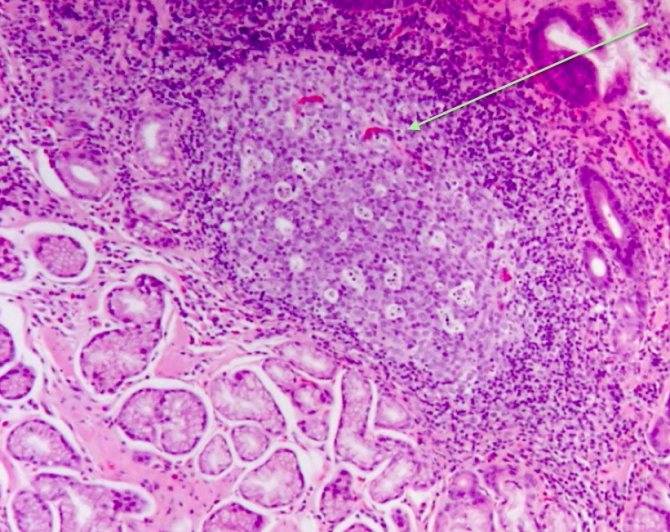
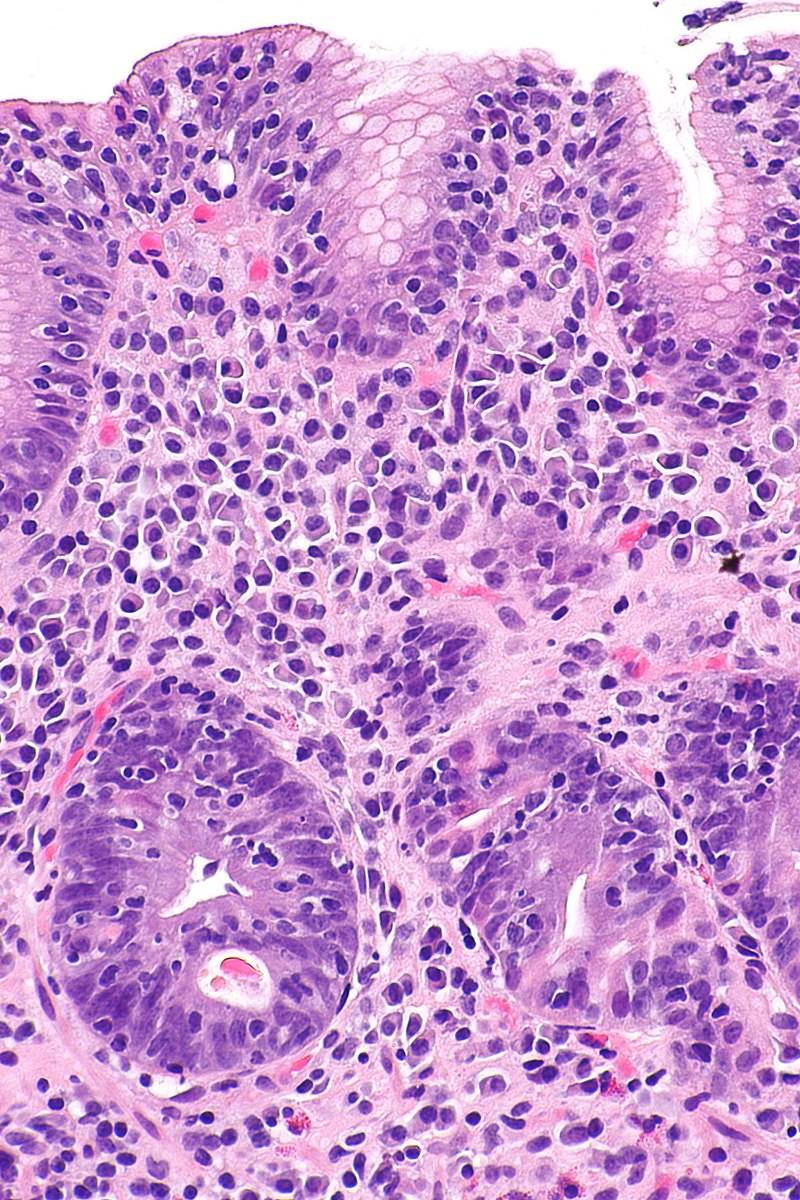
Почему этому виду заболевания уделяется особое внимание? Недуг такой формы – достаточно редкая патология, возникающая на фоне хронического гастрита, с неизвестными пока специалистам причинами, вызывающими появление болезни. Её главный признак – это скопление на месте повреждения в эпителии пищеварительного органа большого количества лимфоцитов, которые имеют вид фолликулов
Для того, чтобы с точностью определить, что у пациента гастрит именно лимфоцитарной формы, в обязательном порядке проводится эндоскопическое исследование, при котором специалист может наблюдать следующую картину:
- Слизистая оболочка пищеварительного органа покрыта похожими на небольшие бородавочки (сосочки) зернистыми разрастаниями её лимфоидной ткани и выглядит из-за этого шероховатой;
- Эпителий имеет бледно-розовый цвет с утолщёнными складками, на которых имеются небольшие точечные эрозии.
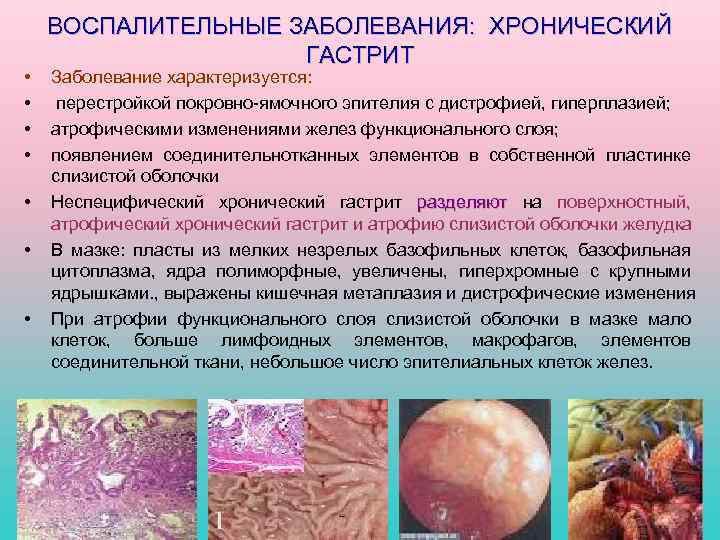
Гастрит типа A (аутоиммунный гастрит)
Гастрит типа A встречается редко. Обычно в процесс вовлечены дно и тело желудка, изменения в антральном отделе незначительны. Эта форма гастрита нередко наблюдается при болезни Аддисона-Бирмера .
У 90% лиц, страдающих болезнью Аддисона-Бирмера , и более чем у половины остальных больных с гастритом типа A в сыворотке находят антитела к обкладочным клеткам ; кроме того, часто встречаются антитела к внутреннему фактору Касла . Наличие аутоантител свидетельствует об участии аутоиммунных механизмов в патогенезе этой формы гастрита. Однако аутоантитела имеются не у всех больных, а у многих из них заболевание, по-видимому, вызвано Helicobacter pylori ( гастрит типа В ).
При аутоиммунном гастрите разрушаются железы желудка, содержащие обкладочные клетки , и в результате снижается секреция соляной кислоты
При аутоиммунном гастрите разрушаются железы желудка, содержащие обкладочные клетки , и в результате снижается секреция соляной кислоты . Поскольку обкладочные клетки секретируют еще ивнутренний фактор Касла , аутоиммунный гастрит приводит к нарушению всасывания витамина В12 ,мегалобластной анемии и неврологическим нарушениям .
Чем дальше зашли разрушение обкладочных клеток и атрофия слизистой дна и тела желудка, тем сильнее снижена секреция соляной кислоты. У страдающих болезнью Аддисона-Бирмера обычно наблюдается ахлоргидрия , а уровень гастрина в сыворотке почти такой же высокий, как при синдроме Золлингера-Эллисона . Так как слизистая антрального отдела относительно сохранна, G-клеткинепрерывно секретируют гастрин (в норме его секреция угнетается при закислении желудочного содержимого). Иногда значительная гипергастринемия приводит к гиперплазии энтерохромаффиноподобных клеток и карциноидам желудка . Последние могут подвергаться обратному развитию после удаления G-клеток при антрумэктомии. Уровень гастрина в сыворотке при аутоиммунном гастрите с ахлоргидрией или выраженной гипохлоргидрией повышается даже в отсутствие болезни Аддисона-Бирмера .
У больных аутоиммунным ХГ в эпителиальных и стромальных клетках слизистой оболочки желудка иммуногистохимическим методом исследования выявляют герпетические вирусы (цитомегаловирус-ная инфекция в 100%, вирус простого герпеса 1-го и 2-го типов у 50% больных; у 72% больных сочетание двух и трех вирусов). Установлена обратная корреляция герпетических вирусов и НР: при увеличении степени обсемененности слизистой оболочки желудка НР количество клеток, содержащих гер-песвирусы, уменьшается, при снижении — увеличивалось. Проведено проспективное пятилетнее наблюдение 45 больных с аутоиммунным ХГ, ассоциированным и не ассоциированным с НР, из них 27 больных с АХГ. Лечение больных аутоиммунным ХГ препаратом Новобисмол показало положительную клиническую, эндоскопическую и морфологическую динамику: снижение частоты и интенсивности симптомов желудочной диспепсии и признаков воспалительной активности.
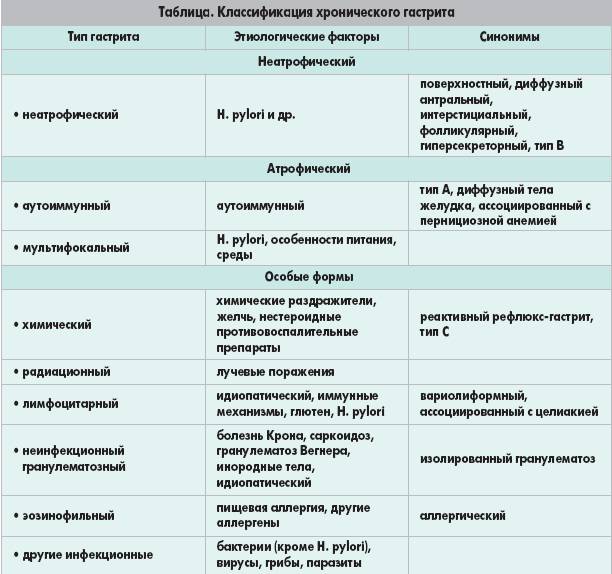
Киотская классификация
Эта классификационная модель датирована 1990 годом. Она считается расширенной и учитывает не только этиологию болезни, но и морфологические изменения.
По типу гастрита выделяют:
- острый;
- хронический;
- особые формы – обособленная группа заболеваний, вызванных редкими причинами и имеющих характерные механизмы развития, особенности течения.
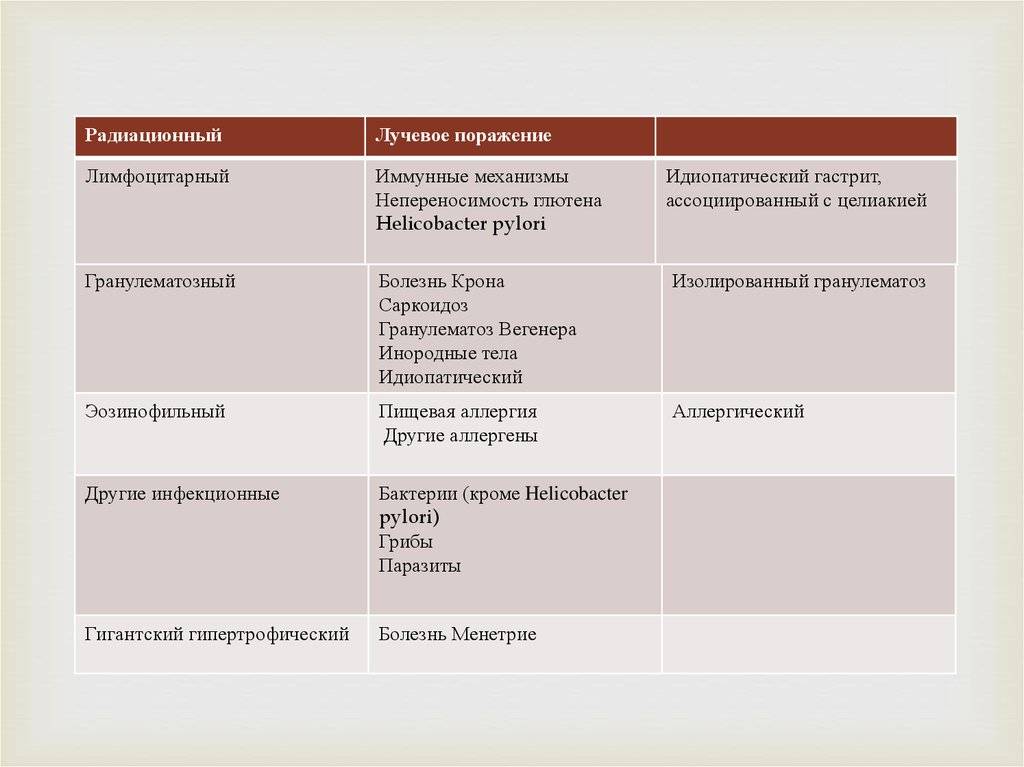
К «особым» формам относят:
- лимфоцитарный;
- радиационный;
- гранулематозный;
- эозинофильный;
- гипертрофический;
- реактивный;
- химический;
- инфекционные поражения, не связанные с хеликобактером.
По локализации воспалительного процесса выделяют:
- антральный гастрит (воспалена нижняя треть желудка);
- воспаление тела (средней части) желудка;
- пангастрит (в процесс вовлечена вся слизистая оболочка органа).
Морфологические изменения подразумевают оценку следующих параметров:
- активность воспалительного процесса;
- степень воспаления;
- атрофия желез слизистой оболочки;
- их метаплазия;
- обнаружение в тканях желудка бактерий H. pylori.
По этиологии гастриты бывают 2 типов:
- инфекционной природы, связанные с H. pylori;
- неинфекционные, вызванные воздействием алкоголя, химических агентов, последствий оперативного вмешательства на желудке, развития аутоиммунной реакции.
Наиболее обширной и универсальной считается Киотская система разделения болезни по типам (2014 г.), в основе которой лежит этиологический принцип.
- Хеликобактер-индуцированный гастрит.
- Медикаментозно-индуцированный.
- Аутоиммунный.
- Стрессорный.
- Специальные формы:
- аллергический;
- рефлюкс-гастрит;
- лимфоцитарный;
- эозинофильный;
- болезнь Менетрие.
- Инфекционный гастрит:
- вирусный (энтеро- или цитомегаловирусный);
- грибковый (кандидоз, мукоромикоз, гистоплазмоз);
- бактериальный (инфицирование H. pylori, энтерококками, бледной трепонемой, микобактериями);
- желудочная флегмона (гнойное расплавление стенки органа);
- паразитарный (анизакиаз, стронгилоидоз, криптоспоридиоз).
- Гастрит, вызванный другими болезнями – неспецифическим язвенным колитом, болезнью Крона, васкулитом, саркоидозом.
- Гастрит вследствие физических и химических факторов:
- радиационный;
- алкогольный;
- химический;
- другие.
По современным представлениям, именно киотская классификация подлежит внесению в МКБ-11.
Гастрит – это воспаление стенок желудка, которое возникает под воздействием химических веществ, лекарственных средств, продуктов питания, механических повреждений или бактериальной инфекции. Более восьмидесяти процентов всех пищеварительных недугов приходится именно на гастрит.
Длительное потребление слишком соленой, острой, жареной пищи приводит к истончению эпителия и он уже становится неспособным защищать орган от воздействия желудочного сока. Заболевание, как только оно дало о себе знать, можно излечить, избежав пожизненных мучений, но делать это необходимо оперативно.
Лечение заболевания

Для хронической формы фундального гастрита лечение больше походит на образ жизни. Обязательно нужно поддерживать правильное питание с упором на щадящие ЖКТ продукты Сразу стоит отметить, что до сих пор нет настолько эффективной терапии, чтобы полностью вылечить это заболевание. По этой причине все терапевтические меры направлены на снятие диспептического синдрома и улучшение состояния пациента.
Как лечить фундальный гастрит, зависит от стадии заболевания и состоит из медикаментозной составляющей (антибиотики, гастропротекторы, спазмолитики и другие), а также физиопроцедуры (электролечение, аппликации и другие). Стационарное лечение длится десять дней, и если нет сопутствующих заболеваний, то пациент возвращается домой. После этого необходимо время от времени наблюдаться у гастроэнтеролога.
При остром гастрите в первую очередь осуществляется промывание желудка и назначается водно-чайная диета на первые два-три дня. С четвертого дня список разрешенных продуктов немного расширяется, в него добавляются супы-пюре, слизистые каши (например, овсянка на воде) и яйца всмятку. Чтобы успокоить болевые ощущения, назначают спазмолитики и антациды.
Для хронической формы фундального гастрита лечение больше походит на образ жизни. Обязательно нужно поддерживать правильное питание с упором на щадящие ЖКТ продукты. Основано оно на дробных приемах пищи в теплом виде с исключением жирных, жареных и острых продуктов, а также копченостей и продуктов, способствующих излишнему газообразованию (капуста, бобы и другие). Из термообработки преимущество необходимо отдать приготовлению на пару или тушению. Стоит избавиться от вредных привычек (курение, употребление алкоголя). Еду можно только слегка подсаливать. Питание должно быть частым (каждые 2-3 часа) и необильным, чтобы не перегружать желудок.
Учитывая то, что причины возникновения данной формы гастрита до сих пор не установлены, этиологической терапии не существует. Основные мероприятия направлены на создание оптимального режима питания у таких больных и исключение всех провоцирующих факторов (употребление алкоголя и табачной продукции, разных групп лекарственных препаратов и т.д.).
Правила питания включают в себя следующие условия:
- Полное исключение тяжелой, острой, жирной, жареной, острой или пряной пищи. Еда лишь слегка подсаливается. Готовят только на пару или употребляют пищу в вареном виде.
- Питание должно быть частым, но не обильным. Перерывы между едой не должны превышать 2,5-3 часа.
Основная роль в терапии больных с фундальным гастритом принадлежит коррекции секреторных расстройств. Назначают препараты, оказывающие стимулирующее воздействие на париетальные клетки желудка (Пентагастрин, Прозерин и другие). Заместительная терапия включает в себя прием натуральных аналогов желудочного сока (Пепсидол, Пепсин и другие).
Для улучшения обменных и регенераторных процессов применяют средства с репаративной активностью (Рибоксин, Актовегин, Солкосерил и другие)
Широко применяются поливитаминные комплексы, они помогают устранить явления гиповитаминоза и ускоряют обменные процессы в организме. В случае выраженной В12-дефицитной анемии прибегают к введению его внутримышечно в необходимой терапевтической дозировке.
Со спастическими проявлениями заболевания помогают бороться спазмолитики или средства из группы холинолитиков (Но-шпа, Церукал и другие). Имеет значение коррекция процессов пищеварения, связанных с другими болезнями ЖКТ (например, прием ферментных препаратов, таких как Мезим, Креон и других).
Для улучшения обменных и регенераторных процессов применяют средства с репаративной активностью (Рибоксин, Актовегин, Солкосерил и другие).
Прием фитосборов помогает в борьбе с воспалительным компонентом и улучшает процессы пищеварения. Рекомендовано употреблять отвар из травы тысячелистника, мяты, зверобоя, ромашки, корня валерианы, подорожника и других. Принимать их стоит регулярно, несколько раз в день.
Физиотерапевтическое лечение проводится для улучшения трофических процессов и для борьбы с воспалительным компонентом. В качестве терапии назначают УФО, электрофорез, лазеротерпию и другие процедуры.
В основном лечение данного типа гастрита мало отличается от других. Направлено оно на ослабление симптомов. При дальнейшем соблюдении диет и рекомендаций гастроэнтеролога наступает длительная ремиссия. Во избежание рецидивов заболевания дважды в год необходимо посещать врача и проводить профилактические мероприятия, ведь, как говорится, профилактика всегда лучше, чем лечение. Рекомендовано санаторно-курортное лечение. Будьте здоровы!