Стоимость лечения хронического гастрита
| Название услуги | Обычная цена | Цена со скидкой 30% |
|---|---|---|
| Первичный прием гастроэнтеролога | 9 565 руб. | 6 695 руб. |
| Повторный прием гастроэнтеролога | 8 130 руб. | 5 691 руб. |
| Первичная консультация ведущего специалиста | 13 665 руб. | 9 565 руб. |
| Повторная консультация ведущего специалиста | 11 615 руб. | 8 130 руб. |
В нашей клинике принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами, Apple Pay и Google Pay.
Педиатр, гастроэнтеролог, куратор направления несовершенного остеогенеза
Врач гастроэнтеролог, гепатолог, ведущий специалист
Семейный врач, гастроэнтеролог, ведущий специалист
Лечение
Лечение хронического гастрита включает в себя действие по нескольким направлениям: исправление образа жизни (избавление от вредных привычек, питание по режиму согласно диете), фармакологическая терапия, физиотерапия, фитотерапия, а также курсы санаторного лечения для закрепления ремиссии.
Больным, страдающим хроническим гастритом при повышенной кислотности рекомендована диета №1, а при гипоацидном гастрите – диета №2. Рекомендуется принимать пищу часто, понемногу, избегать в рационе раздражающих слизистую продуктов.
Лекарственные препараты для лечения гастрита.
- Препараты, снижающие секрецию соляной кислоты (блокаторы Н2-гистаминовых рецепторов, ингибиторы протонной помпы). К блокаторам гистаминовых рецепторов относятся препараты группы фамотидина. Максимально эффективно блокируют секрецию желудочных желез ингибиторы протонной помпы (омепразол и препараты его группы), которые также обязательно применяются при эрадикационных мерах по отношению к H.Pylori.
- Антацидные препараты связывают соляную кислоту и снижают активность пепсина. К таким препаратам относятся: алюминия фосфат, комбинированный препарат, в состав которого входят гидроксид алюминия, гидроксид магния, сорбитол.
- Препараты-гастропротекторы. К ним относятся препараты висмута, обладающие обволакивающим и вяжущим свойствами, а также — препарат гидроксида алюминияв сочетании с октасульфитом сахарозы, использующийся в терапии эрозивного гастрита и обладающий помимо основного гастропротективного свойства, способностью к адсорбции, антацидным эффектом и противоязвенным действием.
- Для регуляции пищеварения в терапии хронического гастрита используются ферментные препараты, для снятия спазмов и нормализации перистальтики – спазмолитические средства.
- При инфицировании H.Pylori используются антибактериальные препараты для эрадикации: антибиотики широкого спектра, метронидазол, нитрофураны.
Физиотерапевтические методики уместны после стухания острых симптомов и в период ремиссии. К применяемым при хроническом гастрите методам относятся электрофорез, фонофорез, КВЧ, бальнеотерапия.
Особняком стоит терапия аутоиммунного гастрита. Поскольку при лечении этого вида хронического гастрита чаще всего стоит задача стимулировать, а не понижать секреторную деятельность слизистой, применяются вещества, повышающие кислотность желудочного сока: янтарная и лимонная кислота, витамин С и РР, сок подорожника. В диету включаются продукты, с богатым содержанием кислот (клюква, цитрусовые, кефир, квашеная капуста). Эти препараты и продукты, стимулирующие синтез соляной кислоты, назначают к употреблению натощак при пониженной секреции, но не при полной ахлоргидрии.
Для стимулирования процессов регенерации в слизистой желудка назначают средства для регуляции тканевого обмена (инозин, масло шиповника и облепихи, стероиды и анаболики). Так же, как и при хронических гастритах других типов, в терапии назначают ферментные препараты, гастропротекторы, для улучшения пищеварения применяют пробиотики (препараты и продукты, содержащие культуры лакто- и бифидобактерий). При аутоиммунном гастрите обязательно включают в терапию витамин В12, для лечения сопутствующей мегабластической анемии.
Симптомы гастрита у взрослых
Общими проявлениями болезни принято считать:
Первые признаки гастрита желудка
Гастриты отличаются разнообразием признаков, но могут протекать и без ярко выраженных проявлений. Наиболее характерный признак:
Наличие хотя бы одного или нескольких из перечисленных симптомов должны заставить обратиться за помощью к врачу гастроэнтерологу.
В ходе диагностики гастрита специалисту необходимо установить основную причину возникновения патологии. От этого во многом будет зависеть дальнейшая терапия.
Заболевание у взрослых диагностируется с помощью таких исследований, как:
- гастроскопия – осмотр слизистой желудка специальным оборудованием;
- биопсия;
- исследование желудочного сока в лабораторных условиях;
- анализ кала, крови.
Для выявления Helicobacter pylori используется образец части слизистой, изъятой при ФГДС, или кровь – при ее исследовании определяют, имеются ли в ее составе специфические антитела против интересующей бактерии.
Только результаты комплексной диагностики позволяет гастроэнтерологу получить целостную картину, разобраться в причинах функционального сбоя, разработать индивидуальную программу лечения.
Симптомы острого гастроэнтерита
Обычно клиника острого гастроэнтерита развивается быстро, в течение нескольких часов или суток от момента воздействия этиологического фактора. Самый короткий инкубационный период у острого гастроэнтерита токсической и аллергической природы, инфекционная форма заболевания может разворачиваться в течение пяти суток после контакта с больным человеком, употребления некачественной пищи или воды.
Первыми признаками острого гастроэнтерита чаще всего служат тошнота и рвота (обычно однократная, в тяжелых случаях – многократная и изнуряющая), сопровождающаяся болями в эпигастрии и вокруг пупка, вздутием и урчанием в животе, потерей аппетита. Диарея обычно присоединяется позже. Стул многократный (до десяти раз в сутки), жидкий, пенистый, приобретает патологическую окраску (ярко-желтый, зеленоватый, оранжевый, темно-зеленый), содержит комочки непереваренной пищи. Чаще всего кал не содержит примесей слизи и крови.
Для острого гастроэнтерита аллергической природы патогномоничным признаком является начало заболевания с острых болей в животе, рвоты, приносящей облегчение. После рвоты общее состояние достаточно быстро улучшается. При токсической этиологии острого гастроэнтерита лихорадка обычно кратковременная, появляется в начале заболевания. При остром гастроэнтерите инфекционной природы температура может повыситься через несколько часов от начала рвоты и диареи и держаться в течение нескольких суток.
При появлении первых симптомов острого гастроэнтерита необходимо обратиться к гастроэнтерологу, потому что при отсутствии адекватного лечения возможно развитие выраженного обезвоживания: кожные покровы и слизистые оболочки становятся сухими, конечности холодными; язык обложен налетом; кожная складка расправляется медленно
При осмотре обращает на себя внимание брадикардия, артериальная гипотензия, слабость, возможно развитие коллапса и судорог
В зависимости от объема клинических проявлений выделяют три степени тяжести острого гастроэнтерита: легкую (температуры нет, рвота и диарея возникают не чаще трех раз в сутки, обезвоживание не развивается), средней степени тяжести (лихорадка не выше 38,5°С, рвота и диарея до десяти раз в сутки, признаки умеренного обезвоживания), тяжелую (злокачественная лихорадка, рвота и диарея чаще 15 раз за сутки, признаки поражения ЦНС, выраженное обезвоживание).
Лечение
При обострении проводится семидневное и десятидневное стационарное лечение.
Диета: № 1 — при антральном и № 2 — при фундаль-ном гастрите.
В период ремиссии диета расширяется.
Прием пищи 4-6 раз в сутки.
При гастрите с секреторной недостаточностью — достаточное содержание белков, жиров, углеводов, витаминов.
Медикаментозное лечение. При гастритах (и гастро-дуодентах), ассоциированных с HP, с язвеподобной диспепсией лекарственное лечение включает одну из следующих схем.
Семидневные схемы
____________________________________
Пилорид (ранитидин висмут цитрат) 400 мг 2 раза в день
+
кларитромицин (клацид) 250 мг 2 раза в день или тетрациклин 500 мг 2 раза в день, или амоксициллин 1000 мг 2 раза в день
+
метронидазол (трихопол) 500 мг 2 раза в день
№2______________________________________
Омепразол (лосек) 20 мг 2 раза в день +
клиритромицин (клацид) 250 мг 2 раза в день +
метронидазол (трихопол) 500 мг 2 раза в день
№3________________________________________ ‘
Фамотидин (квамател) 20 мг 2 раза в день или ранитидин
+
денол 240 мг 2 раза в день или вентрисол 240 мг 2 раза в день
+
тетрациклина гидрохлорид 500 мг 2 раза в день
Десятидневная схема
Ранитидин (зантак) 150 мг 2 раза в день или фамотидин 20 мг 2 раза в день, омепразол 20 мг 2 раза в день + гастростат (калиевая соль двузамещенного цитрата висмута) 108 мг в таблетках 5 раз в день с едой +
тетрациклина гидрохлорид 250 мг в таблетках 5 раз в день с едой (входит в гастростат) + метронидазол 250 мг в таблетках 5 раз в день с едой (входит в гастростат)
При аутоиммунном (атрофическом) гастрите с мегалобластной анемией, подтвержденной исследованием костного мозга.
Внутримышечное введение по 1 мл 0,1% раствора ок-сикобаламина (1000 мкг), в течение 6 дней, далее— в той же дозе в течение месяца препарат вводится 1 раз в неделю, а в последующем длительно (пожизненно) 1 раз в 2 месяца.
Проводится заместительная терапия ацидин-пепсином, ферментными препаратами (фестал, дигестал), стимулирующими желудочную секрецию (плантаглюцид, сок подорожника, витамины С, РР, Be).
Применяются физические методы лечения (грелки, грязелечение, гидротерапия).
При прочих формах хронического гастрита (гастро-дуодент) проводится симптоматическое лечение гастро-цепином по 25—50 мг 2 раза в день, маалоксом (гасталом, рем are л ем, фосфалюгелем) по 1 содержимому пакета 3 раза в день через 1 час после еды.
При гипомоторной дискивезии — мотилиум или ци-заприд по 10 мг 3—4 раза в день перед едой.
Новые материалы
- Хронический энтерит — 13/03/2013 03:51
- Рак желудка — 13/03/2013 03:48
- Язвенная болезнь желудка и двенадцатиперстной кишки — 13/03/2013 03:44
Старые материалы
- Хроническая сердечная недостаточность — 04/03/2013 15:33
- Острая сердечная недостаточность — 04/03/2013 15:28
- Шок — 04/03/2013 15:25
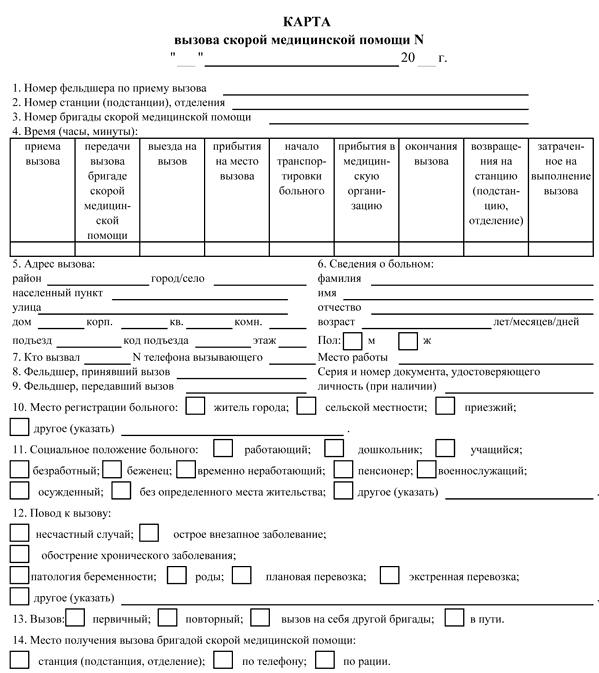
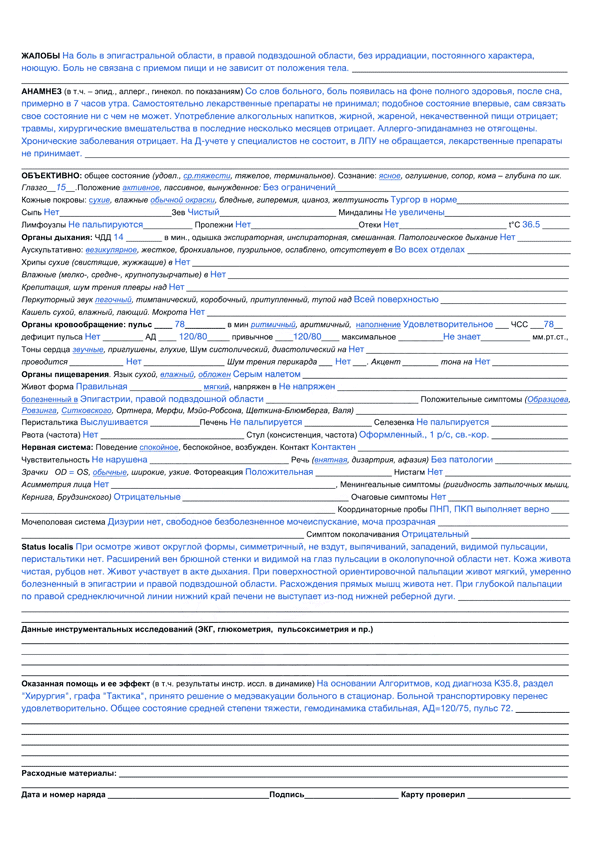
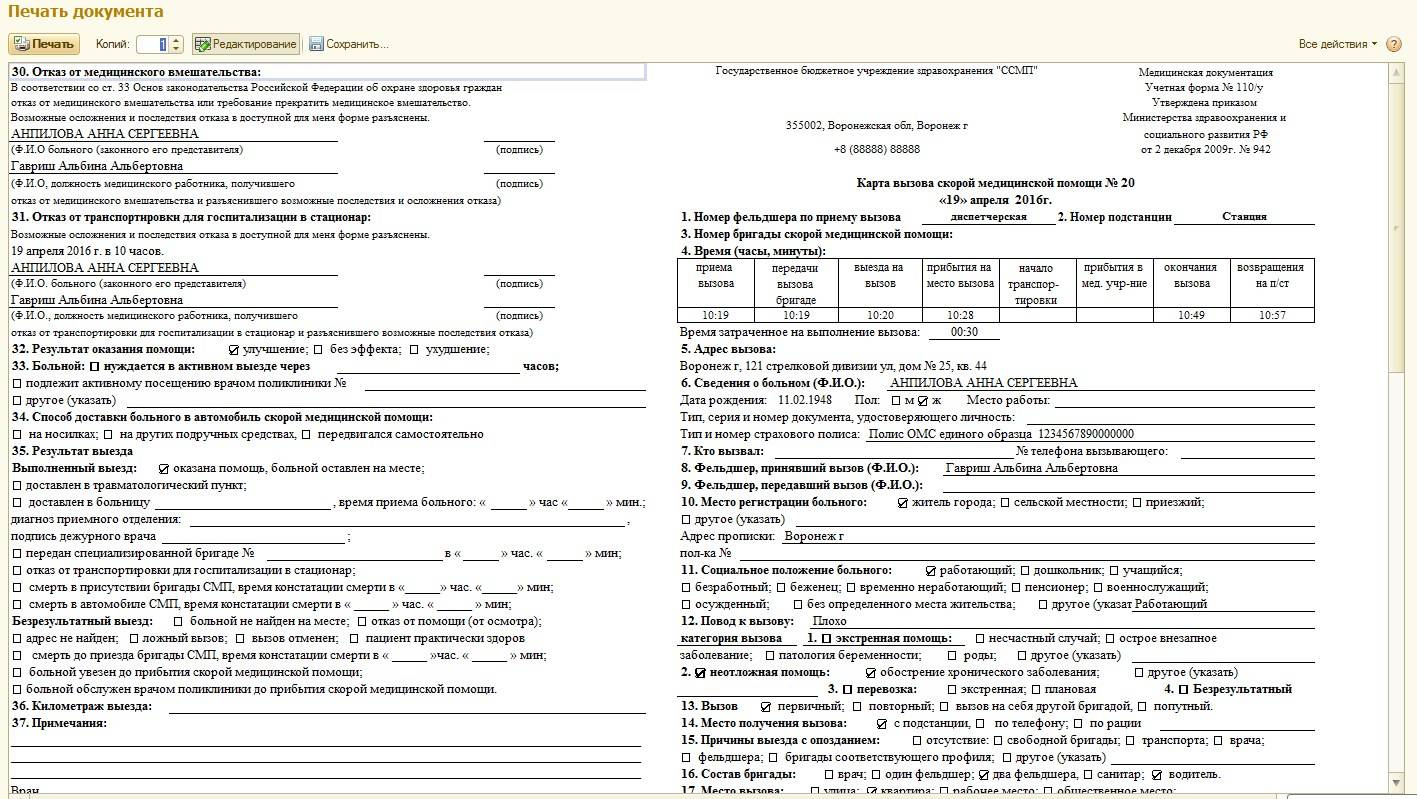
Гастрит карта вызова скорой медицинской помощи
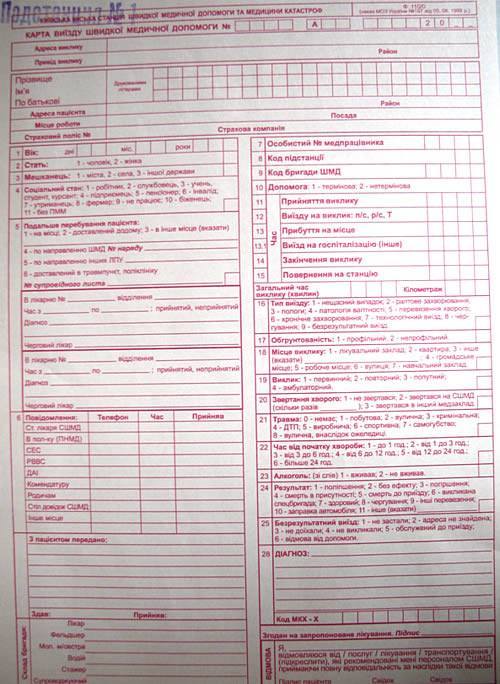
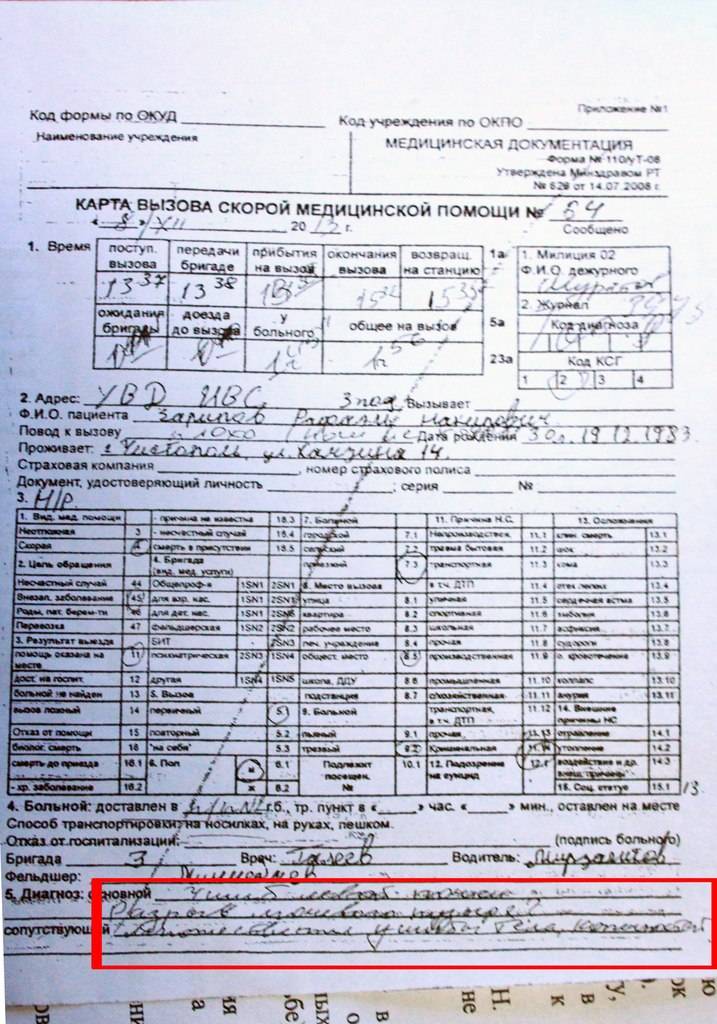
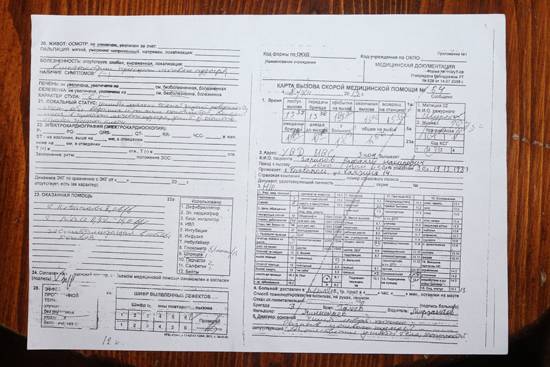
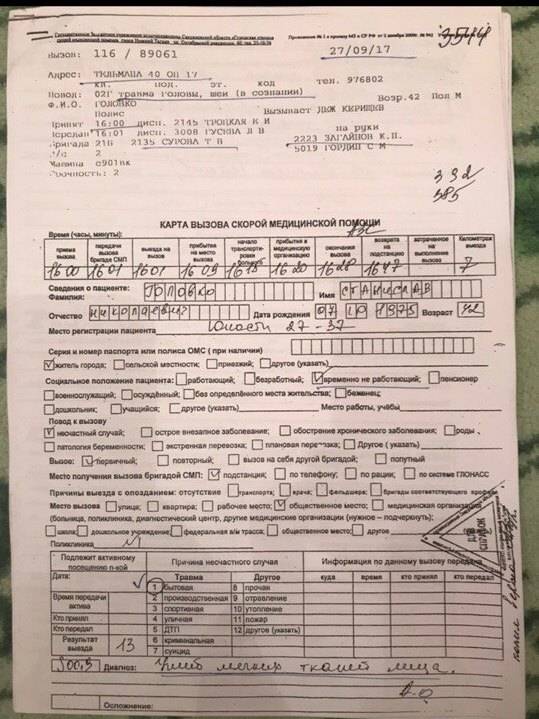
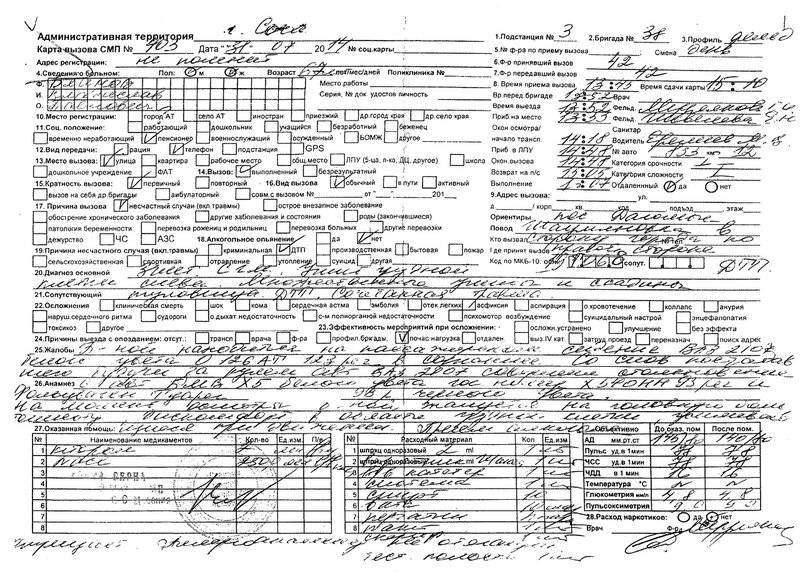
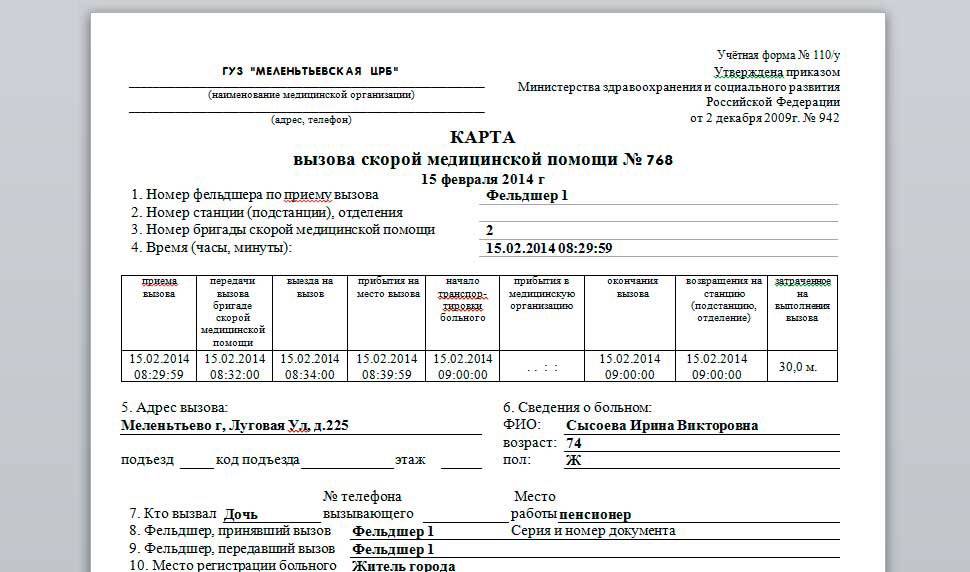
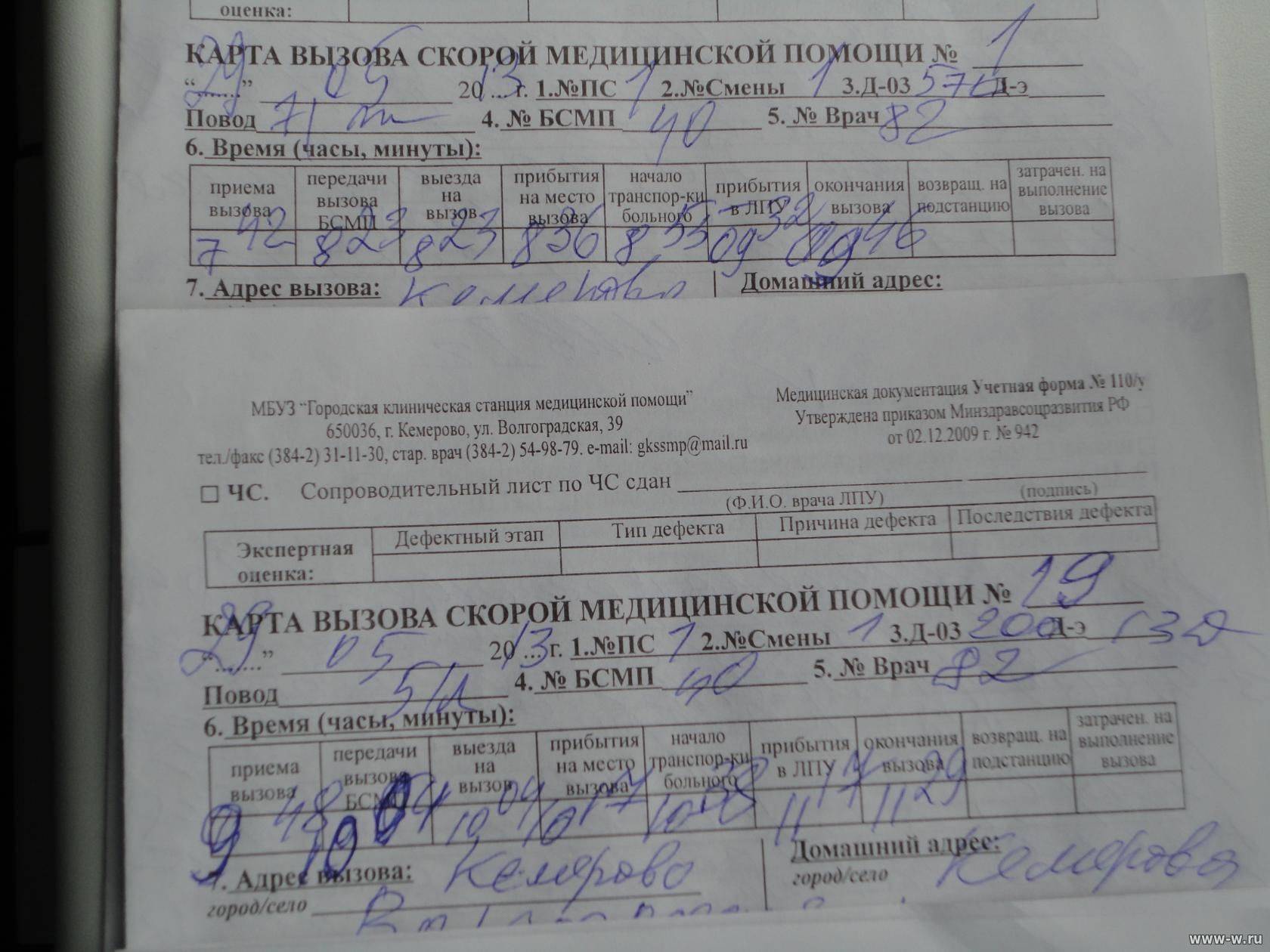
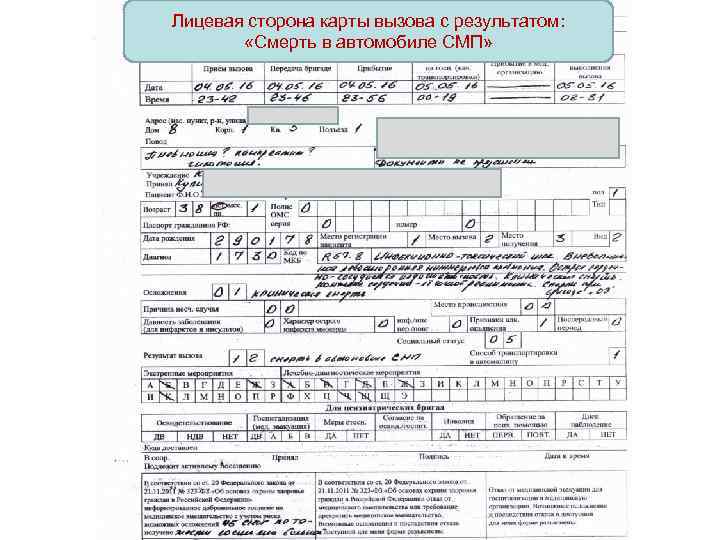
Карта вызова скорой медицинской помощи — приравнивается к истории болезни и является юридическим документом со всеми вытекающими последствиями. Лечебно-диагностический процесс состоит из сбора (получения) клинической и параклинической информации о больном, его заболевании и установлении диагноза.
В разделе жалобы излагаются жалобы, приведшие больного к врачу, в данном случае к вызову скорой помощи. Выяснение жалоб идет двумя путями: АКТИВНО И ПАССИВНО. При первом варианте врач сам задает необходимые вопросы, при втором — выслушивает жалобы, которые излагает больной. Опытный врач должен показать свое умение из всего потока информации выбрать главное для постановки диагноза.
Прежде всего, необходимо выяснить когда возник приступ, как проявился, что послужило причиной. Чем больной купировал приступ сегодня и раньше. Сравнить эффект. При проведении дифференциальной диагностики со стенокардией обязательно нужно указать, как изменилась двигательная активность больного после возникновения приступа, характер боли, локализация, иррадиация, вызывал ли и раньше больной в подобных случаях скорую помощь.
Каждой степени тяжести состояния гастрита при осмотре пациента должны соответствовать достаточно определенные ответы на вопросы в карте вызова ри гастрите
Врач должен уточнить, чем по мнению больного, похож приступ, и если окажется, что предыдущий приступ сопровождался жизнеопасным состоянием то такая «похожесть» должна врача насторожить. Только после тщательно собранного АП следует переходить к сбору анамнеза заболевания (anamnesis morbi) — если позволит время, обстановка и состояние больного.
Помощь, оказываемая больному, должна быть адекватна поставленному диагнозу. Если врач почему-либо сочтет нужным назначить препарат, не используемый широко при данной патологии, он должен оговорить это в карте вызова, указав причину своего решения. Каждой степени тяжести состояния гастрита при осмотре пациента должны соответствовать достаточно определенные ответы на вопросы в карте вызова.
Что такое гастрит
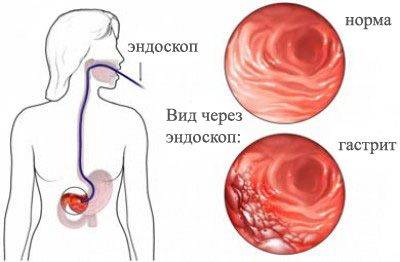
Гастрит — это воспалительный процесс, который распространяется на слизистую оболочку желудка. Заболевание может развиваться длительное время и сопровождаться нарушением эпителизации тканей. В результате происходит расстройство функционирования органа из-за изменения секреции соляной кислоты и замещения желез на рубцовые элементы.
Пациенту необходимо знать, из-за чего возникает гастрит, чтобы суметь предупредить развитие болезни. Существует большое количество причин, из-за чего появляется гастрит. В настоящее время считают, что воспаление вызвано комплексом различных неблагоприятных факторов. Если возникает острый гастрит, причины его чаще связаны с воздействием токсических факторов, избыточным употреблением алкоголя, а также отравлением продуктами питания.
Спровоцировать ее могут заболевания щитовидной железы, кожных покровов и сердечно-сосудистой системы. Реже воспаление вызывается специфическими инфекциями, такими как цитомегаловирус, вирус простого герпеса или вирус Эпштейна-Барра. При первых признаках заболевания запрещено начинать лечение с помощью народных методов, а также самостоятельно принимать лекарственные средства. Терапия должна проводиться под контролем специалиста после тщательной диагностики.
Этиология и патогенез
Выделяют экзо- и эндогенные факторы хронического гастродуоденита. Экзогенные факторы включают:
- 1) нерегулярное питание, еду всухомятку, злоупотребление острой, жирной пищей, недостаток белка и витаминов в рационе, употребление синтетических пищевых добавок, кофе, слишком холодной или горячей пищи, грубой и некачественной пищи;
- 2) инфицирование Helicobacter pylori, поступление с пищей аллергенов, паразитарные инвазии;
- 3) лекарственные препараты (НПВС, кортикостероиды, антибиотики);
- 4) загрязнение окружающей среды (питьевой воды, атмосферы, почвы);
- 5) курение, прием алкоголя;
- 6) психоэмоциональные перегрузки.
Среди эндогенных факторов выделяют:
- 1) наследственную отягощенность по заболеваниям органов ЖКТ;
- 2) высокий тип кислотообразования, нарушение слизеобразования и гормональной регуляции;
- 3) хронические заболевания, сопровождающиеся гипоксией (хроническая пневмония, заболевания сердечно-сосудистой системы), хронические заболевания печени и желчевыводящих путей, эндокринные заболевания (сахарный диабет I типа, аутоиммунный тиреоидит и т.д.).
По этиологии выделяют следующие типы хронического гастродуоденита:
- ассоциированный с HP-инфекцией (около 85%);
- аутоиммунный, обусловленный образованием антител к обкладочным клеткам желудка (у детей встречается в 1 —3 % случаев);
- реактивный (10—12% случаев), связанный с раздражением слизистой оболочки желудка (применение НПВС, ГКС, наличие дуоденогастрального рефлюкса и др.);
- идиопатический
Хронический гастрит карта вызова
Хронический гастрит во многом схож с острым гастритом и также представляет собой воспаление слизистой оболочки желудка, которое, однако, развивается длительно. Практически все заболевания органов пищеварения, в том числе и хронический гастрит, возникают в результате неправильного питания.
Чаще всего в основе развития заболевания лежит бактериальная инфекция. Иногда причиной заболевания могут быть и простейшие, например лямблии. Не следует забывать и о неблагоприятном действии некоторых лекарственных препаратов, при длительном применении которых происходит повреждение слизистой оболочки желудка, в дальнейшем сопровождающееся воспалительными изменениями.
Основным признаком хронического гастрита является боль в верхней половине живота. Если патологический процесс расположен в начальном отделе желудка, практически сразу после пищевода, то и боли появятся уже через 10—15 мин после приема пищи. При воспалении центральной части желудка боли возникают позже, через 40—60 мин после еды.
Боли в животе могут появляться и на голодный желудок. По своему характеру боль может быть как тупой, ноющей, так и схваткообразной. Нередко болевому синдрому предшествует чувство дискомфорта, распирания, давления в верхней половине живота. Нередко хронический гастрит проявляется возникновением изжоги, что будет говорить о наличии реф-люкса.
Постепенно хроническое воспаление желудка приводит к изменениям со стороны центральной нервной системы, таким как повышенная утомляемость, периодические головные боли. Иногда заболевание сопровождается неустойчивым стулом, т. е. эпизоды поносов чередуются с запорами.
Для диагностики хронического гастрита проводится серия инструментальных методов исследования. Самым диагностически ценным исследованием является эндоскопическое исследование желудка, во время которого непосредственно осматривается слизистая оболочка желудка. Косвенные признаки гастрита можно получить даже при проведении ультразвукового исследования органов брюшной полости, по наличию в желудке жидкости натощак.
В случае если гастрит сопровождается повышенной кислотностью, то в лечении с заместительной целью добавляются препараты, стимулирующие выработку желудочного сока (тысячелистник, подорожник, абомин). Если причиной воспаления желудка является хелико-бактериальная инфекция, то проводится лечение антибактериальными и антимикробными препаратами (такими как метронидазол, тетрациклин, кларитромицин, амоксицилин и др.).
С целью улучшения работы кишечника и ускорения продвижения пищи используются прокинетиюп церукал, реглан, мотилиум и др. Используется физиотерапевтическое лечение, электрофорез с лекарственными препаратами на область желудка, аппликация озокерита, лечение минеральными водами, а также санаторно-курортное лечение.
источник
Возникновение болезни Острый гастрит
Этиологические факторы острого гастрита принято делить на экзогенные и эндогенные. По этиологическому принципу различают острые экзогенные и острые эндогенные гастриты, что является достаточно спорным, так как иногда трудно разграничить эти формы.
В качестве каузальных факторов острого экзогенного гастрита рассматриваются в первую очередь агенты, поступающие с пищей: термические, химические, механические. Употребление очень горячей, грубой, трудно перевариваемой пищи может привести к развитию острого гастрита.
На слизистую оболочку неблагоприятно влияют специи: горчица, перец, уксус.
Широко распространенным фактором, вызывающим острый гастрит, является алкоголь.
Выраженное повреждающее действие на слизистую оболочку пищевода и желудка оказывают крепкие алкогольные напитки, содержащие 20 объемных процентов алкоголя и более, в том числе водка, коньяк, ром, самогон.
Клинические наблюдения и экспериментальные исследования подтверждают патологическое воздействие алкоголя на желудок.
Прием спиртного вызывает шперемию и значительный отек слизистой оболочки желудка; небольшие концентрации этанола стимулируют обильное отделение желудочного сока, а большие его концентрации угнетают желудочную секрецию; алкоголь замедляет опорожнение желудка.
Алкоголь в большой концентрации повреждает «защитный барьер», способствует отторжению поверхностного эпителия слизистой оболочки желудка, повышает ее проницаемость, увеличивает обратную диффузию Н , вызывает потерю белка и микроциркуляторные нарушения, торможение регенерации поверхностного эпителия.
Нередким осложнением алкогольных повреждений становится развитие хронического гас г рига и язвенной болезни.
В качестве этиологического фактора острого бактериального гастрита упоминают, особенно в последние годы, клебсиеллы, иерсинии.
В последние годы обсуждается значение Helicobacter pylon (HP) в этиологии заболеваний желудка и двенадцатиперстной кишки. Ученые обнаружили данные микроорганизмы у 80 % больных острым гастритом.
Частота выявления HP у больных острым гастритом обусловлена частым применением эндоскопических исследований с прицельной гастробиопсией слизистой оболочки желудка, изучением желудочной секреции с помощью зондов и рН-метров.
Широкое применение фармакологических препаратов в клинической практике, длительный, а иногда и пожизненный прием различных лекарств не могут не вызывать повреждения слизистой оболочки типа острого гастрита.
Хронический панкреатит – Портал о скорой помощи и медицине

Определение. Хроническое воспалительно-дистрофическое заболевание железистой ткани поджелудочной железы с нарушением проходимости ее протоков, вызывающее при дальнейшем прогрессировании склероз ткани железы и нарушение внутри- и внешнесек-реторной функции.
Классификация хронического панкреатита (А.С. Логинов, 1984; В.Г. Смагин, 1987)
- По этиологии: первичный: алкогольный, алиментарный, метаболический, наследственный, идиолатичес-кий; вторичный (реактивный): при патологии желчевы-водящих путей, при хронических гепатитах и циррозах печени, при язвенной болезни, при хронических гастритах, дуоденитах, при язвенном колите и др.
- По клиническим проявлениям (формам): рецидивирующий; болевой; псевдоопухолевый; склерозирующий; латентный.
- По течению: по степени тяжести — легкая, средней тяжести, тяжелая.
- По фазе: обострение, затухающее обострение, ремиссия.
- По осложнениям: кисты; кальцификация поджелудочной железы; сахарный диабет; рак поджелудочной железы.
Симптомы хронического панкреатита
Боль — главный симптом: при локализации патологии в головке поджелудочной железы — в эпигастрии справа, в правом подреберье с иррадиацией в область 6-11 грудных позвонков; при локализации в хвосте железы — в левом подреберье с иррадиацией влево и вверх от 6 грудного до 1 поясничного позвонка; при локализации во всей железе — в эпигастрии.
Боль после обильной еды, жареной пищи, алкоголя успокаивается после голодания. Иногда боли носят «опо сывающий» характер. Боли бывают преимущественно о второй половине дня.
Вынужденное положение при боли — сидя с согнутыми в коленях ногами, приведенными к животу.
Диспептический синдром: похудание» панкреатические поносы (кал обильный, кашицеообразный, зловонный, с жирным блеском — стеаторея).
Гиповитаминоз A, D, Е, К, обезвоживание, анемия.
Инкреторная недостаточность — сахарный диабет.
Объективно: в 50% случаев удается прощупать увеличенную поджелудочную железу, определяются зоны болезненности на границе наружной трети линии, соединяющей пупок и середину левой реберной дуги; между вертикальной линией, проходящей черев пупок, и биссектрисой угла, образованного вертикальной и горизонтальной линией, проходящих через пупок.
Коричневая пигментация кожи в области поджелудочной железы.
Инструментальные исследования
УЗИ и сканирование поджелудочной железы: неоднородность структуры с участками повышенной эхогеннос-ти; кальциноз железы и камни панкреатического протока, увеличение и уплотнение головки поджелудочной железы, ограничение смещения железы.
Рентгенологическое исследование: (дуоденография в условиях гипотонии) обнаруживает признаки панкреатита.
Программа обследования пациента
Обязательные лабораторные исследования: общий анализ крови; общий анализ мочи.
БАК: общий билирубин и его фракции, АсАТ, АлАТ, ЩФ, амилаза, липаза, сахар, кальций.
- Копроцитограмма.
- Обязательные инструментальные исследования: обзорный рентгеновский снимок брюшной полости; УЗИ органов брюшной полости; эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
Двукратно: УЗИ поджелудочной железы. Дополнительные исследования по показаниям: лапароскопия с прицельной биопсией поджелудочной железы; компьютерная томография поджелудочной железы; коагулограмма; сахар крови после приема глюкозы (сахарная кривая).
Лечение
Этиоломическое: исключение употребления алкоголя, санация полости рта, ограничение приема токсических лекарственных средств, своевременное лечение заболеваний ЖКТ.
В период обострения. Купирование болевого синдрома: атропин, мстации, платифиллин, гастроцепин в инъекциях антигистаминные (фенкарол, супрастин и др.); новокаин в/в капельно; наркотические анальгетики (про-медол, фентанил, дроперидол).
Подавление секреции поджелудочной железы: первые 3 дня обострения — голод и прием щелочного питья каждые 2 часа, откачивание желудочного содержимого; холод на эпигастральную область; прием антацидов для подавления кислотности желудочного сока (циметидин и омепразол); анаприлин в/в.
Коррекция иммунологического дисбаланса: тималин, Т-активин, декарис.
Лечение дисбактериоза — нитрофурановые препараты. Лечение минеральными водами — мало- и среднеми-нерализованные минеральные воды: «Славяновская», Смирновская, «Ессентуки № 4», «Боржоми» — в теплом виде с 1/4 до 1 стакана постепенно.
Физиотерапия — с болеутоляющей и противовоспа-гельной целью в фазе затухающего обострения.