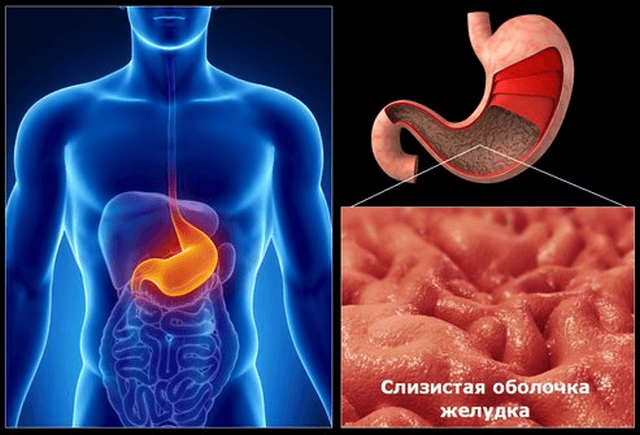
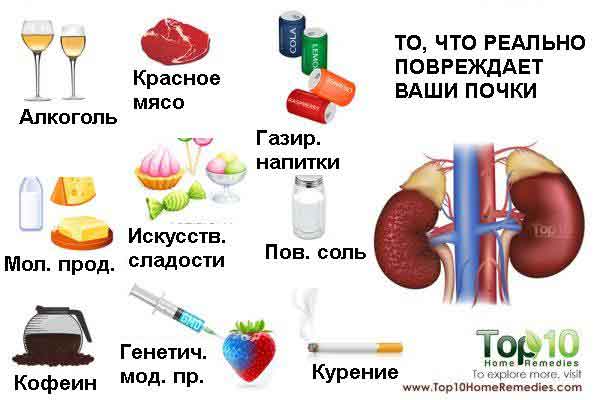
Как питаться при гастрите и болезнях почек
Лечить хронические заболевания лучше не ограничениями и диетой, а рациональным питанием.
Диета – по сути, отказ от многочисленных полезных веществ, витаминов и микроэлементов, без которых организму все равно не обойтись. А их лучше получать естественным путем . Об особенностях такого приема пищи рассказывает консультант сайта www.stoletnik.ru врач-физиолог Алексей Новиков .
— Питание во время обострения любого хронического заболевания подчинено одной задаче – потушить воспалительный процесс и сопутствующие ему симптомы: разбитость, головную боль, повышенную температуру. Всеядность в такие периоды только ухудшает состояние. Острая фаза миновала? Делайте питание не диетическим, а рациональным. Например, при хронических заболеваниях желудочно-кишечного тракта многие запретные продукты как раз способны поддержать иммунитет. Аллергикам в период ремиссии надо расширять питание, вводя с предельной аккуратностью некоторые из продуктов группы риска . Если этого не делать, то как минимум можно столкнуться с авитаминозом. В перспективе – с недостаточностью в работе всех органов и систем организма.
Что есть в период обострения?
Полезны жидкие супы на любом некрепком бульоне (кроме грибного), каши, кисели, компоты. Плюс настой шиповника и чай с лимоном и медом или с молоком. Существует народный стереотип : при гастрите пить побольше молока или сливок. Дескать, слизистая желудка лучше обволакивается. Это заблуждение. Молоко – тяжелая, плохо перевариваемая пища. Да, в период обострения оно необходимо, но в минимальном количестве.
Тяжелая пища усиливает приток крови и заставляет воспалительный процесс энергично развиваться. Исключены грибы, любые жареные блюда, мясо, рыба, томатные соусы, соления, копчения, маринады, яйца.
Что можно, когда гастрит успокоился?
Многое из запрещений становится не просто полезным, а необходимым для усиления секреции пищеварительных соков. Те же жареные блюда – легкое мясо, рыба. Плюс нежирные сыры, пряности, приправы, разбавленные соки, кофе и даже газированные напитки и алкоголь. Все это усиливает выделение желудочного сока и улучшает пищеварение. Еще в войну при подобных проблемах больным давали вино в период выздоровления. Сегодня рекомендуют красные столовые вина – 50 г 2-3 раза в день во время еды. Питаться надо почаще, но понемногу. Предпочтения нужно отдавать супам из круп и овощей, пюре, киселям.
Что противопоказано всегда?
Свежий мягкий хлеб. На самом деле он и для здорового человека тяжел, потому что плохо переваривается и остается в желудке комком . Исключены горох, фасоль, редька, рис, лук, хрен, горчица, жареные яйца. Эти продукты усиливают приток крови и могут вызвать обострение воспалительного процесса. Противопоказана капуста, а вместе с ней и щи-борщи. Капуста оказывает на желудок сокогонное действие, от которого раздражаются стенки желудка и кишечника. Итогом могут стать мощное желчевыделение и острейшая боль.
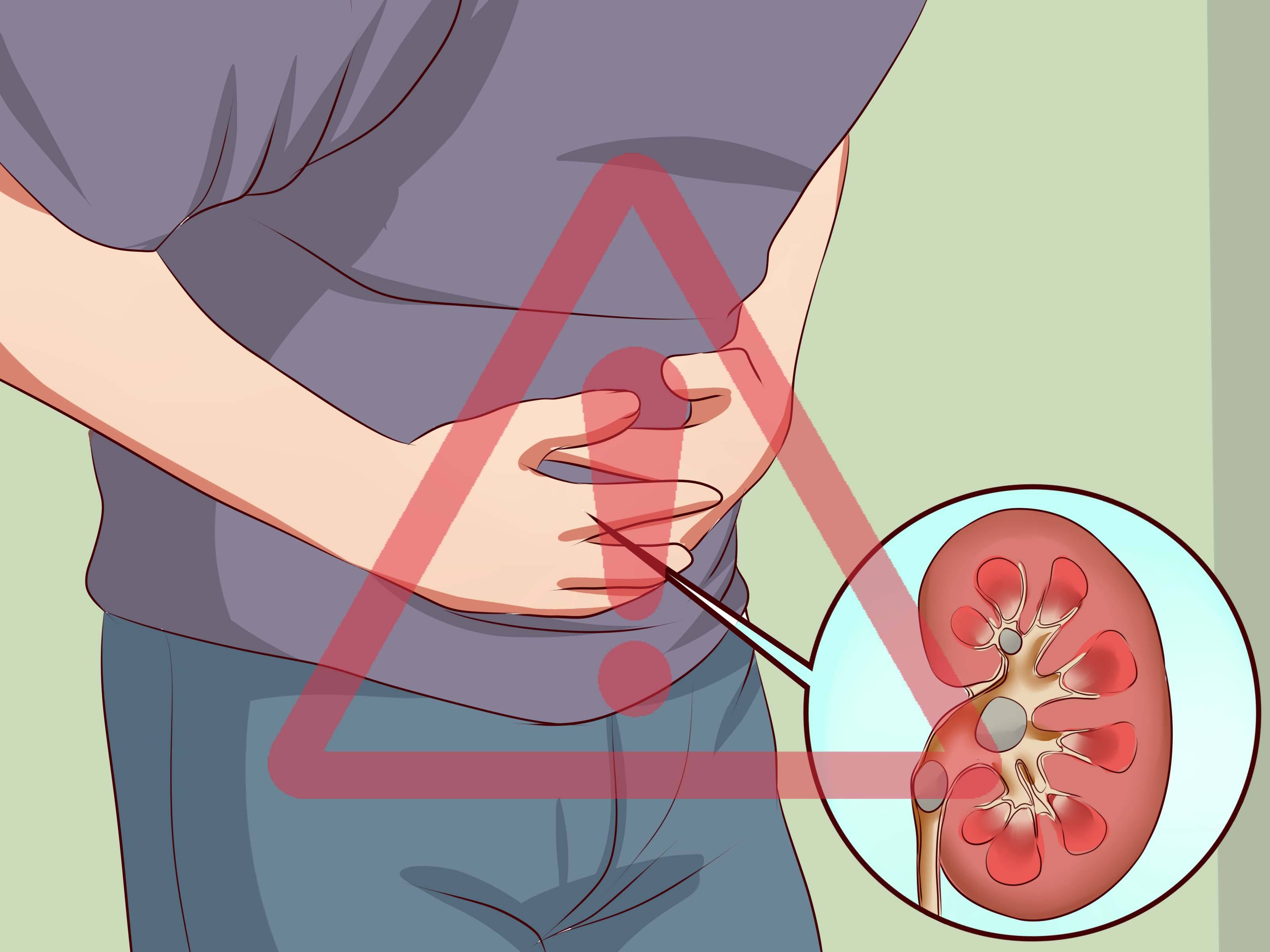
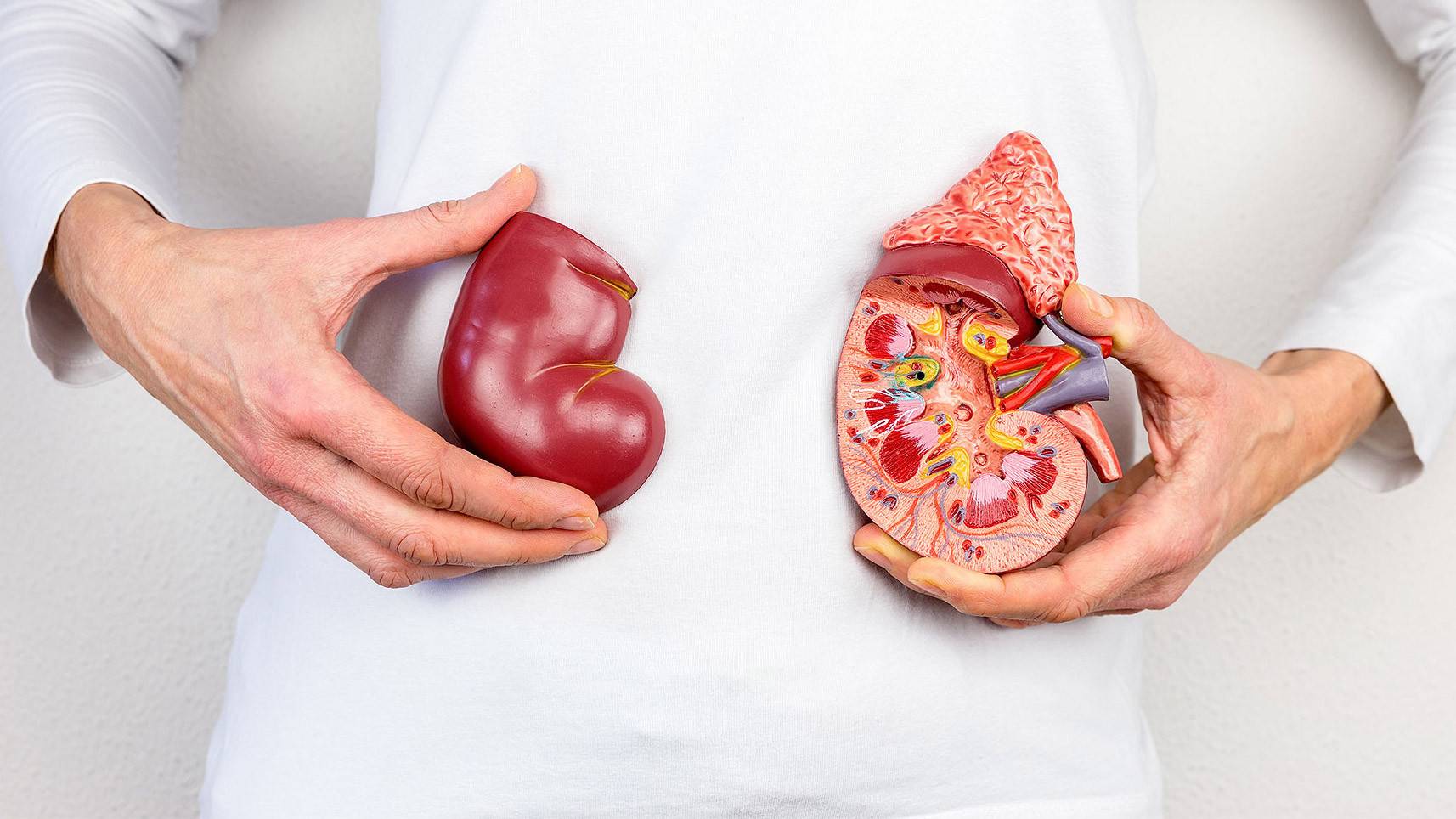
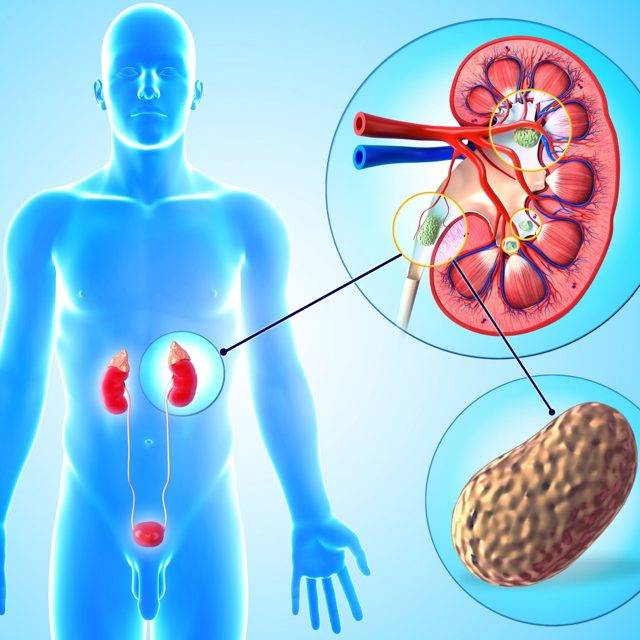
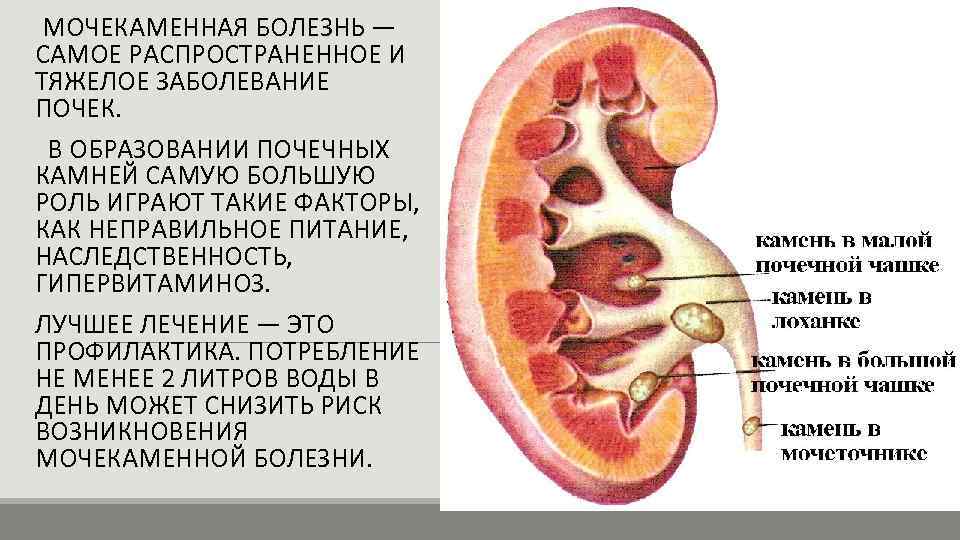
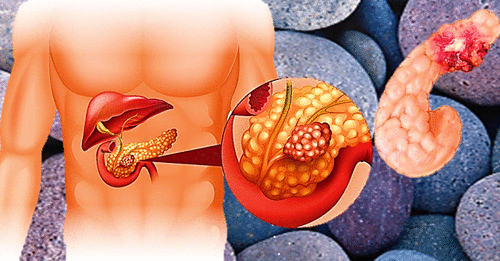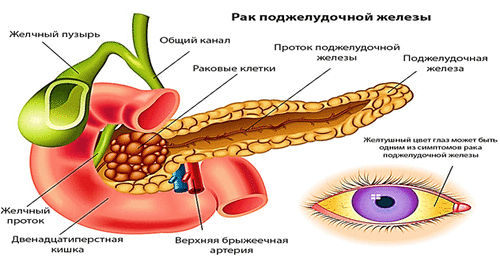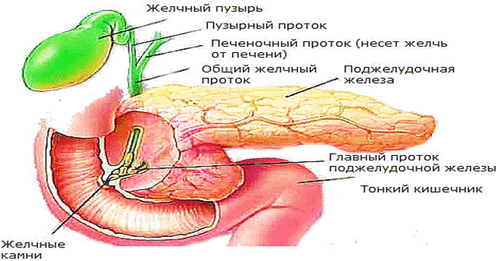
Болезни почек – нефрит и гломерулонефрит
Как питаться в период обострений?
Нужны каши, особенно перловая. При болезнях почек каши очищают кишечник, а в итоге уменьшается нагрузка на больные почки. В такие периоды они находятся в прямой взаимосвязи с состоянием желудочно-кишечного тракта: чем легче работает ЖКТ, тем быстрее выправляется функция почек. Сыр, вареные или паровые овощи, макаронные изделия, салаты, винегреты — эти продукты также благотворно влияют на работу почек. Не стоит полностью отказываться от молока, сливок, сметаны, яиц, но их порции должны быть минимальны. Те же яйца – 1-2 в неделю. В больших количествах яичный желток может вызвать спастические боли в кишечнике, а молоко – расстройство желудка.
Запрещены жирное мясо, рыба, любые бульоны. Причина та же – тяжелы для желудка. Соленья, пряности, лук, чеснок тоже подхлестывают желудок и почки трудиться напряженно. Исключаем их на период обострения. После выздоровления постепенно вводим все эти продукты в свой рацион.
Что противопоказано всегда?
Газированные напитки, кофе, какао, творог, алкоголь – стимуляторы обмена веществ и кровообращения в организме. В результате приток крови к почкам усиливается, что для них крайне нежелательно. Под запретом и любая зелень. Она усиливает кислотность. Это для больных почек – безусловный вред. Особенно опасны шпинат и щавель.
Материалы по теме
Мутная моча, как симптом мочекаменной болезни
Описывая симптомы, не будем забывать о мутной моче. Урина теряет прозрачность на фоне появления крови и белка. Осадок также обуславливает скопление солей кислот, бактерии и лейкоциты. Плотность мочи на фоне мочекаменной болезни повышается.
Симптом «мутной мочи» при заболеваниях почек нередко сочетается с повышенным давлением. Такие изменения формируются за счет сужения почечных капилляров. Физиологически при нарушении почечной фильтрации гормональные клетки выделяют гипертензин – медиатор повышения давления, чтобы улучшить кровоток через почечные «клубочки». За счет данного механизма поддерживается фильтрация мочевины и других веществ при наличии заболеваний почек.
Мутность урины нередко сочетается с задержкой мочеиспускания. Пока камень из почки или мочеточника не выйдет, у человека на фоне задержки будет наблюдаться выраженный болевой синдром. Такие проявления сохраняются в течение нескольких часов, а затем облегчаются. Одновременно наблюдается поверхностное дыхание, тошнота и рвота, холодный пот на кожных покровах.
Признаки удаления камня из почек
Самостоятельный выход камня из почки имеет специфические признаки. Во время ходьбы, бега, прыжков он начинает двигаться в мочеточнике, поэтому человек испытывает болевые ощущения. Если мочевыводящие пути не имеют участков сужения, можно рассчитывать на то, что конкремент до 1 см в диаметре выйдет самостоятельно из-за повышенной эластичности мочеточника. Более крупные образования закупорят проток и сформируются классические симптомы присутствия конкрементов в почках.
Какие признаки самостоятельного удаления камня из почек:
- Болевые ощущения в пояснице;
- Затруднения мочеиспускания;
- Выход небольшого количества мочи с кровавым содержимым;
- Иррадиация боли в промежность и половые органы.
Почечные камни не всегда имеют сглаженные контуры. Наличие острых углов приводит к травматизации мочевыводящих путей, поэтому мутная моча включает примеси крови.
При самостоятельном выходе образования из почек формируется почечная колика. Она мешает самостоятельному отхождению конкремента, так как приводит к активации симптоматической нервной системы. На этом фоне возникают пропульсивные движения гладкой мускулатуры мочеточника. Если на начальном этапе они не приводят к продвижению камня вниз, формируется стойкий спазм мочевыводящих путей, который устраняют только спазмолитические препараты. Из-за существования данного механизма урологи всегда назначают но-шпу или папаверин при подозрении на самостоятельное удаление камня из почки.
В заключение нужно добавить, что при первых признаках конкрементов при мочекаменной болезни нужно обращаться к врачу. Самостоятельное лечение патологии не рекомендовано из-за наличия побочных эффектов терапии.
Результаты применения народных средств при мочекаменной болезни редко бывают положительными. Если травяные сборы рекомендованы урологом, они обеспечивают прекрасный терапевтический эффект. Как правило, при небольших камнях в почках специалисты назначают фармацевтические препараты и травяные сборы. Лечение направлено на химическое дробление конкрементов и улучшение отхождения мочи.
Если консервативные методы не помогают, придется удалять камни из почек путем ультразвукового или хирургического дробления.
Общий (клинический) анализ мочи при заболевании гастрит как правильно собрать
Общий (клинический) анализ мочи, или ОАМ, — одно из стандартных исследований, обязательный этап диагностики практически любого заболевания. Он также помогает отслеживать течение болезней, вести контроль над терапией. Общий анализ мочи при гастрите назначается, чтобы оценить функцию и состояние почек.
Любой биоматериал, предоставляемый для анализа, должен быть высокого качества. От этого зависит корректность результата. В случае с анализом мочи при заболевании гастрит пациенту потребуется быть внимательным, поскольку сбором биоматериала он занимается сам.
Вам потребуется небольшой стерильный контейнер, их продают в аптеках, лабораториях, некоторых поликлиниках. Сбор мочи производят утром натощак, при первом мочеиспускании.
В случае с анализом мочи при заболевании гастрит пациенту потребуется быть внимательным поскольку сбором биоматериала он занимается сам
Перед этим необходимо провести гигиенические процедуры с использованием обычного мыла. В контейнер собирается средняя порция мочи (через одну секунду после начала мочеиспускания) в объеме 100–150 мл.
Накануне следует отказаться от алкоголя, богатой красящими пигментами пищи — например, свеклы и моркови, по согласованию с врачом — от лекарственных препаратов. Питьевой режим соблюдается обычный. За двенадцать часов до сбора биоматериала необходимо также воздерживаться от половых контактов.
После того, как биоматериал собран, контейнер следует плотно закрыть и доставить в лабораторию в течение двух часов, следя за тем, чтобы жидкость в нем не замерзла и не перегрелась
Важно отсутствие света. При транспортировке допустим температурный интервал в 5–20°С
Бланк анализа представляет собой таблицу с показателями, их нормативными и полученными значениями. Под таблицей обычно пишется краткая расшифровка: по каким позициям результаты не соответствуют нормам для взрослых.
Полученные результаты используются для диагностики вместе с другими анализами и данными о состоянии больного. Например, при повышенной скорости оседания эритроцитов (СОЭ) в анализе крови, высокой плотности мочи и наличии в ней билирубина, жалобах пациента на активное газообразование следует проверить печень, мочевыделительную систему и желудочно-кишечный тракт.
Лечебное питание и диеты при гастрите
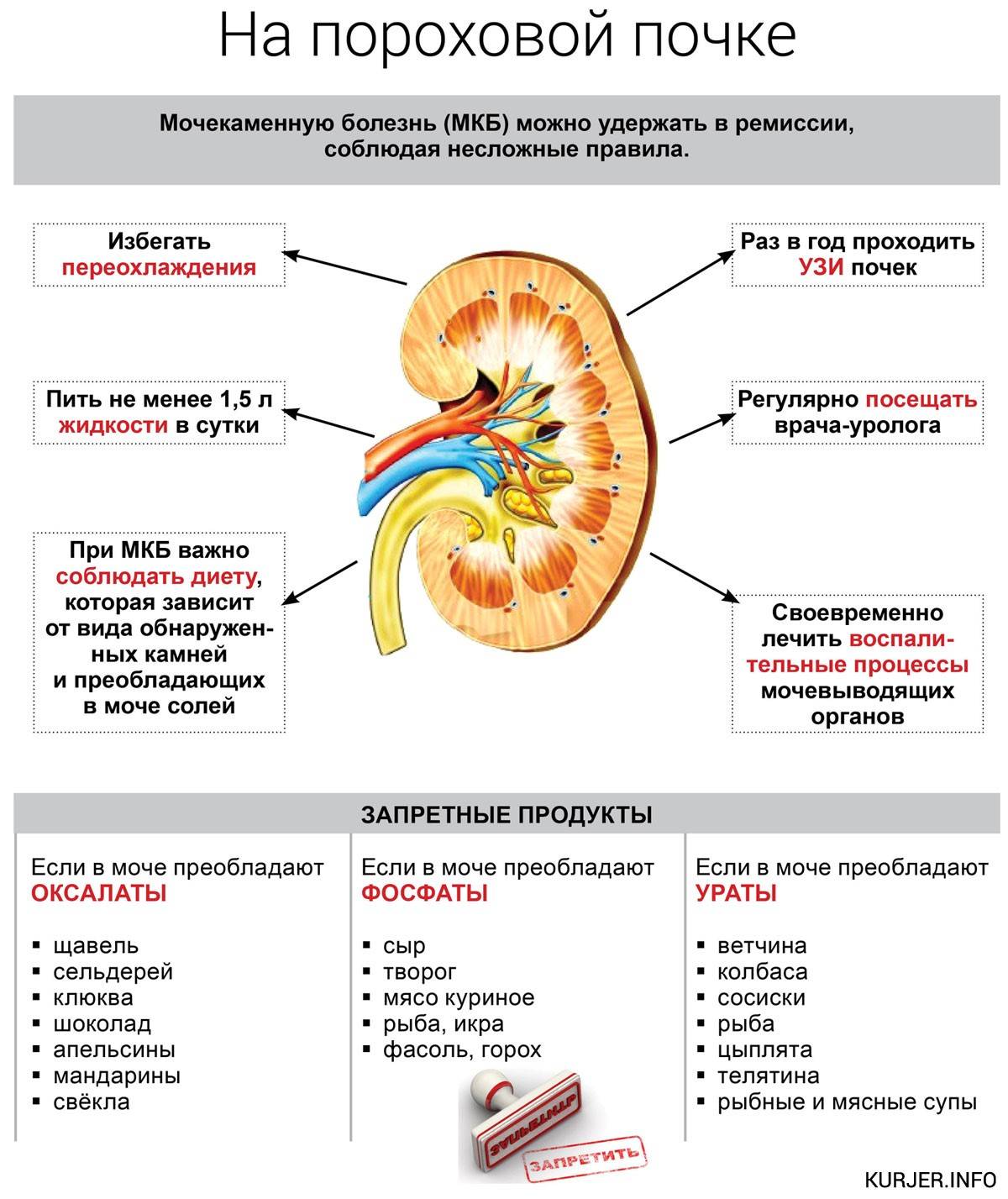
Значительную роль при гастрите играет лечебное питание. В зависимости от проявления заболевания назначают разные режимы диеты. Начинают курс лечения со строгой щадящей диеты (лечебная диета № 1), переходя по мере улучшения здоровья к менее строгой диете. При гастритах с пониженной или недостаточной секрецией желудочного сока показана диета № 2.
ДИЕТА № 1
Ее суть — ограничить в рационе питания продукты, вызывающие химическое и механическое раздражение слизистой оболочки желудка. Пищу варят или готовят на пару с минимальным количеством соли. Не едят очень горячую или очень холодную пищу. Используют принцип дробного питания: маленькими порциями 5-6 раз в день.
Из меню исключаются: мясные, рыбные и грибные бульоны, супы и соусы, острые приправы, жареные блюда, содержащие много грубой клетчатки овощи (капуста, репа, редис, щавель, шпинат, лук), фрукты и ягоды в свежем виде.
Разрешается: пшеничный хлеб (выпечки вчерашнего дня), молоко и сливки, некислая и нежирная сметана и творог, растительное и несоленое сливочное масло, молочные протертые супы из круп и овощей, нежирное мясо в виде паровых котлет или фрикаделек, нежирная отварная рыба, паровой яичный омлет или яйца всмятку, хорошо разваренные каши, овощное пюре, отварные кабачки и тыква, компоты, кисели из сладких фруктов и ягод, мед, печеные яблоки.
ДИЕТА № 2
Смысл этой диеты — щадить желудок от воздействия грубых механических раздражителей и в то же время возбуждать работу пищеварительных желез желудка химическими раздражителями. В диете ограничиваются продукты, содержащие много грубой растительной клетчатки. Пища употребляется в протертом или измельченном виде. В качестве химических раздражителей используются всевозможные бульоны, соусы, кислые фруктово-ягодные соки, блюда из слегка поджаренных продуктов, закуски.
Не рекомендуется перегружать желудок жирной пищей. Соль добавляется в пищу в достаточном количестве.
Разрешается: пшеничный хлеб (выпечки вчерашнего дня), неострый тертый сыр, вымоченная сельдь в виде форшмака или селедочного масла, паштет из печени, масло сливочное и растительное, нежирное мясо отварное или в виде паровых котлет и суфле, нежирная отварная рыба, молоко, сливки, сметана, простокваша, творог, сладкие творожные сырки, яйца, супы и борщи, каши, пудинги, пюре из овощей, отварная цветная капуста, кабачки, тыква, салат из помидоров, мед. Из напитков можно употреблять компоты, кисели, муссы, чай с молоком, какао и кофе с молоком, фруктово-ягодные соки, лимонный и клюквенный морс, отвар шиповника, сок свежей капусты. В очень незначительном количестве можно использовать перец, лавровый лист, зеленый лук, чеснок.
Климакс. Правильное питание женщин во время менопаузы (здоровое и лечебное питание)
Обычно в возрасте от 45 до 50 лет у женщин наступает климакс. В течение 2—10 лет в организме происходит перестройка эндокринной системы. Менструальные циклы становятся нерегулярными, происходят изменения в мочеполовой системе, мышцы и связки теряют свой тонус, повышается хрупкость костей, сжатие позвонков может привести к «старческому горбу». Возможно выпадение волос на голове и рост их на других частях тела. Женщины, как правило, становятся полными и «рыхлыми». Помочь себе в этот сложный период можно, сбалансировав питание.
Вы знаете, как отличить «испанский танец» гриппа от «танго» простуды? Сейчас многие заболевания протекают в «смешанной форме», и зачастую постановка точного диагноза -дело весьма непростое. Однако знать «усредненные» данные о том, как протекает грипп и чем он отличается от ОРВИ, острого респираторного вирусного заболевания, необходимо
(Здоровое и лечебное питание)
Оливковое масло — одно из самых полезных растительных масел. Это и приправа, и лекарство, и незаменимая часть нашего питания. Приведем несколько народных рецептов с этим продуктом, который подарит вам здоровье и молодость на долгие годы.
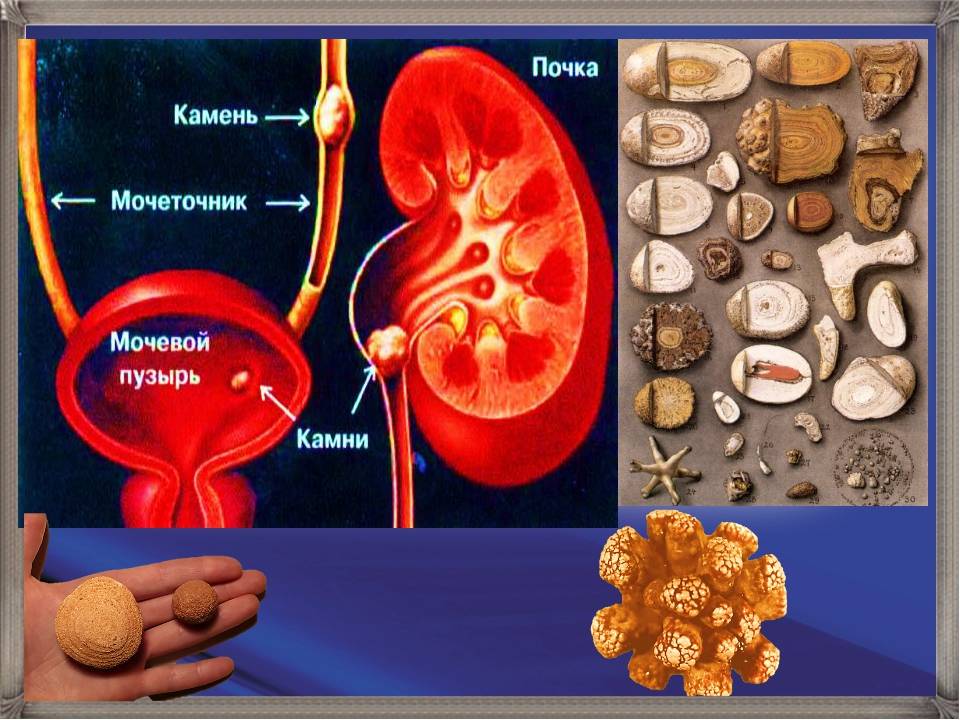
Что такое моча
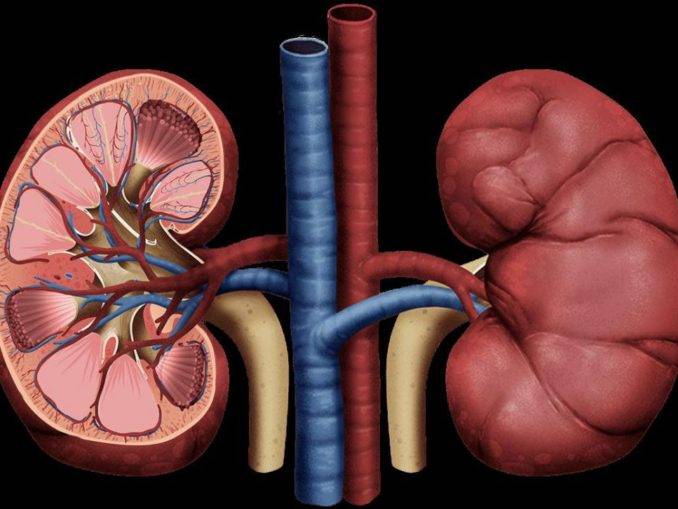
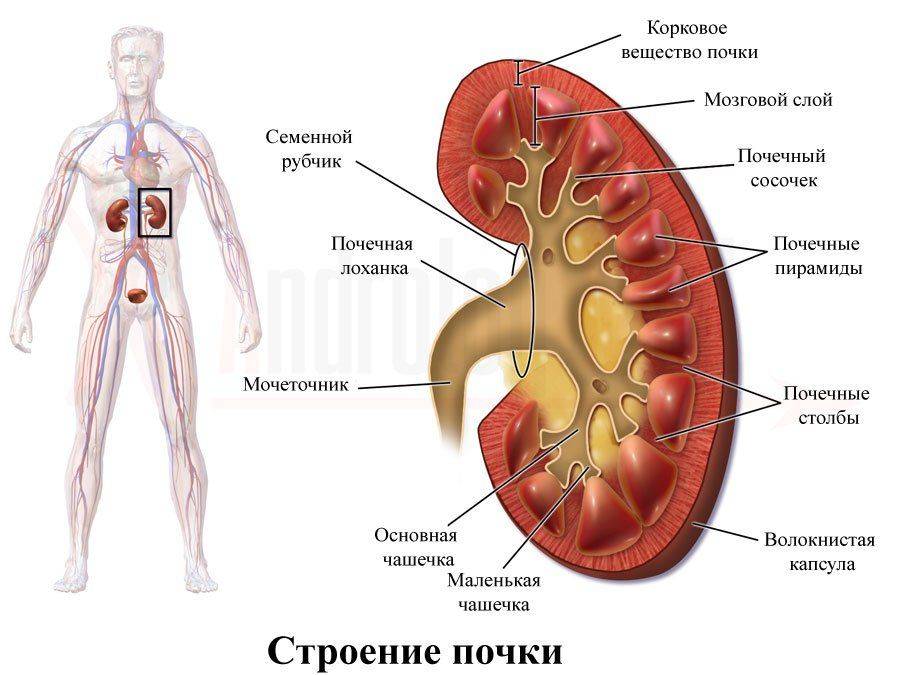
Моча – это жидкость, которую вырабатывают почки в результате удаления продуктов жизнедеятельности организма из крови. Образование мочи происходит в нефронах – специфических структурах, из которых состоит почка (в каждой почке около миллиона нефронов).
Моча это жидкость которую вырабатывают почки в результате удаления продуктов жизнедеятельности организма из крови
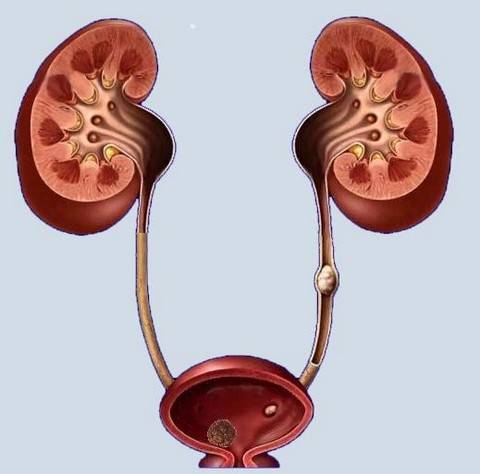
В капиллярах нефронов кровь фильтруется и в итоге продукты метаболизма, не нужные организму переходят в мочу, которая попадает в почечные лоханки, откуда по мочеточникам стекает в мочевой пузырь. В мочевом пузыре моча скапливается до его наполнения и удерживается мышцами сфинктера. Когда мочевой пузырь близок к наполнению, поступают позывы к мочеиспусканию, сфинктер расслабляется, а гладкая мускулатура мочевого пузыря сокращается, выталкивая мочу через уретру.
Нормальная человеческая моча обладает желтоватым цветом и может несколько отличаться по химическому составу у разных людей. Состав мочи – важный показатель состояния организма, он позволяет не только определить особенности обмена веществ, но и диагностировать различные заболевания.
Объем выделенной человеком мочи за сутки называется суточным диурезом. Он в норме у взрослого человека составляет 1,5-2,0 литра в течение суток. Состав мочи определяется в лаборатории с помощью различных клинических исследований: общий анализ мочи, биохимический состав мочи.
Зачем нужен анализ мочи
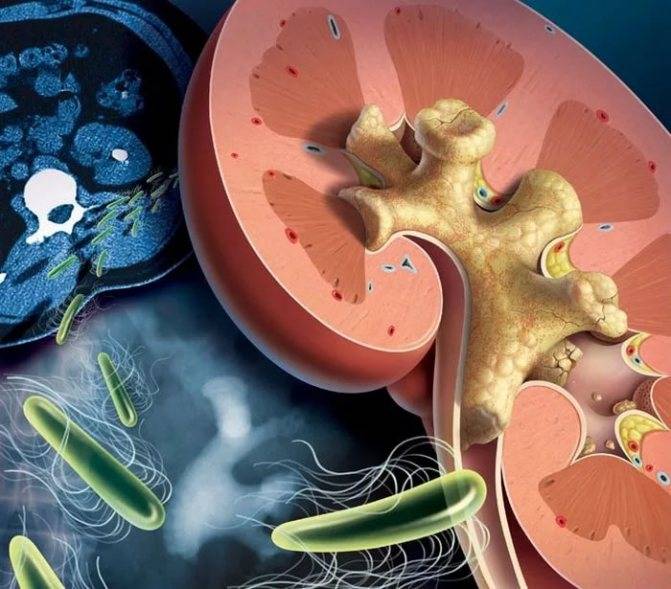
Процедура включает исследование физических (цвет, прозрачность, запах, pH, удельный вес), химических параметров (желчные пигменты, белок, глюкоза и др.), а также микроскопию осадка мочи (эритроциты, лейкоциты, гемоглобин, цилиндры и др.). Проба Ничипоренко назначается после общего анализа мочи при выявлении значительных отклонений в показателях. Такой анализ необходимо для точного диагностирования заболевания (например, при пиелонефрите, цистите, мочекаменной болезни и т.д.) и для назначения впоследствии правильного лечения.
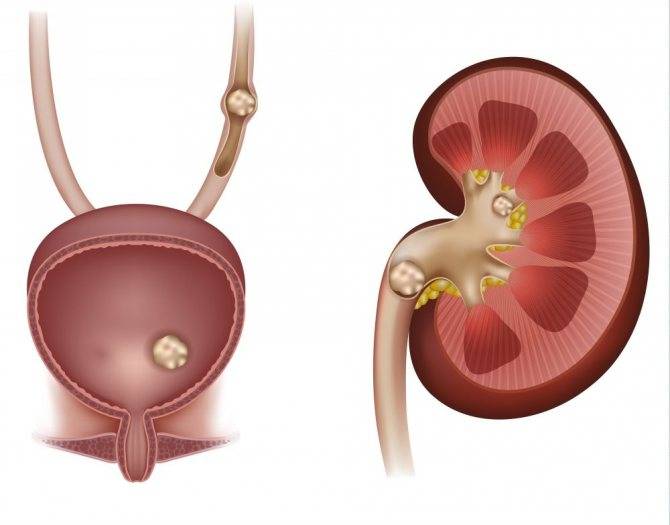
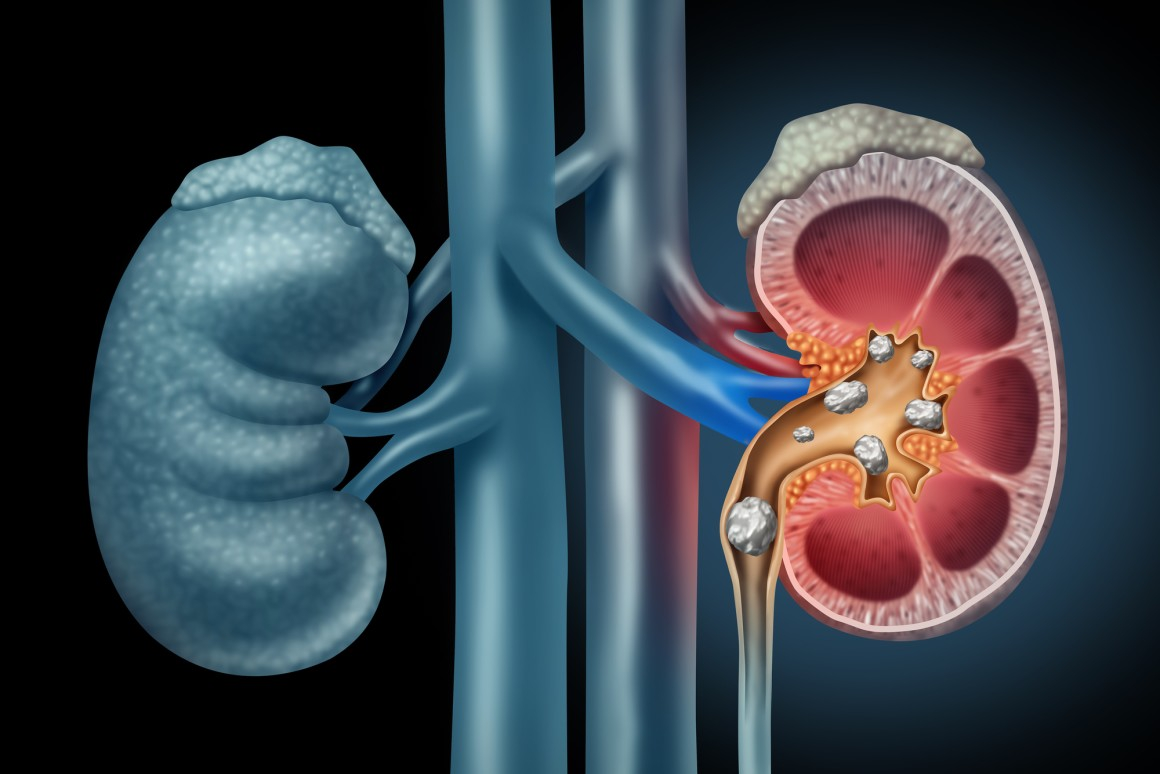
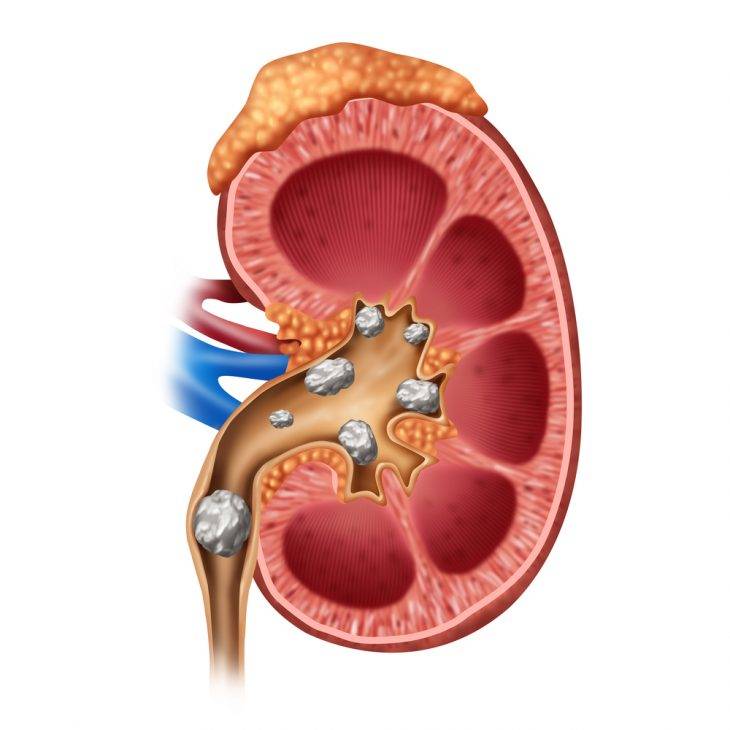
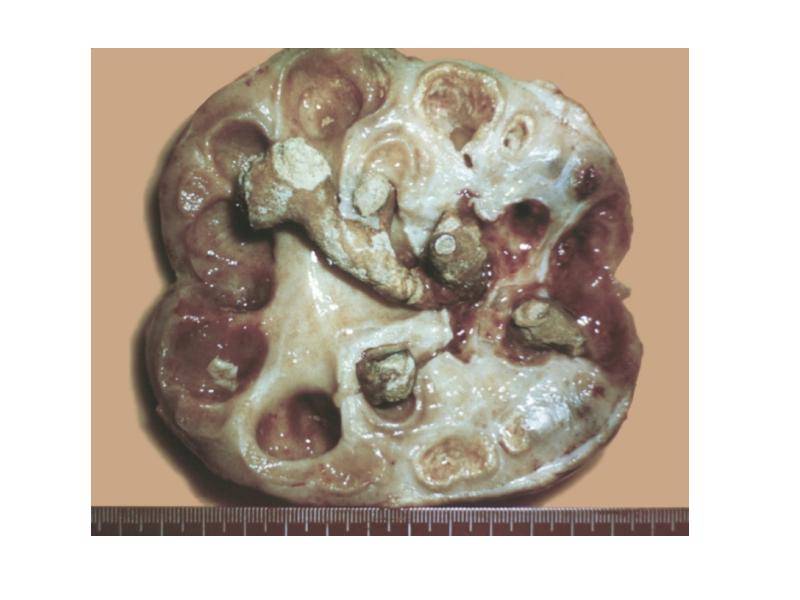
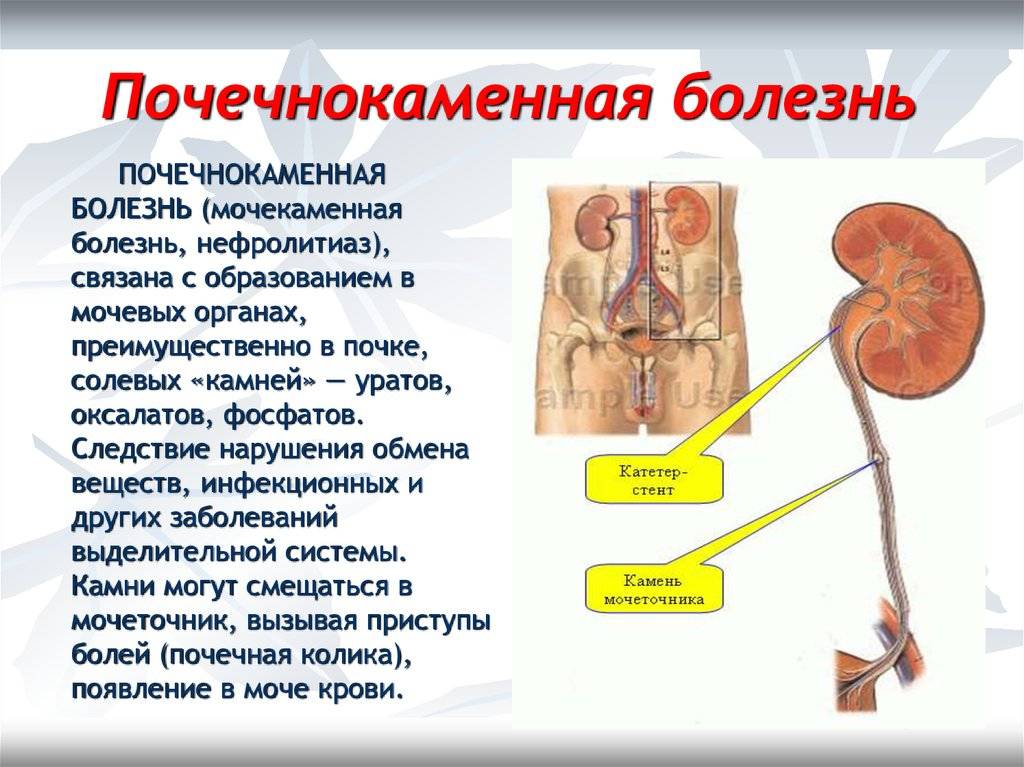
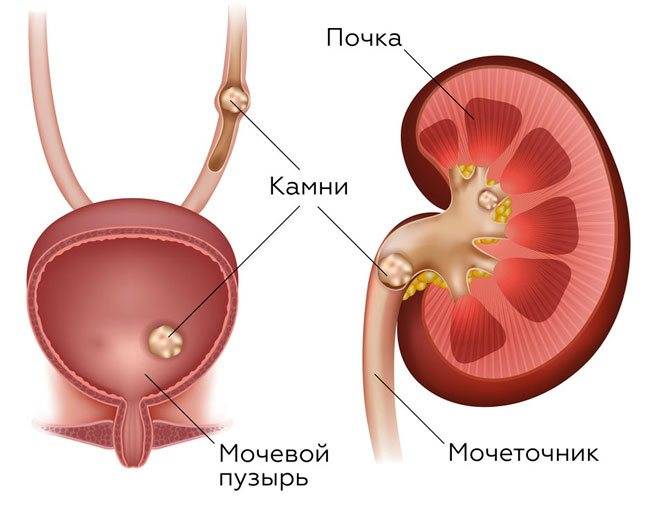
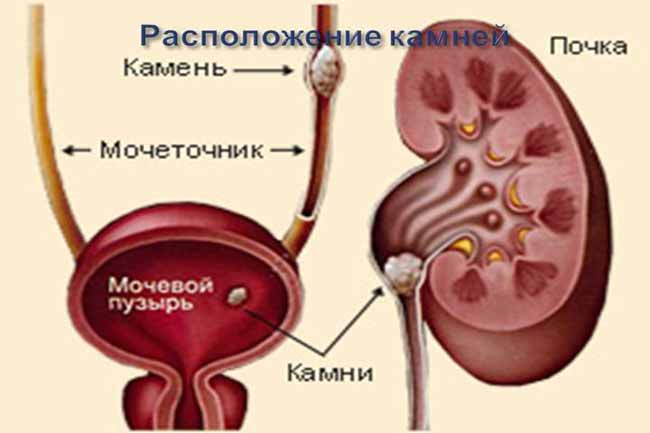
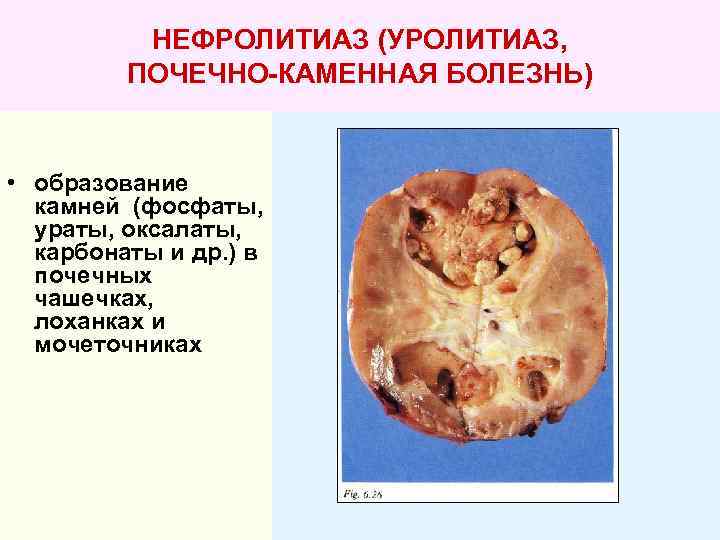
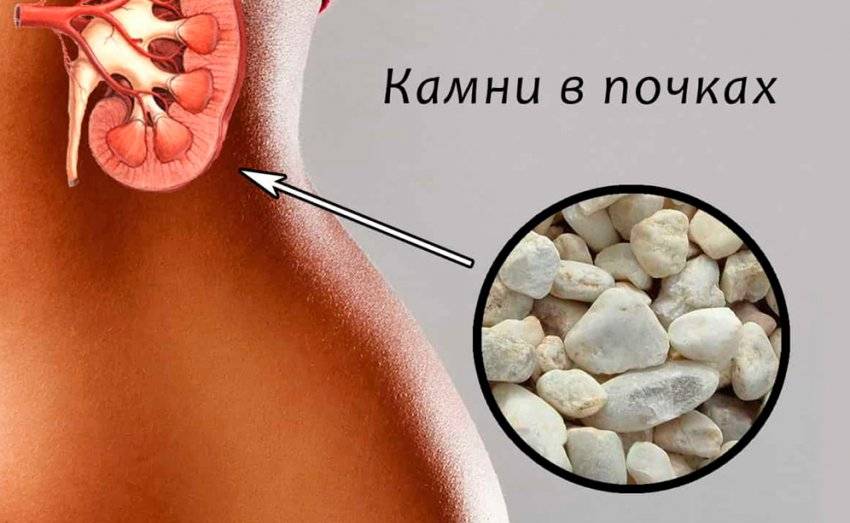
Конкременты в почках

Конкременты в почках – это медицинское название камней при мочекаменной болезни. Заболевание может достаточно долгое время не проявляться. Своевременно проведённое лечение позволяет предотвратить необратимые изменения в тканях.
Признаки наличия конкрементов
Конкременты в почках являются достаточно распространенным заболеванием мочевыделительной системы. Иногда болезнь протекает скрыто и обнаруживается случайно при рентгенологическом обследовании. Почечные камни могут не давать симптомов до тех пор, пока они не начнут продвигаться с почечной чашечки в мочеточник.
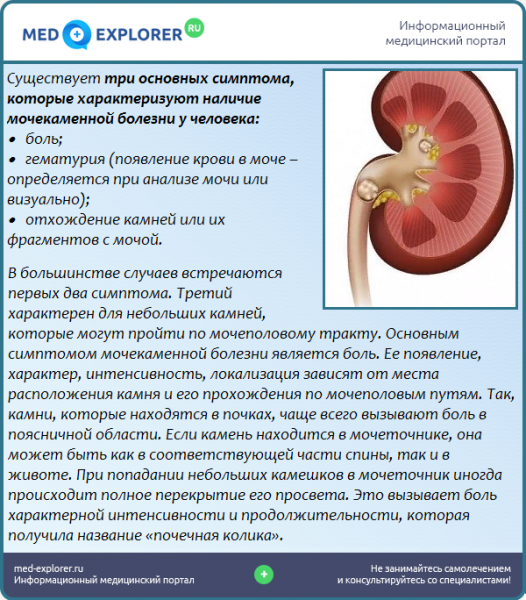
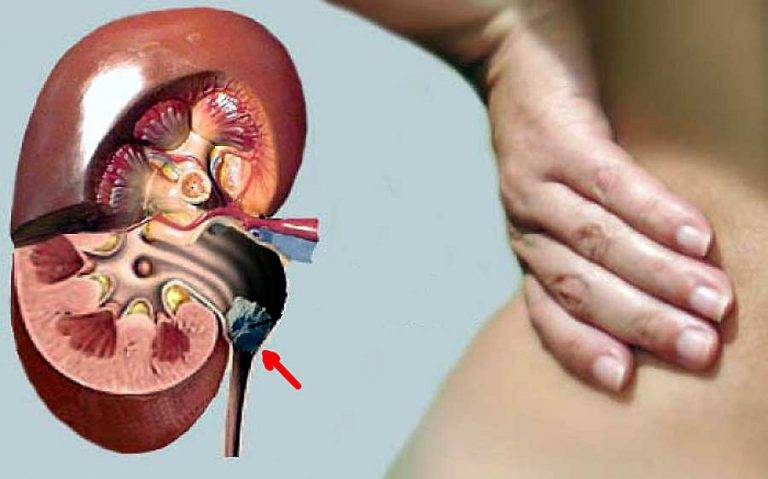
Первый симптом болезни — почечная колика. Она проявляется острым покалыванием в области поясницы. Боль усиливается при физических нагрузках. Быстрая ходьба также провоцирует симптомы боли.
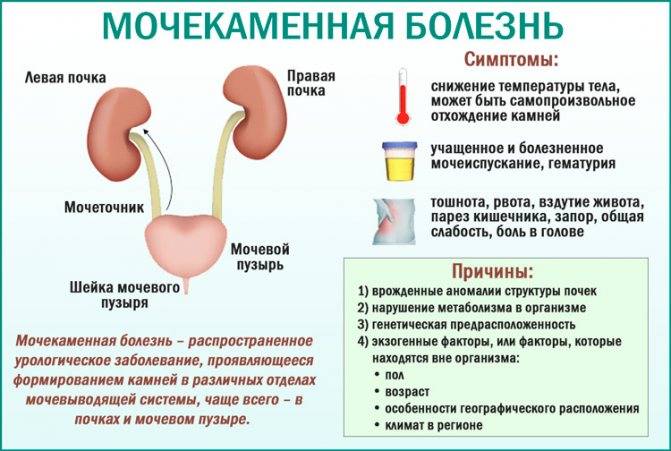
Также признаками мочекаменной болезни являются:
- Помутнение мочи,
- Наличие в моче примесей,
- Повышение температуры тела,
- Тошнота,
- Боли при мочеиспускании.
Симптомы камней в почках выявляются в настоящее время у больных всех возрастов, даже у детей.
Методы обнаружения конкрементов
Мелкие конкременты в почках обнаружить достаточно сложно. На основании результатов анализов мочи и крови можно сделать предположение о предрасположенности пациента к мочекаменной болезни.
Наличие конкрементов в почках помогают обнаружить следующие исследования:
- УЗИ;
- Обзорная урография;
- Пиелография;
- Радиоизотопная нефросцинтиграфия;
- Компьютерная томография;
- Магнитно-резонансная томография.
Также проводится исследование крови и мочи пациента. От результатов анализов зависит выбор лечения.
В чем заключается опасность
Насколько опасен конкремент почки и что это такое? Если мочекаменная болезнь прогрессирует, то размеры камней увеличиваются, и происходит нарушение оттока мочи. При этом быстром развитии процесса появляются сильные боли.
При длительном нахождении камня в мочевых путях, появляется большая вероятность присоединения инфекции. В некоторых случаях в почке могут появляться гнойные очаги. Такие осложнения нарушают функции почек, в результате чего может возникнуть хроническая почечная недостаточность. А в тяжелых случаях – опасные для жизни гнойно-септические осложнения, гибель почки и самого пациента.
Как вывести застрявшие конкременты
Если камень застревает в мочеточнике, то его можно вытащить с помощью уретроскопии.
Лечение мочекаменной болезни без операции не всегда даёт ожидаемые результаты. Терапия медикаментозными средствами в ряде случаев неэффективна для растворения солевых отложений. Фосфатные и оксалатные скопления из-за своего состава практически не поддаются изменению.
При не результативности консервативных методов пациенту предлагается операция. Серьёзные осложнения заболевания, угрожающие жизни больного, требуют срочного хирургического вмешательства.
Профилактика
Предупредить недуг возможно. Начинать нужно с контроля над состоянием мочи. Далее — соблюдение специальной диеты и здорового образа жизни.
Профилактические мероприятия направлены на укрепление иммунной системы и всего организма. Это позволит задержать процесс роста и образования конкрементов.
Если часто возникают боли, появляются даже незначительные симптомы болезни, консультация врача необходима.
Последствия
Последствия камней в почках довольно неприятны и опасны, они способствуют развитию осложнений:
- Калькулезного пиелонефрита;
- Гидронефроза;
- Уросепсиса;
- Острой и хронической почечной недостаточности.
Последствие возникает, когда при мочекаменной болезни не применяется должное лечение. Опасность заболевания состоит в том, что патология может стать причиной потери одной или обеих почек. Как осложнения болезней почек может быть появление болезней других органов и систем организма.
Почему формируются почечные колики
Почечные колики – симптом выраженной стадии мочекаменной болезни. Люди, у которых он когда-либо наблюдался, навсегда запоминают остроту его проявления. Резкие болевые ощущения не купируются обычными лекарственными препаратами (анальгетиками). Только после введения наркотических средств можно устранить на время боль. Правда, такой подход не избавляет от заболевания почек.
Почечные колики провоцируются закупоркой мочевыводящих путей крупным конкрементом, который затрудняет выход урины. В результате моча скапливается в почечной лоханке и мочевом пузыре, приводя к избыточному растяжению этих органов. Поскольку стенка мочевого пузыря «насыщена» болевыми рецепторами, можно рассчитывать на сильный болевой синдром до тех пор, пока не будет устранена причина патологии – камень мочевыводящих путей.
Чтобы почечная колика не возникала, необходимо проводить профилактическое лечение при обнаружении «песка» в моче.
Мелкий камень в большинстве случаев не выводится вместе с мочой. Если конкремент достигает 3 мм, он остается в мочевом пузыре и постепенно «обрастает» солями щавелевой, фосфорной или мочевой кислоты. Когда камень достигнет больших размеров, он закупорит лоханку. Колики возникают при размерах конкремента более 5 мм.
Лечение и диета при эрозивном гастрите в стадии обострения
При остром гастрите или обострении хронического заболевания нужно постараться максимально оградить желудочную слизистую от механической, термической, химической травматизации. Следует придерживаться следующих правил питания:
В первые два-три дня обострения принимать пищу в жидком и полужидком виде, постепенно, по мере улучшения общего состояния, пациент переводится на диету No1, которая включает в себя варёную пищу, но уже не в протёртом виде.
На сегодняшний день гастроэнтерологи придерживаются мнения, что длительное употребление лишь полужидких продуктов не ускоряет процессы заживления эрозий. В рацион постепенно необходимо включать клетчатку, черствый хлеб, отварные овощи.
Эти продукты стимулируют процессы репарации слизистой, препятствует развитию запоров, восстанавливает аппетит и оказывает положительное влияние на общее самочувствие пациента.
Принимать пищу необходимо часто (5-6 раз в день), но небольшими порциями Рацион должен быть полноценным и сбалансированным по основным нутриентам. Рекомендуется употребление белков -110-120 г, жиров – 110-120 г, углеводов 400-450 г Допускается кулинарная обработка – тушение, варение, запекание в духовом шкафу в собственном соку. Нельзя жарить еду, мариновать, готовить с добавлением свиного жира или сливочного масла. Пища должна быть тёплой, не допустимо употребление обжигающей или ледяной пищи
Термическая травматизация слизистой исключена Употреблять еду важно не спеша, сидя, тщательно её пережёвывая. Желательно исключить разговоры за едой, смех, поскольку избыточное заглатывание воздуха в ЖКТ может приводить к повышенному газообразованию, препятствует перевариванию и затрудняет усваивание нутриентов
В современной гастроэнтерологии наметился некий отход от обязательного соблюдения незыблемых диетических рекомендаций среди пациентов с эрозивными поражениями ЖКТ.
Полностью пренебрегать лечебным питанием нельзя, но вряд ли имеет смысл осложнять жизнь больного слишком строгими диетическими предписаниями, какие выдвигались ранее.
Например, доводить всю принимаемую пищу до слизеобразного, киселеобразного состояния. Такое питание рекомендовано лишь в первые дни обострения, или при осложнениях эрозий.
Не следует наедаться на ночь, перегружать желудок большими объёмами пищи, употреблять продукты, раздражающие желудочную слизистую и стимулирующие выработку соляной кислоты.
Нужно понимать, какой еде можно сказать «да», а какой – твёрдое «нет». Соблюдение этих нехитрых правил в совокупности с медикаментозным лечением позволит желудку скорее восстановиться, а пациенту почувствовать себя здоровым.
Твёрдое «да» следует сказать следующим продуктам питания:
- Слизистым или молочным (при хорошей переносимости молока) супам из гречки, манки , овсянки, отрубей
- Яйцам всмятку
- Мясному суфле
- Отварному мясу и рыбе
- Умеренному количеству молока
- Белому хлебу
- Сухому печенью
- Отварным овощам
- Макаронным изделиям
- Вареным или тушеным овощам
- Киселям
- Желе
- Некрепкому чаю
Такая пища обладает буферными свойствами, не вызывает избыточного образования НСl, не раздражает внутреннюю стенку ЖКТ, способствует ускорению заживления эрозий.
Пациент в 100% случаев, перейдя на более нежную как по составу, так и в плане кулинарной обработке еду, сам почувствует улучшение общего самочувствия и лёгкость в теле.
Твёрдое «нет», вне зависимости от того, обострение у пациента или ремиссия гастрита, следует сказать следующим продуктам:
- Мясным, рыбным грибным наварам
- Жареной пище
- Наперченным, солёным, острым продуктам
- Копченостям и консервам
- Приправам и специям (горчица, лук,чеснок, перец)
- Соленьям и маринадам
- Фаст-фуду
- Газировке
- Кислым сокам
- Крепкому кофе и чаю
- Алкоголю
Употребляя что либо из запрещённого списка при эрозивном гастрите, есть риск раздражения слизистой, увеличения дефектов внутренней желудочной оболочки, повышения кислотности и избыточной выработке НСl, что приводит к ухудшению самочувствия и способствует переходу эрозий в язвы.
Лечебные свойства
Эрва шерстистая – трава уникальная. Она помогает справиться с целым рядом недугов. Причем, ее используют не только в народной, но и в официальной медицине.
Пол-палу еще называют «хирург без скальпеля» или «природный хирург». Связано это с тем, что она помогает избавляться от многих серьезных заболеваний без хирургического вмешательства.
Систематический прием отвара из пол-палы способствует исцелению целого ряда заболеваний, но главным ее достоинством считается способность растворять и выводить камни из почек. Ни одно растение не обладает настолько обширным списком целебных свойств и мягкостью воздействия на организм.
Если вы посмотрите на аптечную упаковку, то увидите всего несколько основных рекомендаций к применению. На самом деле, пол-пала обладает очень широким разнообразием воздействия на организм.
Мочегонное средство
Мягко воздействует на почки и мочевыделительную систему
И, что очень важно, не приводит к дефициту калия или резкому обезвоживанию организма. При мочекаменной болезни и пиелонефрите помогает выводить мочевину, мочевую кислоту и хлориды
Значительно облегчает симптомы при цистите и уретрите.
Восстановление солевого баланса
При подагре (и ряде других заболеваний) в организме происходит значительное нарушение водно-солевого обмена. Употребление пол-палы помогает привести его в норму. Также часто помогает при атеросклерозе и полиартрите.
Противовоспалительное и антисептическое средство
За счет мочегонного действия трава способствует значительному уменьшению воспалительных процессов. Применяется при гриппе, простуде и бронхитах.
Борется с камнями в почках
Лекари Цейлона издревле использовали пол-палу для борьбы с нефритом. Ее всегда назначают при желчнокаменной болезни. При регулярном употреблении воспалительные процессы снимаются, кроме того, растворяются камни в почках и выводится песок из мочеполовой системы. После курса почки начинают работать значительно быстрее и эффективнее.
Лечит болезни ЖКТ
Улучшает работу желудка, ускоряет обмен веществ. Благодаря легкому слабительному эффекту помогает при запоре. Траву рекомендуют употреблять при гастритах и язвах. Многие пациенты отметили сокращение количества полипов в кишечнике после регулярного употребления эрвы шестистой в комплексе с другими лекарствами.
Положительно влияет на кровь
Разжижает кровь, уменьшает ее свертываемость. Благодаря восстановлению баланса ионов калия значительно сокращает риск возникновения тромбов. Положительно влияет на работу сердечной мышцы.
Стабилизация нервной системы
Успокаивает нервную систему, улучшает память. Пол-пала помогает избавиться от мигреней.
Лечение «женских» болезней
На родине эрвы шерстистой ее активно применяют для стабилизации и выравнивания менструального цикла. Настой из травы пьют при воспалениях придатков или опухолях матки и яичников.
Глистогонное средство
Уже много лет пол-палу используют как противопаразитарное средство. Эффективность у этой травы выше, чем у многих современных лекарств, продающихся в аптеках.
Борется с бактериями и грибками
Растение активно применяют в борьбе со стафилококком, кишечной или дизентерийной палочкой. Благодаря ему лечился тиф, воспаление легких и различные лихорадочные состояния.
Ускорение обмена веществ
При регулярном применении снижается вес, а также улучшается состояние кожи (повышение упругости, избавление от угрей и акне).
Помогает при сахарном диабете
При комплексном лечении с употреблением настоя из пол-палы отмечается снижение сахара в крови и общее улучшение состояния больного диабетом.
Выводит шлаки и радионуклиды
Поэтому жителям больших городов, а также тем, кто живет в загрязненной местности недалеко от заводов, фабрик или мусорных полигонов рекомендуется регулярно пить отвар из пол-палы.
Укрепляет иммунитет
Профилактика онкологии
Народные лекари Цейлона рекомендуют пить настой пол-палы для профилактики раковых заболеваний.
Снимает отеки
Очищает дыхательные пути
Как избавиться от камней в почках?
Существует несколько видов операций для удаления камней из почек. Например, литотрипсия или литолиз. При сильных болях применяются обезболивающие препараты, а также больному назначается диета.
Литолиз – растворение камней
Растворение камней в почках – это прорыв в современной медицине. Осуществляется оно за счет использования смеси цитрата натрия, лимонной кислоты и калия. Эти препараты принимаются внутрь. Чтобы определить дозу препарата и срок его применения, врач может назначить недельное измерение PH мочи, которое поможет составить график.
Литотрипсия – дробление камней
Литотрипсия — эта процедура проводится в воде в полусидящем положении. Специальный аппарат направляется на заданную врачом область. Процедура очень неприятная, но терпимая. К дроблению камней прибегают при частых приступах почечной колики и наличию больших камней.
Более мелкие камни могут выходить самостоятельно, после лекарственной терапии или большого количества выпитой воды.