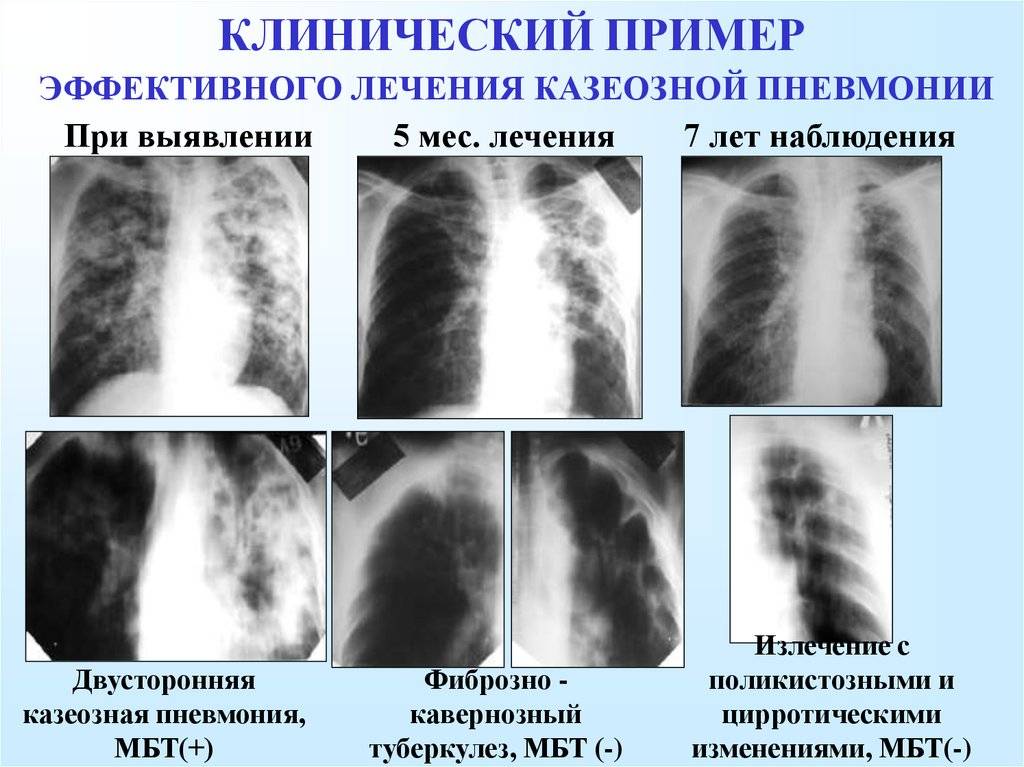
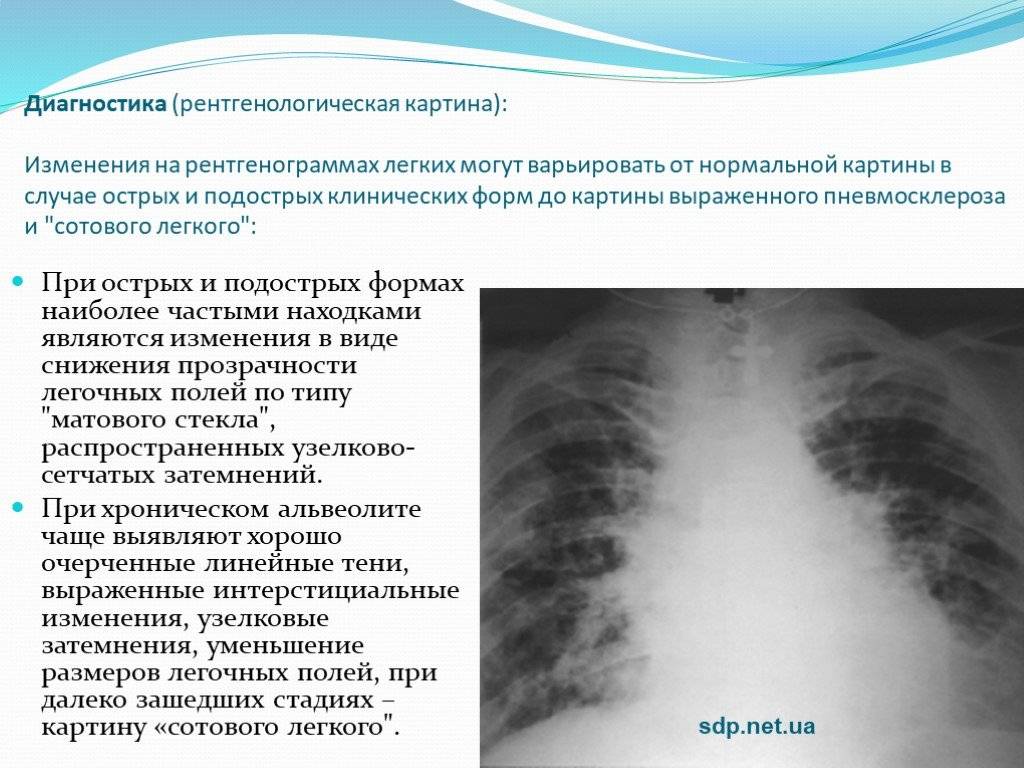
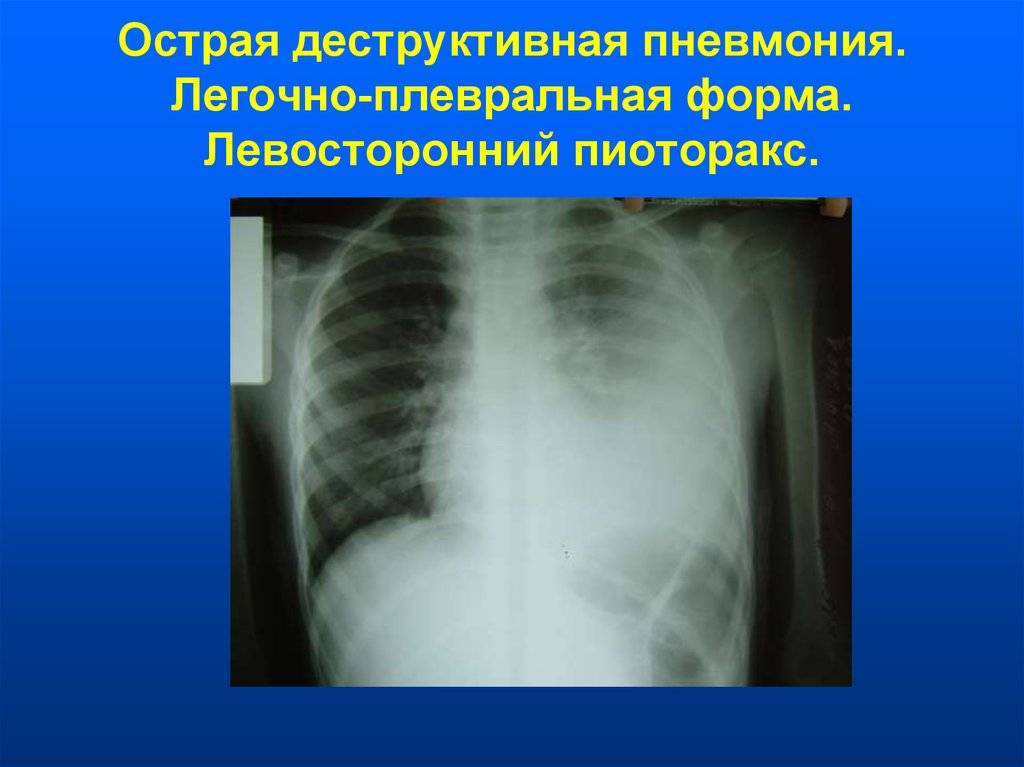
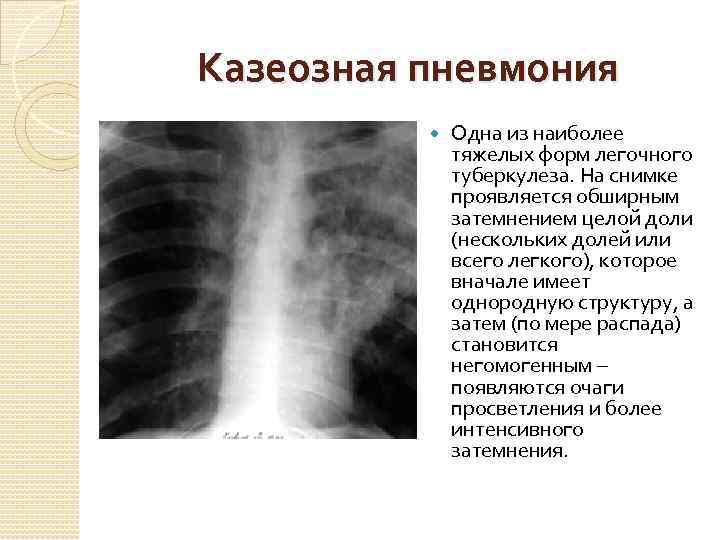
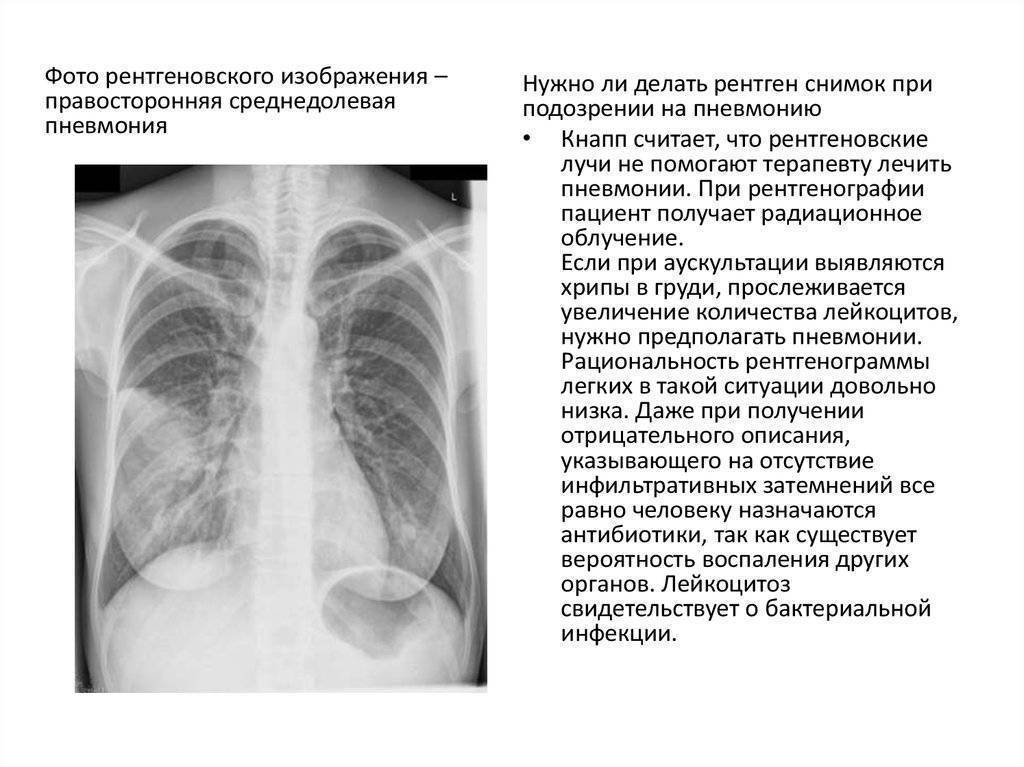
Показания для исследования
Обследование с помощью рентгена назначается пациенту, когда появляются подозрения на воспаление легких. Причиной для направления на рентген могут выступать следующие симптомы:
- кашель («мокрый», с обильной влажностью и мокротой);
- хрипы при прослушивании легких;
- повышенный уровень лейкоцитов и лимфоцитов в крови.
Одновременно с рентгеном или перед этой процедурой проводят внешний осмотр больного и берут лабораторные анализы. С помощью рентген-снимков определяют воспалительные участки, локализацию очагов, изменения легочного рисунка и корней, а также патологию расположения диафрагмы.
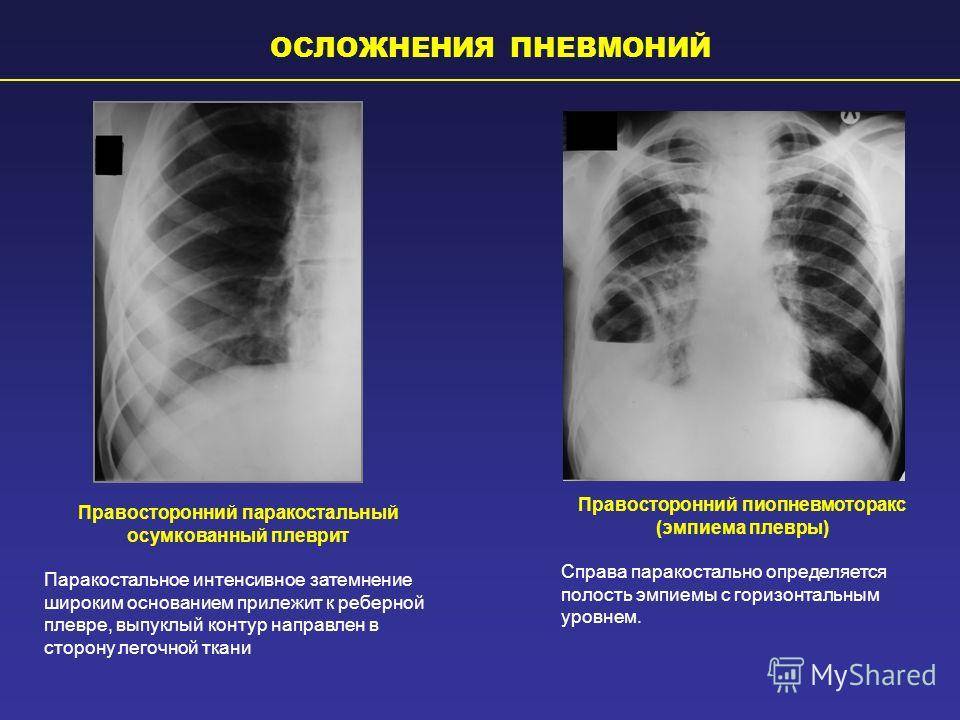
Осложнения
Очаговая пневмония не способна привести к развитию серьезных осложнений. На сегодняшний день она прекрасно лечится. Таким образом, удается устранить не только донимающую симптоматику, но и заболевание в целом. Современные антибактериальные препараты действительно творят чудеса.
Несмотря на столь оптимистичный прогноз, полностью исключать возможность последствий не стоит. Так, в первую очередь может пострадать сердечнососудистая система. Возможно развитие тахикардии. Пострадать может и кровеносная система. Что самое интересное, количество лейкоцитов остается в пределах нормы, но при этом все равно обнаруживается лейкоцитоз или лейкопения. Показатель СОЭ при этом повышен.
Если начать своевременное лечение, избавиться от симптоматики и снизить риск дальнейших последствий будет просто. Очаговая пневмония не так часто вызывает летальный исход. Переживать по этому поводу нет необходимости.
Результаты рентгенограммы
К расшифровке снимка приступает врач-рентгенолог. (Воспользуйтесь бесплатной расшифровкой от наших врачей). Специалист совершает ряд последовательных действий:
- Оценивает очертания корней лёгких, сердца.
- Анализирует тень средостения и костей.
- Производит осмотр лёгочной ткани и синусов.
Рентгенограмма лёгких описывается с применением пары понятий:
- тень (отображает уплотнённые области);
- просветление (указывает на места повышенной воздушности).
Что означают затемнения на снимке
Визуализируемое просветление (затемнение в органах на рентгене, поскольку снимок — это негатив), его форма, интенсивность окраски, контуры помогают специалисту произвести оценку состояния лёгких и сделать заключение.
При расшифровке снимка в обязательном порядке указывается, в какой проекции выполнялось обследование (обзорная рентгенография в прямой проекции, в двух плоскостях или отображение в трёх проекциях).
В таблице ниже представлен перечень диагнозов с соответствующим каждому из них рентгеновским рисунком:
| Заболевание | Характеристика рентгеновского рисунка |
|---|---|
| Туберкулёз | Большое количество небольших затемнений, , чёткая контурная линия лёгких |
| Экссудативный плеврит | Тоненькая затемнённая линия на нижней краевой стороне рёберной дуги. Трахея перемещена или вытянута вперёд |
| Отёк парных органов | Неравномерно распределённые тени, похожие на хлопья |
| Венозный застой лёгочного круга | Расширение краевой части органов, которые становятся похожи на крылья мотылька |
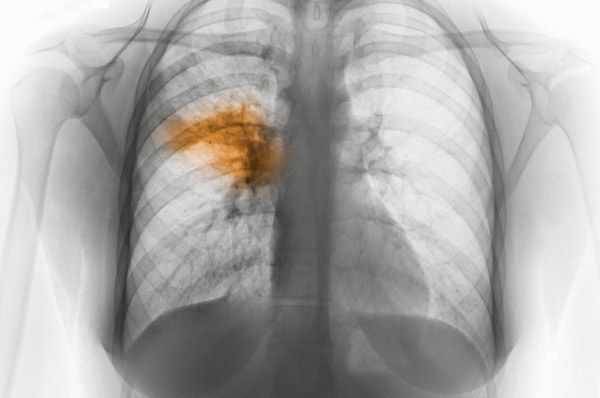
| Онкология | Затемнения круглой формы, имеющие строго очерченную контурную линию |
| Эмфизема лёгких | Уплотнение диафрагмы, высокая воздушность полей лёгкого |
| Перитонит | Концентрация газов в области брюшины, под куполом диафрагмы отсутствует просветление |
| Ателектаз | Затемнение заднего средостения (на снимке боковой проекции) |
| Сердечные недуги (увеличение размеров желудочков и предсердий) | Тень сердца имеет округлую границу справа или слева. При увеличенном правом желудочке визуализируется наращивание затемнения слева |
Отдельно стоит коснуться темы рентгенодиагностики пневмонии и дать оценку целесообразности проведения рентгенографии при подозрении на воспаление лёгких.
Демонстрирует ли рентген воспаление лёгких
В процессе рентгеновского обследования можно выявить явную симптоматику, которая укажет на развитие пневмонии. В частности:
- затемнения с нечёткими контурами;
- разрастание лёгкого на стороне развития патологии;
- деформированный, усиленный сосудистый рисунок в зоне поражения.
В качестве альтернативного метода диагностики воспаления лёгких может быть проведена и флюорография. Однако чаще подобная методика применима лишь в профилактических целях. При сравнении двух снимков разница очевидна: на рентгене визуализируются хорошо различимые затемнения при воспалении, во втором случае чётких признаков наблюдать не придётся.
Показания для исследования
Обследование с помощью рентгена назначается пациенту, когда появляются подозрения на воспаление легких. Причиной для направления на рентген могут выступать следующие симптомы:
- кашель («мокрый», с обильной влажностью и мокротой);
- хрипы при прослушивании легких;
- повышенный уровень лейкоцитов и лимфоцитов в крови.
Одновременно с рентгеном или перед этой процедурой проводят внешний осмотр больного и берут лабораторные анализы. С помощью рентген-снимков определяют воспалительные участки, локализацию очагов, изменения легочного рисунка и корней, а также патологию расположения диафрагмы.
Профилактика
Чтобы предотвратить развитие внебольничной пневмонии, соблюдайте такие рекомендации:
- Закаляйте организм: делайте контрастный душ, обливайтесь холодной водой.
- Принимайте курсами препараты, которые укрепляют иммунитет: Иммунал, Гриппферон.
- Гуляйте на свежем воздухе и занимайтесь спортом.
- Введите в рацион овощи и фрукты.
- Не переохлаждайтесь.
- Вовремя лечите болезни зубов, уха, горла и носа.
- Откажитесь от сигарет и алкоголя.
- Не ходите в людные места во время эпидемий ОРВИ.
Хорошей мерой профилактики внебольничной пневмонии являются вакцины от пневмококка и гриппа. Их лучше сделать до наступления холодов. Процедура нужна таким группам людей:
- Пожилые, беременные, дети до 10 лет.
- Лица, у которых есть хронические болезни сердца и легких.
- Сиделки в домах престарелых и сотрудники больниц.
- Члены семей групп риска.

Как определить пневмонию у ребёнка с учётом формы заболевания
Клиническая картина воспаления лёгких зависит от возраста. Особенно тяжело протекает заболевание у пациентов первого года жизни, причём симптомы часто скрыты, к тому же младенец не может сказать о своих жалобах. Поэтому на своевременность диагностики в раннем возрасте влияет наблюдательность родителей, которые должны тщательно следить за состоянием малыша.
Признаки у ребёнка первого года жизни
У грудничков иммунная система недостаточно сформирована, поэтому симптомы заболевания слабо выражены. Понять, что у ребёнка воспаление лёгких, можно по следующим признакам:
- нарушен сон;
- грудничок капризный;
- тяжёлое, учащённое дыхание (нормальная частота дыхания у ребёнка до двух месяцев – 50 вдохов в минуту, до одного года – 25-39 вдохов в минуту);
- дыхание по типу качелей, когда у новорожденного грудная клетка втягивается, а живот расширяется;
- приступы кашля, которые заканчиваются рвотой;
- повышение температуры до 37-38 °С;
- цианоз носогубного треугольника, особенно во время кормления грудью или смесью.

Обнаруженные симптомы требуют немедленной консультации с врачом-педиатром, поскольку лечение пневмонии у малышей до года должно быть начато как можно раньше.
Симптомы у детей дошкольного возраста
У детей дошкольного возраста иммунная система уже достаточно сформирована, поэтому клиника пневмонии будет ярче, чем у грудников, диагностировать заболевание легче. Ребёнок уже может выражать свои жалобы.
Распознать пневмонию в дошкольном возрасте можно по таким симптомам:
- общая слабость,
- потеря аппетита,
- тяжёлое, учащённое дыхание,
- сонливость,
- вялость,
- гипертермия (37-38 °С),
- головная боль,
- бледность кожи, слизистых,
- сухой кашель,
- тахипноэ,
- боли в животе,
- нарушение стула.
Проявления у школьников и подростков
Клиническая картина у детей школьного возраста и подростков характеризуется рядом симптомов, а именно:
- сухой кашель, который через несколько дней становится влажным с выделением белой или жёлтой мокроты, иногда с прожилками крови;
- боли внутри грудной клетки, которые усиливаются при кашле;
- общая слабость;
- повышение температуры до высоких цифр;
- одышка при нагрузке и в покое;
- участие мышц грудной клетки в дыхании;
- учащённое дыхание.
Проявления пневмонии у детей разного возраста различаются, но общими остаются признаки интоксикации и дыхательной недостаточности. Поэтому если ребёнок начал кашлять, у него повысилась температура тела, присутствуют признаки дыхательной недостаточности, необходимо срочно обратиться к врачу-педиатру, а при тяжёлом состоянии больного – вызвать скорую помощь.
Разные виды патологий на фото
При рентгенографическом исследовании каждый вид пневмонии выглядит по разному и таким образом заболевание можно диагностировать. Рассмотрим различные виды пневмоний, их изображения на снимках и пояснения.
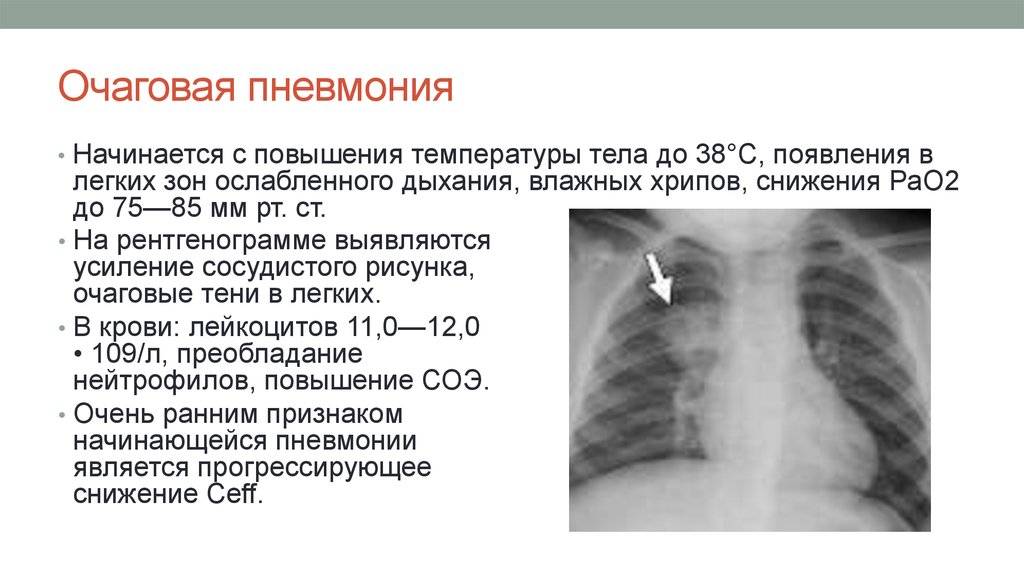
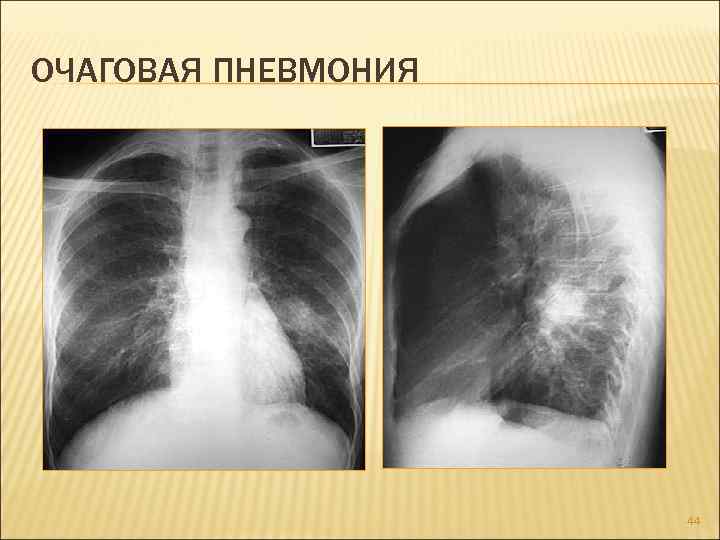
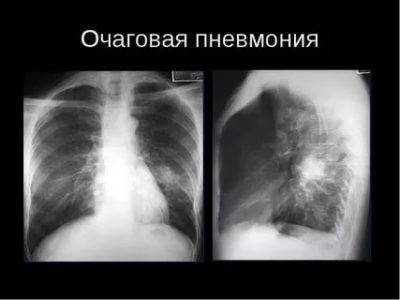
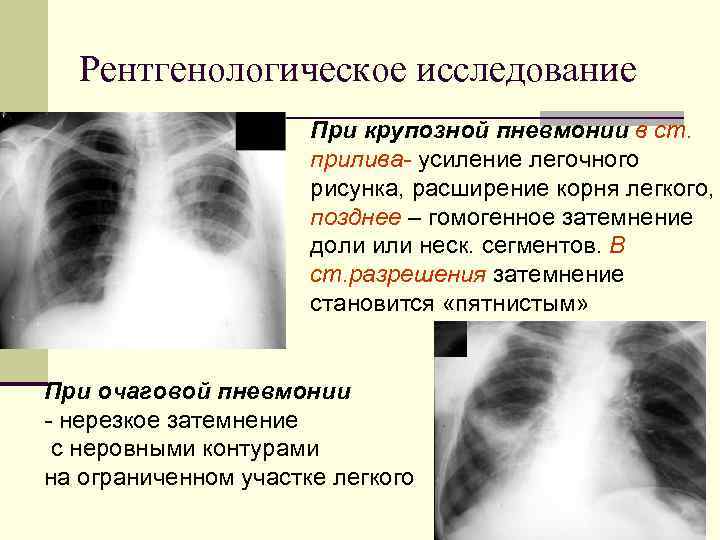
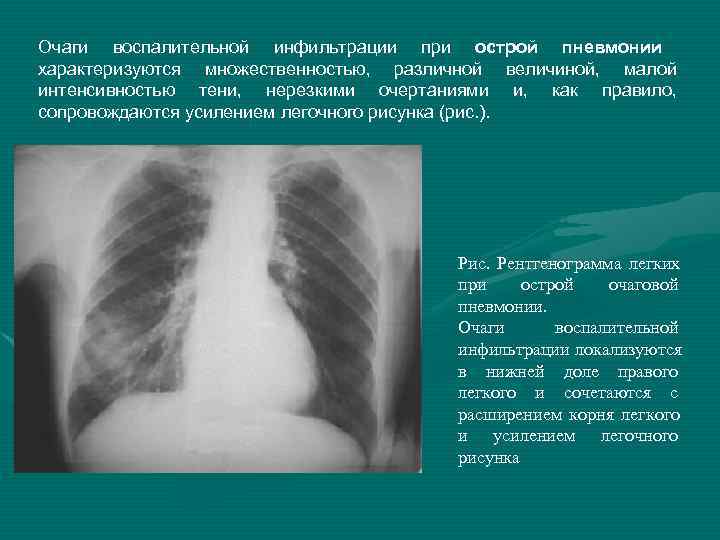
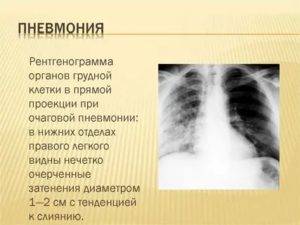
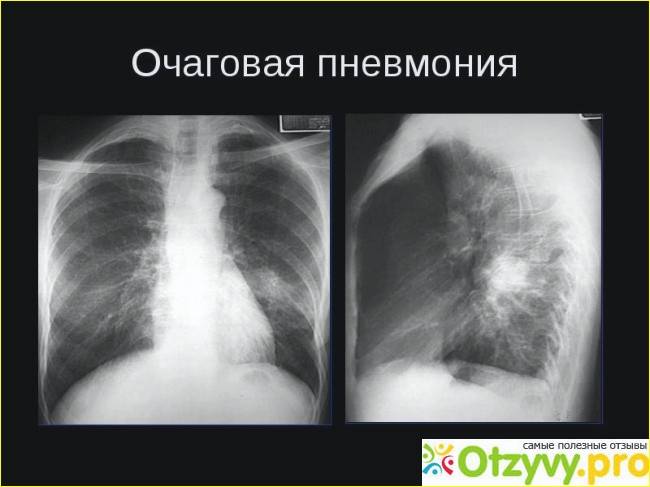
Очаговая
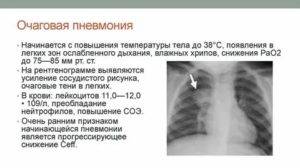
Очаговая (или очагово-сливная) форма пневмонии – очаги инфильтрации имеют диаметр 0,5-1 см и локализуются в одном или нескольких сегментах легкого. Иногда поражения могут располагаться билатерально. Легочная ткань воспаляется катарально, при этом в просвете образуются альвеолы серозного экссудата. Если очаговая форма переходит в очагово-сливную, отдельные участки инфильтрации объединяются в один большой очаг, который нередко может занимать целую долю.
На снимке видны отдельные небольшие очаги поражения (1-1,5 см), расположенные в одном из легких (при билатеральной форме – в обоих). Заметным в данном случае будет расширение корней легких из-за наполнения жидким экссудатом.
Снимок при очаговой пневмонии
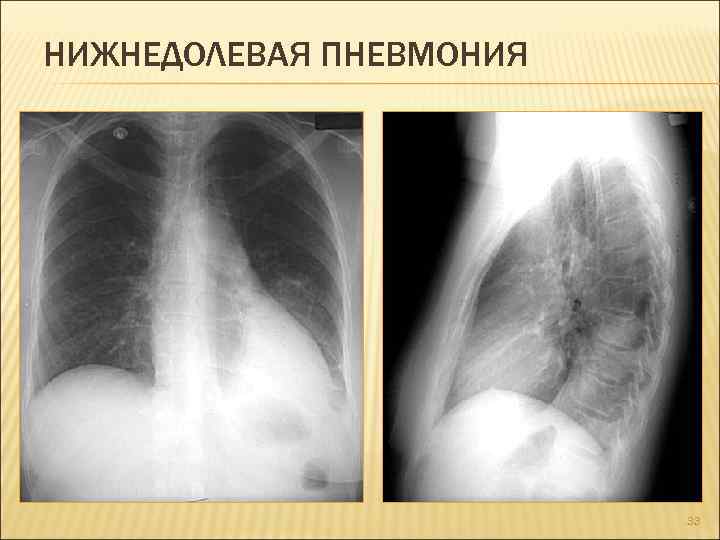
Сегментарная
Сегментарная пневмония – воспаляется целый сегмент легкого. Данная форма пневмонии может осложниться ателектазом (спадением части легкого с полной потерей его воздушности. Сегментарная форма воспаления может быть проявлением длительной затяжной пневмонии, переходящей в легочный фиброз или осложненной локальным хроническим бронхитом. На рентген-снимках виден целый сегмент, пораженный воспалением.
Снимок при сегментарной пневмонии
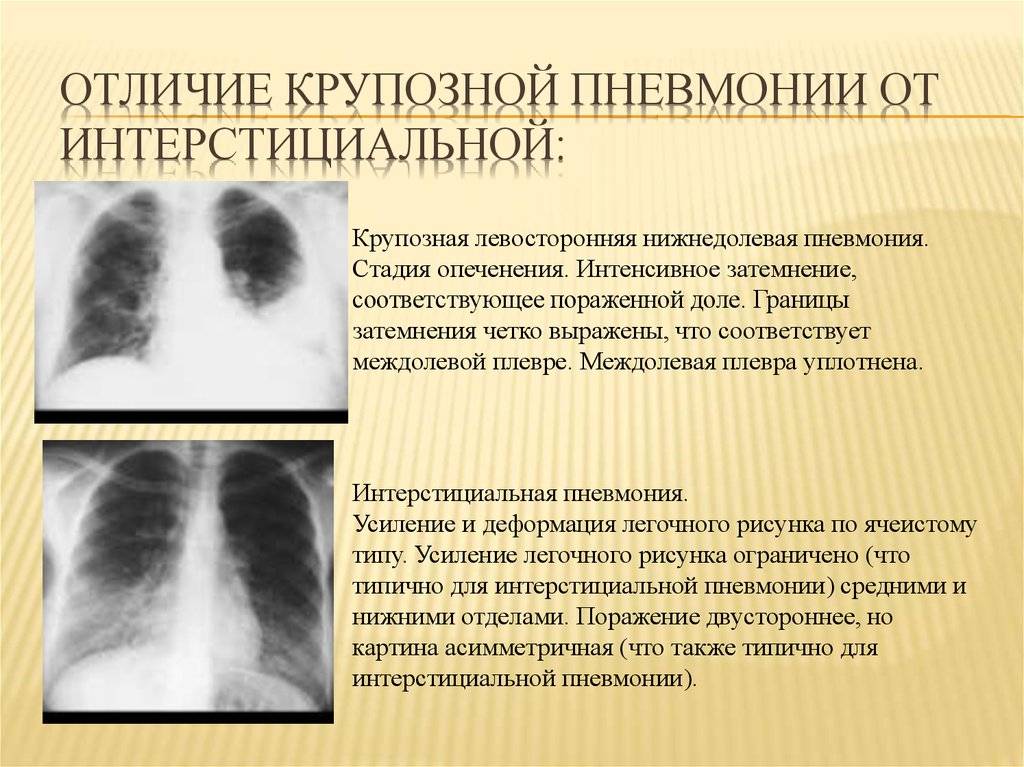
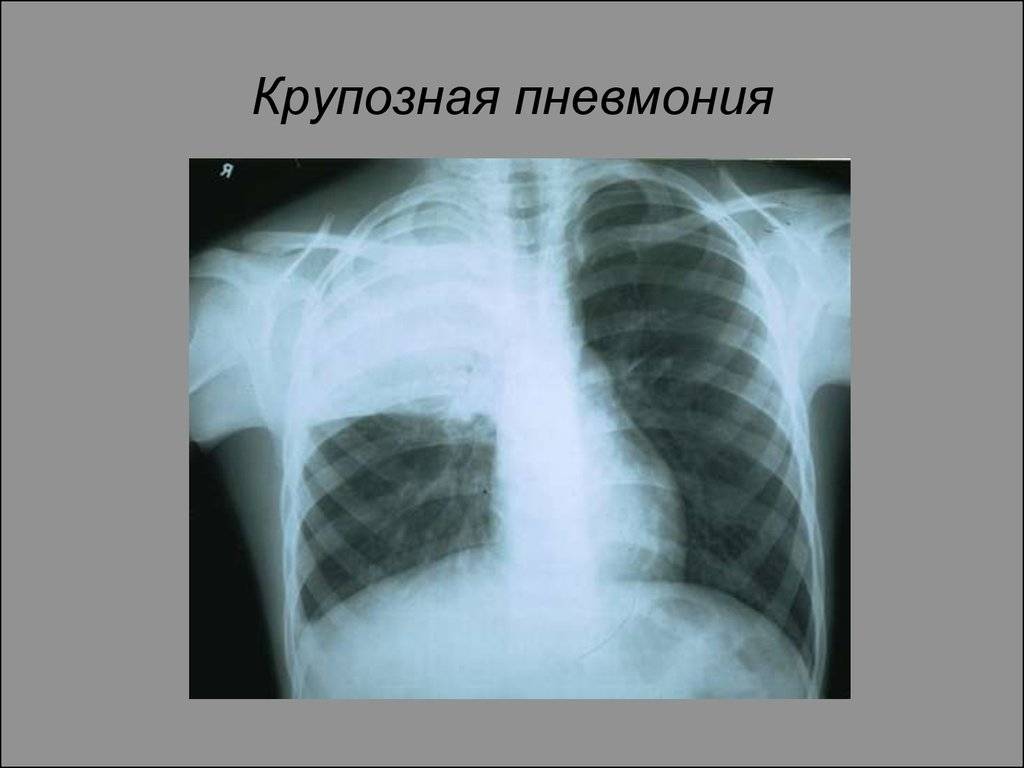
Крупозная
Крупозная пневмония – гиперергическое воспаление, которое проходит следующие стадии: прилив, красное и серое опеченение и период разрешения.
На снимках видно, что воспалительный процесс локализуется лобарно или сублобарно (то есть поражается доля легкого) с вовлечением плевры. Легочный рисунок при этом изменяется, а легочные корни расширяются. Видны застои жидкости в плевральной полости. С течением болезни тени на снимках становятся темнее.
Крупозная пневмония
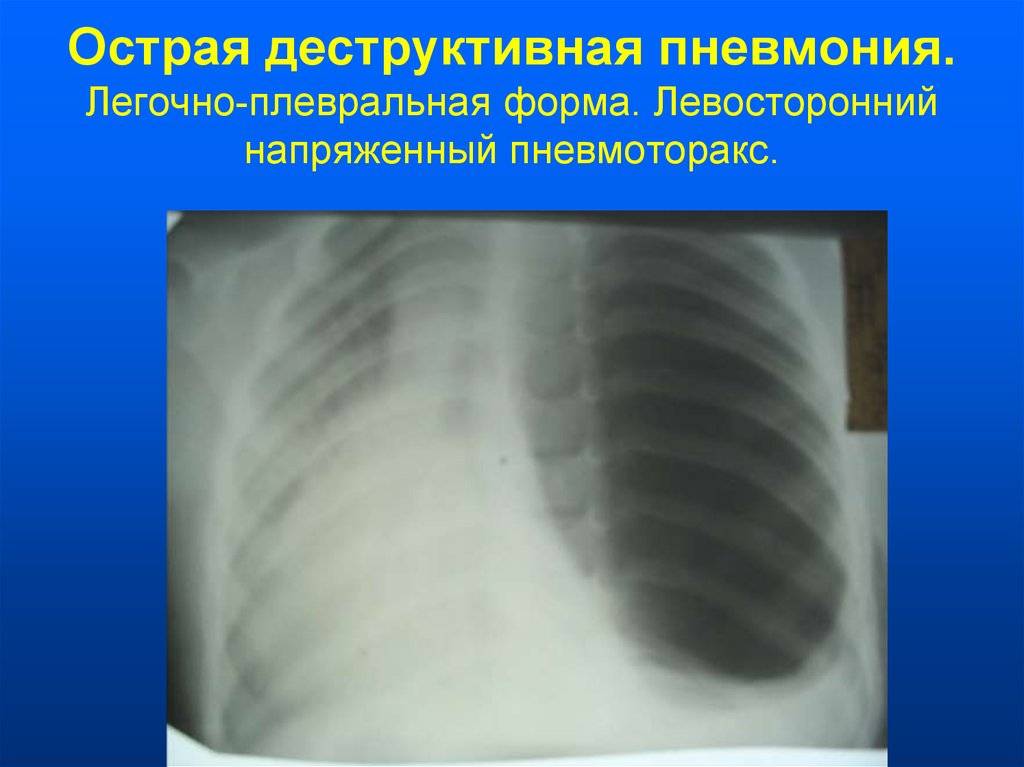
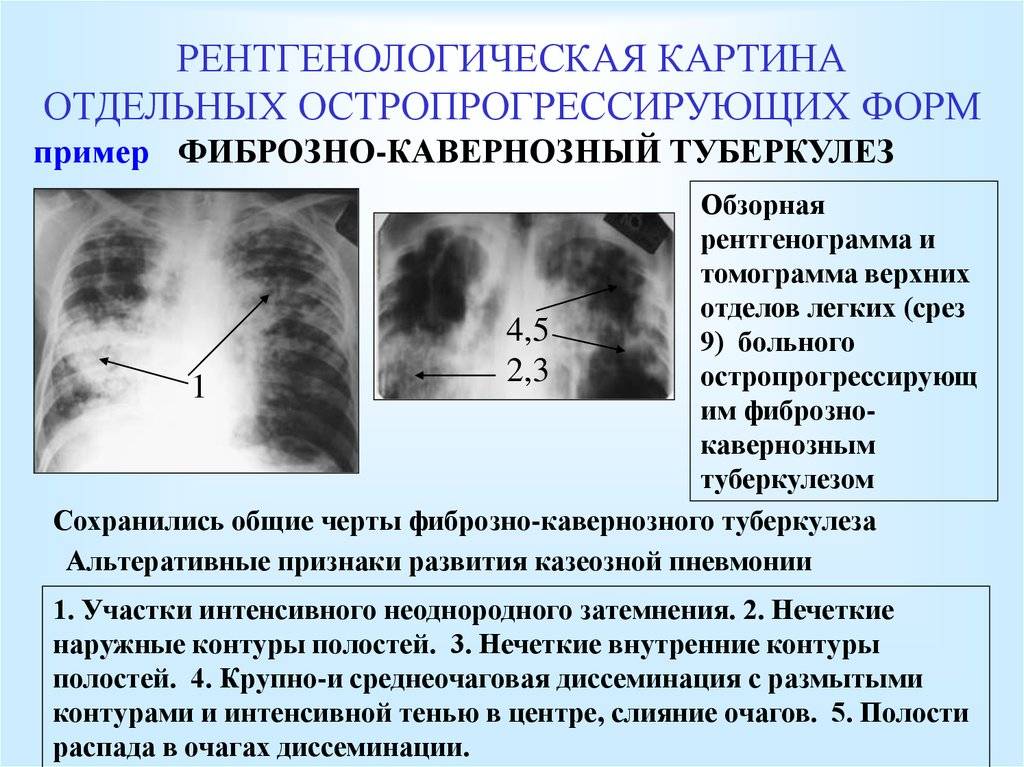
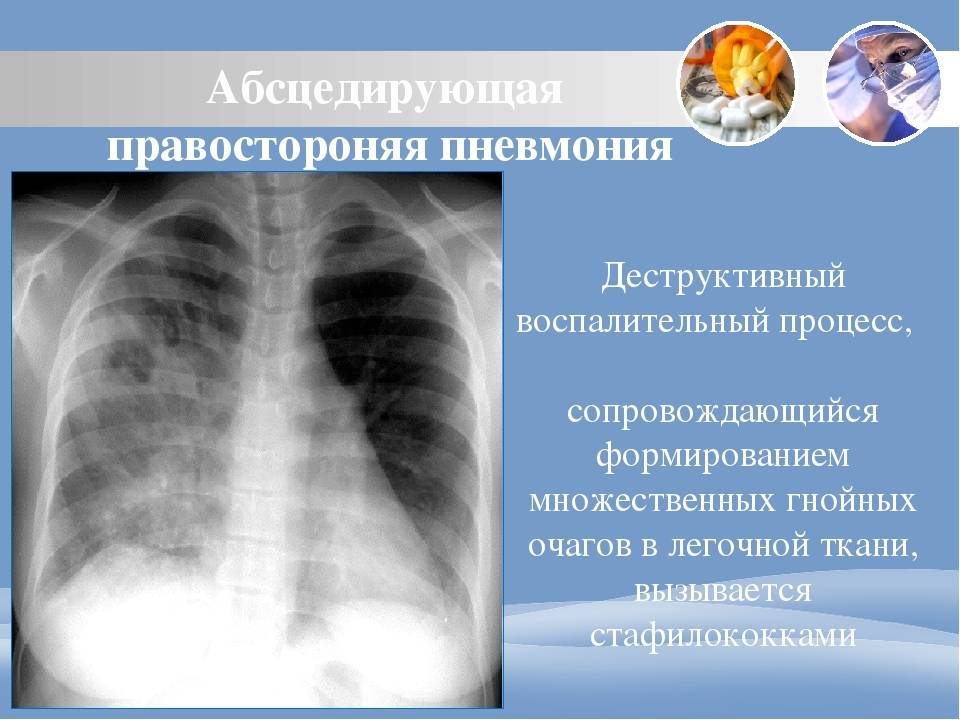
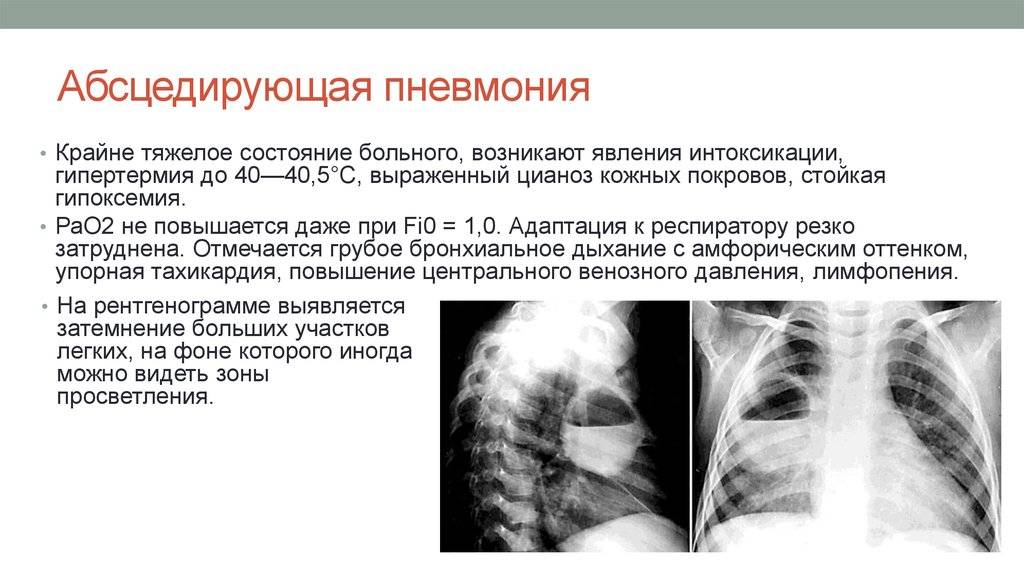
Абсцедирующая
При абсцедирующей пневмонии на снимке отчетливо видно тотальное затемнение области инфильтрации и уплотнение плевры; наблюдаются полости до 2 см, в которых скапливается гнойная жидкость.
Фотоснимок при абсцедирующей пневмонии
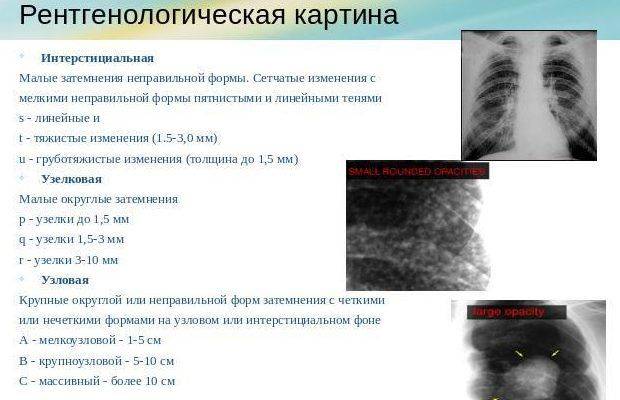
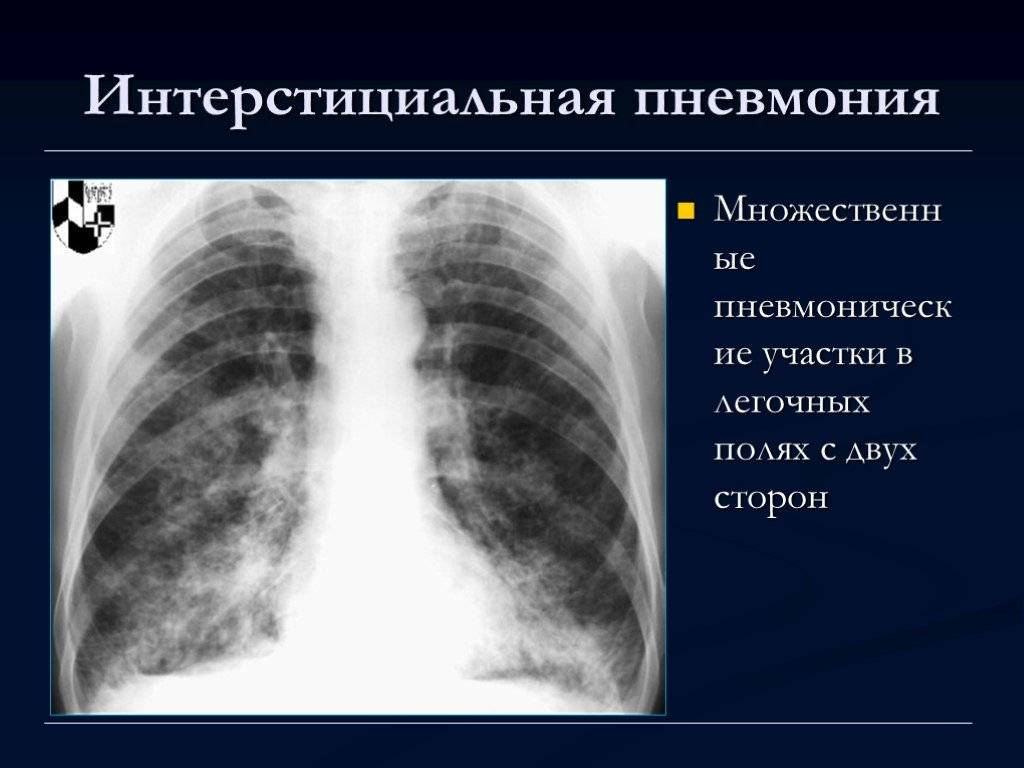
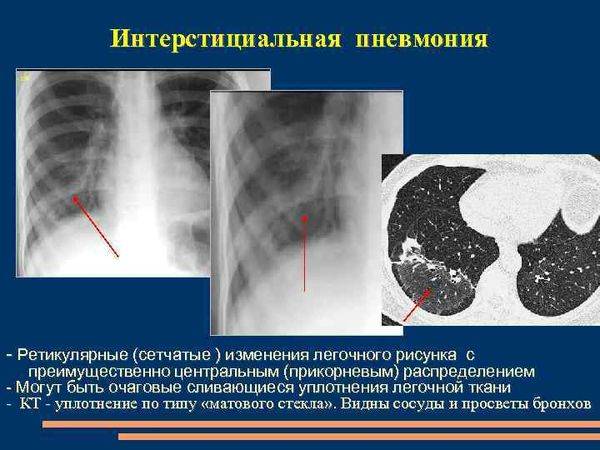
Интерстициальная
Интерстициальная пневмония – поражения очагового или диффузного характера, протекают с инфильтрацией интерстициальной ткани. У детей данная форма пневмонии вызвана вирусами или пневмоцистами.
На снимке наблюдается увеличение сосудистого пучка и увеличение корней легких. Заметным становится интенсивный силуэт «ветки дерева», что является специфическим признаком болезни.
Фото при интерстициальной пневмонии
Аспирационная
При аспирационной пневмонии на рентген-снимке видны закупорки бронхов в виде треугольных теней. Диафрагма при этом приподнята.
Снимок при аспирационной пневмонии
Особенности рентгенограммы грудной клетки
Ниже рассмотрим рентгенологические признаки воспаления легких.
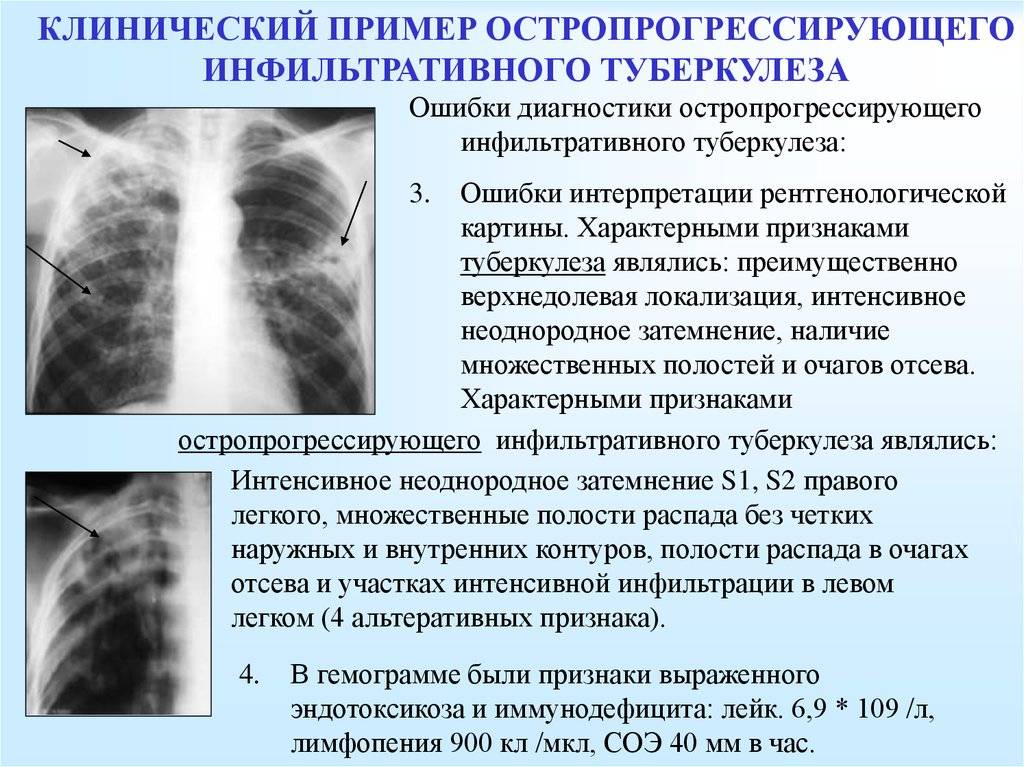
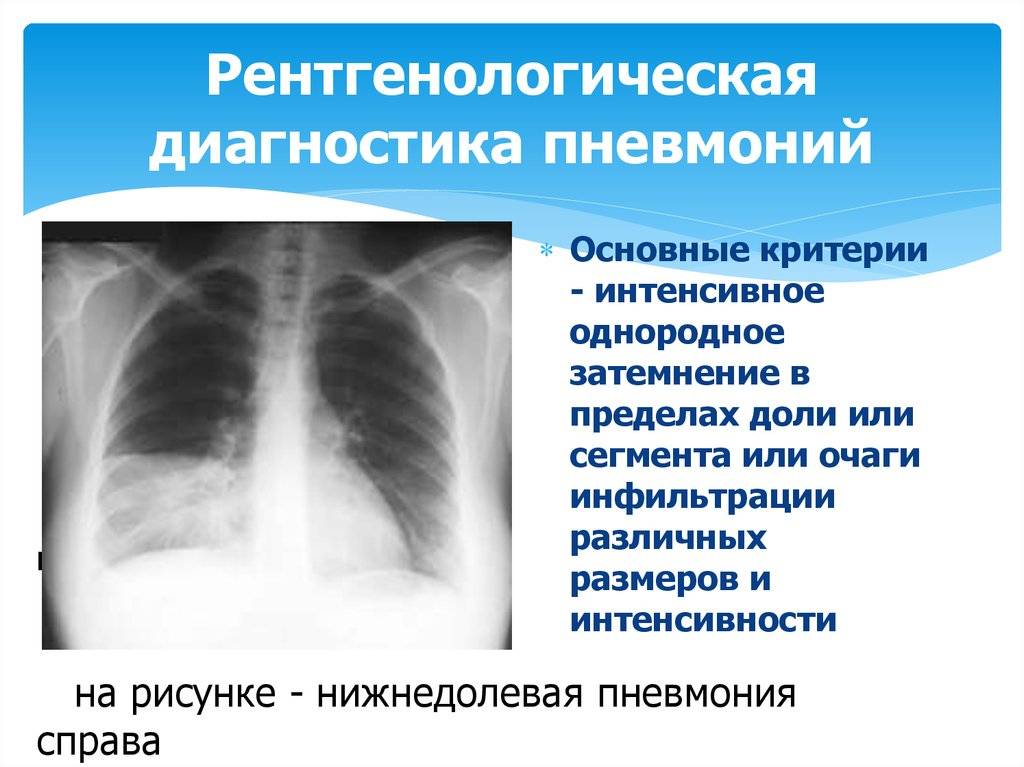
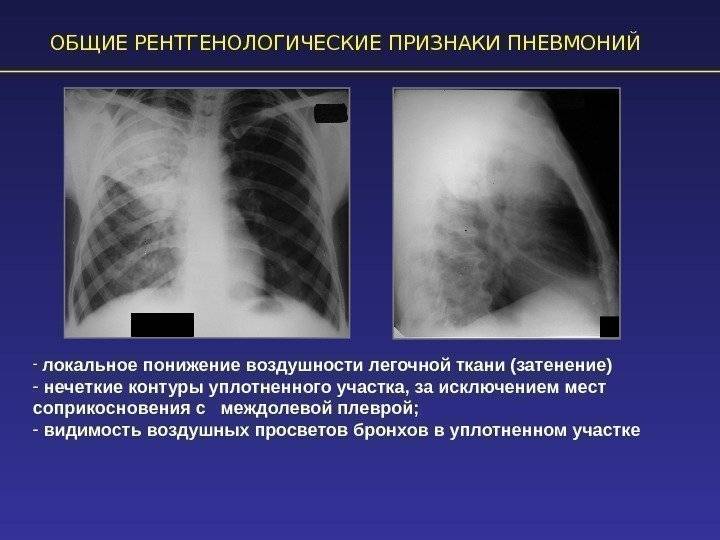
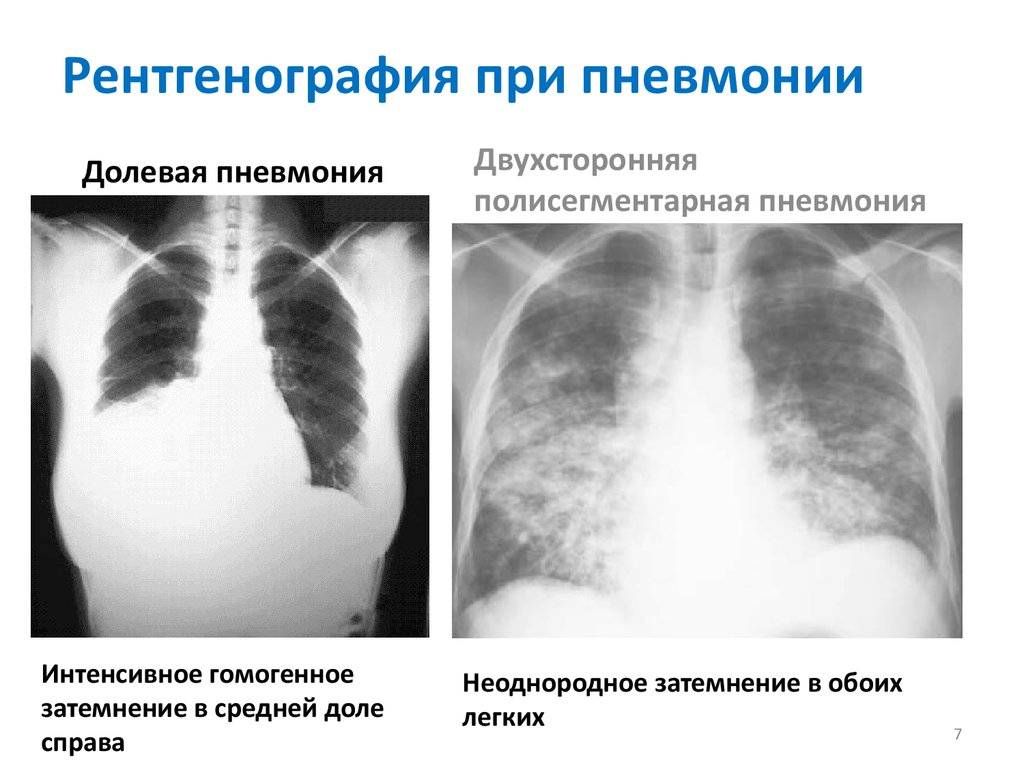
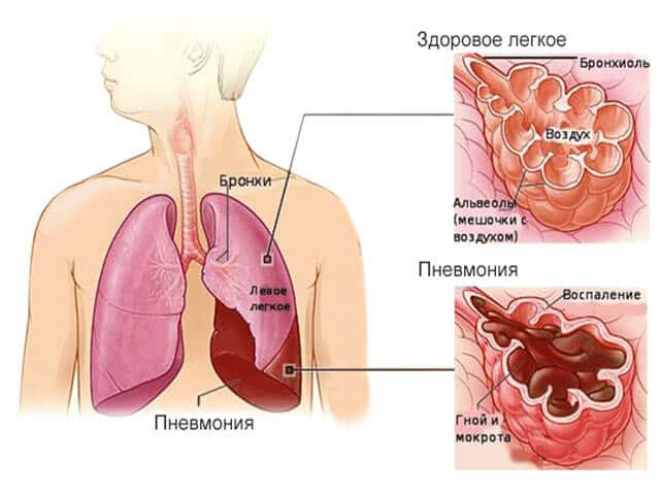
На рентгене очаги воспаления выглядят как локальное снижение воздушности (затемнение) легочной ткани различной степени распространенности и плотности. Могут быть признаки очагового затемнения, ограниченного (полисегментарного) затемнения, субтотального и тотального.
Патоморфологически очаги снижения воздушности характеризуются инфильтрацией ткани легкого, «пропотеванием» экссудата из сосудистого русла в альвеолы, диапедезом эритроцитов. При тяжелом течении либо в зависимости от возбудителя патоморфологические изменения могут сопровождаться некрозом ткани легкого, ее распадом, что на рентгеновском снимке выглядит как неоднородная инфильтрация с образованием толстостенных полостей. Размеры поражения легочной ткани отражаются в клиническом диагнозе. Например, внебольничная очаговая S8 пневмония справа.
Кроме того, некоторые пневмонии (чаще атипичные) характеризуются интерстициальным, перибронхиальным, иногда периваскулярным воспалением ткани легкого. При описании снимка данные изменения сложны для интерпретации и могут затруднить диагностику пневмонии.
Особым случаем при рентгенодиагностике является плевропневмония. Она характеризуется наличием достаточно однородной инфильтрации на протяжении нескольких сегментов в задних и боковых отделах, иногда синдрома поражения плевры в виде ее уплотнения, утолщения. Возможно наличие экссудата в плевральной полости.
Таблица, представленная ниже, позволяет определить зависимость рентгенологической картины при данном заболевании от наиболее вероятного возбудителя.
| Форма пневмонии | Наиболее частый возбудитель | Патологические изменения при описании рентгена |
|---|---|---|
| Внебольничная очаговая | Пневмококк, вирусы, хламидийная инфекция | Синдром очагового затемнения (наличие небольшой по размерам инфильтрации легочной ткани) |
| Внебольничная долевая | Пневмококк, клебсиелла пневмонии, синегнойная палочка, вирусы: аденовирусы, гриппа, РСВ | Инфильтрация целой доли, часто с вовлечением в процесс воспаления плевры (утолщение, наличие экссудата в плевральной полости) |
| Внебольничная полисегментарная | Пневмококк, гемофильная инфекция, эшерихиозная инфекция, вирусы | Синдром ограниченного затемнения, поражение нескольких сегментов доли |
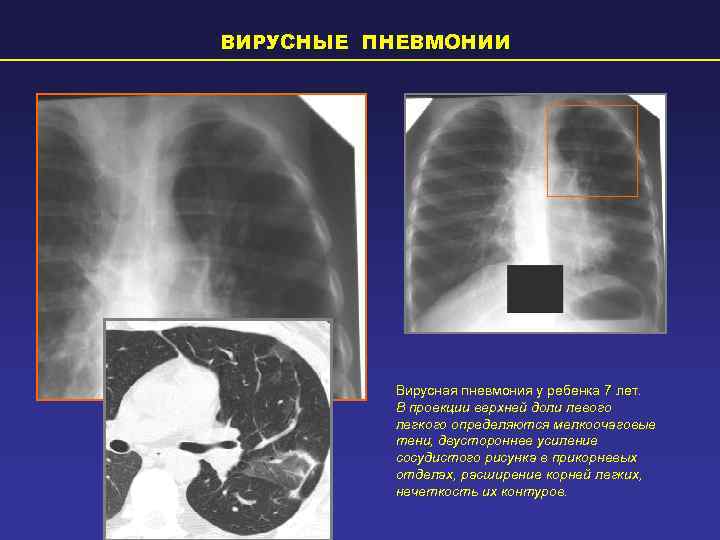
| Двусторонняя нижнедолевая | Вирусы: аденовирусы, гриппа, парагриппа, РСВ; легионелла | Инфильтрация нижних долей, часто выпот в плевральных полостях |
| Абсцедирующая | Золотистый стафилококк, пиогенный стрептококк, клебсиелла, микст-инфекция | Синдром субтотального и тотального затемнения, формирование полостей с уровнем жидкости или без него, вовлечение в процесс плевры в виде ее утолщения и выпота в плевральную полость |
| Атипичная | Микоплазменная инфекция, пневмоцисты, хламидийная инфекция | Интерстициальная пневмония, могут быть очаги инфильтрации ткани легкого |
Пневмония и основные методы исследования
Опасная пневмония, методы исследования ее включают различную диагностику. Для определения этого коварного недуга существует целый комплекс диагностических алгоритмов, применяющихся в пульмонологии. Эти методы диагностики базируются на осмотре больного, результатах клинических данных и лабораторных анализах. Для достоверного и точного диагноза врач должен подтвердить наличие внутрилегочной патологии, выявить причины недуга и установить степень его тяжести с целью дальнейшего лечения.
Причины
Пневмония является острым инфекционно-воспалительным заболеванием легких. Пневмонии классифицируются на несколько форм, зависящих от их тяжести и длительности. По этиологии различают бактериальную, вирусную, микоплазменную, аллергическую и смешанную пневмонии. По патогенезу заболевание подразделяют на первичное и вторичное. Исходя из клинико-морфологических признаков, различают крупозную, интерстециональную, сегментарную и очаговую пневмонии. При постановке диагноза также учитываются следующие факторы:
- пути инфицирования пациента;
- внебольничное заболевание легких, в большинстве случаев как осложнение после ОРВИ;
- госпитальная пневмония — заболевание, которое проявилось у пациента после 72 часов с момента пребывания в больнице.
Возбудителями пневмонии могут быть различные вредные для человека микроорганизмы, такие как вирусы, бактерии, грибки, хламидии и микоплазмы. Возникновение вирусных инфекцией в большинстве случаев является фактором для появления заболевания.
Одним из наиболее распространенных возбудителей является пневмококк.
Однако предрасполагающими причинами появления коварного недуга может быть и воздействие всевозможных химических и физических факторов, таких как, например, прохождение через дыхательные пути токсических веществ, включая сигаретный дым. Возникновение вторичной пневмонии может быть спровоцировано хронической болезнью почек, заболеваний крови и лимфоузлов, а также органов дыхательной системы.
Развитие заболевания происходит в момент попадания инфекции в легкие, в основном через дыхательные пути. Вирусная инфекция поражает слизистую оболочку верхних дыхательных путей и убирает защитную барьерную ступень эпителия, попадая в легкие.
Диагностика
Методы исследования заболевания легких проходят с помощью лабораторной и лучевой диагностики. Методы исследования пневмонии в лабораторных условиях включают в себя:
- анализ крови на исследование лейкоцитоза, изменений в лейкоцитарной формуле (СОЭ);
- биохимический анализ крови на определение С-реактивного белка, уровня гликемии и проведение функциональных тестов печени и почек;
- мазок и посев мокроты — изучение микрофлоры и воспалительного процесса;
- исследование на наличие внутриклеточных возбудителей (микоплазм и хламидий).
К методам лучевого исследования заболевания относятся такие способы:
- рентгеноскопия — визуальное определение изменений прозрачности легочного эпителия и выявления очагов уплотнений, жидкости или воздуха, а также возможной патологии;
- рентгенография — фиксирование изображения обнаруженных отклонений в органах легких;
- томография на компьютере — послойное рентгенологическое исследование легочной ткани;
- бронхография — исследование бронхиальной ткани;
- флюорография — рентгеновское исследование легких на флюорографе с целью массовой профилактической диагностики населения;
- ультразвуковая диагностика (УЗИ) — исследование состояния плевры при развитии плевритов.
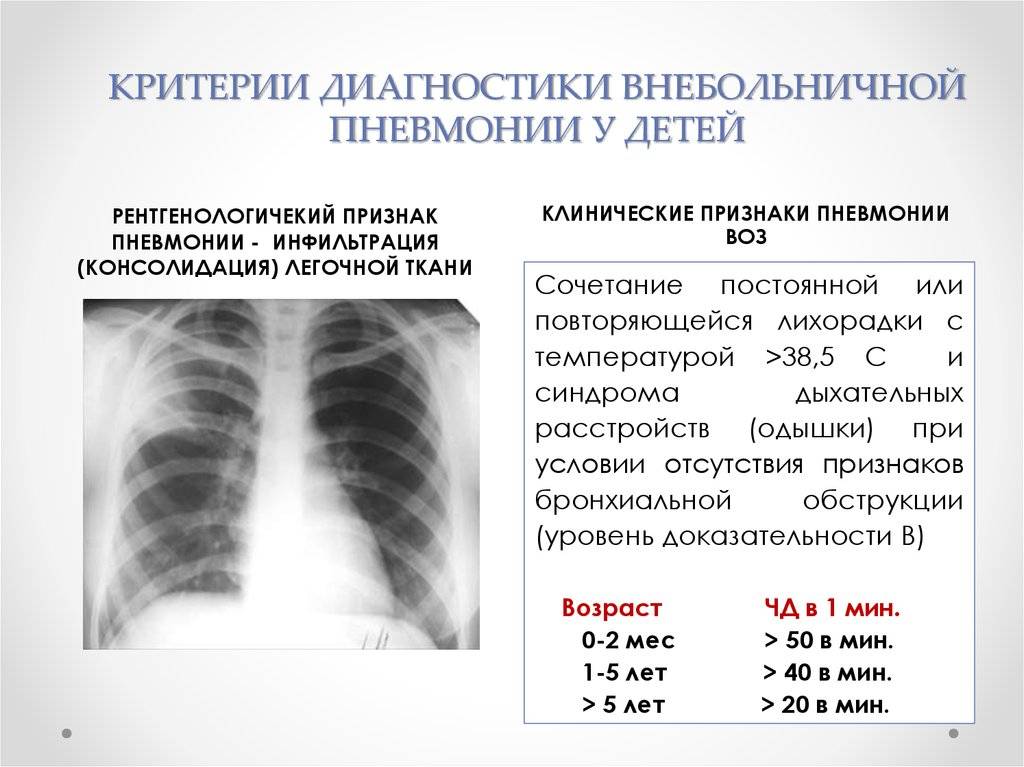
После проведения исследований врач может поставить диагноз внебольничной пневмонии при наличии следующих факторов:
- наличие рентгенологически подтвержденной пневмонической инфильтрации легочного эпителия с такими клиническими признаками как повышение температуры тела выше 38° и кашель с мокротой;
- наличие лейкоцитоза или палочкоядерного сдвига (от 10%) с учетом рентгенологически подтвержденной пневмонической инфильтрации легочного эпителия.
Для исключения новообразований при исследовании заболевания курильщикам старше 40 лет и пациентам в группе риска развития онкологических заболеваний необходимо пройти бронхоскопию. Для пациентов, страдающих сердечно-сосудистыми заболеваниями, нужно провести ЭКГ и пройти консультацию у врача-кардиолога.
СИМПТОМЫ ПНЕВМОНИИ У ДЕТЕЙ
- Лихорадка
- Кашель
- Тахипноэ и / или затрудненное дыхание (респираторные симптомы могут быть, особенно в начале болезни)
- Острая боль в груди или боль в животе (дети школьного возраста); может быть значительным симптомом, даже если короткая продолжительность заболевания.
- Ухудшение общего состояния:
- это может проявляться у маленьких детей как летаргия, апатия, плохое питание, плач и неприязни к обращению.
- У детей может наблюдаться пневмония без температуры и без кашля
Клинические данные
- Тахипноэ / затруднение дыхания
- Тахикардия
- Очаговые или широко распространенные (мелкие) хрипы
- При перкуссии притупление легочного звука
- Межреберные ретракции
- Длительная фаза выдоха и / или экспираторная одышка
- Гипоксия (насыщение кислородом <95%) является признаком тяжелой болезни.
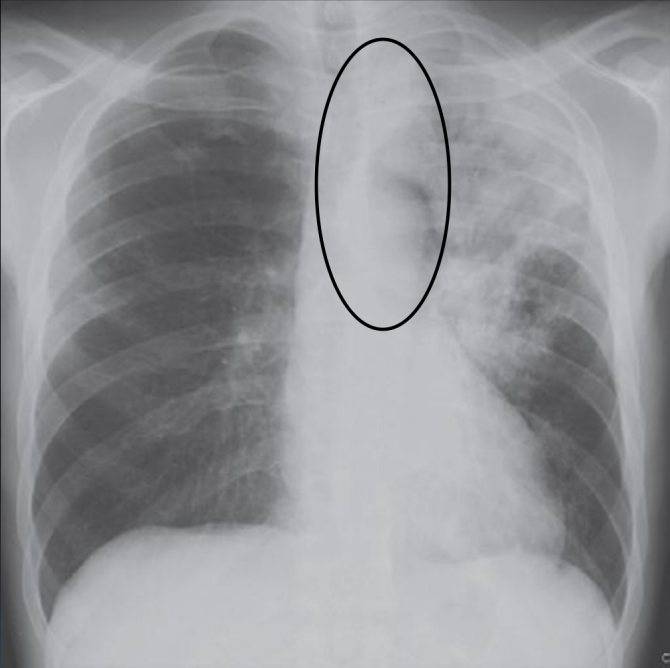
Что такое прикорневая пневмония – причины и локализация воспаления
Прикорневое воспаление легких представляет собой воспалительный процесс в области основного бронха с распространением на прикорневую область, что часто затрудняет правильную и своевременную диагностику заболевания.
Прикорневая локализация пневмонии, как и большинство ее форм, вызывается бактериальной инфекцией (стрептококки, пневмококки, гемофильная палочка, энтеробактерии, кишечная палочка и стафилококк). Но при этом немаловажную роль в этиологии прикорневой пневмонии играют: вирусы, некоторые разновидности грибков и внутриклеточные возбудители (микоплазма, легионеллы и хламидии).
Особое значение в развитии очага воспаления при пневмонии имеют два ключевых фактора:
- вирулентностью возбудителей (бактерий, вирусов, грибков или смешанной микрофлоры);
- иммунологическая реактивность организма.
Степень вирулентности (высокая, средняя и низкая) болезнетворных микроорганизмов указывает на их агрессивность, способность заражать человека и вызывать развитие воспалительного очага в тканях. При воздействии определенных факторов на организм человека в целом или только респираторный тракт она значительно увеличивается.
Это может произойти:
- при респираторных вирусных инфекциях;
- при переохлаждениях;
- при значительном психологическом или физическом переутомлении;
- при иммуносупрессивных состояниях или аутоиммунных заболеваниях;
- на фоне хронических бронхолегочных патологических состояний;
- при регулярном контакте с разного рода токсическими веществами, курении;
- при наличии в организме инфекционных очагов;
- при продолжительной гиподинамии (парезы, параличи, общая ослабленность организма, депрессии).
Также большое значение имеет иммунологическая реактивность организма — способность активно сопротивляться различным внешним атакам. Слабое сопротивление связано со снижением интенсивности иммунной реакции с последующим развитием воспаления легких.
Развитие данной патологии в детском возрасте обусловлено наличием у малыша следующих патологических состояний:
- рахит;
- врожденные легочные патологии;
- внутриутробные инфекции;
- недоношенность;
- несовершенство или заболевания иммунной системы;
- пороки сердца;
- диатезы;
- аллергические реакции;
- возраст до трех лет.
Особенности различных видов пневмонии на снимках
В первую очередь пневмонию всегда классифицируют на несколько типов распространения:
- очаговое воспаление (в таком случае поражается только небольшой участок ткани легких);
- сегментарное воспаление (в такой ситуации происходит поражение нескольких сегментов);
- долевое воспаление (такая пневмония захватывает определённую долю лёгкого и называется крупозной);
- тотальное воспаление (пневмония такого рода наиболее опасна и редка, она захватывает всё лёгкое).
Что же касается признаков пневмонии на рентгенограмме, то они различаются в зависимости от следующих видов:
- очаговая;
- крупозная;
- интерстициальная.
Отметим, что все изменения, которые будут выявлены на рентгене, немного отстают от клинических проявлений заболеваний.
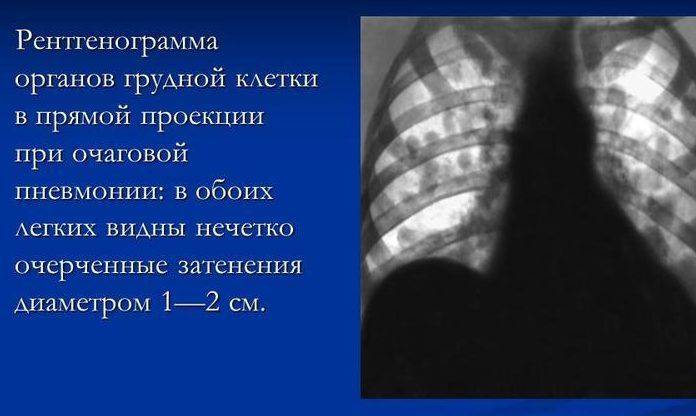
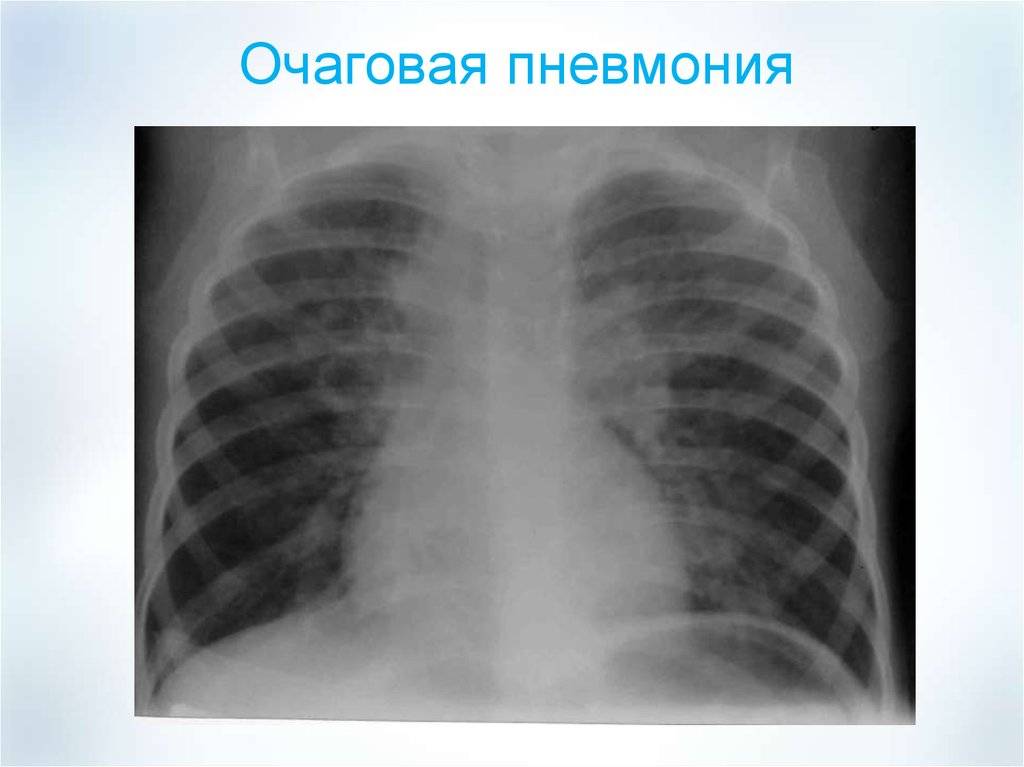
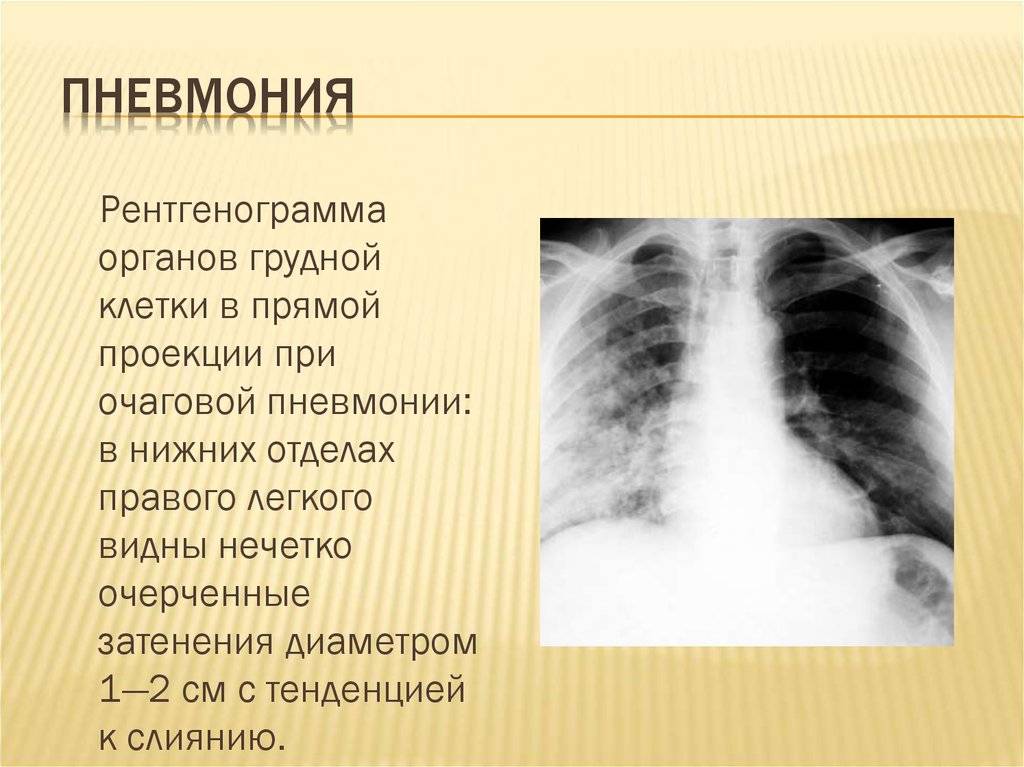
 На рентген-снимке показана очаговая пневмония.
На рентген-снимке показана очаговая пневмония.
Очаговая пневмония
Очаговая пневмония встречается чаще всего, она переносится легко, если вовремя начать лечение. Нам часто задают вопрос о том, как выглядит очаговая пневмония на фото, вот её характерные особенности, которые можно увидеть на снимках:
- появление теней и значительное нарушение прозрачности на некоторых ограниченных участках;
- значительно увеличенный в размерах корень легкого, но только на той стороне, где наблюдается поражение;
- сильная деформация и усиление легочного и бронхиального сосудистого рисунка.
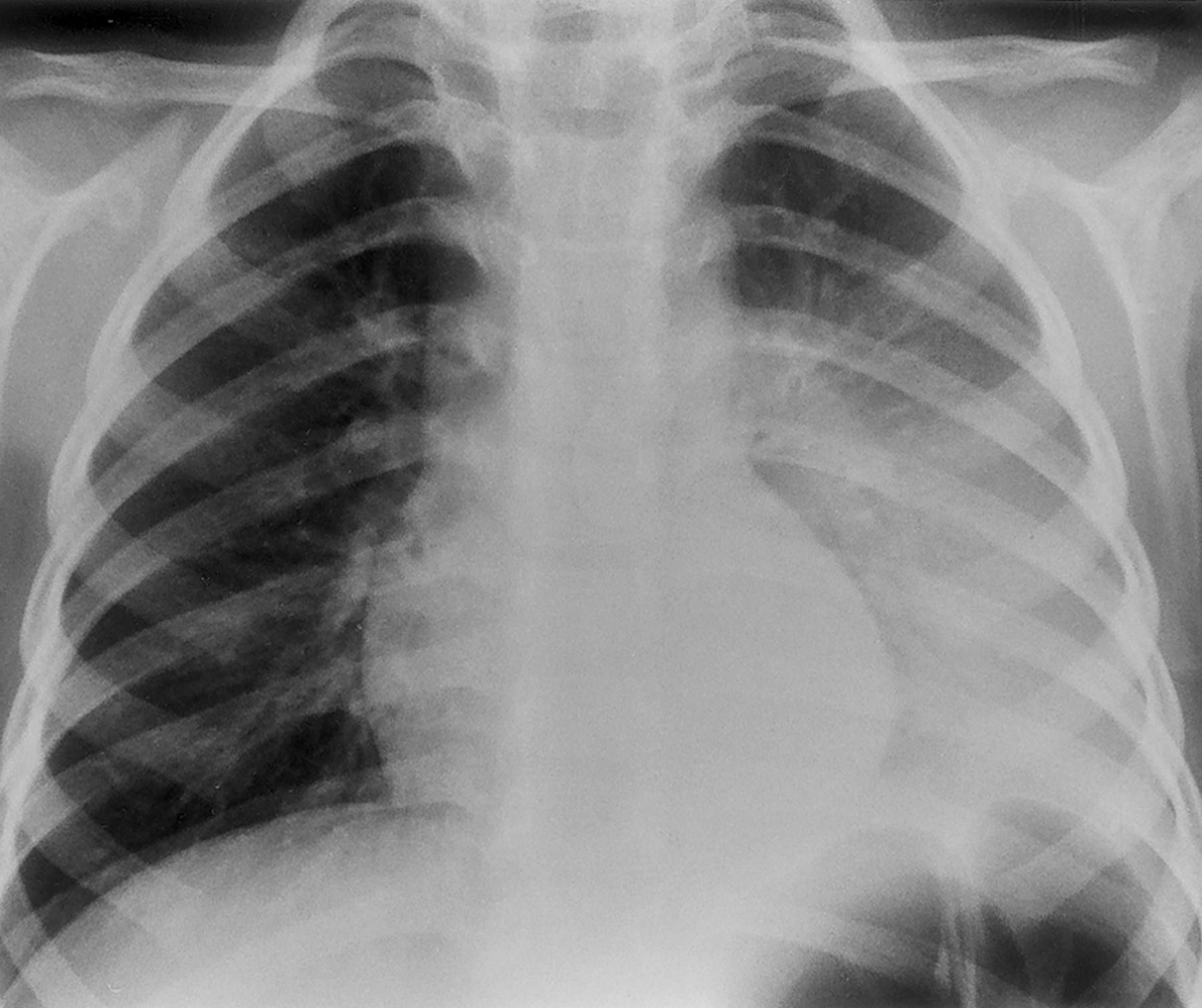 Снимок крупозной пневмонии.
Снимок крупозной пневмонии.
Крупозная пневмония
Воспалительные процессы крупозного характера отличаются тем, что проходят в несколько стадий. В самом начале развития этой пневмонии, когда появляются первые типичные симптомы, на снимках еще не наблюдается каких-либо изменений или же они носят неспецифический характер. Вот список того, что можно заметить на этом этапе:
- локальное небольшое усиление лёгочного сосудистого рисунка;
- небольшое расширение корня легкого с той стороны, где произошло поражение;
- нормальная прозрачность полей или же её небольшое снижение.
Как несложно догадаться, подобные симптомы нередко пропускаются специалистами, не имеющими достаточного опыта. Также нередко это относят к проявлениям бронхита. Но через несколько дней на снимках можно заметить явное поражение легких:
- прозрачность легочного поля сильно снижается;
- происходит резкое уменьшение воздушности, а также появляются затемнения недостаточно интенсивного характера;
- корень легкого на той стороне, где произошло воспаление, расширяется.
Специалисты отмечают, что крупозная пневмония всегда сопровождается реакцией плевры. В области плевральной щели происходит затемнение при появлении выпота.
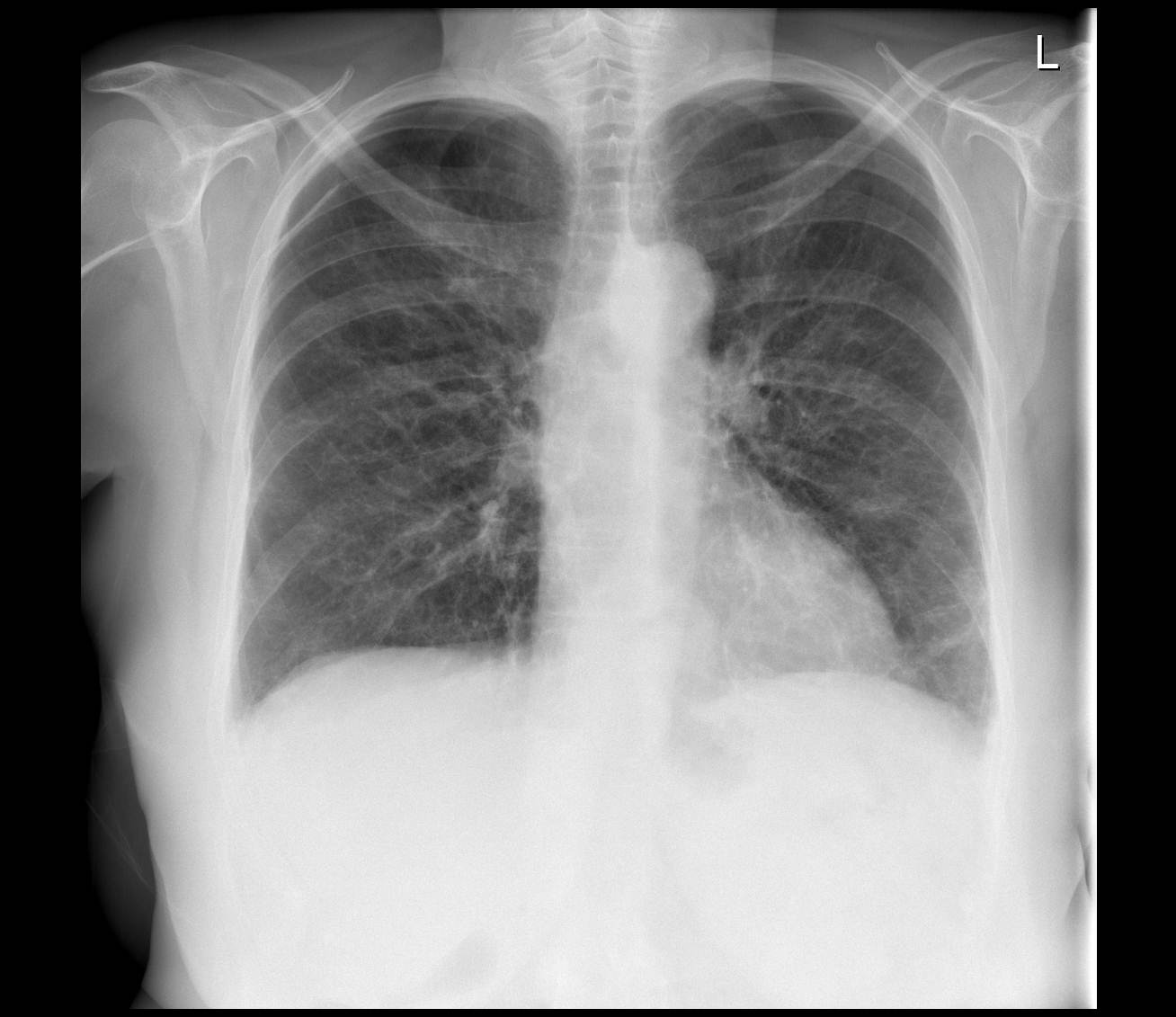 Интерстициальная пневмония на рентген снимке.
Интерстициальная пневмония на рентген снимке.
Интерстициальная пневмония
Такая разновидность пневмонии характеризуется поражением соединительной ткани, расположенной вокруг структур альвеолярного характера. Также страдает ткань кровеносных сосудов, находящихся в легких. Вот основные особенности интерстициальной пневмонии:
- корень легкого значительно расширяется;
- происходит перибронхиальная и периваскулярная инфильтрация, что практически всегда приводит к деформации сосудистого рисунка лёгких и к неравномерному его усилению;
- появляются полупрозрачные затемнения;
- появляются изменения, локализующихся внизу легких;
- иногда появляется тяжистость из-за уплотнения междольковых перегородок.
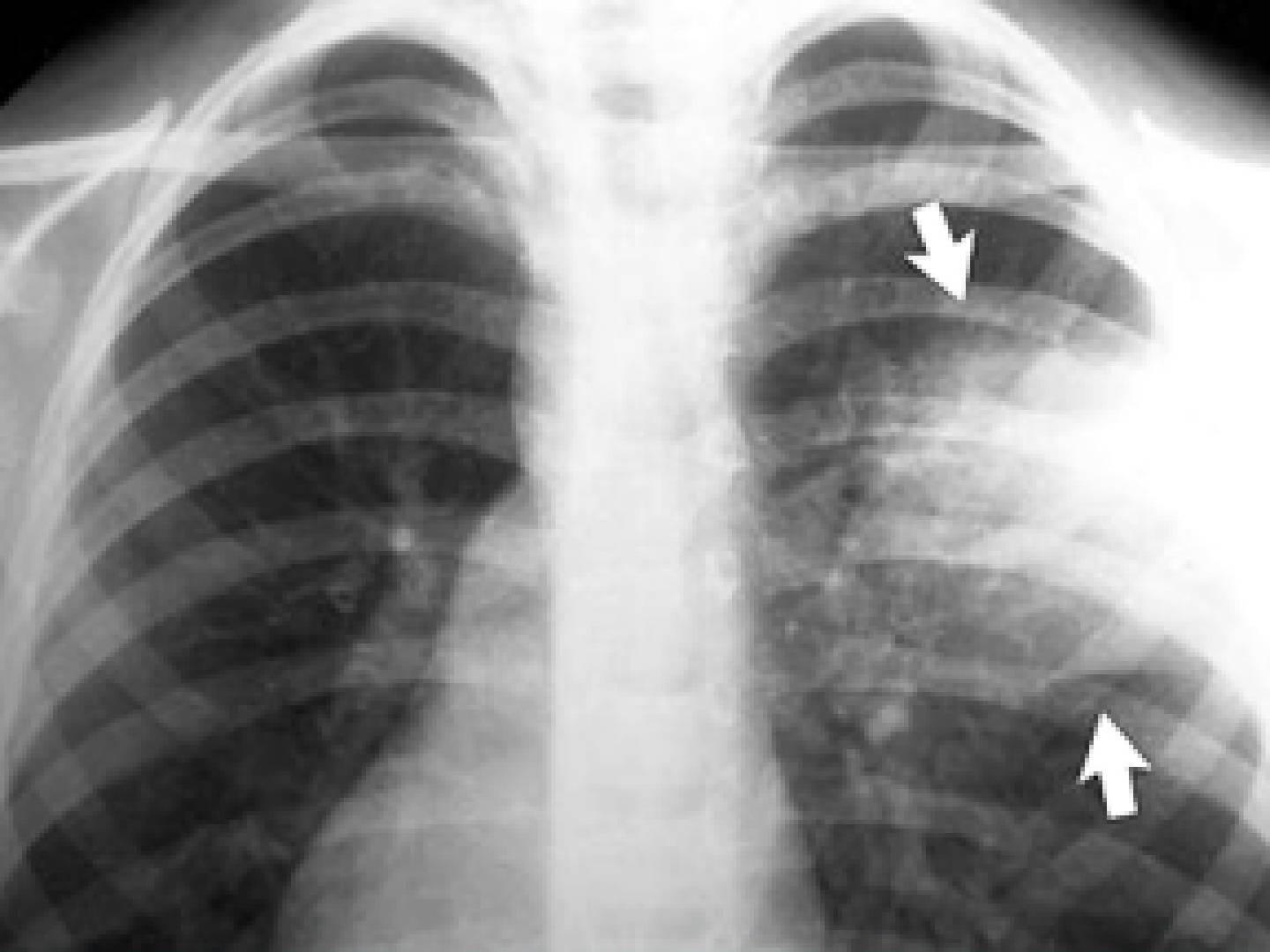 Атипичная пневмония легких на снимке.
Атипичная пневмония легких на снимке.
Атипичная пневмония
Атипичная пневмония встречаются достаточно редко, а такое название она получила из-за необычных возбудителей этого заболевания (к ним можно отнести хламидию, клебсиеллу и микоплазму). Также атипичная пневмония имеет и своеобразные особенности проявления. Обычные симптомы пневмонии в этом случае будут не так выражены, над ними будет преобладать дыхательная недостаточность (вы будете чувствовать, что воздуха не хватает). Вот основные признаки атипичной пневмонии, которые можно увидеть на снимках:
- тени будут размыты, а затемнение ткани легкого будет носить неоднородный характер;
- атипичная пневмония нередко носит двусторонний характер, то есть проявления наблюдаются в обоих легких;
- происходит резкая деформации, связанная с бронхиальным или даже сосудистым рисунком;
- появляется округлое затемнение.
Чем отличается от флюорографии
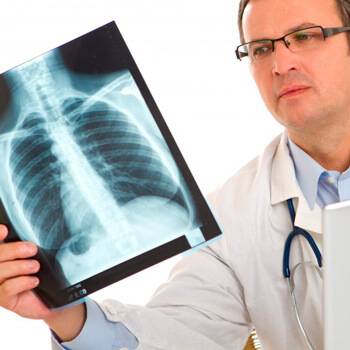 Рентгеновское и флюорографическое исследование имеют один и тот же принцип, но при диагностике пневмонии предпочтение отдается рентгену.
Рентгеновское и флюорографическое исследование имеют один и тот же принцип, но при диагностике пневмонии предпочтение отдается рентгену.
Флюорография позволяет выявить изменения в тканях легких на ранних стадиях, но не дает достаточно четкой рентгенологической картины для постановки точного диагноза.
Вместе с тем, коэффициент облучения при проведении процедуры гораздо меньше, чем при рентгеновском исследовании, поэтому флюорографию делают в профилактических целях, а рентген – непосредственно для диагностики патологических процессов при наличии соответствующих симптомов.
Пневмония у ребенка
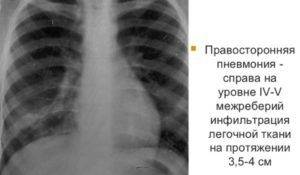
Воспаление легких у ребенка характеризуется быстрым распространением инфекций, и переходом от очаговой к крупозной форме.
Признаки пневмонии у детей на рентгеновских снимках:
Пневмония у детей
- размер затененных участков (до 2 мм);
- формирование очагов в нижних отделах;
- высокая концентрация плотности при прогрессе заболевания;
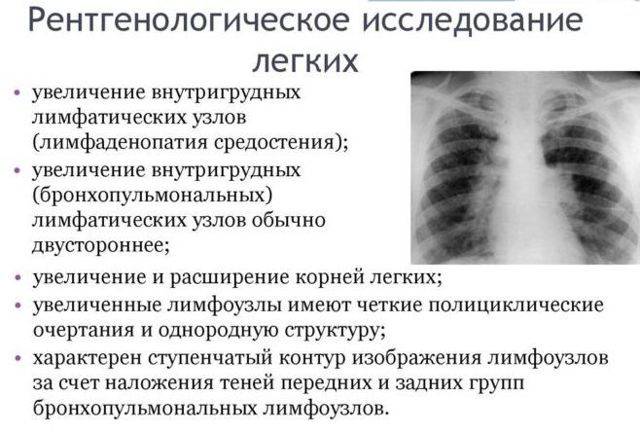
- увеличение лимфатических узлов;
- деформация сосудистого рисунка в легких;
- изменение размера корня.
По окончании курса и при полном выздоровлении необходимо продолжать наблюдение, проводить лечебные процедуры для восстановления легочной ткани и ликвидации признаков сопутствующего локального бронхита.
Что провоцирует воспаление легких?
Легкие человека выполняют, помимо дыхательной, ряд других важных функций: помогают стабилизировать температуру тела, количество водного компонента в крови, наравне с кожей выполняют функцию фильтра, способствуют выводу продуктов распада из организма.
Любое повреждение, даже если оно не имеет отношения к дыхательной системе человека, закономерно отражается на легких через общее снижение иммунитета в результате травмы, отравления, стресса. Выполнять функцию фильтра и снабжать кислородом кровь получается уже не столь эффективно – и болезнетворные агенты из окружающей среды попадают в легкие, и у ребенка развивается воспаление легких.
Большинство случаев инфекционных воспалений легочной ткани провоцируются бактериальными патогенами, а у несовершеннолетних до 6-7 лет – вирусами и пневмококками, которые отличаются значительной устойчивостью и заразностью. Существуют и другие причины.
Обратите внимание! Заболевание может возникнуть и после пребывания малыша в помещениях с искусственной вентиляцией, или если в помещении находится кондиционер скапливающиеся в шлангах и уголках кондиционера безвредные, в большинстве, для взрослых микроскопические грибы и легионелла могут стать причиной пневмонии у маленького гражданина. Тяжесть перенесенного заболевания и его последствий зависят от нескольких немаловажных факторов, таких как:
Тяжесть перенесенного заболевания и его последствий зависят от нескольких немаловажных факторов, таких как:
- Обширность и площадь пораженной легочной ткани.
- Возраст. У детей возрастом от полугода до 3 лет наблюдается наиболее тяжелое течение заболевания вследствие анатомических особенностей дыхательной системы, которые исчезают, как только малыш подрастет.
- Условия, в которых ребенок приобрел заболевание. Внебольничная пневмония согласно педиатрической статистике легче протекает и быстрее исчезает. Внутрибольничная пневмония протекает тяжелее вследствие возможности заражения устойчивыми к антибиотикам штаммами бактерий.
- Иммунитет.
Инструментальные методы диагностики пневмонии
«Золотой стандарт» диагностики пневмонии у детей — рентгенологическое исследование органов грудной клетки, которое считают высокоинформативным и специфичным методом диагностики (специфичность метода составляет 92%). При анализе рентгенограмм оценивают следующие показатели:
- размеры инфильтрации лёгких и её распространённость;
- наличие или отсутствие плеврального выпота;
- наличие или отсутствие деструкции лёгочной паренхимы.
Все эти данные помогают определить степень тяжести заболевания и правильно подобрать антибактериальную терапию. В последующем при отчётливой положительной динамике клинических проявлений внебольничной пневмонии нет необходимости в контрольной рентгенографии (при выписке из стационара или когда ребёнок лечится дома). Более целесообразно проводить контрольную рентгенографию не ранее чем через 4-5 нед от начала заболевания.
Рентгенографическое исследование в динамике в острый период заболевания проводят только при наличии прогрессирования симптомов поражения лёгких или при появлении признаков деструкции и/или вовлечения плевры в воспалительный процесс. В случаях осложнённого течения пневмонии проводят обязательный рентгенологический контроль перед выпиской больного из стационара.
При госпитальной пневмонии необходимо помнить, что если пневмония развивается за 48 ч до летального исхода, то рентгенографическое исследование может дать отрицательный результат. Такую рентгенонегативную пневмонию (когда рентгенография, проведённая за 5-48 ч до смерти пациента, не выявляла пневмонической инфильтрации в лёгких) наблюдают в 15-30% случаев. Диагноз устанавливают только клинически на основании выраженной дыхательной недостаточности, ослабленного дыхания; нередко может быть кратковременный подъём температуры.
Рентгенографическое исследование в динамике при госпитальной пневмонии в острый период заболевания проводят при прогрессировании симптомов поражения лёгких или при появлении признаков деструкции и/или вовлечения плевры в воспалительный процесс. При отчётливой положительной динамике клинических проявлений пневмонии контрольную рентгенографию проводят при выписке из стационара.
При оценке состояния госпитализированных ранее по поводу какой-либо патологии детей и детей с тяжёлой внебольничной пневмонией особое внимание нужно уделять состоянию и эффективности дыхательной функции, в частности показаниям пульсоксиметрии. При тяжёлой пневмонии и госпитальной пневмонии, особенно ВАП, необходим также мониторинг таких показателей, как частота дыхания, частота пульса, артериальное давление, кислотно-основное состояние, диурез, у детей первого полугодия жизни — масса тела. Компьютерную томографию (КТ) используют в случае необходимости при проведении дифференциальной диагностики, так как КТ обладает в 2 раза более высокой чувствительностью по сравнению с обзорной рентгенографией при выявлении очагов инфильтрации в нижней и верхней долях лёгких
Компьютерную томографию (КТ) используют в случае необходимости при проведении дифференциальной диагностики, так как КТ обладает в 2 раза более высокой чувствительностью по сравнению с обзорной рентгенографией при выявлении очагов инфильтрации в нижней и верхней долях лёгких.
Эффективность метода
Рентгенография при воспалении легких — дополнительная возможность для установки объективного диагноза, определения формы и стадии протекания заболевания.
Основные цели проведения рентгенографии:
- подтверждение предварительного диагноза по снимкам;
- определение вида заболевания и степени поражения легких;
- назначение эффективного метода лечения;
- исключение осложнений;
- контроль над процессом выздоровления и восстановления организма.
Пневмония характеризуется попаданием жидкости в альвеолы, отечностью, резким увеличением лейкоцитов и макрофагов, что выявляется в двустороннем порядке — клиническими и рентгенологическими методами.
Показания и противопоказания к проведению рентгена
Показаниями для назначения рентгенологического обследования являются симптомы, которые были выявлены терапевтом или любым другим врачом на стадии первичного обследования. Рентген не должен проводиться без предварительного осмотра, клинических анализов и получения направления, так как, несмотря на малый вред, он все же имеет место быть.
Основные показания к рентгенографии:
- подтверждение или опровержение диагноза, определение локализации и характера поражений;
- мониторинг эффективности проводимого лечения;
- контроль выздоровления и восстановления легочной ткани;
- исключение возникновения осложнений.
Рентген при пневмонии является одним из немногих способов поставить диагноз, однако его проведение не всегда возможно. Проблема заключается в том, что рентгеновское излучение может нанести серьезный вред организму, что еще сильнее усугубит болезнь.
На сегодняшний день рентген используется для дифференциации заболеваний при воспалении легких. Относительным противопоказанием является беременность в первом и втором триместрах. Проблема заключается в том, что излучение может вызвать генетические мутации в тканях плода, что в будущем приведет к непоправимым последствиям. Кроме этого, рентген противопоказан:
- в тяжелых состояниях;
- при кровотечении;
- детям до 14 лет (относительное противопоказание).