Причины возникновения гастрита у детей
В несформированном детском организме существует высокая вероятность развития гастрита, обусловленная разными причинами. По статистике, почти 90% острых проявлений заболевания переходят в затяжную хроническую форму, что впоследствии плохо отразится на физическом развитии ребёнка. Ведь организм любого человека – это взаимосвязанная система, и больной желудок будет оказывать негативное влияние на остальные внутренние органы
Именно поэтому критически важно быстро лечить детей и не затягивать с этим ради их же здорового будущего
Причины:
- Неправильное питание – это не только вредная еда, но и нарушение распорядка приёма пищи, с её недостатком или избытком. Помимо острой или грубой пищи также способствуют развитию заболевания такие «вкусности» как чипсы, хрустящие палочки и остренькие снэки, содержащие экстрактивные консерванты и вещества, что повреждает слизистую желудка.
- Стресс и психические нагрузки – избыточное напряжение нервной системы очень неблагоприятно влияет на состояние ЖКТ и приводит к разным проблемам в этой области. Сюда относятся как давление на психику, так и слишком усердная учёба или умственный труд, когда буквально нет минуты для расслабления.
- Недостаточный отдых – все дети должны полноценно высыпаться, иначе это будет плохо отражаться на работе всего организма. А в сочетании со стрессом будет ещё худший эффект.
- Плохая экология – в больших городах современной цивилизации часто бывает загазованная экологическая обстановка, вредные вещества в воздухе, а иногда и завышенная радиация.
- Пищевые отравления и инфекции ЖКТ – как уже было сказано, человеческий организм является цельной системой, где каждая часть всегда воздействует на другие. Поэтому, даже побочные болезни желудка и остальных органов могут стать факторами риска возникновения гастрита.
- Инфицирование бактерией H. pylori – паразитируя и размножаясь, болезнетворный микроорганизм хронический гастрит, образование язв и гастродуоденит.
Рецепты
Несмотря на то, что при гастрите очень много ограничений, человек может побаловать себя не только вкусными, но и простыми в исполнении рецептами. Каждое из ниже перечисленных блюд не занимает в готовке больше получаса.
Сырники
Вам понадобится:
- Обезжиренный творог – 500 г.;
- Пшеничная мука – 0,5 стакана;
- Яйцо – 1 шт.;
- Сахар – 2 ст.л.;
- Растительное масло – 2 ст.л.;
- Соль – по вкусу.
К творогу добавить сахар, яйцо, соль, просеять муку и хорошо перемешать. Противень смазать маслом, выложить на него тесто в виде пирожков (тесто густое и хорошо поддается лепке). Выпекать в течение 25 минут при 180 градусах в духовке. Через 25 минут сырники необходимо перевернуть и запечь еще на 5-7 минут. Подавать сырники можно со сметаной, сладкими ягодами или медом. В качестве питья идеально подойдет некрепкий чай или стакан нежирного кефира. Приятного аппетита!
Суп из картофеля и шпината
Вам понадобится:
- Шпинат – 1 пучок (примерно 350 г);
- Вода – 1 литр;
- Картофель – 1 средний или 2 маленьких;
- Растительное или оливковое масло – 2 ст.л.;
- Лук репчатый – 1 шт.;
- Соль – по вкусу.
Кипятим в кастрюле предварительно обжаренный на масле до золотистого цвета лук. Солим, добавляем картошку, ждем 10-15 минут, а затем добавляем шпинат и оставляем томиться под закрытой крышкой в течение 20 минут. Подавать на стол можно с сухарями и зеленью. Приятного аппетита!
Рис с овощами на пару
Вам понадобится:
- Рис – 3 чашки;
- Вода – 5,5 стакана;
- Растительное масло – 2 ст.л.;
- Оливковое масло – 1 ст.л.;
- Цветная капуста – 1 кочан;
- Морковь – 1 шт.;
- Шпинат – 1 шт.;
- Брокколи – 1 шт.;
- Соль – по вкусу.
Воду кипятят в пароварке с маслом и солью, добавляют промытый рис. Овощи шинкуем и отправляем к рису с режимом тушение на 30 минут. Солим по вкусу, добавляем зелень. Приятного аппетита!
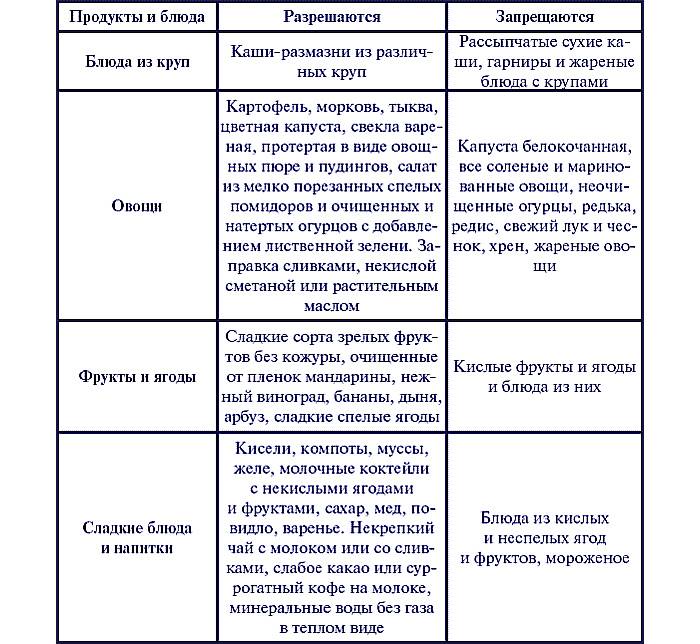
- Можно пить какао, легкие чайные напитки с обезжиренным молоком.
- Некоторые мучные изделия. Можно кушать печенье, бисквит, несдобную выпечку.
- Ветчина без добавления жира и соли, молочные колбасные изделия, сыры без остроты, варено-овощные салаты с добавлением нежирного мясного и рыбного филе.
- Сливки с маленьким процентом жирности, обезжиренное молоко, кисломолочные и творожные продукты.
- Сливочное и рафинированное растительное масло без соли можно добавлять для готовки и заправки блюд в малых количествах.
- Дважды в неделю можно включать в рацион вареные яйца либо есть омлеты, приготовленные на пару.
- Следует есть овощные пюре, молочные бульоны с добавлением каш, блюда из макарон.
- Рекомендованные овощи: молодая тыква, картошка, капуста, морковь, кабачки.
- Рыба, содержащая малое количество жира: судак, минтай, карп и прочие. Рекомендовано есть мясные вырезки птицы, телятины, кролика. Можно готовить различные блюда: отваривать целиком либо делать котлеты из мяса и рыбы, фрикадельки и прочие.
- Из круп рекомендуется есть рисовую, манную, овсянку и гречку. Допускается приготовление каш на молочной и водной основе. Прежде чем есть, крупы желательно перетирать. Можно кушать макароны и блюда из вермишели.
- Запеченные дозревшие фрукты, компоты, отвары, кисели. Можно есть зефир, варенье, пастилу.
Если добавлять в рецепты употребляемых блюд только разрешенные продукты, придерживаясь диеты, то такое меню обеспечит быстрое восстановление и длительную ремиссию.
Лекарственные препараты обеспечивают купирование болевых ощущений и снимают воспаление, а правильное питание выполняет дополнительную лечебную функцию.
Рецепты блюд пациент может продумывать самостоятельно или согласовывать с врачом, главное, чтобы в них отсутствовали запрещенные при диете компоненты.
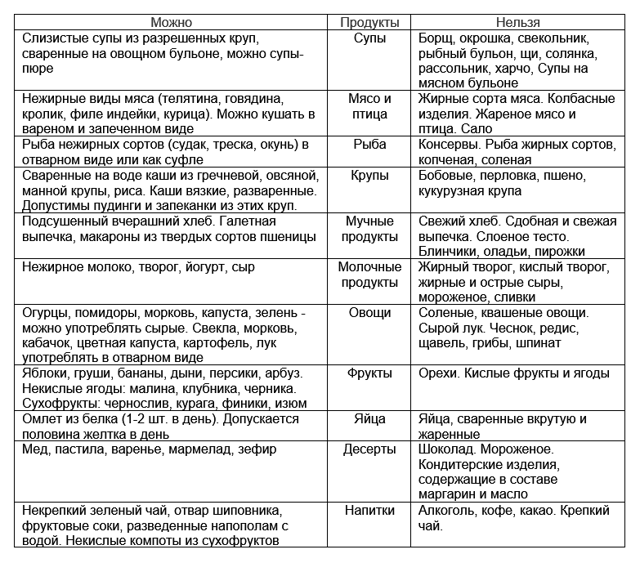
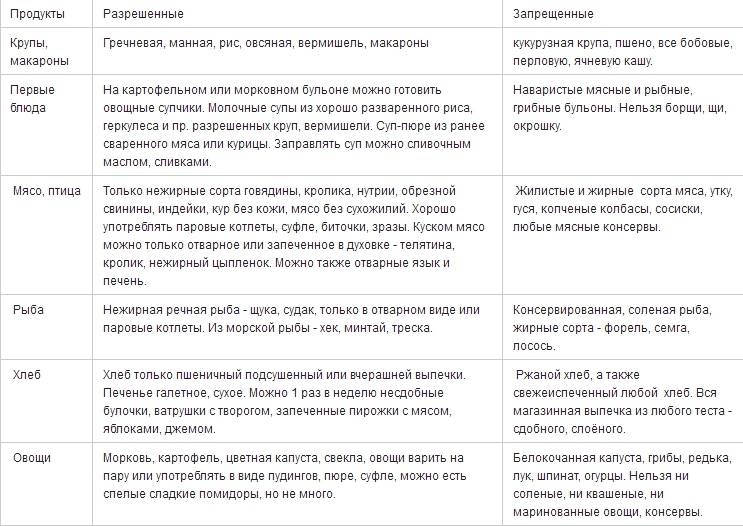
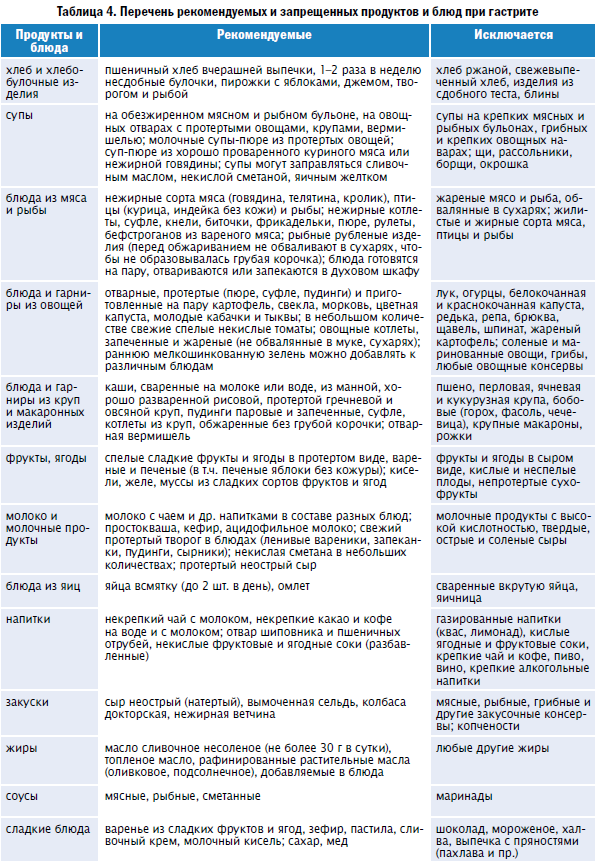
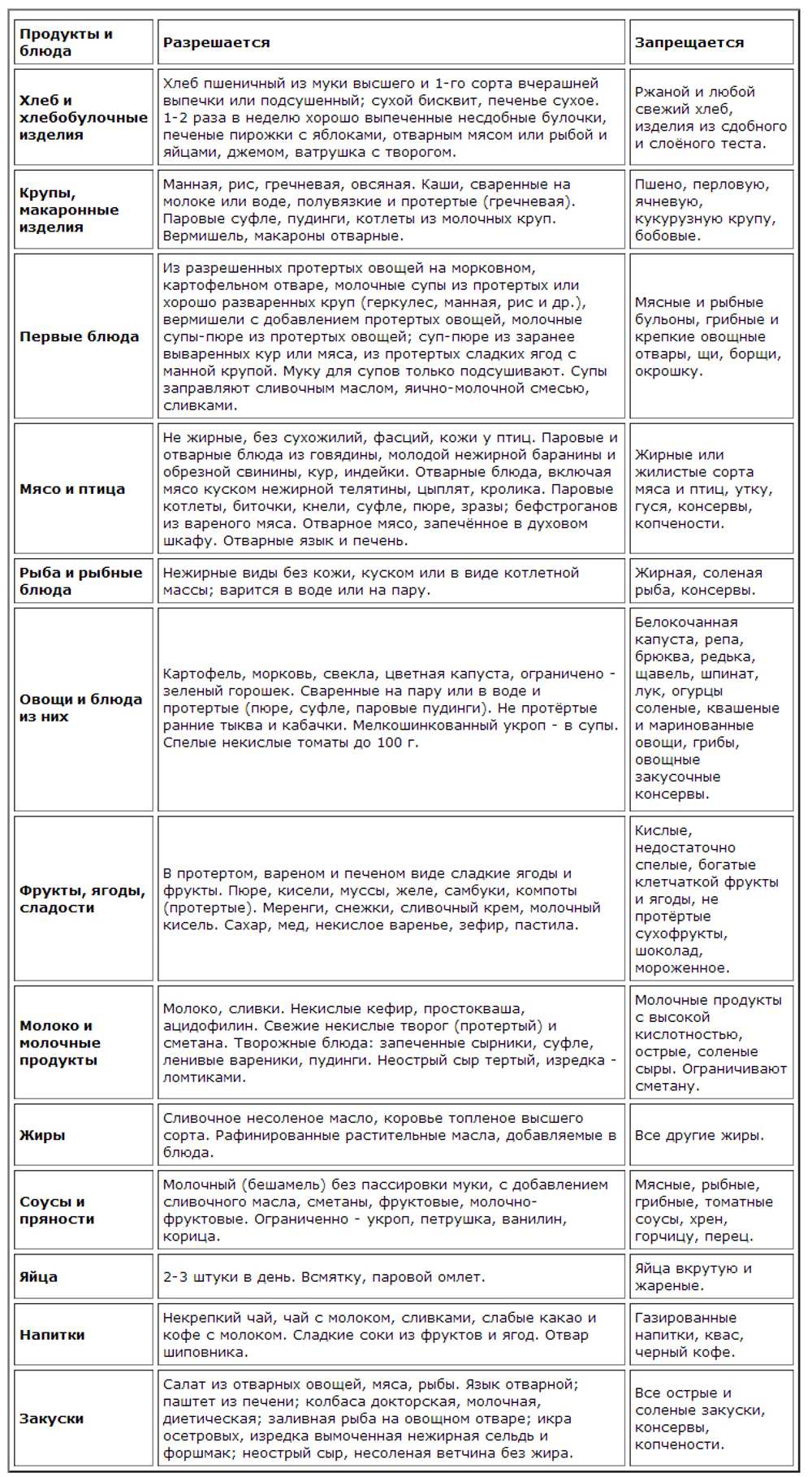
Что можно и нельзя есть при гастрите с повышенной кислотностью
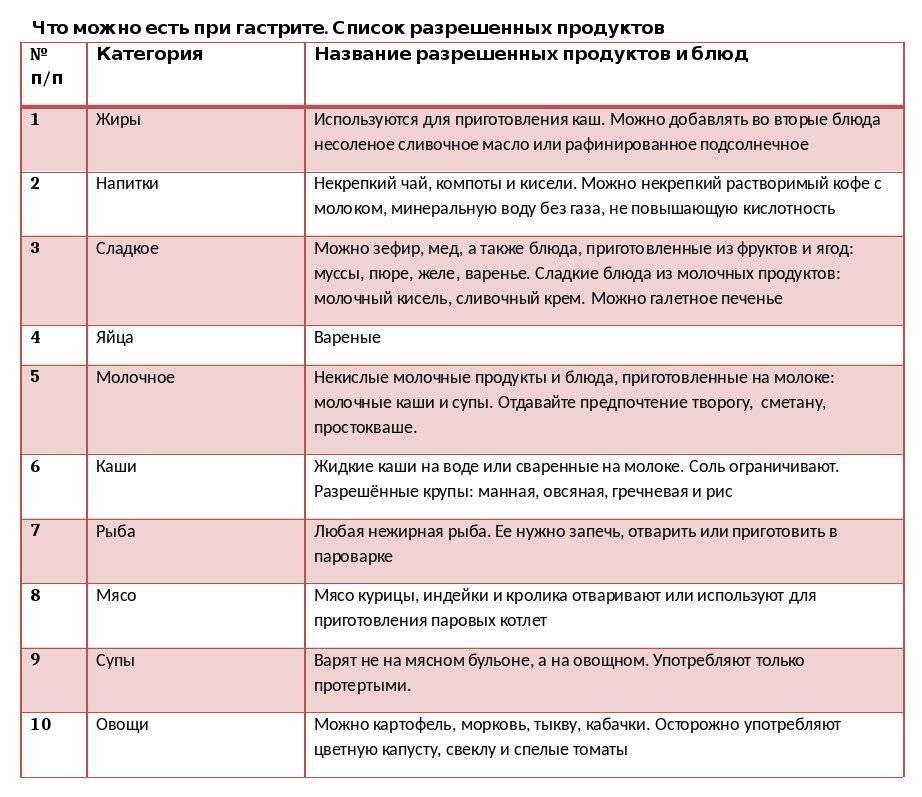
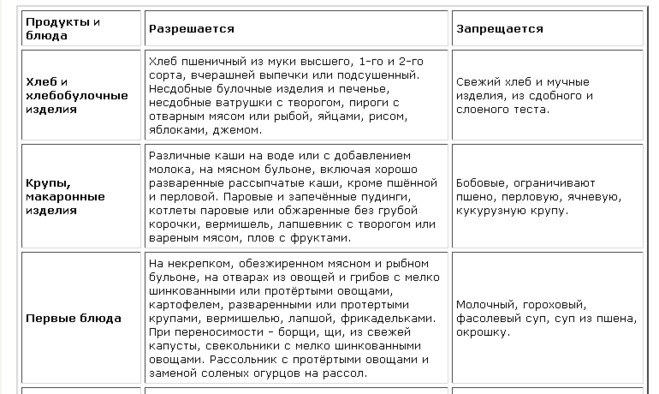
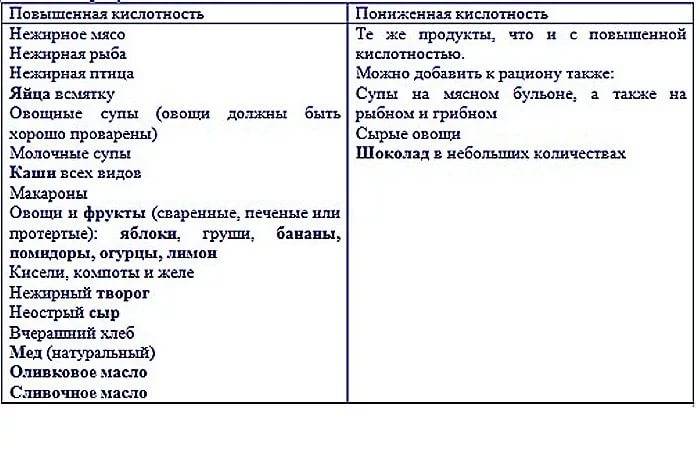
При заболевании рекомендованы следующие продукты:
Супы, приготовленные на воде, нежирном молоке или с добавлением свежих овощей. В них можно добавлять крупы (манную, гречневую, овсяные хлопья) и макаронные изделия. Примечание: Все ингредиенты первых блюд должны быть в максимально измельчённом виде (протёртые)
Идеальный вариант: супы-пюре.
Макароны высшего качества.
Блюда из рыбы и мяса (запечённые в духовке или приготовленные на пару).
Каши вязкой консистенции (овсяная, пшеничная, манная, гречневая, рисовая на молоке).
Овощные салаты.
Фрукты и ягоды (за исключением кислых): яблоки, бананы, груши, черешня, клубника и др.
Овощи (свежие, варёные или тушёные на растительном масле): капуста цветная и белокочанная, картофель, тыква, свекла, помидоры, кабачки, баклажаны, свежие огурцы (очищенные от кожуры и в небольшом количестве).
Кедровые и грецкие орехи (не более 20 г в день).
Сухофрукты в виде компотов и киселей: яблоки, груши, айва (нельзя в период обострения), чернослив (в небольшом количестве на стадии ремиссии), изюм, курага (с осторожностью), финики (только в компоте или вымоченные в течение 2 часов).
Пшеничный хлеб, булочки из постного теста, сухари из белого хлеба, сухое печенье и хлебцы.
Куриные яйца всмятку (не более 2 в неделю).
Куркума — снимает воспаление в желудке, но не рекомендуется в период обострения.
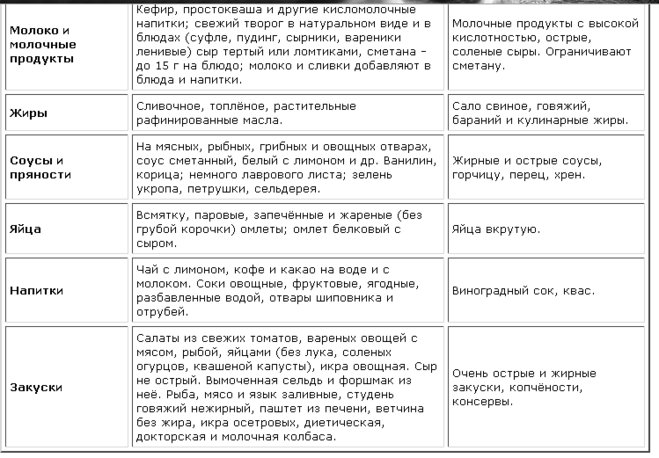
Молоко и кисломолочные продукты: молоко цельное, йогурты, творог, сметана (с низким процентом жирности), ряженка и кефир (до 2,5% жирности), простокваша (не в период обострения), сливочное масло (в минимальном количестве).
Твёрдые сыры (в перетёртом виде или тонкими ломтиками), а также сорта «Рикотта» и «Моцарелла». Исключение составляют сыры копчёные, плавленые и с плесенью, т.к
способны вызвать обострение болезни.
Из сладкого разрешается: джемы, пастила, ирис, желе, мармелад, зефир, фруктовые пюре.
Отвары и настои из мяты (в период ремиссии).
Натуральный мёд (по 1-2 ч. ложки в день).
Жирные масла (кедровое, миндальное, подсолнечное и др.) — их можно добавлять в салаты или каши.
Внимание — обострение
Все мы знаем, что орехи содержат большое количество витаминов, причем многие из них прямым образом влияют на правильную работу ЖКТ. Однако их ограничивают в рационе чуть ли не до нескольких штук в день, потому что употребление его в пищу в больших количествах запросто способно вызвать гастрит. Стоит ли говорить о грибах, которые содержат в себе кладезь полезных веществ, однако очень трудно поддаются перевариванию
Вне обострения гастрита их нужно есть очень осторожно, а вот во время заболевания лучше отказаться от них вовсе. Мороженое, пирожные – от этого всего стоит отказаться, пока вы не достигните ремиссии, большое содержание консервантов вкупе с низкой температурой блюда оказывают на желудок крайне негативное влияние
Подобного рода сладости стоит заменить на мед, варенье, пастилу, разумеется, в разумном количестве.
Чем грозит несоблюдение диеты и правил питания при воспалении желудка
Хроническое воспаление желудка — это состояние, которое требует пристального внимания врача и пациента. Лечебное питание является одним из основных факторов выздоровления. Продукты, помогающие при гастрите, позволяют уменьшить агрессивное воздействие соляной кислоты на слизистую оболочку, способствуют регенерации эпителия, улучшают процессы пищеварения.
Регулярное нарушение диеты приводит к неблагоприятным последствиям, которые влияют на качество жизни человека. Если не придерживаться советов по питанию, можно столкнуться с такими осложнениями:
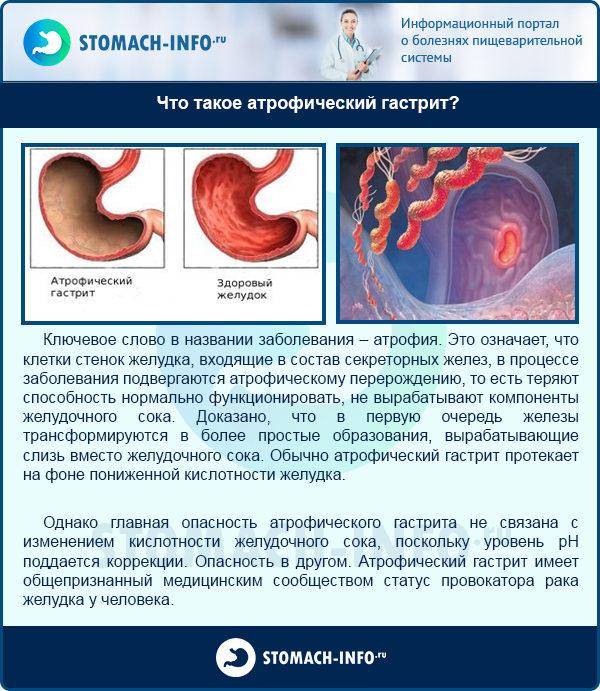
- формированием атрофии слизистой оболочки – атрофический гастрит;
- появлением язвенных дефектов верхних отделов пищеварительного тракта;
- малигнизацией желудка;
- распространением патологического процесса за пределы органа с развитием панкреатита, холецистита, эзофагита, рефлюксной болезни;
- проблемами с дефекацией — поносами и запорами;
- риском возникновения аутоиммунной патологии.
Рецепты блюд при гастрите с повышенной кислотностью
Существует масса разнообразных блюд, которые можно готовить при гастрите.
Вот некоторые из них:
Салат из яблок и моркови
Приготовление:
1. Отварную морковь (1 шт.) и свежее яблоко натереть на мелкой тёрке.
2. Развести 1 ст. ложку мёда 2 ст. ложками кипячёной воды и заправить салат.
3. В готовое блюдо можно добавить немного измельчённых грецких орехов.
Суп-пюре из овсянки
Приготовление:
1. Нежирное молоко развести водой (1:2) и довести до кипения.
2. В кипящую воду добавить 3 ст. ложки овсяных хлопьев.
3. По мере готовности крупы, в суп добавить 3 ст. ложки картофельного пюре, немного перетёртой моркови (отварной) и довести до кипения.
4. Полученную массу остудить и взбить в блендере, добавить зелени и 1 ч. ложку подсолнечного масла.
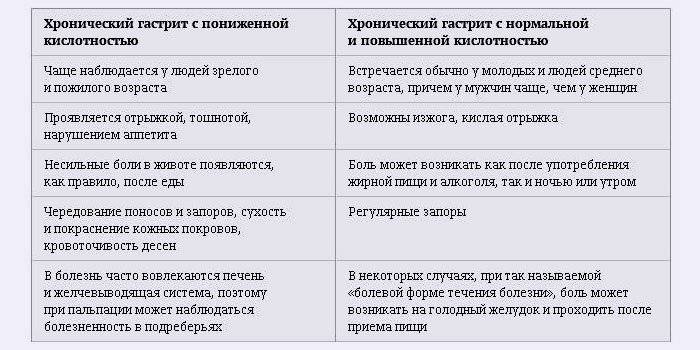
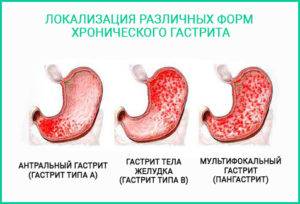
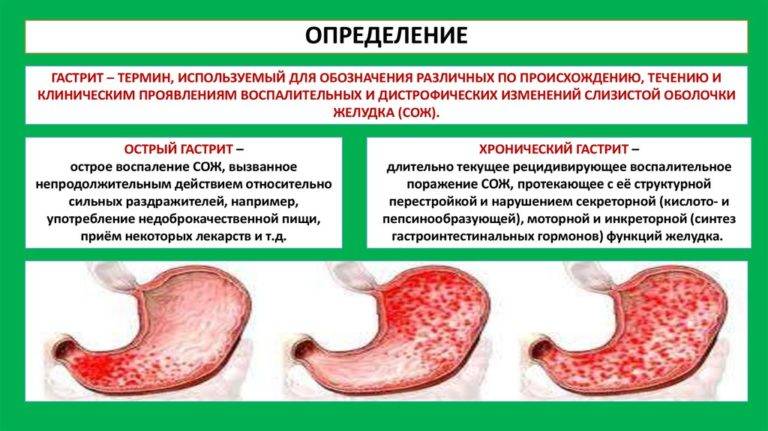
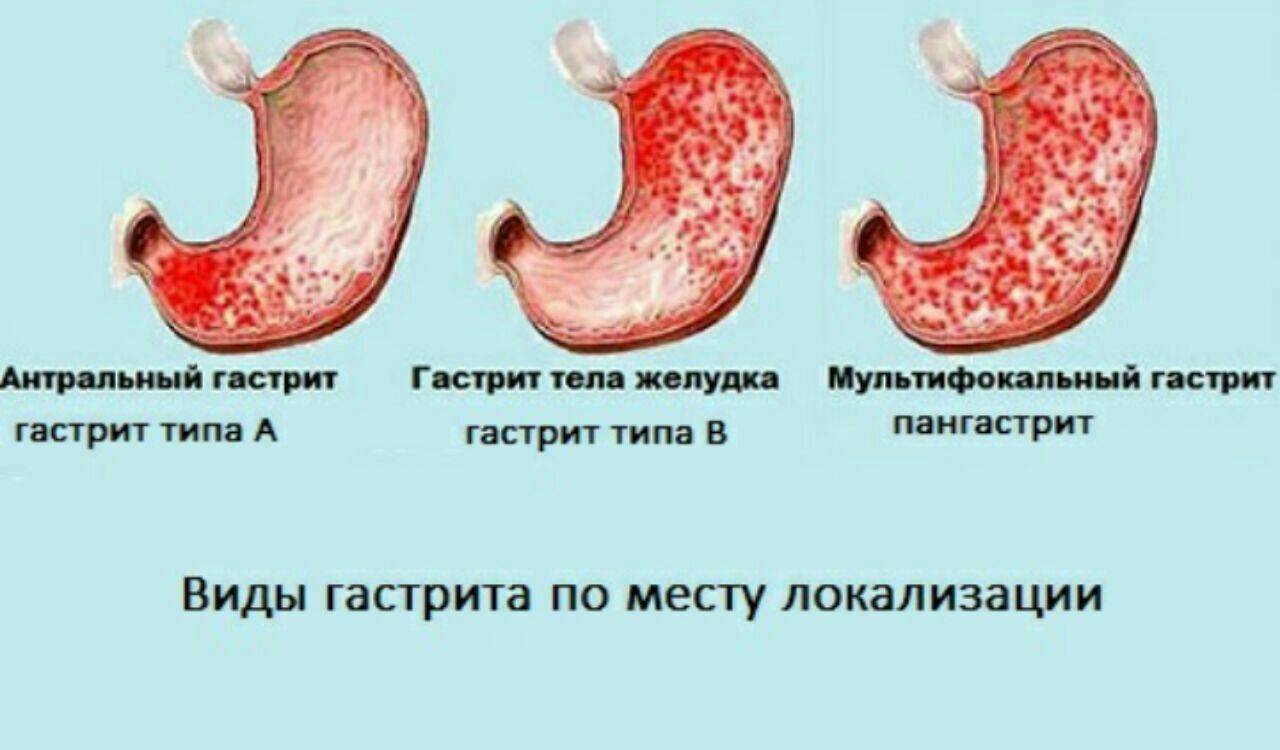
Гастрит желудка: виды и симптомы
Как правило, врачи делят гастрит на два вида: острый и хронический. Подробно рассмотрим каждый из них.
Острый гастрит
При остром гастрите происходит быстрая реакция организма на воздействие раздражителя, то есть, если выпить или съесть «что-то не то», вроде химического вещества, некоторых лекарств или просто вредной еды, контрастирующей на фоне других проблем с желудком. Развивается очень стремительно, вызывая сильные боли в течении нескольких часов после употребления раздражающего фактора. По форме и степени поражения различают несколько вариантов острой формы:

- Катаральный. Отличается резкими болевыми ощущениями и поверхностном поражением слизистой. Легко избавиться обычным промыванием желудка или выводом его содержимого естественным путём. Большой шанс полностью восстановиться после краткого проявления недуга.
- Эрозивный. Проходит гораздо более тяжело, проявляется нарушением работоспособности ЖКТ, сильным болевым синдромом, эрозией слизистой оболочки. При эрозивном гастрите из повреждённых частей желудка может появляться кровь, приводящая к рвоте. Опасное заболевание, потенциально способное перерасти в язвенную болезнь.
- Фибринозный. При обострении гастрита такого вида начинается дифтерическое воспаление желудочной поверхности, на которой появляется фибрин (белковая плёнка). Его повреждение ранит слизистую. Сопровождается высокой температурой, рвотой с фибриновыми плёнками и резкой болью.
- Коррозивный. Происходит при отравлении сильнодействующими химическими веществами, агрессивно влияющими на внутреннюю среду организма. Поражает желудок полностью, характеризуется болью и кровавой рвотой со слизью. Требуется немедленная медицинская помощь.
- Флегманозный. Самый редкий и опасный тип. Начинается из-за попадания бактерий, вроде стрептококка или кишечной палочки. Они закрепляются на подслизистой, где провоцируют гнойные абсцессы на стенках желудка. У больного наблюдается сильный жар и боль, озноб, «путаница» сознания, рвота с кровью. Нужно быстрое хирургическое вмешательстве в течении суток, иначе заболевший умрёт от перитонита или сепсиса.
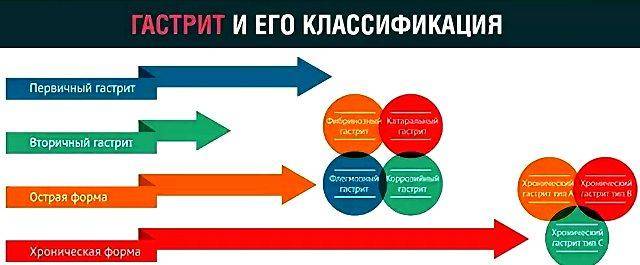
Хронический гастрит
При хроническом гастрите не происходит ярких болезненных ощущений, больше сопровождаясь вялыми и тихими проявлениями. Несмотря на кажущуюся безопасность, постепенно ослабляет внутреннюю защиту желудка и может легко перейти в острую форму.

Классификация:
- Аутоимунный. В фундальном отделе желудка появляются антитела из-за образования антигенных свойств в белковых структурах клеток. Часто приводит к пернициозной анемии (злокачественному малокровию).
- Бактериальный. Из-за поражения инфекцией Hel. pylori. Ответственен за 90% случаев развития хронического гастрита.
- Рефлюкс. При рефлюкс гастрите атрофическом в желудок забрасываются желчь и лизолецитин. Повышается содержание кислоты в желудочном соке.
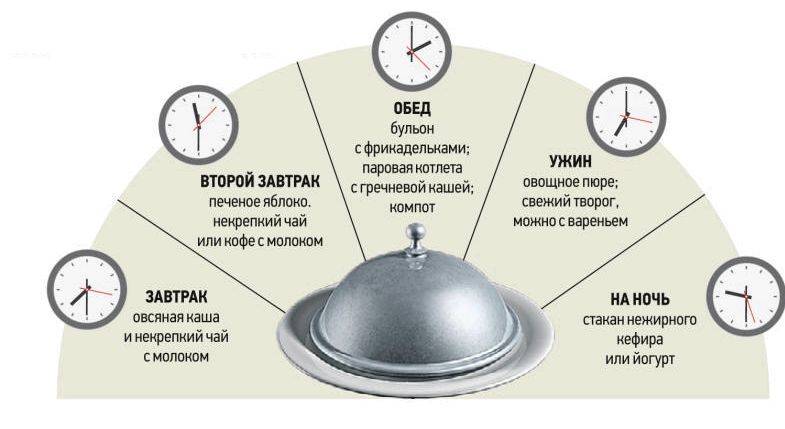
Самое главное, что стоит запомнить пациенту, — есть нужно часто, но маленькими порциями. Один из принципов питания – дробный прием пищи, по нескольку ложек, но часто – по 6–7 раз в день, буквально по часам. Позже, когда острый приступ стихнет, можно немного увеличивать порции и переходить на 5–6 – разовое питание. Диета – это протертые блюда. Вся пища обязательно должна подвергаться термической обработке.
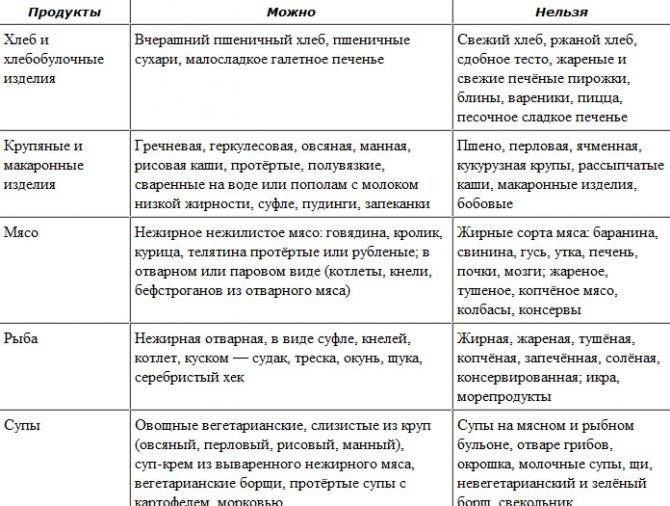
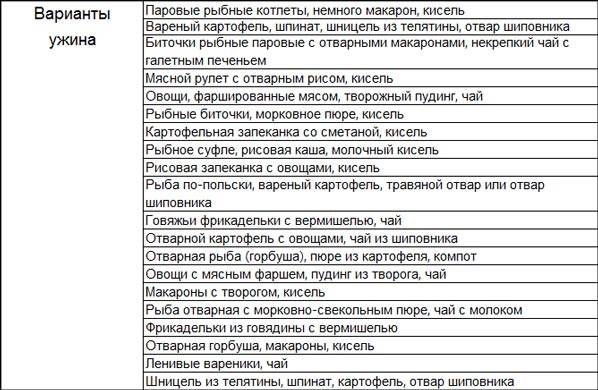
В меню при эрозивном гастрите входят:
- морковь, свекла – в вареном и протертом виде;
- легкий куриный бульон;
- молочные супы;
- молочный суп-лапша;
- рисовая и манная каша;
- кисели;
- омлет;
- запеканки.
Обязательно нужно употреблять не меньше 1,5 л жидкости (негазированной столово-минеральной воды).
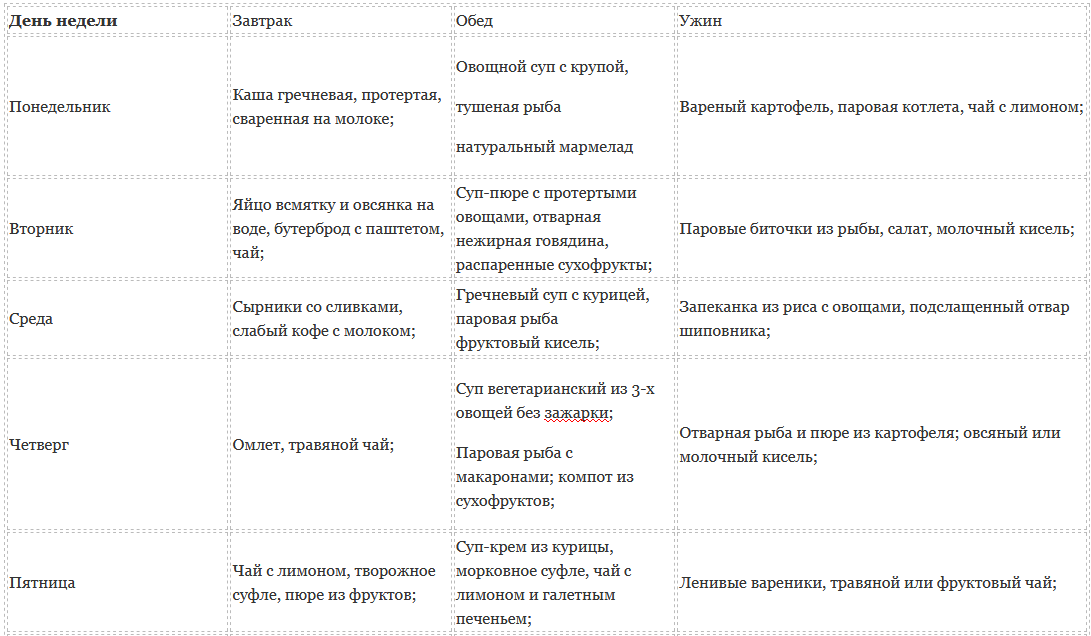
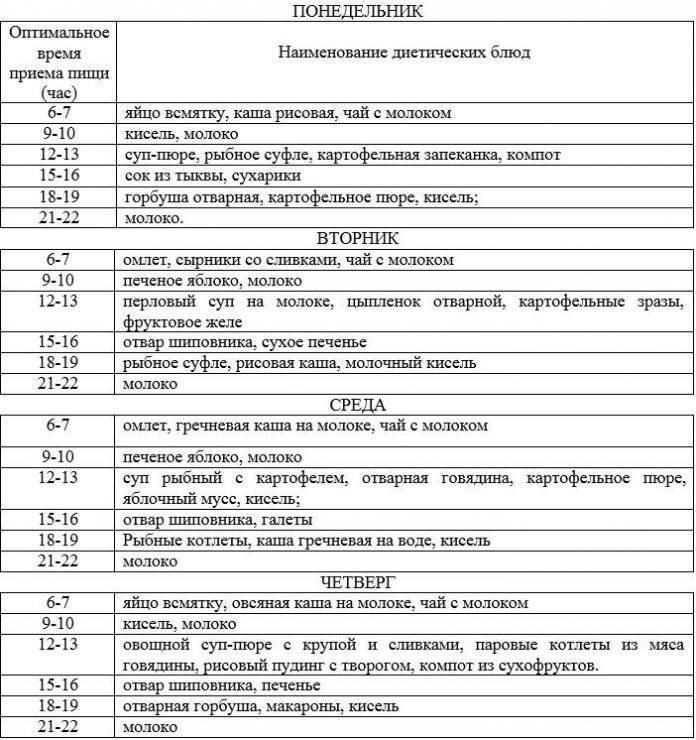
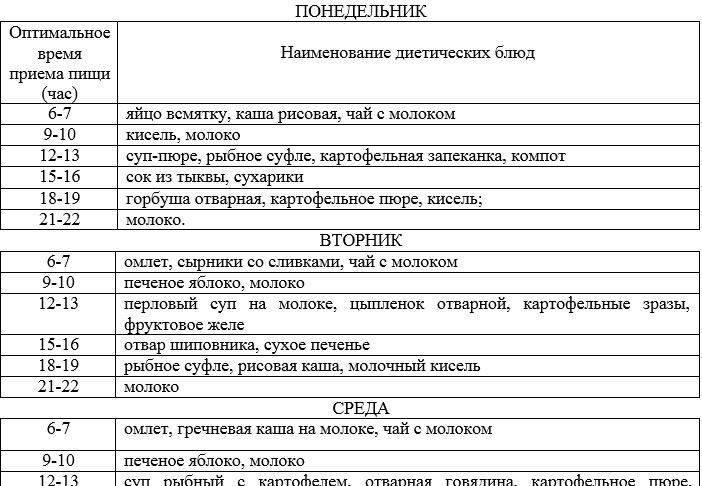
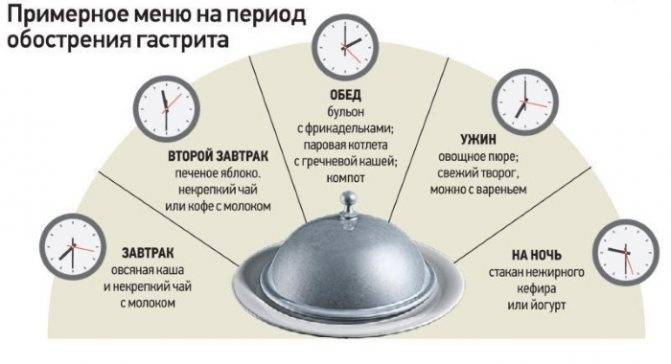
Разберем пример, каким может быть меню при остром эрозивном гастрите желудка на неделю. Отталкиваясь от принципов стола номер 1, вы сможете разработать собственный вариант лечебного питания на период обострения.
| День недели | Первый прием пищи | Второй прием пищи | Третий прием пищи | Четвертый прием пищи | Пятый прием пищи |
| Понедельник | Творожная запеканка | Чай с сухариком | Суп-пюре тыквенный | Чай с сухариком или сухим печеньем | Каша, как следует разваренная |
| Вторник | Омлет | Кисель | Суп на овощном бульоне с протертыми овощами | Некрепкий чай, зефир | Отварная рыба |
| Среда | Чай, гренки с небольшим количеством масла или хлебцы | Омлет | Творог | Котлеты куриные на пару | Кисель |
| Четверг | Компот из сухофруктов, яйцо вкрутую | Каша овсяная на молоке, разбавленном водой | Любой суп-пюре | Немного пропаренного, хорошо проваренного риса, можно с тушеными овощами | Кисель |
| Пятница | Каша манная | Чай с хлебцами | Творожная запеканка | Голубцы | Тушеная рыба |
| Суббота | Каша гречневая на молоке | Пара бананов | Ленивые вареники | Тушеные овощи с отварной грудкой куриной | Запеченная груша |
| Воскресенье | Омлет | Чай с хлебцами | Овсяная каша с изюмом | Котлеты рыбные на пару | Запеканка с творогом и морковью |
При стихании симптомов варианты меню на каждый день становятся более разнообразными.
Диета при эрозивном гастрите в стадии обострения
Примерное меню на неделю при обострении можно составить, основываясь на рекомендациях врача о запрещенных и разрешенных продуктах. Питание при эрозивном гастрите в период обострения должно быть таким, чтобы организм получал все нужные ему полезные вещества и витамины, и при этом, чтобы желудок был максимально разгружен. Слизистую желудка необходимо защитить от повреждений, поэтому в первые дни всю пищу желательно перетирать. Температура блюд должна быть комнатной или они могут быть теплыми, но ни в коем случае не холодными и не горячими. Исключите продукты, вызывающие газообразование:
- бобовые;
- капусту;
- кофе и шоколад.
Диета при хроническом эрозивном гастрите (в стадии ремиссии)
Если болезнь вошла в стадию ремиссии, разрешается употреблять почти все продукты – строгую диету уже можно не соблюдать. Примерное меню при эрозивном гастрите в этом случае включает:
- супы (главное – чтобы они были не слишком жирными и не острыми);
- мясные блюда (за исключением шашлыков и другой очень тяжелой пищи);
- каши на молоке и воде;
- салаты из свежих овощей;
- фрукты.
По-прежнему стоит избегать газированных напитков, а вместо этого употреблять зеленый чай, какао, компоты. Питание становится разнообразным, но, чтобы не спровоцировать обострение, стоит навсегда отказаться от острого и жирного.
От чего возникает гастрит?
Защитные резервуары организма велики, поэтому для возникновения симптомов необходимо долгое время. Навряд ли гастрит разовьется по причине лишь одного следственного фактора. Порой человек ведет неправильный образ жизни годами и только потом о себе дает знать боль в животе.
Воспаление желудка может возникнуть при:
- Отягощенной наследственности (особенно осторожным нужно быть, если хотя бы у одного родителя в анамнезе имеется язвенная болезнь);
- Инфицировании H.Pylori (условно-патогенный микроорганизм, который начинает усиленно размножаться при благоприятных для него условиях);
- Нерациональном питании (злоупотребление жирным, копченым, острым, неправильный режим питания, употребление пищи перед сном и т.д.);
- Стрессовых ситуациях;
- Систематическом употреблении алкоголя, курении;
- Длительном лечении противовоспалительными препаратами (например, при некоторых заболеваниях опорно-двигательного аппарата необходимо пожизненное употребление НПВС, что и приводит к повышению кислотности желудочного сока);
- Хронических инфекциях;
- Эндокринных нарушениях;
- Гиповитаминозах;
- Глистной инвазии.
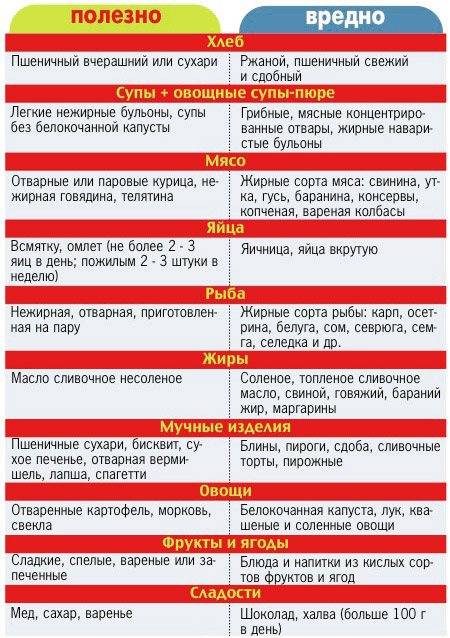
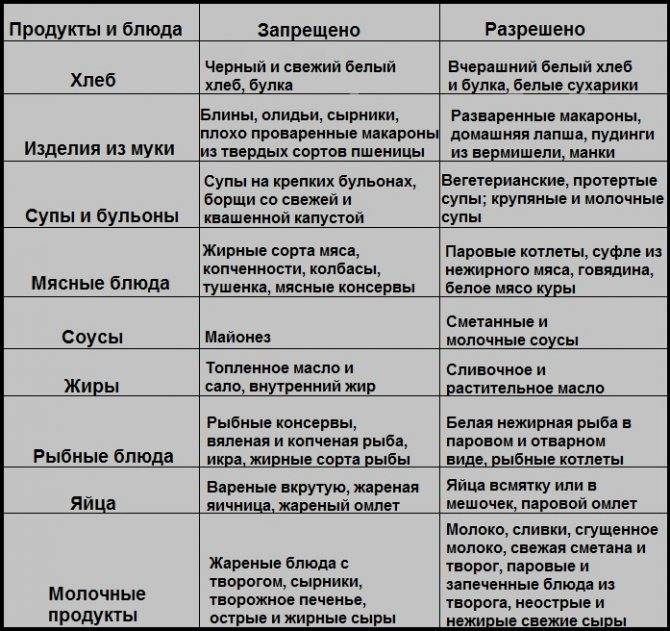
Запрещенные продукты при гастрите с повышенной кислотностью

Следует избегать цитрусовые
К их числу можно отнести:
- Чеснок — содержит в составе много фитонцидов, которые отрицательно воздействуют на слизистую.
- Цитрусовые (лимоны, апельсины и др.) — категорически запрещены, т.к способны вызвать обострение болезни.
- Киви — содержит в составе кислоты, которые разрушают слизистую желудка.
- Шоколад, какао и кофе.
- Мороженое.
- Виноград.
- Сырая морковь.
- Брокколи (входящая в состав клетчатка может вызвать тошноту и рвоту).
- Цикорий.
- Крупы: пшённая и перловая.
- Кукуруза и бобовые (фасоль, соя, горох и др.).
- Жирное мясо, печень, пельмени и копчёные изделия.
- Арбузы и дыни.
- Семечки (в т.ч. халва), арахис и миндаль.
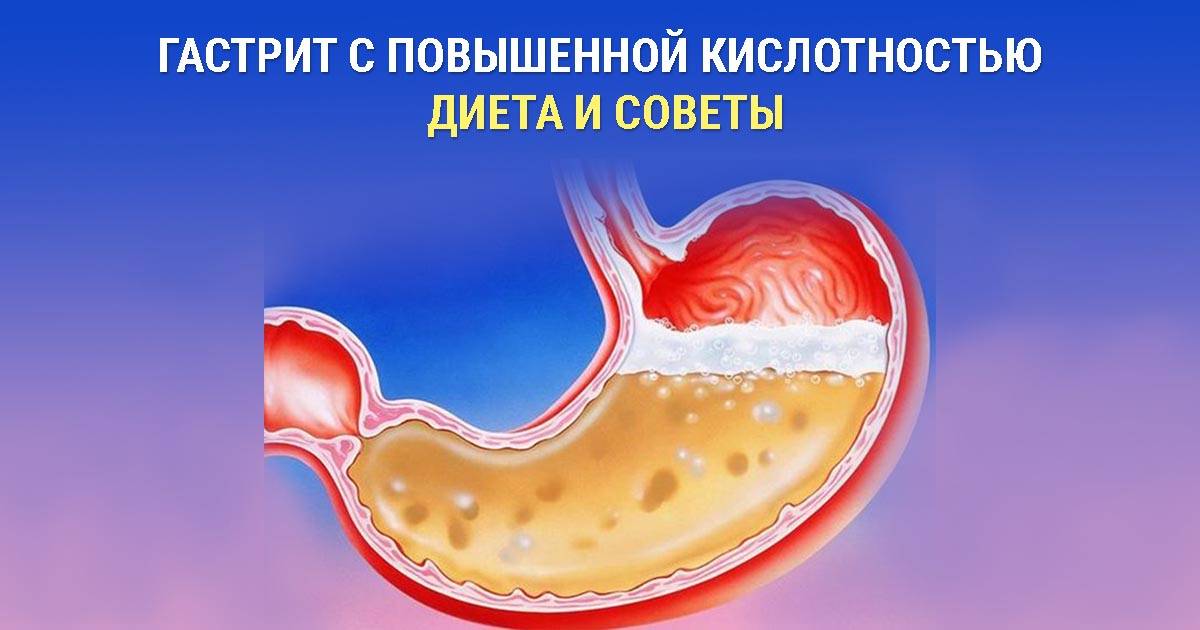
Особенности питания при гастрите с повышенной кислотностью
Под гастритом принято понимать воспаление слизистых тканей желудочной полости. Чаще всего его симптомы относят к острому течению. Если говорить о хроническом характере заболевания, то происходит нарушение регенерационного процесса клеток, наблюдается отсутствие иммунного ответа организма на происходящее.
Причиной развития недуга чаще всего становится неправильно подобранный рацион. Злоупотребление фаст-фудами, алкоголем и полуфабрикатами плохо сказывается на работе пищеварительного тракта. Сопутствующим фактором является употребление пищи на бегу, отсутствие полноценного завтрака.
Острый гастрит часто проявляется на фоне заражения желудочной полости бактерией Хеликобактер пилори. Хроническая форма заболевания возникает при проведении неправильного лечения и несоблюдении диеты.
Весь этот процесс ведет к усилению желудочно-пищеводного рефлюкса. Он сопровождается отрыжкой, срыгиваниями, тошнотой, тяжестью в животе, изжогой. Хроническая форма патологического процесса характеризуется периодическим болевым синдромом в левом боку, расстройством стула, урчанием в животе и вздутием.
 Основные симптомы хронического гастрита с повышенной кислотностью проявляются в изжоге, отрыжке кислым содержимым, регулярных запорах, болях после употребления жирной пищи или спиртного
Основные симптомы хронического гастрита с повышенной кислотностью проявляются в изжоге, отрыжке кислым содержимым, регулярных запорах, болях после употребления жирной пищи или спиртного
Так как причиной хронического гастрита с повышенной кислотностью зачастую является употребление пищи, которая раздражает слизистую оболочку, то в лечении большое внимание уделяется рациону
Особенно важно придерживаться диеты при гастрите с повышенной кислотностью на этапе обострения
Основная цель лечебной диеты при гастрите с повышенной кислотностью основывается на создании условий, которые направлены на устранение неприятной симптоматики. Лечебная диета позволяет снизить выделение желудочного сока. Щадящий режим способствует улучшению переваривания и усвоения пищи.
Приготовленные блюда запрещено есть в горячем или холодном виде. Если не придерживаться такой рекомендации, то слизистая оболочка желудка не сможет восстанавливаться и будет повреждаться повторно. Из-за этого симптоматика только усилится.
Питаться нужно ежедневно в одно и то же время. Обязательно должен быть завтрак, обед и ужин. Промежутки между приемами пищи не должны превышать 2-3 часов.
Диета при остром гастрите с повышенной кислотностью
Симптомы гастрита с повышенной кислотностью необходимо убирать с помощью медикаментозного лечения и диеты. При остром течении в первые сутки рекомендовано полностью отказаться от приема пищи. Допускается употребление жидкости — минеральной или кипяченой воды без газов. Эти мероприятия позволяет избавиться от тошноты, болей и рвоты.
На вторые сутки в меню постепенно включают слизистые супы, кисель, отвар шиповника и мясное суфле. На 3-4 день разрешено есть белые сухарики или вчерашний хлеб, овощное пюре, фрикадельки, котлеты на пару, бульон.
Как только симптомы исчезнут, пациента переводят на стол №1.
Диета при хроническом гастрите с повышенной кислотностью
Питание при хроническом гастрите желудка с повышенной кислотностью зависит от стадии. В период обострения необходимо полностью отказаться от приема пищи. Пациента садят на диету при гастрите с повышенной кислотностью №1А. Она подразумевает полное ограничение продуктов, которые могут вызвать даже малейшее раздражение. Лечение длится от 6 до 10 дней.
Важно! После того как состояние немного улучшится, а симптомы пойдут на спад, больному назначают диету при гастрите с повышенной кислотностью №1Б. В среднем длительность диеты при гастрите составляет 2-3 недели.
Употребление жареных блюд, жирных сортов мяса, соленых и маринованных продуктов приведет к повторному обострению гастрита. Стол №1 рекомендован в восстановительный период
Таких правил можно придерживаться и при невыраженном обострении. Питание отличается умеренным щажением желудочных стенок
Стол №1 рекомендован в восстановительный период. Таких правил можно придерживаться и при невыраженном обострении. Питание отличается умеренным щажением желудочных стенок.
Что можно и нельзя есть при гастрите с повышенной кислотностью
При заболевании рекомендованы следующие продукты:
Супы, приготовленные на воде, нежирном молоке или с добавлением свежих овощей. В них можно добавлять крупы (манную, гречневую, овсяные хлопья) и макаронные изделия. Примечание: Все ингредиенты первых блюд должны быть в максимально измельчённом виде (протёртые)
Идеальный вариант: супы-пюре.
Макароны высшего качества.
Блюда из рыбы и мяса (запечённые в духовке или приготовленные на пару).
Каши вязкой консистенции (овсяная, пшеничная, манная, гречневая, рисовая на молоке).
Овощные салаты.
Фрукты и ягоды (за исключением кислых): яблоки, бананы, груши, черешня, клубника и др.
Овощи (свежие, варёные или тушёные на растительном масле): капуста цветная и белокочанная, картофель, тыква, свекла, помидоры, кабачки, баклажаны, свежие огурцы (очищенные от кожуры и в небольшом количестве).
Кедровые и грецкие орехи (не более 20 г в день).
Сухофрукты в виде компотов и киселей: яблоки, груши, айва (нельзя в период обострения), чернослив (в небольшом количестве на стадии ремиссии), изюм, курага (с осторожностью), финики (только в компоте или вымоченные в течение 2 часов).
Пшеничный хлеб, булочки из постного теста, сухари из белого хлеба, сухое печенье и хлебцы.
Куриные яйца всмятку (не более 2 в неделю).
Куркума — снимает воспаление в желудке, но не рекомендуется в период обострения.
Молоко и кисломолочные продукты: молоко цельное, йогурты, творог, сметана (с низким процентом жирности), ряженка и кефир (до 2,5% жирности), простокваша (не в период обострения), сливочное масло (в минимальном количестве).
Твёрдые сыры (в перетёртом виде или тонкими ломтиками), а также сорта «Рикотта» и «Моцарелла». Исключение составляют сыры копчёные, плавленые и с плесенью, т.к
способны вызвать обострение болезни.
Из сладкого разрешается: джемы, пастила, ирис, желе, мармелад, зефир, фруктовые пюре.
Отвары и настои из мяты (в период ремиссии).
Натуральный мёд (по 1-2 ч. ложки в день).
Жирные масла (кедровое, миндальное, подсолнечное и др.) — их можно добавлять в салаты или каши.