Преимущества лечения псориаза в домашних условиях народными средствами
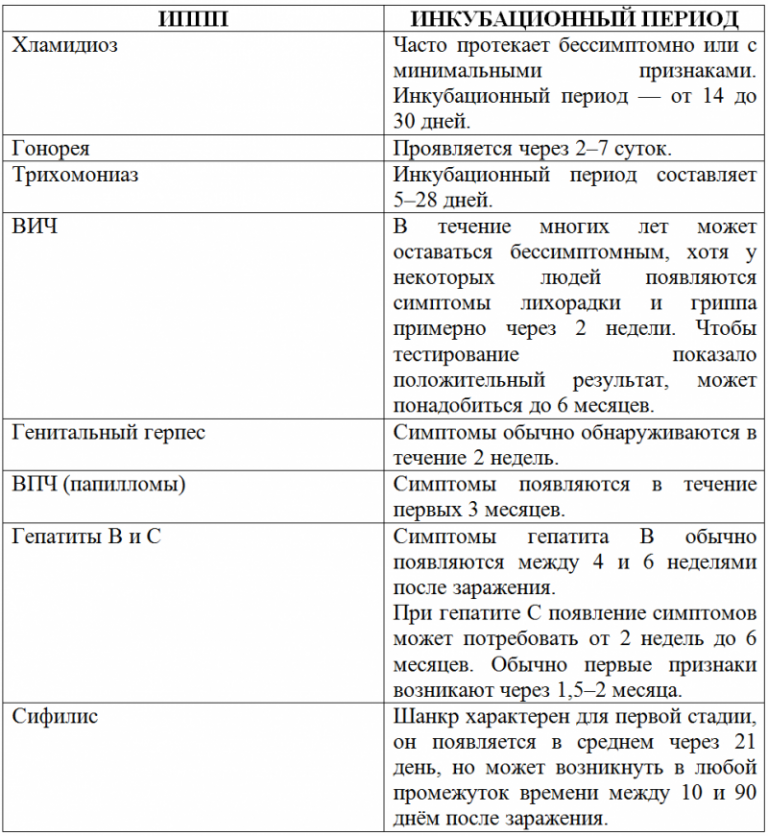
Первые признаки ИППП у мужчин
Какими будут первые проявления инфекционного заболевания, зависит от того, какой ИППП заразился пациент.
Большинство патологий вызывают уретрит.
Реже возникает баланопостит.
Также существуют отдельные инфекции, вызывающие патогномоничные симптомы (такие, которые не возникают при других заболеваниях).
Первичный очаг воспаления в уретре возникает при:
- хламидиозе;
- уреаплазмозе;
- гонорее;
- микоплазмозе;
- трихомониазе.
То есть, при большинстве бактериальных ИППП и протозойной инфекции, вызванной трихомонадами.
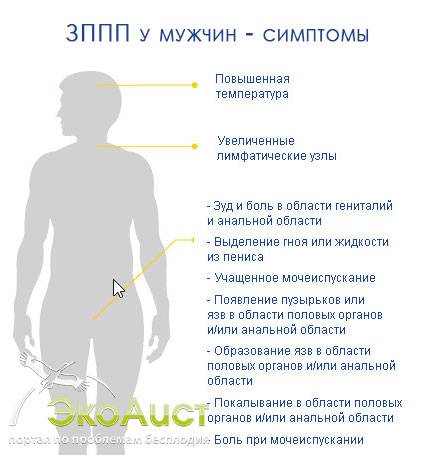
Основные проявления:
- выделения;
- зуд и болезненность, усиливающаяся при мочеиспускании;
- боль при половом акте;
- покраснение;
- отечность, инфильтрация дистального отдела уретры.
При гонококковой инфекции отделяемое может быть весьма обильным.
Обычно оно гнойное.
При других инфекциях в основном прозрачное или слизисто-гнойное.
Кандидоз и гарднереллез вызывают первые признаки в виде баланопостита.
Основные проявления:
- покраснение головки;
- зуд;
- пятна, папулы;
- налёт с неприятным запахом.
При кандидозе налёты обычно белые, а запах кислый.
При гарднереллезе налёты серые, запах несвежей рыбы.
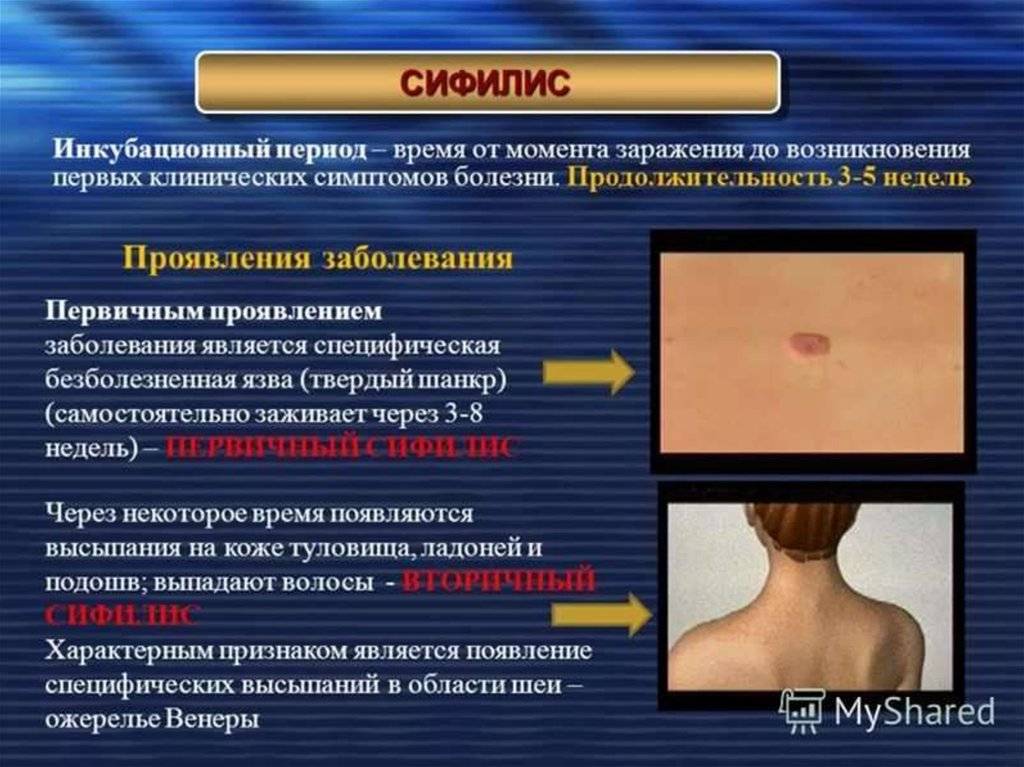
Сифилитическая инфекция проявляется в начальной стадии появлением эрозии на пенисе.
Она располагается на уплотненном основании.
Имеет красный цвет, но сверху покрыта серым налетом.
Форма обычно правильная, круглая.
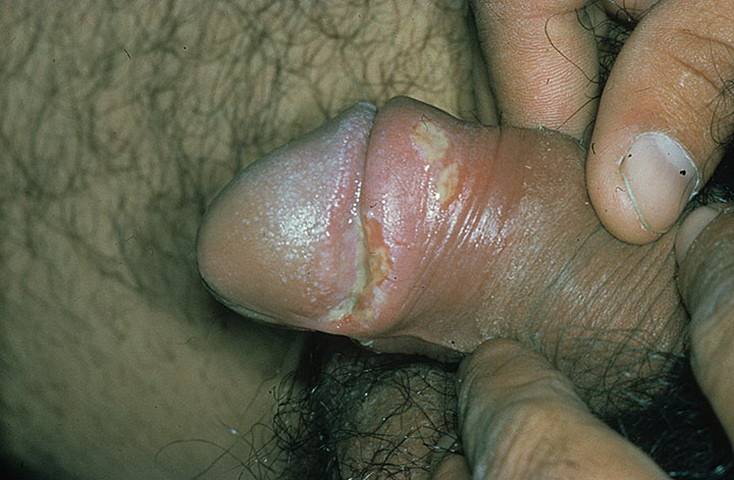
Одновременно увеличиваются лимфоузлы, при этом оставаясь безболезненными.
Субъективные ощущения отсутствуют.
Герпетическая инфекция дает первые симптомы ещё до формирования высыпаний.
Это ощущение легкого покалывания или щекотания в тех участках кожи, где спустя сутки появится сыпь.
Возникают высыпания моментально, буквально за одну ночь.
Они выглядят в классическом варианте как пузырьки с жидкостью.
При папилломавирусной инфекции ранних симптомов нет вообще.
Через несколько месяцев после заражения образуются аногенитальные бородавки.
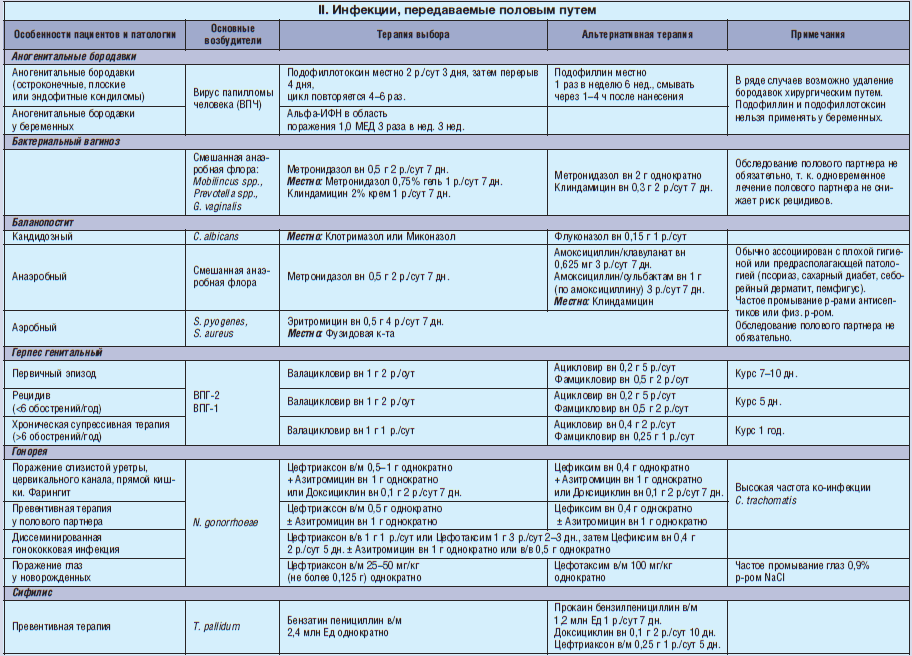
Превентивное лечение венерологических заболеваний в инкубационный период
Превентивной называют терапию, которая выполнена по эпидемиологическим показаниям.
Она назначается пациенту, у которого:
- нет симптомов болезни
- нет лабораторно подтвержденного диагноза
У него есть лишь:
- незащищенный половой контакт с источником инфекции в анамнезе
- опасения, что случайная половая связь с человеком без установленного диагноза может привести к инфицированию
Для назначения превентивной терапии достаточно желания пациента.
Она не сложная, не дорогая, не длительная и не опасная.
Зато позволяет предотвратить инфицирование ЗППП с вероятностью, близкой к 100%.
Фактически, лечение проводится в инкубационный период, так как никаких симптомов ещё нет.
В большинстве случаев превентивную терапию проводят при двух инфекциях:
- сифилис
- гонорея
Для других ЗППП стандартных схем нет.
Но врачи могут назначить превентивную терапию на свое усмотрение.
Для этого используются те же препараты, что для лечения манифестных форм этих же инфекций.
Только курс короче, а дозы меньше.
При сифилисе превентивную терапию чаще проводят пенициллинами длительного действия.
Назначается 2 укола бензатин-бензилпенициллина.
Используются препараты Ретарпен или Экстенциллин.
Их вводят внутримышечно, в дозе 2,4 млн ЕД.
Всего требуется 2 укола с перерывом в неделю.
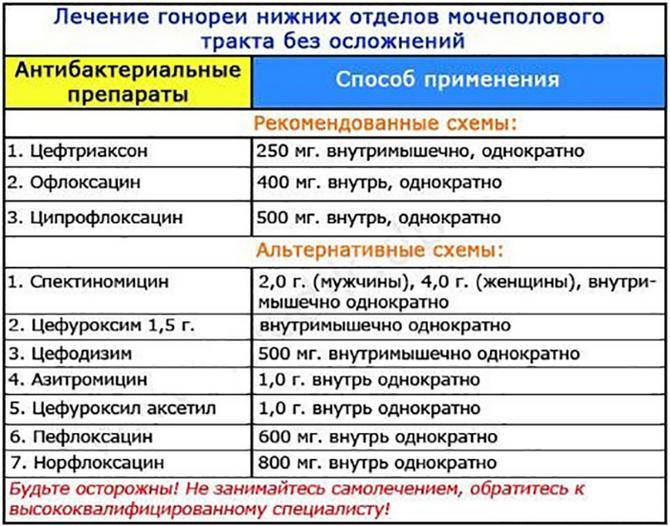
Для превентивной терапии гонококковой инфекции используют один укол цефтриаксона.
Препарат вводят в дозе 250 мг.

Для превентивного лечения хламидиоза могут использоваться разные препараты.
Часто это азитромицин.
Хотя он менее активен в отношении хламидий, чем некоторые другие средства (джозамицин, доксициклин), от отличается удобством приема за счет длительного эффекта.
Назначается всего одна таблетка в дозе 1 грамм.
Это обеспечивает высокую комплаентность терапии (готовность пациента в точности выполнить врачебные назначения).
Для превентивного лечения трихомониаза может использоваться однократный прием метронидазола в дозе 2 грамма.
Используются также другие нитроимидазолы, например, орнидазол иди секнидазол.
Для превентивного лечения кандидоза пациенту может быть назначена одна таблетка флуконазола в дозе 150 мг.
Когда женщине надо сдавать анализы
Список инфекций, которые способны передаваться при сексуальном контакте, довольно широк.
К ним, в первую очередь, относят венерические заболевания.
Многие из них имеют сходные симптомы.
Поэтому даже при наличии яркой клинической картины, доктор не всегда может определить разновидность патологии.
Кроме того, часто на фоне заражения одной инфекцией начинают проявляться признаки других заболеваний или, наоборот, протекают бессимптомно.
Носительство инфекции является опасным не только для больной женщины, но и для тех, с кем она вступает в половую связь.
Ведь отсутствие симптомов не может гарантировать того, что человек здоров.
В связи с этим, имеется ряд показаний, когда женщине необходимо пройти диагностику на ИППП.
Однозначно, это необходимо сделать, если пациентка обратилась к доктору с жалобами:
- На наличие дискомфорта в области гениталий, который проявляется жжением или зудом, особенно если эти явления причиняют пациентке сильное беспокойство.
- При появлении болезненности или неприятных ощущений во время половой близости.
- Если процесс мочеиспускания сопровождается болезненным состоянием, появляются частые позывы к походу в туалет по-маленькому и при этом выделение урины носит достаточно скудный характер.
- Появление боли в области матки под лобком или в других отделах гениталий.
- Если изменился характер вагинальных выделений: увеличилось количество, изменилась структура белей, появился специфический запах, окрашивание или дополнительные включения — кровь или гной.
- При наличии в моче дополнительных примесей.
- При появлении в аногенитальной области, зоне промежности или по всему телу различных высыпаний (пузырьки, папулы, кондиломы и др.).
Обследования на ИППП также проводят во время профосмотров, на этапе планирования зачатия, перед оперативным вмешательством, при постановке женщины на учет по беременности и родам.
Для сдачи женских анализов на инфекции обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
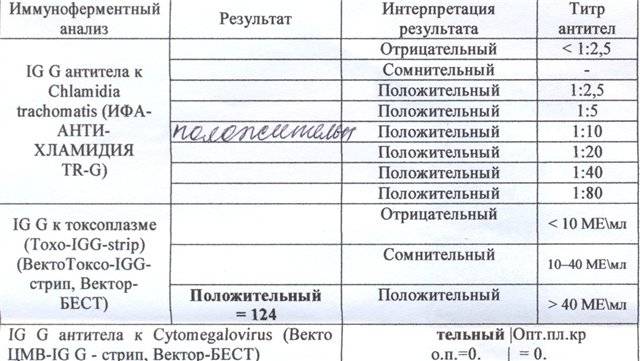
Какие анализы назначает венеролог на сифилис?
На сифилитическую инфекцию проводятся как прямые, так и непрямые тесты.
Прямые – это когда бактерию выявляют непосредственно в материале, полученной из первичной сифиломы или вторичного сифилида.
Данный вид диагностики возможен, если у пациента имеются высыпания.
Но скрытый или поздний сифилис диагностируется лишь непрямыми методами.
Они считаются непрямыми, так как выявляют не саму бактерию, а антитела к ней или к аутоантигенам, образующимся на фоне инфекции.
Так как эти способы диагностики менее точные, нужны положительные результаты минимум двух разных анализов, прежде чем диагноз будет установлен.
Прямые методы диагностики, которые используются в нашей клинике:
- темнопольная микроскопия
- ПЦР
Материал берется из элементов сыпи.
Может также использоваться пунктат увеличенного лимфоузла.
При микроскопии бактерия может быть обнаружена.
Но всё же лучше делать ПЦР.
Это исследование более точное.
Оно объективное, а не субъективное.
Результаты не зависят от способности специалиста отличить под микроскопом бледную трепонему от непатогенных спирохет.
ПЦР выявляет специфический участок ДНК возбудителя.
Положительный результат любого из прямых диагностических тестов является абсолютным доказательством наличия у человека сифилитической инфекции.
Никаких дополнительных подтверждающих исследований не требуется.
Среди непрямых методов диагностики мы чаще всего используем:
- RPR
- ИФА
Но существует и множество других тестов, которые используются в тех или иных ситуациях, в зависимости от стадии сифилиса, сопутствующих патологий, результатов предыдущих исследований.
Это РПГА, РИФ, РИТ, иммуноблот.
Исследования на сифилис у венеролога делятся на трепонемные и нетрепонемные.
Первые выявляют антитела к трепонеме паллидум.
Вторые – к аутоантигенам, которые образуются в организме в результате распада тканей на фоне сифилитической инфекции.
С другой стороны, исследования делятся на отборочные и подтверждающие.
В качестве отборочных могут использоваться и трепонемные, и нетрепонемные тесты.
Подтверждающими могут быть исключительно трепонемные исследования.
Потому что нетрепонемные антитела образуются при множестве других болезней, помимо сифилиса.
Они появляются при онкологической, аутоиммунной, инфекционной патологии, беременности и т.д.
В качестве отборочного теста мы используем RPR.
В качестве подтверждающего – ИФА.
Оба анализа берутся одновременно.
На следующий день вы можете точно знать, есть у вас сифилис или нет.
Мы используем анализы и для подтверждения излеченности после курса антибиотикотерапии.
Для этого могут использоваться только нетрепонемные реакции.
Потому что трепонемные остаются положительными долгие годы после окончания терапии, а иногда сохраняются такими в течение всей жизни.
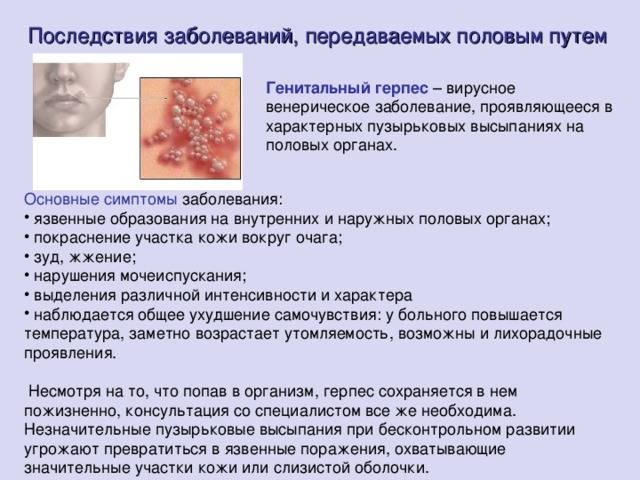
Признаки половых инфекций на коже
Некоторые венерические заболевания имеют кожные проявления, которые отличают их от всех прочих патологий.
В первую очередь стоит отметить:
- герпес
- сифилис
- папилломавирус
- кандидоз
При герпесе в месте проникновения возбудителя в кожу появляются пузырьки.
Они могут быть весьма болезненными.
Пузырьки появляются практически одномоментно.
Подсыпания если и есть, то они минимальные.
Везикулы образуются на фоне покрасневшей кожи.
Изначально они содержат прозрачную жидкость, которая через несколько дней мутнеет.
Симптомы продолжаются 1-2 недели.
Постепенно пузырьки превращаются в эрозии и подсыхают.
После отхождения корочек остается временная гиперпигментация.
При сифилисе в первичном периоде на коже члена возникает безболезненная эрозия.
Она расположена на плотном основании.
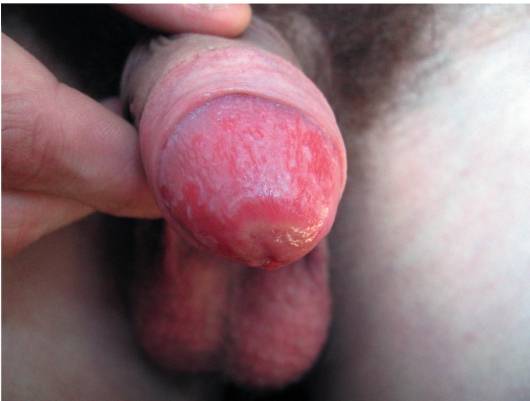
Увеличиваются паховые лимфоузлы.
Во вторичном периоде сифилиса сыпь появляется по всему телу.
Изначально она выглядит как мелкие пятна и папулы.
Затем могут появляться самые разнообразные элементы сыпи.
При папилломавирусной инфекции появляются небольшие разрастания кожи (вегетации).
Это аногенитальные бородавки или кондиломы.
Некоторые пациенты жалуются на зуд в этой области.
Зачастую никаких субъективных симптомов нет.
При кандидозе воспаляется в основном головка члена у мужчин, влагалище – у женщин.
На коже появляются красные пятна и папулы.
Образуется белый густой налет, который можно легко снять.
Для кандидоза характерен кислый запах от половых органов.
Без лечения грибковая инфекция может прогрессировать.
На коже появляются болезненные эрозии и трещины.
Иногда появляются гнойники.
Анализы крови на ВИЧ
Существует три основных типа анализов крови на ВИЧ.
Первый – это исследование ПЦР для выявления генетического материала возбудителя.
Второй – обнаружение в крови антител.
Третий – выявление антигенов ВИЧ.
Разные анализы преследуют различные цели. Они имеют свои преимущества и недостатки.
В качестве скринингового метода используют комбинированный тест. Он одновременно направлен на обнаружение антител и антигена р24.
Преимуществом этого анализа крови является его высокая чувствительность. Поэтому применяется он для первичной диагностики ВИЧ.
Показаниями для сдачи анализа крови считаются:
- беременность
- предстоящая хирургическая операция
- выявление любых ЗППП с неустановленным источником инфицирования
- донорство крови, половых клеток, органов
- контакт с ВИЧ-инфицированным
Комботест высокочувствительный, но при этом имеет не самую высокую специфичность. Поэтому после получения положительных результатов анализов нужно подтверждение диагноза.
Для подтверждающих тестов на первый план выходит показатель специфичности. То есть, частота ложноположительных результатов должна быть минимальной.
Используется для подтверждения диагноза ВИЧ иммуноблот. Он тоже основан на выявлении антител. В большинстве случаев у ВИЧ-инфицированных этот анализ положительный.
Это свидетельствует в пользу существующей инфекции. Но иногда результат бывает пограничным. В таких случаях требуется проведение ещё одного подтверждающего теста. Им обычно становится ПЦР.
Если же комбинированный тест, включающий определение антигена р24, был положительным, а иммуноблот – отрицательным, проводится повторное исследование через 3 недели. В случае повторного положительного результата считается, что человек здоров.
Если же он положительный, устанавливается диагноз ВИЧ. Такие противоречивые результаты связаны с тем, что антиген р24 появляется в крови раньше, чем антитела к некоторым вирусным белкам. Поэтому комботест становится положительным раньше, чем иммуноблот. Наряду с серологическими методами для выявления ВИЧ используются молекулярные тесты.
Для ПЦР клиническим материалом тоже служит кровь. Метод хорошо тем, что определяет вирусную нагрузку. То есть, он не просто дает ответ, болен ли человек, но и показывает, насколько далеко зашел патологический процесс. Поэтому ПЦР используют для мониторинга ВИЧ-инфекции. Применяют метод с целью определения показаний к назначению антиретровирусной терапии и для оценки её эффективности.
ПЦР также применяется для диагностики ВИЧ у новорожденных. Они получают антитела от инфицированной матери. Поэтому серологические тесты становятся неэффективными. Ведь выявление антител в крови младенца не говорит о том, что он болен. Вполне вероятно, что это материнские антитела. В то же время обнаружение РНК вируса подтверждает наличие инфекции.
Вместе с тем, ПЦР имеет ряд недостатков по сравнению с анализом крови на антитела. Поэтому не может использоваться для первичной диагностики самостоятельно. ПЦР применяется разве что как дополнение к другим анализам. Или используется в случае спорных, а также противоречивых результатов серологических исследований.
Причины невозможности использования ПЦР для первичной диагностики ВИЧ:
- не выявляет ВИЧ 2 типа, который составляет 0,5% клинических случаев в Европе
- ВИЧ может изменять генотип, а потому искомый фрагмент РНК может не определяться (для определения этого недостатка используют ПЦР с двойной мишенью)
- не выявляет ВИЧ у элитных контроллеров (у 1% людей антитела полностью подавляют ВИЧ, и его РНК не выявляется в крови при положительных серологических тестах)
Отдельно следует выделить экспресс-тесты на ВИЧ. Для этих исследований применяется не венозная, а капиллярная кровь. Её берут из мочки уха или безымянного пальца. Результат человек может узнать уже через 15 минут.
Для диагностики используют иммунохроматографический метод. Преимуществом теста является возможность его проведения в любых условиях, а не только в клинической лаборатории.
Чувствительность исследования высокая. Экспресс тест может использоваться как скрининговый.
В случае положительного результата необходимо подтверждение при помощи иммуноблота.
Основные ситуации, когда используют экспресс-тесты:
- предстоящее экстренное хирургическое вмешательство
- травма иглой, содержащей биоматериал потенциально инфицированного пациента
- начавшиеся роды – для определения ВИЧ-статуса матери
То есть, экспресс-тест нужен в случаях, когда результат анализа крови на ВИЧ требуется получить немедленно.
Процедура забора соскоба
Перед взятием соскоба женщину просят прилечь на гинекологическое кресло, где будет проведен общий осмотр с использованием медицинских зеркал.
При взятии соскоба на ИППП врач использует специальный, стерильный прибор в виде щеточки и стерильные тампоны.
Так как некоторые виды возбудителей половых инфекций являются внутриклеточными паразитами, обнаружить их можно только прибегнув к анализу соскоба.
Далее взятый биологический материал помещается в стерильную пробирку и отправляется на исследование.
Манипуляция взятия соскоба не сопровождается выраженной болью, пациентка может ощущать дискомфорт.
Незначительная болезненность ощущается при соприкосновении гинекологического зонда со слизистой шейки матки.
После процедуры отмечаются мажущие красно-коричневые выделения, которые, как правило, незначительные и длятся несколько дней.
Важно! Незначительные, мажущие выделения после взятия соскоба — норма. При развитии обильных выделений, переходящих в кровотечение, повышение температуры или ухудшения общего самочувствия, в обязательном порядке следует обратиться к гинекологу.
При развитии обильных выделений, переходящих в кровотечение, повышение температуры или ухудшения общего самочувствия, в обязательном порядке следует обратиться к гинекологу.
Дополнительно проводится соскоб из мочеиспускательного канала, это позволяет получить более детальную картину инфекции.
После манипуляции женщина может отмечать рези и жжение в момент мочеиспускания.
Подобные симптомы проходят в течение 3-4 дней, специальное лечение не требуется.

При выраженном дискомфорте разрешается принять обезболивающий препарат.
У девочек берется соскоб (мазок) на ИППП только из наружных половых губ, без проникновения зонда во влагалище.
Для подростков, которые не ведут половой образ жизни, взятие соскоба проводится по такому же принципу.
Дополнительно врач может поинтересоваться регулярностью менструации и попросит уточнить время первого кровотечения.
Что такое ИППП
ИППП — передающиеся при половом контакте инфекции. На начальном этапе инфицирования симптомы отсутствуют. Люди узнают, что являются носителями инфекции чаще случайно. Присутствие ее выявляет уролог, гинеколог, андролог. Если проявляются выраженные признаки патологии, то применяется термин — ЗППП (заболевания).
ИППП существует много.
В медицине они подразделяются на следующие типы:
- бактериальный;
- вирусный;
- грибковый;
- паразитарный;
- простейший.
Обследование на ИППП представляет сложность. Необходимы специальные медицинские препараты и анализы.

Список болезней
Таблица возбудителей заболеваний.
|
Заболевания |
Возбудитель |
|
Трихомониаз |
влагалищная трихомонада |
|
Сифилис |
бледная спирохета (трепонема) |
|
Гонорея |
гонококк |
|
Вирус папилломы человека |
папилломавирус |
|
Уреаплазмоз |
одноклеточная бактерия уреаплазма |
|
Гарднереллез |
бактерия гарднерелла |
|
Микоплазмоз |
бактерия микоплазма генитальная |
|
ВИЧ |
вирус иммунодефицита человека |
|
Генитальный герпес |
вирус герпеса |
|
Гепатит |
вирус гепатита В, С |
|
Молочница (кандидоз) |
грибок Кандида |
|
Хламидиоз |
хламидии |
Какие могут протекать бессимптомно
Распространенные скрытые инфекции чаще всего протекают без проявления ощущаемых признаков.
Бессимптомным протеканием характеризуется:
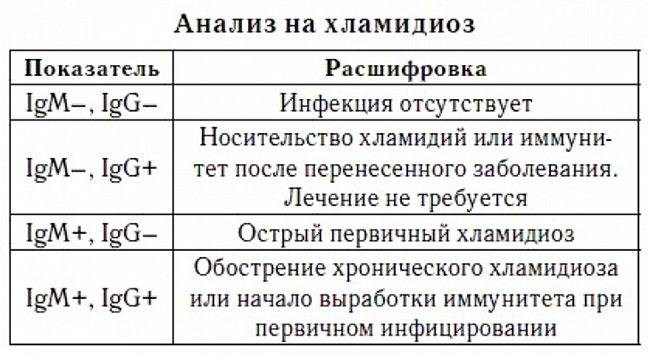
- Хламидиоз. Опасны осложнения патологии: цистит, простатит, гинекологические заболевания и бесплодие, снижение эректильной активности. Хламидии вызывают воспаление маточных труб, артрит и конъюнктивит.
- Папилломавирус. Передача происходит при оральном сексе, а также анальных контактах. Папилломы способны спровоцировать злокачественную опухоль.
- Уреаплазмоз. Опасность этого ЗППП в том, что оно у мужчин может вызвать простатит, а у женщин — спровоцировать бесплодие.
- ВИЧ-инфекция. Начало патологии совершенно бессимптомное. Инфекция разрушает иммунную систему. Переход в СПИД (синдром приобретенного иммунодефицита) при отсутствии терапии снижает качество жизни и ее длительность.
- Бессимптомная бактериоспермия. Заболевание вызывают организмы, обитающие у женщин в прямой кишке и во влагалище. Приводит к снижению фертильности, к мужскому бесплодию.
- Микоплазмоз. Вызывается бактериями микоплазмы, поражает мочевыводящие органы. До ослабления иммунной системы не имеет видимых признаков.
Бессимптомно протекают кандидоз и генитальный герпес, а также трихомониаз.
Список скрытых инфекций у женщин включает:
- гарднереллы;
- вирусы герпеса;
- грибки;
- урогенитальные микоплазмы;
- ЦМВ (цитомегаловирус);
- уреаплазмы;
- хламидии.
Долгое время не проявляются вирусные — герпетический и папилломавирус. Не заявляя о своем присутствии, вирус встраивается в геном зараженных клеток. Бессимптомное течение редко возможно при гонорее. Зафиксированы также единичные случаи субклинического (до появления симптомов) сифилиса.

Как передаются
Для инфицирования необходим прямой контакт больного человека со здоровым. Иногда достаточно даже бытового контактирования. Опасность возрастает при наличии нарушении целостности слизистых оболочек.
Инфицированию способствует:
- незащищенный секс;
- пользование общими мочалками, полотенцами, бельем;
- процедура переливания крови;
- парентеральное (минуя ЖКТ) введение наркотических средств;
- трансплантация органов.
Болезни передаются в маникюрных и тату-салонах при нарушении правил обрабатывания инструментов, через зараженный инструментарий в медицинских и косметологических клиниках.
Почему бывают ложные результаты анализов на венерологические заболевания
При обследовании на инфекции, передающиеся половым путем, можно получить ложные (ложноположительные или ложноотрицательные результаты).
Основных причин подобных ошибок может быть несколько:
- Прием антибактериальных препаратов перед и во время обследования
- Наличие острого воспалительного заболевания
- Наличие у пациента острого состояния, как-то инфаркт миокарда или отравление
- Наличие хронического заболевания, например, туберкулез, болезни печени или аутоиммунные процессы
- Несоблюдение правил подготовки к сдаче анализов
- Неправильные забор или сдача биологического материала
Когда нужно обследование на венерологические заболевания после случайной связи?
Большинство людей не бегут к врачу сдавать анализы после каждого секса с новым партнером.
Тем более что партнеров многие меняют достаточно часто.
А ходить к врачу по 10 раз в году никто не хочет.
Но бывают определенные ситуации, когда после случайной связи обследование на венерологические заболевания просто необходимо.
Перечислим основные из них:
- Секс с проституткой.
Женщины, занимающиеся коммерческим сексом, имеют в течение короткого времени большое количество половых партнеров.
Подавляющее большинство из них болеют венерическими болезнями в явной или скрытой форме.
Поэтому риск заражения даже при однократном сексе очень высокий.
Если не повезет, можно подхватить не одну, а сразу несколько инфекций.
Презерватив спасает не всегда.
Во-первых, не всегда он используется идеально правильно (с самого начала полового акта).
Во-вторых, при некоторых видах секса презерватив оказывается неэффективным (оральный контакт).
В-третьих, некоторые инфекции могут поражать участки кожи, неприкрытые презервативом.
Примеры: сифилис, герпес, вирус папилломы человека.
- Порвался презерватив.
От большинства инфекций контрацептив защищает.
Поэтому он должен использоваться всякий раз, когда вы вступаете в связь с новым партнёром.
Но бывают ситуации, когда средство контрацепции соскальзывает или разрывается.
В таком случае риск инфицирования такой же, как если бы вы вообще не пользовались презервативом.
- Обнаружение у партнера признаков половых инфекций.
Таковыми могут быть:
- сыпь
- неприятный запах
- выделения
- налёты на гениталиях
- отечность половых органов
- участки покраснений
- эрозии или язвы
При обнаружении подобных признаков лучше отказаться от интимной близости.
Если же сил отказаться не нашлось, нужно понимать, что риск заражения достаточно высокий.
Потому что наличие симптомов говорит не только о существующей болезни, но и об активной фазе патологического процесса.
В этот период происходит активное выделение вирусов или бактерий во внешнюю среду.
- Вы узнали, что у партнера есть венерическая инфекция.
Не важно, каким образом. Возможно, со слов самого партнера
Возможно, со слов самого партнера.
Может быть, кто-то из ваших знакомых уже заражался ЗППП от этого человека.
Бывает и так, что партнер прошел обследование у венеролога, после чего узнал о существующей болезни и сообщил о ней вам.
В таком случае обязательно следует пройти диагностику.
При некоторых инфекциях (в первую очередь сифилис и гонорея) вам сразу назначат превентивное лечение, суть которого состоит во введении небольших доз антибактериальных средств короткими курсами.
- В последнее время у вас было множество партнеров.
В таком случае проходить анонимное обследование в клинике венерологии стоит с определённой периодичностью.
Потому что частая смена партнера – один из наиболее весомых факторов риска ЗППП.
Если симптомов нет, желательно приходить к венерологу раз в год.
Этот визит отнимет у вас лишь 1-2 часа времени и несколько тысяч рублей.
А взамен подарит эмоциональное спокойствие и возможность раннего обнаружения опасных заболеваний.
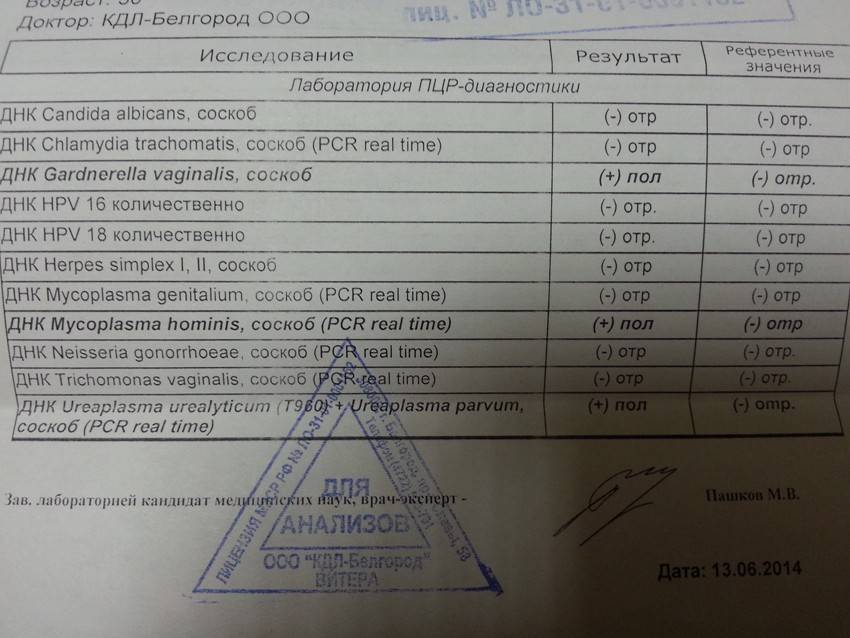
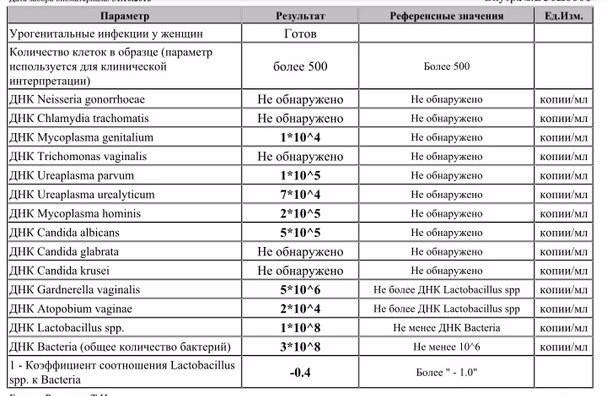
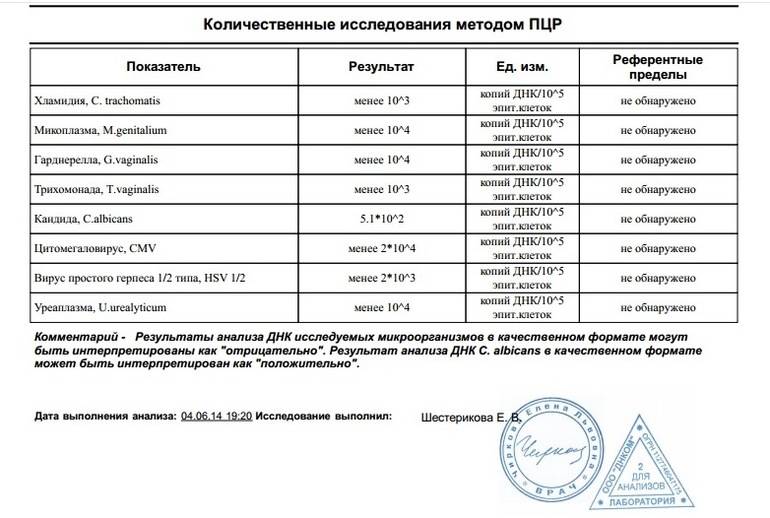
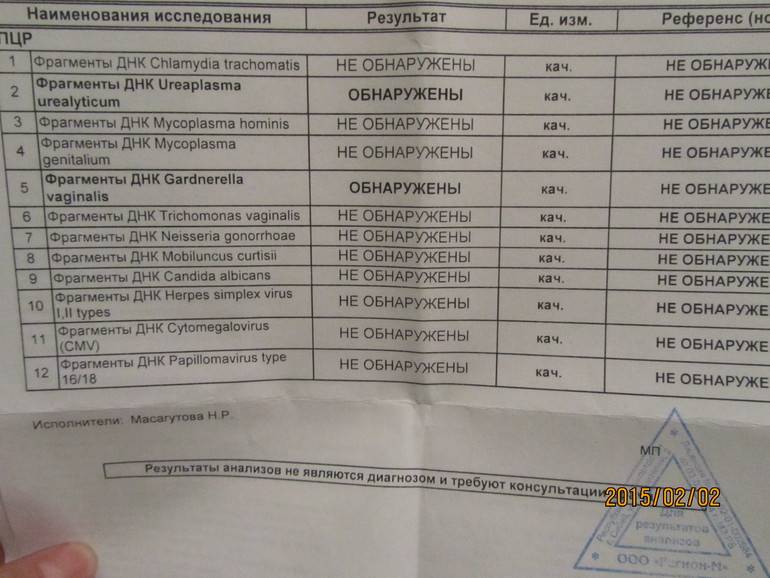
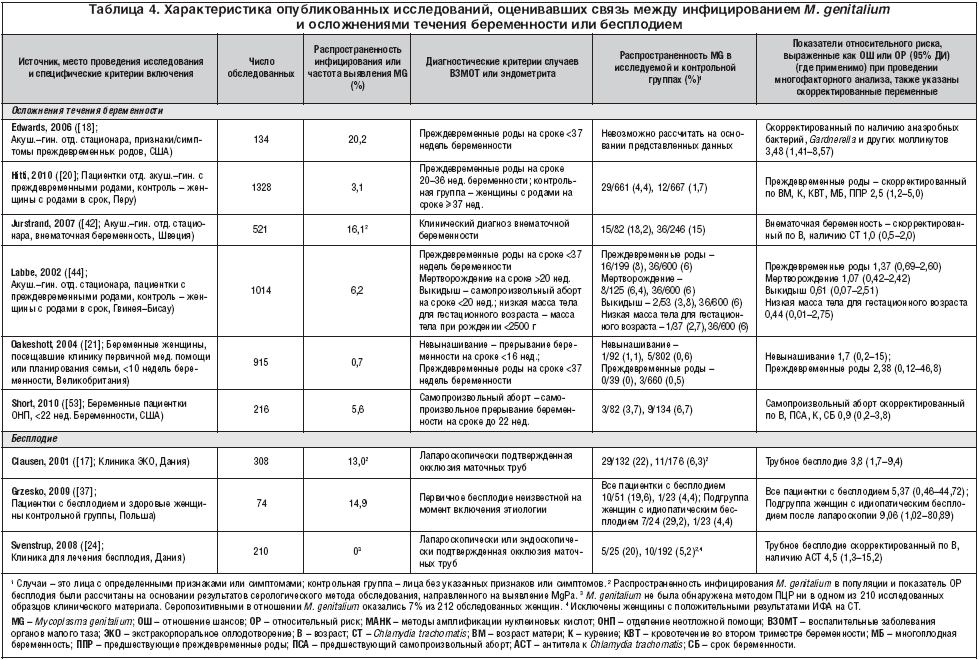
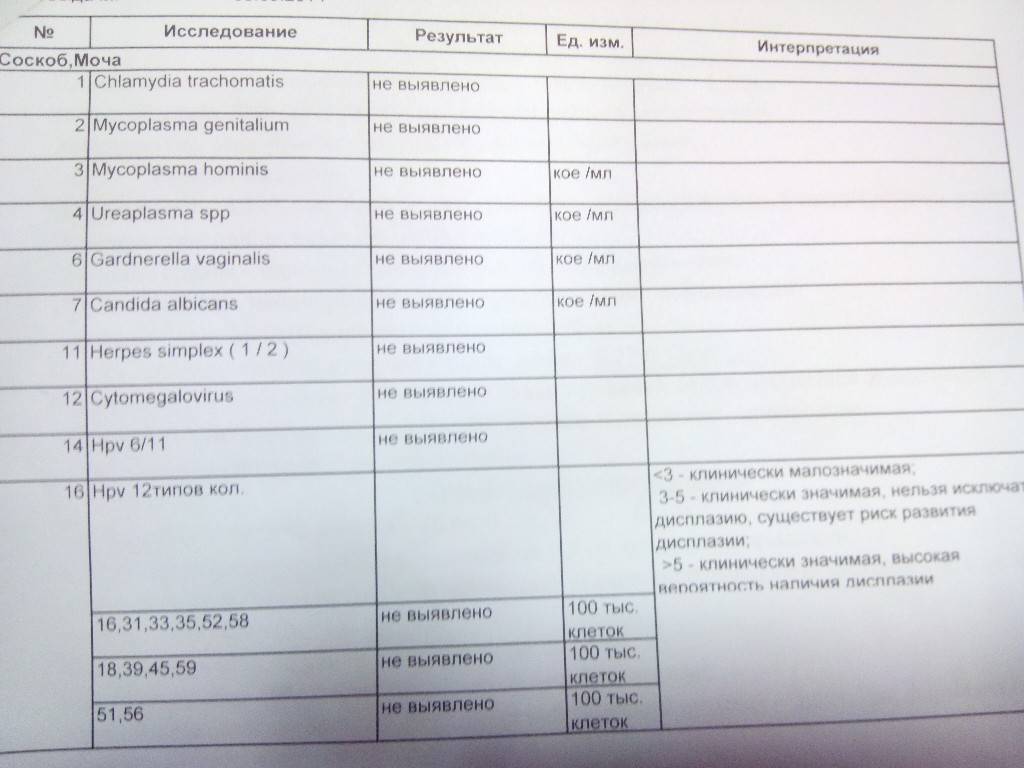
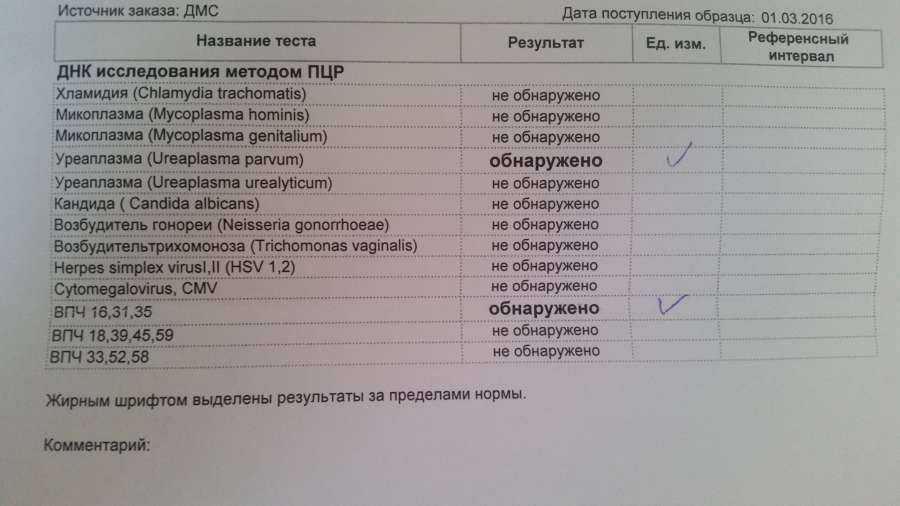
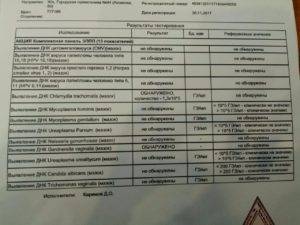
Что может показать соскоб на ИППП?
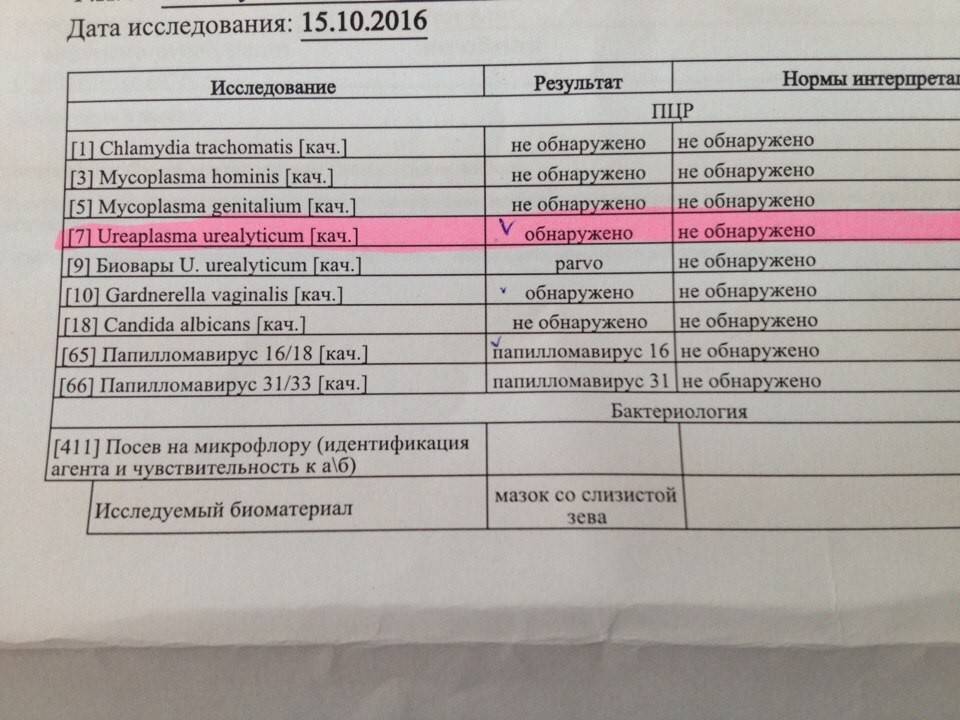
Анализ соскоба на ИППП, проводящегося методом ПЦР может выявить следы инфекционных и вирусных заболеваний, а именно:
Вирус простого герпеса 1 и 2 типов. Являются нейротропными и нейроинвазивными вирусами. ВПГ-1 обычно ассоциируется со вспышками инфекции на лице, проявляется как герпес губах. ВПГ-2 ассоциируется с генитальным герпесом, поражает наружные половые органы. ВПГ или Herpesviridae — большое семейство ДНК-вирусов, характеризуются своей способностью активно заражать клетки-мишени и длительное время находится в латентном состоянии.
- Вирус Эпштейна-Барр. Официально называется Human gammaherpesvirus 4, является одним из восьми известных типов человеческих герпесвирусов в семействе Herpesviridae. Провоцирует развитие инфекционного мононуклеоза, главным образом поражает В-лимфоциты. Большинство людей заражаются ВЭБ и приобретают адаптивный иммунитет.
- Цитомегаловирус. ЦМВ представляет собой двухцепочечный ДНК-вирус, член семейства Herpesviridae и имеет самый большой геном в этом семействе. ЦМВ локализуется в клетках человека, лучше всего размножается в фибробластах, может поражать любой орган при иммунодепрессии.
- Вирус папилломы человека. Существует около 100 типов этого вируса, некоторые могут вызывать доброкачественные изменения в форме бородавок или папиллом на коже, в виде condylomata acuminata. Другие штаммы являются триггерами злокачественных патологий, таких как рак шейки матки и рак полового члена. ВПЧ-инфекция является наиболее распространенным венерическим заболеванием.
- Бледная трепонема. Treponema pallidum представляет собой спиральную бактерию семейства спирохет, является причиной венерического заболевания сифилис. Бледная спирохета чувствительная к колебаниям температуры, свету, высыханию и химическим соединениям. Спирохета может оставаться жизнеспособной только в течение 24 часов.
- Мобилункус. Род грамотрицательных, анаэробных, жгутиковых, палочковидных бактерий. Представляют собой нормальную флору влагалища человека, однако в случаях дисбаланса флоры могут вызывать бактериальный вагиноз.
- Бактероиды. Это грамотрицательные палочковидные бактерии, обычно являются комменсалами, составляющими основной компонент желудочно-кишечной и вагинальной флоры.
- Гонококк. Neisseria gonorrhoeae, также называемая гонококком, является бактерией, ответственной за развитие гонореи. Симптомы, вызванные гонорейной инфекцией очень разные, 10% мужчин и 80% женщин после заражения отмечают отсутствие признаков заболевания. Мужчины, инфицированные гонореей, имеют повышенный риск развития рака простаты.
- Гарднерелла. Это род кокобациллярных, анаэробных, факультативных, неподвижных, и не образующих спор бактерий. Наряду с другими бактериями вызывает заболевание, называемое бактериальным вагинозом, характеризующееся уменьшением количества молочнокислых бактерий и большим ростом популяции Gardnerella vaginalis.
- Микоплазма. Представляет собой род очень маленьких бактерий из вида Mollicutes. В отличие от всех других бактерий не имеет клеточной стенки. Микроорганизмы живут аэробно или факультативно анаэробно, поражают урогенитальный тракт, вызывая воспалительные процессы.
- Уреаплазма. Небольшая бактерия, принадлежащая к роду Ureaplasma из вида Mollicutes, факультативный патогенный микроорганизм может быть частью мочеполовой флоры у мужчин и женщин. У женщин бактерия колонизируют нижние женские половые пути, и может передаваться от матери к ребенку при рождении. У мужчин может проявляться как воспаление уретры, может приводить к циститу и распространяться на предстательную железу, яички и почки.
- Хламидии. Chlamydia trachomatis является грамотрицательной бактерией, облигатным внутриклеточным паразитом, принадлежащим к семейству Chlamydiaceae. Является наиболее распространенным патогеном, передающимся в ходе незащищенного полового контакта.
Перечень бактериальных ЗППП
В список ЗППП бактериальной этиологии входят:
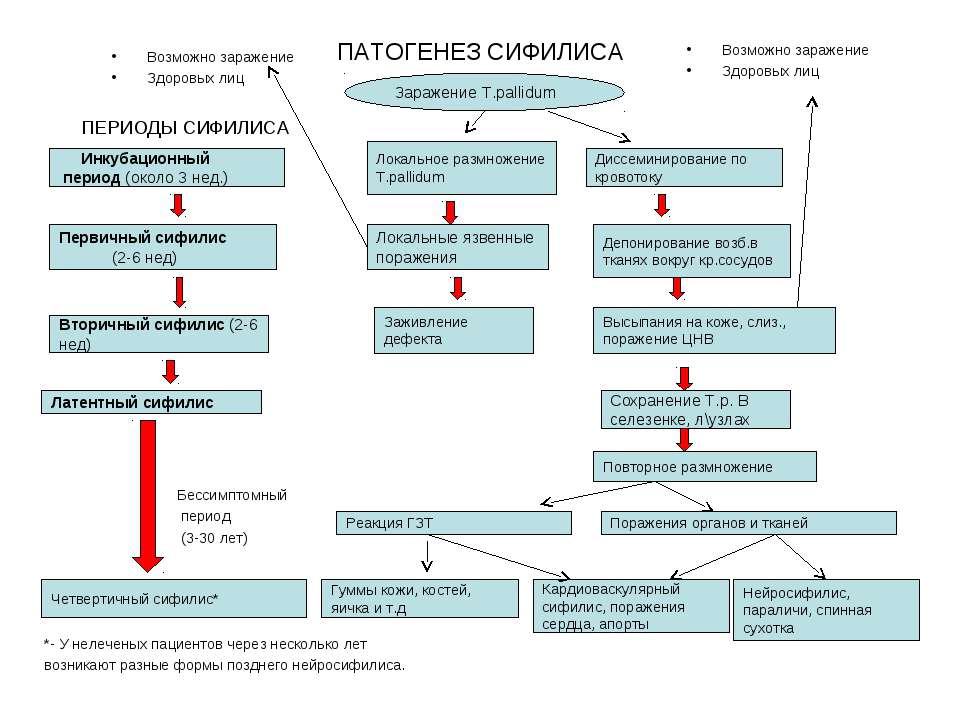
1. Сифилис
Одна из самых опасных инфекций.
Изначально проявляется лишь небольшой эрозией на гениталиях.
В дальнейшем разносится с кровью по всему организму и вызывает поражение внутренних органов, чаще всего сердца, сосудов, головного и спинного мозга.
Болезнь в большинстве случаев можно распознать и вылечить в самом дебюте.
На половых органах появляется язва.
Она полностью безболезненная, в том числе при пальпации.
Всегда увеличиваются паховые лимфоузлы.
Чаще – на той же стороне, где располагается язва, реже – на противоположной.
Во вторичном периоде сифилиса появляется сыпь на теле, выпадают волосы.
Поражение внутренних органов происходит через несколько лет после начала заболевания.
2. Гонорея
Проявляется в своём классическом варианте обильными выделениями из уретры.
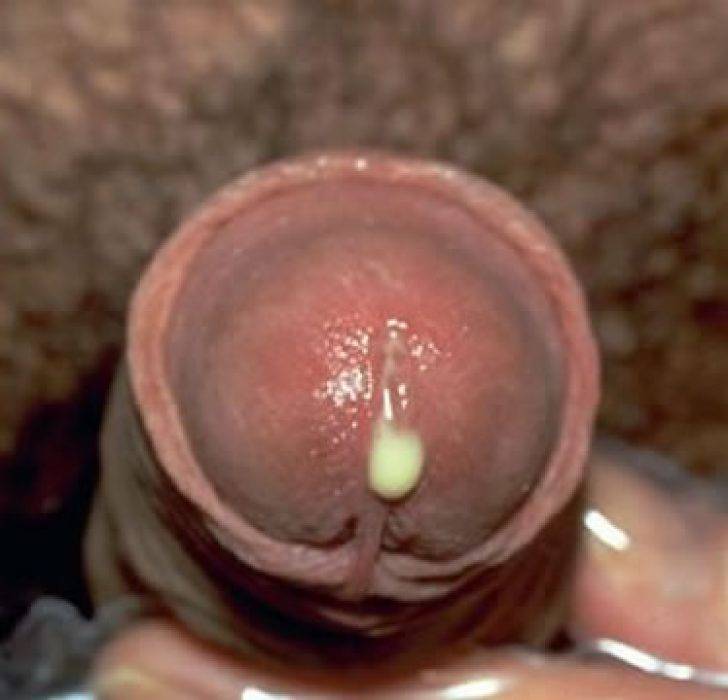
Симптомы появляются довольно быстро, уже через несколько дней после заражения.
Наблюдаются выраженные признаки воспаления: боль, отек, гиперемия.
Нередко гонорея распространяется на внутренние половые органы.
Возможны гнойные осложнения, иногда формируются абсцессы.
У некоторых пациентов гонококковая инфекция становится генерализованной.
В таком случае она может вызывать поражения любых органов: вызывает пневмонию, энцефалит, артрит и другие осложнения.
3. Хламидиоз
Входит в список опасных инфекций ЗППП.
Это самая частая причина бесплодия среди всех болезней данной группы.
Для хламидиоза характерно:
- малосимптомное течение
- поражение одновременно большого количества органов
- выраженные рубцовые процессы
- высокий риск обструктивного бесплодия у мужчин
- высокий риск трубно-перитонеального бесплодия у женщин
У пациентов женского пола хламидия поднимается по репродуктивной системе вплоть до брюшной полости.
Через маточные трубы она может инфицировать брюшину, вызывает пельвиоперитонит и перигепатит.
Хламидия – самая частая среди всех ЗППП причина реактивных артритов.
Это воспалительные процессы суставов, зачастую тяжелые, которые обусловлены неправильной реакцией иммунной системы на протекающее инфекционное заболевание.
- Микоплазмы и уреаплазмы
Возбудителями являются 4 вида микроорганизмов, которые в той или иной степени опасны для человека.
Они могут длительное время не вызывать симптомов.
При этом способны провоцировать:
- бесплодие
- осложнения беременности, в том числе самопроизвольные аборты
- реактивные артриты (микоплазма – вторая по частоте причина среди ЗППП после хламидий)
- гнойные осложнения после хирургических операций, инвазивных лечебных и диагностических манипуляций
Существуют и другие бактериальные ЗППП, которые не встречаются в наших широтах.