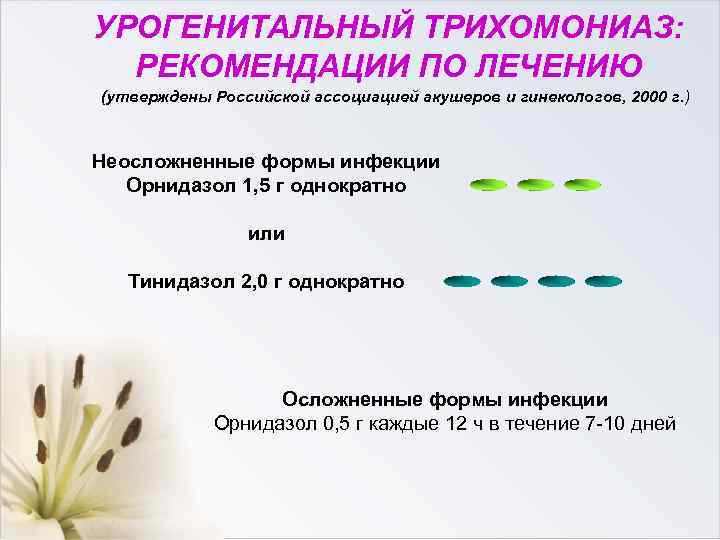
Какие свечи могут использоваться при таком заболевании, как трихомониаз?
Существует множество видов, применяемых в терапии трихомониаза, свечей, цена на которые варьируется в широком диапазоне в зависимости от активного компонента, состава, производителя.
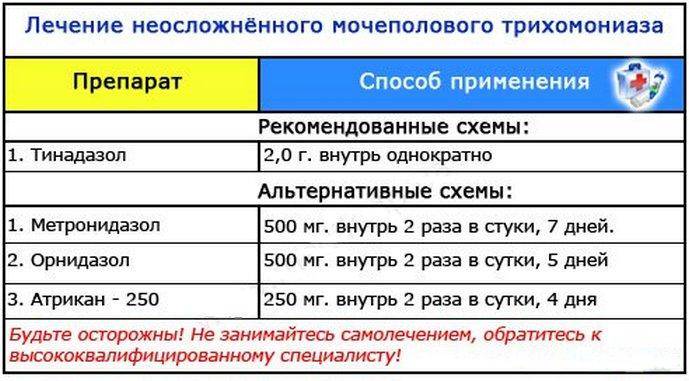
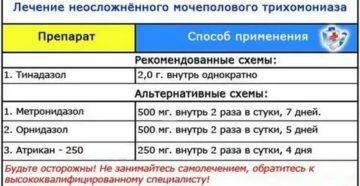
В первую очередь назначают свечи от трихомониаза с тем же активным веществом, что и в препаратах системного действия, например, с метронидазолом.
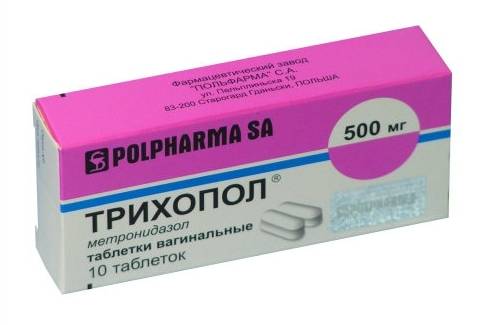
Некоторые названия свечей от трихомониаза с метронидазолом:
- Трихопол;
- Метронидазол-Тева;
- Орвагил;
- Флагил и пр.
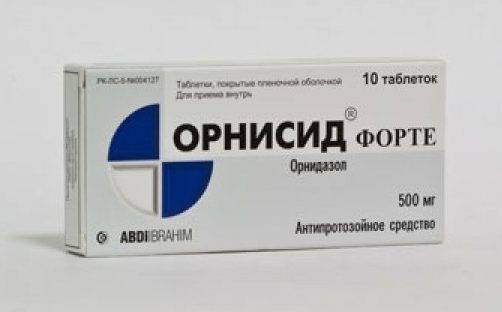
Выпускаются для лечения трихомониаза свечи с орнидазолом (Орнисид), тинидазолом и пр.
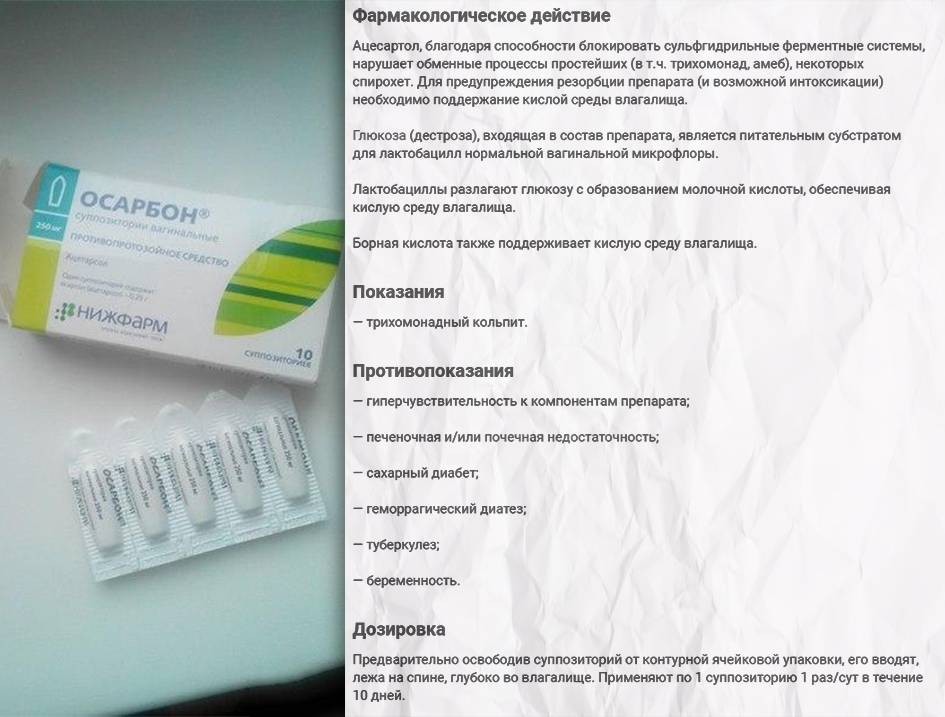
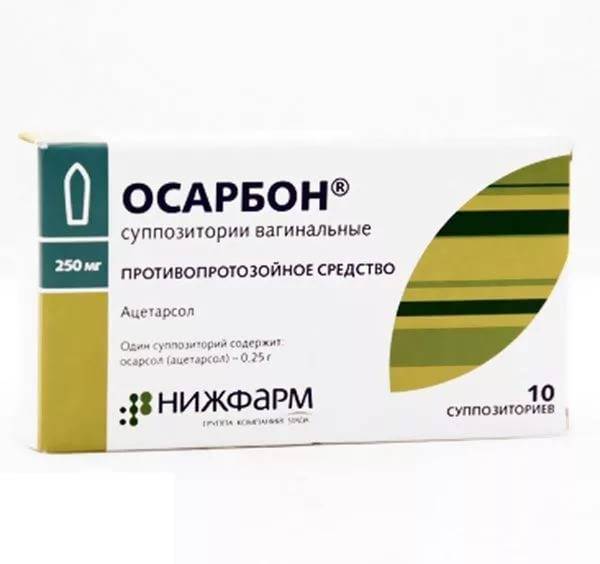
Что касается таких суппозиториев, как Осарбон, с заявленной противопротозойной и антибактериальной активностью компонента ацетарсола, то адекватные клинические испытания последнего не проводились.
В состав свечей также входят глюкоза (питательная среда для влагалищных лактобактерий) и борная кислота (для поддержания кислотности среды).
Поскольку трихомониаз зачастую протекает в сочетании с иными половыми инфекциями, могут использоваться антисептические средства в форме суппозиториев.
Примером этого вида средств против трихомониаза служат свечи Хлоргексидин (отзывы об эффективности весьма противоречивы).

Исследования показали минимальный успех применения местных антисептических препаратов (бетадина, клотримазола, фуразолидона, ноноксинола-9 и пр.) в отношении непосредственно трихомонад.
Это не исключает их активности в отношении возбудителей иных сопутствующих инфекций.
В случае микст-инфекций зачастую используются местные комбинированные интравагинальные средства, например, Тержинан.
В состав этого препарата входят:
- тернидазол;
- антибиотик аминогликозидного ряда неомицин-сульфат;
- антимикотик полиеновый нистатин;
- преднизолон.
Тернидазол является главным активным противопротозойным компонентом.
Неомицин-сульфат действует на самые разные бактериальные агенты – кишечную палочку, стафилококки и др.
Нистатин оказывает противогрибковое действие, особенно препятствуя размножению грибков рода Кандида.
Глюкокортикоид преднизолон быстро уменьшает активность воспалительного процесса, снимая отечность, покраснения, зуд.
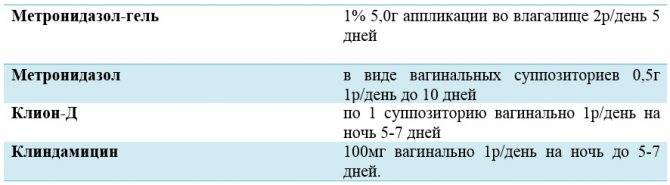
Комбинированным препаратом являются и свечи Нео-Пенотран, содержащие метронидазол и противогрибковый миконазол.
Что касается иммуномодулирующих средств, то доказательная медицина отрицает их эффективность, тем более что иммунопатогенез заболевания недостаточно изучен.
Они не включены в протоколы лечения трихомониаза.
В то же время такие «иммунные» свечи весьма популярны на территории бывшего Советского Союза.
Предполагается, что ректальные свечи для мужчин и женщин, такие Виферон, Кипферон, Генферон, способствуют активизации собственных защитных сил организма.
Аналогично обстоит дело и с ферментными препаратами.
Не рекомендуемые для терапии мировым сообществом, они изучаются и назначаются для лечения трихомониаза на постсоветском пространстве.
Считается, что применение ферментных препаратов уменьшает выраженность воспалительного процесса, усиливает противопаразитарную активность основных препаратов, снижает резистентность к последним трихомонад.
Могут использоваться средства для внутримышечного введения, а также свечи с ферментами.
Например, ректальные или вагинальные с террилитином назначаются в дозировке 600000 ЕД два – три раза в день на протяжении 5-ти – 10-ти суток.
Еще одна группа свечей против трихомониаза включает препараты, восстанавливающие влагалищную микрофлору.
Для восстановления микрофлоры свечи с лактобактериями, например, Лактожиналь, вводятся по определенной схеме во влагалище после завершения антибактериальной терапии.
Свечи при беременности ранних сроков, когда прием метронидазола и иных препаратов той же группы запрещен, могут существенно облегчить состояние женщины, хотя и не устранить проблему полностью.
Этиология заболевания
Возбудителем трихомониаза являются трихомонады здоровых женщин и мужчин они обнаруживаются практически повсеместно, но при стечении некоторых обстоятельств этот микроорганизм начинает усиленно размножаться, поражая половую систему. Кроме вагинальной и уретральной жидкости трихомонадная палочка может обнаруживаться на слизистой оболочке в полости рта, а иногда в прямой кишке.
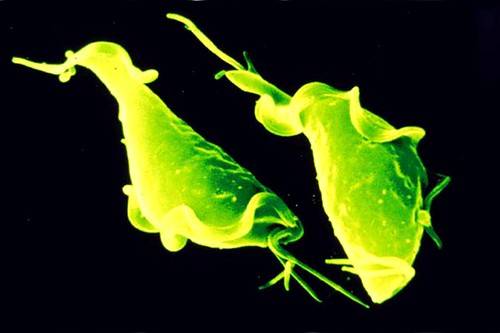 Возбудитель трихомониаза очень подвижен. Благодаря наличию усиков этот патогенный организм может с легкостью мигрировать в организме человека.
Возбудитель трихомониаза очень подвижен. Благодаря наличию усиков этот патогенный организм может с легкостью мигрировать в организме человека.
Существует три вида трихомонад, способных существовать в человеческом организме:
- Ротовая обитающая на слизистой оболочке ротовой полости и размножающаяся активно только при изменении кислотно-щелочного баланса и изменения оптимальной бактериологической среды.
- Кишечная обитающая в полости кишечника и, что случается чаще, в прямой кишке. Этот вид не представляет эпидемиологической опасности из-за низкой патогенной активности.
- Вагинальная самый крупный и активный вид трихомонад, обитающий на слизистой оболочке мочеполовой системы женщин и мужчин. Оптимальной температурой для их размножения считается 35-37 градусов, что позволяет им размножаться в геометрической прогрессии. Именно эта трихомонада является возбудителем трихомониаза у женщин и мужчин.
С помощью синтезируемой собственной поверхностной оболочкой гилауронидазы (особого фермента, растворяющего клеточные мембраны человеческого организма) паразиты проникают в системный кровоток
При начале активной реакции со стороны иммунной системы трихомонады с легкостью маскируются под агенты крови (чаще это тромбоциты и лимфоциты), или с помощью особого механизма влияния на другую патогенную микрофлору, цепляют ее и подставляют под удар иммунной системы, как будто отвлекая от себя ее внимание
Именно этот отлаженный механизм маскировки позволяет трихомонадам длительное время отравлять организм зараженного человека продуктами жизнедеятельности. Кроме всего прочего, эти простейшие нередко сами становятся носителями еще более опасных половых инфекций: , гонококков, , кандиды и герпеса. В случае, если такое происходит, борьба с заболеванием классическими лекарствами заканчивается неудачно из-за полной неэффективности препаратов.
Возбудители трихомониаза
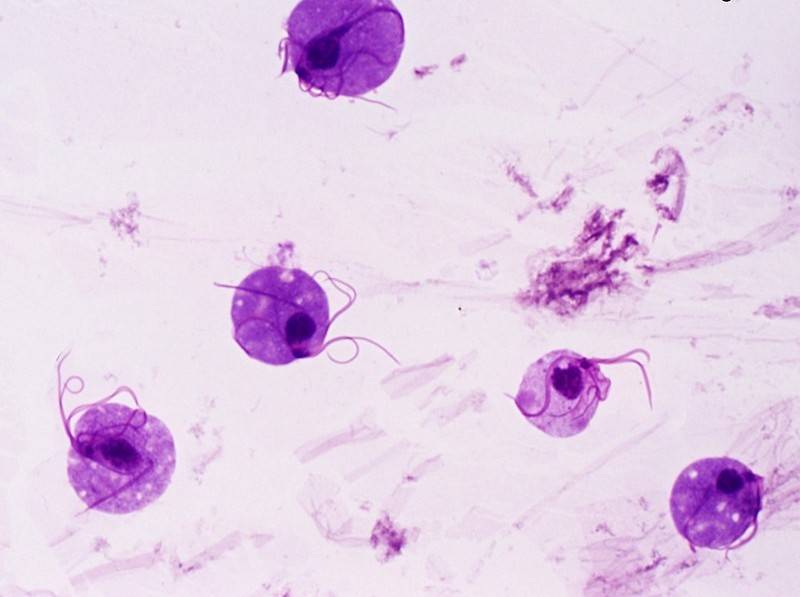
Возбудителями трихомониаза являются одноклеточные подвижные паразитарные формы:
- Кишечные микроорганизмы;
- Ротовая малоизученная инфекция;
- Урогенитальная трихомонада.
Причиной появления трихомониаза у человека чаще всего является урогенитальная инфекция.
Главными особенностями поведения паразитов являются:
- Хорошая адаптация к воздействию противомикробных лекарств, что существенно затрудняет подбор эффективных средств и замедляет процесс лечения;
- Большинство патогенных урогенитальных микроорганизмов внутриклеточные паразиты, это затрудняет проведение достоверной диагностики и назначение наиболее эффективной терапии;
- Вырабатывают особенные ферменты, которые помогают их быстрому проникновению в глубинные слои тканей;
- Вырабатывают специфический белок, который помогает им прикрепляться к урогенитальным клеткам человека;
- Выделяют антитрипсин, защищающий трихомонады от иммунных атак организма, пытающегося справиться с проблемой;
- Разрушают эритроциты в зоне своей деятельности, нанося большой вред органам.
Бактерия трихомонада очень неустойчива к прямому воздействию солнечных лучей и потоку свежего воздуха, поэтому быстро погибает. Простые антисептики хорошо справляются с трихомонадами при дезинфекции рук и поверхностей бытового пространства.
Чем опасен трихомониаз
Половая инфекция трихомониаз, лечение которой иногда может быть затруднено присутствием дополнительных ИППП, опасно осложнениями. Даже при латентном протекании инфекция имеет выраженное влияние на мочеполовую систему больных. На фоне жизнедеятельности трихомонад у женщин и мужчин развиваются бесплодие, хронические заболевания, включая простатит, цистит, уретрит.
При попытках лечить трихомониаз самостоятельно, возбудители могут выработать своеобразный иммунитет к большинству лекарственных препаратов, стать более агрессивными. Заболевание в таких случаях протекает на фоне атипичных симптомов, а диагностика может быть затруднена.
Осуществлять лечение трихомониаза рекомендуется только под наблюдением врача (гинеколога, уролога или венеролога).
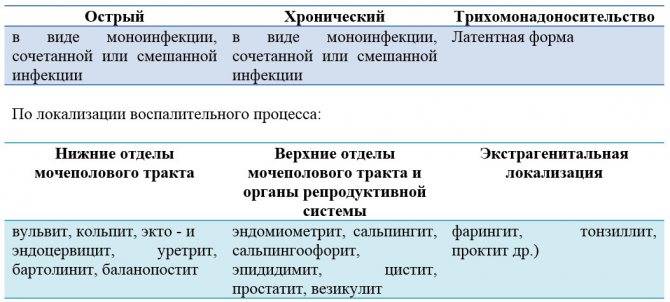
Формы трихомониаза
Формы трихомониаза отличаются по разным параметрам: как давно заболела женщина, какие симптомы, насколько устойчивый иммунитет и сколько лечится болезнь.
В зависимости от того, как проявляется патология, выделяют 3 ее вида:
Острая урогенитальная
Самая часто встречающаяся форма у зараженных женщин. Диагноз ставят, если симптомы длятся не более 2-х месяцев. Имеет 3 подвида:
- свежая острая—проявляется в виде выделений слизи из влагалища желто-зеленого цвета, присутствием «рыбного запаха» и возможны пенистые выделения: трихомонады создают углекислый газ при их активном размножении;
- свежая подострая — отличие от острой только в менее выраженных признаках и симптомах;
- свежая торпидная — протекает бессимптомно, но женщина является инфицированной.
Хроническая форма
Ставится хронический трихомониаз, если признаки болезни у женщины появились более чем 2 месяца назад. Во время протекания заболевания именно в такой форме на первый план выходят следующие симптомы: боль во влагалище, болезненность при сексе, мочеиспускании, цистит, сужение мочеиспускательного канала и воспалительные заболевания в матке и яичниках.
При изменении кислотности в мочеполовых путях трихомонады начинают активно размножаться и могут возникать осложнения, например, после полового акта или злоупотреблении спиртными напитками появляются вышеупомянутые симптомы.
Схема лечения хронического трихомониаза отличается от других его форм из-за тяжести его течения и резистентности к лекарствам.
Трихомонадоносительство
Врач ставит диагноз«трихомонадоносительство», только если у пациентки нет никаких симптомов и признаков данного заболевания, но при обследовании выявлены простейшие вида Triehomonasvaginalis( влагалищная трихомонада).
Реально ли вылечить хронический трихомониаз и носительство инфекции зависит от состояния иммунной системы больного, чувствительности к антибиотикам и другого.
Диагностика инфекции
С признаками трихомониаза женщинам следует обращаться к гинекологу, а мужчинам — к урологу. Поскольку симптомы заболевания неспецифические (зуд и выделения могут быть при многих других половых инфекциях), сбора жалоб недостаточно.
Провериться на трихомониаз следует при наличии абортов и выкидышей в анамнезе, эрозии шейки матки, склонности к кандидозу, трудностями с зачатием, а также при обнаружении других венерических заболеваний. На мысли о наличии трихомонад в организме пациента доктора натолкнут следующие признаки:
- жалобы на болезненное мочеиспускание и зуд в интимных областях;
- выявление пенистых выделений при осмотре;
- локальная кровоточивость слизистых у женщин (при касании шейки зеркалом, например).
Для подтверждения диагноза потребуется лабораторное обследование. Все методы довольно чувствительны и сразу несколько анализов назначают только в сомнительных случаях или при подозрениях на смешанную инфекцию. Для диагностики трихомониаза назначают:
- микроскопию нативного мазка — биоматериал забирают с уретрального канала (у мужчин), заднего свода влагалища и шейки матки (у женщин), при рассматривании под микроскопом возбудителя узнают по специфическому движению;
- микроскопию окрашенного мазка — материал окрашивают по Граму метиленовым синим, затем рассматривают под микроскопом, в настоящее время применяется редко;
- серологические тесты — определяют концентрацию иммуноглобулинов (igg) в организме, исследуется кровь;
- ПЦР — наиболее достоверный метод, базирующийся на обнаружении ДНК возбудителя, изучают мазки, мочу, секрет простаты;
- бактериологический метод (культуральный) — при этом помещают биоматериал на питательную среду, затем устанавливают типы возбудителя, их количество, чувствительность к лекарственным препаратам.
При обследовании также потребуется сдать общий анализ крови. Он отражает степень воспаления в организме и активность иммунного ответа. По результатам ОАК можно обнаружить анемию, к которой часто приводит трихомониаз. Анализ мочи проводят для установления распространения инфекции на мочевыводящую систему.
При обнаружении у человека трихомонад его партнеру также нужно обследоваться, даже если он не жалуется на какие-либо симптомы. В большинстве случаев трудности с лечением вызывает повторное заражение паразитом от супруга, который не желает идти к врачу или лечиться. Даже если пройти диагностику не удалось, люди в паре должны проходить терапию одновременно.
Возможные осложнения
При отсутствии подходящего лечения патология идет выше, и постепенно поражаются все органы мочеполовой системы.

К возможным последствиям нужно отнести:
- высокий риск развития ВИЧ-инфекции,
- развитие уретрита,
- сильную интоксикацию,
- развитие эпидидимоорхита,
- риск рака простаты,
- развитие цистита,
- прогрессирование хронического простатита,
- развитие пиелонефрита,
- развитие везикулита,
- развитие колликулита.
Для трихомонад характерно стремительное размножение. При этом выделяются специфические отходы. Они способствуют торможению роста сперматозоидов. Их активность ослабевает, они становятся малоподвижными.
В худшем случае развивается бесплодие.
Осложнения патологии
Из-за инфекции возникает благоприятная среда для различных болезнетворных микроорганизмов. Начинает угнетаться иммунная система, появляются вирусы и бактерии, значительно увеличивается опасность заражения ВИЧ.
Когда трихомонады размножаются, они выделяют токсины. При отсутствии терапии разрушаются ткани, возникает истощение и малокровие. Это вызывает развитие везикулита, цистита и эндометрита.
Препараты для лечения трихомониаза у женщин
Для лечения инфекции у женщин применяются точно такие же препараты, как и для борьбы с трихомонадами у мужчин.
При инфицировании у женщин признаки патологии появляются чаще и имеют более выраженное течение.
Но, в сравнении с мужчинами, осложнения со стороны вышележащих отделов гениталий случаются намного реже.
Привлекаться к проведению терапии должны все, у кого выявлен возбудитель.
Назначаться может любое из лекарств, которое обладает противопротозойной эффективностью.
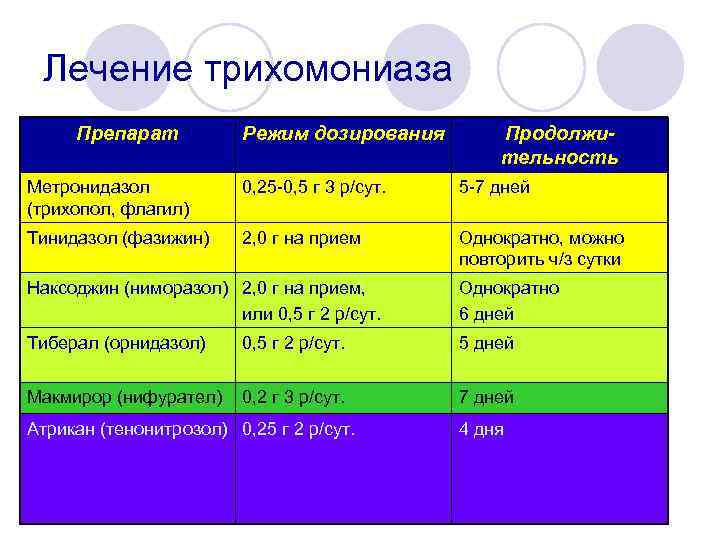
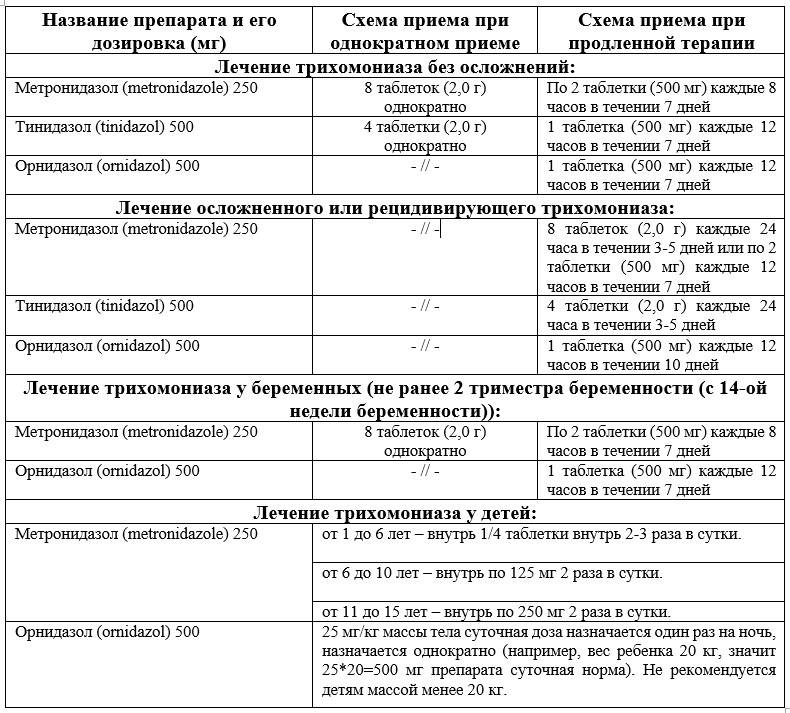
Метронидазол – это средство, созданное одним из первых, которое относят к нитроимидазолам.
Метронидазол включен в список жизненно важных лекарств.
Оригинальным препаратом является Флагил.

В аптечной сети доступно большое количество лекарств, содержащих данное действующее вещество.
Метронидазол обладает способностью блокировать синтез ДНК трихомонад, что ведет к их гибели.
Действующее вещество отличается быстротой абсорбции из ЖКТ.
Уже через пару часов в крови обнаруживается максимальная концентрация метронидазола.
В процессе терапии:
- Запрещен прием алкоголя, так как при его распаде составляющие не будут выведены организмом, что приведет к химическому отравлению организма. В результате появятся такие негативные симптомы, как тошнота, рвота, головная боль, тахикардия, приливы крови к лицу.
- Не рекомендуется управление транспортным средством или выполнения действий, связанных с концентрацией внимания из-за возможного появления головокружения.
Среди преимуществ препарата, следует отметить, его низкую стоимость.
Орнидазол относится к той же группе нитроимидазолового ряда. Его биодоступность несколько выше, чем у метронидазола.
В инструкции по применению препарата даются четкие указания, что его не следует принимать беременным женщинам в течение первого триместра.
Принимать препарат можно не только внутрь, но и использовать в виде свечей или вагинальных таблеток.
В отличие от метронидазола данное средство может быть совместимым с алкоголем.
Тинидазол. Препарат одним из первых применяется для лечения трихомониаза, биодоступность действующего вещества составляет 100%.
Тинидазол запрещен к применению в период беременности.
Способен проникать в грудное молоко, в связи с чем в период вскармливания младенца грудью его отлучают от материнского молока на трое суток.
Препарат совместим с большинством лекарств, что дает возможность назначать Тинидазол с различными антибиотиками, особенно, при сочетанных ИППП.
Лекарство не совместимо с алкоголем.
Во время лечения препаратом можно наблюдать изменения окрашивания мочи, что объясняется тем, что четвертая часть метаболитов выводится из организма почками.
Потемнение урины не считается осложнением.
После того, как лекарство будет отменено цвет мочи вернется к норме.
Каковы особенности трихомониаза?
Вагинальная трихомонада приспособлена к проживанию именно в урогенитальных органах человека, тогда как во внешней среде она не может существовать долго.
Особенностью трихомонад является их способность к захватыванию других микроорганизмов, например, гонококков, хламидий, микоплазмы (фагоцитоз).
Микроорганизм чувствителен к действию антибиотиков и антисептиков, температуре выше 40 градусов, солнечному свету, высушиванию, дистиллированной воде.
Вот почему контактно-бытовой путь заражения встречается исключительно редко.
Известны единичные эпизоды инфицирования маленьких девочек при нарушении правил гигиенического ухода за ними со стороны взрослых.
Основной путь инфицирования трихомонадой – сексуальный контакт.
Возможна передача возбудителя от больной матери ребенку в процессе родов.
После попадания в организм человека трихомонады закрепляются на плоскоэпителиальных клетках слизистых, проникают в лакуны и железы.
В органах мочеполовой системы они могут спровоцировать развитие воспалительного процесса.
Инкубационный период обычно составляет 2 недели (может варьироваться от 5-ти до 15-ти суток).
Как диагностируется трихомониаз?
Диагностика трихомониаза проводится при следующих показаниях:
- наличии лабораторных и/или клинических признаков воспалительного поражения органов мочеполовой системы;
- планировании беременности и во время ее наступления (при постановке на учет, на сроках в 27 – 30 и 36 – 40 недель);
- планировании хирургических вмешательств в области малого таза и половых органов;
- бесплодии, невынашиваемости;
- после подозрительного сексуального контакта;
- наличии иных половых инфекций.
В качестве исследуемого биоматериала выступают соскобы со слизистых уретры, влагалища, цервикального канала, утренняя моча (первая порция), секрет простаты.
Важно, чтобы образцы брались не ранее, чем через 14 дней – месяц после завершения терапии. После мочеиспускания следует выждать 3 часа, а при сильных выделениях – 20 минут
После мочеиспускания следует выждать 3 часа, а при сильных выделениях – 20 минут.
У женщин анализы берут в отсутствие менструального кровотечения.
Анализы (в том числе и контрольные анализы) можно делать после применения вагинальных свечей, не ранее, чем спустя двое суток.
Для обнаружения трихомонад используются:
- микроскопическое исследование мазка – эффективно при наличии симптомов, в особенности у женщин;
- бактериологический посев (культуральное исследование) – считается «золотым стандартом» при постановке диагноза, применяется в случае малой выраженности симптомов, при бессимптомных формах заболевания, но сложен в осуществлении и времязатратен;
- ПЦР – чувствительный и специфичный метод (рекомендуется к проведению в ситуациях, когда необходимо быстрое получение результата).
Иммунологические методики не показаны для применения в диагностике трихомониаза.
Обнаружение трихомонад является показанием для обследования и на иные половые инфекции, в том числе ВИЧ.
Профилактика инфицирования
В отношении любых заболеваний можно сказать, что проводить профилактику их возникновения гораздо легче, чем лечить последствия. Мероприятия по профилактике трихомониаза обусловлены его принадлежностью к группе инфекций с половым путем передачи.
Есть основные правила, которых следует придерживаться:
- 1Откажитесь от случайных половых контактов. Особенно опасны отношения с различными представителями групп риска: лица, страдающие наркоманией, женщины и мужчины легкого поведения, а так же люди нетрадиционной сексуальной ориентации. Высокий риск заболеваемости ИППП в данных группах объясняется высоким числом не всегда защищенных половых контактов с представителями этих же групп, несоблюдением правил личной гигиены. Верность своему постоянному партнеру — вот гарантия здоровых половых отношений.
- 2Иногда, к сожалению, представителей медицинской сферы (медицинских сестер, врачей) так же можно считать группой риска по возможности инфицирования половыми инфекциями, учитывая тесный контакт врача с кровью и другими биологическими жидкостями пациентов в силу своей профессиональной деятельности. Но при соблюдении асептических условий — риск заражения сводится к нулю.
- 3При половом контакте с новым неизвестным или случайным партнером, обязательно используйте барьерный метод контрацепции — презерватив. Размер клетки Tr.vaginalis превышает размер пор в материале презерватива, поэтому его использование дает максимальную гарантию защиты.
- 4Соблюдайте личную гигиену и не используйте полотенца губки, белье других людей, а так же будьте аккуратнее в общественных туалетах, душах, бассейнах. Контакто-бытовой путь передачи, конечно, редок, но не исключен полностью. Не запускайте заболевание. Если определяете у себя какие-либо признаки бактериального вагиноза, немедленно обратитесь к врачу. Если диагноз трихомониаза подтверждается, предупредите своего полового партнера и только совместно начинайте лечение, так как одностороннее лечение впоследствии может привести к повторному заражению.
- 5Ведите здоровый образ жизни: правильно питайтесь, занимайтесь спортом, соблюдайте режим сна и при необходимости поддерживайте себя иммуномодулирующими препаратами и сезонно поливитаминными комплексами. Будьте верны своему партнеру!
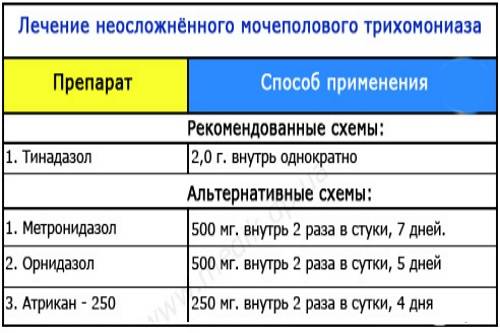
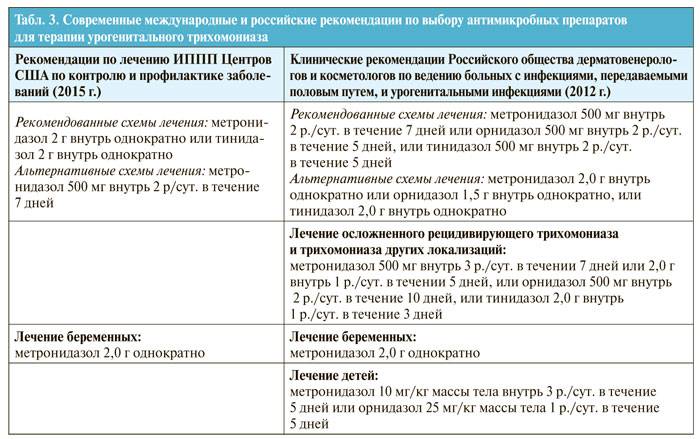
| Метронидазол 500мг внутрь 3р/день 7 дней + метронидазол 1г per vag (вагинально) или per rectum (ректально) 7 дней | Тинидазол (или метронидазол) 2,0г внутрь 1р/день 3-5 дней. |