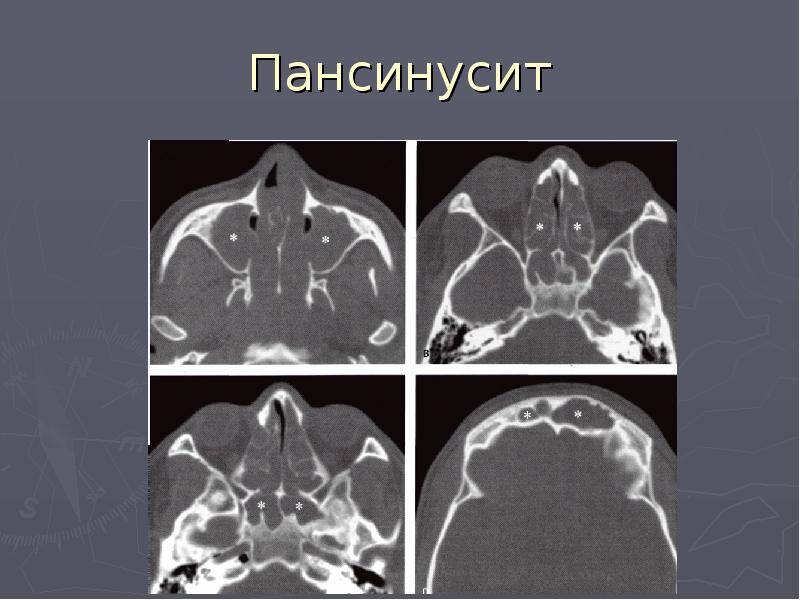
Лечение острого катарального риносинусита
 Doctor — Young female consultant or ENT specialist — with a patient in her practice, examining the throat with a spatula
Doctor — Young female consultant or ENT specialist — with a patient in her practice, examining the throat with a spatula
Как и при обычном рините, при данной патологии лечение проводится после обследования пациента. Диагностика заболевания включает:
- Риноскопию.
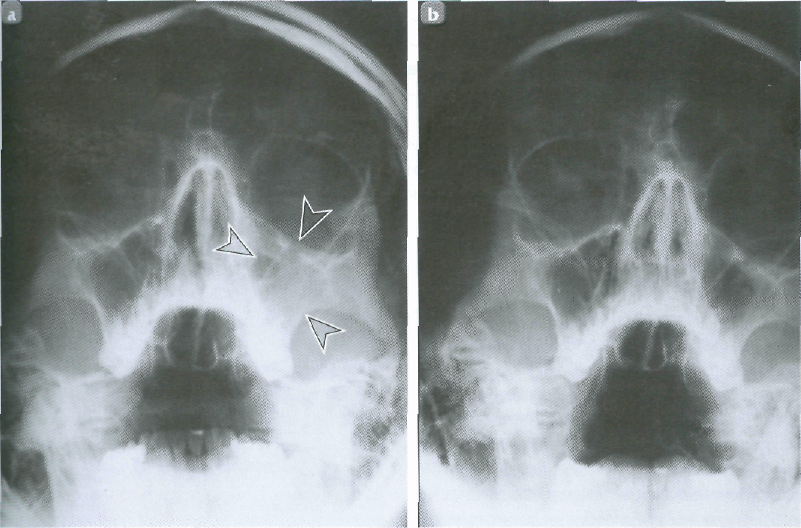
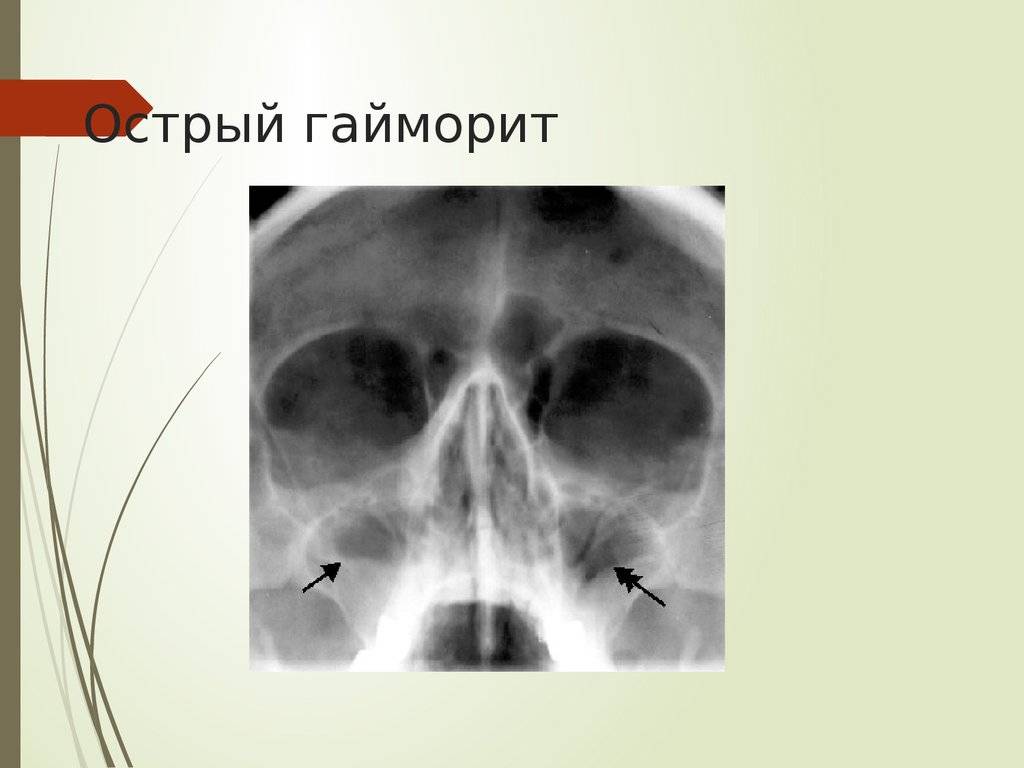
- Рентгенографию. Она выявляет застой секрета, отек оболочки синусов, утолщение слизистой и другие признаки воспаления. Рентгенография проводится в 2 проекциях.
- Физикальный осмотр (пальпацию, выслушивание сердца и легких).
- Исследование мазков из зева и носа.
- Общие клинические анализы крови и мочи.
- КТ или МРТ.
- Эндоскопическое исследование.
- Пункцию.
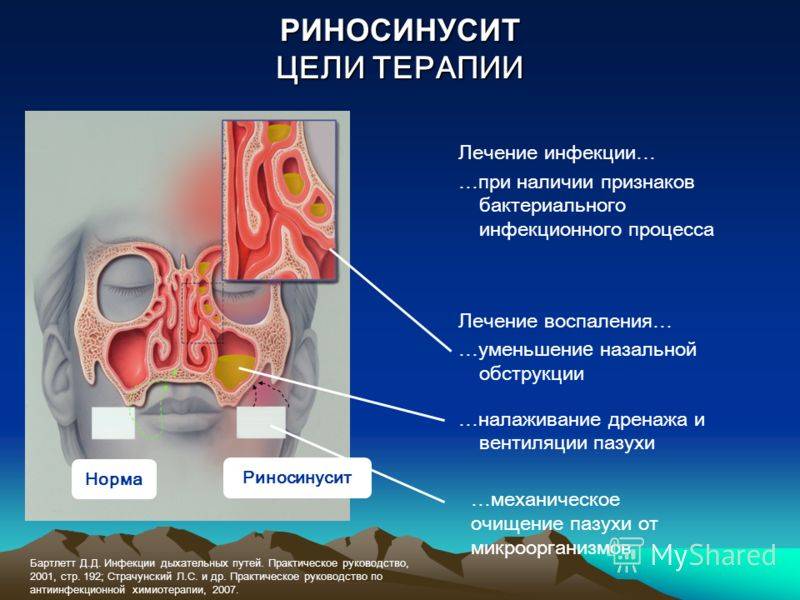
При необходимости исследуется патологический секрет. Это позволяет установить возбудителя инфекции и подобрать оптимальные лекарства. Опытные врачи знают не только причины катарального риносинусита, но и методы его лечения. Главными аспектами терапии являются:
- Применение системных препаратов. При вирусной природе заболевания (риносинусите на фоне ОРВИ, гриппа) и наличии жидких выделений из носа назначаются противовирусные лекарства (Ингавирин, Ремантадин,Тамифлю) и общеукрепляющие средства (Трекрезан). В случае присоединения бактериальной микрофлоры и появления густых, гнойных выделений показаны антибиотики (Амоксиклав, Аугментин, Цефтриаксон, Доксициклин).
- Обильное теплое питье. Позволяет уменьшить симптомы интоксикации и вывести микробов из организма.
- Применение антигистаминных средств (блокаторов H1-гистаминовых рецепторов). Применяются Цетрин, Зодак, Кларитин. Эти препараты назначаются при риносинусите аллергической природы.
- Ингаляции.
- Физиопроцедуры.
- Применение препаратов в форме капель или спрея. Для уменьшения отека назначаются сосудосуживающие средства (Галазолин, Ксилометазолин, Санорин, Тизин Классик, Тизин Ксило, Риностоп).
- Применение антисептиков для промывания носа (Фурацилина).
- Промывание носовых полостей. С этой целью назначаются Аква Марис, Аквалор, Аквамастер, Назол Аква и Мореназал.
- Применение симптоматических лекарств (НПВС и анальгетиков при головной боли, жаропонижающих лекарств при высокой температуре).
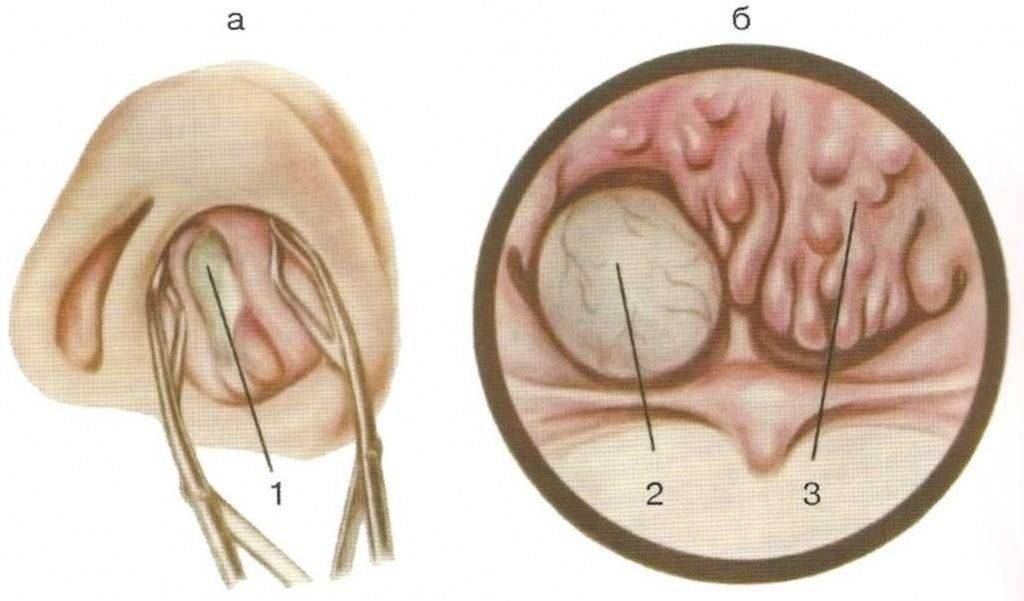
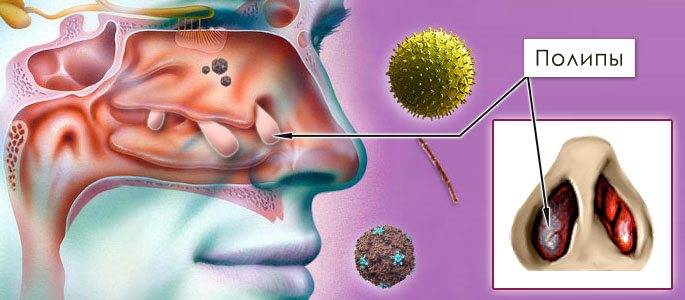
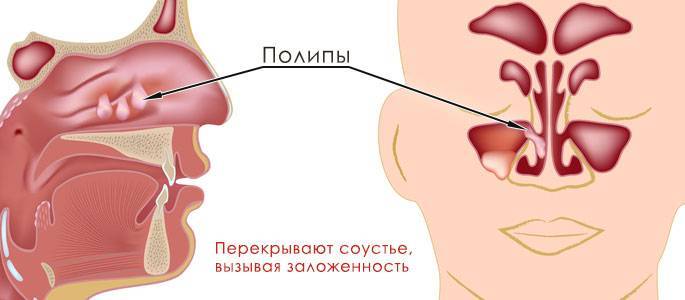
- Устранение причины воспаления (удаление полипов и аденоидов, которые нарушают свободное выведение слизи, лечение больных зубов, санация очагов инфекции, выпрямление носовой перегородки).
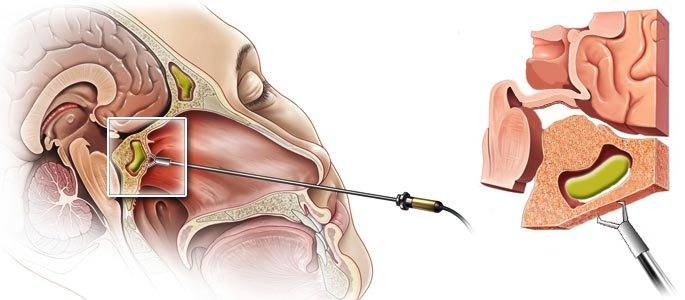
- Пункция (прокалывание носовых пазух). Чаще всего требуется при неэффективности других средств и переходе катарального риносинусита в гнойный. При воспалении синусовой полости процедура не проводится маленьким детям (до 1 года), пожилым людям, при психических заболеваниях, нарушении свертывания крови и врожденных аномалиях строения пазухи. Прокол делается после местной анестезии. Обязательно проводятся промывание и дренирование пазухи.
- Применение фитопрепаратов (растительных лекарств). При воспалении придаточных пазух носа эффективен Синупрет. Он используется в форме драже и капель для приема внутрь. Синупрет назначается в том случае, если катаральный синусит переходит в гнойный с вязким секретом.
- Полноценное, сбалансированное питание. При снижении иммунитета и частых риносинуситах рекомендуется есть больше фруктов, ягод и овощей.
Симптомы
Риносинусит классифицируется на различные виды, поэтому симптомы и методы лечения отличаются как у взрослых, так и у детей.
Первая классификация
Рассмотрим признаки видов заболевания по стадии его развития в следующей таблице.
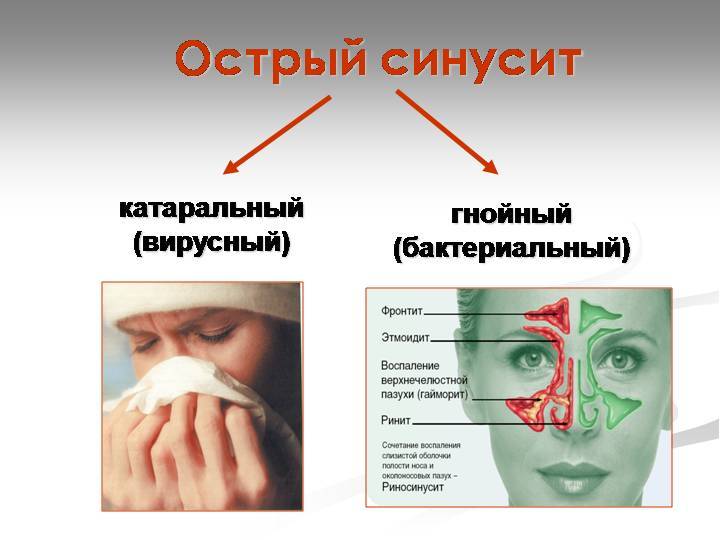
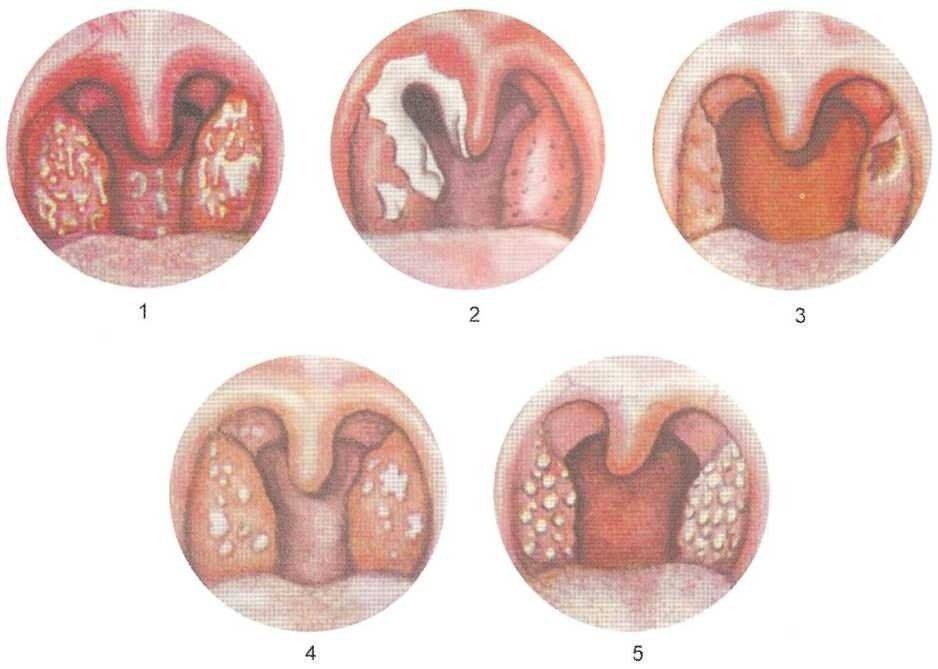
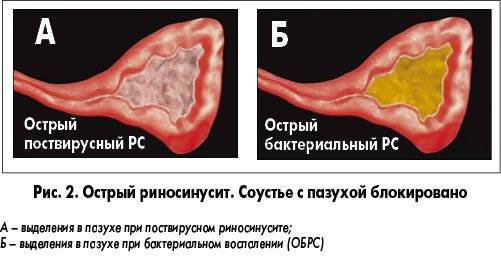
| Катаральный риносинусит (до трех дней) |
|
|---|---|
| Серозный |
|
| Гнойный риносинусит | Симптомы серозной формы протекают более выраженно. Температура тела повышается, появляются выделения из носа гнойного характера. Наблюдается отечность щек. |
Катаральный риносинусит может вызвать такие осложнения как фарингит, менингит, абсцесс и т.д. Гнойный риносинусит имеет отличительную черту – гнойные выделения, которые могут появиться только при не грамотном проведении лечения.
Вторая классификация
Кроме данной классификации, существует другая, основанная на причине возникновения заболевания:
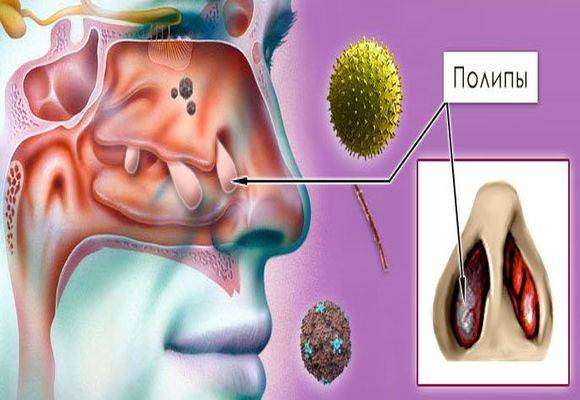
- Аллергическая форма характеризуется проявлением симптомов при контакте с источником аллергической реакции организма. Как правило, такой вид заболевания развивается параллельно с бронхиальной астмой или негативной реакцией организма на другие аллергены. Данная форма недуга опасна тем, что отказ от лечения может спровоцировать развитие полипов в носу.
- Вазомоторный риносинусит обусловлен сбоев функционирования нервных окончаний (резко и ярко выраженно проявляется реакция на смену климата или холод). Кроме того, данная форма заболевания часто встречается у беременных девушек, обусловлена резким изменением гормонального фона.
- Бактериальный риносинусит – наиболее распространенная форма недуга, так как вызвана патогенными микроорганизмами. Для нее характерны основные симптомы, которые сопровождаются гнойными выделениями.
- Вирусная форма имеет симптоматику, аналогичную той, что наблюдается при простуде или ОРВИ. Может появиться боль в горле и кашель.
- Грибковый риносинусит чаще встречается у людей, больных хроническими заболеваниями, например, диебет, ВИЧ. Данная форма заболевания развивается на фоне резкого ухудшения иммунной системы. Кроме того, развитие грибковой формы недуга может спровоцировать длительное применение антибиотиков. Лечение при таких обстоятельствах – затяжное, больной жалуется на неприятный запах в носу, его заложенность, резкие головные боли.
Признаки риносинусита различных форм схожи, поэтому без диагностики легко допустить ошибку в постановке диагноза. Определить форму заболевания в домашних условиях затруднительно, поэтому рекомендуется проконсультироваться с врачом, который назначит правильное лечение после проведения необходимых анализов и обследований.
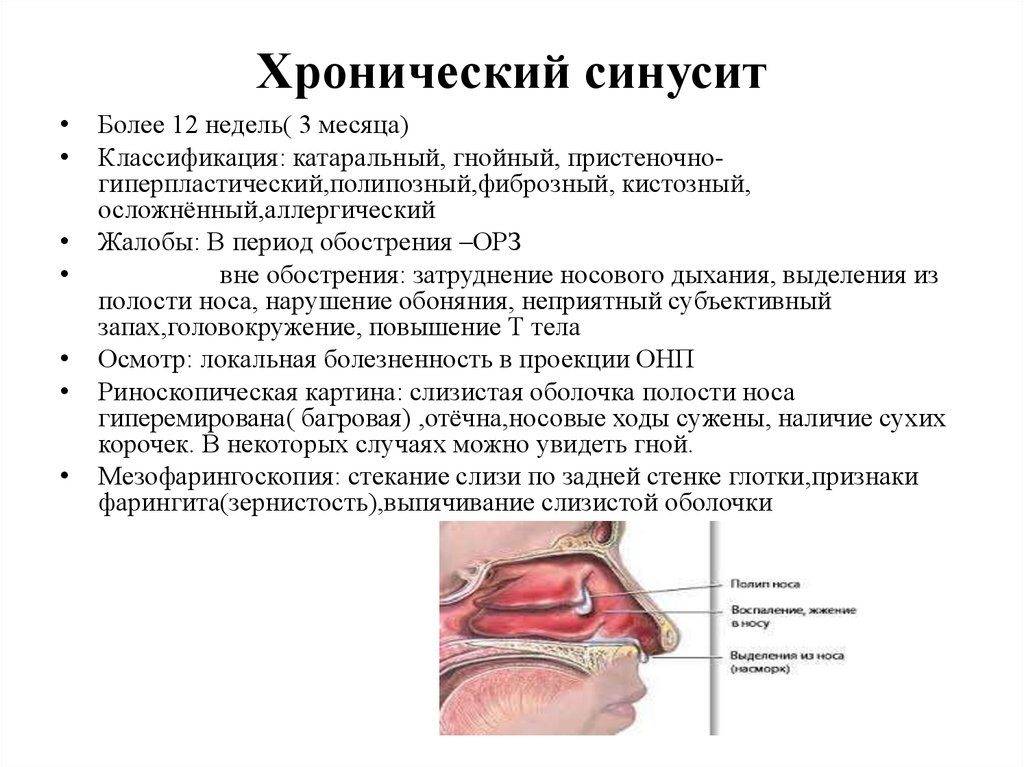
Хроническая форма
 Данный вид заболевания долго не проходит. Сопровождается головными болями, гнойными выделениями, слезотечением. Больной начинает гнусавить, ощущает тяжесть на той стороне лица, где развивается воспалительный процесс.
Данный вид заболевания долго не проходит. Сопровождается головными болями, гнойными выделениями, слезотечением. Больной начинает гнусавить, ощущает тяжесть на той стороне лица, где развивается воспалительный процесс.
Хроническая форма включает полипозный риносинусит, его основной чертой является появление в носу новообразований, количество которых быстро увеличивается. Как правило, в данной ситуации необходимо хирургическое вмешательство, но существуют и методы комплексного медикаментозного лечения. Также сюда входит трофический, гепертрофический и аллергический риносинусит.
Острая форма
, которая находится со стороны поражения.
Если по истечении 7 дней симптомы острого риносинусита сохраняются — можно говорить о присоединении инфекции бактериальной этиологии. В такой ситуации необходимо срочно обратиться к специалисту для проведения обследования и назначения антибактериальной терапии.
ПОЛЕЗНО: Простудные заболевания признок слабого иммунитета. Специальная добавка повысит его в разы! Читать…
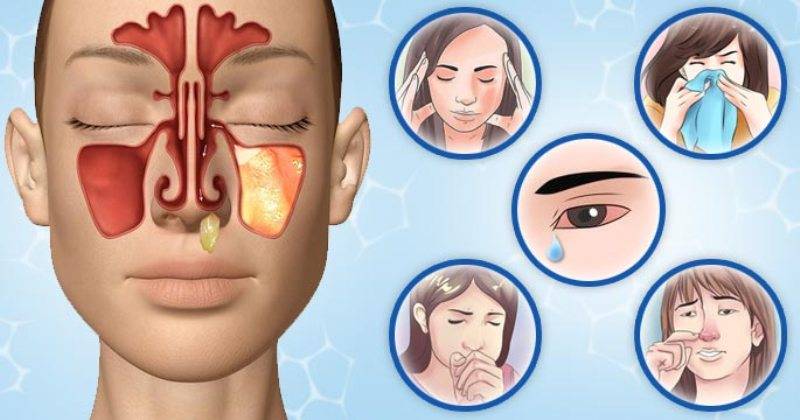
Симптомы острого риносинусита могут быть следующими:
- общая слабость организма;
- повышенная температура тела;
- гнусавость;
- снижение либо полное отсутствие обоняния;
- по задней стенке глотки отмечается стечение слизи;
- головные боли приступообразного характера, различной интенсивности.
Специфические симптомы риносинусита (определяются зоной поражения):
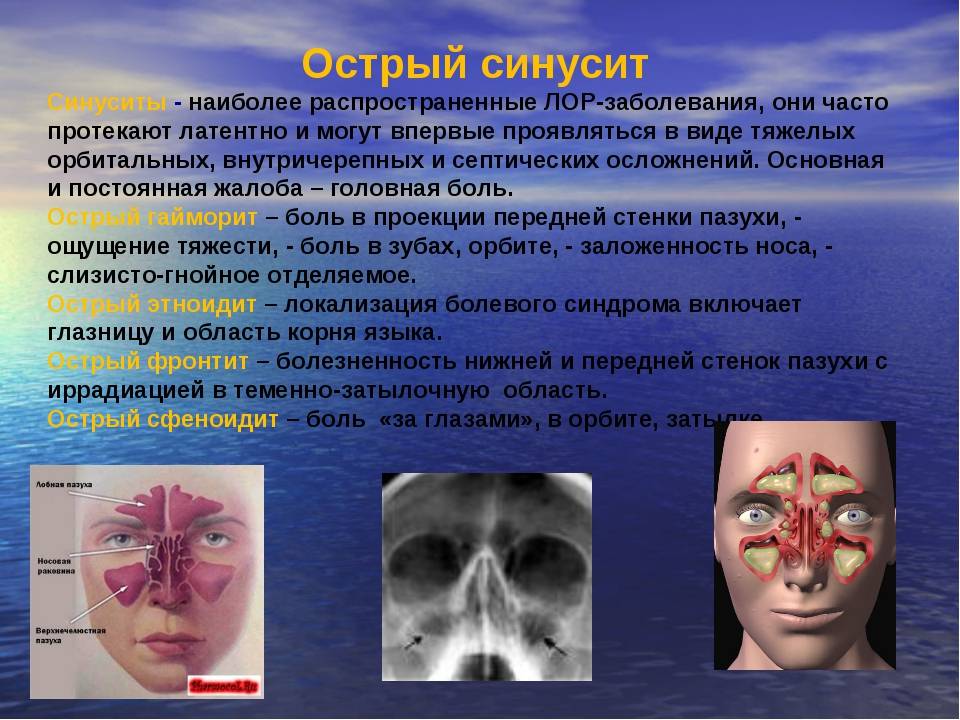
- Острый фронтит характеризуется появлением болевого синдрома в области лба.
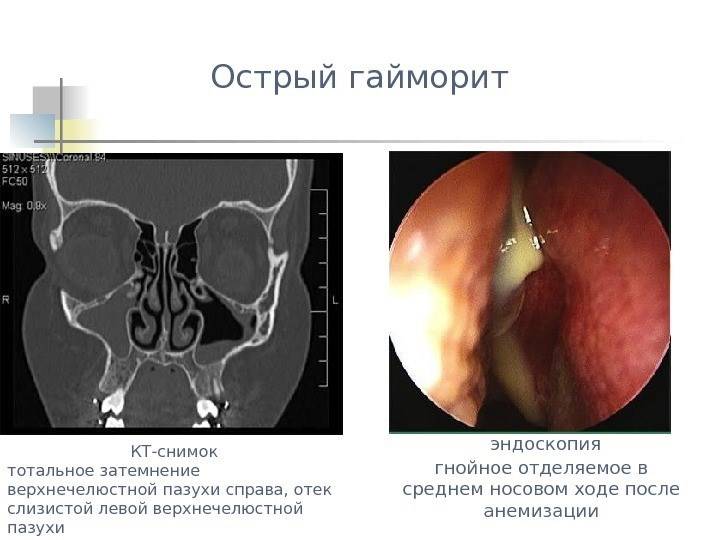
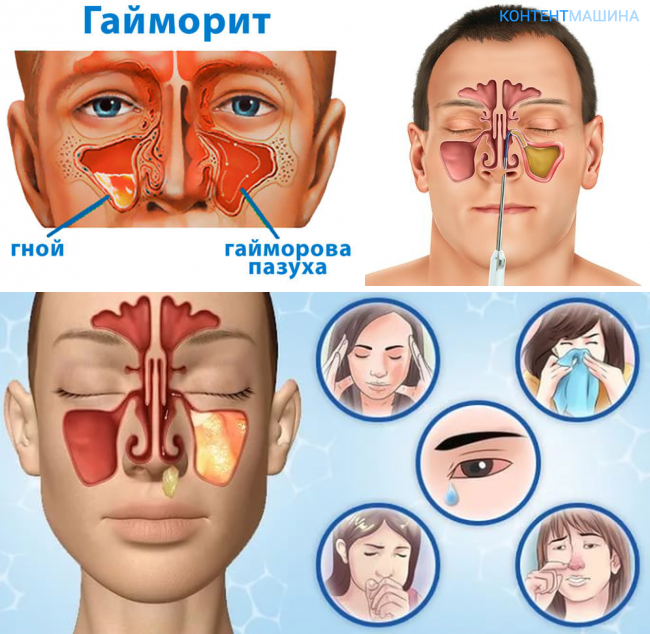
- При остром гайморите возникает тяжесть и сильная боль в области поражённой носовой пазухи.
- Сфеноидит характеризуется нестерпимыми головными болями.
- Первым симптомом этмоэдита является гнусавость.
Степени острого гнойного риносинусита:
- Лёгкая. Характеризуется слабой симптоматикой. Отмечается повышение температуры до 37,5–38 градусов. При проведении рентгенологического исследования носовых пазух патологический экссудат (гнойный или слизистый) не выявляется.
- Средняя. Наблюдается гипертермия до 38,5 градуса. Пальпация поражённых носовых пазух вызывает болевые ощущения, при этом болевой синдром, может, иррадиировать в зубы или уши. Кроме того, у больного возникают головные боли.
- Тяжёлая. Отмечается выраженная гипертермия. Пальпация поражённых пазух вызывает появление сильной боли. Хорошо заметна отёчность в области щёк.
Основные симптомы хронической формы:
- Заложенность носа.
- Головные боли.
- Гипертермия.
- Гнойный экссудат, выделяемый из носовых пазух.
- Гнусавость.
- Снижение обоняния.
- Повышенное слезоотделение.
- Ощущение тяжести со стороны поражённой пазухи.
Основными провоцирующими факторами являются следующие:
- аллергические реакции;
- не долеченный острый риносинусит;
- курение и злоупотребление спиртными напитками;
- заболевания полости рта.
Симптомы острого риносинусита:
- выраженный интоксикационный синдром;
- слабость во всём теле;
- снижение обоняния вплоть до полного его отсутствия;
- гипертермия;
- головная боль различной степени интенсивности. Характер приступообразный;
- гнусавость;
- слизь стекает по задней поверхности глотки.
Типичные симптомы риносинусита (в зависимости от поражённых пазух):
- острый гайморит характеризуется сильной болью и тяжестью со стороны поражённой пазухи. Болевой синдром имеет тенденцию к усилению во время осуществления поворота или наклона головы;
- при остром фронтите отмечается появление болезненных ощущений в лобной области;
- при этмоидите первым симптомом является появление гнусавости;
- при сфеноидите у человека возникает сильная головная боль.
Степени острого риносинусита:
- лёгкая. В этом случае симптоматика выражена не ярко. Отмечается гипертермия до 37,5–38 градусов. Если в данный момент провести рентгенологическое исследование, то на снимке будет видно, что в пазухах нет патологического экссудата (слизистого или гнойного);
- средняя. Температура повышается до 38,5 градусов. При проведении пальпации поражённых пазух отмечается возникновение болевого синдрома. Боль может иррадиировать в уши или зубы. Также у пациента появляется головная боль;
- тяжёлая. Выраженная гипертермия. При пальпации поражённых пазух проявляется сильная боль. Визуально отмечается отёк в области щёк.
Народная медицина

Народные методы лечения при полипозном синусите малоэффективны. Травяные отвары, мази и настои позволяют уменьшить отек, подавить патогенную микрофлору, но удаление полипов с помощью них невозможно. Могут применяться следующие средства:
- Капли на основе мумия. Измельченную смесь растворяют в небольшом объеме воды, после чего добавляют глицерин. Полученный раствор закапывают в носовые ходы 2-3 раза в сутки. Длительность терапии не менее 3 недель.
- Отвар на основе облепихи и сока зверобоя.
- Капли с чистотелом. Позволяют уменьшить симптомы заболевания (отек, боль). Для приготовления отвара понадобятся 200 мл кипятка и 2 ч. л. растения.
Эффективными считаются средства, стимулирующие иммунитет. Для повышения общей сопротивляемости организма можно использовать отвар шиповника, настои и отвары на основе эхинацеи, лимонника, ромашки, женьшеня и шалфея. В случае присоединения инфекции и заложенности носа можно промывать носовые ходы и пазухи солевыми средствами (раствором натрия хлорида или морской водой).
Острая форма
 Для острого синусита характерна ярко выраженная симптоматика. Спустя несколько дней от начала развития патологии, отмечается снижение работоспособности, приступообразные головные боли, отёк части лица, которая находится со стороны поражения.
Для острого синусита характерна ярко выраженная симптоматика. Спустя несколько дней от начала развития патологии, отмечается снижение работоспособности, приступообразные головные боли, отёк части лица, которая находится со стороны поражения.
Если по истечении 7 дней симптомы острого риносинусита сохраняются — можно говорить о присоединении инфекции бактериальной этиологии. В такой ситуации необходимо срочно обратиться к специалисту для проведения обследования и назначения антибактериальной терапии.
Симптомы острого риносинусита могут быть следующими:
- общая слабость организма;
- повышенная температура тела;
- гнусавость;
- снижение либо полное отсутствие обоняния;
- по задней стенке глотки отмечается стечение слизи;
- головные боли приступообразного характера, различной интенсивности.
Специфические симптомы риносинусита (определяются зоной поражения):
- Острый фронтит характеризуется появлением болевого синдрома в области лба.
- При остром гайморите возникает тяжесть и сильная боль в области поражённой носовой пазухи.
- Сфеноидит характеризуется нестерпимыми головными болями.
- Первым симптомом этмоэдита является гнусавость.
Степени острого гнойного риносинусита:
- Лёгкая. Характеризуется слабой симптоматикой. Отмечается повышение температуры до 37,5–38 градусов. При проведении рентгенологического исследования носовых пазух патологический экссудат (гнойный или слизистый) не выявляется.
- Средняя. Наблюдается гипертермия до 38,5 градуса. Пальпация поражённых носовых пазух вызывает болевые ощущения, при этом болевой синдром, может, иррадиировать в зубы или уши. Кроме того, у больного возникают головные боли.
- Тяжёлая. Отмечается выраженная гипертермия. Пальпация поражённых пазух вызывает появление сильной боли. Хорошо заметна отёчность в области щёк.
Хронический риносинусит
Основные симптомы хронической формы:
- Заложенность носа.
- Головные боли.
- Гипертермия.
- Гнойный экссудат, выделяемый из носовых пазух.
- Гнусавость.
- Снижение обоняния.
- Повышенное слезоотделение.
- Ощущение тяжести со стороны поражённой пазухи.
Основными провоцирующими факторами являются следующие:
- аллергические реакции;
- не долеченный острый риносинусит;
- курение и злоупотребление спиртными напитками;
- заболевания полости рта.
Профилактические мероприятия
Зная о своей предрасположенности к риносинуситу, профилактические мероприятия, в первую очередь должны быть направлены на повышение иммунитета и защиты от сезонных вирусных заболеваний. Это означает, что в течение всего года необходимо соблюдать режим сна и питания.
Вдобавок к этому в режим дня нужно ввести физические нагрузки, если таковые отсутствуют. Самый обыкновенный бег в разы улучшает работу кровеносной системы, которая принимает непосредственное участие в обмене веществ организма и регуляции всевозможных процессов. Вместо бега можно кататься на велосипеде или посещать тренажерный зал.
Стоит ли говорить о том, что всё то полезное, что попадает в организм, попадает в него через пищевод? А значит, нужно внимательно следить за качеством рациона и наличия в нём макро- и микроэлементов.
Классификация
Данное заболевание может иметь несколько форм, которые определяются возбудителем, симптоматикой, скоростью развития. На основании этих различий врачи вывели 4 основных классификации, и для понимания, как лечить риносинусит в домашних условиях, нужно правильно и полно определить его вид. Деление может осуществляться:
По этиологии:
- Вирусный – здесь задействованы риновирусы, вирусы гриппа и парагриппа, аденовирусы, и всегда синусит вирусной этиологии протекает в острой форме
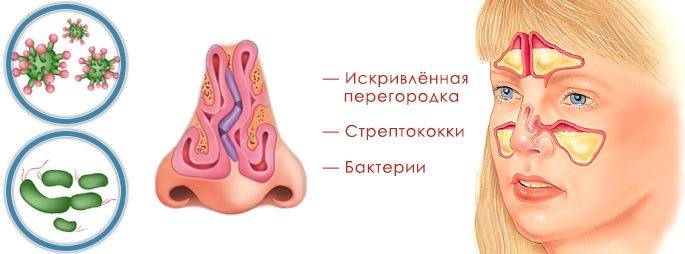
- Бактериальный – возбудителями являются пневмонийный и пиогенный стрептококки, гемофильная, синегнойная и кишечная палочки, моракселла, золотистый стафилококк, энтеробактерии.
- Грибковый – заболевание провоцируют аспергиллы, альтернария, кульвулярия, преимущественно это суперинфекция (коинфекция зараженной клетки др. штаммом или микроорганизмом).
- Смешанный – воспаление имеет бактериальную природу, а после получает вирусное осложнение или грибковое, либо все начинается с гриппа, а после добавляется бактериальное заболевание.
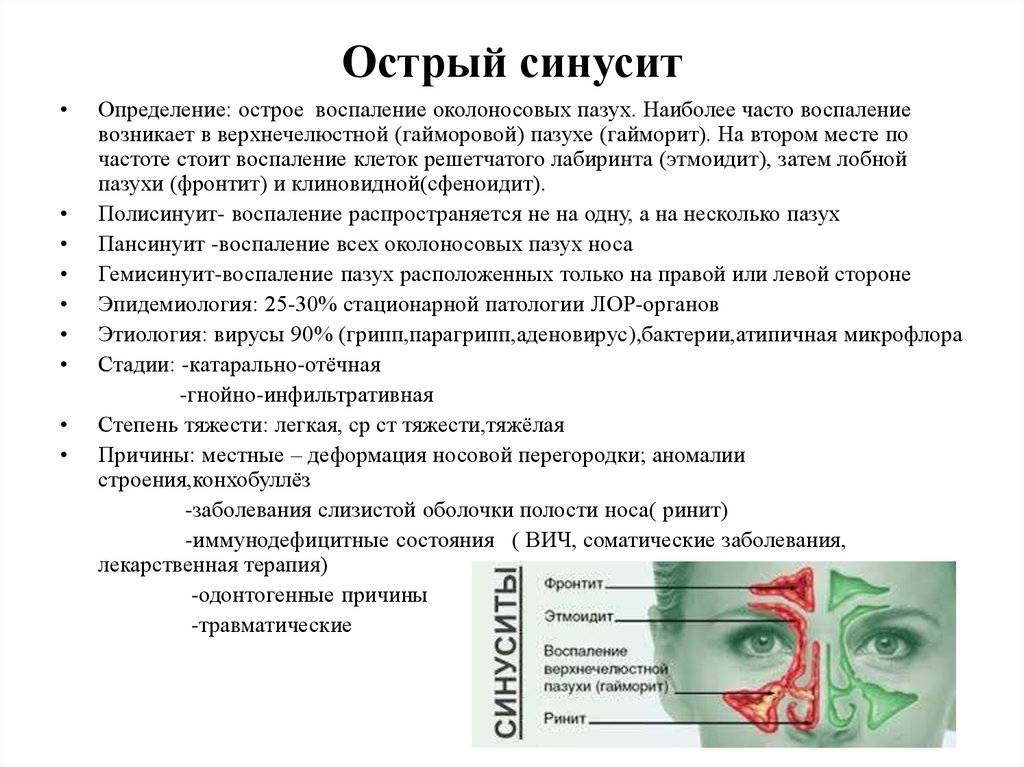
По локализации воспалительного процесса:
- верхнечелюстной – классический гайморит;
- фронтальный – затрагивает лобные пазухи;
- этмоидальный – воспаление отделов решетчатых пазух;
- сфеноидальный – воспалительных процесс в клиновидных пазухах.
По тяжести течения:
- Легкая форма.
- Средняя.
- Тяжелая.
По характеру проявления:
- Острый.
- Подострый.
- Хронический.
- Рецидивирующий.
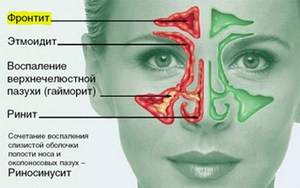
Механизм развития заболевания
К факторам, провоцирующим синусит, относятся длительное вдыхание холодного воздуха через нос и рот, вдыхание воздуха, загрязненного вредными веществами и пылью.
Помимо патогенной микрофлоры, вызывающей воспаление в пазухах, причинами катарального синусита являются:
- Врожденное или приобретенное вследствие травмы искривление носовой перегородки.
- Патологическое анатомическое строение носа.
- Пересыхание слизистой оболочки пазух.
- Неправильное развитие верхнечелюстных зубов.
- Травмы лицевых костей.
- Резкая перемена климата.
- Попадание в носовые ходы посторонних мелких предметов.
- Злокачественные или доброкачественные новообразования в носоглотке.
- Грибковая инфекция.
Воспаление возникает, если повреждения слизистых оболочек носят постоянный характер из-за воздействия на эпителий паров, пыли, химических веществ на производстве.
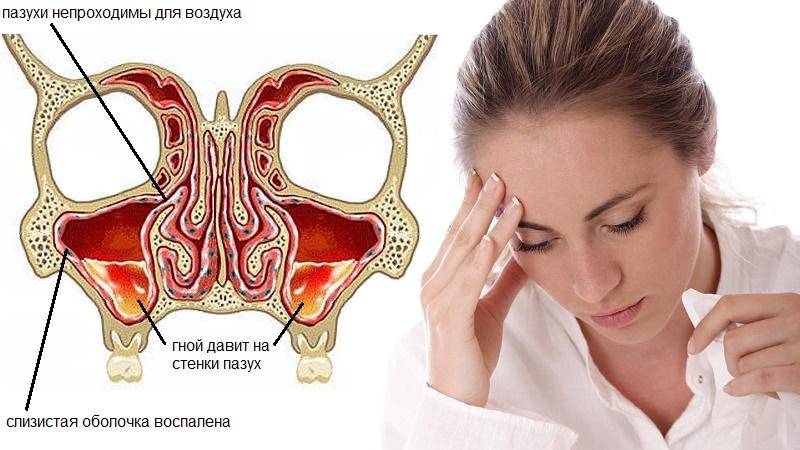
Когда патогенный микроорганизм попадает на слизистую полости и внедряется в нее, начинается быстрое размножение бактерий на этом участке оболочки. Большая концентрация микроорганизмов приводит к интоксикации тканей, что проявляется их воспалением и отечностью. Проницаемость клеточных стенок нарушается, происходит увеличение кровяного давления в кровеносных сосудах.
По мере развития болезни в полости пазух из сосудов начинает выделяться серозная или слизистая жидкость, называемая экссудатом. Из-за отека экссудат скапливается в носовых ходах, затрудняя дыхание человека. Это приводит к усугублению воспаления и попаданию в организм вторичной инфекции. Тогда в выделяемом экссудате появляются примеси гноя.
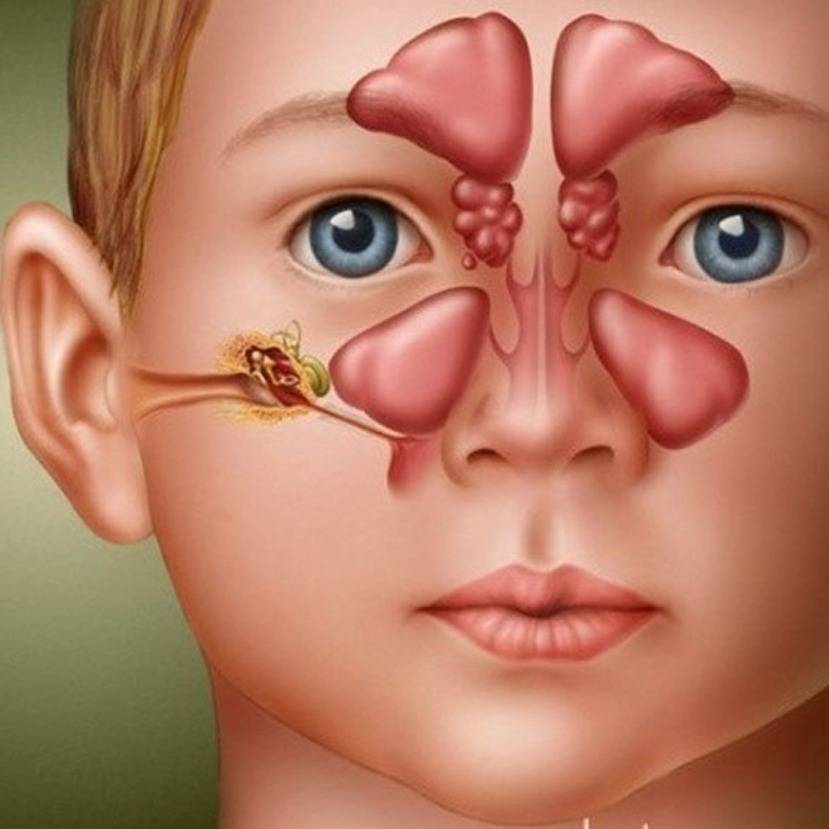
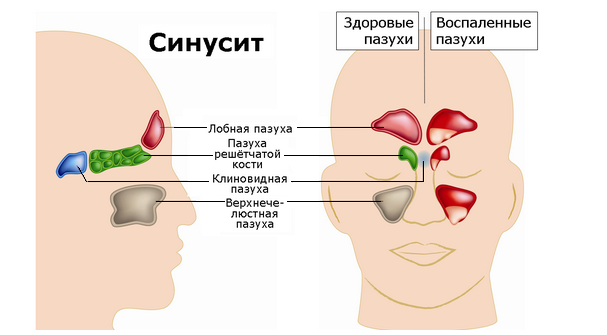
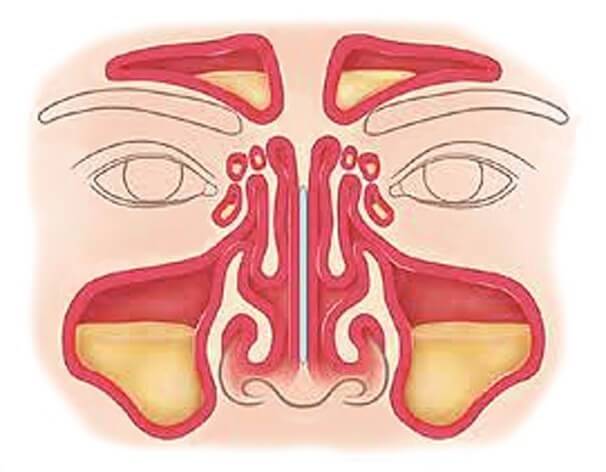
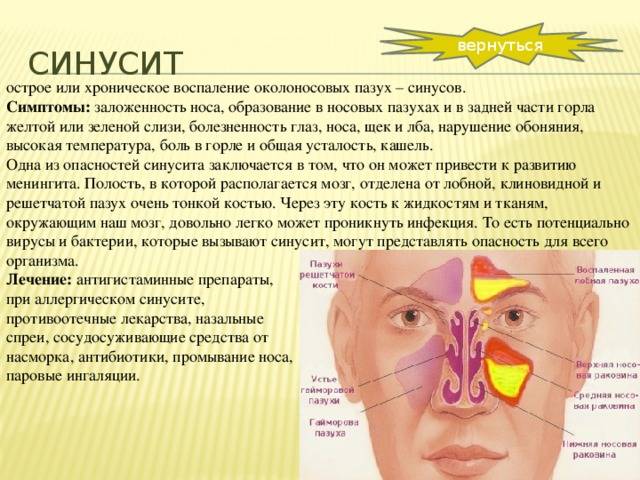
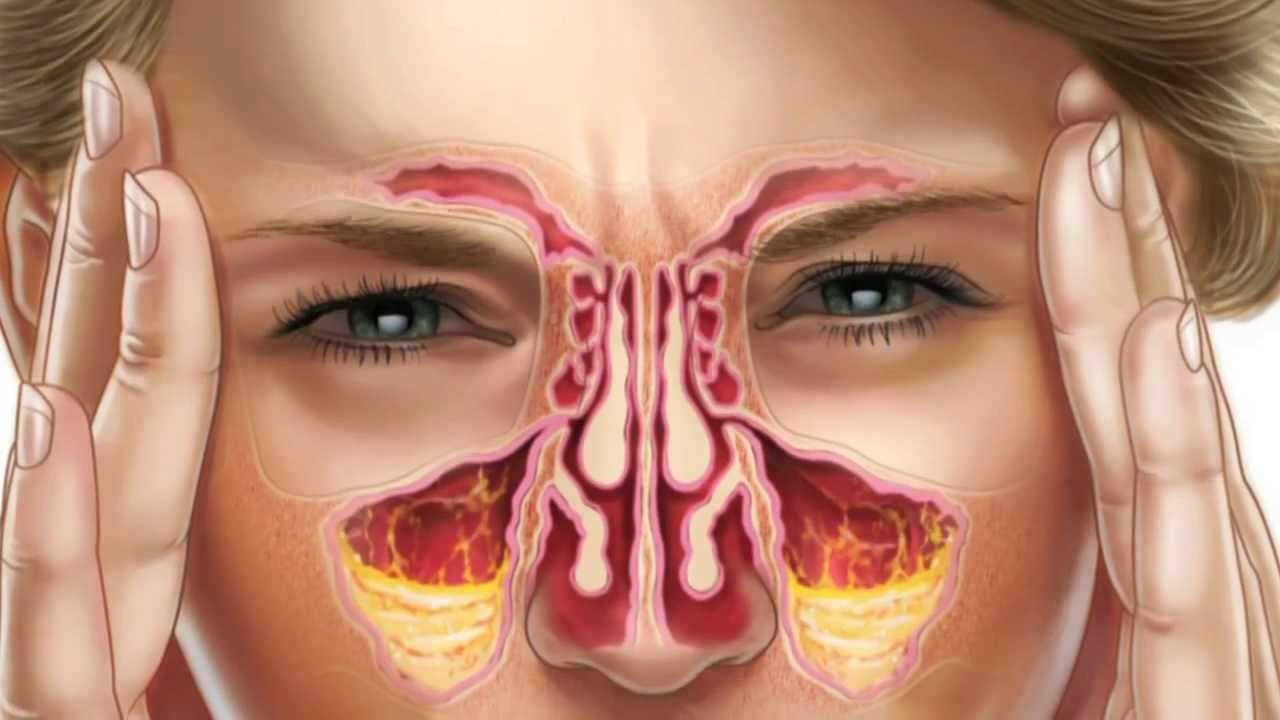
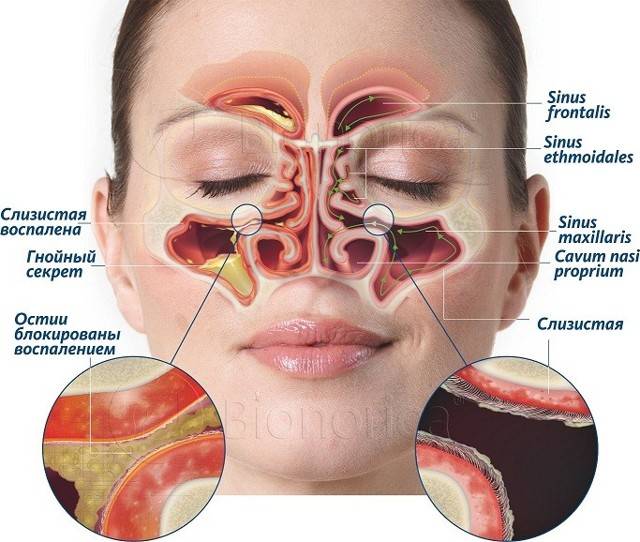
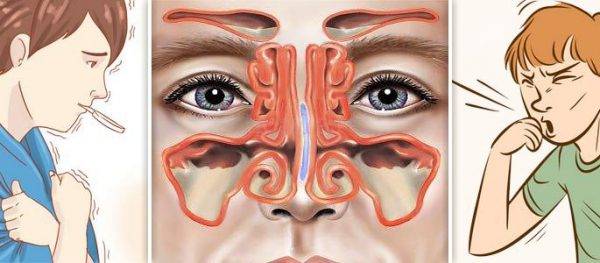
У человека имеется 4 группы воздухоносных полостей: 3 парные (лобные, верхнечелюстные, или гайморовы, и решетчатый лабиринт) и 1 непарная (клиновидная). Воспалительный процесс может развиваться в одном или нескольких каналах. В зависимости от того, в каком месте произошло воспаление, выделяют следующие формы катарального синусита:
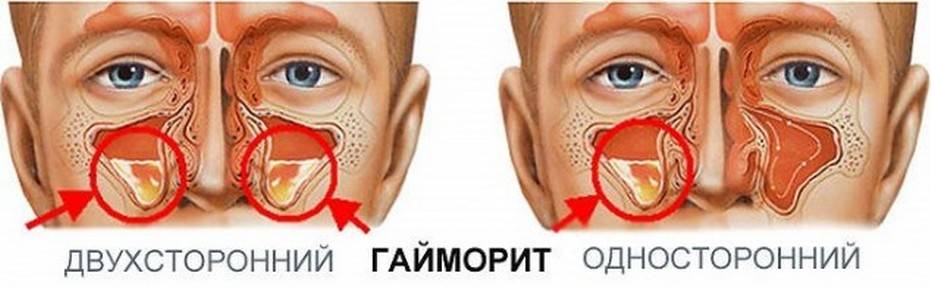
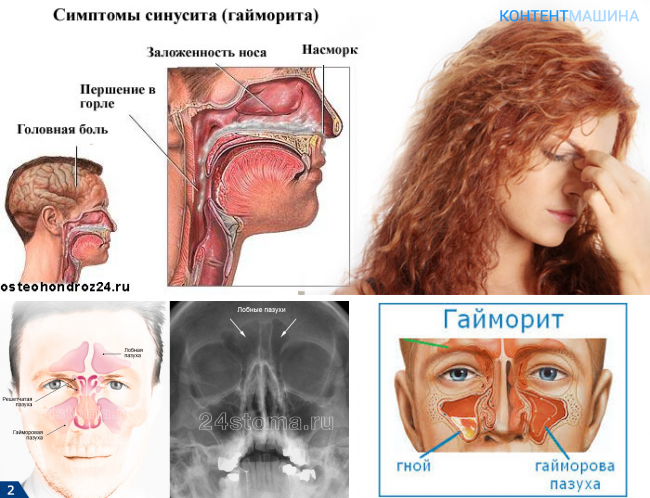
- Гайморит (верхнечелюстной синусит). Проявляется частичной заложенностью носа (с середины к крыльям), т. к. посередине носовых ходов находятся отверстия, посредством которых они сообщаются с гайморовыми каналами. Патология поражает обе пазухи, а в экссудате отсутствуют гноеродные бактерии. При гайморите тяжело дышать носом, поэтому больные прибегают к ротовому дыханию. В результате слизистые ткани зева пересыхают, развивается кашель, вирусы инфицируют гортань. Встречается чаще других форм, при своевременной диагностике лечится быстро, т. к. хорошо изучен.
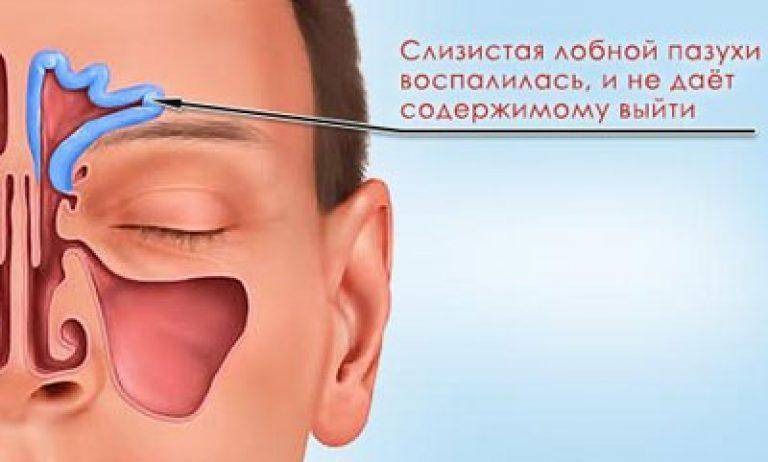
- Катаральный фронтит — это патология, при которой воспаляется 1 или 2 лобных синуса. Инфекция попадает в организм через кровь. Из-за отечности слизистой полости человека в течение светового дня беспокоят боли, локализующиеся в области лба. К вечеру больному становится легче. Основными признаками фронтита являются светобоязнь и слезоточивость.
- При катаральном этмоидите воспаляются ячейки решетчатого лабиринта (полости, располагающиеся в глубине черепа между лобной и верхнечелюстной костями). Особенностью заболевания является интенсивный болевой синдром, который тяжело купировать ненаркотическими анальгетиками. Патология опасна тем, что воспалительный процесс может перекинуться на головной мозг, глазницы и артерии. Этмоидит тяжело поддается лечению и считается самым коварным видом синусита.
- Острый сфеноидит встречается редко. Это воспаление клиновидной пазухи, при котором человека беспокоит боль в области глазниц, висков и затылка. При нем инфекция распространяется быстро и может затронуть головной мозг и лицевые кости.
Иногда у одного пациента развивается несколько видов катаральной патологии. Например, происходит инфицирование бактериями решетчатого лабиринта и клиновидного канала (острый этмоидит со сфеноидитом).
Отчего развивается недуг? Катар органа, вызванный патогенными микроорганизмами, может развиваться на фоне:
- Простуды;
- Гриппа;
- Продолжительного насморка;
- Травмы тканей придаточных участков.
Осложнения
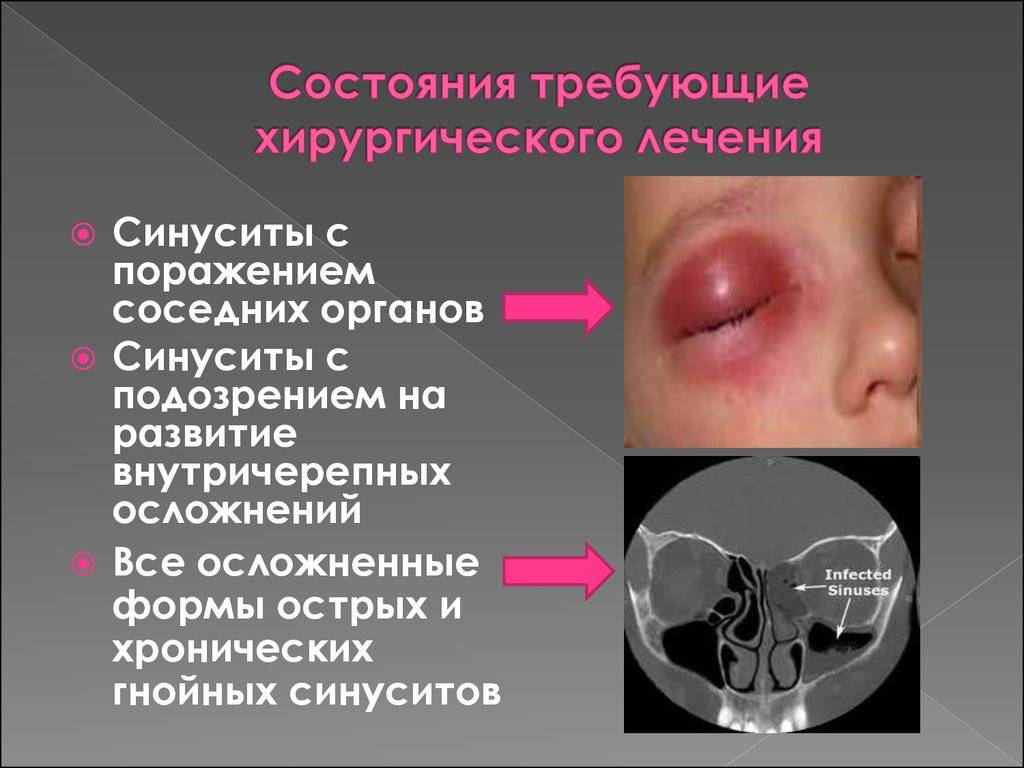
Вирусный синусит, как правило, не представляет опасности, а вот бактериальная инфекция может иметь тяжелые последствия, особенно, если ее не пролечить правильным образом. Осложнения риносинусита возникают, как прямая эрозия тонких стенок пазух, прилегающих к орбите и черепу, или через гематогенное распространение.
Среди возможных осложнений может быть:
- орбитальный целлюлит;
- орбитальный абсцесс;
- остеомиелит;
- субдуральная или эпидуральная эмпиема;
- менингит;
- энцефалит мозга;
- корковый тромбофлебит;
- кавернозный синусовый тромбоз.
Раннее обнаружение этих осложнений жизненно важно. Признаки тяжелого течения болезни включают:
Признаки тяжелого течения болезни включают:
- лихорадку;
- отек вокруг глаз;
- красную и воспаленную кожу;
- сильную лицевую боль;
- чувствительность к свету;
- диплопию и уменьшение остроты зрения.
Если вы замечаете подобные симптомы – срочно обратитесь к врачу!

Лечение
Прежде чем начать лечить риносинусит у ребенка, необходимо установить причину и возбудителя заболевания. Диагностика у детей включает:
- Сбор анамнеза. На первом приеме врач получает сведения о перенесенных заболеваниях или хронических патологиях, выслушивает жалобы, если пациент старше 2 лет.
- Эндоскопический осмотр. При помощи эндоскопии можно выявить отечность, наличие полипов и слизи.
- Рентгенологическое исследование. Рентген поможет отличить гнойную форму заболевания от катаральной.
- Пункцию гайморовых пазух. Процедура проводится с целью получения содержимого пазух.
- УЗИ. Ультразвуковое исследование назначается дополнительно.
Подбором медикаментов и процедур занимается только специалист. Терапия риносинусита включает такие лекарственные средства, как:
- Антибиотики системного действия (Азитромицин, Аугментин). Антибиотики при риносинусите чаще назначают при острой форме болезни, сопровождающейся высокой температурой и гнойными выделениями.
- Сосудосуживающие капли (Тизин, Називин). Следует ограничить прием этих средств: сосудосуживающие капли вызывают привыкание. Препараты нежелательно использовать более 7 дней.
- Муколитические препараты (Флуимуцил, АЦЦ). Лекарственные средства способствуют разжижению мокроты.
- Жаропонижающие (Ибупрофен, Парацетамол). Препараты используются только при повышении температуры тела.
Для поддержки иммунной системы применяют гомеопатические препараты. Для облегчения дыхания используются средства местного действия — капли и спреи. Детям до 3 лет рекомендована Изофра. Ребенку старше 3 лет подходит Полидекса. Ингаляции при синусите также необходимы для борьбы в воспалительными процессами. Различают 2 типа процедур:
- Небулайзерные. Этот вид ингаляций разрешен даже новорожденным. Длительность процедуры не превышает 20 минут, а кратность — 4 раз в неделю. Ингаляции проводятся с использованием физраствора, в который в некоторых случаях добавляют лекарственные средства.
- Паровые. Детей, достигших 6-7 лет, можно лечить при помощи паровых ингаляций. Проводить процедуры разрешено в домашних условиях под присмотром взрослых. Для ингаляций используют картофельный или травяной отвар с добавлением эфирных масел или кипяченую воду без дополнительных ингредиентов. Проводить процедуру необходимо не менее 2 раз в день.
Симптомы
Клинические проявления болезни зависят от формы и видовой принадлежности недуга. Однако выделяют общие симптомы, присущие каждому виду патологического процесса.
- Головная боль ввиду отсутствия носового дыхания и недостатка кислорода.
- Болевой синдром.
- Припухлость и одутловатость лица.
- Болезненность при пальпации пораженной области.
- Заложенность носа, отсюда и гнусавость голоса.
Характерными признаками острого полисинусита являются гипертермия, слизистое отделяемое из носа имеет зловонный запах и желтоватый оттенок. Отсутствие слизистых выделений свойственно катаральному виду болезни. В хронической стадии клиническая картина стертая, но сопровождается всегда нарушенным носовым дыханием. Температура и припухлость возникает реже.
Не исключается возникновение дополнительных или второстепенных признаков болезни:
- заложенность ушей;
- бессонница;
- нервозность;
- храп;
- сухой ночной кашель, переходящий в «собачий лай»;
- хрипота голоса;
- «блуждающая» головная боль;
- отсутствие аппетита;
- апатичность и раздражительность.
Неврологические симптомы обусловлены хроническим дефицитом кислорода и питательных веществ.
Характерные симптомы
Вне зависимости от возраста больного симптомы риносинусит в острой форме имеет одинаковые, что позволяет понять степень серьезности заболевания и вовремя обратиться за врачебной помощью:
- приступы ;
- отёчный слизистый покров;
- заложенность ушей;
- гнусавость;
- ломота, усталость, слабость, общее недомогание, снижение работоспособности;
- болевые ощущения в зоне околоносовых пазух с появлением отека в области пораженного участка;
- вытекание из носа гноя или слизи;
- повышенная температура;
- потеря обоняния – частичная или полная;
- стекание скапливающегося секрета по носоглотке.
Различие симптомов может объясняться зоной поражения:
- болевой синдром, сосредоточенный в зоне лба, свидетельствует об остром фронтите;
- сильная боль, сопровождающаяся ощущением тяжести на участке носовой пазухи – это признаки острого гайморита;
- мучительные головные боли могут быть симптомами развития сфеноидита;
- гнусавость чаще всего свидетельствует о проявлениях этмоэдита.
Если развивается хронический риносинусит, то симптомы практически не отличаются, но протекает заболевание дольше.
Гнойный риносинусит
Развивается у взрослых и детей острый гнойный риносинусит в результате быстрого размножения патологически опасных бактериальных микроорганизмов, которые локализируются в эпителии внутренних поверхностей носа.Чтобы лечить воспалительные очаги, отягощенные гнойным процессом, потребуется антибактериальная терапия. Точный диагноз базируется на заборе выделений, скапливающихся в носовых проходах, и их посев. Изучение анализов позволяет определить тип возбудителя – стафилококки, стрептококки и пр., назначив адекватное лечение.Терапевтический комплекс при гнойном течении заболевания по показаниям включает несколько лекарственных разновидностей.
- Иммуномодуляторы (например, ИРС-19, Иммунал) в комплексе с мультивитаминными препаратами (Ундевит, Триовит и др.). Они содействуют активации защитного механизма, укреплению организма.
- Антигистамины, позволяющие уменьшить отек. Одновременно они сокращают количество слизи, возвращая свободное дыхание. В лечении хороший эффект демонстрирует Тавегил, Кларитин, Лоратадин. Снимают воспаление, увлажняют слизистые покровы капли в нос – Виброцил, Полидекса. Сосудосуживающим действием обладает Галазолин, Отривин, Нафтизин.
- Муколитики, способствующие выводу вязкого секрета. Наиболее часто назначают Мукодин, Флюдекс, Флуимуцил.
- Антибактериальные средства, призванные ликвидировать инфекцию. При первых признаках применяют Амоксициллин, обладающий хорошим противовоспалительным действием. Если диагностируется тяжелая степень заболевания, то в лечение острого с гнойными очагами воспаления требуется включение более сильных антибиотиков из тетрациклиновых разновидностей.
Если мучения доставляют сильные боли, поднимается температура, врач назначает Ибупрофен, Нурофен.Развитие гнойного риносинусита без должного лечения может привести к опасным состояниям в форме менингита и различной степени тяжести абсцессов.
Вазомоторная форма
Развивающийся при простуде вазомоторный риносинусит может иметь двухстороннее и односторонне поражение. Характеризуется это заболевание нарушениями тонуса сосудов. Это приводит к тому, что рядом лежащая слизистая набухает. Ее отечная поверхность приводит к заложенности носа.Причинами вазомоторного воспалительного процесса является неблагоприятная внешняя среда. У женщин такое состояние может быть обусловлено гормональными изменениями. При несвоевременном лечении вазомоторный риносинусит у детей и у взрослых усложняется, а для лечения хронического процесса требуется больше времени, чем при острых формах. В зависимости от тяжести врач назначает промывание, антибиотики и пр.