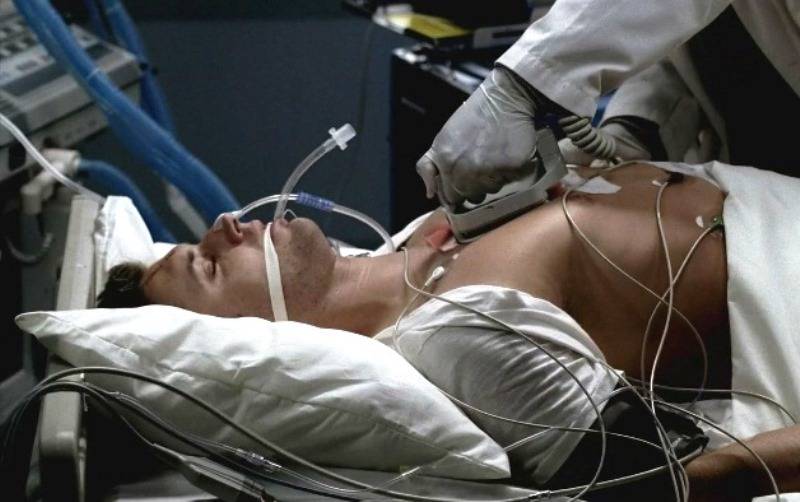
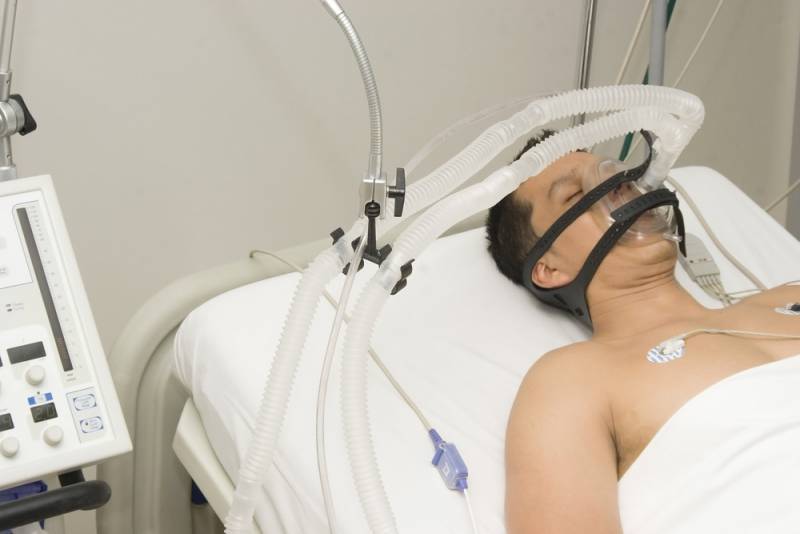
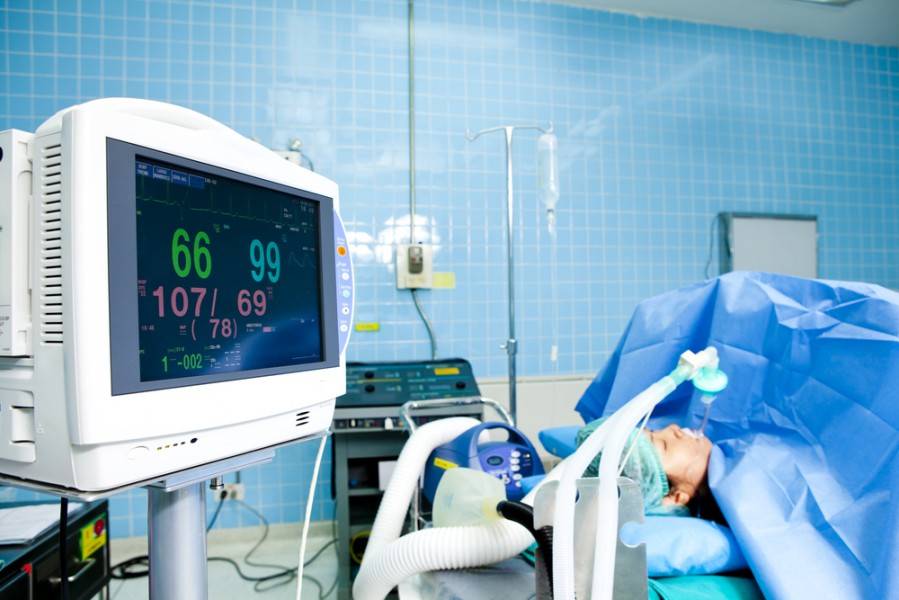
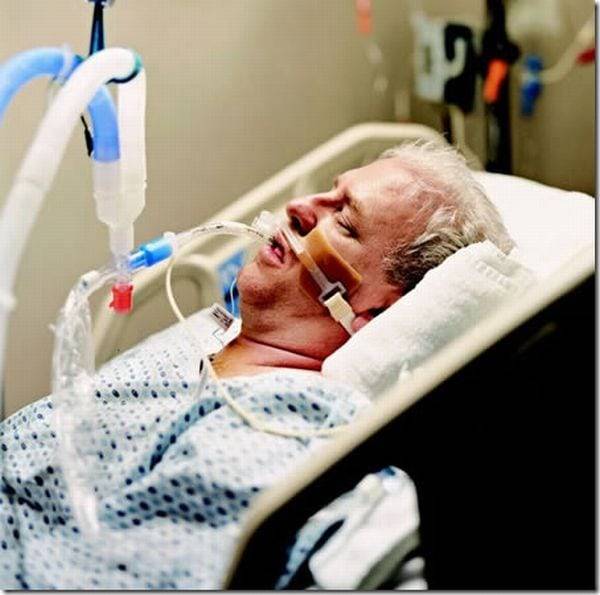
Признаки комы 2 степени
Сопорозное состояние (кома 2 степени) вызвано более глубоким поражением центральной нервной системы, чем при ступоре (коме 1 степни). Больной изредка совершает движения, но координация их сильно нарушена. Дыхание патологическое, шумное. Отсутствуют кожные, однако сохранены роговичный и глоточный рефлексы. У пациентов появляется непроизвольное мочеиспускание и опорожнение кишечника. Отмечаются патологические мышечные сокращения.
Характерные признаки:
- Отсутствие кожных рефлексов.
- Потеря восприятия речи врача и близких людей.
- Резкое ослабление болевой чувствительности.
- Развитие патологических типов дыхания: Чейна-Стокса, Куссмауля.
- Ослабление реакции на свет зрачков.
- Дискоординация мышц, хаотичные движения.
- Непроизвольную дефекацию и мочеиспускание.
Кома 2 степени подобна глубокому сну. Дыхание, как правило, при этом стерторозное, по звуку напоминает храп — причина развития пневмонии и отхождения мокроты, а также нарушения иннервации мышц небной занавески. К мягкому нёбу подходят нервные волокна, идущие от центров мозга. Они обеспечивают тонус мышц. При коматозном состоянии второй степени эти мышцы теряют тонус, вследствие чего возникает храп.
Возможны другие типы патологического дыхания:
- Нарушение по типу Чейна-Стокса характеризуется поверхностными движениями грудной клетки, которые постепенно углубляются и учащаются, становясь максимально глубокими в 5-7 дыхательном движении. Циклы повторяются. Данное нарушение дыхательной функции вызвано поражением дыхательного центра в продолговатом мозге, снижением его чувствительности к гипоксии. Однако по достижении критического уровня содержания в крови углекислоты, респираторный центр резко увеличивает активность, приводя к углублению и учащению дыхания. Глубокие вдохи способствуют гипервентиляции и резкому торможению респираторного центра мозга, что приводит к поверхностному дыханию и смене цикла.
- Дыхание Куссмауля при коматозном состоянии второй степени вызвано диабетическим кетоацидозом и голоданием. Характеризуется глубокими дыхательными движениями, спровоцированными перевозбуждением дыхательного центра продолговатого мозга продуктами распада жирных кислот.
При коме второй степени, в отличие от первой, больной не способен воспринимать речь людей, так как в коре головного мозга происходит торможение. Снижается болевая чувствительность, пациент может отреагировать на боль патологическим разгибанием или сгибанием.
 Зрачки у пациента сужены, если коматозное состояние вызвано не отравлением барбитуратами и холинолитическими препаратами. Реакция на свет заторможена и ослаблена, возможна ее десинхронизация, т.е. один из зрачков реагирует медленнее.
Зрачки у пациента сужены, если коматозное состояние вызвано не отравлением барбитуратами и холинолитическими препаратами. Реакция на свет заторможена и ослаблена, возможна ее десинхронизация, т.е. один из зрачков реагирует медленнее.
Присутствует корнеальный рефлекс, при котором в ответ на раздражение кусочком ваты роговицы над радужной оболочкой, у пациента закрываются глаза. Глоточный рефлекс так же сохранен. При касании шпателем мягкого нёба возникает спазм, соответствующий рвотному движению.
Возникают пирамидные знаки, являющиеся признаком поражения проводящих двигательных путей – эфферентных волокон. Возможно спастическое сокращение отдельных групп мышц, диссинергия редких движений больного. Следует отметить, что моторная функция резко ослаблена, по сравнению с коматозным состоянием первой степени. Среди двигательных симптомов при сопоре возникает гормеотония, характеризующаяся сгибанием рук и разгибанием ног.
Лечения больных в алкогольном коматозном состоянии
После оказания догоспитальной помощи требуется вмешательство врачей. Зачастую только оно позволяет спасти жизнь пострадавшему даже после кратковременной остановки сердца. Из реанимации он будет переведен в токсикологическое отделение для лечения. Какие фармакологические препараты могут быть использованы:
- инъекционные растворы Рингера, глюкозы, натрия гидрокарбоната, натрия хлорида;
- энтеросорбенты;
- диуретики;
- гипертензивные или гипотензивные средства;
- пероральные препараты для восстановления водно-электролитного баланса.
Если в процессе диагностики был выявлен хронический алкоголизм, будет предложено его лечение.
Прогноз и профилактика
Конечно, больной диабетом должен придерживаться рекомендаций, которые ему поставил врач и мы уверены, эта фраза уже набила оскомину у таких пациентов, но приведённые ниже правила помогут предотвратить тяжёлое течение диабета и кому:
- Придерживаться диеты, которую подобрал для вас врач.
- Не вести малоподвижный образ жизни, но и не переутомляться – физическая активность должна быть в меру.
- Употреблять не менее 1,5 л воды, не считая чая, соков и других жидкостей.
- Контролировать вес.
- Не допускать голодания, организм должен быть сытым (дробное питание часто и небольшими порциями).
- Контролировать уровень глюкозы в крови на протяжении всего дня.
- Ни в коем случае не пропускать инъекции инсулина и не изменять дозировку.
- Внимательно относиться к своему здоровью и лечить все возникающие болезни.
Итак, диабетическая кома – серьёзное и опасное состояние больного диабетом, которое может привести к необратимым последствиям в организме и даже смерти. Не стоит пренебрегать рекомендациям врача. Берегите себя!
К какому врачу следует обращаться
Спасение жизни людей нередко зависит от умения окружающих правильно оценить и среагировать на ситуацию. Есть смысл хотя бы минимально разбираться если не в медицине, то в хронических болезнях своих близких и своих собственных. Если заболевание грозит комой, при любых осложнениях звоните в скорую помощь. Если такой больной потерял сознание, звоните срочно и излагайте названия его заболеваний. И чем быстрее скорая прибудет, тем лучше для больного.
Во всех иных случаях нужно просто регулярно наведываться к своему терапевту, врачам-специалистам. Тем более это актуально, если больной наблюдается на диспансерном учете.
Этапы
Кома протекает в несколько этапов.
Прекома
Данный этап предшествует непосредственному наступлению комы. Его протяженность варьируется от 5-ти минут до 1-2-х часов. В это время у больного путается сознание. Вялость и оглушенность у него периодически сменяются нездоровым возбуждением. Рефлексы еще сохраняются, но нарушается координация движений. Состояние тяжелое. Ее степень тяжести напрямую зависит от причины. Относительно легкое состояние может быстро перейти в тяжелое.
1 степень
Основные причины ее – гормональный криз, интоксикация, шок, воспаление мозга, проблемы с метаболизмом. При коме первой степени реакция явно заторможена. Человек пока осознает свои действия, чувствует боль. С пациентом трудно установить контакт. Мышцы пребывают в тонусе. Больному трудно глотать. В основном он пьет. Может съесть что-то жидкое. Зрачки продолжают реагировать на свет. Если началась кома 1 степени, шансы на выживание высоки.
Если отказывает печень, организм может отравляться собственными продуктами жизнедеятельности. Из кишечника яды попадают в кровеносную систему. Организм быстро отравляется, страдает ЦНС. Начинается печеночная энцефалопатия.
Перед комой часто наблюдается рвота. Это сигнал того, что организм пытается избавляться от ядов, которые начали его отравлять.
2 степень
При второй степени наблюдается сопор, контакт утрачен. Нарушается реакция на раздражители. Иногда пациент может совершать хаотичные движения. Мышцы то расслабляются, то вновь напрягаются. Наблюдается серьезное нарушение дыхания. Кишечник, мочевой пузырь могут непроизвольно опорожняться. Шансы на выживание достаточно высокие. Нередко можно добиться полного выздоровления. Выход из ступора будет постепенным. Длительность его зависит от общего состояния больного и своевременности оказанной медиками помощи.
Данный вид комы часто случается при сильном алкогольном отравлении.
Когда развивается кома 2 степени, шансы на выживание зависят от своевременной медицинской помощи и качественного ухода. Нельзя опускать руки. Сценарий может развиваться позитивно для больного
Важно быстро восстановить реакции спинальные и стволовые, восстановить дыхание, вернуть сознание
3 степень
Если человек в коме 3 степени, шансы на выживание зависят от комплексного медицинского лечения и общего состояния организма. Больной в бессознательном состоянии. Реакции полностью отсутствуют. Сужаются зрачки. Могут развиваться судороги. Снижается температура тела, артериальное давление. Дыхание теряет ритм. Нужно стабилизировать состояние. Если началась кома 3 степени, шансы на то, что человек из нее выйдет, не так высоки. Есть вероятность летальности. У взрослых молодого и среднего возраста больше шансов выжить.
Сценарий развития третьей стадии часто неблагоприятный. Сильно страдает продолговатый мозг. Это крайне опасно для жизни.
Об опасности смерти сигнализируют такие предшествующие симптомы:
- пациент не двигает конечностями, на укол не реагирует;
- мышцы неактивны;
- давление понижено;
- дыхание поверхностное;
- зрачки расширены, на свет никак не реагируют;
- наблюдаются судороги.
Третью степень врачи считают самой загадочной. Именно ее симптомы очень напоминают признаки смерти. Тем не менее, некоторые пациенты из нее выходили. При этом они описывают свое состояние, как сон, при котором нет никаких сновидений. Организм при этом бросает все свои ресурсы на восстановление, включается программа выживания.
Чтобы пострадавший выжил, следует немедленно приступить к реанимации
Важно как можно раньше восстановить кровообращение. Так выживет максимальное количество клеток мозга
4 степень
При четвертой стадии рефлексов нет. Резко падает температура, давление. Это оказывает общее влияние на состояние. Оно поддерживается при помощи ИВЛ.
Кома 4 степени – терминальное состояние.
Классификации инсультов
На практике пользуются простой классификацией, выделяя две формы инсульта в зависимости от причин, породивших кровоизлияние: ишемический и геморрагический. Кроме этого различают периоды инсульта и степени тяжести.
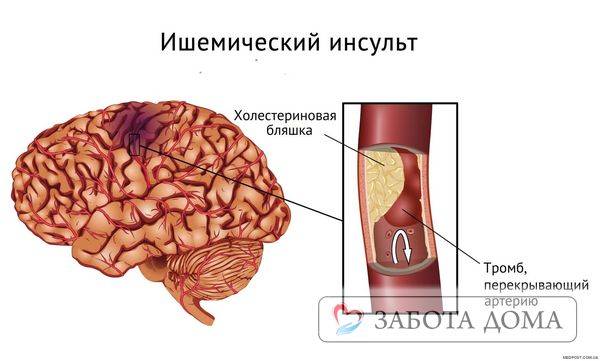
Ишемический инсульт
Статистически происходит чаще, до 85% всех случаев, появляясь в результате закрытия просветов сосудов, которые питают определенную часть головного мозга. Закрытие сосуда может происходить из-за тромба, атеросклеротической бляшки или вследствие сужения стенок по причине сильного спазма.
Такой инсульт не наступает одномоментно. Он развивается по нарастающей, один патологический процесс следует за другим.
- Снижается кровоток.
- Происходит резкий выброс глутамата и аспартата, возникает эксайтотоксичность (патологический процесс, который ведет к серьезным повреждениям и гибели нервных клеток, под влиянием нейромедиаторов).
- Внутри каждой клетки происходит накопление кальция.
- Возрастает активация внутриклеточных ферментов, прогрессирует нехватка кислорода, возникают очаги местного воспаления.
- Нейроны головного мозга погибают.
Все этапы проходят с нарастающим отеком головного мозга, клетки увеличиваются в объеме, показатели внутричерепного давления растут. Из-за этого смещаются локальные части головного мозга – височные доли, наступает ущемление среднего мозга, что ведет к сдавливанию продолговатого мозга (из-за вхождения мозжечка в большое затылочное отверстие). При таком развитии чаще всего констатируют смерть от инсульта.
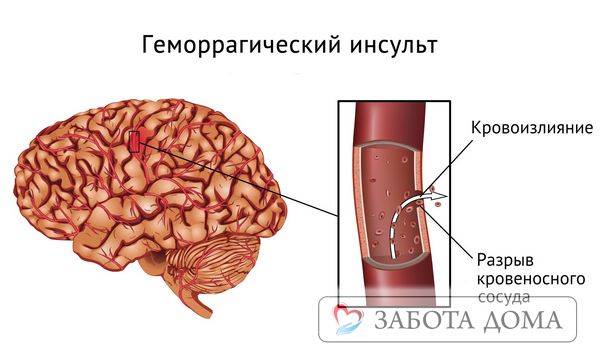
Геморрагический инсульт
Когда-то эту форму инсульта называли «апоплексический удар». Регистрируют в 15% случаев. Образуется из-за разрыва стенки сосуда или аневризмы. Причиной может выступать резкий скачок артериального давления или патологии в самих стенках сосудов. Происходит самопроизвольное кровоизлияние в ткани головного мозга (в субарахноидальное пространство).
Геморрагический инсульт случается из-за повышенных физических или эмоциональных нагрузок. Если после напряжения чувствуются сильные головные боли, окружающее видится в красноватых тонах, возникает тошнота, можно говорить о предпосылках к инсульту.
При такой патологии, возникающей в стволе головного мозга, человек не живет более 48 часов. Он умирает, не приходя в сознание. Внешние признаки смерти от инсульта: кожные покровы бледные, ощущения приближающейся смерти, одна половина тела, с той стороны, где было кровоизлияние – темно-фиолетового цвета. Это одно из специфических внешних проявлений смерти от инсульта.
Периоды инсульта
Нарушение мозгового кровообращения проходит несколько периодов.
- Острейшая фаза.
- Острая.
- Ранний восстановительный период после инсульта.
- Поздний восстановительный период после кровоизлияния.
- Осложнения и последствия перенесенного кровоизлияния.
- Отдаленные последствия.
В периоды острейшей и острой фазы чаще всего наступает смерть.
Степени тяжести
В зависимости от размера области повреждения мозга выделяют три степени тяжести инсульта.
- Малый инсульт (микроинсульт). Проявляются неврологические патологии, симптомы не выражены, можно их спутать с проявлениями других смертельных заболеваний.
- Легкая и средняя тяжесть. Можно наблюдать очаговую симптоматику, признаки измененного сознания или отека мозга отсутствуют.
- Тяжелая степень. Пациент находится без сознания, неврологические нарушения быстро прогрессируют, возникает тяжелый отек мозга. Такое состояние заканчивается смертью.
Как распознать признаки надвигающейся смерти?
Признаки смерти лежачего больного подразделяют на начальные и следственные. При этом, одни являются причиной других.
Изменение режима дня
Режим дня неподвижного лежачего больного состоит из сна и времени бодрствования. Основной признак того, что смерть близка — человек постоянно погружен в поверхностный сон, как будто дремлет. При таком пребывании человек меньше ощущает физическую боль, но серьезно меняется его психоэмоциональное состояние. Выражение чувств становится скудным, больной постоянно замыкается в себе и молчит.
Отеки и изменение цвета кожного покрова
Следующий достоверный признак того, что смерть в скором времени неизбежна — это отекание конечностей и появление различных пятен на кожном покрове. Эти признаки перед смертью появляются в организме умирающего лежачего больного из-за нарушения функционирования кровеносной системы и обменных процессов. Пятна возникают из – за неравномерного распределения крови и жидкостей в сосудах.
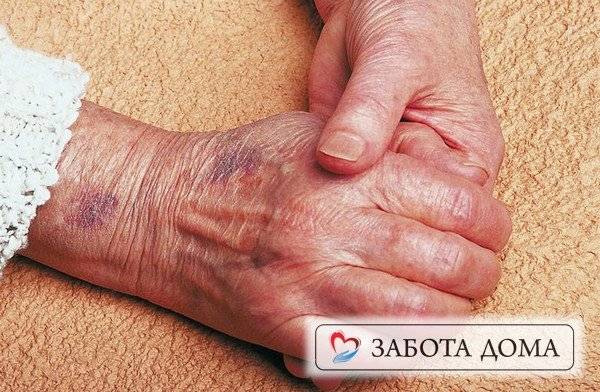
Проблемы с органами чувств
Люди в преклонном возрасте часто имеют проблемы со зрением, слухом и тактильными ощущениями. У лежачих больных обостряются все заболевания на фоне постоянных сильных болей, поражения органов и нервной системы, в результате нарушения кровообращения.
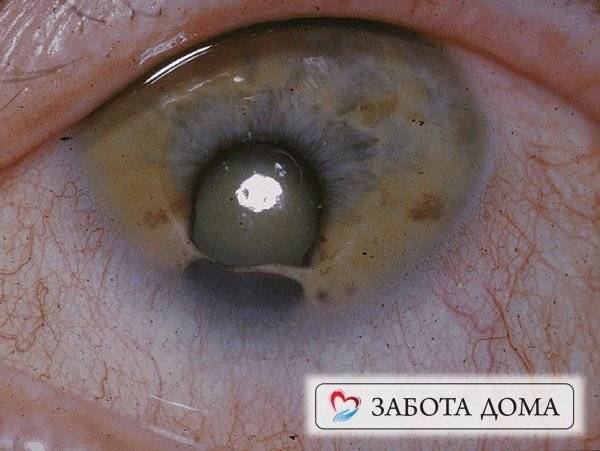
Признаки смерти у лежачего больного проявляются не только в психоэмоциональных изменениях, но и непременно меняется внешний образ человека. Часто можно наблюдать деформацию зрачков, так называемый «кошачий глаз». Это явление связано с резким падением глазного давления.
Потеря аппетита
В результате того, что человек практически не двигается и большую часть суток проводит во сне, появляется вторичный признак приближающейся смерти – значительно уменьшается потребность в пище, пропадает рефлекс глотания. В этом случае, для того, чтобы накормить больного, используют шприц или зонд, глюкозу и назначается курс витаминов. В результате того, что лежачий больной не ест и не пьет, ухудшается общее состояние организма, появляются проблемы с дыханием, пищеварительной системой и «походами в туалет».
Нарушение терморегуляции
Если у больного наблюдается изменение цвета конечностей, появление синюшности и венозных пятен — летальный исход неизбежен. Организм расходует весь запас энергии для поддержания функционирования основных органов, уменьшает круг циркуляции крови, что, в свою очередь приводит к появлению пареза и паралича.
Общая слабость
В последние дни жизни лежачий больной не ест, испытывает сильную слабость, он не может самостоятельно двигаться и даже приподняться, чтобы справить естественную нужду. У него резко снижается масса тела. В большинстве случаев процессы испражнения и дефекации могут происходить произвольно.

Изменение сознания и проблемы с памятью
Если у больного появляются:
- проблемы с памятью;
- резкое изменение настроения;
- приступы агрессии;
- депрессия – это означает поражение и отмирание участков головного мозга, отвечающих за мышление. Человек не реагирует на окружающих его людей и происходящие события, осуществляет неадекватные действия.
Предагония
Предагония – это проявление защитной реакции организма в виде ступора или комы. В результате снижается обмен веществ, появляются проблемы с дыханием, начинается некроз тканей и органов.
Агония
Агония — предсмертное состояние организма, временное улучшение физического и психоэмоционального состояния больного, вызванное разрушением всех жизненных процессов в организме. Лежачий больной перед смертью может заметить:
- улучшение слуха и зрения;
- нормализацию дыхательных процессов и сердцебиения;
- ясное сознание;
- снижение болевых ощущений.
Такую активизацию можно наблюдать на протяжении целого часа. Агония чаще всего предвещает клиническую смерть, означает, что организм уже не получает кислород, но мозговая деятельность еще не нарушена.

Лечение и прогноз

Лечение проходит в реанимационном отделении и направлено на устранение причины комы
Лечение включает в себя первую очередь поддержание жизнеспособности пациента, поэтому оно начинается еще с момента оказания первой помощи. Врач помогает больному очистить ротовую полость, не дает языку запасть, чтобы не вызвать асфиксию.
Если требуются реанимационные процедуры, проводится непрямой массаж сердца и искусственное дыхание. Больному надевают кислородную маску или вставляют дыхательную трубку, вводят препараты для нормализации артериального давления и снятия судорог.
Второй этап лечения начинается уже в больнице после того, как было проведено обследование пациента. Чтобы лечение было эффективным, оно должно быть направлено на устранение причин, приведших к коматозному состоянию.
Методика лечения может включать следующие составляющие:
- Хирургическое вмешательство. При черепно-мозговых травмах, обширных кровоизлияниях, опухолевых процессах в мозгу проводится операция для устранения этого процесса.
- Антибактериальная терапия. При инфекции или возможной инфекции на фоне травмы проводится антибактериальная терапия. Также она рекомендована в том случае, если на фоне ИВЛ развилась пневмония.
- Форсированный диурез. Если кома вызвана интоксикацией, необходимо вывести токсины из организма. Больному вводят внутривенно жидкость и провоцируют мочеиспускание, чтобы вывести токсичные вещества через почки.
Больше информации о коме можно узнать из видео:
https://youtube.com/watch?v=7hcEn9DRCvU
Период восстановления после комы может длиться достаточно долго, тянуться годами. Чтобы сократить вероятность развития неприятных последствий, нужно придерживаться рекомендаций врачей и оставаться под их присмотром некоторое время. После комы могут быть нарушены двигательные функции, речь, память. Чтобы их восстановить, требуются комплексные реабилитационные процедуры, которые проводятся в специализированных центрах.
Во время восстановления пациент продолжает лечение основного заболевания, которое привело к коматозному состоянию. Ему приписывается ряд препаратов, комплекс физических упражнений, занятия на развитие памяти и мышления, подбирается специальная диета.
Диагностика
Постановка диагноза сразу же устанавливает причины возникновения коматозного случая. Заключение дифференцирует состояние от других похожих нарушений сознания. Применяются следующие способы диагностики:

- Сбор анамнеза. У родственников больного или свидетелей выясняют, принимал ли больной лекарства, обнаружены ли рядом пустые баночки или блистеры из-под препаратов. Следует расспросить о наличии хронических заболеваний сосудов, эндокринных желез, сердца. Уточнить, может пациент озвучивал жалобы. Важным фактором является возраст заболевшего, скорость развития симптомов. Молодые люди чаще впадают в это состояние после отравлений снотворными или наркотическими препаратами. У пожилых больных формирование коматозного состояния происходит на фоне инфарктов, инсультов, прочих сердечно-сосудистых заболеваний.
- Осмотр. Во время осмотра устанавливается возможная первопричина появления комы. Частота дыхательных движений, степень пульса, показатели артериального давления, температура тела, следы от инъекций, запах изо рта, кровоподтеки — показатели, от оценки которых зависит установление правильного диагноза.
- Положение больного также может характеризовать тяжесть поражений головного мозга. Во время кровоизлияний, при менингите голова пациента находится в запрокинутом состоянии, мышцы шеи имеют выраженный тонус — признаки раздражения мозговых оболочек. Судорожные приступы, схваткообразные судороги отдельных мышц говорят об эпилептическом статусе больного, состоянии эклампсии у беременных женщин. Невыраженный паралич конечностей указывает на инсульт, полное отсутствие рефлексов — о глубоких поражениях коры и спинного мозга.
- Дифференциальным признаком, отличающим от других нарушений сознания, стало изучение функции больного открывать глаза на раздражение в форме звука или боли. Если ответная реакция на звуковое и болевое раздражение в виде непроизвольного раскрывания глаз сохраняется, то это не кома. Если глаза остаются закрытыми, то случай рассматривается врачами как коматозный.
- Врачом тщательно оценивается способность зрачков реагировать на свет. Ее качество дает возможность определить поврежденный участок головного мозга, а также указывает на фактор, спровоцировавший кому. Отчетливость реакции зрачка на свет указывает на дальнейший прогноз заболевания.
Точечные, не реагирующие на яркий свет зрачки, говорят об отравлении алкоголем или наркотическими средствами. Если зрачки левого и правого глаз имеют разный диаметр, это признак нарастания внутричерепного давления. Чрезмерно широкие зрачки — симптом патологий среднего мозга. Если при воздействии яркого света полностью отсутствует реакция зрачков, их диаметр остается широким, это очень неблагоприятный симптом, который говорит о скорой гибели мозга.
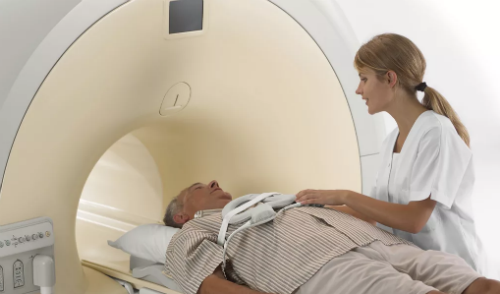 Развитие медицины позволяет использовать в диагностических целях аппаратные методы для обследования больных с нарушением сознания сразу же при поступлении в лечебное учреждение. Выполнение компьютерной томографии головы (КТ), магнитно-резонансной томографии (МРТ) дает возможность обнаружить изменения в участках головного мозга, очаги поражения, опухолевидные новообразования, признаки внутричерепной гипертензии. Выводы, полученные в результате исследования на томографе, служат основанием для определения тактики лечения — оперативного или консервативного.
Развитие медицины позволяет использовать в диагностических целях аппаратные методы для обследования больных с нарушением сознания сразу же при поступлении в лечебное учреждение. Выполнение компьютерной томографии головы (КТ), магнитно-резонансной томографии (МРТ) дает возможность обнаружить изменения в участках головного мозга, очаги поражения, опухолевидные новообразования, признаки внутричерепной гипертензии. Выводы, полученные в результате исследования на томографе, служат основанием для определения тактики лечения — оперативного или консервативного.
Рентгенографию головы и позвоночника в нескольких проекциях проводят в том случае, если нет возможности выполнения МРТ или КТ.
Биохимический анализ крови может подтвердить сбой в метаболизме. Очень быстро проводятся анализы на уровень глюкозы, мочевины, ацетона, аммиака в крови. Определяется соотношение содержания электролитов, газов крови. Кроме того, кровь исследуют на уровень инсулина, гормоны надпочечников и щитовидной железы, на наличие наркотических веществ, транквилизаторов и прочих токсических препаратов, выполняется бактериальный посев крови на выявление возможного инфекционного возбудителя.
Во время проведения электроэнцефалограммы (ЭЭГ) регистрируются электрические импульсы мозга, которые дают возможность определить вид комы и понять, чем она вызвана — кровоизлиянием, отравлением или опухолью.
Виды комы
Медицине известно более 30 видов комы, выделенных по принципу происхождения. К коме приводят заболевания внутренних органов и систем, а также разного рода катастрофы (отравления, травмы, голод, утопление и т.д.). Прогнозировать выход из комы и длительность этого состояния практически невозможно.
Гипоксическая кома
Гипоксическая, или аноксическая кома – состояние, вызванное угнетением клеточного дыхания. Причиной может быть блокирование дыхательных ферментов или недостаток поступления кислорода в ткани или блокирования дыхательных ферментов.
Выделяется несколько подвидов данного вида комы. Например, гипоксемическая кома наступает при непоступлении кислорода из внешней среды (удушение, утопление).
Анемическая кома – обусловлена нарушением транспортировки кислорода через кровь при тяжелых анемиях, а также остром тяжелом расстройстве кровообращения.
Астматическая кома может возникнуть во время приступа бронхиальной астмы, но может быть также следствием астматического статуса.
При респираторной коме причиной является недостаточность функций органов дыхания. Это происходит при нарушениях газообмена в легких.
Церебральная кома
Церебральная кома связана с поражением головного мозга, в результате которого нарушается работа центральной нервной системы. Она бывает:
- Травматическая (при черепно-мозговой травме).
- Опухолевая (вызванная опухолью мозга и его оболочек).
- Менингеальная (причиной становится интоксикация при инфекционных менингитах).
- Эпилептическая кома (при эпилепсии).
- Апоплексическая (при острых нарушениях мозгового кровообращения).
- Апоплексиформная (вызванная вторичными нарушениями мозгового кровообращения, например, после инфаркта миокарда).
Токсическая кома
Токсическая кома развивается при отравляющем воздействии на организм токсического вещества:
- Алкогольная (отравление алкоголем);
- угарная (угарным газом СО);
- барбитуровая (барбитуратами);
- холерная (отравление токсинами бактерий на фоне нарушения водно-электролитного обмена);
- уремическая кома (отравление продуктами распада в результате почечной недостаточности);
- печеночная кома (отравление из-за сильной печеночной недостаточности);
- эклапмтическая кома (при эклаптическом припадке);
- гиперосмолярная (повышение осмотического давления плазмы крови при высокой гипергликемии, при сахарном диабете второго типа);
- ацетонемическая (гиперкетонемическая, кетоацидотическая) кома (накопление в организме кетоновых тел: ацетона, ацетоуксусной и бета-оксимасляной кислот);
- гиперлактацидемическая (лактоцидотическая) кома (увеличение концентрации в крови молочной кислоты, бывает при сахарном диабете).
Эндокринная кома
Эндокринная кома связана с недостатком или переизбытком гормонов. В результате гормональных сбоев в организме нарушается работа органов и систем. Это может в конечном итоге угрожать жизни.
Кома, вызванная гормональной недостаточностью:
- Диабетическая – резкий недостаток инсулина при сахарном диабете, приводит к сильной гипергликемии, кетоацидозу, гиперосмосу плазмы.
- Гипокортикоидная (надпочечниковая) – острая недостаточность коры надпочечников.
- Гипотиреоидная (микседематозная) – кома в результате резкого дисбаланса тиреоидных гормонов.
Кроме того, возможна кома от переизбытка гормонов, а также передозировки гормональных препаратов.
Кома истощения (голодная кома)
Наступает в результате голода, обезвоживания организма (жажды, множественных приступов рвоты). Причиной может быть отсутствие пищи и (или) воды, а также неспособность организма их усвоить в результате тяжелого патологического состояния.
Термическая кома
Термическая кома – результат сильного воздействия на организм экстремальных температур, как очень высоких, так и слишком низких. В первом случае происходит солнечный или тепловой удар, жизненные функции организма угнетаются от перегревания. Во втором речь идет о замерзании человека – случаи смертельных исходов не редкость при сильных морозах и в наше время.
Искусственная кома
Искусственная, или медикаментозная кома вызывается искусственно путем лекарственных инъекций. К этой мере врачи прибегают для замедления и сохранения функций мозга в самых экстренных случаях. Например, если больному предстоит провести поочередно несколько операций.