Степени болезни
Доктора выделяют 3 степени сердечной недостаточности у детей, которые характеризуются различными признаками. Первая степень считается самой легкой. Среди основных признаков патологии можно выделить нервозность, слабость и беспокойный сон. Если организм малыша подвергается довольно тяжелым нагрузкам, то возникает сильная одышка, ускоряется пульс. После проведения комплексного лечения самочувствие стабилизируется, и все симптомы болезни проходят.
Вторая степень дополнительно делится на две формы. При первой форме уже при незначительной нагрузке появляется одышка. Ребенок жалуется на ухудшение аппетита, беспокойный сон, боль в области правого подреберья и учащенное сердцебиение. Симптомы при этом выражены в большей степени.

При второй форме болезни самочувствие ребенка ухудшается. Даже в совершенно спокойном состоянии учащается пульс, увеличивается печень, возникает одышка, появляются колики, бессонница, синеет кожа и возникает отечность.
Третья степень самая тяжелая, самочувствие при этом у больного очень плохое. Одышка не прекращается, и отечность расходится по всему телу. Эта степень характеризуется тем, что носит необратимый характер. Нормализовать самочувствие пациента можно, однако эффект будет кратковременным. В сердце и других органах возникают опасные и тяжелые патологии, затрагивающие нервную систему.
Третья степень проявляется в виде сонливости, депрессии, однако, в то же время может наблюдаться психическое перевозбуждение и бессонница, а также происходит помутнение сознания.
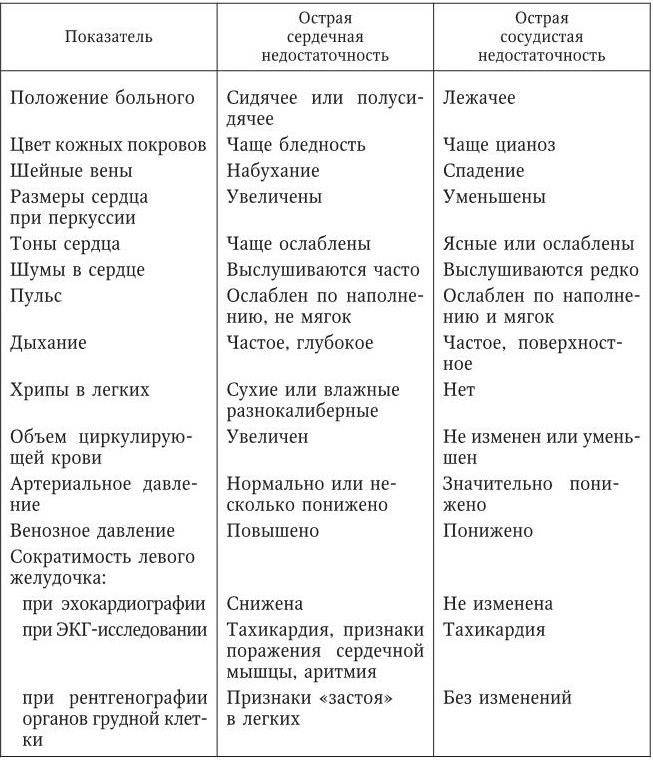
Симптомы и признаки острой сердечной недостаточности
СЕРДЕЧНАЯ АСТМА. Развитию приступа может способствовать физическая нагрузка или нервно-психическое напряжение. Характерным является приступ удушья, который развивается чаще ночью.
Чувство нехватки воздуха сопровождается сердцебиением, потливостью, чувством тревоги и страха. Одышка носит инспираторный характер. Часто беспокоит кашель с небольшим количеством светлой мокроты, в мокроте могут быть прожилки крови.
При осмотре — акроцианоз, кожа серовато-бледная, покрыта холодным потом. Больной, как правило, принимает вынужденное положение, сидя со спущенными ногами. При таком положении часть венозной крови депонируется в веиах нижних конечностей, и таким образом уменьшается ее приток к сердцу.
В легких выслушивается жесткое дыхание, небольшое количество сухих хрипов (за счет вторичного бронхоспазма), в нижних отделах влажные мелкопузырчатые хрипы. В сердце при аускультации определяются ритм галопа, акцент второго тона над легочной артерией. Пульс частый, слабого наполнения, возможна аритмия. АД чаще нормальное, но по мере прогрессирования сердечной астмы возможно его снижение. Число дыханий в минуту достигает 30—40.В случае прогрессирования заболевания и неадекватности лечения сердечная астма может перейти в альвеолярный отек, т. е. истинный отек легких.
АЛЬВЕОЛЯРНЫЙ ОТЕК ЛЕГКИХ. Состояние больных утяжеляется. Нарастает удушье, усиливается цианоз, частота дыхания достигает 40—60 в мин, отмечаются набухшие шейные вены, потливость. Весьма характерный симптом — клокочущее дыхание, которое может быть слышно на расстоянии. С кашлем начинает выделяться пенистая мокрота розового цвета, ее количество может достигать 3—5 л. Это происходит потому, что белок, соединяясь с воздухом, энергично вспенивается, в результате чего объем транссудата возрастает, что ведет к сокращению дыхательной поверхности легких. При аускультации легких выслушиваются влажные разнокалиберные хрипы вначале над верхними отделами, а затем над всей поверхностью легких. Тоны сердца глухие, часто ритм галопа, акцент второго тона над легочной артерией. Пульс частый, слабый, аритмичный. АД, как правило, снижено, но может быть нормальным или повышенным. Наименее благоприятно течение отека легких на фоне низкого АД. Картина отека легких обычно нарастает в течение нескольких часов, но может быть и бурное ее течение, а у некоторых больных приобретает волнообразное течение.
Лечение синдрома Рея у детей
Лечение носит исключительно симптоматический характер. Врачи направляют все усилия на улучшение состояния ребенка и сохранения всех жизненно важных функций его организма. Так, острая печеночная недостаточность у детей должна купироваться в первые часы после развития.
В основе терапии лежит использование целого ряда лекарственных средств:
- кортикостероидов;
- электролитов;
- противоотечных средств;
- лекарств, нормализующих работу свертывающей системы крови.
Меры помощи при синдроме Рея
Больной с подозрением на синдром Рея нуждается в экстренной госпитализации в отделение интенсивной терапии. По прибытии ребенка в стационар врачи оценивают его состояние, степень тяжести заболевания. В соответствии с этим разрабатывается индивидуальный план лечения.
Когда развивается острая печеночная недостаточность, неотложная помощь пациенту предполагает осуществление следующих лечебных мероприятий:
- Ликвидация отека головного мозга (Фуросемид)
- Ограничение объема инфузионной терапии (во избежание увеличения отека).
- Проведение искусственной вентиляции легких.
- Коррекция нарушений метаболизма в организме (глюкоза при снижении ее в крови, Цитруллин, Лактулеза для восстановления нарушенного обмена аммония).
- Нормализация факторов свертывания крови (переливание плазмы, введение витамина К).
Синдром Рея у детей – клинические рекомендации
При таком заболевании, как синдром Рея, клинические рекомендации носят сугубо индивидуальный характер. Для скорейшего выведения токсинов необходима инфузионная терапия, однако, с другой стороны, ее необходимо ограничивать из-за возможного прогрессирования церебрального отека. Врачи должны постоянно проводить коррекцию нарушений кровообращения и расстройств гемостаза. При дыхательных расстройствах показана интубация трахеи с проведением гипервентиляции.
Осуществляется постоянный мониторинг:
- артериального давления;
- газового состава крови;
- показателей внутричерепного давления.
Острая сердечно сосудистая недостаточность у детей
Наибольшее значение придается сердечным гликозидам. При острой сердечной недостаточности предпочтение отдают строфантину и коргликону.
Дозы строфантина (разовые): 0,05% раствор внутривенно детям в возрасте 1 — 6 мес — 0,1 мл, 1 — 3 года — 0,2 — 0,3 мл, 4 — 7 лет — 0,3 — 0,4 мл, старше 7 лет — 0,5 — 0,8 мл. Препарат вводят не более 2 раз в сутки на 20% растворе глюкозы.
Возможно внутривенное введение дигоксина в дозе насыщения 0,03-0,05 мг/кг равномерно в 2-3 дня по 3 раза в день. Затем переходят на поддерживающую дозу сердечных гликозидов, которая равняется 1/4 — 1/6 дозы насыщения и дается в 2 приема в сутки.
Противопоказаниями к назначению сердечных гликозидов являются брадикардия, атриовентрикулярные блокады, желудочковая тахикардия. Одновременно назначаются лазикс или фуросемид внутривенно 2-5 мг/кг/сут, сразу можно ввести 1/2 дозы; эуфиллин (2,4% раствор по 1 мл на год жизни, но не более 5 мл).
Большое значение имеет устранение психомоторного возбуждения, беспокойства путем введения седуксена (0,1 — 0,2 мл на год жизни).
Для снижения проницаемости альвеолярно-капиллярных мембран и борьбы с гипотонией внутривенно вводят глюкокортикоиды — преднизолон по 3-5 мг/кг/сут. Первоначальная доза может составить половину суточной.
Для борьбы с сопутствующей сосудистой недостаточностью показано осторожное капельное введение жидкости под контролем диуреза в первый день не более 40-50 мл/кг, в дальнейшем до 70 мл/кг, при отеке легких, олигурии и отечном синдроме — 20-30 мл/кг. Рекомендуется чередовать вливания поляризующей смеси (10% раствор глюкозы по 10-15 мл/кг, инсулин 2-4 ЕД, панангин 1 мл на год жизни или раствор хлорида калия, 0,25% раствор новокаина 2-5 мл) 2 раза в сутки с раствором реополиглюкина, гемодеза, плазмы (10 мл/кг), при стойком ацидозе вводится 4% раствор гидрокарбоната натрия
Рекомендуется чередовать вливания поляризующей смеси (10% раствор глюкозы по 10-15 мл/кг, инсулин 2-4 ЕД, панангин 1 мл на год жизни или раствор хлорида калия, 0,25% раствор новокаина 2-5 мл) 2 раза в сутки с раствором реополиглюкина, гемодеза, плазмы (10 мл/кг), при стойком ацидозе вводится 4% раствор гидрокарбоната натрия.
В зависимости от состояния периферического кровообращения и АД вводят сосудистые препараты: при повышении АД папаверин, пентамин; при гипотонии — допамин.
При асистолии делают искусственную вентиляцию легких способом «рот в рот», непрямой массаж сердца, внутривенно или лучше внутрисердечно вводят 10% раствор хлорида кальция (0,3 — 0,5 мл на год жизни), 0,1% раствор адреналина гидрохлорида и раствор атропина сульфата на 10 мл 10% глюкозы по 0,05 мл на год жизни ребенка.
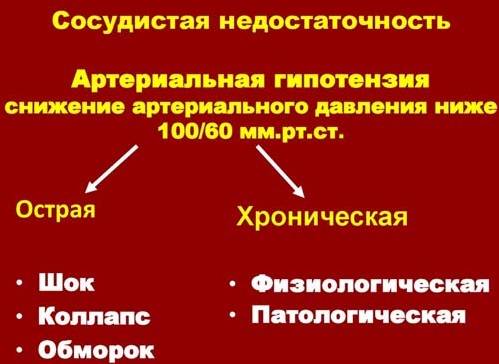
Причины и классификация
Патология представляет собой осложнение разных заболеваний или возникает как реакция на негативные внешние воздействия.
По характеру течения болезнь бывает:
- острая;
- хроническая.
В зависимости от разновидности поврежденных сосудов выделяют такие формы недостаточности:
- артериальная;
- венозная.
При появлении острой сосудистой недостаточности размер русла превышает объем циркулирующей крови. Развитие заболевания характеризуется разными сценариями.
Главным механизмом появления болезни считается внезапное расширение сосудов. При этом количества крови становится недостаточно для такого размера артерий или вен. К появлению недуга приводят травматические повреждения, стрессы, сложные отравления. Также провоцирующими факторами выступают тромбоэмболия легочной артерии и инфаркт миокарда.
Вторым вариантом появления болезни считается резкое уменьшение количества циркулирующей крови, тогда как размер русла остается прежним. Эта форма острой сосудистой недостаточности обусловлена внушительными кровопотерями. Также к ней приводит утрата других жидкостей. Провоцирующими факторами выступают диарея, рвота, кровотечение, обезвоживание организма.

Синдром острой сосудистой недостаточности может проявляться в таких клинических формах:
- обморок;
- коллапс;
- шок.
В зависимости от механизма последние могут иметь такие виды:
- Гиповолемическое – представляет собой внезапное уменьшение количества циркулирующей крови. Это состояние может быть геморрагическим, травматическим и дегидратационным.
- Кардиогенное – обусловлено нарушением функционирования сердца. К этому состоянию приводят аритмия, инфаркт миокарда, кардиомиопатия. Может возникать при остром миокардите.
- Септическое – связано с влиянием токсических веществ на сосудодвигательные центры. Это состояние может быть экзотоксическим или эндотоксическим. В первом случае речь идет о внешних токсических воздействиях, во втором – об инфекционных патологиях.
Первая неотложная помощь при острой сердечной недостаточности у детей
Целью оказания неотложной помощи при острой сердечной недостаточности у детей являются стабилизация гемодинамики, уменьшение одышки, улучшение тканевой перфузии (нормализация лабораторных показателей).
Лечение направлено на устранение гипоксии и гипоксемии, перегрузки большого и малого круга кровообращения, увеличение сократительной функции миокарда, ликвидацию электролитных нарушений. Терапия складывается из четырех компонентов: регулировка преднагрузки, т. е. обеспечение адекватности венозного притока к сердцу; улучшение инотропной деятельности миокарда, т. е. увеличение силы сердечных сокращений; снижение постнагрузки за счет уменьшения периферического сопротивления сосудов, а отсюда — улучшение эффективной работы сердца; назначение кардиотрофических средств.
Регулировка преднагрузки необходима либо при СН, прогрессирующей в течение нескольких дней или недель, когда успевает развиться компенсаторная гиперволемия, либо при молниеносной ЛЖСН с отеком легкого. В этих случаях показаны уменьшение венозного притока за счет назначения диуретиков (лазикс внутривенно 1-3 мг/кг). Рекомендуется титровать дозу в зависимости от клинического ответа, контролировать уровень калия и натрия в сыворотке крови. Респираторная терапия с методами дыхания с положительным давлением конца выдоха.
Оказывая неотложная помощь при сердечной недостаточности, детям старше 2 лет назначают 1 % раствор Морфина в дозе 0,05-ОД мг/кг (уменьшение одышки, купирование болевого синдрома, снижение венозного возврата).
Инотропная поддержка наиболее часто осуществляется препаратами немедленного действия с коротким периодом полувыведения (скорость наступления и прекращения эффекта — несколько минут, поэтому для них нужен венозный доступ, желательно — в центральную вену, так как их вводят только внутривенно микроструйно).
К ним относятся адреномиметические препараты:
- Допамин: дозы 2-4 мкг/(кг> мин) — диуретический и сосудорасширяющий эффекты (почки, скелетная мускулатура, ЖКТ), дозы 5-8 мкг/(кг•мин) — усиление сердечных сокращений, дозы 10 мкг/(кг•мин) — сосудосуживающий, поддерживающий АД;
- Добутамин: дозы 5-15 мкг/(кг•мин) — увеличение частоты (добутрекс) и силы сердечных сокращений; адреналин: дозы 0,2-1,0 мкг/(кг•мин) — увеличение частоты и силы сердечных сокращений.
Адреномиметики быстрого действия для лечения сердечной недостаточности у детей показаны при СМСВ и тотальной ЗСН. Препаратом первого назначения является допамин (Средние дозы).
При отсутствии эффекта к нему добавляют добутамин и в последнюю очередь — адреналин. Желательна одновременная коррекция ацидоза внутривенной инфузией гидрокарбоната натрия (200-250 мг/кг в течение 30-40 мин) под контролем КОС.
При неотложных состояниях у детей показания к дигитализации в настоящее время сохранились лишь для наджелудочковых тахикардий с ЗСН. Ее осуществляют внутривенным введением Дигоксина: дозу насыщения — 0,03-0,05 мг/кг делят на три инъекции: 1\2 дозы, через 8-12 ч — 1\4 и еще через 8-12 ч — последняя 14; доза поддержания —1\5 от дозы насыщения (ее делят на две равные части и вводят с интервалом 12 ч).
Следует учитывать, что СГ в экстренной ситуации никогда не являются препаратами первого назначения. Их применяют только после ликвидации гипоксии, ацидоза и гиперкапнии, иначе возможны токсические эффекты — вплоть до фибрилляции желудочков сердца.
Снижение постнагрузки с помощью сосудорасширяющих препаратов — обязательная клиническая рекомендация при сердечной недостаточности у детей. В зависимости от экстренности ситуации и возможности назначения препаратов внутрь больному либо вводят микроструйно Нанипрусс (Нитроглицерин), либо используют ингибиторы ферментов образования ангиотензина (каптоприл). Его назначают перорально каждые 12-24 ч в дозе 0,5-0,6 мг/кг детям до 3 лет и 12,5 мг — детям старшего возраста. Целесообразно сочетание с гипотиазидом.
Кардиотрофическая терапия: поляризующая смесь — глюкоза + К + инсулин. При ОСН полезна ее гиперинсулярная пропись: на 1 кг массы тела — 20% раствор глюкозы — 5 мл; 7,5% раствор КС1 — 0,3 мл; инсулин — 1 ЕД.
Дополнительно назначают неотон (креатинфосфат), цитохром С (цитомак), солкосерил и др. Обязательна оксигенотерапия.
Всем пациентам показаны контроль АД, ЧСС, температуры тела, ЧД, пульсоксиметрия, электрокардиоскопия, контроль диуреза, уровней электролитов, газов крови, креатинина, глюкозы крови. С помощью доплерографического исследования можно проводить мониторирование сердечного выброса и преднагрузки неинвазивным методом.
Классификация декомпенсаций. Симптомы и лечение
Вид декомпенсации поведения во многом зависит от характера и темперамента человека, его уровня воспитанности и окружения, а также акцентуации личности. Иногда на вид декомпенсации влияние оказывает и причина, которая ее вызвала. Для большинства психических заболеваний, стадия декомпенсации поведения является последствием обострения основного психопатологического симптома. Например, при шизофрении, декомпенсацией поведения являются приступы галлюцинаций и бреда. При депрессии, декомпенсацией поведения являются попытки суицида.
Лень читать?
Задай вопрос специалистам и получи ответ уже через 15 минут!
Одной из наиболее распространенных классификаций декомпенсации поведения, вследствие психических заболеваний, является классификация в зависимости от типа реагирования личности на внешние раздражители, которые вызывают нарушения работы приспособительных механизмов.
Основными факторами, которые оказывают влияние на вид декомпенсации поведения, являются:
- психическая активность;
- моторика;
- экстра- и интравертированность человека;
- подвижность или регидность психических процессов;
- наличие индивидуальности реакций ответа на разнообразные раздражители.
Кроме того, выделяют такие варианты декомпенсации поведения, которые проявляются в зависимости от действенности и активности личности, реагирования на внешнее воздействие:
- Астенический тип декомпенсации поведения – это слабый тип, при котором внешние раздражители любого вида легко изнуряют личность.
- Стенический тип декомпенсации поведения – сильный тип, при воздействии из вне, возникает повышенная активность личности.
- Дисстенический тип декомпенсации поведения – совокупность астенического и стенического типов.
Некоторое время орган ещё справляется с повышенной или изменившейся нагрузкой – например, увеличивается сердечная мышца или почки выделяют больше жидкости. Такое состояние называют компенсацией.
Но через некоторое время или при появлении дополнительных вредных факторов орган перестаёт справляться с работой и возникает декомпенсация – сердечная или почечная недостаточность, частные инфекционные заболевания, нарушения дыхания.
В психиатрии декомпенсацией называют резкое обострение психопатических симптомов болезни, сочетающееся с эмоциональными расстройствами и имеющее психическую природу.
Основные проявления состояния декомпенсации следующие:
- неадекватное поведение,
- отсутствие критичности к своему состоянию,
- нарастающие изменения психики,
- снижение интеллекта,
- ухудшение работоспособности,
- нарушение социальной адаптации.
Появление тревожных сигналов: к какому врачу обратиться
Нередко родители обращаются к педиатру или ЛОРу из-за кашля и одышки, а настоящая причина проблем выявляется уже в кабинете врача.
Другим вариантом является самостоятельное выявление симптомов и обращение к педиатру.
В любом случае в итоге ребёнок должен попасть на приём к кардиологу, который подтверждает или исключает заболевание.
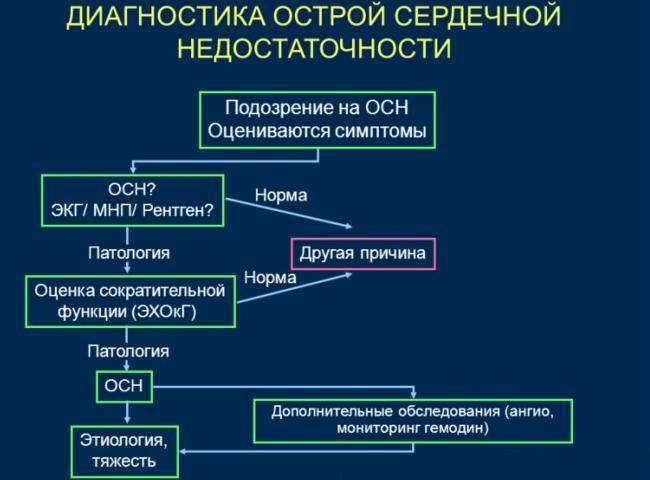
Заметить сердечную недостаточность можно и в ходе обследования другими специалистами при следующих способах диагностики:
- Мануальном обследование, или аускультации, когда врач ощупывает брюшную полость пациента. Этот способ позволяет выявить увеличение страдающих при болезни внутренних органов.
- Измерении артериального давления и частоты сердечного ритма.
- Рентгеноскопии грудной клетки, в ходе которой можно заметить слишком большой размер сердца или накопившуюся в лёгких жидкость.
- ЭКГ, ЭхоКГ или томографии.
- Сдаче анализа крови.
Клинические критерии основных заболеваний
ИНФАРКТ МИОКАРДА. Как правило, начинается с болевого синдрома, однако встречается и безболевой вариант с приступом удушья (астматический вариант). Инфаркт миокарда следует подозревать в любом случае развития удушья у пожилого человека с учетом факторов риска. Решающее диагностическое значение придается ЭКГ-исследованию.
Интерпретация данных ЭКГ может быть затруднена в случаях мелкоочаговых и повторных инфарктов миокарда. Тогда окончательное диагностическое заключение может быть сделано в условиях стационара на основе сопоставления клинико-лабораторных данных, полученных при динамическом обследовании больного.
АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ. Приступ удушья у больных с гипертонической болезнью может возникнуть во время гипертонического криза, как правило, в виде сердечной астмы. В случае повторяющихся приступов сердечной астмы у больных с артериальной гипертонией необходимо исключить наличие феохромоцитомы.
КАРДИОСКЛЕРОЗ. Острая левожелудочковая недостаточность развивается чаще у больных с атеросклеротическим кардиосклерозом. Это могут быть варианты постинфарктного кардиосклероза и вариант без рубца. На перенесенный инфаркт могут указывать анамнестические данные и ЭКГ-признаки рубца: патологический зубец «Q» или QS.
В случаях атеросклеротического кардиосклероза без рубца нужно учитывать возраст больного, наличие других признаков ИБС (стенокардия, нарушения ритма), факторов риска.
КЛАПАННЫЕ ПОРОКИ СЕРДЦА. Нередко осложняются приступами сердечной астмы. Это может наблюдаться при аортальных пороках сердца, чаще при аортальном стенозе.Механизм развития левожелудочковой недостаточности при этих пороках связан с перегрузкой миокарда левого желудочка или объемом (при аортальной недостаточности) или давлением (при стенозе).
Причиной удушья у них может быть также эмболия легочных сосудов как следствие застоя в большом круге кровообращения. Наиболее часто отек легких развивается у больных с митральным стенозом.
МИОКАРДИТЫ. Приступ удушья нередко оказывается одним из ранних признаков тяжелого диффузного миокардита
Указание на наличие инфекции в ближайшем анамнезе может иметь важное диагностическое значение.У больных тяжелыми миокардитами, как правило, есть признаки как лево-, так и правожелудочковой недостаточности. Аускультация сердца может дать важные диагностические сведения: ослабление тонов, особенно первого, ритм галопа, различные нарушения ритма
ПАРОКСИЗМАЛЬНЫЕ НАРУШЕНИЯ РИТМА. Во многих случаях протекают с явлениями удушья, а иногда приводят к отеку легких. Подробное изложение диагностики аритмий представлено в разделе «Аритмии», здесь же мы ограничимся лишь общими замечаниями.
Возникновение острой сердечной недостаточности во время пароксизмальных тахикардии определяется в первую очередь исходным состоянием миокарда, длительностью приступа и частотой сердечных сокращений. Вероятность развития острой сердечной недостаточности у больных с пароксизмальными нарушениями ритма возрастает при наличии у них клапанных пороков сердца (особенно митрального стеноза, атеросклеротического кардиосклероза, тиреотоксикоза, синдрома WPW).Наиболее тяжело пароксизмальная тахикардия протекает у детей. У пожилых людей острая сердечная недостаточность на фоне аритмии может быть проявлением инфаркта миокарда. Пароксизмальные нарушения ритма у лиц пожилого возраста помимо острой сердечной недостаточности осложняются транзиторными нарушениями мозгового кровообращения в виде головокружения, нарушения зрения, явления гемипареза.
ОСТРАЯ ПРАВОЖЕЛУДОЧКОВАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ. Наиболее частые причины: тромбоэмболия крупной ветви легочной артерии, спонтанный пневмоторакс.При исследовании сердечно-сосудистой системы находят слабый частый пульс, тахикардию, ритм галопа. Печень увеличена, болезненна при пальпации. Rg-данные обусловлены основным заболеванием.
Клиническая картина
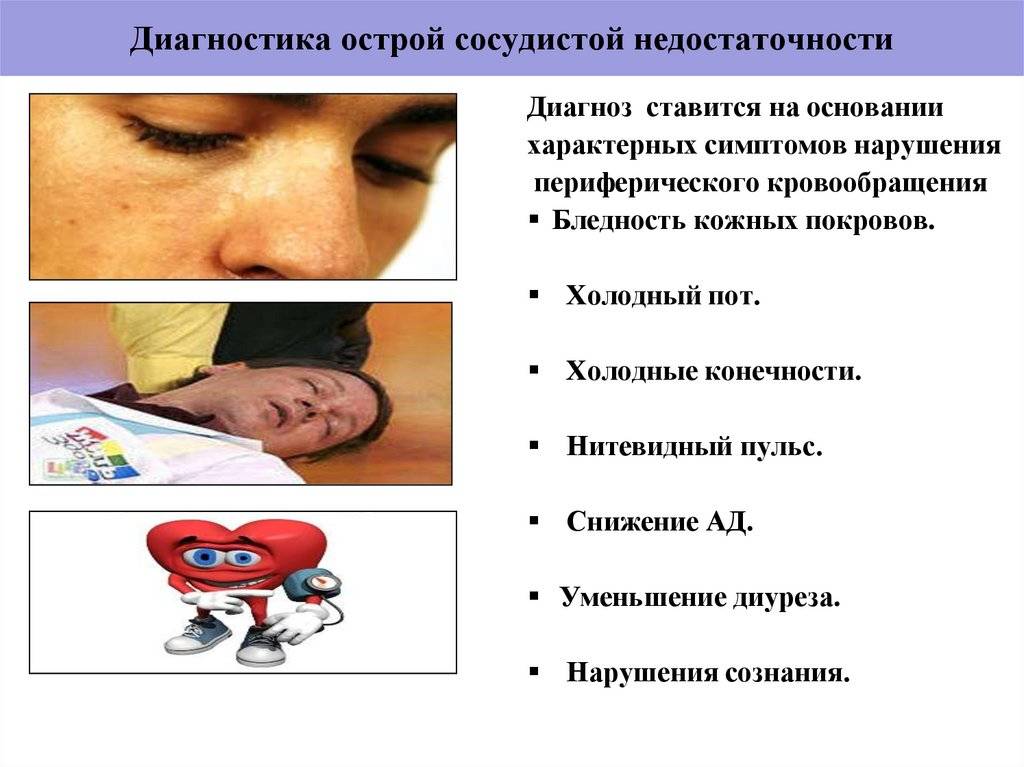
Шок и коллапс проявляются практически одинаков. При объективном осмотре определяется потеря сознания (если возник обморок) или его сохранение, но имеет место заторможенность. Кожа бледная, посинение носогубного треугольника, выделение холодного липкого пота. Дыхание частое, нередко поверхностное.
В тяжелых случаях пульс становится настолько частым, что при пальпации не определяется. Артериальное давление составляет 80 мм рт ст и ниже. Признаком начала терминального состояния служит появление судорог, бессознательное состояния.
Обмороки характеризуются наличием предобморочного состояния, когда больной ощущает:
- звон в ушах;
- тошноту;
- выраженную слабость;
- частую зевоту;
- учащенное сердцебиение.
Если человек все же потерял сознание, тогда может определяться редко сердцебиение, поверхностное нечастое дыхание, низкое артериальное давление, суженные зрачки.