Классификация болезни
Согласно международной классификации, различают такие типы гипотрофии:
- внутриутробная (перинатальная или врожденная форма);
- постнатальная (приобретенная форма);
- смешанного типа.
По степени развития гипотрофия у детей может протекать в таких формах:
- легкая;
- средняя;
- тяжелая.
Гипотрофия плода 1 степени не представляет существенной угрозы для здоровья ребенка. В этом случае отклонение от требуемой массы составляет не более 10–15% и при нормальном, для этого возраста, росте.
Под второй степенью подразумевают отклонение в массе до 30% и отставание в росте на 3–5 см.
При гипотрофии третьей степени наблюдаются существенные отклонения в массе – от 30% и больше, существенное отставание в росте. На такой стадии развития патологического процесса гипотрофия у ребенка может сопровождаться другими заболеваниями. Наиболее часто развиваются такие недуги:
- рахит;
- стоматит;
- глоссит;
- гипогликемия.
Как показывает практика, гипотрофия плода на третьей стадии практически всегда приводит к развитию рахита.
Лечение
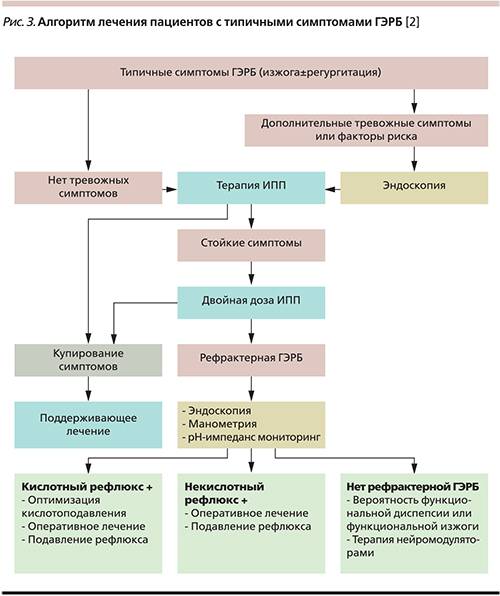
Лечение функциональной диспепсии в первую очередь заключается в мероприятиях направленных на соблюдение диетических рекомендаций, ведение здорового образа жизни. Это значит, что нужно отказаться от алкоголя, курения, соблюдать режим дробного частого питания. В домашних условиях такой режим питания позволяет пациенту длительно находиться в ремиссии. Дополнительно можно использовать народную медицину. Народные средства не менее эффективно помогают убрать вздутие, боль в животе. Для этого используют отвар ромашки, укропа, фенхеля, шалфея.
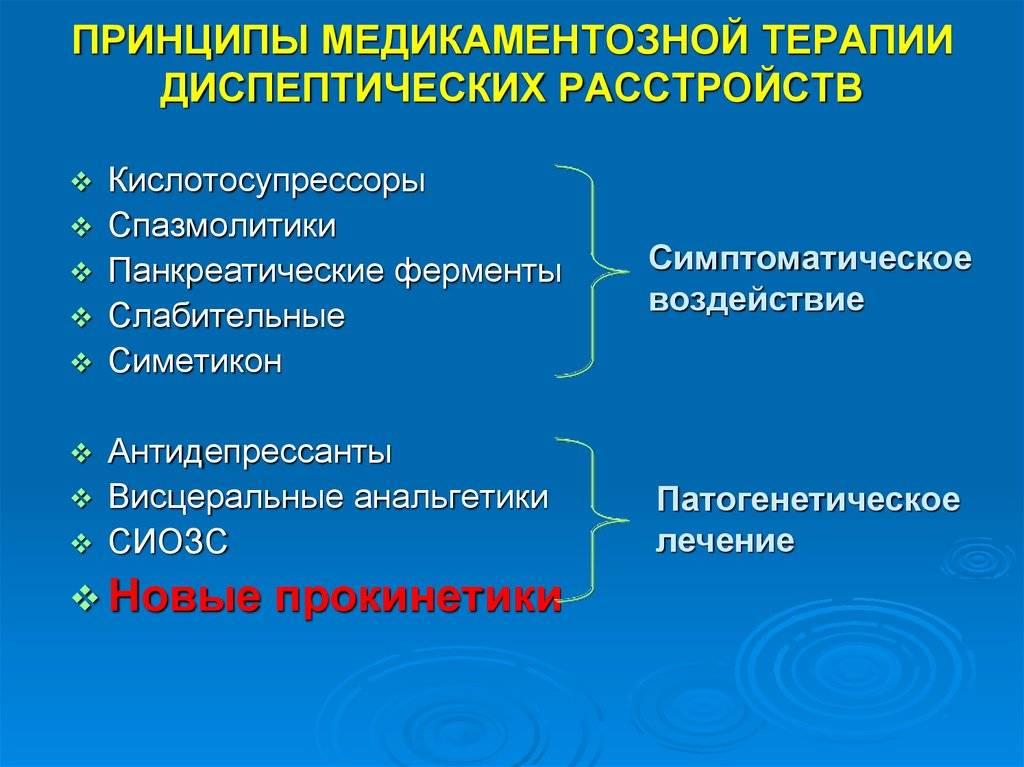
Схема медикаментозной терапии будет зависеть от формы диспепсии. Клинические рекомендации включают лекарства, которые используются для снятия основных симптомов диспепсии. Для нормализации моторики пищеварительного тракта советуют принимать:
- метоклопрамид;
- домперидон;
- итоприд.
Жжение и боль в эпигастрии снимают ингибиторы протонной помпы:
- омепразол;
- пантопразол;
- рабепразол.
Антациды помогают быстро избавиться от изжоги. Спазмы желудочно-кишечного тракта рекомендуют лечить:
- «Дуспаталином»;
- «Но-шпой»;
- «Тримспа»;
- «Энтероспазмилом»;
- «Дицетел».
При лечении ассоциированной с Helicobacter pylori диспепсии обязательно проводится эрадикационная терапия антибиотиками. Избавиться от хеликобактерной инфекции – означает убрать основу для развития органической патологии у пациентов любого возраста: у взрослых, подростков и у детей раннего возраста. Для этого используются в комплексе:
- антибактериальные препараты;
- ингибиторы протонной помпы;
- антациды;
- лактопрепараты.
Профилактировать осложнения, которые возникают от приема антибиотиков, помогают «Линекс», «Энтерожермина» и другие про- и пре-биотики.
Таким образом, можно сказать, что ни один препарат, используемый для лечения диспепсии, не сможет в одиночку вылечить этот недуг. Здесь нужен комплексный подход с использованием не только таблеток, но и психотерапии, диетотерапии. Давно уже доказано, что слова тоже лечат, особенно из уст грамотного психолога.
Своевременное лечение диспепсии у взрослых позволяет избежать обострения и развитие осложнений хронического заболевания, перерождение его в онкопатологию. Хроническая форма болезней в медицине подразумевает не только прием лекарства. Здесь имеет значение образ жизни, позволяющий избегать обострений. Правильное питание, режим, умеренная физическая нагрузка вместе дают возможность отказаться от лекарственных препаратов, способствуют полному исчезновению проявлений болезни или уменьшению их интенсивности.
Диета
В острый период диспепсии используют диету №1. Она обеспечивает щажение желудка. В меню не должно быть копченостей, маринадов, жареных блюд. По мере исчезновения острых симптомов в меню при диспепсии можно включать:
- супы из картофеля;
- свежий творог;
- кефир;
- омлеты;
- нежирное мясо;
- любые каши.
Можно есть сладкие фрукты отварные или печеные, кисели, сухое печенье. Кушать нужно не более 5 раз в сутки, убрать перекусы.
Функциональная диспепсия — что это такое
Состояние проявляется разными симптомами. Некоторые пациенты редко обращаются к врачу. В других случаях клиника ярко выражена.
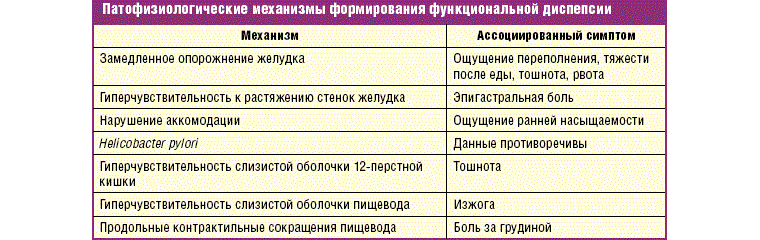
Функциональная диспепсия — это изменения со стороны ЖКТ, для которых характерны признаки нарушения работы пищеварительного тракта, при обследовании определяется сбой моторики и секреторной активности органов. Органического поражения тканей не выявляют. Патология встречается у новорожденных, в подростковом периоде и в зрелом возрасте. Однако у каждой возрастной категории есть отличительные черты.
ФД у детей
Пик заболевания регистрируется в период активного роста ребенка. Часто функциональная диспепсия у детей возникает при изменении образа жизни, связанного с посещением детского сада или школы. Это можно объяснить дополнительными психоэмоциональными нагрузками и изменением характера питания ребенка.
На первом месте выступает:
- дискомфорт в животе;
- метеоризм;
- тошнота.
У мнительных ребят периодически отмечается рвота, нарушение стула. Дети раннего возраста жалуются на боль в животе без четкой локализации, что обусловлено анатомо-физиологическими особенностями.
ФД у взрослых
Возникновение патологии у взрослых связывают с наследственными факторами, курением, перенесенными острыми кишечными инфекциями, частыми стрессами. Алиментарный фактор является причиной заболевания в редких случаях.

Функциональная диспепсия у взрослого проявляется:
- болями в эпигастральной зоне;
- изжогой;
- чувством переполнения в желудке;
- быстрым насыщением.
При обследовании в 40-60 % случаев регистрируют нарушение секреторной функции желудка и кишечника.
ФД у подростков
У детей старшего возраста в развитии заболевания основную роль играет гормональная перестройка и психоэмоциональные факторы. Функциональная диспепсия у подростка часто связана с семейными конфликтами, вредными привычками, такими как курение, алкоголь. На фоне патологических изменений отмечают рост воспалительных поражений органов ЖКТ. Деформации позвоночника, вегетативные дисфункции являются преморбидным фоном для развития нарушений со стороны пищеварительного тракта.
У новорожденных
Признаки нарушения работы ЖКТ у грудного ребенка в большинстве случаев обусловлены изменением характера и режима питания.
Функциональная диспепсия у новорожденного появляется:
- при переходе с грудного вскармливания на искусственное;
- при введении одновременно нескольких вариантов прикорма;
- добавлении в рацион продуктов, которые не разрешены для маленьких детей.

Проявлениями патологии являются:
- рвота;
- резкое беспокойство;
- вздутие живота;
- нарушение стула в виде диареи или запора.
Внимание!
При повышении температуры тела следует обратиться к врачу, чтобы дифференцировать функциональное расстройство от острой кишечной инфекции.
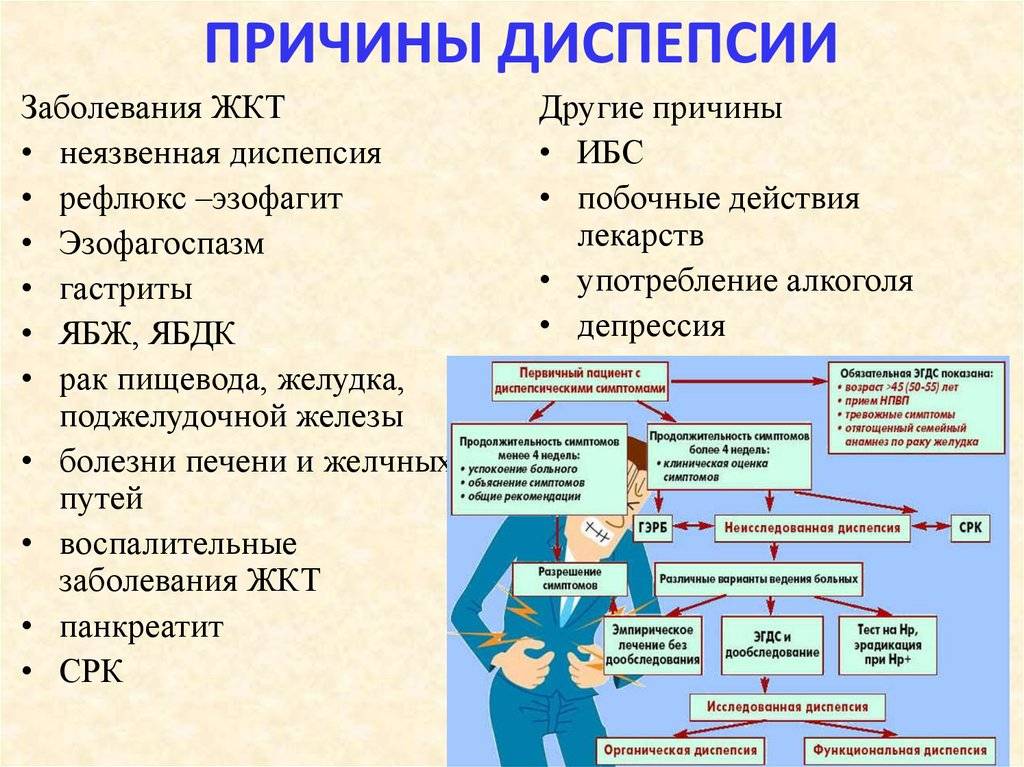
Причины
В основе синдрома функциональной диспепсии у детей лежит нарушение нейрогуморальной регуляции моторной функции верхних отделов желудочно-кишечного тракта и висцеральная гиперчувствительность. При этом расстройство регуляторной системы может происходить на любом уровне: центральном (на уровне ЦНС), периферическом (на уровне проводящих путей), местном (на уровне рецепторного аппарата желудка и кишечника, энтероэндокринных клеток и т. д.) и влечет за собой дискинезию подчиненных органов.
Простая диспепсия в большинстве случаев связана с алиментарными факторами – погрешностями во вскармливании ребенка: перекормом, однообразным питанием, нарушением диеты кормящей матери, быстрым переводом на искусственное вскармливание, введением прикорма. Особенностью пищеварения маленьких детей является приспособленность ЖКТ к пище определенного состава и количества, поэтому резкое изменение характера питания может привести к возникновению диспепсии. Одним из факторов диспепсии у детей раннего возраста служит перегревание, приводящее к возрастанию электролитных потерь с потом и снижению кислотности желудочного сока.
У детей старшего возраста простая диспепсия может развиваться при злоупотреблении фаст-фудом, газировками, несоблюдении режима питания, повышенных учебных нагрузках, стрессовых ситуациях.
Токсическая диспепсия или кишечный токсикоз у детей может являться исходом простой диспепсии. Неоткорректированная диета и отсутствие лечения способствуют всасыванию токсических продуктов бактериального обмена, общей интоксикации, нарушению работы печени, сердечно-сосудистой и нервной систем. Кроме этого, токсическая диспепсия у детей может развиваться на фоне острых кишечных инфекций: сальмонеллеза, дизентерии и др.
Развитие парентеральной диспепсии у детей связано с общим воздействием микробной или вирусной инфекции на организм. Расстройство пищеварения носит вторичный характер и вызвано наличием других заболеваний у ребенка.
Диспепсии подвержены практически все дети, однако чаще данным нарушением страдают недоношенные, дети с перинатальным повреждением ЦНС, гипотрофией, рахитом, аллергическими реакциями, гиповитаминозами, анемией, экссудативно-катаральным диатезом. С диспепсическим синдромом могут протекать паразитарные инвазии (лямблиоз) и гельминтозы у детей.
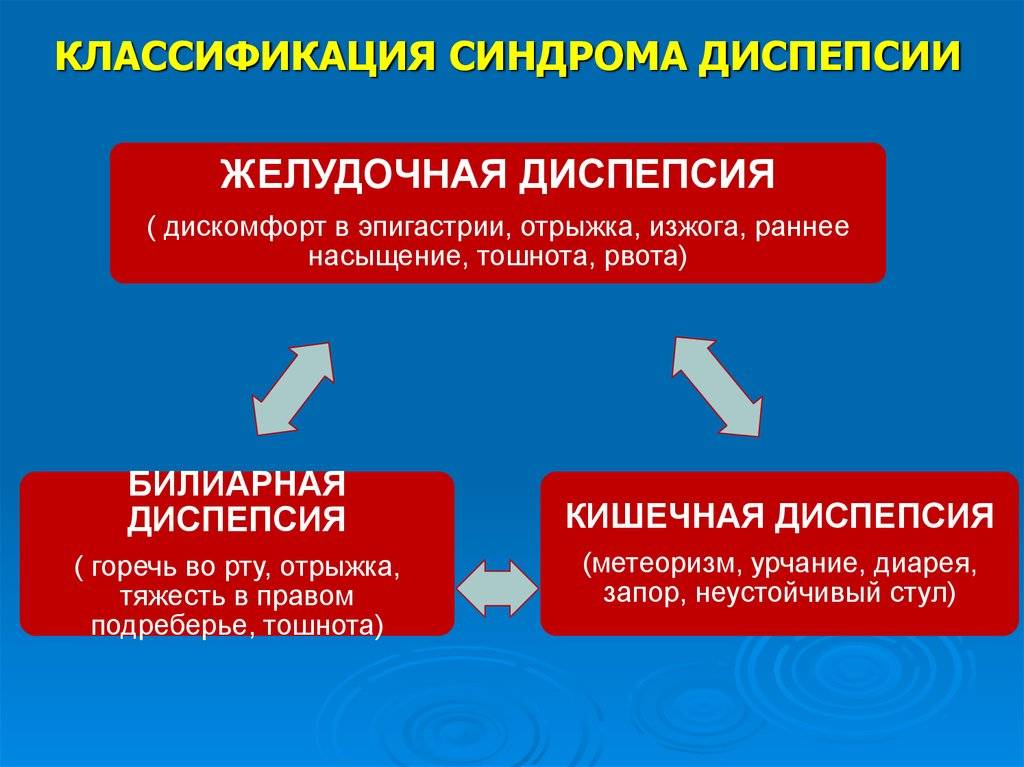
Какая бывает диспепсия?
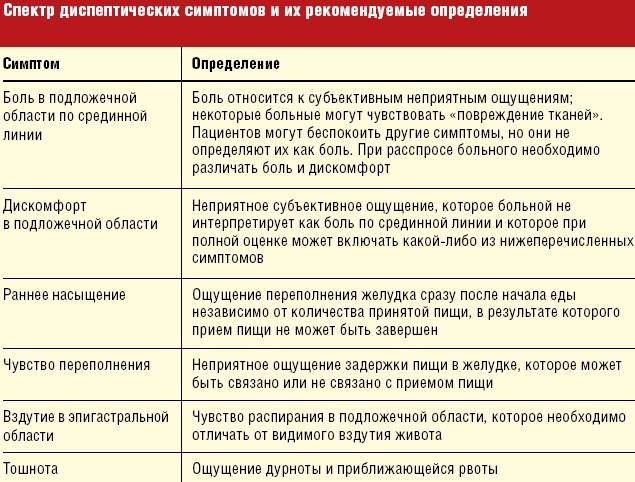
В дословном переводе с латыни слово «диспепсия» означает нарушение пищеварения. Проявляется это патологическое состояние болями преимущественно в верхней части живота, ощущением тяжести под ложечкой, вздутием живота и чувством переполнения в желудке, нередко сопровождающимся тошнотой. Если диспепсия вызвана нарушением переваривания, может меняться стул: каловые массы пенистые или блестящие, жирные, жидкие, позывы к дефекации учащаются.
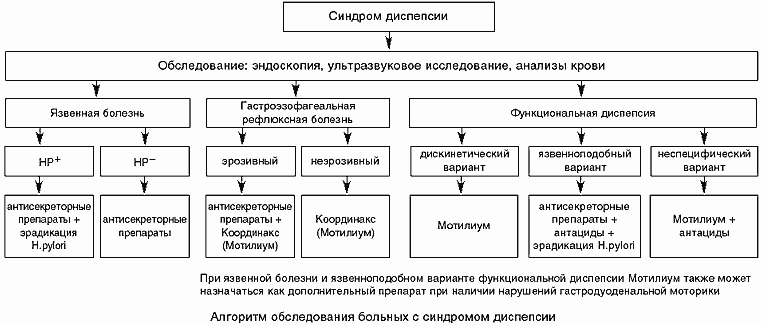
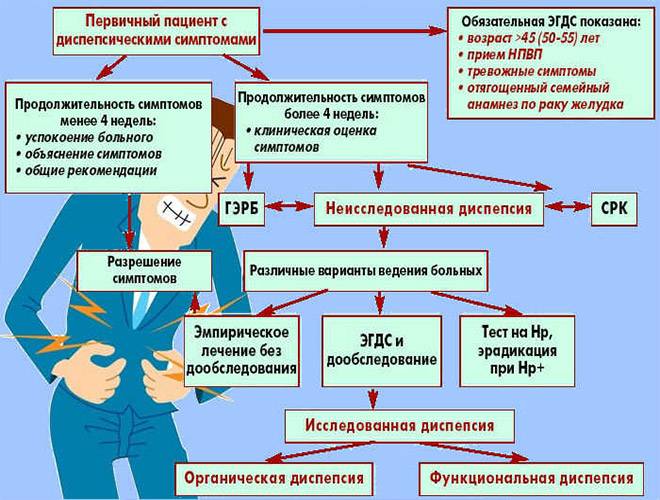
Диспепсия может быть функциональной или органической. Органическая означает, что проблемы с пищеварением вызваны конкретными болезнями: язвенная болезнь или эрозия желудка либо двенадцатиперстной кишки, гастроэзофагеальная рефлюксная болезнь (заброс содержимого желудка в пищевод), желчнокаменная болезнь и другие. Все эти заболевания так или иначе подтверждаются морфологически — образно говоря, вызванные ими изменения можно «пощупать», увидеть невооруженным глазом или под микроскопом.
Но в 60–66% случаев при самом тщательном обследовании никаких изменений найти не удается. Такое состояние называется функциональной диспепсией — то есть функция органов нарушается, но материальных, конкретных изменений при этом нет.
По возможным причинам диспепсия может быть:
- Алиментарной:
- бродильного типа;
- гнилостного типа;
- жирового типа («мыльной»).
- Ферментативной:
- гастрогенного типа;
- панкреатогенного типа;
- энтерогенного типа;
- гепатогенного типа (билиарной, или печеночной).
- На фоне синдрома мальабсорбции.
- Инфекционно-токсической.
- Психогенной.
По клиническим проявлениям диспепсию подразделяют на язвенноподобную (преобладают преимущественно ночные боли «под ложечкой»), рефлюксоподобную (изжога и отрыжка), дискинетическую (ощущение переполненности желудка, вздутие и тошнота) и неспецифическую, или неопределенную, — при наличии всех симптомов одновременно.
Признаки и симптомы диспепсии
Прежде всего, признаком является дискомфорт после еды. Проявляться он может по-разному. При язвенноподобной диспепсии на первый план выходят боли в животе, чаще в верхней части. При этом пациент не может четко «ткнуть пальцем» в конкретную точку, боль скорее разлитая.
Если на первый план выходят нарушения моторики, диспепсия проявляется вздутием живота, чувством тяжести в желудке.
Если главная проблема — пищевые злоупотребления и ферментная недостаточность, то меняется стул. Не до конца переваренные частицы пищи раздражают кишечник, поэтому частота стула увеличивается, нередко пациент вынужден посетить туалет буквально через полчаса после еды, причем позывы возникают внезапно и сильно, что ставит человека в неловкую ситуацию. Меняется и характер кишечного содержимого: кал становится жидким, обильным, пенистым, блестящим, из-за непереваренного жира он плохо отмывается со стенок унитаза.
Возможные причины диспепсии
Алиментарная диспепсия возникает из-за погрешностей в пищевом рационе. Злоупотребление углеводами может привести к диспепсии бродильного типа, белковая пища провоцирует гнилостный тип нарушений, избыток тугоплавких животных жиров способен послужить причиной «мыльной» диспепсии. Обычно такие пациенты не переносят красный перец, майонез, лук, орехи, цитрусовые, кофе, шоколад, газированные напитки.
Диспепсия при синдроме мальабсорбции развивается из-за нарушения всасывания питательных веществ в тонком кишечнике.
Инфекционно-токсическая диспепсия чаще всего появляется после перенесенных кишечных инфекций — дизентерии, сальмонеллеза или вирусного энтерита, но может вызываться гриппом и послеоперационными инфекциями, а также пищевыми и лекарственными отравлениями, вызывающими нарушения обмена веществ.
Диспепсия психогенного характера может являться следствием стрессов, психических заболеваний и наркомании.
Ферментативная диспепсия вызывается недостатком выработки ферментов в том или ином отделе желудочно-кишечного тракта. Гастрогенный тип подразумевает дефицит выработки ферментов в желудке, панкреатогенный — в поджелудочной железе, энтерогенный — в кишечнике, гепатогенная диспепсия означает недостаточную продукцию желчи в печени, ее застой в желчном пузыре.
Прогнозы и профилактика
При условии, что заболевание было обнаружено на ранней стадии, оно достаточно быстро излечивается с помощью диеты и лекарственных средств, при наличии сопутствующих заболеваний – лечение должно быть комплексным.
При отсутствии лечения диспептического расстройства возможно развитие осложнений: резкое снижение веса на фоне отсутствия аппетита, в запущенных случаях – повреждение слизистой оболочки пищевода в месте соединения его с желудком.
Следующие профилактические действия направлены на снижения риска появления заболевания:
- соблюдать правила гигиены: мыть руки перед едой, тщательно обрабатывать продукты перед употреблением;
- составить меню сбалансированного питания, при этом исключить продукты, вызывающие изжогу;
- следить за сроком хранения продуктов;
- отказаться от употребления алкоголя;
- помнить о том, что физические нагрузки должны быть умеренными.
В заключение стоит отметить, что если человек имеет предрасположенность по наследственному типу к заболеваниям органов пищеварения и отмечает периодическое появление характерных признаков, ему нужно обратиться в лечебное учреждение для проведения обследования.
При своевременной диагностике, начале лечения и соблюдении всех рекомендаций врача, диспепсические расстройства эффективно поддаются лечению, но имеют способность возвращаться вновь. Чтобы уменьшить риск повторного развития болезни, необходимо соблюдать правила питания и следить за своим здоровьем.
С этой статьей также читают:

Чашка кофе вместо завтрака, перекусы на ходу вместо полноценного обеда, и наконец, сытный плотный ужин дома вместо…
Диагностика и лечение диспепсии у детей
Для диагностирования необходим осмотр у педиатра со сбором анамнеза, общими лабораторными исследованиями. При необходимости проводятся дополнительные анализы: УЗИ, бактериологический посев кала, исследование кала на яйца гельминтов и другие.
Лечение лёгкой формы диспепсического расстройства у детей проводится в домашних условиях, амбулаторно. При подозрении на кишечные инфекции (сальмонелла и др.) необходима госпитализация.
Пересмотр рациона — основа терапии. Проверьте всё на свежесть и доброкачественность. Не кормите малыша продуктами, не предназначенными для детского питания.
Грудничкам немедленно сокращают дозу при кормлении. Для этого 1-2 кормления заменяют водой или глюкозо-солевой смесью.
В рацион питания детей вводятся слизистые отвары: овсяный, кисельный. Применение кисломолочных продуктов с живой микрофлорой (бифидо- и лактобактериями) также дает положительный эффект.
Диагностика и лечение диспепсии у детей проводятся только под контролем квалифицированного специалиста.
Терапия может включать ферментативные препараты (панкреатин), сорбенты (активированный уголь), спазмолитики (для снятия болей), антибиотики (для уничтожения гнилостной микрофлоры).

Расстройство пищеварения у детей
Расстройство пищеварения или простая диспепсия чаще встречается у детей первых лет жизни. Она может развиваться остро или на фоне предвестников: беспокойства, снижения аппетита, срыгиваний, учащения стула.
Через 3-4 дня частота стула достигает 5-7 раз в сутки, он становится жидким, неоднородной окраски, напоминая вид рубленого яйца с комочками белого, желтого и зеленоватого цвета, примесью слизи.
Аппетит снижается вплоть до отказа от еды, что приводит к приостановке нарастания массы тела. Простая диспепсия у детей продолжается 2-7 дней. На фоне диспепсии у детей может развиться молочница, стоматит, опрелости.
Токсическая форма диспепсии
У ослабленных детей простая диспепсия может трансформироваться в токсическую форму. При этом появляется лихорадка, неукротимая рвота, частый (до 15-20 раз в сутки) стул, который быстро приобретает водянистый характер с комочками слущенного эпителия.
Значительная потеря жидкости при рвоте и диарее сопровождается обезвоживанием, снижением тургора тканей, западением большого родничка, резким уменьшением массы тела. Лицо ребенка приобретает маскообразные черты с устремленным в одну точку взглядом; кожа и слизистые становятся сухими; рефлексы снижаются, могут возникнуть судороги.
Функциональная диспепсия у детей старшего возраста протекает с периодически возникающими болями в животе (обычно вскоре после приема пищи), быстрым насыщением, тошнотой, ощущениями переполнения желудка, отрыжкой, изжогой, чередованием запоров или диареи. Расстройства пищеварения при диспепсии у детей часто обостряются в связи со стрессовыми ситуациями, сочетаются с головокружениями и потливостью.
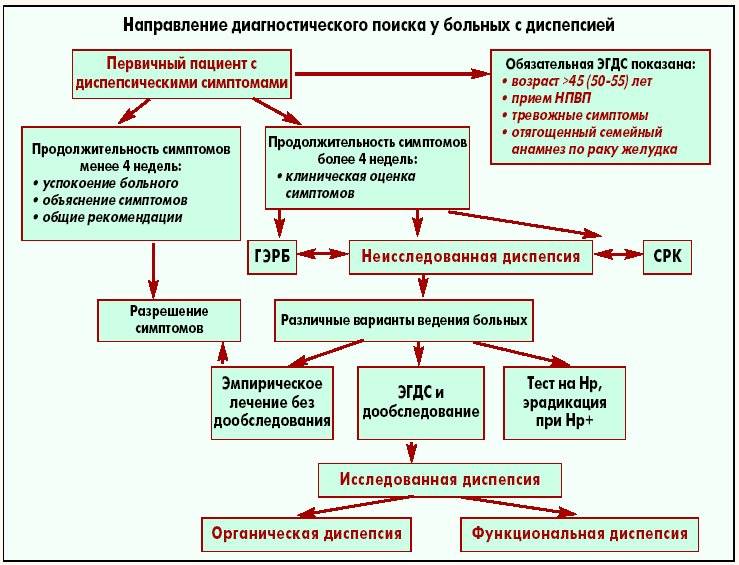
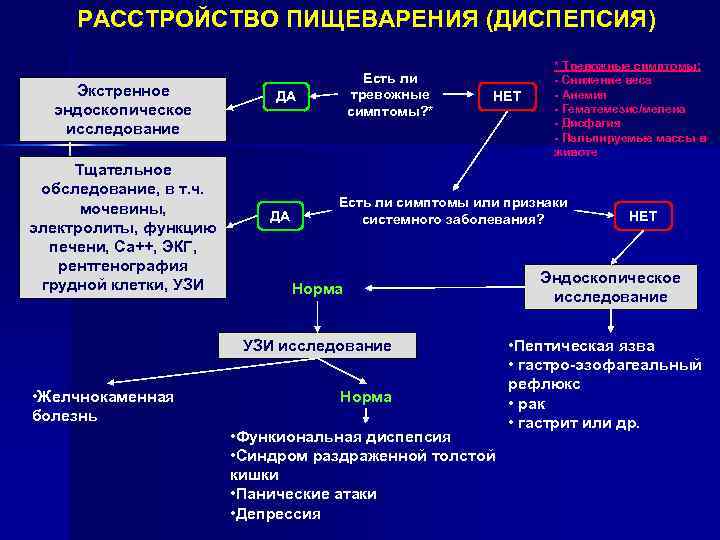
Диагностика диспепсии
Обследование детей с диспепсией педиатром должно включать сбор анамнеза и жалоб, клинический осмотр, комплексную лабораторную и инструментальную диагностику.
В первую очередь, при наличии синдрома диспепсии у детей необходимо дифференцировать органическую или функциональную природу расстройства пищеварения. С этой целью ребенку проводится УЗИ органов брюшной полости (печени, желчного пузыря, поджелудочной железы), эзофагогастродуоденоскопия, рентгенография желудка.
Из лабораторных тестов используется исследование кала на Helicobakter Pylori, биохимические пробы печени, определение ферментов поджелудочной железы в крови и моче.
Исследование копрограммы при диспепсии у детей выявляет наличие воспалительных изменений в кишечнике, признаки нарушения переваривания компонентов пищи.
Поскольку функциональные расстройства пищеварения практически всегда связаны с нарушениями со стороны нервной системы, дети с диспепсией должны быть проконсультированы детским неврологом и психологом.
Лечение диспепсии у детей
Легкие формы алиментарной диспепсии у детей лечатся амбулаторно. Главным компонентом терапии простой диспепсии у детей является отмена продукта, приведшего к нарушению пищеварения, соблюдение диеты и режима питания в соответствии с возрастом ребенка.
Грудным детям рекомендуется заменить 1-2 кормления в день водно-чайной паузой и сократить объем других кормлений. Ребенку дают пить глюкозо-солевые растворы, морковно-рисовый отвар, некрепкий чай.
Для улучшения пищеварения при диспепсии у детей назначаются ферменты (панкреатин); для выведения токсинов – сорбенты; для снятия болей – спазмолитики.
Для восстановления кишечной флоры после перенесенной диспепсии детям можно давать препараты с живыми культурами бифидо- и лактобактерий.
Средне-тяжелые и тяжелые формы диспепсии у детей необходимо лечить в условиях стационара. Токсическая диспепсия у детей требует назначения антибактериальных препаратов.
Ребенок, страдающий диспепсией, нуждается в тщательном уходе: поддержании соответствующего температурного режима, спокойной обстановки, соблюдении гигиены.
Необходимо внимательное наблюдение за динамикой состояния ребенка, осмотр характера рвотных масс и испражнений, предупреждение аспирации рвотных масс в дыхательные пути.
Прогноз и профилактика диспепсии у детей
Простая диспепсия обычно заканчивается выздоровлением детей через несколько дней и не влечет за собой осложнений.
Токсическая диспепсия требует лечения в стационаре.
Профилактика диспепсии у детей сводится к соблюдению возрастной диеты, правильному введению прикормов, гигиены кормления, своевременному и адекватному лечению инфекционных и общесоматических детских болезней.
Диагностика и лечение
Эффективность лечения диспепсии зависит от правильно установленного диагноза и назначения адекватной терапии.
Для этого проводят ряд диагностических исследований:
- Информация о здоровье. Беседуя с пациентом, врач выясняет у него факт наличия на данный момент, или перенесённых ранее, инфекционных заболеваний, воспалительных процессов органов пищеварения.
- Изучение симптомов болезни. Определение момента первых признаков заболевания, их интенсивности, времени и связи с приёмом пищи.
- Лабораторные исследования.
Диагностика болезни проводится в гастроэнтерологии и включает следующие процедуры: клинический анализ крови, общий анализ каловых масс (на наличие крови), эндоскопия.
Для подтверждения диагноза возможно проведение компьютерной томографии, исследования биологического материала на присутствие болезнетворных бактерий, ультразвукового обследования
Для лечения диспепсии применяются разные методы: соблюдение диеты, лекарственные препараты, средства народной медицины.
В питании необходимо придерживаться правила умеренного употребления пищи, исключить продукты, вызывающие изжогу или брожение в желудке, разнообразить рацион.
Из физических нагрузок полезны пешие прогулки для активизации работы кишечника, упражнения на мышцы брюшного пресса рекомендуется ограничить.
Из медикаментов при диспептических расстройствах назначается приём обезболивающих препаратов, снимающих спазмы, стимулирующих переваривание пищи, снижающих кислотность желудка.
Народные рецепты исцеления от диспепсии используют разнообразные лекарственные растения, из которых готовятся различные настои, настойки и напитки. Но перед применением этого метода, необходимо обязательно проконсультироваться с лечащим врачом.
Каковы причины диспептических нарушений
Диспепсические расстройства имеют особенность проявляться как самостоятельное недомогание, так и быть синдромом другого заболевания.
Среди причин, приводящих к возникновения диспепсии, выделяют следующие:
- Нарушение здорового питания. Часто это бывает из-за однообразного рациона с преобладанием продуктов одной группы – например, только углеводы (жиры или белки). Причиной болезни может быть переедание или быстрый, торопливый приём пищи.
- Нервные и психические расстройства, стрессы, депрессии. Эмоциональное состояние человека оказывает значительное влияние на развитие этого заболевания, доказано, что стрессовые ситуации вызывают обострение симптомов.
- Патологические нарушения работы органов ЖКТ – одна из основных предпосылок развития диспепсических явлений. Возникает на фоне образования избыточного количества соляной кислоты.
- Лекарственные средства. Продолжительный приём взрослым человеком медикаментов из противовоспалительной группы («Ибупрофен», «Пироксикам», «Индометацин»), антибиотиков («Эритромицин», «Амоксициллин»), а также таких препаратов, как «Фосамакс», «Глюкофаг», «Ксеникал» раздражает слизистую желудка, что, в последствии, приводит к его расстройству.
- Перенесённые инфекции или заболевания, связанные с ними (сальмонеллёз, лямблиоз).
- Наследственность. Учёными был выявлен ген, несущий информацию о нарушении процессов пищеварения.
- Отклонения в работе желчной системы. Недостаточное количество желчи не справляется с расщеплением жиров, что приводит к нарушению пищеварения.
- Вредные привычки – курение, излишнее употребление алкоголя.
Заболевания, при которых могут возникнуть признаки диспепсии:
- гастроэнтерология: гастрит (с любым изменением кислотности), язвенная болезнь желудка, гастродуоденит (воспаление оболочки желудка и двенадцатиперстной кишки);
- желчные болезни: холецистит, образование камней или удаление желчного пузыря;
- аллергия на продукты питания, непереносимость некоторых элементов из их состава;
- непроходимость кишечника;
- панкреатит – нарушение выработки ферментов поджелудочной железы;
- сахарный диабет;
- опухоли желудка или других органов пищеварения (доброкачественные, злокачественные);
- синдром мальабсорбции – нарушение процесса всасывания полезных веществ из-за патологий переваривания пищи;
- вирусный гепатит.
Часто развитию диспепсии способствуют несколько факторов, вызывающих нарушения процессов пищеварения. У подростков причиной заболевания являются гормональные изменения, свойственные развитию организма. Изменение уровня гормонов оказывает негативное влияние на производство ферментов, необходимых для переваривания пищи.