Симптомы
Воспалительный процесс в кишечнике сопровождается различными признаками. Они зависят от причины заболевания и возрастных особенностей, обширности процесса.
Симптомы колита у детей и подростков чаще всего связаны с инфекционными факторами, алиментарной погрешностью. Поэтому в большинстве случаев патология носит острый характер и яркую клинику. Выражен интоксикационный синдром (повышение температуры, вялость, слабость), быстрее нарастают проявления обезвоживания, которые требуют назначения инфузионной терапии, антибактериальных препаратов. Выражено учащение стула до 15 раз в сутки.
Симптомы колита у взрослых обусловлены хроническим течением процесса:
- обезвоживание, сухость во рту, снижение тургора кожи;
- частые позывы к дефекации;
- нарушения стула (поносы, запоры и их чередование);
- озноб, повышение температуры;
- метеоризм.
Патологические проявления нарастают постепенно. Среди причин заболевания превалируют аутоиммунные, неспецифические состояния, сопутствующая патология. Преимущественно применяют патогенетическое лечение.
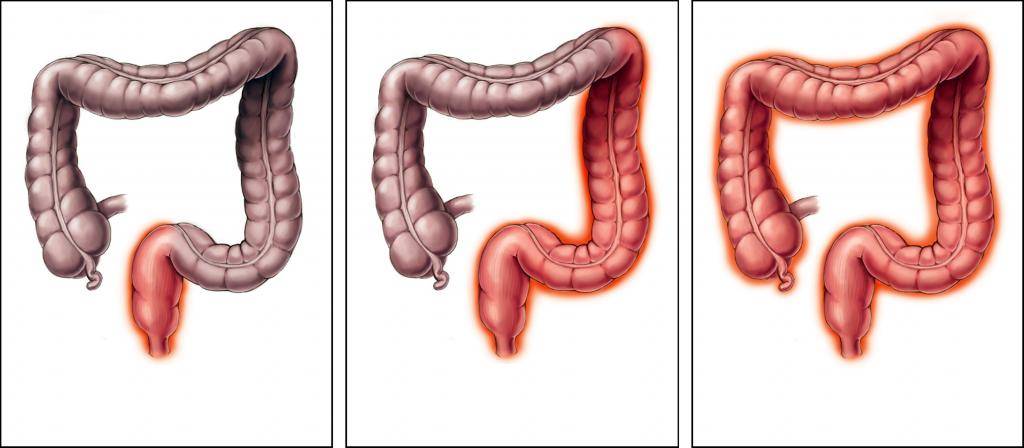
Симптомы в зависимости от локализации
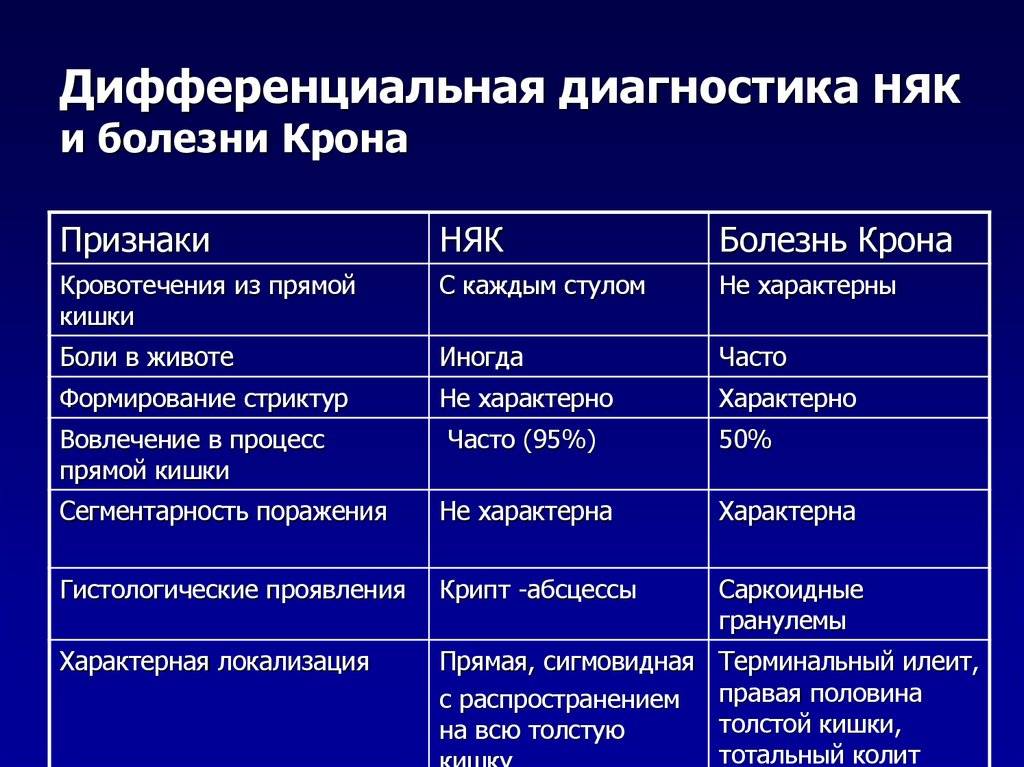
Поражение слизистой оболочки в разных отделах толстого кишечника характеризуется отличительными признаками. По ним можно заподозрить локализацию воспалительного процесса. Разновидности колита и их симптомы представлены в таблице 2.
Таблица 2. Характерные симптомы колита в зависимости от локализации
| Область воспаления | Клинические признаки |
| Правосторонний колит (тифлит) | Отмечается дискомфорт и чувство сдавления в правом боку, подвздошной области, возникает после еды через 2-3 часа.
Сопровождается жидким или кашицеобразным стулом. |
| Левосторонний колит (проктосигмоидит) | Боли спастические, часто не связанные с приемом пищи, локализуются в левом боку.
Определяется задержка стула. Часто позывы возникают утром натощак, провоцируются при наклонах, прыжках, на холоде, в стрессовых ситуациях. Кал жидкой консистенции или частицами со свободной жидкостью, примесью слизи, крови. |
| Поперечная ободочная кишка (трансверзит) | Отмечаются позывы сразу после еды. Частота стула в сутки до 4-5 раз.
Болевой синдром беспокоит в верхней половине живота, в околопупочной области. |
| Диффузное поражение | Характеризуется болевыми ощущениями по всему животу, чередованием запора и послабления стула, субфебрильной температурой.
Длительное течение заболевание приводит к потере массы тела, астении. |
Острая форма
Внезапное начало заболевания чаще всего свидетельствует об инфекционном заболевании. В статьях и медицинских текстах говорится о том, что в большинстве случаев причина воспалительного процесса в толстом кишечнике — размножение патогенных и условно-патогенных бактерий. Симптомы острого колита могут приводить к быстрому ухудшению состояния. Поэтому следует немедленно обратиться к специалисту, если есть жалобы на:
- резкую схваткообразную боль в животе по ходу кишечника;
- жидкий или водянистый зловонный стул с примесью зелени, слизи, крови;
- частые позывы на дефекацию, тенезмы;
- урчание, вздутие живота;
- выделение слизи с кровью во время дефекации по типу «малинового желе»;
- повышение температуры;
- нарушение самочувствия в виде потливости и периферических нарушений кровообращения на фоне спастических проявлений.
Внимание!
Диарея приводит к потере жидкости и обезвоживанию, что требует регидратации под контролем врача.
↑ Лечение и профилактика
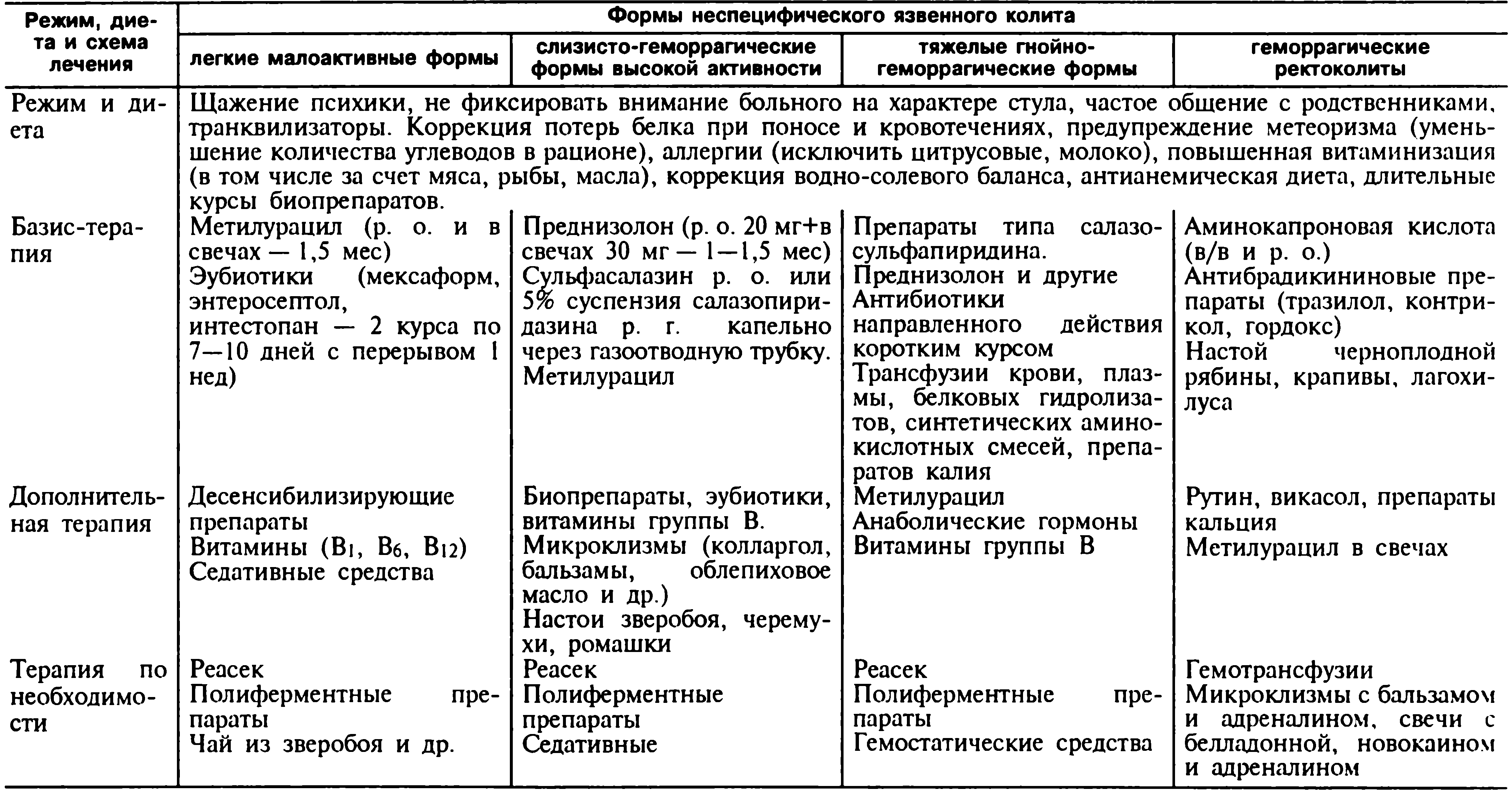
Диетические рекомендации больным с данной патологией основываются на влиянии пищевых ингредиентов на моторику кишечника. При запорах приоритет отдается продуктам, стимулирующим перистальтическую активность и богатым балластными веществами. Прием углеводов при колите ограничивают, поскольку они вызывают метеоризм и увеличение внутриполостного давления, а с ними — и болевые ощущения. При запорах необходимо употреблять не менее 2 л жидкости в сутки (при отсутствии сердечной и почечной недостаточности).
При колите с симптоматической диареей из рациона следует исключить бобовые, молочные продукты, свежие овощи и фрукты. Пища должна быть максимально механически и химически щадящей, а прием ее — дробным с добавлением фитопрепаратов (черники, черемухи, груши, айвы и т. д.). Этиологическая антибактериальная и противовоспалительная терапия включает в себя антибиотики, нитрофураны, препараты намедиксовой кислоты, антигельминтные и антипаразитарные средства.
После курса антибактериальной терапии проводится нормализация кишечной микрофлоры с учетом анализа кала на дисбактериоз.
Помимо нормализации нарушенного биоценоза, в комплексной терапии хронического колита применяют ферментные препараты (фестал, энзистал, дигистал, панкреатин и др.).
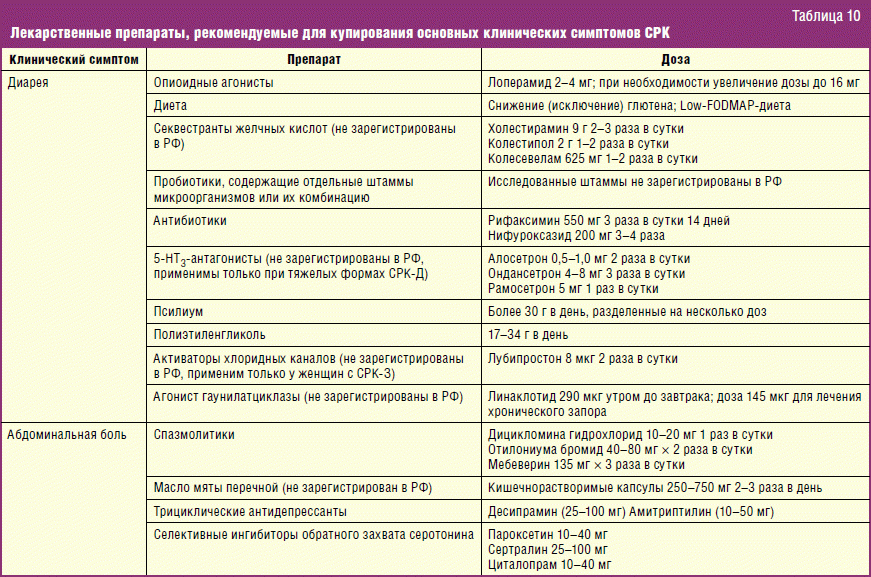
Подбор лекарственных средств, нормализующих моторную функцию толстой кишки, определяется типом двигательных нарушений. При гипермоторике рекомендуют имодиум (лоперамид), реасек, вяжущие средства и адсорбенты. В качестве обволакивающих и адсорбирующих средств хороший эффект дают альмагель, маалокс, гастал.
При гипомоторике необходимы церукал, мотилиум, реглан, координакс. Медикаментозную терапию хорошо сочетать с пищевыми добавками, регулирующими функцию толстого кишечника.
При болях и спастических состояниях применяют общеизвестные спазмолитики (но-шпу, платифиллин, галидор).
Существенную роль в терапии хронического колита могут играть микроклизмы с различными травами и маслами.
В период ремиссии показаны физиотерапевтические процедуры, ЛФК, массаж, санаторно-курортное лечение.
Роль психотерапевтической коррекции имеет значение не только на всех этапах лечения хронического колита, но важна и с профилактической целью.
Рациональное питание, соблюдение гигиенического режима сна и отдыха, здоровый образ жизни — также ключевые звенья в профилактике возникновения хронического колита.
Диета при обострении хронического колита кишечника

На первом этапе обострения (проявляется кровавой диареей) принимается, главным образом, жидкость, предпочтение отдается минеральной воде.
Она должна быть негазированной, т.к. пузырьки углекислого газа вызывают раздражение желудка. Минеральное содержание можно найти на этикетке бутылки.
Огромное значение имеет правильная температура напитка: он не должен быть слишком горячим (поддерживает воспаление) или холодным (раздражает кишечник).
Подходит также черный или фруктовый чай (не очень крепкий), но он, в основном, переносится хуже, чем минеральная вода.
Поскольку воспаление вызывает значительное истощение энергетических запасов организма, необходимо обеспечить человеку восполнение калорий, витаминов и минералов.
Для этих целей подходят супы, особенно мясной бульон, который богат минеральными веществами (в идеале — из говядины, но ни в коем случае не из бульонного кубика).
Хороши супы, приготовленные на овощном бульоне (морковь, петрушка, сельдерей) с рисом. Супы могут быть несколько более солеными.
Во-первых, организм теряет большое количество соли при диарее, во-вторых, указанные блюда не обладают достаточно выразительным вкусом.
Совершенно непригодны бобовые супы (горох, фасоль), особенно с добавлением копченостей и раздражительных специй, как и первые блюда быстрого приготовления.
Фруктов в фазе обострения рекомендуется избегать, т.к. они вызывают чрезмерное брожение в кишечнике.
Обеспечить поступление витаминов можно путем употребления разбавленных фруктовых соков.
Магазинные концентрированные соки содержат большое количество консервантов, кроме того, они слишком кислые, поэтому их необходимо избегать
Хорошо переносятся продукты, изготовленные из измельченных и тушеных яблок.
Яблочное пюре или домашнее варенье с небольшим количеством имбиря и корицы помогает вернуть аппетит. Точно так же действуют бананы.
Овощи полезны, в особенности в виде бульона, в тушеном и вареном виде. Рекомендуется морковь, петрушка и сельдерей.
Бобовые и газообразующие овощи, такие как цветная и белокочанная капуста, трудно перевариваются, поэтому их предпочтительно избегать.
Из сырых овощей можно употреблять тертую морковь с добавлением лимона и сахара (по желанию).
Из мяса рекомендуется вареная говядина. Отдать предпочтение следует нежирному варианту.
Среди запрещенных продуктов:
- бобовые культуры;
- жирные сорта мяса;
- копчености.
Если рассматривать частоту приема пищи, то рекомендуется есть меньше, но чаще, т. е. применяются правила, аналогичные обычной рациональной диете.
Молочные продукты людьми с колитом не очень хорошо переносятся.
Однако опыт показывает, что они не подходят людям, у которых диарея или другие желудочно-кишечные проблемы после употребления молока или созданных на его основе продуктов возникали в течение длительного времени до начала недуга.
Некоторые больные хорошо переносят кисломолочные продукты, йогурты или пахту.
Без информации об индивидуальной реакции молочные продукты употреблять не следует.
Кроме того, непригодны все твердые сыры. Творог и мягкие виды продукта к употреблению рекомендуются.
Макаронные изделия тоже являются подходящими видами пищи для диареи, однако в нашей стране они не очень популярны ввиду ограниченного спектра возможностей приготовления.
Вначале они подаются сухими, позже — смешиваются со свежим сливочным маслом и посыпаются тертым сыром.
Из специй рекомендуется, в основном, тмин, который эффективен против боли в животе и вздутия.
Он имеет такой же эффект, как мята, которая используется в качестве чая.
После успокоения обострения, связанного с диареей и повышенной температурой, медленно и постепенно, в зависимости от состояния и толерантности конкретного пациента, следует переходить к нормальному питанию.
С одной стороны, человек не должен голодать долго, поскольку диета продлевает симптомы.
С другой — слишком быстрый переход к нормальному питанию часто плохо переносится и может привести к увеличению продолжительности болезни.
Диета в период ремиссии хронического колита

В период ремиссии человек может принимать нормальное, сбалансированное питание.
Пример меню при рецидиве заболевания:
- завтрак: фруктовый чай, мед, круассаны, яблочный мармелад;
- полдник: ванильный пудинг с печеньем;
- обед: суп, рис с вареной морковью и петрушкой, картофельное пюре, филе рыбы;
- полдник: банан;
- ужин: запеченные макароны с сыром, чай.
Частой ошибкой при хроническом колите считается безглютеновая диета, которая не является необходимой и полезной, она излишне ограничивает человека.
Что такое колит?
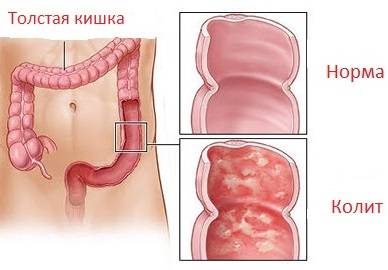
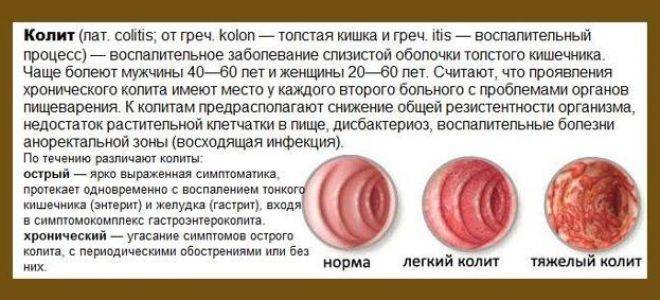
Колит (лат. Colitis) – заболевание толстого кишечника, характеризующееся развитием воспалительного процесса в его слизистой оболочке.
Наименование болезни произошло от греческого и состоит из двух слов: «kolon» (толстая кишка) и «itis» (воспалительный процесс).
Из-за своей локализации, под колитом обычно подразумевают «колит кишечника».
Также стоит отметить, что «колит» — это не состояние или симптом, которому свойственны колики, а самостоятельно заболевание. В то время как колики могут присутствовать при различных заболеваниях желудочно-кишечного тракта.
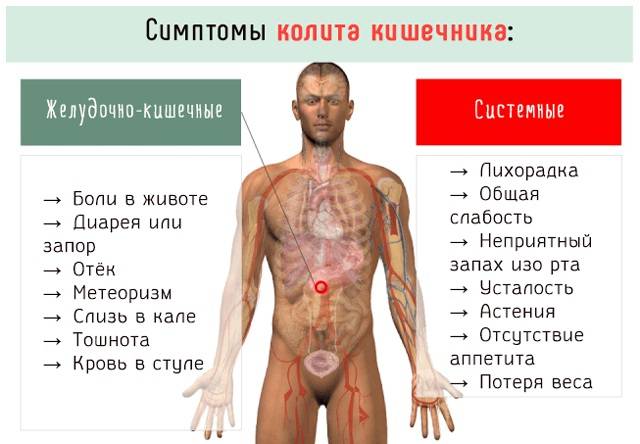
Основные симптомы колита – боли в животе (часто в виде колики), метеоризм, урчание, нарушения стула, тошнота.
Основные причины колита – воздействие на кишечник отравляющих веществ (токсинов), его инфицирование или же нарушение нормального кровоснабжения данного органа.
Развитие колита
Перед началом рассмотрения вопроса о развитии данного заболевания, давайте слегка углубимся в анатомию человека.
Итак, кишечник в структуре желудочно-кишечного тракта расположен следом за желудком.
Кишечник состоит из двух отделов – тонкая кишка, которая расположена сразу после желудка и толстая кишка, следующая за тонкой. Между тонкой и толстой кишкой присутствует специальная слизистая мембрана, функцией которой является недопущение выхода содержимого толстой кишки обратно в тонкую.
Кишечник выполняет общую функцию – переваривание пищи, однако, в тонкой кишке происходит основное переваривание пищи, в том числе ферментирование питательных веществ и их всасывание в стенку тонкой кишки и далее в кровеносное русло. После чего, с током крови питательные вещества распространяются по всему организму. Толстая кишка выполняет функцию остаточной переработки пищи, а также всасывания жидкости.
Выполнять вышеописанные функции организма, кишечнику помогает микрофлора, состоящая из нескольких сотен различных микробов, вес которых в совокупности может достигать 1,5 кг! Наибольшие колонии из них составляют бифидобактерии, лактобациллы, бактероиды, кишечная палочка, различные представители грибов, простейшие и другие. Кроме того, микрофлора кишечника содержит в себе небольшое количество и условно-патогенных микроорганизмов – стрептококков, стафилококков и т.д.
Вся патогенная микрофлора кишечника вырабатывает большое количество высокоактивных веществ, которые обладают высоким токсическим потенциалом. Нормальное здоровье человека и баланс микрофлоры удерживают болезнетворные микроорганизмы «в узде».
В случае, когда концентрация патогенных микроорганизмов в желудке растет, иммунная система в ответ направляет в этом место большое количество защитных клеток, которые пытаются изолировать микробы и выделяемые ними токсины, чтобы не дать им возможность попасть в кровеносное русло. Развивается воспалительный процесс, который и называется – колит.
Повышение патогенной микрофлоры может быть спровоцировано употреблением некачественных продуктов питания, отравлением, дисбактериозом (когда количество полезной микрофлоры уменьшается) и т.д.
В случае, если патогенная микрофлора проникает в тонкую кишку и вызывает развитие воспалительного процесса одновременно во всем кишечнике (и в толстой и в тонкой кишке), такое заболевание называется – энтероколит.
Проникновение в тонкую кишку условно-патогенной микрофлоры, без развития воспаления, энтероколит не появиться, а человек может почувствовать лишь легкие признаки нарушений в органах пищеварения – метеоризм, урчание в животе, ощущение переполненности желудка.
Помимо инфекции, подобный эффект развития воспалительного процесса могут вызвать другие причины, например – применение некоторых лекарственных препаратов, особенно антибиотиков, длительная терапия гормонами.
Статистика колита
Наиболее часто колит диагностируется у мужчин, возрастом от 40 до 60 лет, женщины в меньшей мере, но возраст составляет от 20 до 60 лет.
Прогноз заболевания
Прогноз при этом редком и опасном заболевании относительно благоприятный. Продолжительность и качество жизни напрямую зависит от самого больного – только раннее обращение к врачу за помощью, выполнение всех рекомендаций, строгое соблюдение диеты и прием лекарственных препаратов дает высокий шанс развития ремиссии. При остром начале болезни прогноз неблагоприятный – летальность составляет 50-70%. В молодом возрасте прогноз значительно хуже, чем в пожилом. Смертность от осложнений НЯК высокая на первом году болезни и через 10-15 лет, ввиду развития колоректального рака. В большинстве случаев НЯК приводит к инвалидности.
Показаниями для направления на МСЭ являются:
- тяжелое течение болезни;
- течение заболевания средней степени тяжести с отсутствием эффекта от проводимого лечения;
- выраженные психические расстройства (астения, депрессия, истерия, обсессии) на фоне длительного течения заболевания;
- после хирургического лечения – наличие плохо функционирующей кишечной стомы.
Об особенностях диагностики и лечения НЯК Вы можете узнать из следующего видео:
Симптомы колита у взрослых
Колит кишечника у взрослых обладает массой симптомов, которые весьма характерны:
- Дискомфортные и болевые ощущения в нижней части живота. Такого рода проявления сопровождают кишечный колит в 90% случаев. Обострение боли отмечается после проведения терапевтических процедур, приема пищи, и воздействия механических факторов (тряска в транспорте, бег, ходьба и т.д.).
- Запор или диарея, иногда отмечается их чередование;
- Многие пациенты также испытывают метеоризм, тяжесть в животе, вздутие.
- Тенезмы – это ложный позыв на дефекацию, сопутствующие болевые ощущения. При этом стул может отсутствовать.
- Обнаружение в кале жидкости, слизи, прожилок крови, в тяжелых случаях — гноя.
- Слабость организма, связанная с нарушением всасывания различных веществ или деятельностью патогенных микроорганизмов.
Болевые чувства при колите толстой кишки носят ноющий или тупой характер. Время от времени пациента жалуются на распирающие боли. У некоторых пациентов боль может быть тупой, постоянной и «разлитой» по всему животу. Затем она усиливается, делается схваткообразной и локализуется в нижнем отделе брюшной полости: слева или над лобком. Приступ может сопровождаться появлением позыва к дефекации или отхождением газов.
Воспаление слизистой оболочки толстой кишки может поражать как отдельные части толстого кишечника, так и распространяться на все его отделы. Степень поражения может варьироваться от легкого воспаления, которое вызывает незначительные болевые спазмы и бурление в животе, до ярко выраженных язвенных изменений. Колит может осложняться воспалением тонких кишок или желудка.
- кожные высыпания,
- жажда,
- сухость во рту,
- нарушение регулярности дефекации.
- повышением температуры тела (максимум до 38.1),
- схваткообразными болевыми ощущениями и общим недомоганием.
Позывы к дефекации возникают 4-6 раз в сутки, преимущественно в ночное время.
- бледность кожи,
- неровность дыхания,
- боли в животе сильные, схваткообразные.
Признаки острой формы колита
При остром протекании заболевания у взрослых отмечаются следующие симптомы:
- чрезмерные болевые ощущения внизу живота, иногда боль может расположиться в зоне эпигастрия;
- может наблюдаться метеоризм и активное газообразование;
- в момент очищения кишечника у больного может быть существенный дискомфорт, а сами позывы к походу в туалет могут носить очень болезненный характер;
- в каловых массах можно заметить следы крови;
- часто у больного отмечается диарея;
- общее состояние пациента характеризуется повышенной утомляемостью, может начать снижаться масса тела;
- в некоторых случаях отмечаются отсутствие аппетита, после еды появляется тошнота.
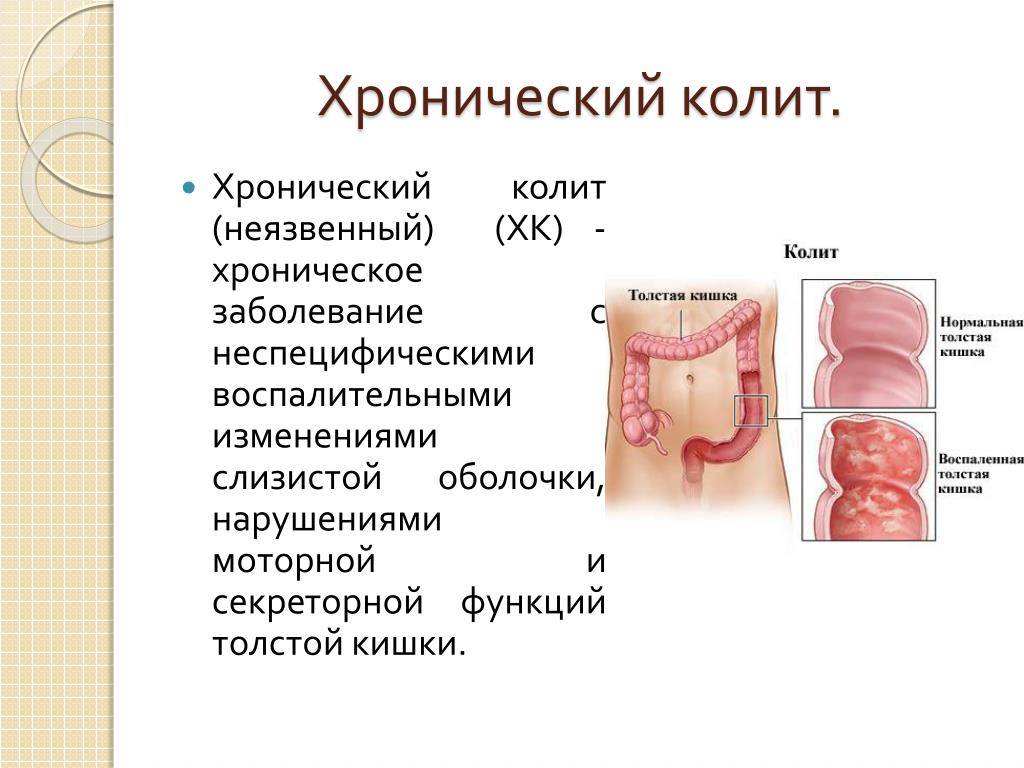
Симптомы хронического колита
К проявлениям хронической формы заболевания относятся:
- метеоризм;
- спастические запоры;
- ложные позывы к дефекации, сопровождающиеся метеоризмом;
- слабые боли при физических нагрузках, как правило, их вызывает ишемический колит;
- ноющая тупая схваткообразная боль, охватывающая всю нижнюю часть живота, иррадиируя в некоторых случаях в левое подреберье;
- головная боль и тошнота.
Симптомы хронического колита кишечника
Основные признаки хронического колита кишечника представлены диареей, часто кровавой, болями в прямой кишке, позывами к дефекации, которые не сопровождаются удовлетворительным опорожнением и дискомфортом.
Кроме того, есть и другие симптомы, указывающие на патологию, — это:
- потеря аппетита;
- тошнота;
- рвота;
- уменьшение веса;
- возможно повышение температуры.
В периоды обострения диарея бывает очень стойкой, иногда она происходит даже в ночное время, часто — более 20 раз в день.
Более конкретно симптомы можно разделить на кишечные и парентеральные.
Первые зависят от локализации и тяжести повреждения толстой кишки. Чем более серьезные и обширные кишечные повреждения, тем более выражены симптомы.
При поражении прямой кишки, которое присутствует почти всегда, больного человека беспокоят частые позывы к дефекации.
Во время опорожнения, сопровождающегося болью, выходит лишь небольшое количество стула, смешанного с ярко-красной кровью или слизью.
Если поражена левая часть толстой кишки (нисходящий орган, S-образная петля), жидкий стул тоже присутствует, но является более обильным.
Боль в животе — сильнее и носит спазмообразный характер. И в этом случае имеют место примеси крови, слизи и/или гноя.
Парентеральные симптомы могут быть первыми признаками заболевания, однако стоит отметить, что они встречаются не у всех пациентов.
Они проявляются как на органах, расположенных вблизи толстой кишки, так и на других, отдаленных частях тела.
Области туловища, которые с болезнью никак не связаны, но тем не менее страдающие, это:
- глаза;
- суставы;
- желчные протоки.
В них возникают вторичные инфекции, могут появиться афты и сыпь.
Следующим признаком, которое способно развиться вторично, на основе колита кишечника, считается обезвоживание из-за потери жидкости вследствие диареи или рвоты.
Оно проявляется сухостью кожи и слизистых оболочек, усталостью, слабостью, а в более тяжелых случаях — и дезориентацией.
Причины хронического колита
Причины, которые могут инициировать развитие хронической формы колита, разнообразны. Факторами, способствующими возникновению заболевания, могут выступать нарушение диеты, гипо- и авитаминоз, употребление алкогольных напитков и наркотических препаратов. Лидирующую позицию среди основных причин патологии занимают перенесенные ранее острые кишечные инфекции (сальмонеллез, пищевая токсикоинфекция или дизентерия). Помимо бактерий, послужить развитию воспалительного процесса могут грибы или простейшие (лямблии, балантидии). К воспалительно-дистрофическим процессам, способствующим нарушению функции органа, приводят и тяжелые формы длительно текущих интоксикаций (в т. ч. алкоголизма).
Не последнее место в развитии хронической формы колита занимает вредное воздействие привычек человека: так, поступление никотина с сигаретным дымом способствует ухудшению кровоснабжения стенки толстого кишечника, снижению иммунитета, и, как следствие, проникновению в слизистую оболочку патогенной микрофлоры. Лекарственные колиты, как правило, связаны с длительным и бесконтрольным приемом слабительных средств, антибиотиков или нестероидных противовоспалительных препаратов. Одной из причин может стать аллергия, как пищевая, так и лекарственная, химическая или даже врожденная чувствительность организма к некоторым видам бактерий.
Нарушение ферментного обмена – еще один фактор, действие которого может привести к раздражению слизистой. При чрезмерном использовании ректальных свечей и клизм также повышается риск развития хронической формы колита. В результате нарушения кровообращения толстого кишечника развивается ишемический колит.
Выделяют три основных звена патогенеза хронической формы колита: кишечный дисбактериоз, иммунодефицит и дискинезии кишечника. При дисбактериозе увеличивается общее количество патогенов, воздействующих непосредственно на стенку толстого кишечника и в дальнейшем приводящих к развитию тяжелых воспалительных процессов. Иммунодефицит при хронической форме колита проявляется в виде снижения фагоцитарной активности лейкоцитов. Дискинезии кишечника вызывают основные клинические симптомы – болевой синдром и расстройства стула.
В зависимости от причины развития и характера морфологических изменений, хронические колиты подразделяют на следующие формы: катаральный колит, атрофический колит, язвенный колит, эрозивный колит и смешанный колит.
Лечение колита содой
Есть данные о лечении колитов пищевой содой. Ее добавляют в воду для питья, чтобы использовать такой состав для питья. Считается, что за счет нее восстанавливается баланс микрофлоры в кишечнике. В реальности же сода активно работает только в желудке и часть ее всасывается в кровь, приводя к защелачиванию среды и негативным влияниям на обмен веществ. Она подавляет активность кислоты в желудке, что крайне негативно влияет на пищеварение, только усугубляя ситуацию. Запрещено применять любые рецепты с собой внутрь не только при колитах, но и при любых пищеварительных патологиях.
Парецкая Алена, врач, медицинский обозреватель
10, всего, сегодня
(49 голос., средний: 4,84 из 5)
Немедикаментозная терапия
Всем больным назначается диета № 4
И особое внимание уделяется восполнению необходимых витаминов (особенно D и В12), а так же макро- и микроэлементов (кальций, цинк, железо). При обезвоживании проводится коррекция суточного объёма потребления жидкости, внутривенное вливание 5% глюкозы и растворов электролитов (NaCal 0,9%)
Список разрешённых и запрещённых продуктов
| Группа продуктов | Можно | Нельзя |
| Мясные изделия и рыба
|
Только нежирные сорта (окунь, судак, курица, говядина). Приготовление методом варки или на пару. | Любые жирные сорта, кожа, прожилки, сухожилия. |
| Супы и бульоны
|
Слабые бульоны с добавлением отварного мяса в виде мелких кусочков. Супы-пюре с использованием овощных культур. | Любые крепкие и жирные отвары. |
| Яйца
|
Не более 1 куриного или 2 перепелиных в отварном виде, желательно употреблять только белок. | Свыше описанного количества. |
| Хлебобулочная продукция
|
Несдобное печенье, сухари из белого хлеба. | Все остальные продукты (особенно свежий хлеб и сдобное печенье). |
| Напитки | Слабые чаи, какао. | Крепкий чай, кофе, газированные напитки, алкогольная продукция. |
| Молочная продукция
|
Цельное молоко и йогурты в виде каш, пудингов. | Кефир, сливки, сыр, сметана. |
| Крупы
|
Манка, рис, греча овсянка. | Перловая, ячневая или пшённая каши. |
Пища должна быть комнатной температуры. Перед каждым приёмом еды лучше употреблять 200 мл воды.
Мнение эксперта
Шошорин Юрий
Врач терапевт, эксперт сайта
При среднетяжёлом и тяжёлом течении язвенного колита пациенты переводятся на парентеральное питание для снижения функциональной нагрузки на поражённые сегменты кишечника и скорейшей регенерации.
В чем плюсы и минусы народного лечения?
Нельзя совсем отрицать народные методы лечения и позитивное влияние фитотерапии на течение колитов. Врачи вполне признают использование лечебных трав и некоторых методик лечения. Это связано тем, что природные компоненты действуют мягче, при этом обладают достаточно позитивным эффектом в борьбе с воспалением, вздутием живота и нарушениями пищеварения. За счет растительных компонентов можно деликатно и мягко устранять запоры, так как часть лекарственных средств также имеет растительную основу. У растительного сырья меньше побочных эффектов, действие не такое резкое, а стоимость растительного сырья гораздо меньше, чем многих традиционных лекарств. Зачастую растительные составы усиливают и пролонгируют действие медикаментов.
Важно
Многие целители указывают пользу своих методов лечения и рецептов, зачастую забывая сказать о минусах такой терапии, осложнениях и противопоказаниях. А их также хватает.

Прежде всего, это побочные эффекты от приема некоторых трав, народных снадобий и процедур. Не стоит думать, что в отличие от традиционных медикаментов, фитопрепараты лишены их. Для каждого растения имеются не только показания, но и целый ряд противопоказаний.
Так, некоторые растения ядовиты, если применять их в высоких дозах или неправильно, они могут приводить к формированию накопительных токсичных эффектов и побочных, индивидуальных реакций. Кроме того, нельзя исключать и наличие аллергии на растительное сырье, особенно она вероятна при использовании многокомпонентных сборов и настоев. Поэтому все возможные варианты лечения стоит обсуждать с врачом, применять любые из рецептов только после одобрения специалиста.
Обратите внимание
Особую осторожность нужно проявлять при лечении народными методиками у детей, беременных и кормящих матерей, а также людей преклонного и пожилого возраста, при наличии обменных патологий, наследственных недугов и имеющихся сопутствующих патологиях (диабет, гипертензия)
Классификация заболевания
В медицинской практике классификация хронического колита помогает правильно определиться с тактикой лечения, оценить прогноз заболевания, возможные последствия и осложнения.
По этиологическому (причинному) фактору колит бывает:
- инфекционный – вследствие кишечной инфекции;
- алиментарный – на фоне неправильного питания;
- аллергический – вследствие аллергизации организма;
- интоксикационный – в результате отравления;
- радиационный – после воздействия ионизирующего излучения;
- врожденный – вследствие врожденных аномалий развития толстой кишки.
По патоморфологическому (строение стенки кишечника) признаку:
- хронический катаральный колит – воспаление слизистой оболочки кишки;
- хронический атрофический колит – истончение слизистой, нарушение функции секреторных желез;
- хронический эрозивный колит – дефекты слизистой, склонные к кровоточивости;
- хронический язвенный колит – язвы слизистой, приводящие к кишечным кровотечениям.
По функциональному признаку:
- хронический спастический колит – вызывает склонность к поносам;
- хронический атонический колит – взывает склонность к запорам.
По статистике, на приеме у гастроэнтеролога у 40% пациентов диагностируют хроническую форму заболевания.