Кому показана гастроскопия?
Проверить желудок эндоскопической капсулой рекомендуется людям, которые не могут проглотить зонд из-за сужения и спазма пищевода или боятся, не хотят этого делать. Но симптоматика заболеваний требует уточнения диагноза.
Беззондовая гастроскопия рекомендуется, если пациента беспокоит:
- изжога;
- тошнота и рвота;
- трудности при глотании;
- поперхивание и кашель во время еды;
- постоянное вздутие живота;
- потеря веса;
- боли в зоне эпигастрия, связанные или не связанные с едой;
- появление сгустков или свежей крови в каловых и рвотных массах;
- малокровие (анемия) со слабостью, головокружением.
Фиброгастроскопию непременно проводят:
Почему после алкоголя болит желудок?
- в случае необходимости взятия материала для морфологического исследования слизистой (берут из пяти участков);
- для удаления полипов в желудке;
- при бак. анализе слизи на присутствие хеликобактерий;
- для точного определения кислотности желудочного сока пациента;
- если необходимо остановить кровотечение из язвы;
- для контроля за эффективностью проведенного курса лечения.
Существуют противопоказания к фиброгастроскопии, в этих случаях заменить ее может только эндоскопическая капсула. Сложно или невозможно провести зонд:
- при опухолях, значительно сузивших просвет в пищеводе и желудке;
- выраженных дефектах грудной клетки и позвоночника;
- имеющихся дивертикулах в стенке пищевода;
- психических расстройствах пациента;
- аневризме аорты, значительной гипертрофии миокарда;
- заболеваниях органов кроветворения с нарушенной свертываемостью и склонностью к кровоточивости;
- тяжелой форме бронхиальной астмы.
Некоторые специалисты считают, что возможно обследование детей уже в возрасте полутора лет, но для введения капсулы в желудок потребуется гастроскоп. 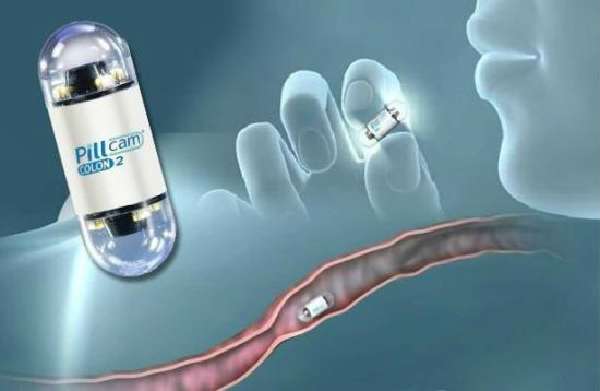 Гастроэнтерологи, имеющие длительный опыт работы с видеокапсулами, выделяют абсолютные и относительные показания
Гастроэнтерологи, имеющие длительный опыт работы с видеокапсулами, выделяют абсолютные и относительные показания
К абсолютным показаниям причислены обязательные условия обследования: длительная беспричинная постоянная слабость, кровь в кале, положительная реакция Грегерсена (на скрытую кровь), потеря веса, симптомы авитаминоза при достаточном питании.
При этих признаках у пациентов подозреваются:
- анемия — при гемоглобине крови ниже 100 г/л показатель особенно должен настораживать у пациентов-мужчин, поскольку у женщин часто связан с обильными менструациями;
- скрытое желудочно-кишечное кровотечение — проявляется признаками анемии, регистрацией положительной реакции Грегерсена не менее двух раз, отсутствием выявленной патологии на фиброгастроскопии и колоноскопии, обследование необходимо для исключения кровоточащих язв тонкой кишки или опухоли;
- острое желудочно-кишечное кровотечение при отсутствии явного источника, когда проведенное стандартное обследование показывает, что нет эрозий, язв, опухоли, дивертикулов, но есть кровь в кале;
- болезнь Крона с поражением тонкого кишечника — применяемая колоноскопия дает возможность осмотреть нижнюю часть тонкой кишки (примерно участок в 10–15 см перед соединением с толстой), а при болезни Крона изменения могут находиться выше, поэтому скрыты от стандартного обследования;
- наследственные синдромы, сопровождающиеся полипозными разрастаниями — обычно они подозреваются у детей, подростков, если уже имеются в семье, у близких родственников.
К относительным показаниям (желательным, но не обязательным) относятся: подозрение на целиакию — нарушенное пищеварение вызвано повреждением ворсинчатого слоя тонкой кишки пищевыми продуктами, содержащими белок глютен (клейковина пшеницы, ячменя, овса, ржи), своевременная диагностика позволяет назначить правильную диету и полностью восстановить пациенту пищеварение.
Также противопоказания являются необходимость оценки распространенности поражения кишечника при болезни Крона и результатов лечения, длительные жалобы пациента на боль в животе с неясными причинами или неэффективность назначенной терапии, то же относится к непонятной для гастроэнтеролога диарее, если жидкий стул продолжается до нескольких раз в сутки.
В таких случаях видеокапсульная беззондовая эндоскопия помогает выявить неустановленную ранее причину поражения желудка и тонкой кишки. 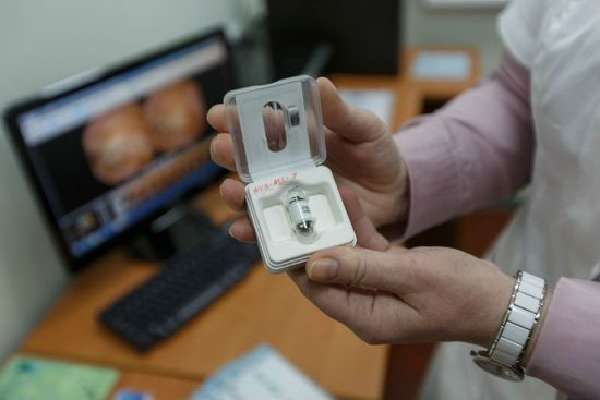 На сегодняшний день лучшими видеокапсулами считаются израильские
На сегодняшний день лучшими видеокапсулами считаются израильские 
«В 30−40% случаев при скрининговой колоноскопии выявляем предраковые изменения»
— В каком возрасте нужно делать колоноскопию?
— Если есть показания, то ее выполняют даже детям и младенцам. Ведь есть врожденные патологии. Если говорить о скрининговой колоноскопии, а сейчас как раз в Беларуси запущена программа скрининга колоректального рака, то ее надо делать начиная с 50 лет людям, которых ничего не беспокоит. То есть это условно здоровые люди, у которых нет ни рвоты, ни тошноты, ни запоров, ни поносов, но им исполнилось 50 лет. В 30−40% таких случаев при скрининговой колоноскопии мы выявляем различные предраковые изменения.
— Какая разница между колоноскопией и илеоколоноскопией?
— Разница в глубине введения аппарата. Илеоколоноскопия — это колоноскопия, то есть осмотр толстой кишки, плюс осмотр участка тонкой кишки. Илеоколоноскопия нужна только ограниченному количеству пациентов, когда подозревают какие-то воспалительные и дегенеративные заболевания кишки, например, болезнь Крона. Но не каждому пациенту можно сделать илеоколоноскопию.

— Почему?
— Есть анатомические особенности строения организма практически у любого человека. Анатомия, которую преподают в институтах, в реальности представлена, возможно, у 10% людей. Все остальное — это варианты нормы.
У всех людей есть руки, а на руках пальцы. Но у кого-то пальцы длинные, у кого-то короткие, у одних толстые, а у других — тонкие. Точно так же и внутри: кишки у одного человека перевернуты петлей, у другого — есть острые углы. Но чем пациент тоньше, тем ему тяжелее делать колоноскопию. У худого и полного пациента длина кишки одинаковая, а объем брюшной полости разный, и в маленьком объеме кишка сильно переложена.
Кроме анатомических нюансов есть особенности, которые возникли в результате лечения каких-то заболеваний. Допустим, пациенту оперировали органы брюшной полости, и там уже есть спайки, анастомозы…
— На какую глубину во время колоноскопии вводят эндоскоп?
— Длина эндоскопа — 1 метр 60 см, в ряде случаев он на такую глубину и вводится. Но все зависит от того, как уложена толстая кишка. А она может быть уложена на 60 см, а может и на 1 метр 60 см.
— Человек во время колоноскопии чувствует боль или это, скорее, дискомфорт?
— Это дискомфорт, но некоторые воспринимают его как боль. Порог болевой чувствительности у каждого человека свой. Мы много лет выполняли колоноскопию без анестезиологического пособия, и надо сказать: если прикладываешь максимум усилий, то для 80% пациентов исследование протекает вполне комфортно.
Конечно, анестезиологическое пособие дает возможность провести исследование более спокойно как для пациента, так и для врача, но надо понимать, что болевые ощущения говорят о том, что что-то не то с самим исследованием. Когда пациент испытывает боль, значит, где-то перерастянута кишка или ее брыжейка очень сильно натянута. А когда пациент под наркозом, он ничего не чувствует, и мы этого не знаем. То есть на самом деле есть плюсы и минусы.
На мой взгляд, колоноскопию надо пробовать делать без анестезии, но мы должны быть готовы в случае необходимости ее использовать. Это был бы идеальный вариант.
— Что делать, если человек боится делать колоноскопию, а надо?
— У врача, когда он назначает любое исследование, надо спросить, для чего его назначают. Когда пациент идет на исследование и знает, с какой целью оно назначается, тогда вопросы со страхом решаются сами по себе. Но в ряде случаев мы видим перегибы в назначении инвазивных исследований. Возможно, порой надо сделать лучевое неинвазивное исследование, чтобы определиться с диагнозом. Ведь и в результате колоноскопии могут быть осложнения, например, может возникнуть перфорация толстой кишки. Это отверстие в толстой кишке, которое потребует хирургического лечения.
— Это редко бывает?
— Редко, но бывает, и об этом надо знать, потому что у нас в большинстве случаев пациенты не знают, какие могут быть осложнения в результате колоноскопии. А может быть кровотечение, заворот кишок, кишечная непроходимость… Вся наша жизнь — это весы. И если на одну чашу мы кладем полезное, а на вторую — вредное, то какая чаша перевешивает? Это должен решать не только врач. Пациент тоже должен принимать какое-то участие в своей судьбе.
Подготовка к гастроскопии
 Как и к большинству медицинских мероприятий, подготовка к гастроскопии желудка также обязательна. Начать готовиться необходимо не позднее, чем за один день до проведения данной процедуры. В этот день рекомендуется питаться исключительно легкой пищей, которая исключает мясо, крупы, рыбу и орехи.
Как и к большинству медицинских мероприятий, подготовка к гастроскопии желудка также обязательна. Начать готовиться необходимо не позднее, чем за один день до проведения данной процедуры. В этот день рекомендуется питаться исключительно легкой пищей, которая исключает мясо, крупы, рыбу и орехи.
Вечером этого же дня, максимум в 7 часов, пациент может позволить себе небольшой ужин.
Перед самой процедурой употребление любой пищи строго запрещено.
В день проведения гастроскопии пациенту запрещено дарить себе такое удовольствие, как курение и кофе. Разрешается выпить чистой воды, не газированной, однако, непосредственно перед гастроскопией об этом должен узнать доктор. При проведении биопсии желудка, за день до процедуры в пищу разрешено употреблять исключительно теплые и жидкие блюда с целью избежания раздражения слизистой оболочки желудка.
 Возможен легкий завтрак, который разрешено употребить до восьми часов утра, если обследование желудка назначено на послеобеденное время. В таком случае, он еще успеет перевариться. Для того чтобы соответственно подготовиться к обследованию, необходимо также отказаться и от употребления спиртосодержащих напитков не позднее, чем за 3 дня перед проведением гастроскопии, особенно если вся процедура будет происходить под наркозом.
Возможен легкий завтрак, который разрешено употребить до восьми часов утра, если обследование желудка назначено на послеобеденное время. В таком случае, он еще успеет перевариться. Для того чтобы соответственно подготовиться к обследованию, необходимо также отказаться и от употребления спиртосодержащих напитков не позднее, чем за 3 дня перед проведением гастроскопии, особенно если вся процедура будет происходить под наркозом.
Для снижения чувствительности и устранения рвотного рефлекса, перед тем как будет проводиться обследование, возможно полоскание горла раствором обезболивающего средства местного действия.
В этом собственно и заключаются все шаги, необходимые пациенту. Как вы видите, если врачом назначена гастроскопия желудка, подготовка к ней не так уж и сложна. Впрочем, самым трудным моментом, как для эндоскописта, так и обследуемого, является момент заглатывания трубки. Довольно часто готовиться к нему приходится обоим. Чтобы процесс прошел более гладко, необходимо полное расслабление и совершение одного глубокого глотка, который позволит зонду легко проникнуть в пищевод.
 В нашем обществе бытует мнение, что подготовиться можно ко всему, но только не к риску задохнуться во время проведения гастроскопии, поскольку гибкий шланг попадает в трахею и перекрывает доступ кислорода. Такое утверждение является глубочайшей неправдой и заблуждением.
В нашем обществе бытует мнение, что подготовиться можно ко всему, но только не к риску задохнуться во время проведения гастроскопии, поскольку гибкий шланг попадает в трахею и перекрывает доступ кислорода. Такое утверждение является глубочайшей неправдой и заблуждением.
Все манипуляции занимают не более 10-15 минут. В случае проведения лечебных процедур такие действия продляться до 30 минут.
Подробнее о процедуре и показаниях к ней в следующем видео.
Подготовка
Чтобы пациент перенес процедуру легко психологически и физически, врач рассказывает, как нужно к ней подготовиться.
Питание
О плановой ФГДС человека предупреждают за 2-3 дня. В это время он соблюдает специальную диету и настраивается на процедуру морально.
Из рациона рекомендуется временно исключить следующие продукты:
- жирные мясные и рыбные блюда;
- грибы;
- выпечку;
- приправы и специи;
- колбасы;
- жирный сыр, молоко;
- бобовые;
- сладости;
- хлеб;
- капусту;
- кофе;
- алкоголь.
Меню человека перед проведением ФГДС состоит из:
- куриного мяса;
- нежирной рыбы;
- тушеных овощей;
- каш на воде;
- некрепкого чая.
Накануне исследования можно съесть лёгкий ужин. Поскольку ФГДС по правилам делают утром натощак, воду можно пить не позднее чем за три часа до процедуры.
Общие рекомендации
Дополнительная правильная подготовка проводится с учетом таких нюансов:
- за несколько дней до проведения процедуры рекомендуется отказаться от курения (или максимально сокращать количество сигарет);
- если человек вынужден по медицинским показаниям принимать какие-либо препараты, следует предупредить об этом врача, который будет проводить ФГДС;
- если таблетку нужно выпить утром, её не глотают, а рассасывают во рту.
Моральная подготовка
Большое значение имеет моральная подготовка пациента, поскольку если у человека имеется сильная боязнь предстоящей процедуры:
- пациент будет нервничать, что помешает ему проглотить зонд;
- врач не сможет полноценно обследовать желудок.
Пациенту нужно понять, что процедура безболезненна, поэтому чем лучше человек расслабится, тем легче ему будет пережить манипуляцию.
Важно не бояться предстоящей процедуры и настроить себя позитивно — для этого можно:
- помедитировать накануне исследования;
- принять успокоительное средство;
- пообщаться с психологом.
Иногда правильно настроиться помогает гимнастика.
Учимся дышать правильно
От пациента во время проведения ФГДС требуется только лежать неподвижно и правильно дышать, при этом:
- дыхание должно осуществляться только через нос, не задействуя межреберные мышцы и диафрагму;
- вдыхать воздух нужно медленно и глубоко, размеренно;
- лучше всего во время дыхания мысленно отсчитывать ритм.
Глубокое дыхание помогает успокоиться, особенно если очень боишься боли.
Как уменьшить рвотный рефлекс
Чтобы уменьшить или облегчить выраженность рвотного рефлекса в первую очередь необходимо строго следовать рекомендациям врача.
Позыв на рвоту во время ФГДС возникает у человека из-за раздражения корня языка шлангом гастроскопа, поэтому:
- для снижения чувствительности нервных окончаний этот участок орошают анестетиком — лидокаином или ультракаином;
- уменьшение мышечного напряжения достигается введением миорелаксантов;
- во время введения трубки человек должен активно глотать зонд — это сократит давление на корень языка.
Когда проводят ФГДС
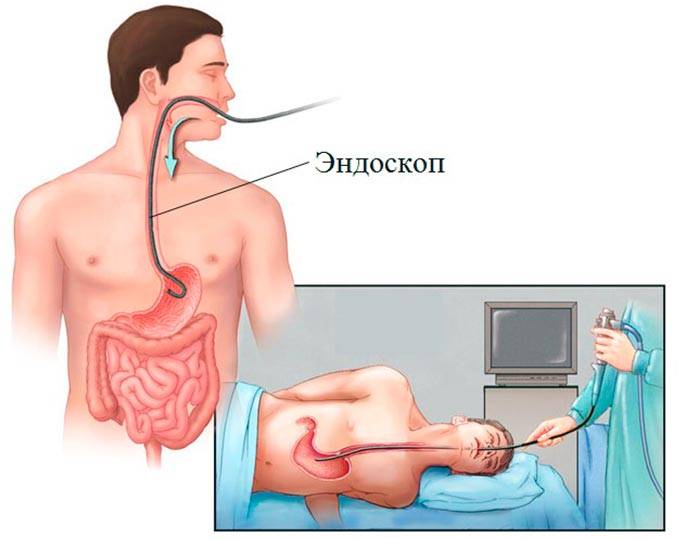
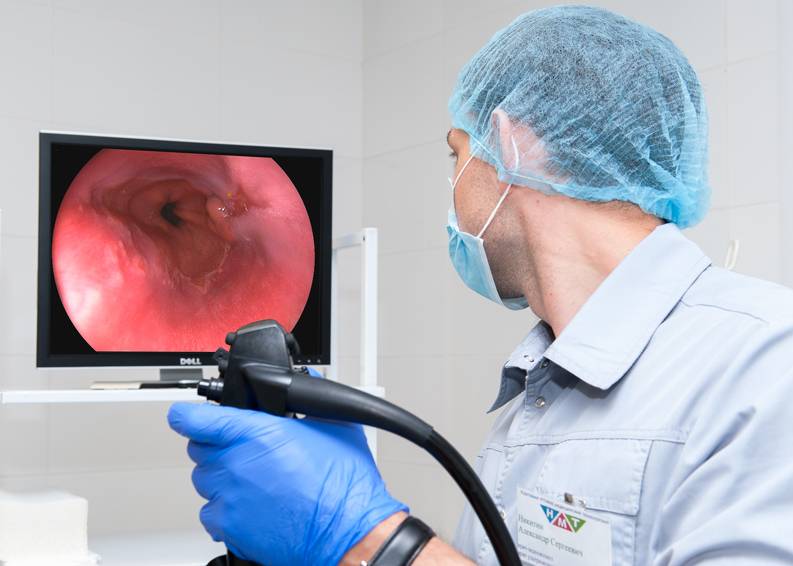
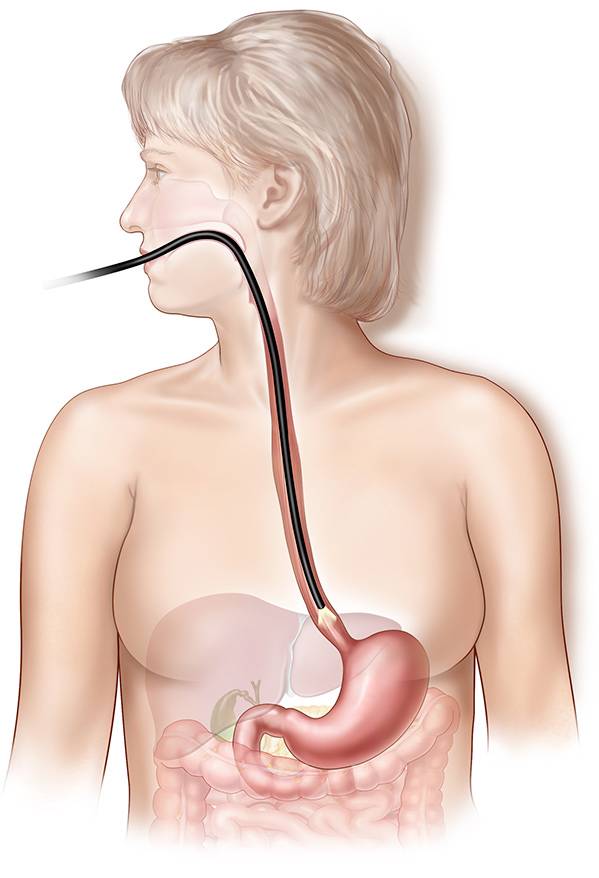
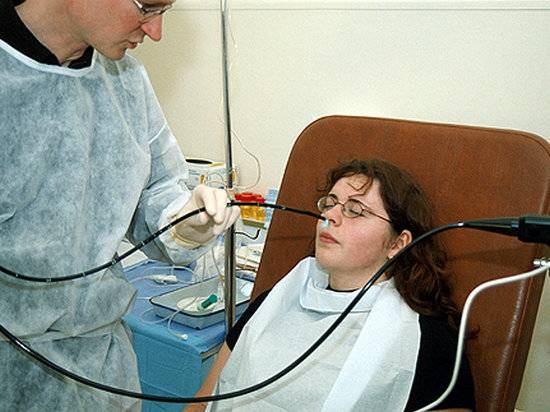
Процедуру, которую в народе называют «глотание трубки», назначает врач-гастроэнтеролог. Как правило, сначала проводится предварительный осмотр — визуальный, пальпация, то есть, ощупывание, сбор анамнеза — жалоб пациента, особенностей его питания. Врач обязательно проверяет наличие хронических болезней. ФГДС остается на данный момент самой эффективной диагностической процедурой, а также может выступать в некоторых случаях методом лечения отдельных заболеваний.
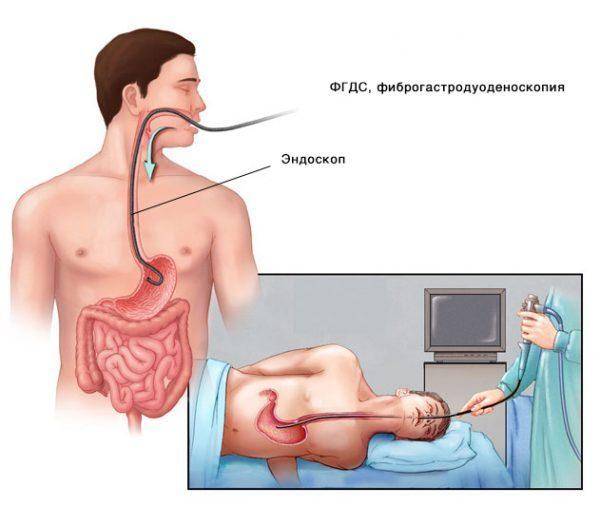
Проведение ФГДС
Врачи рекомендуют процедуру при следующих симптомах:
- Болезненные ощущения в эпигастральной области — от пищевода и до района пупка, где располагаются верхние отделы кишечника.
- Ощущения инородного тела, комка в пищеводе, которые продолжаются более недели.
- Непереносимость какой-либо пищи — мяса, молочных продуктов, фруктов и овощей, не связанная с аллергическими проявлениями и появившаяся относительно недавно. Непереносимость может проявляться в виде болей, дискомфорта после еды, отрыжки, изжоги, тяжести.
- Тошнота на голодный желудок или после еды, беспричинная рвота, не связанная с разовыми отравлениями.
- После проведения анализов крови, если обнаруживается анемия и при этом имеются какие-то симптомы, связанные с желудочно-кишечным трактом.
- При потере веса, не связанной с диетами и намеренным желанием похудеть.
- При подготовке к плановым полостным операциям.
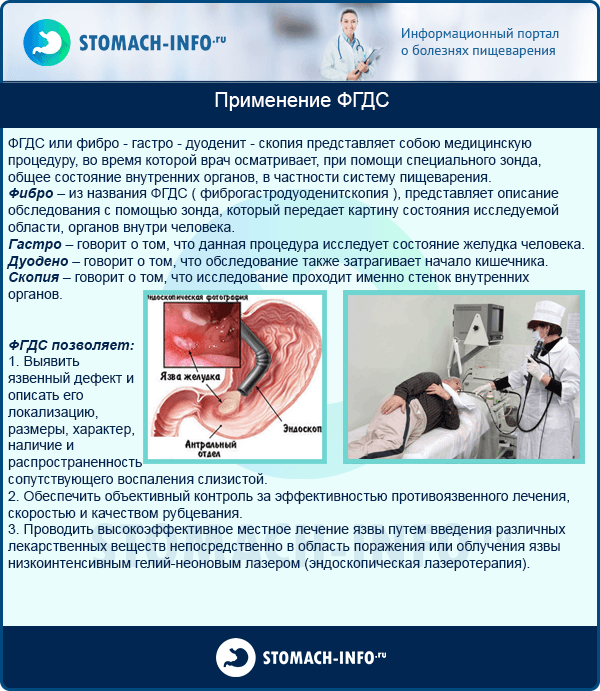
Применение ФГДС
Регулярный ФГДС
В некоторых случаях ФГДС или глотание трубки проводится регулярно. Показанием для проведения диагностического мероприятия являются серьезные заболевания желудочно-кишечного тракта, опухоли, оперативны вмешательства и контроль за состоянием пациента. Плановая процедура входит в программу ежегодной или более частой диспансеризации в следующих случаях:
| Заболевание | Изображение | Частота проверки |
|---|---|---|
| Эрозивный гастрит, язва желудка |
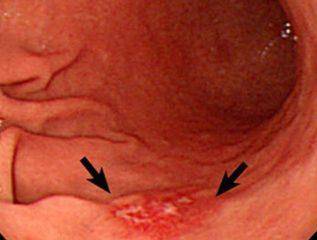
Эрозивный гастрит |
Раз в год |
| Удаление части желудка, бариатрическая хирургия |
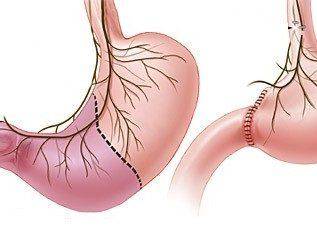
Удаление части желудка |
Раз в год |
| Рак желудка в состоянии ремиссии |
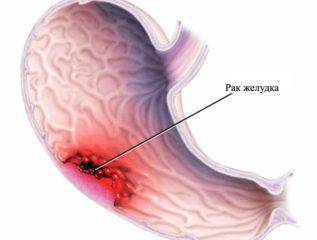
Рак желудка |
Два раза в год, совместно с анализом на онкомаркеры |
| Удаление доброкачественных опухолей, полипов |
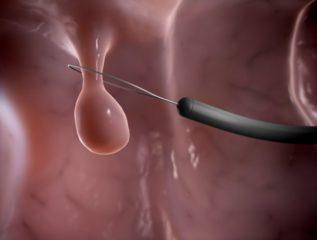
Удаление полипов |
Каждые три месяца в течение первого года после проведения операции |
Лечебная функция ФГДС
Процедура с глотанием трубки может проводиться не только в диагностических целях. Стоит отметить, что ее редко назначают непосредственно с целью проведение оперативного вмешательства. Как правило, лечебные процедуры проводятся совместно с осмотром состояния желудочно-кишечного тракта. ФГДС помогает:
- Удалить полипы — современная технология диагностических процедур позволяет проводить это мероприятие совместно с осмотром.
- Обнаружить новообразование и удалить его — полностью или частично. Материал будет отправлен на биопсию.
- Провести коагуляцию при открытии язвы — то есть, остановка кровотечения.
- Провести клипирование при бариатрической хирургии.
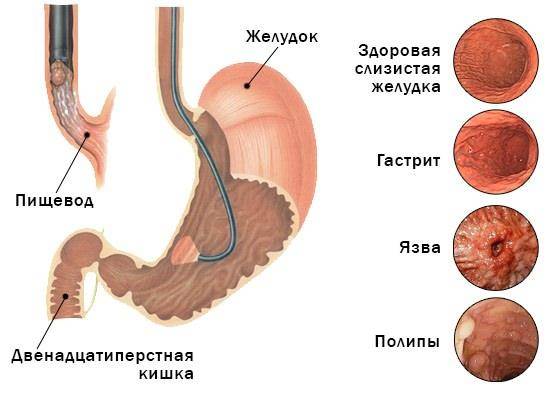
Заболевания, выявляемые при ФГДС
Описание процедуры
Плановую ФГДС назначают на утренние часы. Осуществляют процедуру в оборудованном эндоскопическом кабинете.
Перед манипуляцией необходимо снять предметы, сдавливающие тело:
- ремни;
- цепочки;
- узкую одежду.
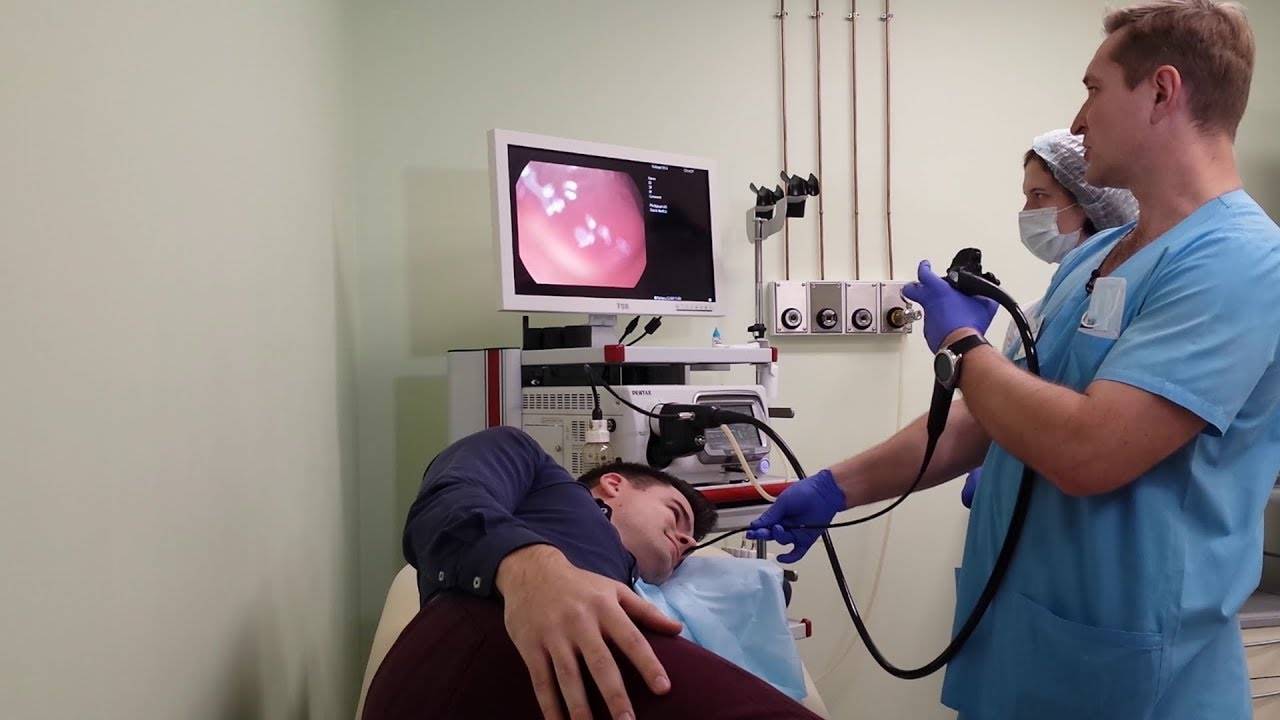
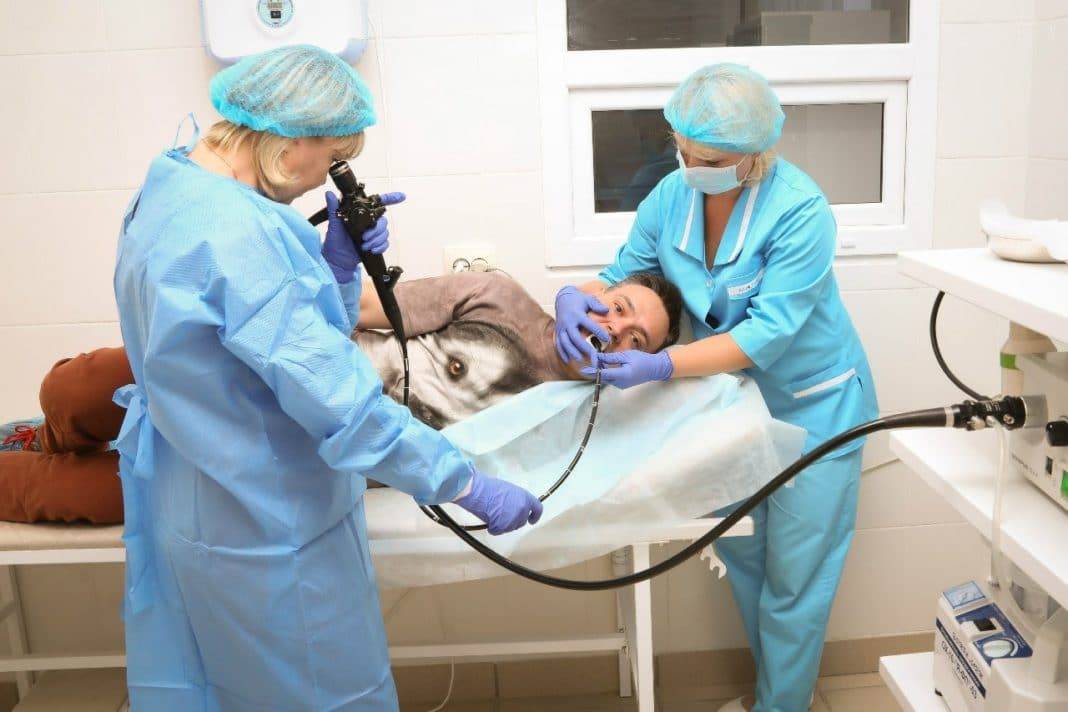
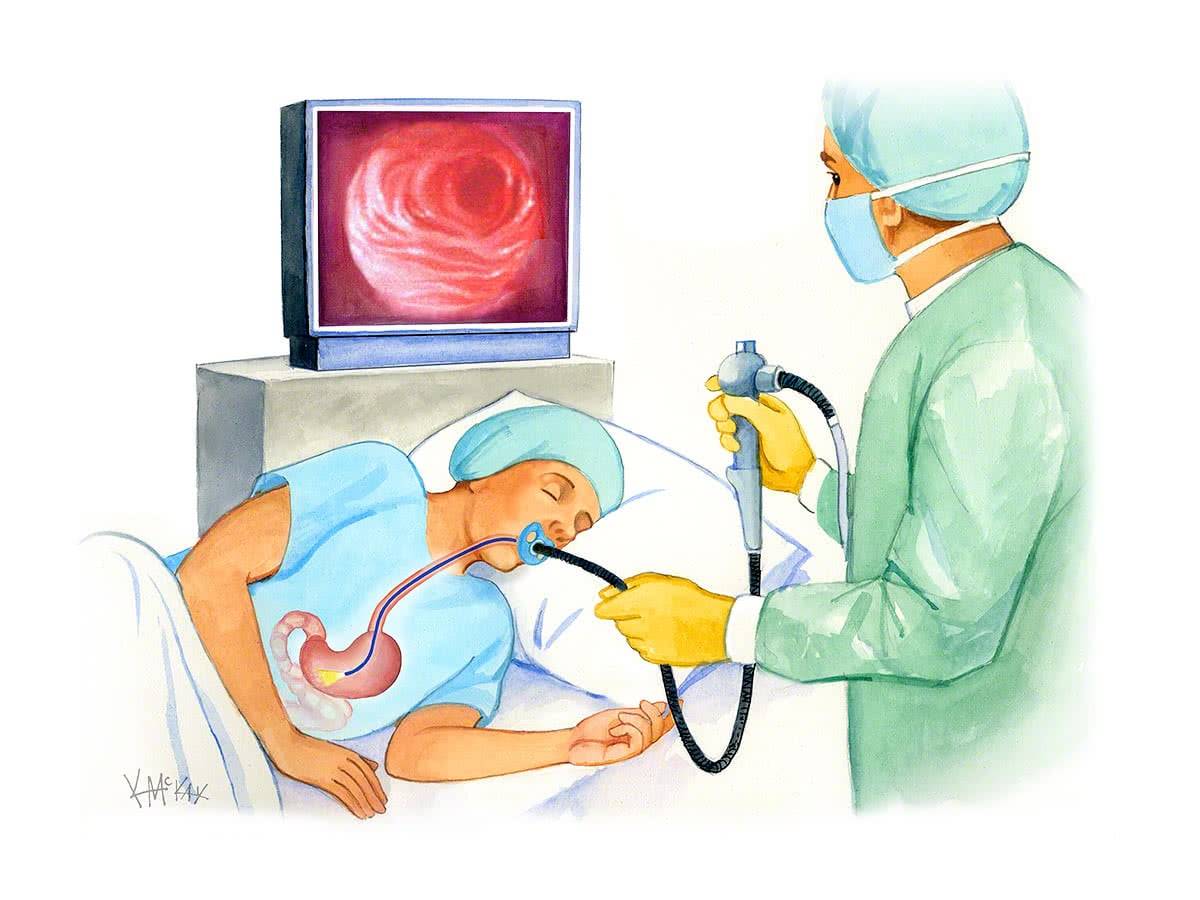
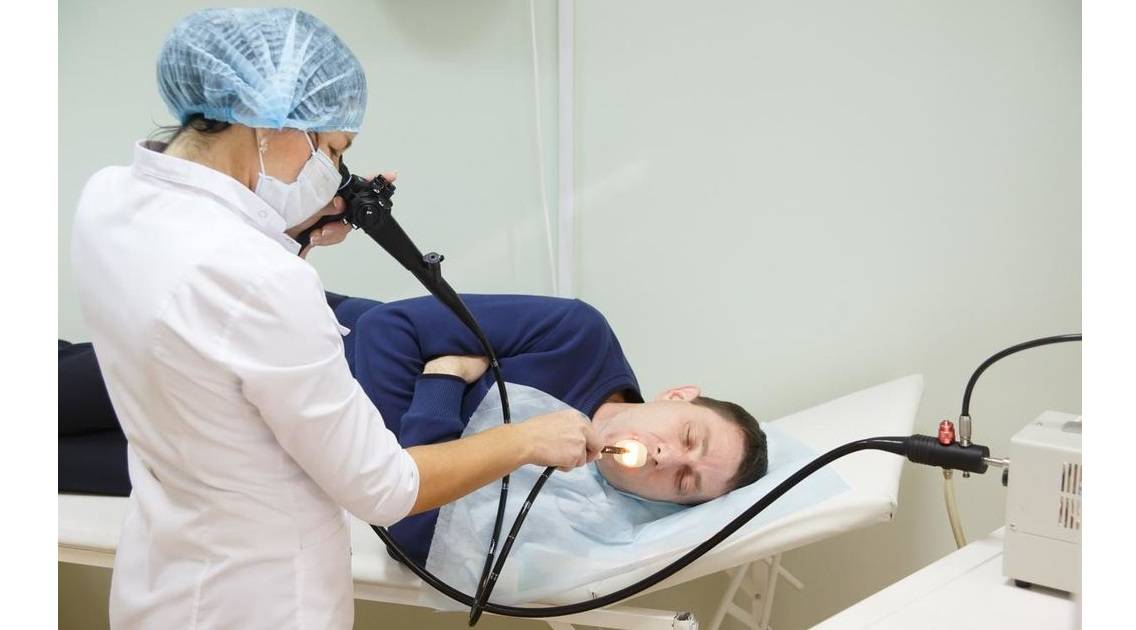
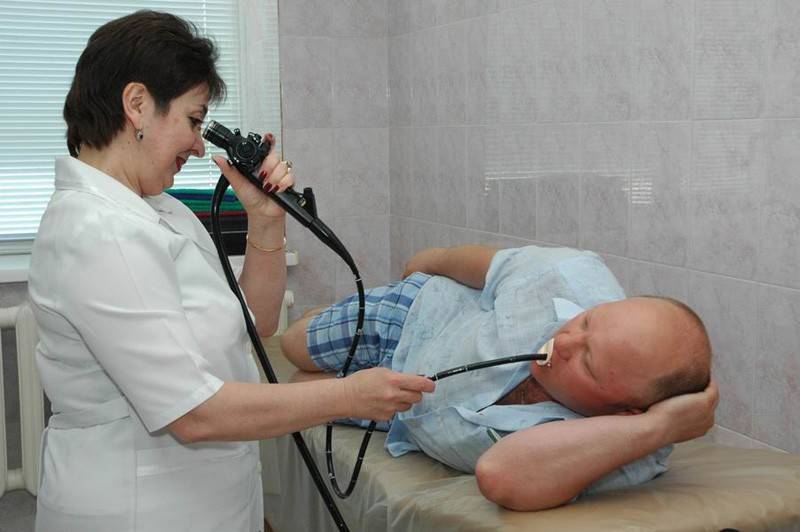
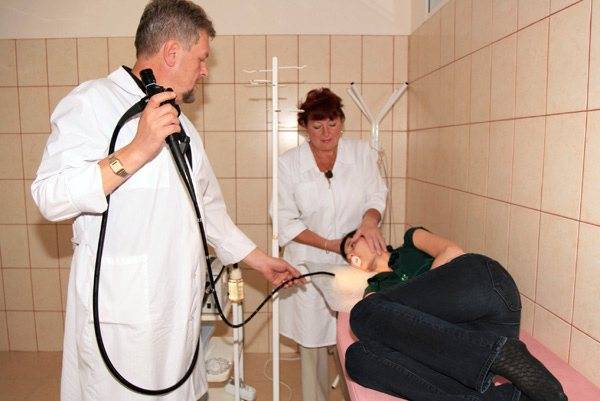
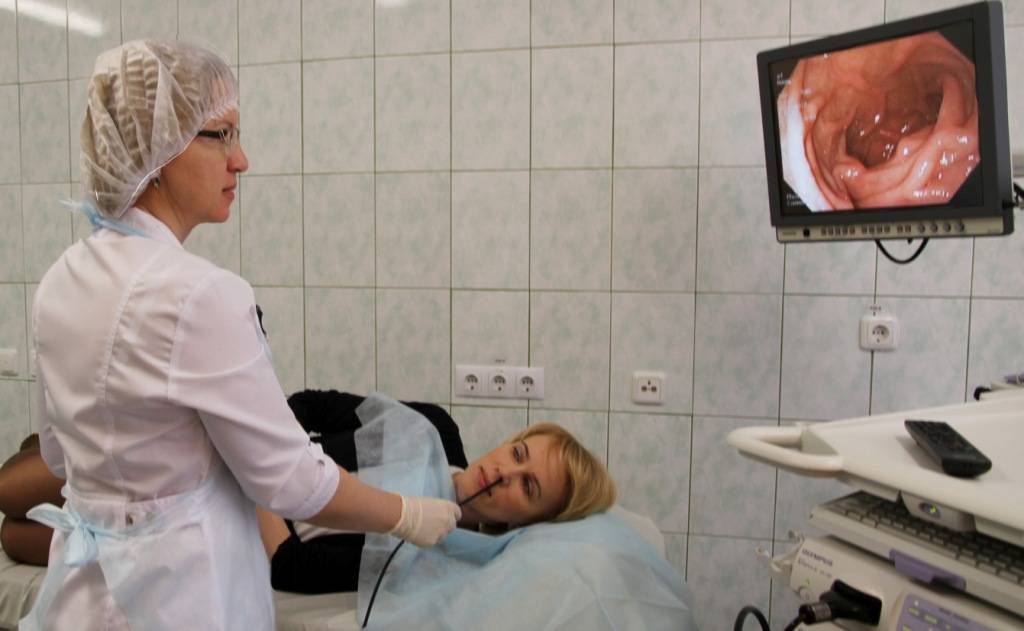
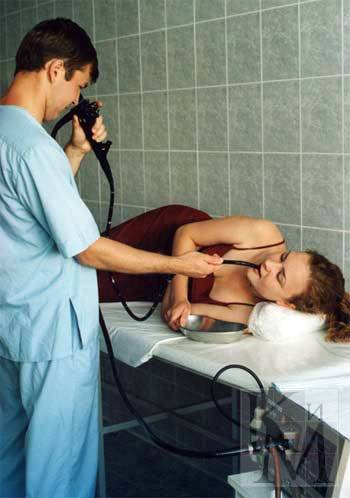
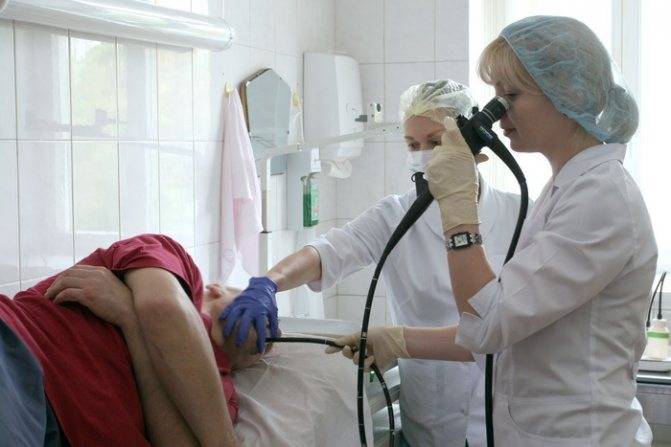
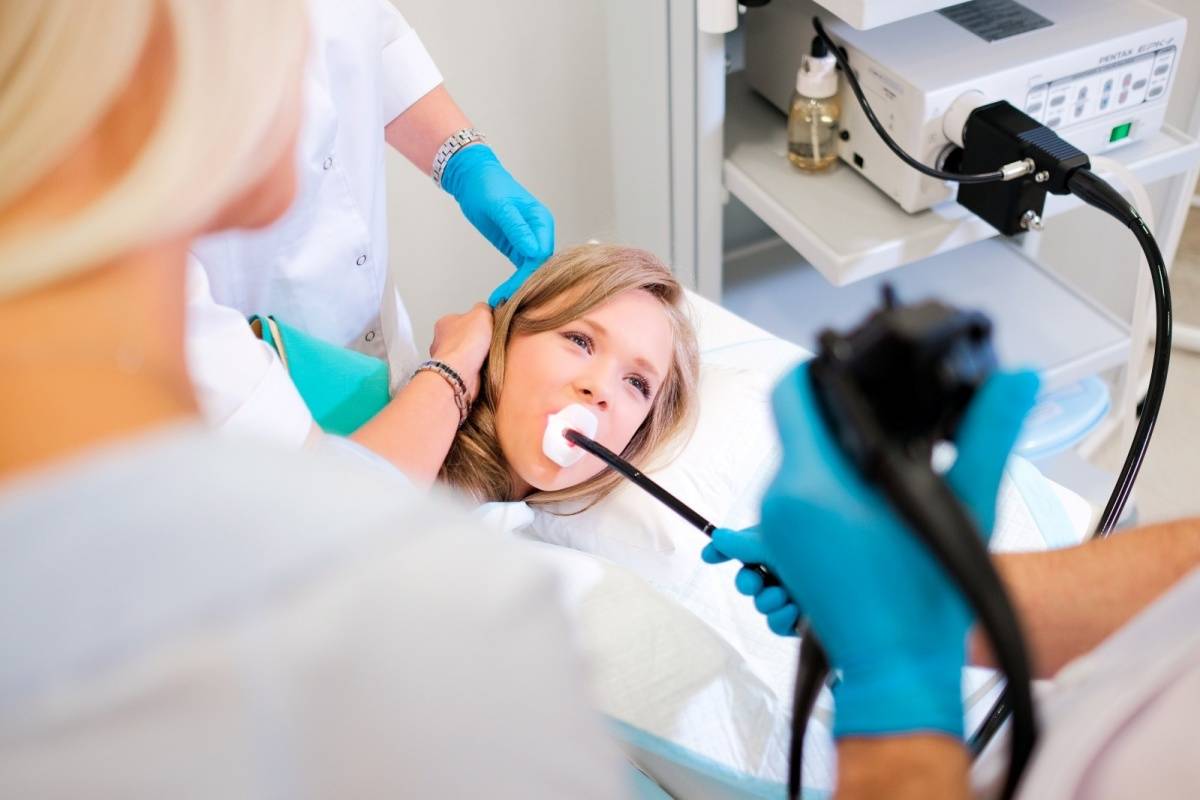
Как проходит процедура
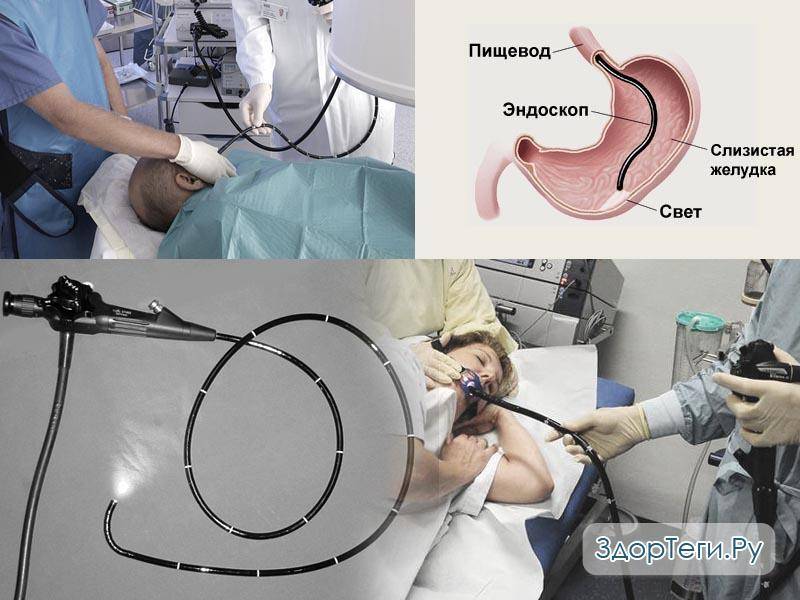
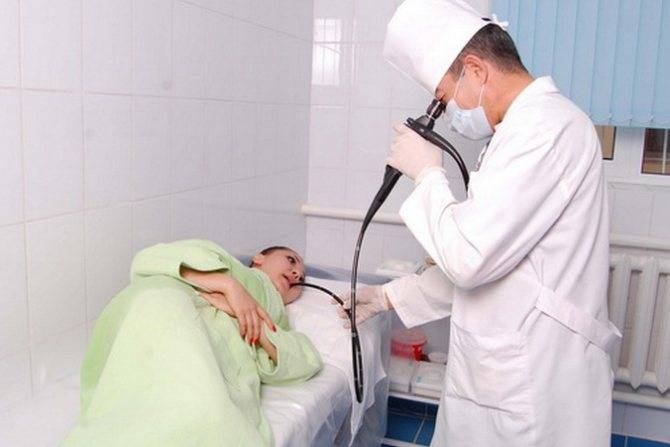
Поэтапный процесс проведения процедуры:
- За час до проведения гастроскопии пациенту делается премедикация — внутримышечно вводят 1 мл атропина и 1 мл тримеперидина.
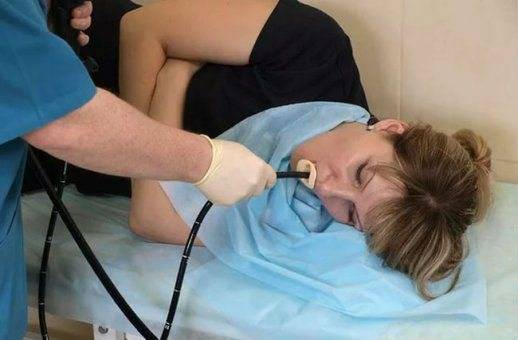
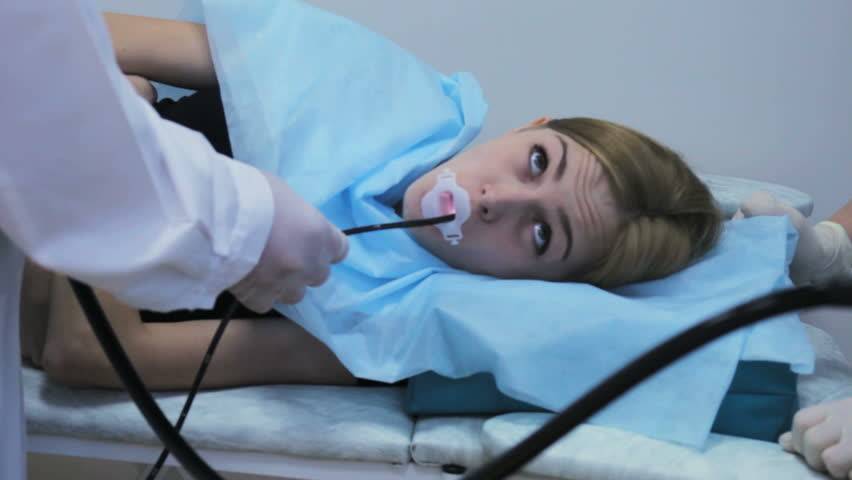
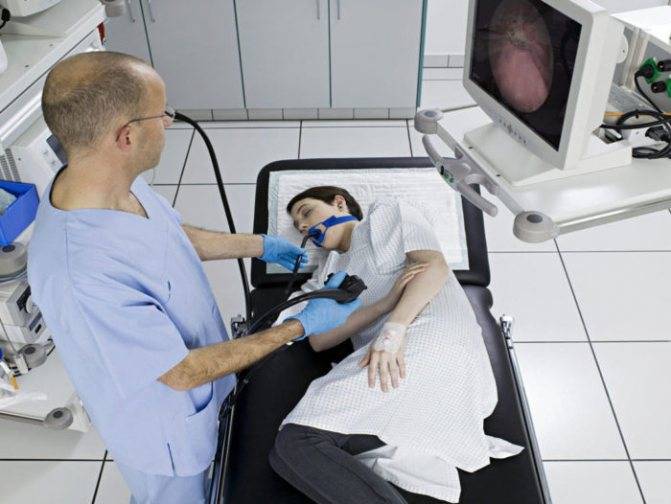
- Человека укладывают на кушетку на левый бок. Ноги можно слегка согнуть, а руками обхватить себя на уровне локтей. Перед лицом ставят лоток. Во время обследования нужно правильно себя вести — нельзя двигаться, поворачивать голову, сглатывать слюну, разговаривать.
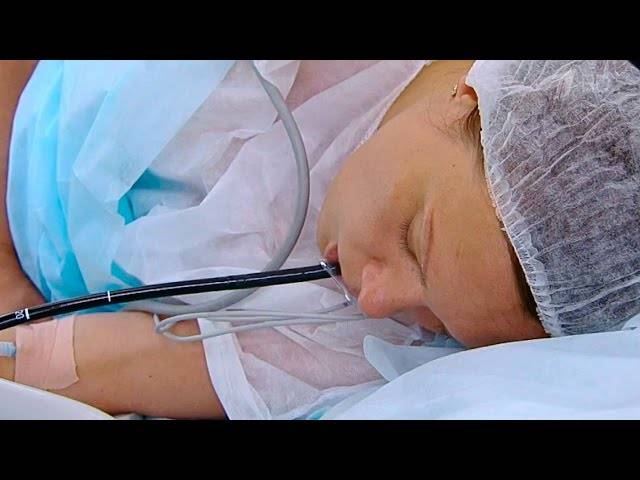
- Между зубами пациенту дают зажать силиконовую вставку, через которую вводят зонд. Она необходима для предупреждения повреждения гастроскопа. При невозможности выполнить процедуру из-за сильного напряжения человека, выраженного рвотного рефлекса проводится наркоз — тогда она будет безболезненной.
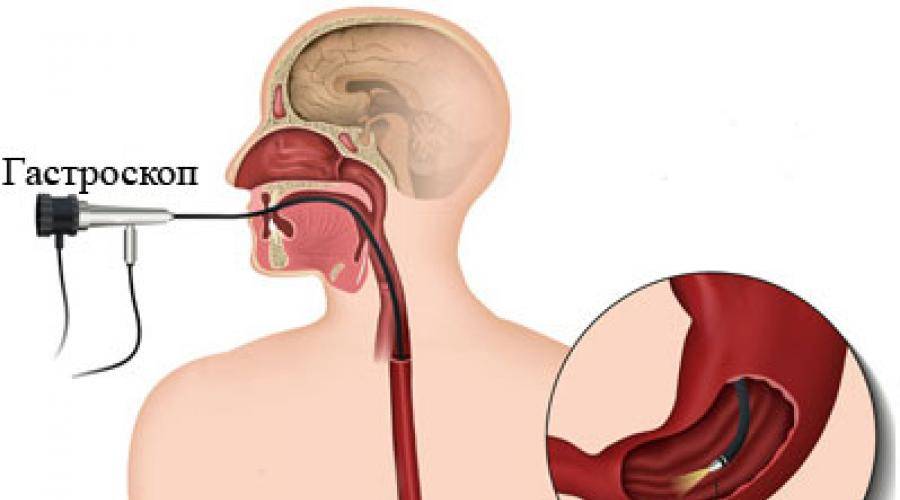
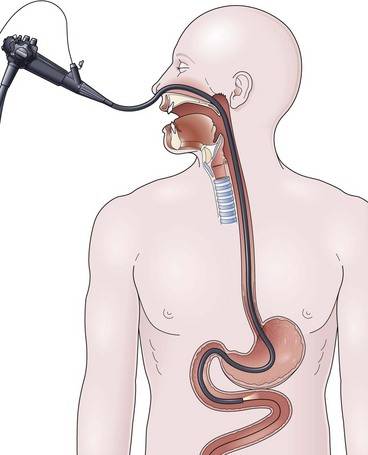
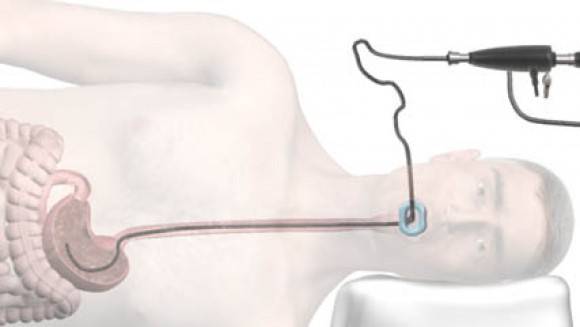
- Далее врач вводит в горло трубку. Заглатывать её нужно во время глубокого вдоха. Когда трубка пройдёт через глоточное кольцо, дискомфортные ощущения прекращаются.
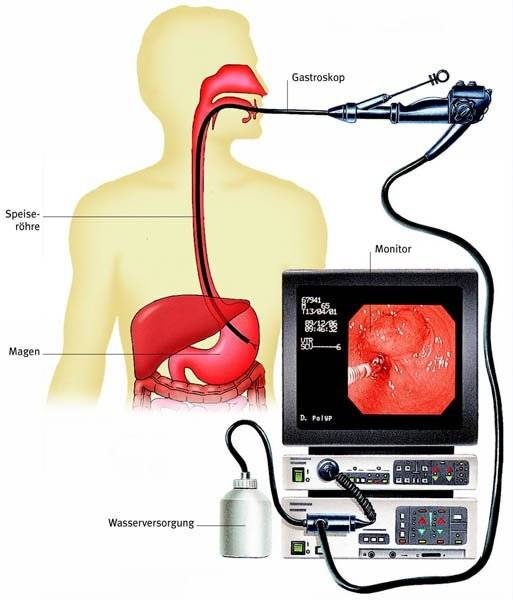
- Эндоскопист проводит осмотр внутренних органов. Иногда удаётся пройти кишку полностью и рассмотреть место её перехода в следующий отдел.
- После этого врач аккуратно извлекает трубку гастроскопа.
Фотогалерея
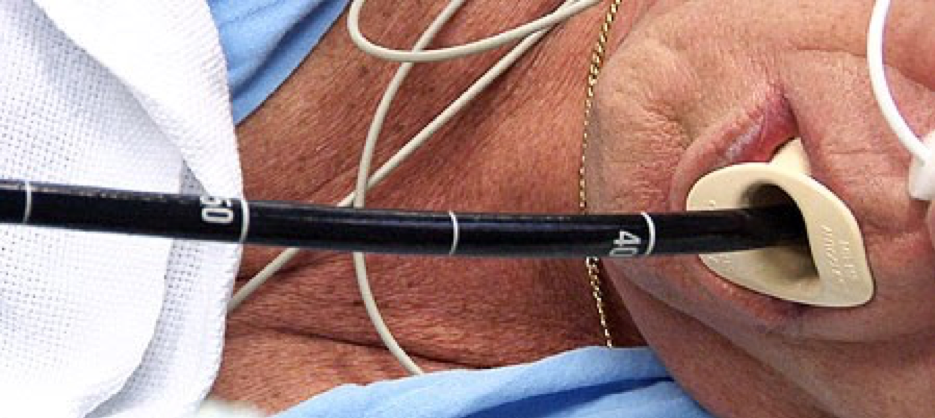
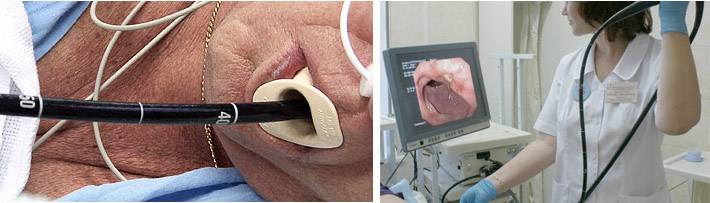
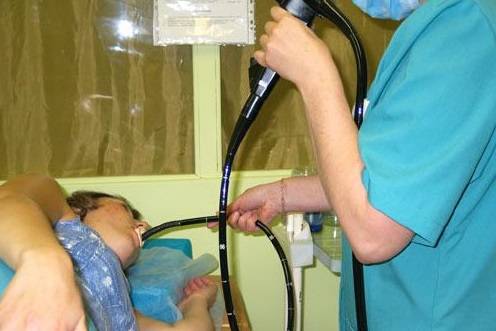
Полное введение зонда
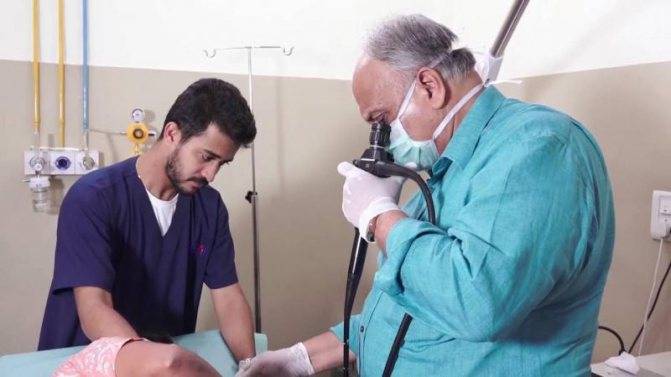
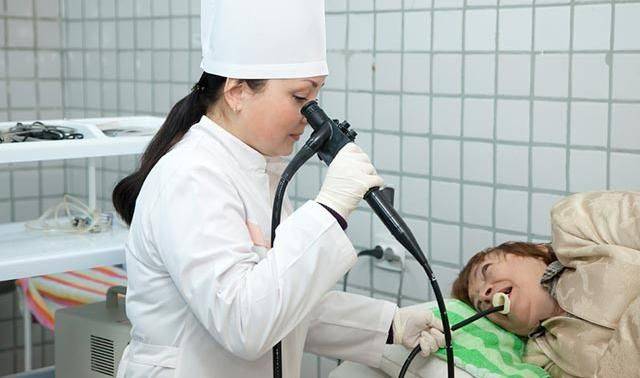
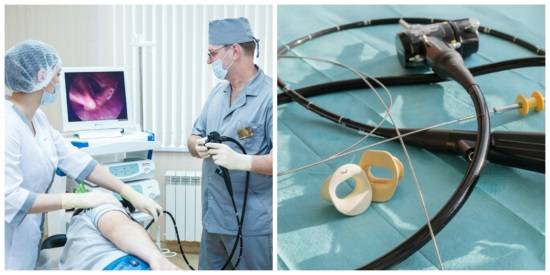
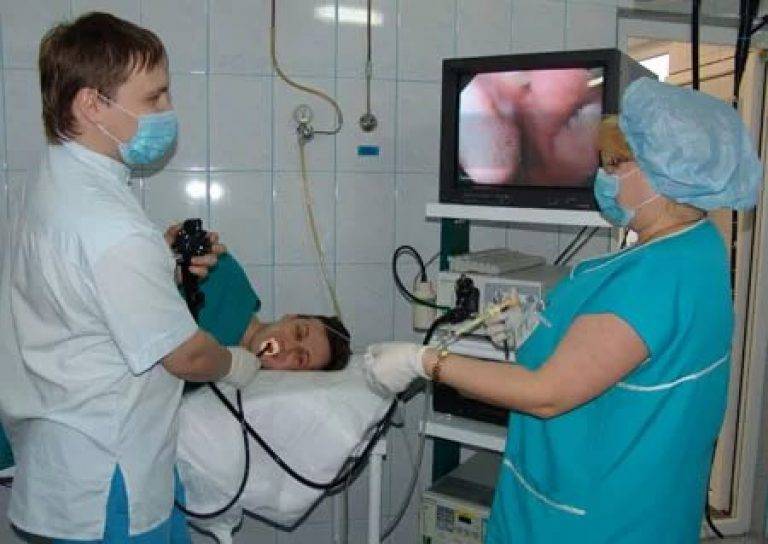
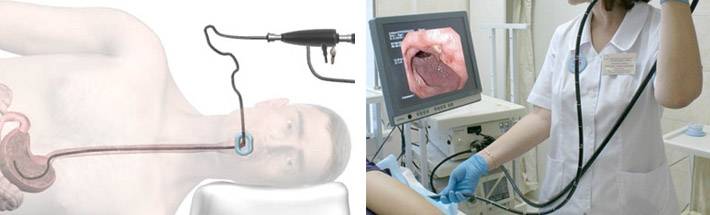
Осмотр непосредственно через гастроскоп
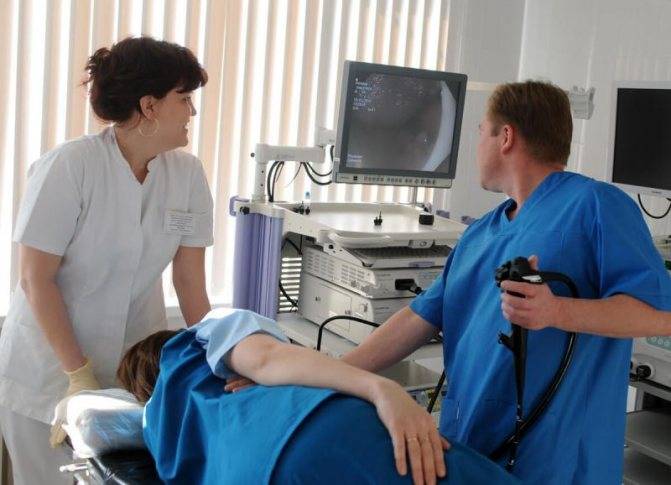
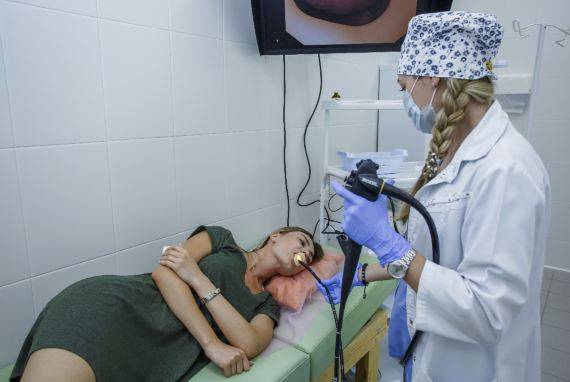
Осмотр на экране
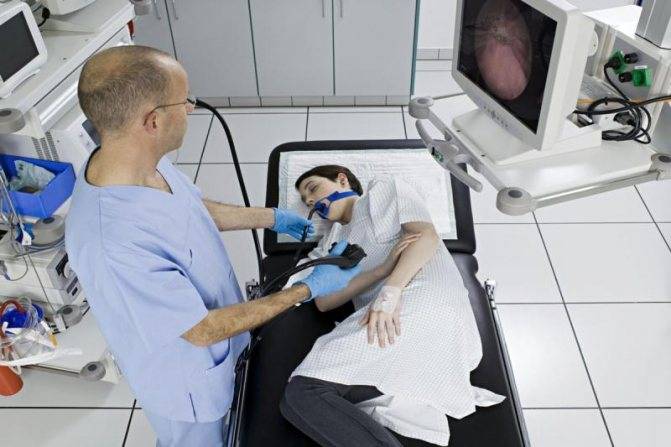
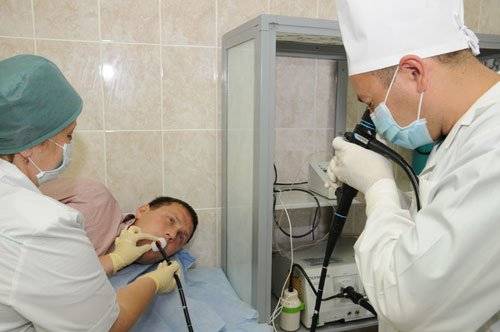
Гастроскопия с наркозом
Больно ли глотать зонд и трубку
Зонд гастроскопа имеет диаметр 1,5-2 см, поэтому боли при глотании он не вызывает. Появляются только дискомфортные ощущения от присутствия в горле постороннего предмета.
Толщина трубки для маленьких детей еще меньше — 5-10 мм. Поэтому волноваться о появлении боли не стоит, ведь диаметр пищевода намного больше и трубка пройдет через него абсолютно свободно.
Как часто можно делать
Изначально здоровым людям гастроскопию часто делать не нужно. ФГДС проводится только по показаниям, от которых будет зависеть регулярность манипуляции. Ее назначают при появлении соответствующих симптомов, дальнейшее количество обследований зависит от установленного диагноза.
При наличии неосложненных заболеваний ЖКТ анализ можно сдавать раз в год. Тяжелые патологии — с осложнениями, быстропрогрессирующие — требуют проведения гастроскопии раз в 3-6 месяцев. В большинстве случаев частота ФГДС определяется индивидуально.
Историческая справка
В XVII веке врачи стали использовать желудочные трубки не для диагностики, а с целью лечения. Есть сведения, что первым через трубку ввел антидот пациенту с отравлением Герман Бургаве, чтобы спасти человека, который не мог проглотить его самостоятельно.
Постановка желудочного зонда с диагностической целью впервые проведена немецким ученым и врачом Адольфом Куссмаулем в 1869 году. Он получил для анализа содержимое через трубку путем аспирации.
Далее гастроэнтерологи разных стран развили метод для более подробного изучения секреции желудка и двенадцатиперстной кишки и ее роли в патологии: одномоментное и фракционное зондирование, стимуляция завтраками и введением химических веществ.
Врачи-эндоскописты тоже считают Куссмауля основоположником метода. Шиндлером изобретен гнущийся гастроскоп с оптической системой. С середины XX века в практику вошли управляемые мягкие гастроскопы, дающие панорамный обзор, а Базилем Хиршовитцем создана модель фиброгастроскопа.
В новом аппарате изображение проходило сквозь пучки тончайших стеклянных волокон. Оптическая часть называлась волоконной оптикой. Промышленное производство начали в Японии. До настоящего времени оборудование японских фирм считается лучшим, наиболее распространено в медицинских учреждениях России.
Техника не стоит на месте, сегодня стало возможно транслировать процедуру фиброгастроскопии для аудитории врачей и студентов.