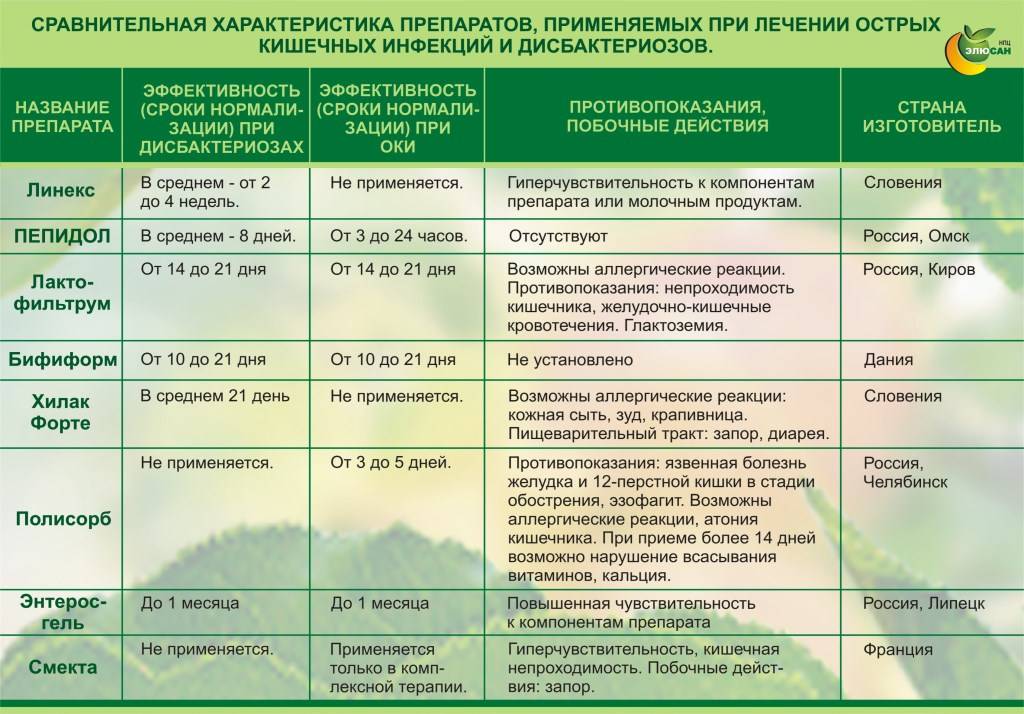
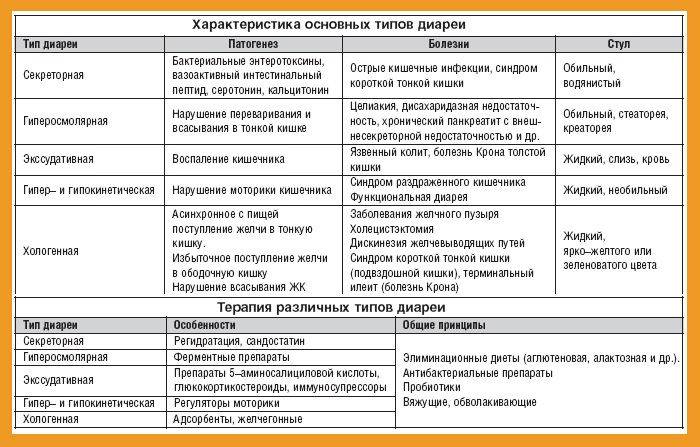
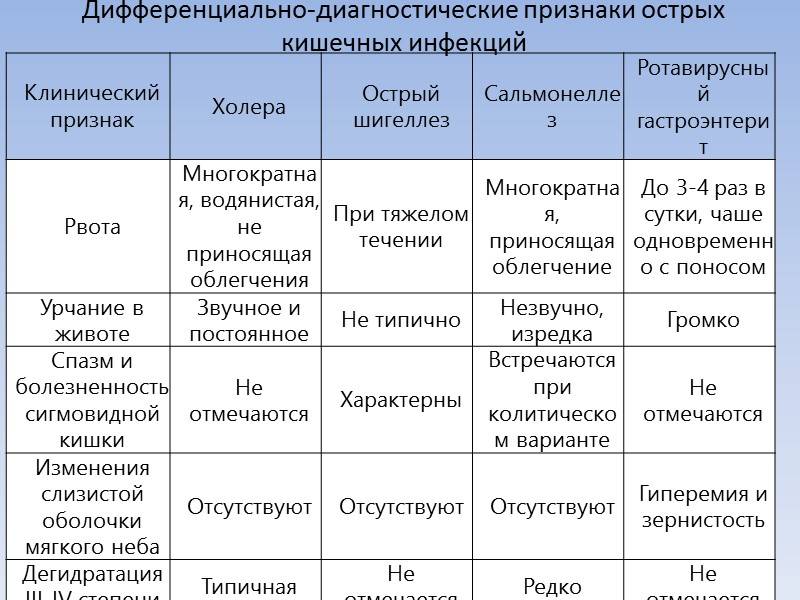
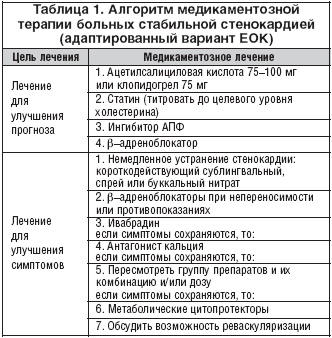
Эффективное лечение энтероколита: восемь ключевых шагов

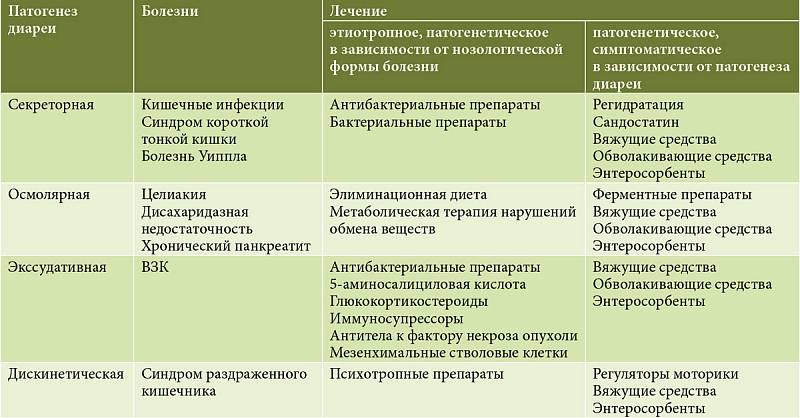
Комплексных подход к лечению энтероколита должен включать в себя влияние на все звенья патологического процесса и симптомы. Терапия острых форм данного заболевания проводится строго под контролем врача в инфекционном стационаре. Хронический энтероколит у взрослых можно лечить и в домашних условиях. А с некротическим вариантом (который более характерен для новорожденных) борются педиатры и детские хирурги.
Лечение включает в себя следующие моменты:
- Диета. С исключением продуктов питания с раздражающим на кишечник действием, жирного, молочного. Диета продолжается около 1,5 месяцев.
- Прием антибиотиков либо противогрибковых средств. Это этиотропное (направлено на саму причину заболевания) лечение.
- Ферменты – устраняют симптомы болезни.
- Поливитамины. В любом случае происходит нарушение всасывания в кишечнике питательных веществ и витаминов.
- Пробиотики. Улучшают перистальтику кишечника. И лактобактерии (нормализуют микрофлору).
- Сорбенты. Для улучшения выведения токсинов из ЖКТ, образующихся в результате нарушения пищеварения.
- Растительные препараты.
- Стероидное лечение (15-30 мг в день по Преднизолону).
Симптомы
Кишечные проявления
- сильная боль в нижней части живота;
- усиление неприятных ощущений при надавливании на живот;
- вздутие живота, метеоризм;
- рвота или тошнота;
- диарея (понос);
- изменение характера стула – появление слизи или крови в каловых массах;
- нарушение аппетита, часто – отказ от еды.
Внекишечные проявления
- повышенная утомляемость;
- нарушение работоспособности;
- повышение температуры тела, особенно при остром энтероколите;
- уменьшение массы тела, истощение организма;
- апатия или повышенная раздражительность;
- общая слабость;
- головная боль;
- сонливость;
- снижение внимания и концентрации;
- боли в мышцах и суставах;
- обложенность языка.
Специфические проявления разных форм энтероколита
| Форма патологии | Специфические симптомы |
| Язвенный энтероколит |
|
| Спастический энтероколит |
|
Как лечить энтероколит?
Терапия будет иметь некоторые нюансы в зависимости от того, какая форма заболевания у пациента. Лечение энтероколита кишечника у взрослых при острой стадии предполагает применение лекарств, действие которых подразумевает устранение симптомов и приведение в норму функций пищеварительного тракта.
Хронический энтероколит должен лечиться комплексным методом, когда доктор сначала определяет источник заболевания, а потом уже искореняет ярко выраженные признаки.
Способы лечения воспаления:
- Детоксикация организма – выведение токсинов, шлаков.
- Приём препаратов различного спектра действия.
- Диета № 3.
- Народные средства.
- Физиотерапия.
Благодаря комплексному подходу пациент быстро восстанавливается и может вернуться к привычному для себя образу жизни.
Лечение острого энтероколита
Больным острым энтероколитом назначают водно-чаевую диету. Если необходимо – промывают желудок. При сильных поносах и рвоте – контролируют объем поступающей жидкости (гидратационная терапия).
Можно употреблять рисовый отвар и кашу на воде. Болевой симптом снимают спазмолитиками, при необходимости проводят дезинтоксикационную терапию инфузионно. При инфекционном энтероколите в терапию включают антибиотики и сульфаниламидные препараты.
В качестве профилактики дисбактериоза назначаются препараты, восстанавливающие нормальную кишечную флору.
Лечение хронического энтероколита
В лечении хронического энтероколита первостепенную важность имеет устранение этиологической причины его развития. Для этого применяют следующие меры:
- нормализация режима и характера питания;
- отмена медикаментов, способствующих нарушению работы кишечника;
- лечение бактериальной или паразитарной инфекции;
- лечение заболеваний желудочно-кишечного тракта (гастритов, дуоденитов и т. п.).
После искоренения непосредственной причины развития энтероколита осуществляют меры по лечению нарушений пищеварения, моторики, дисбактериоза. Всем больным хроническим энтероколитом показана диета. Вне обострения назначают стол № 2, для энтероколита с преимущественными запорами – стол № 3, при превалировании поносов – стол № 4.
При выраженной диспепсии ограничивают употребление продуктов: при гнилостной диспепсии – кисломолочные продукты, сложные белки и грубую клетчатку, при бродильной диспепсии – цельное молоко, ржаной хлеб, капусту, продукты, содержащие сахара. В случае преимущественной локализации воспаления в тонком кишечнике рекомендована богатая белком, витаминами и микроэлементами диета с большим содержанием кальция, исключаются из рациона раздражающие слизистую компоненты (острое, соленой, кислое, жареное).
Медикаментозная терапия:
- антибактериальные средства для подавления патологической флоры (фуразолидон, нифуроксазид);
- ферментосодержащие средства для восстановления нормального переваривания пищи (липаза, амилаза, протеаза, панкреатин);
- про-, пребиотики (бифидо-, лакто-, энтербактерии, питательные среды для из развития);
- средства, нормализующие перистальтику кишечника (тримебутин, лоперамид, мебеверин).
Для местного лечения воспаления можно применять микроклизмы с лекарственными травами. При поносах вводить настои коры дуба, зверобоя, черемухи; при склонности к запорам – облепиховое масло, при метеоризме – ромашковый отвар. Для заживления эрозий и изъязвлений, остановки кровотечения применяют винилин.
Больным хроническим энтероколитом в угнетенном состоянии психики может быть рекомендовано лечение у психотерапевта. При хроническом энтероколите рекомендована консультация физиотерапевта для подбора комплексного физиотерапевтического лечения, которое может включать: СМТ, процедуры по очищению кишечника, различные виды рефлексотерапии, магнитотерапию и др. Санаторное лечение на бальнеологических курортах в период ремиссии дает хороший результат в плане улучшения общего состояния, закрепления ремиссий и улучшения качества жизни.
Физическую активность в период обострения необходимо уменьшить. Но в периоды стухания клинических симптомов рекомендованы регулярные занятия лечебной физкультурой, прогулки, аэробика. Активный образ жизни способствует нормализации пищеварения и всех функций организма, улучшению психологического статуса. Стоит избегать видов спорта, в которых высока вероятность травмировать живот. Специальные упражнения для мышц живота не только укрепляют брюшную стенку, но и регулируют давление в брюшной полости, способствуя нормализации работы кишечника.
Клинические симптомы и диагностика
Необходимо по отдельности рассматривать симптомы острой и хронической формы, инфекционной и неинфекционной этиологии, а также хронической формы в стадии обострения. Начало острой формы обычно внезапное, сопровождается ярко выраженными симптомами:
- тошнота, переходящая в рвоту;
- болит центр живота при пальпации;
- в животе урчит, наблюдается вздутие;
- налет на языке;
- диарея;
- слабость;
- слизь или кровь в стуле;
- температура;
- боль мышц;
- головные боли.

Рвота — один из симптомов заболевания
Пять последних пунктов чаще всего характеризуют патологию инфекционного происхождения, пять первых – неинфекционного, хотя бывает и присутствие практически всех симптомов, и их смешивание.
Обострение можно узнать по нижеследующим симптомам.
- Боль живота в районе пупка чувствуется чаще всего, но здесь она может лишь начинаться, а далее носить разлитой характер по всему животу.
- Если обострение тяжелое, боль будет выражена сильнее.
- Возникают или усиливаются болевые ощущения обычно после полудня, во второй половине дня.
- Если процесс имеет преимущественную локализацию в тонкой кишке, боль не будет отличаться остротой, и будет иметь умеренную силу.
- Если воспаление поразило слизистую толстой кишки, боль интенсивнее и острее.
- Если долго не было дефекации, спустя два часа после еды, при любой физической нагрузке (от ходьбы, до бега и прыжков), боль будет усиливаться.
- Расстройства дефекации будут выражены неоднозначно, скорее всего – чередованием поносов с запорами.
- Образуется расстройство пищеварения.
- В результате аномального газообразования возникнет метеоризм.
- Можно будет наблюдать диспепсический синдром, когда пища гниет и бродит в кишечнике.
- Если заболевание давнее, есть астено-вегетативный синдром, при котором нарушен тканевый обмен. Его проявления – апатия и безразличие, вялость и снижение внимания, слабость и утомляемость.
- При заболевании в тонком кишечнике начнет снижаться масса тела. Также вес может начать уменьшаться при любой форме, поскольку пациент отказывается от еды, опасаясь спровоцировать усиление боли.
До выяснения истинной причины энтероколита необходимо проводить симптоматическую терапию
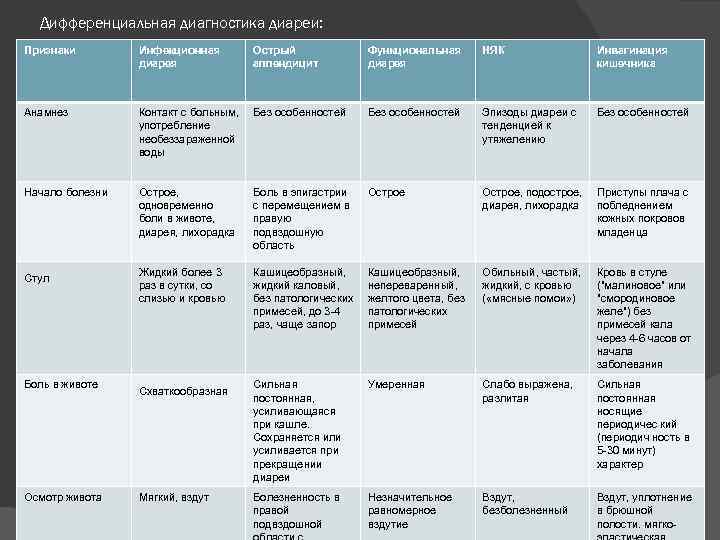
Диагностические мероприятия
При диагностике острого энтероколита болезнь выявляется по трем параметрам:
- анамнез;
- симптоматика;
- копрограмма.
Диагностика энтероколита
Врач производит сбор анамнеза, затем фиксирует наличие необходимых симптомов и назначает бактериологическое исследование кала. Если необходимы уточняющие или подтверждающие действия, проводится ректоскопия.
Ректоскоп
Чтобы диагностировать хронический энтероколит, придется осуществить больше различных исследований.
- Данные анамнеза собираются обязательно, как и в первом случае.
- Затем следует физикальное врачебное обследование.
- Следующий этап – лабораторно-аналитический.
- Последний – с помощью инструментальной диагностики.
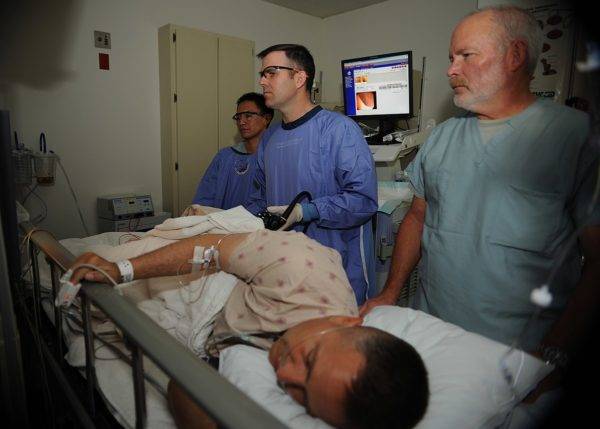
Колоноскопия
Диагностика при помощи колоноскопического исследования помогает выявить не только наличие воспаленных и эрозивных участков кишечника, но и установить их точное местоположение. Также в ходе исследования сразу можно взять образцы биоптатической пробы.
Лабораторное исследование проводят с такими биоматериалами, как кровь и кал. В первой выявляют характерные признаки нарушения пищеварения: ионный дисбаланс, анемию, а также аномальное количество лейкоцитов, диспротеинемию и так далее. В анализе кала ищут повышение содержания слизи или иных выделений, стеаторею, креаторею, амилорею.

Техника сбора кала на анализ
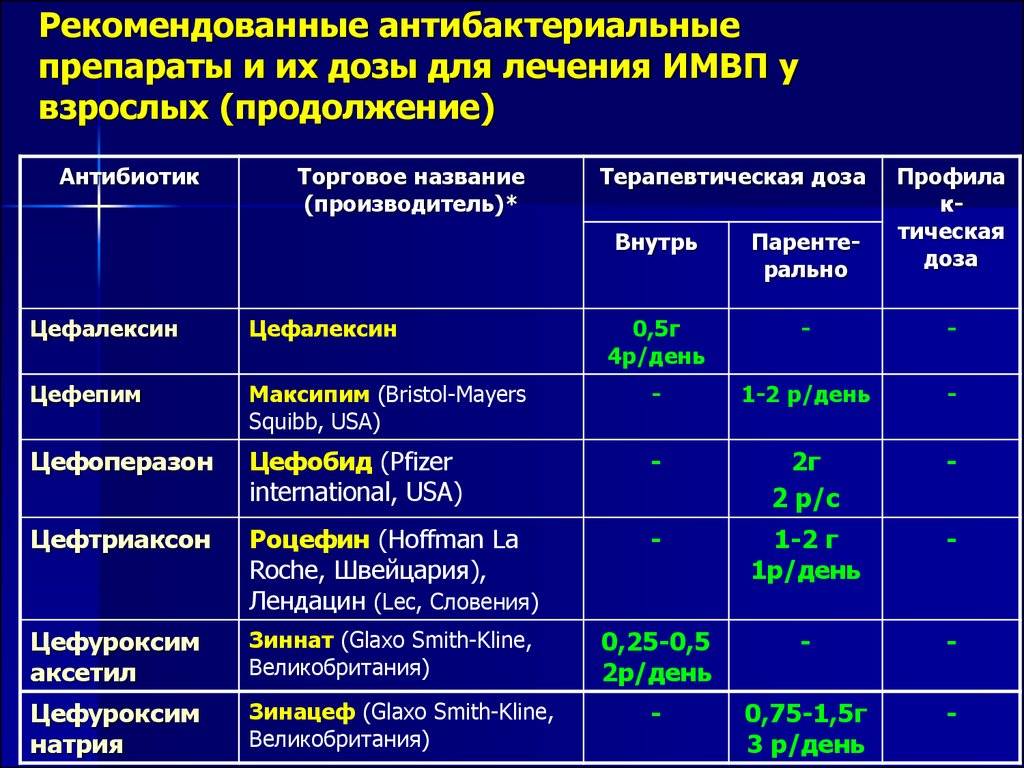
Антибиотики для лечения
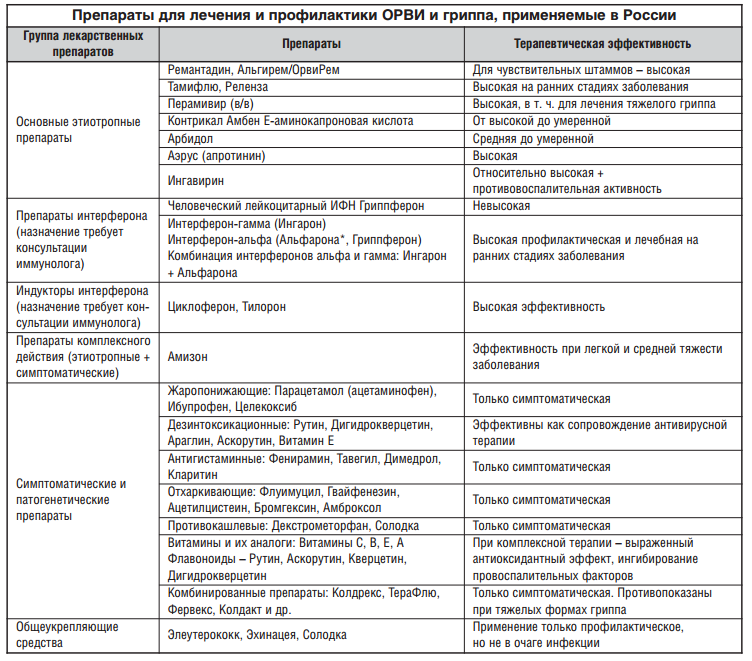
Антибактериальная терапия применяется при лечении инфекционного энтероколита. Для этого используют достаточно широкий перечень недорогих российских и зарубежных препаратов, руководствуясь показаниями и индивидуальными противопоказаниями у каждого пациента.
«Фуразолидон»
Синтетический антибиотик, который показан для лечения инфекций, вызванных микроорганизмами и паразитами. Средство воздействует на мембрану клеток патогенных организмов, вызывая ее полное разрушение. Массовый распад микробов приводит к быстрому снижению их токсического воздействия.
Применять антибиотик можно детям старше 1 года, однако при беременности он противопоказан. Также нельзя назначать медикамент при хронической почечной недостаточности и чувствительности к нитрофуранам.
«Альфа Нормикс»
Антибиотик содержит рифамицин, который уничтожает множество бактерий и используется в основном против грамотрицательной и грамположительной флоры. Также он эффективно справляется с аэробным и анаэробными микробами. Особенно хорошо медикамент подавляет токсичность веществ, проникающих в печень. Дополнительно снижает воспаление кишечника.
Применять его нельзя при кишечной непроходимости и язвенном энтероколите. Детям медикамент рекомендован только после 12 лет.
«Цифран»
Антибиотик содержит вещество группы фторхинолонов. Назначают, если установлена грамположительная или грамотрицательная природа патогенных бактерий. Антибиотик часто применяют при устойчивости патогенных микроорганизмов к другим веществам аналогичной группы, так как резистентность к нему у большинства пациентов развивается очень медленно. Среди противопоказаний: возраст до 18 лет и псевдомембранозный колит.
«Фталазол»
Препарат относится к группе сульфаниламидов, активен в отношении большинства бактерий, а также обладает противовоспалительным эффектом. Примять его нельзя при токсическом зобе, остром гепатите, кишечной непроходимости и почечной недостаточности.
«Энтерофурил»
Средство относится к кишечным антисептикам на основе нифуроксазида. Обладает широким спектром действия. Действует только после того, как попадет в кишечник. Его можно использовать при беременности, а также давать детям по показанию врача.
Другие антибиотики широкого спектра действия
Среди препаратов для лечения энтероколита есть и другие антибиотики, известные давно:
- «Левомицетин»;
- «Тетрациклин»;
- «Олететрин»;
- «Полимиксина-в сульфат»;
- «Неомицина сульфат».
Однако принимать их можно только по показанию врача, так как антибиотики обладают агрессивным действием не только на ЖКТ, но и на весь организм.
Медикаментозное лечение
При энтероколите важен комплексный терапевтический подход. Схема лечения может включать в себя применение:
- Антибиотиков – для подавления патогенной микрофлоры. Часто врачи прибегают к назначению Нифуроксазида, Фуразолидона, Энтеросептола.
- Ферментосодержащими препаратами, помогающими восстановить процесс пищеварения. Хорошо зарекомендовало себя применение Панкреатина, Фестала, Плестала.
- Пробиотиков и пребиотиков, важных для восстановления кишечной микрофлоры после пройденной пациентом антибиотикотерапии. Бифидумбактерин, Линекс Форте, Ацидолак, Лактимак – самые эффективные препараты, которые могут назначаться пациентам, прошедшим курс антибиотикотерапии при энтероколите.
- Регидратантов – Регидрона, Гидровита, Хумана Электроколит и пр.
- Жаропонижающих препаратов – Парацетамола, Панадола, Ибупрофена, Нурофена, Ибуфена и пр.
Важны также препараты, налаживающие перистальтику кишечника. Они купируют спазм, устраняют метеоризмы, запоры и диарею. К таким средствам относятся Тримебутин, Лоперамид, Мебеверин.
Бактерицидный колит лечится с использованием Фуразолидона. Помимо антибактериального, таблетки оказывают и иммуностимулирующий эффект. Препарат целесообразно применять при болезнях ЖКТ, мочеполовой сферы, кожи.
Принимать необходимо по 2-3 таблетки 4 раза в день. Глотать их следует целиком, ни в коем случае не разжевывая. Продолжительность лечения составляет от 5 до 10 дней.
Побочные действия при приеме препарата могут проявиться:
- рвотой;
- тошнотой;
- болями в животе;
- кожными высыпаниями и зудом;
- крапивницей;
- отеком Квинке.
Препарат категорически не рекомендуется принимать пациентам с:
- индивидуальной непереносимостью его компонентов;
- ХПН, находящейся в терминальной стадии;
- патологиями почек и печени;
- заболеваниями нервной системы.
Средство не назначается беременным и кормящим женщинам, больным, работа которых связана с вождением АТС, а также детям младше 1 месяца.
Большое значение имеет применение и ферментативных средств. Одним из самых часто назначаемых является препарат Панкреатин. С помощью лекарства происходит пополнение баланса ферментов ПЖЖ, улучшение процесса расщепления липидов, протеинов и углеводов в ДПК. Препарат способствует нормализации процесс пищеварения.
Панкреатин целесообразно применять при поносе неинфекционной этиологии, вздутии, метеоризме, расстройствах пищеварения. Принимать необходимо по 1-4 таблетки во время еды. За сутки разрешается принять не более 21 таблетки. Продолжать курс лечения можно как в течение нескольких дней, так и на протяжении нескольких месяцев.
Препарат запрещен к применению пациентам с кишечной непроходимостью, индивидуальной непереносимостью его компонентов и панкреатитом. Лекарство также противопоказано детям младше 2 лет.
Панкреатин может вызывать побочные эффекты в виде запора, поноса, тошноты, аллергических реакций.
Питание и диета
Стационарным больным с энтероколитом назначается диетический стол №4. Соблюдать ее придется даже после выписки в течение 1,5 месяца.
Вот главные особенности питания взрослых пациентов с энтероколитом:
- основой рациона являются овощные супы и крупяные каши;
- питаться необходимо дробно, 4-6 раз в день каждые 4-5 часов;
- предпочтение следует отдать блюдам, приготовленным на пару с минимальным количеством жира;
- при поносе необходимо часто выпивать небольшое количество крепко заваренного черного чая, либо же компота из сухофруктов.
Параллельно из меню необходимо исключить:
- продукты, ускоряющие процесс гниения в кишечнике;
- молочную продукцию;
- жирные сорта мяса и рыбы;
- сложные углеводы;
- сладости (кроме меда);
- спиртные напитки (в том числе и слабоалкогольные);
- пряности, острые приправы и специи.
Фрукты вводятся в рацион взрослого человека, перенесшего острый энтероколит, спустя 14 дней после прекращения курса антибиотикотерапии. Начинать необходимо с употребления ограниченных количеств яблок и бананов.
Классификация
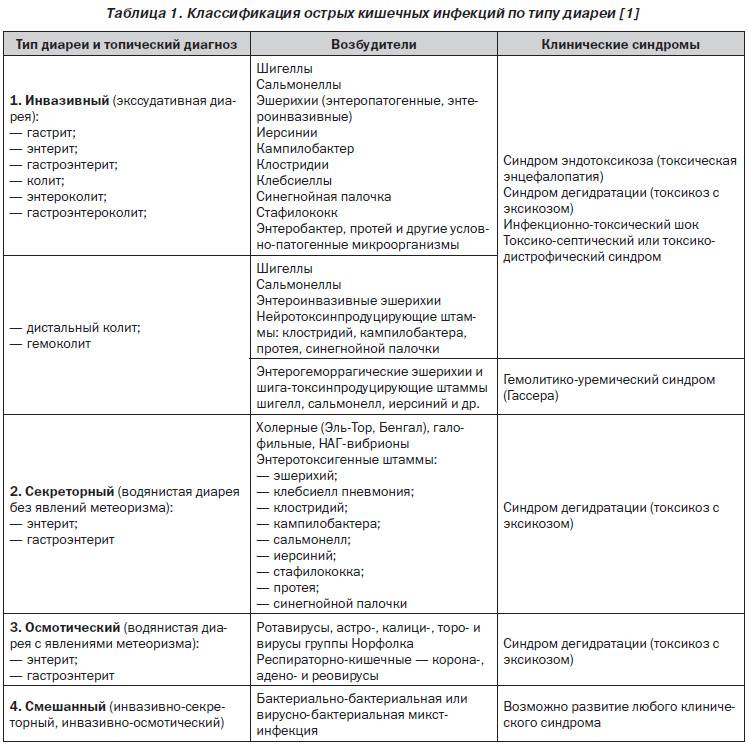
По характеру течения принято различать:
- Острую форму.
- Хроническую форму.

В настоящее время существует много разновидностей энтероколита. Это связано с тем, что причины его возникновения очень разнообразны.
Различают следующие виды энтероколита:
- Псевдомембранозный. Возникает как последствие длительного применения антибактериальных препаратов и слабительных средств. Сопровождается симптомами дисбактериоза, и общей интоксикации всего организма. В тяжелых случаях при испражнении наблюдаются прожилки крови. Это связано с глубоким поражением стенок кишечника.
- Язвенно-некротический и гнойный энтероколит. Чаще всего, этому патологическому процессу подвержены дети, которые родились с высокой степенью недоношенности. Он может сопровождаться проявлениями в виде сепсиса, а для его лечения, порой приходится прибегать к оперативному вмешательству.
- Паразитарный. Развивается из-за воздействия нейротоксинов, выделяемых паразитами (глистные инвазии).
- Бактериальный. Возникает из-за проникновения в человеческий организм инфекции бактериальной или вирусной этиологии. Чаще всего стафилококковой.
- Алиментарный. Является следствием неправильного приема пищи, погрешности в еде. Это форма еще называется неинфекционной.
- Механический. Травмы и запоры, являются главной причиной этого вида энтероколита.
- Атрофический. Возникает в том случае, если лечение производилось в недостаточном объеме. Для этого вида энтероколита характерно разрушение тканей стенок кишечника и присоединением язвенного процесса.
- Лучевой. Основным фактором развития является ионизирующее излучение (радиация). Может возникать как следствие терапии онкозаболеваний органов малого таза.
Энтероколит в острой форме может протекать:
- В легкой степени тяжести.
- Средняя степень.
- Тяжёлая форма.
В том случае если заболевание перешло в хроническую форму, оно может иметь стадию обострения и ремиссии.
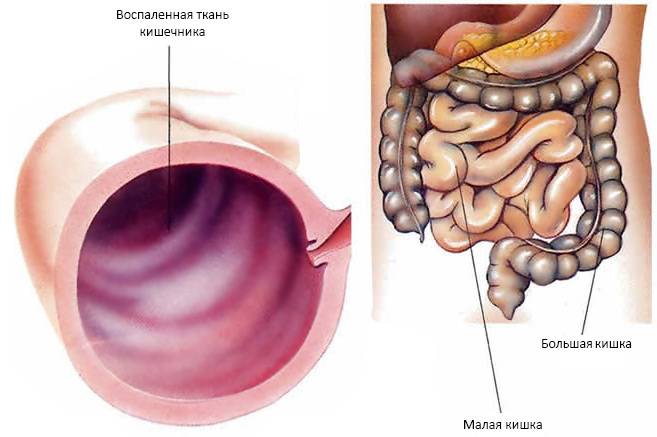
Классификация и причины развития энтероколита
Энтероколиты могут протекать в острой и хронической форме. Для острой фазы патологии характерно поражение только верхнего, эпителиального, слоя слизистой кишки. При хронизации болезни происходит поражение и более глубоких слоев кишечных стенок. Хронический энтероколит развивается при неправильном лечении его острой фазы, либо при отсутствии такового.
Согласно классификации по этиологии, энтероколиты бывают:
- Инфекционными. Спровоцировать развитие заболевания могут различные группы микроорганизмов – сальмонелла, шигелла, кишечная палочка и пр. Болезнь может иметь и вирусную этиологию (например, при поражении организма ротавирусом или энтеровирусом). Инфекционные энтероколиты – самое распространенное явление. Они отличаются острым течением.
- Паразитарными, развивающимися на фоне гельминтозов, а также при поражении слизистой кишечника представителями группы простейших.
- Алиментарными. Такие энтероколиты вызваны зачастую нарушением режима питания. Злоупотребление алкоголем и вредными блюдами – основные факторы, провоцирующие воспаление стенок кишечника.
- Токсическими. В такой ситуации развитию энтероколита передует попадание в организм химикатов, некачественного спиртного, медикаментов в превышенной дозировке и прочих токсинов.
- Механическими. Энтероколит может стать следствием постоянных запоров, при которых затвердевшие каловые массы повреждают слизистую оболочку кишечника.
- Аутоиммунными или аллергическими. К данной группе относят развитие язвенного колита.
- Стрессовыми. На фоне стресса происходит нарушение иннервации и кровоснабжения стенки кишечника, что часто влечет за собой ее воспаление.
Если развитие энтероколита происходит на фоне других патологий органов ЖКТ, в этом случае речь идет о его вторичной природе.
Как снять воспаление кишечника?
Этиотропная терапия хронического энтерита и колита включает нормализацию режима и качества питания, устранение влияния на кишечник токсических и других повреждающих факторов (дегельминтизация), терапию сопутствующей патологии.
Патогенетическая терапия при воспалении кишечника включает диеты № 4 или № 2 по Певзнеру, содержащие достаточное количество животного белка, легкоусвояемых жиров и витаминов. Исключаются из рациона
- пряности,
- копчености,
- молоко,
- продукты, вызывающие повышенное газообразование.
Препараты, снимающие воспаление в кишечнике
Для нормализации двигательной активности при воспалении кишечника применяют адсорбенты и вяжущие препараты (Полифепам, Энтеродез, Смекта, препараты висмута),антидиарейные средства (Имодиум, плоды черемухи, черники, трава зверобоя, соплодия ольхи серой и черной, дубовая кора, корки граната).
Чтобы снять воспаление, современная медицина предполагает также назначение антигистаминных средств (Супрастин, Тавегил, Димедрол), глюкокортикоидов (Преднизолон), Сульфосалазина.
При запорах на фоне воспаления кишечника назначают слабительные (Бисакодил, препараты ревеня, Кафиол, Лактулоза, пищевые отруби) и спазмолитики (Но-шпа, Папаверин).
Для устранения дисбиотических нарушений (дисбактериоза) используют эубиотики и препараты, подавляющие патологическую микрофлору кишечника (Мексаформ, производные Оксихинолина), бактерийные препараты (Бификол, Бактисубтил, Линекс), полиферментные препараты (Панкреатин, Панзинорм, Фестал).
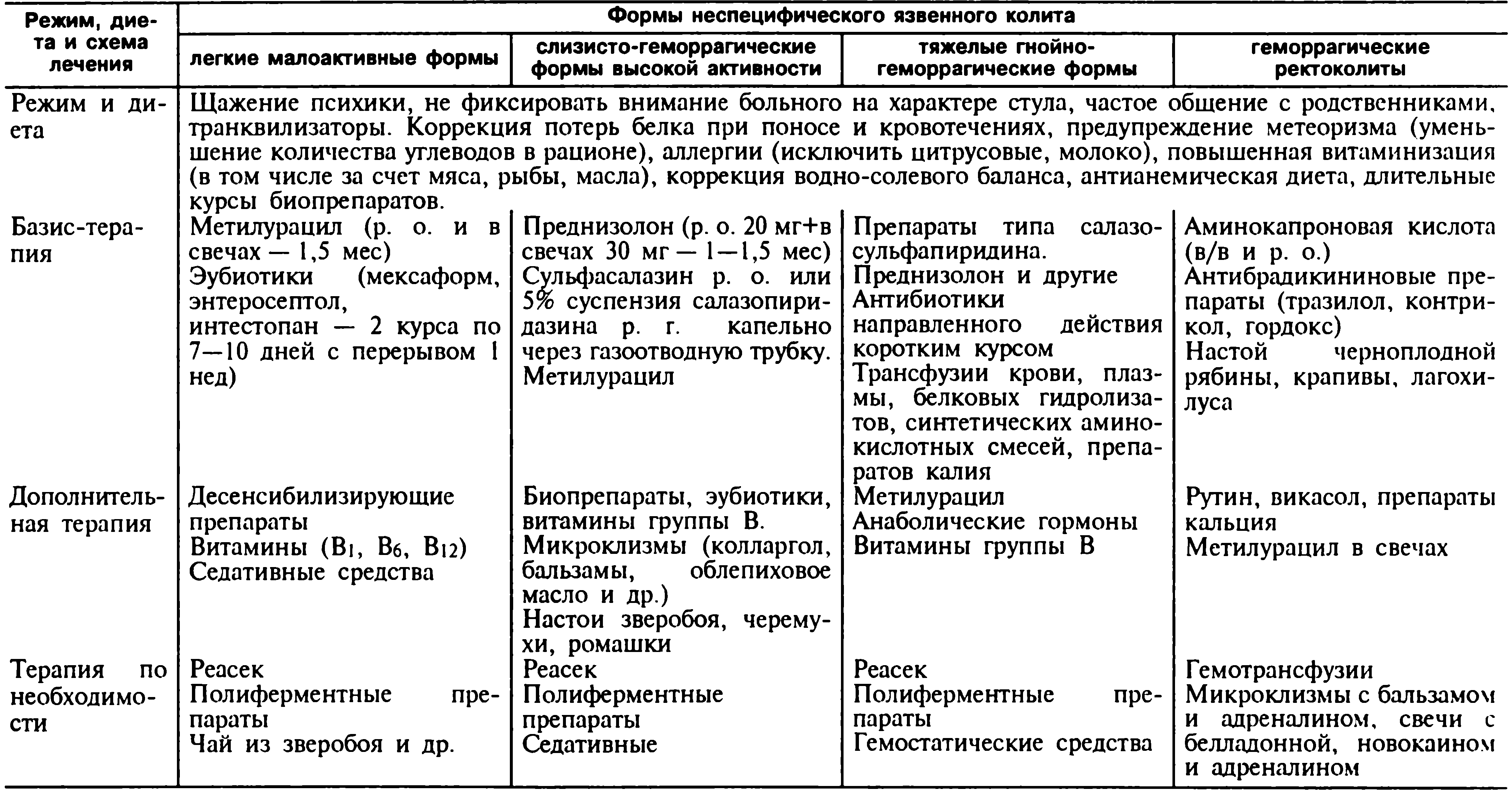
Как лечить воспаление кишечника при неспецифическом язвенном колите?
Неспецифический язвенный колит (НЯК) – заболевание, которое характеризуется воспалением кишечника с эрозивно-язвенным поражением и вовлечением в процесс ряда других органов (печени, суставов, кожи). Лечение воспаления кишечника при данном заболевании направлено на достижение ремиссии заболевания и предупреждение осложнений. При легкой форме НЯК снять воспаление кишечника можно амбулаторно, остальные формы течения заболевания требуют лечения в стационаре. Больным назначается диета с повышенным содержанием белка (диета № 46 по Певзнеру)
Методы лечения воспаления кишечника при язвенном колите
Медикаментозная терапия воспалительного заболевания кишечника проводится препаратами 5-аминосалициловой кислоты (Месалазин, Салофальк), глюкокортикоидами. Эффективен при воспалении кишечника прием данных препаратов как внутрь, так и местно (ректально) в виде суспензии. В комплексной терапии НЯК, чтобы снять воспаление кишечника, используются препараты интерферона (Реаферон), антибактериальная терапия Метронидазолом или антибиотиками широкого спектра действия, эубиотиками. Больным показано введение белковых растворов (10 или 20 % растворы альбумина, растворы аминокислот) и витамины А, Е, С, РР.
Физические методы лечения больных колитами направлены на:
усиление (колоностимулирующие методы)
или ослабление нарушенной моторной функции кишечника (колономодулирующие методы),
снижение (миорелаксирующие методы лечения воспаления кишечника)
или повышение (миостимулирующие методы) тонуса его гладкой мускулатуры
и восстановление нарушенной кишечной микрофлоры (биотические методы лечения воспалений кишечника).
Лечение энтероколита народными средствами, самые эффективные
Народная медицина богата рецептами от колита кишечника, достаточно правильно подобрать подходящее средство для лечения, и тогда можно обойтись без дополнительной медикаментозной терапии.
Рецепт №1
Рецепт придет на помощь в борьбе с запорами и чрезмерной тяжестью в кишечнике.
На протяжении пяти дней готовить и принимать следующую смесь: 70 миллилитров кефира + 30 мл конька + 30 мл касторового масла.
Принимать утром натощак, один раз в день, после этого полчаса не пить и не есть. Ежедневно следует готовить свежую смесь. Проводить лечение следует таким образом — один пятидневный курс, раз в полгода.
Рецепт №2
Курс одна неделя, затем двухнедельный перерыв и можно повторять, всего допустимо проводить 3 курса лечения за один раз.
Рецепт №3
50 грамм корня имбиря измельчить блендером или натереть на мелкой терке, и растереть со 100 граммами мягкого сливочного масла до однородности, поставить в холодильник до застывания.
Принимать на протяжении 12 дней, по следующей схеме: 1‑й и 12й день по 0,5 чайной ложки, 2й и 11й по 1 чайной ложке, 3й и 10й по 1,5 чайн.ложки, 4й и 9‑й по 2 чайн.ложки, с 5‑го по 8‑й по 2,5 чайной ложки.
Всего за год допускается проводить два курса лечения.
Рецепт №4
Принимать по полной чайной ложке натощак утром и перед сном 30 дней, затем еще месяц по половине чайной ложки только в утреннее время, один раз в день. Курс проводить 1-2 раза в год.
Рецепт №5
По 0.5 десертной ложки травы ромашки, золототысячника и шалфея залить стаканом кипятка, настаивать 30 минут под закрытой крышкой, процедить и разделить готовый объем на 3 равных порции. Принимать перед завтраком, обедом и ужином – 10 дней. При наличии запора, в настой можно добавить 10 мл меда.
Рецепт №6
Взбить блендером одну маленькую, очищенную от кожуры картофелину, 1 морковь и 15-20 грамм щавеля, разбавить смесь стаканом воды комнатной температуры, и пить полученный фреш по 0,5 стакана перед завтраком натощак и за 2 часа до сна. Курс 10-14 дней.
Рецепт №7
По десертной ложке семечек тмина и укропа залить 200 мл кипятка, настаивать 1 час, пить по 2 столовые ложки, 3-4 раза в день, независимо от приема пищи, на протяжении 21 дня. Свежую смесь готовить каждые три дня.
Рецепт №8
100 грамм высушенных арбузных корочек и 50 грамм семечек арбуза всыпать в пол литра кипятка и проварить 15 минут на маленьком огне, настоять 1 час, процедить, пить по 100 мл, от 4 до 6 раз в день – 10-14 дней.
Рецепт №9
В алюминиевую или стеклянную посуду темного цвета поместить литр медицинского спирта, 100 грамм измельченного прополиса, 5- 7 дней настаивать в темном, теплом месте. Принимать по десертной ложке трижды в день за полчаса до еды, запивая стаканом воды. Минимальный курс — 3 – недели, а максимальная продолжительность лечения может составлять 4 месяца.
Рецепт №10
Принимать по 50 мл один раз в день после еды, на протяжении 10- 12 дней, затем трехмесячный перерыв и курс можно повторять.
Профилактика
- сбалансированное и полноценное питание (читайте здесь);
- активный образ жизни, адекватные физические нагрузки;
- грамотное использование лекарственных средств, особенно антибиотиков и противовоспалительных препаратов;
- своевременное устранение паразитарной инвазии;
- регулярные обследования у гастроэнтеролога;
- обращение к врачу при появлении симптомов воспалительных процессов в кишечнике.
Энтероколит на сегодняшний день, одно из самых распространенных заболеваний желудочно – кишечного тракта, с которым сталкиваются, как взрослые люди, так и дети.
Диагностика
- Колоноскопия. Эндоскопическое обследование позволяет тщательно осмотреть слизистую толстого кишечника и обнаружить характерные воспалительные изменения в его стенке. При проведении процедуры можно взять фрагмент слизистой органа – биоптат.
- Гистологическое исследование. Полученный образец слизистой можно исследовать под микроскопом и установить его клеточный состав. Исследование позволяет подтвердить диагноз энтероколита и провести дифференциальную диагностику с другими заболеваниями.
- Копрограмма. Исследование кала позволяет обнаружить характерные микроскопические изменения – присутствие лейкоцитов, слизи и крови.
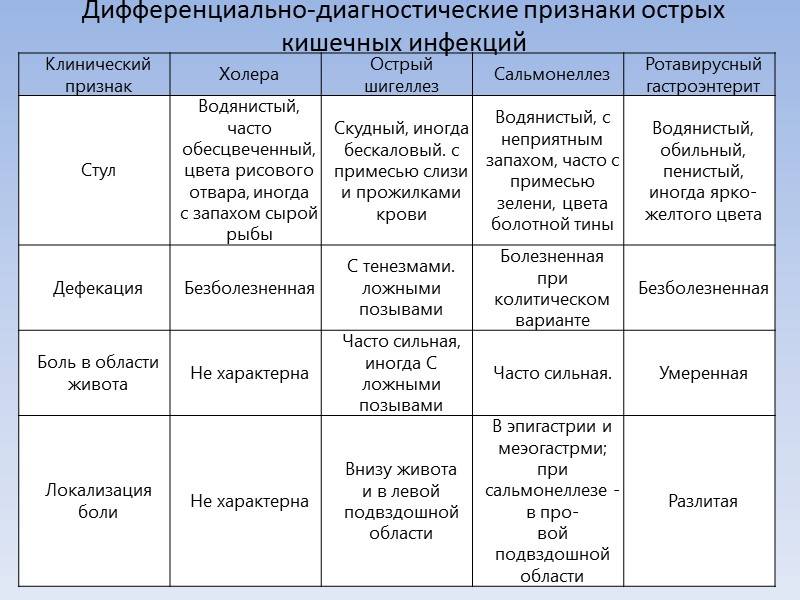
Дифференциальная диагностика заболевания должна проводиться со следующими заболеваниями:
- язвенная болезнь желудка и кишечника;
- отравление ботулотоксином;
- острая кишечная непроходимость;
- отравление мышьяком или грибами;
- острый аппендицит.
Дифференцировать заболевание нужно на основании клинической картины заболеваний, а также данных лабораторных и инструментальных исследований.