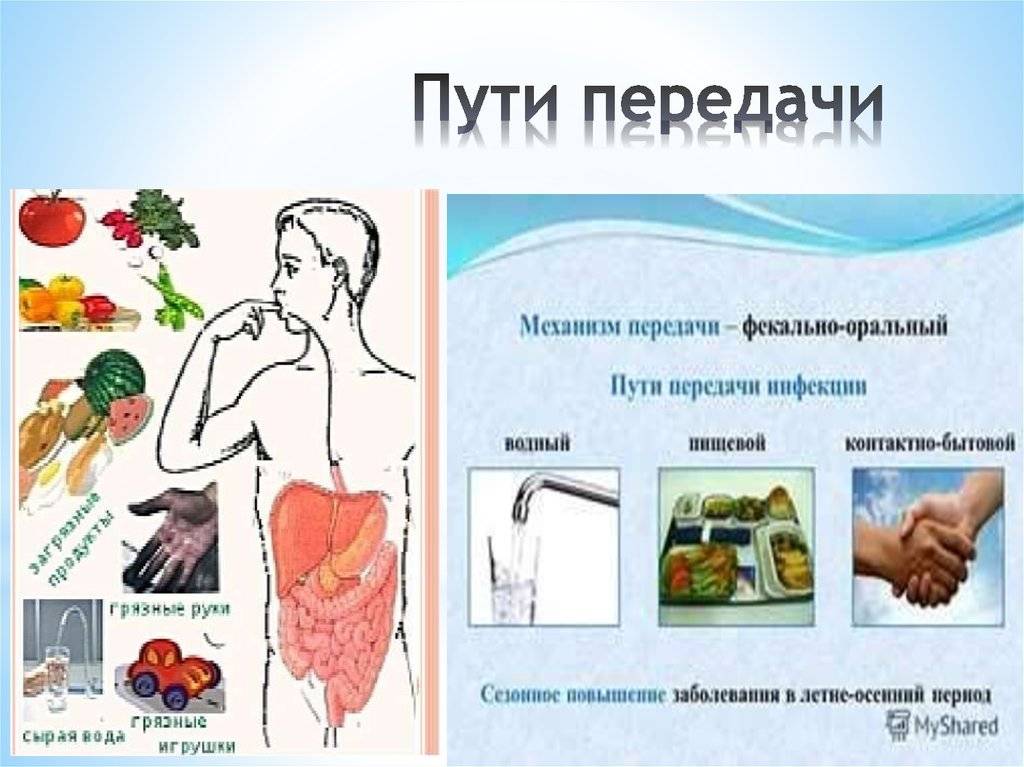
Как можно заразиться?
Дизентерия передается преимущественно фекально-оральным путем. То есть, болезнетворные микроорганизмы, выделяясь из организма во время дефекации, поникают в ЖКТ, провоцируя заражение. В качестве источника заражения могут выступать люди, которые:
- На данный момент болеют дизентерией. Это может быть больной как с острой формой патологии и ярко выраженной клинической картиной, так и пациент с хроническим течением патологии.
- Находятся в фазе выздоровления. Так, человек, который только начал выздоравливать, все равно в течение определенного времени продолжает выделять шигеллы, тем самым заражая окружающих.
- Являются носителями бактерий. У такого пациента шигелла в ЖКТ присутствует, но не вызывает никакого недомогания. Однако при этом человек является источником заражения (бактерионосителем) для окружающих.
Шигелла может передаваться несколькими путями:
- Пищевым. В этом случае шигелла передается через плохо обработанные, вымытые, приготовленные продукты питания. Таким путем чаще всего происходит заражение шигеллой Зонне.
- Водным. При употреблении грязной или недостаточно отфильтрованной воды человек часто инфицируется шигеллой Флекснера.
- Контактно-бытовым. Этот путь передачи подразумевает контакт кожи человека с предметами быта, на которых находятся болезнетворные бактерии рода Шигелла. Если после этого, не помыв руки, он принимается за еду, то заражение становится практически неизбежным. Этот путь инфицирования более всего распространен среди детей.
Симптомы амебной дизентерии
Начинается болезнь внезапно и остро, с ноющими болями в левой половине живота и с поносом с кровью. Каловые массы имеют кашицеобразный вид с примесью слизи, а также могут быть окрашены кровью. Живот при этом становится запавшим.
Амебная дизентерия характеризуется следующими симптомами:
- Головная боль.
- Бессонница и нарушение сна.
- Бледность.
- Низкая трудоспособность.
- Слабость и недомогание.
- Снижение веса.
- Потеря аппетита.
Если случай не осложненный, то повышения температуры не будет. Если инфекция смешана, то появляется лихорадка. Таким образом, присоединяется инфекция. В течение заболевания человек стремительно теряет свой вес, кожа становится морщинистой и сухой, а черты лица заостряются.
Кишечное кровотечение из сосудов вызывает появление крови в кале. Оно представляет серьезную угрозу для жизни.
Если болезнь не лечить, то она будет длиться около месяца, а после перейдет в хроническую форму амебной дизентерии у человека.
Ребенок часто болеет?
Ваш ребенок постоянно болеет
? Неделю в садике (школе), две недели дома на больничном?
В этом виновато много факторов. От плохой экологии, до ослабления иммунитета ПРОТИВОВИРУСНЫМИ ПРЕПАРАТАМИ! Да-да, вы не ослышались! Пичкая своего ребенка мощными синтетическими препаратами вы, порой, наносите больше вреда маленькому организму.
Чтобы в корне изменить ситуацию, необходимо не губить иммунитет, а ПОМОГАТЬ ЕМУ.
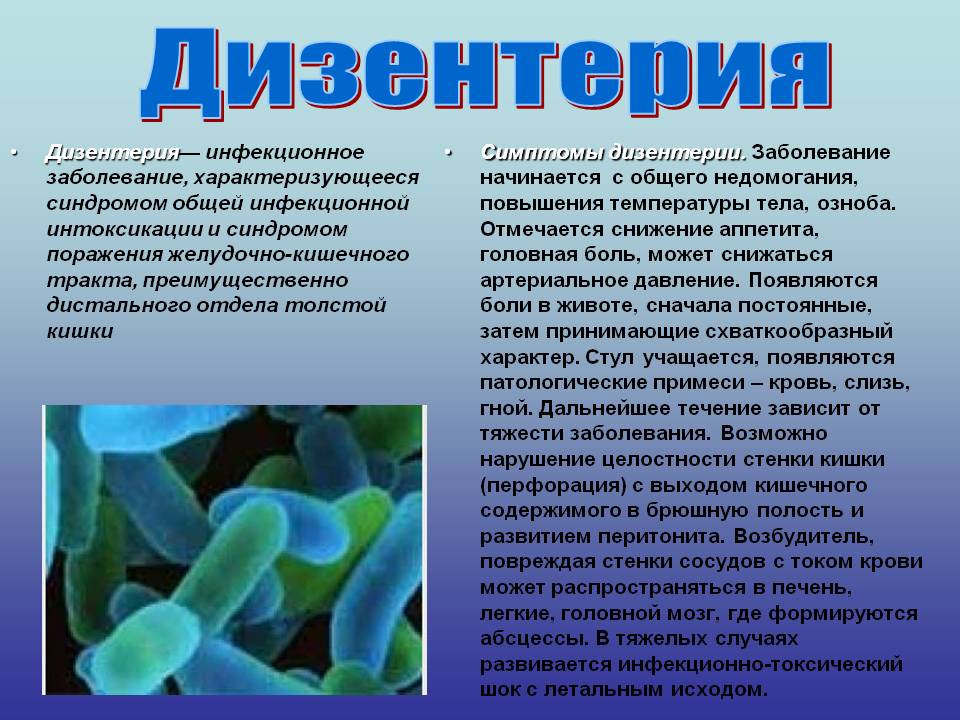
Как уже сказали выше, дизентерия вызывается патогенными бактериями рода шигелл. Данный вид микроорганизмов — неподвижные палочки, они не образуют ни спор, ни капсул, но вырабатывают два токсина — эндотоксин (выделяется при разрушении бактерий) и экзотоксин (обладают более выраженной по сравнению с эндотоксинами ядовитостью). Эндотоксин, в свою очередь состоит из трех элементов: цитотоксина, имеющего способность повреждать клетки кишечника; энтероцита и энтеротоксина, вызывающих тошноту и диарею.
Симптомы дизентерии
Инкубационный период длится от 1 до 7 дней, у детей может уменьшаться до нескольких часов. Первые основные симптомы дизентерии:
- слабость, вялость;
- повышение температуры (у маленьких детей — до 40-41ºС);
- головная боль;
- снижение или потеря аппетита.
Затем присоединяются:
- приступообразная боль в животе, урчание;
- (сначала выделения калового характера, потом — обильные жидкие, далее уменьшается их объем, появляется примесь слизи, прожилки крови);
- мучительные частые позывы к дефекации — тенезмы;
- , снижение артериального давления.

Если кроме толстого кишечника инфекция активно развивается в тонком кишечнике и желудке, симптоматика дополняется тошнотой, рвотой, обезвоживанием и обильным водянистым стулом.
Специфическая профилактика дизентерии
Для формирования в организме антител к возбудителю болезни проводится специфическая профилактика дизентерии. В настоящее время эффективной мерой предупреждения возникновения бактериальной дизентерии является вакцинация. Особенно рекомендовано сделать прививку тем, кто планирует поездку в страну с жарким климатом, низким санитарно-гигиеническим уровнем. Стоит сделать прививку людям, которые работают в сфере общественного питания, медицинским работникам.
Вакцина для профилактики дизентерии
Для внутримышечного применения используется раствор липосахарида, который представляет собой вакцину для профилактики дизентерии. На протяжении двух-трех недель после вакцинации формируются антитела, благодаря наличию которых организм становится невосприимчивым к болезни. Результат длится два года. Противопоказаниями к вакцинированию являются:
- индивидуальная чувствительность к составляющим вакцины;
- состояние беременности у женщин;
- младенческий возраст (до 3 лет);
- период обострения заболеваний, болезненное состояние;
Симптомы болезни и диагностика
Вне организма человека шигеллы могут находиться достаточно долгое время. После заражения человек некоторое время не будет ощущать никаких симптомов, поскольку начинается инкубационный период болезни. Обычно он составляет от двух дней до недели. На это время влияет состояние иммунитета человека. Чем он крепче, тем больше времени потребуется бактериям, чтобы прижиться в организме.
При проявлении симптомов, очень важно сразу же посетить врача, чтобы начать необходимое лечение. Чем раньше оно начнется, тем меньше вреда будет причинено организму и тем проще будет избавиться от последствий болезни. К первичным симптомам кишечной дизентерии относятся:
К первичным симптомам кишечной дизентерии относятся:
- интоксикация;
- низкое АД;
- боли в области брюшины.
У больного резко повышается температура, он чувствует сильную слабость и головокружение, озноб и истощенность. Боли в животе отличаются от обычного недомогания. Сначала человек ощущает тупую боль в области брюшины, которая постепенно сменяется колющей. Локализация боли также постепенно смещается в нижнюю левую часть живота. Если больному необходимо опорожнить кишечник, то эта боль усиливается.

В некоторых случаях могут проявляться боли при опорожнении кишечника или при позывах к дефекации. Болезнь в этом случае длится от нескольких часов до двух дней.
Дизентерия средней степени тяжести сопровождается высокой температурой, которая обычно держится в течение нескольких дней. Боли в животе теперь возникают не только перед опорожнением кишечника, но и в иное время. Они имеют схваткообразный характер. Позывы к дефекации довольно частые. Человек может посещать туалет вплоть до 20 раз в сутки.
При этом кал жидкий и имеет различные примеси:
- слизь;
- кровь;
- гной.
Больной чувствует слабость, его кожа бледная, а на языке может быть виден беловатый налет. Такое состояние может длится в течение недели. При этом полное восстановление слизистой кишечника при правильном лечении наступит лишь спустя 2 месяца.
Тяжелая форма дизентерии сопровождается очень высокой температурой тела — до 40 градусов. Человек чувствует сильную слабость и отсутствие аппетита. У него регулярно случаются приступы тошноты, рвоты, также у него случается икота и понос. В такой форме болезнь может длится до 10 суток. При этом выздоровление будет происходить очень медленно и тяжело. Полная регенерация слизистой кишечника может произойти только через два месяца или даже больше.
В некоторых случаях тяжелая форма болезни может развиться до утяжеленной. В этом случае кроме поноса у больного наблюдаются разного рода системные патологии (сердечная недостаточность, проблемы с другими внутренними органами).
Если дизентерию не лечить, то болезнь может стать хронической. Ее симптомы будут длится месяцами, а ремиссии будут краткосрочными.
Диагностировать дизентерию может только врач. Он делает это на основании симптомов и жалоб от пациента. Для точной постановки диагноза используется проведение таких исследований, как:
- анализ крови;
- анализ мочи;
- серологическое исследование;
- исследование кала.
В анализе крови будет наблюдаться повышенное число лейкоцитов, в моче могут быть обнаружены белки, эритроциты и цилиндры. В крови присутствуют антитела и антигены бактерий дизентерии.
При исследовании кала проводят три типа анализов:
- микроскопический;
- бактериологический;
- копрологический.
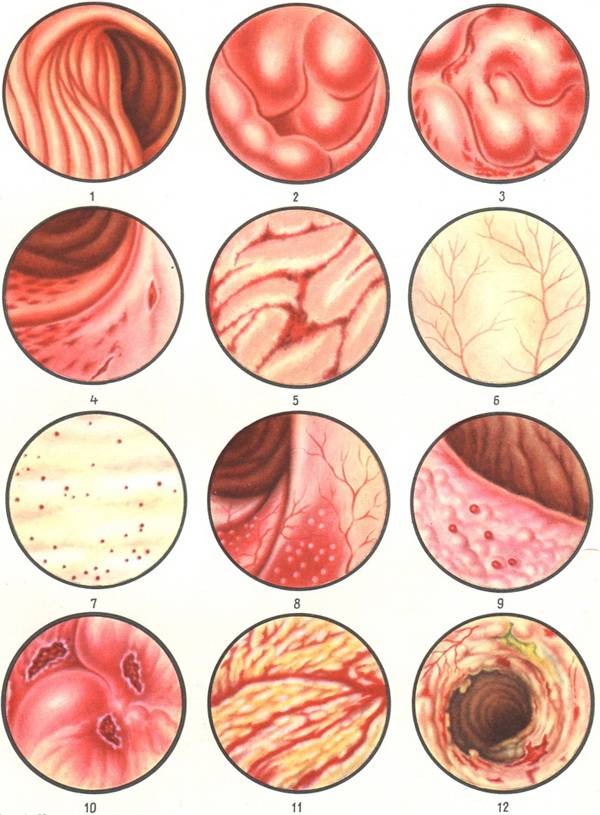
При необходимости врач также может назначить ректороманоскопию. При помощи данной процедуры можно осмотреть слизистую прямой и толстой кишок и выявить наличие эрозий, отеков и покраснений.
После дизентерии у человека на несколько недель вырабатывается иммунитет, защищающий его от повторного заражения. Но уже спустя месяц он пропадает.
Симптоматика
Клиника инфекции складывается из основных синдромов:

- Интоксикационного — лихорадка, озноб, слабость, вялость, упадок сил, гиподинамия, цефалгия, головокружение, потеря аппетита, бледность кожи, сухой и белый язык, повышенная потливость, боль в мышцах и суставах;
- Болевого — периодическая схваткообразная или постоянная режущая боль в животе различной интенсивности, усиливающаяся перед опорожнением и локализующаяся в эпигастрии, вокруг пупка, в проекции сигмы или внизу живота;
- Диарейного — фекалии кашицеобразной или жидкой консистенции с включениями слизи, крови, гноя;
- Колитического – тенезмы, ощущение незавершенности процесса дефекации, отсутствие удовлетворения от опорожнения кишечника;
- Диспепсического – тошнота, рвота, икота, метеоризм;
- Дегидратационного — постоянная жажда, сухость кожи, резь в глазах, втянутый живот, нарушение сердечного ритма, слабый пульс, приглушение тонов сердца, учащенное и поверхностное дыхание, судороги в икроножных мышцах, снижение тургора кожи, «руки прачки».
Основные клинические формы патологии:
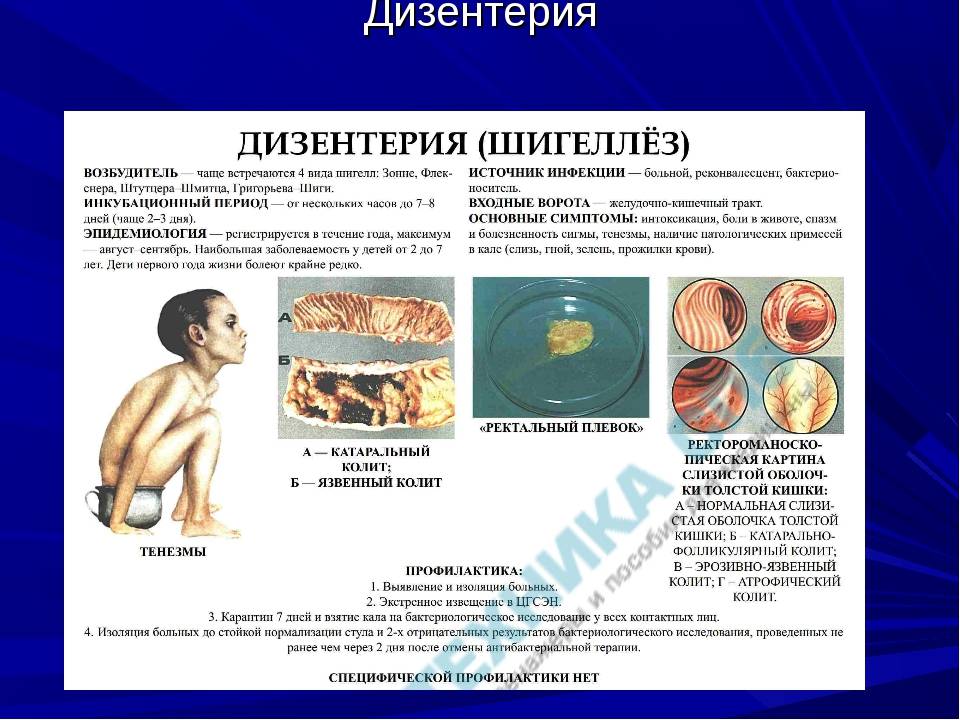
- Колитическая форма инфекции начинается с резкого подъема температуры до 39-40 градусов, сильного озноба, гипергидроза, боли в мышцах и суставах, общей слабости. У больных пропадает аппетит, возникает тошнота, рвота, интенсивная абдоминальная боль режущего характера с преимущественной локализацией в правых и нижних отделах живота. Приступы боли повторяются более 10 раз в сутки, сопровождаются истинными или ложными тенезмами — мучительными позывами к дефекации, а также диареей. Испражнения жидкие, водянистые, с примесью крови, слизи, гноя. Со временем объем выделяющихся фекалий становится скудным – «ректальный плевок». Объективными признаками инфекции являются: белый налет на языке, учащенное сердцебиение, падение артериального давления. К 5-7 дню болезни острая симптоматика начинает угасать. Эрозии и язвы сохраняются на слизистой оболочке кишечника в течение месяца. В тяжелых случаях на фоне выраженной интоксикации наблюдается помутнение сознания, возникают гемодинамические нарушения.
- Атипичная гастроэнтеритическая форма дизентерии отличается короткой инкубацией — до 6-8 часов, преобладанием энтеральных симптомов над интоксикационными, диспепсией с тошнотой и многократной рвотой. Схваткообразная болезненность концентрируется в эпигастрии и разливается вокруг пупка. У больных стул обильный водянистый без патологических примесей. Интенсивная потеря жидкости – причина обезвоживания организма. Симптоматика патологии бурная, но кратковременная.
- Стертая форма встречается часто. Пациенты жалуются на дискомфортные и болезненные ощущения в животе, стул кашицеобразной консистенции без крови, субфебрилитет. Интоксикация незначительна или полностью отсутствует. При ректороманоскопии обнаруживают признаки катарального проктосигмоидита – воспаления прямой и ободочной кишки.
- Хроническая рецидивирующая дизентерия — частая смена острого воспаления и ремиссии, при которой состояние больных остается удовлетворительным.
- Непрерывная форма приводит к тяжелой пищеварительной дисфункции и стойкому поражению кишечной стенки. У больных ежедневно возникает понос, фекалии кашицеобразные, зеленоватые, признаки интоксикации не наблюдаются. В кишечнике нарушаются процессы всасывания и усвоения питательных веществ. Это приводит к снижению массы тела, гиповитаминозу, метаболическим расстройствам.
Дизентерия у взрослых протекает в любой из перечисленных формах. Заболевание стремительно развивается у лиц с тяжелыми хроническими патологиями, другими острыми инфекциями или иммунодефицитом. Группу риска составляют пожилые люди, грудные дети и беременные женщины. При появлении признаков дизентерии эти лица подлежат обязательной госпитализации в инфекционный стационар.
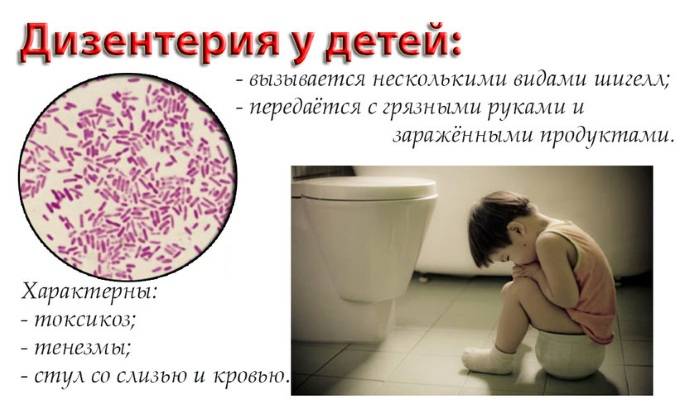
У маленьких детей инфекция протекает по энтеритному типу. Основными ее проявлениями являются: лихорадка, отказ от еды, беспокойство, плохой сон, срыгивания, жидкий стул. Дети заражаются преимущественно контактным путем — через грязные руки. У малышей симптомы интоксикации преобладают над кишечными нарушениями. Когда появляются тенезмы, больные кричат, тужатся, краснеют, поджимают ножки. Стул у грудничков не теряет каловый характер. Испражнения содержат зелень, примеси гноя и крови.
Диагностика дизентерии
Если у взрослого или ребенка появляются признаки инфекции, поражающей пищеварительный тракт, то необходимо как можно скорее обратиться к врачу, чтобы не пропустить серьезное заболевание, которое может привести к осложнениям при запоздалом начале его лечения. Одним из таких заболеваний является дизентерия, диагностика которой должна быть проведена своевременно. Диагностика дизентерии основывается на оценке жалоб больного, анамнеза его болезни, а также на основании положительных результатов анализов на дизентерию.
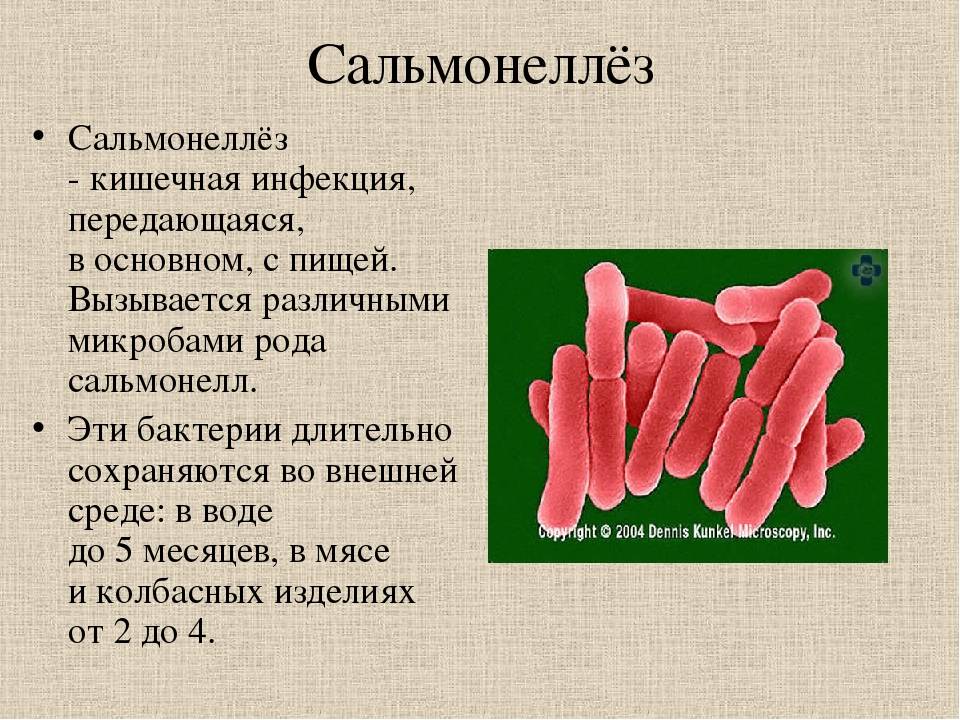
Некоторые больные ошибочно принимают симптомы дизентерии за сальмонеллез и вообще путают эти заболевания. На самом деле, эти инфекции разные. Чем же различаются между собой дизентерия и сальмонеллез? Сальмонеллез тоже относится к бактериальным инфекциям, поражающим пищеварительный тракт, но в отличие от дизентерии при сальмонеллезе может поражаться и желудок, и весь кишечник (как тонкий, так и толстый), поэтому симптомы будут зависеть от уровня поражения. И дизентерия, и сальмонеллез могут протекать с тяжелыми осложнениями. Вот почему при появлении симптомокомплекса любой кишечной инфекции нужно срочно обращаться к врачу, чтобы не пропустить наиболее серьезные инфекции.
Основные признаки острого течения дизентерии
Если у заболевшего человека подозревается инфекция «дизентерия», симптомы на которые стоит обратить внимание следующие:
- Острое начало болезни;
- Параллельное развитие симптомов интоксикации и признаков поражения толстой кишки;
- Симптомы колита (вовлечения в патологический процесс толстой кишки): абдоминальные боли преимущественно слева и снизу, схваткообразные боли, жидкий стул с примесями крови, гноя и слизи, впоследствии стул по типу «ректального плевка», ложные позывы на дефекацию.
Анализы на дизентерию

По каким анализам на дизентерию можно поставить окончательный диагноз?
Посев кала
Чтобы этот анализ на дизентерию был точным, необходимо в лабораторию отправить комочки гноя и слизи, а не сам кал или кровь
Кроме того, важно забрать анализ до того, как больной начнет принимать антибиотики. Уже спустя двое суток можно будет получить предварительные ответы из лаборатории, а через трое суток будет получен окончательный ответ
Копроцитограмма
Этот анализ является вспомогательным при шигеллезе. Он не дает возможность выявить самого возбудителя. Но можно будет обнаружить в кале слизь, большое количество лейкоцитов и эритроцитов.
Общий анализ крови
Этот анализ — тоже является вспомогательным при диагностике шигеллеза. Обнаруживается умеренное увеличение лейкоцитов, сдвиг лейкоцитарной формулы влево, нормальная или ускоренная СОЭ.
Экспресс-методы диагностики дизентерии
С их помощью определяются антигены возбудителей дизентерии. Для этого применяются методы полимеразной цепной реакции (ПЦР), иммуноферментного анализа (ИФА) и другие. Данные методы достаточно точные и занимают немного времени по исполнению.
Серологическая диагностика шигеллеза
При проведении данного анализа исследуется сыворотка заболевшего на наличие антител против шигелл. Но этот анализ даст результаты не в первые дни болезни, так как кровь необходимо забирать дважды с интервалом в 7-10 дней. Он информативен даже на фоне лечения антибиотиками.
Иногда проводят однократное исследование крови на наличие антител против возбудителей дизентерии, но тогда его необходимо проводить на второй неделе от начала появления симптомов болезни. Уже через сутки после взятия крови будет получен результат.
Симптомы
Скрытый (инкубационный) период продолжается от нескольких часов (при массивной дозе инфицирования) до 7 дней, а средний равен 2-3 дням.
Клинические проявления зависят от формы дизентерии:
-
Типичная форма шигеллеза (колитическая) имеет острое начало, чаще отмечаются среднетяжелые формы.. Появляется лихорадка выше 38С с ознобом, симптомы интоксикации: тошнота (или рвота), резко сниженный аппетит. Боль в животе вначале разлитая, а затем локализующаяся в внизу живота, чаще в подвздошной области справа (но может быть и слева).
Стул частый (10 и более раз), каловый характер его быстро теряется, он обычно скудный, в виде плевка слизи, может быть с прожилками крови. Беспокоят мучительные позывы на дефекацию, в том числе ложные. Каловых масс не много, поэтому обезвоживание не характерно. Отмечается сухость во рту, живот втянут. Пульс учащен, может снижаться артериальное давление. При тяжелом течении стул учащен свыше 20 раз, симптомы интоксикации могут привести к нарушению сознания (обморок, бред).
Около 7-10 дней спустя проявления стихают, но для заживления язв в кишечнике требуется около месяца.
- При атипичной гастроэнтеритической форме с более коротким инкубационным периодом (6-8 ч.) преобладают на фоне интоксикации признаки поражения тонкого кишечника и желудка: многократная рвота, тошнота, боль в подложечной области и околопупочной. Стул обильный, без патологических примесей. Рвота и обильные испражнения могут привести к обезвоживанию. Бурное развитие клинических признаков болезни напоминает проявления пищевой токсикоинфекции или сальмонеллеза.
- Атипичная гастроэнтероколитическая форма дизентерии по начальным проявлениям тоже походит на пищевую токсикоинфекцию. А затем проявляются признаки поражения толстой кишки: более скудный стул, появление патологических примесей в испражнениях (слизи с прожилками крови). Эта форма тоже может привести к обезвоживанию. Степень его и выраженность интоксикации определяют тяжесть течения при этой форме дизентерии.
- Нередко, особенно у взрослых, отмечается стертая форма болезни. Пациенты отмечают дискомфорт , умеренные боли в животе, температура и интоксикация не характерны или слабо выражены. Стул кашицеобразный, не частый (1-2 р.), чаще без примесей. Диагностируется только при обследовании пациента.
- Продолжение шигеллеза свыше 3 месяцев трактуется как хроническая дизентерия. В развитых странах развивается в редких случаях. Она может протекать в виде рецидивирующего заболевания, при котором периоды обострений чередуются с ремиссиями (хорошим самочувствием пациентов). Проявление обострений аналогичны острой форме: схваткообразные боли в животе, понос, снижение аппетита, может быть субфебрильная температура. Длительность обострений и ремиссий может колебаться.
При непрерывной хронической дизентерии развиваются тяжелые нарушения пищеварения, значительные патологические изменения слизистой в кишечнике. Интоксикации нет, но отмечается постоянное нарушение стула (кашицеобразной консистенции, с зеленью, до нескольких раз за день). Нарушение всасывания в пораженном кишечнике, усвоения питательных веществ ведет к исхуданию пациента, гиповитаминозу, анемии, дисбактериозу.
- Бактериовыделение субклиническое характеризуется отсутствием симптомов при проведении бактериологического обследования и в предшествующие 3 мес. Но при этом в крови обнаруживаются антитела к возбудителю, а при ректороманоскопии – на слизистой имеются патологические изменения. Такое бактерионосительство обычно кратковременное. Реконвалесцентное баквыделение после исчезновения проявлений, в период выздоровления от болезни продолжается более длительно.
Длительность острого процесса при дизентерии Зонне вариабельна: может длиться несколько дней, а бывает и до месяца. Затяжное течение болезни (до 3 мес.) развивается у 1-5% больных, и характеризуется неустойчивым стулом (чередованием запоров и поносов), болями внизу живота или по всему животу, снижением аппетита, слабостью, снижением веса.
Осложнения и последствия.
При первых симптомах недуга важно сразу обратиться к специалисту. Если запустить лечение такой болезни как дизентерия, последствия могут быть необратимыми
Осложнения при дизентерии могут привести к смерти, особенно под ударом оказывается неокрепший детский организм.
Осложнения при дизентерии формально делят на две группы:
| Кишечные осложнения | · Кишечное кровотечение. Возникает в случае поражения стенок кишечника, после чего образуются язвы и начинаются кровотечения.· Перитонит. Редкое осложнение, в результате которого в стенках кишечника возникают отверстия. В этом случае содержимое кишечника выходит за его пределы и вызывает сепсис. Главная опасность перитонита состоит в сложности диагностирования.· Выпадение прямой кишки. Возникает в результате сильного давления во время опорожнений. Область прямой кишки, ближе всего расположенная к анальному отверстию, выпадает из него.· Токсический мегаколон. В результате этого осложнения, токсины через ослабленные стенки кишечника попадают в кровь, после чего происходит общее заражение организма. |
| Внекишечные осложнения | · Обезвоживание организма. Большую опасность представляет для детей.· Уремический синдром. Поражение почек, в результате которого возникает почечная недостаточность. · Бронхопневмония, застой в легких.
· Инфекционные осложнения. Возникают в организме, истощенном продолжительным лечением. |
Профилактика дизентерии
Для того чтобы не заполучить дизентерию важно не забывать о правилах гигиены, о которых должен знать даже ребёнок. Защищают от этого заболевания очень простые профилактических меры, при соблюдении которых следует:
- употреблять только кипячёную воду;
- употреблять только кипячёное молоко;
- тщательно мыть овощи и фрукты перед употреблением;
- мыть руки перед едой;
- мыть руки перед их контактом с ротовой полостью;
- приучать ребёнка к правилам гигиены с самого раннего возраста.
Эти обязательные правила, которыми иногда пренебрегают, помогут на 100% защититься от заражения дизентерией, а также от прочих кишечных расстройств.
Лечение дизентерии у взрослых.
Для дизентерии или, как многие ее называют, «болезни грязных рук», характерны симптомы схожие со многими другими кишечными инфекциями, но есть и особенность. В испражнениях больного появляется примесь слизи и крови, что свидетельствует о поражении стенки кишечника. В этой статье мы расскажем о лечении дизентерии у взрослых, а также о диете, которую стоит соблюдать при этом заболевании.
Лечение дизентерии основывается не только на применении лекарственных средств, необходимо соблюдение строгой диеты, поскольку поражена слизистая оболочка кишечника.
При возникновении первых симптомов дизентерии (боли в животе, рвота, диарея до 30 раз в сутки, стул может быть с примесью гноя, слизи, крови, повышение температуры тела до 41 С) следует вызвать бригаду скорой медицинской помощи или обратиться в инфекционную больницу. Больного необходимо изолировать, а после посещения им общего туалета необходимо тщательно смывать стул.
До прибытия врача больным необходимо пить жидкость. В домашних условиях, при отсутствии специальных порошков для приготовления растворов для регидратации (регидрон), можно пить кипяченую воду, но лучше приготовить солевой раствор (в одном литре кипяченой воды растворить 2 ст. л. сахара и 1 ст.л. поваренной соли). Нельзя принимать противодиарейные лекарственные препараты (лоперамид).
Лечение легкой формы заболевания возможно на дому, при более тяжелых формах дизентерии больных обычно госпитализируют в инфекционный стационар. Госпитализации подлежат также ослабленные и пожилые больные.
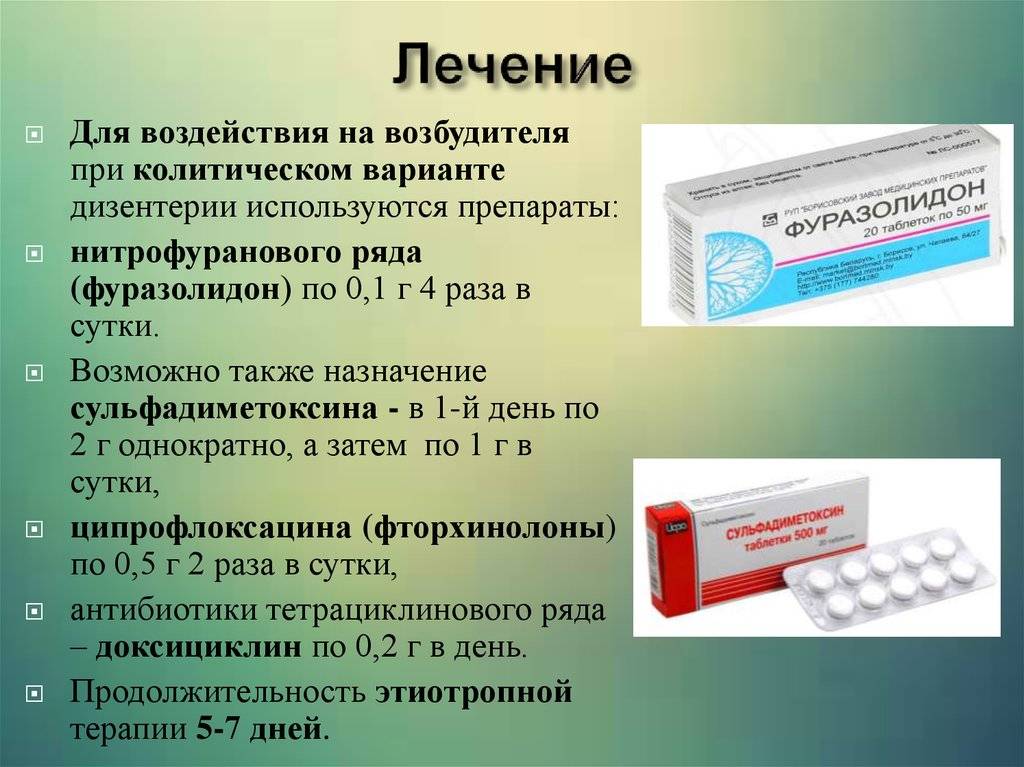
В основе терапии лежит лечение антибиотиками. В настоящее время эффективными в лечении дизентерии у взрослых признаны антибактериальные препараты группы фторхинолонов (ципрофлоксацин, офлоксацин) и тетрациклинового ряда. Препараты назначаются внутрь и принимаются до еды. Внутривенное введение антибиотиков назначается только при тяжелой форме заболевания. Курс лечения составляет 5-7 дней в зависимости от степени тяжести дизентерии.
Поскольку у больных дизентерий существует опасность развития обезвоживания из-за диареи, необходима регидратационная терапия. При легкой и средней степени тяжести заболевания обычно достаточно оральной регидратации, выпивать рекомендуется 2-4 литра жидкости в день. Пить жидкость нужно часто, но небольшими порциями до 50 мл. Рекомендуется пить кипяченую воду, солевой раствор, растворы регидрона или оралита, сладкий некрепкий чай, компоты и ягодные кисели. Если заболевание протекает тяжело, и организм теряет большое количество жидкости из-за диареи и рвоты, то может понадобиться внутривенное введение жидкости (физиологический раствор, 5 % раствор глюкозы, реополиглюкин). Назначение такой инфузионной терапии необходимо и при выраженном интоксикационном синдроме.
Для выведения из организма токсинов, продуцируемых бактериями, рекомендуется прием адсорбирующих средств (энтеросгель, полифепан, смекта). Для улучшения пищеварения назначаются ферментные препараты (мезим, креон, панкреатин). Устранение спазма кишечника и уменьшение болевого синдрома возможно при помощи спазмолитиков (но-шпа, папаверина гидрохлорид).
В результате поражения стенки кишечника, а также из-за приема антибиотиков, очень часто происходит нарушение нормального состава микрофлоры кишечника. Для лечения и профилактики дисбактериоза назначаются курсы эубиотиков (линекс, бифидумбактерин).
Как передается возбудитель дизентерии?
Возбудитель дизентерии представляет собой неподвижные бактерии из рода шигелл. Под микроскопом они по форме напоминают палочки. В желудок человека попадают оральным путем (то есть через рот). Под действием желудочных ферментов микроорганизмы погибают, выделяя при этом эндотоксины.
Чем больше возбудителей попало в организм, тем быстрее появятся признаки дизентерии и сбои в работе пищеварительной системы, кишечника и центральной нервной системы. Заселяются шигеллы на просторах преимущественно толстого кишечника, где начинают колонизироваться, уничтожая положительную микрофлору и вызывая тем самым дисбактериоз.
Шигеллы подразделяются на 4 вида:
- Шигеллы Григорьева-Шига (Shigella dysenteriae).
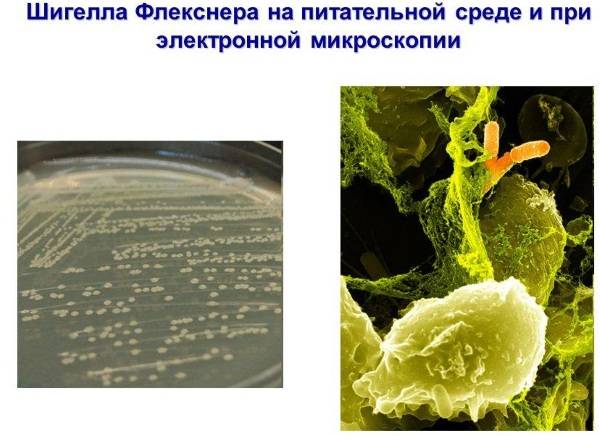
- Шигеллы Флекснера (Shigella Flexneri).
- Шигеллы Бойда (Shigella Boydii).
- Шигеллы Зонне (Shigella Sonnei).
Шигеллы Флекснера и Зонне встречаются чаще остальных, реже шигеллы Бойда. А вот случаи заражения шигеллами Григорьева-Шига так редки, что за последнее время в России не были зафиксированы.
Возбудители попадают в окружающую среду вместе с фекалиями, поэтому способ передачи инфекции называется фекально-оральным. В желудок Shigella Sonnei проникает вместе с пищей, в основном с молочными продуктами.
Контактно-бытовым путем (когда человек касается различных инфицированных вещей и предметов) передается Shigella dysenteriae.
Дифференциальная диагностика
Диагностические мероприятия необходимы для быстрой установки диагноза, исключения серьезных патологических состояний со схожей симптоматикой. К основным методам исследования относят следующие:
- жалобы пациента;
- изучение клинического анамнеза;
- анализ крови (биохимический);
- анализ кала, мочи (развернутый);
- УЗИ органов брюшной полости;
- визуальный осмотр тела пациента (наличие или отсутствие сыпи).
При отягощенной клинике может потребоваться консультация профильных специалистов
Важной задачей диагностики является исключение прочих кишечных заболеваний бактериальной или инфекционной природы. Часто паразитирование многих видов микроорганизмов в кишечнике вызывает идентичные симптомы
Можно выделить основные симптомы, схожие по течению заболевания, но с характерными отличиями от дизентерии:
- Отравление продуктами. При данном состоянии отсутствует сильная схваткообразная боль в подвздошной части брюшины из-за отсутствия поражения толстого кишечника. Отсутствуют и позывы к дефекации.
- Сальмонеллез. При сальмонеллезе кал имеет оттенок болотной тины, светло- или темно-зеленоватого цвета.
- Амебиаз. Заболевание не сопровождается повышением температуры тела, лихорадочным синдромом. Каловые массы включают в себя кровяные и слизистые составляющие, которые напоминают желе малинового цвета. Основной возбудитель — амеба.
- Холера. Заболевание не сопровождается выраженными признаками колита, начинается с сильного поноса, рвоты, а цвет каловых масс напоминает рисовый отвар. Отсутствуют ложные позывы к испражнению.
- Брюшной тиф. У заболевания отсутствуют признаки специфического колита, но зато появляется розовая сыпь, сильная гипертермия, поражается полость толстого кишечника.
- Кишечный колит. Если колит неинфекционной природы, то часто он возникает по причине токсических поражений организма при уремическом синдроме, при патологическом развитии тонкой кишки, холецистите, гастритах различной природы. Обычно заболевание не имеет сезонности и особенных предшествующих факторов на фоне общего здоровья пациента.
- Геморрой. При воспалении геморроидальных узлов, а также при запущенном геморрое после акта дефекации можно отметить появление кровянистых вкраплений в каловых массах. Заболевание протекает без выраженных воспалительных очагов в прямой кишке.
- Онкогенные образования. Рак толстого кишечника сопровождается сильной диареей с кровью. Характер стула регулярный. Присутствуют симптомы общей интоксикации, но стремительный характер болезни, как при дизентерии, отсутствует.
Прогноз и профилактика
Своевременное обращение к врачу и проведение комплексной терапии обеспечивает полное излечение дизентерии и снижает вероятность перехода заболевания в хроническую стадию. Лечение, проведенное на ранней стадии инфицирования, ограждает от возникновения осложнений.
Предупредить попадание инфекции в организм можно, если придерживаться некоторых профилактических мер:
- Следить за чистотой потребляемой воды. Не использовать для этих целей воду из открытых водоемов и не купаться в загрязненных озерах.
- Водопроводную воду и домашнее молоко обязательно подвергать кипячению.
- Употреблять только вымытые фрукты, зелень, овощи и не оставлять в открытом виде готовые блюда.
- Уничтожать скопления мух в помещении
- Чаще мыть руки, особенно после посещения туалета или работы с землей.
- Избегать контактов с зараженными людьми.
Пройдя курс лечения, не следует забывать, вероятность заражения окружающих будет сохраняться еще около двух недель после выздоровления.
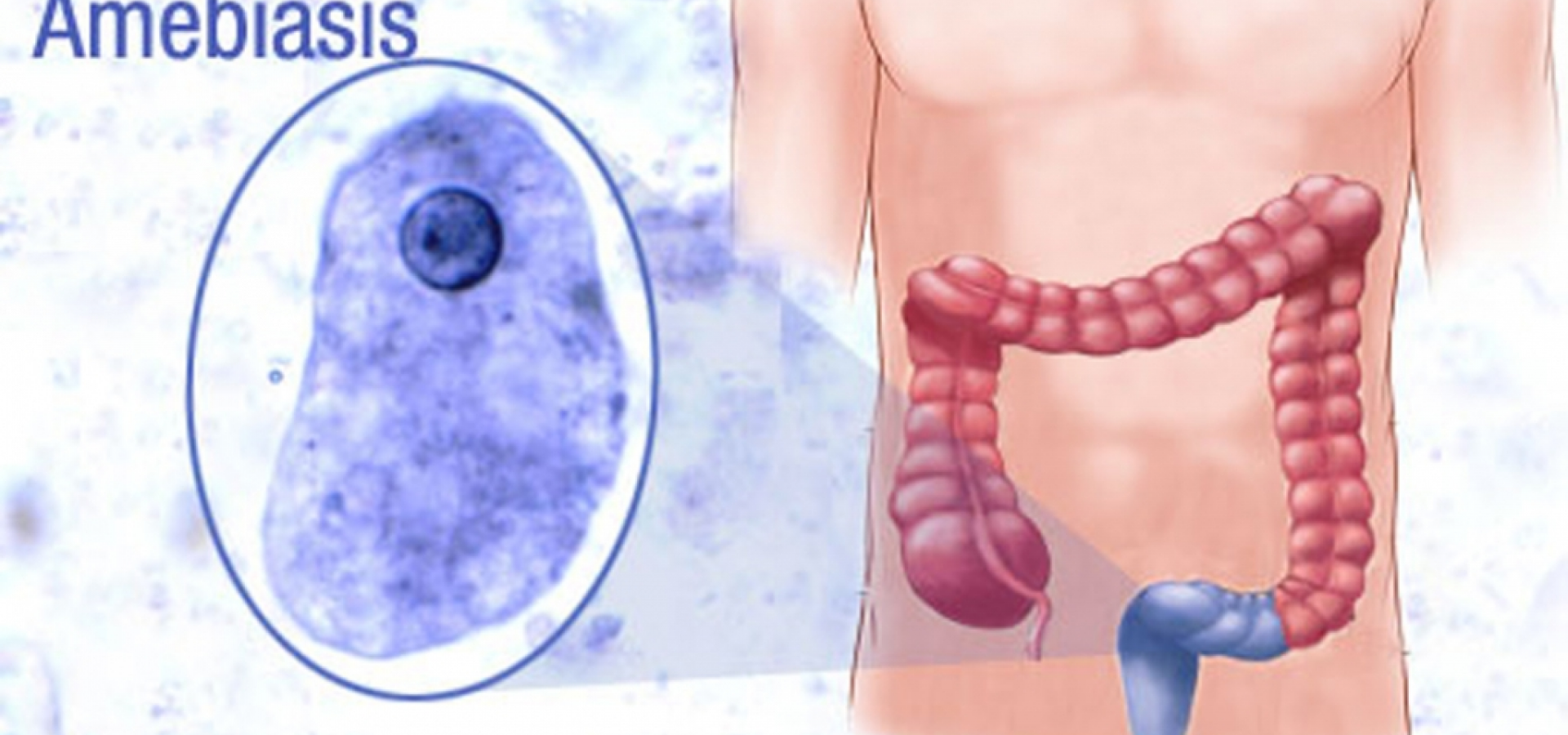
Причины амебной дизентерии
Источниками возбудителя данной болезни являются больные и носители инфекции. С калом выделяются цисты, которые очень устойчивы к различным природным факторам и дезинфицирующим продуктам. Они остаются несколько месяцев живыми в воде.
Заражение происходит оральным и фекальным способом. Инфицирование зачастую происходит через зараженные фрукты, овощи, воду и другие продукты. Также цисты переносят различные насекомые, например тараканы или мухи. Очень часто можно заразиться от заглатывания воды в общественных водоемах.
При попадании в пищеварительный тракт цисты амебы происходит инфицирование. Если вегетативные формы попадают в кислую среду желудка, то они погибают.
Если присутствует дисбактериоз и снижение иммунитета, циста после разрушения своих оболочек переходит в просветную форму. При этом она выделяет активные компоненты цитолизины и ферменты, которые повреждают кишечную стенку, что приводит к ее воспалению. Вегетативная форма амебы входит в кишечную ткань, превращаясь в большую тканевую форму. Она же, насыщаясь эритроцитами, формирует большое количество язв, а также может вызвать омертвение тканей (некроз).
Если тканевая форма амебы попадает еще и в другие человеческие органы по кровеносным сосудам в организме, то начинает образовываться абсцесс в легких, печени и других органах.