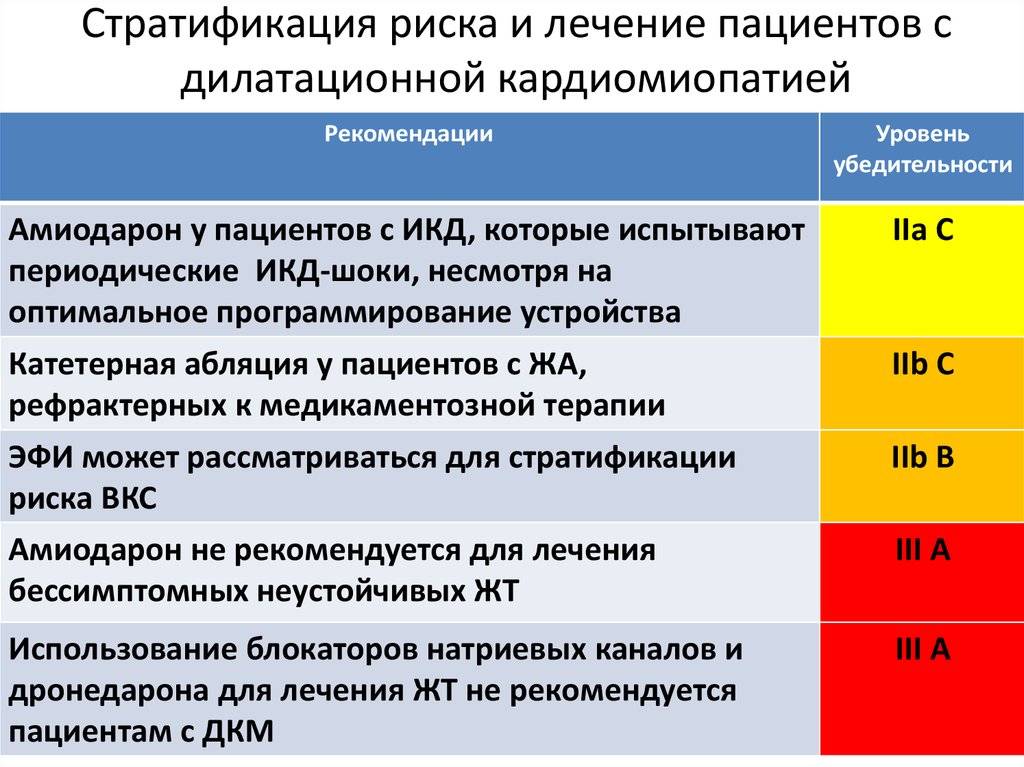
Профилактика заболевания
Пациентам, которые относятся к группе риска развития этой патологии, следует всячески избегать профессионального занятия спортом, а, кроме того, выбора профессий, которые связаны с перегрузкой. Стоит упомянуть, что к группе риска относятся люди, среди родственников которых присутствуют лица с тяжелой недостаточностью сердца в молодом возрасте.
В случае обнаружения у пациентов дилатационной кардиомиопатии главная задача будет состоять в том, чтобы предупредить прогрессирование недостаточности сердца. Назовем основные направления по оцениванию факторов риска:
- Проведение анкетирования.
- Выполнение психологического тестирования на определение уровня тревожности.
- Оценивание состояния здоровья. При этом анализируется функциональное состояние предполагаемых пациентов и клинические проявления возможной патологии.
- Проведение мониторинга рисков, которые воздействуют на здоровье.
- Оценивание эффективности профилактических вмешательств и лечения. При этом контролируются способы оздоровления наряду с выполнением врачебных предписаний и рекомендаций. Также отслеживается мотивация пациентов, их обученность основным техникам оздоровления, проводятся сравнительные характеристики.
Что касается рекомендаций кардиологов касательно профилактики дилатационной кардиомиопатии, то они, прежде всего, включают в себя медико-генетические консультации при наличии семейных случаев заболевания
Не менее важно активное лечение той или иной респираторной инфекции. Необходимо исключить употребление алкоголя
Таким людям особенно важно сбалансированное питание, которое будет обеспечивать достаточное поступление минералов с витаминами в организм.
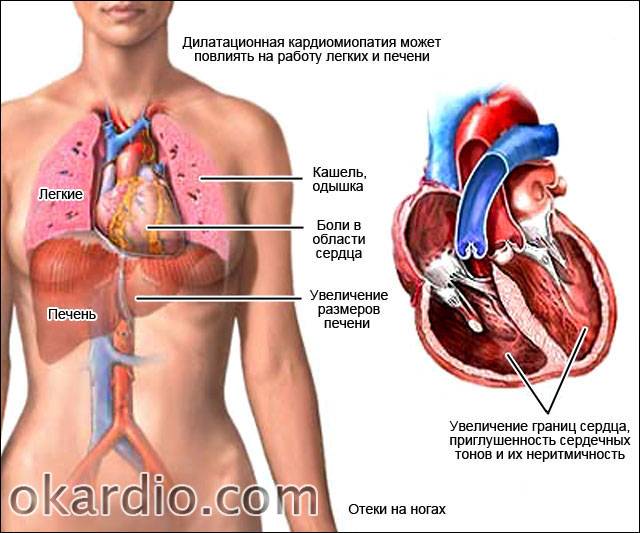
Таким образом, дилатационная кардиомиопатия является миокардиальным поражением, которое характеризуется расширением полости левого желудочка или обоих сразу. Помимо этого, данное заболевание сопровождается нарушением сократительных функций сердца. Дилатационная кардиомиопатия может проявляться в виде признаков застойной недостаточности сердца, тромбоэмболического синдрома и нарушений ритма. Диагностирование патологии базируется на данных общей клинической картины, а, кроме того, отталкивается от объективных обследований, электрокардиограммы, фонокардиографии, эхокардиографии и рентгенографии. Помимо этого, в рамках диагностики врачи дополнительно проводят сцинтиграфию, магнитно-резонансную томографию и биопсию миокарда. Лечение заболевания проводится преимущественно ингибиторами и адреноблокаторами. Нередко применяются диуретики, нитраты, антикоагулянты и антиагреганты. В связи с опасностью для жизни пациентам, находящимся в зоне риска, требуется регулярно наблюдаться у кардиолога, соблюдая все необходимые профилактические меры. К сожалению, внезапная смерть при дилатационной кардиомиопатии не редкость.
Методы лечения
Лечение дилатационной кардиомиопатии назначают с целью устранения повышенной свертываемости крови, симптомов недостаточности сердца, нарушений ритма.
Человеку с таким диагнозом нужно соблюдать постельный режим, пить меньше жидкости и есть меньше соли.
Назначают медикаментозные средства. При наличии сердечной недостаточности прибегают к:
- ингибиторам ангиотензин превращающего фермента;
- мочегонным препаратам.
Если ритм сердца нарушен, то не обойтись без бета-адреноблокаторов и сердечных глюкозидов. Также следует употреблять лекарства для расширения сосудов, пролонгированные нитраты, они помогут уменьшить поступление крови к правой части тела.
 Чтобы из-за повышенной густоты крови не возникли тромбы, пользуются антикоагулянтами. Для этого используют Гепарин, который вводят под кожу. Кроме них, назначают антиагреганты в виде Ацетилсалициловой кислоты.
Чтобы из-за повышенной густоты крови не возникли тромбы, пользуются антикоагулянтами. Для этого используют Гепарин, который вводят под кожу. Кроме них, назначают антиагреганты в виде Ацетилсалициловой кислоты.
Также при наличии дилатационной кардиомиопатии лечение может включать хирургические процедуры. На тяжелых стадиях развития болезни и при серьезных нарушениях в работе сердца могут прибегнуть к трансплантации здорового органа. После операции выживают около 75% больных.
Если возникла дилатационная кардиомиопатия клинические рекомендации важно соблюдать, чтобы избежать развития осложнений. Больной должен соблюдать диету, отказаться от жирного и жареного, снизить уровень физической активности, избегать стрессов, регулярно посещать врача
Диагностика
Диагностировать дилатационную кардиомиопатию достаточно сложно, так как отсутствует специальные критерии для этого. Заболевание выявляется за счет исключения других возможных патологий, протекающих с дилатацией сердечных полостей.
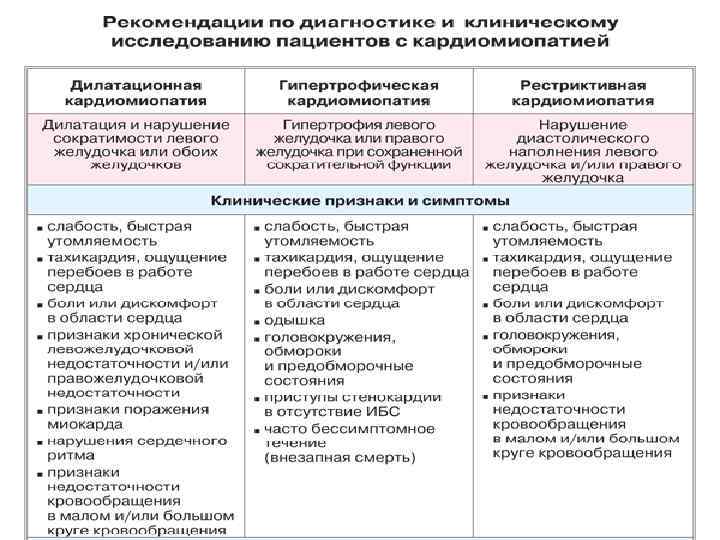
К проявленим дилатационной кардиомиопатии относятся кардиомегалия, тахикардия, характерные хрипы в легких, шумы клапанов. Для подтверждения конечного диагноза проводят ряд диагностических мероприятий:
-
- Оценка симптомов. На этом этапе уточняется, как давно появилась одышка, отечность конечностей, нарушение сердечного ритма. Также выясняются возможные причины перечисленных симптомов со слов пациента.
- Изучение образа жизни пациента. На приеме врач выясняет, какими болезнями ранее болел человек и его родственники, принимал ли больной лекарственные средства, алкоголь или, возможно, был контакт с токсичными веществами.
- Проведение осмотра. В результате этого специалист может оценить окрас кожных покровов. Дело в том, что при дилатационной кардиомиопатии наблюдается их посинение из-за нарушения кровообращения. Также отмечается отечность нижних конечностей, увеличение печени в размерах. При наличии данной патологии артериальное давление бывает как нормальным, так и пониженным.
- Лабораторное исследование крови, мочи. При кардиомиопатии наблюдается снижение показателей гемоглобина. Что касается анализа мочи, то в нем отмечают появление белка. При застое крови увеличивается количество печеночных ферментов.
- Проведение электрокардиографии. Несмотря на то, что при дилатационной кардиомиопатии по итогу ЭКГ не обнаруживаются специфические изменения, данное исследование позволяет выявить сбои сердечного ритма.
- Выполнение фонокардиограммы и рентгена грудной клетки для определения размеров сердца и анализа сердечных шумов.
Существует множество дополнительных исследований, которые могут назначаться для установления точного диагноза. Полный список диагностических мероприятий врач определяет индивидуально для каждого отдельного пациента.
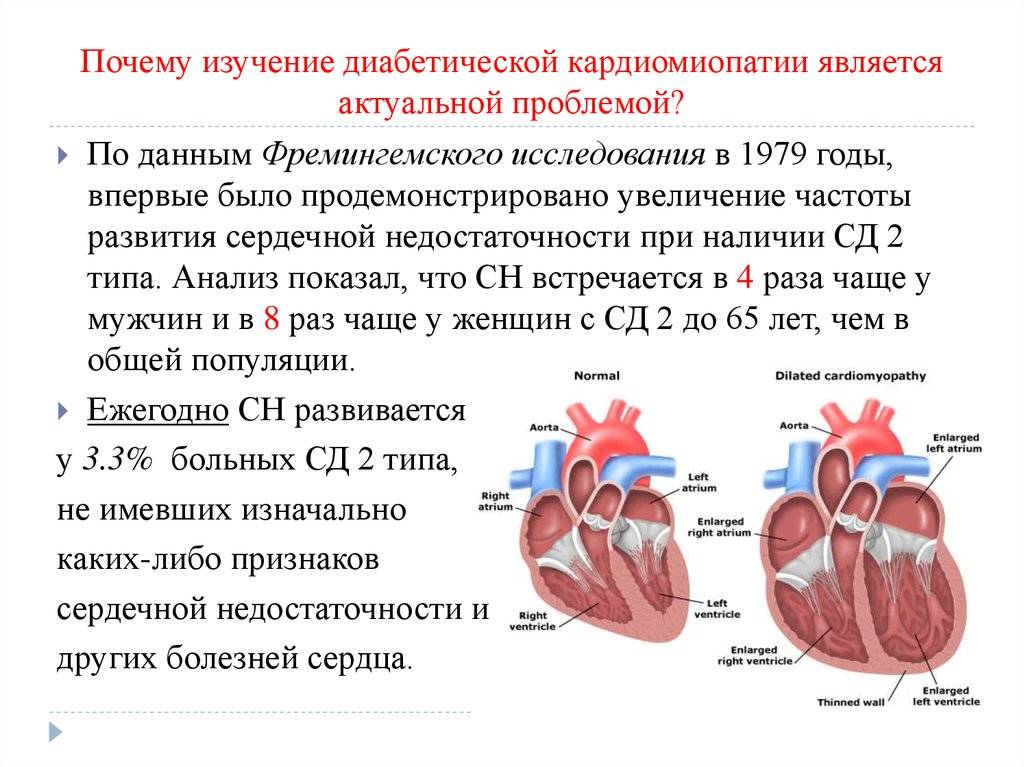
Почему возникает патология, и что происходит с сердцем
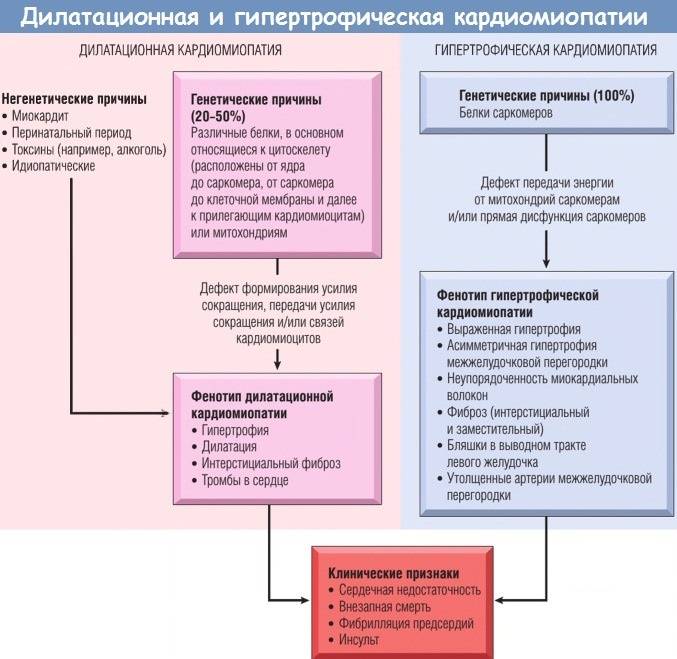
ДКМП занимает промежуточную позицию: она является чем-то средним между наследственным и приобретенным заболеванием. Примерно четверть (20 – 30%) всех случаев возникает из-за мутации генов, ответственных за образование белков мышечного цитоскелета кардиомиоцитов (дистрофин, ламинин). Они скрепляют все клетки миокарда в единое целое, обеспечивают передачу нервного импульса, а также синхронное сокращение всей сердечной мышцы.
При недостаточном образовании этих белков развивается постепенная дистрофия миокарда – ухудшается передача возбуждения от одной клетки к другой, и происходит медленное «ослабление» сердца как насосного органа. Генетическую природу дилатационной кардиомиопатии подтверждают многочисленные случаи среди близких родственников.
Наследственную ДКМП еще называют первичной или идиопатической. Приобретенные формы именуют вторичными. Причин данной разновидности заболевания довольно много, но за лидирующую позицию конкурируют две: миокардиты и алкоголизм.
Миокардиты
Примечательно то, что большую этиологическую роль играют именно вирусы. Все дело в том, что некоторые из них, особенно энтеровирусы (Коксаки А и В), помимо непосредственного повреждения кардиомиоцитов, способны запускать иммунопатологические процессы. Вследствие этого в организме начинают вырабатываться антимиокардиальные антитела, которые атакуют мышечные клетки сердца. Многие люди переносят вирусный миокардит и даже не подозревают об этом – его характерными признаками являются появление или колющих болей в области сердца, учащение сердцебиения через неделю после простудного заболевания.
Алкоголизм
С алкоголем не все так однозначно, как может показаться на первый взгляд. Например, до 1960-х годов ДКМП была очень распространена среди людей, длительно употребляющих алкоголь. Причем в подавляющем большинстве случаев это были «любители» пива. И, разумеется, сначала именно спиртному приписывали роль причины развития ДКМП. После проведения исследований оказалось, что возникновение патологии связано с отравлением тяжелыми металлами, а именно кобальтом, который добавляли в пиво в качестве стабилизатора пены. В настоящее время кобальт в производстве напитка давно уже не используется.
И тем не менее, не стоит полностью отрицать токсическое действие больших доз алкоголя на сердце. До сих пор не до конца ясно, вызвано ли развитие ДКМП прямым повреждающим эффектом спиртного (а точнее, его токсичного метаболита – ацетальдегида) на сердечную мышцу, либо же причиной является недостаточное усвоение витамина В1 (тиамина) в желудочно-кишечном тракте у лиц, длительно употребляющих алкоголь.
Более редкие причины дилатационной кардиомиопатии следующие:
- эндокринологические заболевания – тиреотоксикоз, гипотиреоз, синдром/болезнь Иценко-Кушинга;
- использование лекарственных средств – наиболее сильным кардиотоксическим эффектом обладают противоопухолевые препараты Доксорубицин, Даунорубицин;
- дефицит питательных веществ – селена, карнитина, витамина Д;
- поражение сердца при системных заболеваниях – красная волчанка, анкилозирующий спондилоартрит (болезнь Бехтерева), амилоидоз, васкулиты и т. д.
Механизм развития болезни
В результате влияния различных этиологических факторов, будь то генетическая мутация или вирусный миокардит, камеры сердца начинают расширяться. Мышечные клетки постепенно гибнут, замещаясь соединительной тканью, развивается фиброз. Сердце становится менее эластичным, хуже растягивается в фазу диастолы, из-за чего желудочки плохо заполняются кровью. Оставшаяся ткань миокарда компенсаторно гипертрофируется, что в конечном счете приводит к его дистрофии и развитию сердечной недостаточности. В расширенных полостях сердца пациента с ДКМП образуются пристеночные тромбы.
Дилатационная кардиомиопатия у детей
ДКМП у детей занимает первое место среди всех кардиомиопатий. Она встречается примерно в 10 раз реже, чем у взрослых (частота – 0,5 на 100 000 людей), чаще болеют мальчики. Однако преобладающее число детских случаев патологии развивается вследствие генетических мутаций и протекает намного тяжелее, характеризуясь большей частотой летальных исходов.
Диагностика кардиомиопатии
Если есть подозрение, что у ребенка может быть кардиомиопатия, обычно направляют к педиатру или детскому кардиологу. На приеме врач задаст вопросы о симптомах, изучит медицинскую и семейную историю, проведет некоторые исследования, позволяющие узнать, есть ли кардиомиопатия.
Обычные диагностические тесты при подозрении на кардиомиопатию
- ЭКГ (электрокардиография) — метод позволяет изучить электрическую активность сердца и определить аритмии (ненормальные сердечные ритмы). ЭКГ может быть выполнена во время тренировки (если упражнения обычно приводят к появлению симптомов), или устанавливается портативный “монитор Холтера”, который может записывать сердечный ритм в течение суток.
- Эхо КГ (эхокардиография) — это ультразвуковое сканирование, которое основано на использовании звуковых волн для создания 2- и 3- мерных изображений. Этот тест позволяет рассмотреть структуру сердца и используется, чтобы увидеть, увеличены ли размеры органа и есть ли утолщение сердечной мышцы. Изображения движутся, поэтому также можно посмотреть, как работает сердце. Допплеровская эхоКГ определяет скорость и поток крови по камерам сердца, что также помогает проверить его работу.
- МРТ (магнитно-резонансная томография) — этот тип сканирования дает возможность получить высококачественные изображения и используется для изучения детальной структуры сердца и того, как кровь течет по его полостям. МРТ также можно использовать для измерения любых областей утолщенного миокарда.
Видео: Кардиомиопатии новорожденных
Могут быть использованы другие способы диагностики, необходимость в которых рассматривается в зависимости от результатов тестов, приведенных выше. В основном все усилия направлены на диагностику кардиомиопатии или поиск другой причины возникших симптомов.
Лечение дилатационной кардиомиопатии
Устранимые первичные причины (например, токсоплазмоз, гемохроматоз, тиреотоксикоз, бери-бери) необходимо скорригировать. В противном случае лечение такое же, как при сердечной недостаточности: ингибиторы АПФ, бета-адреноблокаторы, блокаторы рецепторов альдостерона, АРА II, мочегонные средства, дигоксин и нитраты. Глюкокортикоиды, азатиоприн и лошадиный антитимоцитарный глобулин больше не используют: хотя эти препараты могут сократить острую фазу некоторых воспалительных кардиомиопатий (например, острый вирусный миокардит или миокардит при саркоидозе), они не улучшают отдаленный результат. Противовирусные препараты неэффективны.
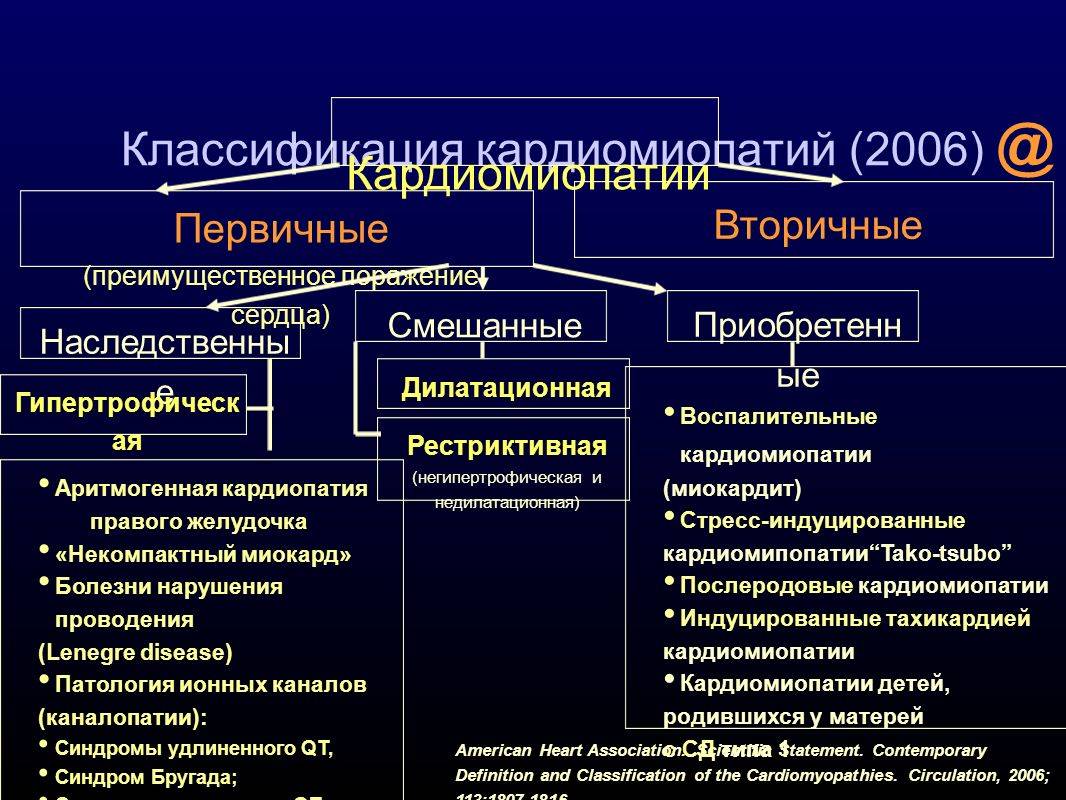
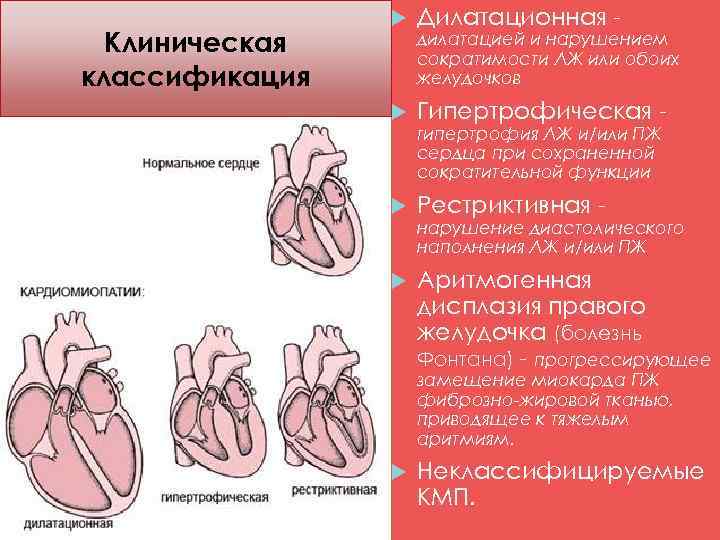
Классификация дилатационной кардиомиопатии
Согласно существующей классификации ВОЗ, среди ДКМП выделяют следующие формы: идиопатическую, семейную/генетическую, вирусную и/или иммунную, алкогольную/токсическую, а также «специфические кардиомиопатии» при других заболеваниях сердца и системных процессах.
По классификации Maron et al. (2006) все случаи дилатационной кардиомиопатии разделены на две группы: первичные (генетические, негенетические, приобретенные), при которых преимущественно поражается только миокард, и вторичные (при различных системных заболеваниях).
Рабочая группа ESC (2008) предложила новую классификацию кардиомиопатии, которая, по сути, возвращает нас к определению Goodwin и исключает наличие таких ДКМП, как ишемическая, клапанная, гипертензивная.
Классификация дилатационной кардиомиопатии включает семейные/генетические и несемейные / негенетические формы.
Этиология и патогенез
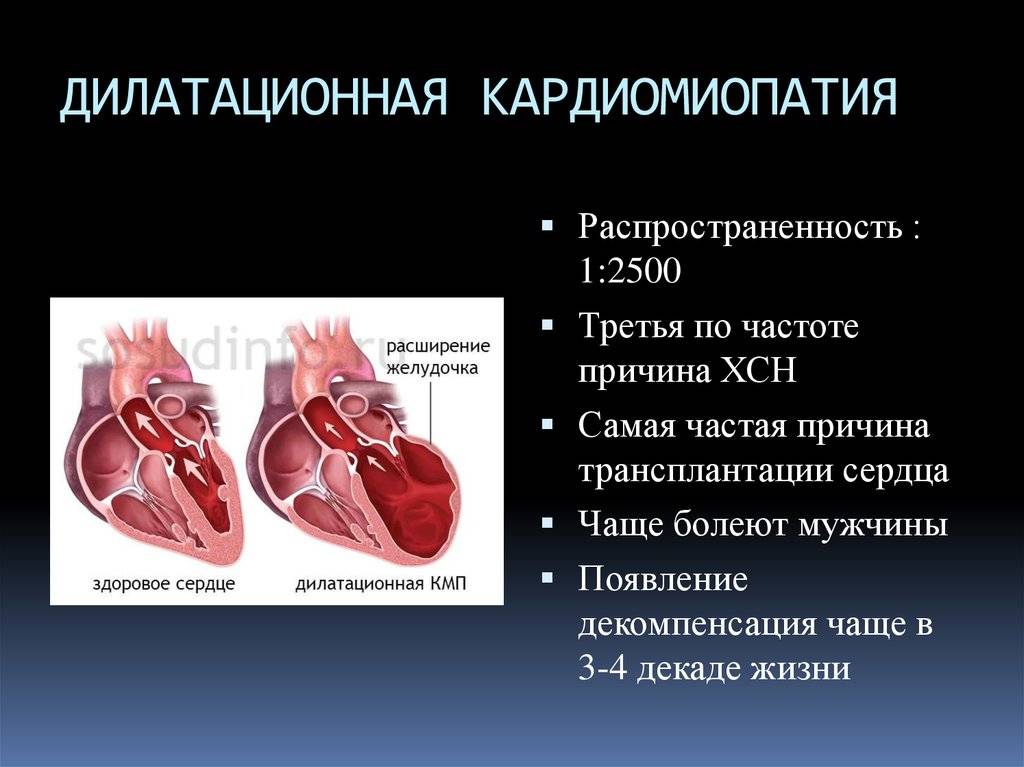
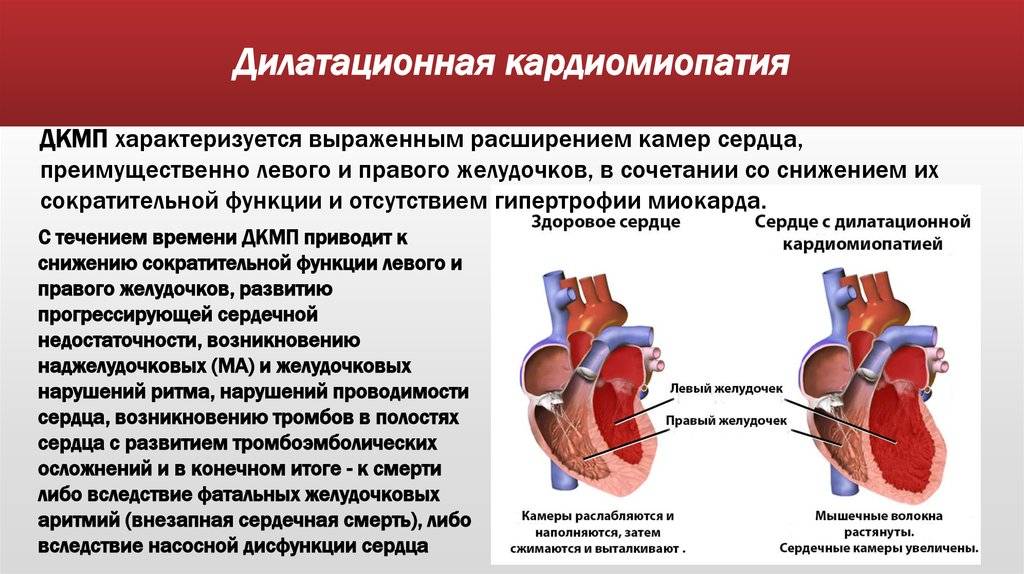
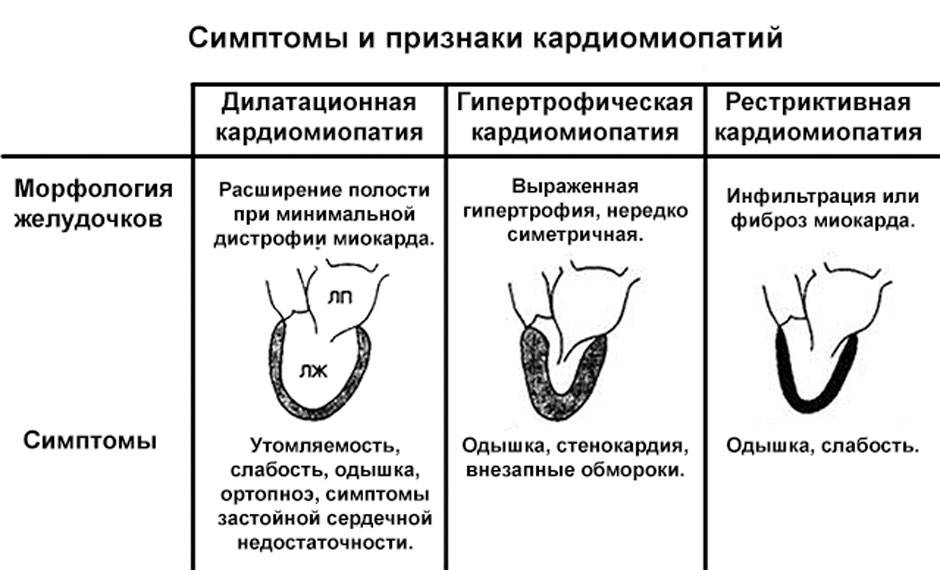
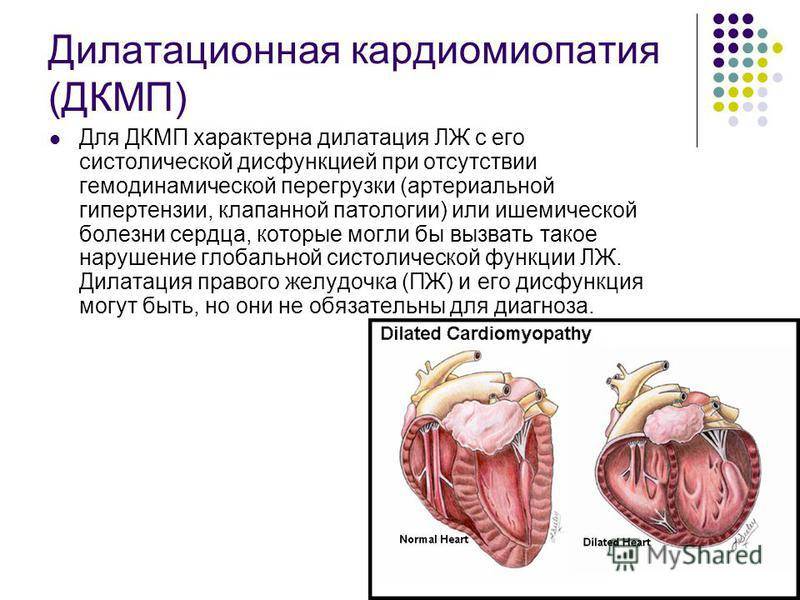
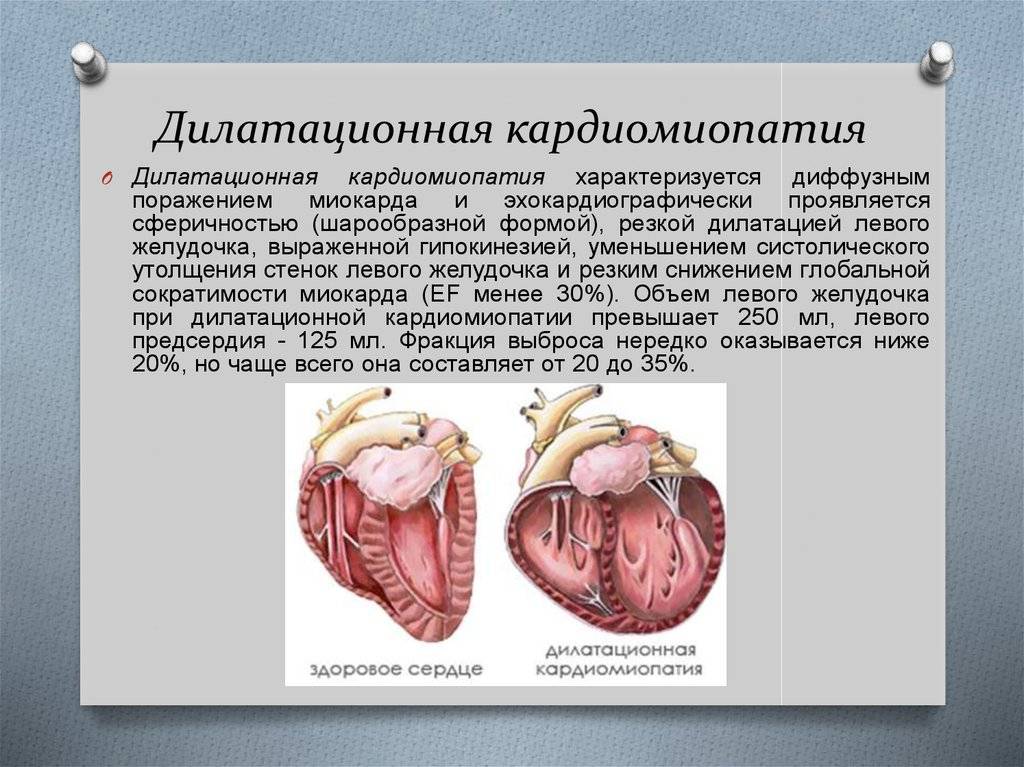
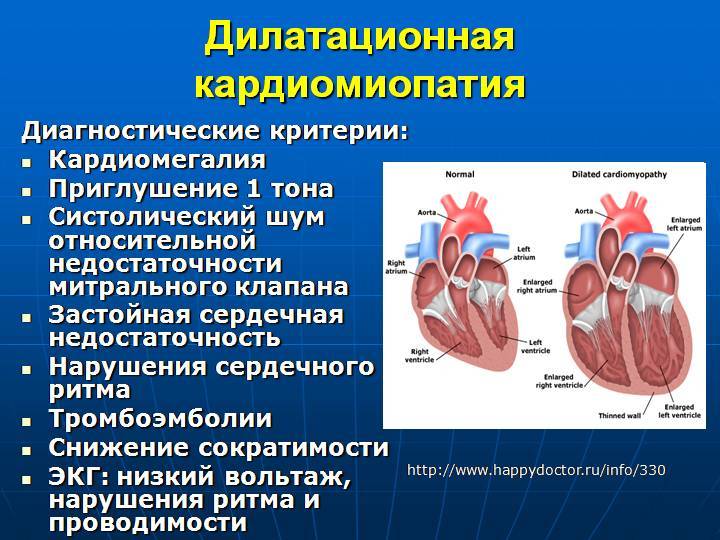
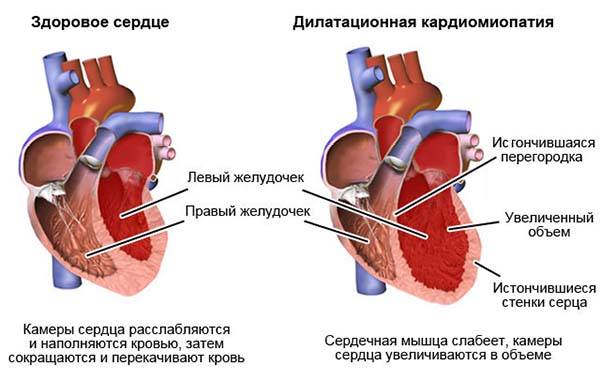
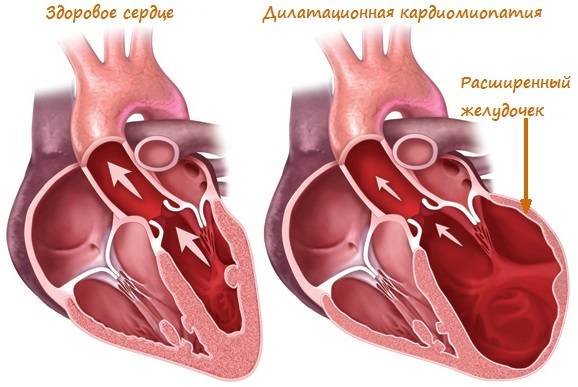
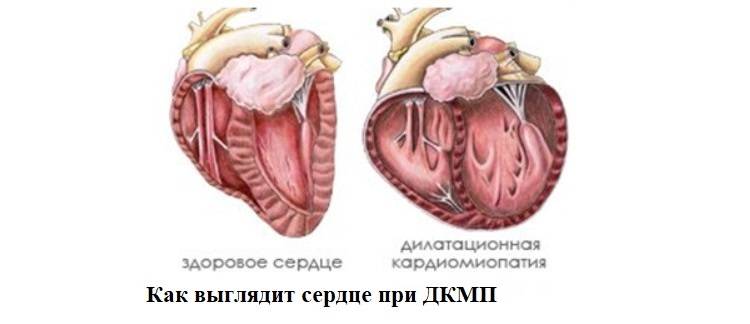
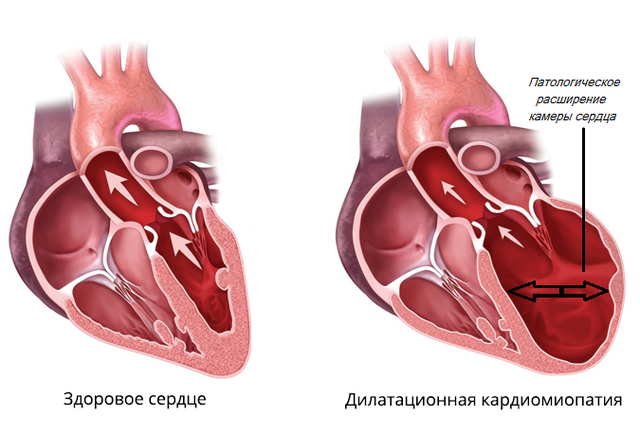
Дилатационная кардиомиопатия (ДКМП) — это патология миокарда, которая характеризуется растяжением (дилатацией) полости желудочков, без увеличения толщины их стенок.
На фоне болезни ухудшается сократительная способность сердца, развиваются признаки сердечной недостаточности застойной формы, прогрессирует тромбоэмболия, нарушается сердечный ритм.
Риск внезапного смертельного исхода при дилатационной кардиомиопатии очень высок, поэтому терапия включает обширный список лекарственных средств.
Особенности болезни
Первые клинические проявления могут появиться еще в 20 лет, но выявляют ее так же у пожилых людей и детей. Ввиду отсутствия единых диагностических критериев не выявлено частоты заболевания среди них.
Отмечается, что у детей ДКМП выявляется в 10 случаях на 100 000 населения.
В течение длительного времени причины развития идиопатической (спорадической) формы дилатационной кардиомиопатии (ДКМП) оставались неизвестными. В настоящее время считается, что как минимум в 30-40% случаев заболевание наследуется. Важными факторами патогенеза также являются — плохое питание (недоедание), дефицит тиамина и белка в организме, а также действие на миокард антрациклиновых производных (например, доксорубицина).
https://www.youtube.com/watch?v=xfzJVZU0X1Q
Предполагается, что основная масса вторичных форм ДКМП (алкогольная, гипертензивная или ишемическая ДКМП) развивается, когда на фоне генетической предрасположенности к заболеванию, повышается гемодинамическая нагрузка на сердечно-сосудистую систему (например, во время беременности) или возникают факторы, которые оказывают прямое повреждающее действие на миокард (например, этиловый спирт).
В основе формирования ДКМП лежит первичное повреждение и гибель кардиомиоцитов, в результате чего наблюдаются следующие гемодинамические последствия: — прогрессирующее снижение сократительной способности; — выраженная дилатация полостей сердца; — развитие компенсаторной гипертрофии миокарда и увеличение массы сердца (без утолщения стенок желудочков); — в тяжелых случаях — возникновение относительной недостаточности митрального и трикуспидального клапанов;
— застой крови в малом и большом кругах кровообращения; — относительная коронарная недостаточность и развитие ишемии миокарда; — появление очагового и диффузного фиброза в миокарде; — периферическая вазоконстрикция.
3 Симптоматика
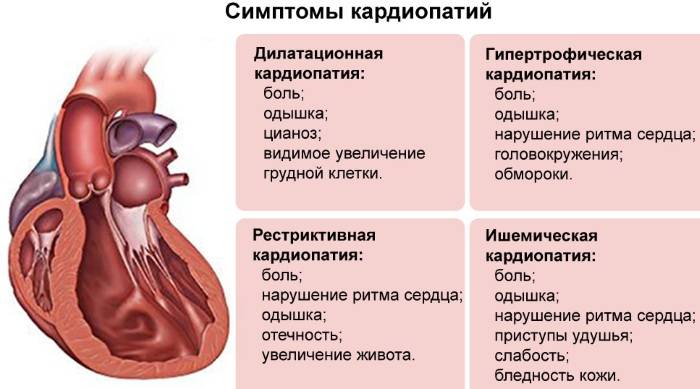
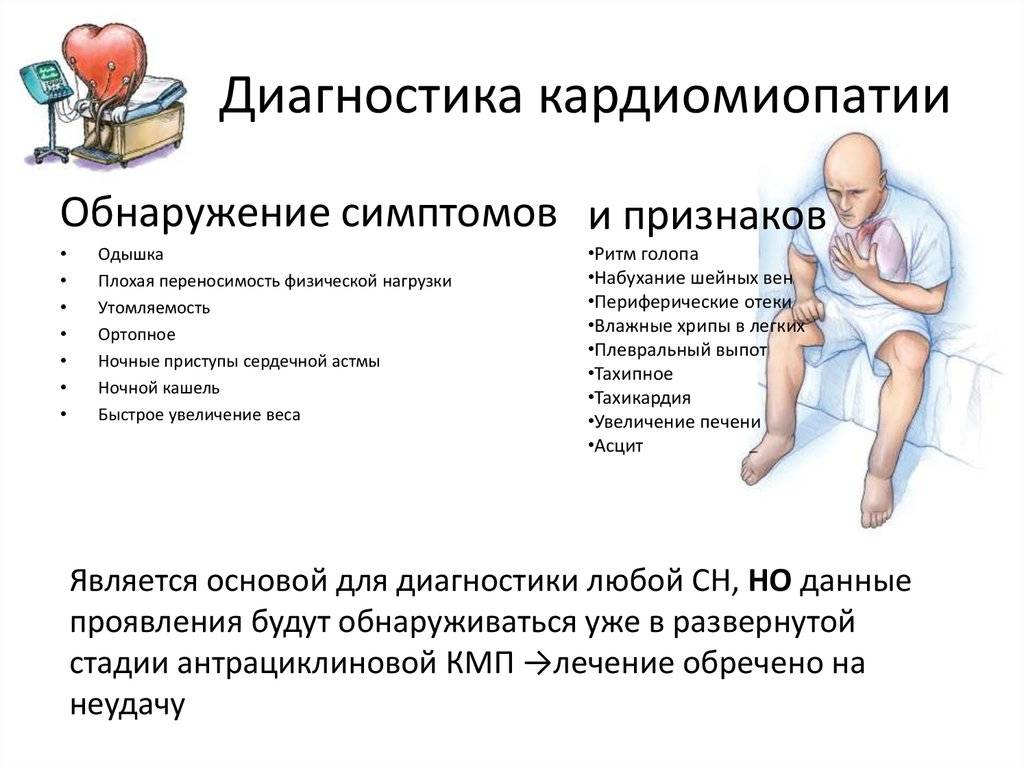
Развивается заболевание постепенно, но характеризуется стойким прогрессированием симптомов. Основные клинические проявления дилатационной кардиомиопатии — нарушения ритма сердца, тромбозы, признаки хронической сердечной недостаточности.
Компенсированная стадия ДКМП протекает практически бессимптомно. Более выраженными проявления становятся в стадию декомпенсации. Первые признаки — это жалобы пациентов на сильную утомляемость, затруднения дыхания. Если заболевание имеет инфекционную природу, прослеживается связь с признаками простуды — повышение температуры тела, кашель, насморк.

Таблица. Характерные проявления дилатационной кардиомиопатии.
| Признак | Характеристика |
| Жалобы | Пациенты предъявляют жалобы, связанные с сердечной недостаточностью — одышка при нагрузке и в покое, повышенная утомляемость, ощущение сердцебиения, появление отеков на ногах |
| Данные осмотра | Характерный внешний вид, связанный с недостаточностью кровообращения — бледная и влажная кожа, отеки на ногах, частое дыхание, в брюшной полости определяется свободная жидкость. Вены на шее набухшие, увеличена печень — признаки застоя крови в большом круге |
| Перкуссия и аускультация | В лeгких выслушиваются застойные хрипы. При аускультации сердца — тахикардия, нарушения ритма. Выслушивается систолический шум в проекции трехстворчатого клапана. Перкуторно определяется расширение границ сердца вправо и влево |
Образование тромбов в сосудах приводит к недостатку кровоснабжения внутренних органов. Признаками нарушения работы почек является учащенное мочеиспускание. При недостаточности мозгового кровообращения появляется расстройство внимания, памяти, головокружение и головные боли.
У детей также может развиться дилатационная кардиомиопатия, хоть и значительно реже, чем у взрослых. Симптоматика заболевания в детском возрасте выражена незначительно. Предположить возможный диагноз можно по следующим признакам:
- грудной ребенок будет плохо есть, недостаточно прибывать в массе и росте;
- у детей постарше проявляется отставание в интеллектуальном и физическом развитии;
- характерна повышенная потливость, небольшой цианоз кожи.
При осмотре будут выявляться те же признаки, что и у взрослых, с учeтом возрастных норм. У детей наблюдается более длительный компенсаторный период, сердечная недостаточность развивается позднее.
Летальные исходы при дилатационной кардиомиопатии возникают вследствие тромбоэмболических осложнений. При скрытом течении заболевания развивается внезапная смерть на фоне мнимого благополучия.
Прогноз
К сожалению, прогноз для таких заболеваний неутешительный. Сердечная недостаточность развивается стремительно, поэтому вероятности серьезных осложнений велики. Перечень последствий болезни:
- аритмия;
- тромбоэмболия;
- внезапная смерть.
Продолжительность жизни определяется в большей степени заболеванием, на фоне которого происходит развитие кардиомиопатии. При поддерживающем своевременном лечении появляется возможность стабилизировать состояние.
Женщинам с таким заболеваниям не рекомендуется беременеть, в связи с высокой смертностью. Меры по профилактике рестриктивной кардиомиопатии пока не разработаны, но рекомендуются меры, рассчитанные на предупреждение сердечной недостаточности.
Осложнения
Получить консультацию по медтуризму
Бесплатная консультация по лечению за рубежом! Оставьте заявку ниже
Получить консультацию по медтуризму
Немедикаментозное лечение: ограничение физических нагрузок, потребления поваренной соли, особенно при наличии отечного синдрома.
Медикаментозная терапия
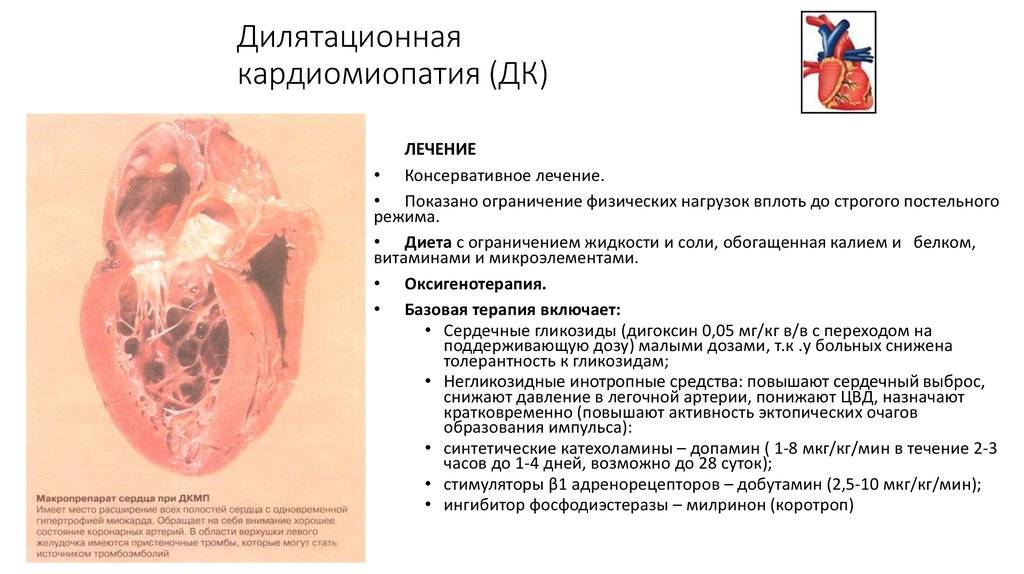
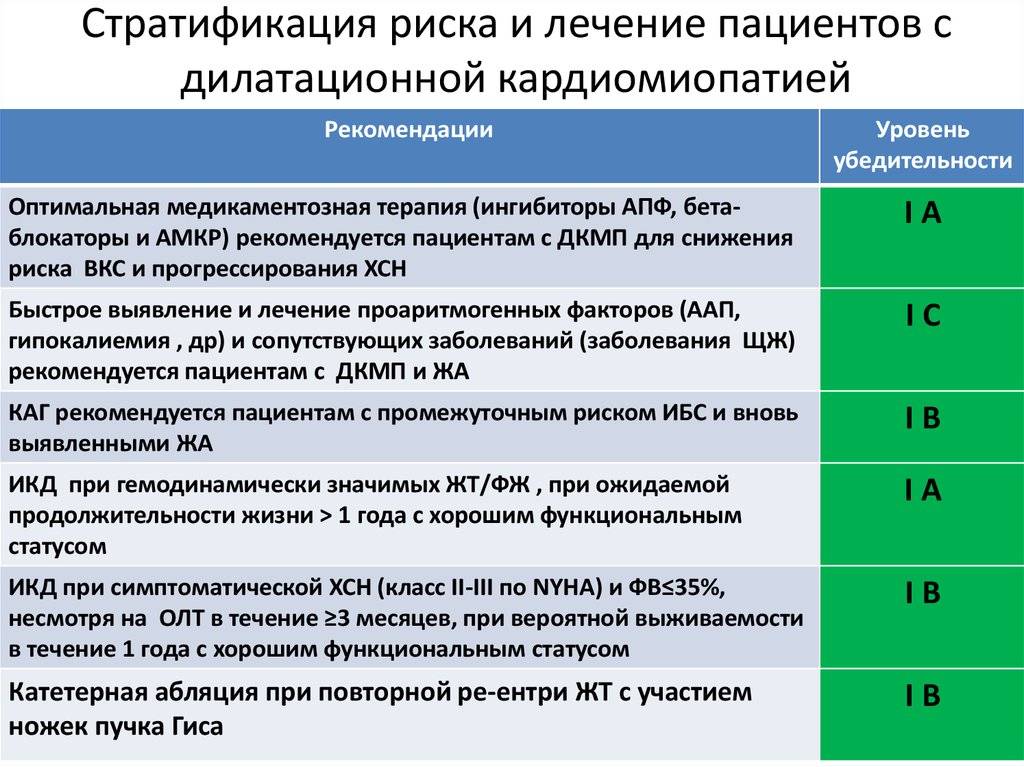
1. Ингибиторы АПФ — препараты первого выбора. При отсутствии противопоказаний, их назначение целесообразно на всех стадиях развития ДКМП, даже если выраженные клинические проявления хронической сердечной недостаточности (ХСН) отсутствуют.
Свойства: — предупреждают некроз кардиомиоцитов и развитие кардиофиброза; — способствуют обратному развитию гипертрофии; — снижают величину постнагрузки (внутримиокардиальное напряжение); — уменьшают степень митральной регургитации; — применение ингибиторов АПФ достоверно увеличивает продолжительность жизни больных.
Начальная доза: эналаприл — 2,5 мг 2 раза в сутки; рамиприл 1,25 мг 1 раз в сутки; периндоприл 2 мг 1 раз в сутки. При хорошей переносимости дозы необходимо увеличить до 20-40 мг/сутки — эналаприл, 10 мг — рамиприл, 4 мг — периндоприл.
2. Бета-адреноблокаторы целесообразно назначать в комбинации с ингибиторами АПФ. Бета-адреноблокаторы особенно показаны пациентам со стойкой синусовой тахикардией или мерцательной аритмией. Используют любые бета-адреноблокаторы (метопролол, бисопролол, атенолол, карведилол). Терапию начинают с малых доз препаратов, постепенно увеличивая дозу до максимально переносимой. В первые 2-3 недели лечения бета-адреноблокаторами у части пациентов возможно уменьшение фракции выброса и ударного объема, а также некоторое ухудшение состояния, что обусловлено в основном отрицательным инотропным действием препаратов. Тем не менее у основной части таких пациентов постепенно начинают преобладать положительные эффекты бета-адреноблокаторов, связанные со стабилизацией нейрогормональной регуляции кровообращения, восстановлением плотности бета-адренорецепторов на клеточных мембранах кардиомиоцитов и уменьшением кардиотоксического действия катехоламинов . Со временем возрастает фракция выброса и уменьшаются клинические проявления ХСН.
3. При наличии застоя крови в малом или/и в большом круге кровообращения применяют диуретики (тиазидовые, тиазидоподобные и петлевые мочегонные по обычной схеме). В случае выраженного отечного синдрома указанные диуретики целесообразно комбинировать с назначением антагонистов альдостерона (альдактон, верошпирон).
4. Нитраты (изосорбид-динитраты или изосорбид-5-мононитраты) применяют в качестве дополнительного средства при лечении пациентов с хронической левожелудочковой недостаточностью. Изосорбид-5-мононитраты (оликард, имдур) отличаются высокой биодоступностью и предсказуемостью действия, способствуют депонированию крови в венозном русле, уменьшают величину преднагрузки и застой крови в легких.
5. Сердечные гликозиды показаны пациентам с постоянной формой мерцательной аритмии.
У тяжелых больных с выраженной систолической дисфункцией левого желудочка и синусовым ритмом сердечные гликозиды применяются только в комбинации с ингибиторами АПФ, диуретиками под контролем содержания электролитов и с мониторингом ЭКГ. Длительное применение негликозидных инотропных средств увеличивает смертность таких больных и поэтому не рекомендуется. Кратковременное применение негликозидных инотропных препаратов (леводопа, добутамин, милринон, амринон) считается оправданным при подготовке больных к трансплантации сердца.
6. Поскольку в 30% случаев течение ДКМП осложняется внутрисердечным тромбозом и развитием тромбоэмболий, всем больным показан прием антиагрегантов: ацетилсалициловая кислота (постоянно) в дозе 0,25-0,3 г в сутки и другие антиагреганты (трентал, дипиридамол, вазобрал). У больных с мерцательной аритмией показано назначение непрямых антикоагулянтов (варфарин) под контролем показателей коагулограммы. Дозы препарата подбираются так, чтобы величина МНО составляла 2-3 ед.
Хирургическое лечение
Трансплантация сердца — высокоэффективный способ лечения рефрактерных к медикаментозной терапии кардиомипатий. Показания: — быстрое прогрессирование сердечной недостаточности; — отсутствие эффекта от консервативной терапии; — возникновение жизнеопасных нарушений сердечного ритма; — высокий риск тромбоэмболических осложнений.
Классификации кардиомиопатий
Классификация кардиомиопатий по происхождению
По происхождению различают первичную (заболевания миокарда неясного генеза) и вторичную кардиомиопатию (причина поражения миокарда известна или связана с заболеваниями других органов).
Причины первичной кардиомиопатии:
- Генетические нарушения;
- вирусные инфекции (Коксаки и др.);
- замещение сердечной мышцы соединительной или жировой тканью.
Причины вторичной кардиомиопатии:
- эндокринные нарушения (тиреотоксикоз, сахарный диабет);
- интоксикации (токсическая, алкогольная и др.);
- стресс (кардиомиопатия такоцубо).
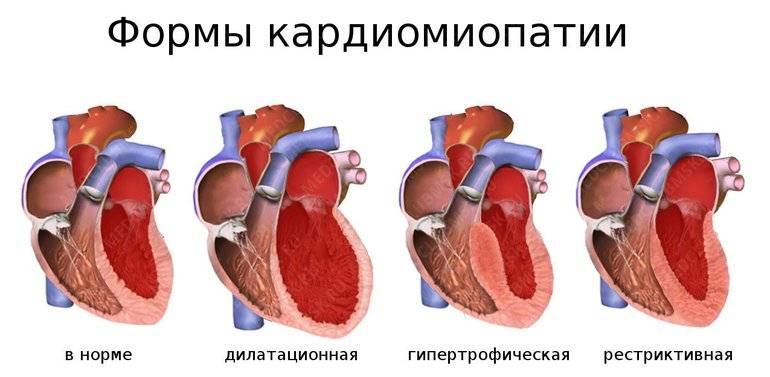
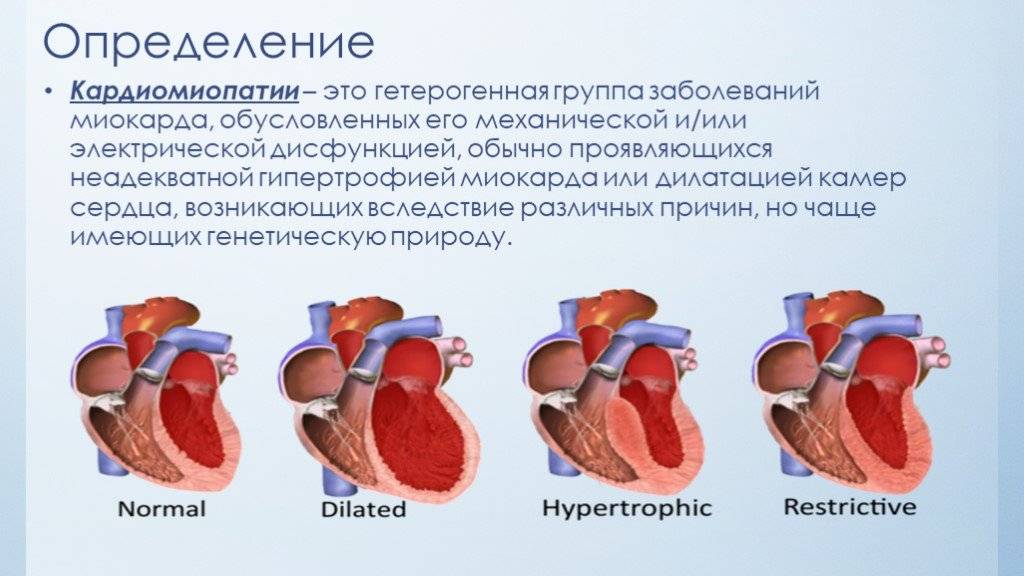
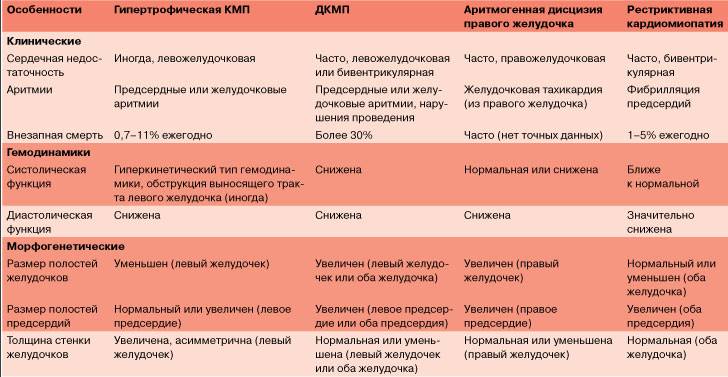
Классификация кардиомиопатии по клиническим признакам (основные формы):
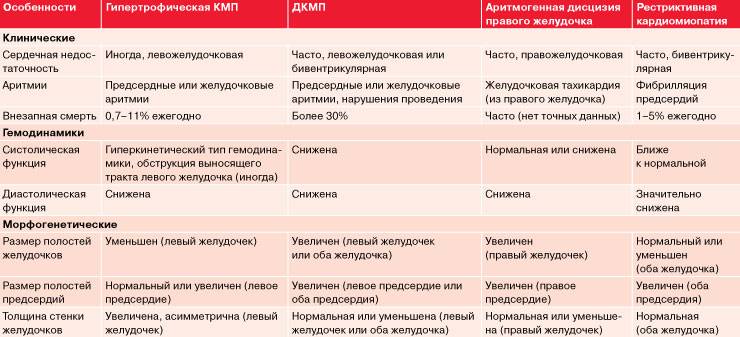
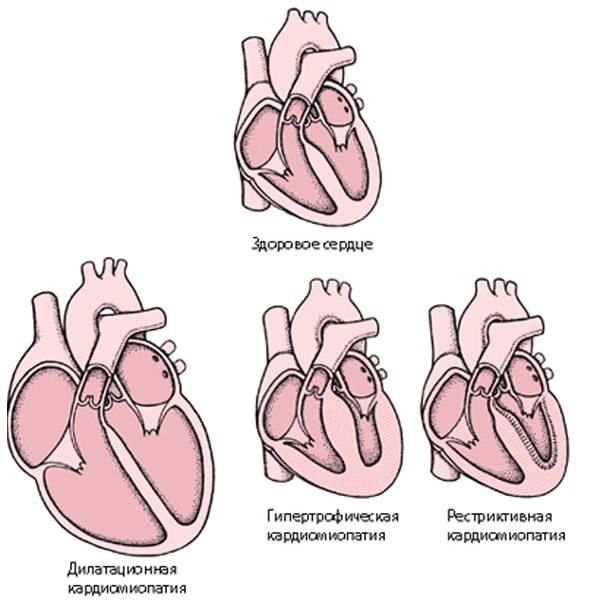
Дилатационная кардиомиопатия – наиболее тяжелая и распространенная. При этом заболевании имеет место кардиомегалия – значительное увеличение полостей миокарда. В результате сердце теряет способность полноценно перекачивать кровь. Дилатационная КМП неизбежно приводит к развитию сердечной недостаточности.
Перипартальная (послеродовая) кардиомиопатия – одна из разновидностей дилатационной кардиомиопатии. Как ни парадоксально, развитие у женщины сердечной недостаточности и характерных для нее симптомов – практически основной признак перипартальной формы. Среди других распространенных вариантов – алкогольная.
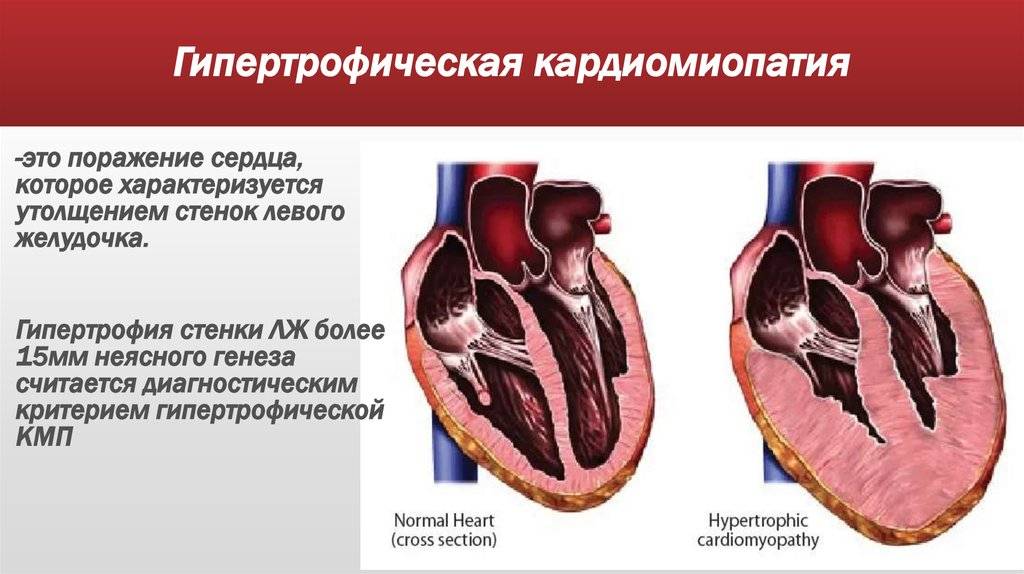
Гипертрофическая кардиомиопатия (ГКМП) – одна из главных причин внезапной смерти у молодых, физически активных людей (спортсменов, военнослужащих). Эта кардиомиопатия связана с утолщением миокарда (гипертрофия сердечной мышцы). Рост толщины стенки опережает развитие сосудов и как следствие-нарушается кровоснабжение мышцы сердца, также страдает наполнение желудочков кровью.
ГКМП чаще встречается у мужчин.
Обструктивная кардиомиопатия (субаортальный подклапанный стеноз) -разновидность гипертрофической кардиомиопатии, при которой ограничен кровоток, проходящий в аорту из левого желудочка, локально утолщенной межжелудочковой перегородкой.
Рестриктивная кардимиопатия – редкая патология, при которой ухудшаются эластичные свойства сердечных стенок. Миокард теряет способность к растяжению и расслаблению, что нарушает его способность наполняться кровью. Итогом становится застой крови в венах и нехватка ее в артериях. Вероятная причина этого – аномальное разрастание соединительной ткани.
Аритмогенная правожелудочковая кардиомиопатия (болезнь Фонтана) – сопровождающаяся жизнеугрожающими аритмиями.
Аритмогенная КМП может стать причиной желудочковой аритмии у детей и молодых людей с внешне неизмененным сердцем, а также у более взрослых пациентов. Исходом этого заболевания часто является внезапная смерть, особенно в молодом возрасте.
Кардиомиопатия такоцубо (синдром разбитого сердца) – весьма редкое заболевание, при котором развивается внезапное преходящее снижение сократимости миокарда. Форма левого желудочка из-за патологического расширения внешне уподобляется такоцубо – ловушке для осьминогов в Японии (именно в этой стране данный синдром был обнаружен и описан).
КМП такоцубо является причиной острой сердечной недостаточности. Чаще выявляется у женщин в постменопаузе, развивается на фоне тяжелого психоэмоционального потрясения. На ЭКГ может маскироваться под инфаркт миокарда.
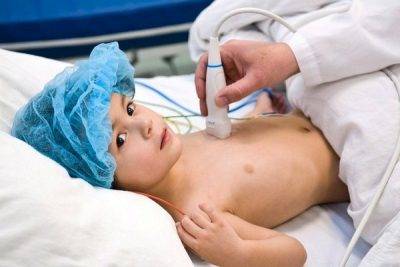
1
Анализы при кардиомиопатиях

2
Диагностика кардиомиопатии
3
ЭКГ при кардиомиопатиях
Диагностика
Кардиомиопатия дилатационная требует тщательной диагностики для подтверждения проблем в работе сердца.
Сначала больного осматривают, прослушивают сердце, собирают анамнез семьи и жизни. Также подбирают ряд обследований:
- Чтобы определить, есть ли в организме воспалительные процессы, гормональные нарушения, токсические вещества проводят исследование крови.
- Выполняют рентгенографию грудной клетки для выявления структурных изменений в сердце и наличия жидкости в легких.
- Электрическую активность сердца оценивают с помощью электрокардиограммы. Могут назначить суточный мониторинг по Холтеру, во время которого пациент носит портативное устройство в течение нескольких дней, фиксирующее работу сердца.
- Для подтверждения увеличения желудочков проводят ультразвуковое исследование сердца. Во время процедуры получают изображение органа и изучают его структуру и функционирование.
- Прибегают к стресс-тестам, чтобы определить, как сердце переносит нагрузки. При этом пациент должен заниматься на беговой дорожке или велотренажере. Перед этим к нему прикрепляют электроды, которые фиксируют частоту сердцебиения и ритма. Эти тесты определяют тяжесть течения дилатационной кардиомиопатии. Кроме выполнения упражнений могут дать лекарство, обеспечивающее имитацию повышенных нагрузок.
- Чтобы более точно определить какого размера сердце и насколько успешно функционируют камеры, могут выполнять компьютерную или магнитно-резонансную томографию.
- Для оценки давления внутри сердца и определить уровень выталкивания крови из камер выполняют катетеризацию. Это инвазивная процедура. Ее вводят через сосуд на руке или шее и проводят к сердцу. Катетер может содержать контрастное вещество, которое покрасит артерии и под воздействием рентгеновских лучей их осмотрят.
При наличии трудностей в диагностике и определении причины кардиомиопатии, пациента и его ближайших родственников направляют на генетическое исследование для выявления наследственной предрасположенности к проблеме.