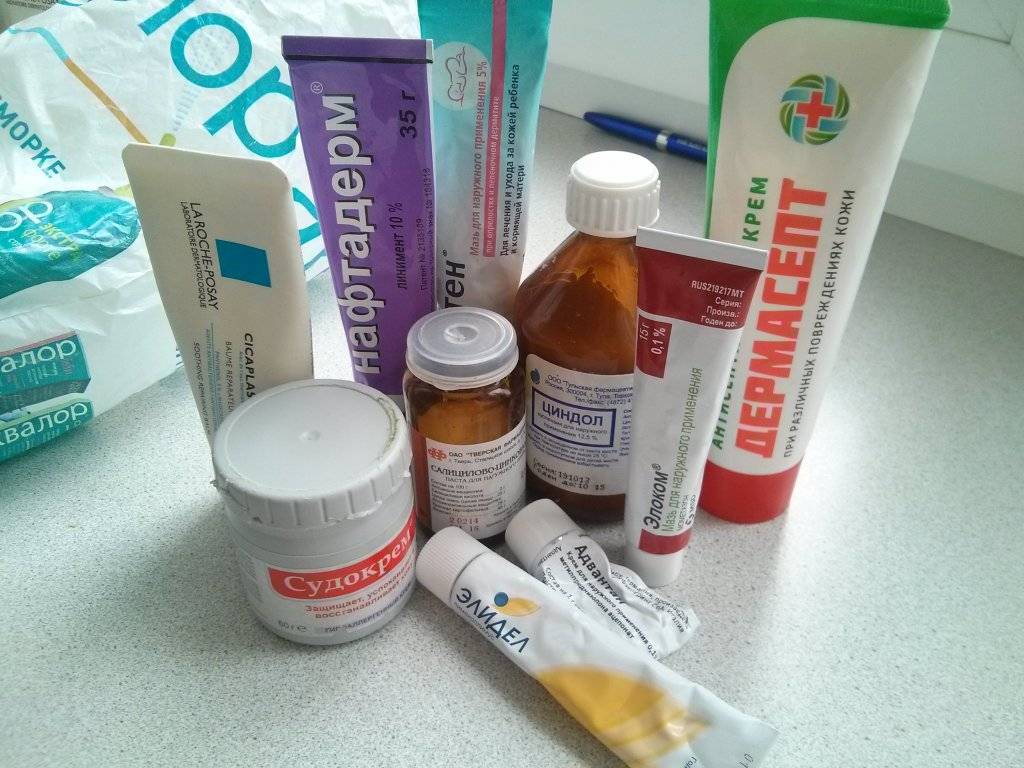
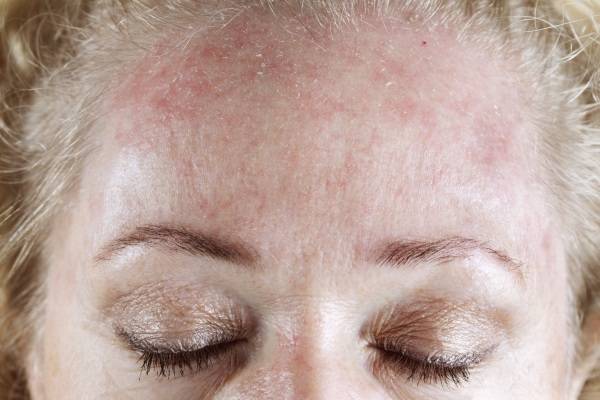
Причины дерматита
 Появление заболевания может быть не связано напрямую с воздействием на кожу (отдаленные причины). Болезнь провоцируют следующие факторы:
Появление заболевания может быть не связано напрямую с воздействием на кожу (отдаленные причины). Болезнь провоцируют следующие факторы:
- предрасположенность — болезнь наследуется на генном уровне. У трети новорожденных причиной дерматитов является аллергия родителей. У взрослых людей отследить эту связь не удается, в связи с чем диагностика затруднена;
- приобретенная склонность — у половины людей, страдающих дерматитами, родители от аллергии не страдали. У таких людей затруднена диагностика и трудно установить, от чего появляется дерматит в каждом таком конкретном случае. Их предрасположенность связана с ослаблением иммунной системы;
- заболевания нервной системы, нервно-эмоциональные потрясения, повышенные психологические перегрузки приводят к сбоям в работе эндокринной системы и, как следствие, дерматитам;
- хронические заболевания желудка, кишечника, поджелудочной железы и печени, ВИЧ, сахарный диабет, — все болезни, связанные с неуклонным снижением иммунитета, становятся причиной повышенной аллергизации.
Причинами возникновения дерматита также становятся факторы.
 Химического происхождения:
Химического происхождения:
- лекарственные препараты;
- специальные химические вещества — кислоты, щелочи, горючее;
- бытовая химия — моющие и чистящие средства, порошки;
- косметика — помада, тушь, крема, духи, шампунь;
- стройматериалы — лакокрасочные вещества, клеи.
Биологического происхождения:
- хронические заболевания;
- стресс.
Физического происхождения:
- солнечное излучение;
- контакт с животными;
- попадание пыльцы растений в дыхательные пути и на кожу;
- воздействие высокой/низкой температуры;
- радиационное излучение;
- укусы насекомых.
Народные средства для лечения дерматита на руках
Народные средства для лечения дерматита на руках являются отличным дополнением к комплексной терапии. Кроме того, некоторые методики сами по себе являются эффективными. Среди распространенных рецептов выделяют следующие:
- ванночки из отвара ромашки и череды. Ромашка и череда обладают выраженным антибактериальным и противовоспалительным эффектом. Для приготовления целебного отвара необходимо взять по 2 столовых ложки сушеных растений и залить их стаканом кипятка. После этого смесь прогревают на водяной бане в течение 20 минут. Затем отвар процеживают и дают остыть. Ванночки на основе отвара делают 2-3 раза в сутки. Продолжительность одной процедуры не менее 15-20 минут. Кроме того, отвар используют для приготовления компресса;
- компрессы из овощного сока. Эффективно при дерматите помогает сок тыквы, огурца и картофеля. Для компресса в соке смачивают марлевые повязки и накладывают на пораженные участки. Сверху надевают медицинские перчатки, чтобы не дать соку растечься. Курс состоит из 10-15 дней по 2-3 примочки ежедневно;
- домашняя медовая мазь. Для приготовления мази смешивают детский крем, мед и сок золотого уса. После этого ингредиенты тщательно перемешивают и наносят на покраснения 2-3 раза в день. Средство хранят в холодильнике в плотно закрытой баночке;
- примочки из свежего клюквенного сока. Для рецепта в равных пропорциях смешивают клюквенный сок с медом, при желании добавляют пару капель настоя прополиса. После этого средством пропитывают марлевую повязку и накладывают на кожу с признаками дерматита. Время продолжительности процедуры должно быть не менее 20 минут;
- прополисовое масло. Подобным маслом обрабатывают пораженные участки кожи в течение суток. Также на его основе готовят целебные примочки и компрессы. Для приготовления масла берут 5-10 грамм натурального прополиса и заливают ½ стакана оливкового масла. После этого смесь в течение часа прогревают на водяной бане. Масло можно не процеживать и использовать сразу после того, как смесь остынет. Средство ускоряет заживление, снимает воспаление и уничтожает патогенную микрофлору, которая становиться причиной гнойного процесса.
 Помимо перечисленного выше, дерматологи рекомендуют делать компрессы с овощным соком на ночь. В качестве терапевтической методики используйте облепиховый сок или масло на основе косточек.
Помимо перечисленного выше, дерматологи рекомендуют делать компрессы с овощным соком на ночь. В качестве терапевтической методики используйте облепиховый сок или масло на основе косточек.
Также следуйте простым рекомендациям:
- избегайте контакта с химическими раздражителями без дополнительной защиты в виде перчаток. К таковым веществам относятся стиральные порошки и моющие средства;
- в осенне-зимнее время используйте для защиты кожи жирный крем и теплые перчатки;
- при появлении первых симптомов дерматита на руках рекомендуется пройти комплексное обследование. Это позволит подобрать продуктивное лечение в том, случае если болезнь спровоцирована иммунными нарушениями.
Лечение
Терапия должна быть комплексной с использованием необходимых лекарственных средств для устранения той или иной формы заболеваний. Кроме того, лечение предполагает применение лекарственных средств, но и полный отказ от косметики и предотвращение контакта с аллергеном.
Лечение атопического дерматита
Для терапии используются следующие группы лекарственных средств:
- Фукорцин, Фурацилин и Резорцин – они эффективно купируют воспалительный процесс, предотвращают дальнейшее развитие шелушения ранок;
- местные противовоспалительные средства – Дегтярная мазь, Ихтиоловая мазь оказывают регенерирующее действие и смягчают пораженную область;
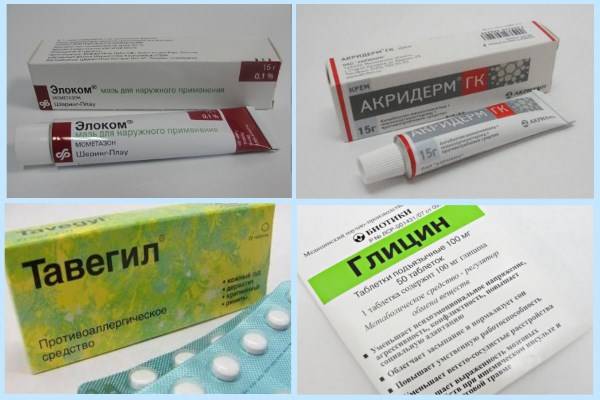
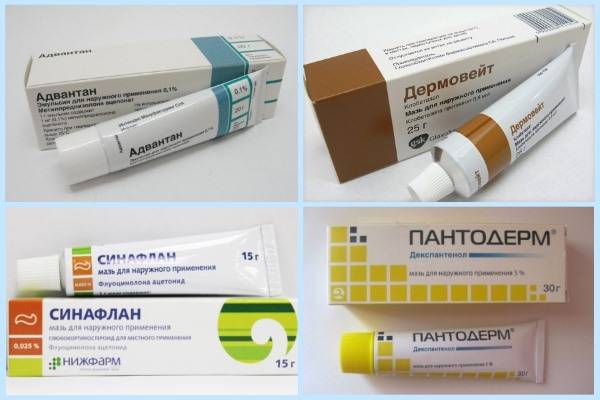
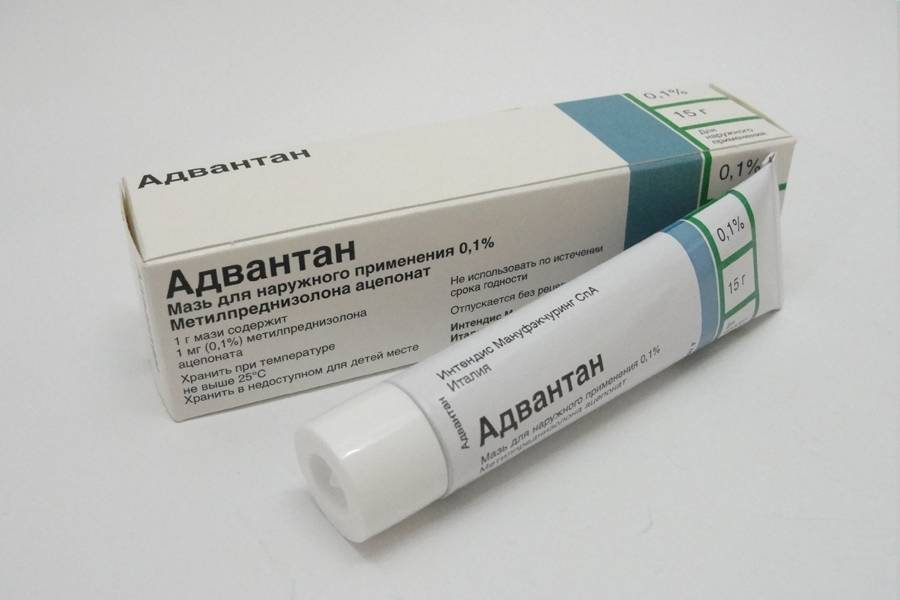
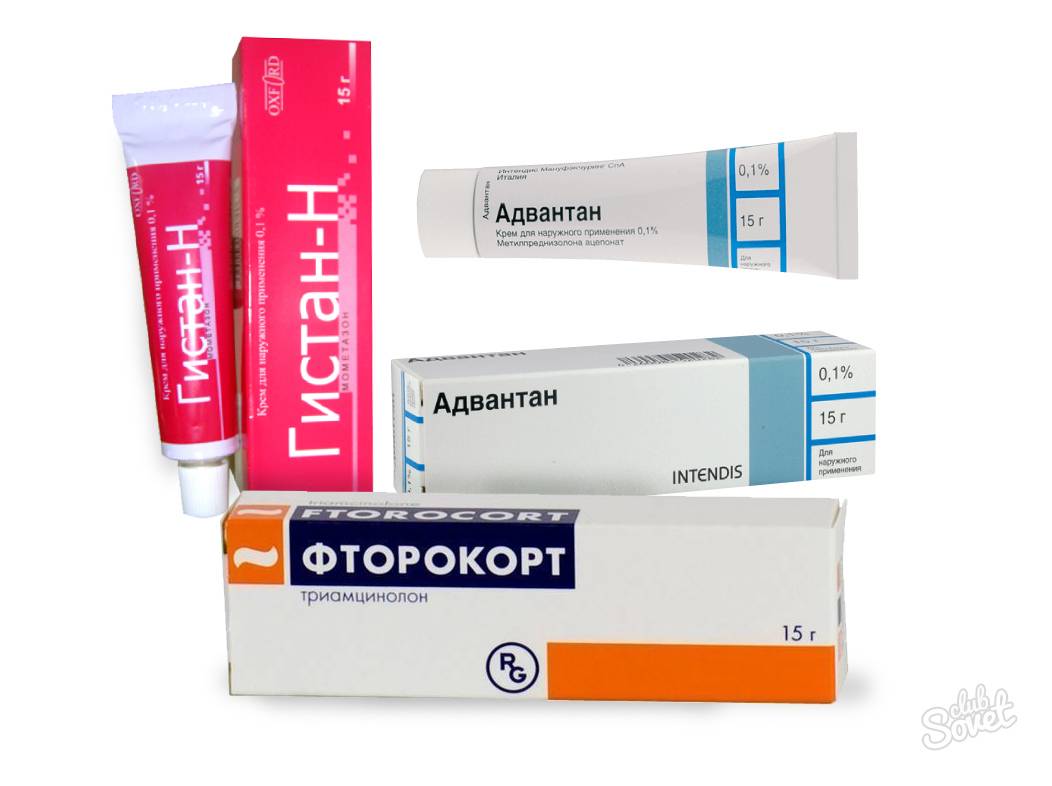
- в ситуации, когда антибактериальная и противовоспалительная терапия является малоэффективной, назначают кортикостероидные лекарственные препараты – Локоид, Адвантан, Акридерм;
- для устранения неприятных ощущений используются антигистаминные средства – Супрастин, Цетрин, Эриус.
Лечение герпетического дерматита
Данный вид заболевания чаще располагается под областью глаз, а терапия проходит в несколько этапов:
- На первом этапе лечения, врачи направляют все усилия на устранение водяночек, смягчение пораженного участка и восстановление кожи. Для этого используются Оксолиновая мазь, Ацикловир. В ситуации если произошел рецидив от первичного заражения, назначается комплексная терапия иммуномодуляторами – Дуовит, Компливит.
- На втором этапе происходит устранение вируса герпеса с использованием противовирусных средств.
- При выявлении вируса 3 типа лечение происходит по той же схеме, что и лечение обычного заболевания, но так используются анальгезирующие лекарственные препараты – Аспирин, Анальгин. В тяжелых случаях анальгетики вводят внутримышечно.
- В случае если герпес сопровождается вторичными заболеваниями, то назначают антибактериальные средства.
Лечение экзематозного дерматита
Терапия этой формы:
- первым делом начинают использование Цинковой мази для устранения внешних повреждений;
- пораженную область обрабатывают гормональными медикаментами – Оксициклозоль, Фукорцин;
- после назначаются препараты для нормализации работы пищеварительного тракта из-за продолжительного использования гормональных медикаментов.
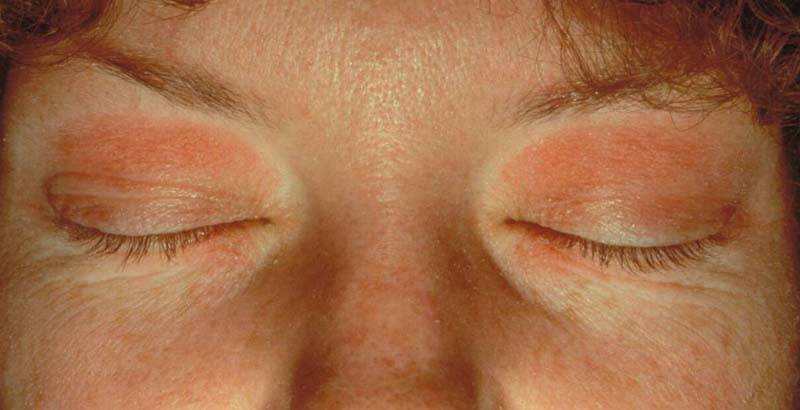
Лечение себорейного дерматита
Терапия данной формы заболевания глаз – это дело продолжительное требующее терпения и назначение грамотной терапии:
Для лечения себореи на лице – используют гормональную терапию, при этом без средств, где в составе находится группа антибактериальных веществ. Все препараты наносятся только на пораженное веко – Адвантан, Целестодерм. Длительность терапии может быть до нескольких месяцев. Кроме гормональной терапии, используются глазные капли, раствор адреналина гидрохлорида. Для перорального приема назначаются десенсибилизирующие медикаменты – кальций хлорид
Во время лечения себорейного дерматита век важно полностью отказаться от любых декоративных и уходовых косметических средств для кожи лица. Это одно из основных условий успешного лечения
Лечение медикаментозного дерматита
Перед началом терапии необходимо исключить полный прием лекарственных средств, которые послужили причиной развития дерматита на глазах, но только в том случае если они не являются жизненно важными. Схема лечения лекарственного дерматита выглядит следующим образом:
- ввести в свой дневной рацион не менее 2 литров воды, она считается природным сорбентом;
- начать принимать мочегонные препараты, но можно воспользоваться средствами народной медицины и заваривать на ночь настой из шиповника;
- на место поражения наносить антигистаминные мази, они значительно ускорят процесс заживления поверхности века;
- в случае тяжелого случая, рекомендуется принять сорбенты – Активированный уголь, Энтеросгель.
Лечение аллергического дерматита
В первую очередь исключают контакт с аллергеном. Принцип лечения подобного дерматита выглядит следующим образом:
- в ситуации, когда аллерген – это химическое вещество, использовать его нужно в резиновых перчатках и респираторе;
- если аллергическая реакция вызвана средством личной гигиены необходимо поменять его на натуральное;
- предотвратить полный контакт с растениями вызывающими аллергический дерматит;
- для устранения воспалительного процесса рекомендует прием противовоспалительных медикаментов.
Методы диагностики

У детей до года картина заболевания бывает сильно смазана.
Повышенная чувствительность младенческого организма – это практически норма, поэтому аллергические реакции не всегда приводят к стойкому патологическому процессу.
Болезнями детей занимается педиатр, но здесь подключаются ещё дерматолог, иммунолог-аллерголог, неонатолог (если болеет ребёнок младше 1 года).
Диагностика делится на три пункта:
- Изучение врачом симптоматической картины.
– Разговор с пациентом (с родителями), изучение истории болезни и других перенесённых или имеющихся заболеваний.
– Собираются данные о наследственности, т.е. имели (имеют) родители ребёнка аллергические патологии или нет. - Лабораторная диагностика.
– Общий анализ крови. При аллергическом дерматите будет повышена СОЭ, выше нормы базофилы и лимфоциты, а главное – значительно возрастает концентрация эозинофилов.
– Биохимический анализ крови. Рассматриваемая болезнь может дать ненормально высокий показатель мочевины.
– Специальный анализ крови на общее и конкретное содержание иммуноглобулинов. Ключевое значение имеет высокий показатель Ig E.
– Анализ кала. Важен, в первую очередь, посевом кишечной микрофлоры и определением соотношения нормальной и патогенной кишечной микрофлоры. Также проверяют наличие глистных инвазий.
– Чтобы исключить или подтвердить контактную (не пищевую) форму, делают кожные пробы – капают на участок кожи различными аллергенами, судят по реакции в следующие 20 минут. - Дополнительно могут потребоваться УЗИ органов брюшной полости и/или гастроскопия.
– Так, ещё одним спутником аллергического дерматита является гастрит различной этиологии.
– Под наркозом ребёнку до 12 лет могут провести колоноскопию. Эта процедура проводится врачом если есть подозрение на аутоиммунное заболевание ЖКТ.
Но на самом деле, хороший специалист с точностью до 90% поставит диагноз ещё на этапе первичной консультации.
Симптоматика
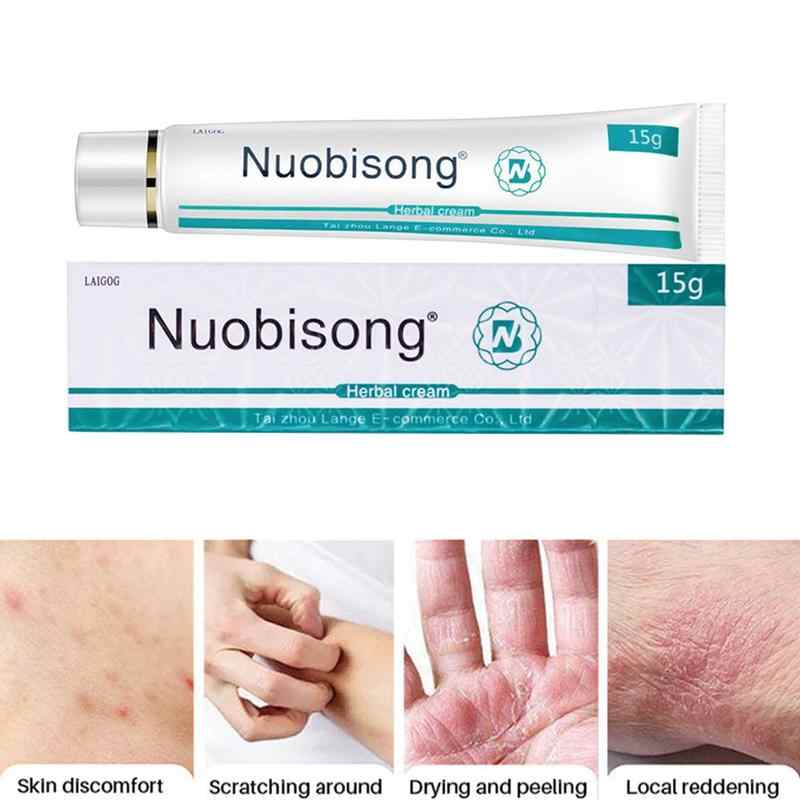
У взрослого человека воспалительный процесс сопровождается выраженной симптоматикой, но она иногда различается. Ее проявления зависят от разновидности патологии, а также от функционального состояния систем организма. Обычно это заболевание характеризуется разнообразными высыпаниями и кожными покраснениями. Сыпь может затронуть абсолютно любой участок тела: лицо, туловище, конечности или шею. Каждая разновидность дерматита сопровождается выраженным ощущением зуда, которое усиливается ночью. Эпидермис может покрываться папулами, бляшками и корками.
Высыпания могут возникать как единичные папулы, но в некоторых случаях образуют достаточно большие площади поражения. Кроме появляющихся на коже папул, больной испытывает чувство зуда и жжения. Проявления дерматита иногда провоцируют общее отравление организма токсинами. Иногда происходит повышение температуры, появляется чувство слабости и усталости. В области воспаления появляются отеки и покраснения. При патологии, сопровождающейся образованием пузырей, человек может испытывать выраженный болевой синдром в этой области. Обычно такие поражения потом трескаются и преобразовываются в корки. Если происходит вторичное инфицирование, то раны переходят в мокнущие.
Иногда симптомы при дерматите минимальны и почти незаметны для человека, но после воздействия с раздражителем они могут проявиться. Каждую группу дерматитов необходимо изучать отдельно, но существует ряд признаков, свойственных всем заболеваниям этой группы.
Признаки дерматита:
- Зуд кожи — выраженность этого признака зависит от того на сколько раздражены нервные волокна и окончания. Некоторые пациенты испытывают его постоянно, а другие чувствуют его проявления только в ночное время суток. Также он может обостряться в периоды переживаний или стрессов.
- Эритема — покраснение эпидермиса, которое наиболее выражено при приливании крови к капиллярам. Кроме покраснения, развивается также отек в месте локализации патологического процесса.
- Высыпания — это мелкие образования, внешний вид которых не изменяется со временем. Они играют ключевую роль в диагностики. Высыпания при дерматите могут быть совершенно разнообразными, от мелких точек, до достаточно больших фурункул. Иногда они могут сливаться в большие образования. Высыпания обычно не поражают всю поверхность тела. Они поражают отдельные участки, которые оказались очагов воспалительного процесса.
- Экссудация — развивается при достаточно большом очаге воспаленного участка. Характеризуется эта стадия возникновением папул, которые наполнены жидким содержимым. При поражении длительного течения или при усилении симптоматики, воспаленный эпидермис становится толще и трескается. Такой тип дерматита у взрослых и детей протекает достаточно тяжело и сопровождается многочисленными осложнениями. Общее состояние больного тяжелое, что мешает нормальной жизнедеятельности. Папулы иногда прорываются, на их месте остаются сухие раны.
- Шелушение- это состояние кожи, которое присутствует при всех формах дерматита. Связано это с тем, что в месте высыпаний кожа достаточно тонкая и подвержена сухости. Сухой кожа может быть даже при снижении выраженности других симптомов.
Кроме основной симптоматики, которая заметна на поверхности кожи, могут возникнуть и другие симптомы заболевания, которые проявляются на фоне воспаления: повышение температуры, снижение устойчивости к стрессовым ситуациям, отсутствие аппетита. При аллергическом обычно присутствует непроизвольное чихание, насморк, течение слез и другие симптомы, которые ухудшают общее состояние организма больного.
Лечение дерматита антигистаминными препаратами
Эти лекарства купируют внешние признаки — сыпь, зуд, слезотечение. Выпускаются такие препараты в таблетках, каплях, мазях. Как правило, назначаются:
- «Цетиризин». Он не имеет противопоказаний, воздействует на организм мягко. Улучшение состояния происходит уже через 1,5-2 часа после приема: пропадает зуд, покраснение и другие признаки.
- «Цетрин». Он подходит детям старше двух лет.
- «Хлоропирамин». Это лекарство обладает седативным действием, то есть успокаивает и помогает уснуть. Однако оно противопоказано беременным и кормящим.
- «Тавегил». Выпускается в таблетках. Подходит для лечения взрослых и детей. Препарат быстро и мягко снимает отечность и жжение.
Известный многим «Супрастин» используется только в крайних случаях. Он является очень токсичным и имеет множество противопоказаний. Зато он действует практически мгновенно. Все эти лекарственные препараты можно применять только по рецепту.

Виды: описание и фото
Существуют следующие виды дерматитов.
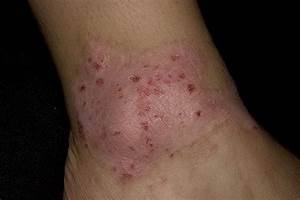
Мокнущий дерматит:
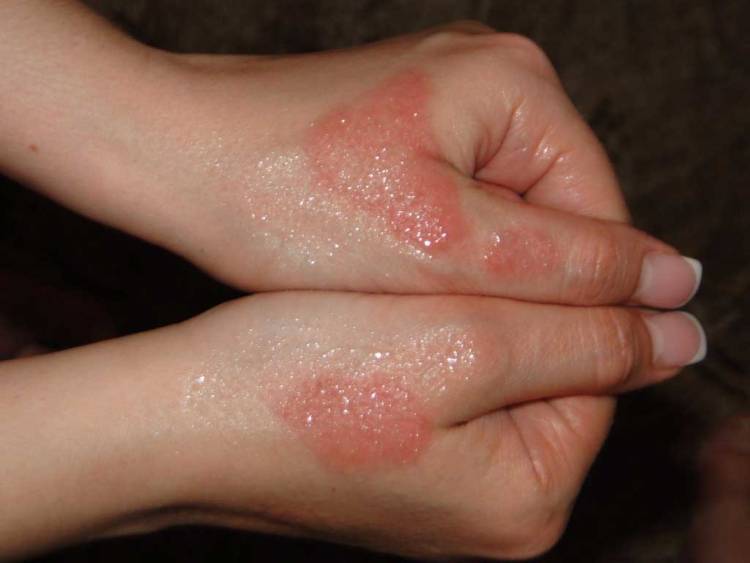
Атопический дерматит:
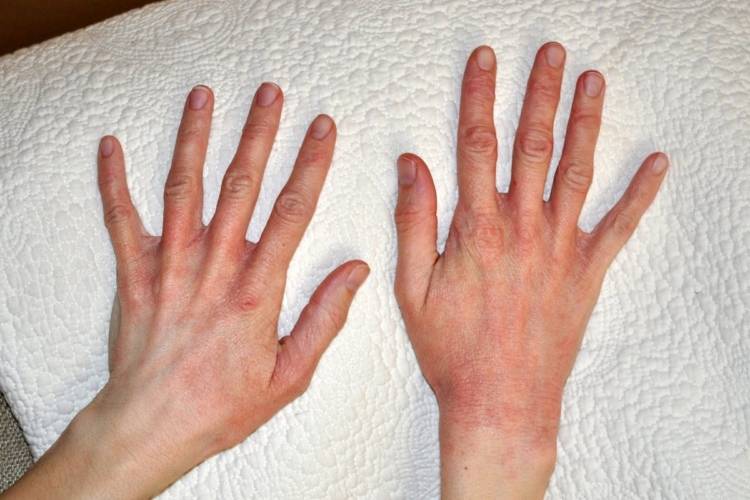
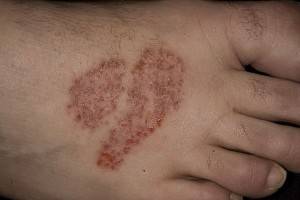
Контактный дермтит:
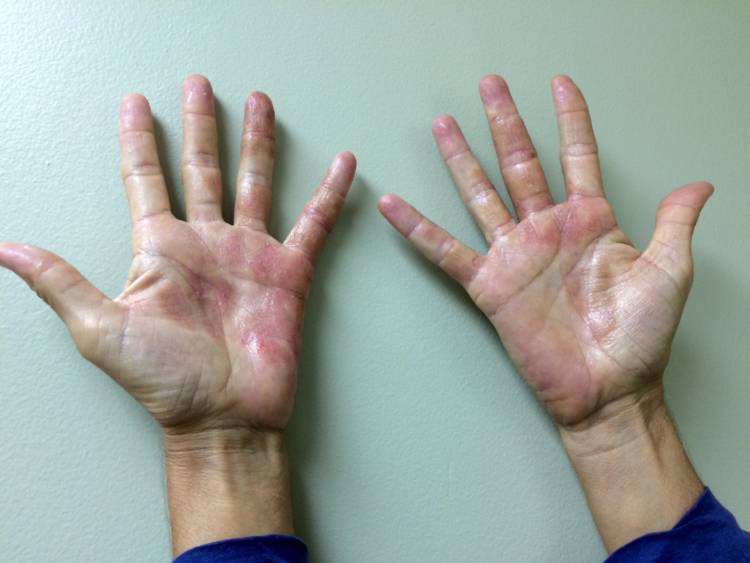
Атопический у взрослых и детей
Самые первые симптомы атопического дерматита, его еще принято называть нейродермитом, появляются ещё в младенчестве, в более взрослом возрасте клиническая картина становится мягче. Атопический дерматит вызывают аллергены, также он может носить наследственный характер, в редких случаях возникает из-за бактериальной инфекции. Данный вид экземы не передаётся контактным путем.
Атопическая экзема – достаточное сложное и затяжное заболевание. Первые признаки нейродермита – явно выраженные и заключаются в следующем:
- покраснения кожи, при этом размеры покраснений могут быть разными;
- появляется сильный зуд кожи в местах покраснений;
- в местах раздражения, кожа рук начинает сильно шелушиться, вследствие чего кожа трескается, что доставляет массу болевых ощущений;
- могут появиться небольшие язвочки, наполненные жидкостью, которые приносят еще больше дискомфорта, особенно после того, как лопаются.
Факторы, которые могут повлиять на развитие нейродермита:
- постоянный контакт с аллергенами;
- сильные эмоциональные потрясения, длительные стрессы, нервное перевозбуждение, депрессия;
- сбои в работе гормональной системы, ЖКТ;
- несоблюдение личной гигиены и использование в быту некачественной химии.
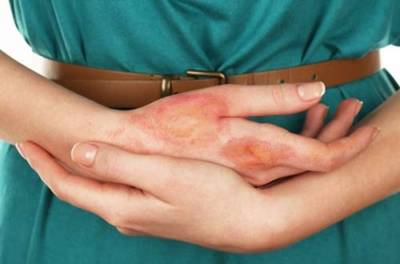
При появлении первых признаков заболевания следует незамедлительно начать лечение, иначе экзема быстро перейдёт в другую стадию, которая ещё больше будет распространяться и принесёт массу иных проблем. Нейродермит носит хронический характер, который будет проявляться на протяжении всей жизни.
Рекомендации для “атопика”
Так как атопическая экзема сопровождается зудом, то больному крайне не рекомендуется расчесывать места зуда, чтобы не занести инфекцию в ранки. Иначе это может спровоцировать усугубление течения болезни. Для постановки правильного диагноза следует обязательно обратиться к врачу дерматологу.
Контактный
Этот вид относится к аллергическому дерматиту, проявляется чаще других. Первые признаки появляются после соприкосновения кожных покровов с аллергеном, это могут быть и солнечные лучи, и резкие перепады температур, либо воздействие слишком низких температур, рентген, в качестве одной из причин можно выделить и наследственную аллергию. Немаловажную роль может играть и:
- психоэмоциональное состояние человека;
- неправильное питание;
- сбои в работе ЖКТ.
Главной особенностью такой экземы является то, что раздражения появляется на том месте, где кожа рук соприкасалась с аллергеном.
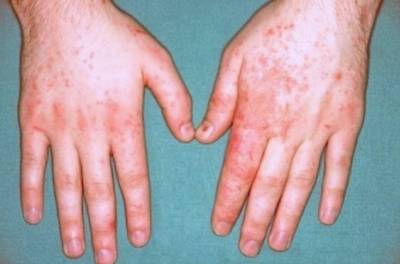
Первой помощью при контактом дерматите является:
- исключение раздражителя;
- обработка места покраснений специальной мазью;
- прием лекарственных препаратов.
У контактного дерматита выделяют несколько стадий:
- Первая стадия – это появления покраснений в местах соприкосновения с аллергеном, а в дальнейшем зуд.
- Вторая стадия заключается в своевременном реагировании на аллергию, если не предпринять меры по лечению экземы, она переходит в третью стадию.
- Третья стадия включает в себя выход жидкости из язвочек, вследствие чего образуются открытые ранки, в которые можно занести инфекцию, если не соблюдать гигиену.
- На четвертой стадии ранки покрываются корками.
Рекомендации и лечение экземы
Важно! Для недопущения развития контактной экземы в первую очередь необходимо соблюдать личную гигиену, увлажнять кожу, не допускать шелушений и сухости кожных покровов. Терапия включает в себя:
Терапия включает в себя:
- препараты, которые снижают воспалительный процесс;
- прием противоаллергических средств, антигистаминных;
- правильное питание;
- замену косметических средств, моющих и прочее.
При сильных очагах не рекомендуется принимать душ до полного исчезновения симптомов.
Принципы местного лечения аллергического дерматита
Рассмотрим, на чем основывается выбор врачом того или иного местного средства против дерматита.
Если воспаление проявляется отеком и мокнущей поверхностью
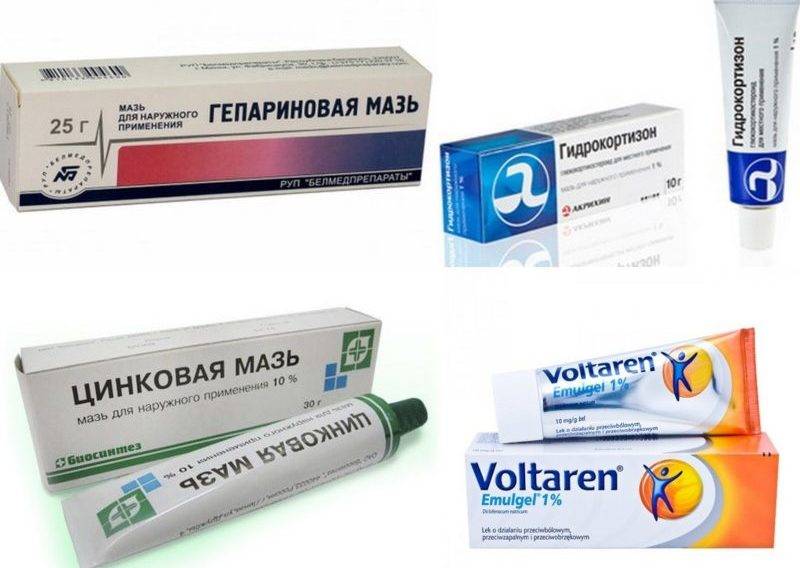
Здесь местное лечение заключается в выполнении компрессов со слабым раствором перманганата калия или водным раствором борной кислоты. Применяются также готовящиеся в аптеке болтушки.
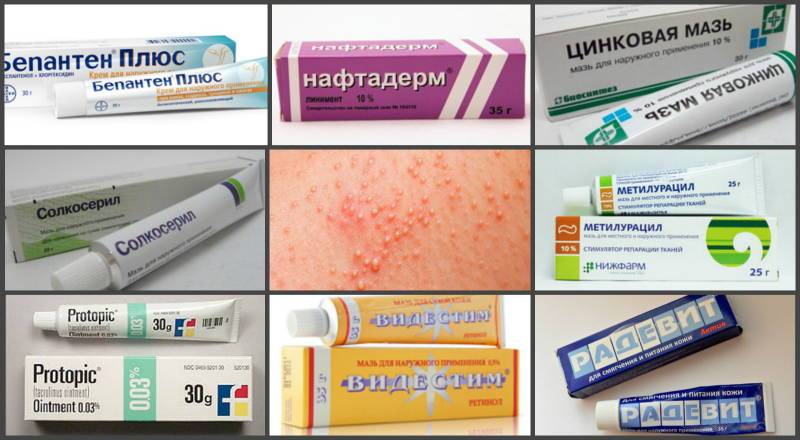
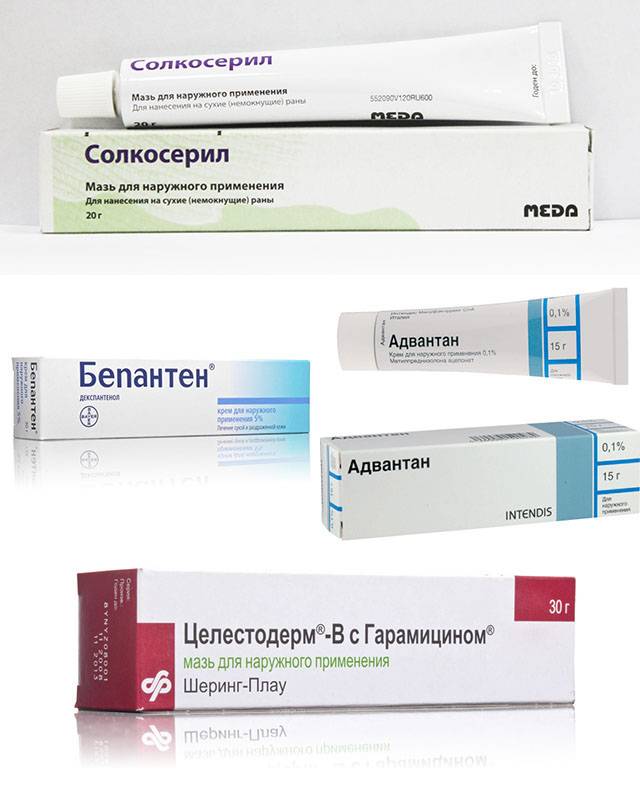
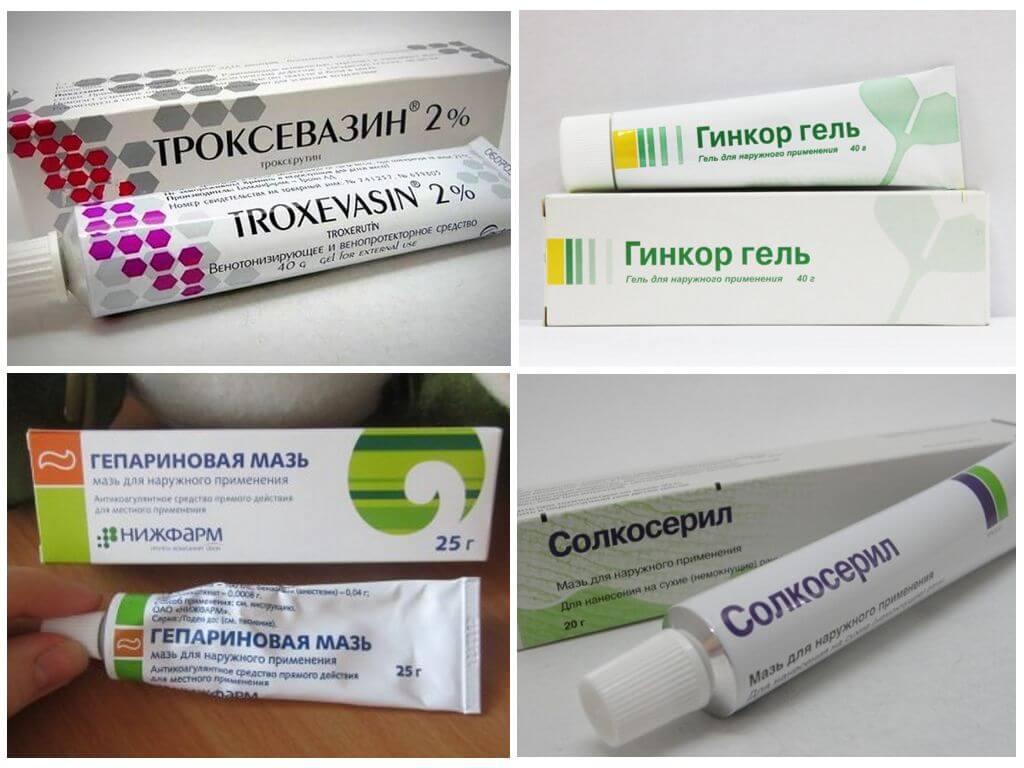
Когда воспаленный участок перестает сильно мокнуть, для ускорения его заживления применяют такой крем от дерматита, как «Бепантен» («Д-пантенол»), который, всасываясь кожей, превращается в витамин и включается в нормальный метаболизм кожных клеток, стимулируя их деление. Вместо декспантеноловых средств можно применять гель «Актовегин» или «Солкосерил». Эти негормональные препараты улучшают питание пораженных дерматитом кожных тканей.
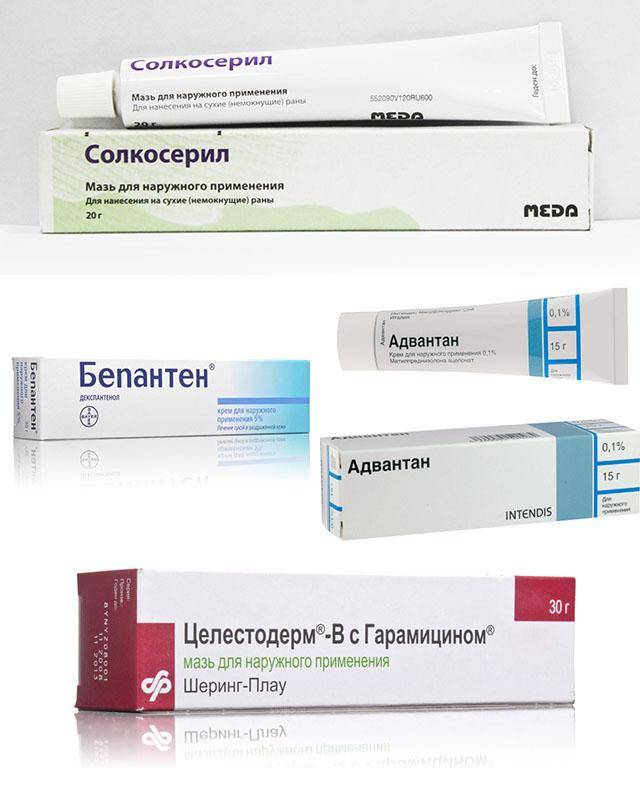
Лечение гормональными средствами
Если аллергический дерматит поражает большие площади, или местные антигистаминные средства не оказывают воздействия (при этом человек исключил воздействие на кожу аллергена), назначаются стероидные мази. Они содержат изготовленные в лабораторных условиях аналоги гормонов-глюкокортикостероидов, «оригиналы» которых производят надпочечники. Данные местные средства обладают выраженной противоаллергической, противоотечной и противовоспалительной активностью.
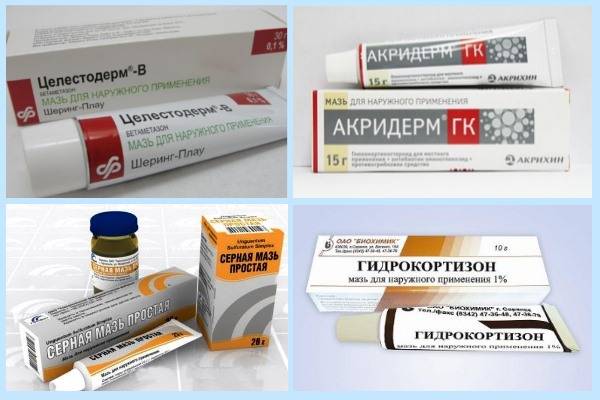
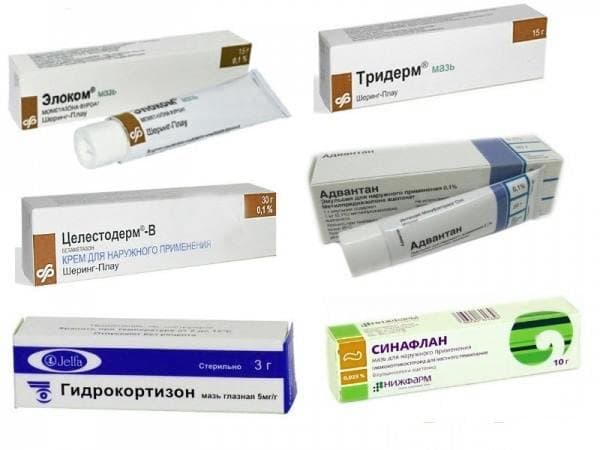
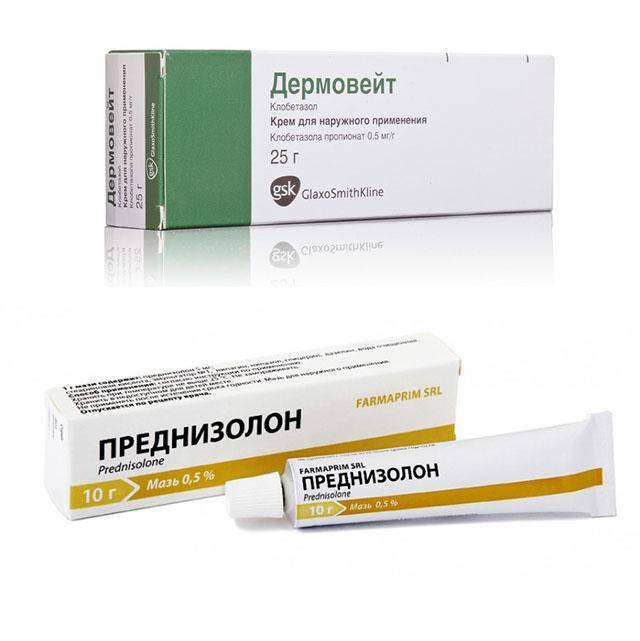
Кортикостероидные мази, применяемые при аллергическом дерматите, разделяют по выраженности их эффекта на:
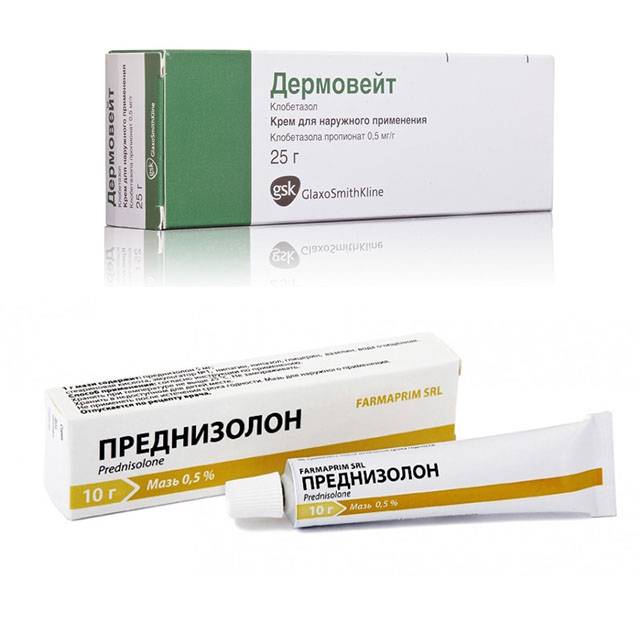
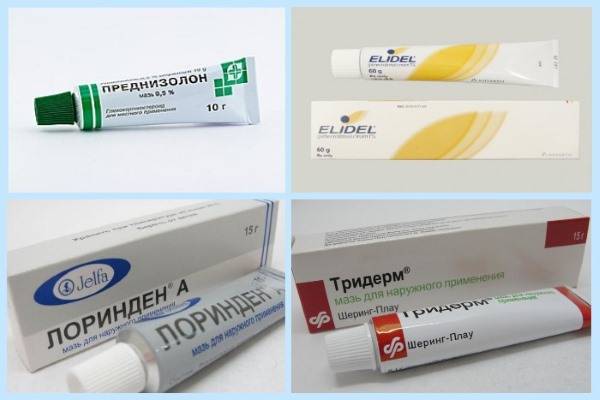
- Слабые: гидрокортизоновая и преднизолоновая мази.
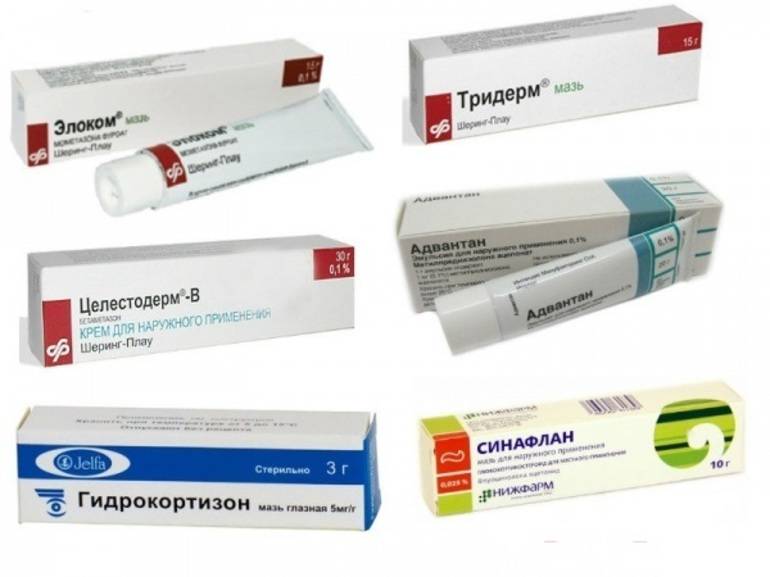
- Средней силы: «Афлодерм», «Дерматоп», «Фликсотид», «Локоид».
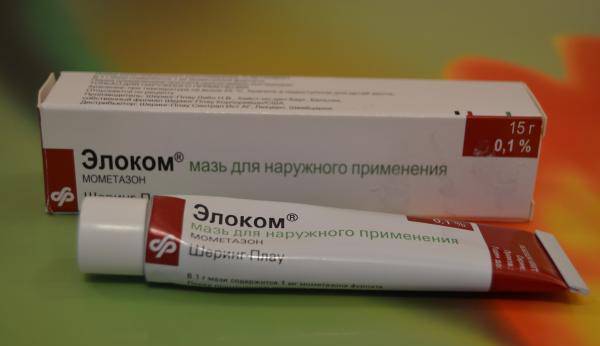
- Сильные: «Кутивейт», «Флуцинар», мазь и крем «Адвантан», мазь «Триамцинолон», мази и крема «Элоком» и «Целестодерм-B».
- Очень сильные: «Дермовейт» в виде крема или мази, «Хальцидерм».
Данные мази должен назначать врач. Он обозначит, сколько дней можно использовать средство (обычно сильнодействующий препарат применяется не более 3 суток, тогда как препараты «слабой» активности – до недели), расскажет, как его нужно постепенно отменить, чтобы не навредить собственной коже резкой отменой топического кортикостероида.
Если в участок дерматита попала инфекция
Когда из воспаленного участка начал выделяться гной, или содержимое пузырьков стало белесым, крем для местного лечения аллергического дерматита с присоединенной вторичной инфекцией также должен назначать дерматолог, так как здесь может быть 3 варианта:
- Средство, содержащее только антибиотик (эритромициновая, тетрациклиновая мазь);
- Местный комбинированный препарат из антибиотика или антисептика в сочетании с негормональным средством: «Левомеколь» (антибиотик + улучшающий заживление препарат), «Офлокаин» (антибиотик + анестетик);
- Комбинированное средство из антибиотика, противогрибкового компонента и гормона: «Тридерм», «Пимафукорт».
Видео про гормональные мази при атопическом дерматите:
Лечение
При любых формах и видах недуга человеку рекомендуется полный отказ от косметики, как ежедневной, так и декоративной.
Медикаментозные препараты

- для снятия зуда и жжения – Супрастин, Диазолин.
- для уменьшения слезотечения – Цитрин или Эриус.
- вторичные инфекционные поражения глаз требуют назначения антигистаминных капель – Аллергодил, Кромогексал.
Превышение суточной дозы или самостоятельное увеличение длительности курса лечения (в особенности при применении гормональных средств) может вызывать прогрессирование недуга, обострение, атрофию эпидермиса.
Что советует народная медицина?
средства народной медицины1. Масло чайного дерева
Само по себе чайное дерево и препараты на его основе могут провоцировать кожные реакции, поэтому перед их использованием следует провести аллергопробу.
2. Отвар ромашки
- залить 2 столовые ложки цветов ромашки стаканом воды;
- довести до кипения и томить на слабом огне 5-7 минут;
- полученное средство остудить и процедить.

Это же средство подойдёт для ежедневных умываний.
3. Отвар череды
- 2-3 столовые ложки измельчённого сырья залить кипятком;
- дать постоять 5-10 минут (за это время трава должна стать мягкой);
- процедить и разделить на 2 равные части;
- одну часть положить в холодильник (для использования в следующий раз);
- вторую — завернуть в марлю и приложить к векам в виде компрессов на 20-30 минут.
Если медикаментозная терапия и средства народной медицины не улучшили состояние больного по истечении недели, важно повторно посетить врача для дополнительной диагностики и корректировки лечения.