Лечение кардиосклероза
Для подбора наиболее эффективного способа лечения подобных изменений первым делом врач назначает диагностические процедуры, чтобы выявить степень поражения сердечной мышцы рубцами, количество очагов, вид кардиосклероза, а также то, что послужило причиной его возникновения. С этой целью обычно назначается комплекс мероприятий, таких как:
- Электрокардиограмма в динамике;
- Эхокардиограмма;
- Исследование коронарных сосудов;
- Магнитно-резонансная томография сердца.
Кроме того, кардиолог исследует анамнез пациента и выявляет ту болезнь, которая послужила толчком к развитию кардиосклероза.

Так, при постмиокардитической форме заболевания основной упор будет сделан на лечение аллергической реакции или инфекции, которая стала причиной кардиосклероза.
При диффузной атеросклеротической форме необходимо будет снизить количество холестерина в крови пациента, скорректировать артериальное давление и произвести мероприятия по восстановлению кровоснабжения в коронарных артериях. Для этого используется медикаментозная терапия с привлечением антикоагулянтов и сосудорасширяющих средств. Также в обязательном порядке врач производит подбор терапии для уменьшения признаков сердечной недостаточности у пациента. На этом этапе лечение кардиосклероза производится при помощи препаратов, которые известны под общим наименованием сердечных гликозидов, путем назначения мочегонных, бета-блокаторов и препаратов группы ингибиторов АПФ. Для коррекции нарушений проходимости коронарных артерий возможно применение хирургических методов (аорто-коронарное шунтирование, стентирование).
Помимо этого, коррекции подвергается диета, образ жизни и физическая активность пациента. В обязательном порядке требуется соблюдать здоровый образ жизни, при рекомендации и разрешении кардиолога – возможно назначение физических нагрузок в виде прогулок на свежем воздухе и комплекса лечебной гимнастики. Отказ от вредных привычек также является частью лечения кардиосклероза.
В питании при лечении кардиосклероза существуют следующие ограничения:
- Отказ от использования поваренной соли.
- Контроль над количеством выпиваемой за день жидкости.
- Отказ от продуктов, которые могут возбуждать нервную систему и оказывать такое же воздействие на сердечно-сосудистую систему (какао, чай, кофе, алкоголь).
- Противопоказаны жаренные мясо и рыба (только тушеный или запеченый вариант) и продукты, которые имеют высокое содержание холестерина – яйца, субпродукты.
Частью комплексной терапии по лечению кардиосклероза может выступать также санаторно-курортное лечение. Поскольку процесс заболевания кардиосклерозом достаточно длительный, следует изначально настраивать себя на то, что лечение этой болезни также будет долгим процессом, направленным на комплексное восстановление организма.
Диагностика патологии и медикаментозная терапия
Лечение диффузионного кардиосклероза не ограничивается одними фармацевтическими препаратами, необходимо назначение диеты, корректировка образа жизни, физической активности, отказ от курения и употребления спиртного. Более подробно стоит рассмотреть принципы правильного питания при появлении этой патологии:
- Необходимо отказаться от употребления поваренной соли.
- Потребуется строгий контроль объема выпиваемой за сутки жидкости.
- Придется отказаться от продуктов, возбуждающих нервные элементы сердечно-сосудистую системы – кофейные напитки, крепкого чая, крепкого алкоголя и даже какао.
- Необходимо отказаться от жареных блюд в пользу запеченных, отварных и тушенных продуктов.
- Из меню потребуется исключить продукты с высоким уровнем холестерина – субпродукты и яйца.
- Отказаться придется от блюд, которые могут включать острые овощи – лук и чеснок, перец, редька и прочие.
- Из рациона следует убрать продукты, тяжелые для желудка.
Дополнительным методом лечения является народная медицина. Однако, подбирая рецепты для лечения патологии, нельзя забывать основные правила – перед применением отваров и настоев необходима консультация лечащего врача.
Растительные компоненты могут иметь определенные противопоказания. Вот один из наиболее популярных рецептов:
- Необходимо очистить чесночную голову.
- Измельчить ее до консистенции кашицы.
- Залить ингредиент нерафинированным постным маслом.
- Настаивать средство следует 8 часов, после чего в него добавляется сок из одного лимона.
- Ингредиенты перемешиваются, и смесь настаивается на протяжении еще 7 суток.
- Принимают средство за 30 минут до приемов пищи, трижды за день. Разовая доза составляет меленькую ложку состава. Длительность терапии – три месяца, после чего делают месячный перерыв и повторяют лечение.
В случаях, когда медикаментозное лечение в совокупности с диетой и народными рецептами не принесли полного или частичного излечения, то может быть назначено хирургическое лечение – шунтирование, стентирование, при нарушении ритма — имплантация кардиостимулятора.
Разумеется, профилактика заболевания предпочтительней его развития. Основываясь на принципах лечения патологии, можно определить базовые способы профилактики:
- Необходим контроль над формированием основной патологии, если она уже имеет место, или мероприятиями, направленными на предупреждение его появления.
- Правильный образ жизни, включая режим дня и питание.
- Избавление от вредных привычек.
- Предупреждение стрессовых ситуаций.
- Регулярные нормированные физические нагрузки.
- Контроль массы тела.
Лечебные мероприятия, направленные на устранение диффузного кардиосклероза, должны включать комплекс методов и проводиться как можно раньше. Основные задачи, необходимые для выполнения:
- Устранить ишемию, которая вызвала поражение.
- Сохранить оставшиеся волокна сердечной мышцы и улучшить общее состояние пациента.
- Ликвидировать признаки, указывающие на сердечную недостаточность.
- Устранить аритмию.
Лечение может проводиться амбулаторно или в условиях стационара. Больному запрещены чрезмерная физическая активность, употребление алкоголя и курение.
Консервативное лечение
Чтобы нормализовать коронарное кровообращение, назначают препараты следующих групп:
- Антагонисты кальция. Например, Дилтиазем и Нифедипин. Снижают артериальное давление и нагрузку на миокард. Кроме этого, способствуют устранению спазмов сосудов.
- Нитраты, такие как Нитросорбид и Нитроглицерин. Снижают нагрузку на сердце, направлены на улучшение кровотока. Данные средства можно также использовать для профилактики появления приступов.
- Бета-андреноблокаторы, такие как Индерал, Анаприлин. Курс и дозировка препаратов назначают в каждом случае в индивидуальном порядке. Их действие направлено на снижение потребности в кислороде, а также нормализацию артериального давления.
- Если необходимо понизить уровень холестерина в крови, назначают статины – Аторвастатин, Розувастатин. Подобные средства принимаются строго по схеме, должен быть постоянный контроль показателей крови.
- В случае необходимости прописывают:
- ингибиторы АПФ;
- мочегонные лекарственные средства;
- антиагреганты.
Если медикаментозная терапия не оказывает положительного эффекта, то применяют методы оперативного вмешательства. Это может быть:
- стентирование;
- шунтирование;
- имплантация кардиостимулятора.
Причины развития
Перед рубцеванием миокарда происходит разрушение его клеток. Такой процесс может быть спровоцирован:
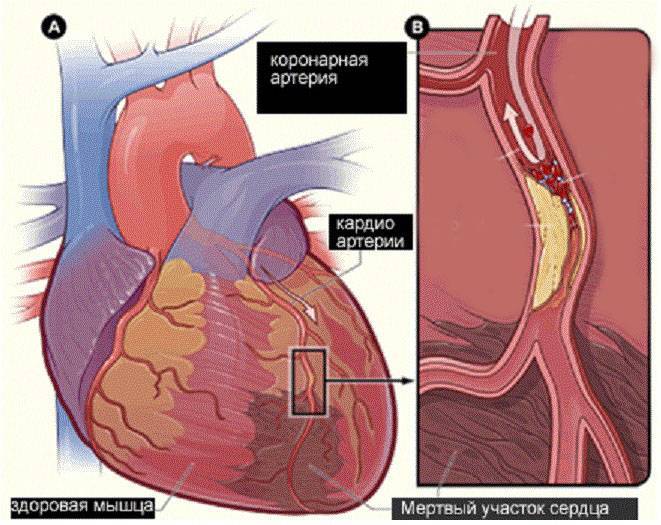
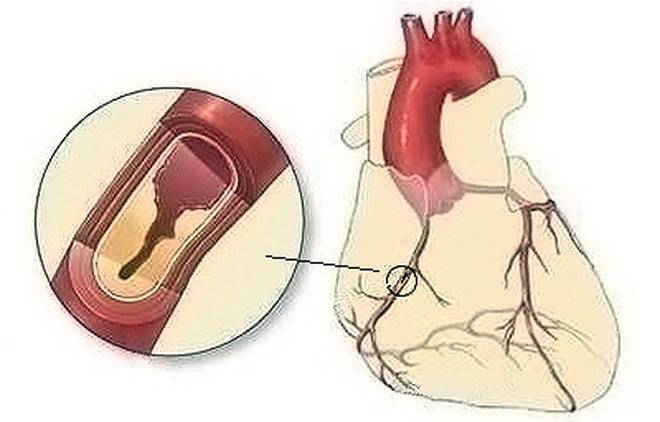
- Атеросклерозом сосудов сердца. Постоянно нарушенное кровообращение в тканях миокарда рано или поздно приводит к его дистрофии. Именно потеря им своей структуры с последующим разрушением дает начало образованию рубцов.
- Ишемической болезнью сердца. Это заболевание имеет тесную взаимосвязь с атеросклерозом, но для него характерным является поражение коронарных артерий. В сравнении с атеросклеротической этиологией, ишемический генез кардиосклероза более интенсивной выраженностью симптомов.
- Инфарктом миокарда, во время которого часть сердечной мышцы отмирает, а на месте погибших клеток образуется рубец.
- Миокардитом – воспалительным процессом, поражающим сердечные ткани. В местах расположения очагов воспаления начинается образование рубцовых участков.
- Кардиомиопатией или кардиодистрофией. Эти заболевания провоцируют различные изменения сердца: гипертрофию (увеличение), сдавление, расширение. Все эти процессы нарушают питание сердца, вызывая гибель кардиомиоцитов с дальнейшим развитием склероза.
- Злокачественной артериальной гипертензией. По причине постоянно повышенного кровяного давления на сердце создается чрезмерная, непосильная нагрузка.
- Сахарным диабетом. При данном эндокринном заболевании клетки всего организма страдают от кислородного голодания. Вследствие этого происходит развитие дистрофии, затем – разрушение кардиомиоцитов и склерозирование.
Человек, у которого любые из этих заболеваний имели на протяжении всей жизни, автоматически попадает в группу риска. Это значит, что кардиосклероз может развиться в любой момент жизни, даже если предрасполагающая патология была давно излечена.
Способы борьбы с болезнью
Чтобы победить данный недуг очень важно его диагностировать как можно раньше. Чем быстрее начать лечение – тем меньше необратимых процессов в организме успеет произойти. Также важно, чтобы лечение было максимально комплексным, направленным не только на устранение основных проявлений болезни, но также и на причину ее развития
Если основным провоцирующим фактором в данной ситуации является диабет или гипертония, то очень важно разработать комплексную методику, которая будет направлена и на эффективное лечение данных патологий.
Но, в любом случае, также очень важны и профилактические меры. Любое заболевание гораздо проще не допустить, чем затем избавиться от него
Вот почему так важно соблюдать все рекомендации врачей, следить за питанием и образом жизни. Особенно важно это для тех, кто изначально входит в группу риска по наследственной предрасположенности либо возрасту
Также важно при наличии заболеваний особое внимание уделить их лечению (стабилизация уровня сахара в крови, нормализация артериального давления)
Методы терапии
Если был обнаружен атеросклеротический кардиосклероз лечение должно быть комплексным. Оно включает в себя:

- консервативную терапию;
- соблюдение диеты;
- умеренные физические нагрузки.
Причем, каждый из этих пунктов по-своему очень важен. Консервативная терапия без соблюдения необходимой диеты не принесет никаких результатов.
Консервативная терапия в целом зависит от основных симптомов и проявлений. Нитраты, статины, диуретики назначаются, чтобы уменьшить сердечную недостаточность, снизить давление. Также в обязательном порядке назначается ацетилсалициловая кислота. Рекомендуется также назначение препаратов, способствующих разжижению крови, так как высок риск образования тромбов. В остальном препараты назначаются исключительно чтобы минимизировать негативные проявления недуга.
В тяжелых ситуациях редко требуется проведение хирургической операции для очищения стенок сосудов от бляшек и восстановления нормального кровоснабжения сердечной мышцы. Иногда для этого требуется удаление аневризмы или стентирование пораженного участка.
Профилактика
Чтобы предотвратить развитие атеросклеротического кардиосклероза необходимо прежде всего соблюдать следующие рекомендации:
- Ввести активный образ жизни. При этом, если имеется склонность к гипертонии, стоит отказаться от силовых упражнений. Рекомендуется отдать предпочтение пешим прогулкам, плаванию, общеукрепляющей гимнастике, упражнения которой направлены на нормализацию работы суставов. Но даже при запущенных стадиях гипертонии не рекомендуется полностью отказывать от физической активности, так как это способно приводить к избыточному весу. В период обострения, если занятия все же не возможны, рекомендуется делать разгрузочные дни, когда рацион состоит из кефира и фруктов.
- Бросить курить и употреблять алкоголь. В данном случае ограничение распространяется даже на пиво.
- Следить за рационом. Следует отказаться от любой пищи, которая может спровоцировать повышение уровня холестерина в крови (сливочное масло, сметана, куриные яйца, жирные сорта мяса). Также ограничить потребление соли – она препятствует нормальному выведению жидкости из организма и поэтому способствует развитию гипертонии. Быстроусваиваемые углеводы следует ограничить по той причине, что их чрезмерное потребление приводит к избыточному весу. Рекомендуется отказаться от кофе, крепкого чая, какао, шоколада, острых, копченых и пряных блюд. Лучше отдавать предпочтение травяным чаям, овощам, фруктам, кашам, молочным продуктам (творог, кефир). Стоит расширить меню нежирными сортами мяса и морепродуктами. Есть следует мелкими порциями и часто.
https://www.youtube.com/watch?v=xlgOHRft2xA
ul
Как предотвратить прогрессирование болезни?
Профилактика тяжелых осложнений и преждевременной смерти при лечении атеросклеротического кардиосклероза очень важна. Только так можно предотвратить дальнейшее развитие патологических изменений в сосудах и улучшить кровоснабжение сердца. Часто пациентам приходится полностью изменить свой образ жизни и отказаться от многих привычек. Что для этого нужно?
Дозированная физическая нагрузка. Нужна она обязательно для улучшения кровообращения и обогащения крови кислородом. Но нежелателен тяжелый труд, упражнения с отягощением и бег
Лучше ходьба и спокойное плавание.
Нужно исключить курение и алкоголь.
Важно контролировать вес, а также регулярно устраивать разгрузочные дни и следить за питанием.
Правильная диета — это одно из основных направлений лечения заболевания. Нужно отказаться от употребления жирных и жареных блюд, острых и консервированных продуктов, специй, газированных напитков, сладостей, крепкого чая и кофе
Важно есть больше овощей и фруктов, каш, кисломолочных продуктов и пить достаточное количество воды.
Большинство пожилых людей страдают от заболеваний сердца и сосудов. Нарушение кровообращения сердечной мышцы из-за атеросклеротических изменений коронарных артерий приводит к сильному снижению работоспособности. Но больной улучшит самочувствие, если будет выполнять предписания врача и изменит образ жизни.
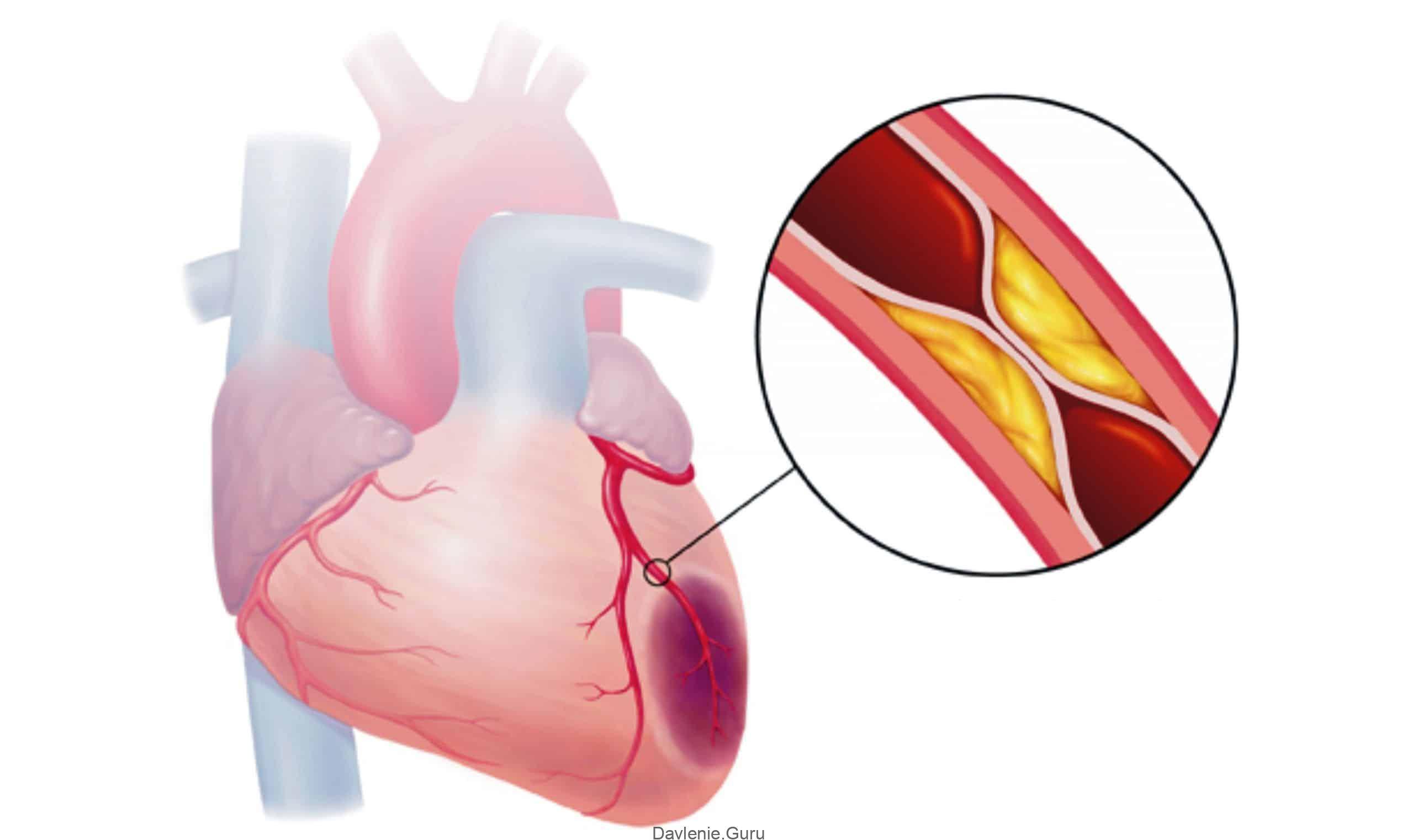
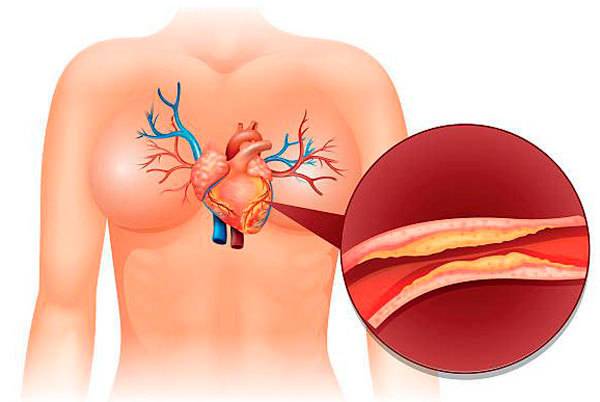
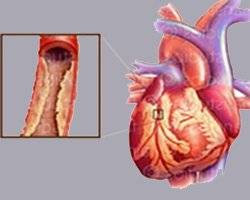
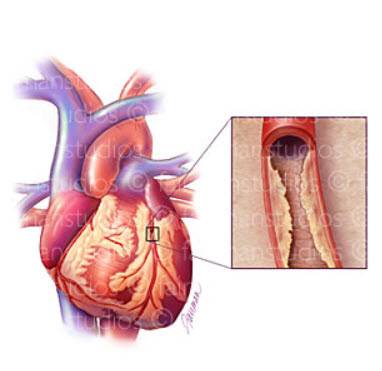
Атеросклеротический кардиосклероз проявляется симптомами сердечной недостаточности, приступами стенокардии и прогрессирующей ишемической болезнью сердца (ИБС). Это происходит из-за того, что в сердечной мышце – миокарде – происходит замещение функционирующих клеток соединительной тканью, которая, в свою очередь, образуется из-за поражения коронарных артерий. На их стенках скапливаются жиры (в частности, холестерин), образуя бляшки и уменьшая эластичность сосудистых стенок – это и называется атеросклерозом.
Клинический пример
В заключении хочу привести пример успешного устранения ИБС и сердечной недостаточности хирургическим путём. Не стоит бояться операций, риск осложнений в ходе их проведения значительно ниже, чем вероятность гибели от сердечно-сосудистых заболеваний. Пациент Г. 57 лет. Планово госпитализирован с диагнозом «ИБС. Нестабильная стенокардия напряжения. IV ФК. Постинфарктный кардиосклероз». Сопутствующая патология: «ГБ 3. АГ 3ст. Риск 4. Кризовое течение. ХСН 2б». Больного беспокоят отёки на ногах, одышка, боли за грудиной при любой физической нагрузке, а так же общая слабость, головокружение. При осмотре пациент в вынужденном положении (ортопноэ), бледен, наблюдается акроцианоз. ЧСС 90/мин, АД – 150/80 мм.рт.ст. ЧДД 30/мин.
В ходе коронографии выявлен мультифокальный атеросклероз аорты и коронарных сосудов. Выполнена операция: «Аортокоронарное шунтирование». Вмешательство прошло без особенностей. Через 1,5 суток больной вышел из отделения реанимации самостоятельно. Спустя 50 часов отметил улучшение общего состояния. Выписан на 9 день, вернулся на работу (водитель).
Таким образом, диффузный кардиосклероз – опасная проблема, которая при отсутствии своевременной и должной терапии быстро приводит к расстройствам гемодинамики. Несоблюдение назначений врача (даже в благополучном периоде) – это высокий риск сократить продолжительность жизни или снизить её качество.
Особенности недуга
Такой недуг как атеросклеротический кардиосклероз обычно развивается вследствие поражения коронарных артерий. Хотя сегодня даже бытует мнение, что такой болезни и вовсе не существует, а подобное состояние связано с естественным старением организма, и все люди в возрасте «за 55» с неопределенным болями в стороне сердца просто достигли критической возрастной отметки.
Такой синдром нередко сопровождается , . АК отличается диффузным распространением и длительностью течения.
Следующее видео содержит вопросы больных с диагнозом «атеросклеротический кардиосклероз» и сопутствующими ему недугами, а также ответы на них специалистов:
Классификация
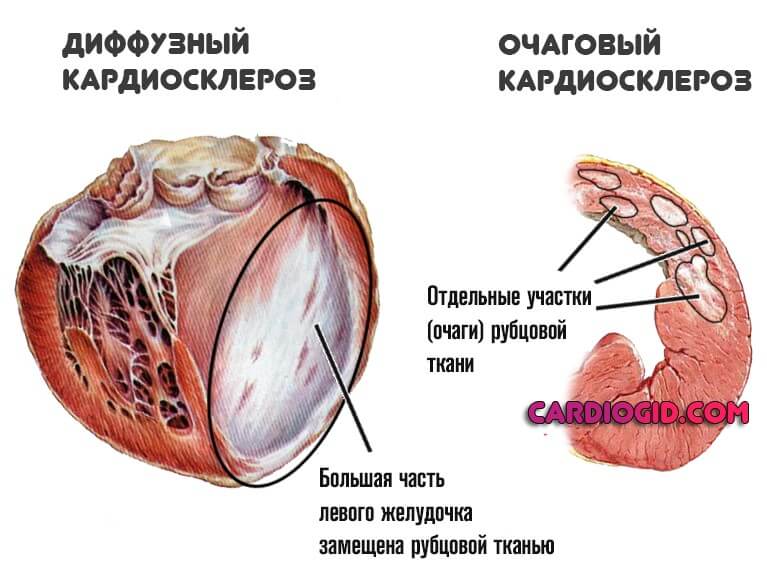
В медицинской практике принято разделять такие виды кардиосклероза, в зависимости от распространенности:
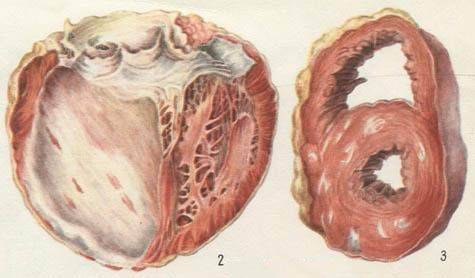
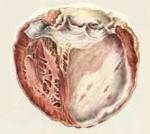
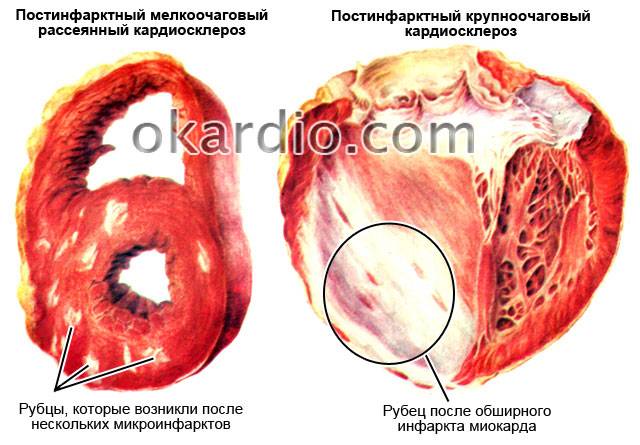
- Очаговый кардиосклероз. Данное патологическое состояние сопровождается формированием отдельных рубцов в сердечной мышце. Он может быть мелкоочаговым — при поступлении недостаточного количества кислорода или крупноочаговым — формируется в результате инфаркта или миокардита.
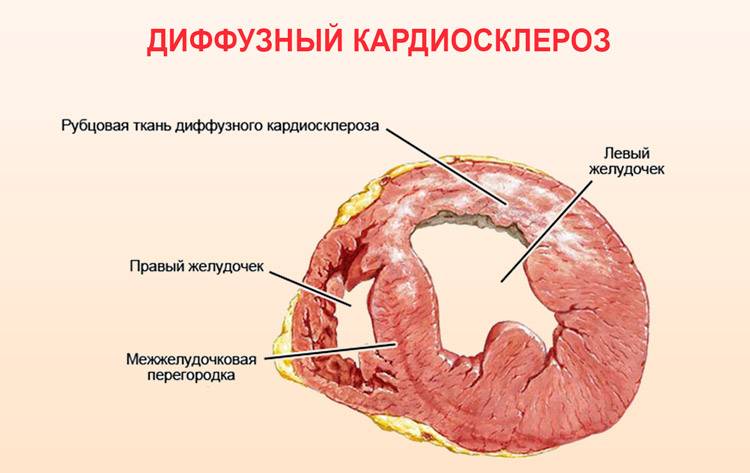
- Диффузный. Характеризуется замещением мышечной ткани по всей площади миокарда. Формирование данного патологического состояния происходит в результате наличия ишемической болезни сердца.
Классифицируют патологическое состояние также в зависимости от факторов, которые стали причиной его формирования. Выделяют:
Первичный кардиосклероз (врожденный). Формируется в результате присутствия болезней соединительной ткани, которые носят системный характер. Они могут быть наследственными или приобретенными в период внутриутробного развития плода.
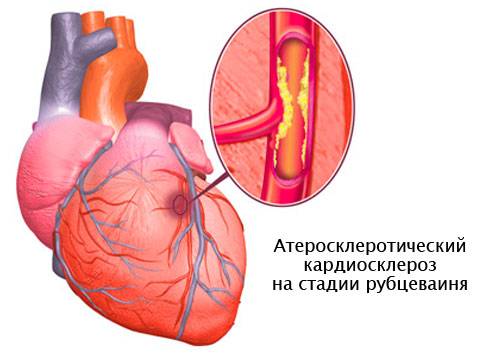
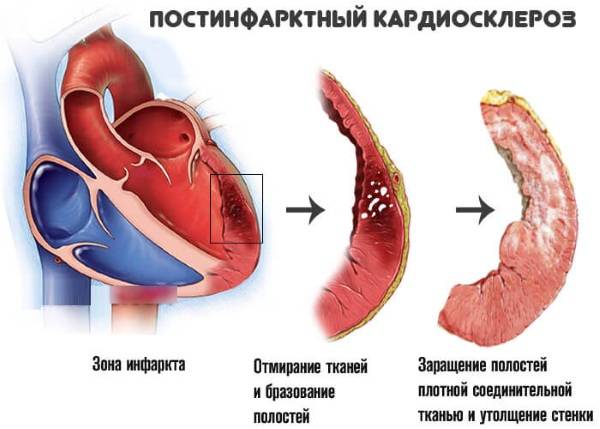
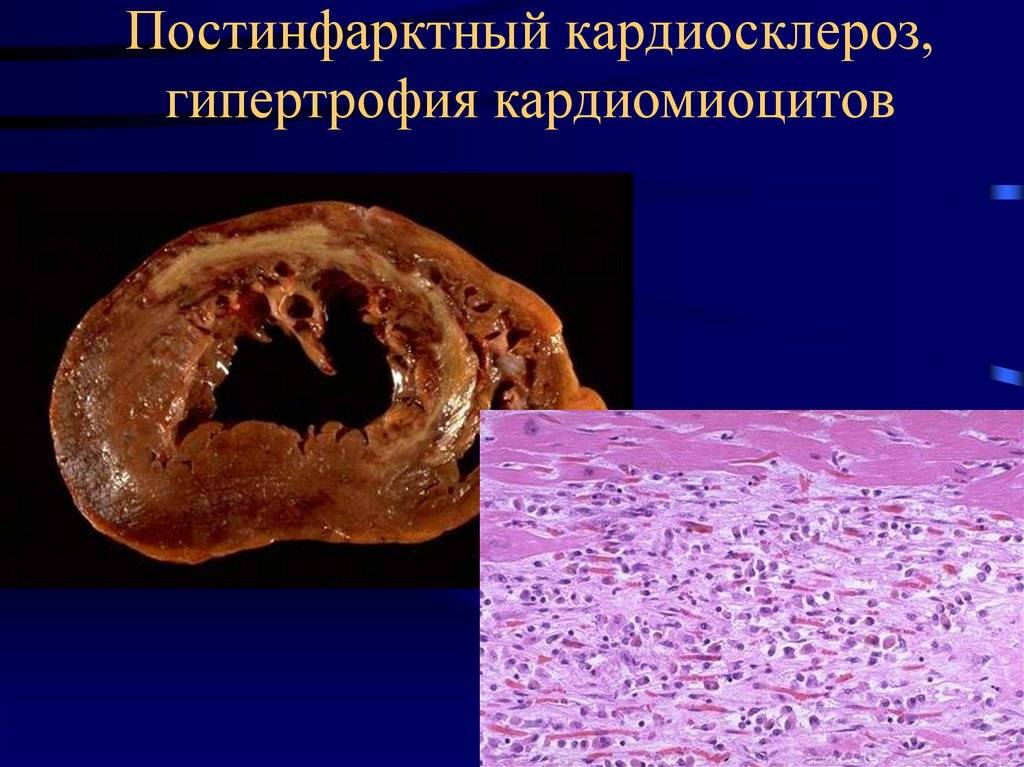
Постинфарктный кардиосклероз, формируется вследствие наличия в анамнезе такого патологического состояния, как инфаркт миокарда. В местах гибели мышечных волокон появляется соединительная ткань, имеющая вид рубцов, на их периферической части наблюдается гипертрофия миокарда. Необходимо это, чтобы восстановить нормальную способность сердца к процессу сокращения. Со временем полости сердечной мышцы расширяются, ведь его функциональные возможности исчерпываются.
Атеросклеротический кардиосклероз сердца. Для формирования данного патологического состояния необходимо немалое количество времени, ведь клетки сердечной мышцы должны страдать от длительной гипоксии. Данный вид кардиосклероза и ИБС тесно связаны между собой, и это основной фактор развития инфаркта
С этой патологией следует обратить особое внимание в профилактике осложнений.
Постмиокардитический кардиосклероз. Это патологическое состояние появляется в результате формирования в миокарде процесса воспалительного характера
Необходимо акцентировать внимание на том, что этот вид болезни отличается от всех тем, что проявляется у лиц молодого возраста, если они имеют в анамнезе болезни инфекционного генеза, аллергии, процессы инфекционного и воспалительного характера в полости организма. Он может поражать различные отделы сердечной мышцы.
Возможные осложнения
Примерный перечень последствий кардиосклероза:
- Инфаркт. Наиболее вероятный сценарий. В результате длительной перегрузки, сердце начинает работать на износ. Формируются анатомические дефекты, вплоть до разрастания органа до огромных размеров.
- ИБС. Начальная стадия, рано или поздно ведет к некрозу миоцитов.
- Сердечная недостаточность.
- Остановка работы органа (асистолия).
- Кардиогенный шок. Летальное состояние. Вероятность фатального результата — около 90% и даже выше.
- Гипертонический криз. Резкий скачок артериального давления. Течет злокачественно, может закончиться неотложным состоянием.
- Инсульт. По сути, процесс похож на инфаркт, но затрагивает церебральные структуры.
- Сосудистая деменция. Тяжелое психическое расстройство, но потенциально обратимое на ранних стадиях.
Этиологические формы кардиосклероза
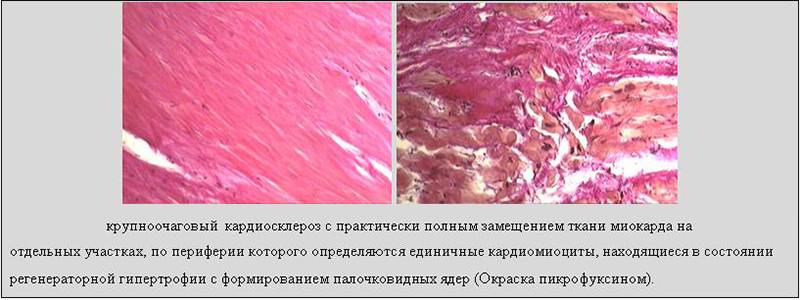
Миокардитическая форма кардиосклероза развивается на месте бывшего воспалительного очага в миокарде. Развитие миокардитического кардиосклероза связано с процессами экссудации и пролиферации в строме миокарда, а также деструкцией миоцитов. Миокардитический кардиосклероз характеризуется наличием в анамнезе инфекционных и аллергических заболеваний, хронических очагов инфекции, обычно молодым возрастом пациентов. По данным ЭКГ отмечаются изменения диффузного характера, более выраженные в правом желудочке, нарушения проводимости и ритма. Границы сердца равномерно увеличены, АД в норме или снижено. Часто развивается правожелудочковая хроническая недостаточность кровообращения. Биохимические показатели крови обычно не изменены. Выслушиваются ослабленные тоны сердца, акцент III тона в проекции верхушки сердца.
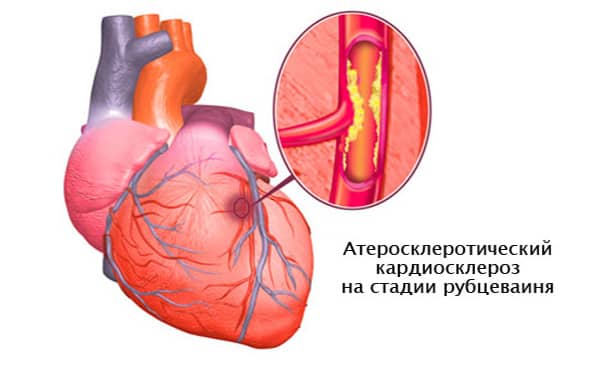
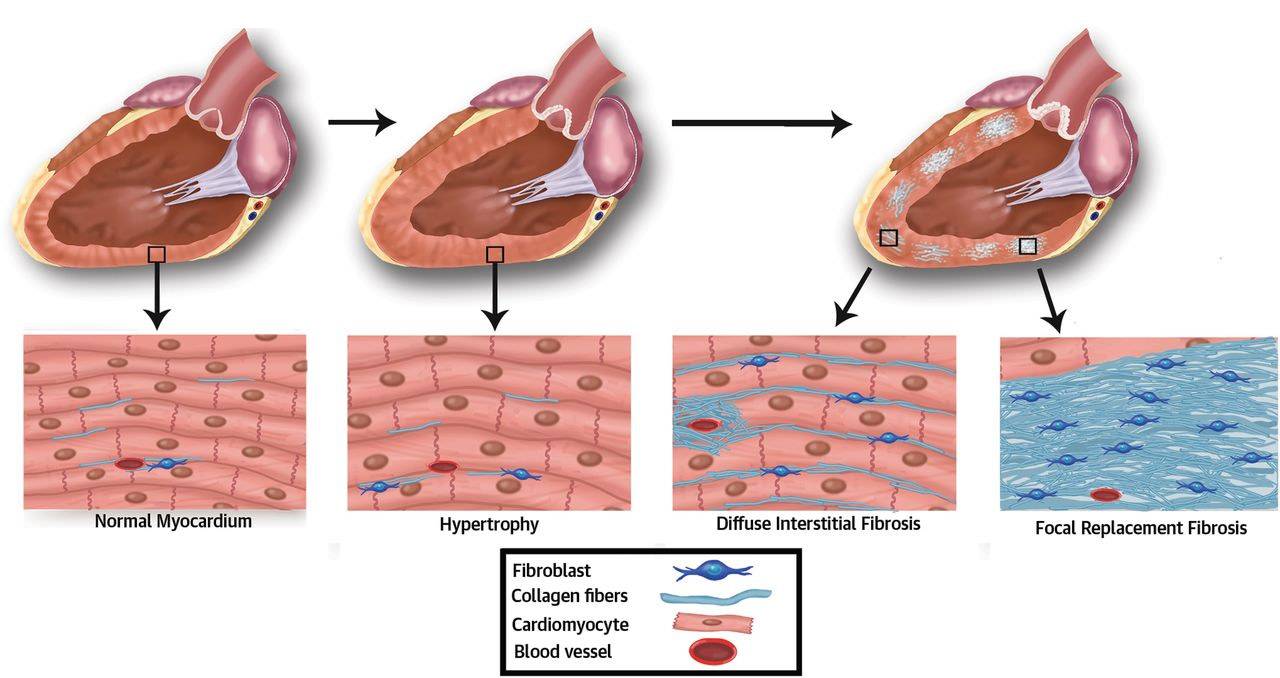
Атеросклеротическая форма кардиосклероза обычно служит проявлением длительной ишемической болезни сердца, характеризуется медленным развитием и диффузным характером. Некротические изменения в миокарде развиваются в результате медленной дистрофии, атрофии и гибели отдельных волокон, вызванных гипоксией и метаболическими нарушениями. Гибель рецепторов вызывает снижение чувствительности миокарда к кислороду и прогрессирование ИБС. Клинические проявления длительное время могут оставаться скудными. По мере того, как кардиосклероз прогрессирует, развивается гипертрофия левого желудочка, затем явления сердечной недостаточности: сердцебиение, одышка, периферические отеки и выпот в полостях сердца, легких, брюшной полости.
Склеротические изменения в синусовом узле ведут к развитию брадикардии, а рубцовые процессы в клапанах, сухожильных волокнах и папиллярных мышцах могут приводить к развитию приобретенных пороков сердца: митрального или аортального стеноза, клапанной недостаточности. При аускультации сердца выслушивается ослабление I тона в проекции верхушки, систолический шум (при склерозе аортального клапана — очень грубый) в области аорты и верхушки сердца. Развивается левожелудочковая недостаточность кровообращения, АД выше нормальных значений. При атеросклеротическом кардиосклерозе нарушения проводимости и ритма возникают по типу блокад различной степени и участков проводящей системы, мерцательной аритмии и экстрасистолии. Исследование биохимических показателей крови выявляет повышение холестерина, увеличение уровня β-липопротеидов.
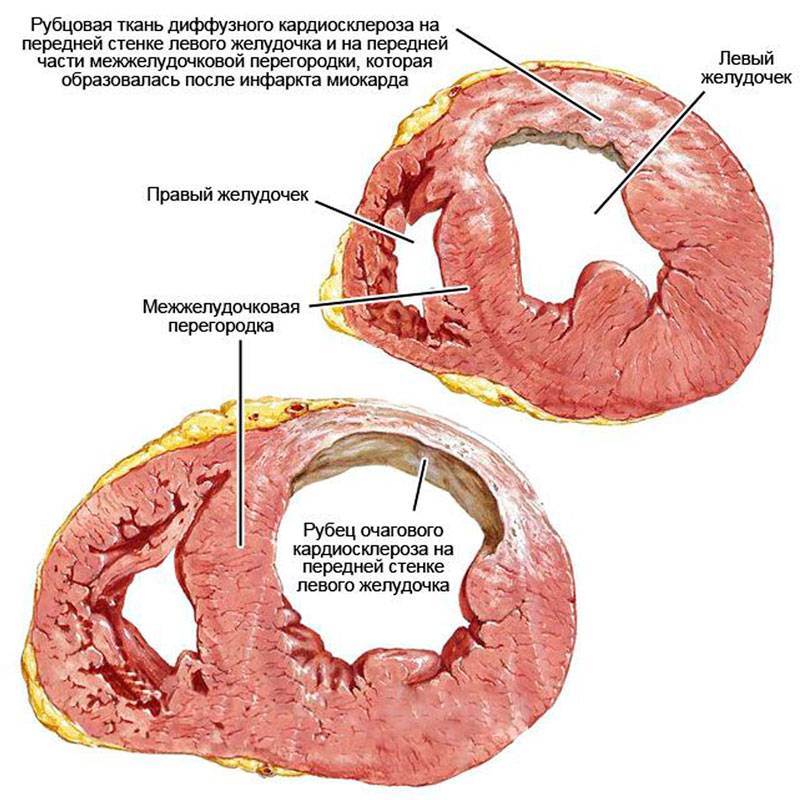
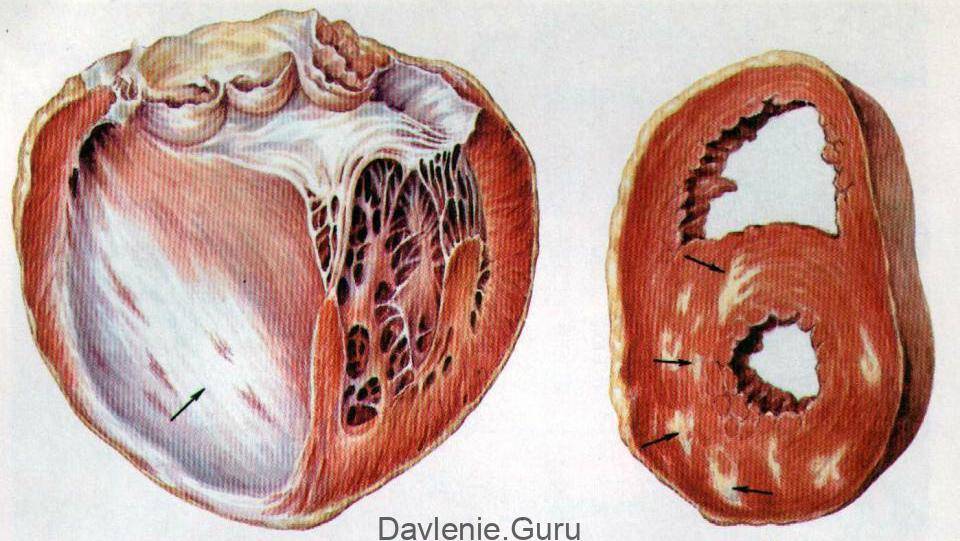
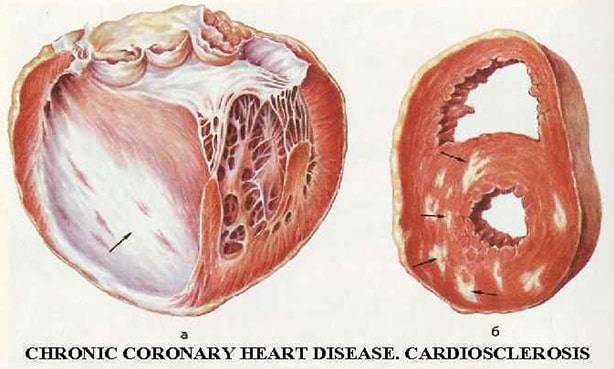 а – постинфарктный крупноочаговый кардиосклероз; б – очаговый кардиосклероз.
а – постинфарктный крупноочаговый кардиосклероз; б – очаговый кардиосклероз.
Постинфарктная форма кардиосклероза развивается при замещении участка погибших мышечных волокон рубцовой соединительной тканью и носит мелко- или крупноочаговый характер. Повторные инфаркты способствуют образованию рубцов различной протяженности и локализации, изолированных или смыкающихся друг с другом. Постинфарктный кардиосклероз характеризуется гипертрофией миокарда и расширением полостей сердца. Рубцовые очаги могут растягиваться под действием систолического давления и вызывать образование аневризмы сердца. Клинические проявления постинфарктного кардиосклероза аналогичны атеросклеротической форме.
Редкой формой заболевания является первичный кардиосклероз, сопровождающий течение коллагенозов, врожденного фиброэластоза и т.д.
Осложнения и профилактика
Как и любое заболевание сердечно-сосудистой системы, атеросклеротический кардиосклероз имеет ряд скрытых осложнений. В результате тяжелого поражения сердечной мышцы, человек замечает ухудшение качества жизни и затруднение при социальной адаптации. Наиболее распространенными осложнениями являются блокады, нарушения ритма сердечных сокращений, вплоть до фибрилляции желудочков.
Наиболее грозным осложнением является асистолия и летальный исход. Внесердечные осложнения на фоне кардиосклероза проявляется в виде атрофических изменений на верхних и нижних конечностях, нарушении чувствительности и снижении остроты зрения. Во время прогрессирования болезни, последствия кардиосклероза затрагивают все органы и системы организма.
Прогнозы относительно качества жизни и выживаемости напрямую зависят от тех результатов исследования, которые пациент последовательно выполняет
Во внимание берётся степень поражения миокарда, уровень проводимости в сердечной мышце, характер и интенсивность нарушений сердечного ритма, уровень кислородного голодания, а также степень проходимости коронарных сосудов сердца. При своевременной диагностике и правильном лечении, пациенты с атеросклеротическим кардиосклерозом имеют благоприятные прогнозы относительно жизнедеятельности и выживаемости
Профилактические мероприятия, направленные на предотвращение развития данного заболевания, требуют комплексного подхода и определенных временных затрат. Первичная профилактика этого заболевания предусматривает коррекцию рациона питания, а также пересмотр образа жизни. Таким людям рекомендуют отказаться от употребления алкоголя, избыточного употребления жирной и жареной пищи, а также табакокурения. Кроме того, первичная профилактика предусматривает нормализацию веса и показателей артериального давления.
При соблюдении перечисленных рекомендаций, каждый человек имеет возможность избежать развития столь серьёзного заболевания, а также предотвратить развитие уже имеющейся патологии.
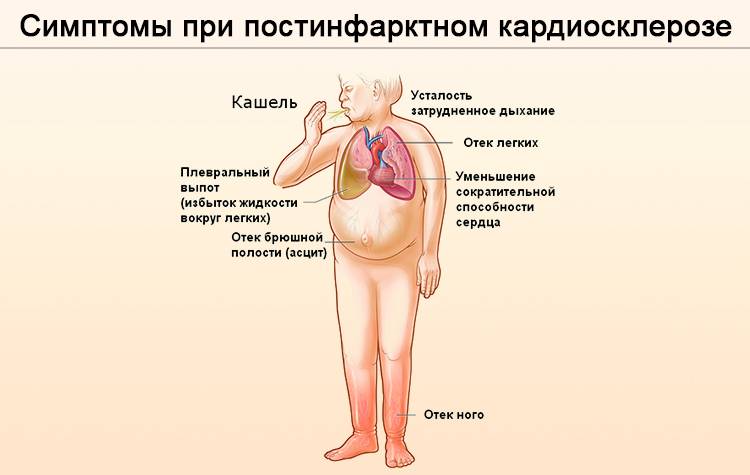
Симптомы кардиосклероза
Непосредственно склерозирование сердечной мышцы может привести к появлению следующих симптомов:
- одышка;
- кашель;
- аритмии;
- усиленное сердцебиение;
- быстрая утомляемость;
- отеки;
- головокружение.
Одышка
Одышка чаще всего появляется в следующих случаях:
- Физическая нагрузка. Во время физической нагрузки кровоток ускоряется и сердцебиение учащается. Склерозированный миокард не справляется с такой нагрузкой, что ускоряет накопление жидкости в легких.
- Положение лежа. В положении лежа (без подушки) венозная кровь от нижних конечностей приливает к сердцу в большом количестве. Это увеличивает нагрузку на миокард и ведет к появлению одышки.
- Стресс. В состоянии стресса интенсивность кровотока из-за выделения особых гормонов. Это может увеличить нагрузку на сердечную мышцу и спровоцировать появление одышки.
Аритмии
тромбовНарушения ритма могут быть нескольких видов:
- Тахикардия. Тахикардия представляет собой учащение сердечного ритма. Оно появляется, когда организм чувствует недостаточность кровообращения и пытается это компенсировать. Кроме того, тахикардия может возникнуть из-за механического раздражения узлов (синусового и атриовентрикулярного), если участок склероза мышцы расположен поблизости.
- Брадикардия. Брадикардия – это замедление сердечного ритма. Обычно пациент не чувствует этого до определенного момента. Обнаружить данный симптом он может, только самостоятельно измерив частоту пульса. Брадикардией называют снижение частоты сердечных сокращений менее 50 ударов в минуту. Симптом появляется из-за блокирования импульсов, вырабатываемых синусовым узлом.
- Экстрасистолия. Экстрасистолия – это появление дополнительных сердечных сокращений, как бы выбивающихся из общего ритма. Без специального исследования (электрокардиографии) обнаружить это нарушение ритма невозможно.
- «Рваный ритм». В данном случае четкий ритм определить невозможно из-за того, что разные отделы сердца работают вразнобой. Частота сердечных сокращений в минуту может быть в пределах нормы, но нормального перекачивания крови все рано не происходит.