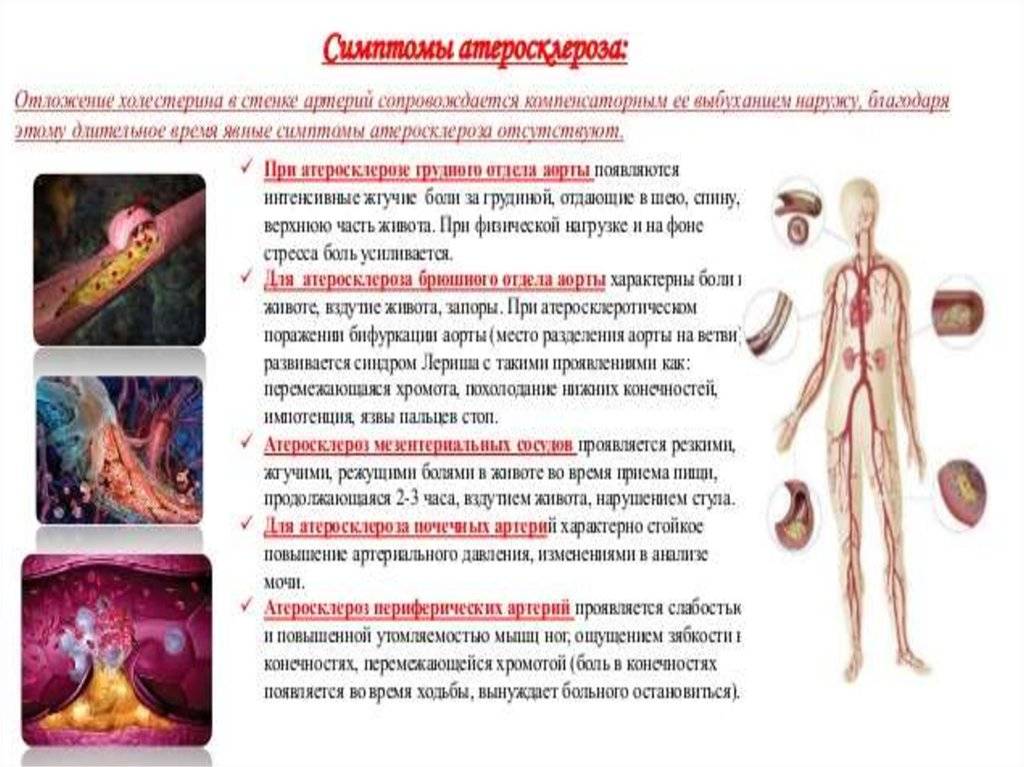
Диагностика
Лабораторные исследования крови не считаются информативным методом исследования, поскольку коллагеновые образования в области миокарда никак не влияют на показатели крови. Но проводить такие пробы необходимо с целью выяснения возможной причины патологического процесса.
Среди инструментальных методов диагностики при подозрении на кардиосклероз диагностическую значимость имеют результаты:
- Электрокардиографии. Процедура помогает определить, в каком участке сердца произошло разрастание соединительнотканных структур. Опираясь на эти результаты, врач сможет выявить наличие патологического очага, что даст ему возможность назначить необходимое дальнейшее лечение.
- Эхокардиографии (УЗИ сердца). Это самый информативный диагностический метод, применяющийся при кардиосклерозе. На цветных снимках можно отчетливо видеть разросшиеся ткани, определить их величину и точное место расположения. Чаще всего прибегают к проведению поверхностной ЭхоКГ, во время которой датчик помещается на коже грудной клетки в проекции сердца. Таким образом, на экране аппарата УЗИ появляется четкая цветная картинка, по которой делается тщательное считывание информации.
- Сцинтиграфии. Эта диагностическая манипуляция отличается высокой стоимостью, поэтому в России она особой популярностью не пользуется. Суть метода: пациенту вводятся радиоизотопы, изготовленные на основе таллия. По их распределению в сердце судят о степени его поражения. При наличии участков, где изотоп отсутствует, говорят о затрудненном кровообращении в конкретной части миокарда, что, в свою очередь, может быть признаком кардиосклероза. Сцинтиграфия совершенно безопасна для здоровья, но она не является обязательной диагностической процедурой.
Выявив патологию, врач может переходить к основному этапу – ее лечению.
Способы терапии
Лечение кардиосклероза сводится к воздействию на основную причину развития и уменьшение симптоматики.
Пациентам дается ряд общих рекомендаций:
- отказ от вредных привычек;
- прогулки на свежем воздухе;
- снижение веса;
- правильное питание;
- отказ от тяжелых физических и эмоциональных нагрузок;
- контроль артериального давления и частоты сердечных сокращений.
Такие меры позволяют уменьшить риск острого прогрессирования основной патологии и кардиосклероза за счет уменьшения нагрузки на сердце. Это позволяет легче переносить повседневные манипуляции.
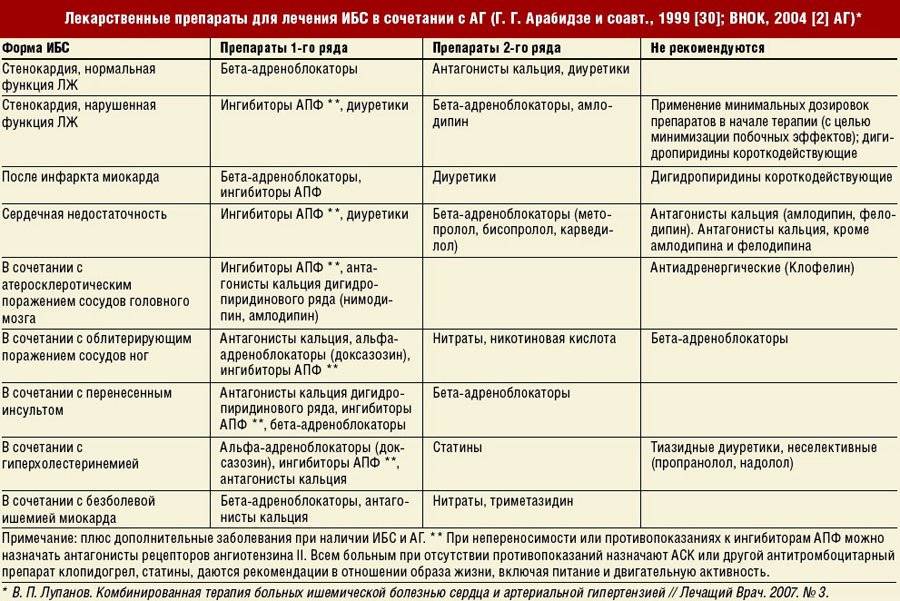
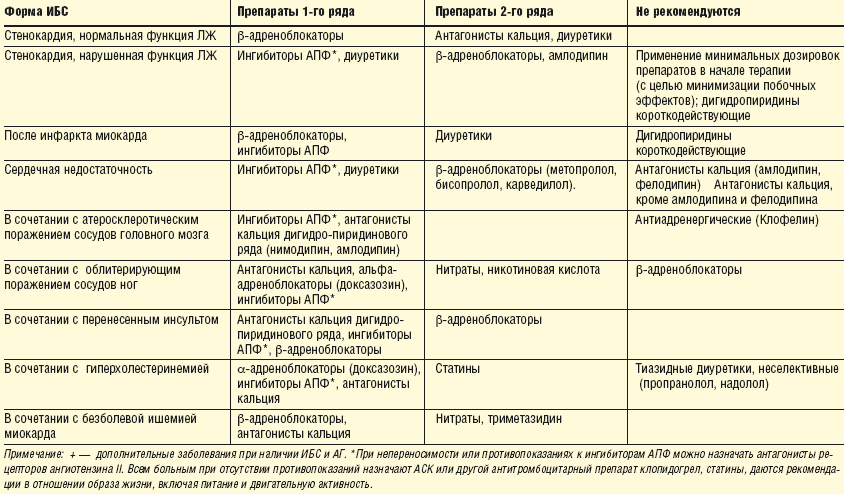
Из лекарственных препаратов назначаются медикаменты, препятствующие расширению камер сердца и снижению сократительной способности. Наиболее часто применяют:
- Ингибиторы ангиотензин-превращающего фермента (иАПФ):
- Эналаприл (Энап, Ренитек);
- Лизиноприл (Лизинотон, Диротон);
- Зофеноприл (Зокардис).
- β-адреноблокаторы:
- Метопролол (Метокард, Беталок ЗОК);
- Бисопролол (Нипертен, Конкор);
- Небиволол (Небилет, Бинелол) – наиболее эффективен в малых дозах у лиц пожилого возраста.
- Блокаторы рецептора ангиотензина-II (БРА):
- Лозартан (Лориста, Лозап);
- Валсартан (Валз, Вальсакор);
- Телмисартан (Микардис).
- Мочегонные препараты при выраженной хронической сердечной недостаточности:
- Диувер;
- Фуросемид;
- Лазикс.
- Комбинированные препараты иАПФ или БРА с диуретиком (гипотиазид):
- Энап Н;
- Лориста НD;
- Лизоретик;
- Валз Н.
- Антагонисты альдостерона:
- Верошпирон.
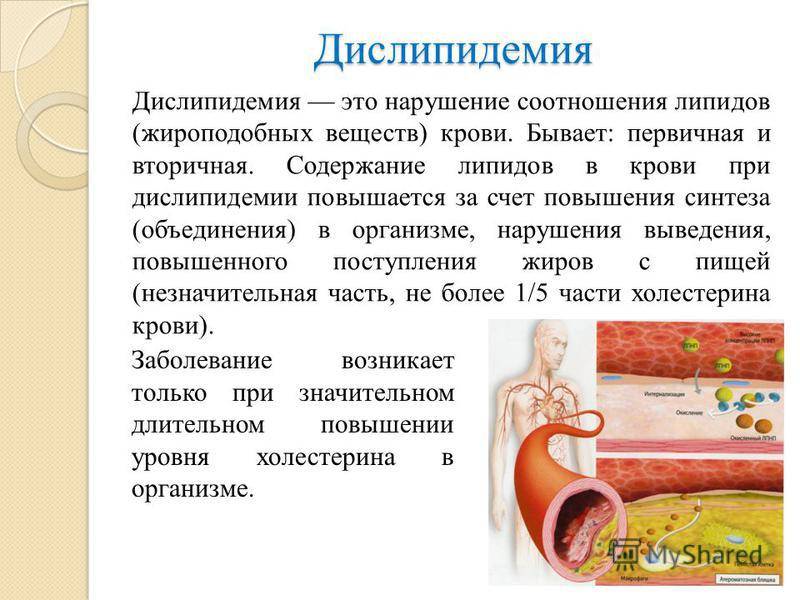
- Гиполипидемические средства при перенесенном инфаркте и атеросклеротическом поражении:
- статины: Липримар, Аторис, Торвакард, Крестор;
- фибраты: Трайкор.
Хирургическое вмешательство показано в следующих случаях:
- отсутствие эффекта от консервативного ведения больного;
- прогрессирующие признаки сердечной недостаточности;
- развитие фатальных аритмий;
- атеросклеротическое поражение коронарных артерий при ишемической болезни сердца;
- инфаркт миокарда.
Операции имеют несколько вариантов:
- коронароангиопластика и стентирование;
- аортокоронарное шунтирование;
- трансплантация сердца;
- имплантация кардиостимуляторов или кардиовертеров-дефибрилляторов;
- установка сетчатого каркаса.
Диагностика
Чтобы безошибочно диагностировать кардиосклероз, пациенту следует пройти целый ряд обследований. Но перед этим врач должен осмотреть больного, прослушать сердце, расспросить о симптомах. На основании этих данных назначается следующая диагностика:
- ЭКГ. Используя данную процедуру, специалист способен обнаружить сбои в ритме сердца, очаги нарушений в тканях миокарда и изменения в процессе проводимости.
- Биопсия, благодаря которой выявляются изменения диффузного характера в тканях сердца.
- Ангиография. Проводится под местным наркозом и применяется для определения степени заболевания.
- ЭХО-кардиография. Позволяет установить, насколько значительным является рост соединительной ткани и как сильно изменилась работа клапанов.
- Рентген. Процедура необходима для выявления аневризмы и позволяет определить стадии заболевания. В случае с тяжелыми формами недуга рентгенография дает возможность выявить увеличение органа в размерах.
- МРТ и КТ. Одни из наиболее точных на сегодняшний день диагностических методов, благодаря которым удается выявить патологию на начальных стадиях ее развития. Используя томограф, специалист может определять даже мелкие очаги соединительной ткани.
В качестве дополнительных процедур пациенту могут назначаться анализы мочи и крови. Они необходимы для того, чтобы выявить основное заболевание, на фоне которого произошло развитие кардиосклероза.
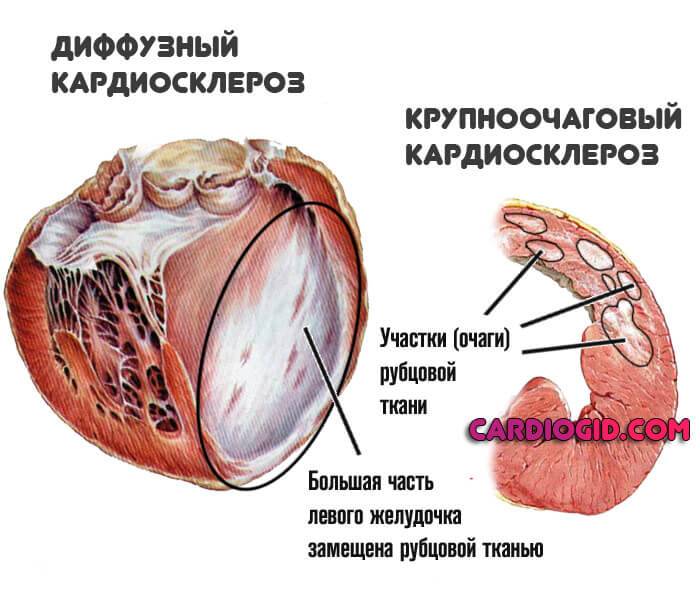
Виды недуга
Заболевание проявляется активно как среди пожилых людей, так и среди молодёжи и даже встречается в детском возрасте. Кардиосклероз классифицируется по распространённости патологического процесса и имеет две соответствующие формы:
- Очаговый кардиосклероз;
- Диффузный кардиосклероз.
Очаговая форма
недуга проявляется в виде формирования в миокарде рубцов, занимающих различные площади. Очаговое проявление заболевания провоцируется зачастую вследствие успешно пережитых инфарктов миокарда или миокардита. Так, различают мелкоочаговый и крупноочаговый виды проявления этой формы.
Крупноочаговый
обуславливается формированием на основании перенесённых обширного значения. Характеризуется эта форма преимущественно с последующим нарастанием массивных полей соединительных тканей. В результате полного зарастания стенок образуется рубец, способствующий проявлению аневризмы сердца.
Мелкоочаговый вид
характеризуется незначительными поражениями соединительных тканей и проявляется в виде белых прослоек, которые располагаются в толще миокарда. Мелкоочаговая форма возникает в случае недостаточности кислорода в камерах сердечной мышцы. Таким образом, это приводит к уменьшению и последующему отмиранию клеток сердечной мышцы.
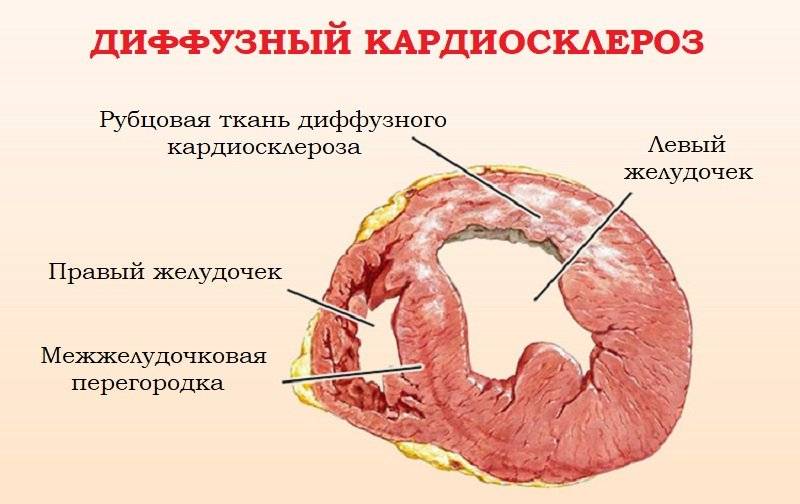
Диффузный кардиосклероз
формируется на основании равномерного распределения соединительной ткани по всему миокарду. Нередко диффузная форма возникает при наличии у человека хронического вида ишемической болезни.
Все сердечные заболевания относятся к опасным проявлениям, так как человеческий «моторчик» довольно хрупкое творение, которое требует ухода и внимания. Практически все проявления кардиосклероза имеют смертельные последствия, особенно если не проводятся соответствующие лечебные мероприятия.
Классификация по этиологии
На основании причин, которые вызвали те или иные факторы недомогания сердечно-сосудистой системы, в медицине выделяют следующую классификацию по этиологическим признакам:
- , формирующийся вследствие пережитого приступа инфаркта миокарда. Его ещё называют миокардическим.
- формируется на основании коронарных сосудов.
- образуется вследствие развития воспалительных процессов в миокарде.
Это три основных класса заболевания, которым присущи характерные признаки развития этиологии. Итак, рассмотрим каждый вид подробнее.
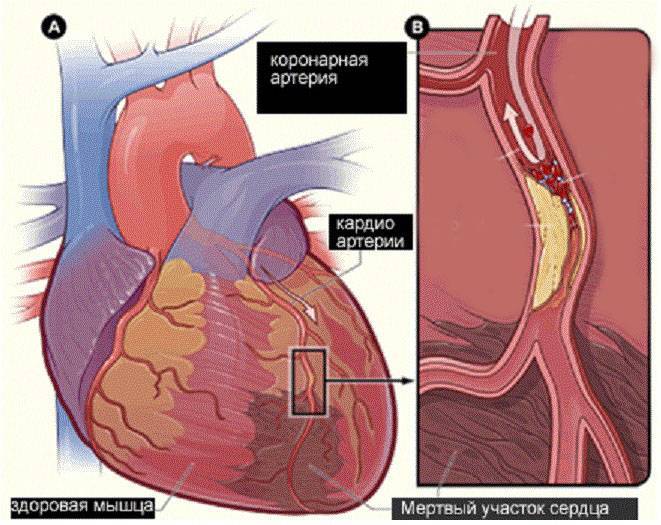
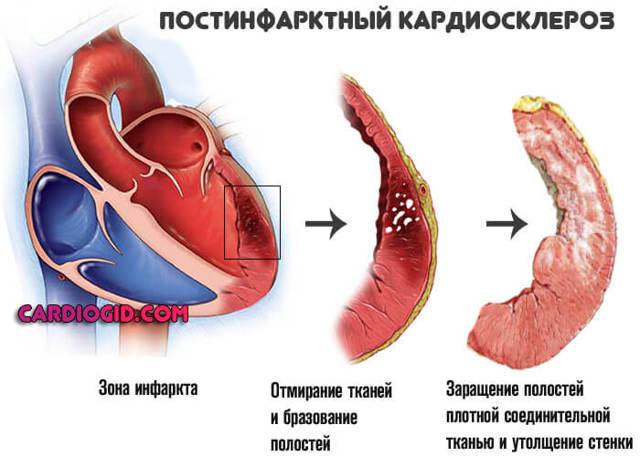
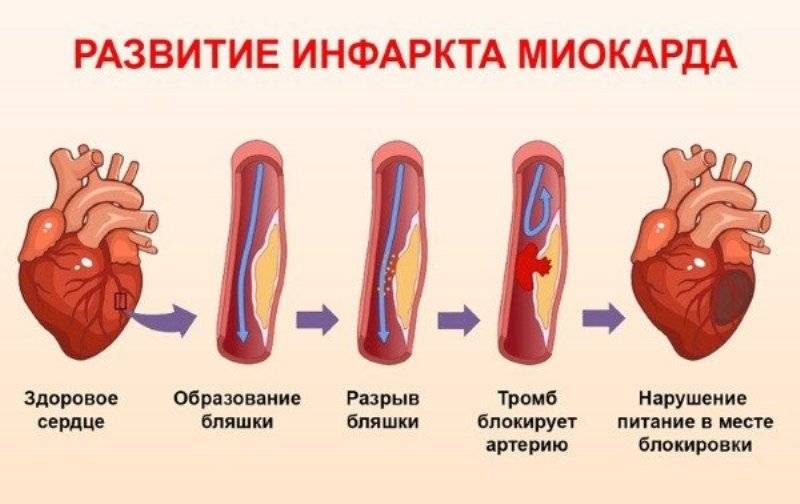
Напрямую связан с осложнением в виде инфаркта миокарда. Очень часто после инфаркта врачи через некоторое время диагностируют кардиосклероз постинфарктной формы.
Развитие аневризмы также обуславливается вследствие преобладания постинфарктного вида недуга. Аневризма является заболеванием, которое проявляется в форме выпячивания стенок левого сердечного желудочка, где собственно и происходит нарастание соединительных тканей. Аневризма зачастую способствует снижению и нарушению функции кровотока в организме и приводит к развитию сердечного недомогания.
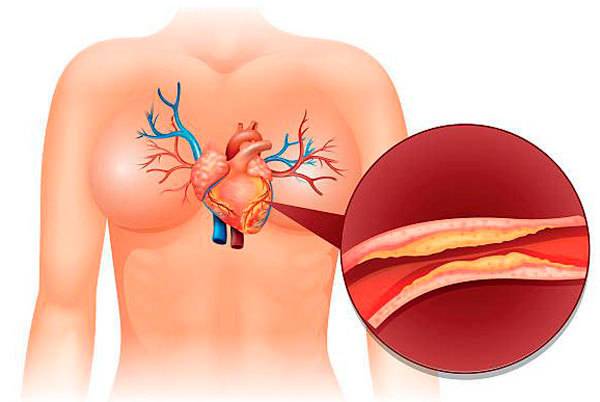
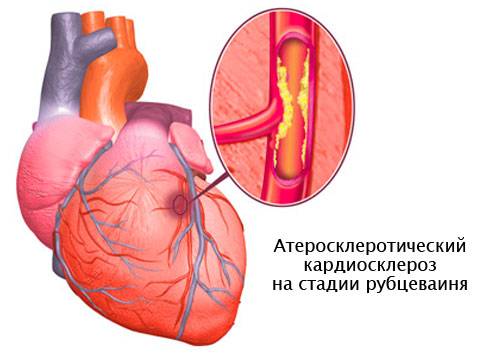
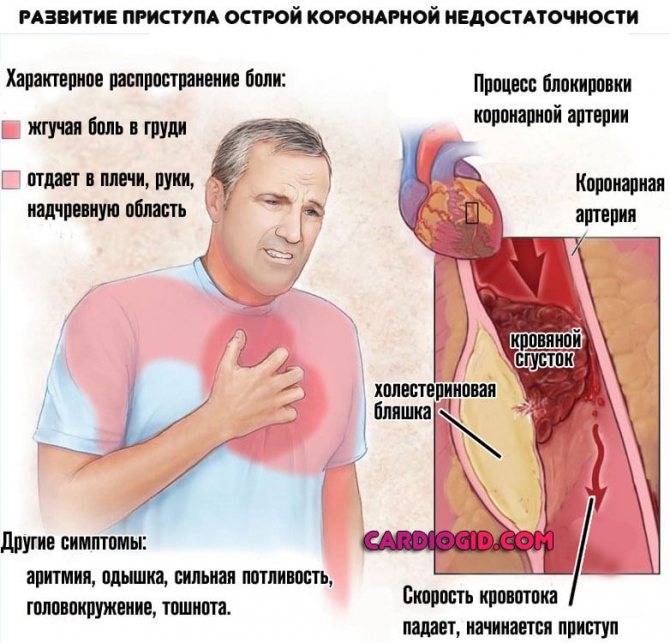
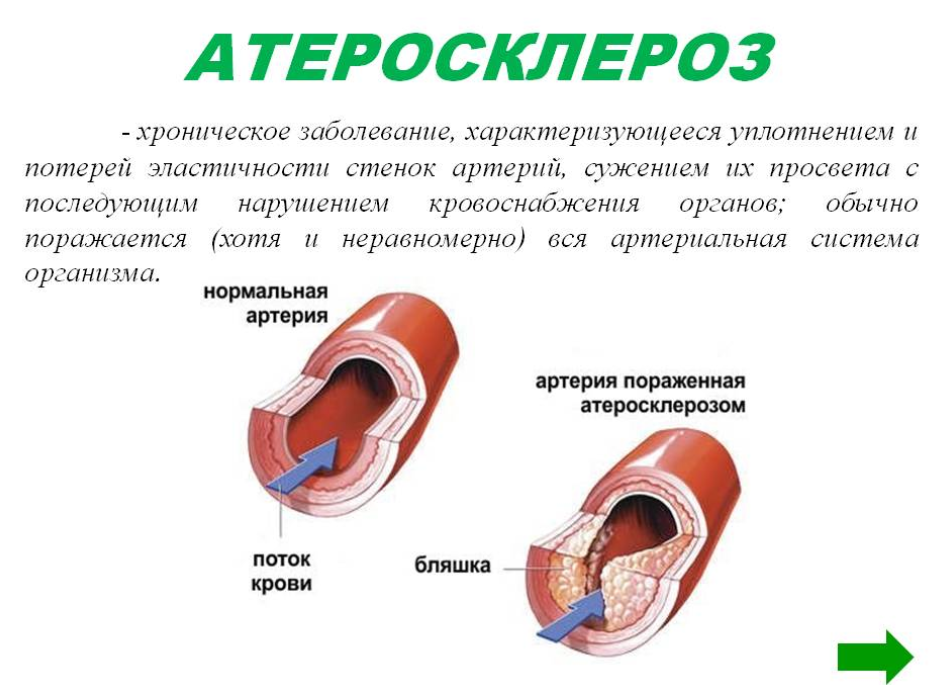
Атеросклеротический кардиосклероз
основывается исключительно на наличии у человека . Характеризуется продолжительностью формирования отклонений в сердце и возникновением первых признаков. Основной причиной длительного формирования признаков недуга является плохое кровоснабжение миокарда, возникшее вследствие поражения коронарных сосудов. Длительное формирование кардиосклероза этой формы приводит к атрофии клеток мышечных тканей сердца, что, в свою очередь, обуславливает развитие приобретённых пороков сердца. Атеросклеротический кардиосклероз преимущественно носит диффузный характер, то есть, обусловлен разрастанием соединительной ткани по всей поверхности сердечной мышцы.
Постмиокардитический кардиосклероз
встречается преимущественно у населения в возрасте от 20 до 40 лет. Причиной его развития является преобладание инфекционных заболеваний, аллергических реакций и прочих воспалительных или хронических процессов в организме. Постмиокардический кардиосклероз, как и атеросклеротический, носит преимущественно диффузный характер.
Стоит также выделить ещё один немаловажный вид заболевания, который называются врождённым кардиосклерозом. Он проявляется в очень редких случаях, а причиной его формирования являются врождённые отклонения в сердечно-сосудистой системе.
Методы терапии
Лечение при кардиосклерозе назначается индивидуально, в соответствии с особенностями клинической картины, общего состояния больного, локализации и размеров поражений миокарда. Терапевтический процесс, как правило, протекает в домашних условиях. Стационарное лечение назначается при необходимости постоянного контроля за состоянием больного, а также при осложнениях в случае недавно перенесенных операций.
Медикаментозное лечение
Основной консервативный метод терапии, направленный на нормализацию работы сердца, стабилизацию и поддержание нормальных физиологических показателей, осуществляется за счет применения лекарственных средств. В целях медикаментозного лечения назначают препараты в форме таблеток. Реже лекарства вводятся внутривенно или внутримышечно.

Применяются такие группы препаратов:
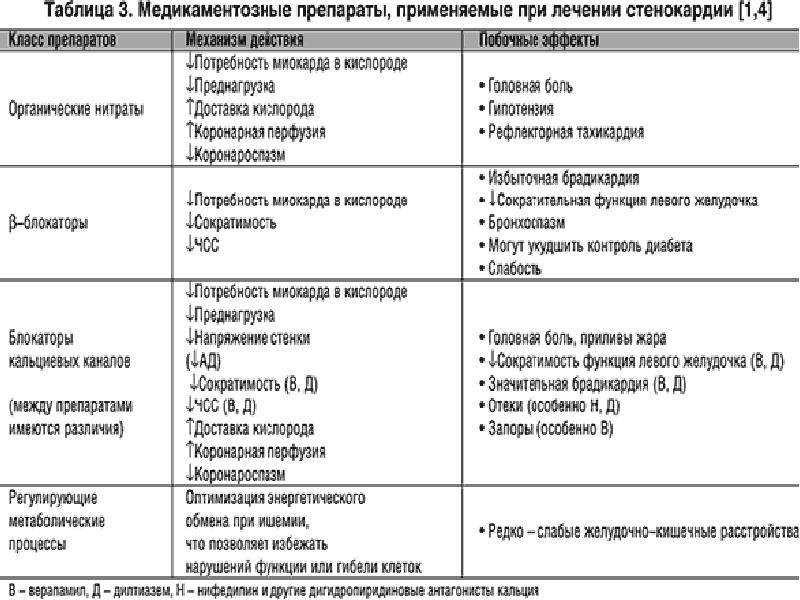
- Ингибиторы АПФ. Действие направлено на улучшение кровоснабжения в тканях миокарда, нормализацию артериального давления.
- Диуретики. Лекарственные средства устраняют отеки, вызванные сердечной недостаточностью.
- Нитраты. Препараты предназначены для снятия болевого синдрома в области сердечной мышцы. Наиболее распространенным представителем является «Нитроглицерин».
- Антиагреганты. Действие направлено на разжижение крови, за счет чего улучшается кровоснабжение тканей. Также препараты данной группы предотвращают развитие тромбов.
- Метаболические медикаменты. Принимаются с целью усиления обмена веществ в тканях сердечной мышцы. За счет этого улучшается функциональная деятельность миокарда, он становится более устойчивым к повышенной нагрузке.
Препараты для лечения кардиосклероза назначаются врачом. Прием должен осуществляться в соответствии с предписанной схемой и дозировками. При развитии побочных эффектов необходима замена на лекарство с аналогичным действием.
Хирургическая терапия
Основным методом устранения сердечной недостаточности является установка кардиостимулятора. При выраженной аритмии имплантируется кардиовертер-дефибриллятор. Данное устройство предотвращает развитие нарушений сердечного ритма.
Хирургическое лечение показано при формировании аневризмы. В этом случае проводится иссечение образования с дальнейшим восстановлением кровотока путем шунтирования. Данный метод также используется при систематических приступах стенокардии.
Народные способы
Применение нетрадиционной медицины является нежелательным, так как кардиосклероз представляет собой серьезное патологическое состояние, при котором важен своевременный эффект от принимаемых препаратов. Большинство народных способов не отличаются быстрым наступлением действия, а потому их следует использовать только с разрешения доктора в качестве вспомогательного метода. Категорически запрещено применять средства на острой стадии инфаркта, в случае инвалидности пациента, а также в пожилом возрасте.
Способы лечения:
- Корень девясила. Используется для приготовления настойки. Необходимо залить сырье 0,5 л водки и настаивать 14 суток. Готовое средство разрешено принимать по 30 г в день.
- Подорожник. Для лечения кардиосклероза используется настой. Для приготовления смешивают 1 столовую ложку травы и стакан кипятка. Смесь настаивают 10–20 минут, после чего принимают небольшими глотками. Пить настой следует 1 раз в день.
- Мед. Рекомендуется употреблять по 1 ложке 1–2 раза в сутки в чистом виде, запивая водой или чаем. Также можно регулярно жевать кусочки прополиса. Продукты пчеловодства разрешено употреблять только при условии нормального уровня сахара в крови.
- Боярышник и тмин. Из этих трав готовится настой, помогающий при кардиосклерозе. Для приготовления смешивают по 1 ложке тмина и боярышника, заливают 300 мл кипятка. Лекарство настаивают 12 часов, после чего выпивают за 5 приемов.
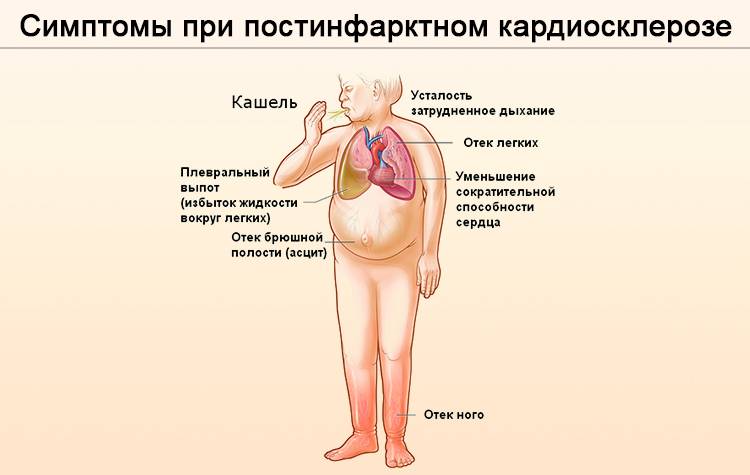
В целом лечение постинфарктного кардиосклероза направлено на нормализацию работы сердца, устранение симптомов недостаточности, улучшение общего самочувствия больного. Терапия осуществляется дома или в кардиологическом стационарном отделении, в зависимости от тяжести болезни.
Виды
В зависимости от первичных заболеваний, из-за которых начался процесс замещения здоровых тканей на рубцовые, различают следующие виды кардиосклероза:
- Атеросклеротическая – развивается на фоне ишемической болезни сердца, встречается в любом возрасте, даже у детей, в случае перенесенных инфекционных заболеваний по типу кори и т.д. Также подобное воспаление вызывает аллергия или хронические заболевания. Процесс развития атеросклеротической формы может растянуться на годы и достаточно долгое время больной может не ощущать никаких проявлений болезни. Но, спустя время, происходит развитие сердечной недостаточности.
- Постинфарктная – является последствием восстановления человека после перенесенного инфаркта миокарда. В случае повторения инфарктов, возникают рубцы различной протяженности и локализации. Они могут смыкаться друг с другом или быть изолированными. Полости сердца расширяются и под воздействием систолического давления рубцовые очаги могут начать растягиваться, что приводит к появлению аневризмы, при разрыве которой наступает летальный исход.
- Постмиокардическая – является последствием различных заболеваний (гнойная ангина, гайморит, ревматизм), которые вызывают воспалительный ответ в миокарде. Возможно проявление как у взрослых, так и у детей.
Рубцовый процесс может распространяться по миокарду в большей или меньшей степени, с учетом того, от чего выделяют два основных вида кардиосклероза:
- диффузный кардиосклероз;
- очаговый кардиосклероз.
Особенности диффузного процесса
Диффузный кардиосклероз может распространиться по всему миокарду или занимать только какую-то часть и четкие границы будут отсутствовать. Структура развития этой формы – ячеистая, в которую включены участки нормальной мышечной ткани.
Постепенно эти участки уменьшаются в размерах, но при этом соединительная ткань не замещает их полностью. Рубцовое образование не может сокращаться, а образовывается оно на основе разрушенных кардиомиоцитов.
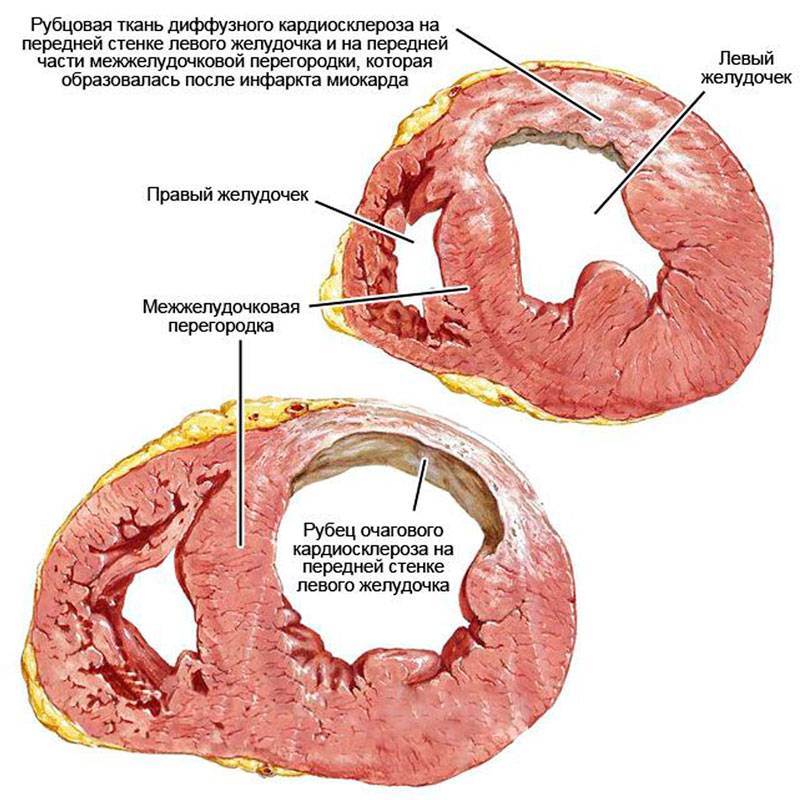
Особенности очагового процесса
Очаговый кардиосклероз – это ограниченный участок рубцовой ткани с четкими границами, который образуется на месте омертвевшей сердечной ткани. По другому очаговый кардиосклероз могут называть рубцом на сердце – в нём полностью отсутствуют мышечные клетки сердца из-за чего оно не может сокращаться и слабо передает импульсы.
В зависимости от размеров очага различают следующие типы болезни:
- Широкофокусный – большой очаг формируется по причине закупорки крупного коронарного сосуда, из-за чего гибнут все кардиомициты. Этот тип болезни в основном характеризуется разрастанием коллагеновых волокон и других соединительных элементов на месте инфаркта. Как результат – появляется шрам, который не дает образоваться аневризме.
- Мелкофокусный – мышечная ткань изменяется слабовыраженно, образуются белые прослойки соединительной ткани, которые располагаются внутри миокарда. Причина возникновения мелкофокусного кардиосклероза заключается в недостатке кислорода в стенках камер сердца, что приводит к уменьшению количества и гибели кардиомиоцитов.
Основы лечения
Комплексное лечение кардиосклероза направлено на устранение основной причины его развития, а так же борьбу с его осложнениями, способствующими возникновению болезни. В основном это сердечная недостаточность, стенокардия, так же в более редких случаях кардиосклероз может сопровождатся аритмией сердца, которая проявляется различными нарушениями сердечного ритма.
Лечение кардиосклероза может проводится, как стационарно, так и амбулаторно, в зависимости от степени тяжести болезни, строго под контролем лечащего врача — кардиолога либо терапевта. Лечение при кардиосклерозе в основном проводится на протяжении всей жизни больного.
Основным механизмом лечения болезни является постоянная поддержка работоспособности сердца с дальнейшим препятствием разрастания соединительной ткани в нем.
Медикаментозные средства
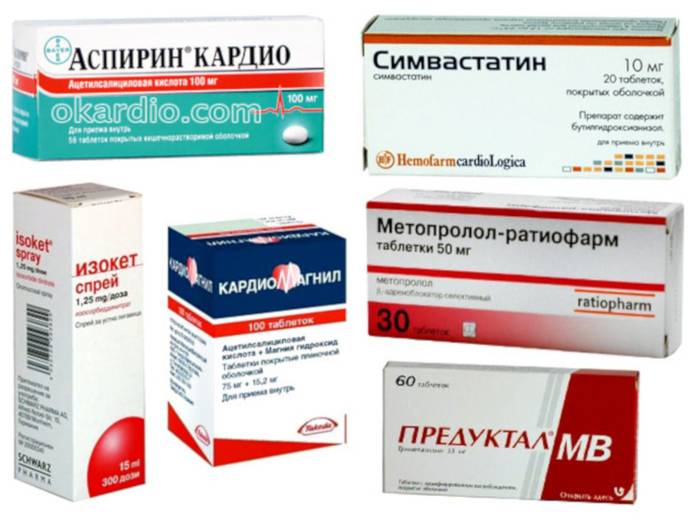
- сосудорасширяющие (кавинтон, цинатропил), нужно принимать переодическими курсами, по 1 т. 2 — 3 р. на день. Первоначальный курс лечения должен составлять не менее 2 — 3 месяцев. Препараты данной группы значительно улучшают местное кровообращение в сердечно — сосудистой системе организма;
- сердечные (коргликон, аспаркам, верапамил, дигоксин), рекомендуется пить по 1 т. 1 — 2 р. на день на протяжении 1 — 2 мес.;
- препараты, улучшающие сердечный ритм (коронал, кордарон);
- антиагреганты (кардиомагнил, аспекард, аспирин), следует принимать по 1 т. 1 — 2 на день. Лекарственные средства обладают хорошим расжижающим кров действием, улучшающим кровообращение в сердце и сосудах. Кроме этого, пряпятствуют формированию тромбов (сгустков крови);
- ноотропы (фезам, пирацетам), рекомендуется принимать на постоянной основе по 1 т. 2 — 3 р. на день. Данные средства значительно улучшают кровообращение, а так же работу сердца;
- общеукрепляющие (витамины группы В), помагают повысить имунно — защитные силы организма. Препараты следует принимать по 1 т. 2 р. на день;
- мочегонные (фуросемид, верошпирон), основной курс лечения составляет 2 — 3 недели по 1 т. 1 р. в день.
Основное лечебное действие данных препаратов направлено на улучшение общего кровообращения, работы сердца, разжижения крови, с целью профилактики тромбообразований, а так же общего укрепления иммунитета организма при помощи различных витаминизированных лекарственных препаратов.
Внимание: выше перечисленные лекарственные препараты нужно принимать только строго по назначению лечащего врача — кардиолога, чтобы не спровоцировать развитие нежалательных осложнений
Хирургическое вмешательство
Достаточно высокую эффективность лечения кардиосклероза проявляет хирургическое лечение кардиосклероза. В первую очередь оно направлено на восстановление соединительной ткани в полости сердца.
Наиболее применяемым хирургическим методом лечения является трансплантация стволовых клеток в мышечную область сердца. Под их действием значительно улучшается работа сердца и сердечно — сосудистой системы, нормализируються показатели ритмичности и проводимости сердца, стабилизируется тонус кровеносных сосудов.
Кроме этого, сейчас очень часто используется искуственные кардиостимуляторы, основная цель которых стабилизировать функционирование сердца при различных нарушениях его проводимости (ритм, тонус, пульсация).
Больным, страдающим кардиосклерозом необходимо, в первую очередь ограничить употребление соли, а так же снизить количество сахара, поскольку они достаточно сильно влияют на тонус кровеносных сосудов и работу сердца. Кроме этого, следует отказатся от жирной либо жареной пищи, способствующих закупорке сосудов и развитию атеросклероза.
В ежедневный рацион необходимо побольше включать продуктов содержащих различные, полезные для организма витамины и микроэлементы (овощи, фрукты), основными из которых являються калий и магний, укрепляющие мышци сердца.
Физическая нагрузка
В зависимости от степени тяжести кардиосклероза, врач может либо полностью ограничить больному занятия физической активностью, либо значительно ее снизить, поскольку она может только усугубить общеее течение болезни и спровоцировать нежелательные осложнения.