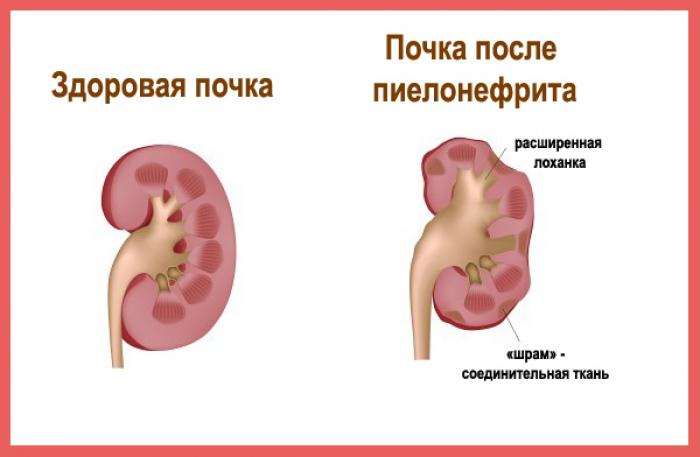
Что предлагает народная медицина?
Одновременно с медикаментозными препаратами можно лечиться народными средствами, основанными на лекарственных свойствах трав. В аптеках продаются специальные почечные сборы, помогающие снять воспаление и улучшить отток мочи. Однако можно заваривать и самостоятельно собранные травы. Главное, перед употреблением фитосредств проконсультироваться с доктором, чтобы не навредить своему здоровью.
Рецепты приготовления целебных отваров:
| № п/п | Название | Ингредиенты | Способ приготовления |
| 1 | Отвар шиповника | 100 г сушеных ягод, 1 л кипятка | В кастрюльку с кипящей водой засыпать ягоды шиповника и держать на плите в течение 5 минут. Настоять отвар 3 часа и употреблять в течение дня. |
| 2 | Настой чабреца | 5 г чабреца, стакан кипятка | Залить чабрец кипятком и поставить настаиваться 20 минут. Процедить настой и выпивать по 2 столовые ложки четырежды в сутки. |
| 3 | Овсяный отвар | Стакан крупы, 1 литр воды | Залить овес водой, довести до кипения и держать на плите 2–3 часа до вываривания в клейкую массу. Выпивать перед приемом пищи по полстакана 2–3 раза в день. |
Лечение пиелонефрита у беременных
Если будущая мать заподозрила у себя проблемы с почками, ей нужно сразу же записаться на прием к урологу. Самостоятельно вылечить пиелонефрит практически невозможно, это грозит тяжелыми последствиями для плода и самой женщины. Не стоит опасаться, что терапия повредит малышу, ведь ее отсутствие гораздо хуже скажется на развитии ребенка.
Терапия зависит от срока беременности. Врачи назначают разные лекарственные препараты в зависимости от срока, это обусловлено их возможным воздействием на плод.
Совместно с медикаментозным лечением пациентке важно соблюдать диету. Пить нужно не меньше 2 литров в день
Необязательно выпивать именно воду, можно заменить ее морсами, отварами трав, компотами.
Если в мочевыделительных органах образовались гнойные очаги – абсцессы, то потребуется оперативное вмешательство. Удаляется или пораженная часть органа, или весь орган целиком. Перед операцией доктор решает, можно сохранить беременность или лучше ее прервать. Менее радикальным способом терапии является катетеризация мочеточников. Она позволяет улучшить отток мочи и уменьшить воспаление.
Врачи рекомендуют выполнять специальные упражнения, которые помогают снизить нагрузку на почки. Например, пациентке предписывается вставать на четвереньки на 10 минут 5–6 раз. Лежать разрешается только на здоровом боку, подложив под ноги подушечку.
Хронический пиелонефрит допускает терапию в домашних условиях. Острая форма и обострение хронической предполагают немедленную госпитализацию и лечебные мероприятия в условиях стационара.
В первом триместре

Урологическое воспаление лечится только антибиотиками. Невозможно избавиться от патогенных микроорганизмов без применения таких препаратов. Многие мамы пугаются, когда врач назначает столь мощные средства, и их страхи оправданы, ведь в первом триместре еще не успел сформироваться плацентарный барьер, а значит, любые вещества, попадающие в материнский организм, проникнут и в тело эмбриона. Страшиться не стоит, ведь существуют препараты, которые не причиняют вреда ребенку.
В таблице представлена информация о разрешенных в первом триместре лекарствах:
| № п/п | Название | Действующее вещество | Принцип действия |
| 1 | Ампициллин | Ампициллин – антибиотик из группы полусинтетических пенициллинов | Подавляет синтез клеточной стенки бактерий. Эффективен против стафиллококков, стрептококков, энтерококков. |
| 2 | Амоксиклав | Амоксициллин, клавулановая килота | Обладает широким антибактериалтным действием по отношению к грамположительным и грамотрицательным микроорганизмам. |
| 3 | Но-Шпа (см. также: разрешен ли препарат «Но-шпа» в первом триместре беременности?) | Дротаверин | Обезболивающее, оказывает спазмолитическое воздействие на гладкую мускулатуру. |
| 4 | Парацетамол | Парацетамол | Анальгетик, антипиретик, обладает слабым противовоспалительным и жаропонижающим воздействием. |
Ни в коем случае нельзя назначать препараты группы фторхинолонов, например Нолицин. Также запрещено лечить беременную женщину тетрациклинами (Окситетрациклин, Хлортетрациклин), Бисептолом, Левометицином.
Во втором триместре
Во втором триместре список препаратов, разрешенных для лечения гестационного пиелонефрита, значительно расширяется. Это объясняется несколькими причинами. Во-первых, уже сформировалась плацента, которая способна защитить плод. Во-вторых, активная закладка органов закончена, плод сформирован и продолжает расти и развиваться.
В таблице представлен список разрешенных на втором триместре препаратов:
| № п/п | Название | Действующее вещество | Принцип действия |
| 1 | Цефазолин | Цефалоспориновый антибиотик | Активен по отношению к грамположительным аэробным микроорганизмам, но бесполезен по отношению к анаэробам. |
| 2 | Супракс | Цефиксим | Угнетает синтез клеточной мембраны микробов. |
| 3 | Нитроксолин | Производное 8-оксихинолина | Ингибирует синтез бактериальной ДНК. |
| 4 | Сумамед | Азитромицин | Антибиотик группы макролидов-азолидов, подавляет синтез белка микроба. |
| 5 | Эритромицин | Антибиотик группы макролидов | Аналогичен Сумамеду. |
| 6 | Спазмалгон | Метамизол натрия, Питафенон, Фенпивериния бромид | Болеутоляющее, жаропонижающее, противовоспалительное, спазмолитическое действие. |
| 7 | Баралгин | Метамизол натрия | Анальгетик, антипиретик. |
В третьем триместре

В третьем триместре разрешено принимать практически все те препараты, которые допустимы на более ранних сроках, однако есть исключения. Антибиотики из группы цефалоспоринов можно пить только до 36 недели. Позже они могут негативно повлиять на родовую деятельность матери и спровоцировать возникновение опасной ситуации для плода перед и во время родов. К цефалоспоринам относятся Цефазолин и Супракс.
Гестационный пиелонефрит – что это такое?
Зачастую у беременных диагностируют гестационный пиелонефрит. Поразить будущую маму он может в любом триместре. При остром течении, болезнь проявляется интоксикацией всего организма женщины. К предрасполагающим факторам, которые способны привести к его развитию, относят:
- переохлаждение;
- наследственные недуги почек и мочевыводящей системы;
- цистит или пиелонефрит, которые наблюдались до наступления беременности (читайте статью по теме: Цистит на ранних сроках беременности>>>);
- сахарный диабет;
- бактериурия при беременности.
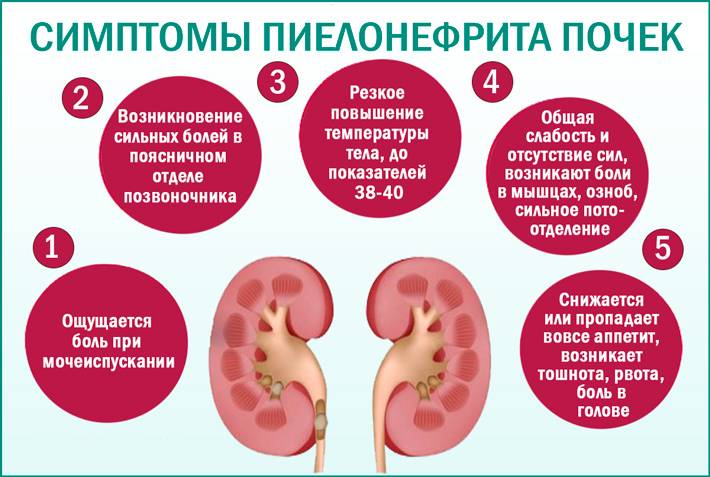
Гестационный пиелонефрит при беременности проявляется такими симптомами:
- температура тела свыше 38 градусов;
- боль в области поясницы, которая увеличивается после длительного стояния или ходьбы;
- повышение артериального давления;
- учащенное мочеиспускание;
- изменение количества и цвета мочи.
Диагностировать заболевание помогает клинический анализ мочи, в котором будет превышено содержание белка, лейкоцитов и бактерий. На основании этого, как правило, и ставится диагноз пиелонефрит при беременности. Что делать, чтобы вылечить недуг, расскажет врач.
После бактериального посева мочи можно определить вид возбудителя и к какому препарату он чувствителен. Позже именно эти медикаменты будут использованы для лечения. Кроме того, врач назначит вам УЗИ и допплерометрию, чтобы определить состояние плода.
Узнав о необходимости использовать антибиотики, вы переживаете, не навредит ли это малышу?
Знайте! Как показали исследования, после 20 недели беременности, когда чаще всего и возникает заболевание, плацента уже достаточно сформирована и может оградить плод от действия антибактериальных препаратов.
К тому же, вред для малыша от их использования будет значительно ниже того, какой может быть оказан ему гестационным пиелонефритом.
При правильном и своевременном лечении, резко снижается риск преждевременных родов — с 50% до 5% — также, падают риски возможных нарушений у ребенка. Поэтому заболевание нуждается в обязательном лечении, иначе пиелонефрит при беременности может вызвать такие последствия для ребенка и мамы:
- гипотермию;
- гипотрофию;
- внутриутробное инфицирование и поражение нервной системы плода;
- преждевременные роды;
- рождение малыша с маленьким весом;
- отслойку плаценты.
Каким бывает пиелонефрит у беременных
Пиелонефрит, иначе именуемый воспалением почечной ткани, представляет собой довольно грозное заболевание, которое развивается под действием многих факторов. Беременность — нагрузка для всего организма в целом: происходит перестройка гормональной системы, увеличивается объём циркулирующей крови, растёт матка, занимая свободное пространство в малом тазу и сдавливая другие органы.
Во время беременности происходит множество изменений в организме
Во время беременности мочеполовая система претерпевает ряд изменений. Наблюдаются следующие особенности:
- сдавление правой почки увеличенной маткой;
- гормональный дисбаланс;
- увеличение лоханок и почечных чашечек;
- снижение мышечного тонуса стенок мочеточников;
- повышение проницаемости сосудистых стенок для различных микроорганизмов;
- ослабление работы иммунной системы;
- увеличение объёмов жидкости в организме.
Во время вынашивания ребёнка женщина становится особенно уязвимой к различным внешним раздражителям. Переохлаждение и даже незначительная простуда могут вызвать ухудшение состояния и обострение дремлющей инфекции. Именно поэтому необходимо подходить к своему здоровью во время планирования беременности с особой ответственностью.

Лучше всего вылечить хронические заболевания до начала планирования беременности
Классификация болезни
Чаще всего пиелонефрит возникает у женщин на фоне первой беременности. Возбудитель колонизирует мочевыводящие пути и проникает в почечную ткань, вызывая воспаление.
В зависимости от пути попадания бактерий в почки пиелонефрит может быть:
- первичным — очаг инфекции находится в мочеполовой системе;
- вторичным — возбудитель с током крови попадает из другого поражённого органа;
- гестационным — формируется во время беременности.
Классификация процесса по характеру течения:
- острый — молниеносно развиваются симптомы;
- подострый — клиническая картина смазана;
- хронический — обострения сменяются фазой затихания патологических процессов;
- рецидивирующий — частота обострений не имеет чёткой периодичности.
По наличию осложнений пиелонефрит может быть:
- неосложнённым;
- с осложнениями:
- для матери;
- для ребёнка;
- для матери и ребёнка.

Пиелонефрит может вызвать осложнения как у матери, так и у ребёнка
Классификация по фазе течения:
- обострение;
- ремиссия;
- течение без выраженных обострений.
Классификация в зависимости от поражения почек:
- почки не поражены;
- острая почечная недостаточность;
- хроническая болезнь почек.
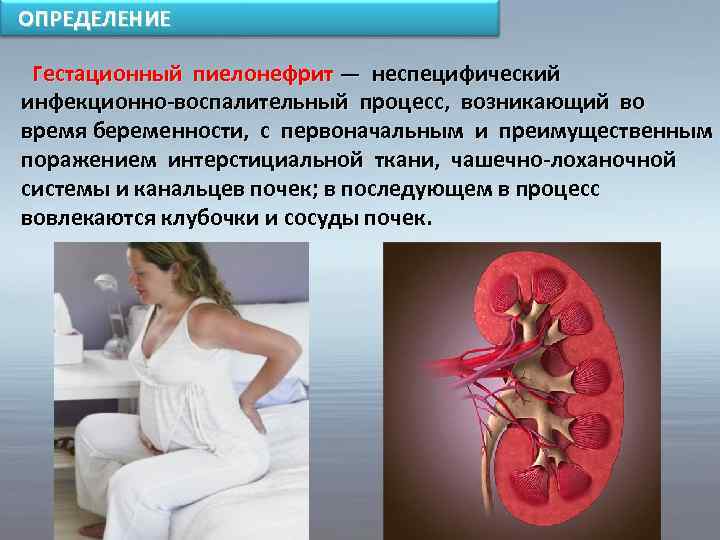
Пиелонефрит беременных: определение и классификация
Пиелонефритом называется воспалительный процесс в почке, который захватывает как интерстициальную ткань органа, так и чашечно-лоханочную систему (место, где скапливается моча).
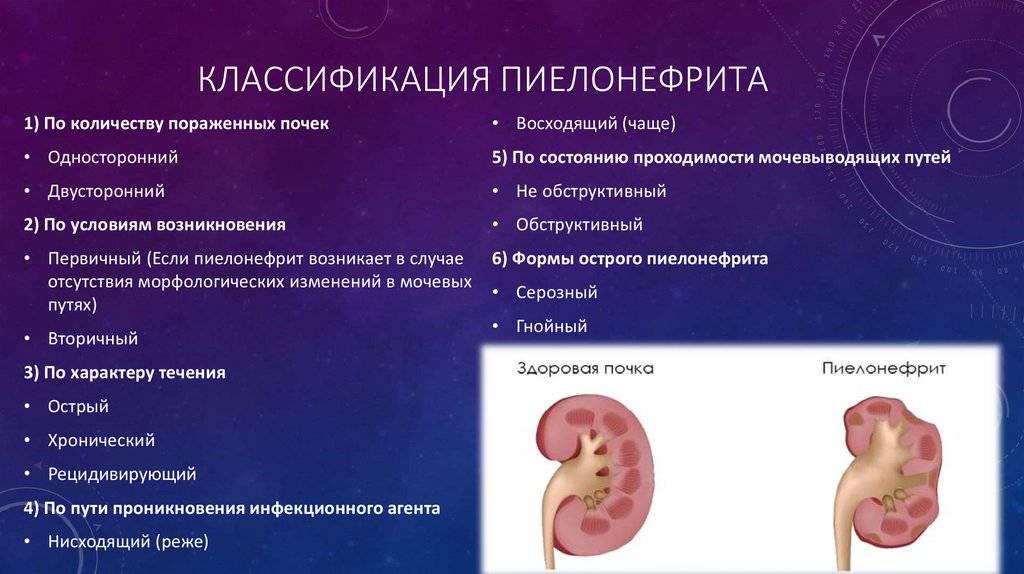
Классификация
- По механизму развития:
- первичный пиелонефрит (заболевание возникло само по себе, ему не предшествовала какая-либо патология мочевыделительной системы);
- вторичный – воспалительный процесс в почках развился на фоне имеющегося нефроптоза (опущение почки), уролитиаза (мочекаменная болезнь) или других болезней почек и мочевыводящих путей.
- По течению:
- острый – воспалительный процесс в почках развился впервые во время вынашивания плода или гестационного периода, поэтому его называют пиелонефритом при беременности либо гестационным пиелонефритом;
- хронический – болезнь имела место до зачатия и проявилась во время беременности (обострение хронического процесса).
- По локализации:
- двухсторонний, когда в процесс вовлечены обе почки;
- односторонний (право- или левосторонний) – во время гестации матка по мере роста сдвигается вправо и «притесняет» правую почку, вследствие этого у будущих мам чаще диагностируется правосторонний пиелонефрит.
- По форме:
- серозный;
- гнойный (наиболее неблагоприятная форма болезни, особенно в период вынашивания плода);
- латентная (без клинических проявлений);
- гипертоническая (с повышением кровяного давления);
- азотемическая (с развитием почечной недостаточности) и прочие.
Кроме того, гестационный пиелонефрит подразделяется на 3 вида:
- пиелонефрит во время беременности;
- пиелонефрит рожениц (то есть возникший в процессе родов);
- пиелонефрит послеродовый или родильниц (клиника послеродового гестационного пиелонефрита проявляется на 4 – 6 день и на второй неделе послеродового периода).
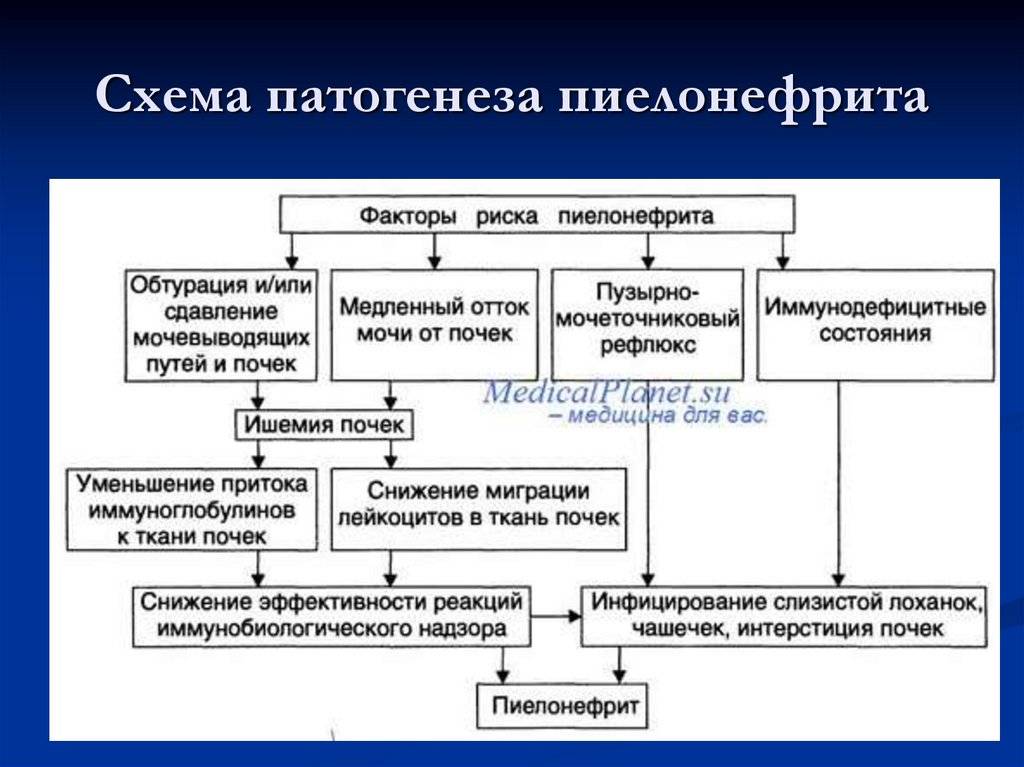
Причины и механизм развития заболевания
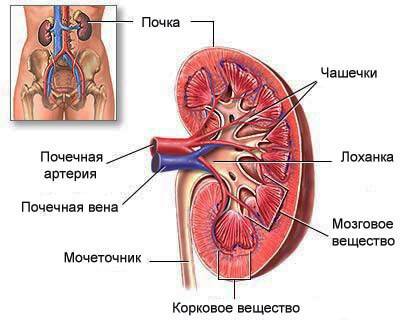
Механизм развития
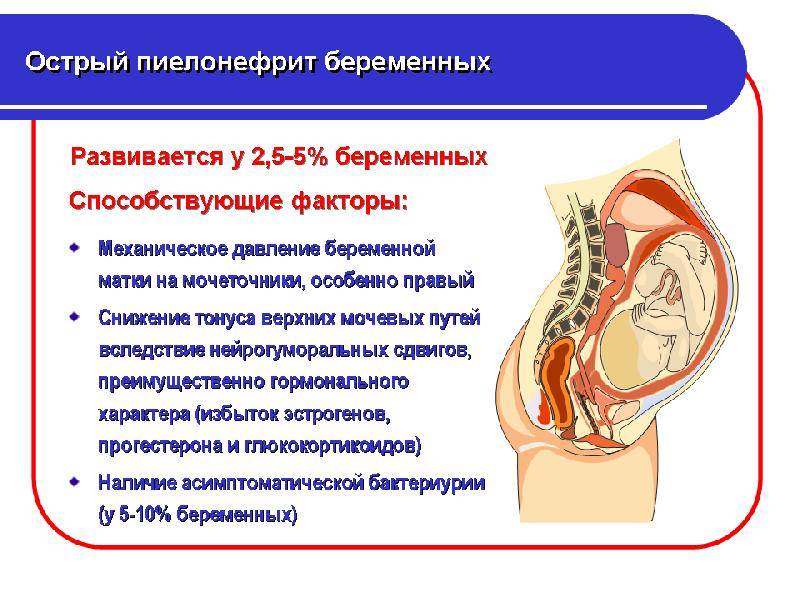
Отчего пиелонефрит так часто возникает во время беременности? Основным предрасполагающим фактором является механический. Растущая матка сдавливает соседние органы, особенно мочеточники, что нарушает отток мочи из чашечно-лоханочной системы почек, она задерживается там и служит благоприятной питательной средой для роста и размножения инфекционных агентов. В связи с этим пиелонефрит чаще развивается во втором и третьем триместрах беременности.
Второй момент, который предрасполагает развитию заболевания, являются гормональные и гуморальные изменения в организме, связанные с беременностью. Вследствие этих факторов верхние мочевые пути претерпевают анатомические изменения (гипотония, гипокинезия, дискинезия чашечно-лоханочной системы). В частности под влиянием гормона беременности – прогестерона, который призван расслаблять не только мускулатуру матки, но и все остальные гладкие мышцы внутренних органов, мочеточники расширяются, удлиняются и искривляются с перегибами, петлеобразованием. Кроме того, ослабляется связочный аппарат почек, что увеличивает нефроптоз.
В-третьих, возросший уровень эстрогенов у беременных дает толчок к росту патогенной флоры, в первую очередь кишечной палочки. Также не стоит забывать и о несколько сниженном иммунитете в гестационный период – что предупреждает отторжение плода материнским организмом как чужеродного объекта.
Гораздо чаще пиелонефритом болеют первобеременные женщины. В 93% случаев в воспалительный процесс вовлекается правая почка из-за декстраротации беременной матки и анатомических особенностей правой яичниковой вены.
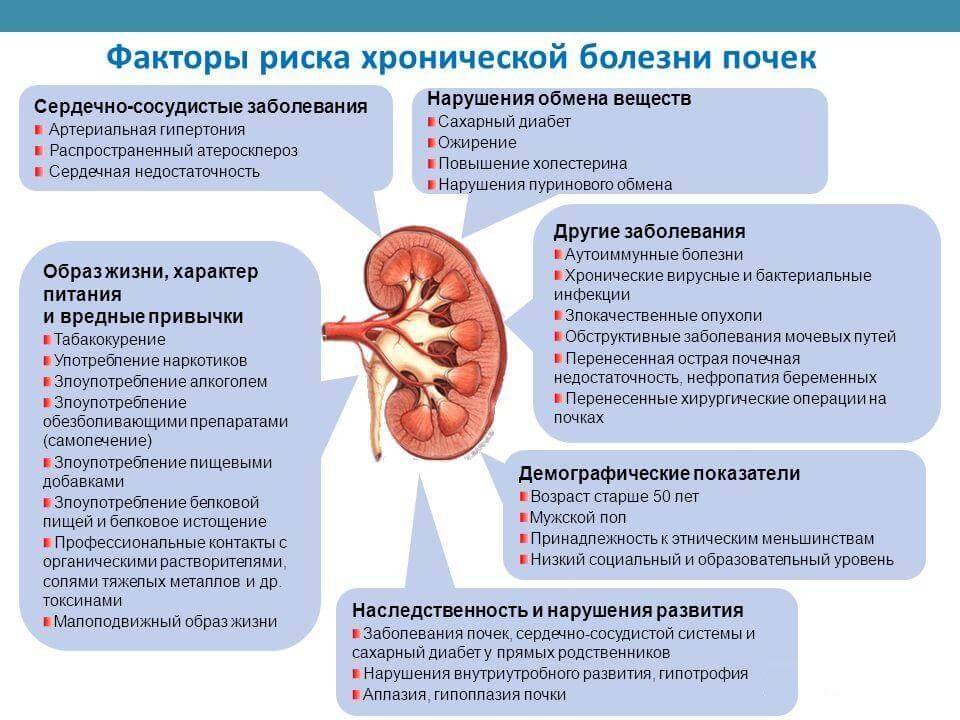
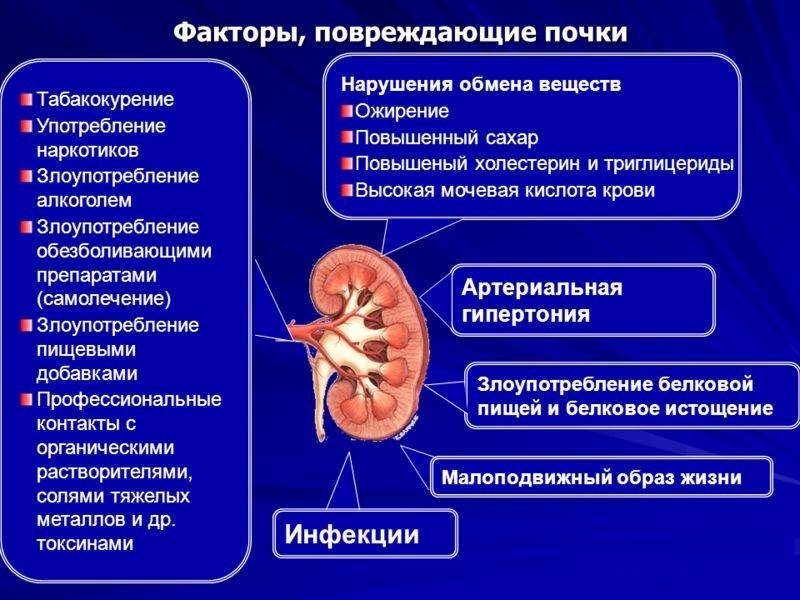
Факторы риска
Спровоцировать возникновение заболевания у беременных могут определенные факторы:
- предшествующая инфекция мочевыводящих путей (цистит, уретрит, бессимптомная бактериурия либо бессимптомная бактериоспермия партнера);
- аномалии развития мочевыделительной системы;
- мочекаменная болезнь (почечные конкременты усугубляют застой мочи в лоханках почки, что приводит к активизации условно-патогенной флоры и развитию воспалительного процесса);
- воспаления женских половых органов (чаще всего это кольпит и вульвовагинит);
- бактериальный вагиноз;
- низкий уровень жизни (плохое питание и условия проживания, тяжелое и вредное производство);
- сахарный диабет;
- хроническая экстрагенитальная патология (болезни щитовидной железы, сердечно-сосудистые заболевания, эндокринные расстройства).
В послеродовом периоде
В первые дни после родов риск возникновения заболевания значительно возрастает, чему способствуют появление новых факторов:
- сокращение (инволюция) матки происходит медленно, что в первые 5 – 6 суток послеродового периода создает компрессию (сдавление) мочеточников;
- сохранение в материнском организме прогестерона (до трех месяцев), что поддерживает дилатацию (расширение) мочеточников и уретры;
- осложнения послеродового периода (поздние кровотечения вследствие гипотонии матки или остатков последа);
- воспаление половых органов;
- урологические расстройства, обусловленные острой задержкой мочи или длительной катетеризацией мочевого пузыря (в первые 2 часа после родов).
Степени риска
гестозовпреэклампсии и эклампсии
- 1 степень (низкий риск) Данная степень риска присваивается беременным с неосложненным пиелонефритом, который впервые появился в гестационный период. При оказании своевременного и адекватного лечения серьезная угроза здоровью матери и плода минимальна. Течение беременности и родоразрешение без осложнений.
- 2 степень (умеренный риск) В анамнезе женщины имеется хронический пиелонефрит, который до 30% случаев становится причиной осложненного течения беременности. Если осложнения не развиваются, то течение беременности и роды завершаются благоприятно, в противном случае возможны преждевременные роды или выкидыши.
- 3 степень (высокий риск) Высокий риск пиелонефрита присваивается женщинам, у которых течение болезни осложнилось почечной недостаточностью и артериальной гипертензией, либо возникло воспаление единственной почки. Дальнейшее пролонгирование беременности противопоказано.
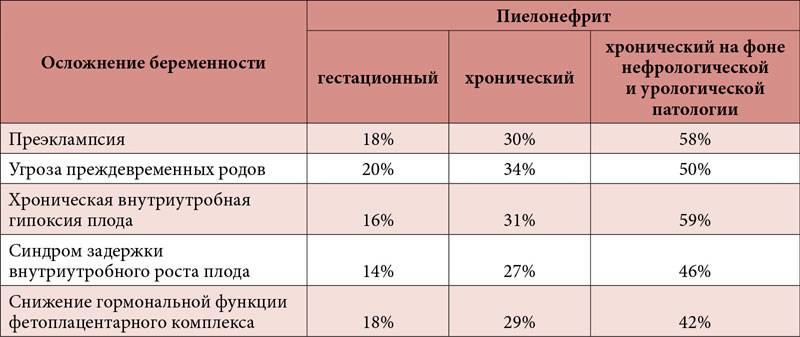
Возможные осложнения заболевания
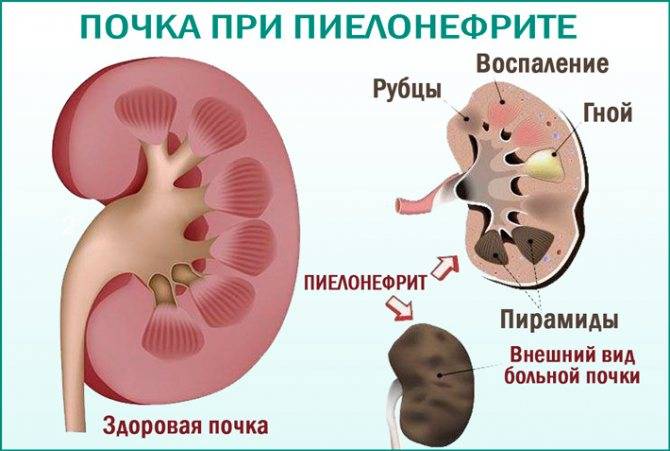
Гестационный пиелонефрит опасен своими осложнениями. Если вовремя не прийти к доктору, возможны тяжелые последствия. Наиболее распространенное осложнение пиелонефрита – острая почечная недостаточность (ОПН).
ОПН возникает из-за обструкции почки и прекращения оттока мочи. Орган внезапно прекращает функционировать, уменьшаются объемы реабсорбции и фильтрации, появляются отклонения в солевом, водном и азотном обмене.
На первоначальном этапе ОПН незначительно снижается количество урины, появляются симптомы интоксикации. Затем диурез еще больше снижается, появляются судороги, возрастает артериальное давление. Острая почечная недостаточность часто лечится с помощью гемодиализа. Без должного лечения возможен летальный исход.
Другое осложнение пиелонефрита – это распространение гнойной инфекции в кровь и другие органы. При септицемии возникает сильный токсикоз, происходят фибриноидные изменения стенок сосудов. У пациентки повышается температура, возникает дыхательная недостаточность. Если гнойные очаги метастазируют в другие части тела, такой сепсис называется септикопиемией.
Что предлагает народная медицина?
Одновременно с медикаментозными препаратами можно лечиться народными средствами, основанными на лекарственных свойствах трав. В аптеках продаются специальные почечные сборы, помогающие снять воспаление и улучшить отток мочи. Однако можно заваривать и самостоятельно собранные травы. Главное, перед употреблением фитосредств проконсультироваться с доктором, чтобы не навредить своему здоровью.
Рецепты приготовления целебных отваров:
| № п/п | Название | Ингредиенты | Способ приготовления |
| 1 | Отвар шиповника | 100 г сушеных ягод, 1 л кипятка | В кастрюльку с кипящей водой засыпать ягоды шиповника и держать на плите в течение 5 минут. Настоять отвар 3 часа и употреблять в течение дня. |
| 2 | Настой чабреца | 5 г чабреца, стакан кипятка | Залить чабрец кипятком и поставить настаиваться 20 минут. Процедить настой и выпивать по 2 столовые ложки четырежды в сутки. |
| 3 | Овсяный отвар | Стакан крупы, 1 литр воды | Залить овес водой, довести до кипения и держать на плите 2–3 часа до вываривания в клейкую массу. Выпивать перед приемом пищи по полстакана 2–3 раза в день. |
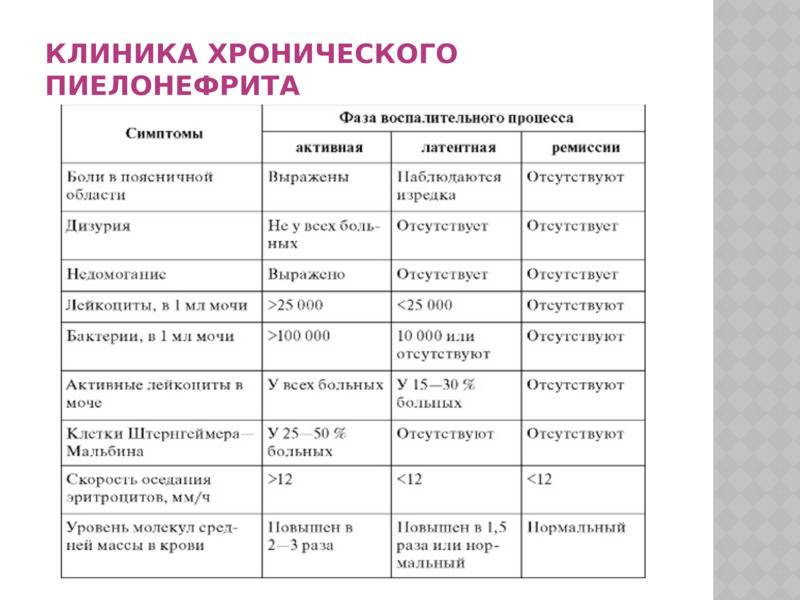
Проявления пиелонефрита
Первые симптомы пиелонефрита появляются на 4-5 месяце беременности у первобеременных и на 6-8 месяце у повторнобеременных. Хронический пиелонефрит встречается значительно реже, чем острый.

Клинические проявления зависят от срока гестации, в котором началось заболевание:
- На ранних сроках возникают боли в поясничной области, которые отдают в нижние отделы живота, половые органы. Боль может напоминать почечную колику.
- На поздних сроках (во 2-3 триместре) боль не такая интенсивная, появляются дизурические расстройства, женщина принимает положение с прижатыми к животу ногами, чтобы уменьшить интенсивность боли.
Иногда имеется выраженная интоксикация, которая затрудняет распознавание болезни. Симптомами интоксикации являются лихорадка, озноб, ухудшение общего самочувствия, слабость.
У женщин с пиелонефритом увеличивается риск развития внутриутробной инфекции, невынашивания, и мертворождения. Боль, лихорадочное состояние и синдром интоксикации приводят к повышенной возбудимости матки, что является причиной преждевременных родов.
Обострение пиелонефрита чаще случается на 22-28 неделе беременности. Оно часто сопровождается анемией, что объясняется нарушением синтеза эритропоэтина в почках – вещества, стимулирующего рост эритроцитов. Акушерские осложнения чаще развиваются на 21-30 неделе. Это могут быть следующие состояния:
- угроза прерывания;
- выкидыш в малом сроке;
- преждевременные роды (для срока от 28 недель);
- гестоз;
- плацентарная недостаточность;
- септицемия;
- инфекционно-токсический шок.
Критическими сроками возникновения патологии являются 32-34 недели, когда матка максимально увеличена, на 39 неделе, когда плод прижимается головкой ко входу в малый таз.
Последствия перенесенного во время беременности пиелонефрита для ребенка:
- врожденная инфекция;
- гипотрофия;
- задержка внутриутробного развития.
Легкое течение патологии классифицируется как латентный пиелонефрит. В этом случае диурез остается достаточным, не развиваются отеки и артериальное давление сохраняется в пределах нормы. Форма течения заболевания зависит от сопутствующей патологии, на фоне которой развилось воспаление почек.
Профилактика пиелонефрита во время беременности
Чтобы пиелонефрит не беспокоил будущую маму, ей необходимо соблюдать профилактические правила, которые заключаются в:
- Умеренной физической активности. Ежедневно нужно гулять на свежем воздухе не менее 1 часа;
- Занятиях специальной гимнастикой. Найти курсы для беременных сегодня можно практически в каждом фитнес-центре. Благодаря физическим упражнениям, можно укрепить спинные мышцы, улучшить тонус внутренних органов и, тем самым, предотвратить воспалительные процессы в почках;
- Если до беременности женщина уже болела почечными заболеваниями, то, уже с ранних сроков, ей нужно соблюдать диету, которая способствует оттоку мочи;
- Необходимости соблюдения питьевого режима;
- Опорожнении мочевого пузыря не реже, чем каждые 3-4 часа.
Только внимательно относясь к своему здоровью и соблюдая профилактику пиелонефрита, беременная может предотвратить развитие заболевания. Но, если все же его симптомы появились, необходимо как можно быстрее посетить врача и предпринять необходимые меры для устранения патологии.
- Как определить внематочную беременность?
- Плохой анализ мочи при беременности
- Как лечить ГРИПП при беременности?
Лечение
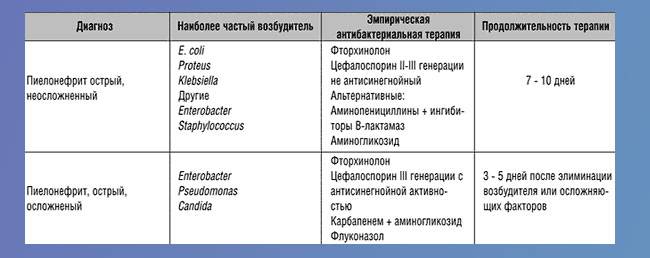
Есть такие варианты терапии гестационного пиелонефрита:
- Пациентке назначаются антибиотические средства, способные уничтожить бактерии, вызвавшие болезнь. Мнение о том, что женщинам в положении противопоказаны любые средства этой группы, неверное. Доктор назначит максимально безопасные препараты для ребенка. Нужно понимать, что отсутствие терапии значительно опаснее, чем влияние антибиотиков. В первые 3 месяца вынашивания назначаются природные либо полусинтетические пенициллины. Если воспаление обнаружено во 2 и 3 триместре, что список позволенных средств расширяется.
- Также назначаются дополнительные лекарства – препараты, обладающие седативным, дезинтоксикационным, мочегонным действием.
- Назначаются средства на растительной основе для налаживания деятельность почек.
- Диета. Эта важная часть лечения. Их привычного рациона обязательно нужно исключит очень острую и соленую еду, кофе, грибы, приправы. Рекомендуется включить в меню морсы, нежирные сорта морской рыбы, куриную грудинку, кефиры, молоко.
- Проводиться катетеризация мочеточников. Данная процедура рекомендована в случае, если нарушен отход мочи.
- Плазмаферез. Процедура проводиться для того, чтобы очистить женский организм от токсинов.
- В некоторых случаях может потребоваться оперативное вмешательство. Оно проводиться в случае, если развились гнойные либо прочие осложнения.
Обратите внимание! Острая форма болезни лечиться только в стационарных условиях. Если болезнь протекает бессимптомно, то лечение может осуществляться дома
Если терапия прошла успешно, то дальнейшие роды проходят абсолютно нормально. Если возник гестоз и сбои в функционировании почек, то может быть проведена операция кесарева сечения.
Чем лечить
Нет разницы в том, на каком сроке был поставлен пиелонефрит. Если женщина заболела в первом, втором или третьем триместре, лечение в обязательном порядке должно включать в себя антибактериальную терапию. Многих женщин пугает, что антибиотики могут навредить плоду, однако уже давно имеются препараты, абсолютно безвредные для беременной женщины.

Слушайте лечащего врача
Какие можно лекарства
Антибиотики, которые можно принимать во время беременности, сейчас существуют в большом количестве.
При пиелонефрите беременных рекомендуется использовать следующие антибактериальные препараты:
- пенициллины;
- цефалоспорины;
- макролиды.
Препаратом выбора являются цефалоспорины. В частности, Цефазолин. Как и другие, вышеуказанные препараты, цефалоспорины являются полностью безопасными для плода, поэтому их можно спокойно принимать во время беременности. Из макролидов препаратом выбора является Вильпрафен.
С лечебной целью могут быть назначены следующие средства:
- нестероидные противовоспалительные препараты;
- мочегонные;
- детоксикационные средства;
- преператы, улучшающие микроциркуляцию почек.
Отзыв экспертаБоровикова Ольга
После прохождения курса антибактериальных препаратов, необходима поддерживающая терапия. Очень хорошо себя зарекомендовал растительный препарат Канефрон. Согласно проведенным исследованиям его прием после лечения пиелонефрита снижает риск рецидивов в несколько раз. Несмотря на то, что беременность не является противопоказанием для приема Канефрона, его следует принимать строго по назначению лечащего врача.
Лечение народными средствами
Пиелонефрит — серьезное заболевание, поэтому врачи не рекомендуют прибегать к народной медицине во время его обострения. Лучше всего воспользоваться традиционными методами.
В период ремиссии для снижения риска повторного развития можно использовать следующие народные методики.
- Березовый сок. Рекомендуется пить один стакан натурального березового сока в день. Делать это необходимо на голодный желудок. Двухнедельный курс лечения таким средством позволяет нормализовать минеральный баланс в организме, а также снизить вероятность развития инфекционных заболеваний.
- Клюквенный морс. Стакан морса, приготовленного из клюквенного жмыха, необходимо пить один раз в день в течении месяца.
- Травяные сборы. Наиболее популярным является почечный сбор, в состав которого входят ромашка, листья березы, календула, брусника, кукурузные рыльца.
Перед применением любых народных методов необходимо проконсультироваться с лечащим врачом.
Клинические рекомендации
Главным звеном лечения является антибактериальная терапия. Запрещается применение антибиотиков из группы Стрептомицина и Тетрациклина. Они обладают выраженным тератогенным действием и могут нарушить нормальное развитие плода.
Беременным важно соблюдать питьевой режим и заниматься лечебной гимнастикой. В особенности в период ремиссии
Диетотерапия также дает положительные результаты. При соблюдении всех рекомендаций врача, пиелонефрит протекает без последствий как для плода, так и для матери.

Влияние будет