Пиелонефрит – причины
Основная причина пиелонефрита – попадание в почки инфекции, преимущественно бактерий — кишечной палочки (Escherichia coli), энтерококков (Enterococcus), стафилококков (Staphylococcus) и других (протеи, клесибеллы, псевдомонады, энтеробактер, микотические микроорганизмы).
Второстепенной причиной является снижение реактивности иммунной системы, из-за чего организм не способен отразить атаку болезнетворных микроорганизмов, купируя инфекцию, предотвращая ее оседание и дальнейшее распространение.
Понижению защитных свойств иммунитета способствуют — переохлаждение организма, стрессы, гиповитаминозы, малоактивный образ жизни, бесконтрольный прием лекарственных препаратов.
Каким образом происходит попадание инфекции к почкам?
Источником кишечной палочки, которая виновна в развитии пиелонефрита в 90% всех случаев является – кишечник. Другие виды инфекции могут попадать через контакт с грязными руками, предметами личной гигиены.
Во время опорожнения, из анального отверстия, инфекция часто попадает в мочевыделительную систему — уретру, что связано с их близким расположением. Именно из-за этой особенности пиелонефрит у женщин развивается чаще всего.
Далее микроорганизмы поднимаются вверх к мочевому пузырю. Если на этом этапе инфекцию не остановить, она от мочевого пузыря будет продолжать подниматься к почкам.
Пиелонефрит у детей часто развивается из-за такой патологии, как — везикулоуретральный рефлюкс (пузырно-мочеточниковый рефлюкс)
Везикулоуретральный рефлюкс характеризуется обратным током мочи из мочевого пузыря к мочеточникам и частично, к лоханкам почек. Если данную патологию вовремя не выявить, частые забросы мочи и ее застой приводят к размножению патологических микроорганизмов по всей мочевыделительной системе, следствием чего является развитие воспалительного процесса в почках.
Другим негативным последствием везикулоуретрального рефлюкса является нарушение структуры почек – чем чаще происходит застой мочи с острым воспалительным процессом, тем быстрее нормальная почечная ткань замещается рубцами. В результате работа почек нарушается, им все сложнее выполнять свою функцию.
Врачи отмечают наличие пузырно-мочеточникового рефлюкса у большинства детей с выявленным пиелонефритом, возрастом до 6 лет. Кроме того, заболевание почек в детском возрасте часто наносит серьезный вред здоровью на остаток жизни человека – около 12% всех пациентов на гемодиализе в детском возрасте переболели пиелонефритом.
Еще одной причиной пиелонефрита, но достаточно редкой является попадание инфекции к почкам через кровь и лимфатическую систему из других органов и систем. Этому способствует наличие общих инфекционных заболеваний, особенно с осложнениями.
Другие причины пиелонефрита (факторы риска)
- Мочекаменная болезнь, при которой нарушается нормальный отток мочи, а соответственно происходит ее застой;
- Почечнокаменная болезнь;
- Перенесенные оперативные методы лечения органов малого таза;
- Повреждение спинного мозга;
- ВИЧ-инфекция, СПИД;
- Обструкция мочевого пузыря из-за введения в него катетера;
- Повышенная сексуальная активность у женщины;
- Другие заболевания и различные патологии мочевыделительной системы – уретрит, цистит, простатит, нейрогенная дисфункция мочевого пузыря, смещение матки и т.д.
Пиелонефрит у беременных может развиться из-за вынашивания ребенка. Это связано с тем, что иногда при беременности снижается тонус, а также уменьшается перистальтика мочеточников. Особенно увеличивается риск при узком тазе, большом плоде или многоводии.
Диагностика для выбора нужного препарата
Для успешного лечения пиелонефрита, подбора наиболее эффективных препаратов из перечня для конкретного пациента, важно провести диагностику заболевания. Для этого после первичного осмотра, сбора анамнеза врач назначает целый ряд обследований
К ним относятся:
- клинический анализ крови;
- развернутое обследование мочи;
- биохимические исследования;
- бакпосев урины с определением чувствительности к антибиотикам;
- УЗИ;
- рентген с контрастным веществом;
- компьютерная томография;
- радионуклидная диагностика.
При смазанных проявлениях важным условием является проведение дифференцирования с другими болезнями, имеющими похожие симптомы.
1 Пиелонефрит: характеристика заболевания
Пиелонефрит — это заболевание мочевыводящей системы. Воспалительный процесс развивается в паренхиме и лоханках почек. В связи с особенностями строения мочеиспускательного канала заболеванием чаще страдают женщины, чем мужчины.
Возбудителями пиелонефрита являются: кишечная палочка, протей, синегнойная палочка или стафилококк.
Различают две формы заболевания:
- 1. Острая. Возникает как следствие бактериальной атаки, бактериальные агенты попадают через кровь или из мочевыводящих путей.
- 2. Хроническая. Проходит почти бессимптомно, с периодами обострения. Для нее характерны следующие признаки:
- Боль в области поясницы, усиливающаяся во время движения.
- Болезненность во время мочеиспускания.
- Отеки лица и верхних конечностей.
- Выраженная интоксикация.
Такой больной требует госпитализации и лечения в условиях стационара. Основу терапии составляют антибактериальные препараты и мочегонные средства
Во время лечения очень важно соблюдать особый режим питания, назначенный лечащим врачом
2 Основные симптомы
Клиническая картина заболевания весьма разнообразна, но зачастую при нем отсутствуют специфические симптомы. Многое зависит от формы и стадии патологии, особенностей ее течения, от того, насколько сильно воспалительный процесс проник в почки и сохранилась ли проходимость мочевых путей.
В период ремиссии женщина может себя чувствовать совершенно нормально. Но для обострения заболевания характерны следующие признаки:
- боль;
- тяжесть и дискомфорт;
- никтурия — учащенное ночное мочеиспускание;
- гематурия — наличие следов крови в моче.
У некоторых больных появляются нервно-рефлекторные изменения, а также чувство жжения и рези после каждого мочеиспускания. Ситуация свидетельствует о том, что к заболеванию присоединился цистит.
Может повышаться и температура тела, при тяжелых формах — до высоких значений. Отмечается повышение почечного и артериального давления, ухудшается общее самочувствие больного. Аппетит снижается, наблюдаются головные боли, возникают отеки век, затем они затрагивают другие ткани. Боль в животе, тошнота и рвота наблюдаются в основном у детей.
Хронический пиелонефрит развивается в несколько стадий. При отсутствии адекватного лечения постепенно снижаются функции почки, сама она уменьшается в размерах и сморщивается. В итоге полностью теряется работоспособность, поскольку здоровые ткани меняются на рубцовые. При запущенном состоянии понадобится хирургическое лечение.
Бактерии, вызвавшие воспалительный процесс, могут стать причиной появления осложнений хронического пиелонефрита. К их числу относится острая и хроническая почечная недостаточность, связанные с нарушением или даже полным прекращением работы почек, паранефрит (гнойное воспаление). Самым опасным считается уросепсис, при котором инфекция относительно быстро распространяются по всему организму.
Противовоспалительная терапия
При пиелонефрите часто присутствуют боли в области поясницы разной интенсивности. Для их купирования, устранения воспалительного процесса, а также лучшего усвоения антибиотиков, врачи назначают противовоспалительные нестероидные препараты (НПВС). Такие средства помимо купирования болевого синдрома обладают жаропонижающим действием, уменьшают отечность тканей.
В качестве эффективного средства с противовоспалительной активностью выбирают Нимид, Нимесил, Парацетамол, Ибупрофен. Длительность приема таких лекарств может составлять не больше 5 – 10 дней. Любой из препаратов имеет ряд противопоказаний, побочных эффектов, с которыми нужно ознакомиться перед приемом.
Осложнения
Пиелонефрит с хроническим течением опасен не сам по себе, а высокой вероятностью негативных последствий при несвоевременной или неправильной терапии. Патология в острой форме хорошо поддается лечению и зачастую не нарушает работу органа. Если же терапию пиелонефрита проводили не вовремя или не полностью, острая форма становится хронической.
К осложнениям хронического пиелонефрита относят распространение воспаления с эпителиальной ткани на клубочки почек, понижение фильтрационной способности органа, его структурные изменения. Нелеченая патология осложняется гнойным воспалением или абсцессом, сепсисом.
Сам по себе пиелонефрит не приводит к смерти. Большинство пациентов умирает от почечной недостаточности — одного из самых опасных последствий патологии, характеризующегося нарушением всех функций почек. Также пиелонефрит может осложняться:
- почечными кистами;
- уремической комой;
- циститом;
- уретритом;
- гипертонической болезнью;
- гнойно-некротическими процессами.
Пиелонефрит при вынашивании плода приводит к невынашиванию, выкидышам и мертворождениям, внутриутробному инфицированию ребенка. Патология опасна для женского организма, и чтобы предупредить такие последствия, нужно начинать лечение при появлении первых признаков пиелонефрита.
Противопоказания к применению препаратов
Все медицинские препараты таят в себе опасность, если их принимать бесконтрольно. Но так как основу лечения пиелонефрита составляют антибиотики, то риск при самолечении очень возрастает.
Антибактериальные препараты — это вещества, всегда в определенной степени агрессивные по отношению к человеческому организму, ведь у всех этих медицинских средств имеются ограничения при назначении.
Поэтому определять целесообразность их применения должен однозначно специалист, иначе есть очень большой риск принести себе вред. В этой статье мы ознакомились с принципами и методами лечения пиелонефрита.
При этом мы выяснили, какие симптомы возникают вначале болезни, и насколько важно своевременное обращение в медицинское учреждение при появлении признаков недуга. Только разумный подбор лекарств и их дозировок позволит эффективно излечить заболевание
Как лечить пиелонефрит народными средствами
Домашнее лечение пиелонефрита народными средстами обязательно должно сопровождаться постельным режимом и оздоровительной диетой, состоящей преимущественно из растительной пищи в сыром, отварном или паровом виде.
- В период обострения помогает такой сбор. Смешать взятые поровну листья березы белой, траву зверобоя и спорыша, цветки календулы, плоды фенхеля (укропа аптечного). Залить в термосе 300 мл кипятка 1 ст. л. сбора, настоять 1-1,5 часа, процедить. Выпить настой в теплом виде в 3-4 приема за 20 минут до еды. Курс – 3-5 недель.
- Вне обострения заболевания используйте другой сбор: трава спорыша – 3 части; трава яснотки (глухой крапивы) и трава (солома) овса посевного, листья шалфея лекарственного и грушанки круглолистной, плоды шиповника и корни солодки -по 2 части. Взять 2 ст. л. сбора, залить в термосе 0,5 л кипятка, настоять 2 часа и процедить. Пить по трети стакана 4 раза в день за 15-20 минут до еды. Курс – 4-5 недель, затем перерыв на 7-10 дней и повтор. Всего -до 5 курсов (до получения стабильных результатов).
Диагностика и дифференциальная диагностика
Если у ребёнка обнаружены описанные выше симптомы, следует незамедлительно обратиться к врачу, т.к. они сигнализируют о возможном развитии пиелонефрита. Но полностью подтвердить заболевание могут только лабораторные исследования. Чтобы диагностировать патологию в организме, нужно сдать такие анализы:
- клинический и биохимический анализ крови (на наличие воспалительного процесса в организме укажет повышенное содержание лейкоцитов в крови; также опасным сигналом является низкий уровень гемоглобина и эритроцитов);
- общий и биохимический анализ мочи (показывет концентрацию эритроцитов, лейкоцитов и гиалиновых цилиндров; отклонение от нормы в содержании этих элементов — показатель ряда заболеваний, в том числе пиелонефрита);
- пробы мочи по Зимницкому, Нечипоренко, Аддис-Каковскому, Амбурже (эти анализы позволяют выявить отклонения от нормы в количестве суточного выделения мочи, плотности жидкости, а также определить точное количество лейкоцитов, эритроцитов и цилиндров в одном миллилитре биоматериала).
Диагностировать пиелонефрит можно только с помощью лабораторных исследований
Эти лабораторные исследования являются обязательными, они выявят наличие в организме возбудителя болезни и активность микробно-воспалительного процесса. Если речь идёт о хронической форме заболевания, то её можно диагностировать только с помощью подобных мероприятий.
Таблица: анализ мочи в норме и при пиелонефрите
| Показатель | Норма | Изменения при пиелонефрите |
| Эритроциты | 1–2 в поле зрения | более трёх клеток |
| Лейкоциты | не более 3 в поле зрения | от тридцати единиц |
| Реакция pH | от 4 до 7 | более 7 |
| Белок | отсутствует или до 0,33 | более 1 |
| Цилиндры | единичные гиалиновые | от сорока единиц |
| Бактерии | не характерны | видоспецифичные микроорганизмы |
Инструментальные методы исследования
Вместе с лабораторными для полноты картины назначают инструментальные исследования:
- УЗИ почек и мочевого пузыря (при пиелонефрите контур почки неровный, заметна асимметрия, ухудшается подвижность органа, чашечно-лоханная система чаще всего деформирована; УЗИ мочевого пузыря выявляет наличие воспаления этого органа);
- уродинамические исследования (комплекс мероприятий, которые позволяют определить причины расстройства мочеиспускания) и экскреторную урографию (метод исследования почек и мочевыводящих путей с применением рентгенконтрастных веществ, используется для оценки строения и функций органов);
- почечную ангиографию и КТ почек по показаниям (позволяют обнаружить опухоли, различные аномалии строения почек);
- динамическую сцинтиграфию, показывающую размер, контуры, положение и любые нарушения в работе почек.
С помощью УЗИ можно определить размеры и структуру лоханочно-чашечной системы, установить врождённые аномалии развития
Также важно провести дифференциальную диагностику по ряду заболеваний с аналогичными симптомами. Для детей это гломерулонефрит, цистит, аппендицит, аднексит
Рекомендуется сделать УЗИ всех органов малого таза, проконсультироваться с детскими врачами других направлений.
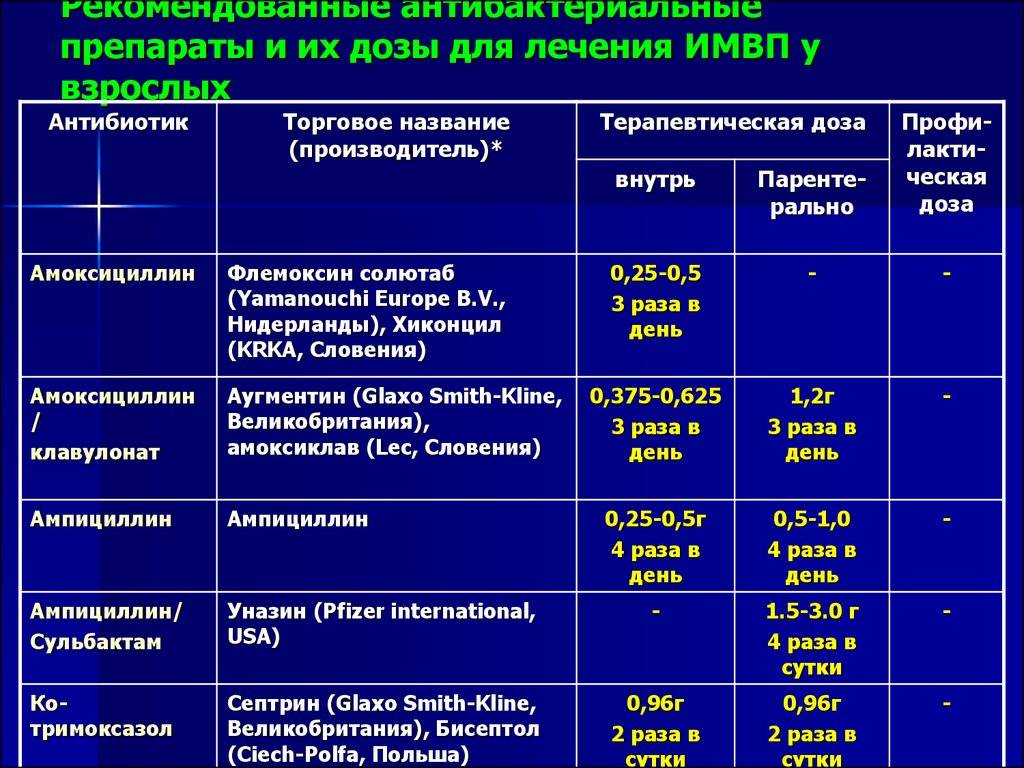
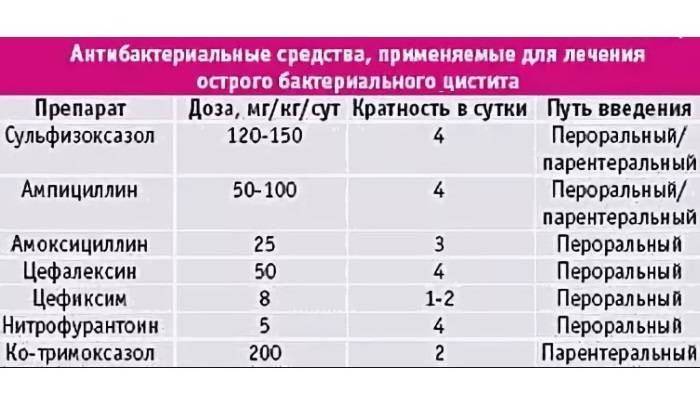
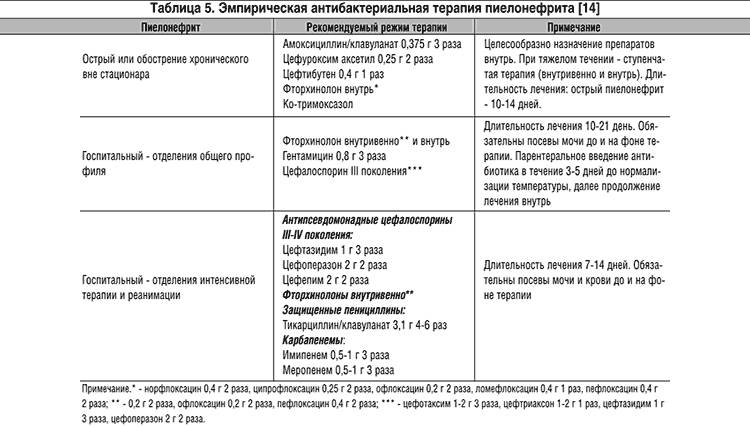
Какие антибиотики могут назначить без анализа?
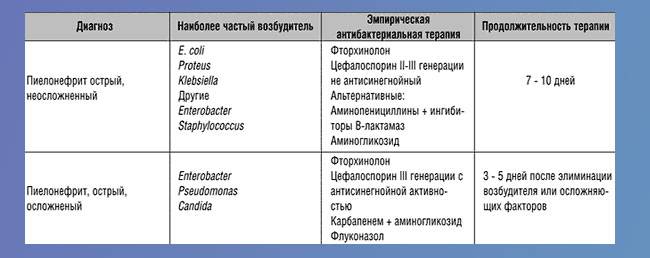
В большинстве случаев возбудителем инфекции у обычного человека, проживающего не в общежитии или интернате, становится кишечная палочка. Поэтому на первом этапе могут назначить цефалоспорины 3 поколения, к которым у микроорганизма нет устойчивости. Может быть достаточно одного препарата, при непереносимости цефалоспоринов пациентом рекомендуются резервные препараты.
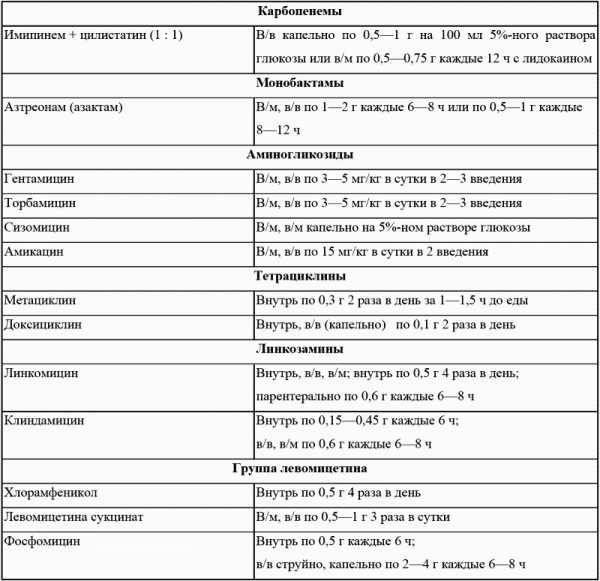
У ослабленных сопутствующим сахарным диабетом пациентов часто причиной острого пиелонефрита становится стафилококк, чувствительный к ципрофлоксацину и другим средствам. Во всех случаях не применяются токсичные с избирательным действием на почки – нефротоксичные препараты, преимущественно выводящиеся печенью. Дополнительно назначаются внутривенные растворы, улучшающие обменные процессы в почках и восполняющие дефицит жидкости.
Распространенные болезни почек
Воспалительный процесс в оболочке органа и чашечно-лоханочной системе называется пиелонефритом. Эта патология может иметь различные формы. На данный момент медицине известны следующие ее проявления:
- острый пиелонефрит (симптомы и лечение будут описаны ниже);
- хроническое воспаление (чаще не имеет никаких проявлений);
- обостренная патология (бессимптомное течение болезни с последующим присоединением симптоматики).
Все эти формы приносят человеку немалый дискомфорт
Именно поэтому так важно вовремя провести диагностику и назначить правильное лечение. В противном случае пациент может столкнуться с серьезными осложнениями, которые приведут к госпитализации и хирургическому вмешательству
Лечение пиелонефрита народными средствами
Терапия пиелонефрита народными методами состоит из назначения антибактериальных, противовоспалительных и общеукрепляющих средств (ликвидация симптомов общей интоксикации, поддержка иммунной системы больного). Во время лечения рекомендовано соблюдение диеты (приготовление пищи на пару, отказ острых приправ, ограничение количества мяса и белка), а также питьевого режима (употребление 2–2,5 литров чистой воды в сутки). Также необходимо учитывать реакцию организма на употребление отваров и других средств народной медицины: у больного не должно быть аллергии на пыльцу растений и продукты пчеловодства.
Классификация
Прежде чем лечить пиелонефрит у женщин, назначать лекарства, необходимо выявить форму заболевания.
Основная
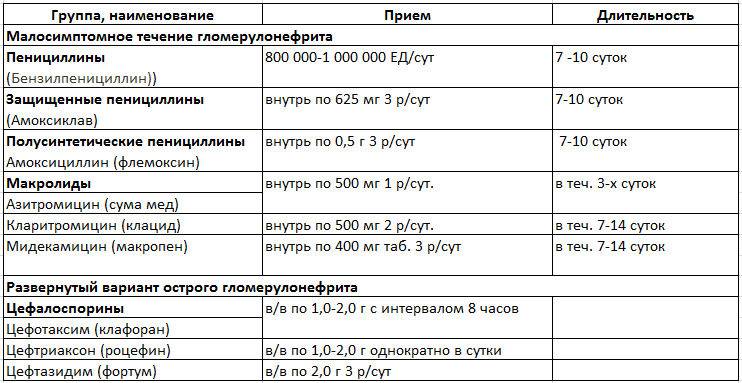
Пиелонефрит бывает острым или хроническим, схемы лечения назначаются индивидуально, с учетом возраста, состояния больного.
Пиелонефрит может быть первичным, вторичным, односторонним или двухсторонним. Острый нефрит бывает серозным или гнойным. Острый нефрит может вызвать карбункул почки, некротический папиллит.
Узнайте о том, как вылечить хронический аднексит, какие рекомендации в лечении дают врачи.
Чем лечится кольпит, каковы основные признаки у опасного заболевания, читайте в нашем специальном обзоре.
В этой статье расскажем все о лечении острой формы уретрита у женщин: описание самых эффективных препаратов, рецепты народной медицины.
Гестационная форма
Гестационным пиелонефритом называют бактериальное поражение почек беременной женщины. При беременности матка увеличивается: она давит на внутренние органы, смещая их.
Иногда из-за давления пережимается мочеточник, отводящий урину из почки в мочевой пузырь. Моча течет медленнее, застаивается, вызывает расширение почки.
Застой мочи создает благоприятные условия для размножения болезнетворных бактерий.
Диагноз устанавливают по симптомам, по результатам анализа мочи и крови, по результатам УЗИ, рентгенографии. Если еще до беременности у женщины был диагностирована хроническая форма заболевания, то застой мочи может вызвать обострение.
Заболевание чаще всего возникает в первой половине беременности. Отравление организма токсинами бактерий не поражает почки плода, но оно ухудшает общее состояние беременной, может привести к выкидышу.
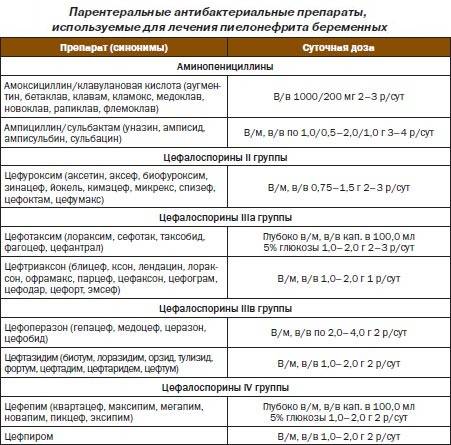
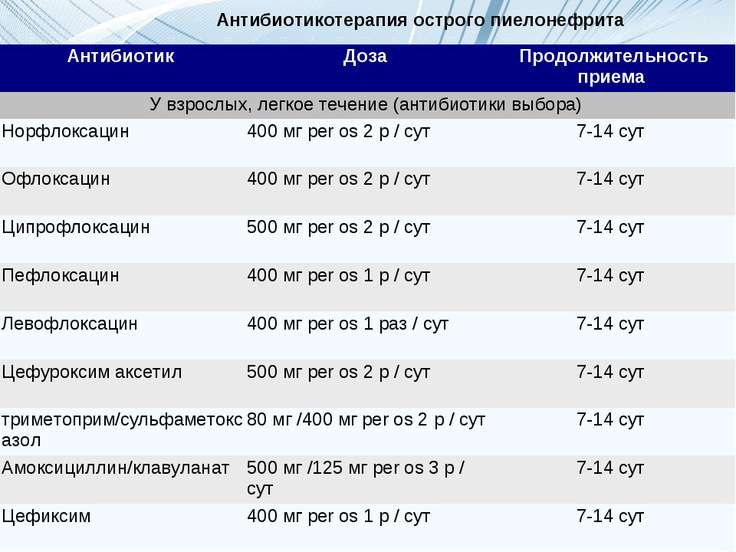
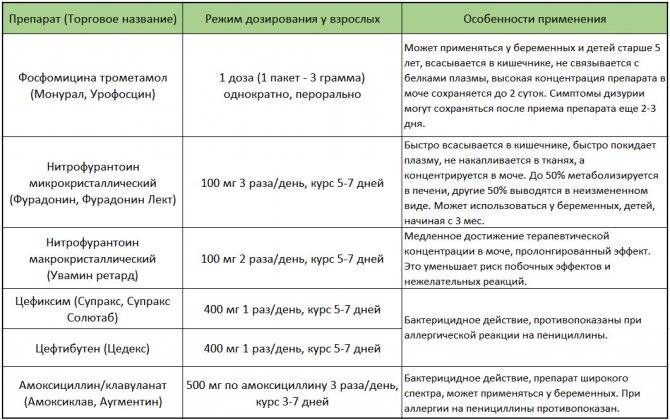
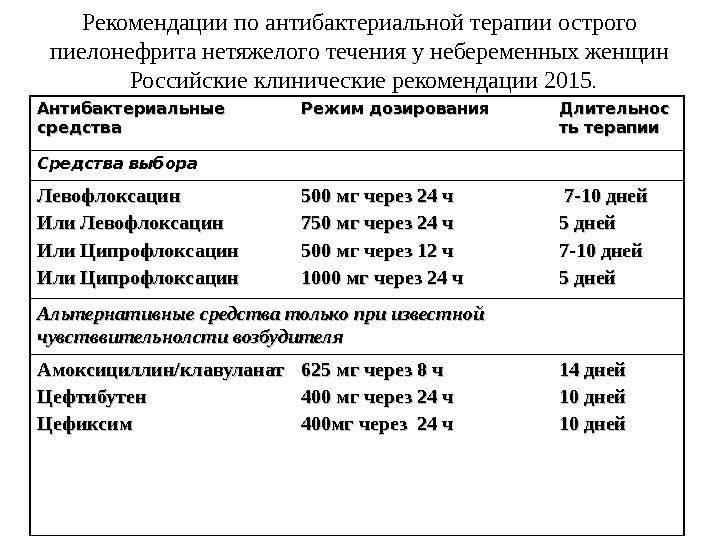
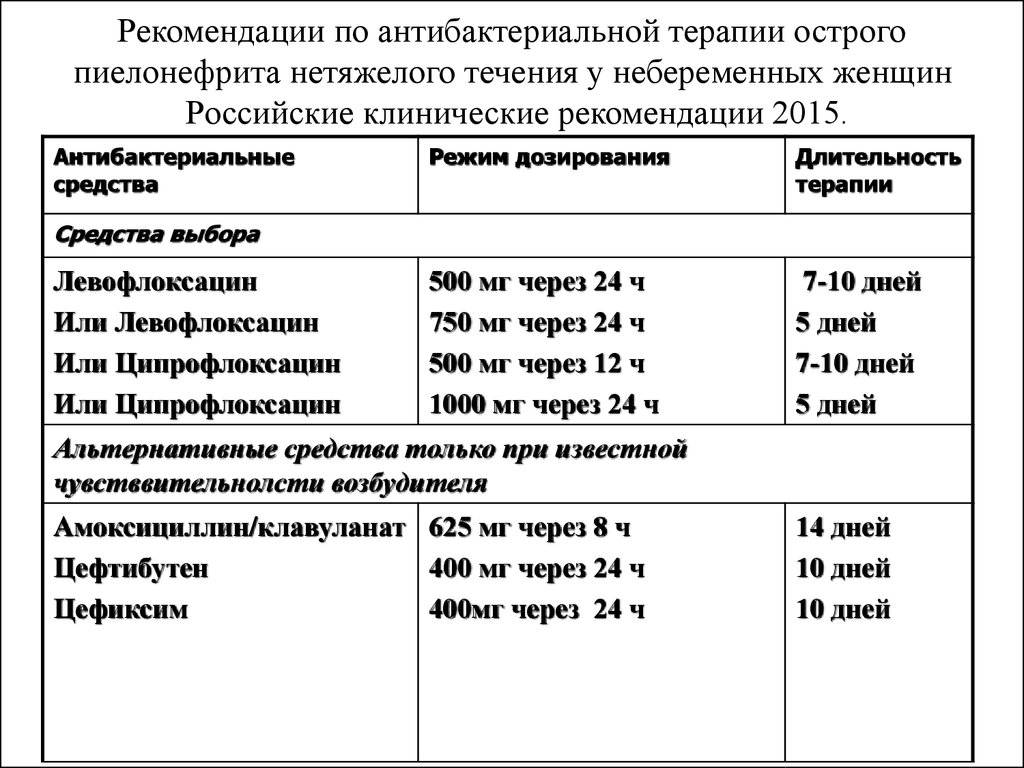
Антибиотики для лечения
Как говорят клинические рекомендации, основа лечения пиелонефрита у женщин – прием антибактериальных препаратов.
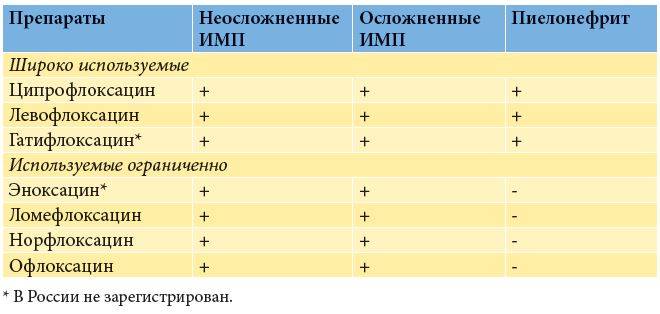
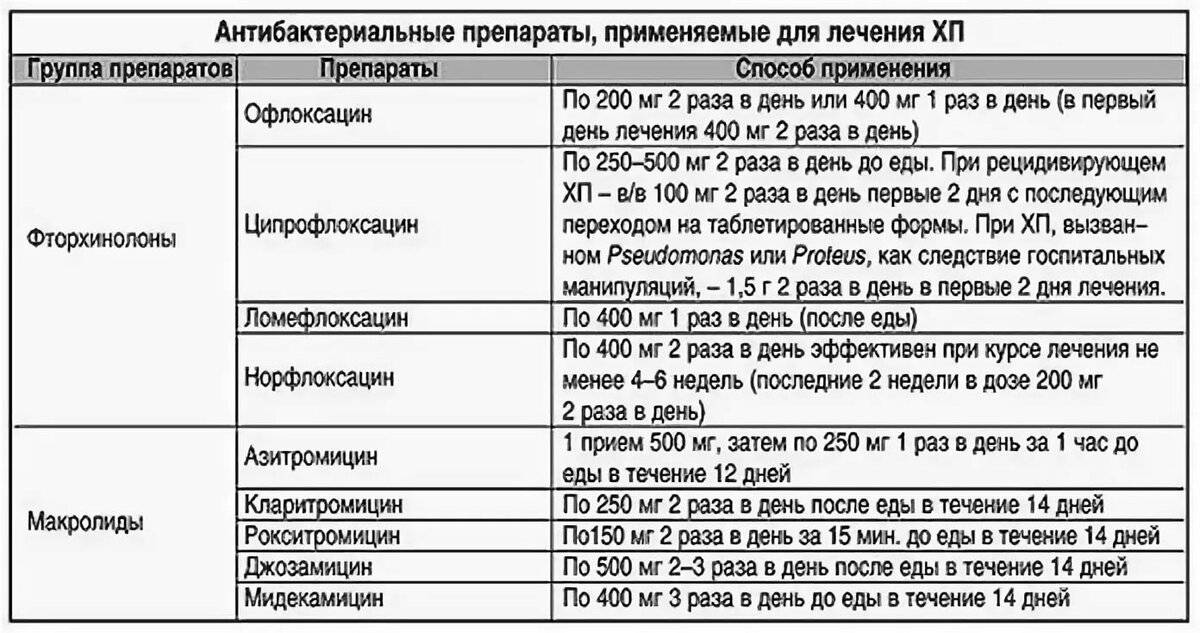
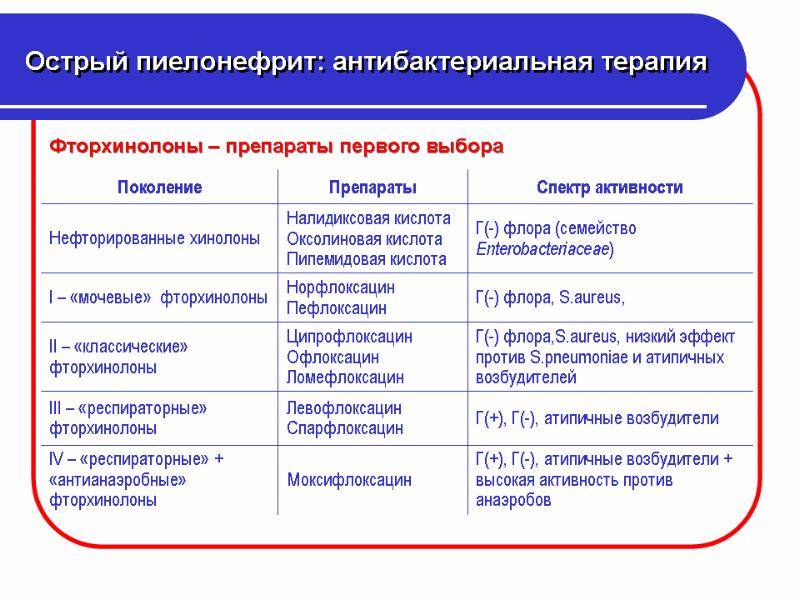
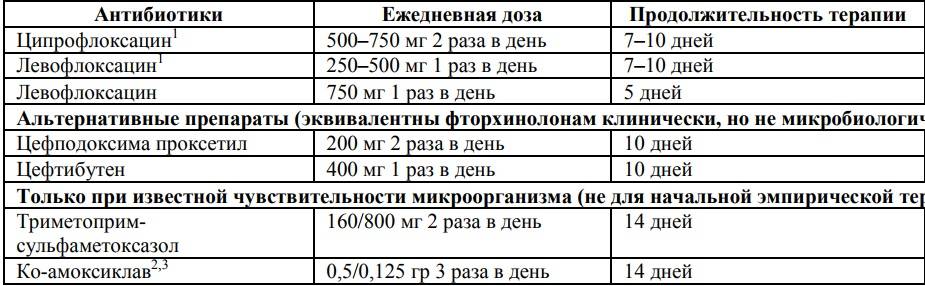
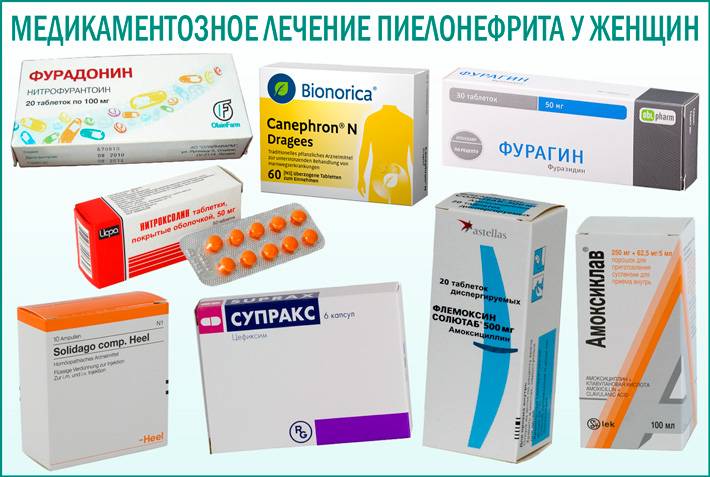
Назначаются антибиотики из группы фторхинолонов, цефалоспоринов. Ципрофлоксацин является препаратом выбора при лечении воспаления почек. Цефалоспорины удобны тем, что их надо принимать не чаще двух раз в сутки. Ампициллин назначается очень редко в связи с тем, что почти все возбудители почечных патологий становятся к нему все более резистентными. Метронидазол, Вильпрафен, Супракс назначаются в случае необходимости. Амоксиклав, Фурадонин, Амоксициллин, Фуразолидон, Вугментин для избавления от пиелонефрита малоэффективны. Перед началом лечения надо определить степень резистентности патогенной флоры.
Ципрофлоксацин для почек и мочеполовой системы можно использовать в виде таблеток и уколов. Наиболее эффективная схема терапии – это недельный прием Ципрофлоксацина (эффективность этого лечения такая же, как и двухнедельный прием фторхинолонов).
Если состояние пациента не улучшается после трех суток лечения с помощью Цифроплоксацина, то то ему делают томографию абдоминальной полости. Это надо для исключения возможного абсцесса или гидронефроза. Для профилактики сосудистых нарушений применяют Курантил.
Детям терапию назначают с внутривенного введения антибиотиков. Назначаются Цефтриаксон, Цефепим, Цефиксин.
Группа 8-оксихинолина
Наиболее часто применяемым препаратом из этой группы является Нитроксолин (5-НОК). Активное действующее вещество при попадании в организм уничтожает не только бактерии, но и грибки и простейшие. Также препарат оказывает бактериостатическое действие, подавляя процесс размножения микроорганизмов угнетением синтеза ДНК.
5-НОК успешно используется не только для лечения острого пиелонефрита, но и в профилактических целях при хронической форме заболевания.
Терапевтическая доза составляет 1-2 таблетки каждые 8 часов. При постоянном приеме для лечения острых состояний лекарство можно пить не более месяца. Для предупреждения рецидивов патологии антибиотик назначается курсами по 2 недели с последующим двухнедельным интервалом. В этом случае 5-НОК можно пить в течение года. Из-за слабой изученности фармакокинетики Нитроксолин применяется только для лечения взрослых.
Антибиотики назначаемые у женщин при беременности
В гинекологии противомикробные препараты применяются при широком спектре заболеваний. Пиелонефрит часто встречается у женщин во время беременности, и какие антибиотики принимать, решает врач.
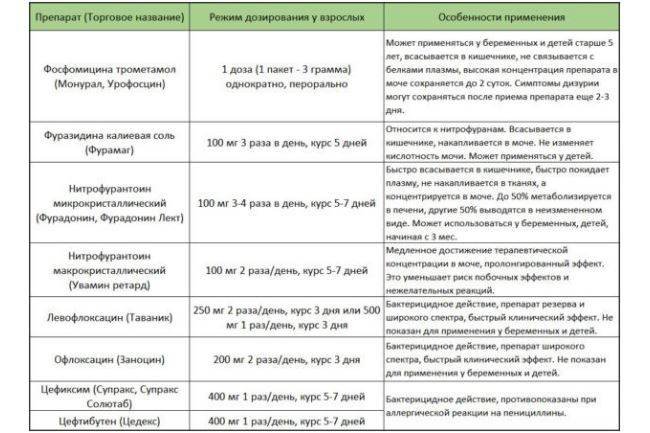
Антибиотики группы фторхинолонов во время вынашивания плода не назначают вообще. В очень редких случаях назначают Монурал при пиелонефрите, так как он имеет достаточно много противопоказаний особенно в период беременности. Последствия приёма комбинированного растительного препарата – уролесан не изучены.
Пенициллиновый ряд официально разрешен во время беременности. Препараты не представляют опасности для плода. Для лечения в этот период успешно применяют Канефрон при пиелонефрите, так как в его составе только растительные компоненты. Сколько пить Канефрон, в каждом конкретном случае устанавливает терапевт и нефролог. Препарат с натуральным составом — Фитолизин при пиелонефрите часто используется для решения этой проблемы во время беременности.
Диета при пиелонефрите
В стадии обострения диета при пиелонефрите должна быть максимально щадящей. Необходимо резко сократить потребление соли (не более 5-10 гр. в сутки, при высоком АД – 2-3 гр.), и полностью исключить из рациона острые, пряные, копченые и консервированные продукты, крепкие мясные бульоны, специи, кофе и алкоголь.
Разрешается: яичный белок, кисломолочные продукты, вегетарианские (овощные) блюда, отварные или приготовленные на пару. По мере стихания воспаления в рацион вводится рыба и нежирное мясо. Рекомендуется потреблять соки, компоты, бахчевые культуры, овощи, фрукты, а также ежедневно выпивать по 2-2,5 жидкости (при отсутствии отеков).
Во время обострения категорически запрещено при приготовлении пищи использовать животные жиры (только растительные масла и не более 15 граммов в день сливочного масла).
В период ремиссии в рацион питания разрешается постепенно, малыми порциями вводить некоторые специи, чеснок и лук. Очень полезен для пациентов, страдающих хроническим пиелонефритом, клюквенный морс, стимулирующий выработку гиппуровой кислоты (эффективного бактериостатического средства).
Разрешенные продукты: фрукты, овощи, злаковые культуры, яйца, нежирное отварное мясо и рыба, обезжиренные молочные продукты.
4 Особенности у беременных, детей и пожилых людей
В период беременности применять народные средства без консультации специалиста нельзя. Многие травы способны оказать воздействие на плод или процесс вынашивания (усугубление токсикоза, тератогенное влияние на эмбрион, нарушение кровотока в плаценте, повышение возбудимости матки и др.). Список запрещенных к применению лекарственных растений:

Пожилым людям нежелательно использовать сильные адаптогены, которые могут повышать артериальное давление. Альтернативой будут более мягкие растения:
| Травы, влияющие на тонус сосудов | Альтернативные лекарственные травы |
|
|
В отличие от взрослых, детский организм чаще дает аллергические реакции на травы. Это необходимо учитывать при подборе лекарственных растений при болезни почек. Не рекомендуется пить многокомпонентные сложные сборы. Количество водного настоя или отвара для лечения детей берется в следующих частях от взрослой нормы:
| Возраст, лет | Количество средства, части |
| 1–2 | 1/12 |
| 3–4 | 1/8 |
| 5–6 | 1/6 |
| 7–8 | 1/4 |
| 9–10 | 1/3 |
| 11–14 | 1/2 |
| 15–16 | 3/4 |
Разрешены к применению у детей следующие травы: клюква, почечный чай, брусничный лист, толокнянка, листья березы, земляничный лист, спорыш, шиповника плоды, кукурузные рыльца, овес.
Лечение содой
Гидрокарбонат натрия, либо просто пищевая сода, имеется в запасе у каждой хозяйки. Но не все знают, что именно это вещество помогает активировать очищение организма. Благодаря анионам угольной кислоты повышается кровоток, усиливается абсорбция кислорода, повышается клубочковая фильтрация в почках. Выводятся содержащиеся в крови вредные вещества, снижается артериальное давление, вследствие чего улучшается самочувствие.
 В лечении почек используется способность соды обезвреживать и выводить токсины, бактерии из организма
В лечении почек используется способность соды обезвреживать и выводить токсины, бактерии из организма
Средство на основе соды для лечения почек
Ингредиенты:
- сода пищевая — 1 ч. л.;
- молоко — 150 мл.
Приготовление: добавить чайную ложку соды в указанное количество молока, тщательно перемешать.
Пить лекарство следует натощак в течение 2 недель 2–3 раза в день.
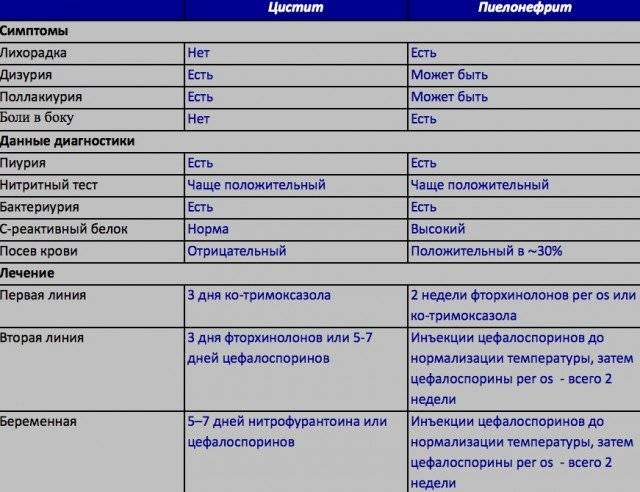
Симптомы острого пиелонефрита
Острая стадия пиелонефрита у женщин характеризуется наличием следующей симптоматики:
- нарушение фильтрации и оттока мочи;
- частые позывы к мочеиспусканию, особенно ночью;
- ощущение притупленной боли разной интенсивности в области поясницы;
- слабость, повышенная утомляемость;
- повышение температуры тела до 38,5 °С – 40 °С, озноб, лихорадка;
- одышка, тахикардия;
- ломота, боль мышц;
- головная боль;
- повышение артериального давления;
- отечность.
Двустороннее воспаление сопровождается болью, охватывающей большую часть спины, живот. Скопление гноя провоцирует почечные колики. Запущенная форма острой патологии плавно переходит в хроническую, симптомы которой остаются прежними, но становятся более выраженными.
Прогноз
Как известно, терапия любого недуга требует грамотного и ответственного подхода не только врача, но и пациента. На практике автора этой статьи встречались случаи, когда после выписки из стационара женщины прекращали приём лекарственных препаратов, не соблюдали диету и пищевой режим. Через некоторое время они снова поступали в нефрологическое отделение, но с куда более серьёзными симптомами.
Именно поэтому так необходимо соблюдать все врачебные предписания. К сожалению, болезнь имеет прогрессирующее течение, и очень многое зависит от возраста пациентки. Лица старше 55 лет больше подвержены развитию негативных последствий пиелонефрита, а ожидаемая продолжительность жизни снижается на 5–10 лет.
Инструментальная диагностика пиелонефрита
Диагностическое УЗИ более специфично, но только в комплексе с клиническими симптомами и бактериями в моче. УЗИ выявляет отёчность почечной ткани и даже гнойные очажки в ней. Дополнительная допплерография укажет на изменения почечного кровотока. Если расширены чашечки и лоханка, то можно предположить препятствие нормальному оттоку мочи, что и стало фактором риска пиелонефрита.
При хроническом воспалении почек на УЗИ будет выявлено изменение размеров органа и замещение нормальной ткани рубцовой – нефросклероз.
Это стандартная и обязательная диагностика при пиелонефрите, дальше программа обследования подбирается каждому пациенту индивидуально.
Профилактика
Предотвратить заболевание почек намного легче, чем лечить. Соблюдать доступные правила профилактики следует на протяжении всей жизни.
Профилактика пиелонефрита у ребенка включает в себя:
- Обязательное выявление и лечение всех очагов инфекции. Больные зубы, хронические заболевания лор-органов, гинекологические патологии у девочек — обязательно должны быть пролечены. Длительное течение хронических заболеваний и частые их обострения способствуют распространению инфекции по всему организму и вовлечению в воспалительный процесс почек с развитием пиелонефрита.
- Ведение здорового образа жизни. Укрепление иммунитета, полноценное питание и оптимально подобранные физические нагрузки способствуют активной работе иммунной системы и предотвращению развития воспалительных патологий. Для восстановления сил малышу следует полноценно отдыхать и высыпаться. Ночной сон у малышей должен составлять не менее 8 часов.


- Регулярные осмотры. Если у ребенка есть врожденные аномалии развития мочек или мочевыводящих путей, он обязательно должен наблюдаться у детского уролога или нефролога. Таким деткам 1-2 раза в год проводятся общие анализы крови и мочи для контроля за течением заболевания. По показаниям выполняется ультразвуковое исследование, а также другие инструментальные обследования.
- Вакцинация по возрасту. Многие инфекции, в результате которых происходит воздействие на почки, можно предупредить при проведении прививок. Соблюдение графика вакцинации позволит предотвратить опасные воспаления почек.
- Прохождение санаторно-курортного лечения. При наличии у малыша факторов риска санаторное лечение поможет предотвратить развитие опасных заболеваний, в том числе и хронического пиелонефрита.
О том, что такое пиелонефрит у детей, смотрите в следующем видео.
2 Полезные для почек травы
Народная медицина часто использует следующие растения, оказывающие на почки благотворное влияние:
| Название | Действие | Состав |
| Почечный чай (ортосифон) |
|
|
| Крапива двудомная |
|
|
| Брусника |
Листья:
Ягоды:
|
Листья:
Ягоды:
|
| Толокнянка |
|
|
| Листья березы |
|
|
| Клюква |
|
|
| Хвощ полевой |
|
|
Существует большой список других лекарственных растений, которые включены в почечные сборы благодаря своему воздействию на причину заболевания (противомикробный эффект) и на патогенетические звенья (противовоспалительное, спазмолитическое, диуретическое действие):
| Механизм действия | Лекарственные травы |
| Антимикробный | Календула, чабрец, шалфей, полынь, бадан, исландский мох, багульник, можжевельник, софора, подорожник, василек и др. |
| Противовоспалительный | Сосна, пырей, ромашка, фиалка трехцветная, аир болотный, тысячелистник, зверобой продырявленный и др. |
| Спазмолитический | Пижма, мята перечная, петрушка, пажитник, птичий горец, золотарник, душица и др. |
| Мочегонный | Чабрец, расторопша, календула, семена льна, хвощ и др. |
Хирургическое лечение
При неэффективности лечения и нарушении выведения мочи принимается решение о хирургическом вмешательстве. Катетеризация осуществляется в случаях закупорки мочевыводящих путей. Через уретру и мочевой пузырь вводится специальный мочеточниковый катетер. Он обязательно должен располагаться по всему мочевыделительному каналу, чтобы жидкость выходила свободно.
Нефростомия проводится при накоплении мочи в чашечно-лоханочной системе. Под анестезией и ультразвуковым контролем в области поясницы прямо к полостной системе почки устанавливается специальная трубка. По ней в стерильный мочеприемник будет выходить жидкость.
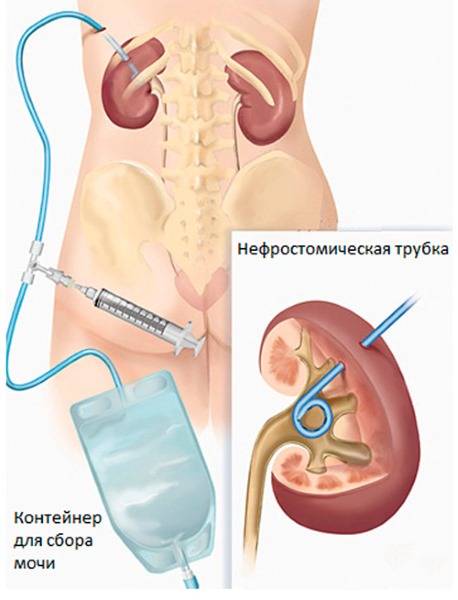
Апостемозный нефрит характеризуется нагноением почки и образованием множественных абсцессов. Почти всегда это становится причиной оперативного вмешательства – декапсуляции почки. Операция проводится посредством обнажения почки в поясничной области, чтобы была видна жировая капсула
Ее необходимо осторожно отделить для определения мест образовавшихся нагноений
Нефрэктомию проводят в случаях, когда почка полностью поражается абсцессами, происходит деформация органа, интоксикация всего организма, критически ухудшается состояние больной.