Что делать при положительной реакции
Положительный синдром Брудзинского и Кернига предполагает наличие патологий мозговых оболочек. Однако, первичный диагноз должен быть подтвержден общей клинической картиной, УЗИ, МРТ, КТ, анализами крови, люмбальным и физикальным исследованием.
На основании результатов диагностики, вида и степени заболевания врачом подбирается эффективное лечение.
Менингиальная инфекция требует приема антибиотиков, уменьшения реабсорбции воды и солей в тканях и их ускоренное выведение из организма, а также восстановление баланса электролитов.
https://www.youtube.com/watch?v=Yip2t2N-nYs
При кровоизлиянии в мозг пациенту назначаются медикаменты, препятствующие образованию тромбов и повышенной свертываемости крови, предупреждающие повреждение нейронных сетей, ингибирующие окисление свободных радикалов и других токсичных веществ.
В тяжелых стадиях болезнь подвергается хирургическому вмешательству.
В первую очередь врач должен назначить дополнительные обследования:
- рентгенологическое исследование;
- магнито-резонансная томография;
- биохимический анализ крови;
- компьютерная томография.
Особенности дальнейшего восстановительного периода будут зависеть от поставленного диагноза:
- при менингите – терапия антибиотиками, препаратами для выведения токсинов и нормализации баланса основных солей;
- при новообразованиях – хирургические вмешательства, средства против сворачиваемости крови и другие лекарства;
- при инсульте – нейропротекторы, антикоагулянты и антиоксидантные средства.
Простой способ исследования позволяет врачу уже на 1 приеме поставить предварительный диагноз, который в дальнейшем потребуется только подтвердить другими методиками.
Чаще всего такая реакция сопровождает менингеальные поражения головного мозга. Но симптом Кернига может быть положительным и в других случаях:
- при тяжелых поражениях печени с увеличением количества билирубина;
- некоторые бактериальные инфекции, например, сальмонеллез или дифтерия, тоже могут вызвать поражение головного мозга;
- при травмах головы, приводящих к кровоизлиянию или воспалению;
- но иногда положительная реакция может быть у пожилых людей с поражением скелетных мышц, поэтому в данном случае дополнительно применяют проверку на симптом Брудзинского.
Чтобы уточнить диагноз, пациенту должны быть сделаны анализы крови, КТ, МРТ или рентген. Это поможет назначить правильное лечение. Желательно, чтобы оно было начато как можно скорее, тогда во многих случаях прогноз выздоровления будет положительным. Особенности лечения зависят от выявленного заболевания:
- при менингите – это антибиотики, дезинтоксикация, восстановление водно-солевого баланса;
- при опухолях – операция или химиотерапия;
- при инсульте – нейропротекторы, антикоагулянты и другие препараты.
Диагностика заболевания
До момента госпитализации крайне важно вовремя заподозрить наличие ОНМК. Пациента просят произвести следующие действия:
- Выговорить фразу — оценивают четкость произношения отдельных звуков и слов, правильный порядок построение фразы.
- Поднять руки перед собой — смотрят, может ли человек поднять и держать руки перед собой, одинакова ли сила в конечностях.
- Попробовать улыбнуться — проверяют, симметрично ли лицо при мимических сокращениях, нет ли провисаний одной половины лица, затруднено ли движение мышц лица при улыбке.
При затруднениях в выполнении хотя бы одного пункта показана немедленная госпитализация в стационар с подозрением на ОНМК.
На госпитальном этапе диагностика начинается со сбора анамнеза и объективного осмотра. Врач оценивает показатели жизненно важных функций (наличие сознания, частоту дыхания, степень насыщения крови кислородом, частоту и характеристику пульса), проводит осмотр, а также исключает другие возможные причины клинической картины, сходной с таковой при ОНМК (осмотр мягких тканей головы для исключения ЧМТ, определение уровня глюкозы для исключения состояния гипергликемии и т.д.).
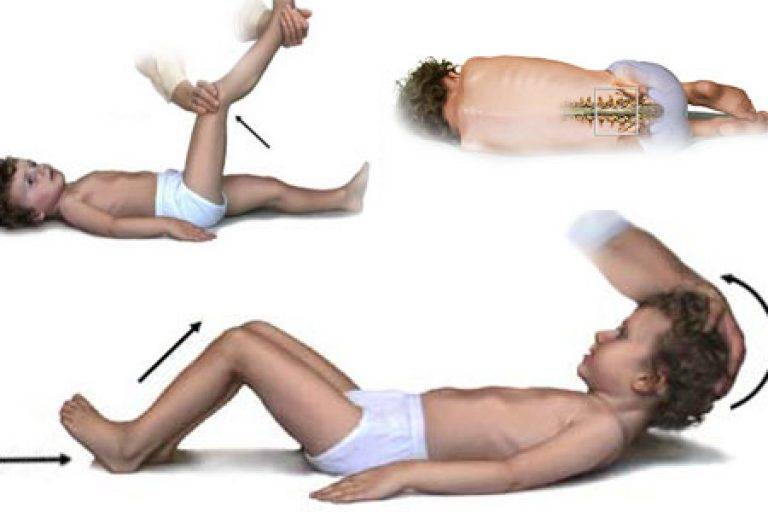
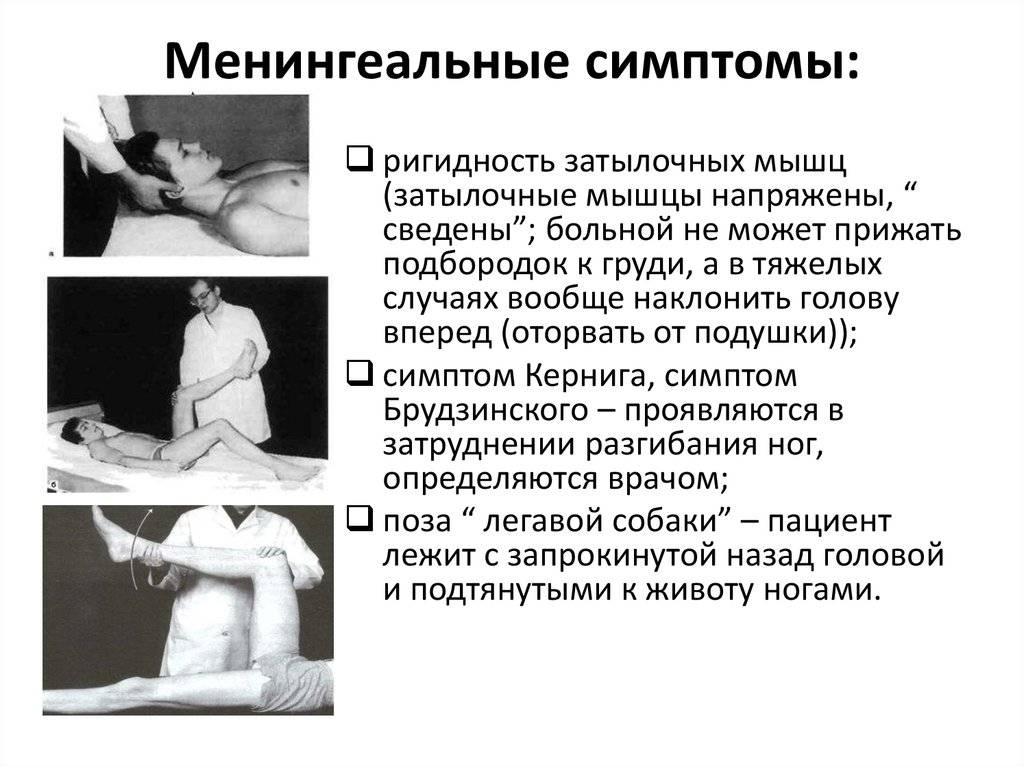
При неврологическом обследовании могут выявляться следующие патологические симптомы:
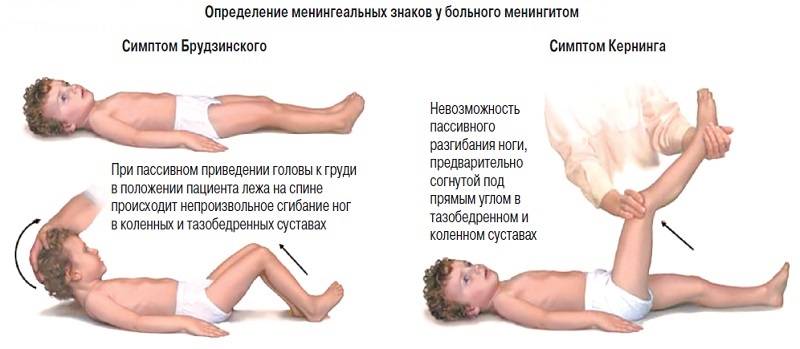
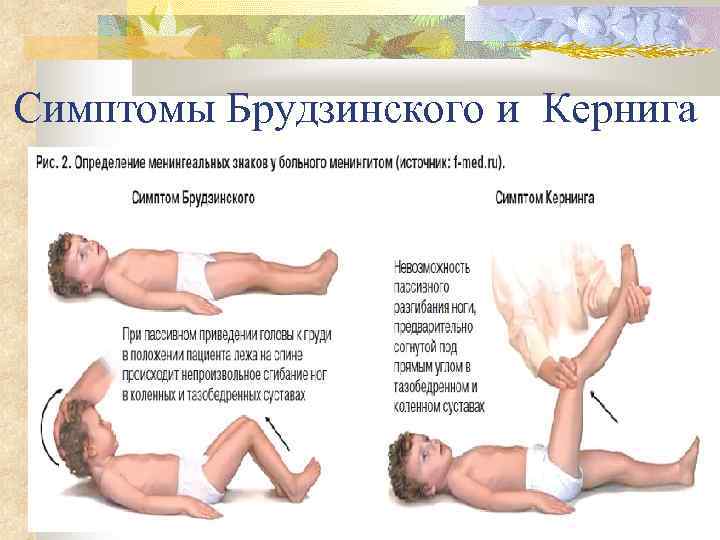
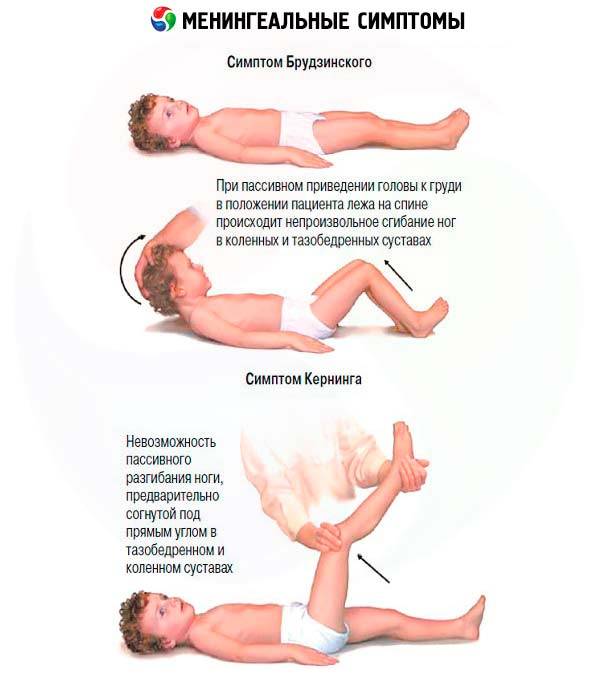
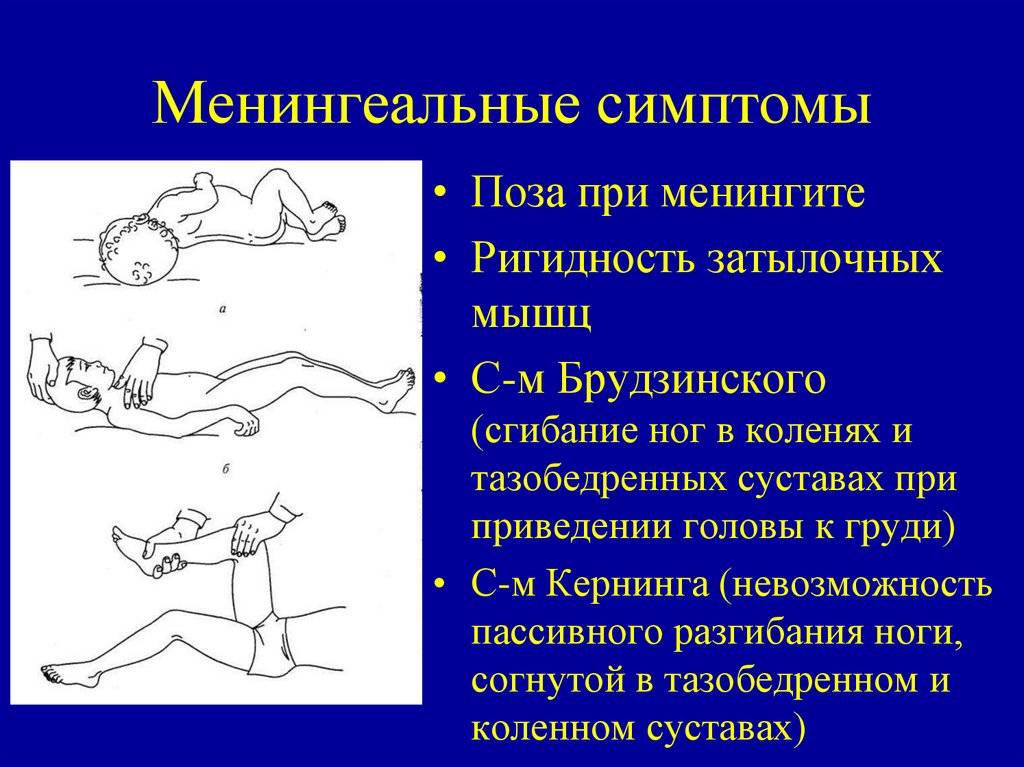
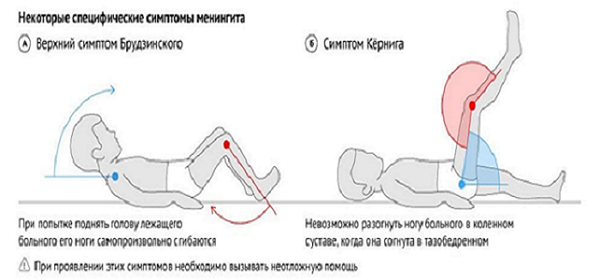
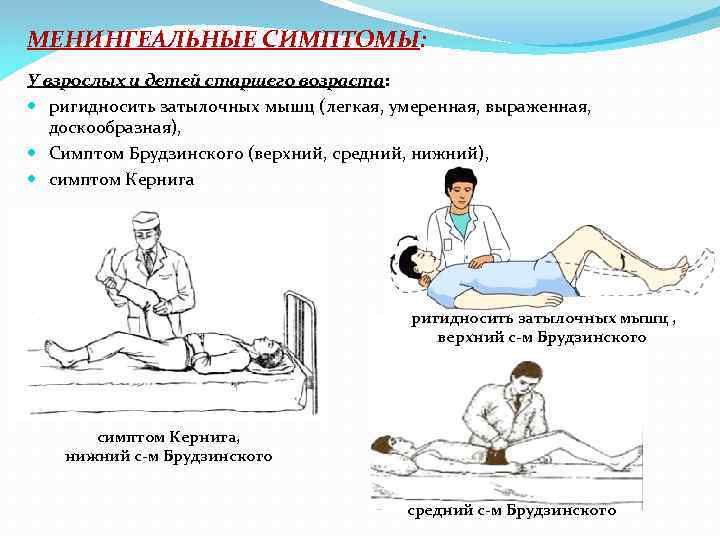
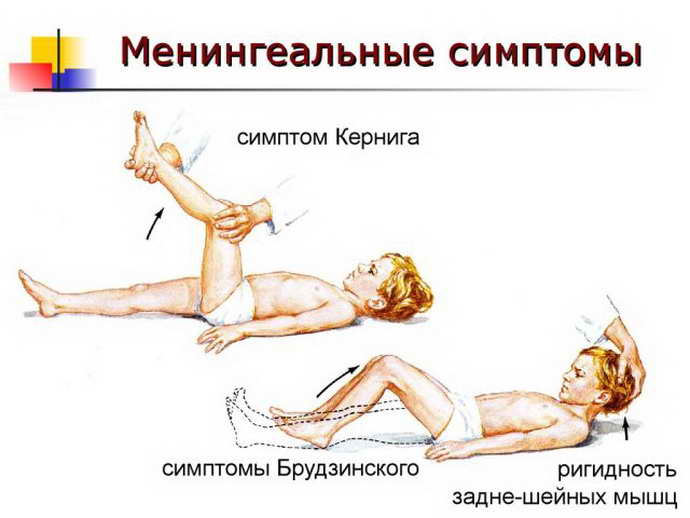
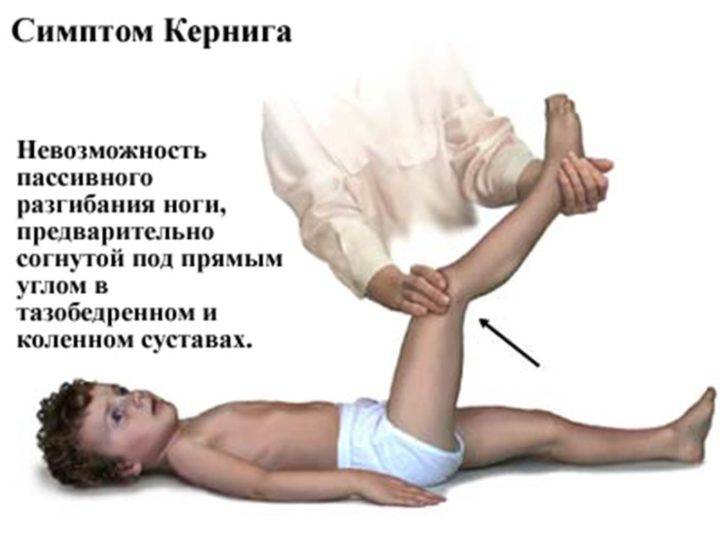
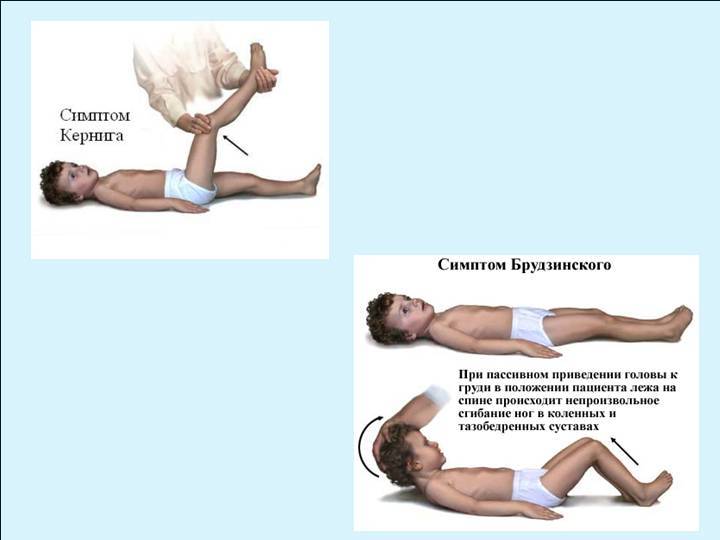
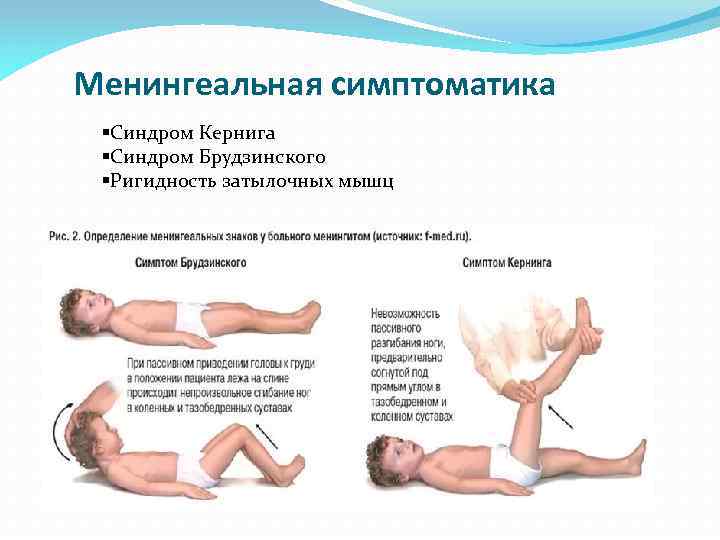
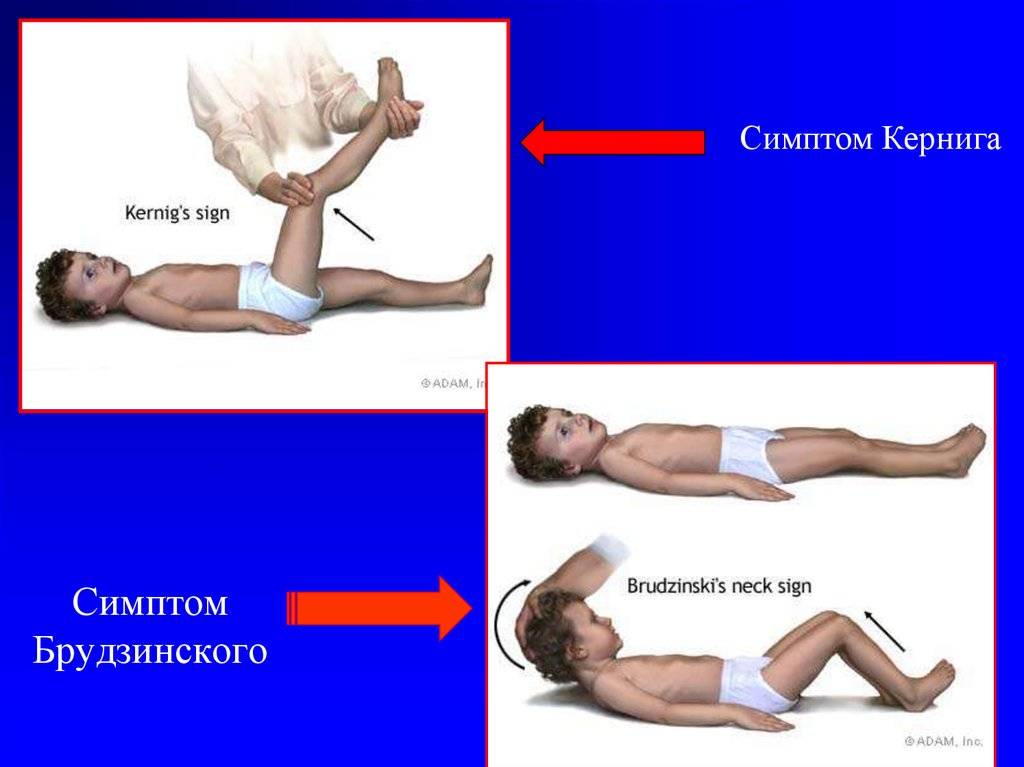
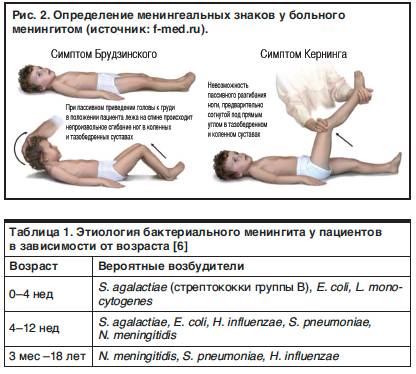
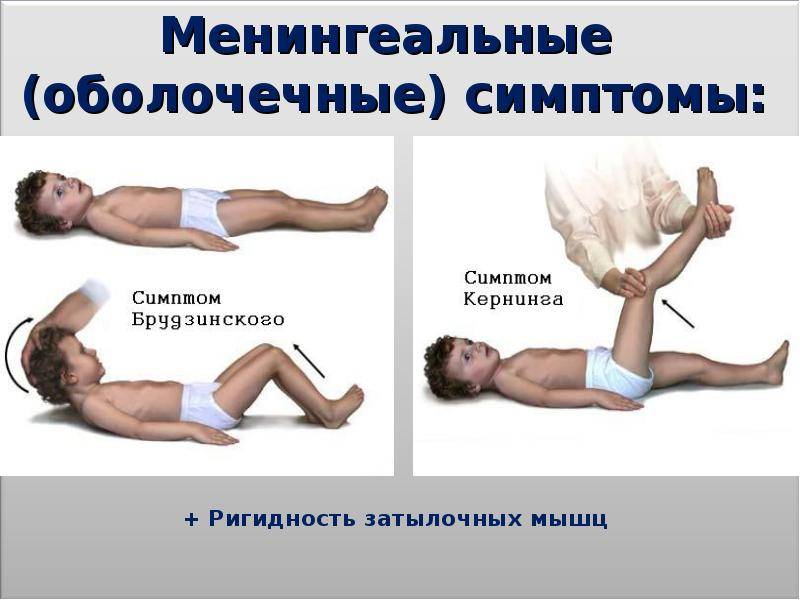
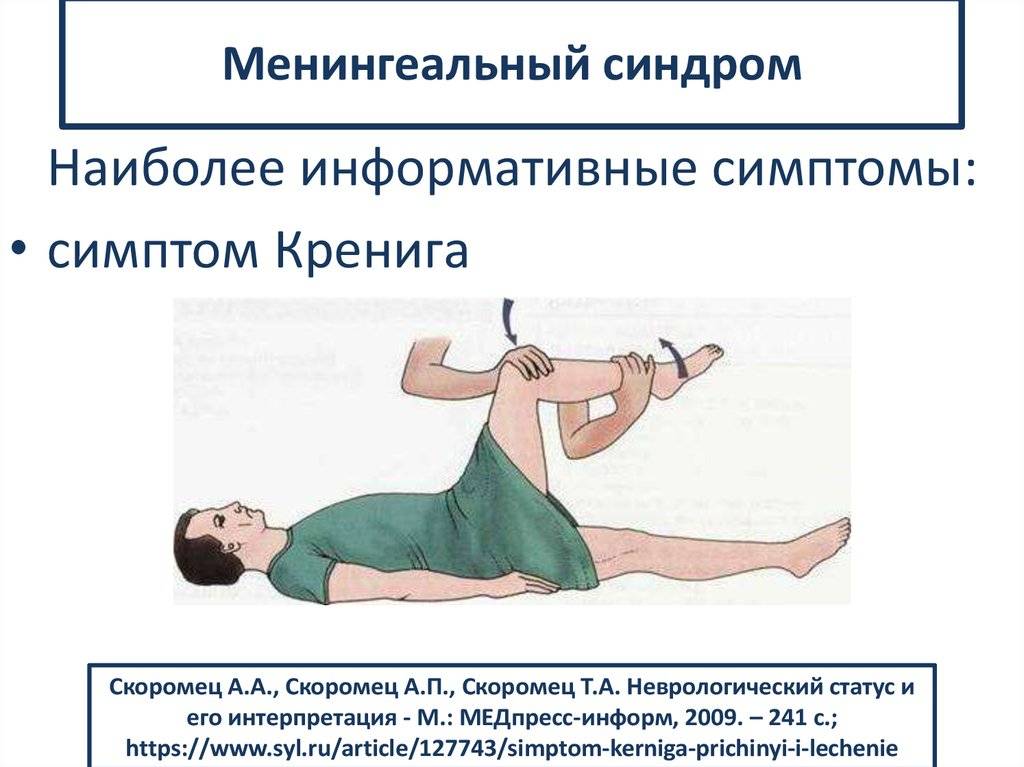
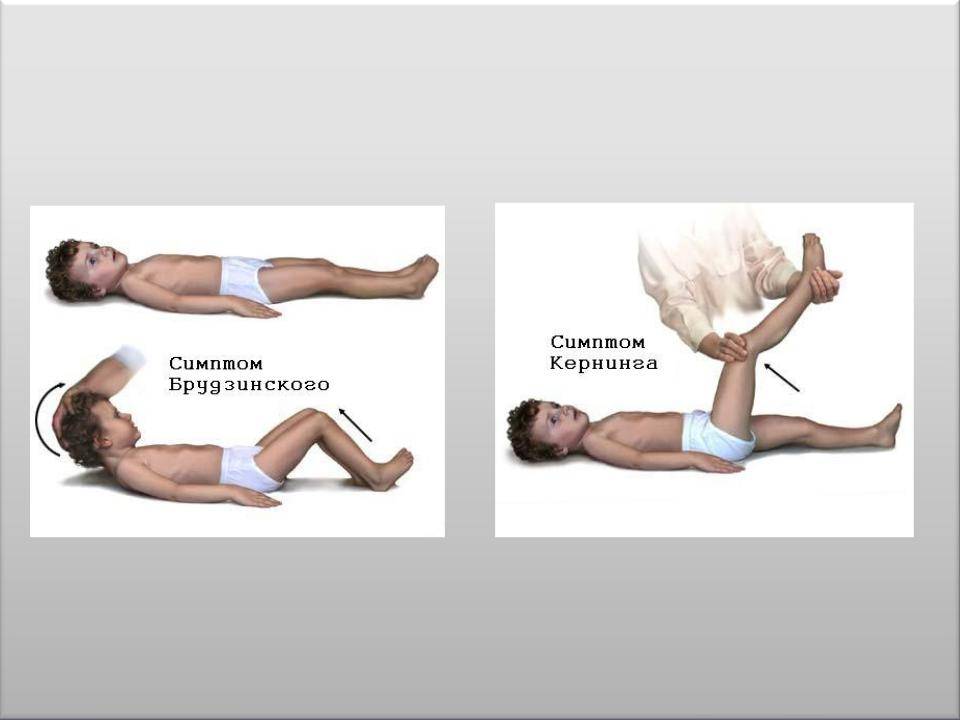
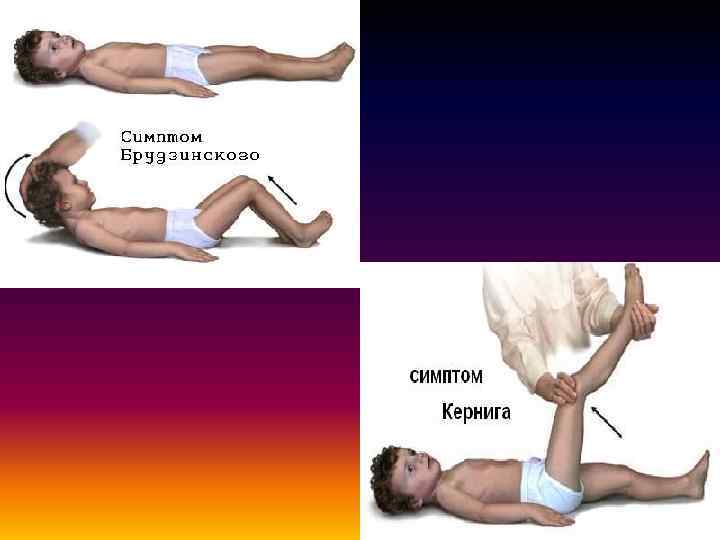
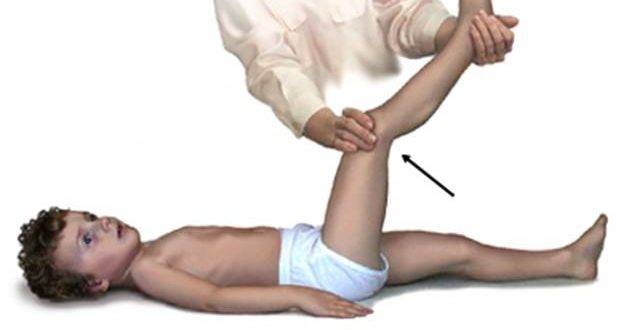
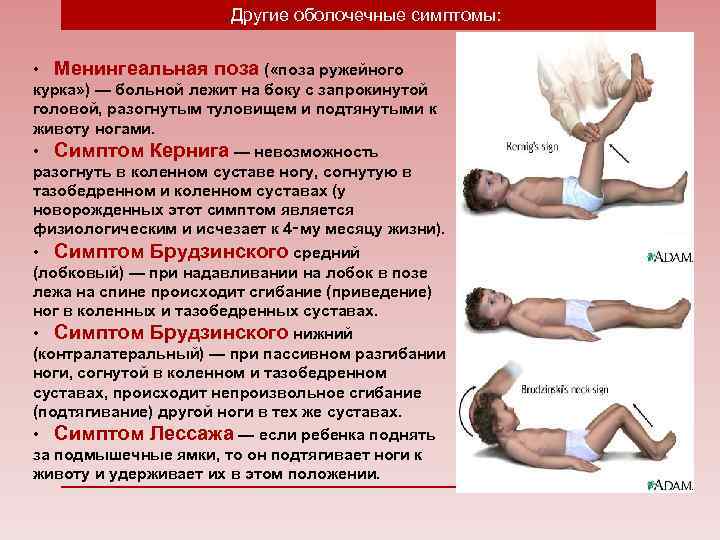
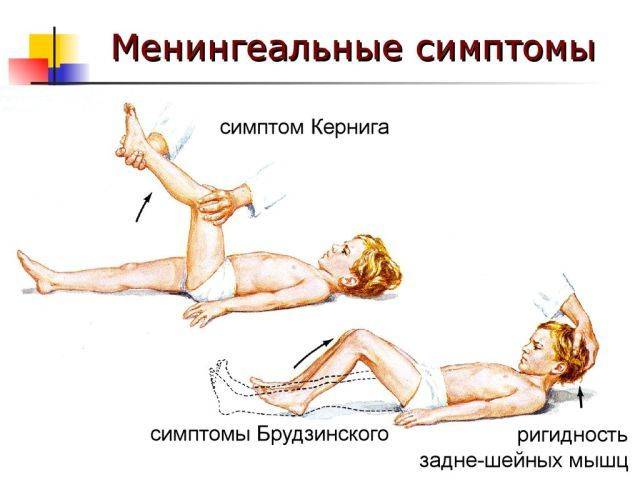
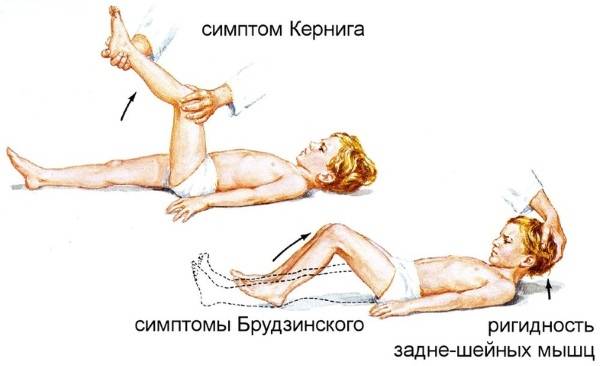
- Симптом Кернига — врач сгибает конечность пациента, после чего просит пациента попытаться ее разогнуть. Это оказывается невозможным из-за высокого тонуса мышц.
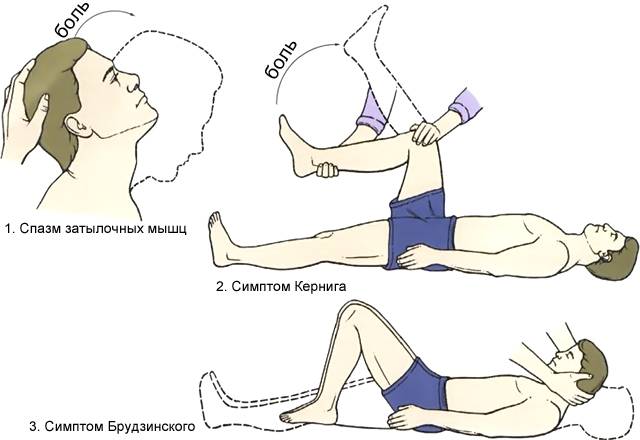
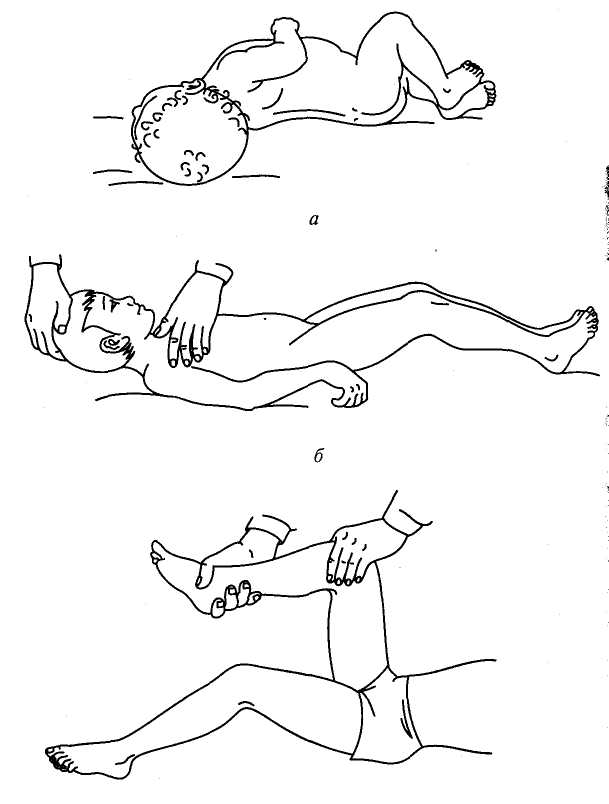
- Ригидность затылочных мышц — повышение тонуса затылочных мышц приводит к невозможности подведения подбородка к грудной клетке.
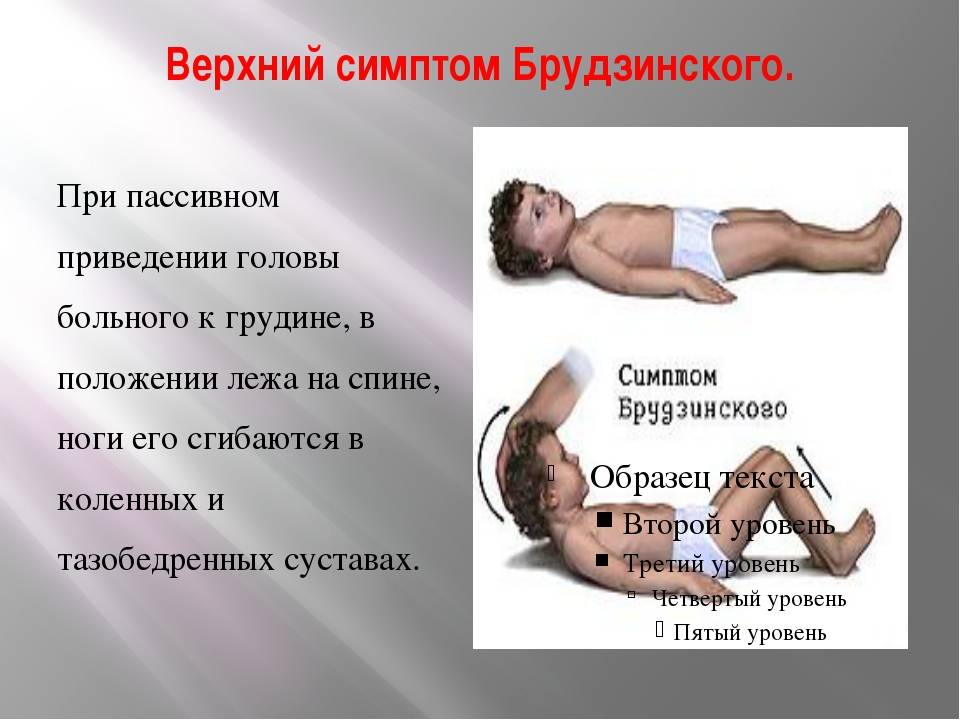
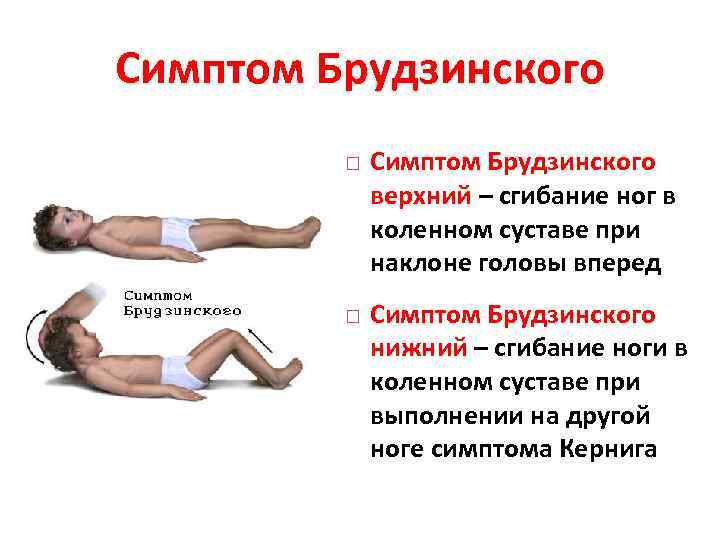
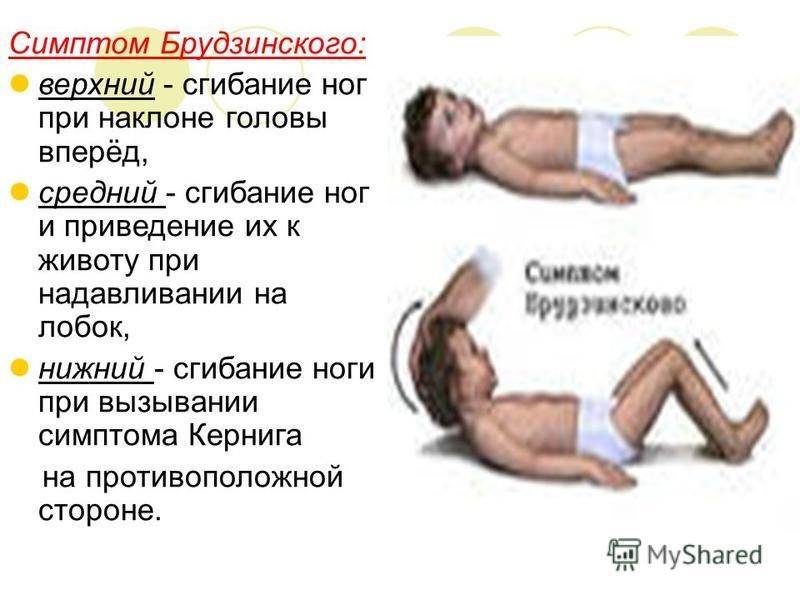
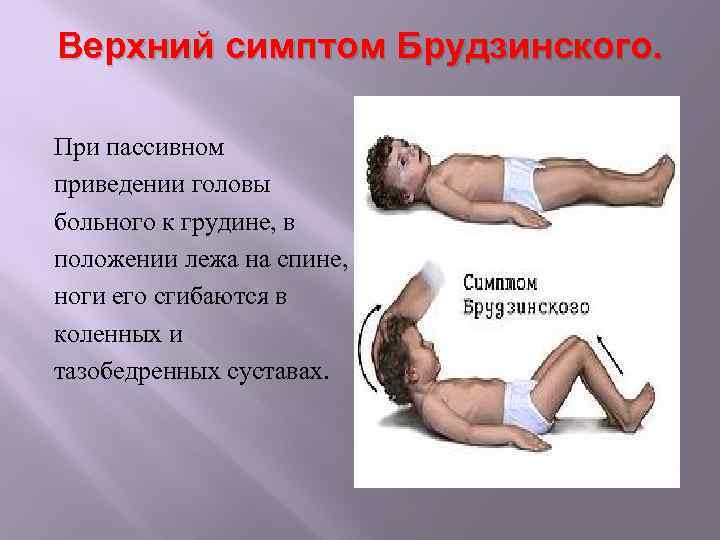
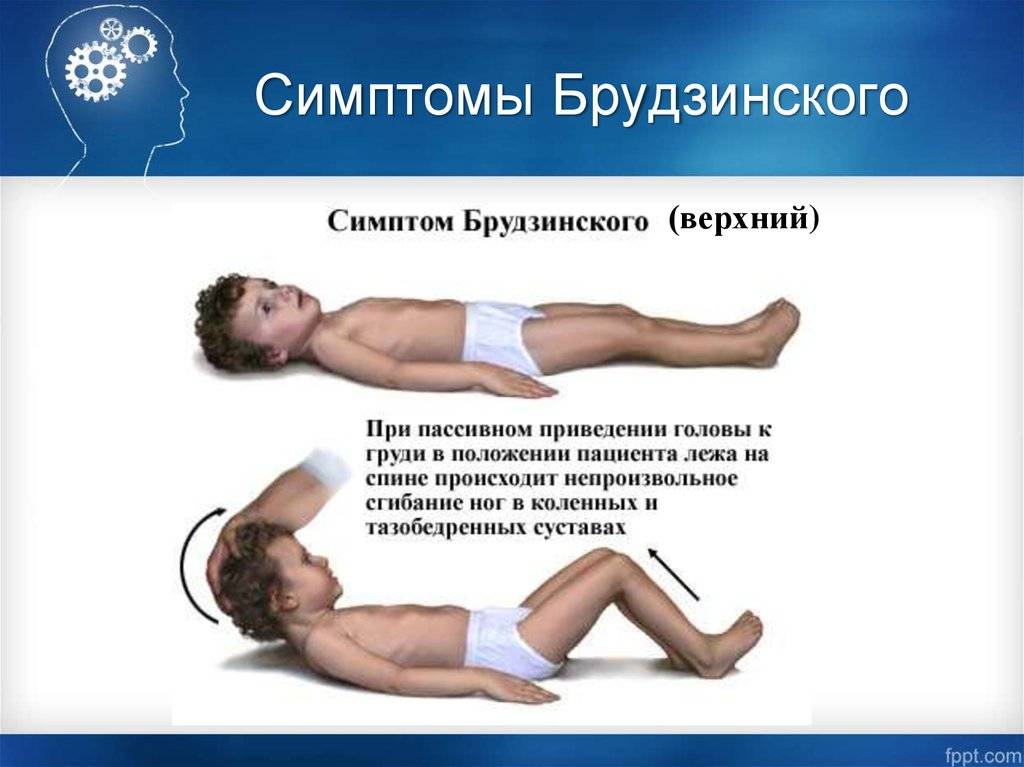
- Симптом Брудзинского верхний — непроизвольное сгибание ноги при попытке подвести подбородок к груди.
- Симптом Брудзинского средний — при надавливании на лобковую кость ноги пациента сгибаются в тазобедренных суставах и подтягиваются к туловищу.
- Симптом Брудзинского нижний — попытка разогнуть ранее согнутую ногу приводит к подтягиванию другой ноги вверх к туловищу.
Лабораторные исследования
- Общий анализ крови.
- Биохимический анализ крови (АЛТ, АСТ, глюкоза, общий холестерин, триглицериды).
- Коагулограмма (АЧТВ, фибриноген, МНО) — метод исследования свертывающей системы, фибринолитической активности крови.
- Анализ спинномозговой жидкости проводится при подозрении на геморрагический инсульт или субарахноидальное кровоизлияние. Взятие материала проводится посредством люмбальной пункции. При этом в ликворе будет присутствовать большое количество эритроцитов и умеренное количество лимфоцитов.
Инструментальное обследование
- КТ (компьютерная томография) — метод нейровизуализации, основанный на послойном исследовании головного мозга с помощью рентгеновского излучения. Применяется для дифференцировки ишемического и геморрагического инсульта, оценки зоны поражения, ее размеров и локализации. С помощью КТ исключают сосудистые мальформации, аневризмы и стенозы, а также другие патологии головного мозга (опухоли, инфекционно-воспалительный процесс, травму мозга).
- МРТ (магнитно-резонансная томография) — метод, также применяемый при диагностике ОНМК. Имеет такую же диагностическую ценность, используется для оценки структурных нарушений тканей мозга. Более точно, чем КТ, определяет поражения ствола мозга. Реже используется в связи с длительностью обследования (30-45 минут).
- УЗИ сосудов шеи дает возможность оценить состояние экстра- и интракраниальных сосудов (патологии развития сосудов, гемодинамически значимые стенозы, наличие атеросклеротических бляшек, скорость кровотока).
- ЭхоКГ — ультразвуковое исследование сердца проводится при подозрении на кардиоэмболическую природу инсульта.
- ЭЭГ (электроэнцефалограмма) используется при судорожном припадке у пациента для исключения эпилепсии.
- Церебральная ангиография применяется для выявления аневризм церебральных сосудов, а также субарахноидальных кровоизлияний. В большинстве случаев проводится при технической недоступности КТ и МРТ.
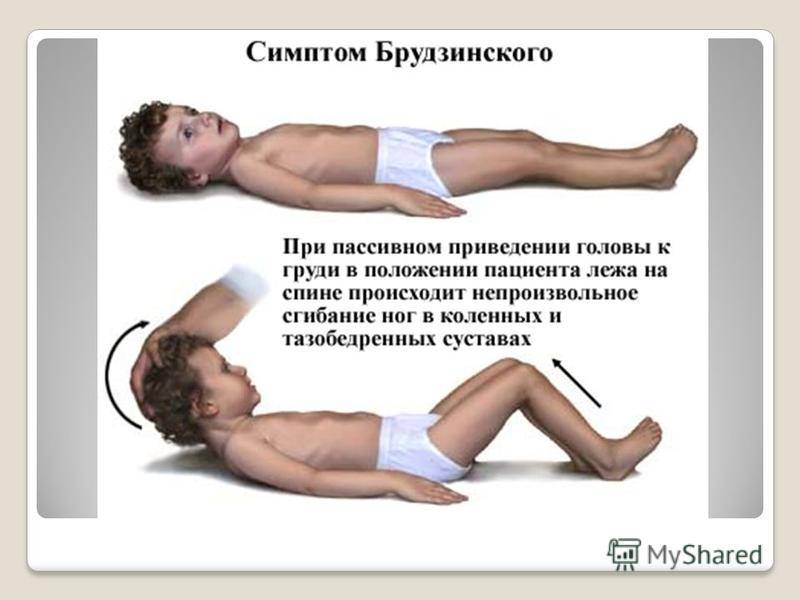
Симптом Брудзинского
Симптом Кернига и Брудзинского включает и другие характерные признаки, кроме описанных выше. Особенная подверженность заболеваниям характерна для детского возраста.
В большинстве случаев патологии имеют вирусную или бактериальную природу. Пиковый сезон диагностики приходится на периоды осени и зимы, когда иммунитет страдает от недостатка витаминов, солнечного света и других полезных летних факторов.
Общая информация
Симптоматический комплекс был определен польским врачом-педиатром Йосефом Брудзинским в начале XX в. Заболевания, провоцирующие развитие симптома, делятся между собой по этиологической природе.
Но во всех случаях всегда присутствует целый набор оболочечных знаков. Одни из них проявляются более ярко, другие – не настолько. Благодаря диагностике больного на наличие симптома Брудзинского можно отличить заболевания, связанные с воспалением тканей от иных патологий.
Причины
Среди причин появления симптома Брудзинского числятся все неврологические отклонения. В некоторых случаях в него оказывается вовлеченным серое вещество – развивается энцефалит, гнойный воспалительный процесс оболочек головного мозга или геморрагический инсульт.
Проявления
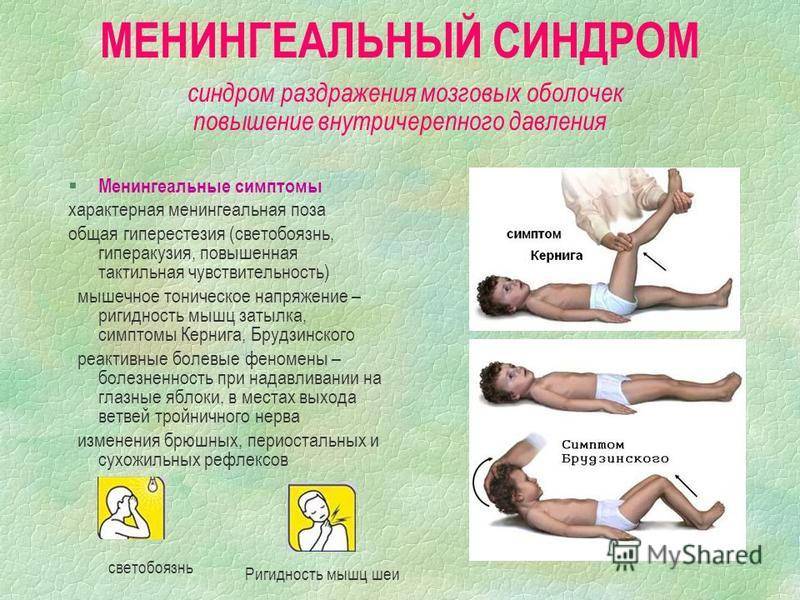
В большинстве случаев встречаются постоянные боли в голове, которые не прекращаются ни на минуту. В дополнение к ним начинается тошнота и периодические рвотные позывы. Характер ее выделений – в виде фонтана. В ряде случаях после нее наблюдается снижение интенсивности болей в голове.
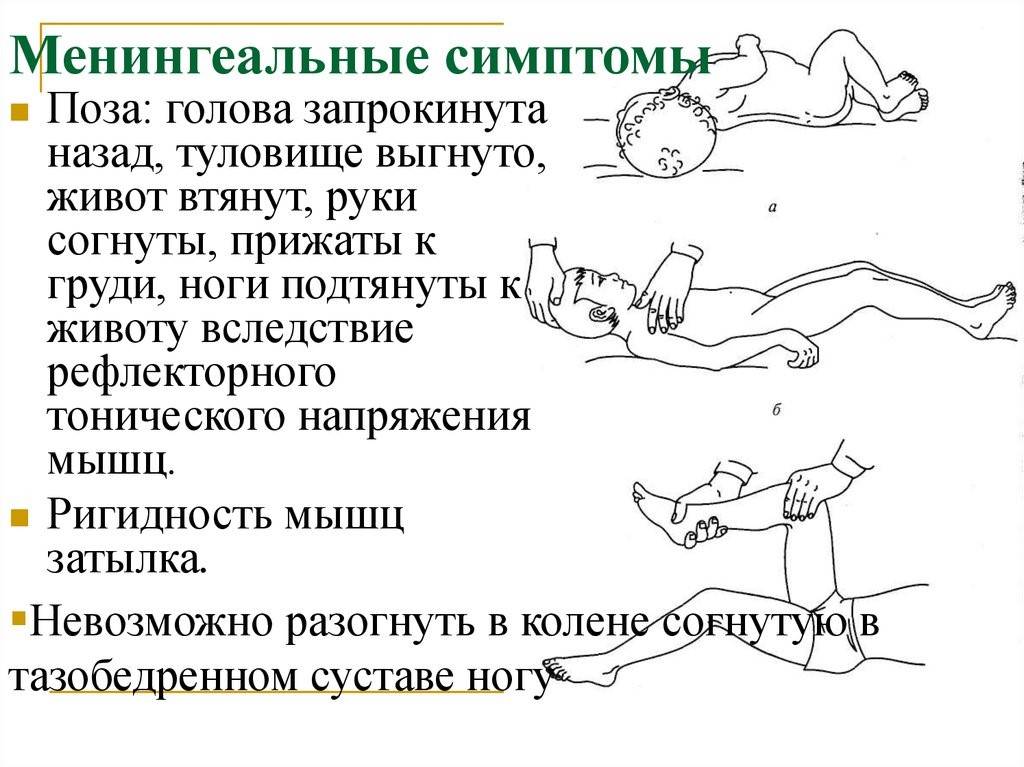
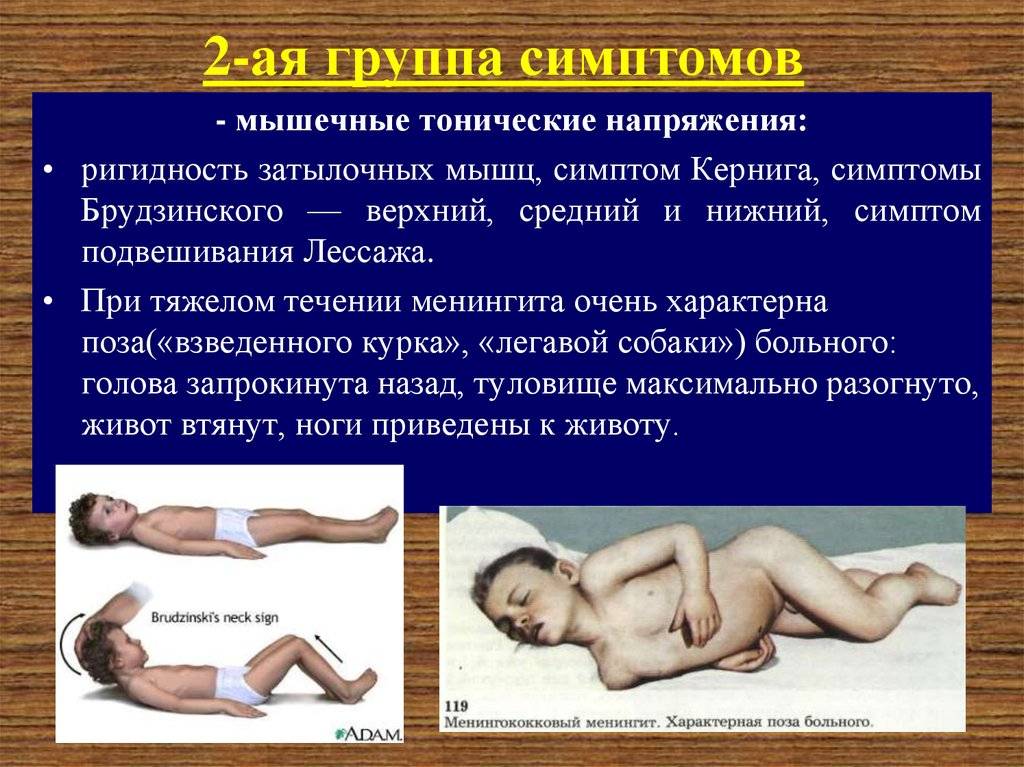
Температура тела нередко достигает показателя 39°С и выше. Спутанность сознания сопровождается галлюцинациями и понижением чувствительности всех нервных рецепторов, включая функции зрения, осязания, слуха. Пациент в положении на боку без намерения с его стороны принимает позу с втянутым животом и поджатыми коленями. Спина в это время прогибается назад, а голова запрокидывается к затылку.
Диагностика
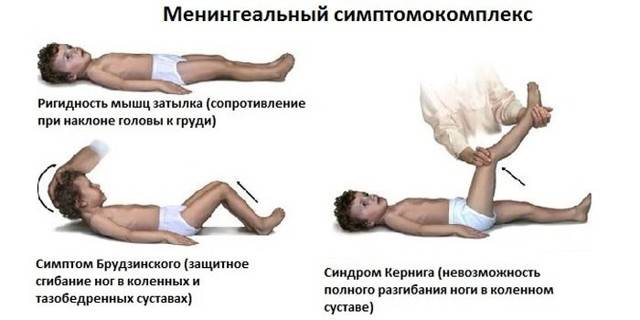
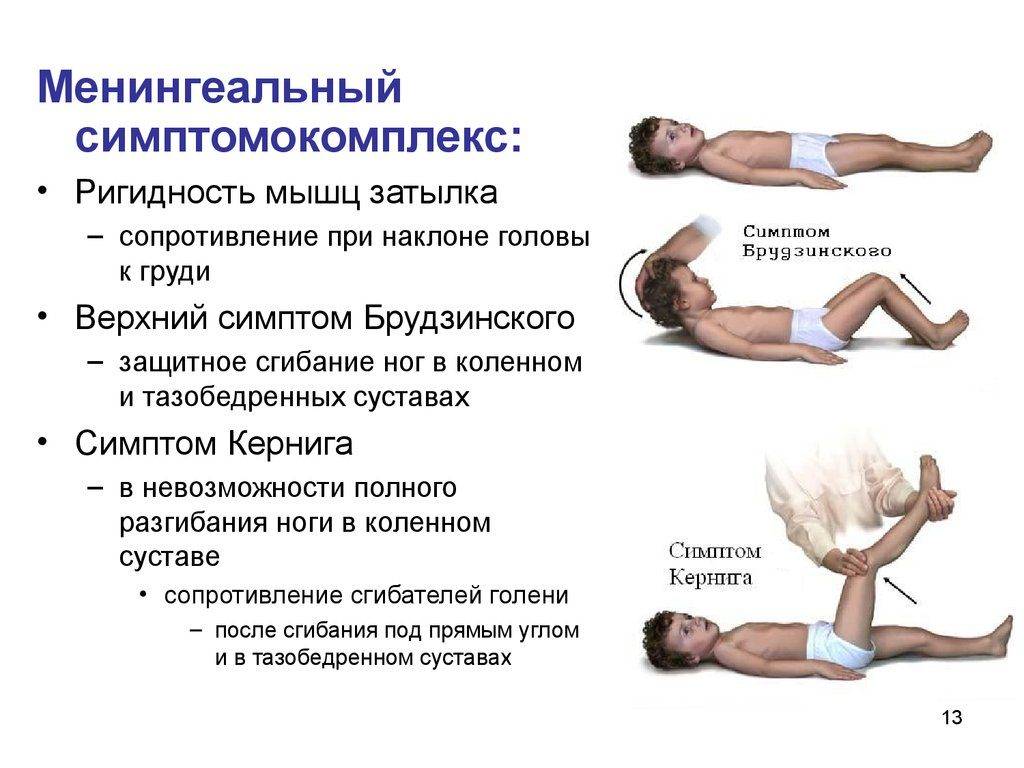
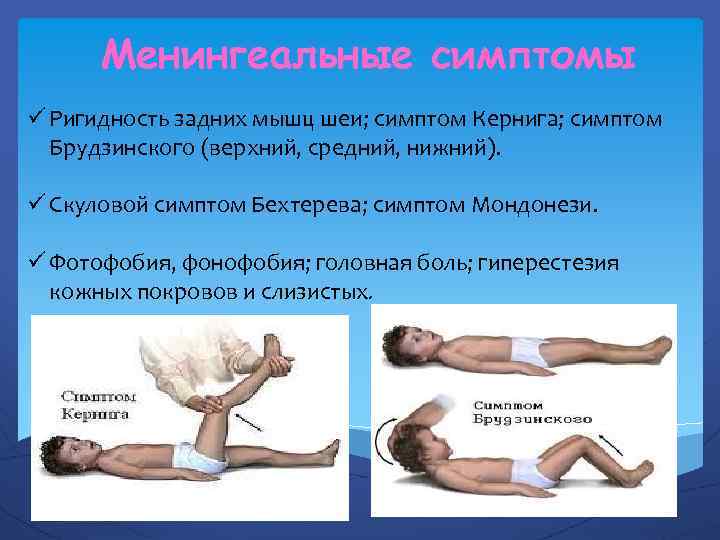
Симптом Кернига и Брудзинского включает несколько результатов диагностики:
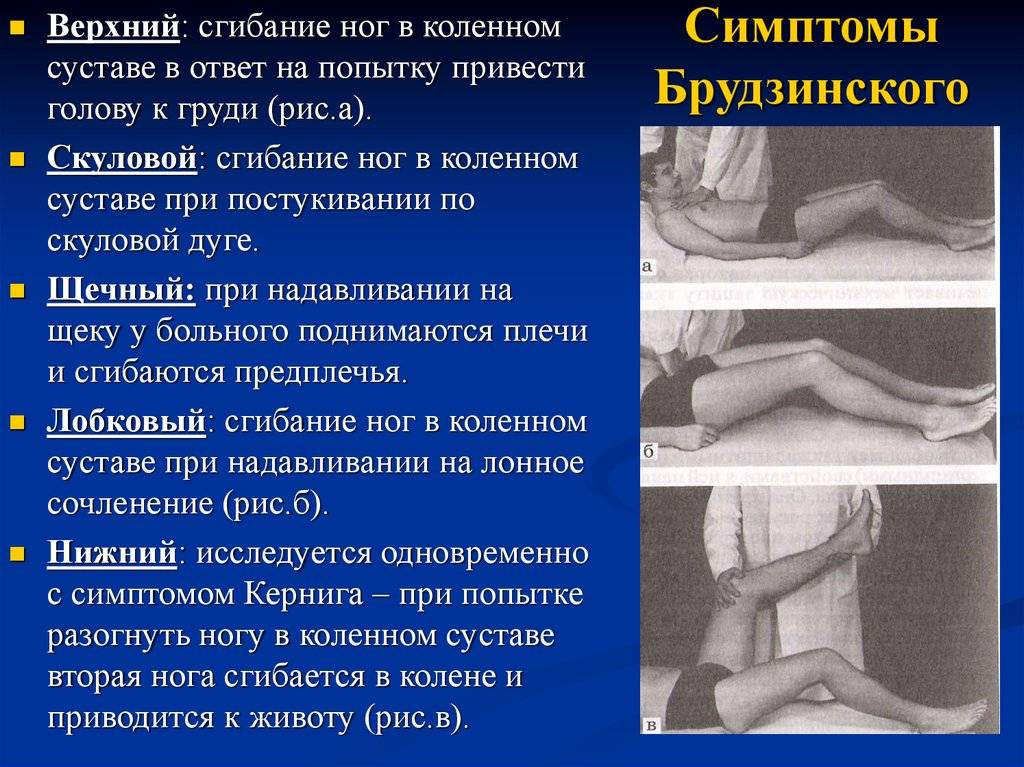
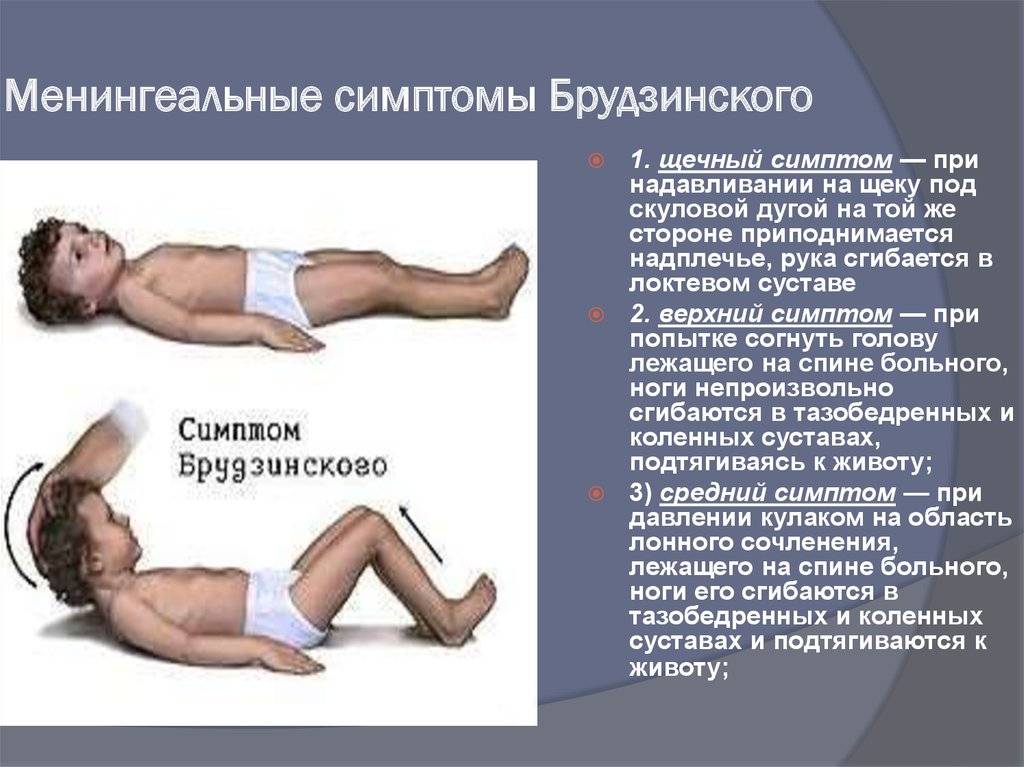
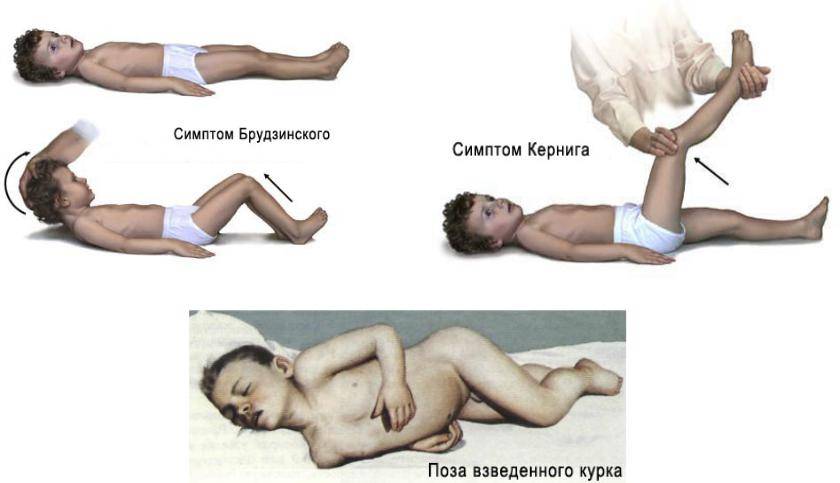
- верхний симптом – бесконтрольное поджимание ног, согнутых в коленях, к животу при желании поднять голову в положении на спине;
- средний симптом – при давлении пальцами на лобковую область ноги сгибаются в коленях и суставах тазовой области тела;
- нижний симптом – при желании согнуть 1 ногу другая в это же время сгибается по направлению к грудной клетке;
- щечный симптом – при нажатии на щеку под скулой поднимаются плечи с одновременным сгибанием рук;
- скуловой симптом – при проработке молоточком области скулы ноги произвольно сжимаются в коленях.
При подтвержденном положительном результате требуется помощь специалистов.
Особенности определения изменений у пациентов детского возраста
У детей менингеальные симптомы проверяются в зависимости от возраста. Существует несколько основных менингеальных признаков, это симптомы:
«посадки» — при попытке усадить ребенка с прямыми ногами, он сгибает их или откидывает туловище назад с опорой на руки;

- Лессажа – актуален для детей первого года жизни: малыша поднимают, держа подмышки, при этом ноги подтягиваются к животу и остаются в этом положении (в норме дети передвигают ногами, имитируя поиск опоры);
- Лесажа-Абрами — дети сонливые, быстро теряют в весе, у них имеются сбои в сердечно-сосудистой работе;

«поцелуя колена» характеризуется невозможностью дотронуться ртом до колен в положении сидя.
Кроме того, у пациентов раннего детского возраста отмечается выбухание большого родничка.
Лечение
Цели лечения
- Оперативная коррекция нарушений жизненно важных функций и органов;
- минимизация органического дефекта;
- профилактика возможных осложнений;
- частичное или полное восстановление утраченных функций.
Образ жизни и вспомогательные средства
При подозрении на ОНМК пациент должен принять горизонтальное положение с приподнятым изголовьем. Необходимо обеспечить приток кислорода, освободить дыхательные пути от инородных предметов и протезов, проконтролировать возможное западение языка при нарушении сознания.
На госпитальном этапе больных каждые 3-4 часа необходимо перекладывать с бока на бок во избежание пролежней. Показано применение эластичных бинтов и чулок на нижние конечности для предотвращения тромбообразования в венах нижних конечностей и развития осложнения — тромбоэмболии легочной артерии (ТЭЛА).
Лекарства
- Тромболитическая терапия назначается при ишемическом инсульте, когда окклюзия артерии вызвана тромбом или эмболом. Может применяться в первые 6 часов от начала заболевания. Для этих целей используются следующие препараты: альтеплаза, проурокиназа, тенектеплаза и др.
- Антигипертензивные препараты — в клинической практике используются ингибиторы АПФ, блокаторы кальциевых каналов, бета-блокаторы, антагонисты рецепторов ангиотензина II. Снижение АД не должно быть очень быстрым во избежание гипоперфузии головного мозга.
- Нейропротективные препараты — препараты, оказывающие защитное действие на нервные клетки в условиях структурного повреждения. Применяют антиоксиданты, блокаторы кальциевых каналов, ноотропные средства, постсинаптические ингибиторы глутамата и др.
- Антиагреганты снижают способность к слипанию тромбоцитов и эритроцитов, предотвращая образование сгустков и приводя к распаду уже существующих тромбов. Используются в качестве лечения при ишемическом инсульте, а также для профилактики развития тромбоэмболических осложнений.
- Противосудорожные препараты используются в случае эпилептических припадков.
- Нестероидные противовоспалительные препараты (НПВС) применяются при повышении температуры тела до фебрильных значений (более 38 градусов).
- Противорвотные препараты — при длительных и упорных диспепсических явлениях (тошноте и рвоте).
Процедуры
- Оксигенотерапия — вдыхание газовой смеси с высоким процентным содержанием кислорода. Применяется для нормализации функции внешнего дыхания пациента.
- Пассивная гимнастика и массаж проводятся для поддержания нормального тонуса и профилактики атрофии мышц.
Хирургические операции
- Пункционная аспирация гематомы — метод применяется при подострой или хронической внутричерепной гематоме при относительно удовлетворительном состоянии пациента. Позволяет удалить только жидкую часть гематомы, без удаления сгустков.
- Локальный фибринолиз гематомы проводится как следующий этап пункционной аспирации. В полость гематомы вводят специальный фибринолитический препарат, который растворяет сгустки, после чего проводят аспирацию содержимого.
- Открытое удаление гематомы — удаление гематомы открытым способом. За одну операцию можно провести полное удаление гематомы. При этом операция открытым способом увеличивает риск развития осложнений.
- Видеоэндоскопическое удаление гематомы — малоинвазивный способ удаления гематомы с помощью современного эндоскопического оборудования. Позволяет полностью удалить гематому и снизить риск интра- и послеоперационных осложнений.
- Тромбэндартериэктомия — механическое удаление тромба с помощью специального катетера. Применяется при ишемическом инсульте.
Топическая диагностика инсульта
| Бассейн артериальный | Клиника | Локализация |
| Передняя мозговая артерия (ПМА) | Гемипарез с преимущественным поражением ноги, недержание мочи, спутанность сознания |
Гемипарез справа при поражении ЛПМА, слева при поражении ППМА |
| Средняя мозговая артерия (СМА) | Слабость и нарушение всех видов чувствительности, более выраженная в руке, чем в ноге. Гиперрефлексия. | При поражении ПСМА – клиника слева, при поражении левой – клиника справа |
| Задняя мозговая артерия (ЗМА) | Выпадение половины поля зрения на противоположной стороне, амнезия, парез 3 пары черепно-мозговых нервов (ЧМН) | При поражении слева – клиника справа |
| Инсульт в области ствола | Рука согнута, нога разогнута. Паралич глазодвигательного нерва. | Клиника на конечностях с противоположной стороны, поражение 3 пары ЧМН на стороне инсульта |
Топическая
диагностика инсульта без КТ или МРТ визуализации сложна. Ее могут проводить
только профессионалы. Иногда клиника и нейровизуализационная картина различны.
Это говорит о том, что процессы гибели и восстановления нейронов не вполне
изучены современной медициной.
Геморрагическая
трансформация ишемического инсульта
Геморрагическая трансформация – это выпот геморрагического содержимого в ткани мозга на фоне
картины истинного ишемического инсульта. Она происходит при обширных, больших и
средних поражениях. Может появляться на фоне тромболитической терапии.
Геморрагическая трансформация практически не влияет на летальность. Но приводит
к затруднениям диагностики.
Например, этот феномен возникает в острейший, острый и ранний подострый период (до 5 дня после начала инсульта). Заметен в режиме SWI или последовательности градиентного эха на МРТ. Требует ограничений в проведении антикоагулянтной терапии.
Диагностика
инсульта – это сложный стадийный процесс. Он требует современной аппаратуры и
опыта врача. Поэтому при подозрении на заболевание следует вызвать скорую
помощь и доставить больного в стационар. Попытки самостоятельных действий могут
привести к летальности.
Ольга Гладкая
Автор статей: практикующий врач Гладкая Ольга. В 2010 году окончила Белорусский Государственный Медицинский Университет по специальности лечебное дело. 2013-2014 – курсы усовершенствования «Ведение пациентов с хронической болью в спине». Ведет амбулаторный прием пациентов с неврологической и хирургической патологией.
Причины патологии
В большинстве случаев лакунарная разновидность инсульта является результатом длительного течения у больного артериальной гипертонии. Частые резкие скачки давления и кризы без направленной терапии создают условия для нарушения мозгового кровообращения.
Другой распространенной причиной появления инсульта считается атеросклероз сосудов. Данное нарушение сопровождается формированием холестериновых бляшек. Эти образования сначала сужают просвет сосудов, замедляя кровоток. В дальнейшем сосуды могут быть полностью блокированы. Это ведет к тому, что ткани мозга начинают испытывать дефицит кислорода и питательных веществ. Из-за этого наблюдается появление выраженных очагов повреждения тканей.
Кроме того, нередко ишемическое поражение структур мозга такого типа наблюдается на фоне воспалительного поражения кровеносных сосудов, вызванного патогенной микрофлорой или аллергической реакций.
Выделяется ряд факторов, которые оказывают влияние на состав и свертываемость крови и повышают риск развития лакунарного поражения мозга.
К таким факторам относятся:
- обширные ожоги;
- травмы;
- обезвоживание организма;
- тромбозы;
- вегето-сосудистая дистония;
- нерациональное питание;
- длительный стаж курения;
- патологическое пристрастие к спиртным напиткам;
- работа на вредных производствах;
- проживание в экологически неблагоприятных зонах.
Данное ишемическое поражение структур головного мозга может возникнуть на фоне наследственной предрасположенности к подобным патологиям. Люди, имеющие близких кровных родственников, страдающих подобным нарушением мозгового кровообращения, находятся в особой группе риска его развития.
Лекарь
Если больной очень хочет жить, врачи бессильны.

Это острое нарушение мозгового кровообращения. В результате инсульта происходит внезапное, резкое уменьшение кровоснабжения какой-либо части головного мозга. Если кровь и кислород не могут достичь какой-то части головного мозга, то в этом участке погибают нервные клетки, что обусловливает необратимый паралич, нарушения речи и памяти.
Инсульт бывает при блокаде кровотока по кровеносному сосуду или при кровотечении из разорванного сосуда в головном мозге. Чаще всего инсульты бывают у пожилых людей, особенно у тех, кто страдает артериальной гипертонией или артериосклерозом (уплотнением артерий). Инсульт может быть результатом разрыва аневризмы — врожденного участка истонченной стенки артерии; такой разрыв может произойти в любом возрасте.
Независимо от причины, вызвавшей инсульт, первоначальные проявления его практически одинаковы: слабость, паралич или потеря чувствительности в руке или ноге либо и в руке, и в ноге; расстройства зрения; нарушения речи; спутанность сознания; головокружение и иногда потеря сознания.
Для лечения инсульта больного обычно госпитализируют. В ходе лечения вводят антикоагулянты (если инсульт обусловлен закупоркой артерии), снижают до нормы повышенное артериальное давление. Больные дышат воздушно-кислородной смесью с повышенным содержанием кислорода.
Необходимы соответствующее питание и как можно более быстрая реабилитация. Занятия лечебной физкультурой и физиотерапия должны быть начаты в больнице и продолжены дома, так как они необходимы для достижения наиболее полного выздоровления. Возможно понадобится помощь логопеда.
Это инфекционное воспаление оболочек, покрывающих головной и спинной мозг. Причиной воспаления могут быть вирусы, передающиеся от человека к человеку воздушно-капельным путем, или бактерии, которые вторгаются в организм и разносятся по нему с кровью. Менингит может быть в результате осложнения черепно-мозговой травмы, инфекционного поражения уха или придаточных пазух носа.
Симптомы менингита — сильная головная боль, тугоподвижность шеи, светобоязнь и (или) звукобоязнь, тошнота и рвота. Иногда по всему телу распространяется красноватая или пурпурная сыпь. Если менингит не лечить, то могут развиться сонливость, спутанность сознания и в конце концов полная его потеря. Вирусные менингиты менее опасны, чем бактериальные.
Диагноз менингита и идентификация возбудителя производятся на основании анализа спинномозговой жидкости, которую получают путем пункции спинномозгового канала в поясничном отделе позвоночника. Для лечения больных обычно госпитализируют. Если менингит бактериальный, то назначают большие дозы антибиотиков. Если лечение начато вовремя и проводится правильно, то можно рассчитывать на полное выздоровление.
Симптом Кернига
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Владимир Михайлович Керниг родился в России в 1840 г. После получения в 1864 г. диплома Дерптского университета стал одним из основателей высшего женского образования в России.
Степень доктора медицинских наук была присвоена после защиты диссертации на тему температурных перепадов тела у здоровых людей и во время болезни.
Общая информация
Симптом Кернига и Брудзинского должен обязательно учитываться во время обследования, поскольку развитие воспалений головного мозга и его оболочек сопровождается крайней опасностью для человека.
Поэтому определять их причину желательно на самых ранних стадиях развития. Сразу после обнаружения проблемы необходимо приступать к адекватному лечению.
В период формирования менингиального симптомокомплекса, всегда наблюдается ряд процессов, которые подтверждают процессы отравления продуктами обмена со сбоем нормального протекания реакций на уровне биохимии в структурных тканях высшей нервной системы.
Причины, по которым может появиться симптом Кернига
Возникновение симптома Кернига начинается по той причине, что мозговые ткани при развитии воспалительного процесса или при кровоизлиянии поражаются, в результате чего передача импульсов по нервам к мышечным волокнам ног блокируется.
В дополнение к этому напряжение мышц, которые должны сгибать ногу, чрезмерно повышается. Все нервные окончания и волокна тесно связаны с головным мозгом, поэтому проверить их состояние можно быстрым тестом дистальных отделов конечностей.
Самостоятельные проявления симптома – только способ диагностики, который позволяет определить на ранних стадиях выполнением теста другие серьезные заболевания:
- субарахноидальное кровотечение;
- грыжа позвоночных дисков;
- общие нарушения в мозге;
- бактериальные инфекции;
- рак спинного мозга;
- патологии печени;
- менингит.
Все они требуют экстренного начала комплексной терапии, поскольку большинство из этих патологий неизбежно заканчиваются летальным исходом без адекватного и своевременного лечения.
Проявления симптома Кернига
При любых поражениях головного мозга, включая воспаление тканей, травмы, новообразования, проявляются характерные симптомы:
- интенсивные и частые боли в голове;
- нарушения координации движений;
- судорожная активность;
- спутанность сознания;
- тошнота и рвота.
Перечисленные симптомы возникают из-за того, что в структурах головного мозга развиваются серьезные нарушения со стороны обмена веществ, усвоения питательных веществ и кислорода, состояния сосудов.
В тяжелых случаях к ним присоединяются галлюцинации, чувство оглушенности. В крайне серьезной ситуации менингиальные признаки отличаются особой яркостью, а больной способен впасть в коматозное состояние.
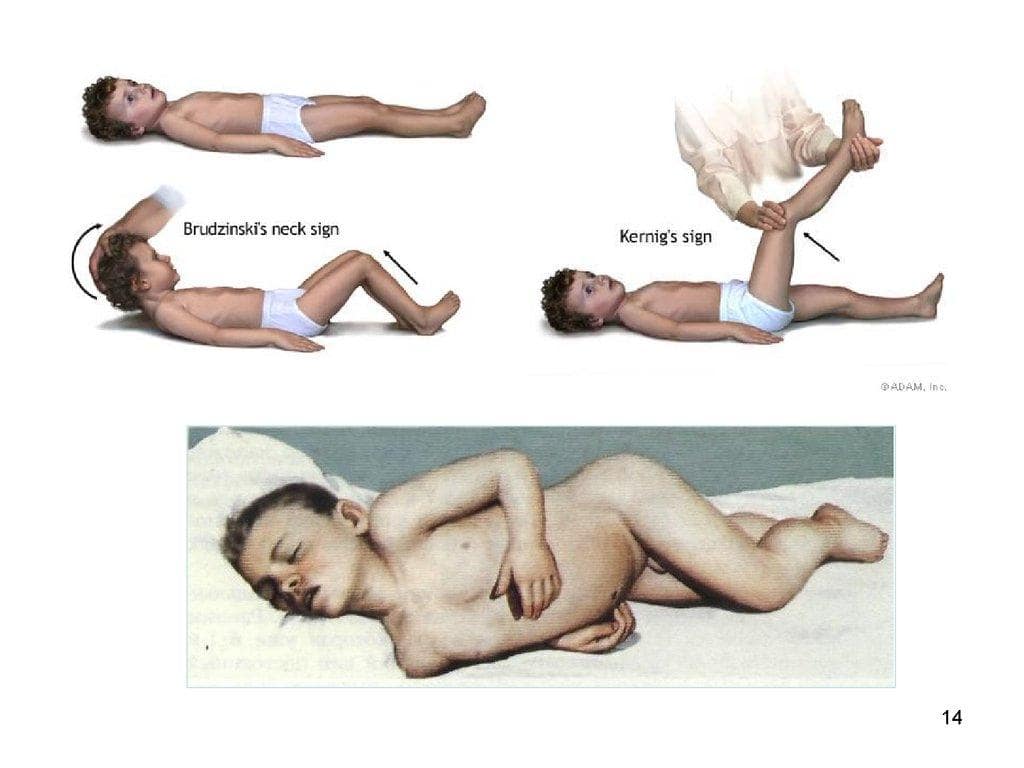
Для менингиального синдрома Кернига характерна особенная позиция, получившая название «легавой собаки»:
- голова запрокидывается назад;
- шейные мышцы напряжены;
- руки прижаты к животу;
- все тело вытягивается;
- колени сгибаются.
Наблюдается это из-за непроизвольного сокращения мышечных тканей всего тела. При слишком упорной симптоматике врачи обычно говорят о тяжелой форме менингита и не дают благоприятных прогнозов близким людям.
Диагностика
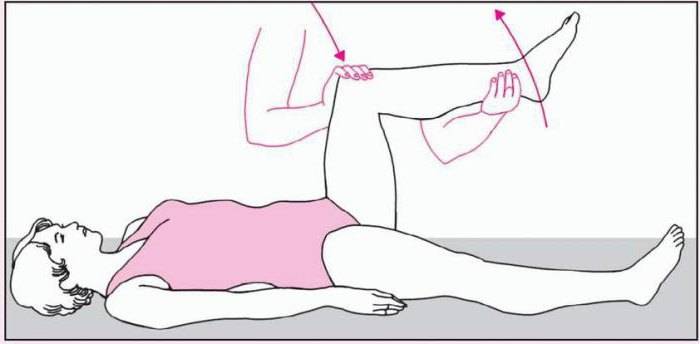
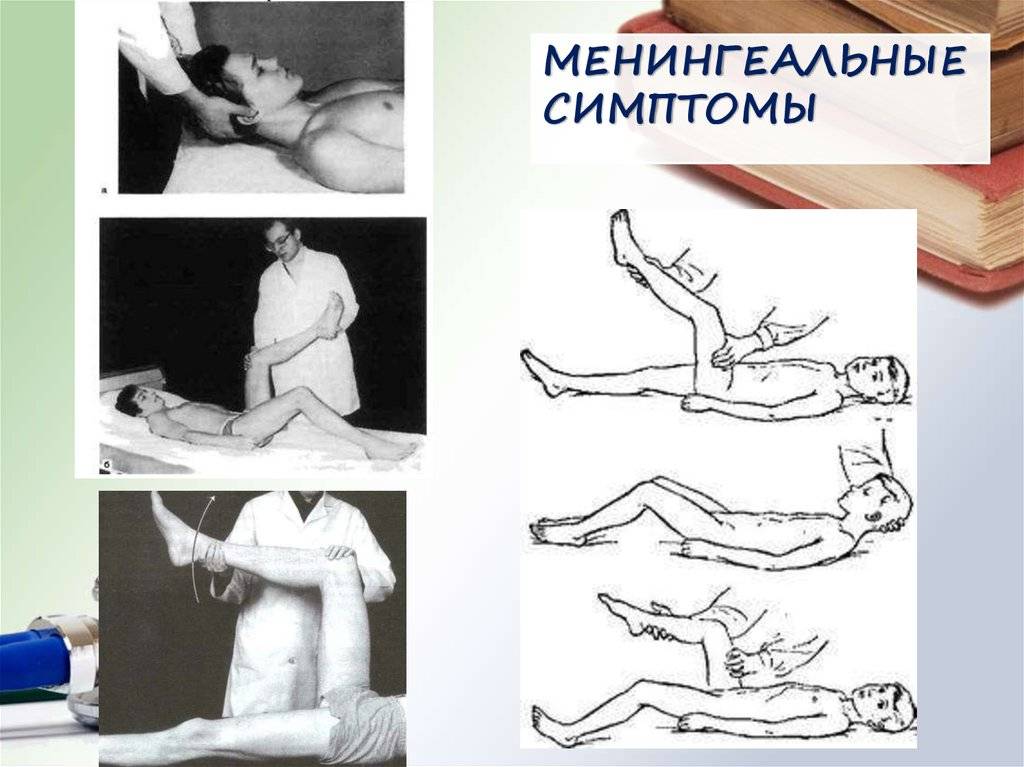
Техника выявления симптома достаточно проста:
- больной должен лечь спиной на горизонтальную поверхность;
- другой человек после этого сгибает ему ногу в тазу и колене до 90°;
- после этого нужно попытаться ее разогнуть в вертикальном направлении.
| Результат диагностики | Симптомы |
| Положительный |
|
| Отрицательный |
|