Диагностика
Для диагностирования болезни проводится полное обследование. В первую очередь, электрокардиограмма, эхокардиография сердца, флюрография. Если не подтверждено сердечных болезней, исследуется уже сам позвоночник, при этом используются следующие методы:
- Контрастная рентгенография – процедура, необходимая для проверки наличия трещин и других образований в межпозвоночных дисках.
- Миелография позвоночника – исследование спинного мозга с использованием рентгеноконтрастного вещества.
- КТ и МРТ – преимущественно используются для определения стадии развития болезни.
Компьютерная и Магнитно-резонансная томография применяются, если у пациента есть подозрение на такие заболевания, как:
- остеохондроз,
- спондилоартроз позвоночника,
- злокачественные и доброкачественные опухоли позвоночника и близлежащих тканях.
Внимание! Данные методы аппаратной диагностики дают картину болезни и показывают сколько времени будет затрачено на терапевтические процедуры.
Интересно, что грудной остеохондроз наиболее сложен для диагностики, так как он обычно не проявляется на основных этапах своего развития. Боль появляется гораздо позже: уже когда патологический процесс достиг пика и образовалась протрузия межпозвонковых дисков либо грыжа. В таком случае:
- боль проявляется во время движения, при сгибании конечностей, поворотах тела, при чихании, зевании и кашле;
- наблюдается усиление боли когда пациент глубоко вздыхает или выдыхает;
- боль отдает в сердце и печень;
- в подбедерных мышцах ощущается тянущаяся боль и общее ощущение дискомфорта;
- всё это может проявляться циклически или на постоянной основе.
Для диагностики остеохондроза важно правильно определить болезненные ощущения у пациента – их степень, умеренность, когда возникли, из-за чего и т.д. Есть несколько критериев, по которым определяются характеристики болевых ощущений в грудной полости при остеохондрозе:
- форма боли: может быть резкой, острой, проявиться неожиданно, в том числе когда пациент спит. Либо более умеренная, однако последовательно усиливающаяся;
- длительность болевых сеансов: не очень долгая (средний приступ варьируется в пределах получаса), либо хронические боли (регулярные, от двух до трёх недель);
- провокационный фактор: тем, что могло послужить переключателем, спровоцировавшим наступление болезненного синдрома, могла стать, например, внезапная смена своей обычной позы, после долго нахождения в статичном положении. Тяжёлые вдохи и выдохи, сгибания и повороты рук, ног, туловища и т.д.
- серьёзность боли во время движения: она становится хуже (когда пациент двигает всеми членами туловища). Либо через некоторое время проходит/снижается.
- насколько боль влияет на физ. состояние: серьёзное влияние, ощущение физической скованности в шейном и плечном мышечном отделе, ухудшение дыхательной системы, снижение возможности взятия нагрузок. Либо влияние не так ощущается, и боль можно перенести, не испытывая затруднений в физической активности.
Самым тяжким аспектом грудного остеохондроза считаются острейшие боли промеж ребер (междуреберная нeвpaлгия).
Также у пациентов возникают следующие распространённые элементы компрессионного синдрома:
- ухудшение кожной чувствительности в отделах, поражённых патологией;
- снижение рефлексов, мышечная слабость;
- замерзание, побледнение кожного покрова;
- сильный кашель;
- болезнь сердца;
- появление одышки.
Для справки. При диагностике грудного остеохондроза пациенты часто обращаются не к тем специалистам. Связано это с тем, что многие симптомы данного заболевания подходят под описание пневмонии и заболеваний сердца.
Если болезнь действительно спровоцировала боли в груди, то после диагностики можно будет увидеть следующие результаты:
- пониженные межпозвоночные диски;
- компрессия (сдавление) спинного мозга, а также всех кровеносных сосудов и корешков;
- остеофиты позвоночника, грыжи, либо протрузии;
- гнойные воспаления тканей и корешков вокруг позвоночника;
- сколиоз третьей степени, или развитый лордоз, кифоз.
У пациентов с глубоким остеохондрозом значительно увеличивается возможность формирования бронхиальной астмы, миокардита. Таким образом, сразу после нахождения наличия связи между грудной болью и основным заболеванием необходимо незамедлительно начинать курс лечения.
Диагностика заболевания
 Первым этапом диагностики является личная беседа с врачом-неврологом. Благодаря ему, доктор позволит установить диагноз, исходя из общих жалоб, а также выпишет анализы, которые подтвердят его слова. В некоторых случаях достаточно одного медицинского осмотра. Если же необходимы дополнительные сведения, врач может потребовать дополнительно обследоваться у других специалистов.
Первым этапом диагностики является личная беседа с врачом-неврологом. Благодаря ему, доктор позволит установить диагноз, исходя из общих жалоб, а также выпишет анализы, которые подтвердят его слова. В некоторых случаях достаточно одного медицинского осмотра. Если же необходимы дополнительные сведения, врач может потребовать дополнительно обследоваться у других специалистов.
Исследования, которые могут быть необходимы при диагностике:
Рентгенография
Она может помочь определить общее состояние костей, их целостность и работу. Поможет диагностировать артрит или перелом. Она не в состоянии оценить работу в спинном мозгу, мышцах, связках, нервах и межпозвонковых дисков.
МРТ и КТ
Благодаря этим исследованиям, можно выявить общие костные заболевания и проблемы в области мягких тканей позвоночника: мышцах, связках, нервах, межпозвонковых дисков и кровеносных сосудах.
Анализы крови
Всем пациентам, независимо от степени тяжести их положения, назначают сдать общий анализ крови.
Он нужен для возможного определения инфекции внутри организма. Именно она и может спровоцировать болезненные ощущения.
Скан костей
Редко специалист может направить пациента на данное исследование, если он подозревает, что есть костная опухоль или компрессионный перелом, который вызван остеопорозом.
ЭМГ
Представленный анализ позволяет оценить электроимпульсы, которые производят нервы, а также проверить реакцию мышц на них. ЭМГ подтверждает процесс компрессии в нервах из-за возникновения грыжи.
Цистит — причины и симптомы, лечение и профилактика
Остеохондроз
Дистрофия суставного и костного содержимого приводит к образованию остеохондроза. Ему благо препятствуют малоподвижный образ жизни, поднятие тяжестей, травмы, удары позвоночника, работа вызывающая затекание мышц. Если появилась боль в левом плече и лопатке к тому же отдает в руку значит есть повод проявления таких патологий, как сколиоз, выпадание диска, механические травмы позвонков, болезни сердца.
Для полной клинической картины невропатологу, ортопеду понадобятся данные томографии, рентген, кардиограмма, УЗИ. Не исключаются консультации кардиолога, рентгенолога. Выписываются медпрепараты НПВС Ибупрофен, Диклофенак, Индометацин. Гормональные инъекции вводят в околосуставную территорию: Флостерон, Дипроспан, Метипред.
Изменения в молочной железе

Молочные железы являются важной частью репродуктивной системы каждой женщины. Поэтому упомянутые выше гормоны, эстрогены и пролактин, действуют на них не меньше, чем на яичники и матку
Пик гормонов, ответственных за процессы, происходящие в первой половине цикла, приходится именно на овуляцию. Точнее, она происходит в том случае, если гормонов было достаточно на протяжении последних двух недель, а в нужный день уровень достиг максимума. Под действием такого всплеска гормонов, грудь набухает и болит. Поэтому многие женщины по состоянию груди даже могут определить, когда произошла овуляция.
Причины набухания и боли
Кроме железистой ткани, в молочных железах есть и другие структурные элементы. Например, соединительнотканные перегородки, сосуды, нервы. При этом кровоснабжение и иннервация груди достаточно высоки, то есть сосудов и нервов много. Поэтому все изменения их обязательно затрагивают.
Разрастание железистой ткани молочных протоков даёт незначительное увеличение объёма груди. Но увеличиваясь, проток придавливает проходящие рядом сосуды и нервы к соединительной ткани, которая более упругая, чем кожа или ткани протока. Сдавливание сосуда приводит к нарушению оттока жидкости, что приводит к отёчности, которая проявляется нагрубанием молочной железы и увеличением её объёма. При этом ещё больше задевается нерв, что приводит к повышению чувствительности груди или даже вызывает боль.
Почему болят соски?
Как объяснить изменения, происходящие с сосками? Почему они набухают и болят? Не стоит забывать, что соски – самая чувствительная часть молочной железы. И хоть непосредственно в них значительных изменений не происходит, состояние груди сказывается на их чувствительности очень сильно. В них и ореолах много нервных окончаний именно тех нервов, которые сдавлены по описанным выше причинам. Поэтому нередко при овуляции болят и набухают только соски, а сама грудь становится только чуть более чувствительной.
Другие причины
Некоторые женщины замечают, что грудь болит и набухает не каждый месяц. Это объясняется тем, что причиной боли может быть не только овуляция. Иногда болезненность возникает, когда есть дополнительные факторы, влияющие на грудь. А иногда боль совсем не связана с овуляцией.
Дополнительные причины, почему в середине менструального цикла набухает грудь и болят соски:
- Гормональные сбои. Могут возникать из-за стрессовых факторов, возрастных особенностей (период полового созревания или климакс), использования неправильно подобранных оральных контрацептивов, прерванной беременности. Если грудь болит по этой причине, будут видны изменения в анализах крови на уровень гормонов.
- Неправильное соотношение между гормонами первой и второй половины цикла: много эстрогенов и пролактина, мало прогестерона. В таком случае железистая ткань не может восстановить исходное состояние, протоки забиваются. Это вызывает боль даже при незначительном набухании. Часто в таком случае на УЗИ можно увидеть признаки мастопатии.
- Беременность. Если женщина только забеременела, она может об этом ещё не догадываться, а изменения в организме уже начались. Молочные железы и соски уже начали готовиться к кормлению ребёнка.
- «Мнимая беременность». Нередко грудь болит у девушек, которые хотят забеременеть и ожидают появления признаков приближающегося материнства.
- Простудные заболевания или инфицирование соска. Могут образовываться микротрещины, которые незаметны, но очень болят при воспалении или даже незначительном набухании ткани сосков. В таком случае боль может быть очень сильной.
- Наличие доброкачественных образований или раковой опухоли.
- Ношение неподходящего по размеру или некачественного бюстгальтера тоже может быть причиной того, что грудь болит.
Причины развития патологии
Итак, остеохондроз позвоночника шейно-грудного отдела обычно возникает под воздействием таких факторов:
Сидячий образ жизни, который предполагает продолжительное нахождение человека в одном положении, низкий уровень двигательной активности. Ослабленный иммунитет, неспособный противостоять развитию патологических процессов. Учтите, что вызывать шейный или грудной остеохондроз могут инфекционные процессы в позвоночном столбе или окружающих его тканях. Неправильное питание, результатом которого становится увеличение массы тела. Часто повторяющиеся простудные болезни или общее переохлаждение организма. Систематическое долговременное нарушение осанки, например: у школьников, офисных работников.

Болезни щитовидной железы, а также эндокринной системы, нарушение деятельности сердечно-сосудистой системы. Злокачественные образования в грудном или шейном отделе позвоночника, а также онкологическое поражение окружающих его тканей и органов. Слишком высокая физическая нагрузка. Последствия операции на шейной части позвоночного столба. Травма. Генетическая предрасположенность. Механизм развития остеохондроза закладывается еще во время внутриутробного развития плода. Однако проявится он или нет, зависит от влияния перечисленных факторов.
Массаж
Назначение массажа происходит обычно вместе с рекомендацией лечебной физической физкультуры.
Массажные процедуры помогут в случае:
- люмбаго;
- остеохондрозе;
- артрозе;
- радикулите;
- ишиасе;
- миозите.
Рекомендации для выполнения массажных процедур следующие:
При выполнении манипуляций необходимо использовать масло или крем для скольжения.
Обычно движения выполняются от ягодиц в направлении шеи.
Нельзя осуществлять давление непосредственно на позвоночник, на выпавший позвонок.
После массажа важно надеть согревающую одежду, посидеть в покое, не выходить сразу на холод.
Массажные процедуры показаны при крепатуре, спортивных растяжениях. Однако, неумело выполненный массаж может ухудшить состояние пациента, поэтому желательно обратиться к специалисту.
Плечелопаточный периартрит
Дегенеративно-воспалительный недуг плечевой кости, либо связок, капсул, сухожилий. Возникает в результате шейного остеохондроза, шейного спондилеза. Пред посылками патологии также служат сахарный диабет, туберкулез легких, болезнь Паркинсона, соединительнотканная дисплазия, артропатия, падение на вытянутую конечность, вывихи, удары. Периартрит бывает острым и хроническим. Отмечается припухлость, не возможно полноценно двигать суставом, завести назад, вперед, поднять вверх.
С появлением жалоб нужно посетить невролога, травматолога, ортопеда или хирурга. Уточнить диагноз помогут рентгенография, УЗИ, микро-резонансная томография, атрография, артроскопия. Устранят спазмы нестероидные противовоспалительные средства Ибупрофен, Кетонал, Кетопрофен, Баралгин, Анальгин. Острое течение болезни снимают инъекциями с Новокаином, накладками с раствором Димексида, периартикулярно вводят кортикостероиды.
Что делать? ↑
Болевой синдром такой локализации не рекомендуется терпеть более часа.
Если же таких симптомов нет, можно попробовать устранить боль самостоятельно.
Упражнения
- Кисти рук кладем на плечи, делаем ими круговые движения локтями, по нескольку раз вперед-назад.
- Кисти рук поднимаем вверх, затем поднимаем сами руки, смыкаем ладони над головой. При этом голова опускается, взгляд фиксируется на кистях рук.
- Делаем повороты туловища вправо-влево (скручивание).
Массаж
Можно заняться самомассажем.
Для этого:
- кисти сжимаем в кулаки, оттопыривая большой палец, ставим их на поясницу. Перебираем пальцем так, чтобы кулак потихоньку двигался к шейному отделу позвоночника.
- можно также делать поглаживающие движения одной или двумя руками вдоль позвоночника.
Если при массаже становится больнее, это свидетельствует о наличии воспаления. Нужно его прекратить.
Другие методы самостоятельного лечения
Включают нанесение на участок, в котором чувствуется максимальная боль, как мазей, приготовленных самостоятельно из трав, так и средств официальной медицины:
- «Фастум гель»;
- «Диклофенак»или «Вольтарен» гель;
- Взять по 50 мл сухой горчицы, камфорного спирта и водки, смешать с 3 взбитыми яичными белками. Все компоненты перемешать, настоять 10 часов в темном месте, затем можно применять в виде компресса.
- Смешать 100 гр меда, 50 мл сока алоэ, 150 мл водки. Настаивать 12 часов, применять как компресс.
К каким врачам обращаться?
Список врачей начинается с терапевта.
Затем следуют более узкие специалисты:
- гастроэнтеролог;
- вертебролог или невропатолог;
- нефролог;
- травматолог;
- кардиолог;
- уролог.

Возможный характер боли ↑
Приведем различные примеры болезней по характеру боли.
Нужно учесть, что прямой и стопроцентной гарантии точной диагностики только по этому критерию нет, так как болевой порог и ощущения при одном и том же заболевании разные у разных людей.
Резкая
Боль такого характера обычно появляется в ответ на ущемление, воспаление или раздражение одного или нескольких корешков спинномозговых нервов: это то, что раньше носило название «радикулит».
Вследствие такого мышечного спазма корешок зажимается еще больше.
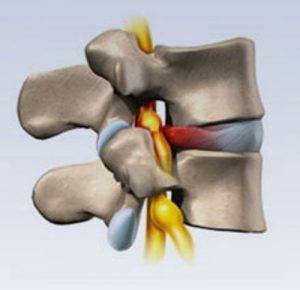
Желчная колика также проявляется резкими болями, только они возникают не только между лопатками, но и в области правого подреберья.
Кроме боли страдает также общее самочувствие, появляется тошнота и рвота.
Сильная
Этим словом чаще всего характеризуют боль при таких состояниях:
- Протрузия межпозвоночного диска;
- Межреберная невралгия, во время которой человек даже боится сделать вдох;
- Панкреатит. Он сопровождается и другими симптомами: вздутием живота, поносом, нарушением общего состояния;
- Инфаркт миокарда. В этом случае самочувствие тоже значительно страдает. Нередко бывает потеря сознания, аритмии, снижение артериального давления.
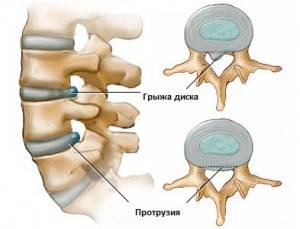
Рис.: протрузия и грыжа межпозвоночного диска
Жгучая
В этом случае дифференцируют 2 состояния – ишемическую сердечную патологию (ее подвид — стенокардию) и остеохондроз.
При ИБС боль:
- будет жгучей, сжимающей;
- не длится долго (только при инфаркте);
- проходит через несколько минут после приема нитроглицерина;
- не зависит от движения;
- стихает в покое.
При ущемлении же нервного корешка боль:
- связана с движением;
- проходит после приема обезболивающих препаратов или при принятии определенного положения;
- не реагирует на нитроглицерин.
Острая
Наблюдается при таких заболеваниях:
- приступ холецистита: появляется в ответ на употребление жирной, острой, жареной пищи, болит также справа под ребрами
- язва желудка, вскрывшаяся (пенетрировавшая) в поджелудочную железу: при этом боль будет не только между лопатками, но и в животе
- обострение остеохондроза грудного отдела: такая боль возникла в ответ на какое-то движение или поднятие тяжести.
Ноющая
Этот вид боли почти всегда говорит о заболеваниях позвоночника и костей:
- кифосколиоз;
- грыжа межпозвонкового диска;
- лопаточно-реберный синдром;
- фибромиалгия;
- спондилоартроз.

В некоторых случаях так могут проявляться язвенная болезнь и ИБС.
Тянущая
Это боль, характерная для костно-мышечно-связочных структур:
- миофасциальный синдром;
- остеохондроз грудного или шейного отдела;
- лопаточно-реберный синдром.
Тупая
Почти 90% причин боли, описываемой характеристикой «тупая», заключается в патологии мышц, сухожилий и связочного аппарата.
Если причина боли – позвоночник, то ее можно описать так:
- боль не отдает в другие части тела;
- усиливается при физической нагрузке, в которой задействованы больные мышцы;
- участок болит при прощупывании.
Колющая
Это симптом следующих состояний:
- Плеврит. Тогда кроме боли, человек будет отмечать кашель, слабость.
- Начинающаяся перфорация язвы. В этом случае до этого были боли в животе, изжога, тошнота, вздутие живота.
- Вегето-сосудистая дистония.
- Желчная колика.
- Пиелонефрит.
Медикаментозное лечение
Если в мышцах происходит воспалительный процесс, то необходимо провести курс лечения противовоспалительными препаратами, такими как Диклоберл, Диклофенак, Вольтарен, Ортофен.
Такой курс проводится на протяжении 3-4 дней.
Воспаленная область нуждается также в наружных препаратах:
- гидрокортизоновая мазь;
- Фастум-гель;
- индометациновая мазь;
- Диклакгель.
Когда воспаление спадает, можно использовать наружные препараты, раздражающие нервные окончания: «Звездочка», Меновазин и другие. На третьей неделе стоит перейти на препараты, которые воздействуют на сосуды, такие как Никрофлекс.
Если после первой недели лечения сдвигов в положительную сторону нет – срочно обращайтесь в больницу.
Причины болей
Любая боль – способ предупреждения о приближающихся негативных изменениях в организме. Когда она располагается за грудиной, по центру – это всегда сигнал о неблагополучии в сердце. Сдвиг влево или вправо, иррадиация – говорит о возможности присоединения других патологий: сосудистых, легочных, суставных, желудочных, неврологических.
Кардиологи различают сердечные и внесердечные причины загрудинного дискомфорта. Основные из них:
- сердечно-сосудистые патологии;
- заболевания опорно-двигательного аппарата;
- легочные проблемы;
- опухоли разного генеза;
- травмы;
- неврозы;
- нарушения функции пищеварительной трубки.
Каждая из них требует к себе внимания, подбора адекватной терапии в случае необходимости.
Сердечные
Основа – патология сердца, но в эту группу относят целый ряд сердечно-сосудистых заболеваний разного генеза, способные иррадиировать в левую половину туловища. Основные из них представлены в таблице.
| Название патологии | Чем проявляется |
|---|---|
| Ишемическая болезнь: стенокардия напряжения, покоя, инфаркт | Тупые боли в области грудины, отдающие в позвоночник, свидетельствуют об ишемии миокарда. Они могут иррадиировать в спину, сопровождаются одышкой, профузным потом, страхом смерти, возникают после нагрузки или спонтанно (для стенокардии больше характерно жжение за грудиной) |
| Пороки сердца разной этиологии | Преобладают симптомы нарушения гемодинамики с отечностью ног, пастозностью лица, одышкой, сильной слабостью, быстрой утомляемостью, боли – вторичны |
| Воспаление сердечных оболочек: миокардит, эндокардит, перикардит | Характерна сильная слабость, одышка, боли разной интенсивности, разлитые отдают в спину |
| Клапанные патологии сердца | Возникают на фоне воспаления или соединительнотканной дисплазии, характеризуются длительным течением, ноющими болями, которые стреляют иногда в позвоночник |
| Дегенерация тканей: гипертония, коронарная недостаточность разного генеза, сердечная недостаточность, кардиомиопатия | Чаще всего – это проблемы пожилых, изменения возрастные, загрудинный дискомфорт связан с нарушением сосудистого тонуса, низкой сократительной способностью миокарда, что приводит к гипернагрузке на миокард |
| Сердечно-сосудистые осложнения некардиологических патологий: гиповолемический или кардиогенный шок, тампонада сердца, аритмии, аневризма, тромбофлебит, артерииты | Как правило – это острые состояния, требующие немедленного вмешательства врачей, характерны: сильная, резкая боль с иррадиацией влево, в том числе и в спину, одышка, потливость |
| Аневризма аорты | Особенность в онемении верхних конечностей на фоне сильной слабости, острой боли – требует экстренного вмешательства |
Внесердечные
Этих причин, вызывающих загрудинные боли с иррадиацией в спину, еще больше, самые серьезные представлены таблично.
Поскольку за грудиной расположено средостение, в котором находятся многие жизненно важные органы, самолечение исключено, опасно для жизни. Необходимо выявить точную причину и разработать адекватную тактику ведения больного. Диагностировать патологию, вызывающую боль за грудиной, отдающую в спину, помогает рентгеновское обследование, УЗИ, ЭКГ, КТ, МРТ.
Гимнастика (упражнения)
Лечебная физкультура дает заметный положительный результат в составе комплексного лечения. Упражнения помогают справиться с болью, укрепить мышцы.
Во время гимнастики необходимо следить за осанкой – позвоночник должен быть максимально выпрямлен. Не следует стремиться к достижению лучшего эффекта путем неразумного увеличения нагрузок.

Все упражнения необходимо делать по 10 раз, постепенно увеличивая нагрузку.
Положить одну ладонь на затылок, другую – на лоб. Наклонять голову вперед и назад, одновременно оказывая противодействие руками. Делать широкие махи прямыми руками с максимальной амплитудой. Сесть на пол, ноги выпрямит, носки натянуть. Поднимать плечи вверх, стремиться дотянуться до ушей. В верхнем положении задержаться до счета 10, после чего вернуться в исходное положение. Лечь на спину, ноги согнуть. Медленно перекатываться одного бока на другой. В положении сидя глубоко вдохнуть, обнять корпус, лопатки максимально развести. Досчитать до 7, выдохнуть.
Гимнастику лучше проводить после пробуждения. А для профилактики при сидячей работе делать упражнения каждые 1,5 часа.
Лечение в домашних условиях
Лечение в домашних условиях подразумевает соблюдение некоторых правил. При подтверждении диагноза шейно-грудной остеохондроз врач дает рекомендации о том, как правильно ходить, как держать осанку, какие позы считаются физиологическим. Дома следует четко соблюдать все указания, правильно вставать, поднимать тяжелые ноши, делать домашнюю работу.
Хорошим домашним способом лечения является баня. Но посещать ее можно только при отсутствии острой боли. Для заметного облегчения понадобится 10 процедур, которые нужно совершать через день. В парилке следует проводить не более 5 минут, после чего столько же времени передохнуть. Достаточно будет трех подходов.
Также в домашних условиях можно носить шейный специальный воротник (воротник Шанса). Установить правильно его должен врач. Также он даст рекомендации об использовании, поскольку носить воротник следует строго установленное время.
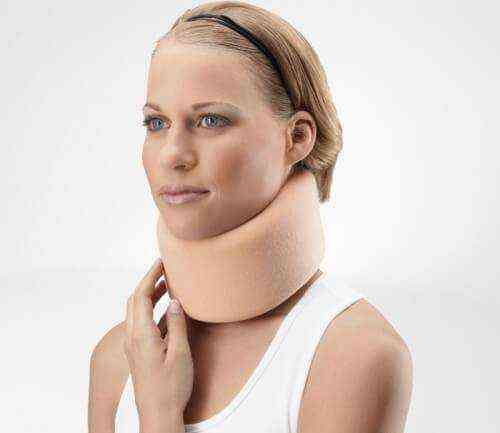
Данный воротник используется для лечения шейного остеохондроза, позволяет закрепить позвонки в правильном положении.
Необходимо придерживаться во время лечения специальной диеты. Из меню полностью исключаются острые и соленые блюда. Рацион следует обогатить пищей с повышенным содержанием кальция (молочные продукты, орехи, овсяная и ячневая крупа, фасоль).
Суточная доза кальция для взрослых составляет 1 тыс. мг. Это стакан молока+йогурт+55 г твердого нежирного сыра. При остеохондрозе, в период менопаузы и пубертатном возрасте количество кальция необходимо увеличить в 2 раза.
Заболевания, вызывающие подобную боль
Наиболее часто причиной вышеуказанного состояния являются заболевания опорно-двигательного аппарата. Любые нарушения, связанные с позвоночником, влекут за собой расстройства процесса кровообращения, затрагивают окружающие мышцы и рядом находящиеся части тела. К таким патологиям относят:
- остеохондроз шейного отдела. Нервные окончания, которые находятся в шее, осуществляют иннервацию всех ее органов и предплечья, поэтому малейшие неполадки внутри шейного отдела отражаются болезненностью под лопаткой. Данное заболевание шейного отдела при хроническом течении, вызывает постоянные боли, они могут быть ноющими, тупыми, также во время обострения могут носить острый характер.
- Межпозвоночные грыжи. При разрыве фиброзного кольца, которое происходит смещение ядра диска, начинается воспаление и боли, которые бывают сильными, часто отдают в лопатку.
- Спондилоартроз. Определяется разрастанием, деформацией позвонков, наличием шипов и выступов. Может вызывать острый болевой синдром в шее, которая часто отдает под лопатки.
- Стеноз. Происходит сужение тканей, которые окружают спинномозговой канал, такое нарушение сказывается болями как в шее, лопатках, так и других частях тела.
- Периартрит сустава плеча. На формирование патологии влияет сильная физическая нагрузка, различные травмы, перенесенный инфаркт. Нередко симптомами периартрита плечевого сустава является болезненность, не только в плече, но и шее, которые отдают под лопатку.
- Болезни внутренних органов.
- Когда болит шея и болевые ощущения затрагивают лопатку с правой стороны, это может говорить о развитии желчной колики, которая формируется у больных с желчекаменной болезнью. Во время воспалительного процесса диафрагмальный нерв вызывает реакцию организма, которая называется френикус-симптомом.
- При таком недуге, как стенокардия, пациенты также могут жаловаться на боль в области шеи, которая отдает к левой лопатке. Помимо данных признаков также может присутствовать одышка, покалывания в области сердца. Нередко данные признаки возникают также во время инфаркта миокарда.
- Приступы острого панкреатита. Во время воспалительного процесса поджелудочной железы, возможна тошнота, рвотные позывы, боль захватывает правую часть спины, шею, правое подреберье и лопатку.
- Увеличение щитовидной железы. К типичным проявлениям при таком состоянии щитовидки считается дискомфорт при приеме пищи, ощущение сдавливания, боль в шее, плече, под лопаткой.
- Миофасциальный синдром. Если данное заболевание носит хронический характер, она часто затрагивают шею и правую лопатку.
- Онкология легких. На начальном этапе формирования недуга больные не ощущают никаких изменений, и только с его ростом, когда опухоль охватывает окружающие ткани и доходит до плечевого сплетения, появляется боль в верхнем отделе позвоночника, отдает в лопатки.
Может ли болеть грудь, причины
 В течение развития болезни может начать серьёзно болеть грудь. Проблемы часто появляются у полных людей, ведущих пассивный образ жизни.
В течение развития болезни может начать серьёзно болеть грудь. Проблемы часто появляются у полных людей, ведущих пассивный образ жизни.
В некоторых случаях остеохондроз провоцируется инфекционными заболеваниями и неправильным обменом веществ. Боли также проявляются из-за сколиоза.
Долгое сидение в одной позе – тоже ещё одна из причин болей за грудиной.
Межпозвоночные диски при этой болезни меняются. Со временем, они выгораживаются, покрываются наростами. В результате нервные окончания защемляются, и вдавливаются сосуды. Появляются болевые ощущения.
Если болевые ощущения проявились в грудной клетке, значит причин могут следующими:
- Дисфункция органов грудины при воспалении суставов.
- Начало дегенерации и атрофия в месте соединения позвоночного столба и ребер.
- Чрезмерная нагрузка на позвоночник.
- Ухудшение процесса из-за воспалительного процесса мышц.
- Боль связана с какими-либо патологиями или осложнениями.
Ощущение болезненных толчков в области груди – это один из признаков развития остеохондроза. Несмотря на то, что данная область позвоночника является физически самой крепкой, она легко поддаётся патологическому процессу. Это может быть последствием:
- чрезмерных физических нагрузок,
- наличия сколиоза,
- срыва после поднятия тяжестей.
Регулярное появление подобных факторов постепенно накапливается и в конце-концов деформирует костные ткани вашего позвоночника, после чего происходит медленное разрушение межпозвоночных дисков, появляются патологические наросты – остеофиты.
Когда пациент двигается, эти наросты, зажимают сосуды спинного мозга: из-за дальнейших дегенеративных процессов продолжает ухудшаться циркуляция крови в организме, в частности в области грудной клетки, ухудшается их связь с центральной нервной системой.
Важно! Когда болезнь прогрессирует – давление усиливается – болезненные ощущения, соответственно, тоже. При этом, в какой области тела локализуется боль, зависит от того, где происходит дегенеративный процесс.
Заболевания, вызывающие подобную боль
Наиболее часто причиной вышеуказанного состояния являются заболевания опорно-двигательного аппарата. Любые нарушения, связанные с позвоночником, влекут за собой расстройства процесса кровообращения, затрагивают окружающие мышцы и рядом находящиеся части тела. К таким патологиям относят:
- остеохондроз шейного отдела. Нервные окончания, которые находятся в шее, осуществляют иннервацию всех ее органов и предплечья, поэтому малейшие неполадки внутри шейного отдела отражаются болезненностью под лопаткой. Данное заболевание шейного отдела при хроническом течении, вызывает постоянные боли, они могут быть ноющими, тупыми, также во время обострения могут носить острый характер.
- Межпозвоночные грыжи. При разрыве фиброзного кольца, которое происходит смещение ядра диска, начинается воспаление и боли, которые бывают сильными, часто отдают в лопатку.
- Спондилоартроз. Определяется разрастанием, деформацией позвонков, наличием шипов и выступов. Может вызывать острый болевой синдром в шее, которая часто отдает под лопатки.
- Стеноз. Происходит сужение тканей, которые окружают спинномозговой канал, такое нарушение сказывается болями как в шее, лопатках, так и других частях тела.
- Периартрит сустава плеча. На формирование патологии влияет сильная физическая нагрузка, различные травмы, перенесенный инфаркт. Нередко симптомами периартрита плечевого сустава является болезненность, не только в плече, но и шее, которые отдают под лопатку.
- Болезни внутренних органов.
- Когда болит шея и болевые ощущения затрагивают лопатку с правой стороны, это может говорить о развитии желчной колики, которая формируется у больных с желчекаменной болезнью. Во время воспалительного процесса диафрагмальный нерв вызывает реакцию организма, которая называется френикус-симптомом.
- При таком недуге, как стенокардия, пациенты также могут жаловаться на боль в области шеи, которая отдает к левой лопатке. Помимо данных признаков также может присутствовать одышка, покалывания в области сердца. Нередко данные признаки возникают также во время инфаркта миокарда.
- Приступы острого панкреатита. Во время воспалительного процесса поджелудочной железы, возможна тошнота, рвотные позывы, боль захватывает правую часть спины, шею, правое подреберье и лопатку.
- Увеличение щитовидной железы. К типичным проявлениям при таком состоянии щитовидки считается дискомфорт при приеме пищи, ощущение сдавливания, боль в шее, плече, под лопаткой.
- Миофасциальный синдром. Если данное заболевание носит хронический характер, она часто затрагивают шею и правую лопатку.
-
Онкология легких. На начальном этапе формирования недуга больные не ощущают никаких изменений, и только с его ростом, когда опухоль охватывает окружающие ткани и доходит до плечевого сплетения, появляется боль в верхнем отделе позвоночника, отдает в лопатки.
Особенности развития патологии
Несмотря на то, появилась ли эта болезнь у женщины или у мужчины, ее обязательно нужно лечить. В противном случае возникнут неприятные и даже опасные последствия: частичный или полный паралич, который может быть необратимым; инфаркт; инсульт; сужение спинномозгового канала.
Итак, остеохондроз позвоночника, а именно грудной и шейной области, развивается так:
Сначала происходит сморщивание и обезвоживание пульпозного ядра в межпозвоночном хряще. Это приводит к уменьшению высоты хряща и его упругости. То есть шейный отдел уже не будет таким подвижным, ведь амортизационные свойства ухудшаются. Грудной отдел при этом тоже не может выдерживать необходимые физические нагрузки. Далее, остеохондроз шейно-грудного отдела характеризуется уменьшением эластичности фиброзного кольца. Именно оно не дает возможность зафиксировать хрящ в необходимом положении. На фиброзном кольце появляются трещины и разрывы. Выход пульпозного ядра в разрыв. Оно начинает выпячиваться, что приводит к образованию грыжи межпозвоночного диска. Компенсация некоторых параметров позвонков за счет чрезмерного разрастания костной ткани и появления остеофитов. Они способствуют еще большему сужению просвета спинномозгового канала.
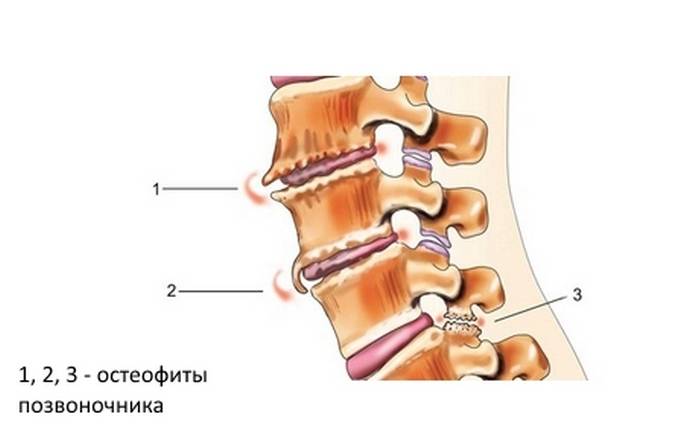
Как видите, остеохондроз является сложным заболеванием, лечение которого нужно начинать незамедлительно. Патология доставляет одинаково много проблем и женщинам, и мужчинам. Поэтому первое действие, которое следует предпринять, как только появились первые признаки, – обратиться к доктору для тщательного обследования.