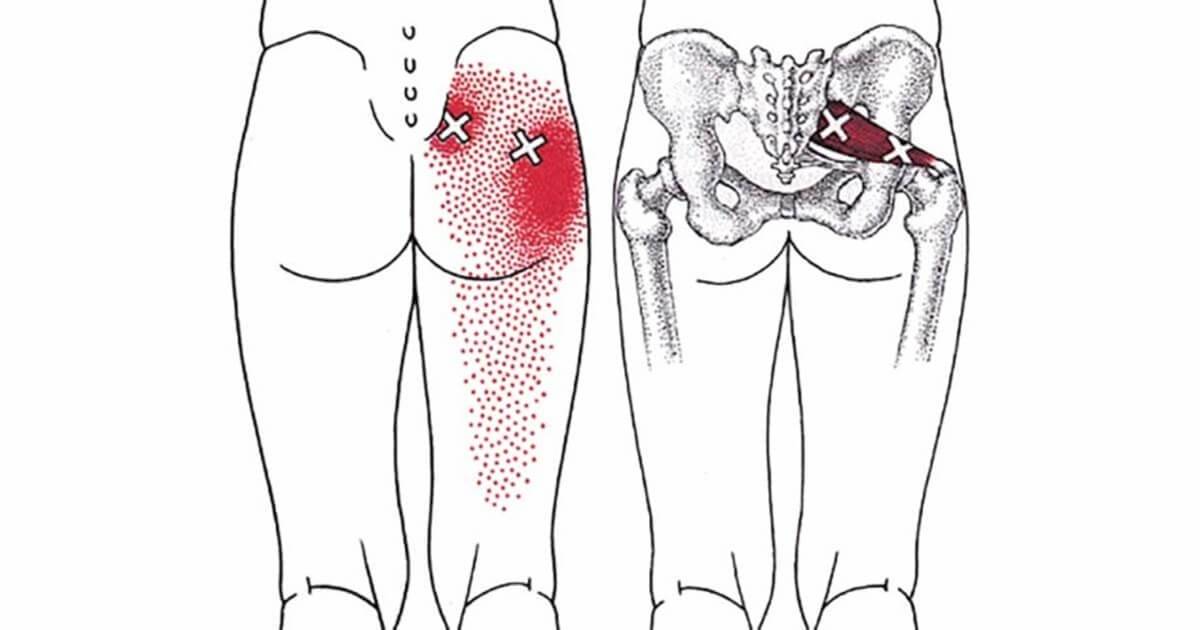
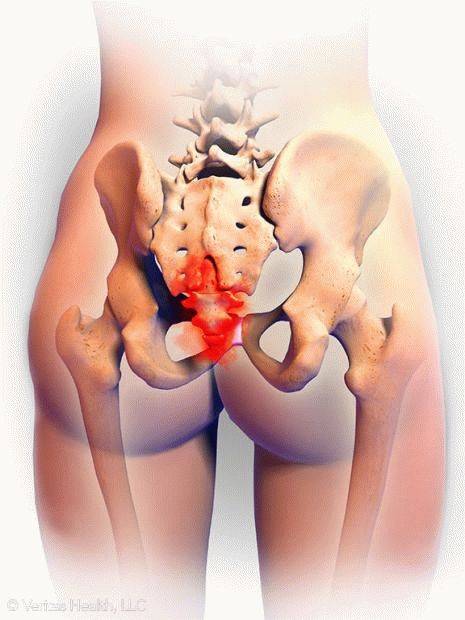
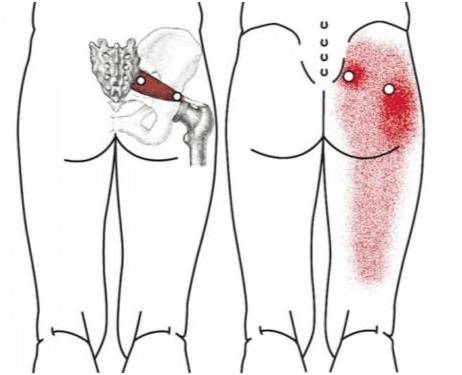
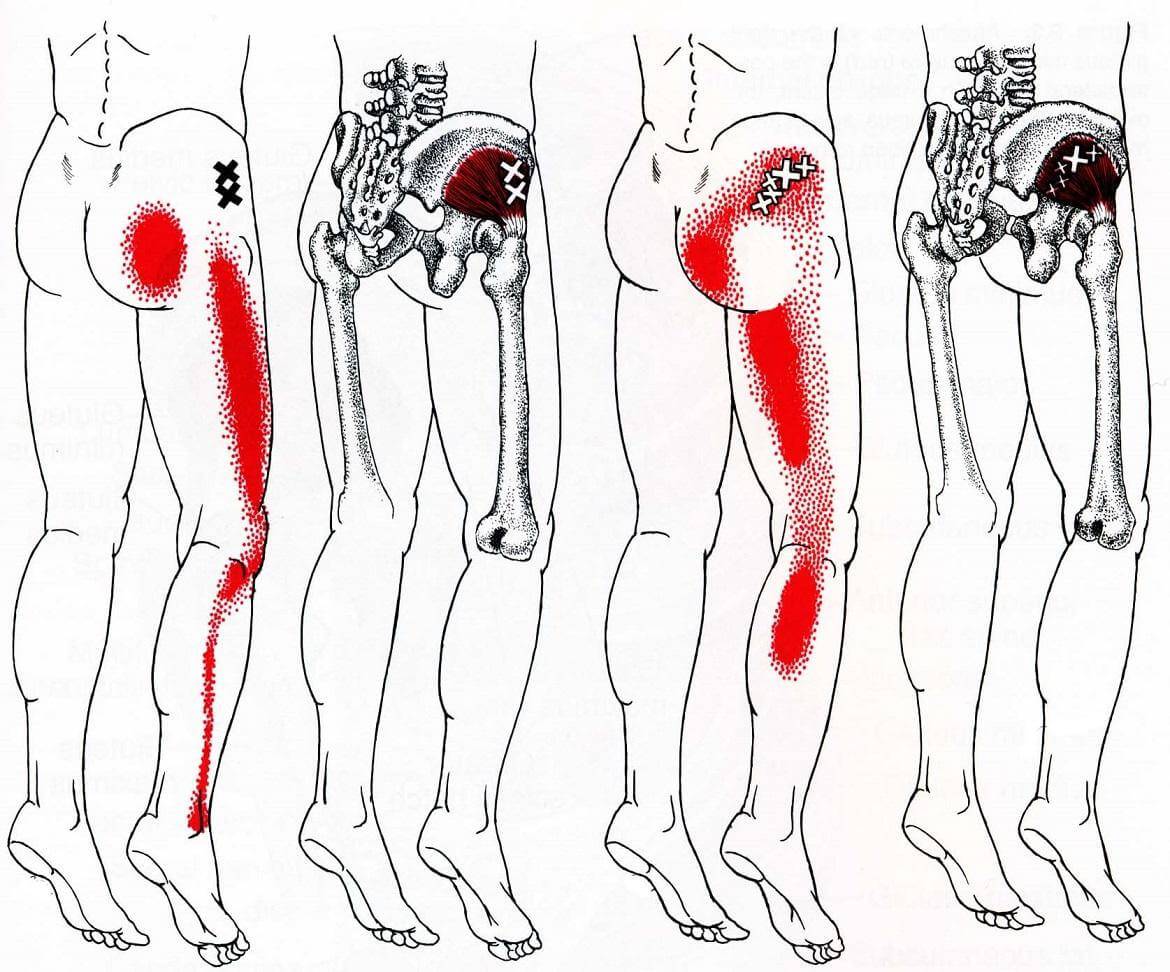
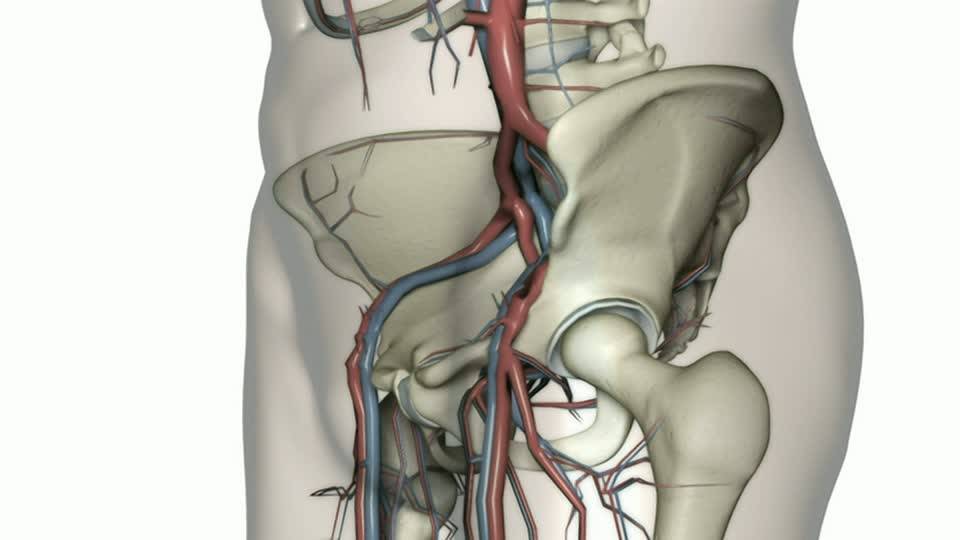
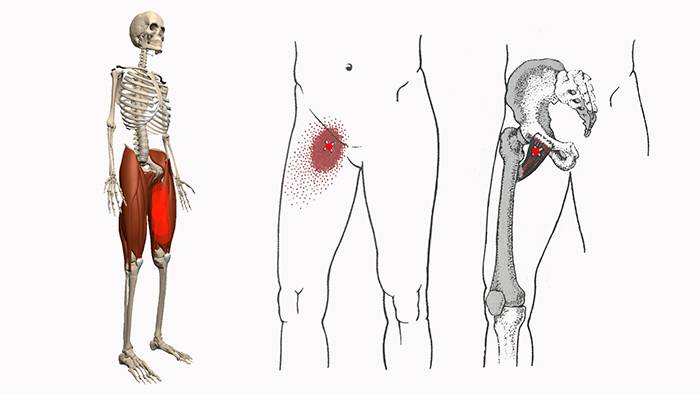
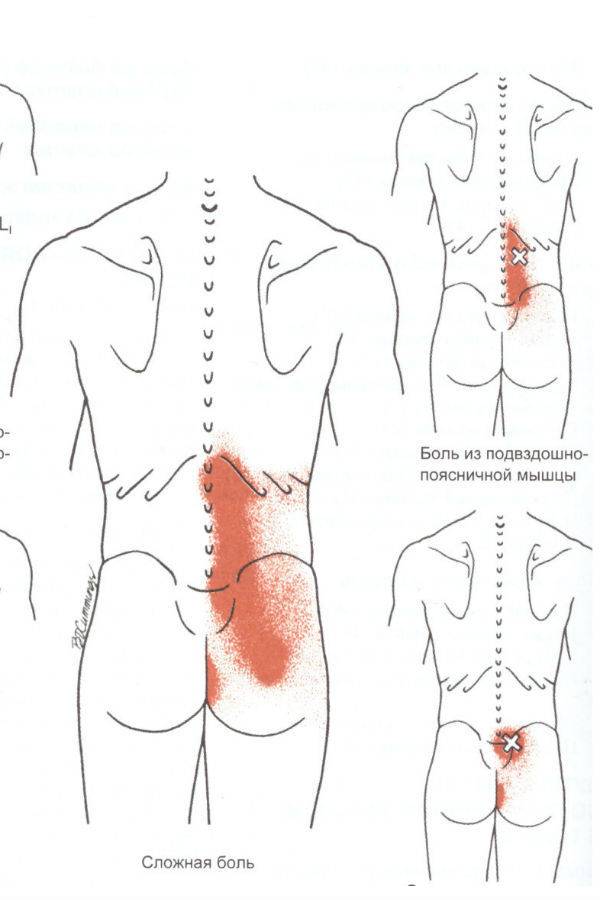
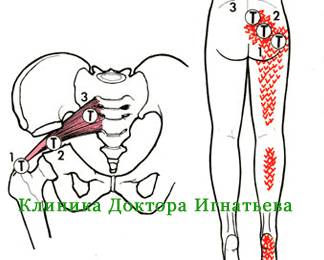
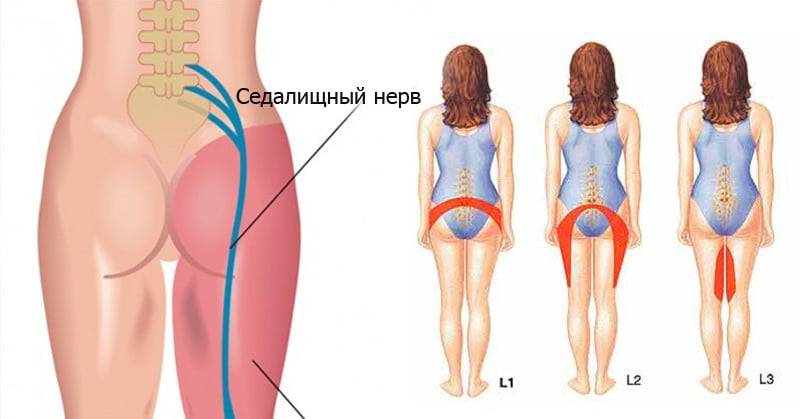
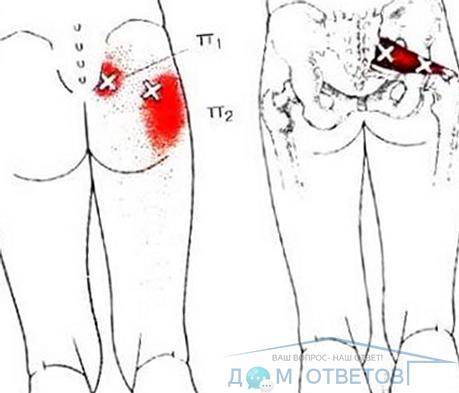
Диагностика проблемы
Диагностировать состояние грамотно может только врач. Используется несколько методов:
- Сбор анамнеза, анализ симптомов у пациента;
- Мануальный осмотр, пальпация, проверка рефлексов, чувствительности в определенных точках (особенно показано для определения факта защемления нерва);
- Рентгенограмма отражает остеохондроз, иные хронические процессы в позвоночнике;
- КТ, МРТ – более современные, сложные, информативные методы исследования, назначаются при невозможности поставить диагноз иначе;
- Электронейрограмма позволяет оценить состояние нервной ткани;
- Ангиограмма оценивает состояние сосудов, интенсивность тока крови, питание тканей.
Далеко не всегда нужно использование всех этих методов диагностики. Часто диагноз удается поставить по результатам одного лишь мануального осмотра.

Возможные причины патологии
Болевые ощущения в нижней части спины характерны для многих заболеваний.
Травмы
 Причиной боли могут быть избыточные нагрузки или травмы
Причиной боли могут быть избыточные нагрузки или травмы
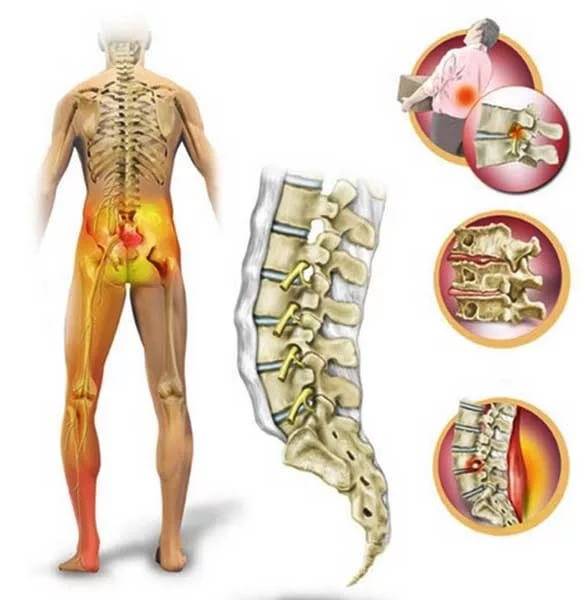
Дискомфорт в нижней зоне спины характерен для людей в возрасте 30- 40 лет и пожилых. У детей и подростков болевые ощущения связаны в основном с перенесенными травмами и врожденными патологиями позвоночника. К механическим травмам костно-мышечного каркаса относятся переломы, вывихи, ушибы, растяжения мышц и связок. При таких повреждениях болевой синдром ярко выражен. Он усиливается при наклонах назад, вперед и с любую сторону.
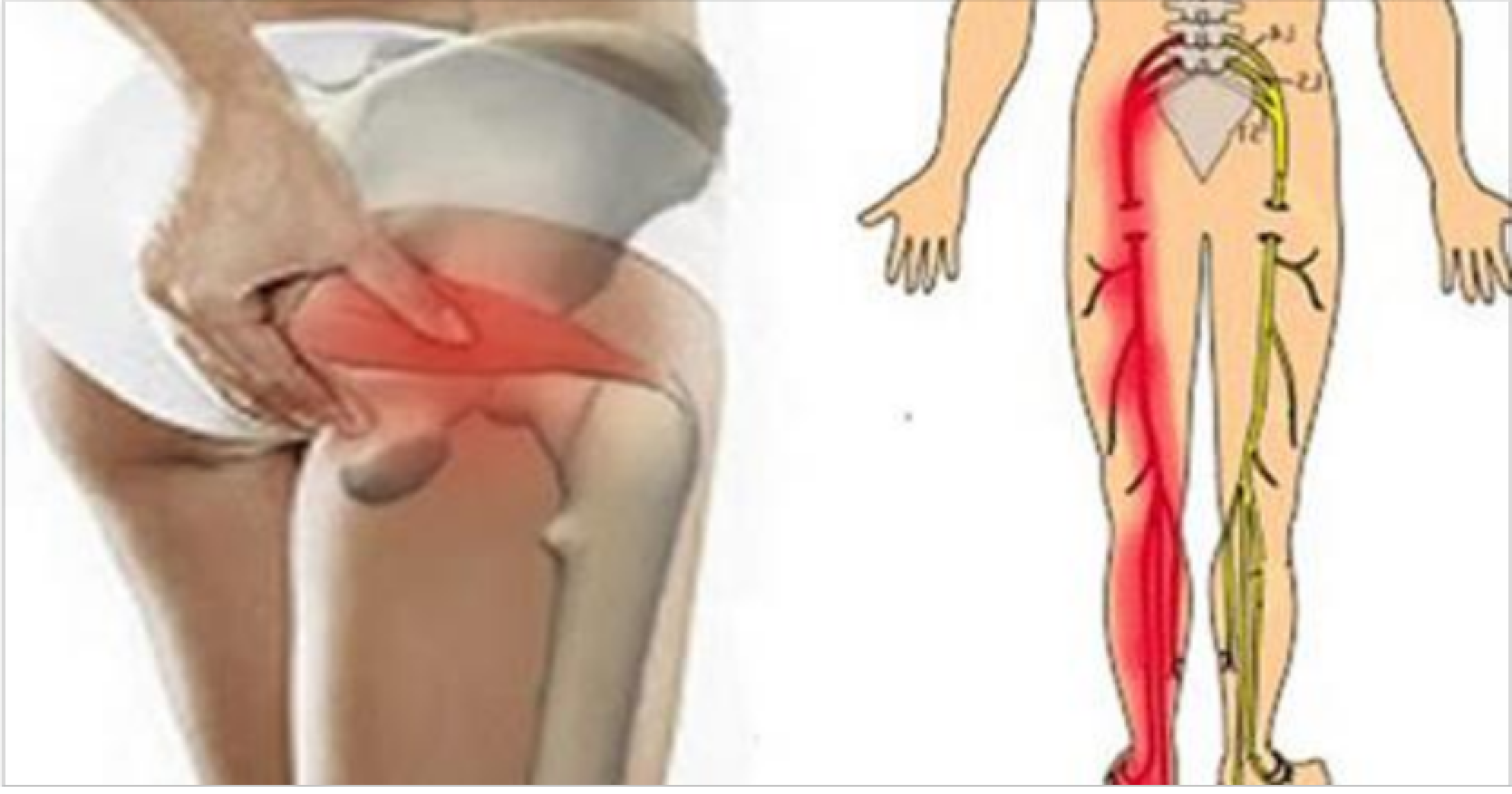
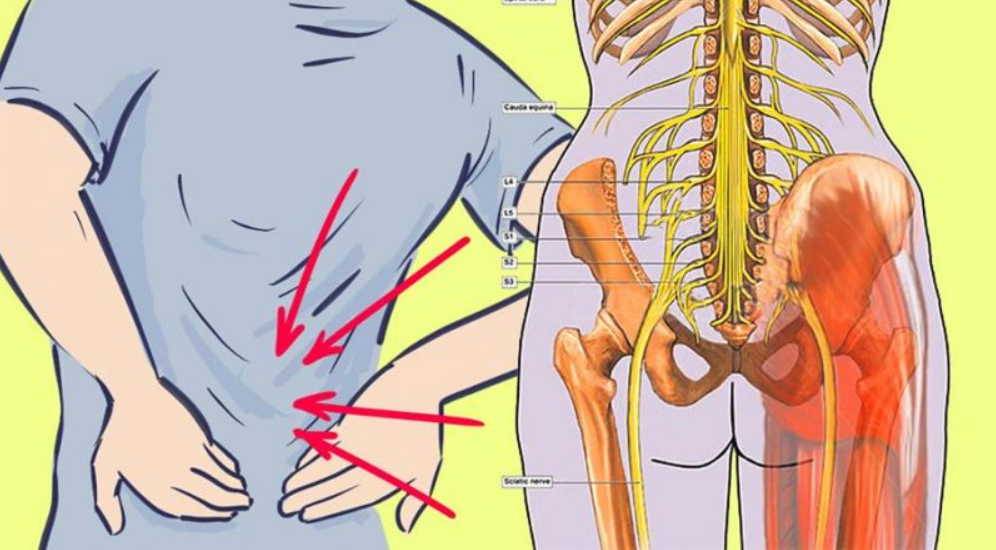
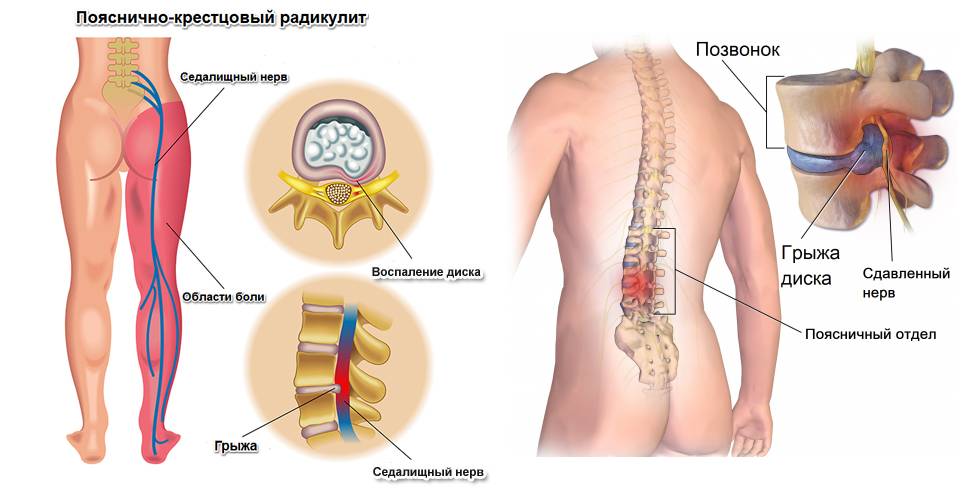
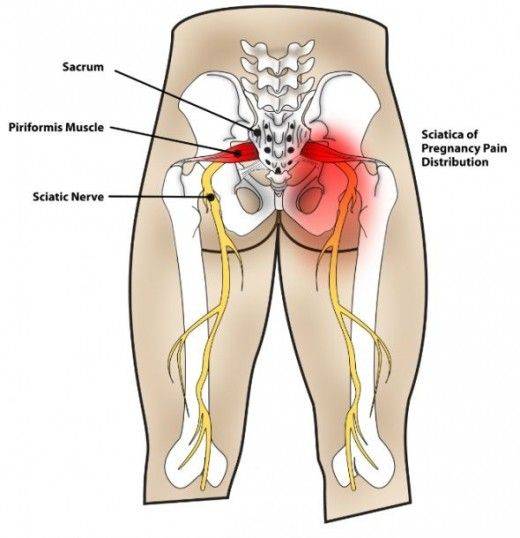
Корешковый синдром
Сдавливание или защемление корешков спинномозговых нервов называют радикулопатия или радикулит. Заболевание развивается остро, но часто переходит в хроническую форму. Компрессия нервных волокон происходит в результате выпирания грыжи или разрастания краевых остеофитов при остеохондрозе. Дополнительные симптомы корешкового синдрома:
- нарушение чувствительности со стороны пораженного нерва;
- мышечная слабость.
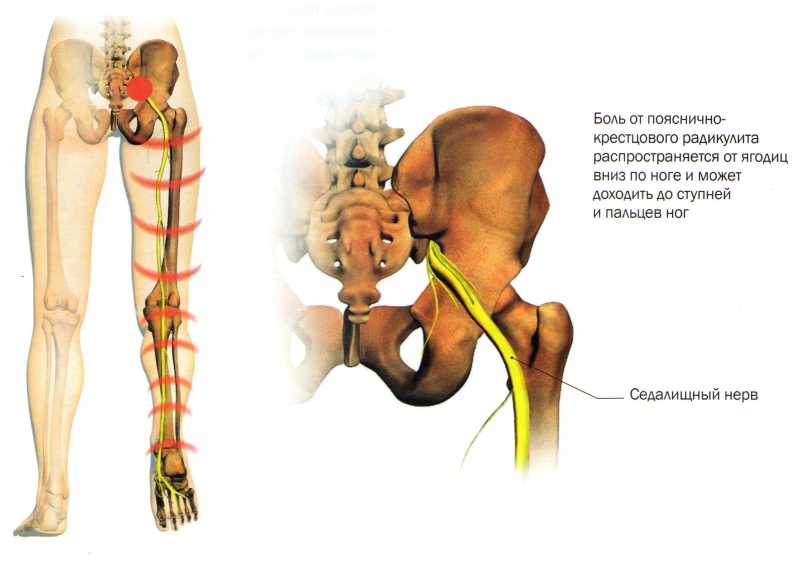
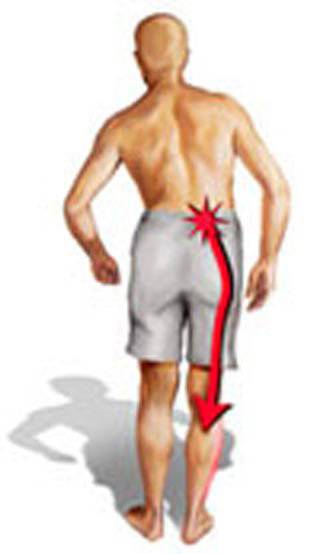
Синдром редко проявляется в зоне крестца и копчика, чаще всего затрагивает поясничный отдел. Это один из наиболее подвижных участков позвоночника, имеющий крупные нервные сплетения. При наклонах, поворотах, сгибании туловища или поднятии тяжестей может возникнуть прострел, называемый люмбаго. Человек застывает в вынужденной позе, ему сложно двигаться. Легче становится при горизонтальном положении тела.
Инфекционно-воспалительные процессы
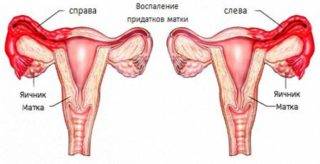 Воспаление придатков вызывает боль в пояснице
Воспаление придатков вызывает боль в пояснице
Инфекционные заболевания, развивающиеся в организме, могут стать причиной воспаления эпидурального пространства позвоночника. Соединительная ткань между позвонками и оболочкой спинного мозга. Воспаление сопровождается нагноением, повышенной температурой, лихорадкой, сильными болями. Патология называется эпидурит. Провоцирующими факторами болезни являются:
- остеомиелит;
- тонзиллит, стоматит;
- туберкулез позвоночника;
- гинекологические патологии.
Бактерии попадают в область позвоночника с потоком крови из различных частей тела. Вызывая острое воспаление.
Еще один недуг – спондилит. Он приводит к размягчению костной ткани, деформации позвоночника. Признаки патологии:
- жгучая боль в пояснице при наклонах и движении;
- повышенная температура;
- снижение чувствительности в конечностях;
- утомляемость.
Дегенеративно-дистрофические патологии
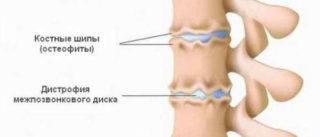 Снижение высоты диска приводит к трению костей и постоянным болям
Снижение высоты диска приводит к трению костей и постоянным болям
Вертикальное положение тела человека приводит к развитию характерного заболевания – остеохондроза. Значительная нагрузка на межпозвоночные диски и недостаточное питание приводит к потере эластичности и усыханию фиброзного кольца. Дистрофия хрящевой ткани вызывает сдавливание и пульпозного ядра, а его разрыв провоцирует образование грыжи. Дегенеративно-дистрофические заболевания – это основные причины резкой боли в пояснице при наклоне вперед. Кроме остеохондроза существуют и другие патологии:
- спондилез – изношенность и возрастные изменения позвонков с характерным костным разрастанием краев;
- спондилоартроз – патология межпозвоночных суставов;
- спондилолистез – смещение позвонка вперед;
- болезнь Бехтерева – хроническое воспаление суставов крестцово-поясничного отдела.
Перечисленные патологии проявляются не только болью. Пациенты жалуются, что немеют ноги, появляется мышечная напряженность, искривление и ограничение подвижности позвоночника.
Опухоли
 Опухоль сдавливает нервы и окружающие ткани, вызывая боль
Опухоль сдавливает нервы и окружающие ткани, вызывая боль
В тканях позвоночника образуются доброкачественные и злокачественные опухоли шванномы. Они поражают спинномозговые нервы. На начальной стадии болевые ощущения умеренные, но с ростом образования они усиливаются. Появление метастазов может быть связано с опухолями других участков тела. При разрастании и попадании в спинной мозг они вызывают неприятные симптомы. Доброкачественные новообразования успешно поддаются лечению. Злокачественные опухоли опасны для жизни.
Причины болей в пояснице
Рассмотрим основные причины болей в пояснице с учетом их локализации.
Боль выше поясницы, но ниже лопаток
Основные причины, по которым болит в этой области:
- заболевания позвоночника (первичные боли);
- травма – от падения, неправильно выполненного упражнения, удара;
- перенапряжение мышц, спазм;
- сердечно-сосудистые заболевания;
- опухоли, в том числе злокачественные;
- заболевания ЖКТ.
Боль ниже поясницы
Болезненность низа спины возникает из-за заболеваний позвоночника или внутренних органов. Во втором случае боли называются «отраженные». Чаще всего боль возникает после долгой ходьбы, продолжительного сидения, ушибов и травм, перенесенных инфекционных заболеваний, поднятия тяжестей.
Зачастую боль ниже поясницы связана с нездоровой и неправильной нагрузкой на позвоночник. Реже это могут быть заболевания ЖКТ и мочеполовой системы – холецистит, цистит, пиелонефрит, гастрит, запор.
Признаки отраженной боли:
- редкое или частое и болезненное мочеиспускание;
- вздутие живота;
- боль внизу живота;
- повышение температуры тела;
- тошнота, рвота;
- диарея или запор.
У женщин причинами болей ниже поясницы могут быть: беременность и ее осложнения, климакс, менструация.
Если нет других симптомов, кроме боли, то говорят о том, что это связано с проблемами с опорно-двигательным аппаратом. Если боль локализуется в области таза, то это может быть следствием перенесенного заболевания тазобедренного сустава.
Боль в пояснице слева
Характер боли ноющий, она не проходит в покое, возникает при ходьбе, физической нагрузке, беге, после длительного сидения.
Если после отдыха боль не проходит, то ее причинами могут быть:
- сколиоз;
- остеохондроз;
- инфекции позвоночника;
- нарушение кровообращения.
Если боль возникает при ходьбе и проходит после отдыха, это может быть радикулит, сахарный диабет, смещение позвоночника, защемление нервного корешка.
Ноющая боль выше поясницы слева возникает при малоподвижном образе жизни и может говорить о наличии остеохондроза, о недавнем переохлаждении или неправильной осанке.
Острая, опоясывающая боль в боку, которая отдает в левую лопатку, может быть одним из симптомов инфаркта миокарда. В эту же область отдает язва желудка, боль при этом внезапная, резкая, режущая.
Боль в пояснице справа
- Схваткообразная боль характерна для заболеваний органов мочеполовой системы.
- Нарастающая болезненность говорит о воспалительном процессе, включая абсцесс.
- Кинжальная боль – это неотложные состояния, то есть внутреннее кровотечение, язва, разрыв какого-либо органа, тромбоэмболия.
- Прострелы характерны для заболеваний позвоночника, когда в процесс вовлечены спинномозговые корешки.
- Постоянная тупая и монотонная боль характерна для заболеваний паренхиматозных органов, например печени.
- Тянущая боль возникает при повреждениях опорно-двигательного аппарата, включая травмы.
Боль в пояснице при кашле
Самые главные причины болей при кашле:
- Грыжа – сопровождается потерей чувствительности конечностей. Боль появляется также при наклонах вперед.
- Стеноз. При этом трудно ходить, есть слабость в ногах. Обследование показывает снижение толщины дисков.
- Фасеточная артропатия. Поясница болит при кашле, но боль проходит, если согнуться в сторону травматического повреждения. С пораженной стороны перенапрягаются мышцы.
- Травмирование фиброзного кольца. Боль усиливается при наклонах, движениях, долгом сидении.
- Остеохондроз. При нем снижается функция позвоночника.
- Заболевания почек.
- Невралгии – опоясывающая боль.
Диагностика
Верное диагностирование причин болей в пояснице, крестце важно для корректного проведения процесса лечения. Если дискомфорт обусловлен обострением хронической патологии позвоночного столба, то для подтверждения диагноза пациент может сразу обратиться к неврологу/ортопеду
Также при наличии выраженной гинекологической симптоматики имеет смысл обратиться к гинекологу. Однако в случаях, когда определить источник болей в крестце и пояснице точно невозможно, лучше посетить терапевта для прохождения первоначального осмотра. Он даст направление к профильному специалисту.
- Заболевания позвоночника диагностируются в ходе мануального осмотра, когда невролог проверяет рефлексы, чувствительность в контрольных точках. Подтверждается он рентгенограммой (при необходимости, КТ, МРТ);
- Гинекологические патологии диагностируются посредствам осмотра, УЗИ, лабораторных анализов. При необходимости (миома, новообразование) назначается консультация хирурга.
Если накануне возникновения пояснично-крестцовых болей имела место травма, то лучше не терять времени – сразу обратиться к травматологу.
Симптоматика
В зависимости от причины, вызвавшей дискомфорт, он имеет разный тип. По типу болевых ощущений и сопутствующей симптоматике можно предположить, какой патологический процесс протекает в организме. Потому характер симптомов играет важную роль в ходе диагностических процедур.
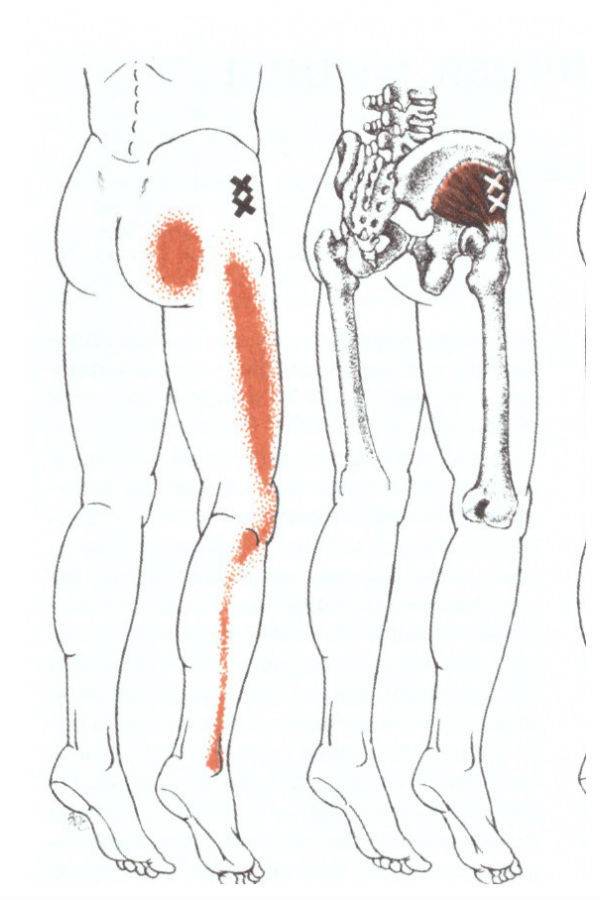
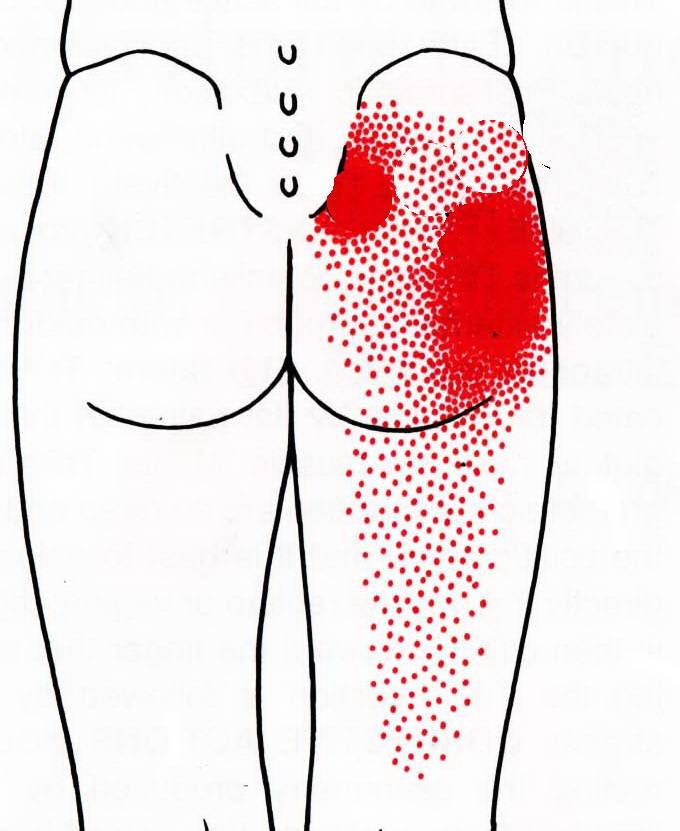
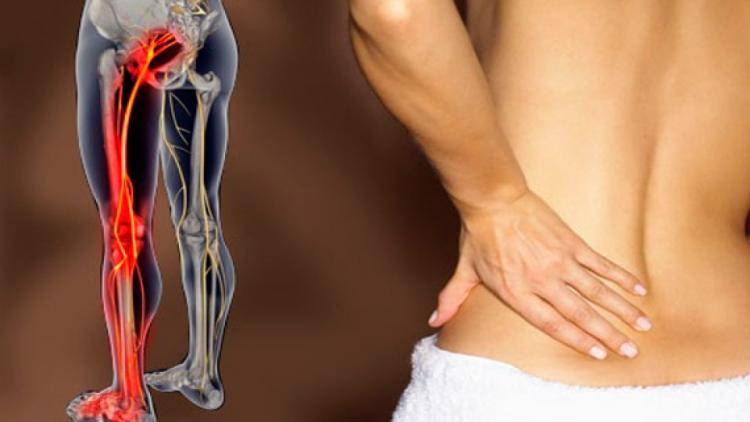
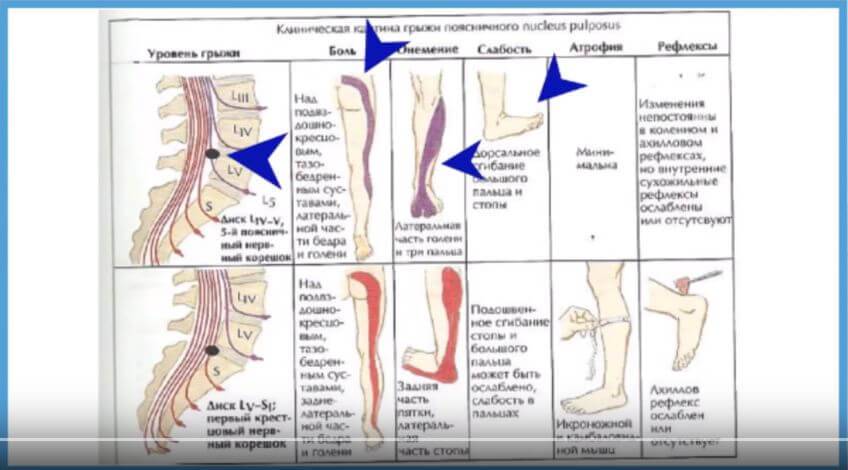
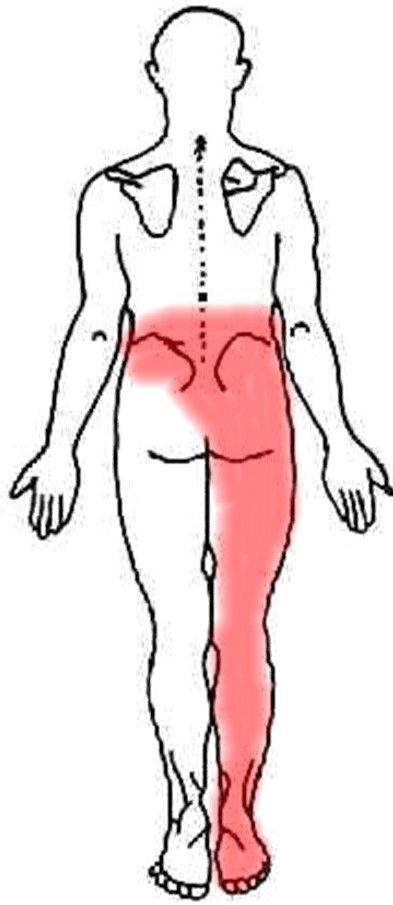
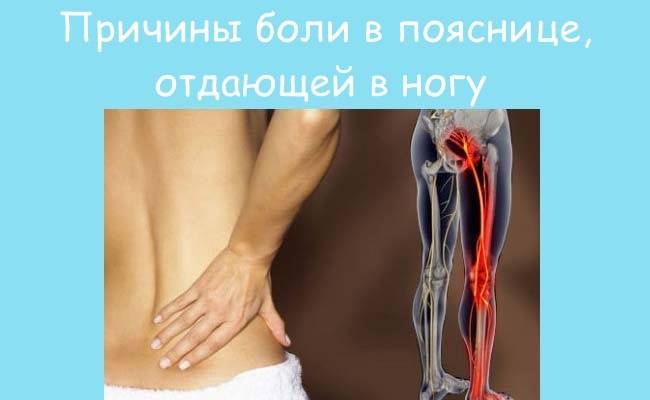
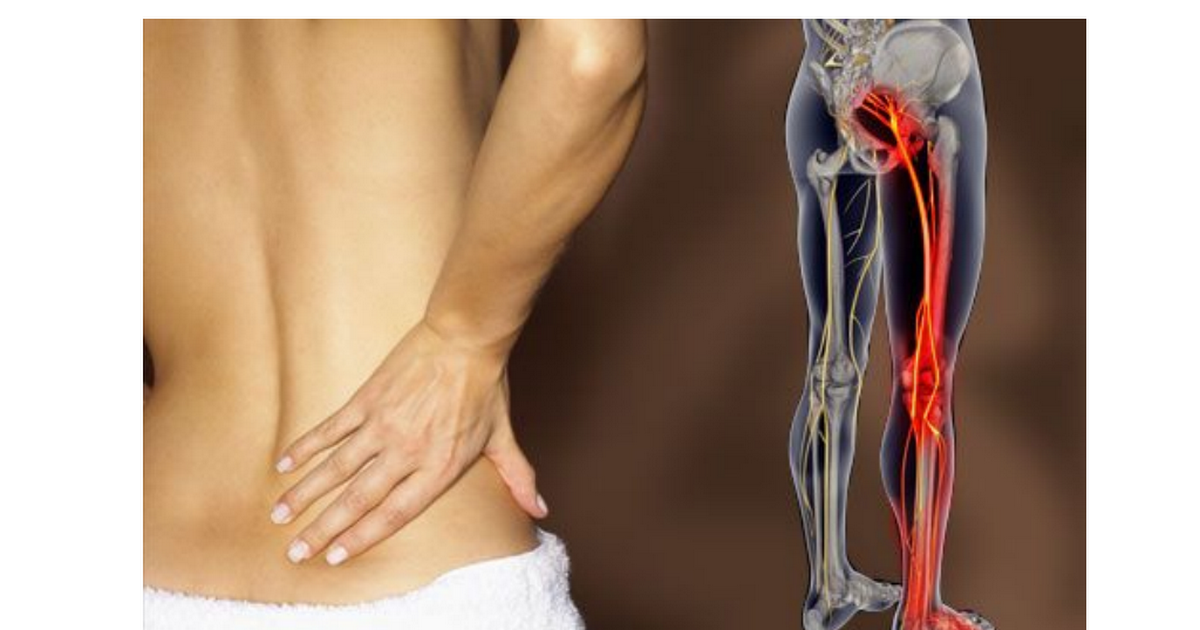
Ноющая боль в крестце, отдающая в ногу, может вызываться:
Гинекологическими патологиями (необходимо обратить внимание на сопутствующие симптомы);
Радикулитом, защемлением, синдромом «конского хвоста», остеохондрозом в хроническом течении (неприятные кратковременные ощущения, возникают при нагрузках, длительной гиподинамии);
При гипертонусе мышц дискомфорт разлитой, проявляющийся при статической/динамической нагрузке на пояснично-крестцовый отдел;
Воспалительные процессы в нижних отделах кишечника порой вызывают такие симптомы, когда кишечник заполнен.
Тянущая болевая симптоматика характерна при:
- Гинекологических заболеваниях, во время предменструального синдрома, менструации;
- Новообразованиях, когда тянущие ощущения вызывает сама их масса в организме;
- Гипертонус мышц способен вызывать разнообразную по типу ощущений симптоматику.
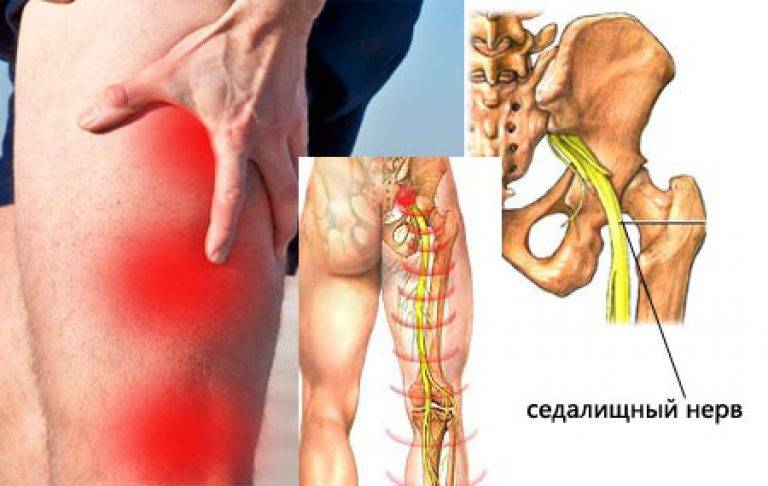
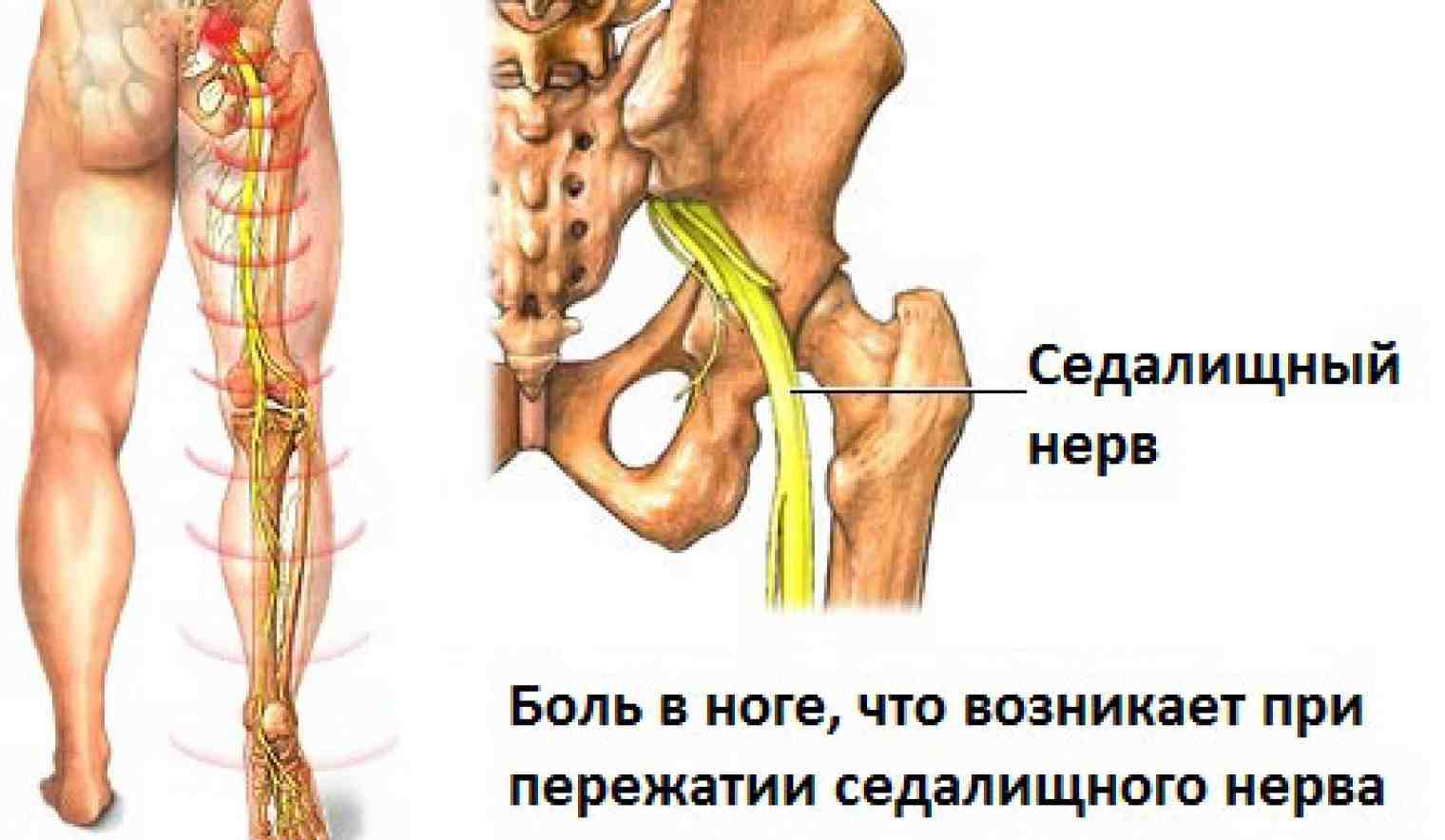
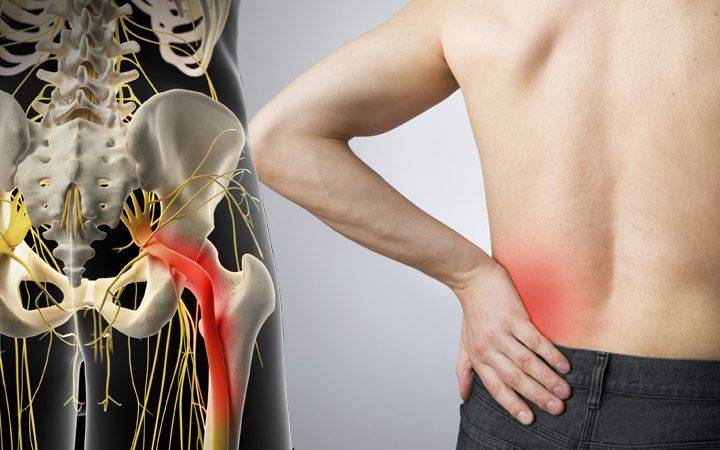
Сильные боли в крестце, отдающие в ноги – признак заболевания опорно-двигательного аппарата. Возникают при сильном защемлении нервной ткани. Могут быть спровоцированы патологиями:
- Радикулитом, защемлением, синдромом «конского хвоста» в остром течении. Усиливаются при любой физической активности, присутствуют более или менее выраженными почти постоянно;
- Остеохондрозом, грыжей, протрузией в период обострения. Сопровождаются чувством скованности в пояснице, усиливаются при наклоне, длительной гиподинамии;
- Анальными трещинами, геморроем. В этой ситуации боль острая, режущая, появляется/усиливается только при попытках дефекации;
- Миозитом, для которого характерно менее локализованное, более размытое распространение боли в нижних отделах спины. Протекает с чувством скованности, уменьшением подвижности пораженного отдела.
От причин, чаще всего, не зависит то, в какую именно ногу отдает боль. Это зависит только от того, в какую из двух конечностей иннервирует нерв, вблизи которого развивается патологический процесс. Но есть некоторые закономерности, которые имеют место наиболее часто:
- При гинекологических патологиях дискомфорт возникает в обеих ногах, по внутренней, задней сторонам бедер;
- При миозите боль отдает в обе ноги, так как процесс разлитой;
- Также обстоит дело с гипертонусом, спазмом мускулатуры в глубоких слоях.
Иные закономерности в локализации болей по сторонам отсутствуют.
Причины
Причины болей в крестце, отдающих в ногу, делятся на две большие группы – заболевания опорно-двигательного аппарата (мышц, суставов, позвоночника) и патологии внутренних органов, мягких тканей. К первой группе относятся болезни, возникающие непосредственно в опорно-двигательном аппарате в области крестца. При них возникает боль, которая по нервным окончаниям эродирует в ногу. Наиболее характерно такое явление при следующих патологиях:
- Остеохондроз – дегенеративное заболевание межпозвоночных дисков, при котором они истончаются. Позвонки смещаются, сближаются, зажимая нервную ткань. Если зажатый нерв иннервирует ногу, то боль будет передаваться туда;
- Радикулит – хроническое защемление нерва в крестцовом, поясничном отделе. При обострении состояния компрессия усиливается. При иннервации в ногу, дискомфорт отдает именно туда;
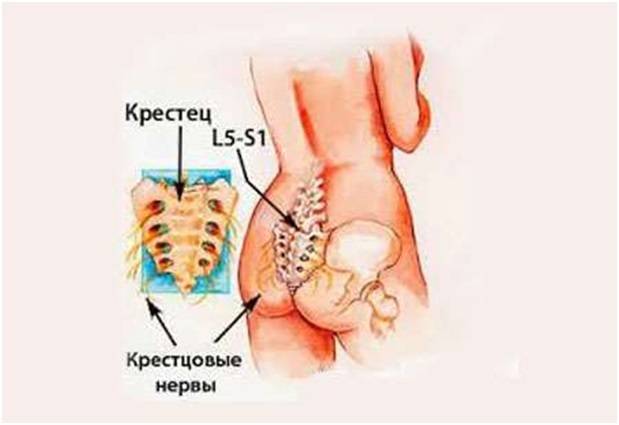
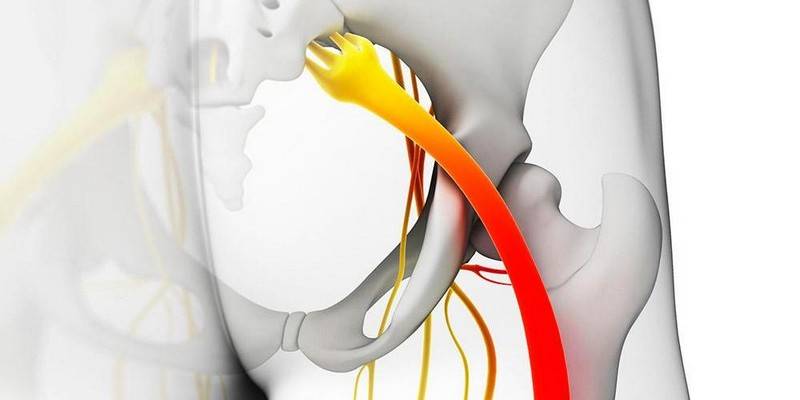
- Синдром «конского хвоста» — аналогичное предыдущему случаю состояние, но характерное именно для нервной ткани крестца;
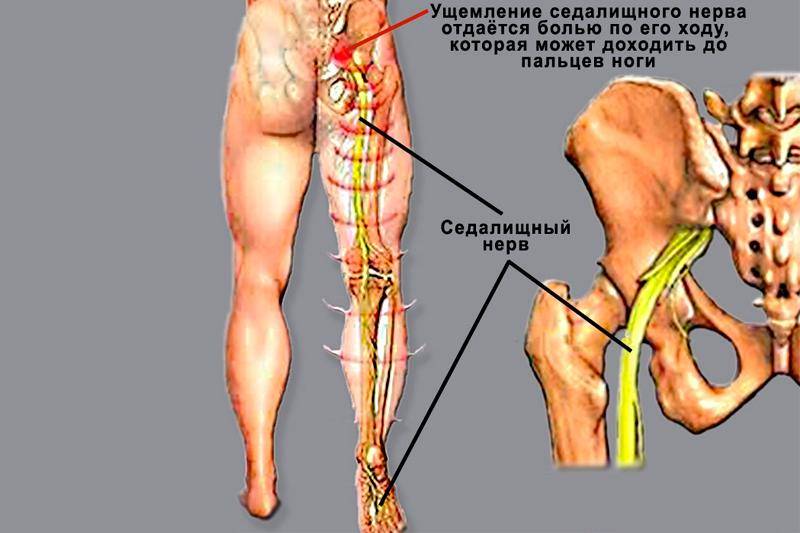
- Защемление седалищного нерва – процесс компрессии одного нерва, иннервирующего обе ноги. Боль отдает сразу в две конечности, особенно интенсивно проявляется при обострениях патологии, но может возникать и на фоне гипо-, гипердинамии на короткое время;
- Протрузия, грыжа – соответственно, выпячивание и выход пульпозного ядра межпозвоночного диска в спинномозговой канал. Там грыжа/протрузия зажимает нервную ткань, вызывая болевую симптоматику;
- Миозит – воспалительный процесс в мышцах крестцовой зоны позвоночника. Воспаление само по себе сопровождается болью, к тому же вызывает спазм, гипертонус глубинных слоев мышц, в результате которого происходит дополнительная компрессия нервных окончаний;
- Гипертонус, спазм глубинных слоев мускулатуры способны возникнуть на фоне перегрузок, гиподинамии (без воспалительного процесса). Негативное воздействие останется тем же;
- К более редким аномалиям, вызывающим подобные признаки, относятся остеопороз, артроз, болезнь Бехтерева, воспаление тазобедренного сустава;
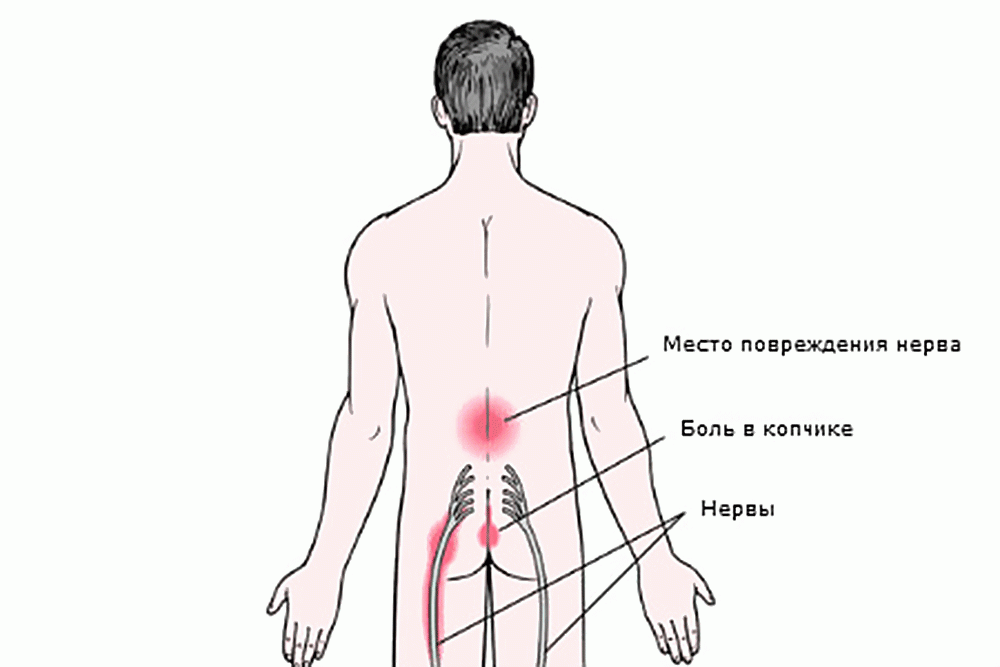
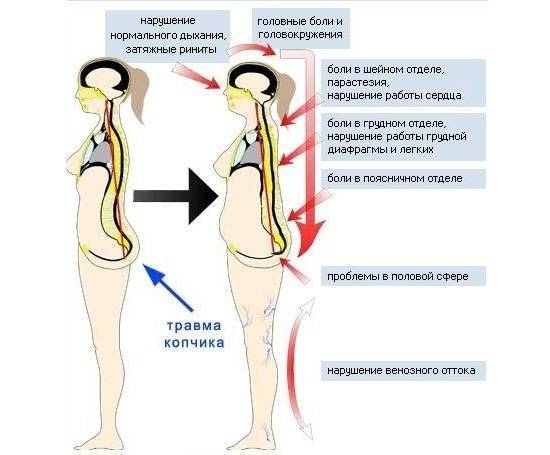
- Травма копчика, крестцового отдела по той или иной причине. Дискомфорт возникает сразу после нее, нарастает по мере увеличения отека в пораженной зоне. Самочувствие ухудшается при длительном пребывании в сидячем положении.
Боль в крестцовом отделе, отдающая в ноги, способна возникать при патологиях внутренних органов. Это связано с тем, что в крестце находится крупный нервный узел, иннервирующий многие ткани, органы в нижней части тела, в т. ч. ноги. При наличии патологического процесса в зоне точки выхода одного из нервов этого сплетения, боль по нему может эродировать в само сплетение, а оттуда – в поясницу, ногу. Наиболее часто подобное течение характерно для патологий:
- Геморрой – воспалительный процесс в прямой кишке, характеризующийся сильной болью, нарастающей при дефекации, длительном сидячем положении;
- Воспаление нижних отделов кишечника. Дискомфорт нарастает при заполненности кишечника, нарушении диеты, дефекации;
- Анальные трещины. Боль усиливается при дефекации смене позы, длительном сидении;
- Гинекологические патологии у женщин. Боль сопровождается характерной симптоматикой – нарушениями цикла, бесплодием, патологическими выделениями, кровотечением;
- Новообразования, зажимающие неровные ткани, способны также вызывать боль.
Лечение назначается в зависимости от типа патологии, его успешность зависит от того, как рано оно было начато.
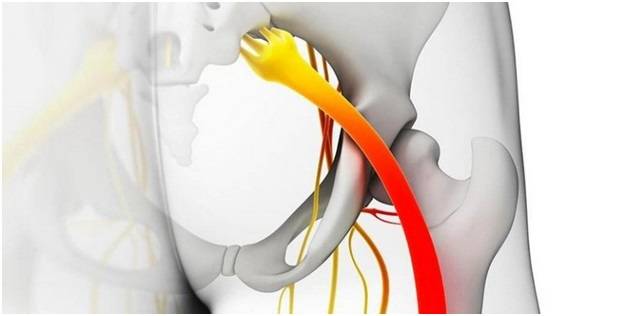
Лечение боли в копчике
Болезненность копчика не исчезнет, пока не будет вылечена спровоцировавшая ее патология. К терапии практикуется комплексный подход с использованием препаратов, ЛФК, массажных и физиопроцедур.
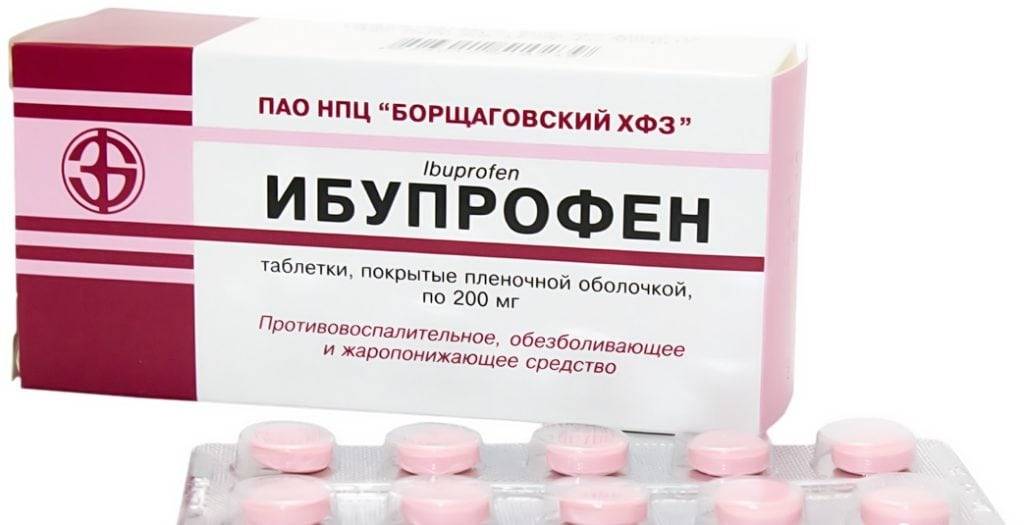
Нестероидные противовоспалительные препараты
Для полного устранения острых болей применяются НПВП для парентерального введения: Диклофенак, Мовалис, Мелоксикам, Кеторолак, Ортофен. С болями средней выраженности быстро справляются капсулы, драже, таблетки — Ибупрофен, Кетопрофен, Целекоксиб, Нимесулид, Эторикоксиб. Избавиться от слабых, тянущих, ноющих ощущений можно нанесением мазей и гелей (Фастум, Вольтарен, Найз, Артрозилен, Кеторол).
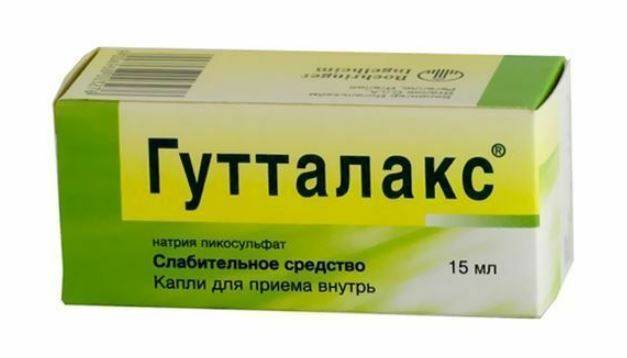
Слабительные
Боли в копчике часто возникают во время опорожнения кишечника. Человек начинает оттягивать посещение туалета, что приводит к запору, больше неврогенного происхождения. Поэтому врачи назначают пациентам слабительные в таблетках, каплях, жевательных пластинках, порошках для растворения в воде (Гутталакс, Слабилен, Сенаде).
Местные анестетики
При малоэффективности таблеток и мазей практикуется введение растворов анестетиков (Новокаин, Лидокаин) в мягкие ткани, расположенные около копчика. Если кокцигодиния спровоцирована мышечным спазмом, то удается ее устранить на длительное время.
Специальные подушки
В аптеке или магазине медтехнике можно приобрести специальное ортопедическое приспособление — подушку, имеющую форму клина или плоского валика. Ее использование снижает интенсивность болей, становится хорошей профилактикой их появления.
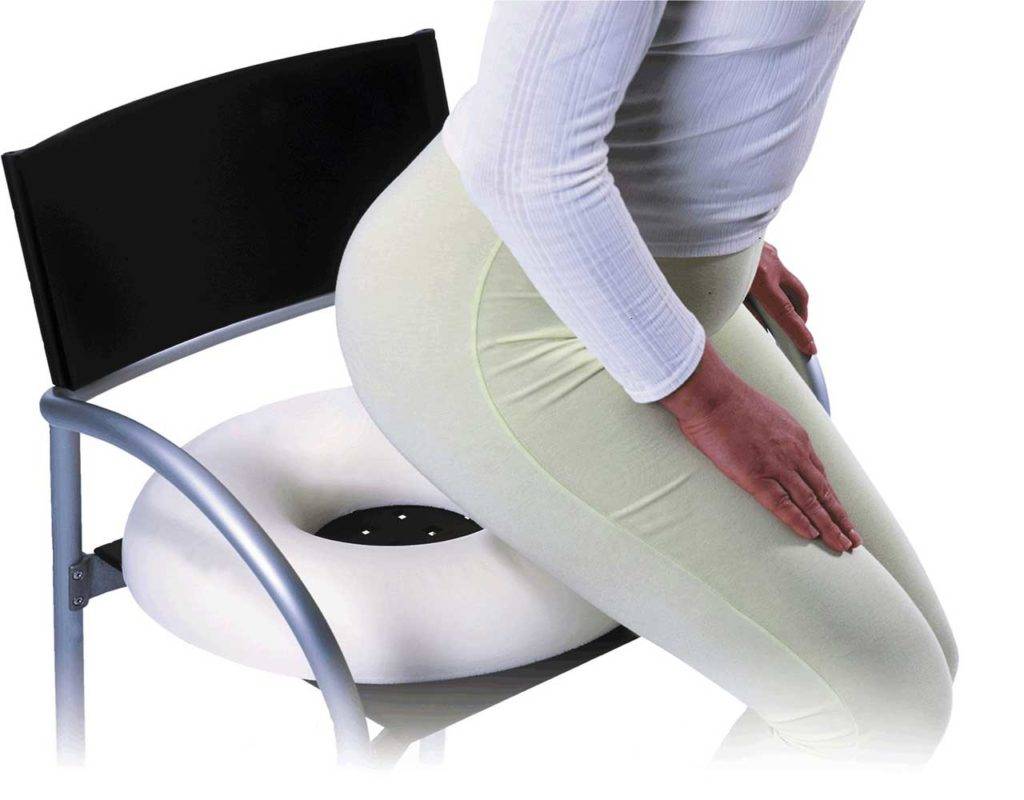 Подушка для сидения.
Подушка для сидения.
Физиотерапия
Хроническая болезненность копчика нередко осложняется постоянной спазмированностью расположенных около него мышц. Наиболее эффективны методы лечения с использованием физических факторов. Это магнитотерапия, лазеротерапия, УВЧ-терапия, ударно-волновая терапия, дарсонвализация.
Лечебная физкультура
На этапе реабилитации врач ЛФК составляет индивидуальную программу занятий лечебной физкультурой. Регулярные тренировки способствуют укреплению мышц и связочно-сухожильного аппарата, ускорению кровообращения и микроциркуляции.
Хирургическое вмешательство
Операции проводятся при неэффективности консервативного лечения в течение нескольких месяцев, при болях, не устраняемых медикаментозно, или при осложненной патологии. В некоторых случаях требуется кокцикотомия, или удаление копчиковой кости.
Народная медицина
После проведения основного лечения на этапе восстановления могут использоваться народные средства: настои, отвары, компрессы, растирки, мази домашнего изготовления. Но их применение должно быть согласовано с врачом.