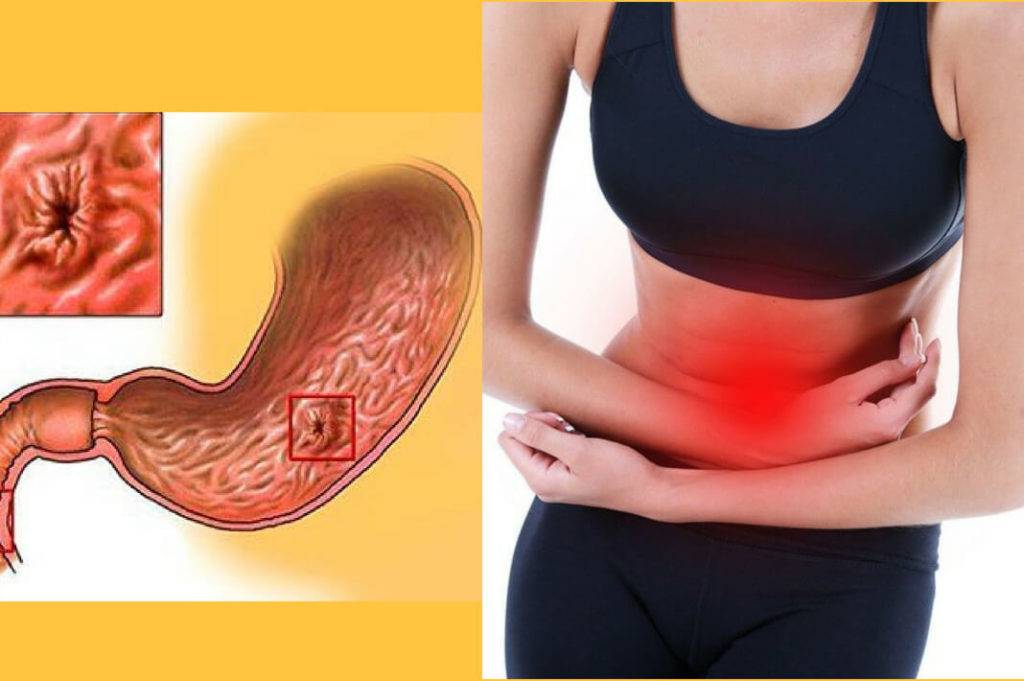
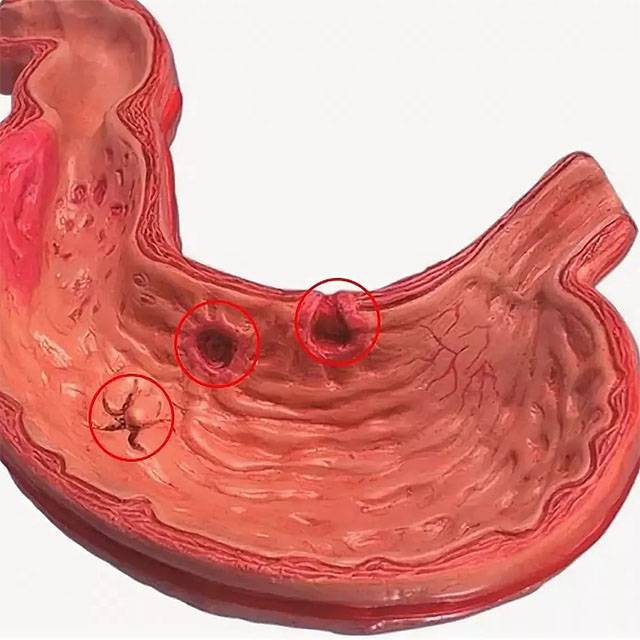
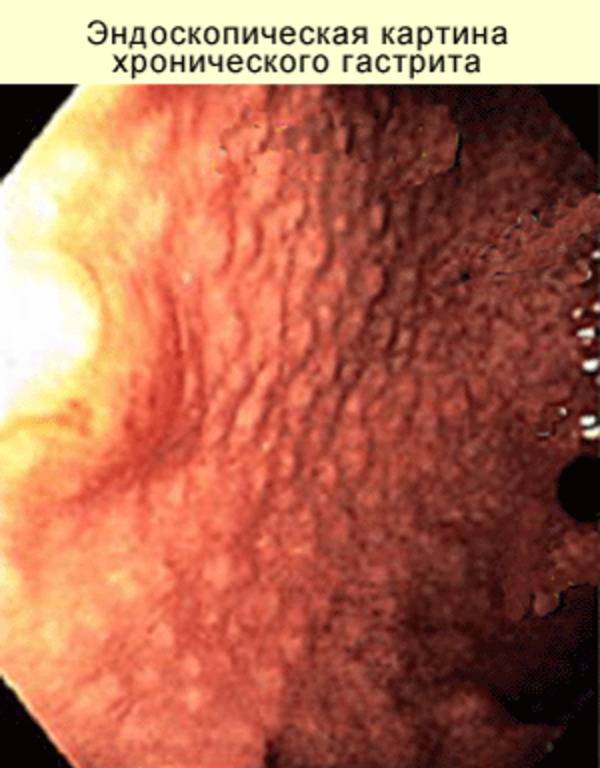
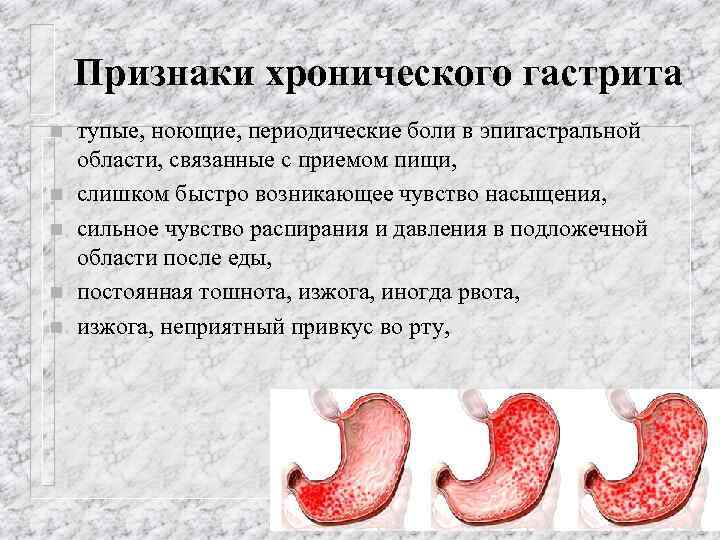
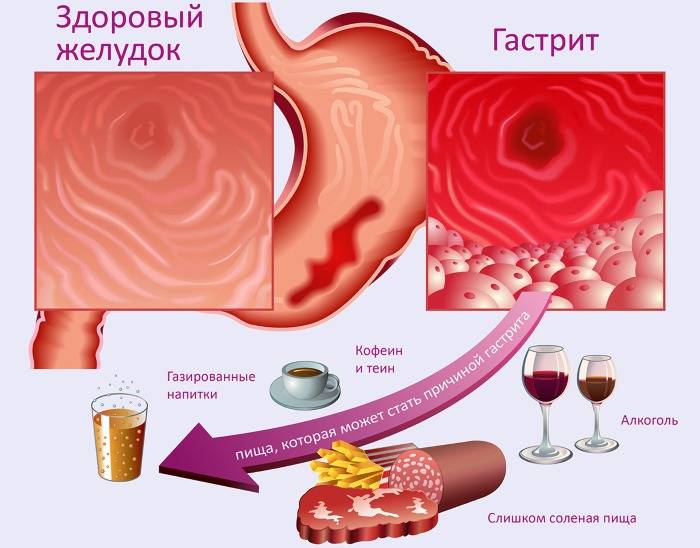
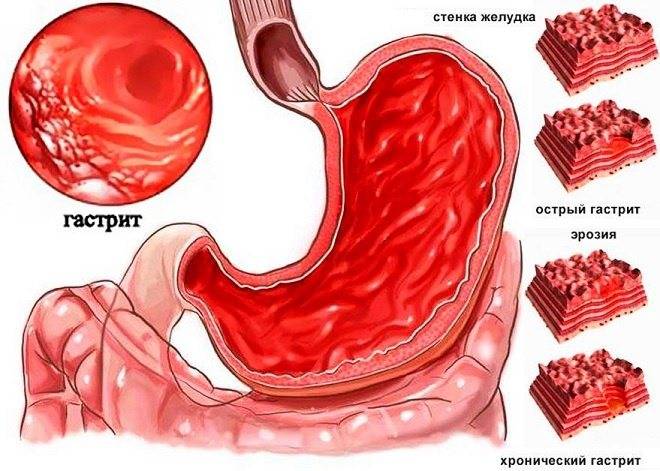
Диета при остром гастрите
Течение острого гастрита очень отличается в зависимости от того, какая причина вызвала развитие этого заболевания. Диагноз и лечение должен ставить лечащий врач. Если течение заболевание нетяжелое, и состояние не требует неотложной госпитализации в стационар, то доктор назначит вам лечение на дому.
Начиная с 3-х суток можно начинать принимать жидкую пищу, например мясные бульоны, кисломолочные продукты без добавления кусочков фруктов. После 4-5 суток можно начать принимать пищу, измельченную в блендере – каши, овощные, фруктовые, мясные пюре, кисломолочные продукты, белые сухари.
Через неделю от начала заболевания острым гастритом можно переходить на диетический стол № 1
Специальная диета для больных с острым гастритом стол №1
Через неделю от начала заболевания можно переходить на диетический стол № 1. Что же он включает?
Суточная норма калорий должна составлять 2600-2800 ккал, в день необходимо принимать 2,5-3 кг пищи. Соотношение белки : жиры : углеводы – 1 : 1 : 4. Принимать пищу следует часто дробно небольшими порциями, 4-5 раз в сутки. Недопустимо испытывать чувство выраженного голода. Продукты необходимо отваривать, запекать, варить на пару, тушить. Не допускается жарка, копчение, использование фритюра.
В рацион следует включать такие продукты, как: молоко и кисломолочные продукты небольшой жирности, несдобные хлебобулочные изделия, яйца всмятку, протертые супы и каши, макароны, нежирные сорта рыбы и мяса, некрепкий чай. Из овощей рекомендуются: картофель, кабачок, морковь, тыква, свекла в измельченном виде, желательно в виде пюре. Фрукты можно, но лучше и виде муссов, фруктовых пюре, киселей, компотов.
Такой диеты желательно придерживаться хотя бы в течение недели, далее при повторном визите к доктору поинтересуйтесь у него, можно ли вам вернуться к своему обычному пищевому рациону или необходимо продолжить находиться на диете.
Такой диеты при остром гастрите желательно придерживаться хотя бы в течение недели
Однако, даже если доктор на приеме сделает вывод о том, что вы окончательно поправились, не стоит сразу же отправляться в ближайшее заведение с фаст фудом и покупать себе жареные пирожки. Жирная, острая, жареная и копченая пища вредна всем людям, даже тем, что не имеют никаких проблем с желудочно-кишечным трактом.
Примерное меню диеты Стол 1 на неделю:
- 1 завтрак: омлет (молоко, яйца), творог, чай с молоком. В течение недели можно варьировать блюда диеты: каша, пудинг, молочный коктейль;
- 2 завтрак: фруктовый салат, либо варианты: запеченные фрукты, молочный суп, паровые котлетки и картофельное пюре;
- обед: обязательно первое блюдо, вязкий суп + второе (паровые котлеты, рыбные или мясные), на десерт компот, желе, кисель;
- полдник: легкий перекус типа чашки какао с зефиром, отвара шиповника, киселя;
- ужин: крупяные блюда, овощные пюре, паровые котлеты, нежирное мясо или рыба, запеканки, пудинги, кисель, молоко, желе;
- за 3 часа до отхода ко сну: кефир (при гастрите с пониженной кислотностью), яблочное пюре.
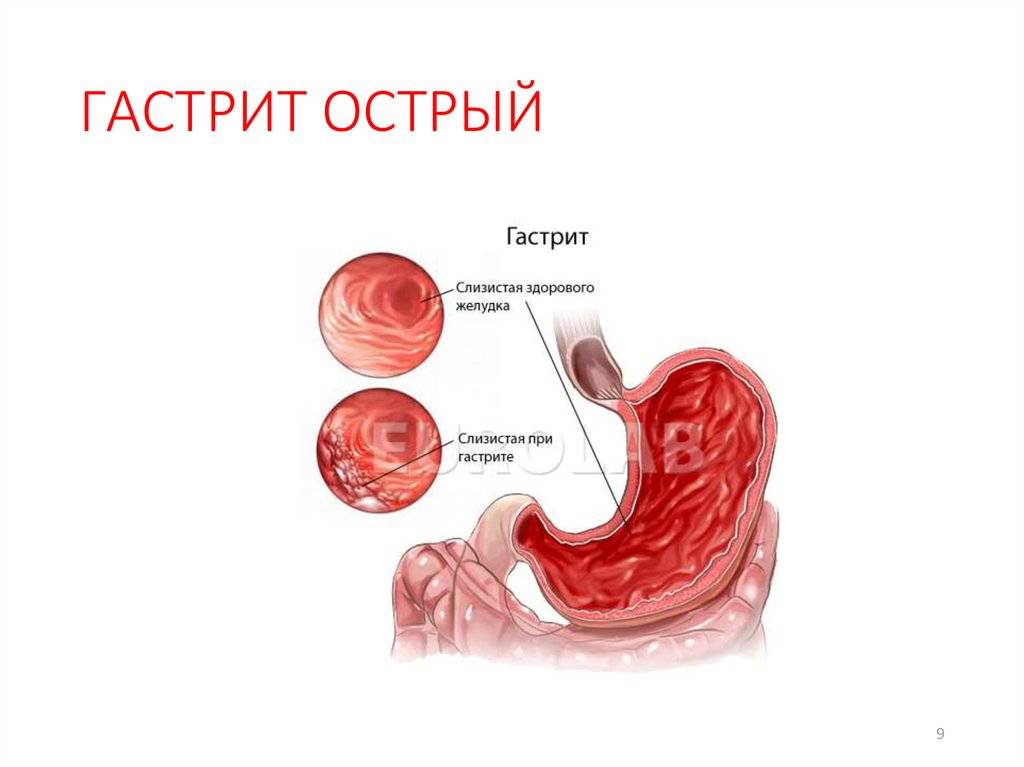
Формы острого гастрита
Гастрит у женщин, симптомы которого проявляются резко и внезапно, называется острым. Обычно он проявляется при первичном возникновении, но может проявиться и в последующем, особенно у лиц старше 65 лет.
В зависимости от степени поражения слизистой желудка, выделяются следующие формы острого гастрита:
- катаральная.
- фибринозная.
- некротическая
- флегмонозная.
В зависимости от степени поражения слизистой, острый гастрит разделяют на:
- Первой степени тяжести. Слизистая подверглась поражению частично или поверхностно. Симптомы при этом выражены умеренно.
- Второй степени тяжести. Поражения более глубокие, симптомы более выражены.
- Третьей степени тяжести. Тяжелое поражение, пищеварительная функция нарушена полностью. Симптомы явно выражены, сопровождаются высокой температурой тела. Лечение данного гастрита проводится только в стационарных условиях.
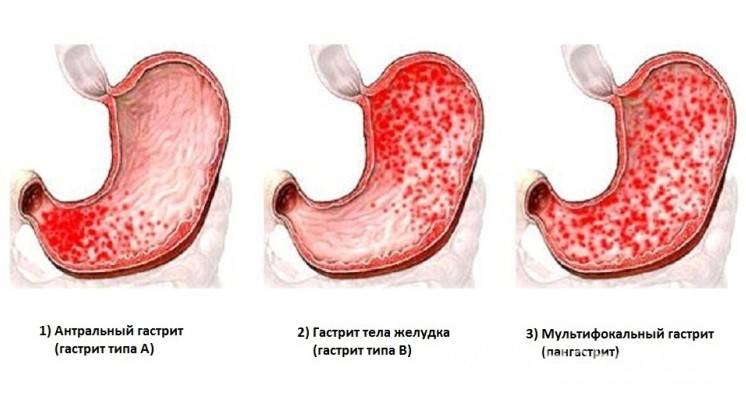
В зависимости от локализации поражения острый гастрит разделяется на:
- Очаговый (локальный):
- фундальный (воспаление дна желудка);
- антральный;
- пилоантральный;
- пилодуоденальный.
- Диффузный (распространенный) или пангастрит.
Катаральная форма острого гастрита
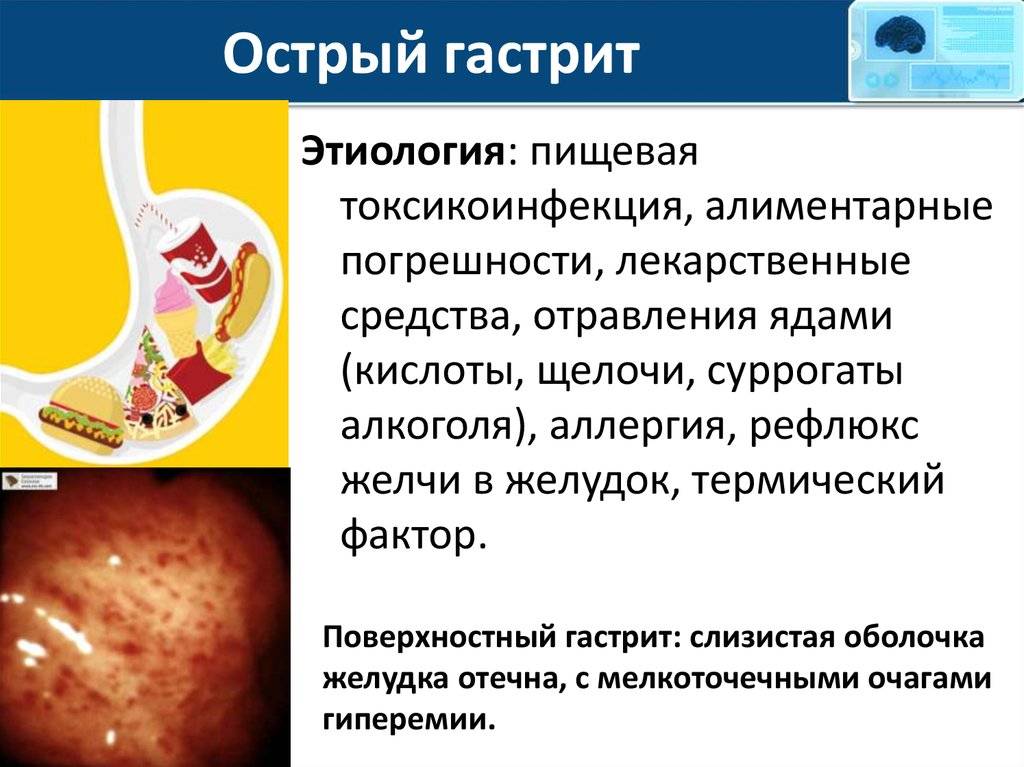
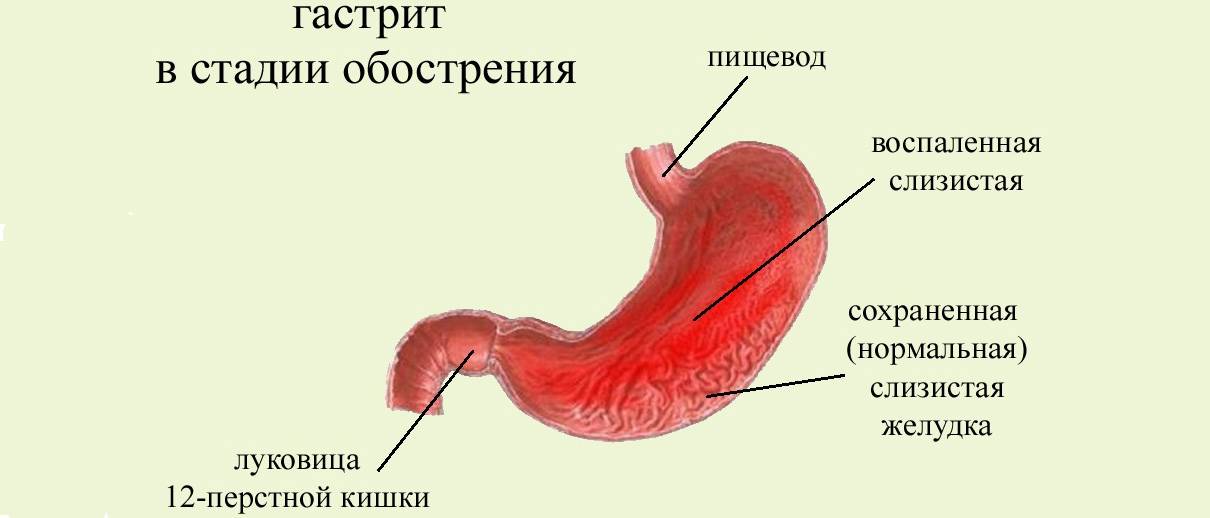
Это самая встречающаяся форма гастрита. Она характеризуется только поверхностным поражением слизистой желудка. Чаще возникает как реакция на продукты питания, медикаменты.
Также провоцирующими факторами могут быть стресс, беременность, гормональный дисбаланс. При данной форме гастрита внутри желудка наблюдается большое количество слизи. Место воспаления отечное и полнокровное, возможно присутствие мелкоточечных кровоизлияний.
Симптомы катарального гастрита проступают в первые часы после приема пищи или лекарств.
Это:
- боли в области эпигастрия слабой или средней тяжести;
- жидкий стул;
- повышение температуры до 37-38 С°
- вялость, слабость.
Фибринозная форма острого гастрита
Особенностью фибринозного гастрита является образование фибринозного либо фибринозно-гнойного экссудата. Экссудат – это мутная жидкость, которая выделяется из мелких кровеносных сосудов из-за воспалительных изменений в тканях желудка. В своем составе он содержит более 2% белков – фибринов.
Этот белок имеет волокнистую структуру. В результате место воспаления покрывается желто-коричневым или серым пленкоподобным налетом, а под ним появляются некротические изменения слизистой (омертвление ткани, эрозии).
Фибринозный гастрит возникает при тяжелых инфекционных заболеваниях, отравлениях сулемой и некоторыми кислотами. Это редкая форма гастрита.
Некротическая форма гастрита
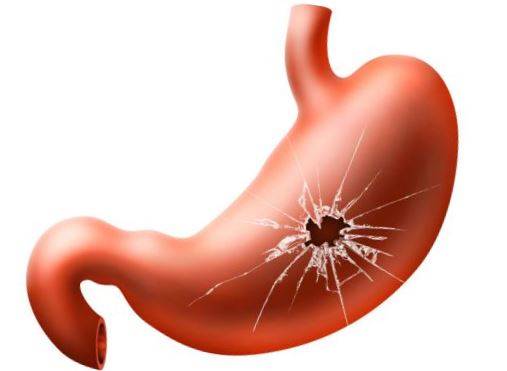
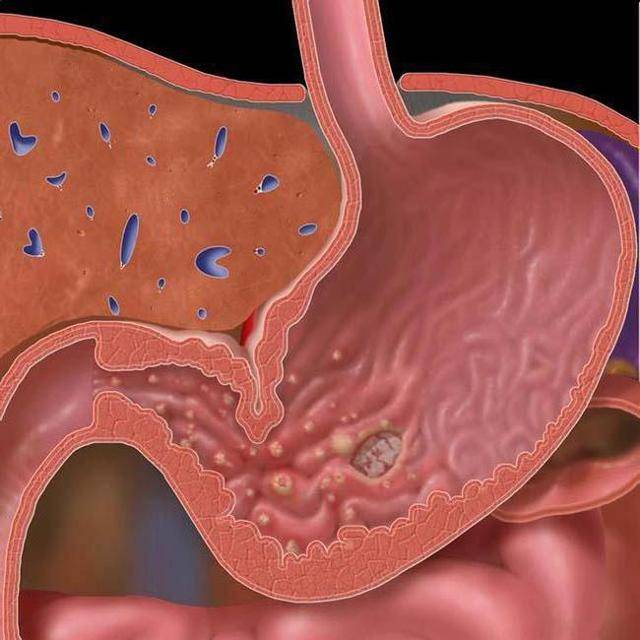
При некротическом гастрите поражение заходит вглубь слизистой оболочки желудка. Он может дойти до мышечного слоя с образованием глубоких эрозий и язв, вплоть до дыры в стенке желудка.
Основной причиной возникновения некротического гастрита являются отравления токсическими препаратами и веществами, алкоголем. Некротический гастрит часто возникает при язвах, распадающихся опухолях, тяжелых травмах желудка. Симптомы проявляются в первые часы после отравления.
Основные симптомы:
- сильные жгучие боли во рту, в горле, по всему желудочно-кишечному тракту;
- рвота с примесью крови и частичек слизистой желудка;
- сильная жажда;
- сильное пенообразное слюноотделение;
- головокружение, слабость.
Первая помощь при некротическом гастрите – промывание желудка. Последующее лечение проводится только в стационарных условиях.
Флегмонозная форма гастрита
Иногда не до конца вылеченный катаральный гастрит может перерасти в его флегмонозную форму. Он характеризуется гнойными воспалениями, которые могут поражать все слои желудка (слизистую, подслизистую, мышечный слой).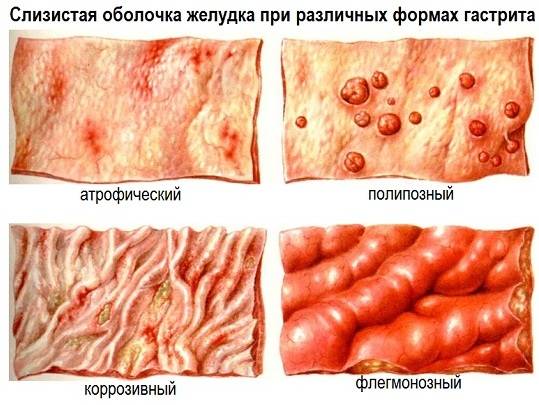
Стенки желудка при флегмонозном гастрите утолщаются. Увеличивается риск развития перигастрита и перитонита. При перигастрите воспаление со стенки желудка переходит на прилегающие органы. При перитоните возникает воспаление брюшины.
В основном факторами возникновения флегмонозной формы гастрита являются бактерии и различные инфекции, локализующиеся в желудке. В 75% случаях возбудителем является стрептококк. Но нередко он вызывается стафилококками, пневмококками, кишечными палочками.
Это редко встречающийся вид гастрита. Но в то же время он характеризуется довольно тяжелым течением и высоким риском смертельного исхода.
Основными симптомами флегмонозного гастрита являются:
- лихорадка;
- режущие боли в области желудка и левом подреберье, которые могут отдавать в брюшную или лопаточную области;
- рвота с желчью и кровью;
- резкое повышение температуры;
- общая слабость, учащенное сердцебиение.
Лечение флегмонозного гастрита проводят только в стационаре.
Диета при остром гастрите у взрослых
Соблюдение принципов диетического питания при развитии гастрита является основой для дальнейшего выздоровления пациента
Все блюда важно готовить паровым методом, варить, тушить, запекать в духовке, например, в рукаве
Диетологи не рекомендуют есть натощак, обязательно выпить стакан воды или теплого чая. При наличии физических нагрузок вводить в первой половине дня больше белка, стараться избегать пустых углеводов, а вместо животных жиров использовать растительные.
Диета при гастрите с пониженной кислотностью желудка
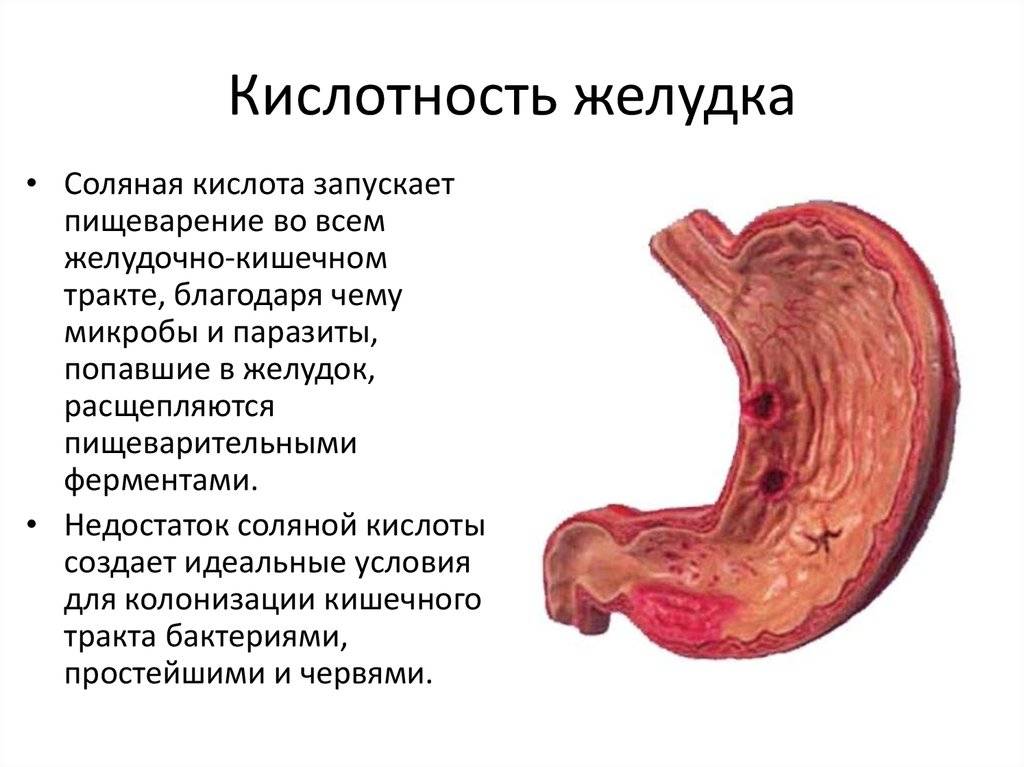
При пониженной кислотности желудка ткани органа перерождаются под воздействием недостаточного уровня кислотности в нем. В результате пища некачественно переваривается, организм не усваивает достаточное количество питательных веществ, возникает тяжесть в ЖКТ, тошнота, позывы на рвоту.

Определить уровень кислотности можно с помощью анализа мочи или зондирования желудка
Чтобы урегулировать уровень кислотности важно перед приемом пищи выпивать стакан чистой слабогазированной воды. При употреблении еды тщательно пережевывать каждый кусок, в идеале на обед должно отводиться не менее 30 мин
Основные постулаты при соблюдении диеты с пониженной кислотностью:
- исключить полуфабрикаты, острую, соленую, сладкую, перченную, жаренную, жирную, кислую пищу;
- вводить в каждодневное меню вареное диетическое мясо, рыбу;
- фрукты и овощи обязательно термически обработать (тушение, паровой метод);
- допускается применение кисломолочных изделий;
- в качестве десерта использовать пудинги, кисели, желе;
- из напитков – слабозаваренный чай, минеральная вода, разбавленные соки, травяные отвары.
После употребления пищи необходимо отдохнуть не менее 15 мин, по возможности принять позу лёжа или полулёжа.
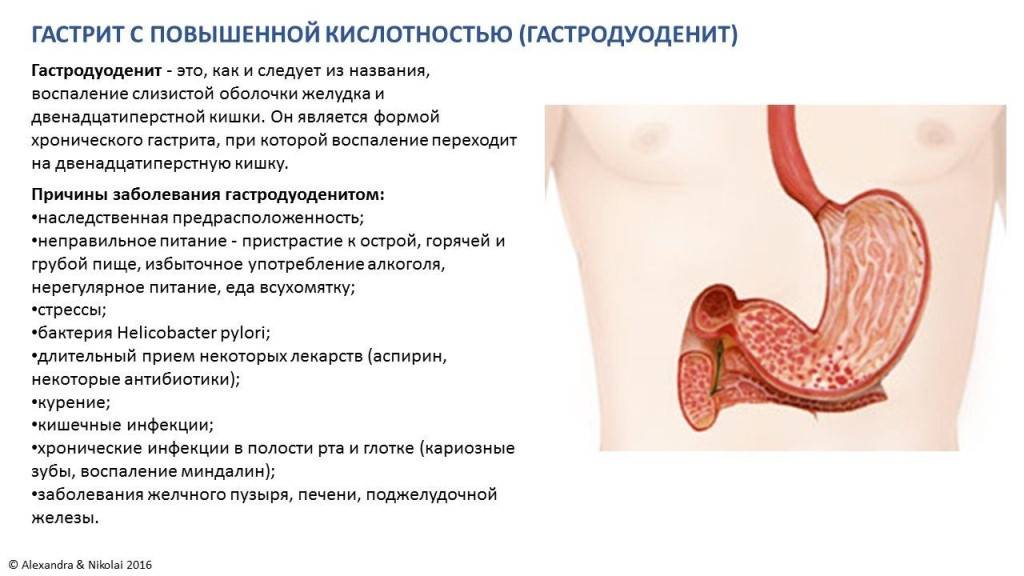
Диета при гастрите с повышенной кислотностью в желудке
При гастрите с повышенной кислотностью важно снизить активность выработки желудочного сока, а для этого убрать из рациона клетчатку, мясо с прожилками, рыбу с хрящами, редис, черный хлеб с отрубями, сухофрукты. Также необходимо отказаться от продуктов, которые стимулируют выработку сока
Это алкогольные напитки, кофеин, грибы, капуста. Пищу показано употреблять в теплом виде, исключая слишком холодные или горячие блюда
Также необходимо отказаться от продуктов, которые стимулируют выработку сока. Это алкогольные напитки, кофеин, грибы, капуста. Пищу показано употреблять в теплом виде, исключая слишком холодные или горячие блюда.
Разрешенные продукты при повышенной кислотности:
- диетические мясо – кролик, индейка, нутрия, курица без шкурки;
- речная рыба – судак, щука, карп, окунь, сом;
- жирное молоко – козье, овечье, коровье;
- белок яиц;
- морепродукты;
- крупы — овсянка, гречка;
- овощи и фрукты в протёртом вареном виде без шкурки;
- травяные чаи, настойки лекарственных растений.
Для снижения кислотности желудочного сока нужно категорически избегать любых кисломолочных изделий, важно снизить до минимума употребление выпечки, сладостей, отказаться от лука и чеснока. Категорически запрещено жевать жевательную резинку, проводить прием пищи возле телевизора, за прочтением газеты, книги, во избежание переедания
Нельзя соблюдать строгие диетические программы, которые способствуют развитию нарушений со стороны пищеварительного тракта
Категорически запрещено жевать жевательную резинку, проводить прием пищи возле телевизора, за прочтением газеты, книги, во избежание переедания. Нельзя соблюдать строгие диетические программы, которые способствуют развитию нарушений со стороны пищеварительного тракта.
Питание при повышенной кислотности желудка
Соблюдая диету при гастрите с повышенной кислотностью рекомендуется исключить:
- Продукты, стимулирующие выработку желудочного сока: алкоголь, газированные напитки, виноградный сок, кофе, капуста, ржаной хлеб, бобовые, колбасы, копченая рыба
- Продукты, повреждающие и без того воспаленную слизистую желудка: грибы, жирное мясо (баранина, свинина, утка), редис, хлеб грубого помола.
- Пищу в очень горячем или холодном виде: горячая пища повреждает слизистую желудка, холодная дольше задерживается в желудке и вызывает увеличение выработки соляной кислоты.
- Пищу жаренную на масле; жирную пищу, свежую выпечку.
- Максимально ограничить приправы: соль, перец, чеснок, горчицу.
Что можно есть при этом типе гастрита:
Нежирные сорта мяса в вареном виде: курятина, голубятина, крольчатина
Мясо рекомендуется несколько раз пропустить через мясорубку или тщательно и не спеша разжевывать.
Нежирные сорта рыбы: треска, хек, горбуша;
Овощные пюре, тертые овощи: картофель, морковь, свекла, молодой горошек;
Фруктовые пюре, кисель, компоты: клубника, малина, яблоки;
Каши, хорошо разваривающиеся в воде (манная, овсяная, рисовая)
Молоко, свежий нежирный творог;
Свежеприготовленный капустный сок;
Рекомендуется прием щелочных минеральных вод (Боржоми): один стакан за час до еды.
Необходимо уделить особое внимание приему белковой пищи – белки служат каркасом для образования новых клеток.. Вся пища должна быть минимально приправлена и посолена
Прием пищи осуществляют малыми порциями через определенные промежутки времени (5-6 раз в день)
Вся пища должна быть минимально приправлена и посолена. Прием пищи осуществляют малыми порциями через определенные промежутки времени (5-6 раз в день).
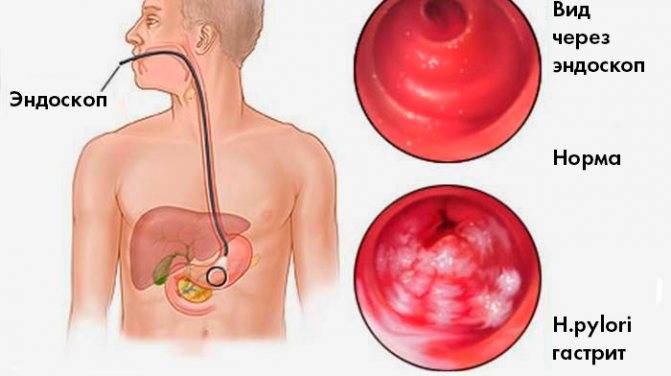
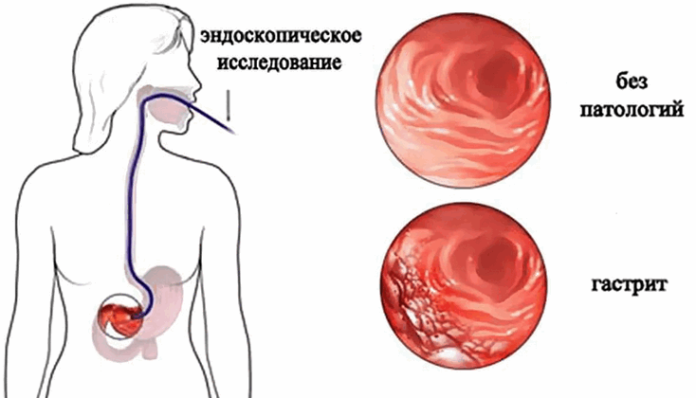
Диагностика
Чтобы установить правильный диагноз, необходимо выполнить полное обследование пациента. Гастроэнтеролог уточняет жалобы, анамнез, проводит оценку объективного статуса и назначает дополнительные методы исследования. Перечень вспомогательных диагностических техник включает:
- Общий и биохимический анализ крови.
- Фиброэзофагогастродуоденоскопию (ФЭГДС) с гистологией биоптата слизистой, с разных участков желудка.
- рН-метрию с целью определения уровня кислотности в верхних отделах пищеварительного тракта.
- Выявление хеликобактерной инфекции с помощью уреазного теста, иммуноферментного анализа, ПЦР (определения антител) и других методов.
- УЗИ для определения сопутствующей патологии желчевыводящих путей и поджелудочной железы.
Внимание! При наличии рефлюкса с развитием эзофагита появляются симптомы, которые характерны для болезней сердца. С целью исключения кардиальной патологии назначают ЭКГ и Эхо-КГ
Лечение острого гастрита препаратами
Лечение любого вида гастрита должно проводиться под пристальным наблюдением специалиста гастроэнтеролога. В индивидуальном случае подбирается схема выздоровления пациента, набор и дозировка медикаментов.
Острый гастрит (симптомы и лечение у взрослых оцениваются индивидуально, поэтому терапия может быть комплексной и симптоматической) нельзя «скрыть» с помощью обезболивающих препаратов или ферментов, которые облегчают процесс переваривания пищи. На время можно отстрочить болезненные проявления болезни, однако после можно вызвать тяжёлые осложнения.
В острой фазе показано голодание. Обязательно промывание желудка при отравлении пищей или химическими веществами
Важно исключите приём лекарственных средств, алкогольных напитков, табака. Для восстановления гидробаланса используются солевые растворы
При гастрите назначаются препараты разной направленности:
- антациды – для снижения кислотности пищеварительного сока и устранения агрессивного воздействия на пищевод (Маалокс, Алмагель, Ренни, Гастал, Гевискон);
- антисекреторные средства – для уменьшения выработки желудочного сока и понижения уровня кислотности (Ранитидин, Фамотидин);
- ингибиторы протоновой помпы – для подавления продукции ферментов, которые необходимы для выработки кислоты в желудке (Нексиум, Гастрозол, Ортанол, Контролок);
- антибактериальные – для устранения бактериальной инфекции (Кларитромицин, Метронидазол, Тетрациклин);
- антигистамины – для устранения аллергической реакции (Супрастин, Лоратадин, Зиртек, Эриус);
- адсорбенты – для очищения желудка от токсических веществ (активированный уголь, Смекта, Повидон, Энтеросгель);
- анальгетики – для устранения спастических болей (Анальгин, Айдринк, Панадол, Пиралгин, Фервекс, Цитрамон);
- жаропонижающие – для стабилизации температуры тела (Нурофен, Парацетомол, Ибупрофен).
Дозировку и режим приема медикаментозных препаратов определяет лечащий доктор. Самолечение может привести к ухудшению самочувствия, перехода острой формы гастрита в хроническую.
Лечение острого гастрита у взрослых в стационаре
Острый гастрит (симптомы и лечение у взрослых зависят от степени проявления клинической картины) при отсутствии улучшения здоровья пациента требует пристального внимания гастроэнтеролога.
В условиях стационара доктор назначает необходимый перечень лабораторных исследований, далее назначается постельный режим на протяжении 7 дней и соблюдение диеты №1. Также рекомендуется лечебная физкультура, физиотерапия, прием лечебный минеральных вод.