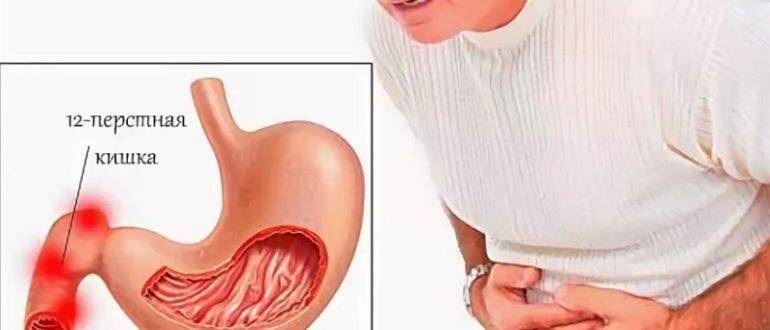
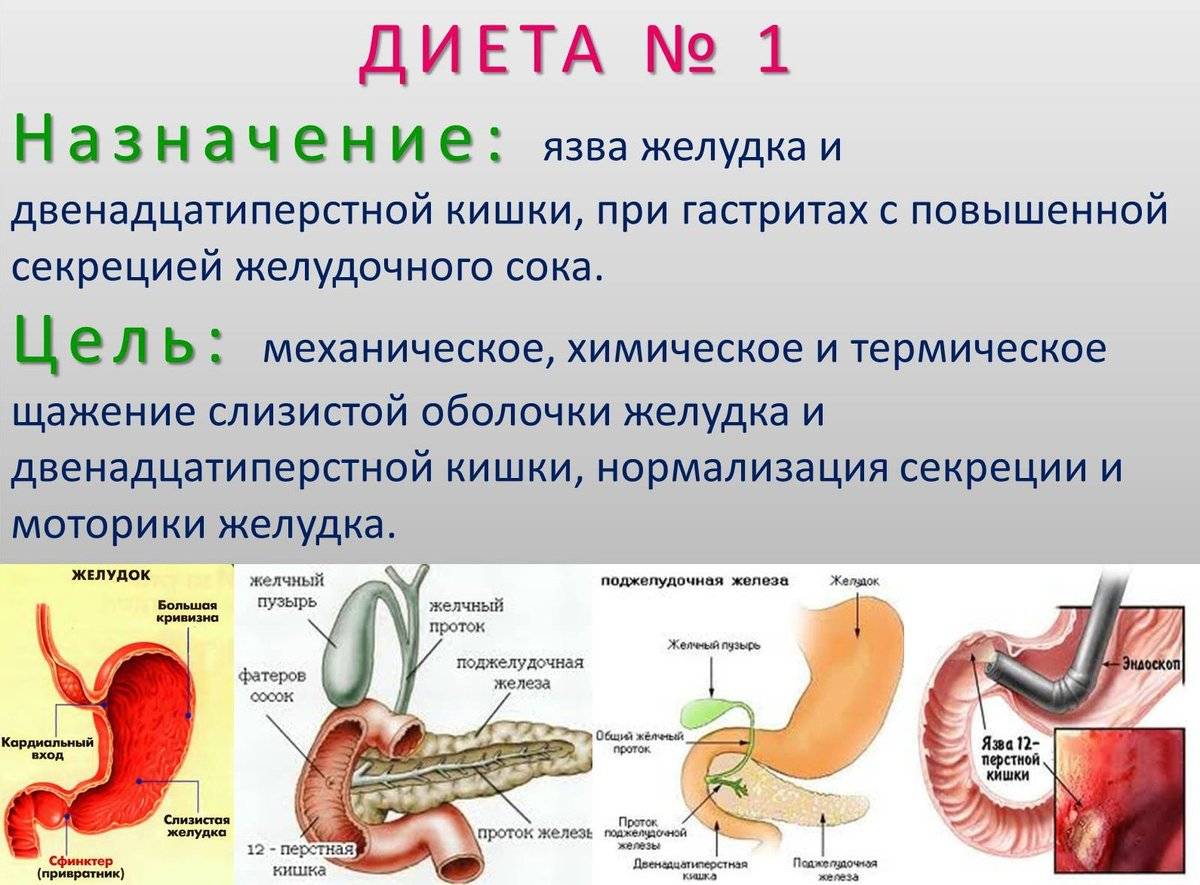
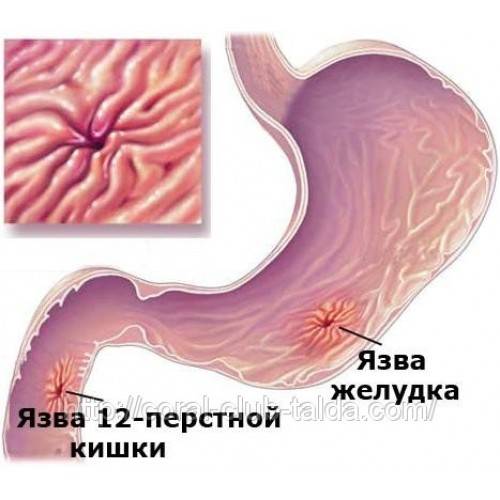
Кто в группе риска
Факторы риска с высокой долей вероятности могут привести к развитию язвы.
-
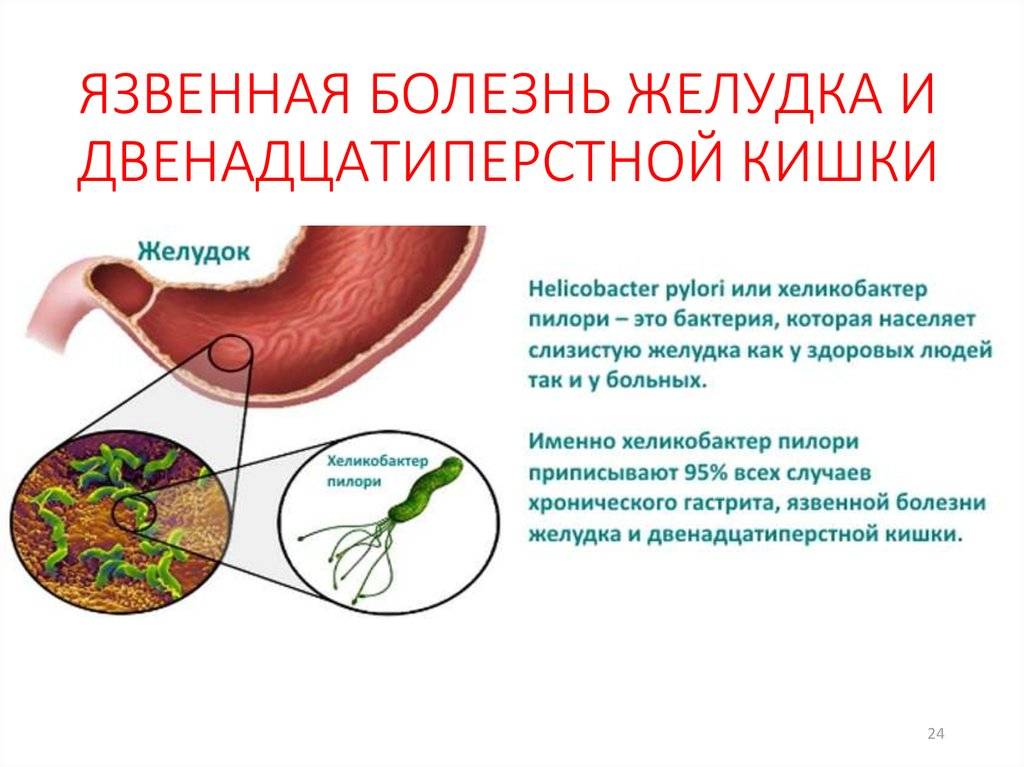
Инфекция H. pylori встречается у 50-70 % с язвой ДПК и у 30-50 % пациентов с язвой желудка. При развитии данной инфекции нарушается способность слизистой к восстановлению, что делает её более чувствительной к кислоте.
-
Прием некоторых препаратов (нестероидных противовоспалительных средств (НПВС), гормональных препаратов — глюкокортикостероидов). Прием НПВС является причиной более половины от всех случаев язвенной болезни.
-
Стресс (нервный стресс, острое заболевание, ожоги, травма).
-
Генетическая предрасположенность — более чем у 20 % пациентов наблюдались семейные случаи язв ДПК.
-
Курение.
-
Употребление острой, жареной или жирной пищи — такая еда стимулирует выделение кислоты в желудке.
-
Вирусная инфекция.
-
Лучевая и химиотерапия.
-
Злокачественные новообразования (рак легких, желудка, лимфомы).
-
Редкие состояния, при которых наблюдается повышенная секреция кислоты (синдром Золлингера — Эллисона, заболевания паращитовидных желез и др.).
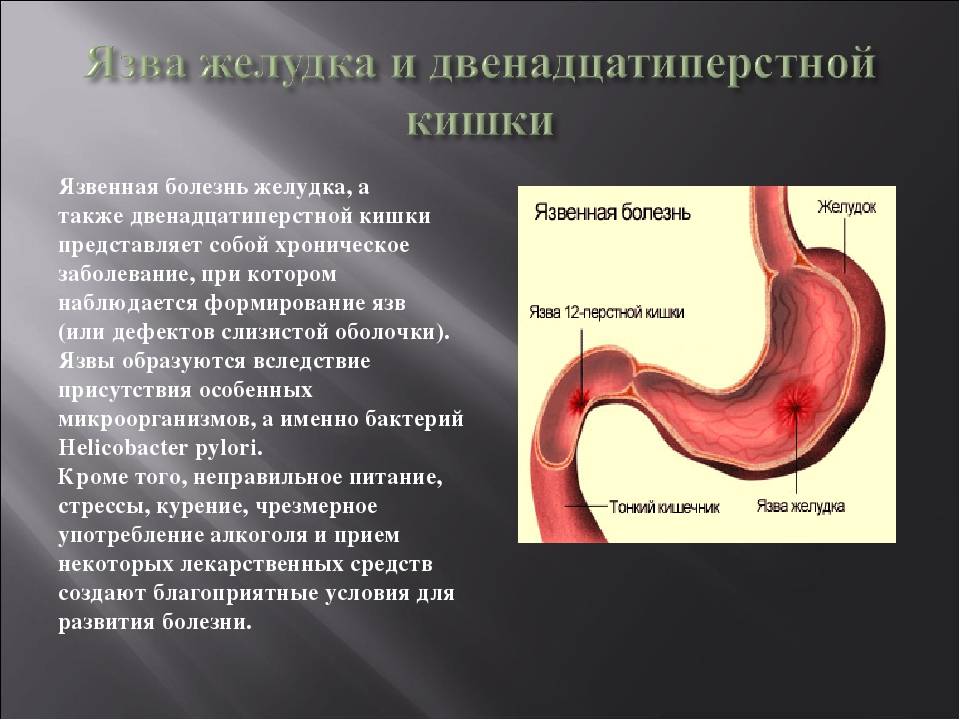
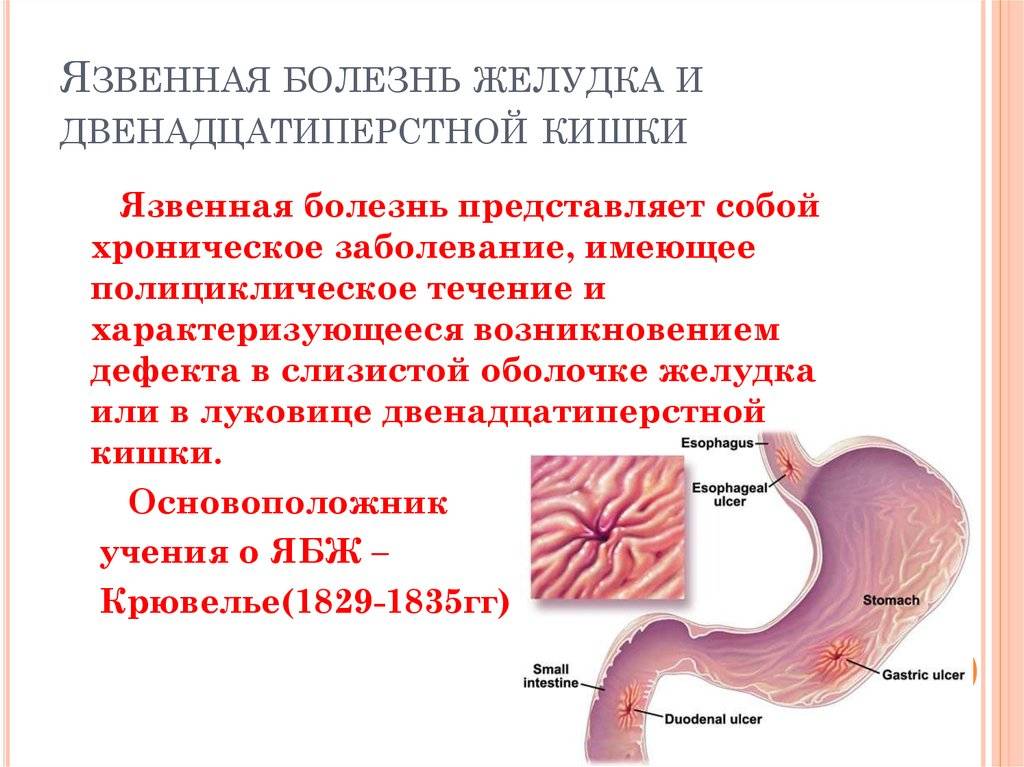
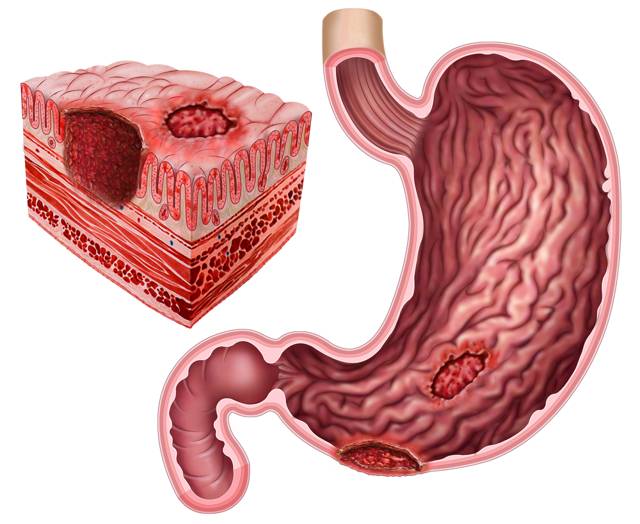
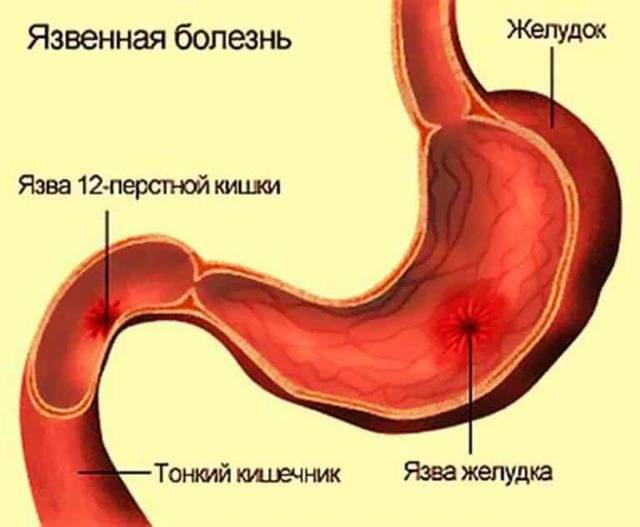
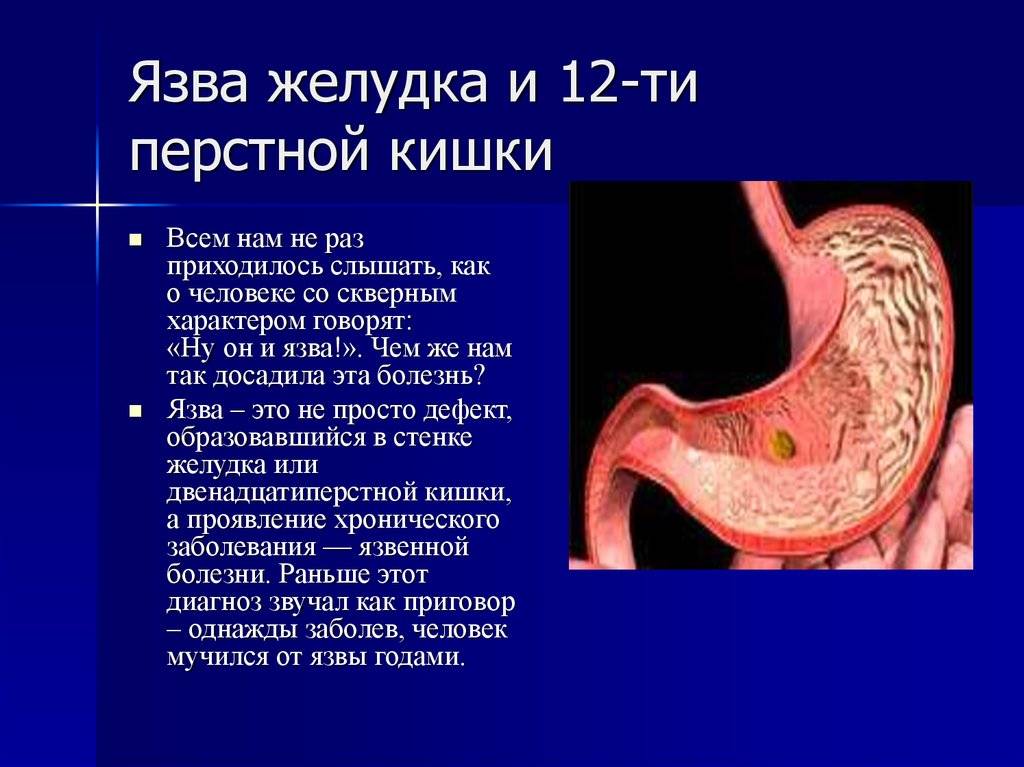
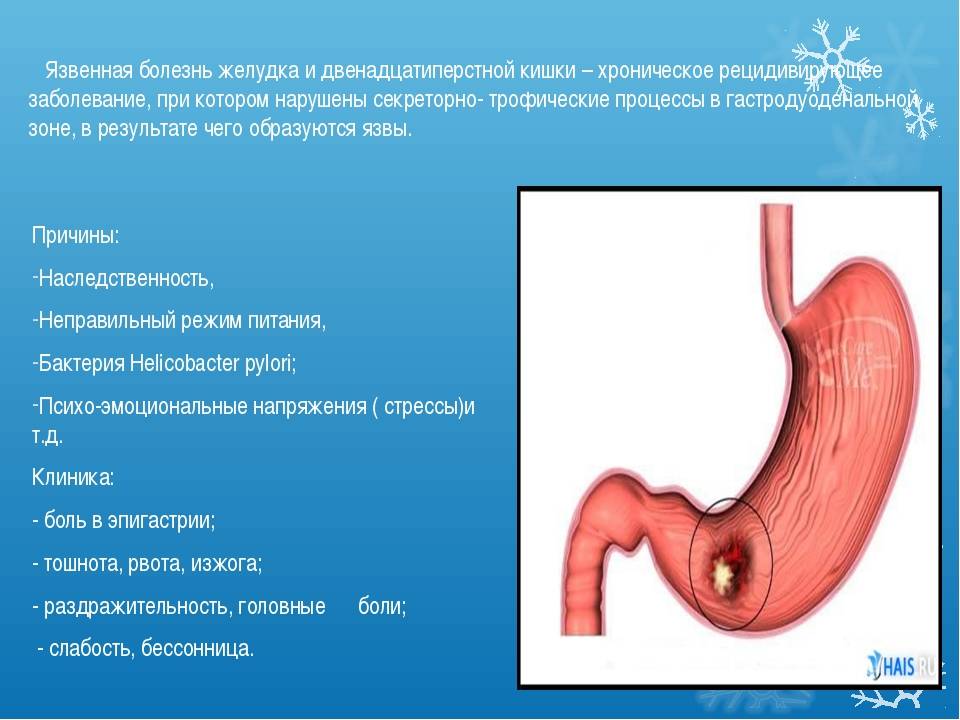
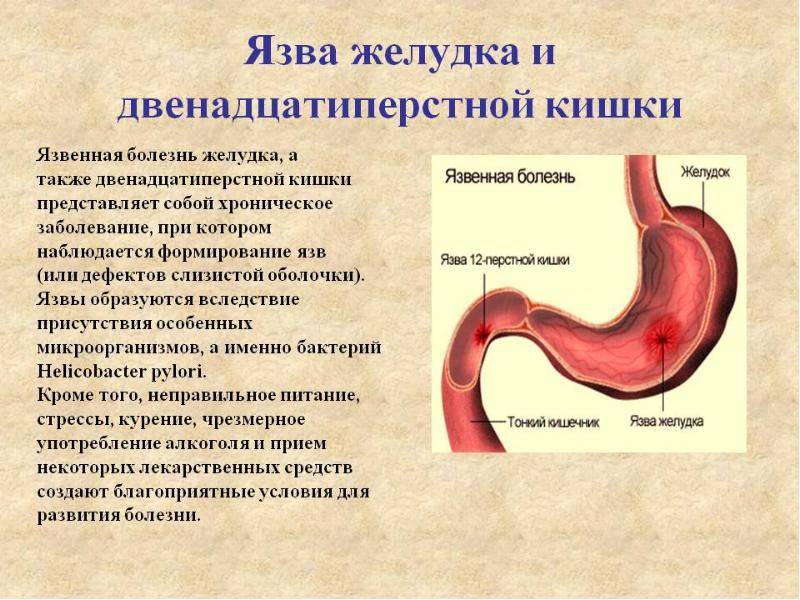
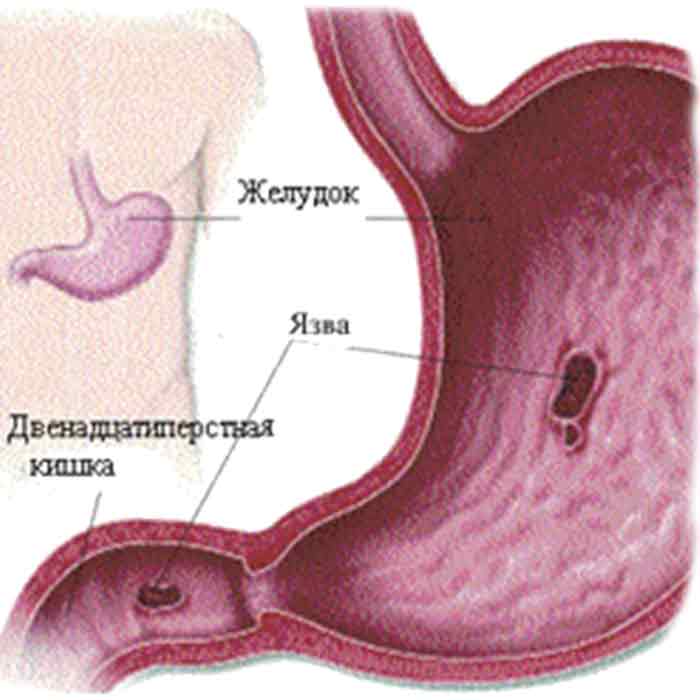
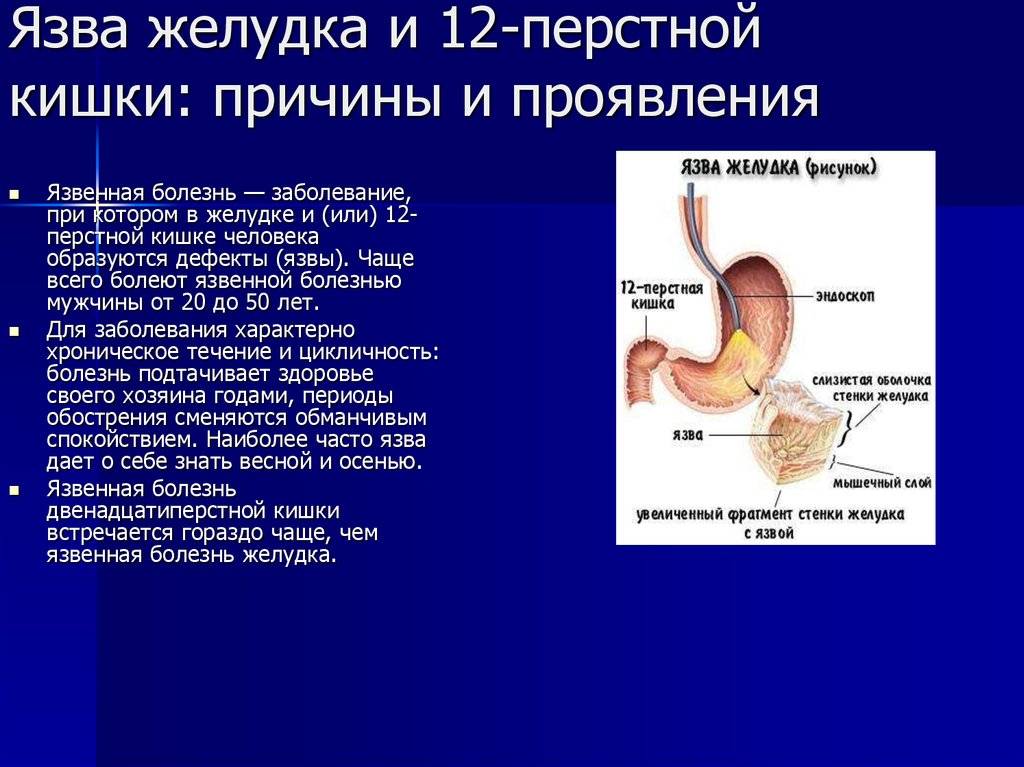
Язва желудка – причины
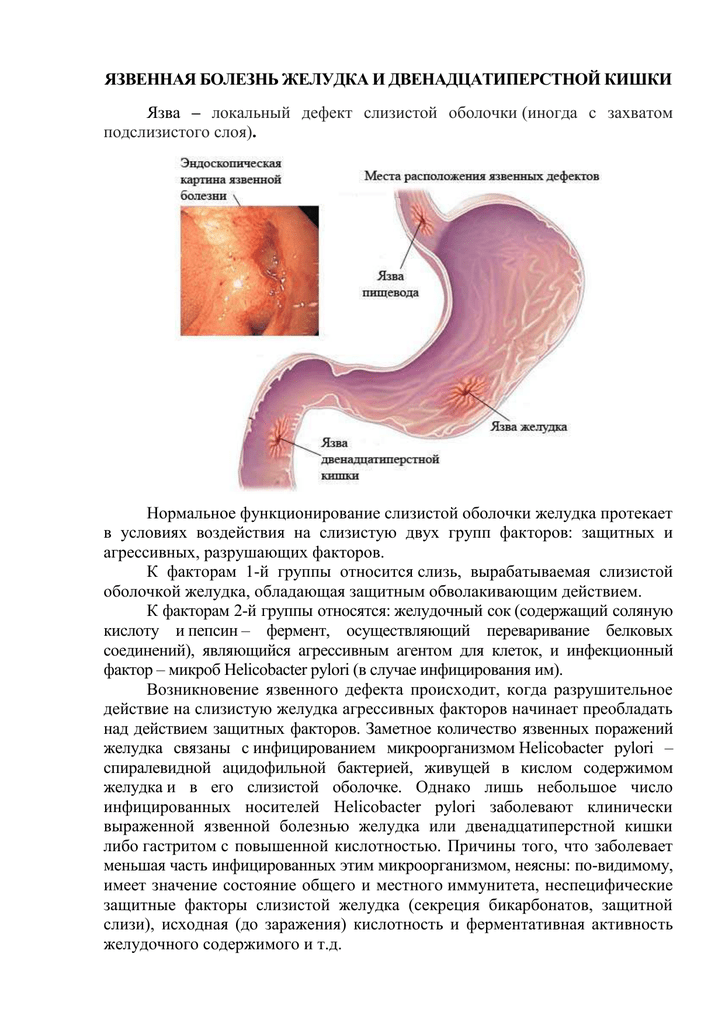
По провоцирующим факторам, язвы могут носить инфекционный (вызванные бактерией хеликобактер пилори), наследственно-генетический, нейропсихический (стрессы), эндокринный, пищевой и иммунный характер.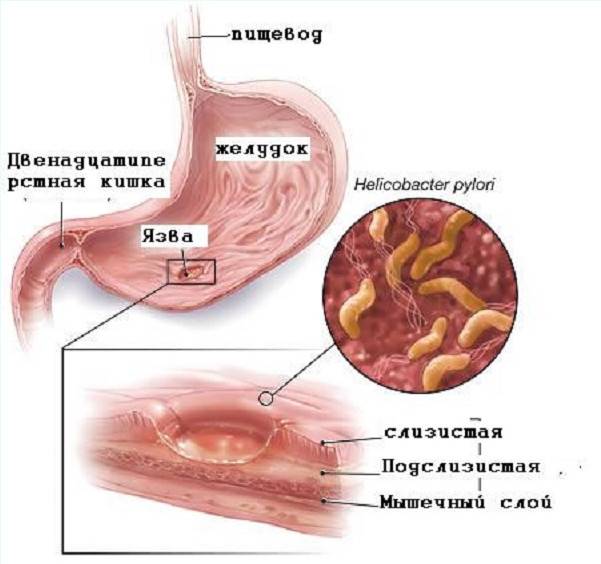 Важную роль в развитии язвы также играет нарушение баланса между защитными факторами (защитная слизь) и факторами агрессии (выработка пепсина, соляной кислоты и т.д.).
Важную роль в развитии язвы также играет нарушение баланса между защитными факторами (защитная слизь) и факторами агрессии (выработка пепсина, соляной кислоты и т.д.).
Справочно. Большинство язв обусловлено инфицированием хеликобактером. Причем бактерия хеликобактер пилори названа по месту ее обычного обитания (пилорический отдел – привратник).
Также язвы могут возникать на фоне:
- длительного лечения НПВС (нестероидные противовоспалительные средства);
- сахарного диабета;
- аутоиммунного поражения слизистых (заболевание Крона);
- сифилитической инфекции;
- лейомиом;
- сарком;
- карцином;
- ВИЧ-инфекции;
- туберкулеза;
- лечения противотуберкулезными препаратами;
- лимфом;
- злоупотребления спиртными напитками;
- стрессов;
- маниакально-депрессивных нарушений;
- травматических шоков (шоковые язвы);
- неправильного питания (злоупотребление фастфудом, жареным, острым, жирным т.д.);
- нарушения режима сна и отдыха;
- хронического переутомления;
- курения.
Справочно. Язва желудка у взрослых часто связана с неправильным питанием и стрессами. У детей основной причиной заболевания является хеликобактерная инфекция.
Признаки язвы желудка и 12-перстной кишки: диспептический синдром
Диспептический синдром проявляется изжогой, отрыжкой, рвотой и тошнотой, нарушением моторной функции кишечника.
Изжога. Один из наиболее частых и характерных симптомов язвенной болезни. Она обусловлена желудочно-пищеводным рефлюксом, то есть забрасыванием содержимого желудка в пищевод и раздражением слизистой оболочки пищевода кислым желудочным содержимым. Причем, изжога может возникать в те же сроки после приема пищи, что и боли. Но у многих больных не удается отметить связи изжоги с приемом пищи. Иногда изжога может быть единственным субъективным проявлением язвенной болезни.
Отрыжка. Довольно частый симптом язвенной болезни желудка и кишеника. Наиболее характерна отрыжка кислым, чаще она бывает при язве желудка.
Рвота и тошнота. Как правило, эти признаки хотя и считаются одними из основных симптомов язвенной болезни желудка и кишечника, но чаще всего они проявляются в периоды обострений. Рвота связана с повышением тонуса блуждающего нерва, усилением моторики желудка и желудочной гиперсекрецией. Рвота возникает на «высоте» болей (в период максимально выраженной боли), рвотные массы содержат кислое желудочное содержимое. После рвоты наступает облегчение самочувствия больного, боли значительно ослабевают или даже исчезают. Больные часто сами вызывают рвоту для облегчения своего состояния.

Тошнота характерна для язв желудка, обычно связана с сопутствующим гастритом. Тошнота также нередко наблюдается при язвах, расположенных ниже луковицы двенадцатиперстной кишки (постбульбарно).
Аппетит при язвенной болезни обычно хороший и может быть даже повышен. При выраженном болевом синдроме больные стараются есть редко и даже отказываются от еды из-за боязни появления боли после приема пищи. Значительно реже отмечается снижение аппетита.
Нарушение моторной функции толстого кишечника. У половины больных с язвой желудка или 12-перстной кишки наблюдаются такие признаки, как запоры, особенно в периоде обострения заболевания. Запоры обусловлены следующими причинами:
- спастическими сокращениями толстой кишки;
- диетой, бедной растительной клетчаткой и отсутствием, вследствие этого, стимуляции кишечника;
- снижением физической активности;
- приемом антацидов: кальция карбоната, гидроокиси алюминия.
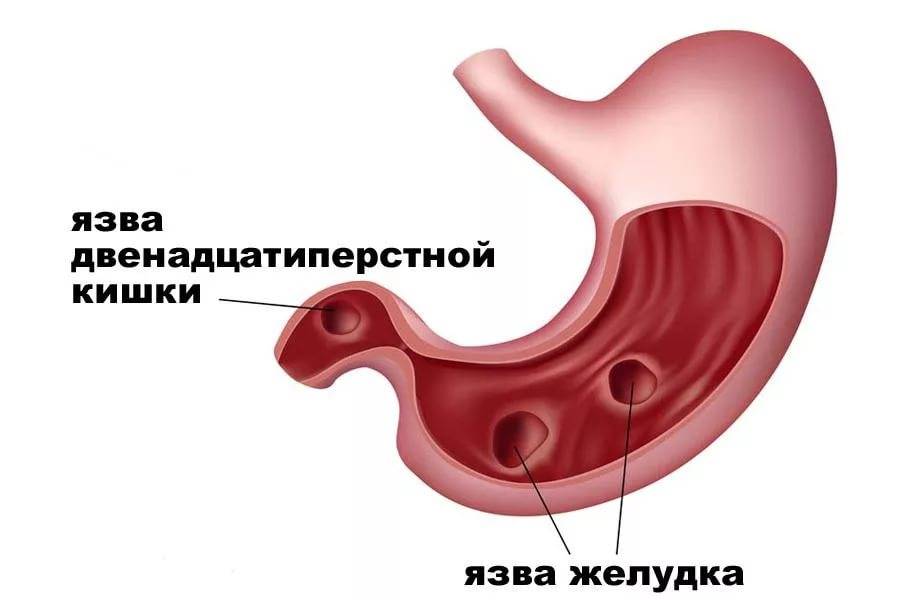
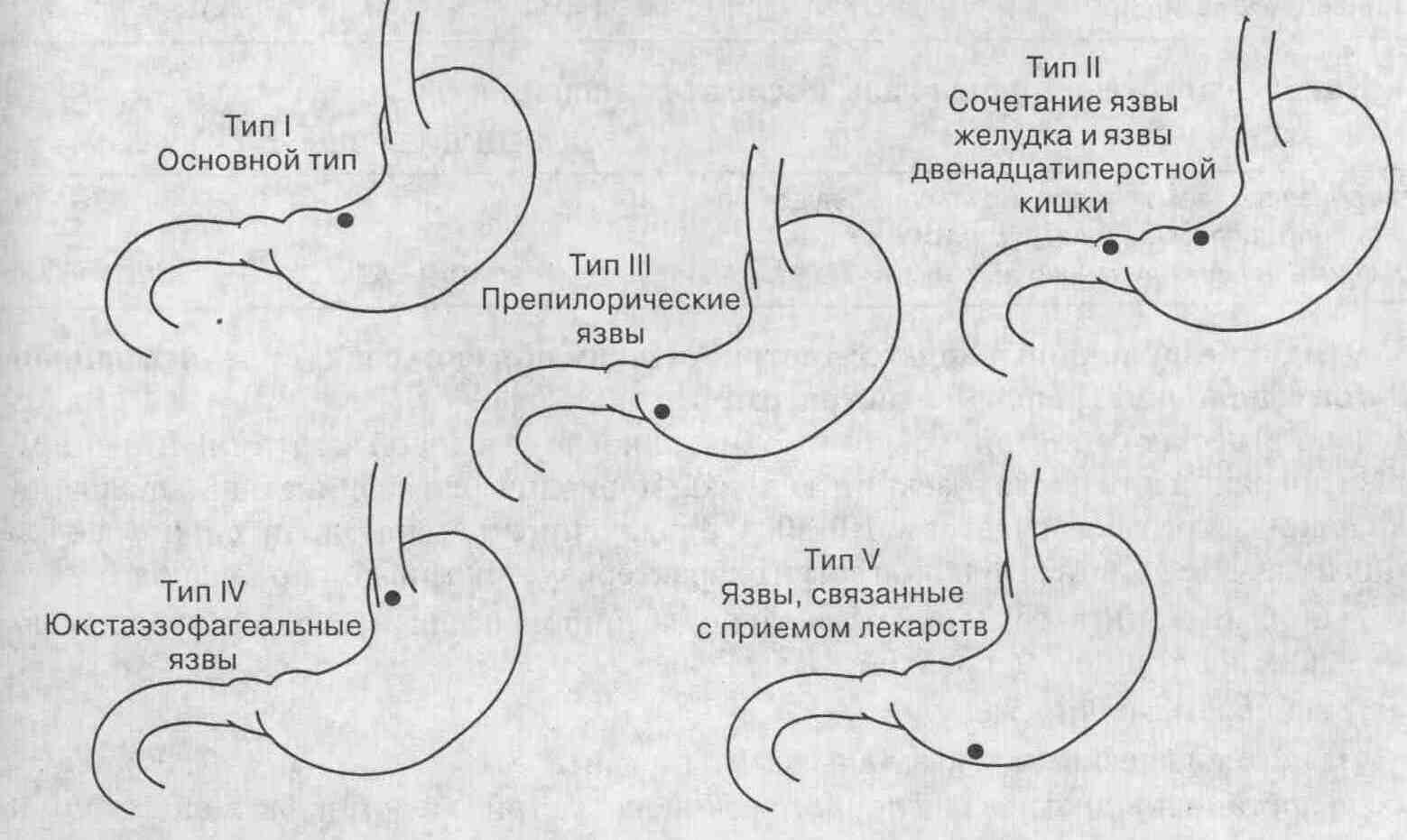
Признаки сочетанных язв желудка и кишечника
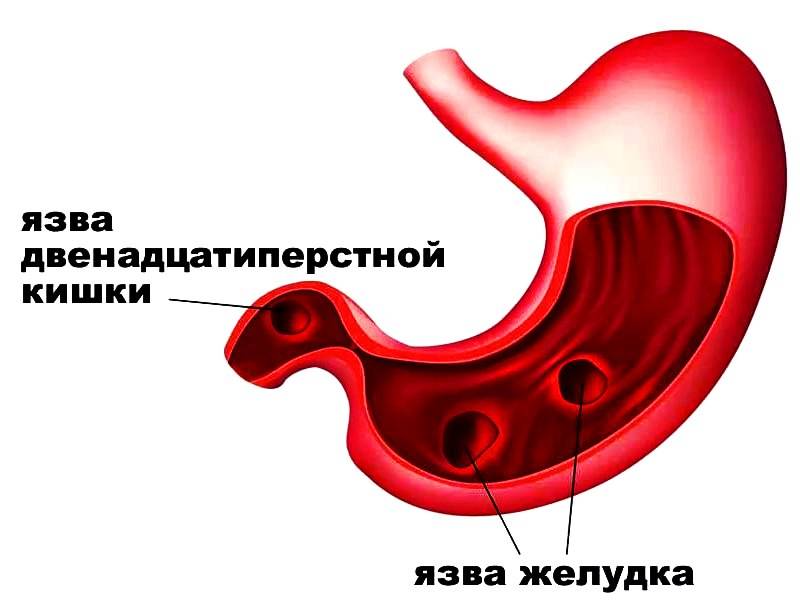
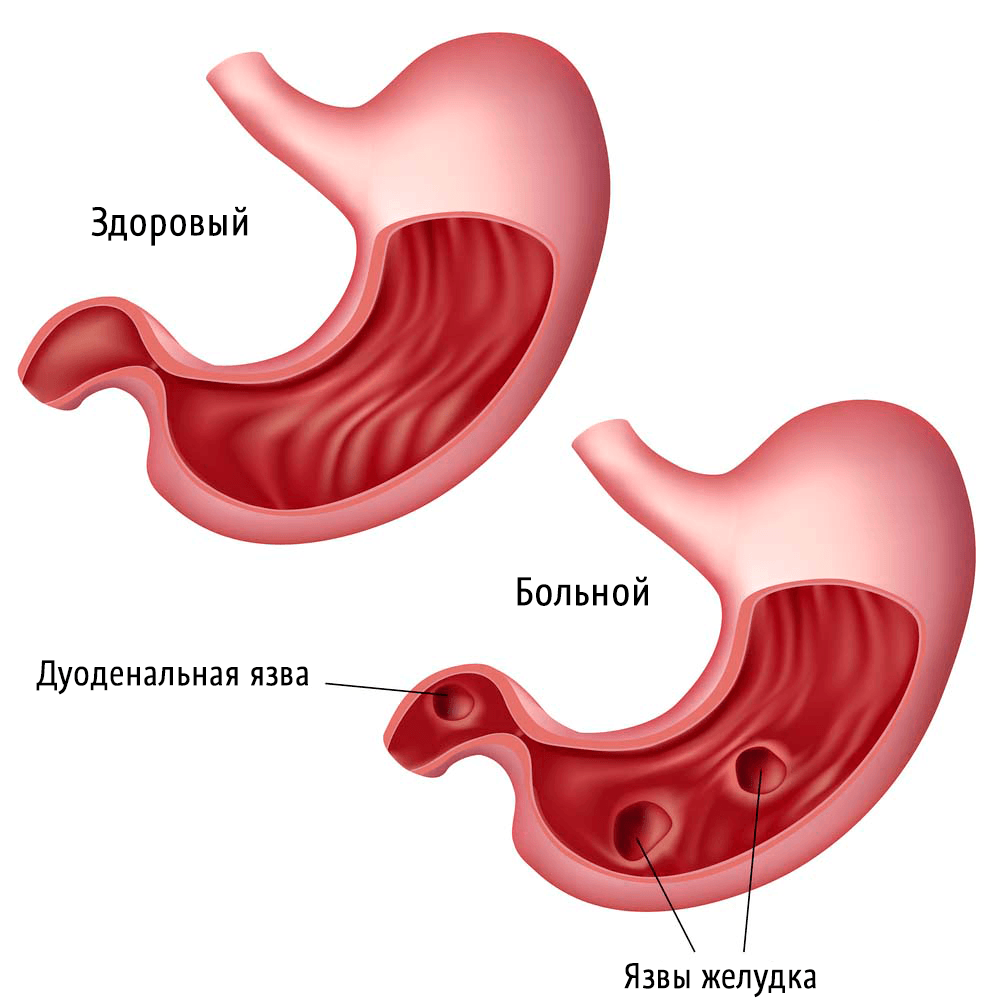
Сочетанные и множественные гастродуоденальные язвы.
Сочетанные язвы встречаются у 5—10 % больных язвенной болезнью. При этом первоначально развивается язва двенадцатиперстной кишки, а через несколько лет — язва желудка.
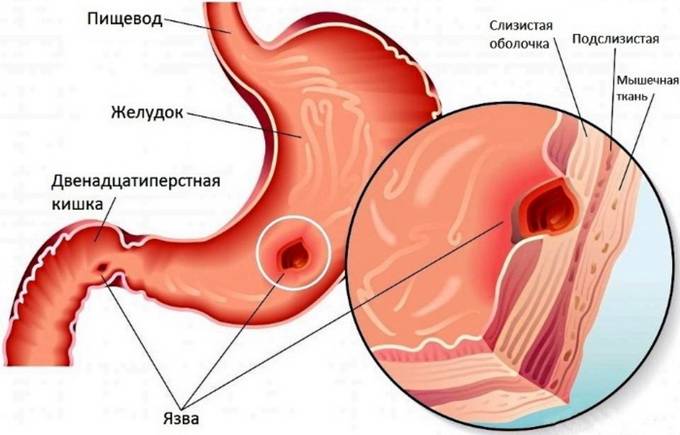
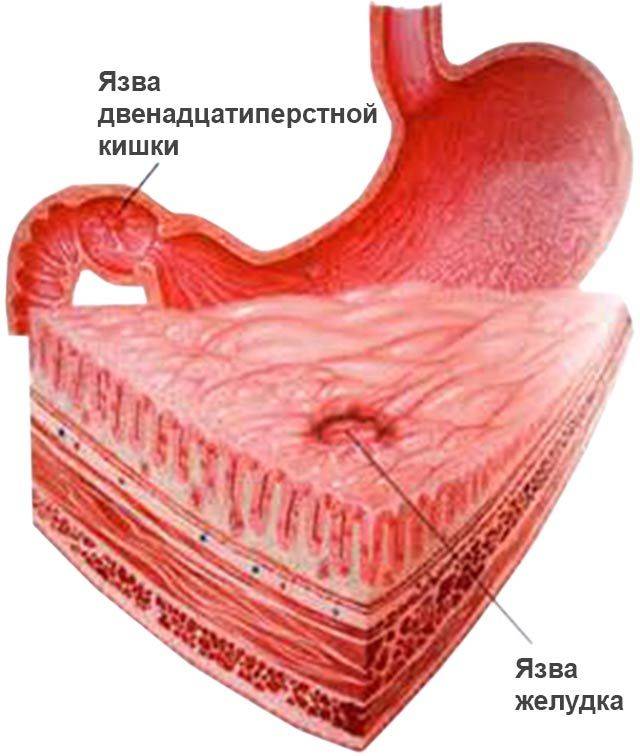
При язве двенадцатиперстной кишки развиваются отек слизистой оболочки, спазм кишки, нередко рубцовый стеноз начального отдела двенадцатиперстной кишки. Все это затрудняет поступление в кишку желудочного содержимого, происходит растяжение антрального отдела желудка, что вызывает желудочную гиперсекрецию. А высокая кислотность желудочного сока создает предпосылки для развития вторичной язвы желудка, которая чаще локализуется в области угла желудка.
Развитие язвы первоначально в желудке, а затем в двенадцатиперстной кишке бывает чрезвычайно редко и рассматривается как исключение.
Сочетанная гастродуоденальная язва имеет следующие характерные клинические особенности:
- присоединение желудочной язвы резко ухудшает течение заболевания.
- Болевые симптомы сочетанной язвы желудка или двенадцатиперстной кишки в эпигастрии становятся интенсивными, наряду с поздними, ночными, «голодными» болями появляются ранние боли (возникающие вскоре после еды);
- зона болезненности в подложечной области становится более обширной;
- после еды появляется тягостное ощущение переполнения желудка (даже после приема небольшого количества пищи), выраженная изжога, часто беспокоит рвота;
- при исследовании секреторной функции желудка наблюдается выраженная гиперсекреция, при этом продукция соляной кислоты может стать еще более высокой по сравнению с величинами, которые имелись при изолированной дуоденальной язве;
- характерно развитие таких осложнений, как рубцовый стеноз привратника, пилороспазм, желудочно-кишечные кровотечения, перфорация язвы (чаще дуоденальной);
- в 30—40 % случаев присоединение язвы желудка к дуоденальной язве не меняет существенно клинической картины заболевания, и желудочная язва может обнаруживаться только при гастроскопии.
Для множественных язв характерны следующие особенности:
- наклонность к медленному рубцеванию, частому рецидивированию, развитию осложнений;
- у ряда больных клиническое течение может не отличаться от течения одиночной желудочной или дуоденальной язвы.
Гигантские язвы желудка и двенадцатиперстной кишки.
Гигантскими называют язвы, имеющие диаметр свыше 2 или 3 см.
Гигантские язвы характеризуются следующими особенностями:
- располагаются преимущественно на малой кривизне желудка, реже — в субкардиальной области, на большой кривизне и очень редко — в двенадцатиперстной кишке.
- Болевые симптомы язвы желудка или кишки значительно выражены, нередко исчезает их периодичность, они могут стать почти постоянными, что требует дифференциальной диагностики с раком желудка. В редких случаях болевой синдром может оказаться слабо выраженным;
- характерно быстро наступающее истощение;
- очень часто развиваются осложнения — массивные желудочные кровотечения, пенетрация (проникновение) в поджелудочную железу, реже — перфорация язвы;
- требуется тщательная дифференциальная диагностика гигантской язвы с первично-язвенной формой рака желудка; возможна малигнизация гигантских язв желудка.
Длительно незаживающие язвы.
Длительно незаживающими называют язвы, не рубцующиеся в течение 2 месяцев. Основными причинами резкого удлинения сроков заживления язвы являются:
- наследственная отягощенность;
- возраст старше 50 лет;
- курение;
- злоупотребление алкоголем;
- наличие резко выраженного гастродуоденита;
- рубцовая деформация желудка и двенадцатиперстной кишки;
- устойчивость хеликобактерной инфекции.
Язвы пилорического канала привратника желудка.
Пилорический канал – выводной отдел желудка, переходящий в двенадцатиперстную кишку. Это очень чувствительная нервно-мышечная зона желудка, поэтому при язвах, расположенных в этом отделе симптомы довольно ярко выражены.
Из симптомов здесь характернаПилорическая Триада: 1. Болевой синдром, довольно упорный. Боль иррадиирует в правое подреберье, спину.2. Частые рвоты и, на этом фоне3. Потеря веса.
Боли бывают несколько типов. С одной стороны, классический вариант — в течение дня после еды через 1 час возникает боль.
Иногда возникновение боли не зависит от приема пищи, возникает приступообразная или волнообразная боль.
Наряду с болью возникает рвота, до 5-10 раз в период обострения, первые 10 дней. Эти язвы очень трудно подвергаются лечению.У 50% этих больных после длительного периода лечения язвы не закрываются. У 1/3 больных после заживления язвы вскоре открываются снова.
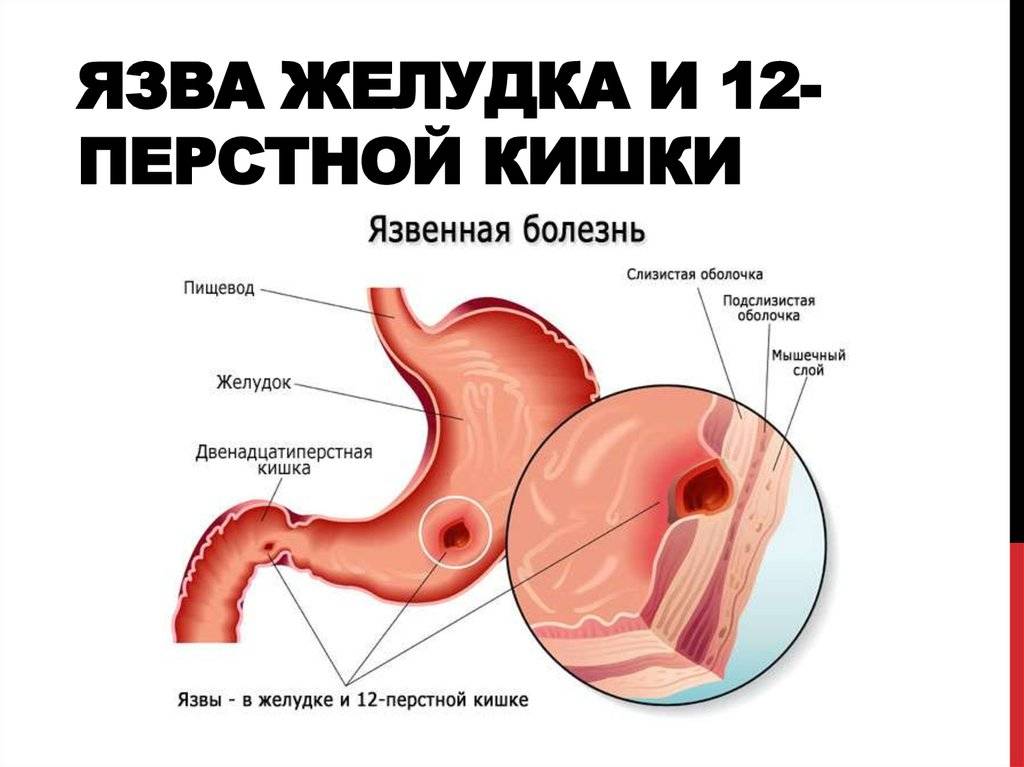
Кое-что из анатомии
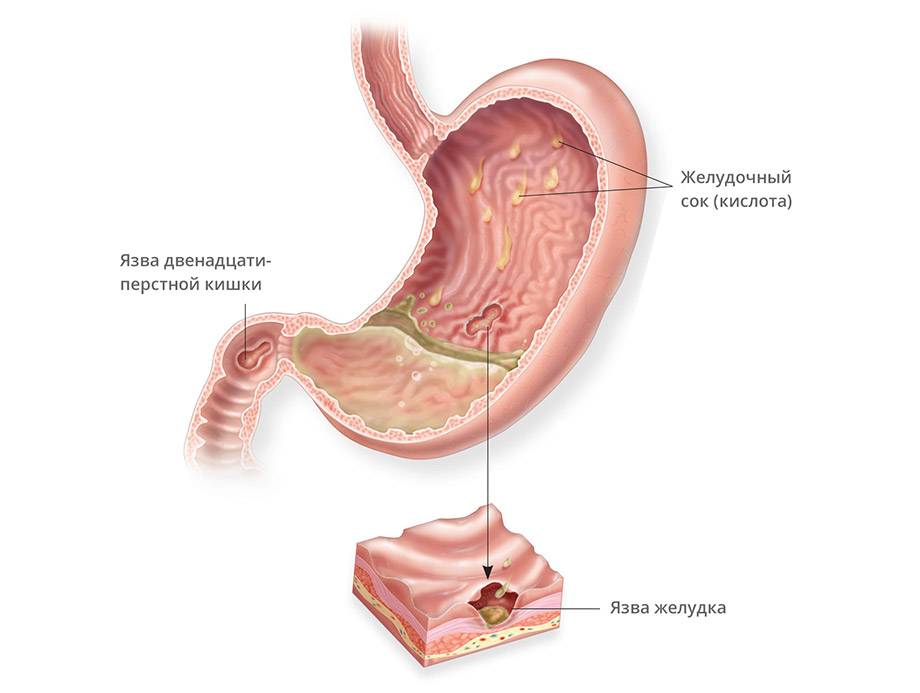
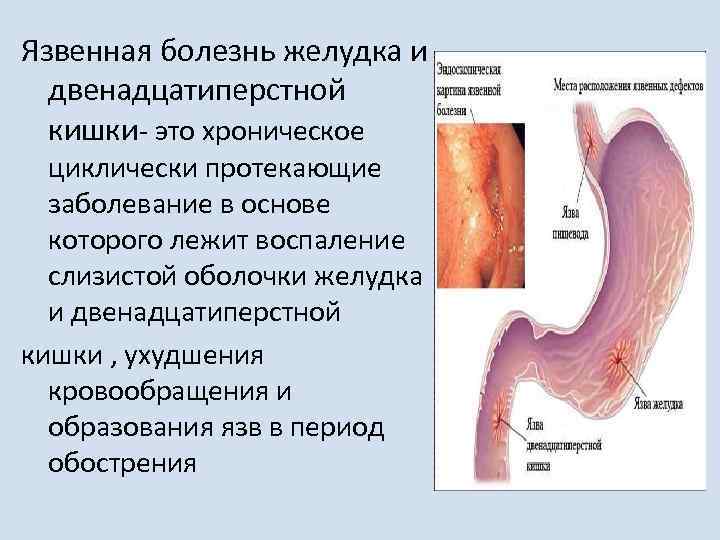
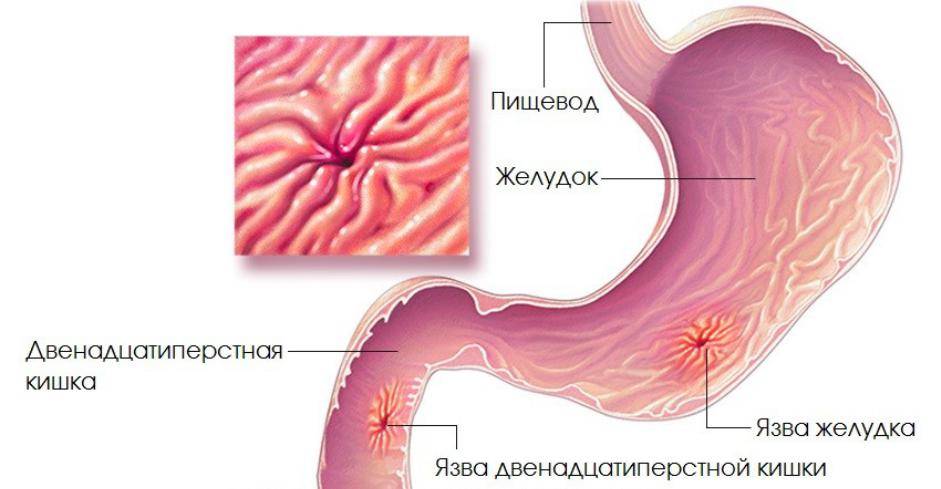
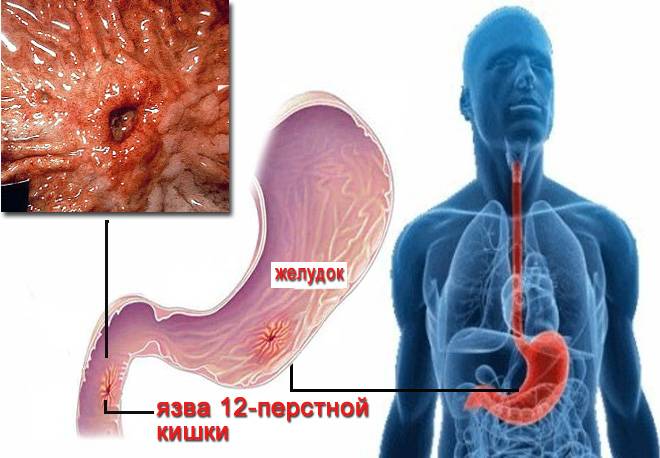
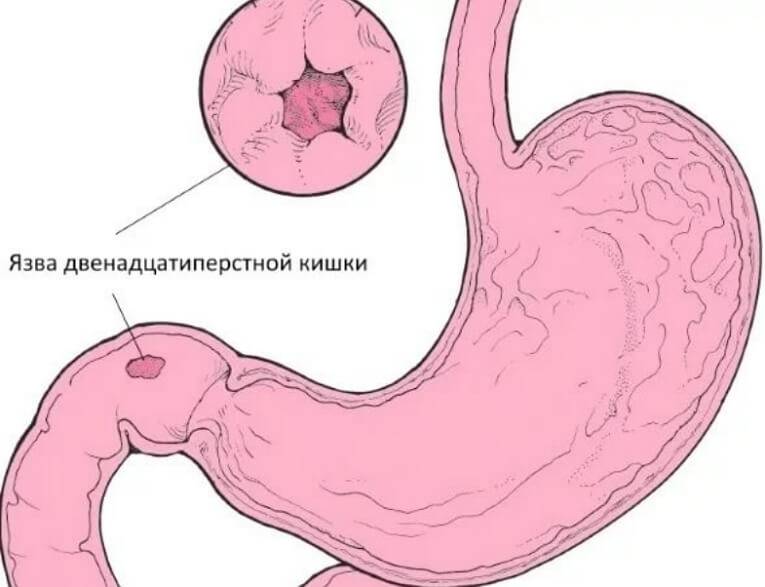
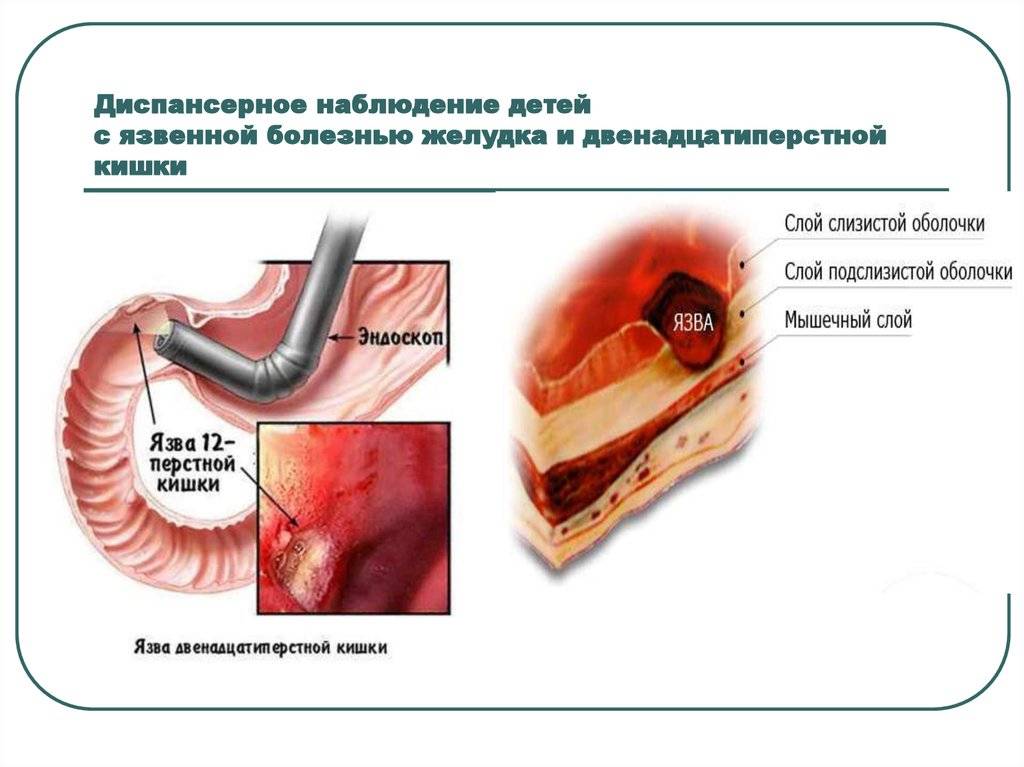
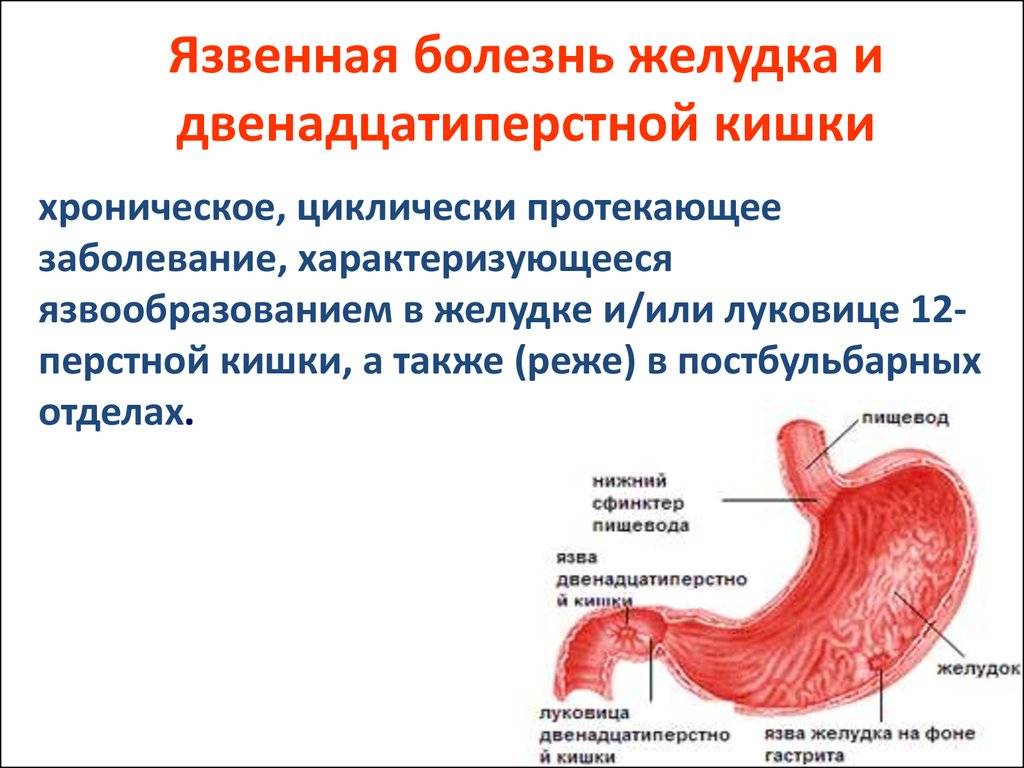
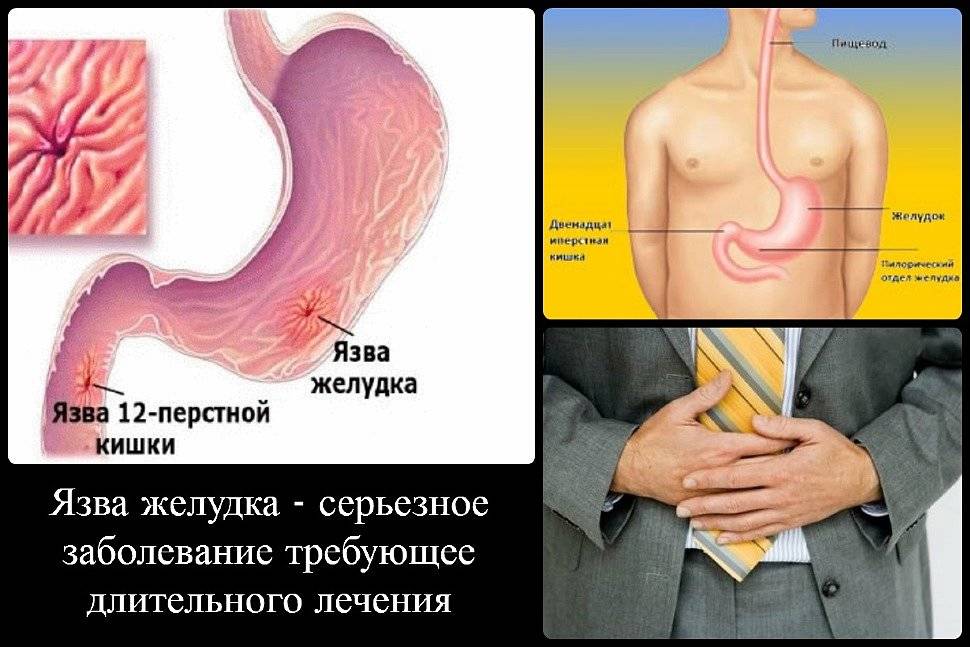
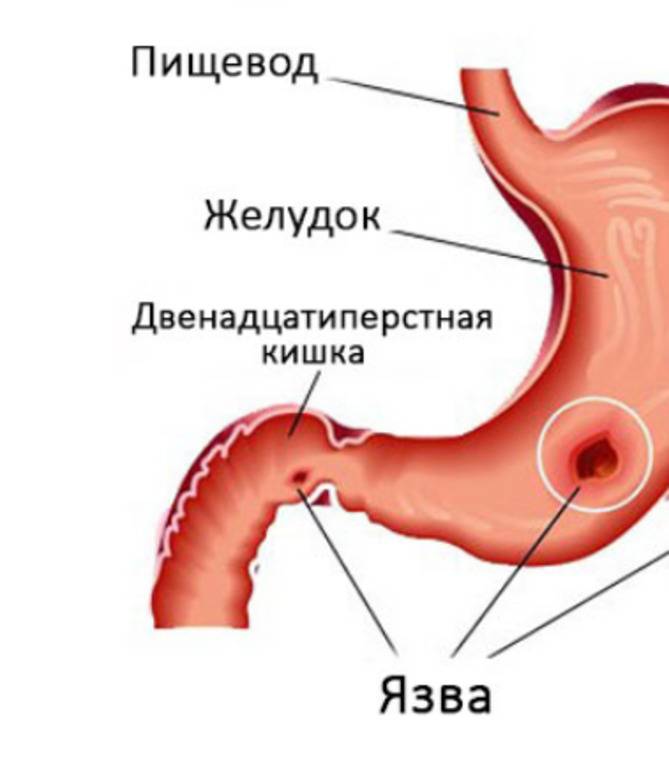
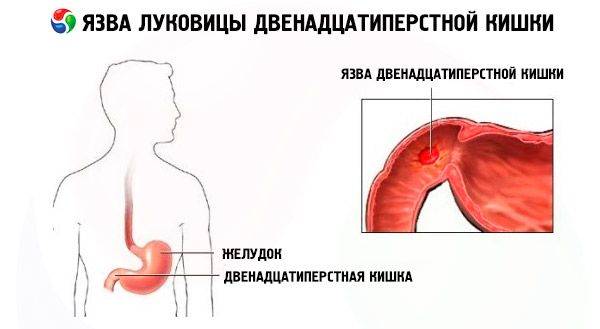
Пищеварительная система – одна из самых многофункциональных и наиболее протяженных систем в организме человека. Она включает в себя множество органов, выполняющих функции измельчения, продвижения, переваривания и усвоения пищи. Некоторые органы, такие как кишечник, имеют настолько сложную структуру, что разные его отделы выполняют различные функции, относящиеся к работе ЖКТ. Начальный отдел кишечника называется двенадцатиперстной кишкой (ДПК), получившей свое название в силу своей длины (порядка 12 сложенных вместе пальцев руки).
Верхний (начальный) отдел 12-перстной кишки является неким продолжением привратника желудка, осуществляющего функцию дальнейшей транспортировки пищи по ЖКТ. Из-за необычной формы, напоминающей головку лука, и размера, составляющего порядка 5 см, его называют луковицей двенадцатиперстной кишки. Ее функция – регулирование кислотности содержимого желудка для его безопасного продвижения к нижним отделам кишечника, т.е. защита кишечника от раздражения.
Осложнения язвенной болезни: симптомы перфорации и пенетрации
Это тяжелое осложнение острой либо хронической язвы желудка или двенадцатиперстной кишки, которое развивается в результате возникновения в стенке органа сквозного дефекта, открывающегося, как правило, в свободную брюшную полость или в забрюшинное пространство. Перфорация язвы чаще встречается у мужчин. Наибольшее число прободений язв приходится на возраст 20—40 лет, но прободение язвы возможно практически в любом возрасте. Трудности диагностики чаще возникают при прикрытой перфорации и при перфорации в полость сальниковой сумки. Очень трудной Диагностика иногда бывает у ослабленных пациентов и у лиц преклонного возраста. В большинстве случаев прободение наступает у больных с длительным язвенным анамнезом. В 10—15% случаев возникает прободение «немой» язвы, что более характерно для лиц молодого возраста, а также для стариков. Нужно помнить о возможности прободения острой язвы при лечении кортикостероидами.
Прободение язвы желудка или двенадцатиперстной кишки приводит к постоянному истечению в свободную брюшную полость содержимого желудка и двенадцатиперстной кишки, действующего на брюшной покров как химический, физический, а затем и бактериальный раздражитель.
Различают три стадии в течении прободной язвы.
Стадия I (первые 6 часов) — стадия шока — характеризуется резкой болью в эпигастральной области, возникшей внезапно по типу «удара кинжалом». Появляется рвота «кофейной гущей», может быть рвота неизмененной кровью сгустками. При источнике кровотечения в двенадцатиперстной кишке характерен дегтеобразный стул (черного цвета). У больного появляются такие симптомы осложнения язвенной болезни, как слабость, головокружение, чувство дурноты, шум или звон в ушах, тошнота, потливость, обморочное состояние. Боль чрезвычайно резкая, интенсивная, невыносимая, появляется внезапно в эпигастральной области или правом подреберье и постепенно распространяется по всему животу. Больной неподвижен. Ноги нередко приведены к животу. Выражение лица страдальческое. Бледность кожных покровов, небольшой цианоз губ. Холодный пот. Дыхание поверхностное (глубокий вдох невозможен из-за боли), часто сопровождается стоном. В этой стадии пульс нормальной частоты или даже замедлен. Артериальное давление снижено. Постукивание по животу резко болезненно. При ощупывании отмечается напряжение мышц, причем живот становится твердым, как доска. Симптом Щеткина—Блюмберга положительный.
Стадия II — стадия мнимого улучшения — наступает через 5—6 часов и характеризуется уменьшением боли и напряжения мышц живота, улучшением самочувствия больного
Необходимо обращать внимание на симптомы развивающегося перитонита: возможны явления эйфории, тахикардии, повышение температуры, сухость языка, нарастающее вздутие живота, возможна задержка газа и стула за счет пареза кишечника, при постукивании может определяться наличие газа в верхних отделах и жидкости в отлогих местах живота, перистальтика вялая. Клиника этого осложнения язвенной болезни сопровождается более или менее выраженным напряжением мышц
Отчетливо, особенно у худощавых людей, контурируются прямые мышцы живота (симптом Чугуева), исчезновение печеночной тупости и симптом Щеткина—Блюмберга обычно сохраняется и в этом периоде. В этой стадии иногда наибольшая болезненность при пальпации отмечается в правой подвздошной области, что может приводить к ошибочному диагнозу острого аппендицита.
Стадия III развивается через 10—12 часов и соответствует выраженной клинической картине стадии диффузного перитонита. В этой стадии установить первоначальную причину заболевания сложно. Решающую роль при этом играет тщательно собранный анамнез.
Пенетрация — это проникновение язвы, обычно расположенной на задней и боковой стенках, в соседние близлежащие органы. Это осложнение язвенной болезни желудка и двенадцатиперстной кишки характеризуется появлением монотонной, часто сильной боли с признаками вовлечения того органа, в который произошла пенетрация: поджелудочной железы, печени, брыжейки. Это осложнение возникает постепенно, чаще у мужчин при Длительном, часто рецидивирующем течении язвенной болезни.
Лечение
Цели лечения
Цель лечения заключается в устранении причины язвы. Обычно лечение включает в себя уничтожение бактерии H. pylori, если таковая имеется, устранение или сокращение использования НПВС, если это возможно, и помощь в лечении язвы с помощью лекарств.
В большинстве случаев лечат амбулаторно. При выраженном болевом синдроме, высоком риске развитии осложнений, необходимости дообследования, тяжелых сопутствующих заболеваниях нужна госпитализация.
Образ жизни и вспомогательные средства
Лечение язвенной болезни должно быть комплексным. Одних лекарств мало, нужно менять образ жизни.
-
Диетическое питание — частое дробное питание (5-6 раз в сутки); исключение продуктов, стимулирующих выделение кислоты (крепкие мясные и рыбные бульоны, жареная и острая пища, копчености и консервы, приправы и специи (лук, чеснок, перец, горчица), соления и маринады, газированные фруктовые воды, пиво, белое сухое вино, шампанское, кофе, цитрусовые); следует отдавать предпочтение продуктам, которые могут связывать и нейтрализовать избыточную кислоту (отварные мясо и рыба, супы-пюре, каши, кисели, желе); пищу необходимо принимать ежедневно в одно и то же время, в спокойной обстановке, не спеша, сидя, тщательно пережевывая.
-
Отказ от курения и алкоголя.
-
Отказ от приема препаратов, способствующих образованию язвы (НПВС).
-
Нормализация режима труда и отдыха, санаторно-курортное лечение.
Лекарства
При инфицированности H. pylori проводят специальную терапию — эрадикацию (уничтожение) бактерии благодаря комбинации специальных антибактериальных препаратов и ингибиторов протонной помпы. Этот метод делает возможным излечение язвенной болезни без дальнейших обострений.
-
Ингибиторы протонной помпы (ИПП) — основные препараты для лечения язвенной болезни, снижают кислотность. Создают условия для заживления существующих язв и предотвращают развитие новых.
-
Н2-блокаторы — препараты, которые подавляют секрецию соляной кислоты в желудке. Они уступают по эффективности ИПП и поэтому принимаются либо в комбинации с ними, либо при невозможности их назначения.
-
Антациды связывают выделенную кислоту, нейтрализуя содержимое желудка. Эти препараты зачастую принимают для снятия болевого синдрома; при длительном приеме, в отличие от ИПП и Н2-блокаторов, возможны побочные эффекты (запор, диарея и др.).
-
Другие препараты — так называемые цитопротекторные средства, которые создают защитный слой на слизистой оболочке желудка и ДПК.
Процедуры
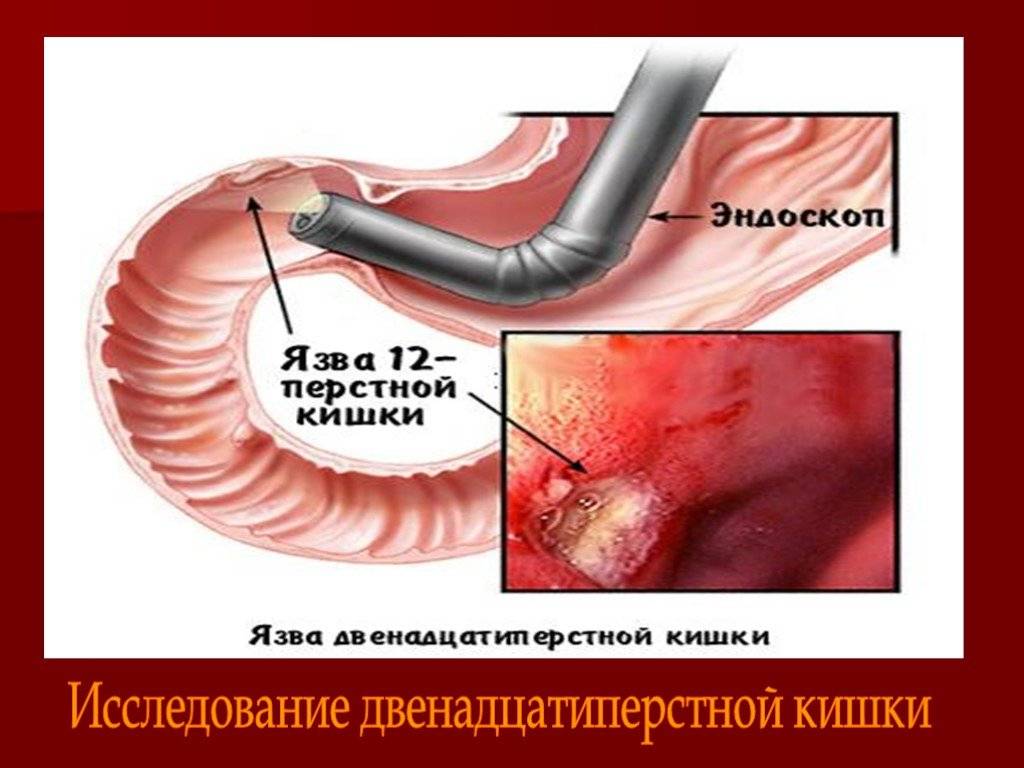
Для оценки эффективности лечения и наблюдения за трансформацией язвы проводят эндоскопическое исследование (ЭГДС).
Хирургические операции
- Операцию нужно делать в том случае, если есть опасные осложнения язвы или риск их развития. В этих случаях выполняют иссечение части поврежденного органа (например, частичная гастрэктомия — удаление части поврежденного желудка) или ушивают дефект в стенке (органосохраняющие операции).
- Операция может помочь в случае, если нет эффекта от медикаментозного лечения. Хирургическими методами снижается секреторная функция желудка. Для этого выполняют специальные операции, которые блокируют некоторые нервы желудка (ваготомия).
Восстановление и улучшение качества жизни
При устранения основной причины язвенной болезни прогноз благоприятный. После проведения терапии против H. pylori, исключения приема НПВС и приема назначенных противоязвенных препаратов у большей части пациентов наблюдается длительная ремиссия вплоть до полного заживления язвы.
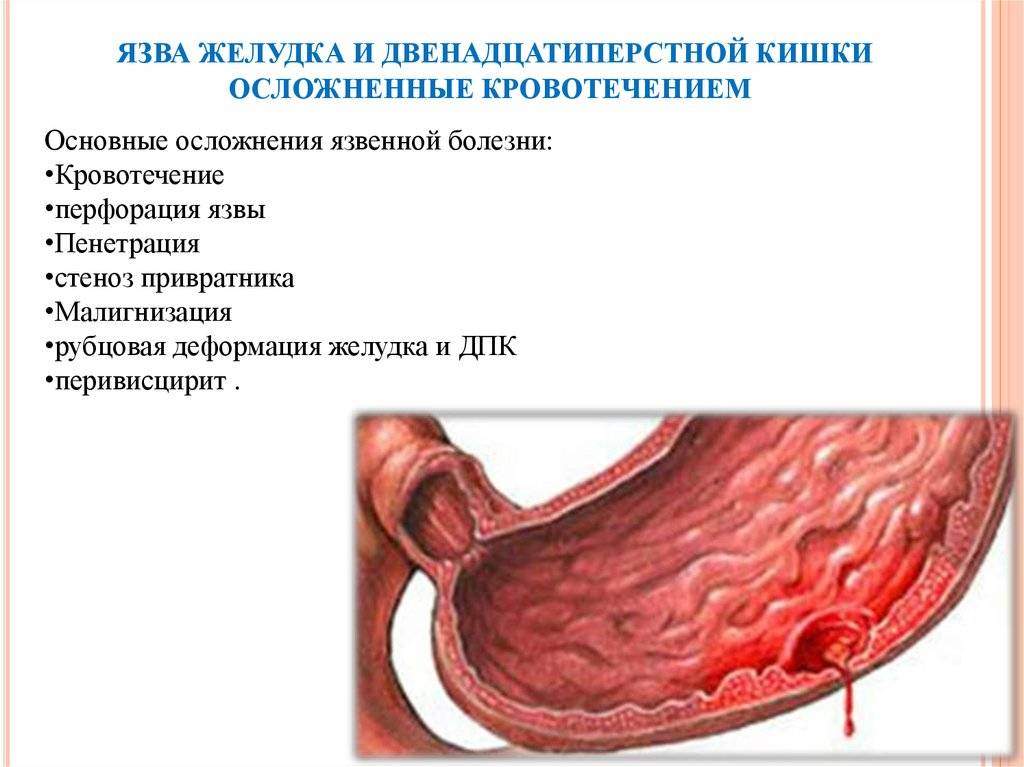
Осложнения язвенной болезни желудка и двенадцатиперстной кишки
Язвенная болезнь опасна своими осложнениями.
Кровотечение осложнение язвенной болезни желудка и двенадцатиперстной кишки
Наиболее часто встречающееся осложнение язвенной болезни – это кровотечение. Разделяют два основных вида кровотечений: хроническое и острое. Острое желудочно-кишечное кровотечение несет угрозу жизни пациента. Срочная госпитализация требуется, если наблюдается быстрое нарастание симптомов, кроме того появляется выделение полуоформленного черного кала (мелена), либо рвотных масс, напоминающих по виду кофейную гущу, либо же с примесью крови.
При отсутствии соответствующего лечения язвенной болезни у 10-15% больных может возникнуть такое опасное осложнение, как перфорация или прободение язвы. О возникновении этого смертельно опасного осложнения сигнализирует острая, так называемая «кинжальная» боль в животе, в области диафрагмы. Даже в случае наступления обманчивого облегчения симптомов, как и в случае с острым кровотечением, необходимо срочно вызвать скорую помощь, так как лечение в данных случаях одно — хирургическая операция.
Язвенная болезнь опасна своими осложнениями
Стеноз (или сужение) осложнение язвенной болезни желудка и двенадцатиперстной кишки
При длительном течении язвенной болезни, наличии большого количества обострений этого хронического заболевания может развиться стеноз (или сужение) выходящего отдела желудка или просвета двенадцатиперстной кишки (в зависимости от локализации язвы).
Одним из основных проявлений этого осложнения являются зловонная отрыжка, тяжесть в животе, боли, задержка опорожнения, тошнота и рвота (часто во второй половине дня или ночью). Существуют несколько степеней стеноза, в зависимости от которых врач выбирает индивидуальную тактику лечения, в запущенных случаях – хирургическую.
Малигнизация осложнение язвенной болезни желудка и двенадцатиперстной кишки
Еще одним (к счастью не очень широко распространенным) осложнением язвенной болезни является озлакачествление (медицинский термин – малигнизация) язв. Чаще всего такое осложнение развивается на фоне язвенной болезни именно желудка и сопровождается изменение характерной и привычной уже для больного симптоматики.
Самым информативным методом для постановки диагноза является в таких случаях биопсия из разных зон язвы и слизистой оболочки, которая проводится при фиброгастроскопии. Лечение – хирургическое с последующей химиотерапией.
- http://chp.com.ua/meditsina-i-zdorove/item/60595-bolezni-zheludka-simptomy-zabolevanij-zheludochno-kishechnogo-trakta
- https://mgbsmp.by/informatsiya/informatsiya-dlya-patsientov/483-profilaktika-yazvennoj-bolezni-zheludka-i-dvenadtsatiperstnoj-kishki
- https://www.yamed.ru/services/gastrojenterologiya/yazvennaya-bolezn/
- http://rokdc.ru/index.php/information-i/61-gastroenterologiya/152-bolezni-zheludka-i-dvenadtsatiperstnoj-kishki
- https://oxford-med.com.ua/services/gastroenterology/lechenie-yazvu-zheludka-i-dvenadcatiperstnoy-kishki/
- https://b-apteka.ru/articles/oslozhneniya-yazvennaya-bolezn
Post Views:
194
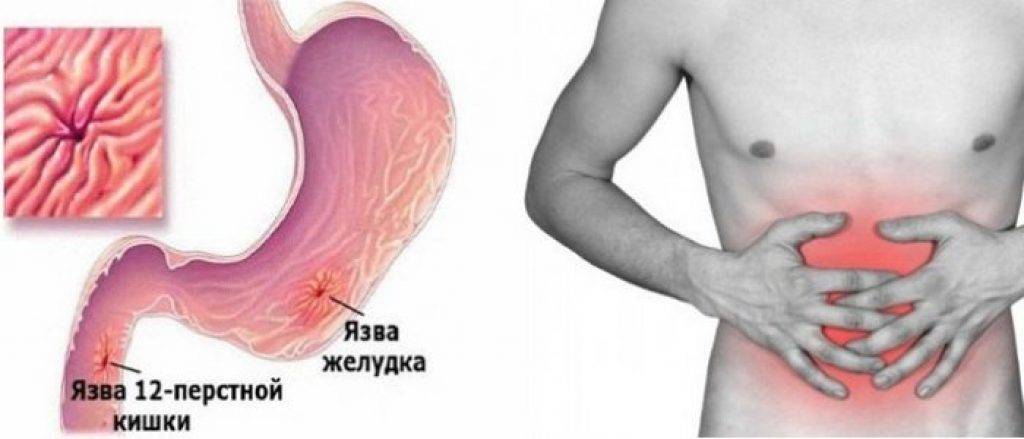
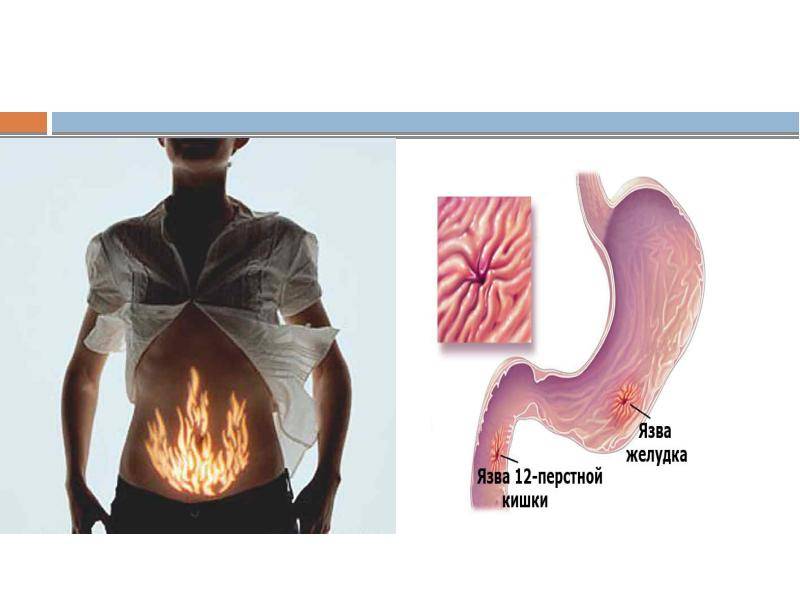
Симптомы язвы желудка и кишечника: болевой синдром
Такое проявление язвенной болезни, как болевой синдром, характеризуется следующими особенностями.
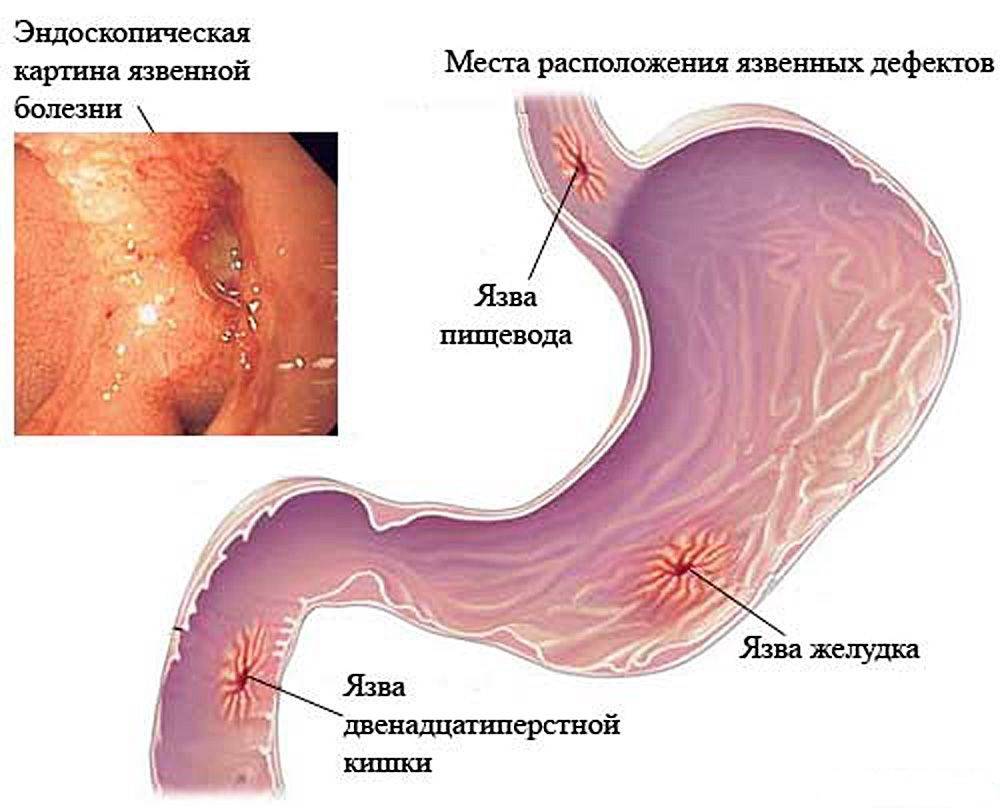
Локализация боли. Как правило, боль ощущается в эпигастральной (подложечной) области, причем при язве желудка — преимущественно в центре эпигастрия или слева от срединной линии, при язве двенадцатиперстной кишки и препилорической зоны — в эпигастрии справа от срединной линии.
При язвах кардиального отдела желудка довольно часто наблюдается атипичная локализация боли: за грудиной или слева от нее (в прекардиальной области или в области верхушки сердца). В этом случае следует проводить тщательную дифференциальную диагностику со стенокардией и инфарктом миокарда с обязательным выполнением электрокардиографического исследования. При локализации язвы ниже луковицы двенадцатиперстной кишки боль ощущается в спине или в правой подложечной области.
Время появления боли. По отношению ко времени приема пищи болевые симптомы при язвенной болезни желудка и 12-перстной кишки могут быть ранними, поздними, ночными и «голодными». Ранними называются боли, возникающие через 0,5—1 ч после еды, интенсивность их постепенно нарастает; боли беспокоят больного в течение 1,5-2 ч и затем по мере эвакуации желудочного содержимого постепенно исчезают.
Ранние боли характерны для язв, локализованных в верхних отделах желудка.
Поздние боли появляются через 1,5-2 ч после еды, ночные — ночью, голодные — через 6-7 ч после еды и прекращаются после того, как больной снова покушает, выпьет молоко. Поздние, ночные, голодные боли наиболее характерны для локализации язвы в антральном отделе и двенадцатиперстной кишке.
Голодные боли не наблюдаются ни при каком другом заболевании. Это типичный признак язвы желудка или кишечника.
Характер боли. У половины больных боль ощущается как несильная, тупая. У приблизительно 30 % больных боли интенсивные. Боли могут также быть ноющими, сверлящими, режущими, схваткообразными.
Периодичность боли. Для язвенной болезни желудка и кишечника характерна периодичность появления этого симптома. Обострение продолжается от нескольких дней до 6-8 недель, затем наступает фаза ремиссии, во время которой больные чувствуют себя хорошо, боли их не беспокоят.
Купирование боли. Характерно уменьшение боли после приема антацидов, молока, после еды, часто после рвоты.
Сезонность боли. Обострения язвенной болезни чаще наблюдаются весной и осенью. Эта «сезонность» особенно характерна для язвы двенадцатиперстной кишки.
Как известно, осенью и весной атмосферное давление скачет. Каждый такой скачок расстраивает работу клапана, что и вызывает обострение заболевания. Исчезновение сезонности обострений обычно свидетельствует о присоединении осложнений. Курс противоязвенного лечения нужно начинать в конце лета и в конце зимы, чтобы предупредить обострение.
Такое клиническое проявление, как боль, при язвенной болезни обусловлено:
- раздражением соляной кислотой симпатических нервных окончаний в области дна язвы;
- моторными нарушениями желудка и двенадцатиперстной кишки (пилороспазм и дуоденоспазм сопровождаются повышением давления в желудке и усилением сокращения его мускулатуры);
- спазмом сосудов вокруг язвы и развитием ишемии слизистой оболочки;
- снижением порога болевой чувствительности при воспалении слизистой оболочки.
Причины появления язвенной болезни ЖКТ
Существует ряд факторов, наличие которых создает благоприятную среду для развития язвенного заболевания желудка или двенадцатиперстной кишки. Перечислим их в нижеследующем списке.
1. Наиболее часто разрастание язв провоцируется попаданием внутрь ЖКТ болезнетворных микроорганизмов, паразитирующих на слизистых стенках рассматриваемых нами органов. Они носят название «Helicobacter pylori». Заселяя ткани, они постепенно начинают их повреждать, провоцируя появление заболевания.
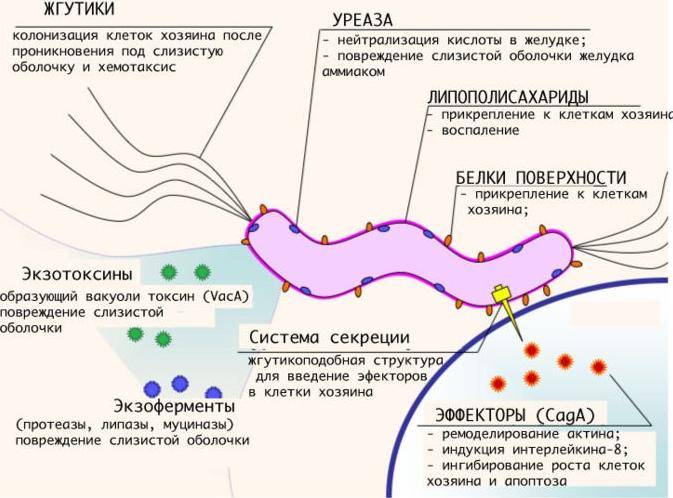
По данным ВОЗ около 80% населения Земли инфицированы бактерией Хеликобактер.
2. Кроме того, на появление язвенной болезни влияет масса вредных привычек, которыми страдают многие современные люди. К ним относятся прежде всего:
- курение;
- алкоголь.
К сожалению, сигареты и алкогольные напитки являются легализованными не только в нашей стране, но и по всему миру, контроль количества потребляемых токсичных веществ не осуществляется. Однако, попасть в группу риска могут не только те граждане, которые злоупотребляют вышеописанными веществами, но также люди с плохой переносимостью, четко ограничивающие потребление токсичных веществ.
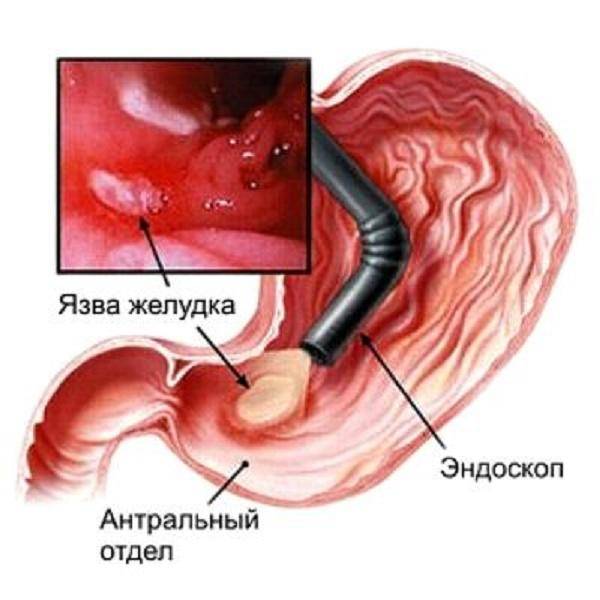
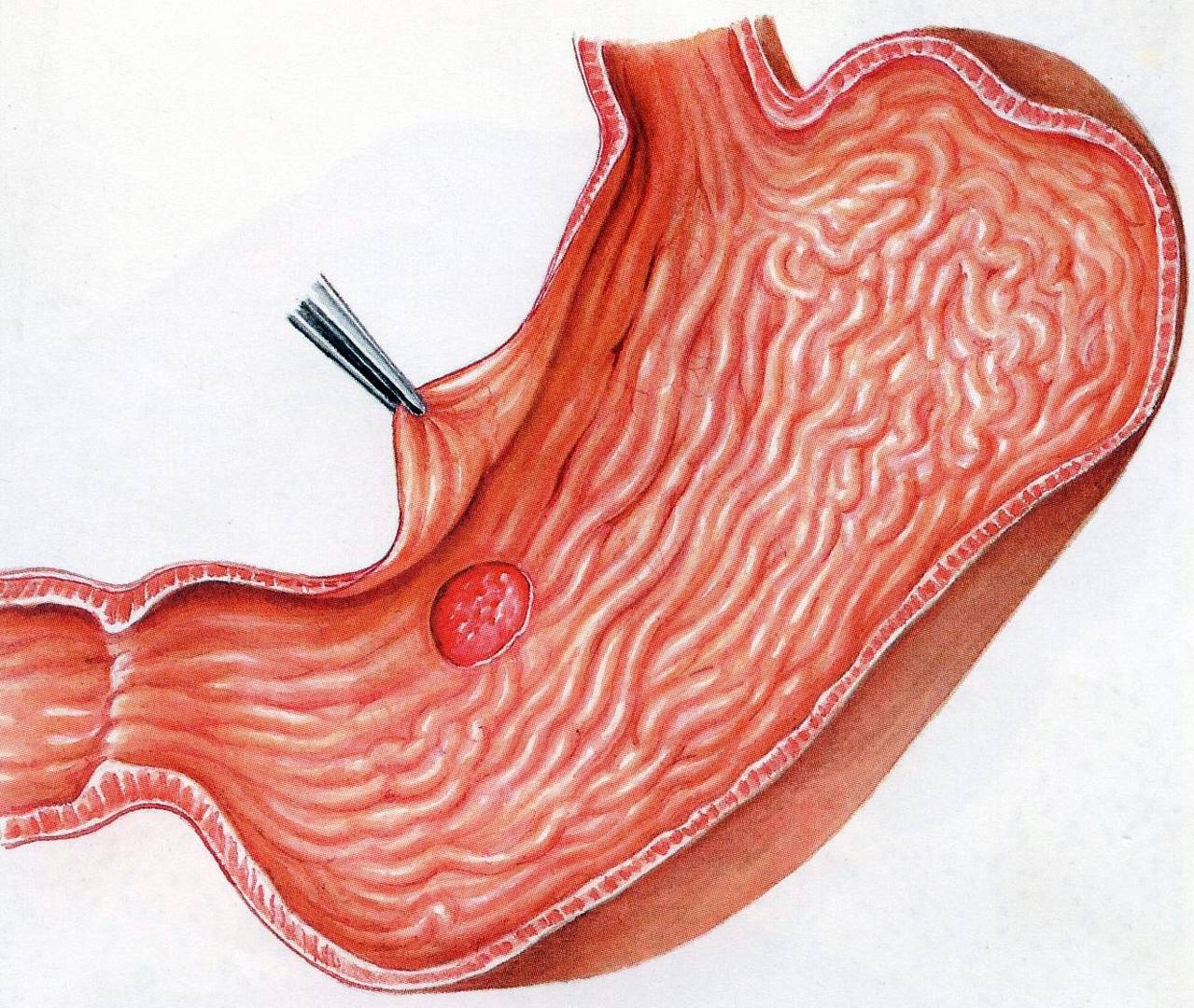
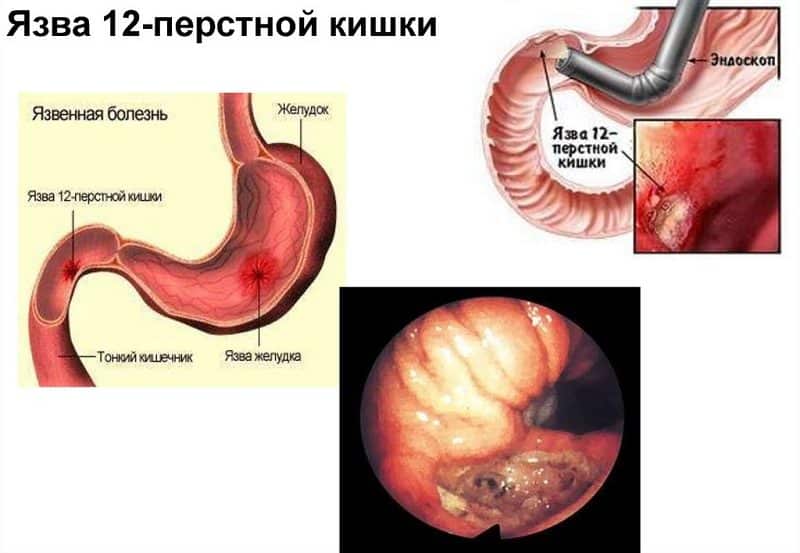
Обнаружение язвы с помощью эндоскопа
3. Многие люди не подозревают об этом, но сильнейшее влияние на образование язв в желудочно-кишечном тракте также оказывает психическое напряжение. Постоянные стрессы и излишние умственные нагрузки, а также серьезные психические нарушения оказывают влияние на повышение секреции желудочного сока, избыток которого приводит к перевариванию желудком самого себя. В результате образуются язвенные процессы.
4. Неправильное питание – краеугольный камень множества заболеваний желудочно-кишечного тракта, в том числе и провокатор язвенной болезни. Под этим обобщенным наименованием подразумеваются следующие ошибки в приеме пищи:
- поедание продуктов с большим содержанием животного или растительного жира;
- употребление в пищу острых продуктов;
- пренебрегание утренним приемом пищи;
- длительные перерывы между завтраком, обедом, ужином, отсутствие перекусов.

70% всех болезней и визитов на прием к врачу связаны именно с нежеланием людей соблюдать основы правильного питания
5. Также негативное влияние на работу ЖКТ оказывает прием медикаментов, вредных для этой системы организма. К ним относятся такие лекарства, как:
- «Аспирин»;
- «Нимесил»;
- «Диклофенак»;
- различные антибиотики и другие препараты.
6. Наличие в организме заболеваний некоторых органов, например:
- почек;
- желудка;
- печени;
- кишечника;
- эндокринной системы.
Особенно сильное влияние на развитие язвенной болезни оказывает сахарный диабет, гепатиты, туберкулез, воспаление поджелудочной железы. Кроме того, проведение какого хирургического вмешательства, приводящее к травматическим повреждениям, а также возникшие иными путями травмы также приводят к появлению искомой патологии.

Генетическая предрасположенность — один из главных факторов, влияющих на появление заболевания
7. Последний по счету, однако, не по значению, фактор относится к генетической предрасположенности человека. Так, если у ваших родных случилась язвенная болезнь, скорее всего, она побеспокоит и вас, особенно в случае, когда имеет место быть какой-либо иной перечисленный выше фактор.
Для наглядности подытожим полученную в данном разделе информацию в нижеследующей таблице.
Таблица 1. Причины развития язвенной болезни в желудочно-кишечном тракте
| Причины | Механизмы воздействия |
|---|---|
| Вредоносная бактерия | Заселение слизистых желудочно-кишечного тракта вредоносным микроорганизмом «Хеликобактер пилори» |
| Вредные привычки | 1. Употребление алкогольных напитков. 2. Курение сигарет, сигар, трубки, кальяна и тому подобное. |
| Психологическое напряжение | 1. Постоянные стрессы. 2. Психические заболевания. 3. Излишние умственные нагрузки. |
| Неправильное питание | 1. Поедание острой, жирной пищи. 2. Отсутствие режима питания. |
| Длительное употребление вредных для ЖКТ лекарств | 1. Прием нестероидных противовоспалительных препаратов. 2. Употребление антибиотиков. |
| Уже присутствующие заболевания органов | Патологические процессы в почках, ЖКТ, печени, эндокринной системе. |
| Наследственность | Предрасположенность к заболеванию, передающаяся от родителей к детям. |
Профилактика
Чтобы у вас никогда не появилось данное заболевание, нужно вести здоровый образ жизни и соблюдать диету.
- Спите минимум 6 часов, желательно 8-10 часов.
- Не кушайте жареную, копченую и жирную пищу. Готовьте пищу на пару, она не будет слишком жирной, зато сохранит полезные вещества.
- Если испытываете боли в области желудка – идите к врачу. Вам сразу же назначат строгую диету для улучшения состояния желудка, в ней обязательно будет пища, приготовленная на пару, как мясные, так и овощные блюда.
- Тщательно пережевывайте пищу, чтобы желудок не нагружался слишком сильно во время переваривания.
- Не нервничайте, если испытываете стресс – расслабьтесь, найдите способ избавления от стрессов.
- Не кушайте горячую или холодную пищу, это не лучшим образом отражается на состоянии желудка.
- Забудьте про курение и алкоголь, иначе пища не будет усваиваться, и стенки желудка будут раздражаться.
- Избавьтесь от других заболеваний, которые так или иначе влияют на скорость переваривания и усвоения пищи.