Народная медицина
Лечение смешанного гастрита средствами народной медицины основано на употреблении фиточая, настоек и отваров трав. Однако, не смотря на натуральность компонентов, необходимость прибегнуть к такому лечению должна быть оценена гастроэнтерологом. Многие из трав кроме своего терапевтического эффекта, имеют и побочный. Главными представителями в фитотерапии смешанного поверхностного и атрофического гастрита выступают:
- Зверобой. Способствует урегулированию ферментивной деятельности желез, успокаивает воспаленную слизистую.
- Подорожник способствует заживлению пораженных участков, благотворно сказывается на общем состоянии желудка.
- Сок из картофеля улучшает состояние слизистой.
- Календула и ромашка способствуют снятию воспаления, обладают обеззараживающим эффектом.

- Сбор из трав. Готовится из 3 частей зверобоя и одной – полыни, бессмертника, подорожника, календулы. Заливается стаканом кипятка, заваривать около 20 минут. Принимать по 60-70 мл за полчаса до трапезы. Для вкусовой окраски можно добавить ложку меда непосредственно перед употреблением.
- Отвар из ягод облепихи. Ягоды облепихи (3 ст.л.) залить 700 мл. кипятка, довести до кипения, варить 5-10 минут. Употреблять 2-3 раза в день.
- Отвар из семян льна. Льняное семя (1 ст.л.) залить кипятком, варить 5 минут, дать настояться пару часов. Принимать по 1 ложке до приема пищи 3-4 раза в день.

При заболевании смешанной формой гастрита, важно своевременно распознать симптомы заболевания, начать оперативное лечение. Чем раньше начнется терапия, тем меньше вероятность возникновения опасных для жизни осложнений
Лечение гастрита всегда имеет комплексный характер, направлено на устранение причин, вызвавших заболевание, изменение образа жизни и питания, прием медицинских препаратов, а также по согласованию с врачом средств народной медицины.
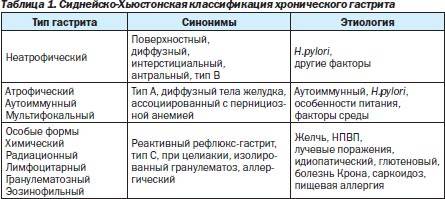
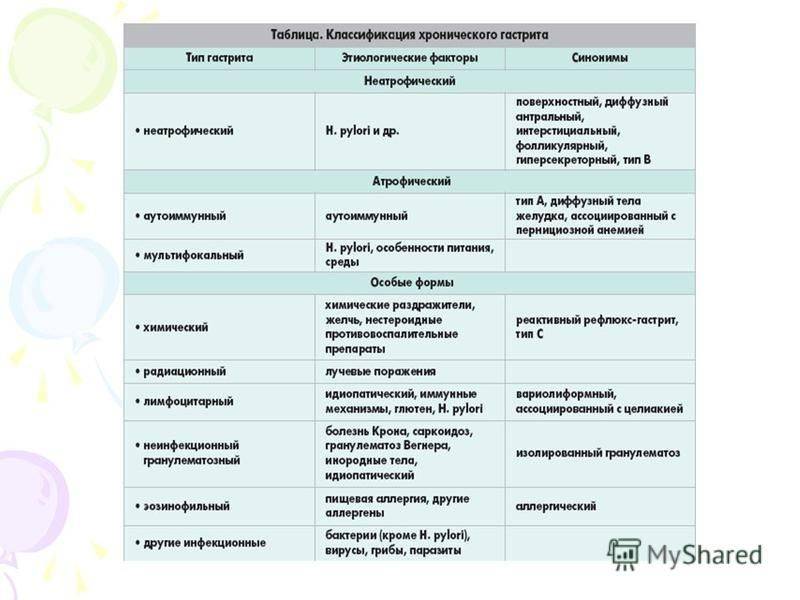
Виды неатрофического гастрита
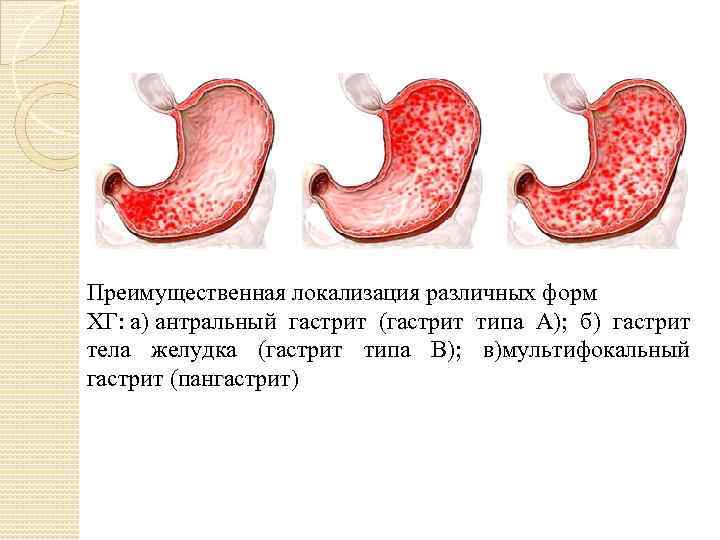
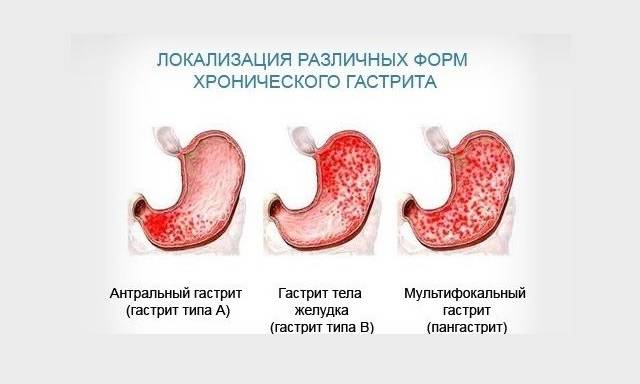
Неатрофический гастрит разделяется на несколько типов по локализации воспалительного процесса:
- фундальный. Самая редкая разновидность патологии, при которой воспаление поражает донную область желудка;
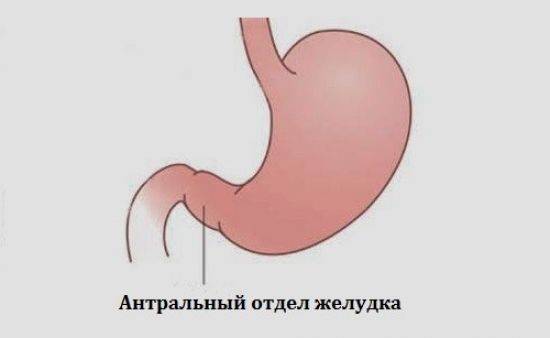
- антральный. Самый распространённый вид заболевания. Патологический процесс локализуется в антруме, нижней части органа, граничащей с 12-перстной кишкой;
- тела желудка. Поражается средняя часть органа;
- пангастрит. Воспаление затрагивает всю поверхность слизистых тканей желудка.
Кроме того, существуют виды этой патологии, различаемые по особенностям проявления воспалительного процесса:
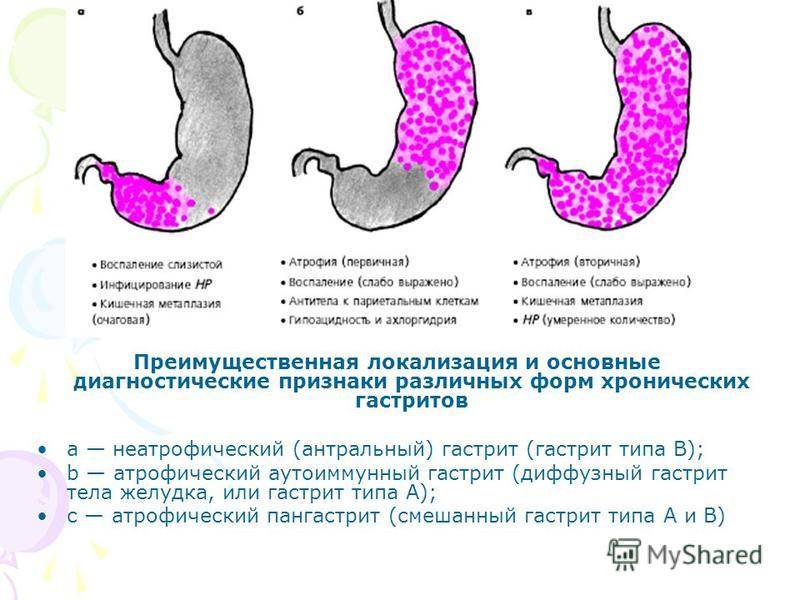
- Диффузный гастрит. Поражается вся слизистая прослойка желудка.
- Очаговый гастрит. Самый безопасный вид патологии. Воспалительный процесс развивается очагами на определённых участках слизистых тканей, в основном в цилиндрических эпителиальных тканях желудка.
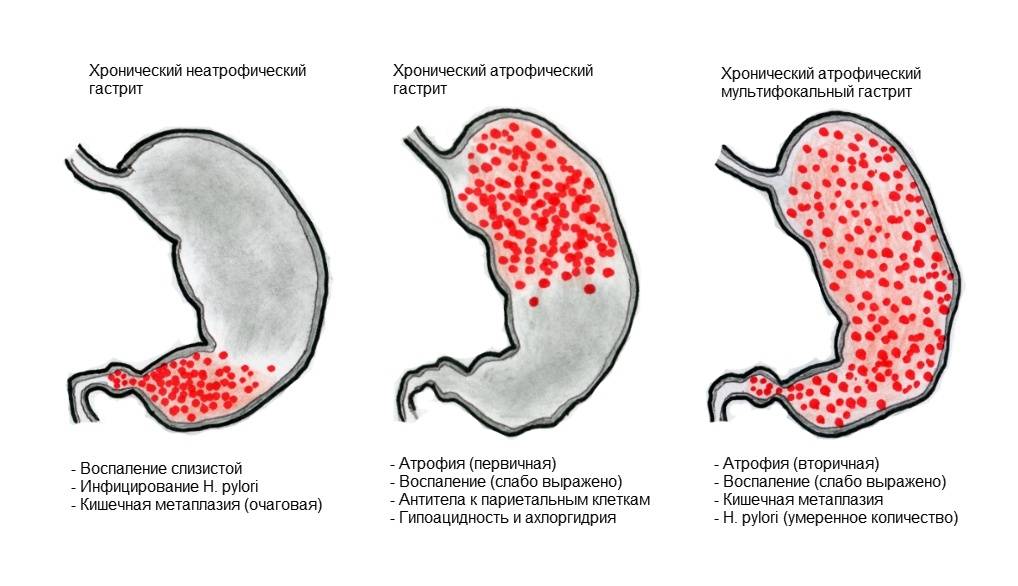
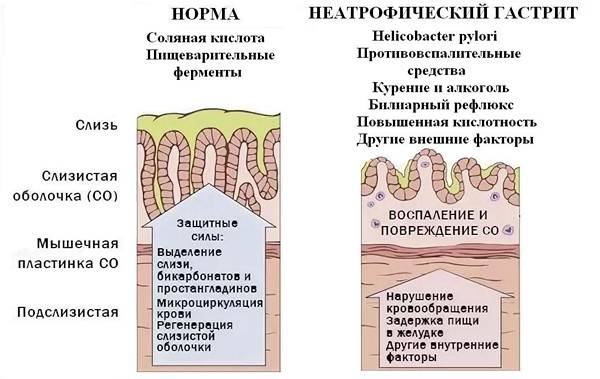
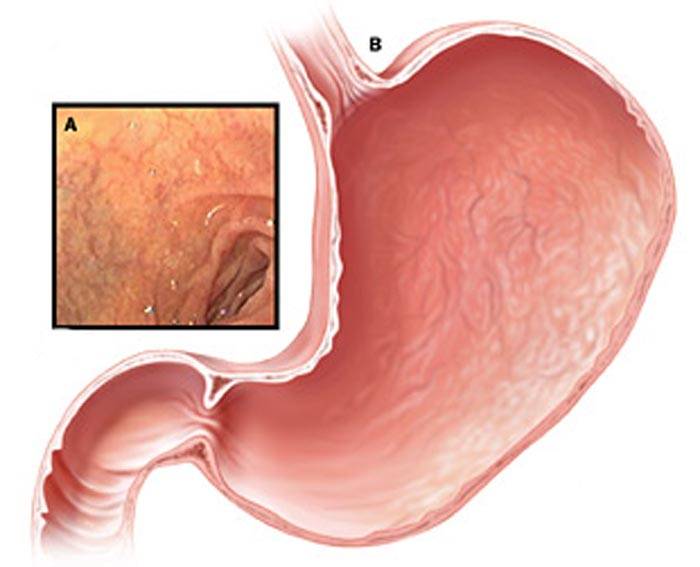
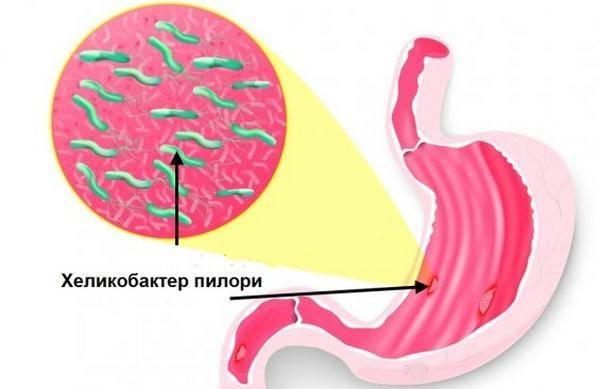
- Хронический неатрофический гастрит. Основным возбудителем патологии считается бактерия Хеликобактер пилори. Эта форма заболевания отличается отсутствием восстановительных функций клеток.
Антральный
Данная форма воспаления желудка отличается повышенным уровнем кислотности. Клетки нижнего отдела производят гастрит – гормон, стимулирующий продукцию соляной кислоты. Антральный отдел тела желудка снижает кислотность употребляемой пищи перед выведением ее в двенадцатиперстную кишку.
Прогрессируя, патология вызывает гиперплазию или разрастание соединительной ткани, а также нарушение иннервации и функций мышечных волокон органа. Дегенеративные процессы, развивающиеся в желудке, ухудшают моторику и деформируют антральный отдел. Главным фактором этой разновидности гастрита является патогенная микрофлора.
В зависимости от морфологических изменений на слизистой оболочке желудка, выделяют следующие формы антрального воспаления:
- поверхностная. Поражаются исключительно поверхностные слои эпителия. После заживления рубцов не остается;
- эрозивный. Затрагивает внутреннюю поверхность желудка более глубоко. Воспалительная реакция бывает обширной и глубокой. Она затрагивает железы желудка. Поражения бывают множественными и длительное время не заживают. После выздоровления остаются рубцовые изменения;
- гиперпластическая. Характеризуется разрастаниями эпителиальных слоев слизистой оболочки в пилорическом отделе желудка. Железистый эпителий формирует множественные кистозные расширения или полипозные разрастания;
- очаговая. Поражаются лишь некоторые участки нижнего отдела желудка. Преобладают атрофические изменения;
- катаральный. По своей сути, он схож с поверхностным типом.
В детском возрасте заболевание чаще всего встречается у грудничков. Основным его проявлением является срыгивание. Это временное явление, которое самостоятельно проходит без специального лечения.
Хронический
Чаще всего возникает из-за игнорирования пациентами симптомов недуга. Основную группу риска составляют люди старше сорока лет, которые ведут нездоровый образ жизни, нерационально питаются, длительно или бесконтрольно принимают лекарственные препараты или инфицированы бактериальной инфекцией. Патология характеризуется слабовыраженной клинической симптоматикой.
Лечение хронического воспаления – это довольно сложный процесс. Человеку с таким диагнозом придется пожизненно придерживаться диеты. Какой-то незначительный раздражитель может вызвать очередной болевой приступ. Это может быть бокал вина, чашка крепкого кофе или кусок жареного мяса.
Очаговый
Это наиболее распространенная форма заболевания. Характеризуется формированием нескольких очагов поверхностного поражения. Он возникает из-за погрешностей в питании, вредных привычек, стрессовых ситуаций, бактериального поражения.
Очаговый гастрит вызывает рвоту с отхождением принятой пищи, отрыжку тухлым, изжогу, тяжесть, боли, метеоризм, вздутие. Такая разновидность воспаления желудка требует строгого соблюдения диеты. Наличие очаговых эрозий и язв хорошо поддается лечению при употреблении сока подорожника.
Причина и провоцирующие факторы
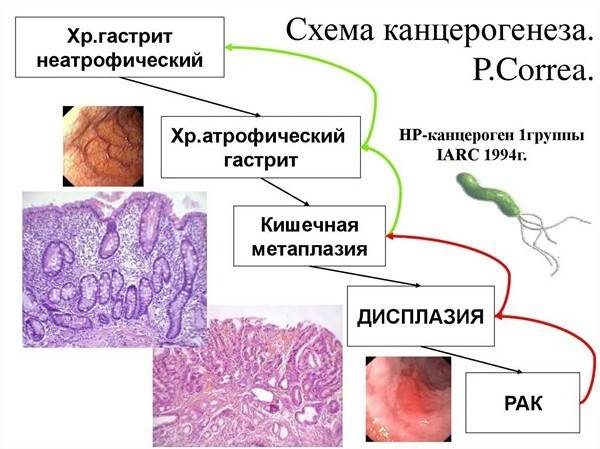
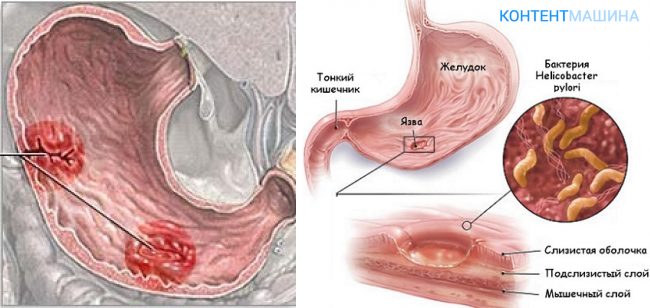
Бактерия Helicobacter Pylori – основная и неотъемлемая причина, приводящая к повреждению слизистой оболочки желудка. Микроорганизмы крепко связываются с клетками эпителия и начинают продуцировать вокруг себя облако из углекислого газа и аммиака, которое надежно защищает их от соляной кислоты желудка.
Дополнительные условия, которые запускают болезнь, могут воздействовать извне (связаны с поведением человека) или изнутри (являются следствием состояния здоровья). Хронический неатрофический гастрит – это всегда сочетание Helicobacter Pylori и нескольких провоцирующих факторов:
- внешние:
- переедание, голодание, недостаточное пережевывание пищи, слишком горячие или холодные блюда;
- алкоголь;
- курение;
- противовоспалительные лекарства (стероидные и нестероидные).
- внутренние:
- хронические инфекции и отравления, сердечная недостаточность и легочная недостаточность;
- нарушение обмена веществ и кровообращения в мелких сосудах (тромбозы, атеросклероз);
- эндокринные заболевания – сахарный диабет, надпочечниковая недостаточность, болезни щитовидной железы;
- гиповитаминоз.
Внутренние факторы зачастую никак себя не проявляют. Человек не всегда догадывается о наличии хронических заболеваний из-за малосимптомного течения. Тем не менее они вносят свой вклад в развитие гастрита
Рано или поздно внутренние провоцирующие факторы приведут к заболеванию, поэтому важно устранить их заранее
Провоцирующие факторы
Помимо хеликобактерной инфекции, к развитию неатрофического гастрита могут приводить самые разнообразные причины. Специалисты условно делят их на две большие группы – экзогенные (внешние) и эндогенные (внутренние). Для начала выделим провоцирующие факторы из первой категории:
- нерегулярное питание, а также пристрастие к жирной и острой пище. Употребление некачественных продуктов питания. Продолжительные перерывы между приемами пищи;
- недостаточное пережевывание пищи, переедание, особенно перед сном;
- продолжительное эмоциональное потрясение, частые стрессовые ситуации;
- бесконтрольный прием лекарственных препаратов, негативно отражающихся на целостности слизистого слоя желудочного мешка. Сюда можно отнести нестероидные противовоспалительные средства, салицилаты, противотуберкулезные лекарства;
- вредные условия труда, при которых человеку приходится контактировать с кислотами и щелочами;
- влияние радиации;
- вредные привычки, такие как курение и алкоголизм.
Отдельно хотелось бы выделить роль Хеликобактер пилори в возникновении процесса. После внедрения бактерии в организм и контакта ее с эпителием желудка, происходит повреждение желудочных клеток. В ходе воспалительной реакции эпителиоциты активируются, что вызывает их вторичное нарушение. В итоге повышается уровень соляной кислоты, а это негативно сказывается на процессах регенерации клеток.
К эндогенным факторам можно отнести следующее:
- осложнения после оперативного вмешательства;
- генетическая предрасположенность;
- интоксикация организма;
- сбои метаболизма;
- грибковая инфекция;
- эндокринные сбои;
- инфекционные процессы;
- гиповитаминоз;
- ВИЧ-инфекция;
- паразиты;
- заболевания пищеварительного тракта;
- непереносимость определенных продуктов питания;
- аутоиммунные процессы.