Классификация
По особенностям течения болезни выделяют фолликулярный гиперкератоз, лентикулярную и диссеминированную форму патологии.
- Фолликулярные вариант – это поражение волосяных луковиц. Чаще возникает на участках с сухой кожей. Причины – наследственные факторы, авитаминоз, пренебрежение личной гигиеной, воспалительные болезни кожи и волос;
- Лентикулярный вариант – образование небольших «пробок» на волосяных фолликулах, они имеют вид ороговевших пятен. Причины неизвестны, чаще всего возникает у пожилых мужчин;
- Диссемининрованный кератоз не привязан к определённой области тела и может возникать на любых участках;
- Себорейный кератоз возникает на жирной коже при нарушениях обмена веществ;
- Бородавчатый – эта форма внешне напоминает бородавки, но без участия папилломавируса. Возможно перерождение в опухоль, в том числе злокачественную;
- Старческий гиперкератоз лица – поражает пожилых людей обоих полов.
Причины возникновения
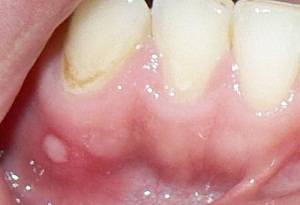
Самостоятельно сложно определить факторы, провоцирующие появление белых пятнышек разного размера. Стоматолог-терапевт – врач, к которому стоит поспешить при странных образованиях в области дёсен.
Обязательно посетите специалиста, даже если нет болезненности, дискомфорта, пятна не разрастаются. У некоторых пациентов диагностируется предраковое состояние, которое без своевременного лечения перерастает в опасную патологию.
Жировики
Образования часто выглядят как скопление беловатых прыщиков. Долгое время количество, размер точек не меняется, иногда образования рассасываются, исчезают без следа.
Обязательно контролируйте состояние жировиков, регулярно посещайте стоматолога. При изменении формы, цвета, разрастании образований на десневой ткани немедленно обращайтесь к врачу. В таких случаях часто приходится удалять образования.
Запрещено выдавливать жировики: давление провоцирует рост, изменение состояния белых точек. «Потревоженное» образование требует лечения.
Свищ
Возможно, точка или пятно белого цвета на десне – это видимая часть канала для выхода гноя. Свищ свидетельствует о воспалительном процессе внутри десневой ткани. Подозрение подтверждается, если из мутно-белого пятна выделяется гной, изо рта неприятный запах.
Вероятность, что у вас развивается воспаление, а на десне заметен свищ, подтверждают определённые признаки:
- выделение экссудата;
- зуб, около которого заметно пятно, периодически болит;
- вокруг свища появляется отёчность околозубной ткани;
- свищ находится недалеко от корня проблемного зуба.
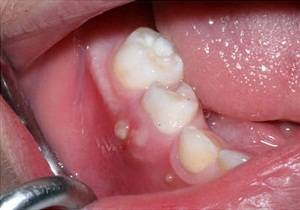
Болезненность, инфицирование тканей, появление канала для выхода гноя вызывает:
- пульпит;
- воспалившаяся киста зуба;
- запущенный кариес;
- некачественное лечение больного зуба;
- периодонтит.
Воспалительные процессы
Некоторые пациенты жалуются на появление образований, напоминающих пузырьки. Размер белых точек невелик, но образования опасны по причине большого количества патогенных микроорганизмов, скопившихся внутри пузырьков.
Подобная симптоматика характерна для пародонтита. Воспалительный процесс тканей пародонта сопровождается появлением пузырьков с гноем, кровоточивостью дёсен, болезненностью. При развитии заболевания образуются пародонтальные карманы, заполненные остатками пищи, большим объёмом гноя. Пародонтит нередко провоцирует осложнения, приводит к потере зубов.
Механические травмы десневой ткани
Иногда белое пятно или точка появляется на месте травмирования десны. Причиной раздражения нежной ткани становится:
- повреждение десны при удалении зуба;
- употребление сухариков;
- неаккуратное применение зубочистки;
- острые края пломбы;
- выступающие детали ортопедических и ортодонтических конструкций.
Лейкоплакия
Опасное заболевание имеет характерные симптомы:
- пятна с чёткими или размытыми контурами на дёснах;
- образования белого цвета слегка возвышаются над тканью;
- поверхность гладкая или слегка шершавая;
- часто болезненность возникает, если патологический процесс развивается, пятно трескается. В запущенных случаях появляются эрозии.
Причины патологических изменений:
- пристрастие к пряной, острой пище;
- низкое качество пломбирования зубов: неровные края пломб часто царапают нежные ткани, провоцируют микротравмы с последующим инфицированием;
- появление гальванических токов во рту при ношении металлических коронок;
- длительное курение;
- некачественные протезы из дешёвых материалов;
- плохая обточка краёв ортопедических конструкций.
Следствие профессионального отбеливания
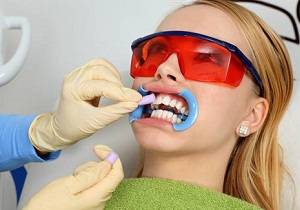
Во время процедуры в стоматологическом кабинете частицы химического вещества могут попасть на околозубную ткань. Происходит реакция, десна местами белеет. Если болезненности, трещин, язвочек нет, паниковать не стоит. Хорошо прополощите рот отваром дубовой коры или ромашки. Две – три процедуры, и ткань примет здоровый розовый цвет.
Полоскания не помогают? Точки белого цвета не исчезают? Посетите стоматолога, выясните происхождение непонятных образований в полости рта. (Подробнее о профессиональном отбеливании лазером прочтите на этой странице).
Классификация
Классифицируют фолликулярный кератоз по виду этиологического фактора и локализации.
Так, выделяют:
- врожденный – недуг передается по наследству, так что эта его форма очень распространена;
- приобретенный – появившийся в результате действия некоторых внешних факторов.
Фолликулярный гиперкератоз, его понятие и особенности описаны в этом видео:
По этиологическому фактору
Врожденный фолликулярный кератоз – это целая группа заболеваний, одним из признаков которых является фолликулярные . В общем, все недуги разделяют на 3 категории:
- папулезные – признаком является появление разного вида. Это, например, болезнь Джевери;
- атрофирующие – форма, приводящая к : кератоз Сименса, надбровная ульэритема;
- вегетирующие – собственно, фолликулярный кератоз, парафолликулярный, кератоз Лутца.
Приобретенный, в свою очередь, делится на 2 вида:
- первичный – появляется на коже, не подвергающейся ранее никаким патологическим изменениям;
- вторичный – как правило, сопровождает какое-то другое кожное заболевание или вызван воспалительным или инфекционным недугом.
Клинические формы
Фолликулярный кератоз может проявиться на плечах, шее, животе, внутренней стороне бедра, ягодицах и межлопаточной области спины. Иногда кератоз может появиться и на лице. Однако возможна и другая локализация. По этому признаку выделяют и другие формы недуга.
- Волосяной лишай – концентрируется на волосистой части головы. Выглядит кератоз как ороговевшие узелки красноватого оттенка, покрытые роговыми . В центре узелка можно наблюдать скрученный волосок. Такие участки отличаются очень жесткой шершавой кожей. Появляются у детей 2–3 лет, развиваются к 15–20 годам, а потом постепенно исчезают. Чаще наблюдаются у женщин.
- Фолликулярный точечный кератоз – ладонно-подошвенный . Очаги болезни возникают только на подошвах и ладонях. Чаще всего эта форма является следствием перенесенных инфекционных заболеваний.
- Болезнь Джевери – редкая форма. Высыпания имеют характерную коническую форму с шипиками рогового эпителия. На ощупь жесткие – как наждачная бумага, имеют красноватый или оранжевый цвет. Поначалу появляется одна такая бляшка, затем несколько. Кератозы склоны к слиянию. В половине случаев недуг сопровождается синдромом Бинье – гиперкератозом на пальцевых фалангах.
- Стойкий лентикулярный гиперкератоз Флегеля – красные и коричневые папулы, чаще всего появляются на руках, очень редко на туловище. После удаления роговой корочки становится видно углубление с точечным кровотечением.
- Фолликулярный кератоз Морроу-Брука – первым признаком служит . Затем появляются сухие узелки с роговым шипом или свернутым волоском. Распространяется на ладони и подошвы, где наблюдаются складки и , утолщение и деформация ногтей. Состояние пациента заметно ухудшается в холодное время года.
- Фолликулярный сквамозный кератоз Дохи – фолликулярные папулы появляются изолированные, но густо расположенные. В центре образования имеется серая чешуйка, при удалении которой становятся видны черные точки. После удаления высыпаний на их месте остаются рубчики.
- Надбровная ульэритема – эритема с гиперкератическими узелками, расположенная симметрично на наружной стороне бровей. Позднее кератомы могут появиться на щеках и лбу. Высыпания перерождается в поверхностные фолликулярные рубчики, комбинирующиеся с ороговением. Процесс приводит к выпадению волосков.
- Болезнь Дарье-Уайта – вегетирующий фолликулярный кератоз. Проявляется у детей и подростков. Поначалу высыпания имеют телесный цвет, которые затем зарастают серовато-коричневыми корочками. Чаще всего сыпь формируется на коже лица и волосистой части головы, но затем захватывает область грудины, спины, кожные складки. На тыльной стороне кистей и стоп образования больше напоминают бородавки.
Когда необходимо обратиться к врачу
Детская дерматология стоит на грани между педиатрией и дерматологией, потому что в связи с особенностями детского организма многие кожные заболевания отличаются клиническим разнообразием. Ребёнок не в состоянии сдерживать зуд на кожном покрове, расчёсывание может привести к проникновению инфекций.
Это интересно: Тромбоэмболия. Симптомы и признаки, прогноз для жизни, диагностика, лечение, профилактика
Если ребёнок начинает расчёсывать места скоплений высыпаний, следует показать его врачу, сначала педиатру, а затем, если это необходимо, дерматологу. Только при совместном наблюдении может быть поставлен правильный диагноз. Вместе с кератозом у ребёнка могут обнаружиться сопутствующие дерматологические проблемы, которые не видны родителям.
К врачу следует обращаться при наличии симптомов:
- при травмировании, воспалении кератозных высыпаний;
- при обнаружении изменений на коже, которые кровоточат, не заживают длительное время;
- при появлении сильного зуда, болезненности, изменения цвета высыпаний.
Причины появления
Подобные негативные изменения формируются как самостоятельная болезнь либо выступают симптомом иных патологий.
«Гусиная кожа» чаще возникает на фоне:
- псориаза;
- дерматитов;
- заболеваний ЖКТ;
- сахарного диабета;
- болезней системы кроветворения;
- печеночной недостаточности;
- грибковых инфицирований;
- ихтиоза;
- патологий щитовидной железы.
У здорового человека гиперкератоз могут спровоцировать следующие причины:
- авитаминоз;
- генетическая предрасположенность;
- постоянное переохлаждение;
- регулярный контакт с бытовой химией, сушащей кожу, без защитных перчаток;
- возрастные гормональные перестройки;
- прием определенных фармацевтических препаратов;
- частые стрессы;
- некачественная одежда и обувь;
- неправильное питание.
Разберем подробнее самые распространенные провоцирующие факторы.
Самой распространенной причиной развития фолликулярного гиперкератоза является нехватка определенных веществ.
Особенно негативно на состоянии кожи сказывается недостаток витаминов следующих групп:
- С — необходим для синтеза коллагена. Он участвует в формировании структуры дермы, обеспечивает ее эластичность. Если витамина недостаточно, сосуды становятся ломкими, кожа «чешуйчатой»;
- А — обеспечивает процессы клеточного обновления. Без него новые ткани не образуются, старые не отторгаются вовремя;
- В — при его дефиците кожа лишается достаточного увлажнения и питания.
На фоне приема гормональных контрацептивов (или иных стероидных препаратов) кератоз возникает чаще у молодых девушек.
Под воздействием лекарств процесс деления эпителиальных клеток ускоряется, отмершие частички не успевают отшелушиваться, ткани наслаиваются друг на друга, со временем формируя «гусиную кожу».
Несбалансированное питание приводит к дисбактериозу, кишечным расстройствам. В результате кожа недополучает необходимые витамины и микроэлементы, что моментально сказывается на ее состоянии. Метаболизм нарушается, волосяные фолликулы закупориваются.
Схожее воздействие на организм оказывают постоянные стрессы. Кроме вышеперечисленного влияния, переживания провоцируют повышенное потребление витамина В. Это провоцирует раннее появление морщин, пересыхание кожи, кератозные бугорки.
Выделяют внутренние и внешние причины возникновения фолликулярного дерматита. К первым относятся:
- ихтиоз – патология, при которой на коже образуются мелкие роговые наросты, схожие внешне с рыбьей чешуей;
- себорея – нарушение деятельности сальных желез, сопровождаемое закупоркой протоков, выводящих секрет наружу;
- лишай – дерматологическое заболевание, проявляющееся в мелкой пузырчатой сыпи;
- грибковые инфекции, ВИЧ;
- псориаз;
- генетические аномалии, связанные с избытком или недостаточным
- продуцирование кератина;
- атеросклероз сосудов;
- плоскостопие;
- сахарный диабет (возникает при повышенном содержании глюкозы в крови);
- лишний вес и ожирение;
- гиповитаминоз (избыток витамина А);
- болезни желудочно-кишечного тракта (дисбактериоз);
- эритродермия – патологическое шелушение эпидермиса;
- дисфункция эндокринной системы, нарушения гормонального фона вследствие приема препаратов, стимулирующих или угнетающих выработку гормонов;
- неправильный обмен веществ;
- нервно-психические перенапряжения, стрессы.
- Вторичными причинами появления гиперкератоза становятся:
- некорректный уход: использование неподходящих очищающих средств для конкретного типа кожи, несоблюдение правил личной гигиены;
- нехватка в организме микроэлементов, оказывающих влияние на здоровье эпидермиса;
- ношение излишне узкой, обтягивающей одежды из плотных, не пропускающих воздух материалов;
- избыточный вес и ожирение.
Питание при гиперкератозе
Поскольку симптомы болезни часто возникают на фоне патологий желудочно-кишечного тракта или связаны с погрешностями в питании, соблюдение диеты является одним из наиболее важных этапов в лечении.
Рацион при фолликулярном кератозе должен быть сбалансированным, полноценным и включать:
- Крупы (гречневая, пшеничная, кукурузная), богатые витаминами группы В, которые благотворно влияют на состояние кожи при данном заболевании.
- Рекомендуется увеличить употребление мясных продуктов, печени, яиц. Входящие в их состав биотин и каротин предотвращают чрезмерное пересыхание кожи.
- Восполнить недостаток жирорастворимых витаминов можно с помощью растительного масла (оливкового, льняного), морской рыбы, морепродуктов.
- Достаточное количество витамина С можно получить, употребляя овощи, ягоды, свежие фрукты и соки из них.
Помимо этого, по рекомендации врача, можно принимать минерально-витаминные комплексы — Витрум, Алфавит, Мульти-Табс, Аевит и витамин Д. Дополнительно назначаются сеансы ультрафиолетового облучения и фототерапия.
Виды
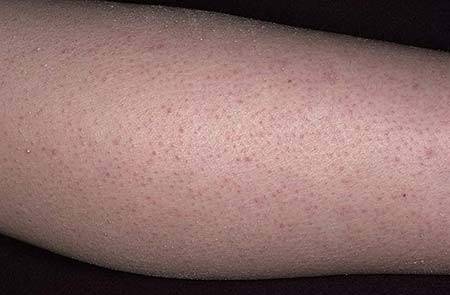
Заболевание классифицируют по различным признакам. Так, по происхождению различают врожденный (обычно наследственный) и приобретенный фолликулярный гиперкератоз. Врожденные заболевания
| Выделяют 3 формы подобных патологий | |
| Папулезные кератозы | (на месте закупорки фолликулов образуются папулы – плотные выступающие над поверхностью узелки). Папулы возникают, например, при болезни Джевери, лентикулярном кератозе Флегеля, отрубевидном лишае. |
| Атрофирующие | (с атрофией кожи на пораженных участках). В такой форме фолликулярный кератоз проявляется при надбровной ульэритеме |
| Вегетирующие (болезнь Дарье) | Возникают вначале отдельные узелки коричневато-серого цвета диаметром до нескольких миллиметров. На их поверхности – жирная корочка. Сливаясь между собой, они образуют обширные конгломераты. Пятна появляются на голове, под мышками, в паху, на ладонях. Могут распространяться на большие участки тела. |
Приобретенный кератоз
Бывает 2 типов:
- Первичный. Заболевание возникает на неповрежденной коже.
- Вторичный. Кератоз возникает как дополнительный симптом других кожных заболеваний (в том числе инфекционных) или на воспаленной коже.
Этиология и патогенез заболевания
Отдельные авторы предлагают подразделять фолликулярный кератоз кожи, в зависимости от этиологического (причинного) фактора, на врожденный и приобретенный. Последний, в свою очередь, они подразделяют на первичный, возникающий на коже до этого не измененной воспалительным или каким-либо другим патологическим процессом, и вторичный. В то же время, эти авторы предупреждают, что такое различие является именно условным, поскольку разрастание слоя роговых клеток без предшествующих изменений участка кожи только кажущееся и практически невозможно.
Принцип механизма развития патологии
При наличии нормальных физиологических условий клетки эпителия образуются в базальном слое в результате деления зародышевых клеток кератиноцитов. В дальнейшем молодые клетки уже не делятся. Они подвергаются дифференцировке и росту, постепенно утрачивают ядро и органеллы и заполняются белком кератином — кератинизация, или ороговение.
Растущие молодые клетки вытесняют более старые, лежащие над ними, и занимают место последних. Полный жизненный цикл нормально протекающего процесса «мягкой» кератинизации составляет два дня и заканчивается еле заметным отшелушиванием одного слоя рогового эпителия. Этот процесс, вынуждающий вновь образованные клетки смещаться к поверхности кожи, способствует также перемещению и веществ, проникающих в эпидермис.
Вследствие воздействия различных причинных факторов (приобретенных или генетически обусловленных) происходит нарушение процессов кератинизации эпителия, сопровождающееся неполным созреванием и задержкой отторжения клеток рогового слоя, увеличением его толщины и закрытием просвета волосяных фолликулов.
Симптомы
Ф¾Ã»Ã»Ã¸ÃºÃÂûÃÂÃÂýÃÂù úõÃÂðÃÂþ÷ øüõõàüýþöõÃÂÃÂòþ ÃÂð÷ýþþñÃÂð÷ýÃÂàÿÃÂþÃÂòûõýøù. çðÃÂõ òÃÂõóþ þý ñÃÂòðõàò òøôõ:
- ÃÂÃÂÃÂþù ø ÃÂõÃÂÃÂðòþù ýð þÃÂÃÂÿàúþöø;
- ýõñþûÃÂÃÂøàÿÃÂÃÂÃÂõù ø òÃÂÃÂÃÂÿðýøù úÃÂðÃÂýþòðÃÂþóþ ÃÂòõÃÂð;
- ýõñþûÃÂÃÂþù ÃÂÃÂÿø;
- óÃÂÃÂøýþù úþöø ò ýõúþÃÂþÃÂÃÂàüõÃÂÃÂðÃÂ.
ÃÂõÃÂòþýðÃÂðûÃÂýþ ÷ðñþûõòðýøõ ÿþÃÂðöðõàþñûðÃÂÃÂàÿÃÂõôÿûõÃÂÃÂÃÂ, øúÃÂþýþöýÃÂàüÃÂÃÂàø ñõôõÃÂ, ÃÂõöõ òÃÂÃÂÃÂõÃÂðõÃÂÃÂàýð ûøÃÂõ. áþ òÃÂõüõýõü þýþ üþöõàÃÂðÃÂÿÃÂþÃÂÃÂÃÂðýøÃÂÃÂÃÂàø ÿþ ôÃÂÃÂóøü ÃÂÃÂðÃÂÃÂúðü úþöø. çðÃÂõ òÃÂõóþ ÷ðñþûõòðýøõ ÃÂðÃÂÿÃÂþÃÂÃÂÃÂðýÃÂõÃÂÃÂàýð ÃÂøüüõÃÂÃÂøÃÂýÃÂàÃÂÃÂðÃÂÃÂúðàÃÂõûð.
ÃÂýõÃÂýõ úõÃÂðÃÂþ÷ ýðÿþüøýðõàýõñþûÃÂÃÂøõ ñÃÂóþÃÂúø àþñûþüúðüø òþûþÃÂúþò. ÃÂýø üþóÃÂàñÃÂÃÂàøôõýÃÂøÃÂýàÃÂòõÃÂàúþöø ÃÂõûþòõúð øûø öõ øüõÃÂàÃÂÃÂÃÂàúþÃÂøÃÂýõòðÃÂÃÂù þÃÂÃÂõýþú. ÃÂ÷ÃÂõôúð ÷ðñþûõòðýøõ ÃÂþÿÃÂþòþöôðõÃÂÃÂàýõñþûÃÂÃÂøü ÷ÃÂôþü.
Диагностические методы
Фолликулярный гиперкератоз, как правило, не требует проведения специальных диагностических исследований. Опытному дерматологу обычно вполне достаточно результатов наружного осмотра и опроса пациента, чтобы определить характер заболевания. У подростков иногда узелки ороговения можно спутать с акне, однако при детальном рассмотрении обнаруживается сухость и огрубление кожи, в отличие от мягкой структуры, присущей акне. В некоторых случаях можно возникнуть необходимость в дифференциальной диагностике, если проявления фолликулярного гиперкератоза похожи на:
- красный лишай;
- отрубевидный лишай;
- болезнь Дарье;
- фолликулярный псориаз;
- лентикулярный кератоз.
В этих случаях проводят гистологическое исследование узелков, чтобы изучить характер кожных образований и определить причину их возникновения.
Методы лечения
Учитывая то, что процессу роста и обновления клеток способствует витамин А в организме, то возможно предположить, что наиболее эффективным в лечении будет применение лекарственных средств с его повышенным содержанием. Самым действенным медикаментом в этом случае выступает Неотигазон для перорального применения. Это средство хорошо проникает в ткани и способствует их регенерации.
Прием этого средства назначается врачом и производится под его присмотром, поскольку оно требует индивидуального подбора необходимой дозировки. Если не придерживаться четких предписаний, возможны побочные явления и осложнения. Подобным действием обладают препараты Псоберан, Оксорален, Алитретиноин. При их помощи улучшается состояние эпителия, нормализуется работа сальных желез, что приводит к выработке оптимального количества секрета, прогрессирование ороговения кожных покровов прекращается и наблюдается регресс. Большое количество квалифицированных медиков не рекомендуют принимать вышеперечисленные препараты совместно с другими, которые имеют в своем составе ретинол.
Гели или крема, применяемые в терапии, состоят из фруктовых и молочных кислот, мочевины или салициловой кислоты, при их помощи отторгаются отмершие клетки.
В современной косметологической практике большую популярность набирает способ избавления с применением лазера. На определенном участке тела должен использоваться соответствующий лазер. Будь то импульсный, инфракрасный или углекислый, они все считаются хирургическим методом и приносят противовоспалительный эффект. В целях профилактики и для улучшения общего состояния кожи принимаются молочные ванны, содовые, с морской солью или травяными отварами из ромашки и календулы. Во время их проведения делать массаж кожи с помощью скраба или жесткой мочалки. Также для эффективного домашнего лечения нужно придерживаться сбалансированного питания, есть продукты с большим количеством витаминов, особенно А и Е, употреблять жирные сорта рыбы, морепродукты, овощи и фрукты.
Клиническая картина
Возникнуть кератоз фолликулярный может на любом участке кожи тела человека – на руках, туловище и на ногах. Поражение минует слизистые оболочки. Этому заболеванию не свойствена ярко выраженная симптоматика. Первым настораживающим признаком в отношении фолликулярного кератоза как у ребенка, так и у взрослого, служит появление шероховатости кожи.
Затем на пораженных участках возникают папулы размерами от 1 до 2 мм, обычно безболезненные и не сопровождающиеся зудом. Они могут приобретать разную окраску (бледные, красные и коричневые папулы) и форму. В соответствии с клинической картиной, локализацией поражения и тяжести процесса, наследственный фолликулярный гиперкератоз подразделяют на три основные группы:
- Папулезные кератозы.
- Атрофирующие.
- Вегетирующие.
Первые две указанные группы кератозов прогрессируют малозаметно, атрофические изменения со стороны пораженного участка кожи развиваются постепенно.
Папулезные гиперкератозы
Общим симптомом для всех видов кератозов данной группы является появление на коже папул различного цвета и формы. Волосяной лишай – одна из самых часто встречаемых среди наследственных форм, которая чаще возникает у женщин, а период ее «разгара» приходится преимущественно на юношеский возраст.
На кожных покровах появляются красные узелки, которые покрывают роговые корочки, а в их центре может находиться скрученный волос. Человека беспокоит незначительный зуд кожи, шелушение в области пораженных участков. Высыпания могут распространяться не только на волосистую часть головы, но и на поверхности рук и ног, ягодицы.
Красный волосяной отрубевидный лишай, иначе называемый болезнью Девержи, диагностируется намного реже. Первоначально эта форма гиперкератоза характеризуется появлением на верхней половине туловища единичного фолликула конической формы с шипиком рогового эпителия. Вскоре количество таких элементов начинает расти, они появляются на нижней части тела и даже на лице в виде шелушащихся эритематозных пятен, для которых свойственно слияние. У сыпи характерная оранжево-красная или кирпично-красная окраска. Окружающие ее пораженные участки кожи – покрасневшие и имеют шероховатую поверхность. Такой фолликулярный гиперкератоз может сопровождаться аналогичным поражением тыла фаланг пальцев кистей с дальнейшим его распространением на область ладоней или подошв.
Отличительной особенностью лентикулярного гиперкератоза Флегеля является наличие на нижних конечностях желтовато-оранжевых или красно-коричневых роговых папул. После их удаления, на этом же участке кожи обнаруживается влажная поверхность и точечные кровотечения.
Фолликулярный гиперкератоз Морроу-Брука поражает кожный покров ладоней и стоп. На этих участках визуализируются трещины, а также появляются серые узелки с наличием посередине рогового шипика. Кератоз у детей может возникать на лице, на щёчках, в то время как у взрослых проявление заболевания встречается довольно редко.
Для кератоза Дохи свойственно появление изолированных, густо локализованных папул с наличием в их устье тонкой серой чешуйки. Эти элементы к моменту своего разрешения оставляют на своем месте участок с атрофическим рубцом.
Атрофирующие и вегетирующие гиперкератозы
Среди атрофирующей группы гиперкератозов – люди с надбровной ульэритемой. Наиболее часто проявляется этот фолликулярный кератоз у ребенка еще в дошкольном или юношеском возрасте. Исходя из названия, можно понять, что узелки располагаются в области бровей, на их наружной стороне. Со временем на пораженном участке формируются фолликулярные рубчики, которые приводят к выпадению волос в этой зоне. Однако по мере прогрессирования заболевания, патологические элементы могут начать появляться и на щеках, на лбу. Иногда такая форма кератоза сочетается с каким-либо врожденным пороком развития.
Вегетирующие фолликулярные кератозы встречаются довольно редко. Среди всей этой группы наиболее известна болезнь Дарье-Уайта. При ней на волосистой части головы и лице появляются характерные высыпания с размерами до 5 мм, телесного цвета, которые покрывают серовато-коричневые корочки. Сыпь легко может распространиться и на другие участки тела, даже на область ладоней и стоп. В области кожных складок они сопровождаются мокнутием. Также для заболевания свойственно поражать ногтевую пластинку, вызывая при этом ее расщепление и обламывание.
Терапевтические мероприятия
Лечение фолликулярного кератоза направлено не только на устранение кожных проявлений, но и на ликвидацию провоцирующего фактора. При вторичных формах патологии невозможно вылечить болезнь, пока не исчезнет причина её возникновения.
Кроме лечения основной болезни, пациентам назначают терапию для накожных элементов. Для этого используют медикаментозные препараты и физиопроцедуры.
Применение медикаментов
Средства, применяемые для лечения кератозов, почти всегда используются в косметологии. Больным назначают:
- Ретиноиды. Недостаток витамина А — одна из частых причин кератозных сыпи. Рекомендуется принимать Алитретиноин, Этретинат или Неотигазон. Дозировка подбирается с учётом тяжести патологического процесса (от 25 до 75 мг). Превышать назначенную дозу нельзя — избыточное поступление витамина опаснее гиповитаминоза.
- Ретиноидные мази (Дайвонекс, Тазаротен). Наружное содержание витаминосодержацих гелей улучшит кожную структуру. Рекомендуется использовать совместно с внутренним приёмом ретиноидов для повышения лечебного эффекта.
- Крема для удаления излишков ороговевших клеток и подавления функции сальных желёз. По отзывам дерматологов, хорошо помогают мазевые средства с мочевиной, салициловой кислотой с концентрацией до 6 % и кальципотриолом. При наружном нанесении подавляется пролиферативная активность кератиноцитов.
- Иммуномоделяторы (Протопик, Элидел). Медикаменты применяются только при тяжёлых формах заболевания.
У большинства пациентов после устранения провоцирующего агента признаки патологии проходят при приёме витаминов и использования мазей. Это связано с тем, что в базальных слоях кожи начинают формироваться клетки, не заполненные кератиновым белком, а обновление эпидермиса происходит быстро.
Физиопроцедуры
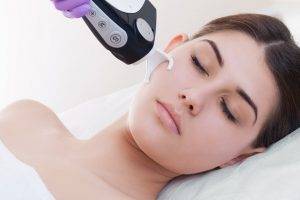
- Лазерная шлифовка. Обработка покрытой узелками поверхности лучом лазера — эффективный способ избавиться от сухих узелков и избежать появления некрасивых рубчиков.
- Фотодинамическая обработка. Более сложный метод, при котором сначала на наросты наносятся фотосенсибилизирующие растворы, а затем проводится двукратная обработка различными лучами. Для облучения могут быть выбраны синие волны, лазерное излучение, красный свет или солнечные лучи.
Как видно, лечение несложное и проводится амбулаторно. Не нужно ехать в Москву или другие клиники, где лечат кератозные наросты, — необходимую терапию и физиопроцедуры можно получить по месту жительства.
