Лечение цервицита
Лечение будет эффективным только при устранении основной причины заболевания
Для этого важно определить патогенную микрофлору, которая присутствует в цервикальном канале и влагалище, а также выявить провоцирующие факторы, которые могут вызвать рецидив (большое количество половых партнеров, стресс, снижение иммунитета и другие)
Лечение цервицита состоит из комплексной схемы, которая может включать:
Антимикробные препараты – антибиотики, противовирусные или фунгицидные средства, в зависимости от выделенной патогенной флоры. При хроническом цервиците курс лечения будет более длительным. В зависимости от площади поражения и первопричины заболевания, эти лекарства могут назначаться в форме вагинальных вечей или пероральных таблеток
Важно не прерывать курс лечения, так как потом его придется повторять заново.
Гормональные средства – назначаются, когда причиной цервицита стал гормональный дисбаланс. Гинеколог может назначить такие средства как местно, так и для системного применения, например, оральные контрацептивы.
Иммуностимуляторы
Используются при вирусной этиологии цервицита, а также при сниженном иммунитете женщины как дополнительная линия терапии.
Местные антисептики и противовоспалительные средства. Сюда относятся спринцевания или тампоны, смоченные в растворе хлорофиллипта, диметилсульфоксида, нитрата серебра.
Витамины. Назначаются как дополнительная линия терапии при любой этиологии цервицита.
Хуже всего лечению поддается хронический цервицит и воспаление, вызванное вирусным возбудителем. Например, для избавления от вируса папилломы необходимо лечение интерферонами, цитостатиками, а также хирургическое удаление кондилом. При хроническом течении консервативная медикаментозная терапия может быть малоэффективна, поэтому пациентке назначают хирургическое лечение (лазеротерапию, криотерапию, диатермокоагуляцию и другое). Однако перед такими методами следует убедиться в отсутствии инфекции в половых путях.
При выявлении специфического инфекционного возбудителя лечение должны походить оба половых партнера, а на время терапии следует отказаться от половых контактов.
Одновременно с устранением основной причины (гормональных нарушений, инфекции) женщине могут назначаться симптоматические средства для устранения воспаления и зуда. Через несколько недель проводится контрольный осмотр и бактериологический посев.
Крайне не рекомендуется заниматься самолечением, особенно по популярным народным рецептам. Например, спринцевания нарушают баланс микрофлоры влагалища, снижают местные защитные свойства и являются не такими полезными, как многие считают. Народные средства могут использоваться только в качестве дополнительной линии терапии. При этом следует спросить совета доктора, какие ингредиенты и в каком виде лучше применять.
Болезни, вызывающие воспаления
Появлению гнойных выделений из влагалища могут способствовать различные воспалительные процессы. Они начинаются в результате переохлаждения органа или попадания болезнетворной микрофлоры. Гнойные выделения в таком случае являются признаком борьбы с патологией и в то же время симптомом перехода воспаления в опасную стадию. Слизистые отторжения у женщин бывают с запахом или без запаха, густого белого или желтоватого цвета. Главный признак воспаления, помимо отторгаемого гноя – это сильная боль в районе малого таза.
Вагинит и кольпит
Женские болезни: кольпит Гнойные выделения являются частыми, но не обязательными симптомами воспаления слизистой оболочки влагалища. Это заболевание называется вагинит, хотя иногда можно встретить и другие обозначения – кольпит, вагиноз.
Обильные гнойные выделения являются уже конечными симптомами, которые появляются на стадии активного развития недуга
Вагинит можно заметить и раньше, обращая внимание на другие симптомы:
- болевые ощущения в районе малого таза;
- дискомфорт при половой близости, мочеиспускании;
- зуд;
- выделения с неприятным запахом или странного цвета.
Нормальными считаются слизистые отторжения белесого оттенка или прозрачные, без запаха. Если были замечены желтые выделения, необходима консультация специалиста: возможно, это первый признак вагинита. Заболевание часто протекает бессимптомно и обнаруживается только во время профосмотра у гинеколога.
Вагинит возникает в результате различных негативных факторов:
- повреждение слизистой влагалища;
- недостаток эстрогенов;
- прием некоторых медикаментов;
- незащищенные половые контакты;
- недостаток личной гигиены.
Чтобы предотвратить заболевание, необходимо следить за здоровьем влагалища, регулярно посещать гинеколога, соблюдать меры гигиены и использовать презервативы при половых контактах.
Воспаления матки и маточных труб
Болезни у женщин После родов или различных травм матки нередко возникают гнойные выделения. Это распространенный признак воспалений матки. В медицинской практике данное заболевание обозначается как ВЗОМТ – воспалительные заболевания органов малого таза. Помимо воспаления маточной области, под ВЗОМТ могут подразумевать:
- сальпингит – патология маточных труб;
- аднексит и эндометрит – воспаление сразу труб и яичника и поражение слизистой оболочки матки соответственно;
- воспаления других частей малого таза.
Заболевание несет большой риск для пациентки, так как может привести к эрозии шейки матки, бесплодию, серьезному нарушению функций половых органов и инфекционному поражению организма. При воспалении придатков и матки часто наблюдаются гнойные выделения (зеленые, желтые, белые) с неприятным запахом, а также следующие симптомы:
- рези при попытках помочиться и половых контактах;
- выделения крови после секса;
- тупые болевые ощущения в области малого таза, тяжесть, резь;
- боль в правом подреберье с ощущением тошноты, возможно рвотой (проявляется не всегда);
- жар и озноб.
Данный вид воспаление, как и вагинит, может развиться после незащищенного полового контакта. Воспаление начинается из-за проникновения в матку патогенных микроорганизмов, чаще всего стрептококков и хламидий. Заболевание развивается после тяжелых родов, кесаревых сечений, хирургических вмешательств в области малого таза, половых контактов во время менструации. Ему более подвержены женщины, которые недавно перенесли ЗППП.
Симптомы
При цервиците симптомы обусловлены течением болезни (хроническое или острое). Симптоматика может быть ярко выраженной или стертой, что зависит от возбудителя заболевания. Выраженный цервицит наблюдается обычно при гонококковой инфекции, а бессимптомное или стертое течение характерно для хламидиоза. Воспаление, как правило, возникает сначала в шеечном канале (эндоцервицит). По мере прогрессирования заболевания (интенсивная секреция слизи шеечными железами, разрыхление подлежащих тканей), инфекционные агенты проникают в глубокие слои и поражают влагалищную часть шейки. К этому времени в шеечном канале начинается регенерация (заживление), которая дает ложное представление выздоровления. На самом деле воспалительный процесс «ушел» в глубокие слои и стал хроническим.
Острое воспаление шейки
Проявления острой формы заболевания выражены значительно. Пациентку беспокоят гнойные или обильные слизистые бели, вагинальный зуд и жжение, которые усиливаются при мочеиспускании. Также могут беспокоить боли при цервиците. Обычно это тупые или ноющие боли внизу живота, болезненный половой акт. Другие симптомы заболевания обусловлены сопутствующей патологией. Если воспалительный процесс шейки матки возник на фоне цистита, беспокоит частое и болезненное мочеиспускание. При аднексите и воспалительном процессе в шейке матки имеет место повышение температуры от субфебрильных (выше 37) до фебрильных цифр (38 и выше). При сочетании псевдоэрозии и цервицита могут появляться мажущие кровянистые выделения после коитуса. Отличительной чертой заболевания является обострение всех клинических симптомов после месячных.
Особенности некоторых цервицитов:
Герпетическое поражение шейки
Шейка имеет ярко-красный цвет, очень рыхлая, имеет очаги изъязвлений.
Трихомонадное поражение шейки
На шейке определяются (кольпоскопически) небольшие кровоизлияния, что называют «земляничным цервиксом».
Поражение шейки актиномицетами
Кольпоскопически определяется признак «желтое зернистое пятно».
Гонорейное поражение шейки
Определяется покрасневшая «малиновая», отечная шейка с разрыхленной слизистой, которая легко кровоточит при контакте. Выделения гнойные, обильные, желтые или зеленые – «гнойный цервицит».
Поражение вирусом папилломы человека
На шейке образуются кондиломы и участки изъязвлений.
Хроническое воспаление шейки
Заболевание, которое не было адекватно и вовремя пролечено в острую стадию, хронизируется. Признаки хронического цервицита выражены слабее или практически отсутствуют. Выделения приобретают мутно-слизистый характер, плоский эпителий влагалищной части шейки замещается цилиндрическим из цервикального канала, формируется псевдоэрозия шейки. Воспалительные явления (покраснение и отечность) выражены слабо. При распространении воспаления на окружающие ткани и вглубь, шейка уплотняется, возможно вновь замена цилиндрического эпителия плоским при эктопии, что сопровождается формированием наботовых кист и инфильтратов.
Воспаление шейки матки во время беременности
Цервицит при беременности диагностируется редко. Так как лечение заболевания многие женщины проходят еще на этапе планирования беременности. Острое воспаление шейки матки, вызванное специфической микрофлорой в ранних сроках может привести к проникновению инфекцию в полость матки, инфицированию плодных оболочек и стать причиной выкидыша или грубых пороков развития плода. На поздних сроках воспалительный процесс в шейке также может спровоцировать аномалии развития плода, внутриутробную задержку роста плода и гипотрофию, преждевременные роды и инфекционные осложнения у матери в послеродовом периоде. Кроме того, при прохождении ребенка через инфицированные родовые пути может способствовать развитию у него инфекционных заболеваний.
Профилактика
Основные профилактические мероприятия должны быть направлены на выявление, санацию и фармакотерапию очагов хронической инфекции
Особое внимание уделяют здоровью мочевыводящей и репродуктивной системы, тесно связанных анатомически и физиологически
Своевременная скрининговая диагностика и профилактические медосмотры у гинеколога гарантируют отсутствие ЗППП и других инфекционных инвазий у пациентки. Остановить распространение латентных половых инфекций по всему миру поможет повышение уровня полового воспитания среди населения. Незащищенный секс при гонококковом цервиците и других формах ЗППП запрещен. Однако использование барьерных методов также не гарантирует полную безопасность, поэтому во время лечения следует воздержаться от сексуальных контактов с половым партнером.
Фармакологические действия
Свечи «Тержинан» относятся к комбинированным лекарствам, лечебные эффекты которого обусловлены главными веществами, входящими в структуру медикамента:
- Неомицин – противомикробное средство широкого спектра действия, которое относится к группе аминогликозидов, оказывает бактерицидное влияние.
- Нистатин – соединение, которое считается противогрибковым антибактериальным средством, обладает активностью в отношении дрожжеподобных грибков рода Кандида.
- Преднизолон – химическое производное гормона гирдрокортизона, оказывает сильное противовоспалительное воздействие за счет понижения содержания провоспалительных медиаторов, которые продуцируются иммунокомпетентными клетками в источнике воспаления.
После интравагинального введения свечи «Тержинан» действующие микроэлементы лекарственного средства всасываются в слизистой оболочке, где оказывают лечебное воздействие. Они практически не абсорбируются в общий кровоток.
Консервативная терапия
Основу составляют противовоспалительные оральные и местные средства. Это вагинальные свечи, таблетки, мази. При выявлении бактерий обязательны антибиотики. Если анализы обнаружили ВПЧ или вирус герпеса, то терапия включает противовирусные средства.
Также могут назначаться:
- Антисептические средства.
- Иммуномодуляторы.
- Витаминно-минеральные комплексы.
- Физиотерапия.
- Гормональные средства при атрофической форме заболевания.
При выявлении ИППП целесообразно обратиться к врачу не только женщине, но и половому партнеру. Во время лечения рекомендуется половой покой.
Первый этап всегда направлен на борьбу с основной причиной цервицита. Только потом проводится устранение последствий. Хроническая форма требует длительного приема лекарств и комплексного подхода. Обязательно последующая сдача анализов для оценки эффективности терапии и проведение повторной кольпоскопии.
Курс медикаментозной терапии способен справиться только с начальной формой заболевания. Когда отсутствует положительная динамика, врач рекомендует оперативные методы.
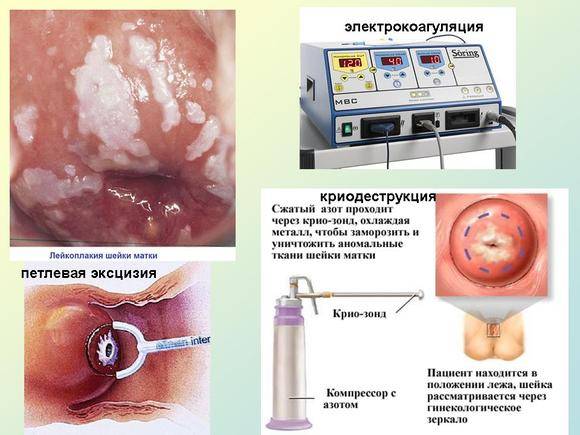
Хирургическое лечение
Современная медицина предлагает щадящие и малотравматичные способы избавления от последствий цервицита — эктопии, кондилом, спаек. Эти методы не требуют длительного восстановления и предварительной подготовки.
Криодеструкция
Предполагает воздействие низкими температурами (жидким азотом) на патологический очаг.
Диатермокоагуляция.
Назначается только рожавшим женщинам. Прижигание происходит при помощи электрического тока необходимой силы. На данный момент метод считается устаревшим.
Использование лазера или радиоволн
Передовые безболезненные методы. Можно применять молодым девушкам, планирующим беременность.
Иногда для молодых девушек назначается химическое прижигание с помощью специальных растворов.
В период реабилитации рекомендуется воздержаться от сексуальных контактов, и соблюдать тщательную интимную гигиену. Безопаснее принимать душ, а не ванну. Не рекомендуется поднимать тяжести, выполнять активные физические упражнения. При наличии выделений использовать прокладки без ароматизаторов и отдушек.
Оптимальный результат при использовании хирургических методов лечения можно получить, если предварительно было проведена противовирусная и антибактериальная терапия. Если в организме сохраняется патогенный возбудитель, то рецидив не заставит себя ждать.
Классификация
Эндоцервицит является заболеванием, которое имеет свою классификацию. Благодаря существующей классификации можно более точно определить заболевание, что в дальнейшем позволит выбрать адекватные методы лечения.
Эндоцервицит может быть по характеру клинических проявлений заболевания:
- острый эноцервицит, внезапно возникший с яркими клиническими проявлениями;
- подострый эноцервицит, с менее яркими симптомами, но и не в стадии ремиссии;
- хронический эндоцервицит имеет нечеткую клиническую картину с периодическими стадиями обострения.
Классификация эндоцервицитов по типу провоцирующего агента:
- специфический экзоцервицит ( хламидийный, гонококковый и другие), причины которого являются ИППП;
- неспецифический экзоцервицит, причиной которого в большинстве случаев является условно-патогенная флора (грибки, бактерии). Это бактериальный, кандидозный и другие виды эндоцервицита. В основном название патологии созвучно с провоцирующим агентом.
Учитывая активность развития воспалительного процесса слизистой оболочки шейки матки, эндоцервицит разделяют на:
- минимальный эндоцервицит, характеризуется его наименьшими проявлениями (бессимптомное течение);
- умеренный эндоцервицит, когда клиническая картина стерта, но имеет место быть, вызывая тревогу у женщин;
- выраженный эндоцервицит протекает с ярко выраженными характерными острой фазе клиническими проявлениями.
По распространению воспалительного процесса эндоцервицит может быть:
- очаговый эндоцервицит, воспалительный процесс затрагивает отдельные участки слизистой оболочки цервикального канала. В большинстве случаев очаговый эндоцервицит характерен для острой стадии заболевания;
- диффузный эндоцервицит поражает весь слизистый эпителий цервикального канала и ведет к развитию воспалительного процесса в других органах малого таза;
- эндоцервицит атрофический характерен при возрастных изменения тканей шейки матки, в частности истончение слизистого эпителия цервикального канала.
Стоит отметить, что при большем участке пораженных тканей клиническая картина заболевания намного ярче и характернее, что облегчает диагностику. Отдельно хотелось бы выделить эндоцервицит острый, который в большинстве случаев протекает на фоне сопутствующих патологий малого таза воспалительного характера. Острая форма заболевания является причиной многих пунктов в классификации. При отсутствии лечения либо при ее неправильном подборе острая фаза переходи в стадию подострого течения, когда проявления стихают, но заболевание не уходит. И в дальнейшем при самолечении или отсутствии эффективного лечения развивается хронический эндоцервицит.
Относительно употребления в классификации эндоцервицит умеренный в большей степени относится к хронической стадии течения воспалительного процесса
Стоит обратить внимание, что не во всех рекомендованных классификациях имеется рубцово-спаечная форма эндоцервицита, которая возникает как результат завершения хронического воспаления.. Это форма эндоцервицита при которой отсутствуют какие-либо клинические проявления, а возбудитель не выявляется
При осмотре в зеркалах на шейке матки будет видно рубцовая ткань, возникшая вследствие перенесенного заболевания и его лечения
Это форма эндоцервицита при которой отсутствуют какие-либо клинические проявления, а возбудитель не выявляется. При осмотре в зеркалах на шейке матки будет видно рубцовая ткань, возникшая вследствие перенесенного заболевания и его лечения.
Классификация заболевания позволяет врачам гинекологам определиться с более точной постановкой диагноза. Правильно выставленный диагноз залог успешного терапевтического эффекта.
Выявление и лечение
Определение цервицита осуществляется в процессе гинекологического осмотра врачом. Воспаление шейки матки визуализируется в зеркалах. Кроме того, гинеколог может диагностировать разрастания эпителиальной ткани, наличие кровоизлияний и эрозии.
Дополнительные методы диагностики перед лечением включают:
- мазок на флору;
- цитологическое исследование;
- бакпосев;
- ПЦР-исследование;
- УЗИ органов малого таза;
- кольпоскопию;
- биопсию;
- анализы крови и мочи.
Лечение цервицита представляет важную задачу в гинекологии. Выбор лечебной тактики зависит от возбудителя воспаления шейки матки, а также от стадии прогрессирования патологического процесса.
Основное лечение заключается в консервативной терапии. При воспалении шейки матки применяются различные лекарственные формы, в том числе, вагинальные свечи.
Свечи для лечения цервицита способствуют:
- устранению патологических выделений;
- восстановлению здоровой эпителиальной ткани шейки матки;
- достижению противовоспалительного эффекта;
- уменьшению дискомфорта во влагалище.
В современной гинекологии используются несколько основных лекарственных групп вагинальных свечей.
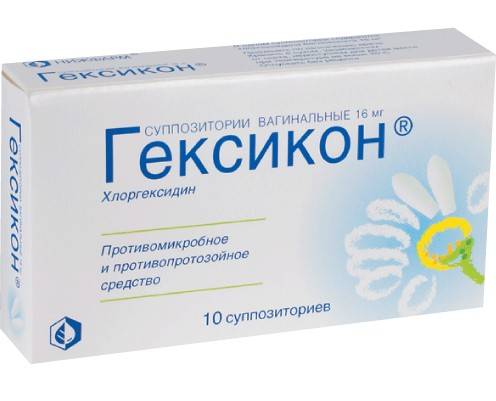
Противомикробные. Эти свечи обладают ярко выраженным антисептическим эффектом и подавляют патогенную микрофлору. Среди противомикробных свечей можно отметить бетадин и гексикон.
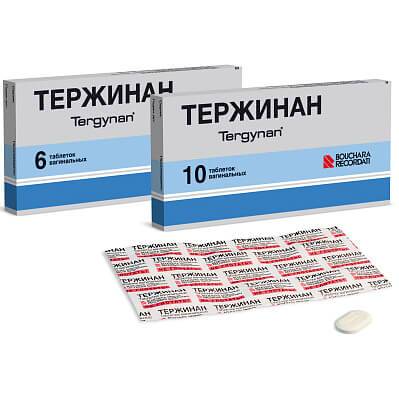
Антибактериальные свечи. Эта группа свечей, например, тержинан, применяется при бактериальной инфекции.
- Противогрибковые свечи. Это одна из самых часто используемых в гинекологии лекарственная группа свечей, рекомендованная при грибковой инфекции. Зачастую врачи рекомендуют приём клотримазола или пимафуцина.
- Гормональные свечи. В целом применение таких свечей, например, овестина, оправдано при возрастных изменениях шейки матки, которые часто сопровождают воспаление.
- Противовирусные свечи. Зачастую такая лекарственная форма назначается при снижении иммунитета и активизации вируса папилломы и простого герпеса. Среди распространённых противовирусных препаратов для вагинального использования врачи называют виферон.
- Свечи, способствующие восстановлению слизистой шейки матки и микрофлоры влагалища. Для достижения заживляющего эффекта часто используются облепиховые свечи и ацилакт.
Некоторые свечи сочетают противогрибковое, противовоспалительное и противомикробное действие.
При лечении свечами необходимо соблюдать основные правила:
- применять свечи желательно перед сном;
- не использовать эту лекарственную форму в период критических дней;
- перед введением некоторых свечей врачи рекомендуют спринцевание, а также смачивание водой;
- тщательно мыть руки перед применением лекарства;
- избегать травмирование слизистой шейки матки и влагалища длинными ногтями;
- хранить препарат в холодильнике;
- проходить полный лечебный курс;
- воздерживаться от половых контактов на время лечения.
При развитии аллергической реакции, сопровождающейся отёком, зудом или жжением, лечение свечами противопоказано. В случае индивидуальной непереносимости следует обратиться за консультацией к врачу.
Лечение свечами дополняется таблетками, а также инъекциями. А также при цервиците назначаются витаминные препараты и физиотерапия.
При хроническом цервиците и сопутствующих гинекологических патологиях может быть рекомендовано хирургическое лечение, которое обычно предполагает диатермокоагуляцию, лазерную вапоризацию, криотерапию или радиоволновой метод. Некоторые из этих хирургических тактик, в частности, диатермокоагуляция, не применяются в отношении молодых, нерожавших девушек.
Для предупреждения развития цервицита следует каждое полугодие посещать врача-гинеколога, своевременно диагностировать и лечить воспаление и половые инфекции, соблюдать культуру интимных отношений. При наступлении менопаузы специалисты советуют осуществлять поддерживающее гормональное лечение.
Сравнительная характеристика
Виферон может входить в комплексную терапию патологий у детей, в т. ч. младенцев и недоношенных. Показания к его применению:
- ОРВИ, включая грипп (в т. ч. осложненные бактериальной инфекцией);
- воспаление легких (вызванное бактериями, например хламидиями, вирусами);
- воспаление мозга (вызванное бактериями, вирусами);
- сепсис.
Генферон может использоваться в монотерапии вирусных болезней без дополнительных лекарственных средств.
Виферон может входить в комплексную терапию патологий у детей, в т. ч. младенцев и недоношенных.
Основой Генферона и Виферона является одинаковый компонент – интерферон альфа.
Свечи Генферон обладают анестезирующими свойствами благодаря содержанию бензокаина. Для Виферона обезболивание не характерно.
Суппозитории нельзя применять при повышенной чувствительности к составляющим
Генферон с осторожностью назначается больным, которые страдают от аллергии или аутоиммунных болезней в острой фазе
Цена на препараты практически одинакова, так как оба производятся в РФ.
| Главный действующий ингредиент | Интерферон | |
| Форма | Вагинальные и ректальные свечи | Мазь, гель, суппозитории |
| Способ применения | Женщины – вагинально, мужчины— парентерально | В прямую кишку-ректально |
| Назначение | Нарушения в урогенитальной системе | Терапия вирусных инфекций и заболеваний, вызванных простейшими и атипичными микробактериями |
| Использование детьми и беременным | Беременным сроком после 12 недель, детям – с первых дней появления на свет. | Входит в комплекс терапии инфекционно-воспалительных болезней у новорожденных и недоношенных, маленьких детей и беременных. |
| Длительность результата | 10- 12 часов | |
| Безопасность | При использовании не наносит вред организму | |
| Производитель | Отечественные разработки | |
| Аналоги | Аналогом Генферона является Виферон, Кипферон, Генферон Лайт. | Заменить Виферон может Генферон, Интераль П, Альтевир, Вагиферон. |
Перед использованием того или иного медикаментозного средства, рекомендуется познакомиться с их характеристиками.
Лечение народными средствами
Согласно отзывам, существует огромное количество народных средств и рецептов, которые помогают в лечении эндоцервицита шейки матки, однако прежде, чем приступать к такой терапии, необходимо проконсультироваться со специалистом, пройти необходимое обследование и определить причину эндоцервицита. В некоторых случаях сначала необходимо пройти медикаментозное лечение, а в некоторых отличным вариантов будет комплексная терапия.
Среди народных средств себя хорошо зарекомендовали настои для внутреннего применения, отвары для спринцевания, а также мази.
Настои
- Необходимо взять адонис, горькую полынь (по 1 части), листья мяты, малины, чабреца и можжевельник (по 2 части). Сбор хорошо перемешать, чтобы травы равномерно распределились, взять 2 ч. л. смеси и заварить в кипятке (500 мл). Отвар настаивать 60 минут, затем процедить и принимать по половине стакана 1 раз в день. Курс составляет 2 месяца.
- Для лечения можно воспользоваться еще одним средством: в банку насыпать по 1 ст. л. полыни, цветков черемухи, коры дуба. Добавить измельченные плоды шиповника (2 ст. л.), листья земляники (3 ст. л.) и хорошенько перемешать. В термос всыпать 2 ст. л. приготовленной смеси, залить кипятком (1 литр) и настаивать в течение 8 часов. Полученный отвар рекомендуется принимать по 125 мл каждый день перед едой, в течение 30 дней.

Отвары
- Для лечения можно использовать следующий рецепт: взять в одинаковом количестве корень солодки и алтея, золотой ус, ромашку лекарственную и фенхель. Приготовить смесь, взять 1 ст. л. сбора залить кипятком, настаивать не больше 25 минут, процедить и можно использовать либо для спринцевания, которое рекомендуется делать 2 раза в день, либо для приготовления тампонов, которые необходимо устанавливать на ночь. Также можно пить данное средство перед сном по 125 мл в течение 10-13 дней.
- Для спринцевания можно использовать и это средство: взять 3-литровую банку и смешать в ней 1 ст. л. сушеных ягод шиповника, тысячелистник в таком же количестве и по 2 ложки ромашки, подорожника и сушеницы. Затем нужно взять 2 ст. л. смеси и заварить в 2 стаканах кипятка. Заварить, процедить, остудить до комфортной температуры и можно приступать к проведению процедуры, которую стоит делать минимум 2 раза в день.
- Хорошо себя зарекомендовало очень простое средство, а именно отвар из коры дуба, который подходит особенно при хронической форме заболевания. В кастрюлю влить стакан горячей воды, добавить 1 ст. л. коры дуба и варить на маленьком огне 15 минут. Готовому средству нужно дать настояться и остыть, затем процедить и можно использовать для лечения. Терапию можно проводить 10-15 дней.

Мази
Мази на основе трав используют для тампонов, которые устанавливают во влагалище на ночь. Такое лечение дает хорошие результаты, особенно если используется в комплексе с медикаментозной терапией.
- Необходимо взять в равном количестве ягоды облепихи, корень пырея, подорожник, ромашку, можжевельник (хвою), цветы календулы и клевера, семена льна и исландский мох. Все хорошо перемешать и измельчить. В удобную емкость выложить 50 г меси, залить пол-литра воды и поставить на водяную баню. Необходимо мешать раствор, а когда содержимое емкости уменьшится в 2 раза, добавить 50 г масла (сливочного) и варить еще примерно 25 минут. Затем смесь убрать с водяной бани, влить 50 г глицерина и перемешать. Когда средство охладится, нужно взять бинт, пропитать его, сделать тампон и установить его на всю ночь.
- Чтобы приготовить еще один вариант мази, можно воспользоваться следующим набором трав, а именно цветы сирени, полынь, шалфей, одуванчик (корень), зверобой, кипрей (листья), березовые листья, змеиный горец (корень), чистотел и семена льна. Все смешивается в одинаковом количестве и готовится так же, как описано выше.

