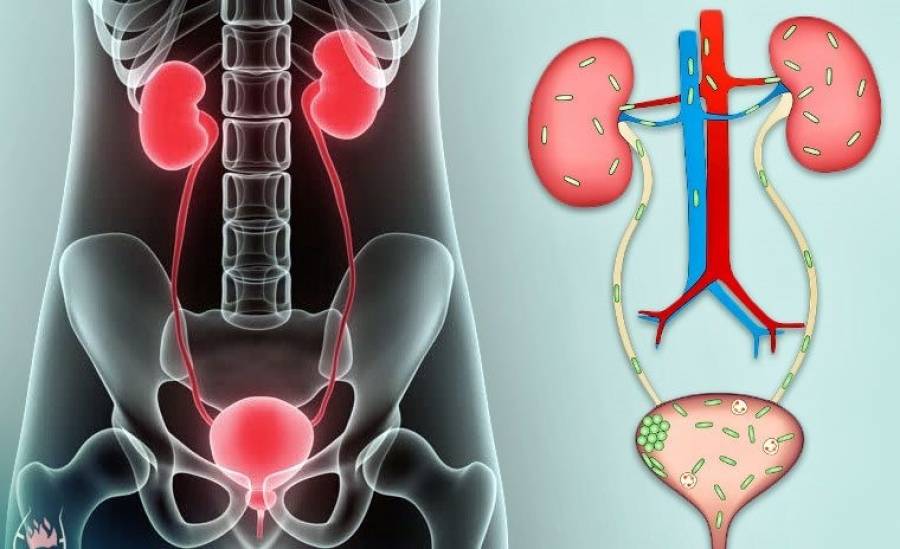
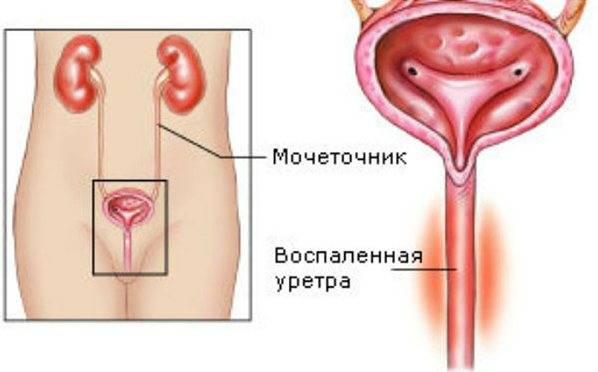
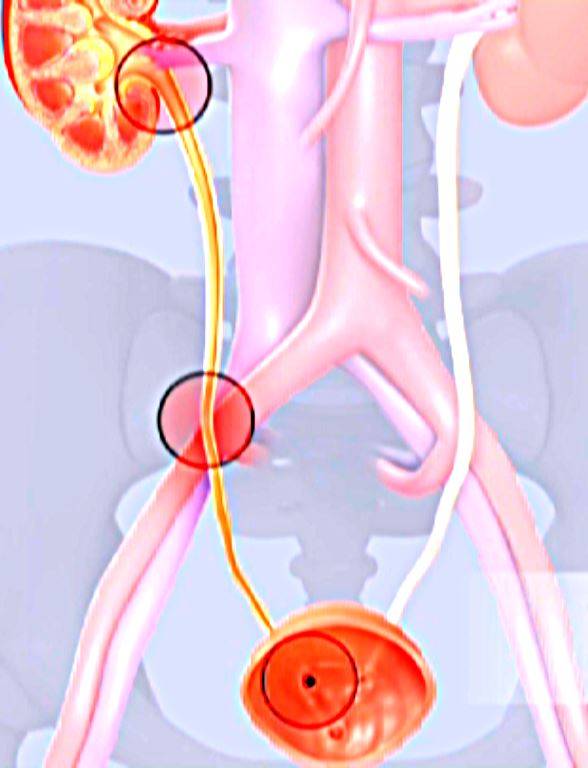
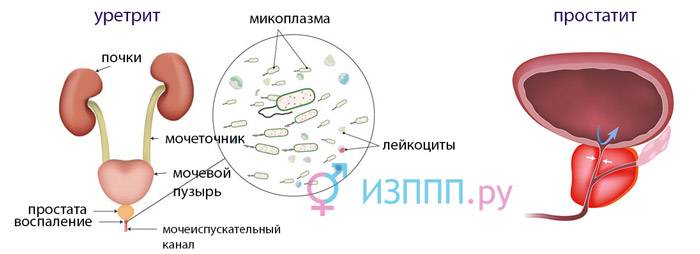
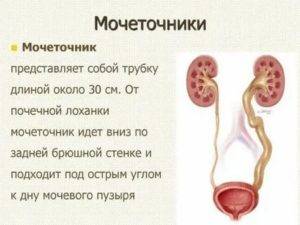
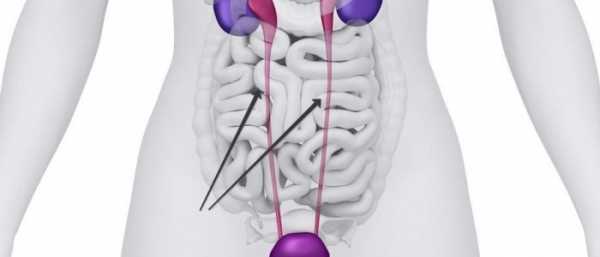
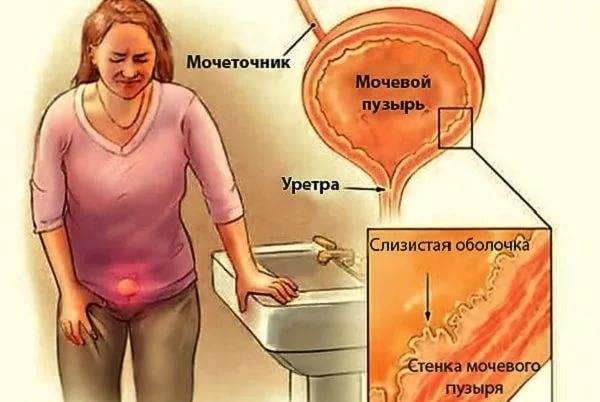
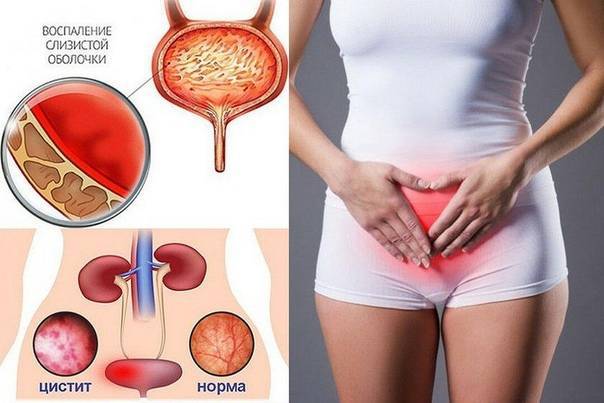
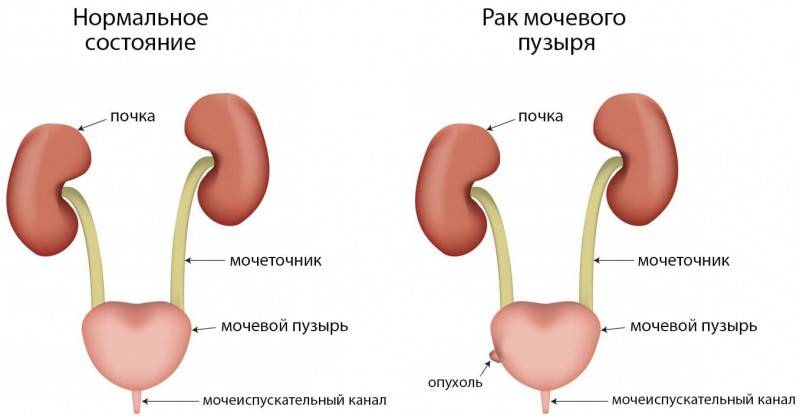
Симптомы заболевания
Любые воспалительные процессы возникают из-за наличия бактерий и вирусов.
Если у пациента хронический случай, то симптомы будут более выраженными:
- Резкие боли в области поясницы;
- боли переходят на живот, наружные гениталии;
- повышается температура тела, жар;
- тошнота и рвота;
- частое мочеиспускание;
- боли при мочеиспускании;
- цвет мочи изменяется на более мутную с осадком.
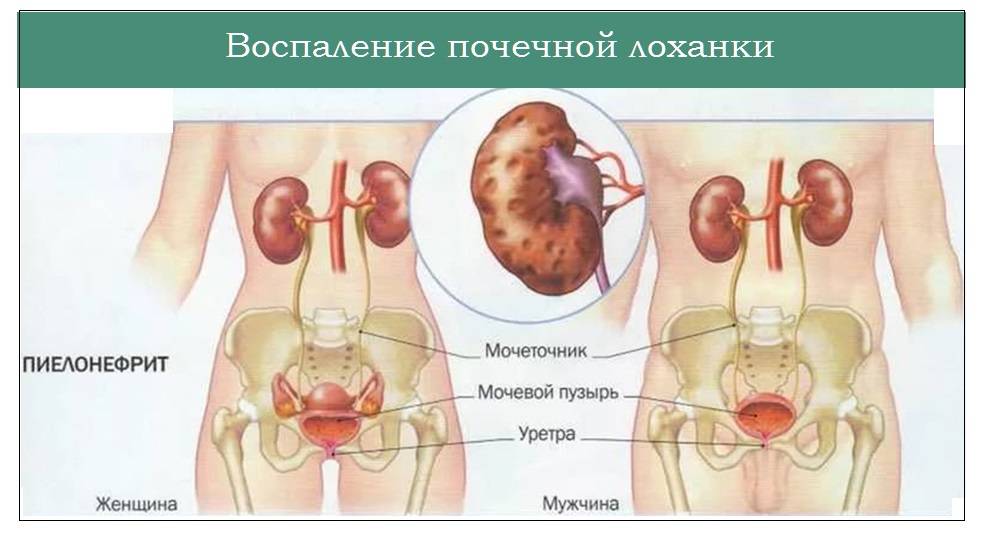
Если болезнь возникла из-за пиелонефрита, то одним из главных признаков будет ноющая боль в пояснице. Может появиться интоксикация и общее недомогание. Резкие боли могут опоясывать всю поясницу.
Причина заболевания может скрываться в глистной инвазии. А самый распространенный из гельминтов – это острица. Она проникает в уретру, потом в мочеточник и вызывает воспаления. Главный симптом – зуд в анальном отверстии.
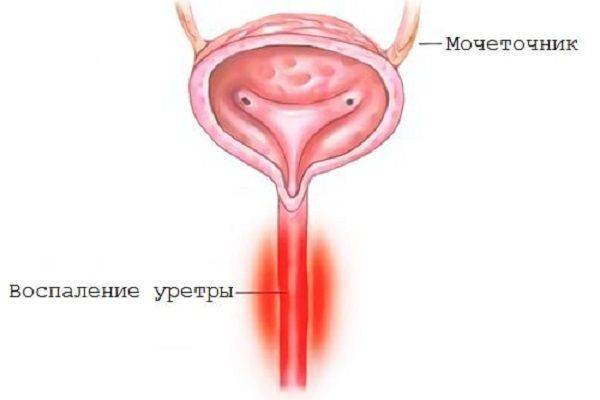
Хронический уретрит сопровождается с болезненным походом в туалет. Урина меняет цвет, появляются гнойные или кровяные выделения.
О симптомах и методах лечения уретрита рассказывается на видео:
https://youtube.com/watch?v=sMFo23PsoK4
Основные причины развития болезни
Уретерит чаще всего бывает односторонним или же в патологический процесс вовлекаются сразу оба мочеточника. По выраженности клинического течения болезнь может носить острое течение или же переходить в хроническую форму.
Как правило, воспаление мочеточника является вторичным процессом, который возникает на фоне уже имеющихся инфекционных заболеваний в верхних или нижних отделах мочевыделительной системы.
В первую очередь началу уретерита способствуют следующие заболевания:
- пиелонефрит (острое или хроническое воспаление в чашечно-лоханочном аппарате одной или обеих почек);
- цистит (острое или хроническое воспаление в тканях мочевого пузыря);
- уретрит (острое или хроническое воспаление слизистого слоя мочеиспускательного канала);
- простатит (острый или хронический воспалительный процесс в тканях предстательной железы);
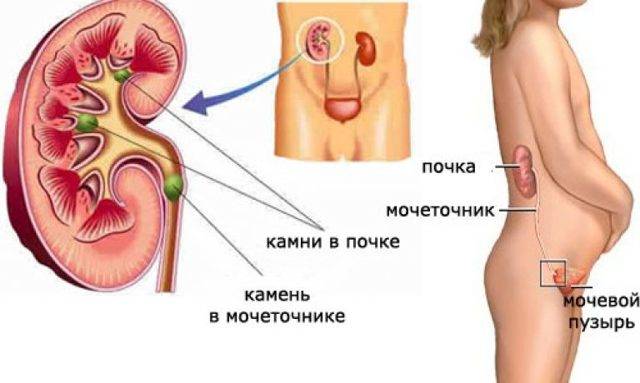
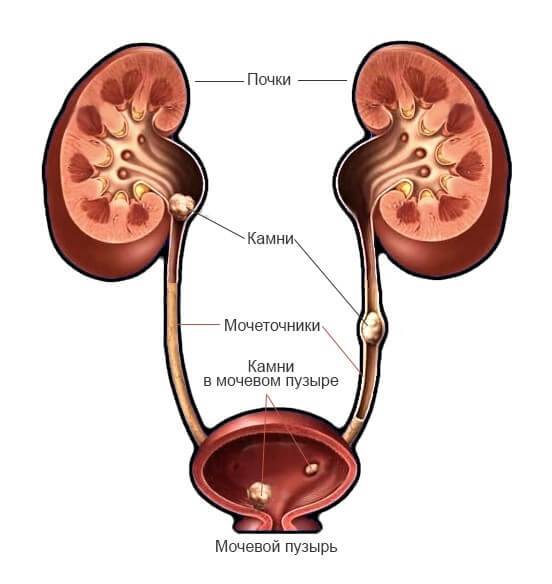
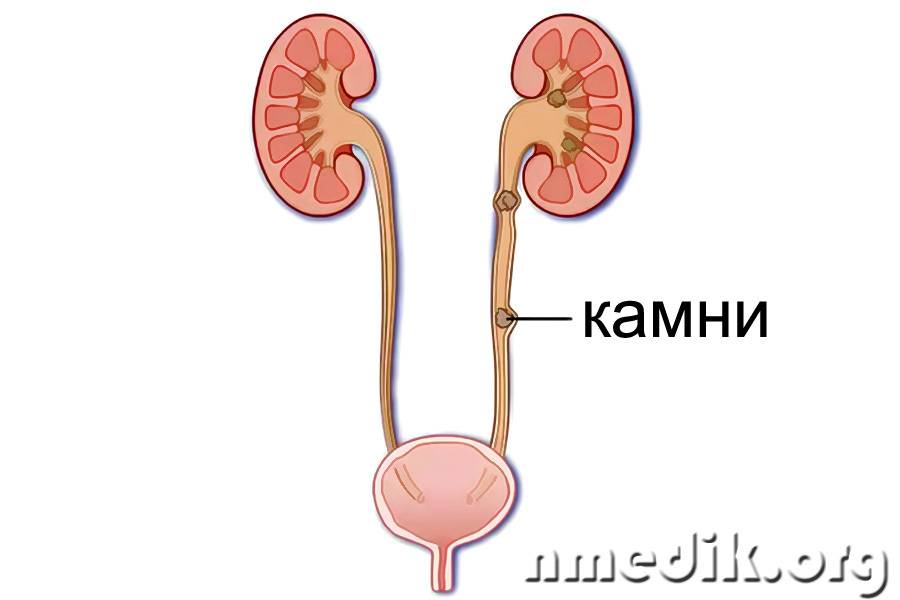
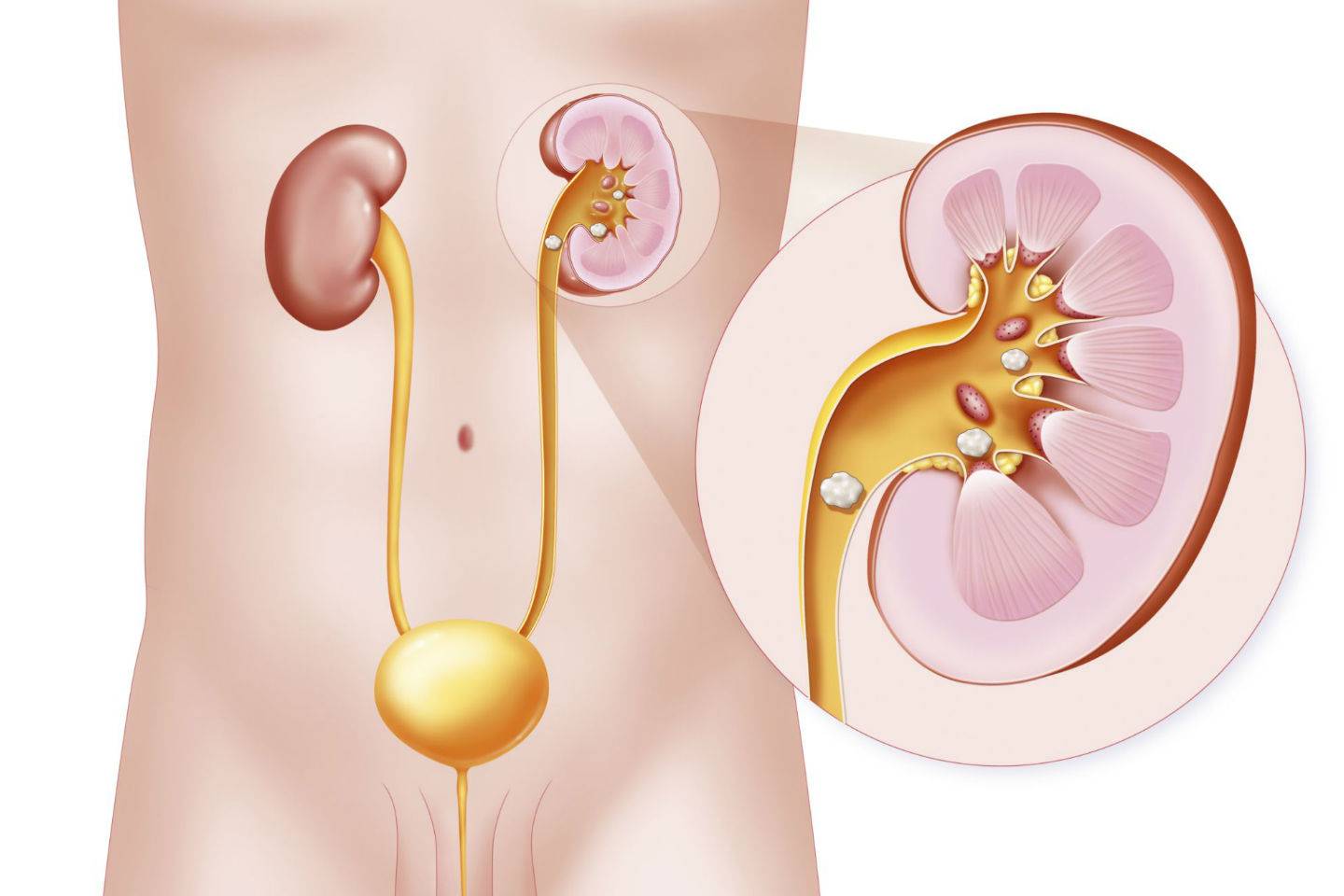
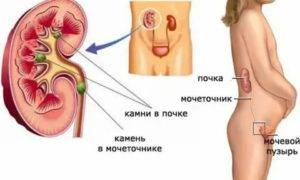
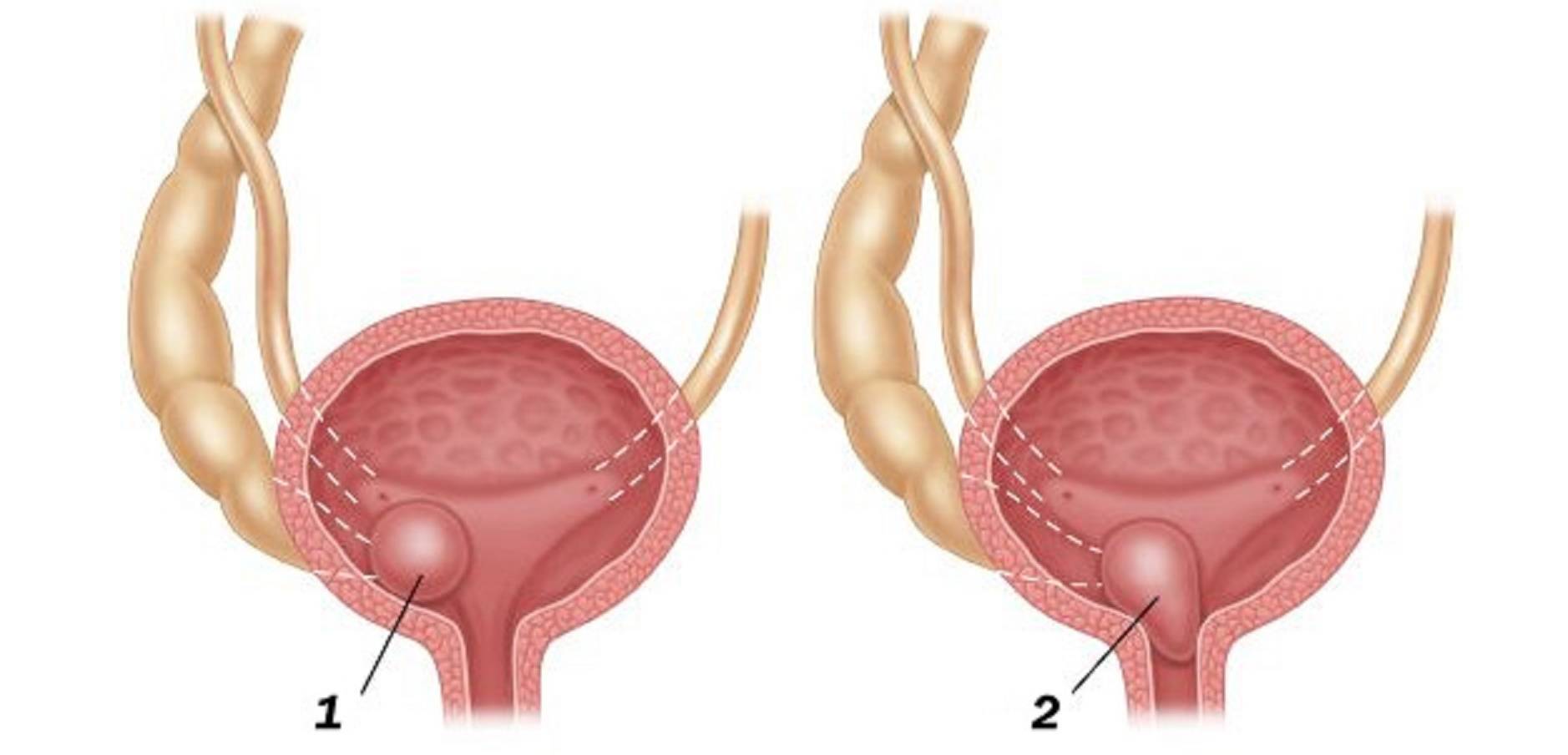
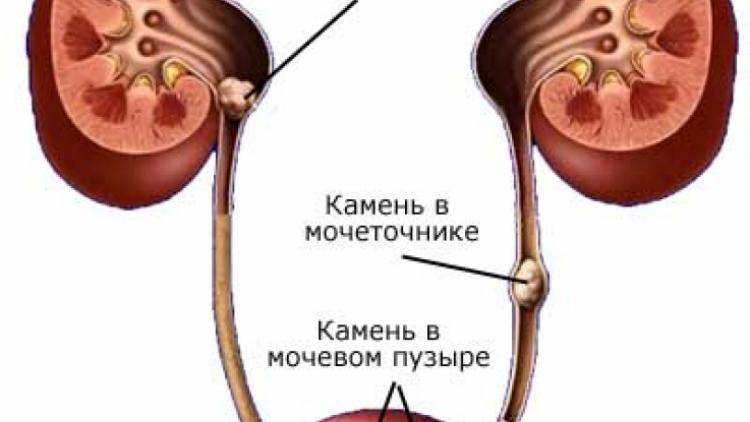
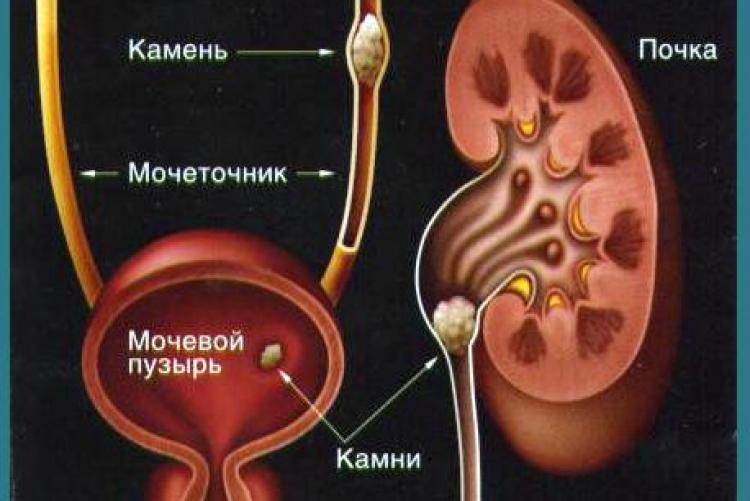
- мочекаменная болезнь (наличие конкрементов разного размера и происхождения, которые оказывают травматическое воздействие на стенки мочеточника, что способствует внедрению патогенных микроорганизмов);
- нарушение иннервации мочеточника, имеющее прямую связь с поражением структур центральной нервной системы (например, при повреждении крестцового сплетения или при переломе поясничных позвонков).
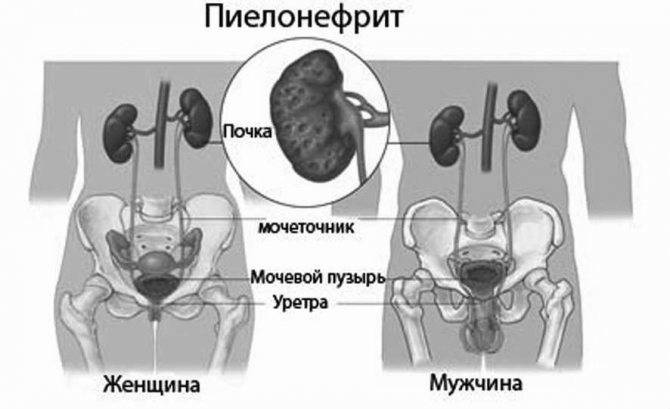
Инфекционный агент довольно легко проникает в ткани мочеточника из пораженной почки (нисходящий путь)
Воспаление в тканях мочеточника обусловлено внедрением инфекционных агентов разного происхождения. К наиболее распространенным бактериальным возбудителям относят Esherichiacoli, Klebsiella, Proteus, Enterobacter, Neisseriagonorrhoeae и других.
Внедрение микроорганизмов возможно несколькими путями:
- нисходящим (непосредственное распространение воспаления из тканей пораженной почки);
- восходящим (движение инфекционного агента происходит снизу вверх, то есть из просвета мочевого пузыря или мочеиспускательного канала);
- гематогенным или лимфогенным (током крови или лимфы происходит занос возбудителя из инфекционных очагов, имеющих отдаленную локализацию).
Лечение заболевания
Поскольку уретрит чаще всего является следствием какой-то первичной патологии, основное лечение начинают именно с купирования этого заболевания. Но и уретрит на любой стадии не должен оставаться без внимания. Здесь для лечения назначают комплекс мер:
- в первую очередь, больному назначают препараты пенициллиновой группы. При этом, правда, нужно исключить аллергические реакции;
- используются противовоспалительные препараты;
- спазмолитики обязательны, так же, как и обезболивающие, особенно на начальной стадии недуга;
- иммуностимулирующие медикаменты прописывают на всём периоде лечения;
- при необходимости (если вводятся препараты усиленного действия) назначаются антигистаминные средства;
- мочегонные лекарства тоже являются обязательным компонентом.
Следует отметить, что на протяжении всей терапии, и даже после неё, больному необходимо рекомендовать специальную диету, в которой необходим полный отказ от жирной, солёной и жареной пищи, — это снижает нагрузку на почки.
Когда недуг начнёт затихать, назначаются и другие способы терапии:
- физиотерапия: полезны УВЧ, магнитотерапия, электрофорез именно на поражённый орган;
- фитолечение: врачевание травяными сборами в этих случаях дают ярко выраженный положительный эффект, особенно хорошо помогает брусника и берёзовые почки.
Как заваривать бруснику при цистите читайте в нашей статье.
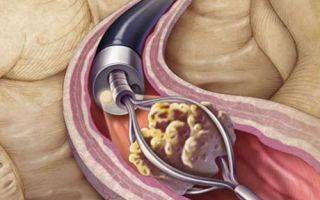
Оперативное лечение проводят в нескольких случаях:
- при серьёзном воспалении определённых участков органа с угрозой некроза;
- при долгой задержке камня в мочеточнике и невозможности его дробления ультразвуком.
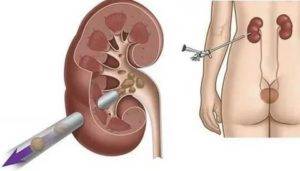
Чаще всего, операцию проводят методом лапароскопии с помощью специальных проколов. Этот метод считается щадящим, и не даёт серьёзных осложнений в послеоперационный период. Полостную операцию проводят, если воспалительный процесс прогрессирует сразу в нескольких местах.
Возможные патологии
Мочевыделительная система – важная часть организма. Любые аномалии ее органов приводят к ухудшению общего состояния здоровья человека. Среди самых распространенных патологий мочеточника выделяют:
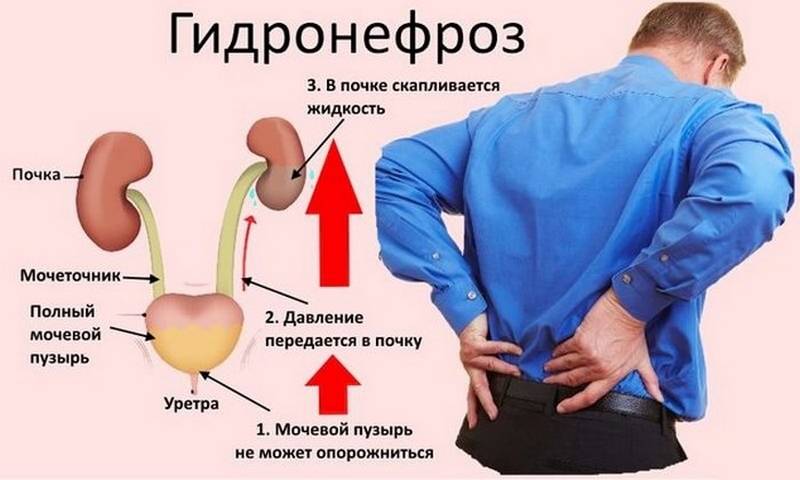
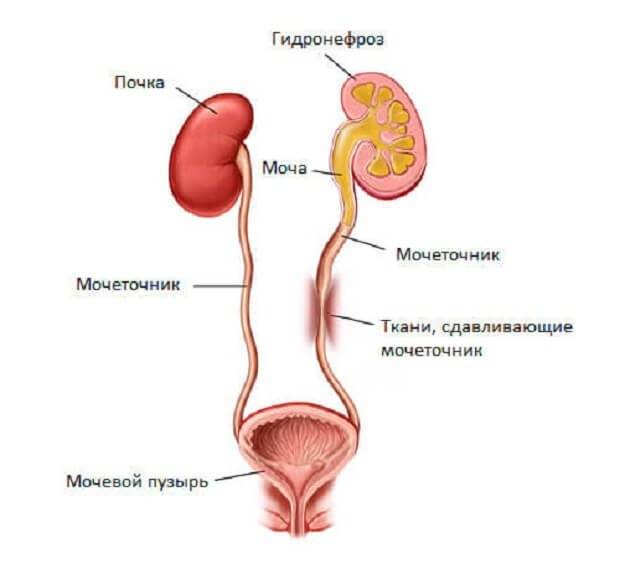
- Артезия. Такая проблема сопровождается полным или частичным отсутствием просветов трубки мочеточника. При этом нарушает нормальный ток мочи, что становится причиной гидронефроза.
- Мегалоуретер. Расширение диаметра канала по всей длине. Отклонение приводит к нарушению процесса сокращения мышечной ткани.
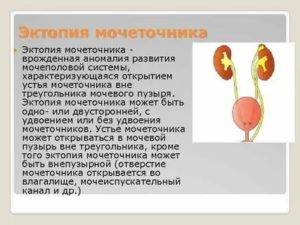
- Эктопия. Патология связана с неправильным присоединением мочеточника. Он выходит в полость кишечника или половых органов, обходя мочевого пузыря.
- Формирование клапанов. Слизистая поверхность органа чрезмерно разрастается и формирует крупные складки. В результате течение урины серьезно осложняется.
- Сдавливание и перегибы. Появление подобной проблемы могут спровоцировать онкологические заболевания мочевого пузыря, шейки матки или простаты. Формирующиеся опухоли деформируют мочевыводящие пути.
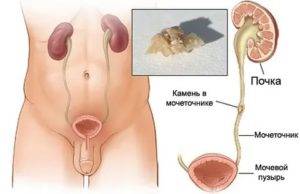
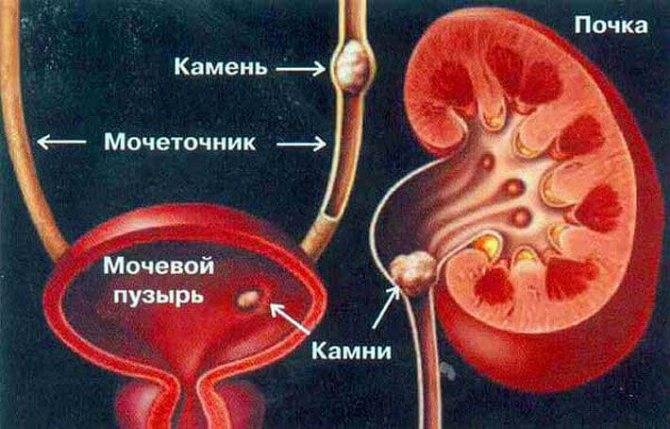
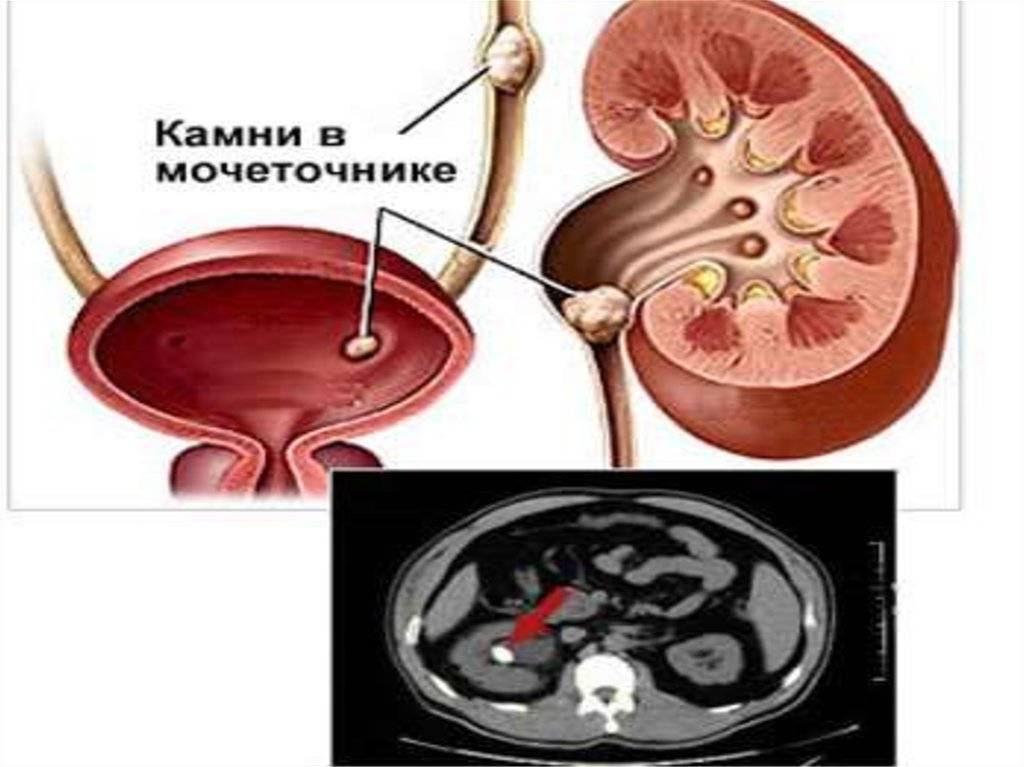
- Закупорка. Это происходит при мочекаменной болезни. Отходящие из почек камни перекрывают ток мочи. Часто единственным методом лечения в этой ситуации становится хирургическое вмешательство.
- Фиброзный полиуретрит. Мочеточник с внешней стороны зарастает фиброзной тканью. Она охватывает его подобно муфте и провоцирует сужение. Избавиться от патологии удается только хирургическим путем.
Мочеточники, как и остальные органы мочеиспускательной системы легко поддаются инфицированию. Патогенная микрофлора может переходить их половых органов или разноситься кровотоком из других частей организма. В результате развивается сильный воспалительный процесс, провоцирующий нарушение оттока мочи. Лечение в этих случаях проводится при помощи антибактериальных препаратов.
Лечение
Лечение воспаления мочеточников (уретерита) должно быть этиологическим, то есть, прежде чем приступить к терапии больного, необходимо установить природу инфекционного агента. Когда речь идет о бактериальных агентах, основу лечения представляют антибактериальные средства, выбор которых определяется видом возбудителя, его чувствительностью к медикаментозным препаратам, а также общим самочувствием больного. Как правило, терапию начинают с пенициллинов (в том числе защищенных), макролидов или цефалоспоринов последнего поколения.
Если заболевание связано с вирусами, то используют противовирусные препараты в необходимой дозировке.
В комплексном лечении применяют следующие группы фармакологических средств:
- противовоспалительные препараты;
- обезболивающие и спазмолитические препараты;
- антигистаминные средства;
- иммуностимулирующие медикаменты;
- мочегонные и другие.
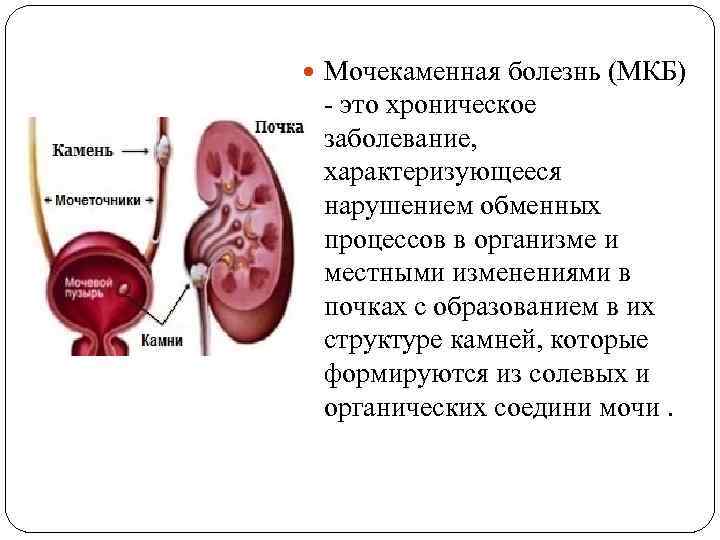
Мочекаменная болезнь корректируется назначением правильного питания, которое позволяет воздействовать на обменные нарушения (оксалатурию, уратурию и другие).
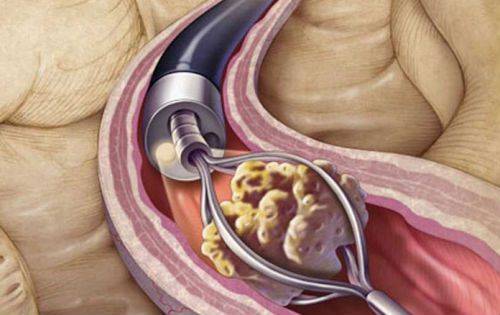
Если у пациента наблюдается приступ почечной колики и размеры конкремента не позволяют его естественному отхождению, то прибегают к хирургическому вмешательству
При стихании воспалительного процесса, широко назначаются методы физиотерапевтического лечения (электрофорез со спазмолитиками на пораженный мочеточник, УВЧ, магнитотерапия и другие процедуры).
Лечение средствами природного происхождения (фитотерапия) играет важную роль в комбинированном лечении, так как оно позволяет ускорить процесс выздоровления пациента. Фитосборы обладают хорошим обезболивающим и противовоспалительным эффектами, они также помогают улучшить диурез и ускорить выведение инфекционных агентов из организма. Пациентам рекомендован прием отваров и настоев из листьев и ягод брусники, травы тысячелистника, березовых почек и листьев и т.д.
Возможные болезни, их причины и симптомы
Мочеточники, как и другие отделы мочевыделительной системы, подвержены заболеваниям. Чаще всего это воспалительные процессы. Нередко случается закупорка просвета камнем, вышедшим из почки.
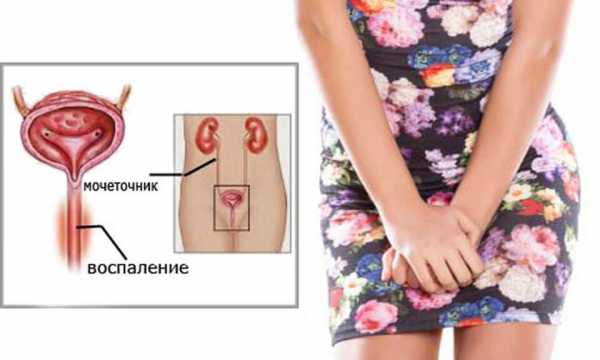
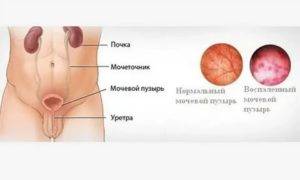
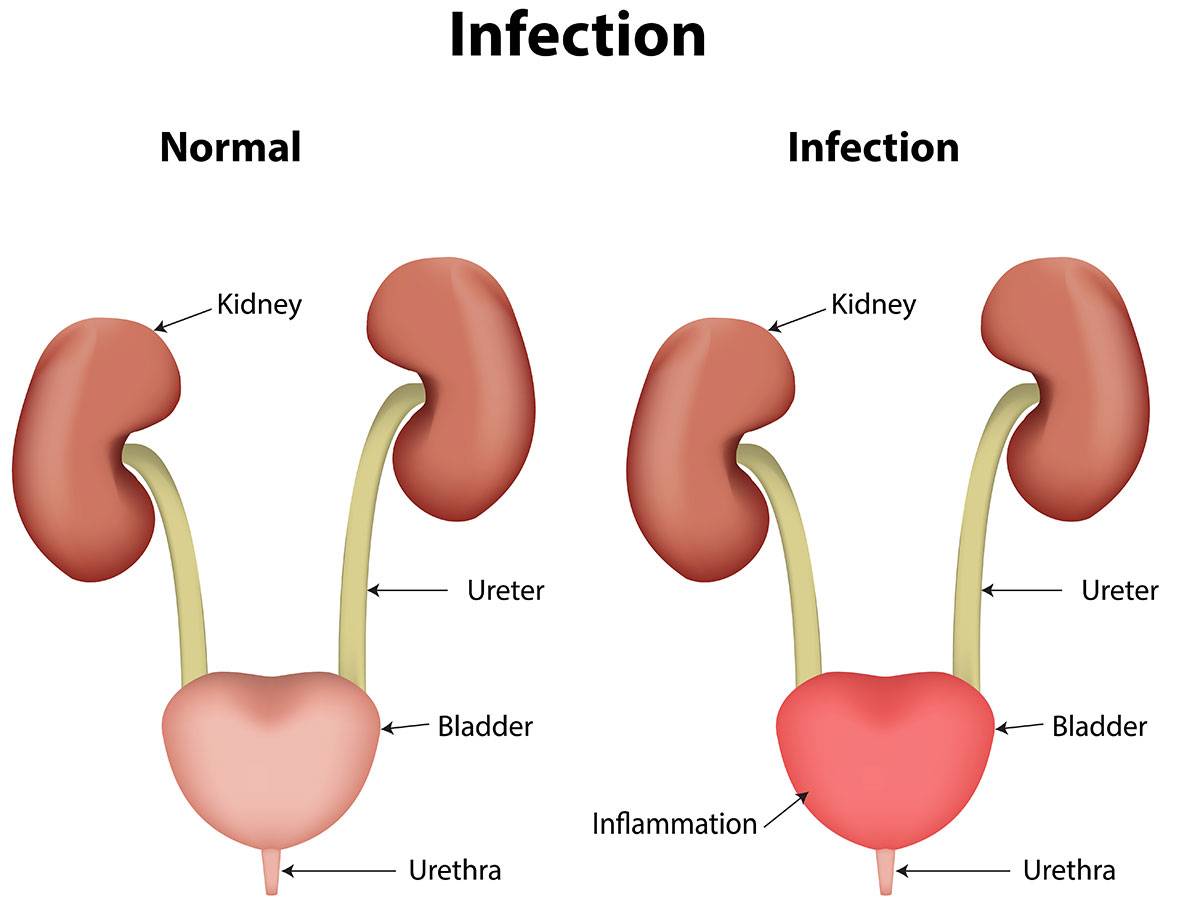
Воспаление мочеточника
Уретерит – вторичная урологическая болезнь, вызванная инфекцией, аномальным строением органов мочевой системы, опухолевым поражением. В урологии выделяют типа воспалений:
- септический – инфекционное воспаление слизистой, спровоцированное болезнетворными микроорганизмами;
- асептический – воспаление мочевых протоков, вызванное механическим повреждением, нарушением иннервации, травмами или опухолями.

Септический (микробный) уретерит встречается в 3 раза чаще, чем асептический. Инфекция проникает восходящим или нисходящим путем. В первом случае патогенные микроорганизмы попадают в мочеточники из уретры и мочевика, а во втором – из почки.
Уретерит проявляется расстройством мочеиспускания (дизурией), болями в зоне поражения, лихорадкой. Воспаление мочеточников у женщин и мужчин провоцируется одними и теми же болезнями. К наиболее вероятным причинам уретерита относятся:
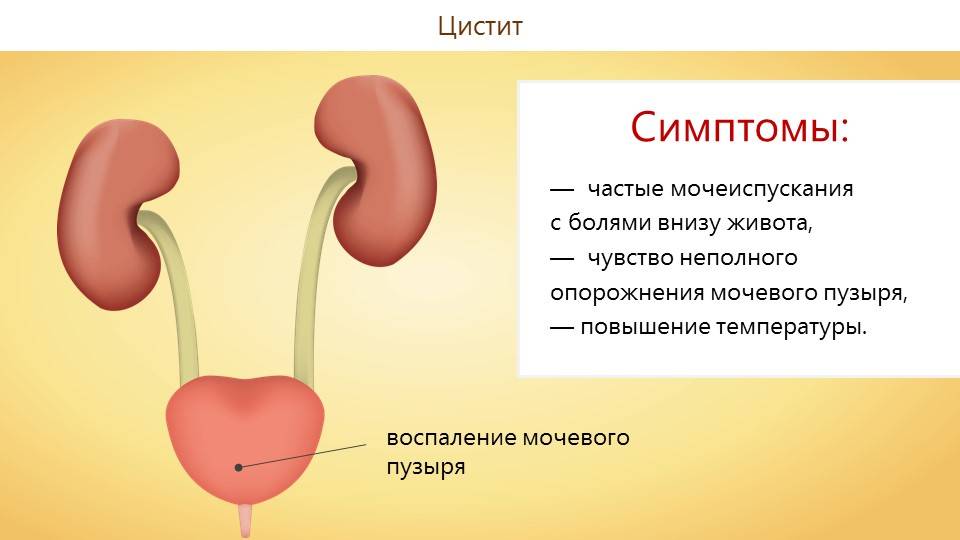
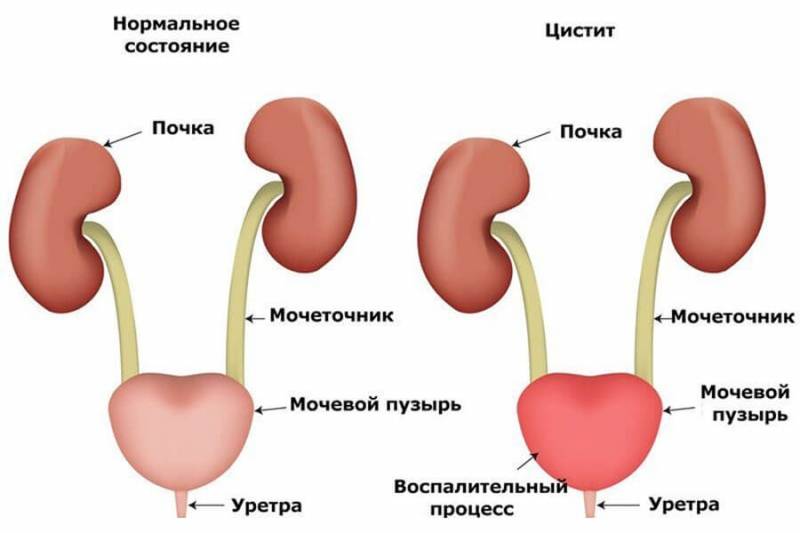
- цистит;
- пиелит;
- пиелонефрит;
- уролитиаз;
- уретрит;
- почечная недостаточность.
Поражение мочеточников у мужчин иногда провоцируют мужские болезни – гиперплазия и аденома простаты, вялотекущий простатит. При увеличении предстательной железы мочевые протоки сдавливаются, что повышает риск застоя и обратного тока мочи.
Симптомы воспаления мочеточника:
- повышение температуры;
- боль по ходу мочеточников;
- мутная моча;
- жжение при мочеиспускании;
- тошнота или рвотные позывы;
- отсутствие аппетита;
- лихорадочное состояние;
- нарушение уродинамики – вялая или прерывистая струя.
Если уретерит провоцируется циститом, возникают ложные или безотлагательные (императивные) позывы в туалет.
Врожденные аномалии
В 15% случаев болезни мочеточников возникают из-за аномального строения органов мочевой системы. Сужение и рубцевание протоков ведет к застою мочи, размножению бактерий и воспалению слизистых. К факторам, провоцирующим уретерит, относятся:
- недоразвитость (гипоплазия) мышечного слоя;
- врожденная деформация;
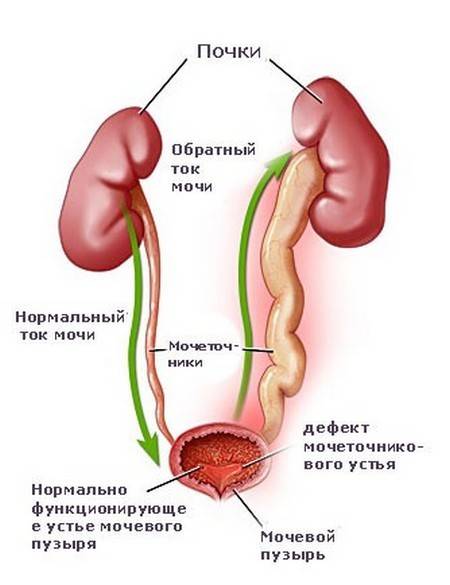
- эрозия устья протока;
- удвоение мочеточника.
Аномальное строение органов мочевыделительной системы приводит к нарушению уродинамики, что повышает вероятность их септического воспаления. Если болит мочеточник справа, нужно обратиться к врачу-урологу. Врожденные болезни в большинстве случаев требуют хирургического лечения.

Попытки самолечения чреваты непроходимостью мочевых путей, нарушением оттока мочи и воспалением почки.
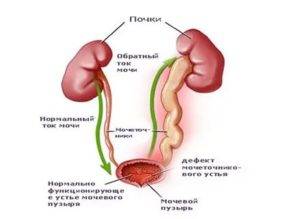
Дилатация
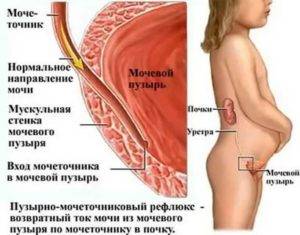
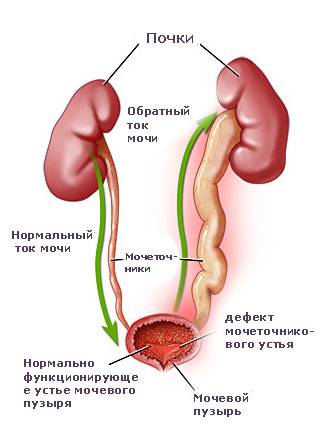
Чтобы определить, почему возник уретерит, нужно пройти инструментальное обследование – УЗИ, КТ-диагностику. Если обнаруживается патологическое расширение мочеточников без изменения их структуры, диагностируют дилатацию. В зависимости от причины и проявлений выделяют 3 формы болезни:
- пузырно-мочеточниковая – вызвана непроходимостью на уровне устья мочевого пузыря, из-за чего моча начинает циркулировать между ним и мочеточником;
- рефлюксная – спровоцирована забросом урины обратно в протоки из-за нарушения функций запорного клапана мочевика;
- обструктивная – возникает из-за сужения устья мочевого протока, препятствующего оттоку мочи.
Дилатация проявляется болями в пояснице, расстройством мочеиспускания, помутнением мочи.
Болезнь Ормонда
Ретроперитонеальный фиброз, или болезнь Ормонда, – редкая патология, связанная с воспалением забрюшинной клетчатки. Она окружает сосуды в месте пересечения с мочеточниками. Поэтому в воспаление вовлекаются мочевые пути, что ведет к их непроходимости.
Признаки болезни Ормонда:
- нарушение мочеотведения;
- болезненность в зоне поражения;
- лихорадка;
- болезненные позывы в туалет;
- колющие боли в спине.
Болезнь в 2 раза чаще выявляется у мужчин. Без должного лечения осложняется гидронефрозом и недостаточностью почек.
Дивертикул
Дивертикул мочеточника – редкая болезнь, вызванная мешковидным выпячиванием стенки. Врожденные дивертикулы одиночные, они располагаются преимущественно в нижней части органа. Приобретенные выпячивания носят множественный характер.
К провокаторам болезни относятся:
- непроходимость уретры;
- нейрогенный мочевой пузырь;
- закупорка мочевика полипами или опухолями.
Болезнь проявляется нарушением мочеиспускания, болями при опорожнении мочевика.

При отсутствии лечения дивертикулы увеличиваются, что ведет к истончению их стенок. Это опасно прободением (продырявливанием) и затеканием мочи в забрюшинное пространство.
Кровоснабжение мочеточника и главные функции
Ткани мочеточных органов питаются с помощью артериального кровоснабжения. Сосуды расположены в наружной оболочке и тянуться вдоль всего протока. Стенки трубок пронизаны мелкими капиллярами. Ветки артерии вверху отдаляются от женских яичниковых артерий и артерии мужских яичников. Также они отходят и от почечных сосудов.
Средний отдел протока питается кровью из брюшинной аорты, подвздошной артерии внутренней и общей функциональности. Нижний отдел снабжается кровью из подвздошноартериальных разветвлений – пузырных, прямокишечных, маточных и пупочных. Пучок сосудов в брюшине проходят перед протоками, а в малотазовой области – за ними.
Венозное кровообращение формируется из вен, которые расположены вдоль артерий. Они служат для потока крови из нижней части в подвздошную вену, из верхней области в яичковую или яичниковую.
Поток лимфы происходит по каналам в лимфоузлы поясничного и подвздошного отдела.
Процедура диагностики
Необходимо точно определить главную причину, что спровоцировала воспалительный процесс. Специалисты назначают обязательные процедуры: УЗИ, цистоскопия, анализ мочи и крови, урография. Помимо этого необходимо взять у пациента бактериальный посев. Эти меры необходимы для того, чтобы понять есть ли у больного инфекции в области мочеполовой системы, или нет.
Диагностика заболевания включает несколько основных процедур:
- Качественно определяет клиническую картину УЗИ, на нем врач видит утолщения в стенках мочеточника, определяет наличие или отсутствие камней;
- для исследования используют рентгеновские лучи при урографии. Для качественного проведения процедуры используют контрастное вещество для определения застоя мочи, образования камней, что застряли, иных патологических заболеваний;
- используется оптический зонд при цистоскопии. Этот прибор вводится в мочевой пузырь для точного обследования мочеточника.
Клиническая картина воспаления мочеточника
Уретриту наиболее подвержены мужчины, поскольку мочеиспускательный канал у мужчин составляет примерно двадцать сантиметров (в то время, как у женщин – всего 1-2 сантиметра), более того, он намного уже и извилистее, нежели у женщин.
Это говорит о том, что инфекция может надолго задерживать в мочеиспускательном канале, провоцируя развитие воспалительных процессов. Что касается женского мочеиспускательного канала, в нем инфекция не задерживается, а с легкостью проникает в мочевой пузырь, вызывая воспаление, то есть цистит.
Симптомы воспаления мочеточника
Воспаление мочеточника, или уретерит, проявляется такими симптомами, как:
- повышение температуры тела,
- лихорадка,
- боли в пояснице, отдающие в нижнюю область живота,
- помутнение мочи,
- наличие гноя и хлопьев в моче,
- болезненные ощущения при мочеиспускании.
Клиническая картина уретерита несколько напоминает цистит, однако при воспалении мочеточника присутствуют выделения.
Причина воспаления мочеточника
Уретерит возникает под воздействием вирусов и бактерий. С каждым разом клиническая картина воспаления мочеточника более выражена. Отсутствие должного лечения способствует расширению воспалительного процесса, который ограничивается не только мочеточником.
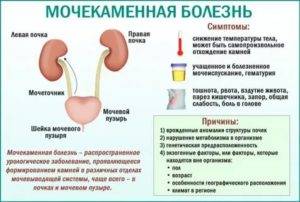
Нередко воспаление мочеточника развивается на фоне мочекаменной болезни, за счет проникновения конкрементов (камней) в мочеточник, что, в свою очередь, провоцирует возникновение почечной колики. В таком случае симптомы уретерита могут быть следующими:
- резкие боли схваткообразного характера в области поясницы
- Иррадиация боли в живот, паховую область, внутреннюю поверхность бедер, половые органы
- Повышение температуры тела
- Повышение артериального давления
- Тошнота и рвота
- Учащение мочеиспускания
- Затрудненное мочеиспускание
- Болезненность в процессе мочеиспускания
- Изменение цвета мочи
- Присутствие камней в моче
Как уже бы сказано, воспаление мочеточника может возникнуть вследствие цистита, в таком случае недуг проявляется резями и жжением при мочеиспускании, учащением позывов к мочеиспусканию, ощущением неполного опорожнения мочевого пузыря, повышением температуры тела.
Диагностика
При появлении вышеописанных симптомов, необходимо показаться врачу. Диагностировать уретрит можно с помощью таких методов исследования, как цистоскопия, рентген, анализ мочи, анализ крови, урография, уретроскопия, ультразвуковое исследование, посев выделений из уретры.
Лечение уретерита
В зависимости от причины возникновения заболевания, лечение уретрита может быть консервативным и хирургическим.
Если воспаление мочеточника вызвано мочекаменной болезнью, неизбежен прием спазмолитиков для снятия невыносимой боли, прием препаратов, направленных на растворение камней, а также их выведение из организма
Кроме этого, очень важно соблюдать диету, назначенную врачом
Очень важно выявить, какое именно заболевание сопутствовало развитию уретрита. Если диагностика показала наличие цистита или пиелонефрита, необходимо направить все силы на устранение этих заболеваний
При воспалении мочеточника врачи назначают уросептические, противовоспалительные и антибактериальные средства. Если клиническая картина уретрита включает в себя интоксикацию организма, требуется внутривенное введение растворов солей и глюкозы, а также прием энтеросорбентов и мочегонных препаратов.
Не консервативное лечение может быть эффективным, в таких случаях применяется хирургическое вмешательство. К примеру, если конкремент длительное время находится в мочеточнике при мочекаменной болезни, проводится удаление части мочеточника с целью восстановления проходимости.
Диагностика воспаления мочеточника
Симптоматика уретерита не является специфической (то есть присущей только данному заболеванию), особенно на начальных этапах развития, поэтому поставить диагноз только по жалобам пациента затруднительно
В диагностике принимают во внимание любую информацию – в том числе, полученную при изучении анамнеза (истории) болезни и дополнительных методов исследования (физикальных, инструментальных, лабораторных)
При выяснении деталей анамнеза пациент должен ответить на следующие вопросы:
- перед возникновением симптоматики болел ли он другими патологиями мочевыделительной системы – в частности, была ли у него диагностирована мочекаменная болезнь;
- наблюдались ли изменения характеристик боли, а также изменения со стороны мочи;
- наблюдалась ли общая симптоматика – ухудшение общего состояния, повышение температуры тела и так далее.
При выявлении уретерита информативность данных физикального обследования не слишком высокая в сравнении с результатами других методов обследования, но они дополняют общую диагностическую картину. Помимо этого, благодаря методу исключения можно провести дифференциальную диагностику с другими заболеваниями, симптоматика которых похожа на симптомы уретерита. Выявляется следующее:
- при осмотре – без особенностей, но при прохождении конкремента через мочеточник и возникновении острых болей по типу почечной колики со стороны пациента может наблюдаться крайне неспокойное поведение, больной буквально мечется от болей;
- при пальпации (прощупывании) – отмечается болезненность передней брюшной стенки по флангам живота (по ходу мочеточников);
- при перкуссии (простукивании) – без особенностей, но при затрудненном опорожнении мочевого пузыря над ним слышен тупой перкуторный звук;
- при аускультации (прослушивании живота фонендоскопом) – без особенностей.
При осмотре порции мочи из-за наличия в ней крови выявляется характерный розовый цвет.
Инструментальные методы исследования используются в диагностике не только для выявления признаков уретерита, но также для исключения других заболеваний. При этом применяются:
- экскреторная урография – пациенту внутривенно вводят контрастное вещество, которое фильтруется почками и попадает в последующие сегменты мочевыделительной системы. Делают серию рентгенологических снимков, на которых видны мочеточники, заполненные контрастным веществом, благодаря чему можно изучить их характеристики;
- ретроградная урография – контрастное вещество вводят в полость мочеточника через катетер, затем процедуру выполняют, как и при экскреторной урографии;
- ультразвуковое исследование мочевого пузыря (УЗИ) – позволяет выявить объекты, ставшие преградой для оттока мочи и, как следствие, причиной развития застоя, который спровоцировал воспалительный процесс в слизистой оболочке мочеточника;
- цистоскопия – во время нее в полость мочевого пузыря вводят цистоскоп (разновидность эндоскопа – аппарата с вмонтированной оптической системой и подсветкой). Ценность цистоскопии заключается в том, что можно выявить отечность устья пораженного мочеточника, который впадает в мочевой пузырь, а также исключить нарушения со стороны самого пузыря;
- уретероскопия – проводят эндоскопическое исследование, во время которого изучают состояние слизистой оболочки мочеточника. При этом обнаруживаются классические признаки ее воспаления – покраснение, отечность. При прогрессировании патологического процесса в просвете мочеточника обнаруживается гнойное содержимое.
Из лабораторных методов исследования в диагностике уретерита применяются:
общий анализ крови – выявляются неспецифические признаки воспалительного процесса в виде повышения количества лейкоцитов (лейкоцитоза) и СОЭ. Резкое повышение уровня лейкоцитов и смещение лейкоцитарной формулы влево могут свидетельствовать про развитие гнойного процесса;
общий анализ мочи – в ней определяется большое количество лейкоцитов, слущенного эпителия, а также могут выявляться цилиндры (слепки клеток) и эритроциты
Последнее важно при отсутствии видимых признаков гематурии (крови в моче);
бактериоскопическое исследование – в случае септической формы уретерита в моче под микроскопом выявляют и идентифицируют возбудителя;
бактериологическое исследование – делают посев мочи на питательные среды, ожидают роста колоний, по их характеристикам выявляют инфекционный агент, а также определяют его чувствительность к антибактериальным препаратам.