Видео о влиянии гипотиреоза на женщину и ребенка
На представленном видео опытный врач рассказывает о негативном влиянии гипофункции щитовидной железы на беременную и плод. Объясняет, в чем состоит главная опасность, и какие методы коррекции данного состояния возможны, а также как обезопасить своего ребенка от возможного негативного влияния с помощью заместительной терапии.
https://youtube.com/watch?v=c4kneH3q1DM
Существует целый ряд заболеваний эндокринной системы, которые способны оказывать негативное влияние на плод при беременности. Есть ли у вас проблемы с эндокринной системой и как вы с ними боретесь? Какие патологии щитовидной железы вызывали у вас трудности при вынашивании ребенка? Поделитесь с нами.
Последствия для ребенка
Некомпенсированный тип заболевания является причиной осложнений течения беременности, таких как:
- прерывание беременности на ранних сроках;
- перенашивание;
- нарушение родовой деятельности.
Дисбаланс гормонов влияет на развитие эмбриона и состояние ребенка после рождения. У плода отмечается:
- нарушение формирования ЦНС и щитовидной железы, приводящее к врожденному первичному гипотиреозу;
- гипоксия;
- болезни сердца и кровеносной системы.
После рождения у ребенка отмечаются нарушения физического и умственного развития.

Дисбаланс гормонов влияет на развитие эмбриона и состояние ребенка после рождения.
Как проявляется заболевание?
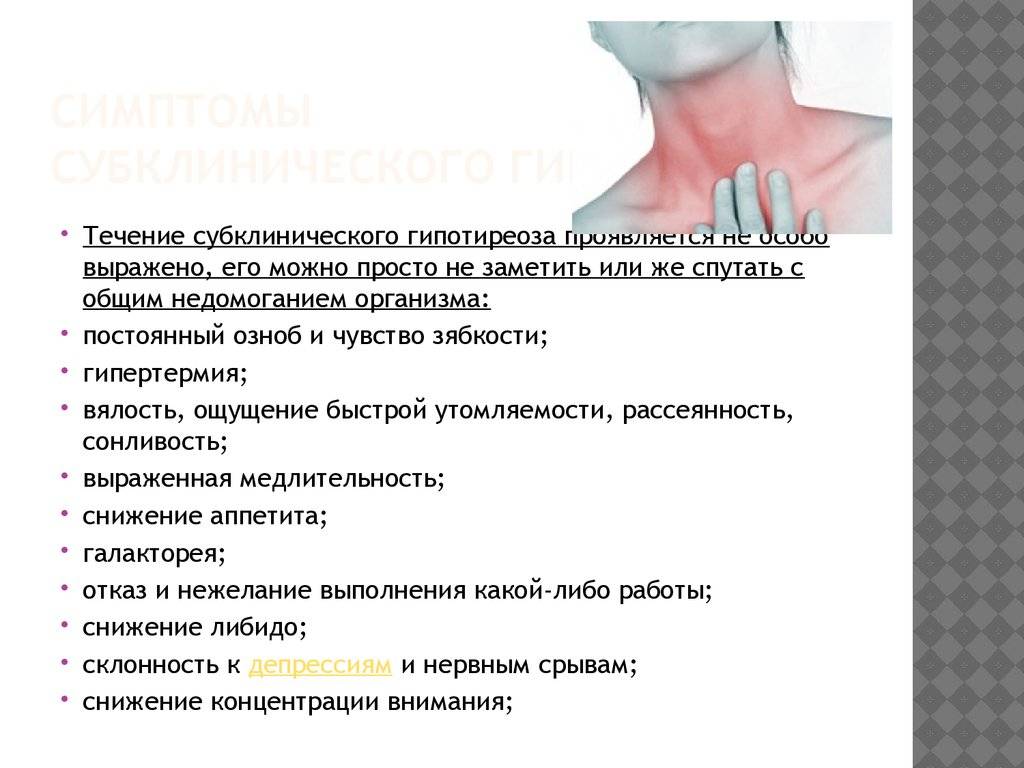
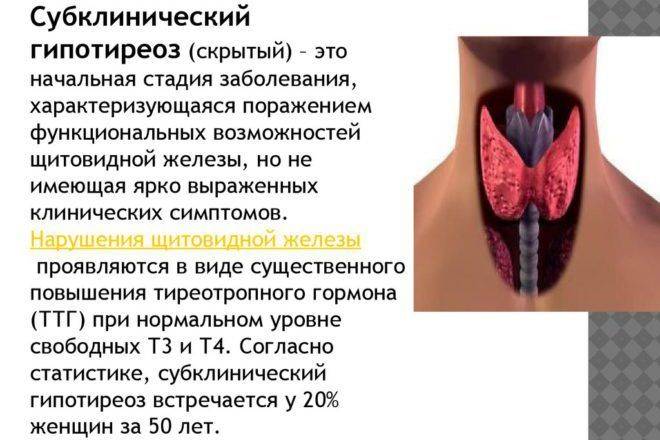
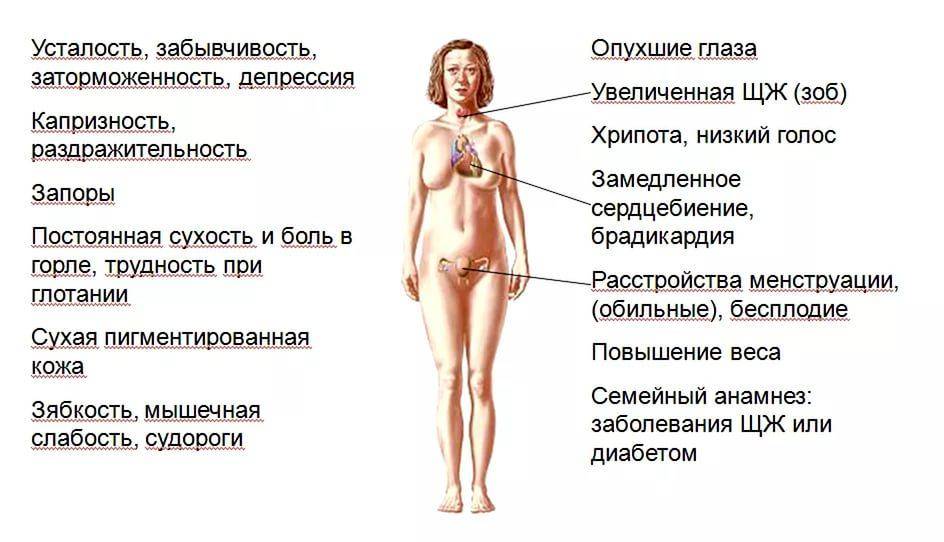
Субклинический гипотиреоз имеет слабовыраженную симптоматику, которая проявляется только в виде психологического дисбаланса, что начинает проявляться, как депрессия. Дополнительно у женщины, страдающей этим недугом, заметно снижается активность и просматривается заторможенное мышление. Поэтому, если у женщины возникло нехарактерное для нее поведение, то в первую очередь обследуется именно щитовидная железа.
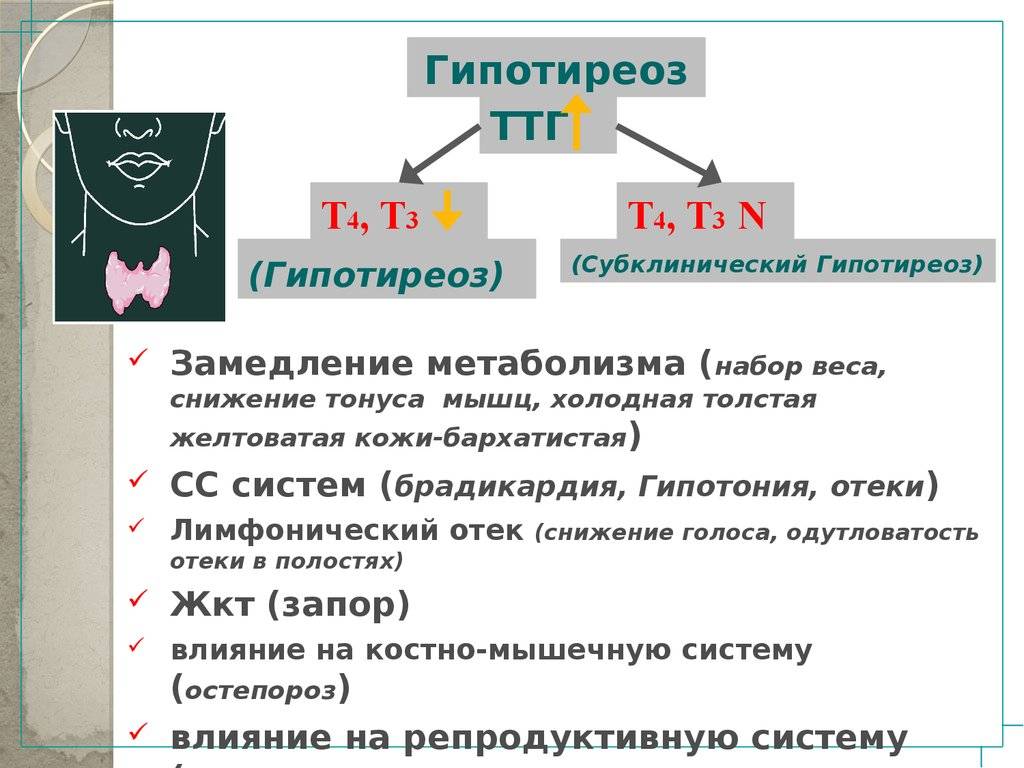
Субклиническая форма патологии отличается значительным повышением Т3, несмотря на то, что Т4 остается в пределах нормы. Клиническая форма гипотиреоза диагностируется намного проще, нежели субклиническая (практически бессимптомная). Такая скрытая патология может проявляться лишь в поведенческой реакции женщины:
- раздражительность, что проявляется очень часто;
- речь заторможенная;
- неактивность движений;
- угнетенное состояние;
- появление лишнего веса;
- нарушение работы сердечно-сосудистой системы.
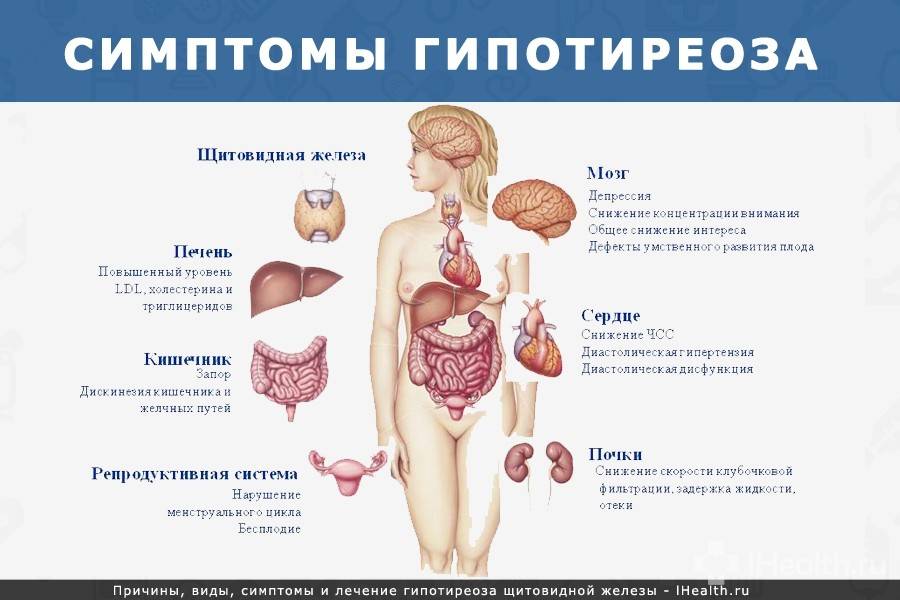
Симптомы гипотиреоза
Все вышеуказанные признаки сложно отнести к проявлениям серьезного заболевания, поэтому подтверждение диагноза происходит только после комплексного обследование и, конечно же, пункции щитовидки.
Основные симптомы, на которые стоит обратить внимание будущей матери
| Признак | Как проявляется |
|---|---|
| Наличие инфекции | В организме начинает появляться различная инфекция, что трудно поддается воздействию безопасных при беременности медикаментов |
| Постоянная усталость | Несмотря на то, была ли умственная либо же физическая активность, женщина все равно будет чувствовать себя постоянно усталой |
| Потеря аппетита | К нежеланию есть добавляется сонливость и вялое состояние |
| Перепады настроения | Появляется неконтролируемое настроение, что сменяется, как безразличностью, так и агрессией |
| Незначительное повышение температуры | Возможно, женщина не заметит повышение температуры, но проявиться дополнительные дискомфортные признаки – онемение конечностей |
| Изменение голоса | Под гормональным воздействием в организме будут наблюдаться изменения, один из которых проявится, как понижение тембра голоса, возникновение охриплости. При осмотре отмечается отечность ротовой полости |
Причины гипотиреоза

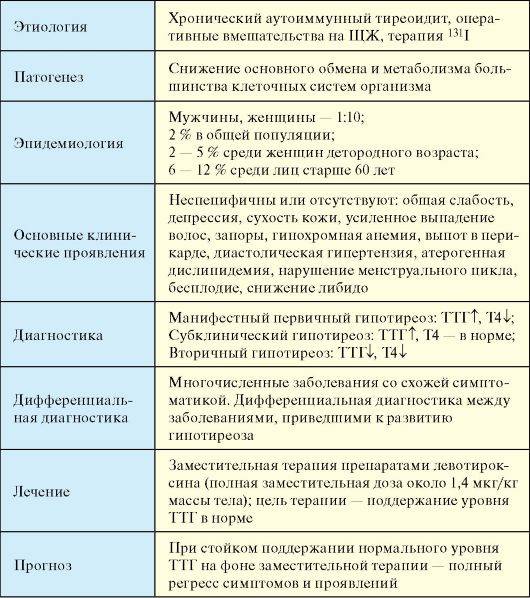
Заболевание возникает в результате длительного дефицита гормонов щитовидной железы или снижения их биологического действия на клеточном уровне, что приводит к нарушению работы щитовидной железы и недостаточному обеспечению органов и тканей тиреоидными гормонами.
Причины гипотиреоза, поражающего щитовидную железу:
- наследственный фактор;
- осложнение диффузного токсического зоба (Базедовой болезни);
- снижение иммунной системы;
- травмы щитовидной железы;
- недостаток йода в организме;
- заболевания гипоталамуса, гипофиза.
Гипотиреоз при беременности
Недостаток гормонов щитовидной железы у женщины может негативно сказаться на внутриутробном развитии ребенка. Гипотиреоз при беременности чреват рождением ребенка со сниженным интеллектом, незрелостью нервной системы и другими серьезными проблемами. Зачастую, если женщина игнорирует у себя симптомы гипотиреоза, то возникают проблемы с зачатием и вынашиванием.
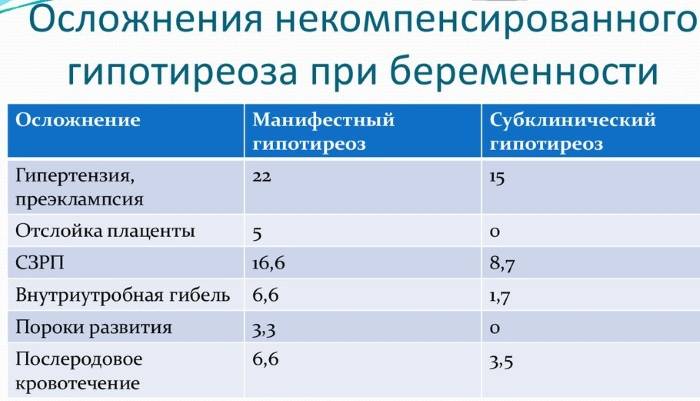
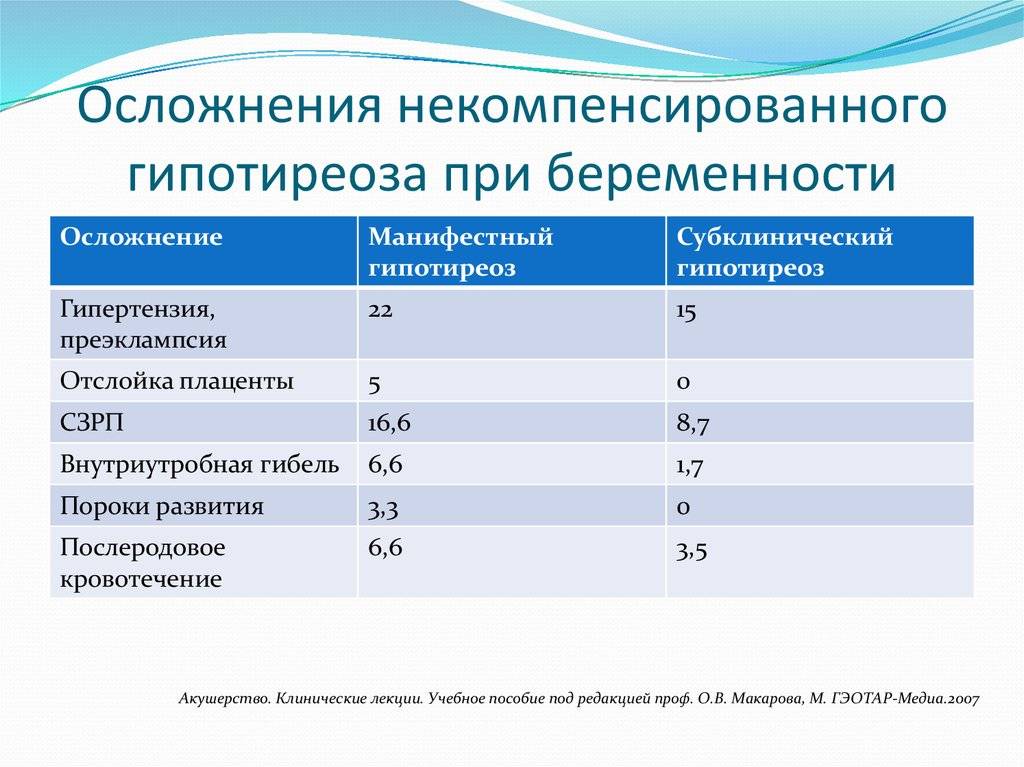
В первую половину беременности у ребенка практически не функционирует щитовидка, поэтому важен исходный уровень тиреоидных гормонов у матери. Некомпенсированный гипотиреоз может вызвать серьезные осложнения:
- выкидыш;
- гипертензии;
- пороки развития;
- отслойку плаценты;
- внутриутробную гибель;
- послеродовое кровотечение;
- врожденный гипотиреоз у ребенка;
- низкий интеллект у малыша.
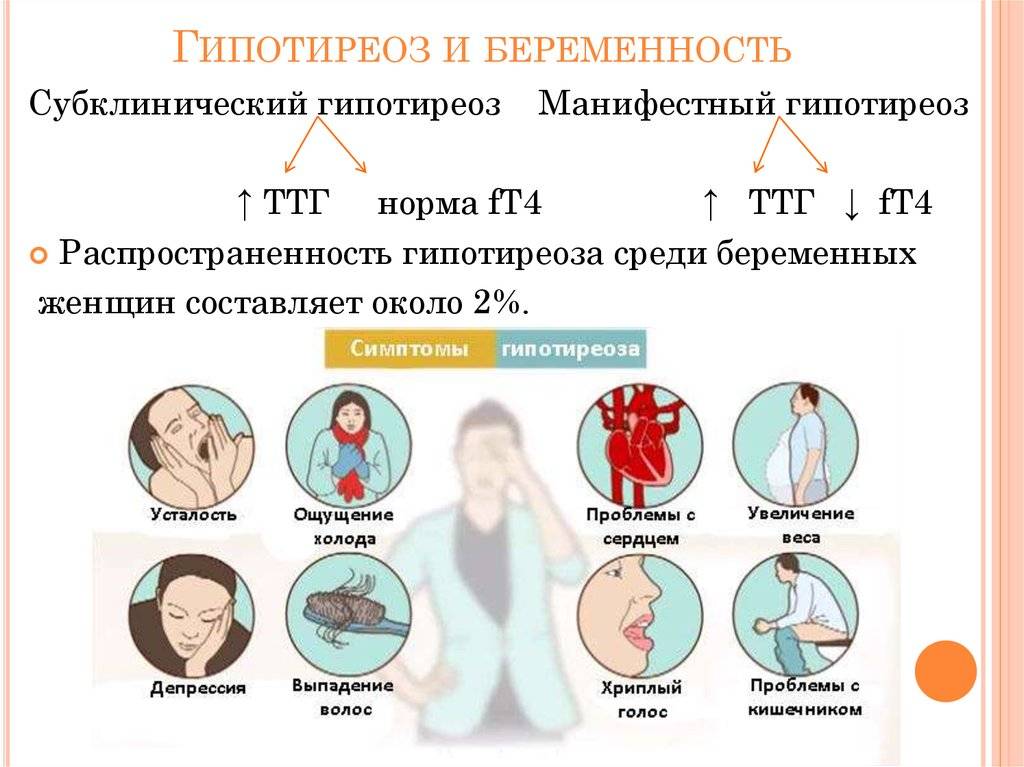
Для характеристики заболевания у беременных используют термины «субклинический» и «манифестный». В последнем случае возникает сочетание повышения ТТГ и снижения Т4. Субклинический гипотиреоз при беременности представляет собой изолированное повышение ТТГ, в отличие от обычного состояния, при беременности данная форма требует лечения. Обычно назначаются препараты левотироксина. После 20 недели дозы препарата снижаются, чтобы не вызвать гипертиреоз. При этом регулярно должны проводиться анализы на содержание гормонов. При манифестной форме лечение медикаментозными препаратами назначается во время всего срока беременности.
Важно не забывать, что беременность при гипотиреозе – серьезное испытание для женского организма, поэтому лучше обратиться за терапией перед ее планированием. После родов патология может усилиться, но бывают и случаи полного ее прекращения
Здесь все зависит от индивидуальных особенностей.
Можно ли забеременеть при гипертиреозе?
Большинство пациенток с этим диагнозом впервые обращаются за помощью из-за проблем с зачатием ребенка. Если женщина знает о своей болезни, планирование беременности лучше отложить до полного выздоровления. Показателем здоровья и восстановления работы щитовидной железы являются регулярные месячные.
Тем немногим пациенткам, кому удалось зачать малыша, назначается соответствующая терапия. Ведение беременности на всем сроке берется под тщательный контроль не только гинеколога, но и эндокринолога. При своевременном обращении к врачу и четком выполнении всех лечебных мероприятий здоровье ребенка и матери будет вне угрозы. Но показания к прерыванию беременности все-таки существуют:
- большая вероятность летального исхода при родах для женщины;
- гормональные нарушения у плода.

Ведение беременности на всем сроке берется под тщательный контроль не только гинеколога, но и эндокринолога.
Гиперфункция щитовидной железы часто провоцирует недоразвитость плода, поэтому женщины, склонные к гипертиреозу, должны тщательно готовиться к вынашиванию ребенка. Им следует пройти полное обследование организма, проконсультироваться с эндокринологом, который при необходимости скорректирует дозировку принимаемых медикаментозных средств. Терапия должна быть назначена с учетом симптоматики пациентки.
Кроме того, врачи советуют прекратить предохраняться через несколько месяцев после отмены терапии. Оптимальный срок — 3 месяца после приема последней таблетки, когда в организме восстановится иммунитет.
Гипотиреоз и беременность: последствия для ребенка
Чем раньше будущая мать узнает о том, что у нее гипотиреоз, — тем лучше будет исход беременности.
В первые 12 недель гестации даже среди здоровых женщин отмечается медленный рост ТТГ, — этот процесс обусловлен гормональными изменениями, происходящими в организме.
Если больная знает о своем диагнозе и принимает йодомарин при гипотиреозе при беременности, то, скорее всего, значения уровня ТТГ будут оставаться в норме вплоть до самых родов.
Тиреоидные гормоны у будущей матери на фоне гипофункции щитовидной железы вырабатываются в меньшем объеме, и это негативно отражается на состоянии и развитии эмбриона, поскольку в первые недели гестационного периода он абсолютно во всем зависим от материнского организма.
без назначения соответствующего лечения становится причиной патологии нервной системы будущего ребенка.
Гестационный гипотиреоз при беременности приводит к рождению ребенка с врожденной гипофункцией щитовидной железы, что в дальнейшем требует пожизненной гормональной терапии, иначе могут возникнуть такие серьезные осложнения, как задержка нервного и психического развития, вплоть до кретинизма.
Чтобы выявить врожденный гипотиреоз у новорожденных, на пятые сутки после рождения еще в условиях родильного дома у них берется специфический анализ из пятки, подтверждающий отсутствие или наличие данного эндокринного заболевания.
Гипотиреоз матери увеличивает вероятность появления на свет с аномалиями развития, в них входит также количественные и структурные аберрации хромосом.
Приблизительно в 30-50% случаев, в зависимости от тяжести гипофункции щитовидной железы, развивается состояние невынашивания беременности.
Сам процесс гестации тоже протекает не без осложнений, — анемия, гестоз и склонность к перенашиванию нередко являются его неизменными спутниками.
Родовый процесс может осложнить выраженная слабость родовой деятельности, а после рождения ребенка у женщин часто развивается кровотечение.
При гипотиреозе всегда повышен уровень пролактина в организме, однако в послеродовом периоде практически всегда у женщин возникает гипогалактия.
Беременность при гипотиреозе щитовидной железы должна проходить под строгим контролем эндокринолога.
Специалист назначает пациентке заместительное лечение L-тироксином в индивидуальной дозировке в зависимости от тяжести патологического процесса.
Также во время всего гестационного срока женщина должна систематически сдавать анализ крови на определение уровня гормонов.
https://youtube.com/watch?v=c4kneH3q1DM
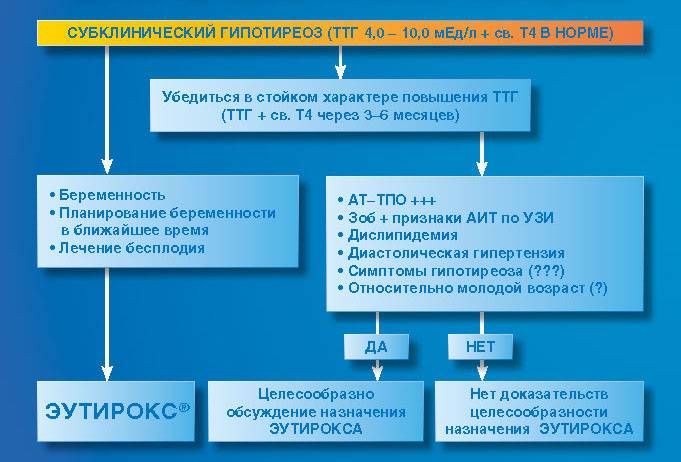
Совместимость беременности и субклинического гипотиреоза

Влияние гипотиреоза на беременность
Очень важно во время планирования проверить, нет ли отклонений в работе щитовидной железы. Ведь на первых неделях после зачатия в организме начинает активно вырабатываться ТТГ, что обосновывается появлением новых потребностей в организме
Максимальная отметка ТТГ подтверждается на вторые сутки после родов.
Когда наблюдается йододефицит, то синтез ТТГ значительно сокращается – это негативный показатель для развития ребенка. Первый триместр после зачатия плод полностью будет зависеть от вырабатываемых материнских гормонов. В случае недостатка гормонов может произойти патологическое развитие плода.
Чтобы минимизировать риски, как для ребенка, так и для матери, назначается гормональная терапия, что предусматривает прием L-тироксина. В таком случае дозировка препарата определяется только врачом, а самолечение категорически противопоказано. В период приема гормональной терапии женщине необходимо сдавать кровь на проверку уровня гормонов каждые восемь недель.
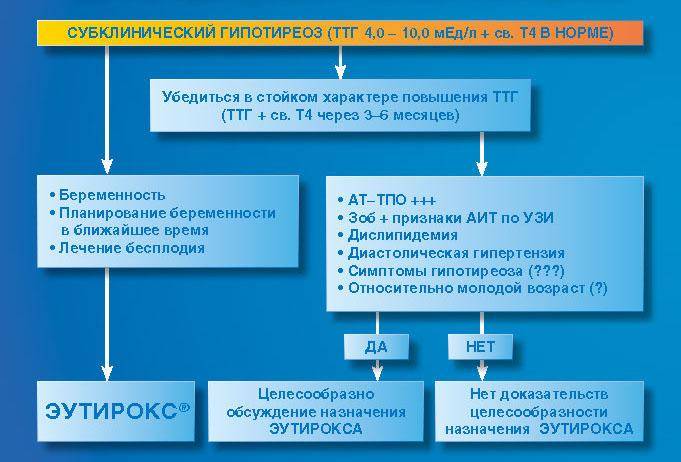
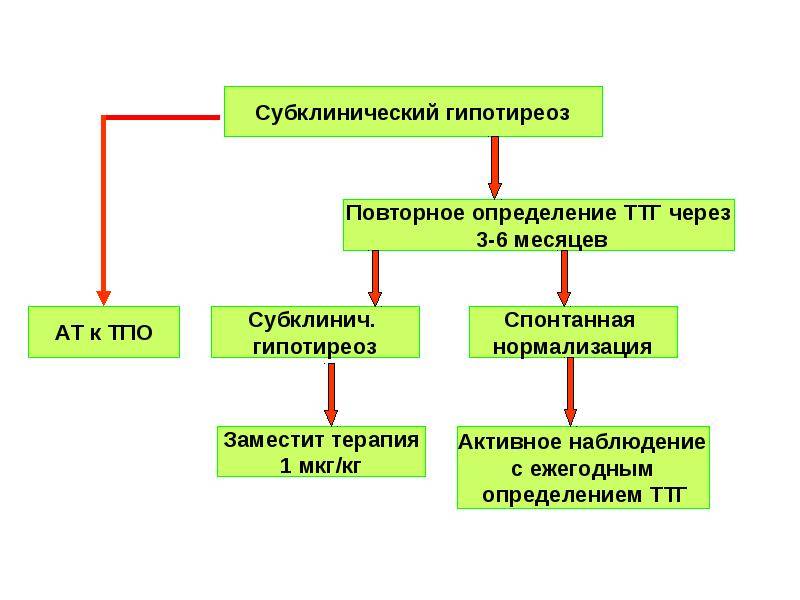
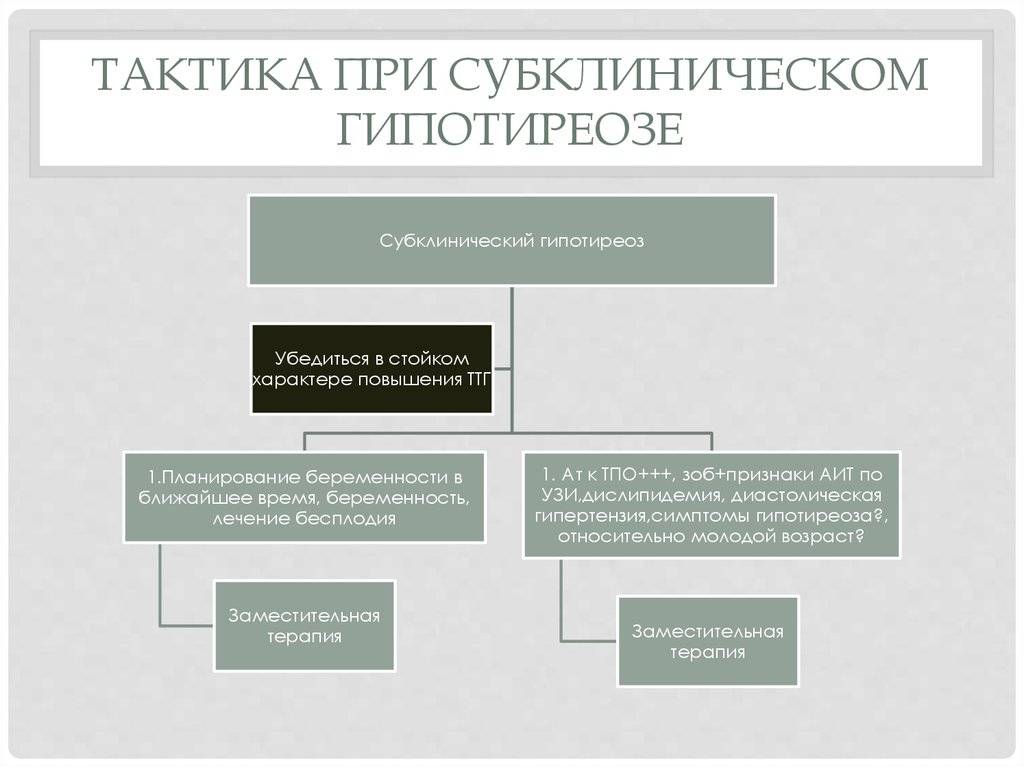
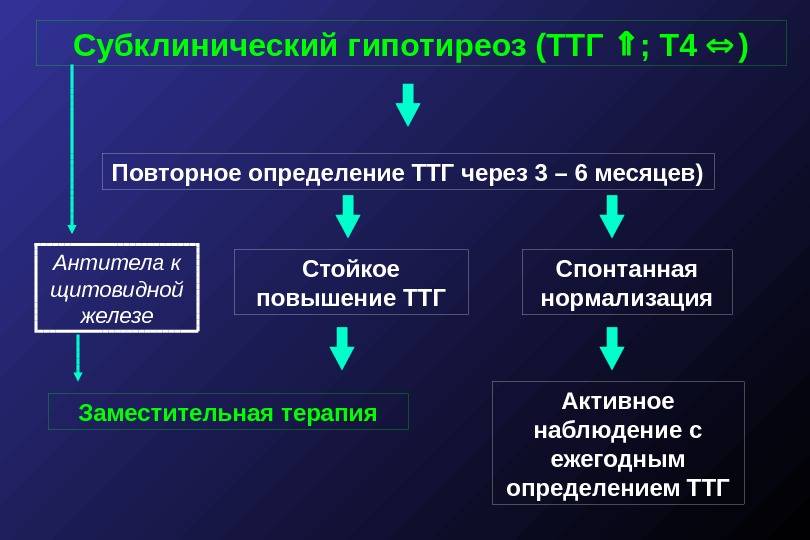
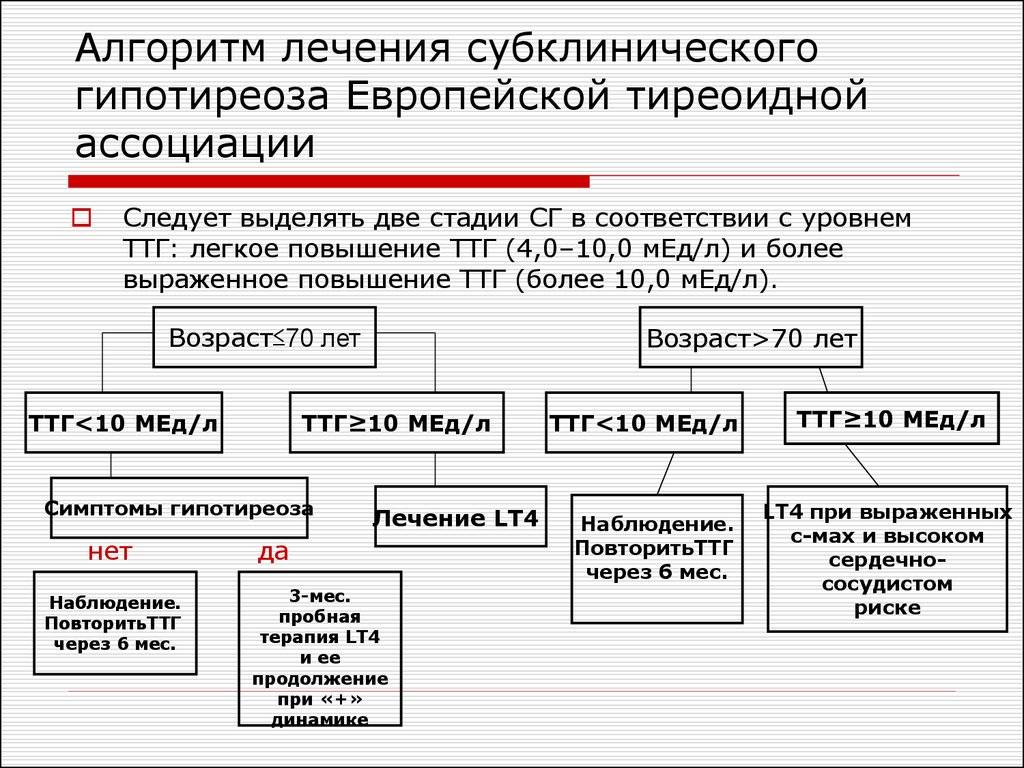
Тактика при субклиническом гипотиреозе
Поэтому паниковать при диагнозе субклинический гипотиреоз не стоит, лучше всего заранее устранить данную проблему путем приема тироксина. Прием этого гормона заканчивается только по факту родов. Таким образом, можно сохранить здоровое развитие плода. Если женщина при этом диагнозе решила самостоятельно провести народную терапию, то такое лечение не даст никаких результатов и последующая беременность будет патологической.
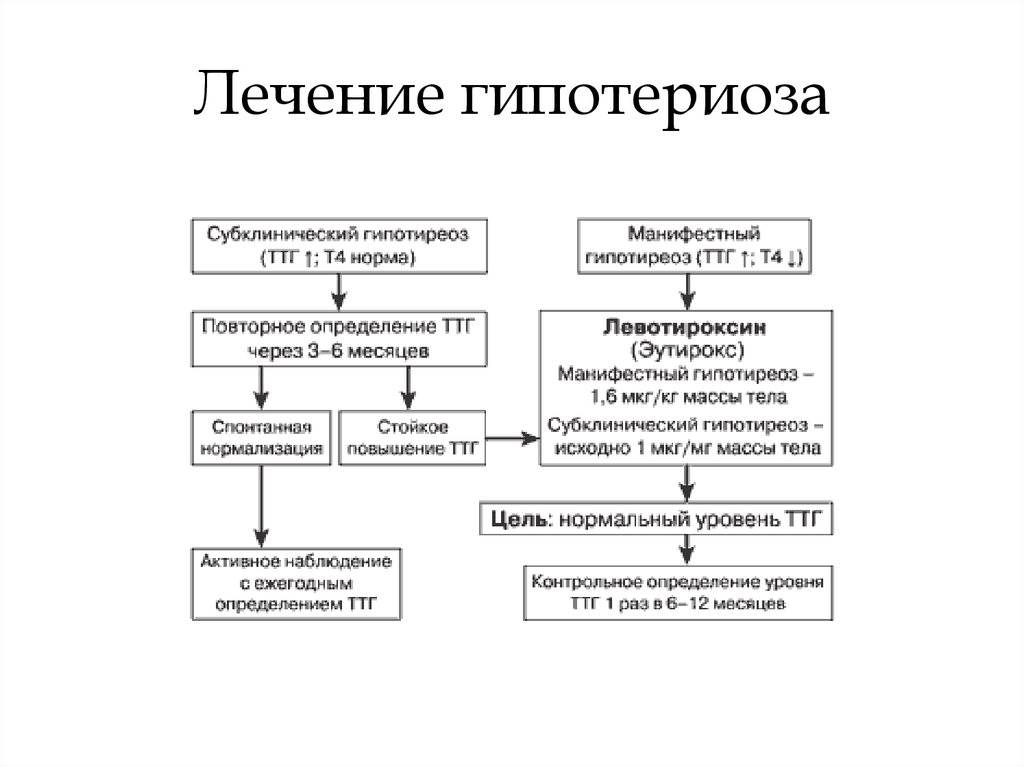
Лечение
Лечение данного состояния происходит только при помощи заместительной гормонотерапии. В качестве главного действующего вещества при этом действует левотироксин натрия. В каждом конкретном случае лечение подбирается строго индивидуально. Выбор дозировки зависит от тяжести течения заболевания, а также потребностей женщины и плода на различных сроках.
Функцию щитовидной железы восстановить не получится при помощи препаратов. Данное лечение направленно на введение извне веществ, выработка которых не происходит в самом организме.
Важным показателем является не только уровень гормонов щитовидки, но и общее состояние женщины.
Если у нее не наблюдается неприятной симптоматики, и отсутствуют отклонения в течение беременности, то лечебные мероприятия не требуются. В противном случае схему терапии подбирают зависимо от существующего заболевания и степени его тяжести.
Медикаментозное
Оптимальным сроком для проведения медикаментозного лечения считается первый триместр беременности. В некоторых случаях пациенткам назначают прерывание беременности или проведение хирургического вмешательства (не ранее, чем во втором триместре).
Оперативное
Если щитовидная железа сильно увеличилась в размерах, то женщине проводят удаление зоба. Операция проводится только по строгим показаниям (в случае сильного давления зоба на трахею и затруднении дыхания) и не ранее, чем во втором триместре. После хирургического удаления женщине назначают поддерживающую гормональную терапию.
Лечение необходимо в любом случае, даже если зачатие получилось с первого раза, а никаких признаков болезни женщина не ощущает.
На протяжении всех 9 месяцев женщине назначается прием синтетический аналог гормона тироксина —Левотироксин. Доза препарата зависит от массы тела и высчитывается таким образом, чтобы уровень тиреотропного гормона был менее 2 мкМЕ/л, а Т4 — ближе к верхней границе.
Постепенно (каждые 4-7 дней) количество препарата увеличивается. Повторные анализы сдаются на 8-12 неделе беременности и, исходя из полученных результатов, врач корректирует дозировку. После 20-ой недели анализ проводится снова и, если нужно, производится еще одна коррекция дозы на 20-50 мкг.
Если недостаток гормона не компенсируется медикаментами, целесообразно прервать беременность. Если гипотиреоз обнаруживается поздно, когда аборт делать уже нельзя, будущую маму госпитализируют. Компенсацию гормона производят в экстренном (ускоренном) режиме, поэтому требуется постоянный контроль сердечно-сосудистой системы.
Планирование беременности при гипотирозе обязательно осуществляется с помощью эндокринолога. Женщина с этим диагнозом должна сдавать анализы каждые две недели, а компенсация синтетическими препаратами — обязательное условие нормального течения беременности. Консультация эндокринолога при планировании требуется даже если у женщины никогда не было проблем с щитовидной железой, потому что коварство гипотиреоза в том, что он может прогрессировать годами, никак себя не выдавая, и резко усилиться во время вынашивания плода, потому что ему требуется большое количество материнских ресурсов.
Это единственный, но эффективный метод борьбы с заболеванием как манифестного, так и субклинического типа. Даже пациенты, не планирующие беременностей, должны поддерживать уровень L-тироксина в рамках 50-100 мкг в сутки. Для нормального вынашивания ребенка необходимо повышение дозы сразу после зачатия на 50 мкг.
Количество препаратов не меняют, риска передозировки для будущего малыша и матери нет. Изменяются только дозы Левотироксина во время беременности, принимать можно не более 150-200 мкг/сут.
Терапия гипотиреоза назначается не только на срок вынашивания ребенка, она является пожизненной необходимостью для таких пациентов. Среди эффективных средств, применяемых в лечении гипотиреоза, популярным стал Йодомарин. Его используют для профилактики в период вынашивания ребенка. Но этот препарат разрешается только после назначения врача, поскольку средство вызывает побочные действия и имеет противопоказания.

Среди эффективных средств, применяемых в лечении гипотиреоза, популярным стал Йодомарин.
Причины
В зависимости от фактора, вызвавшего снижение уровня тиреоидных гормонов, различают несколько видов гипотиреоза.
Среди них:
- Первичный.
- Вторичный.
- Третичный.
- Периферический.
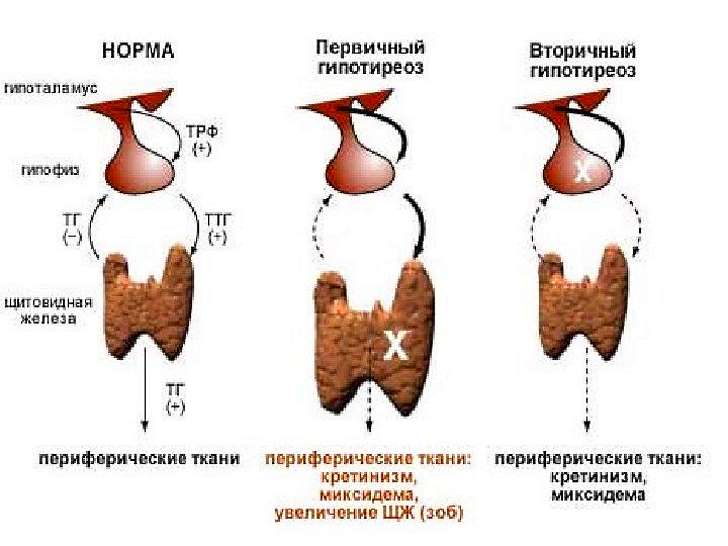
Первичный гипотиреоз
Составляет 95% от всех форм гипотиреоза. Вызван непосредственным поражением щитовидной железы. Чаще всего речь идет о повреждении ткани органа или его функциональной недостаточности.
К этому могут привести:
- Аутоиммунный тиреоидит. Представляет собой воспалительное заболевание щитовидной железы. Аутоиммунный гипотиреоз нередко встречается при беременности.
- Последствия хирургического лечения. Гипотиреоз может развиться после удаления всей щитовидной железы, либо ее части.
- Аномалии развития. Речь идет об агенезии (врожденном отсутствии) и дисгенезии (пороке формирования) щитовидной железы.
- Инфекционные заболевания. Нередко к воспалению приводят осложнения ОРВИ.
- Лечение радиоактивным йодом. Используется в борьбе со злокачественными новообразованиями.
- Преходящий гипотиреоз. Иногда развивается вследствие послеродового тиреоидита.
Другой первичный гипотиреоз встречается при беременности несколько реже и обусловлен расстройством синтеза тиреоидных гормонов.
Причины:
- Поступление в организм тиреотропных токсинов, применение некоторых медикаментов.
- Врожденное нарушение синтетической функции щитовидной железы.
- Тяжелый дефицит или избыточное содержание йода в организме (по этой причине Йодомарин при установленном гипотиреозе во время беременности рекомендуется принимать только с разрешения лечащего врача).
Вторичный гипотиреоз
Синдром вызван поражением гипофиза. Передняя доля этой эндокринной железы, расположенной головном мозге, секретирует тиреотропный гормон. ТТГ выступает в качестве стимулятора работы щитовидной железы. Подавление деятельности гипофиза провоцирует снижение выработки тиреоидных гормонов. Подробнее о ТТГ при беременности →
Третичный гипотиреоз
Патология обусловлена нарушением работы еще одной части эндокринной системы – гипоталамуса, также находящегося в головном мозге. Данный нервный центр оказывает стимулирующее влияние на секрецию ТТГ гипофиза с помощью выделения тиреотропин-рилизинг гормона. Подавляющее воздействие на гипоталамус способно привести к недостаточности работы щитовидной железы.
Такой гипотиреоз во время беременности требует внимательного обследования, так как может являться одним из вторичных признаков серьезного поражения мозговых структур. Первичный и вторичный дефицит тиреоидных гормонов называют центральным гипотиреозом.
Периферический гипотиреоз
Чрезвычайно редкие случаи этой разновидности синдрома обычно фиксируются в виде семейных форм. Беременность при рассматриваемом врожденном гипотиреозе должна быть запланированной и вестись под внимательным эндокринологическим наблюдением. Периферический гипотиреоз обусловлен сниженной чувствительностью тканей организма к тиреоидным гормонам. При этом наблюдается отсутствие грубых нарушений в работе щитовидной железы, гипоталамуса и гипофиза.
Симптомы
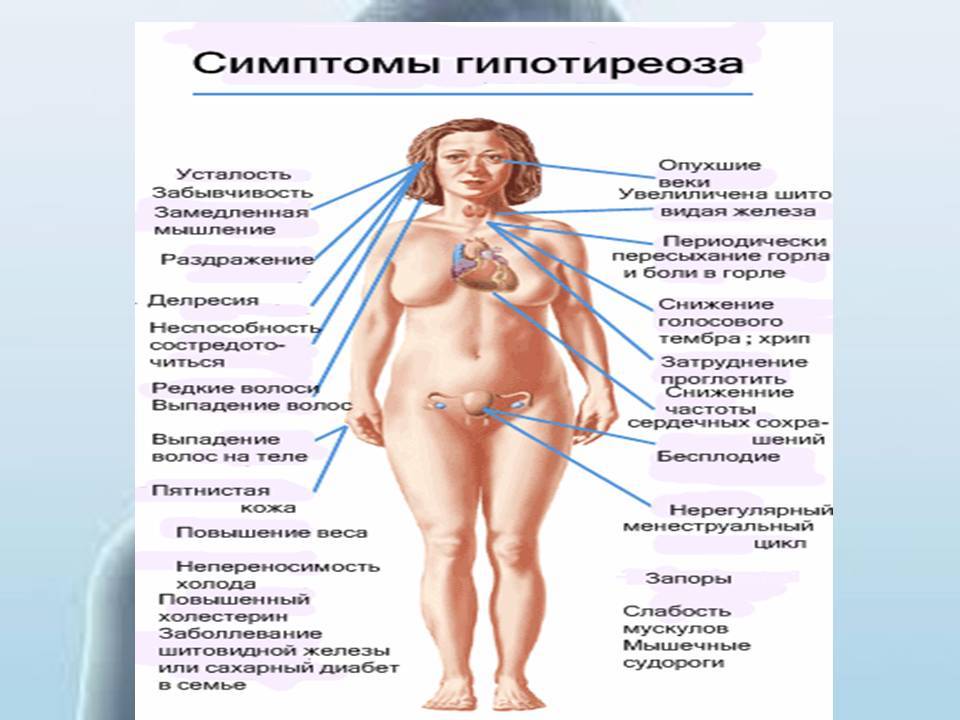
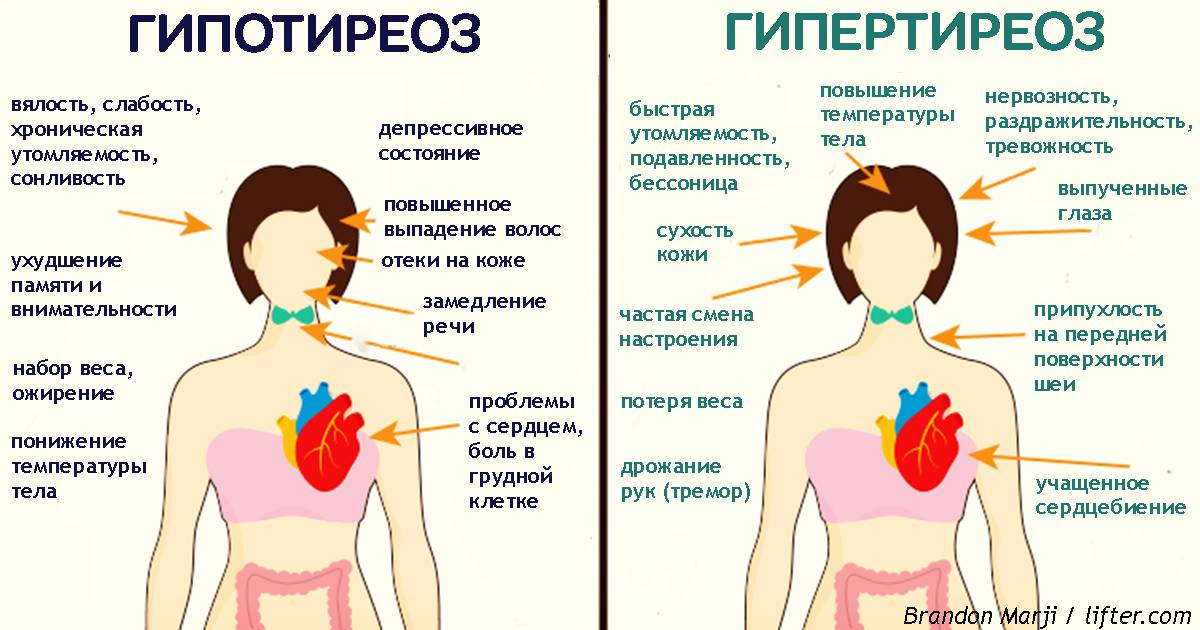
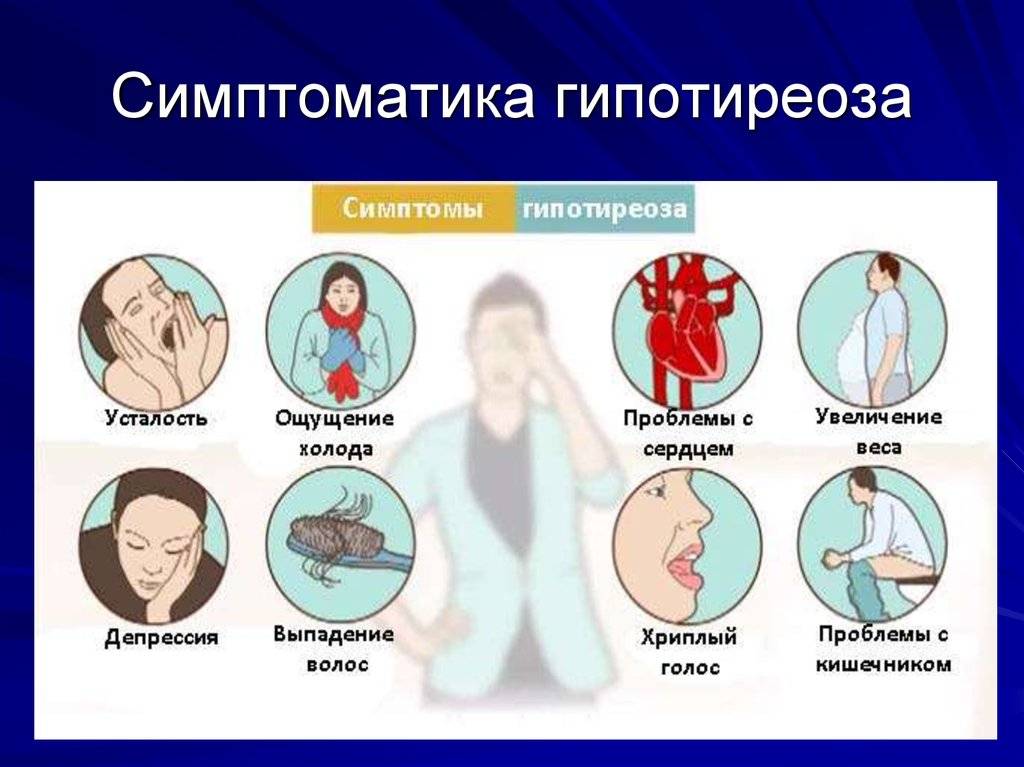
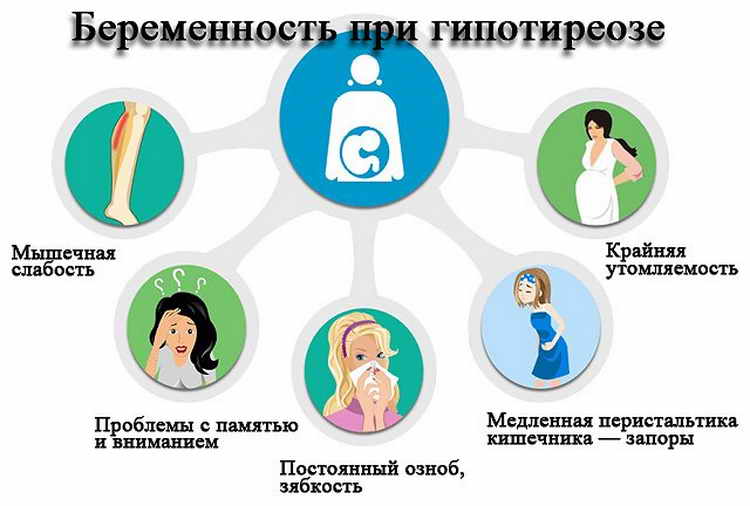
Симптоматика патологии щитовидной железы при беременности на начальном этапе слабая. Она проявляется:
- синдромом хронической усталости;
- мышечной слабостью;
- судорогами;
- апатией;
- ухудшением внимания, забывчивостью;
- ожирением;
- болезнью сердца (аритмия, брадикардия и т. п.);
- сухостью кожи, ломкостью волос;
- головными болями;
- снижением тембра голоса;
- запорами, тошнотой (влияние заболевания на пищеварительную систему);
- отечностью и онемением рук.

Симптоматика патологии щитовидной железы при беременности на начальном этапе слабая. Она часто проявляется судорогами.

Может появиться синдром хронической усталости.

Будущая мамочка часто испытывает головные боли.

Могут появиться запоры, так как болезнь влияет на пищеварительную систему.
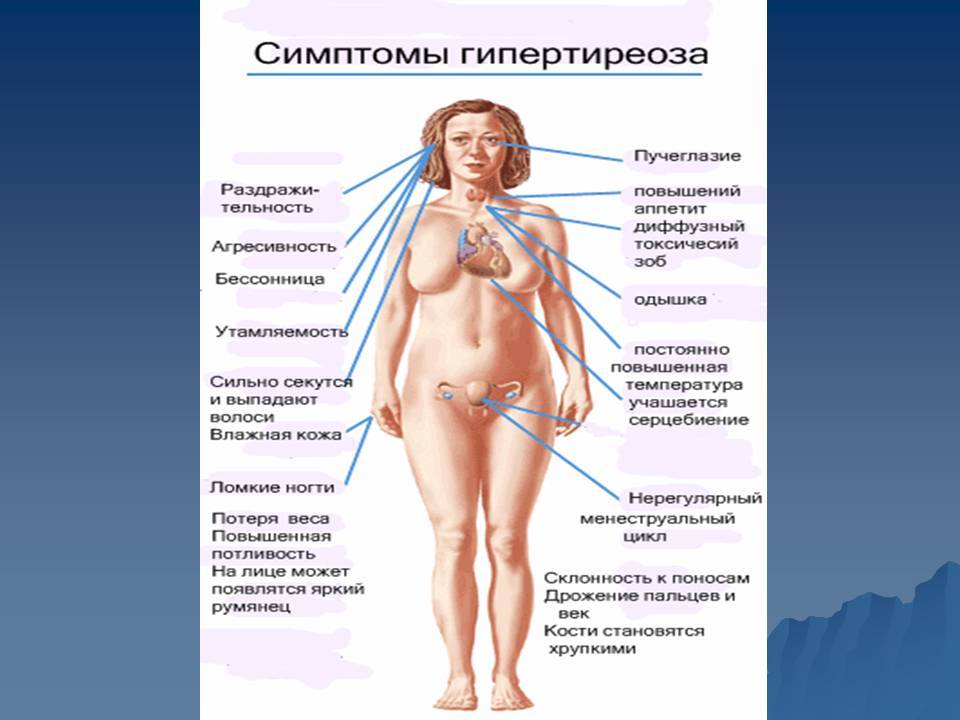
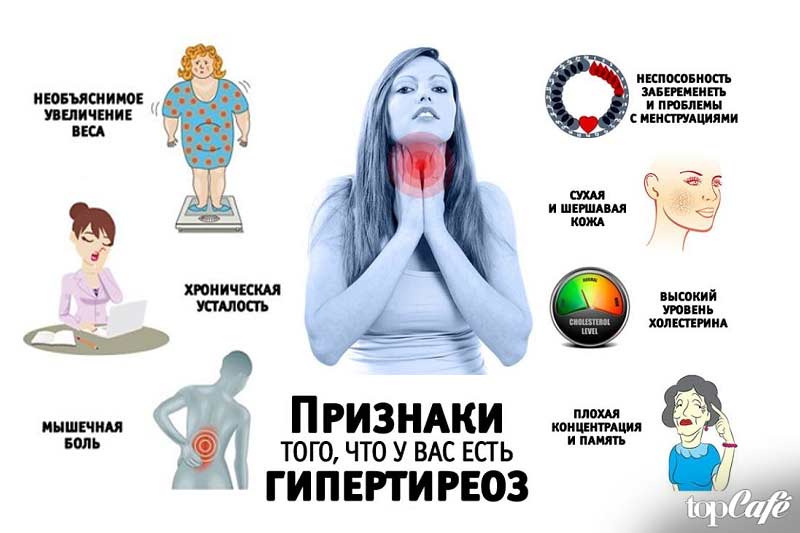
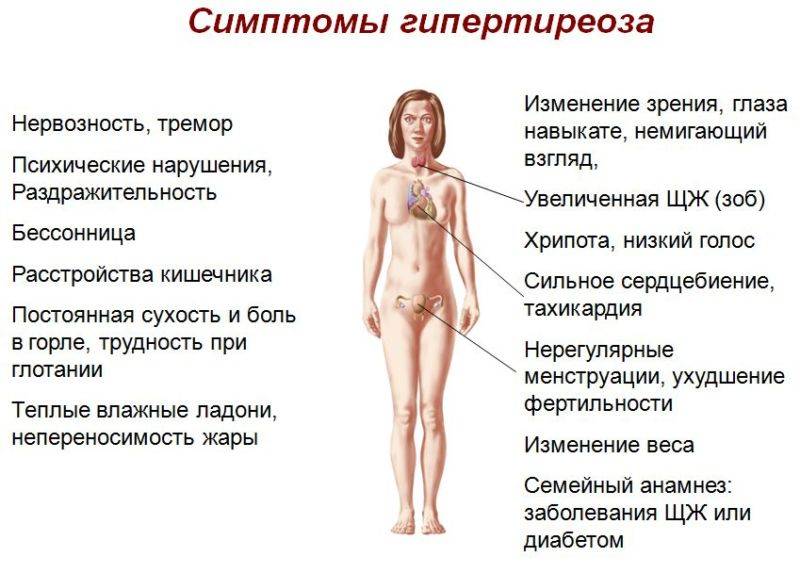
На увеличение выработки тиреоидного гормона указывают следующие проявления:
- Слабая прибавка веса у беременной.
- Чрезмерное выделение пота.
- Повышение температуры тела.
- Слабость в мышцах, потеря сил.
- Пучеглазие.
- Зоб.
- Сильная тахикардия и одышка.
- Появление гипертонии.
- Проблемы с сердечным ритмом.
- Тошнота со рвотой.
- Болезненные ощущения в области пупка.
- Понос.
- Увеличение печени и желтушность кожи.
Избыточное содержание гормонов может привести к повышенной раздражительности, капризности и тревожности. Женщина может замечать провалы в памяти и ухудшение внимания. Возможно появление тремора рук.
Подобная симптоматика часто проявляется на протяжении всего первого триместра. На 25-28 неделе беременности признаки тиреотоксикоза становятся менее интенсивными. Если уровень гормонов снизится по физиологическим причинам, то заболевание может перейти в стадию ремиссии.
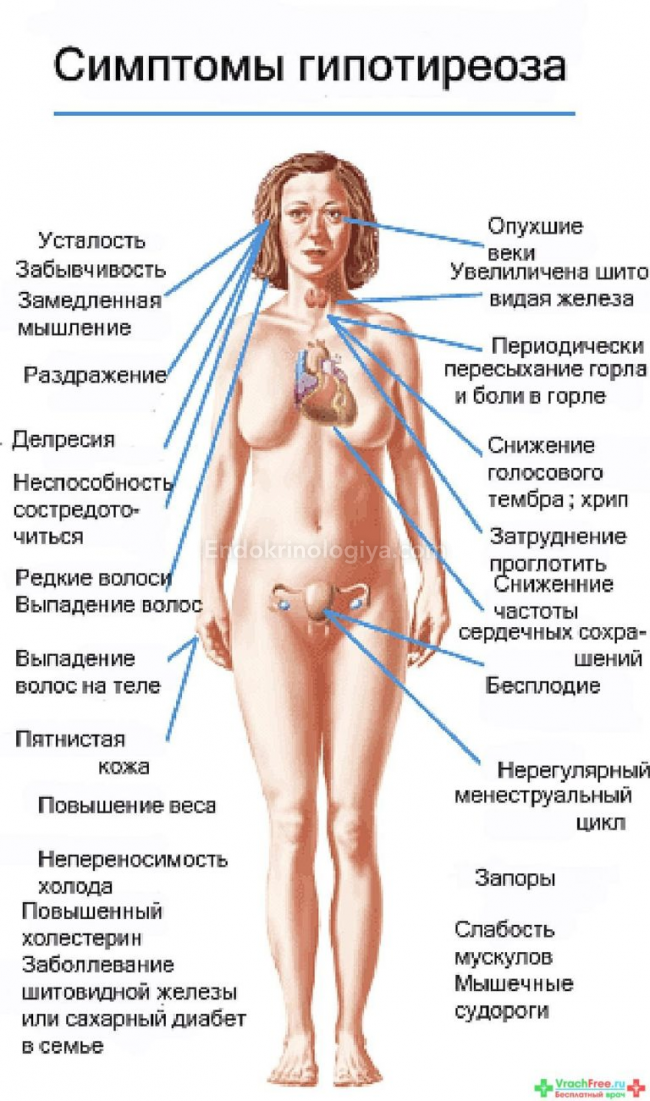
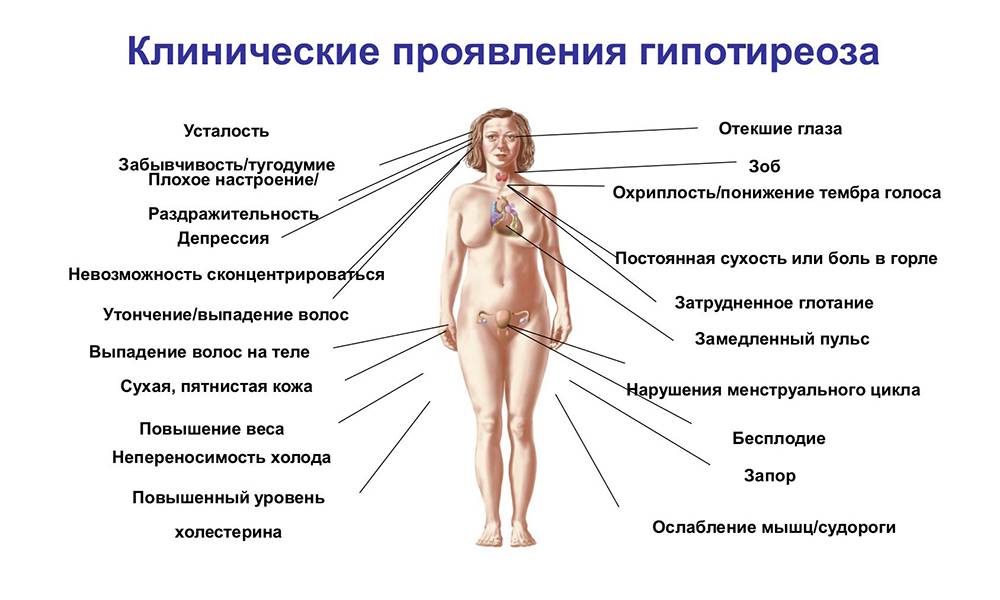
Гипотиреоз при беременности может проявляться симптомами очень схожими на те, которые говорят о низком уровне тиреоидных гормонов у женщин, в преклонном возрасте:
- сонливость, упадок сил, слабость во всем теле;
- спутанные мысли и плохая память;
- резкая потеря температуры тела, озноб даже в теплом помещении, сухая кожа;
- тонкие волосы и ломкие ногти;
- дискомфорт в области живота, запоры и чувство жжения в желудке;
- отечность ног, постоянный рост массы тела;
- сбои в работе сердца, увеличение щитовидки, которое приводит к затрудненному дыханию, меняет голос.
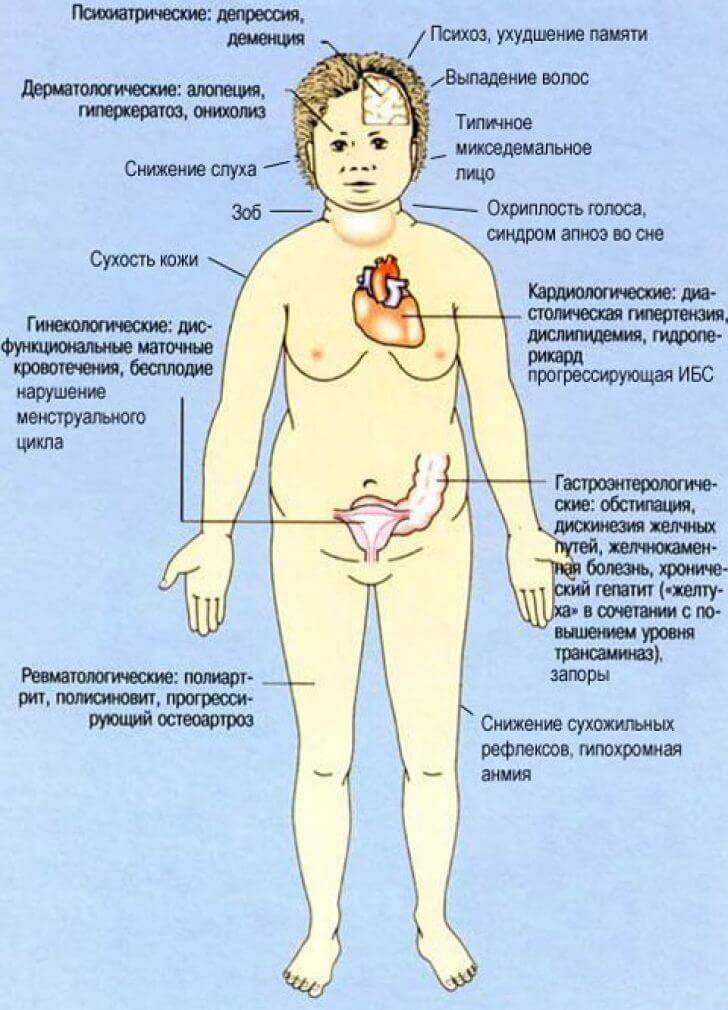
Симптомы гипотиреоза у мужчин и женщин
Легкий или даже умеренный гипотиреоз не имеет особых клинических проявлений. Пациенты отмечают:
- общую слабость;
- быструю утомляемость;
- желание отдохнуть даже после сна;
- нарушение памяти и способности к сосредоточенности при умственной деятельности;
- безразличие к прежним интересам;
- склонность к пассивному времяпрепровождению;
- перепады артериального давления;
- подавленное настроение;
- отечность пальцев рук и ног, голеней, лица, век;
- набор веса, который трудно снизить при помощи диет;
- выпадение волос на голове и кончиках бровей, ломкость ногтей;
- сухость кожи;
- упорные запоры;
- изменения регулярности менструального цикла, обильные маточные кровопотери или полное отсутствие месячных;
- половую слабость (характерно для мужчин);
- бесплодие;
- охриплость голоса;
- ночной храп;
- боли в суставах;
- утреннюю скованность движений.
Таким образом, каждый из симптомов не дает возможности заподозрить гипотиреоз, даже их одновременное наличие не является подтверждением диагноза. Ситуация усложняется еще и тем, что у каждого третьего с доказанным гипотиреозом нет никаких жалоб.
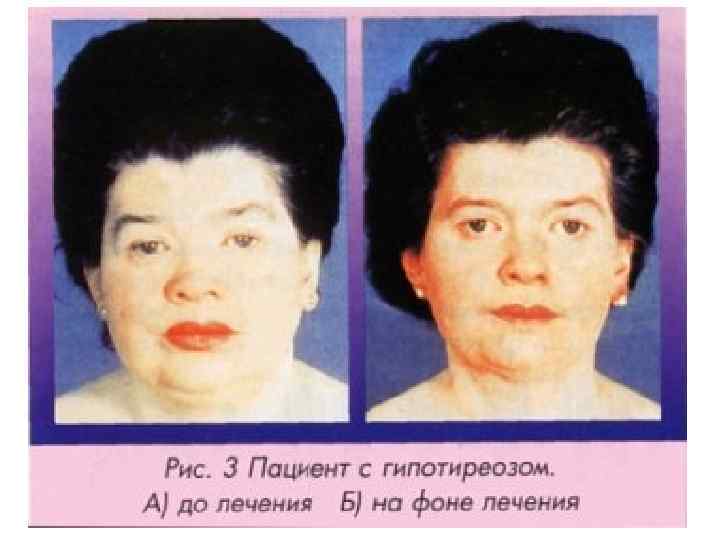
Манифестный
Клиническая картина приобретает достаточно типичные признаки при длительном и стойком гипотиреозе. Его называют явным, или манифестным. В период разгара болезни выявляют:
- отечное, одутловатое лицо, выраженные мешки под глазами, опущенные веки;
- образование плотных отеков (микседема) конечностей, что связано с отложением веществ (мукополисахаридов), удерживающих воду и переходом альбуминов в ткани из сосудов;
- желтый цвет кожи из-за скопления каротина (не превращается в витамин А) в подкожной клетчатке, особенно заметен на ладонях и стопах;
- замедленную, невнятную речь, голос становится хриплым, увеличивается язык;
- низкий слух из-за отека гортани и среднего уха;
- нарушение жирового обмена и задержку воды в тканях, что приводит к нарастанию веса;
- сниженную способность к интеллектуальной деятельности, познавательной активности (в отличие от врожденных форм они восстанавливаются при своевременной гормональной терапии);
- пульс редкий, повышено давление (в основном диастолический показатель)
- в полостях, окружающих легкие и сердце скопление жидкости (плеврит и перикардит);
- нарушения пищеварения – запоры, метеоризм, тошнота, застой желчи, увеличение печени;
- в крови повышено содержание холестерина, отмечается анемия;
- полное прекращение менструаций, отсутствие овуляции, выделения из сосков, могут быть и маточные кровотечения (меноррагии).
Пациенты днем вялые, апатичные, испытывают постоянное желание спать, а по ночам страдают от бессонницы. Общий фон настроение снижен, возникает депрессия, плаксивость, частые, затем непрерывные головные боли. Снижается температура тела, ощущается зябкость. Для пожилых больных характерно быстрое развитие неспецифических симптомов старения организма:
- спутанное сознание;
- отказ от еды, потеря веса;
- падения при ходьбе, боли в суставах и мышцах, ограничение движений (например, шаркающая походка);
- недержание мочи и кала.
Субклинический гипотиреоз при беременности встречается у 20 женщин из 1000, и представляет угрозу и для женщины, и для плода. Гипотиреоз у женщины может стать причиной нарушения центральной нервной системы у будущего ребенка, развития патологий головного мозга, а также наследственных нарушений эндокринной системы.
Субклинический гипотиреоз при беременности имеет большую опасность, поскольку заболевание носит скрытый характер и может значительно усложнить развитие беременности. К тому же, женщина, находящаяся «в интересном положении», требует особо бережного отношения к себе, это относится и к выбору медикаментозных препаратов.
Стоит отметить, что современная медицина представлена огромным разнообразием медикаментозных препаратов. Именно это позволяет безопасно восстановить нарушенные функции организма женщины без негативных последствий для протекания беременности.
Возможные причины гипотиреоза во время беременности
Тиреоидит Хашимото считается одной из распространенных причин гипертиреоза во время беременности. При формировании этого состояния организм вырабатывает иммунные антитела поражающие тиреоциты, что приводит к неправильной работе щитовидной железы с выработкой ограниченного количества гормонов. Тем не менее, широко распространено мнение, что дефицит йода является наиболее важным фактором, приводящим к гипотиреозу во время беременности; возможно, это связано с тем, что йод играет решающую роль в выработке гормонов. Есть вероятность, что вирусная инфекция или заболевание щитовидной железы также может привести к аналогичной проблеме; это с научной точки зрения известно как подострый тиреоидит. Некоторые дополнительные причины могут также включать:
- Побочное действие лекарств, содержащих сульфат железа, рифампин;
- гипофизарная болезнь, поражения гипофиза, кровоизлияния, ишемия, инфаркт;
- гипоталамическая болезнь, нарушения регуляции работы эндокринных желез;
- метод лечения с использованием радиоактивного йода при болезни Грейвса.