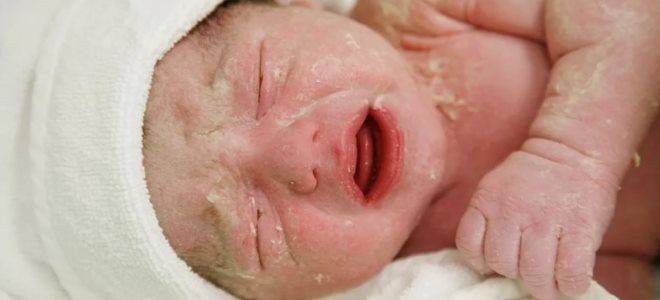
Причины
Как уже говорилось, старт заболевания совпадает с процессом выработки аутоиммунных агрессивных антител к белкам-десмоглеинам. Именно эти белки и являются той самой «склеивающей» основой, которая обеспечивает соединение клеток эпидермиса между собой. Белки разрушаются, целостность кожи страдает. А бактерии, коих вокруг в избытке, попадая в расслоенную кожу, вызывают возникновение пузырьков.
Какие факторы могут запустить такой патологический процесс, медицине пока до конца неясно. Основной причиной пока считается генетический фактор, предрасположенность к возникновению такого аутоиммунного процесса. Также достаточно серьезно рассматриваются нарушения в центральной нервной системе как возможные факторы, провоцирующие появление пузырчатки. Инфекция, вирус или другой возбудитель также теоретически может спровоцировать начало заболевания, но какой это может быть вирус, наука пока не знает. Прослеживается некая связь между развитием пузырчатки и заражением эндогенными бактериями.
В клинических рекомендациях Минздрава России от 2016 года в качестве возможных провоцирующих неадекватную иммунную реакцию факторов указываются и такие:
- прием лекарств тиоловой группы (пеницилламин, каптоприл, антибиотики цефалоспориновой группы, иммуномодуляторов);
- ожоги;
- герпесвирусы 1,2 и 8 типа;
- физический контакт с пестицидами;
- сильный стресс, который пережил ребенок.
Довольно необычно звучит и официальное заявление Минздрава о том, что вызвать пузырчатку могут и некоторые продукты питания, которые богаты танином (лук-порей, манго, малина, розмарин, ванилин, вишня, имбирь, чай и даже самый обычный чеснок).
Осложнения пузырчатки
К счастью, осложнения случаются редко. Однако, готовым нужно быть ко всему и обращаться за медицинской помощью при первых же подозрениях на заболевание. В большинстве своем именно вирусная форма может провоцировать ряд вторичных патологий:
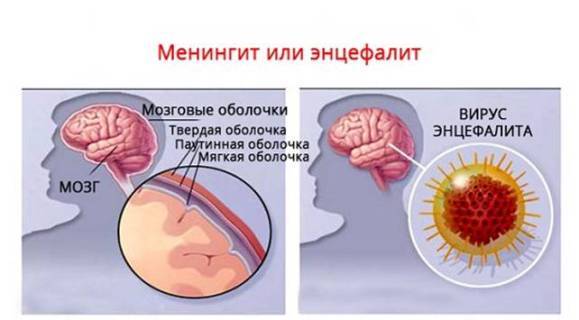
- менингит — воспалительный процесс оболочек головного мозга;
- энцефалит — воспаление непосредственно мозга;
- пневмония — возникновение воспалительного процесса в легочной ткани;
- миокардит — распространенное или очаговое воспаление сердечной мышцы, возникает по причине наличия похожего участка структуры энтеровируса с миокардом. Таким образом, иммунная система борется не только с инфекцией, но и с клетками миокарда, принимая их за чужеродные;
- порок развития плода или самопроизвольный аборт при заражении в первый триместр беременности.
В редких случаях пузырчатка становится основной причиной летального исхода. Прежде всего, так может произойти из-за пренебрежительного отношения к собственному здоровью
Поэтому, очень важно вовремя заметить первые признаки и принять соответствующие меры. Только таким образом можно предотвратить серьёзные и необратимые осложнения
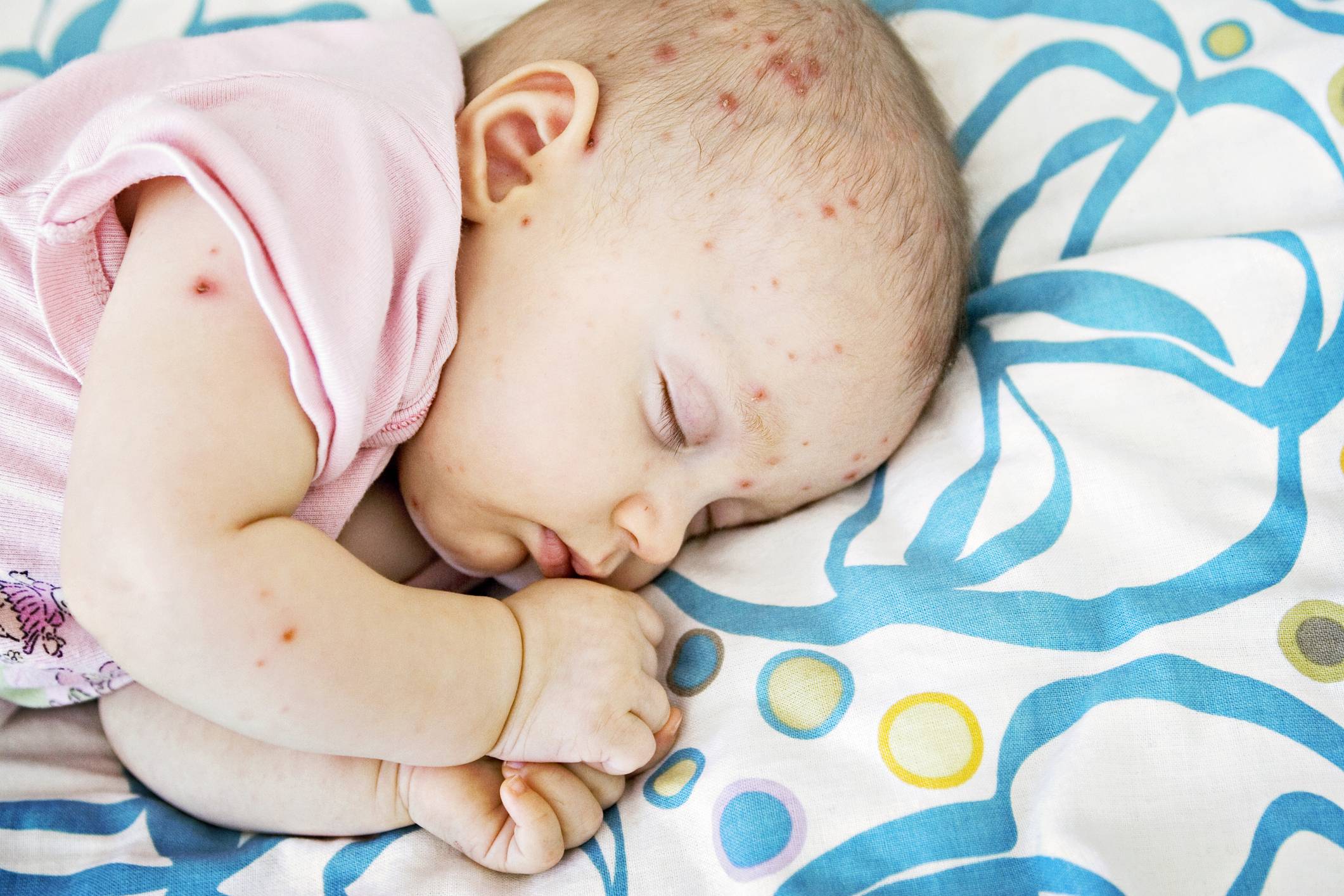
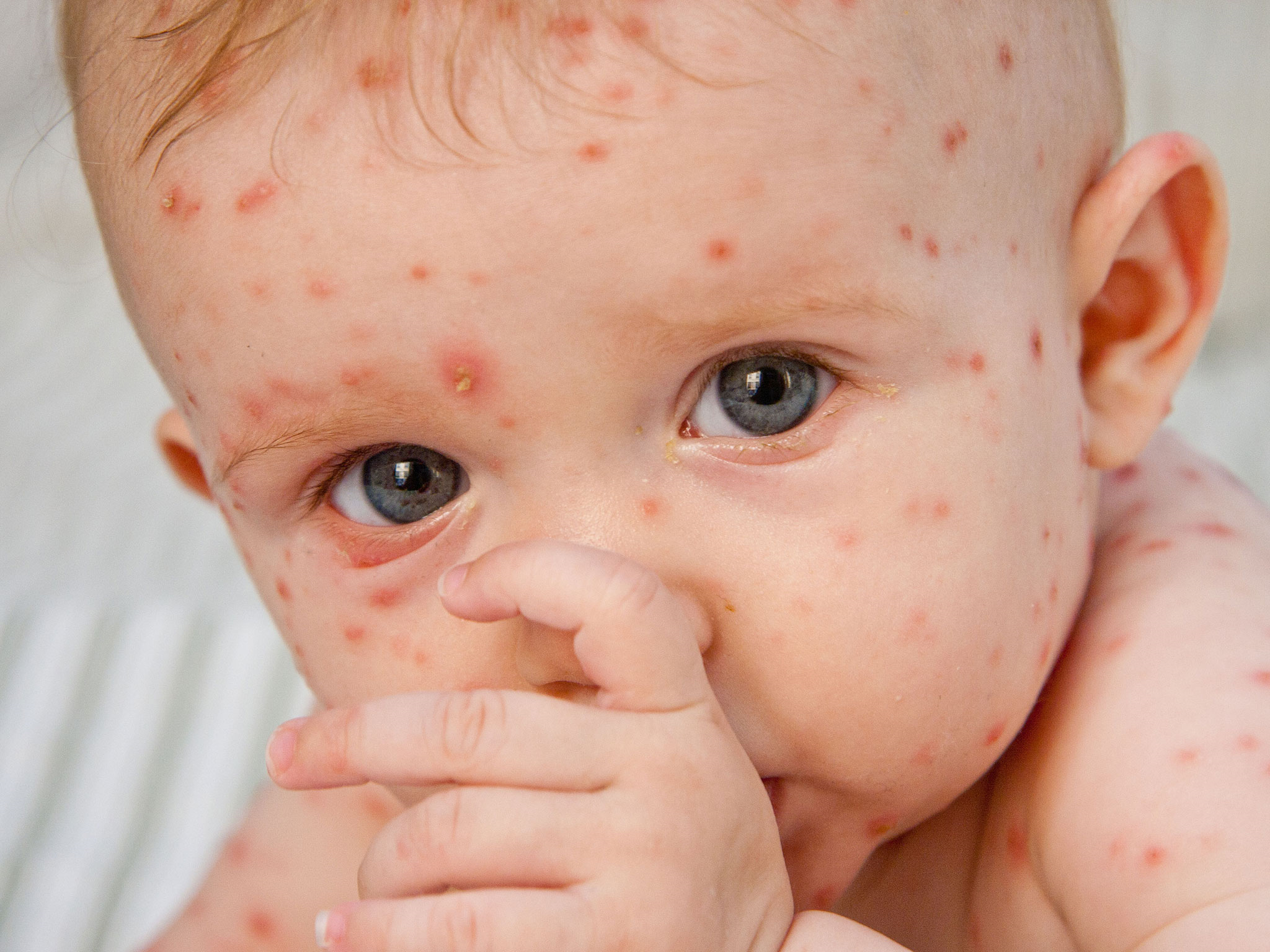
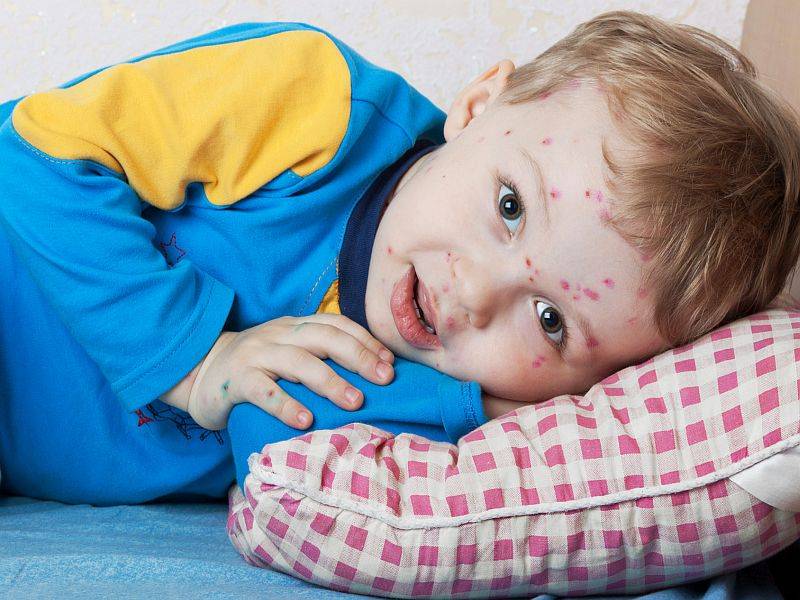
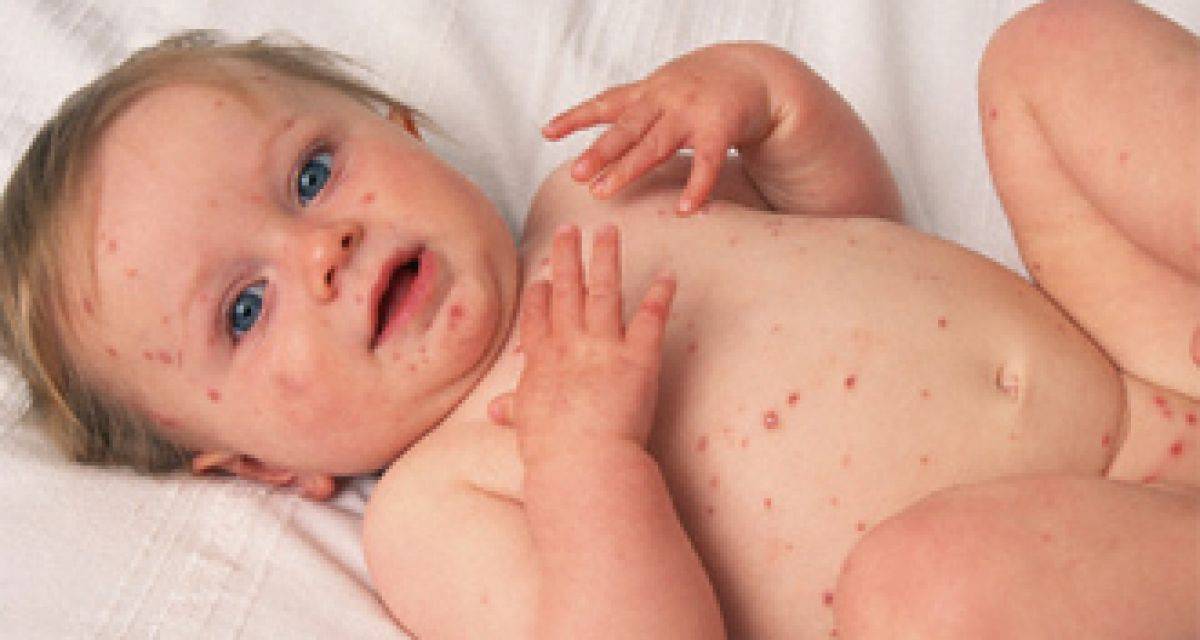
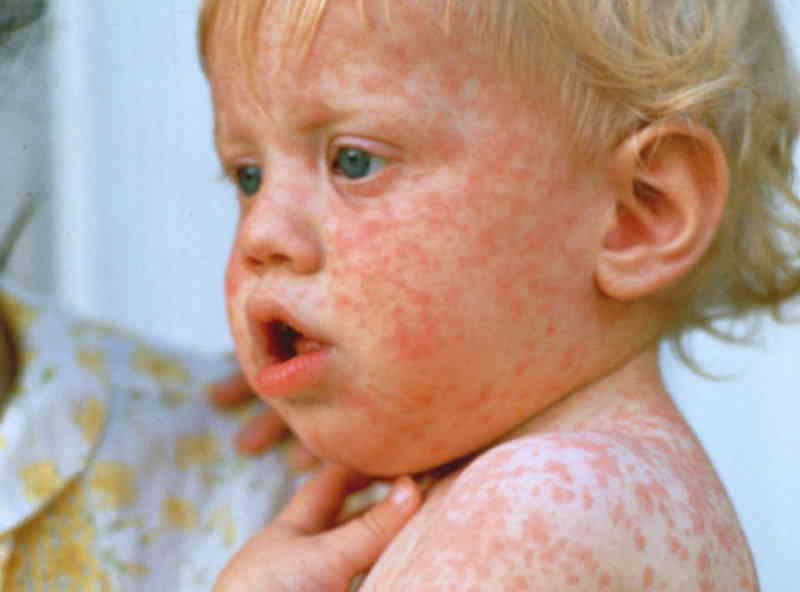
Отчего возникает вирусная пузырчатка
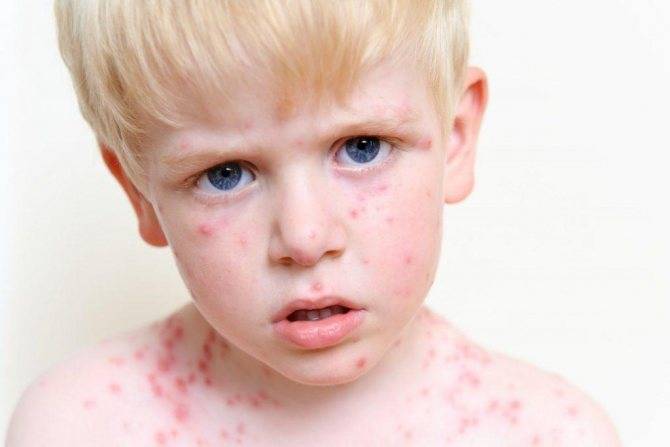
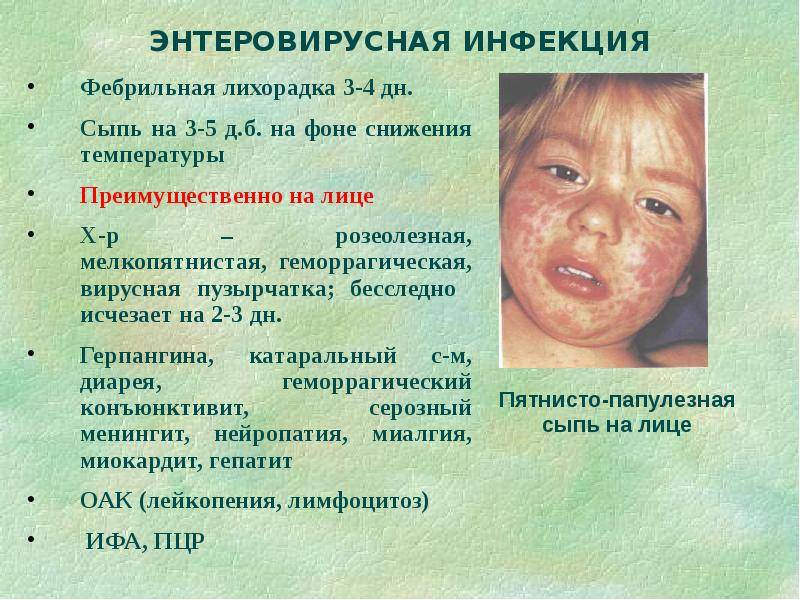
Заболевание вызывается вирусами рода Энтеровирусы – теми, которые зачастую провоцируют острую кишечную инфекцию с диареей и повышением температуры, а также воспаление верхних дыхательных путей с повышением температуры. При определенных условиях некоторые группы энтеровирусов способны вызвать воспаление оболочек, окутывающих органы центральной нервной системы (менингит); они же могут вызвать и поражение вещества мозга (энцефалит). К группе энтеровирусов относится также возбудитель полиомиелита.
Вирусную пузырчатку вызывают энтеровирусы группы Коксаки, A16-подвида и подвида 71 основной группы. Передаются они множеством путей:
- воздушно-капельным: при разговоре, чихании, поцелуях или кашле;
- контактно-бытовым: через полотенца, чашки, ложки, игрушки, дверные ручки;
- фекально-оральным: когда частички испражнений больного не смываются водой с его рук, попадают на руки здорового, которыми от берет продукты питания.
Подвидов энтеровирусов очень много, каждый из них занимает определенную локализацию на местности. До 10-15 лет ребенок «знакомится» с вирусами, «обитающими» в его регионе, болеет (не всегда это тяжелые формы, чаще всего энтеровирусная инфекция выглядит как насморк и повышение температуры). Так он зарабатывает иммунитет. После 15 лет, пока он никуда из родного региона (обычно это область или несколько областей страны) не выезжает, энтеровирусной инфекцией он уже не болеет. Пик заболеваемости приходится на возраст младше 10 лет.
Взрослый человек обычно заражается вирусной пузырчаткой, когда посещает другой регион (чаще всего – едет на море или заграницу) или общается с больным ребенком или взрослым, приехавшим издалека.
Пик заболеваемости приходится на весну и осень.
Шанс заразиться резко возрастает, если ребенок или взрослый:
- недавно перенес заболевание (особенно вирусное);
- страдает сахарным диабетом;
- недавно перенес обострение хронического заболевания;
- генетически предрасположен к возникновению пузырей на коже. На данный момент исследователи работают над выяснением факта предположительного образования агрессивных к коже антител, которые появляются при попадании в организм энтеровируса.
Заразным будет не только человек, у которого отмечается боль в горле, насморк, диарея или головная боль, сопровождающиеся повышением температуры, а и тот, кто внешне выглядит здоровым, но:
- находится еще в инкубационном периоде (он составляет 6 суток);
- не болеет и не будет болеть вследствие высокой активности собственной иммунной системы, но является носителем вируса, выделяя его с фекалиями;
- в течение ближайших 3 месяцев перенес энтеровирусную инфекцию.
«Вычислить» таких людей невозможно: даже если взять анализ из зева, миндалин или кала, прежде чем допускать приехавшего с моря родственника к ребенку, он будет выполняться не менее 2 недель, за которые ребенок заразится. Если ребенок до года или часто болеющий, любой гость, приехавший издалека, должен считаться потенциально опасным, и допускаться к малышу после мытья рук и в идеале – в одноразовой маске, закрывающей нос и рот.
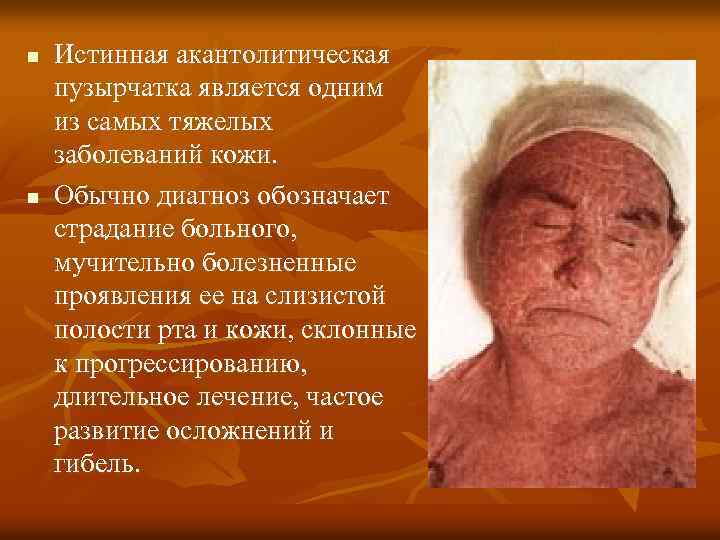
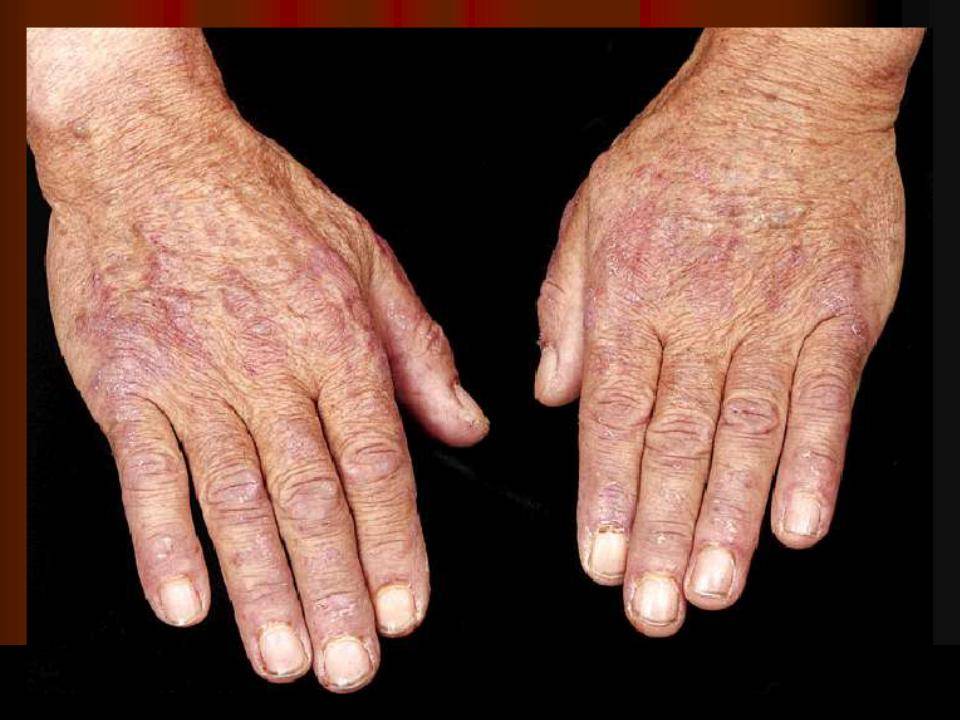
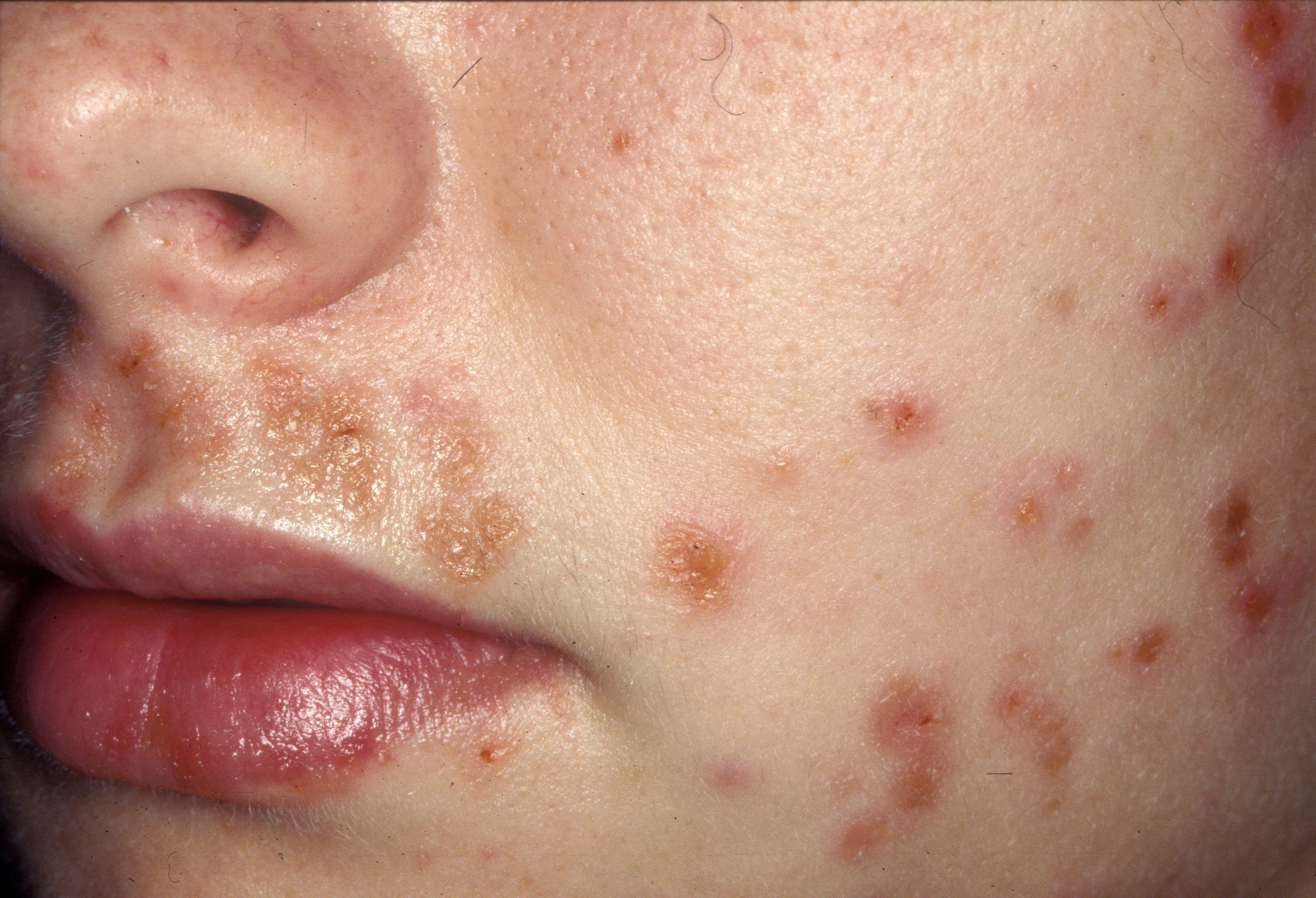
Акантолитическая пузырчатка
Акантолитическая пузырчатка — группа кожных заболеваний у детей, объединённых рядом признаков:
- длительное течение болезни;
- поражение кожного покрова на большой площади;
- склонность пузырей к слиянию;
- роль иммунитета в возникновении болезни;
- расположение пузырей внутри эпидермиса.
Среди всех кожных болезней истинная пузырчатка встречается в одном проценте случаев. Дети заболеванием страдают гораздо реже взрослых. Девочек болезнь поражает чаще, чем мальчиков. Существует несколько разновидностей акантолитической пузырчатки:
- обыкновенная или вульгарная пузырчатка;
- вегетирующая пузырчатка;
- листовидная пузырчатка;
- себорейная или эритематозная пузырчатка.
Среди всех этих разновидностей у детей чаще встречается вульгарная пузырчатка, на втором месте находится себорейная. Вегетирующая и листовидная отмечаются крайне редко.
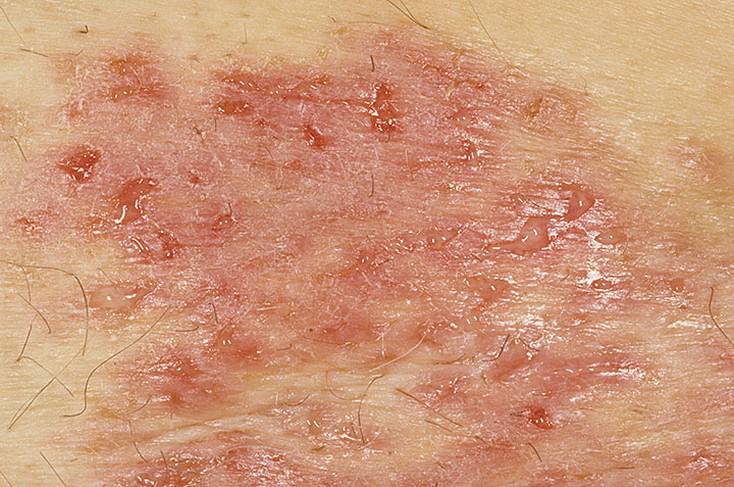
В настоящее время основной причиной акантолитической пузырчатки считается агрессия собственной иммунной системы. В обычных условиях иммунные клетки патрулируют территорию организма и никогда не трогают родные ткани и органы. Причину, по которой эпидермис воспринимается иммунитетом как чужеродный объект, ещё предстоит установить учёным. Однако механизм развития пузырей на коже в настоящее время известен. Иммунные клетки лимфоциты образуют специфические средства борьбы с эпидермисом — антитела. Их воздействие на кожный покров приводит к разобщению слоёв эпидермиса — акантолизу. Между ними мгновенно оказывается тканевая жидкость и формируются пузыри. Заразиться такой формой пузырчатки от другого человека нельзя.
Симптомы пузырчатки, несмотря на объединяющий признак — наличие пузырей — несколько различаются в зависимости от разновидности болезни.
Симптомы истинной пузырчатки — таблица
| Разновидность истинной пузырчатки | Преимущественная локализация пузырей | Размер и форма пузырей | Эволюция пузырей | Поражение слизистых оболочек |
| Вульгарная пузырчатка |
|
|
|
Характерно |
| Вегетирующая пузырчатка |
|
Дряблые пузыри |
|
Характерно |
| Листовидная пузырчатка | Вся площадь кожного покрова |
|
|
Не характерно |
| Эритематозная (себорейная) пузырчатка |
|
|
|
Характерно |
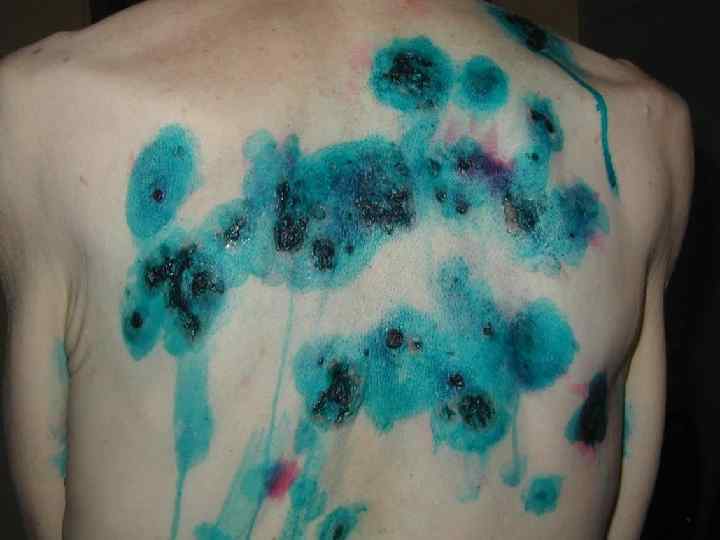
Внешний вид кожи при истинной пузырчатке — фотогалерея
В диагностике пузырчатки используются следующие методы:
- внешний осмотр кожи позволяет заподозрить диагноз истинной пузырчатки;
- анализ крови на антитела позволяет установить иммунную природу болезни;
- изучение участка кожи под микроскопом позволяет выявить акантолиз.
Истинную пузырчатку необходимо отличать от других кожных болезней, сопровождающихся появлением очагов покраснения и пузырей:
- многоформной экссудативной эритемы;
- болезни Дарье;
- синдрома Лайелла;
- акантолитического дерматоза Гровера.
Основой лечения пузырчатки являются специфические лекарства — гормоны и цитостатики. Первая группа препаратов чрезвычайно эффективна при болезнях, основным компонентом которых является воспаление. Стероидные гормоны (Преднизолон, Гидрокортизон, Дексаметазон) блокируют влияние антител на кожный покров и ликвидируют акантолиз. Цитостатики (Метотрексат, Циклофосфамид) непосредственно влияют на иммунные клетки лимфоциты и блокируют собственно образование антител. В дополнение к основному лечению назначаются следующие препараты:
- витамины группы В;
- аскорбиновая кислота;
- рутин;
- оротат калия;
- панангин.
Эти лекарства значительно улучшают обмен веществ в поражённой коже. В очагах, образовавшихся после вскрытия пузырей, часто развиваются микробы. Для бактерий обнажённая дерма, кровь и тканевая жидкость являются идеальной средой обитания. Для борьбы с ними специалисты назначают антибиотики (Ампициллин, Цефтриаксон, Кларитромицин, Меронем). Для наружного лечения пузырчатки используются мази, кремы и лосьоны, содержащие стероидные гормоны. Физиолечение также позволяет успешно бороться с пузырями и присоединением инфекции с помощью процедур лазеротерапии, ультрафиолетового облучения.
Чем лечить?
При составлении плана лечения пузырчатки врачи учитывают индивидуальные особенности детского организма, степень поражения кожных покровов и наличие дополнительных инфекций.
При правильной и своевременной терапии симптоматика заболевания исчезает через неделю.
Если кожные покровы поражены в незначительной степени, то лечение может заключаться только в использовании медикаментов, устраняющих болевые ощущения.
Препараты
Необходимость использования сильнодействующих медикаментов при лечении пузырчатки возникает в случае значительного поражения кожных покровов или тяжелого состояния ребенка.
Для устранения симптоматики заболевания используются жаропонижающие, гормональные, противовирусные средства, а также препараты иных категорий.
При лечении пузырчатки могут быть назначены следующие препараты:
- средства для снижения температуры тела (Ибупрофен, Ацетаминофен);
- глюкокортикостероидные средства (Дексаметазон);
- гормональные препараты (Преднизолон, Бетаметазон);
- комбинированные медикаменты (аптечные болтушки);
- антигистаминные средства (Фенистил, Цетрин);
- противовирусные препараты (Виферон, Циклоферон);
- средства группы цитостатиков (Азатиоприн);
- противомикробные препараты (Орасепт);
- антисептические средства (Мирамистин).
Физиотерапия
Процедуры физиотерапии при пузырчатке назначаются на усмотрение врача.
Обязательной такая методика становится при наличии осложнений или поражении обширных участков кожных покровов маленького пациента.
Препараты для проведения физиотерапевтических процедур подбираются специалистами в индивидуальном порядке. Врачи учитывают не только общее состояние ребенка, но и его возраст.
Виды применяемых процедур:
- электростимуляция мочевого пузыря;
- электрофорез с прозерином или атропином;
- электростимуляция;
- электрофорез с хлоридом кальция;
- магнитотерапия.
Народные средства
Рецепты альтернативной медицины хорошо помогают устранить болевые ощущения при пузырчатке. Использовать их разрешено, но только после консультации с врачом и проведения комплексного обследования ребенка.
Некоторые формы пузырчатки подразумевают обязательное применение сильнодействующих медикаментов. Самолечение народными средствами может усложнить терапию и замедлить процесс выздоровления маленького пациента.
Примеры народных средств, применяемых при пузырчатке у детей:
- Примочки с крапивным соком (свежие листья крапивы надо измельчить, отжать сок, в получившейся жидкости смачивается ватный диск, заготовку надо прикладывать к волдырям или корочкам несколько раз в день).
- Компрессы с соком алоэ (из листьев алоэ надо извлечь мякоть, пропитать соком ватный диск и прикладывать примочку несколько раз в день к пораженным участкам кожи ребенка).
- Целебный настой для укрепления общего состояния ребенка (в равных количествах надо соединить тысячелистник, ромашку аптечную, зверобой, почки березы и календулу, чайную ложку получившейся смеси залить кипятком, настоять и употреблять в течение дня небольшими порциями).
- Примочки с маслами (ватный тампон, пропитанный облепиховым, подсолнечным или оливковым маслом, надо прикладывать к пораженным участкам кожи несколько раз в день, процедура помогает ускорить процесс отслоения корочек).
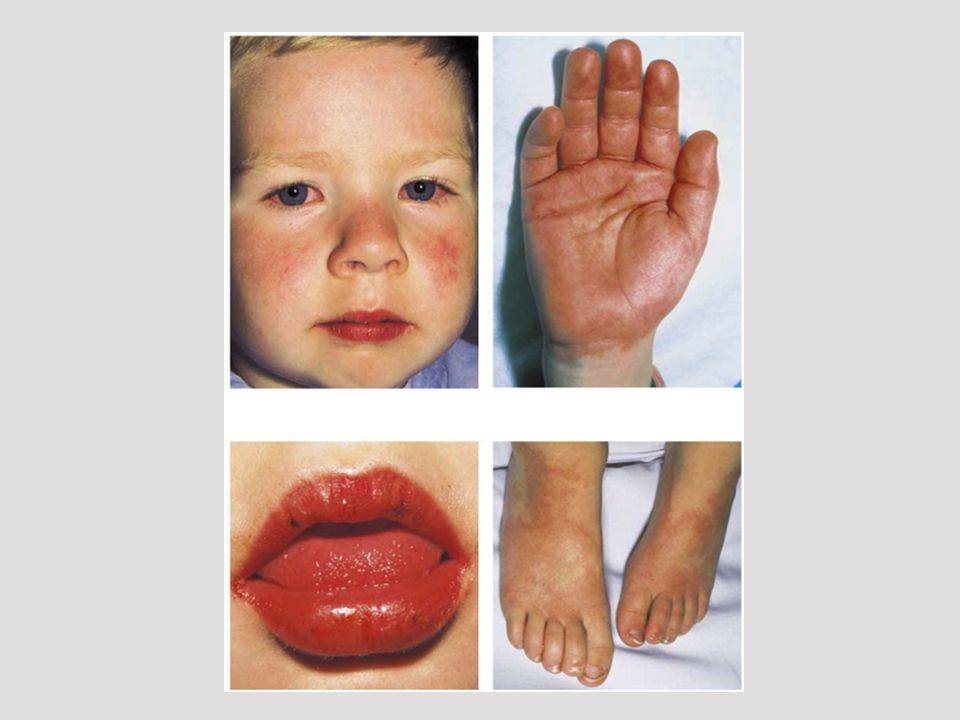
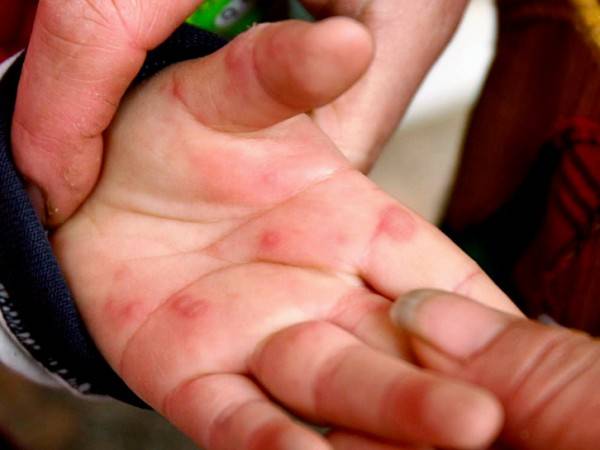
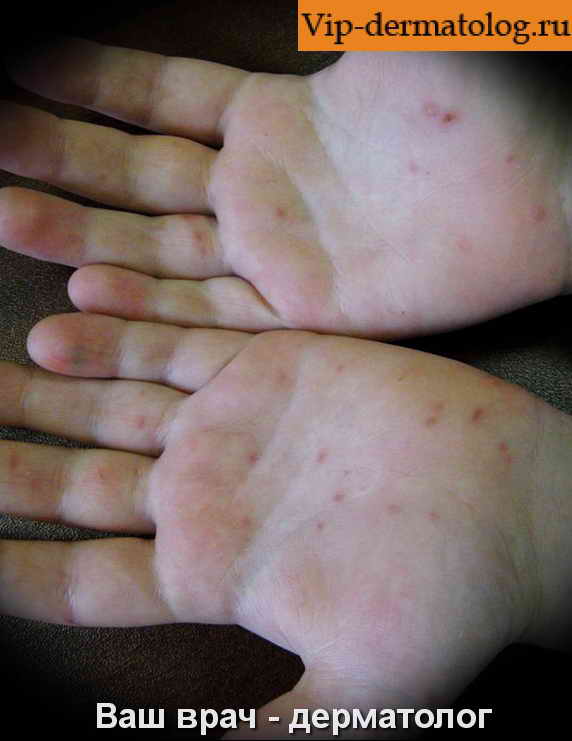
Пути передачи инфекции
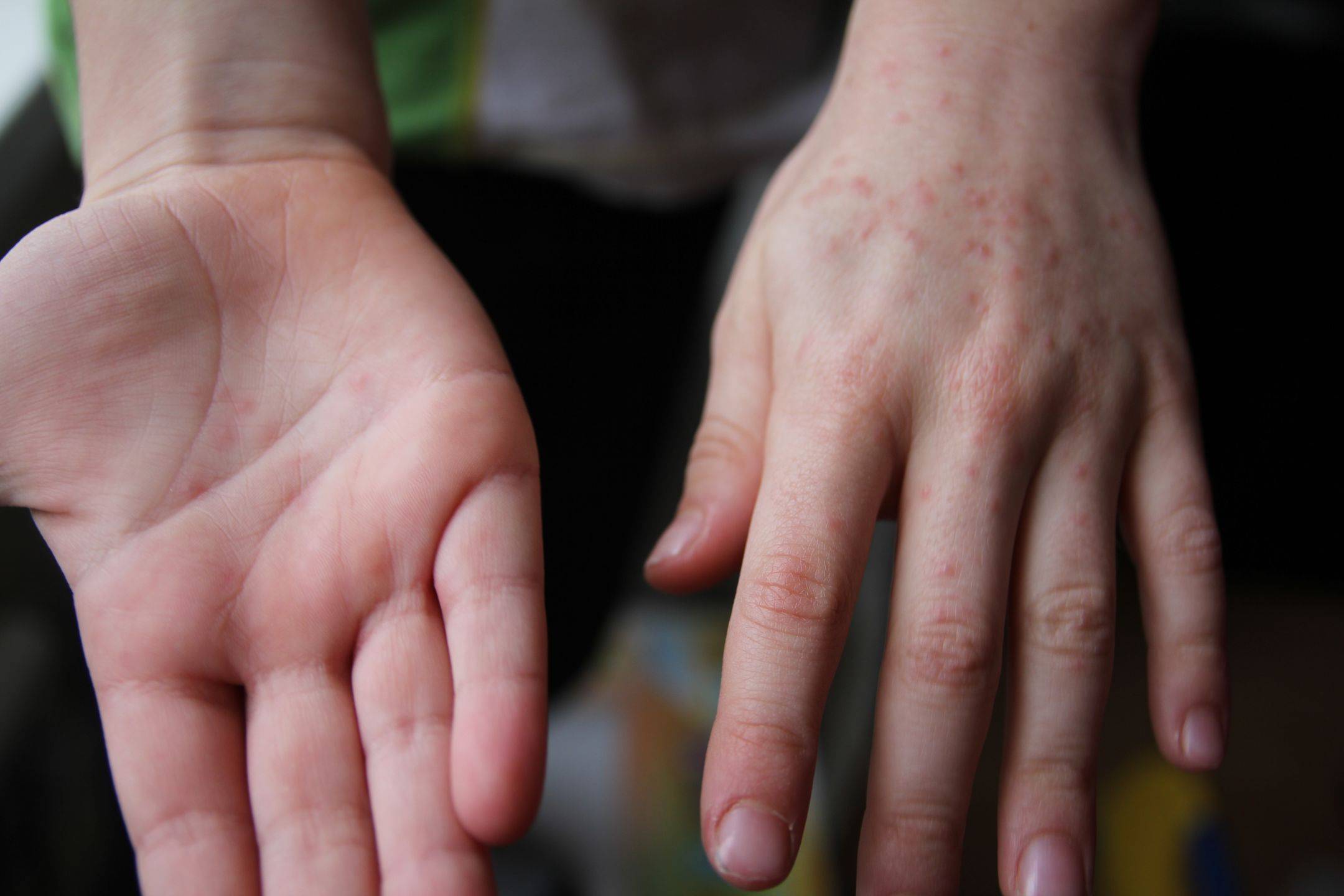
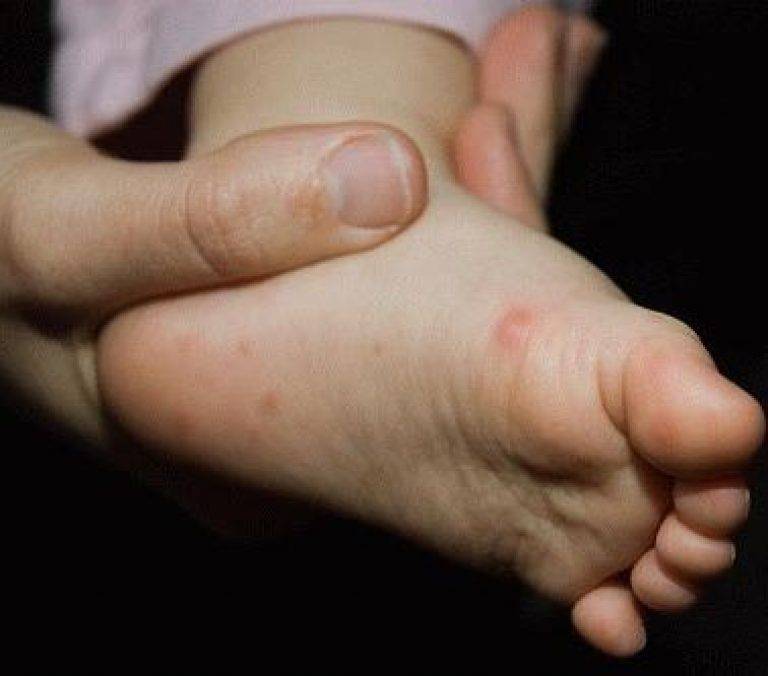
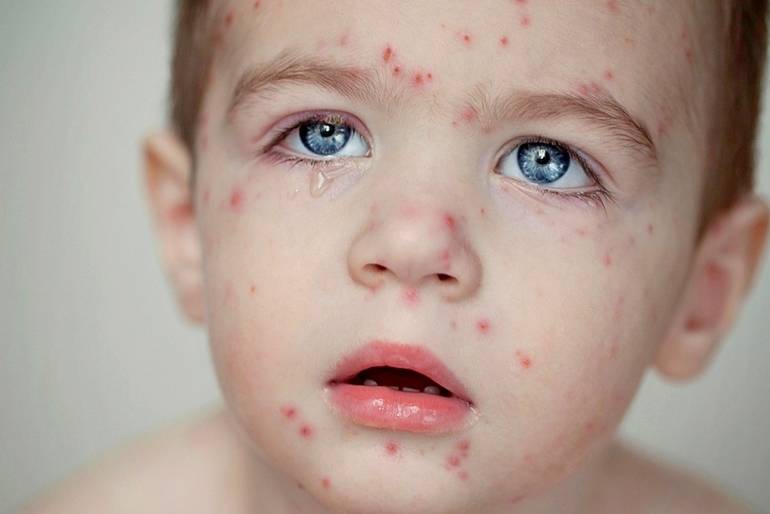
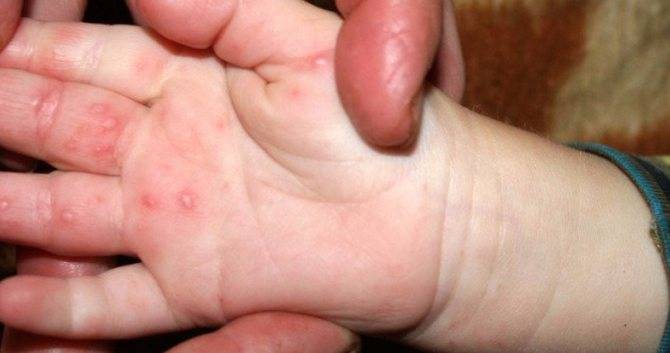
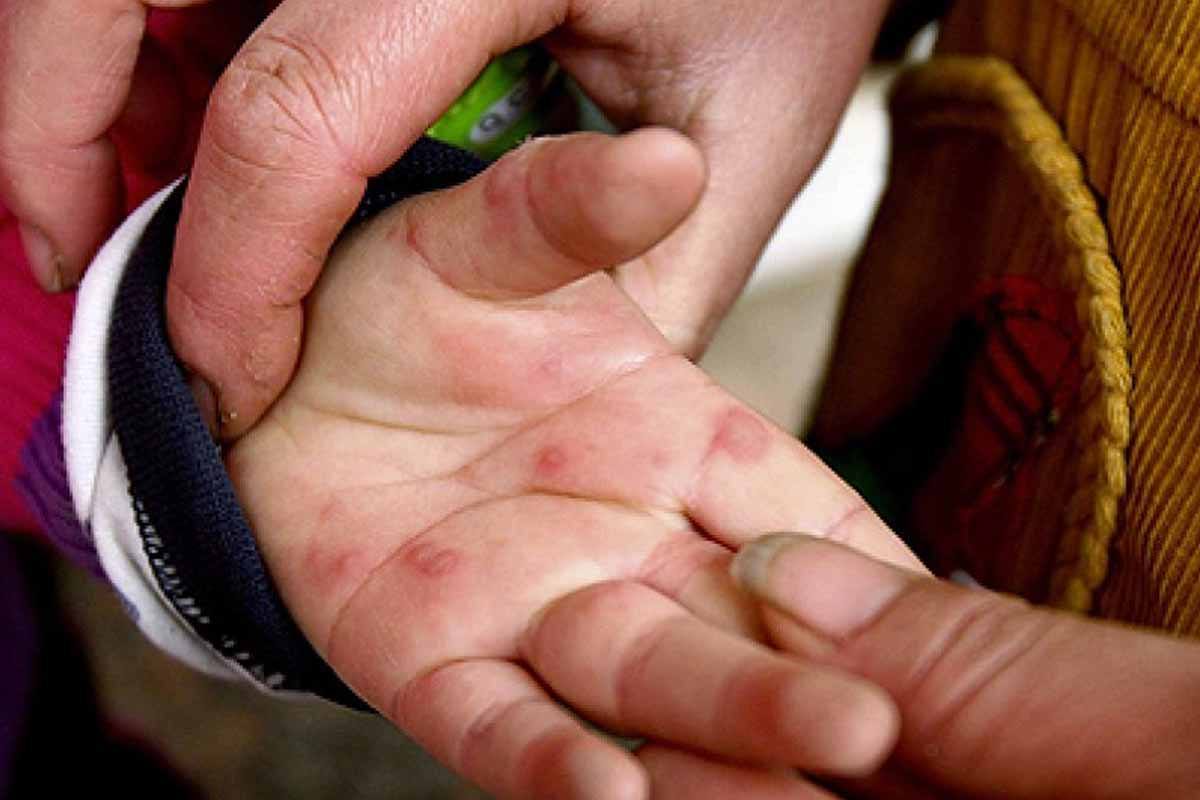
Вызвана вирусами Коксаки подвида А16 и энтеровирусами подвида 71. Первый вид микроорганизмов в основном приводит к поражению ладоней, протекает без осложнений. Энтеровирусы 71 подвида приводят к появлению заразной инфекции, которая нередко осложняется менингитом и иными патологиями. У взрослых заболевание возникает после 40 лет, однако ей более подвержены дети до 10 лет.
Пути передачи:
- воздушно-капельным путем, например, при разговоре с тем, кто является носителем вируса;
- при питании из одной посуды с заболевшим человеком;
- после физического контакта с больным, если на кожу здорового человек попало содержимое пузырька:
- в случае попадания частичек испражнений больного в ЖКТ здорового человека.
Опасность заболевания и в том, что заразиться можно не только от больного человека, но и:
- от человека, болезнь которого находится в инкубационном периоде, протекающем до 6 суток;
- от человека, который является носителем вируса, но при этом чувствует себя хорошо (отсутствуют симптомы);
- от переболевшего инфекцией человека – в течение 3 месяцев вирус в организме еще активен.
Больше шансов заболеть у тех, кто имеет проблемы с иммунитетом, при наличии особенностей верхнего слоя кожи, что приводит к склонности к возникновению болезни. Болезнь имеет сезонный характер: вирус активизируется в теплое время года, зимой низкие температуры убивают микробы.
Какие бывают методы лечения и профилактики
Без должного грамотного лечения исход болезни неблагоприятный. Практически через два года при запущенном состоянии болезни может случиться летальный исход.
Самолечение при заболевании пузырчаткой категорически запрещено.
Процесс лечения достаточно сложен и длителен. Из-за быстрого развития болезни, нарушается функционирование многих органов, что может привести к появлению дополнительных болезней.
Медикаментозное лечение
В период приема любого препарата следует наблюдаться у врача и контролировать артериальное давление и уровень сахара, регулярно сдавая лабораторные анализы крови и мочи.
Медикаментозная терапия включает в себя прием следующих препаратов:
- антибиотиков – используются при гнойных инфекционных процессах, способствуют гибели возбудителя;
- кортикостероидных препаратов – помогают уменьшить проявления и скорость распространения пузырьков по кожным покровам;
- цитостатиков – применяются для снижения возможности развития осложнения.
Доза препарата и продолжительность приема подбирается врачом, исходя из тяжести состояния заболевания. После проведения курса лечения пациенту могут быть назначены кортикостероидные препараты для предотвращения рецидива. Многие лекарственные препараты имеют побочные эффекты.
Местное лечение
Местная терапия играет лишь вспомогательную роль при медикаментозном лечении. Во время лечения пузырчатки слизистой полости рта в качестве местной терапии желательно выполнять следующие рекомендации:
- своевременно проводить санацию полости рта;
- перед и после приема еды полоскать пораженную слизистую полость рта дезинфицирующими и дезодорирующими средствами, антибактериальными растворами на основе ромашки и зверобоя;
- пузырьки можно обрабатывать соком алоэ, настойкой подорожника, календулы и чистотела;
- прикладывать примочки из отвара ромашки;
- сок листьев крапивы прикладывать к поврежденным покровам;
- исключить из рациона острую и соленую пищу.
Местное лечение и народные средства помогут лишь на время уменьшить симптоматику заболевания и уменьшить болевые ощущения, но не вылечат болезнь.
Методы профилактики
Пациенты, у которых диагностировали это заболевание, должны быть поставлены на учет у дерматолога. Болезнь требует постоянного наблюдения врача и соблюдения профилактических мер:
- соблюдать щадящий режим работы и умеренные физические нагрузки;
- отказаться от вредных привычек;
- избегать попадания солнечных лучей на кожу;
- избегать стрессовых ситуаций;
- следить за чистотой постельного и нательного белья.
В случае запущенной формы пузырчатки и отсутствии своевременного и грамотного лечения прогноз заболевания неблагоприятный. Могут присоединиться различные инфекции, в результате которых пациент может умереть от осложнений.
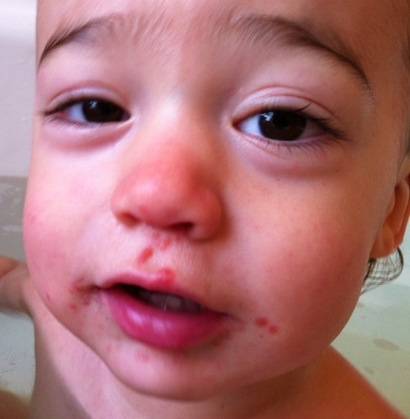
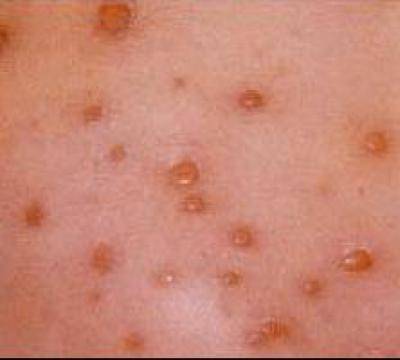
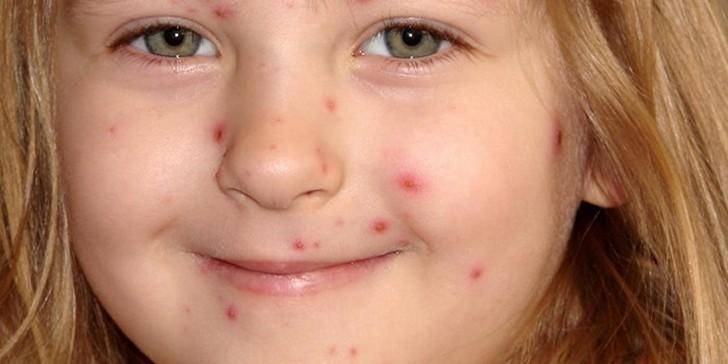
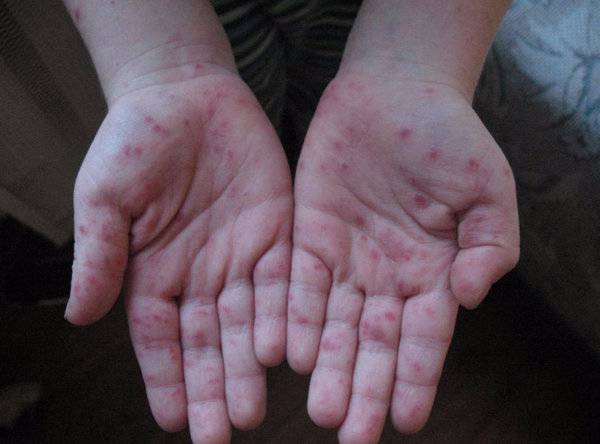
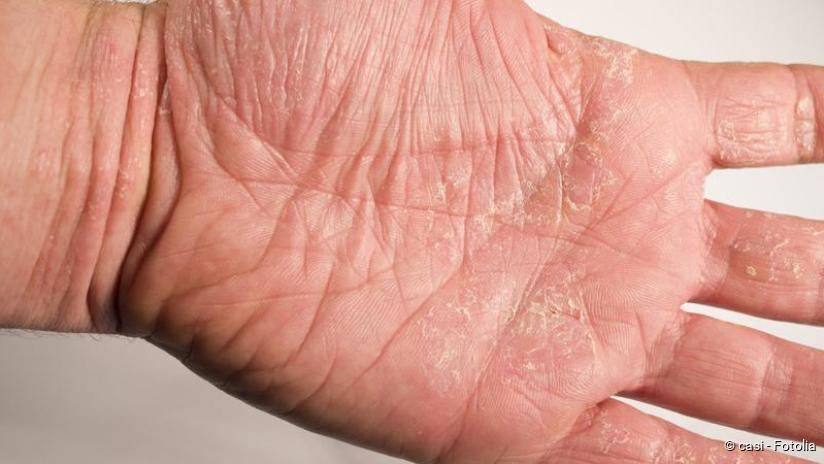
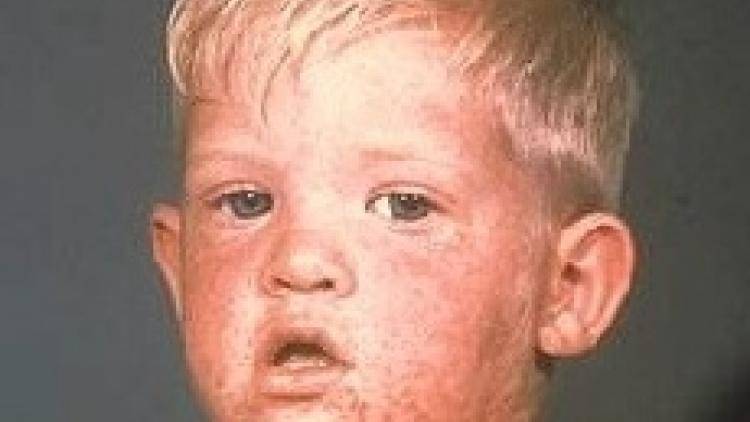
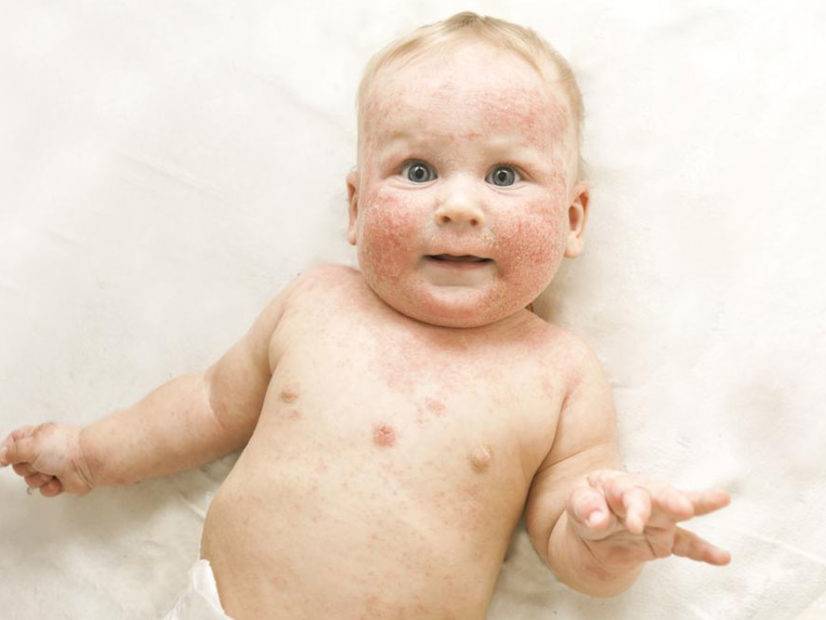
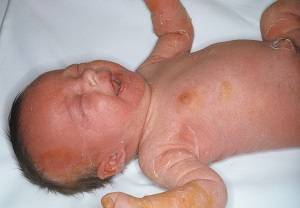
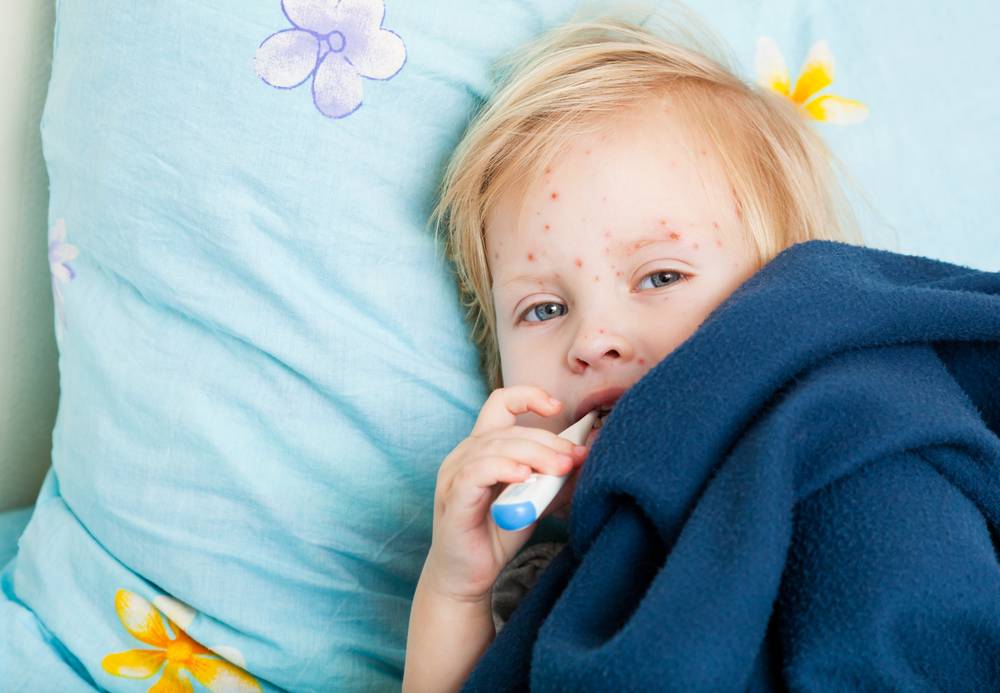
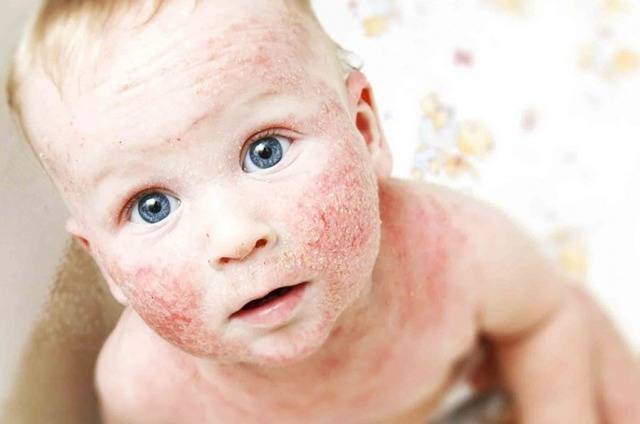
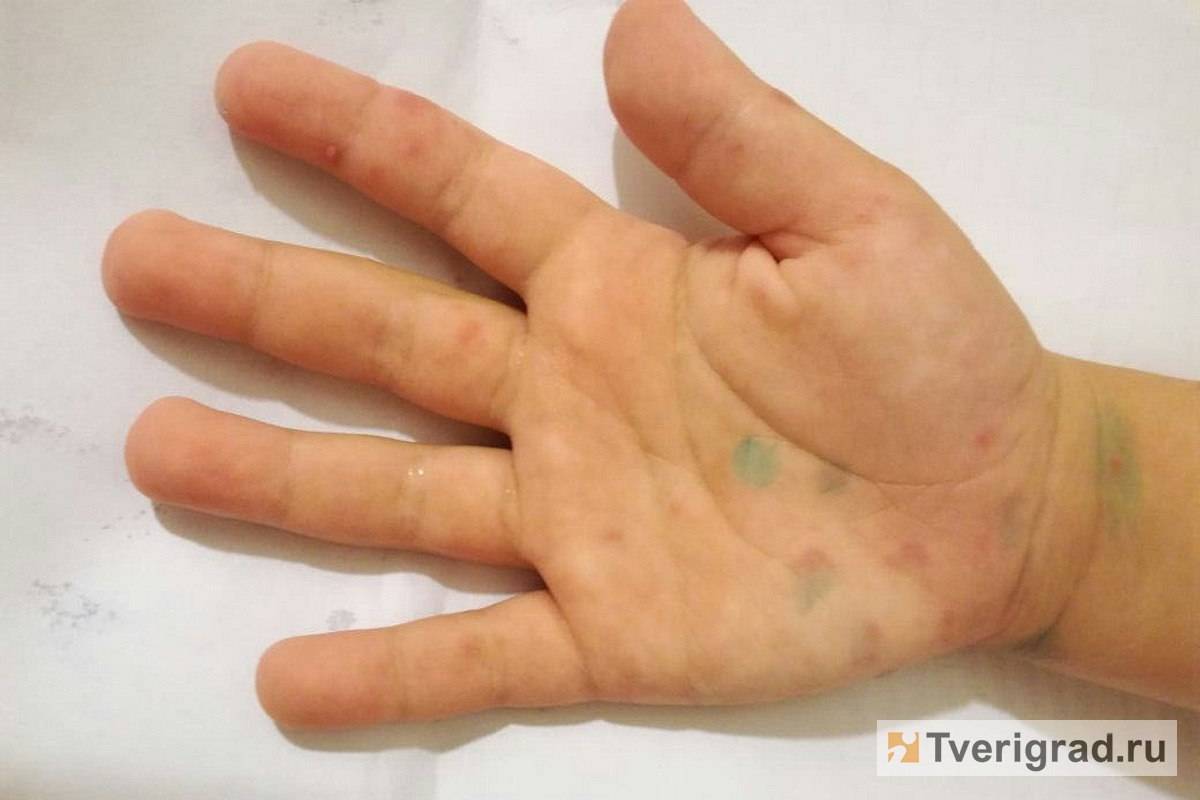
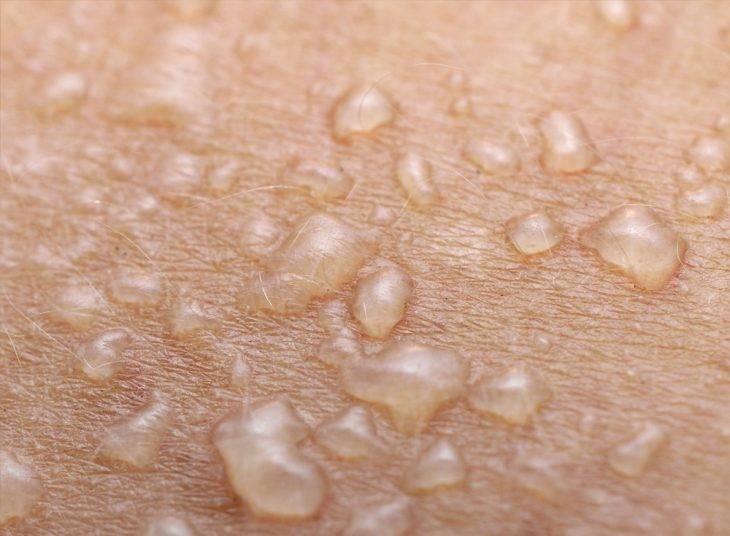
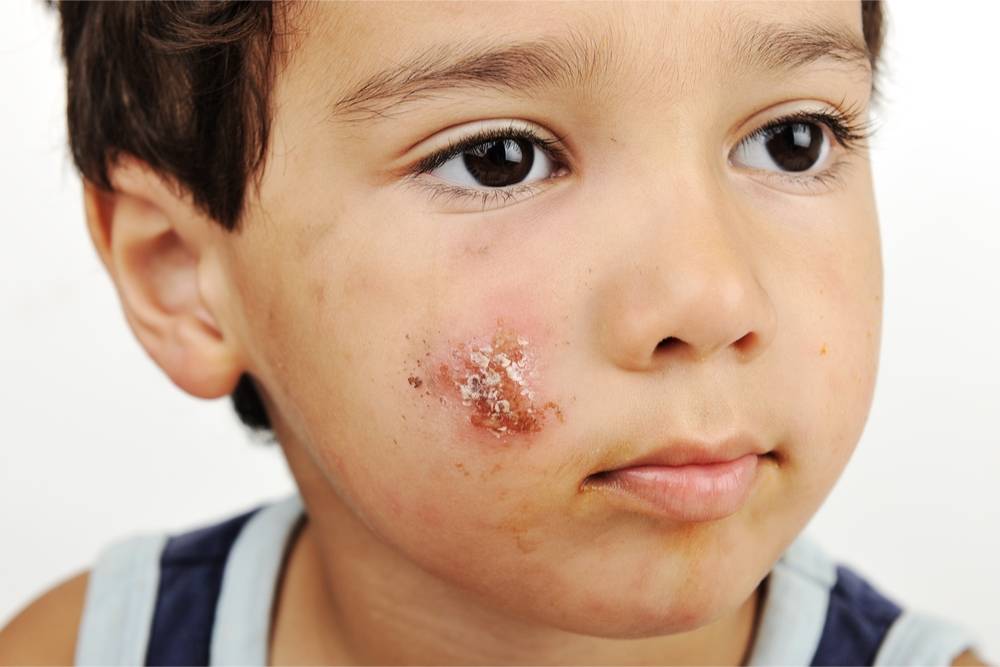
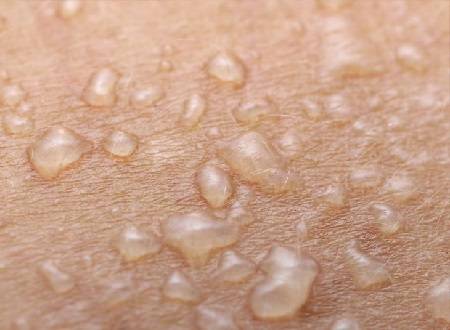
Симптомы и фото пузырчатки
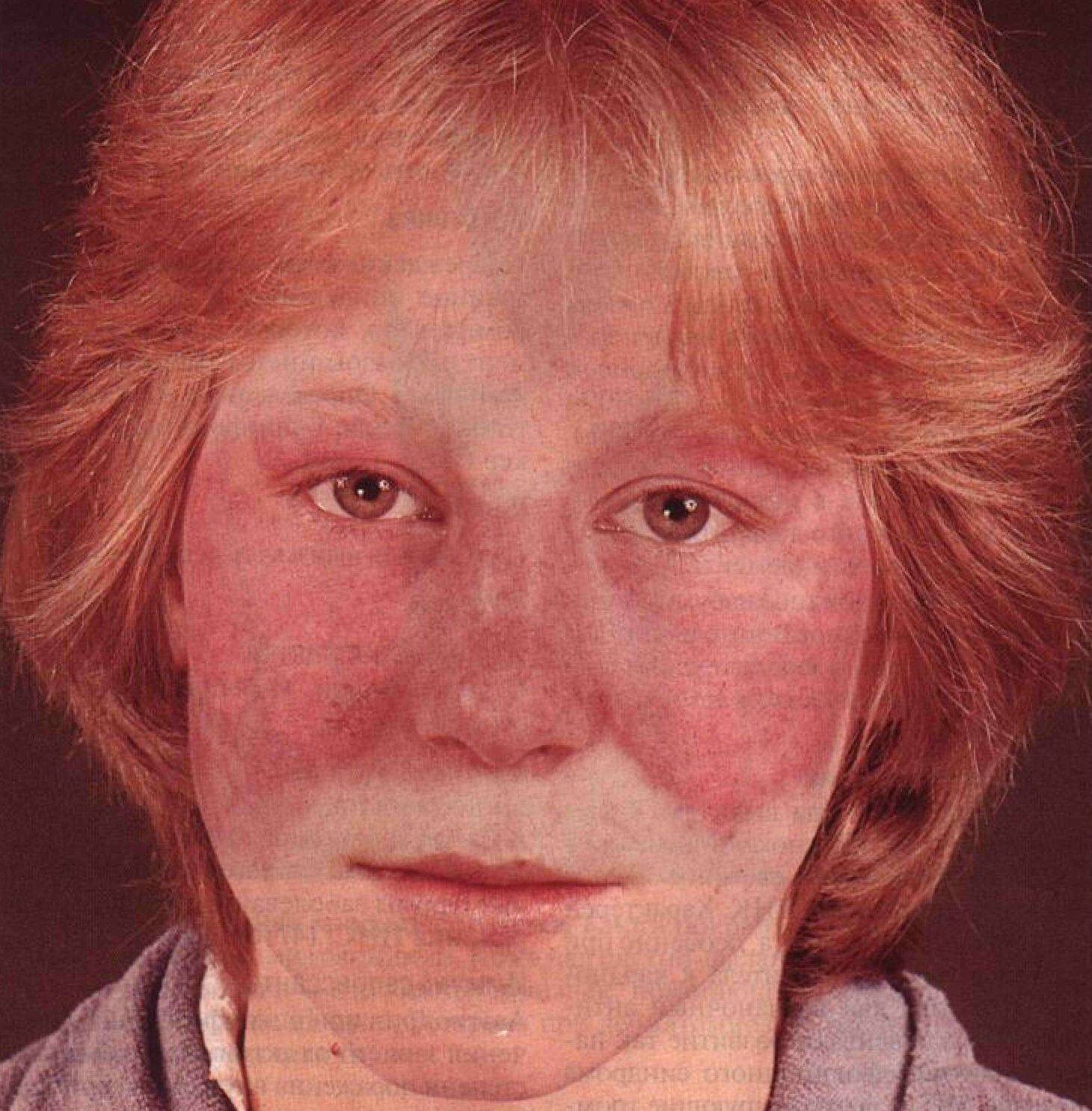
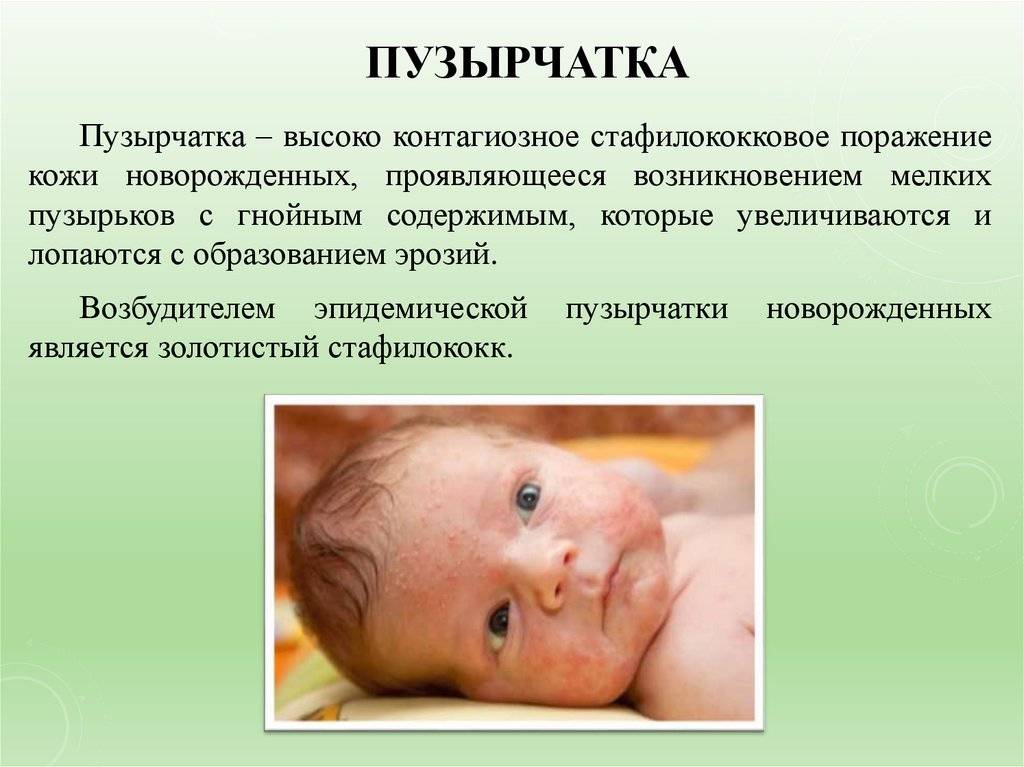
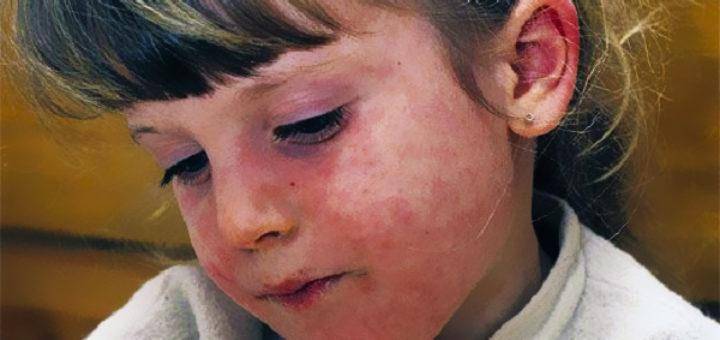
Можно выделить три вида заболевания: вульгарная пузырчатка, которая возникает из-за аутоиммунных нарушений; вирусная пузырчатка, появление которой вызывает вирус коксаки; пузырчатка новорожденных – инфекционное заболевание, причиной которого является золотистый стафилококк. Кроме этого, в зависимости от клинической картины выделяют эритематозную, листовидную и вегетирующую пузырчатку – все эти формы болезни пузырчатка протекают с разными симптомами.
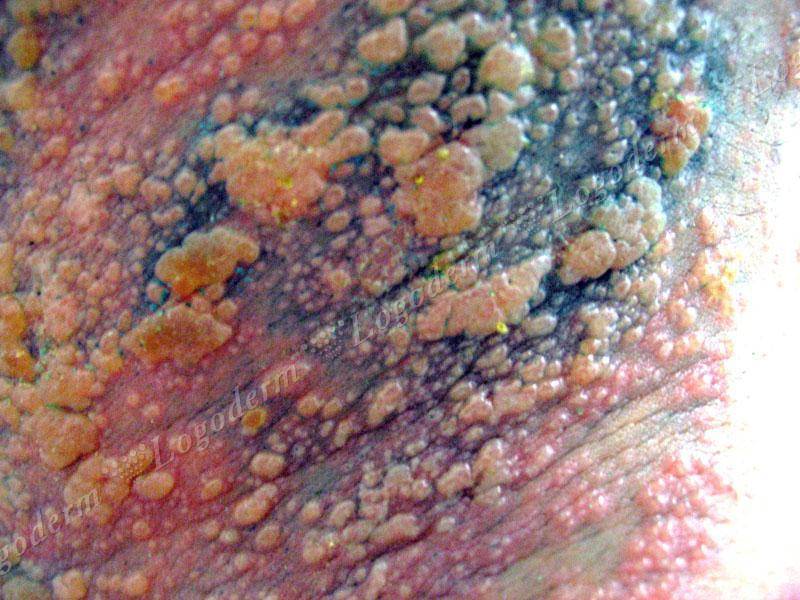
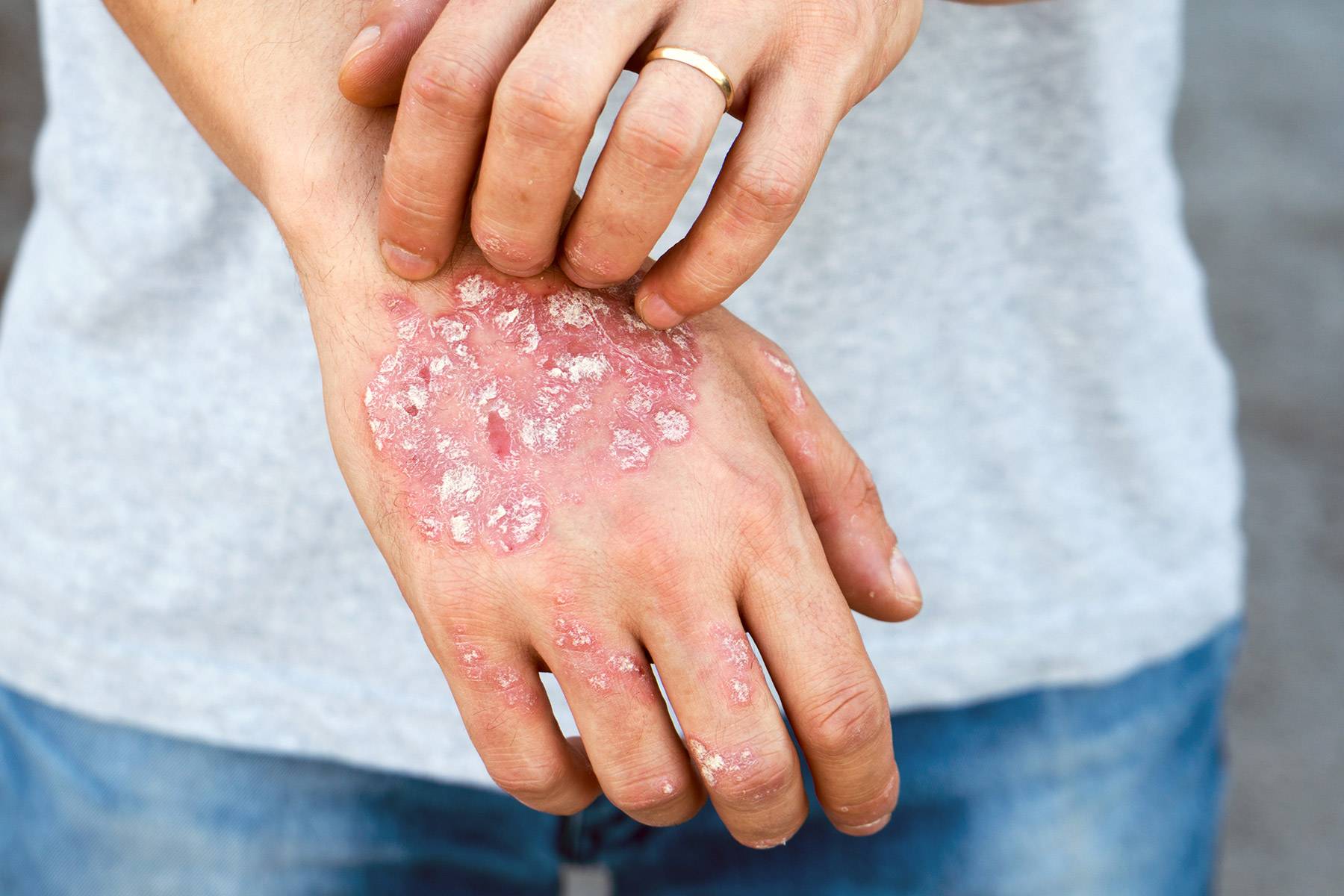
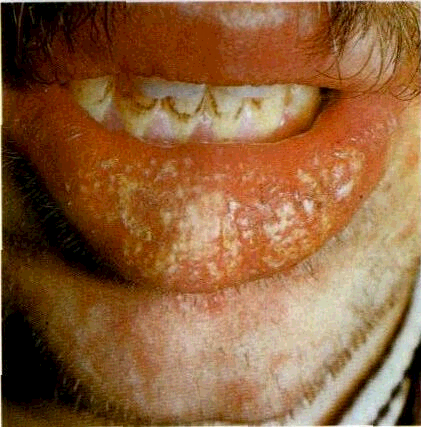
- Вульгарная пузырчатка (пузырчатка обыкновенная) встречается наиболее часто. Основными симптомами пузырчатки является возникновение водянистых пузырей на слизистой оболочке рта с последующим высыпанием на коже по всему телу, включая паховые складки и подмышечные впадины. Иногда больные могут не замечать возникновения маленьких пузырей и не обращать на них внимания. Позднее пузыри могут достигать величины грецкого ореха и при разрыве выделяют прозрачное или кровянистое содержимое. Покрышка на пузырях очень тонкая и дряблая. При ссыхании покрышек образовываются корки коричневого цвета. А при трении кажущейся здоровой кожи, расположенной между пузырями, наблюдается отторжение верхних слоев эпидермиса. Пузырчатка вульгарная сопровождается общим недомоганием, слабостью, повышением температуры тела, болью в горле во время приема пищи и при разговоре. Заболевание может длиться годами и иметь тяжелое хроническое течение с поражением почек, сердца, печени. Вульгарная пузырчатка иногда усложняется злокачественным течением болезни и, несмотря на лечение, возможен летальный исход.
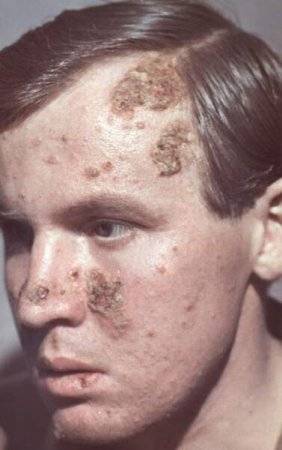
- Листовидная пузырчатка – заболевание относительно редкое. Может возникнуть на любом участке тела. Чаще всего высыпания проявляются на волосистой части головы и лице в виде вялых, плоских пузырей, имеющих тонкую покрышку, и выступающих над поверхностью. При разрывании покрышек обнажаются эрозии, которые заживают очень медленно. Покрышки ссыхаются и образовывают тонкие пластинчатые чешуйки, которые нарастают друг на друга. Клинической особенностью листовидной пузырчатки являются вновь появляющиеся пузыри, которые сливаются с соседними пораженными участками кожи, образуя обширную раневую поверхность. При данном заболевании слизистые оболочки, обычно не поражаются. Тяжесть общего состояния больного зависит от площади поражения кожи, возможно повышение температуры, нарушение солевого и водного обмена. Болезнь может длиться годами и перерасти в хроническую форму, если вовремя не начать лечение.
- Вегетирующая пузырчатка. Вегетирующая пузырчатка в самом начале своего развития очень похожа на пузырчатку обыкновенную. Также появляется первоначально на слизистой оболочке полости рта. Затем пузыри образуются вокруг естественных отверстий, за ушами, под грудью (у женщин), в подмышечных впадинах. На месте вскрытия пузырей образуются покрытые гнойным налетом эрозии, с выделением в большом количестве экссудата. Поражения часто сливаются и образуют большие раневые поверхности. Больные жалуются на боли при активном движении и жжение, истощение всего организма. Течение заболевания вегетирующей пузырчаткой доброкачественное, больные годами чувствуют себя удовлетворительно.
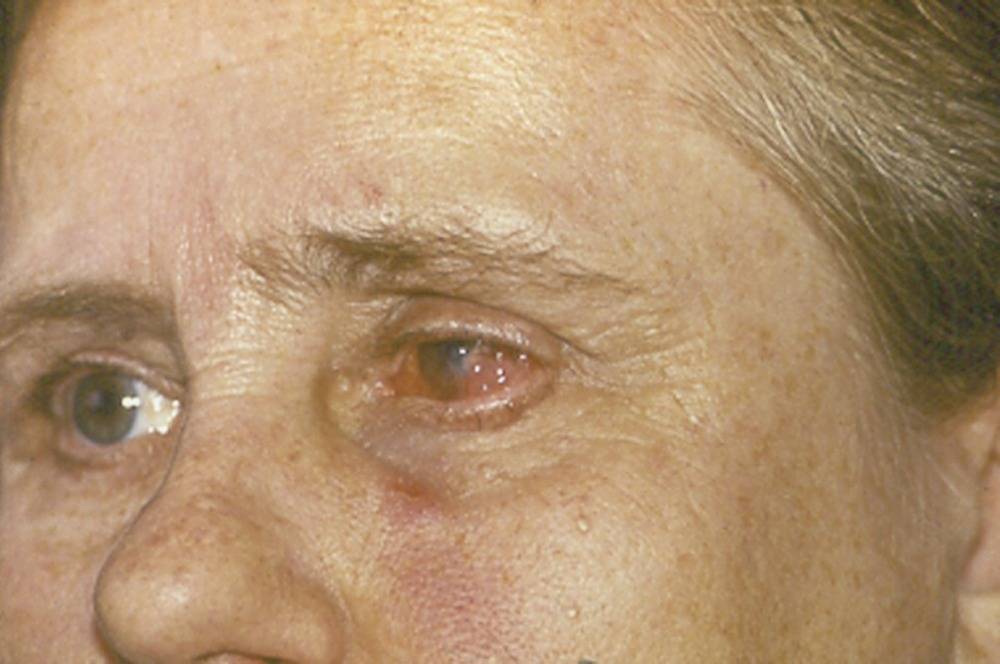
- Себорейная пузырчатка – это тяжело протекающее кожное заболевание. Пузыри себорейной пузырчатки, в отличие от обыкновенной, небольшого размера. Они быстро ссыхаются и образуют желтые или коричневые корочки, похожие на чешуйки. В первую очередь появляются на лице, волосистой части головы, затем опускаются на спину и грудь. На слизистой оболочке рта появляются крайне редко. При пузырчатке себорейной корки образовываются очень быстро. После удаления под ними прослеживаются влажные эрозии. Очень часто пузыри не заметны сразу и выявить первичность корочек очень сложно. Заболевание длится долго, течение доброкачественное.
Заболевание пузырчаткой может выявить только врач-дерматолог, основываясь на результатах осмотра, иммунологического, цитологического, гистологического обследований.
Пузырчатка у взрослых — лечение
Терапия пузырчатки любой этиологии всегда начинается с приема ударных доз таких гормонов, как Преднизолон, Дексаметазон и им подобных. Дозировку устанавливает лечащий врач в индивидуальном порядке, рассчитывая ее исходя из тяжести заболевания.
Лечение кортикостероидами очень длительное, может продолжаться в течение нескольких месяцев. Больной принимает ударную дозу до тех пор, пока образованные пузыри и эрозии не начнут заживать и пропадать. После чего количество препарата медленно снижается до определенного минимума.
Если в течение длительного периода не возникло рецидива, то препарат отменяют вовсе. Тем не менее, больной должен регулярно проходить обследование у лечащего врача на предмет выявления первых признаков пузырчатки.
При появлении таковых, возобновляется терапия кортикостероидами по старой схеме. Иногда случается так, что даже большие дозировки не справляются с тяжелыми признаками заболевания, из-за чего состояние стабильно ухудшается. Тогда применяется другой способ.
Такие средства, как Метотрексат, Сандиммун, Азатиоприн, относятся к группе цитостатиков и выполняют функцию подавления иммунитета. Их применение целесообразно после неудачного курса кортикостероидов. Схема приема та же. Изначально выписывается максимально возможная доза, а после очевидного улучшения состояния больного, дозировка уменьшается. Минимальное количество принимается на постоянной основе в течение длительного времени.
Вспомогательными средствами в лечении пузырчатки могут выступать следующие группы медицинских препаратов:
- Жаропонижающие средства — Парацетамол, Нимесил, Ибупрофен, Аспирин. Следует учитывать, что Аспирин противопоказан детям до 10 лет.
- Противовирусные препараты — Циклоферон, Арбидол, Виферон и др.
- Антигистаминные средства, которые помогут унять зуд — Цетрин, Диазолин, Фенистил и др.
- Антисептики для местных обработок — Мирамистин, Хлоргексидин, Офлокаин. Последний является комбинированным средством с анестетиками.
- Противомикробные препараты для ротовой полости — Орасепт, Фортеза. Применяются при появлении очагов заболевания на слизистых ротовой полости.
Чтобы усилить эффективность применяемых препаратов, затормозить процесс развития заболевания и предотвратить рецидив после выздоровления, существуют определенные процедуры. Одной из таких является гемосорбция. Представляет собой эффективный метод очистки крови через специальный фильтр и введением ее обратно капельным путем.
Альтернативой может выступать плазмоферез. Здесь технология существенно отличается. Взятая у больного венозная кровь разбавляется физраствором и разделяется на плазму и остальную массу. Токсины содержатся именно в плазме, поэтому эта часть удаляется, а другая половина смешивается с физраствором и вводится по вене.