Этиология
Основополагающим провоцирующим фактором возникновения такого дерматологического заболевания выступает повышенная восприимчивость человеческого организма к внешним и внутренним раздражителям, что приводит к развитию аллергического воспалительного процесса на кожном покрове.
От почесухи наиболее часто страдают люди, обладающие повышенной чувствительностью к белковой пище — именно по этой причине на первый план в лечении недуга выходит диетическое питание.
Симптоматические проявления почесухи зачастую вызывают такие ингредиенты:
- цитрусовые и клубника;
- малина и земляника;
- орехи и какао;
- яичный белок;
- куриное мясо;
- шоколад и грибы;
- сдобная выпечка;
- рыба и морепродукты;
- мёд и иные продукты пчеловодства;
- экзотические фрукты;
- копчёности и пряности;
- некоторые разновидности кофе;
- спиртные напитки.
Стоит отметить, что для того чтобы от такого заболевания пострадал ребёнок, находящийся на грудном вскармливании достаточно употребления вышеуказанных продуктов матерью малыша.
Воспалительно-аллергический процесс также может быть спровоцирован ответом организма на укусы насекомых, в частности блох, клещей и комаров.
Несмотря на то что пищевой фактор является самой распространённой причиной образования такой патологии, послужить источником к её развитию также может протекание иных недугов. Патологическими этиологическими факторами принято считать:
- неврастению;
- онкологические новообразования любой локализации;
- паразитарные или глистные инвазии;
- дисбактериоз кишечника;
- холецистит в острой и хронической форме;
- дискинезию желчевыводящих путей и другие нарушения функционирования ЖКТ;
- хронические стрессовые ситуации и протекание иных нервно-эмоциональных патологий;
- сахарный диабет;
- цирроз печени;
- хроническое течение гепатита;
- лимфогранулематоз.
Крайне редко пруриго развивается из-за длительного влияния на кожу солнечных лучей — в таких случаях ставят диагноз «солнечная почесуха».
Помимо этого, заболевание может быть вызвано изменениями в женском организме, возникающими на фоне беременности.
Классификация
Различают 4 разновидности пруриго:
Симптомы почесухи зависят от ее вида.
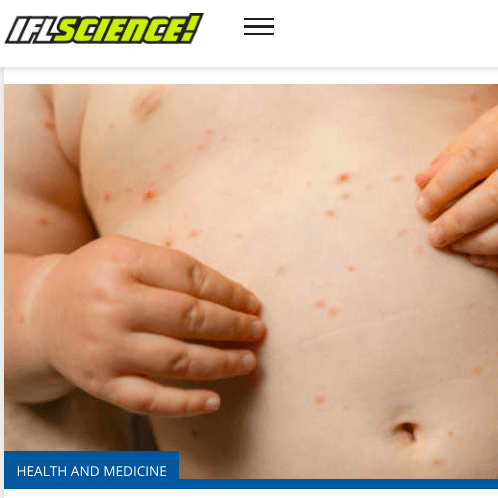
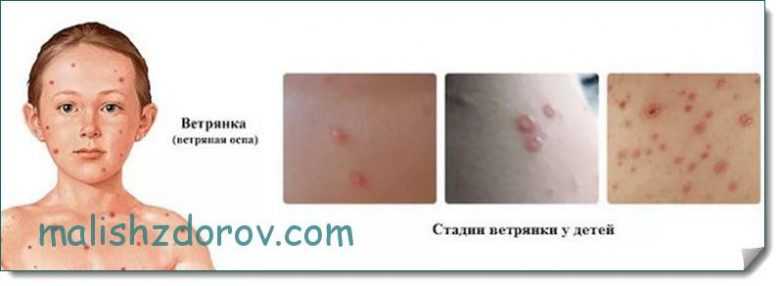
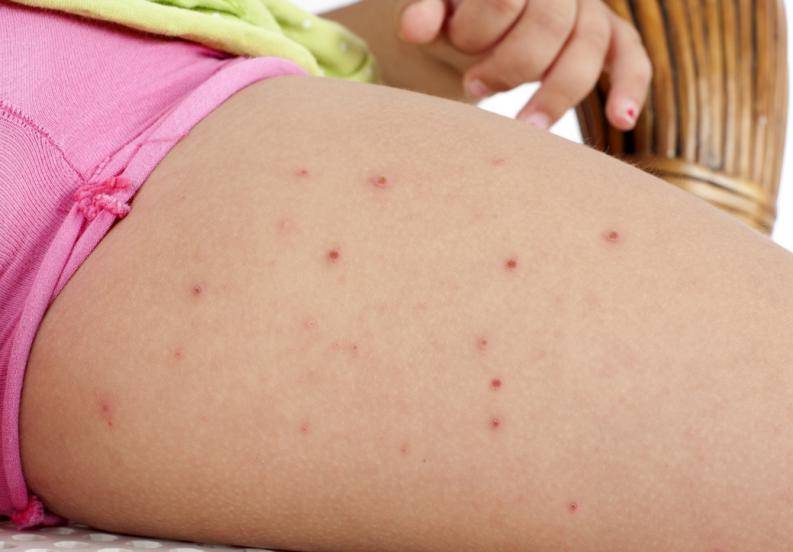
Почесуха у детей
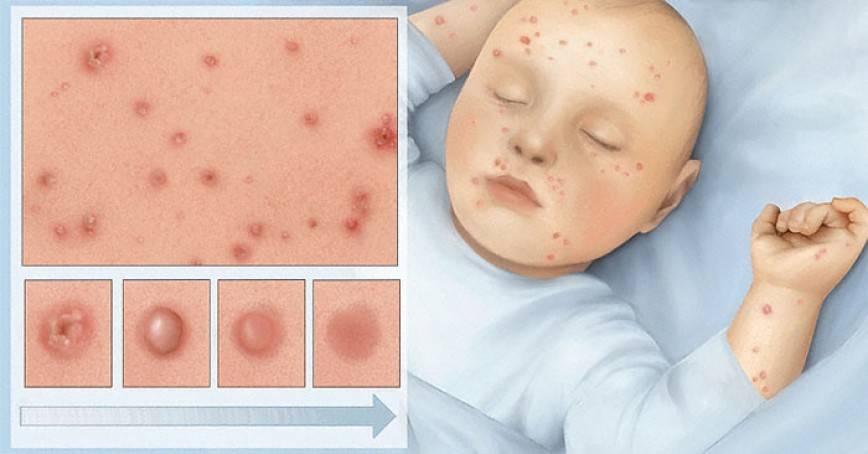
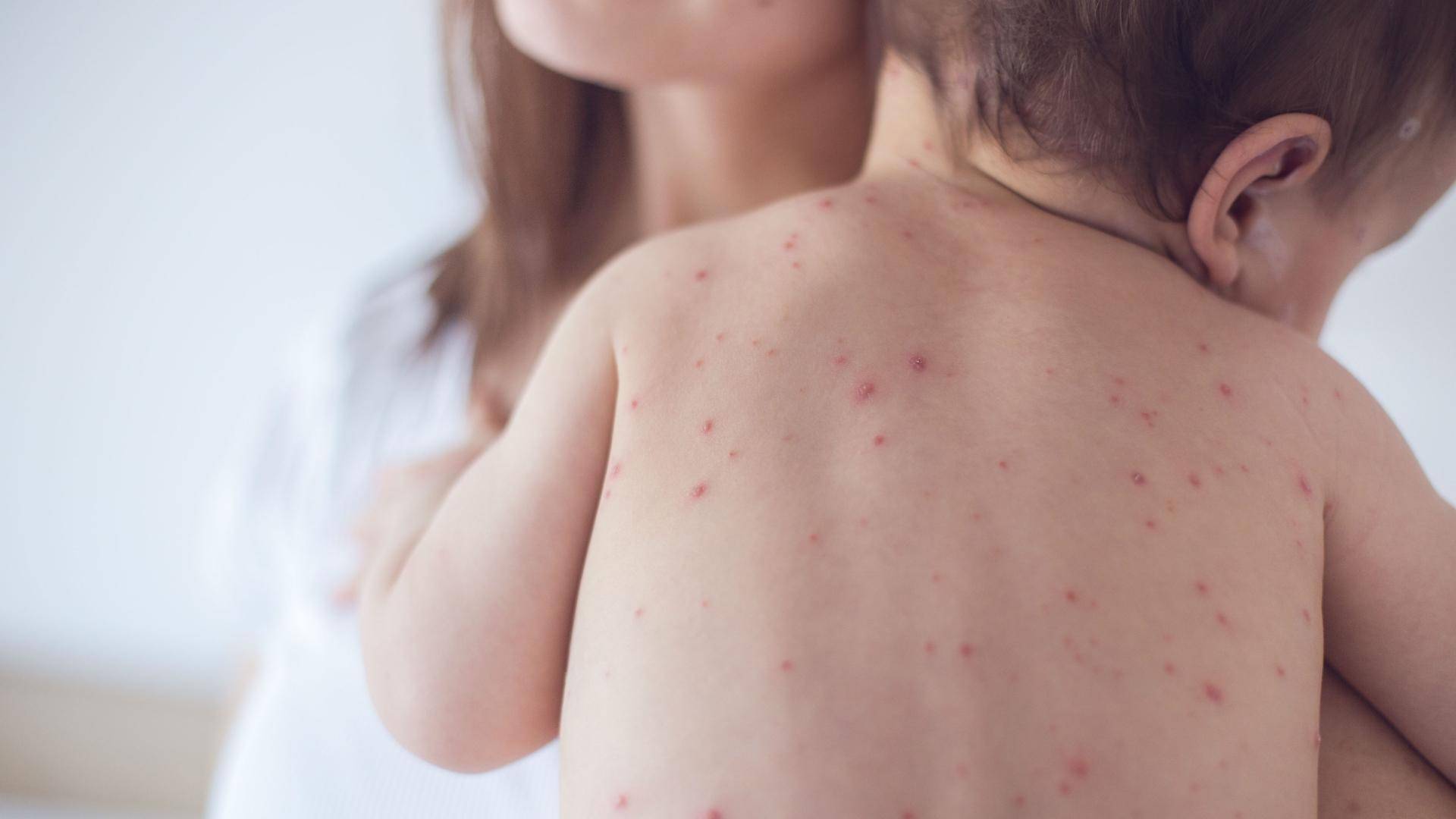
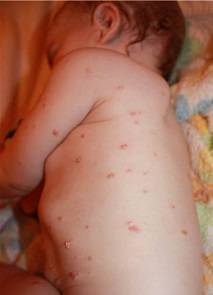
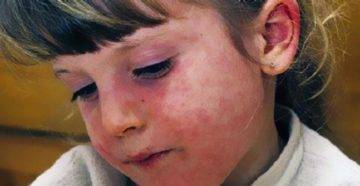
Подвержены этому заболеванию дети в возрасте от 6 месяцев до 5 лет, которые склонны к аллергическим реакциям или в анамнезе которых есть экссудативный диатез. Другое название этой болезни – строфулюс.
Детская почесуха сопровождается такими симптомами:
- появление узелковых высыпаний размером 3-5 мм;
- по центру каждого узелка есть пузырьки с прозрачной жидкостью внутри;
- сыпь всегда имеет четкие контуры;
- появляется сильный зуд;
- ребенка беспокоит головная боль, повышается температура тела.
Поскольку почесухи у детей сопровождаются сильным зудом, крохи становятся раздражительными, капризными и плаксивыми, ухудшается качество сна.
Детская почесуха появляется на лице, туловище и разгибательных поверхностях конечностей. Иногда высыпания можно заметить на ладошках и подошвах.
Этот вид болезни может самостоятельно регрессировать, если исключить из рациона питания ребенка продукты-аллергены.
Без лечения детская почесуха переходит во взрослую. У детей кожный покров становится сухим, увеличиваются паховые и бедренные лимфоузлы.
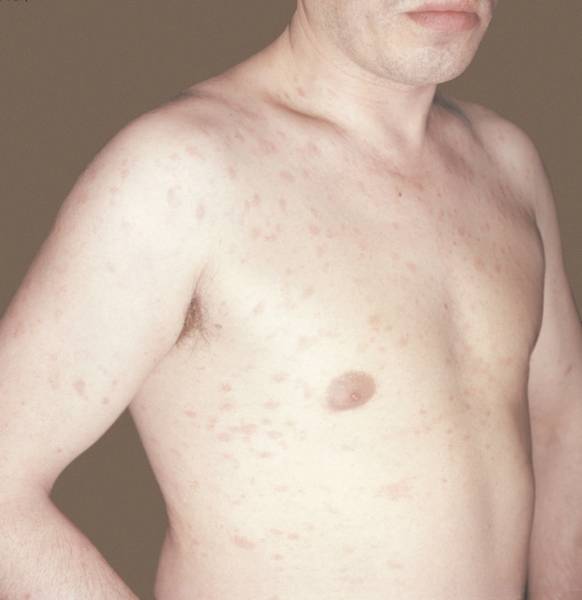
Почесуха у взрослых
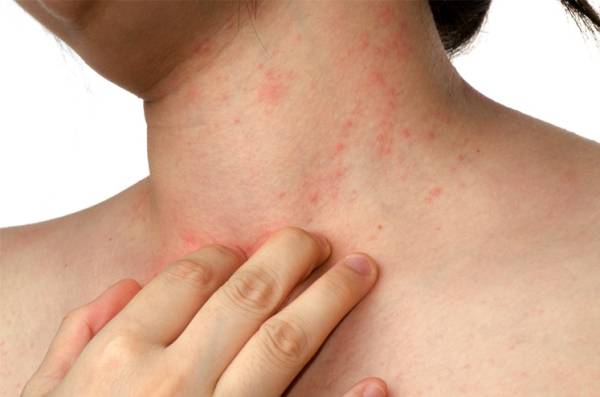
Развивается болезнь преимущественно у женщин в возрасте 30-40 лет. Может иметь острое или хроническое течение.
Почесуха у взрослых развивается как осложнение детской формы или на фоне сахарного диабета, расстройства пищеварительной системы или злокачественных новообразований.
Симптомы такие:
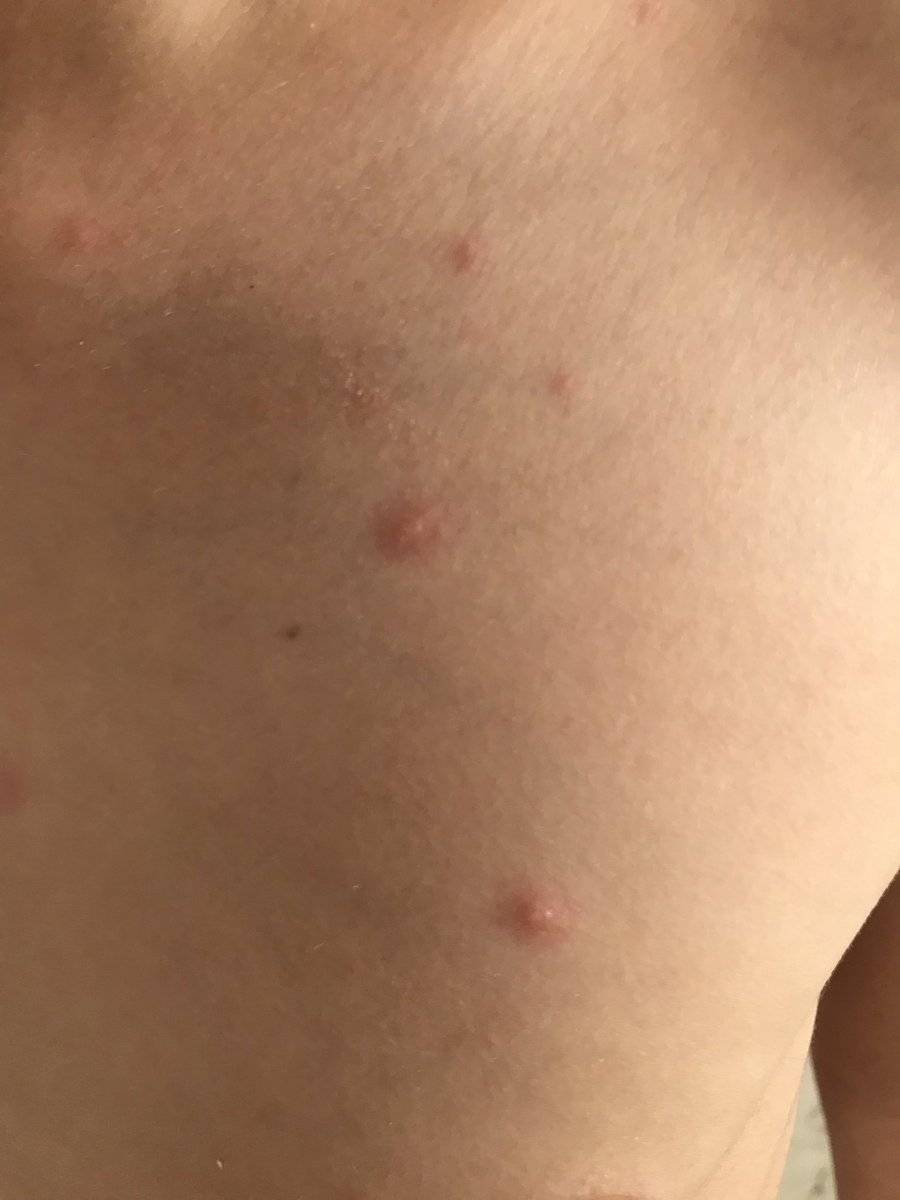
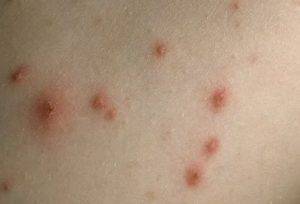
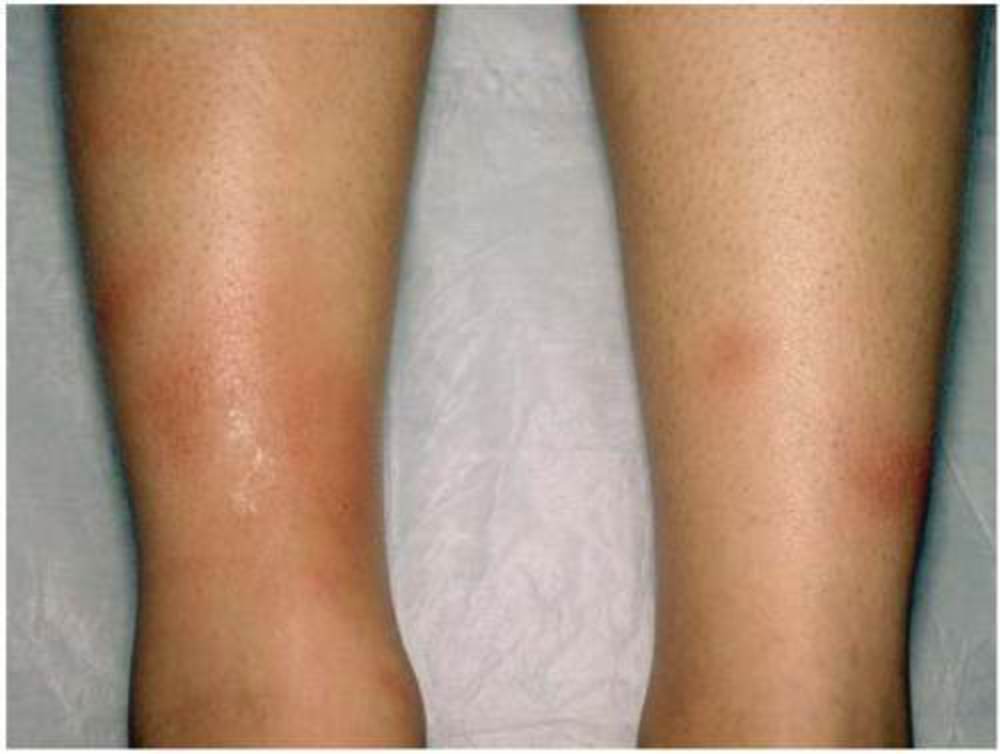
- узелковые высыпания на спине, ягодицах, животе и разгибательной поверхности конечностей (лицо затрагивается редко);
- плотные папулы конической или полушаровидной формы темно-красного цвета размером до 5 мм;
- сильно зудящие ярко-красные папулы.
Если заболевание имеет хроническое течение, то у больного диагностируют невротические нарушения.
Существуют разновидности взрослой пруриго — почесуха Бенье и почесуха Гайда. Предрасположены к этим формам болезни женщины старше 40 лет.
Гайда встречается редко. Болезнь возникает на фоне нервных расстройств, после укусов насекомых, из-за нарушения обменных процессов, проблем с печенью и желчным пузырем.
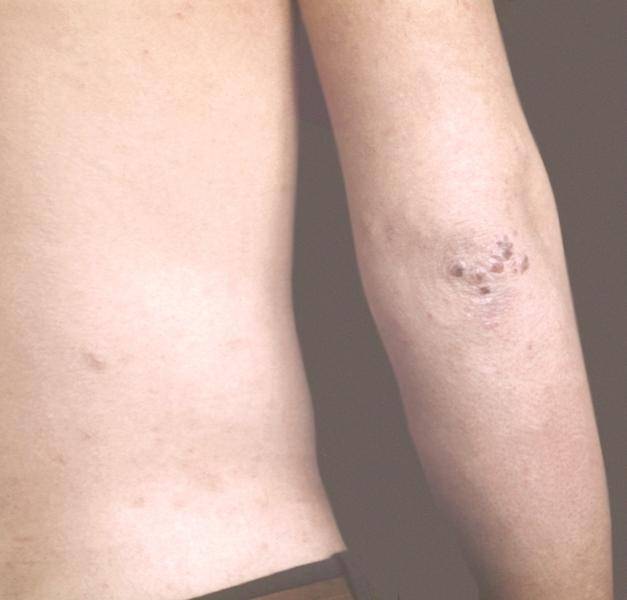
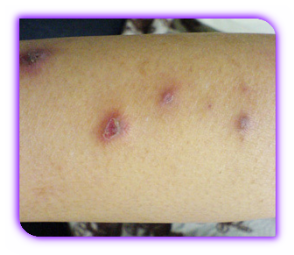
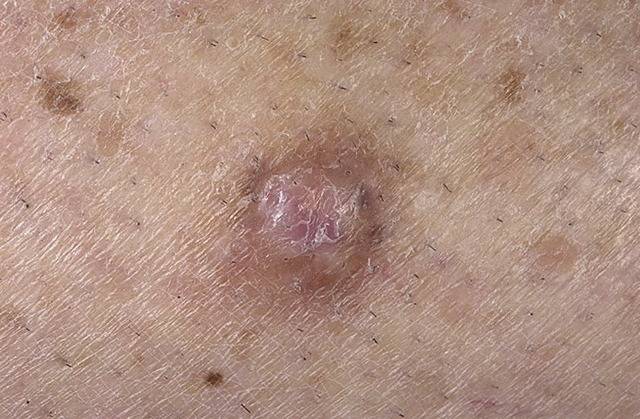
Узловатая почесуха
Узловатая почесуха встречается редко, преимущественно у мужчин в возрасте старше 40 лет. Признаки:
- большие узелки, до 2 см в диаметре;
- образуются высыпания в основном на разгибательных поверхностях предплечий и ног, реже – на руках и туловище;
- узелки шаровидной формы, темно-красного цвета.
Узловатая почесуха характеризуется длительным течением.
Старческая почесуха
Старческая почесуха встречается у мужчин в возрасте старше 70 лет. Ее еще называют сенильной. Пациента беспокоит сильный зуд, а кожный покров становится сухим.
Причинами появления этого заболевания являются болезни эндокринной системы, нарушение обмена веществ и атеросклероз.
Диагностика почесухи
Диагностировать почесуху может как дерматолог, так и врач-терапевт. Обычно дерматологу достаточно провести общий осмотр или дерматоскопию, чтобы поставить окончательный диагноз. В случае подозрения на почесуху и присоединенную к ней вторичную инфекцию обычно проводят бакпосев соскоба с целью обнаружения причины и ее возбудителя. Бакпосев помогает определить также чувствительность к тому или иному антибактериальному препарату. Если почесуха возникла на фоне одного из вида нарушений, связанных с желудочно-кишечным трактом или на фоне заболевания эндокринной системы, то тогда не обойтись без консультации эндокринолога или гастроэнтеролога. Помимо бакпосева, проводят также анализ кала с целью обнаружения гельминтов, а также анализ на дисбактериоз. В случае необходимости пациенту, страдающему почесухой, могут назначить УЗИ печени или поджелудочной железы, а также проведение печеночных проб или особый вид исследования ферментов поджелудочной железы.
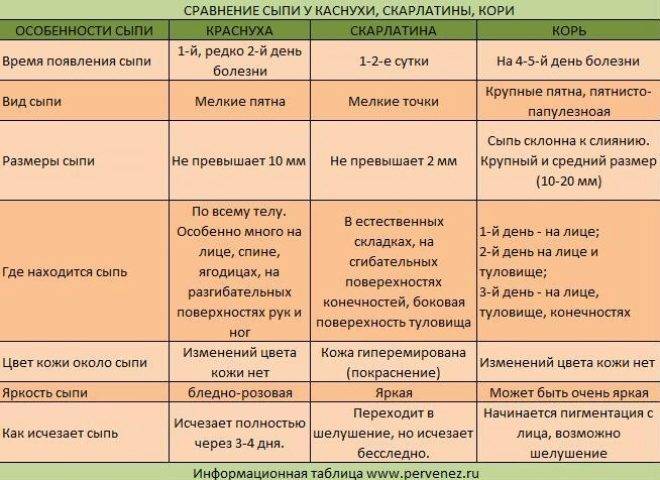
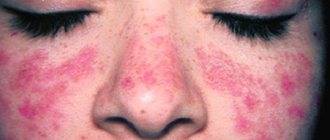
Очень важно диагностируя почесуху исключить при этом протекание какого-либо дерматологического заболевания, которое может быть похоже на почесуху из-за подобной клинической картины. Вообще отличить почесуху от любых других дерматологических заболеваний можно по ее месторасположению
Сыпь почесухи можно легко отличить от обычного атопического дерматита, токсидермии и уж тем более чесотки.
В случае атопического дерматита, высыпания будут локализоваться, как правило, на сгибательных поверхностях. В случае чесотки проведенная дерматоскопия поможет обнаружить типичные для нее ходы, тогда как положительный результат ее исследования подтвердит диагноз. Следует также сказать, что для токсидермии характерным будет связь высыпаний и приемом лекарственных препаратов.
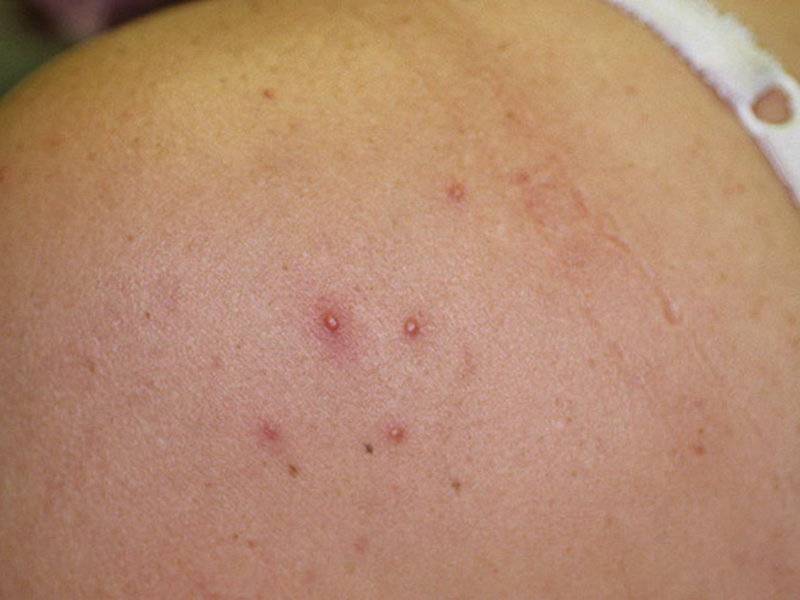
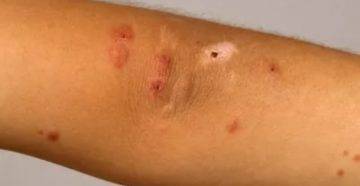
Почесуха: симптомы
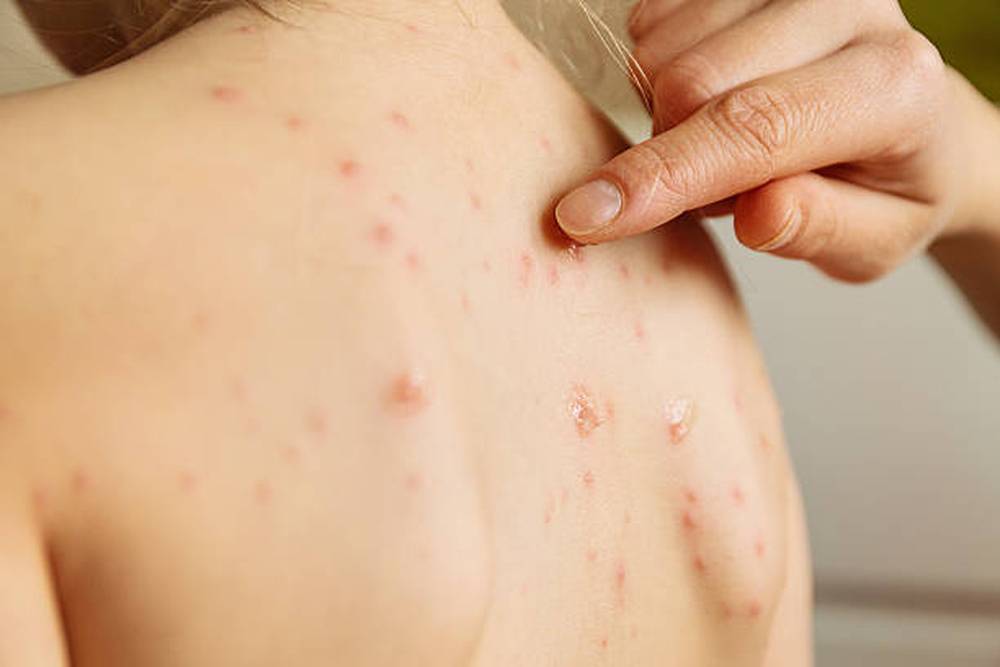
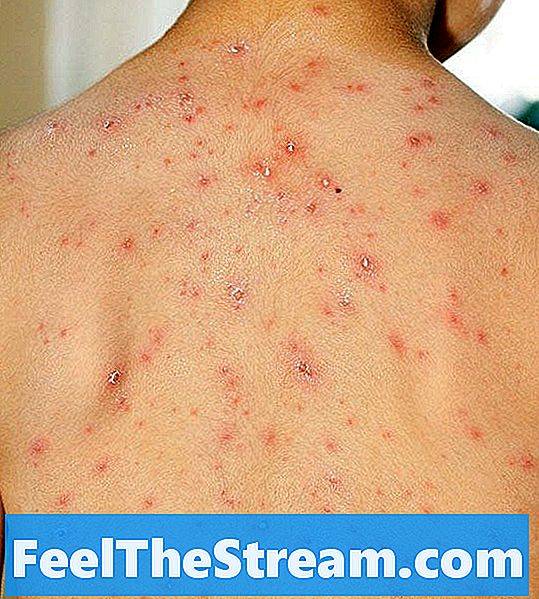
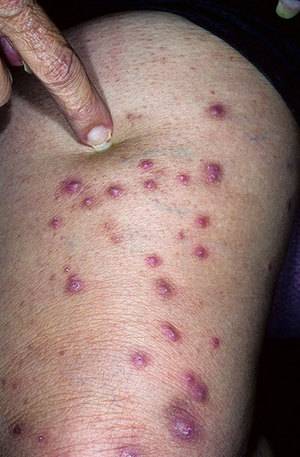 При развитии почесухи у детей на начальной стадии можно наблюдать образование на коже рассеянных и чересчур обильных высыпаний, которые имеют вид узелков до 5 мм, постепенно видоизменяющихся до небольших пузырьков. Впоследствии происходит прорыв этих пузырьков, что сопровождается появлением точечных эрозий, приобретающих в дальнейшем серозные корочки. Чаще всего точечные эрозии на участках кожи туловища и лица дополняются множеством высыпаний.
При развитии почесухи у детей на начальной стадии можно наблюдать образование на коже рассеянных и чересчур обильных высыпаний, которые имеют вид узелков до 5 мм, постепенно видоизменяющихся до небольших пузырьков. Впоследствии происходит прорыв этих пузырьков, что сопровождается появлением точечных эрозий, приобретающих в дальнейшем серозные корочки. Чаще всего точечные эрозии на участках кожи туловища и лица дополняются множеством высыпаний.
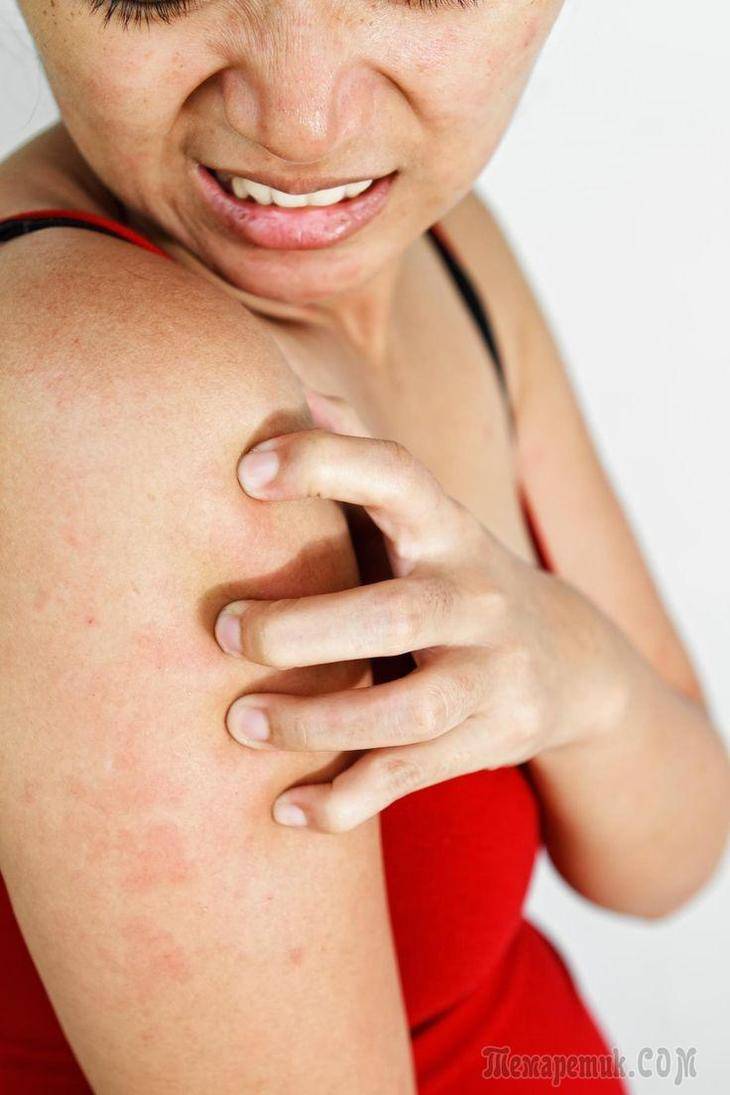
Образование папуловезикулы, которая является одним из симптомов почесухи, можно наблюдать на кожных покровах ладони и подошв. Одной из их особенностей является наличие отечного основания, предусматривающего воспалительный ободок порядка 7 мм. Человек, который заразился почесухой, часто жалуется на интенсивный зуд. Желание расчесать участки высыпаний заканчивается образованием большого количества экскориаций. Если эта болезнь развивается у детей, то она создает хорошую почву для нервно-психических срывов, из-за чего ребенок становится капризным, плаксивым, может ухудшиться сон, а также появиться повышенная раздражительность.
Часто для того чтобы избавиться от большинства симптомов почесухи, не приходится прибегать к специальным лечебным мероприятиям. Достаточно убрать из рациона ребенка коровье молоко и детские смеси. В некоторых случаях болезнь может трансформироваться в пруригинозную экзему или же атопический дерматит. У некоторых пациентов почесуха может видоизмениться до взрослого заболевания.
Определить такую трансформацию можно по уменьшению брюшного и исчезновению подошвенного рефлекса. Также для этого состояния характерно появление такого признака, как белый дермографизм. Что касается детей, то у них отмечается сухость кожи, увеличение паховых и бедренных лимфоузлов, дополняемых ангидрозом.
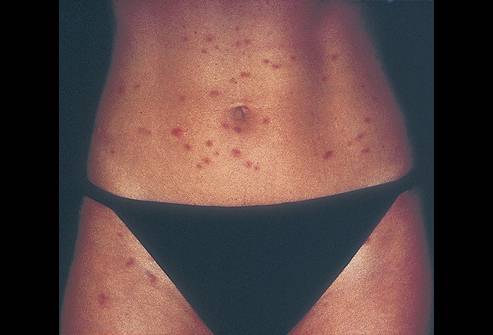
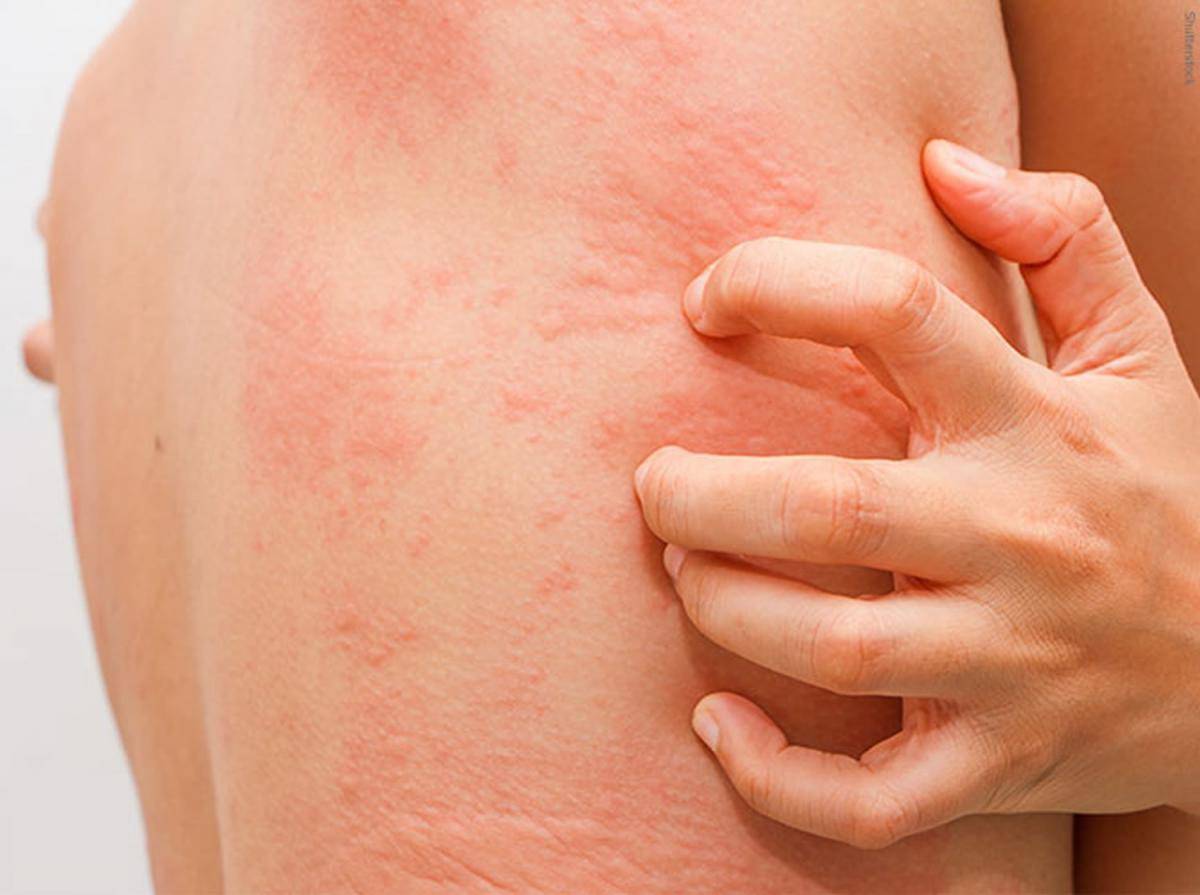
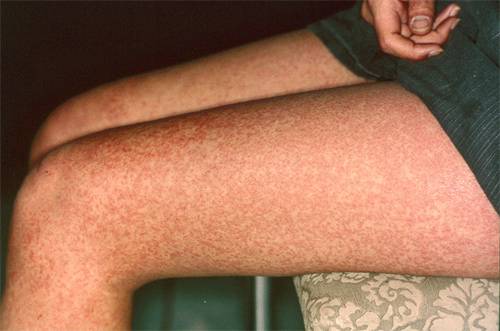
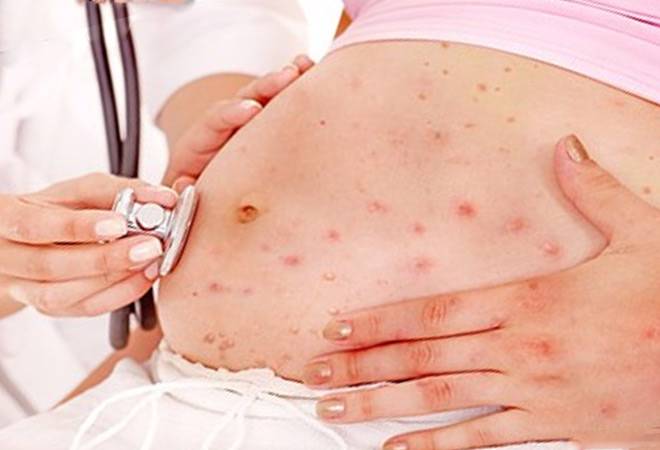
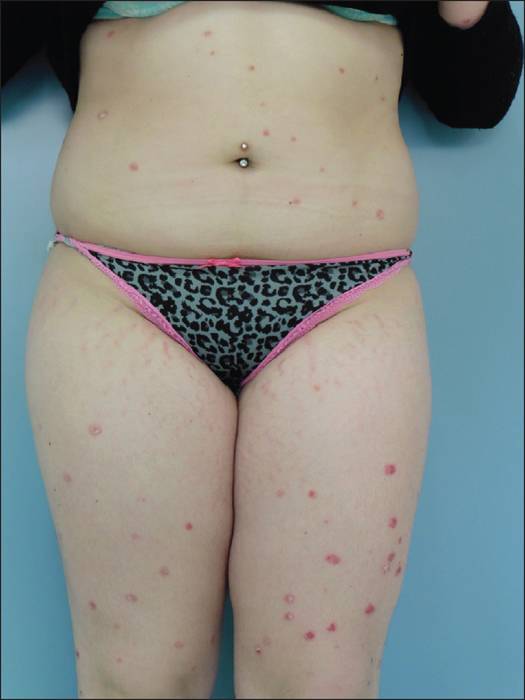
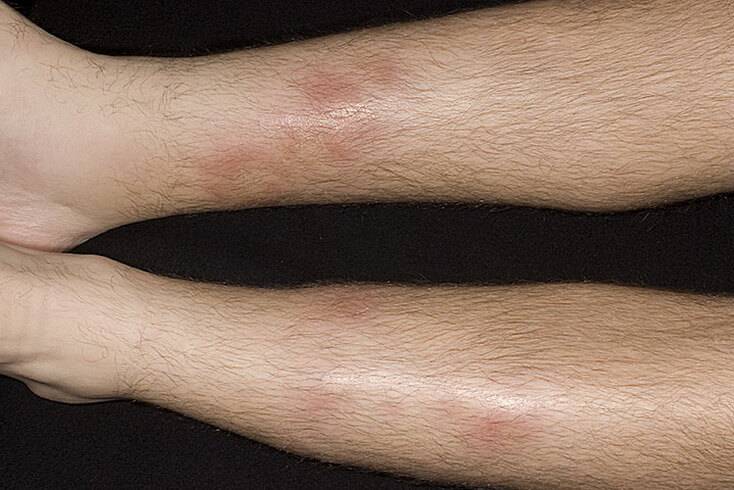
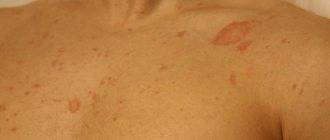
При развитии этого заболевания у взрослых кожа на ягодицах, животе, а также на разгибательной поверхности конечностей и спины покрывается четко просматриваемыми узелковыми, зудящими высыпаниями. В подавляющем большинстве случаев повреждения сгибательной поверхности конечностей и лица не происходит. У взрослых эта болезнь сопровождается образованием плотных полушаровидных или конических папул, имеющих красно-бурый оттенок до 5 мм. В качестве дополнительных симптомов могут выступать папулы, имеющие ярко-красный оттенок и вызывающие более сильный зуд.
Ярко выраженным симптомом почесухи является наличие большого количества экскориаций, имеющих геморрагические корки. При отсутствии лечебных мероприятий у взрослых эта болезнь может со временем приобрести хронический характер протекания. В подобном состоянии человек начинает жаловаться на невротические проявления, которые могут быть представлены бессонницей, четко просматриваемой эмоциональной лабильностью и раздражительностью.
Отличительной особенностью узловой почесухи является продолжительное протекание в хронической форме. Отмечаемые высыпания характеризуются плотными папулами, имеющими полушаровидную форму. Обычно они имеют размер в пределах 6-15 мм. При этой разновидности почесухи часто наблюдаются высыпания, покрывающие кожу на разгибательной поверхности ног, при этом на туловище и руках покровы поражаются гораздо реже.
Если болезнь возникла в результате расчесывания высыпаний, то помимо почесухи человек может испытывать дискомфорт, вызванный развитием таких заболеваний, как:
- фолликулит;
- остиофолликулит;
- фурункулез;
- пиодемия.
Формы заболевания
В настоящее время принято различать следующие клинические формы заболевания:
- Детская.
- Взрослая.
- Почесуха узловатая Гайда.
- Старческая (сенильный зуд).
Кроме самостоятельных нозологических единиц, также выделяют несколько симптоматических форм. Например, почесуха беременных, летнее или зимнее пруриго и т. д.
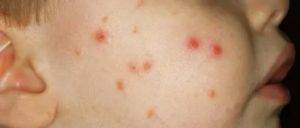
Детская
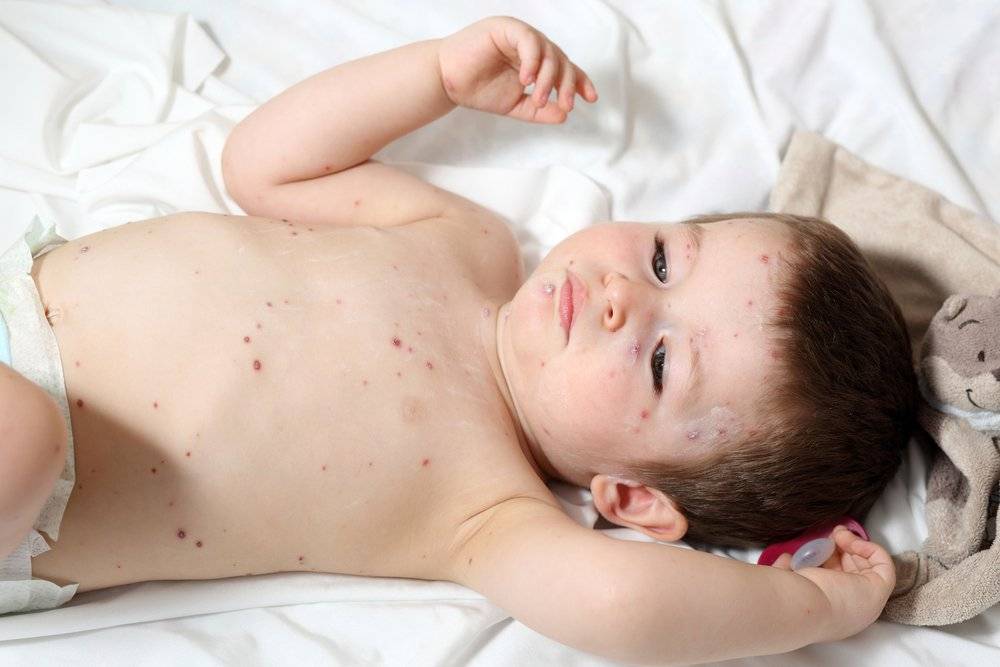
Врачи-специалисты детскую почесуху также называют строфулюсом или крапивницей. Как правило, развивается в раннем возрасте от шести месяцев до трёх лет. У некоторых детей может наблюдаться и в 5 лет. Клиническая картина детской почесухи:
- Интенсивный зуд.
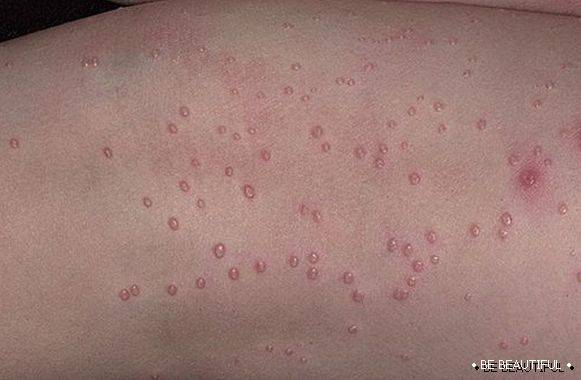
- Появляются многочисленные ярко-розовые отёчные узелки мелких размеров. В центре высыпаний определяются маленькие пузырьки (папуло-везикула).
- У основания пузырьков могут быть волдыри.
- При расчёсывании остаются узелки, имеющие кровянистую корку.
- Основная локализация сыпи — туловище, разгибательные поверхности рук и ног, ягодицы и лицо.
- В области расчёсов высыпаний нередко развивается гнойная инфекция (вульгарное импетиго).
- Характерно хроническое течение с недолгими ремиссиями.
Зачастую в возрасте 3—5 лет заболевание разрешается самостоятельно или трансформируется в нейродермит. Перечислим предвестники вялотекущего течения и перехода детского пруриго во взрослую форму или нейродермит:
- Наличие белого дермографизма.
- Невротические явления (плаксивость, возбуждённость, нарушение сна и т. д.).
- Отсутствие подошвенного рефлекса.
- Сухая кожа с серым оттенком.
- Увеличение лимфоузлов.
Взрослая (болезнь Бенье)

В основном встречается в среднем и пожилом возрасте. Ведущие клинические проявления заболевания:
- Крайне интенсивный зуд, не дающий покоя пациенту.
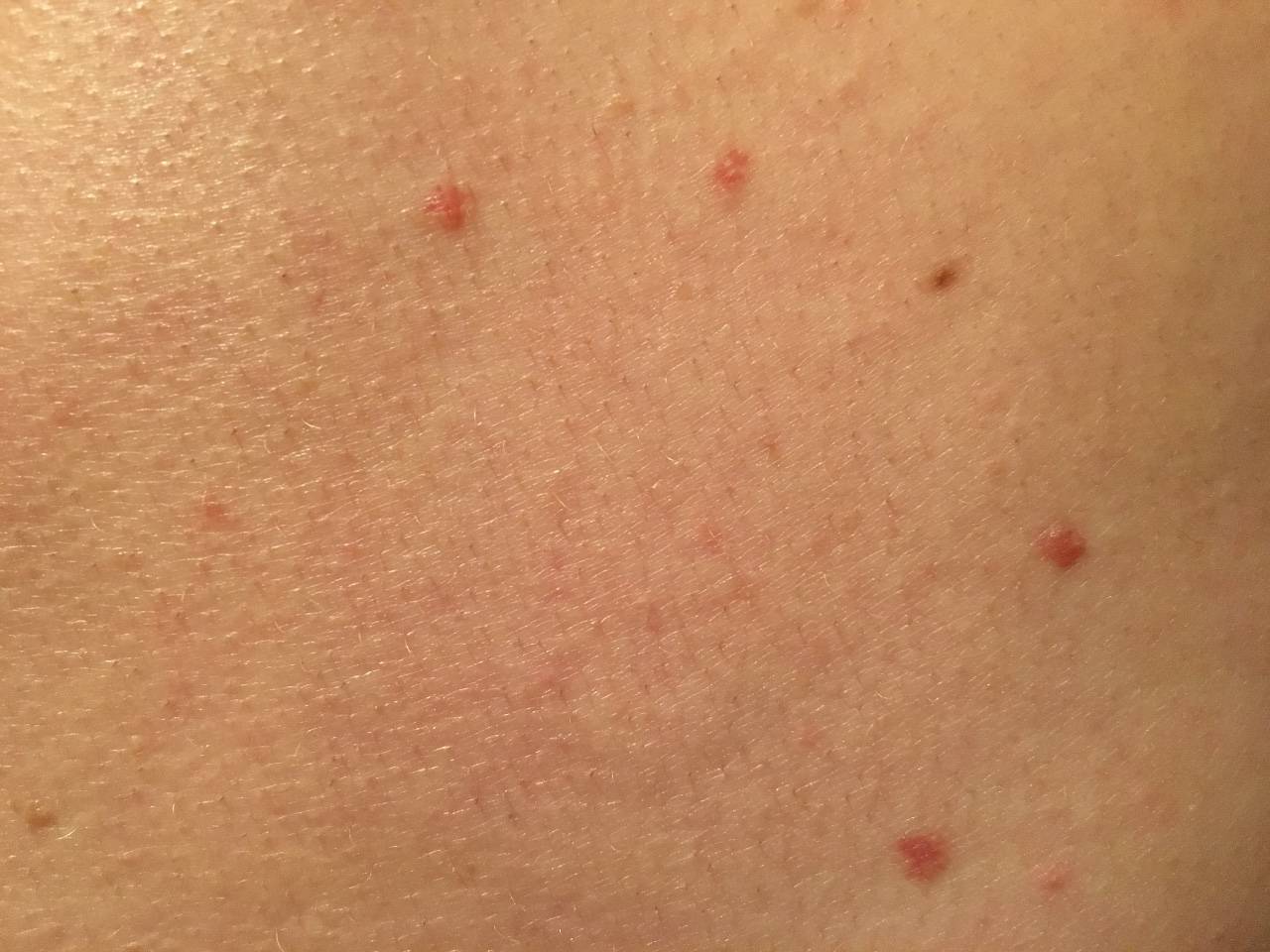
- Обнаруживаются полушаровидные узелки (папулы) с красно-бурым оттенком. Имеют плотную консистенцию, из-за постоянных расчёсов покрыты кровянистой коркой.
- Мелкие размеры (как чечевица), не более трёх миллиметров.
- Обычно поражаются разгибательные поверхности рук и ног, а также область туловища.
- Склонность высыпаний к слиянию не наблюдается.
- Заболевание может продолжаться несколько месяцев, а то и лет.
- Вследствие расчёсов нередко возникает гнойно-воспалительный процесс на коже (пиодермия).
Хроническое течение болезни провоцирует развитие невротических расстройств. У многих пациентов отмечается нарушение сна вплоть до бессонницы. Также могут увеличиваться различные группы лимфатических узлов.
Узловатая Гайда
Почесухой узловатой Гайда преимущественно болеют женщины в возрасте старше 40 лет. Вначале появляется сильнейший зуд, который беспокоит несколько раз в день. Выявляются полушаровидные папулы и узлы, имеющие буровато-красный оттенок. Размер высыпаний от 3—5 мм до нескольких сантиметров, которые, как правило, обнаруживаются на конечностях.
Постоянные расчёсывания приводят к тому, что на узелках формируются кровянистые корки или бородавчатообразные разрастания. Узелковые высыпания могут быть как одиночными, так и множественными. Имеют склонность к группированию, но не сливаются. Сыпь держится достаточно продолжительное время. После разрешения остаются пигментированные рубцы. Течение заболевание длительное, может составлять десятки лет.
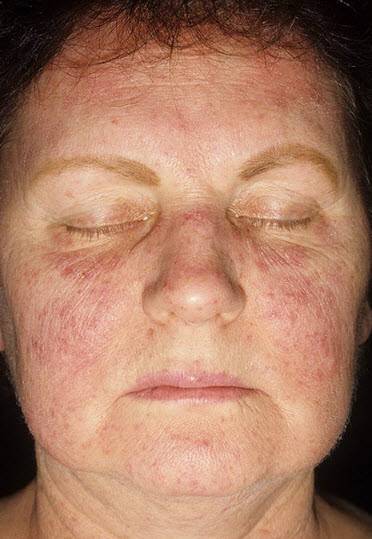
Старческая
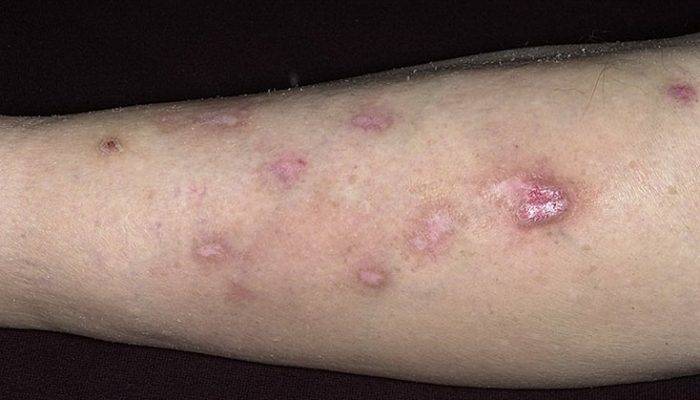
В клинической практике старческая почесуха нередко именуется как сенильный зуд. Примерно у каждого второго человека, возраст которого перевалил за 70 лет, наблюдается эта кожная патология. По некоторым статистическим данным, чаще страдают мужчины. Приступы нестерпимого зуда обычно беспокоят в ночное время суток.
Специалисты связывают появление заболевания с эндокринными нарушениями, атеросклерозом и сухостью кожи. Вместе с тем следует отметить, что старческая почесуха — это диагноз исключения, который ставят только в том случае, если не найдена другая причина интенсивного зуда.
Классификация и локализация
В зависимости от возраста больного заболевание подразделяется на несколько разновидностей, которые имеют определенные особенности и характерные симптомы. Благодаря принятой классификации можно отнести выявленную болезнь к определенному типу, что даст возможность быстрее определить наиболее оптимальную схему лечебного воздействия.
Существуют следующие разновидности рассматриваемого заболевания:
- детская разновидность, которая наиболее часто диагностируется у детей в возрасте до 5 лет и проявляется как высыпания на коже с серозным наполнением внутри, которые сильно зудят и в значительной степени понижают качество жизни больного. Особенно часто возникает почесуха у детей, которые страдают нарушениями в работе кишечно-желудочного тракта, имеют плохой ночной сон, отличаются беспокойством и склонны к аллергиям с кожными проявлениями (сыпь, волдыри на коже с сильным зудом);
- взрослая почесуха, имеющая также названия пруриго и почесуха Бенье, диагностируется у взрослых людей в возрасте старше 50 лет при склонности к частым и обильным аллергическим реакциям, при перенесенном в детском возрасте диатезам различной природы, а также в случае провокации организма вследствие употребление продуктов питания, вызывающих раздражение желудочно-кишечного тракта. У взрослых почесуха переносится более тяжело, чем у детей, что объясняется большим количеством высыпаний на коже во взрослом возрасте, которые сильно зудят и чешутся;
- узловатая разновидность болезни, которая также имеет название почесухи Гайда, характеризуется образованием на коже многочисленных высыпаний, вызывающих сильное жжение и зуд. В наибольшей степени подвержены данной разновидности болезни люди, которые перенесли сильный и длительный стресс, страдают эндокринными заболеваниями, а также поражениями печени, желчевыводящих путей и почек;
- старческий вид почесухи (также имеет название сенильной почесухи) характеризуется возникновением у людей в старческом возрасте (более 70 лет), когда отмечается накопление различных органических изменений, патологий органов и их систем. При атеросклерозе, сердечных заболеваниях, при патологиях эндкринной системы вероятность развития данного вида почесухи особенно возрастает. Проявления старческой разновидности рассматриваемой болезни характерны: по ночам возникают приступы сильного зуда на ограниченном участке кожи, на которых затем отмечаются сначала одиночные высыпания, а затем все более многочисленные. Высыпания могут иметь наполнение (обычно серозной жидкостью) либо не иметь наполнения.
Поскольку разновидности почесухи имеют различные проявления, отнесение болезни к определенному типу позволяет в наиболее короткие сроки выбрать оптимальную схему лечения. При этом полученный положительный результат сохраняется в течение длительного времени.
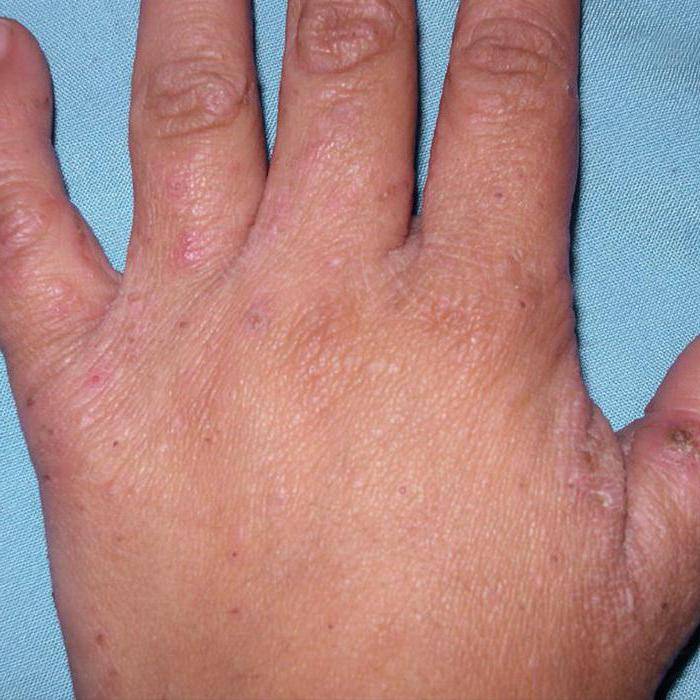
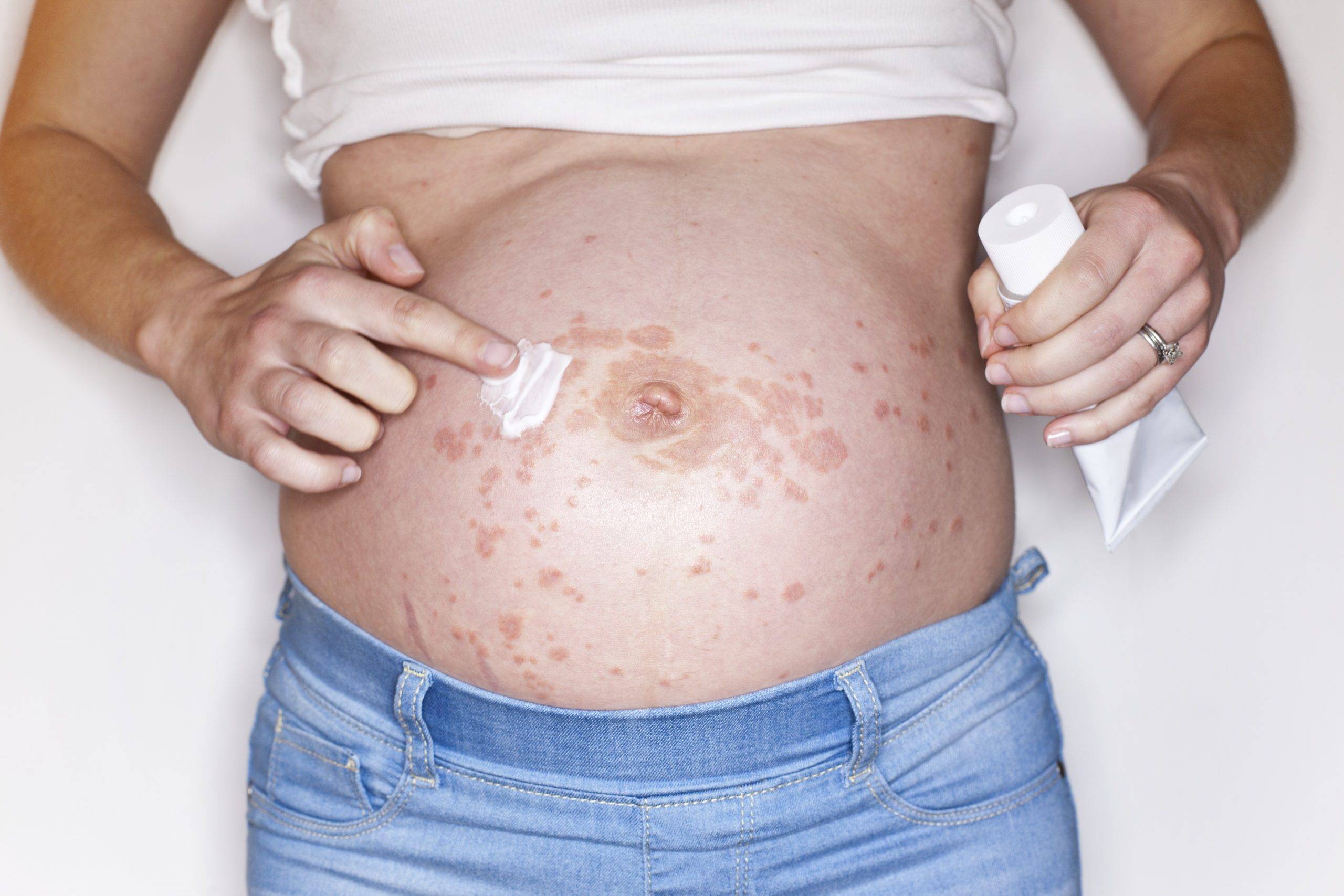
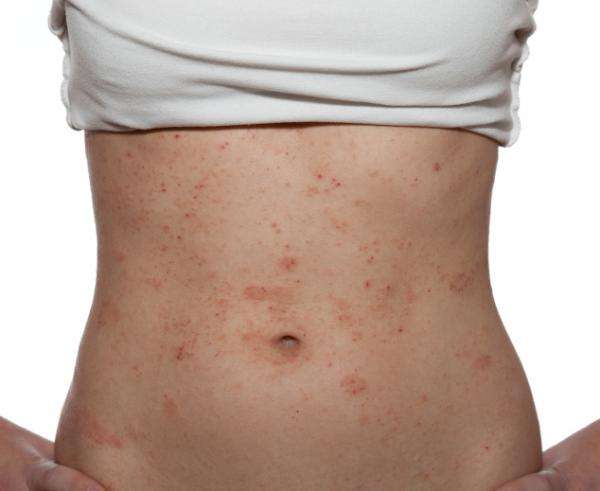
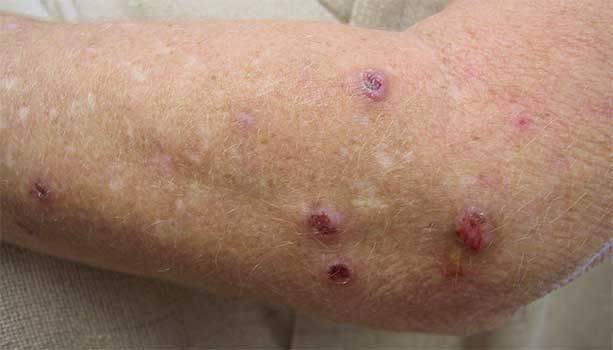
Почесуха у взрослых (фото)
Народная медицина
Перед тем как использовать домашние рецепты, следует проконсультироваться с дерматологом. Специалисты рекомендуют применять только уже проверенные средства с натуральными продуктами и травами, и не слишком сильно экспериментировать. Вот наиболее популярные и безопасные рецепты:
- Крахмальная ванна. Растворите в стакане воды 50 граммов крахмала и вылейте это в теплую ванну. Принимать такую ванну надо 15-20 минут
- Ванна с отваром из березовых почек. Залейте двумя литрами кипятка двести граммов березовых почек и прокипятите две минуты. Настаивайте отвар три часа, затем процедите и добавьте в теплую ванну. Принимать ванну нужно около получаса
- Компресс из картофеля и тыквы. Тыкву и картофель нужно натереть, не сливая сок. Затем нанести смесь на марлевую повязку, положить этот компресс на пораженный участок и закрепить пергаментом. Держать один-два часа, затем заменить свежей смесью
- Целебными свойствами обладает сельдерей. Необходимо взять желательно свежие его корни и мелко нарезать в соотношении 1 столовая ложка на 250 мл кипятка. После настаивания около получаса можно прикладывать примочки. Оставшуюся смесь следует перемешать в соотношении 1 к 3 с подсолнечным маслом для получения мази, которая уменьшит воспаление и зуд.
- Издавна тысячелистник применялся врачами и целителями для заживления ранок при пруриго. Для лечения заболевания следует его свежие листья залить кипятком, после чего остуженное растение следует прикладывать на воспалённые места.
- Если имеется засушенный тысячелистник, то нужно столовую ложку травы заварить стаканом кипятка. Для приготовления ванны следует увеличить количество травы до 50 гр. и соответственно залить её 2 литрами воды. После принятия ванны не нужно вытираться, а все бельё необходимо поменять.
- Вещества, которые содержатся в полыни, способствуют исчезновению зуда и снятию покраснений. При почесухе необходимо нанести её свежий сок на поражённые участки кожи.
- Чтобы лечить заболевание в любое время года, можно изготовить примочки из полыни, залив 1 столовую ложку растения стаканом кипятка. Для приготовления ванн соотношение полыни и кипятка увеличивается в 10 раз.
- Лечебные возможности лопуха известны давно и широко используются в медицине. Чтобы уменьшить болезненные ощущения, его можно принимать как внутренне, так и внешне. Лист лопуха опускается в кипяток, после чего лицевой стороной фиксируется на поражённый участок кожи.
- Для приготовления отвара необходимо 1 чайную ложку порошка корня лопуха залить 250 мл кипятка и варить, не доводя до кипения около 10 минут. Полученную настойку следует пить 1/3 стакана до приёма пищи.
- Для приготовления мази нужно смешать порошок из корня лопуха с вазелином в соотношении 1 к 3 и наносить его после принятия ванны с отваром дубовой коры.
Все процедуры следует повторять ежедневно, пока симптомы полностью не исчезнут. Народные методы помогают справиться с зудом, однако вылечить почесуху они не способны
Почесуха: причины
К числу факторов, которые провоцируют возникновение почесухи, следует отнести сенсибилизацию организма. На ее фоне впоследствии на коже развиваются процессы аллергического воспаления. Сенсибилизирующее воздействие на организм оказывают пищевые продукты. Вызывать аллергию у грудничков может прием таких продуктов, как материнское и коровье молоко. У детей более старшего возраста неприятные изменения кожи могут быть вызваны употреблением грибов, яиц, мучных продуктов, цитрусовых, клубники, шоколада, а также отдельных видов рыбы. Аллергия может наблюдаться у взрослых людей, если в их рационе будут присутствовать такие пищевые сенсибилизаторы, как:
- кофе;
- копчености;
- алкоголь;
- мед;
- пряности;
- острые продукты.
На развитие болезни у детей оказывает влияние и склонность организма к аллергическим реакциям. Последние могут быть представлены в виде экссудативного диатеза и различных ферментопатий пищеварительного тракта. Вне зависимости от возраста спровоцировать это заболевание у человека может аутоинтоксикация и аутосенсибилизация организма кишечника при условии, если в организме развивается дисбактериоз, дискинезия желчевыводящих путей и глистная инвазия.
Если говорить о почесухе, которая развивается у взрослых, то чаще всего ее вызывают нервно-эмоциональные расстройства, например, невроз, психоз, а также отдельные болезни общего характера, скажем, хронический гепатит, цирроз печени. В некоторых случаях благоприятствующим развитию этого заболевания фактором может выступить укус насекомого. В этом случае такой недуг принято относить к эпизоонозам. Подобное предположение позволяет понять, почему этот недуг так часто встречается среди жителей сельской местности, а также имеет сезонный характер.
Диагностика
Дерматолог может поставить диагноз на основании визуального осмотра и дерматоскопии высыпаний. Если есть подозрения, что присутствует инфекция, то проводится бакпосев соскоба, чтобы выявить возбудителя и подобрать эффективную антибактериальную терапию.
Почесуха беременных, как и детская, может быть вызвана гельминтами, поэтому требуется обследование на глистные инвазии.
Диагностика заключается не только в постановке диагноза, но и в выявлении причины болезни. Чаще всего пациенту назначают анализ кала на выявление яиц гельминтов и анализ на дисбактериоз кишечника. Иногда могут понадобиться дополнительные обследования:
- УЗИ печени и поджелудочной железы;
- печеночные пробы;
- обследование ферментов поджелудочной железы.
Во время диагностики важно дифференцировать сыпь при почесухе от высыпаний при атопическом дерматите, чесотке и токсикодермии. Узловая форма заболевания схожа с красным плоским лишаем
Лечение гломерулонефрита у детей
При выраженной симптоматике лечение проводят в стационаре под наблюдением нефролога или уролога. Ребенку показаны постельный режим и диетотерапия. Для облегчения состояния и купирования воспаления назначаются медикаменты.
Медикаменты
При остром течении болезни в терапию включают антибиотики – Эритромицин, Ампициллин. Они уничтожают патогенные бактерии, которые провоцируют синтез и задержку иммунных комплексов в почках.
Препараты симптоматического действия:
- мочегонные средства (Лазикс, Фуросемид) – уменьшают отечность лица и конечностей, понижают АД;
- ингибиторы АПФ (Берлиприл, Эналаприл) – нормализуют артериальное давление;
- глюкокортикостероиды (Дипроспан, Преднизолон) – купируют воспаление в гломерулах, препятствуют разрушению почечной ткани;
- антикоагулянты (Диофлан, Виатромб) – разжижают кровь, препятствуют тромбообразованию;
- иммуносупрессивные лекарства (Левамизол, Декарис) – подавляют аутоагрессию, уменьшая выраженность аллергических реакций.

При активных формах ХГН ребенку прописывают цитостатики – Циклофосфамид, Азатиоприн, Хлорамбуцил. Они подавляют аутоагрессию, что ведет к уменьшению воспаления в почках. Часто используются в качестве альтернативы при противопоказаниях к приему кортикостероидов.
Диета и питье
При гломерулонефрите придерживаются диеты №7 по Певзнеру. Минимум на 1-2 недели из рациона полностью исключают:
- поваренную соль;
- газированные напитки;
- маринады;
- консервированные овощи;
- кофе;
- кондитерские изделия.
Для восполнения недостатка белка в меню вводят диетическое мясо, некислые овощи, рыбу
Особое внимание уделяют питьевому режиму. В день можно пить не более 0.5-0.6 л жидкости
Нарушение рекомендаций чревато повышением АД, отеком легких.
Диализ
Для выведения из организма токсинов назначается диализ – внепочечная чистка плазмы крови от креатинина, мочевины, продуктов распада белков и т.д. В зависимости от показаний процедура выполняется двумя способами:
- экстракорпорально – очищающий аппарат с системой тонких фильтров находится вне организма;
- интракорпорально – кровь очищается от токсинов в пределах организма за счет введения в брюшную полость адсорбирующих растворов.
При остром гломерулонефрите диализ выполняется несколько раз, а при хроническом – пожизненно до 3 раз в неделю.
Физиотерапия
В целях лечения узловатой почесухи врачи назначают прохождение таких физиотерапевтических процедур:
- Индуктотермия – воздействие на очаги заболевания переменным магнитным полем. Итогом лечения становится скорейшее снятие воспалений, устранение болевого синдрома и раздражающего зуда.
- Электрофорез – пораженные участки эпидермиса подвергают стимуляции слабыми разрядами тока. Параллельно в ткани вводят лекарственные препараты. Под действием электрофореза компоненты медикаментов лучше проникают в глубинные слои кожи.
- Ультрафиолетовое облучение – процедура активизирует в организме ряд фотохимических и биологических процессов. Использование методики способствует ускоренному заживлению ран и снятию воспалений.
- Фонофорез – ультразвуковая стимуляция эпидермиса, в ходе которой пораженные участки обрабатываются противовоспалительной гидрокортизоновой мазью.
- Микроволновая терапия – врачи выполняют электромагнитное излучение области надпочечников. Процедура способствует нормализации обмена веществ в организме и выработке дополнительной энергии, которая позволяет легче бороться с проявлениями болезни.
Классификация почесухи
У почесухи принято выделять 4 основных разновидности:
- Детская. Этот вид представляет собой аллергическое кожное заболевание, которое чаще всего встречается у детей в возрасте от 1 года до 5 лет. Несмотря на это, заболевание может проявиться и раньше, например, во время прорезывания зубов или же в качестве реакции на какой-то новый продукт в рационе. К почесухе особенно склонны те дети, которые имеют экссудативный диатез, патологию желудочно-кишечного тракта и дисбактериоз. Во время болезни образуются плотные волдыри на кожном покрове, которые заполнены серозной жидкостью. Почесуха также может проявиться в качестве мелкой, сильно зудящей сыпи и с плотными папулами.
- Взрослая. Это почесуха представляет собой дерматоз, которые чаще всего встречаются у людей пожилого возраста. Но также болезнь можно встретить и у взрослых людей, которые когда-то в детстве страдали от крапивницы или диатеза. Чаще всего появление сыпи провоцируют какие-то пищевые продукты или аутоинтоксикация организма, которая возникает при неправильной работе желудочно-кишечного тракта или из-за других заболеваний.
- Узловая. Представляет собой редкую форму дерматоза, к которой чаще всего предрасположены женщины, отличающиеся неустойчивой психикой или слабым иммунитетом. В основном развитие болезни провоцируют регулярные стрессы, а также сильное нервное потрясение. К группе риска в основном относятся те люди, которые страдают заболеваниями желчевыводящей системы и печени, эндокринными патологиями.
- Старческая. Этот вид заболевания почесухи поражает людей после 70 лет, которые страдают различными патологиями эндокринной системы, нарушением обменных процессов и атеросклерозом. Вследствие различных заболеваний и с возрастом кожа начинает сильно шелушиться и сохнуть, наблюдаются приступы ночного зуда, а затем проявляется характерная для почесухи сыпь.
Лечение почесухи
Почесуха (симптомы, фото которой были представлены выше), легко поддается лечению, если при начальных ее признаках обратиться за медицинской помощью. При всех видах этого недуга, перед началом терапии, назначается диета на основе кисло-молочных продуктов.
Для лечения детской почесухи схема будет следующей:
- прием антигистаминных медикаментов, которые устраняют причину и симптомы аллергии;
- витаминотерапия, укрепляющая организм;
- ванны с противовоспалительными травами (корой дуба, ромашкой и другими) снимают воспаление, убирают болевые ощущения и сухость кожи;
- использование снимающих воспаление и устраняющих зуд мазей.
При пруриго назначают:
- антигистаминные мази, которые устраняют сыпь и сопровождающий ее зуд;
- антибиотики назначают при хронической форме заболевания;
- седативные препараты помогают нормализовать работу нервной системы и наладить сон;
- физиотерапевтические процедуры заживляют воспаления, нормализуют обмен веществ в коже, стабилизируют психическое состояние;
- сульфаниламиды обладают противомикробным и антибактериальным действием.
При почесухе Гайда назначают следующую терапию:
- обкалывание очагов высыпаний кортикостероидами восполняет недостаток гормонов в организме;
- нанесение на пораженные участки гормональных мазей;
- использование наружно топических стероидов, которые устраняют воспаления;
- прием препаратов укрепляющих иммунитет;
- обтирания ментолом убирают боль;
- применение антигистаминных препаратов снимают зуд.
При медикаментозной терапии можно также использовать альтернативные методы лечения:
- обкалывание противовоспалительными препаратами (например, целестоном);
- прижигание высыпаний при помощи диатермокоагуляции;
- орошение хлорэтилом или жидким азотом.
Во время лечения почесухи параллельно проводится лечение провоцирующего ее заболевания. Длительность лечения почесухи будет зависеть от возраста пациента, тяжести и формы заболевания и его психического состояния. Среднее время терапии около 3 недель.
Разновидности
В современной медицине, врачи-дерматологи, из лечебной практики выделили 3 основных группы из данной патологии:
- детская почесуха– называется папулёзная крапивница;
- у взрослых –почесуха бенье;
- узловатая почесуханосит название почесуха гайда.
Также выделяют две особенные формы:
- старческая почесуха;
- солнечная.
Первая форма встречается у людей, которые перешагнули порог семидесятилетия. Она покоряет, как правило, мужскую часть населения. Даёт о себе знать в ночное время суток, проходит в виде приступов. Диагностировать её очень сложно, а также она почти не поддаётся лечению. Чаще всего возникает из-за повышенной сухости кожи. Старческая форма заболевания может проявляться как экзема, себорейный дерматит или чесотка. Причины наступления болезни в большинстве случаев узнать не удаётся.
Солнечная форма заболевания, в большинстве случаев, проявляется в летнее время года. Главным её признаком является высыпания на открытых участках кожи. Высыпания могут находиться на маленьком расстоянии друг от друга и как следствие могут сливаться в одно. В таких участках кожные покровы утолщаются, как следствие образуются бляшки и в местах, где отпадают корочки, образуются пигментные пятна.
Как проявляется у детей
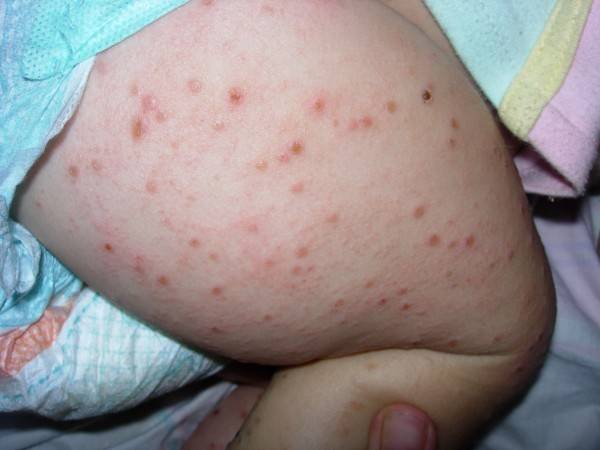
Детская почесуха может проявляться у ребенка с первых дней жизни и до 5 – 6 лет. Первыми симптомами при заболевании выступают:
- многочисленная сыпь по всему телу или в некоторых частях в виде узелков;
- со временем высыпания могут увеличиваться в размерах, достигая 5 – 7 мм в диаметре;
- превращение обычной сыпи в волдыри;
- образовавшиеся волдыри самостоятельно лопаются, как следствие появляются ранки покрытые корочками;
- болезнь поражает область лица, сгибательно-разгибательные участки, подошвы, туловище, ладони.
Поражённые участки вызывают нестерпимый зуд, особенно для ребёнка. Расчёсывать их не рекомендуется, поэтому стоит обраться к врачу, чтобы он назначил правильное лечение. Среди лекарственных средств обязательно будет присутствовать мазь или раствор, которым нужно будет обрабатывать эрозии.
Почесуха у детей, из-за сильного раздражения может:
- нарушить сон ребёнка;
- развить нервозность;
- повысится возбудимость.
О появлении патологии могут свидетельствовать следующие факторы:
- повышенная сухость кожи;
- ангидроз;
- увеличенные в несколько раз лимфоузмы в области паха и на внутренней поверхности бедра.
Как происходит лечение патологии у детей? Оно должно проходить под строгим контролем врача, который назначил лечение. Маленьким детям, которые находятся на грудном вскармливании, в рацион добавляют до 10 – 15 капель обезжиренного молока, дать их необходимо в течении 15 – 20 минут до кормления.
В таких случаях врачи-дерматологи настоятельно советуют на много раньше обычного вводить в прикорм нежирный кефир и сыр (творог). Дети с 1 до 6 лет необходима строгая диета, в которой большую часть рациона занимают молоко, кефир, творог, ряженка, сметана, сыр, фрукты, овощи.
Из мяса можно употреблять только говядину. Также стоит помнить о присутствии подсолнечного масла, или лучше всего оливкового.
В курс лечения могут входить такие лекарственные препараты, как:
- диазолин;
- дезлоратодин;
- тавегил;
- клемастин;
- витаминный комплекс ( витамин А, группы В, С);
- валериана ( для снятия нервного напряжения);
- фестал (мезим, для лучшего пищеварения);
- мази (кремы), которые снимают зуд и воспаление.
Если случай запущенный врачи прибегают к крайним мерам, назначение гормональных препаратов в минимальных дозах. Такое лечение проходит строго в стационаре.
Чтобы избавить малыша от сильных страданий, можно приготовить для него ванную с отваром:
- ромашки;
- череды;
- коры дуба;
- листья ореха;
- отруби.
Очень важно в период лечения устранить всех возбудителей патологии. Также стоит провести обследование на выявление паразитов в организме
При их наличии стоит пойти курс терапии по их выведению.