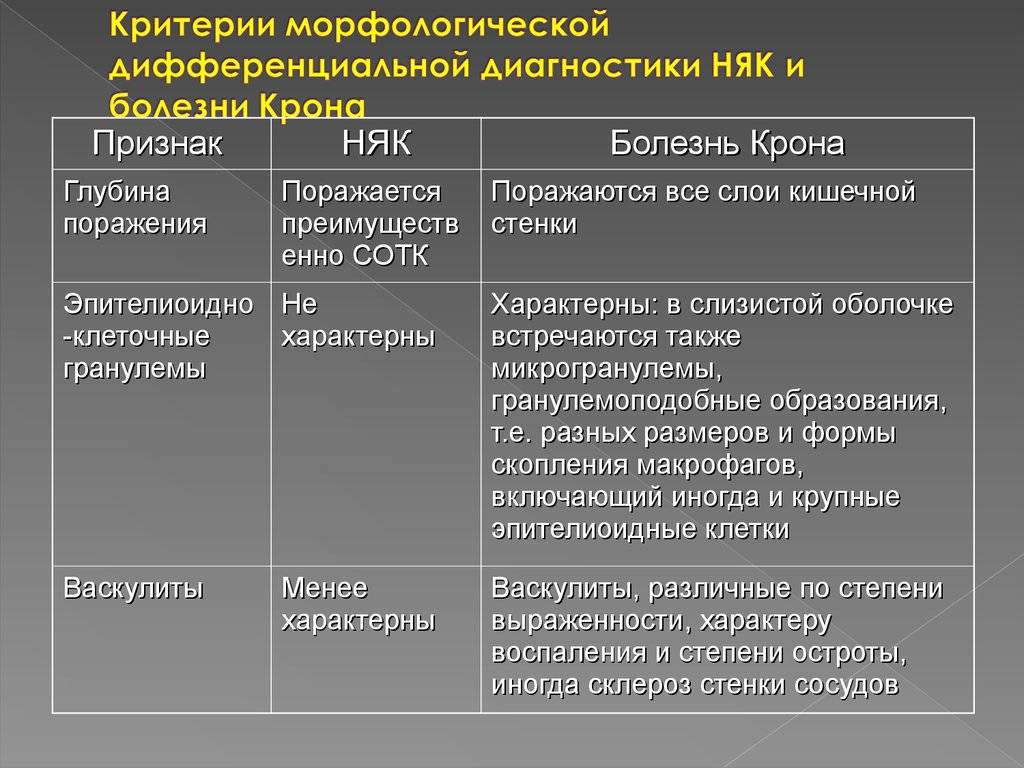
Профилактика
Пожизненное диспансерное наблюдение.
Цель диспансерного наблюдения — профилактика КРР.
В стадии клинической ремиссии колоноскопия каждые 3 года.
Факторы риска оппортунистических инфекций:
- прием преднизолона 20 мг/сутки более 2 недель,
- прием АЗА, МП, МТ, ГИПТ,
- возраст старше 50 лет,
- сопутствующие заболевания.
Необходимый минимум вакцинопрофилактики:
- вирусный гепатит В
- пневмококковая инфекция
- грипп
- для женщин до 26 лет, при отсутствии ПВЧ — вакцинация.
Перед ГИБП + малых молекулах (тофацитиниб) и каждые 6 месяца:
- консультация фтизиатра,
- скрининг на туберкулез.
Перед иммуносупрессивной терапией и ГИБП скрининг:
1. на маркеры вирусных гепатитов;2. на ВИЧ;3. на сифилис.
Не рекомендуется более одного раза смена оригинального препарата на биоаналог или наоборот.
Для оценки эффективности проводимой терапии каждые 6 месяцев:
- исследование уровня кальпротектина в кале и/или
- ректороманоскопия.
Организация оказания медицинской помощи
Первичная специализированная МСП оказывается:
- гастроэнтерологом,
- колопроктологом,
- иными специалистами.
При подозрении или выявлении язвенного колита пациента направляют на консультацию:
- в кабинет гастроэнтеролога, колопроктолога,
- и/или амбулаторный гастроэнтерологический центр (отделение),
- и/или амбулаторный колопроктологический центр (отделение),
- и/или центр диагностики и лечения воспалительных заболеваний кишечника.
Консультация проводится не позднее 15 рабочих дней с даты выдачи направления, при тяжелой форме не позднее 3 рабочих дней.
Показания для экстренной или неотложной госпитализации:
1. осложнения ЯК, требующие экстренной и неотложной специализированной помощи;2. осложнения лечения язвенного колита.
Показание для плановой госпитализации:
1. необходимость сложной интервенционной диагностики с последующим стационарным наблюдением;2. показания к специализированному лечению ЯК, требующему стационарного наблюдения.
Показания к выписке пациента:
1. завершение курса лечения;2. отказ пациента или его представителя от специализированной медицинской помощи;3. необходимость перевода пациента в другую медицинскую организацию.
Лабораторные и инструментальные методы
Общий
анализ крови:
анемия, лейкоцитоз, повышение СОЭ.
Биохимический
анализ: гипонатриемия,
гипохлоремия, гипоальбуминемия.
Ирригоскопия:
сглаженность
или отсутствие гаустр (симптом
«водопроводной трубы»).
Колоноскопия:
отсутствие сосудистого рисунка,
зернистость, гиперемия и отек слизистой
оболочки, контактная кровоточивость,
эрозии и язвы.
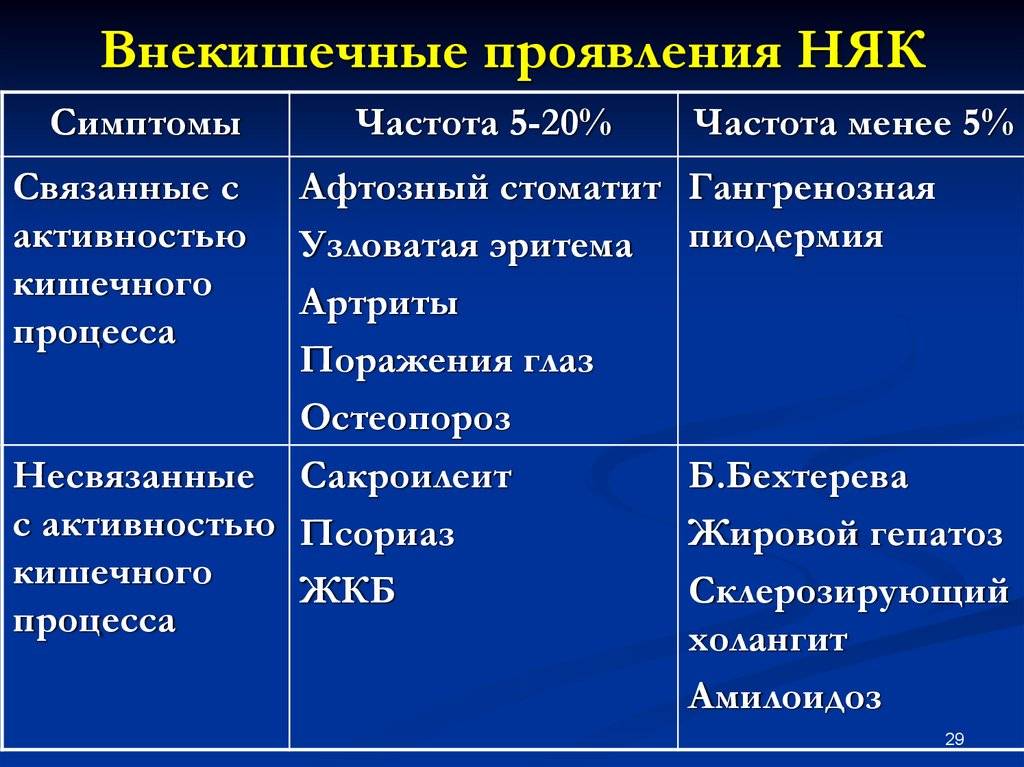
Осложнения:
перфорация, кровотечения, острая
токсическая дилатация толстой кишки,
стриктура прямой и ободочной кишок,
псевдополипоз, аноректальные осложнения
(свищи, трещины, геморрой), поражение
печени, анемия, рак толстой кишки,
амилоидоз внутренних органов.
Лечение
1)Диета
2)
Препараты 5-аминосалициловой кислоты
: сульфасалазин 4-8 мг, мксалазин 2-4 мг
3)
Гормоны: преднизолон 1мг/кг
4)
Иммунодепресанты: метоктрексат 25 мг
↑ Клиническая картина
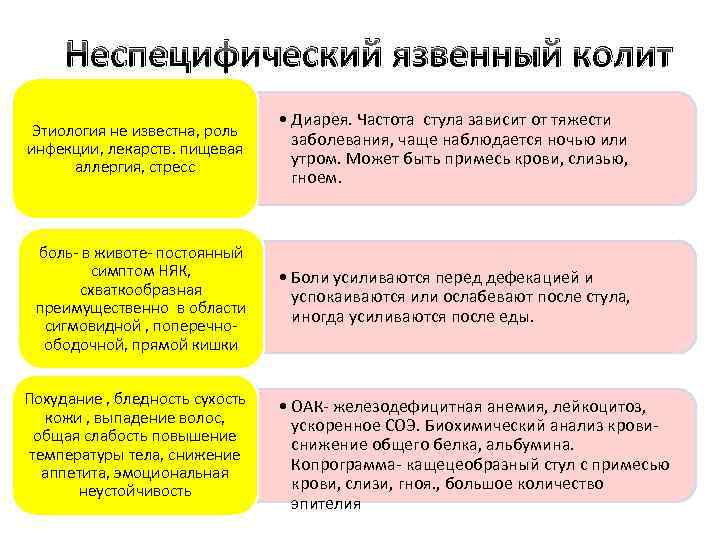
В клинической картине хронического колита на первый план выступают симптомы местного характера: боли, неустойчивый стул (запоры или поносы), вздутие, урчание кишечника, тенезмы, синдром недостаточного опорожнения кишечника. Боли могут носить спастический характер, преимущественно в нижней части живота, иногда они бывают тупыми, ноющими. Характерной особенностью болей является то, что они уменьшаются после отхождения газов или акта дефекации, после применения тепловых процедур. Усиление болей отмечается при приеме грубой растительной клетчатки (капусты, яблок, огурцов), молока, жареных и жирных блюд, алкоголя, газированных напитков.
Нередко отмечаются диспептические явления: тошнота, горечь во рту или ощущение металлического привкуса, отрыжка воздухом. Для больных хроническим колитом характерны жалобы общего характера, особенно астеноневротический и ипохондрический синдромы, проявляющиеся общей слабостью быстрой утомляемостью, раздражительностью, плохим сном, головными болями, снижением работоспособности, канцерофобией, депрессией. Многие больные теряют в весе, что связано с ограничениями в диете и нарушениями стула (при диарее).
Гиповитаминозы и анемия могут проявляться бледностью, извращением вкуса, парестезиями, эндокринными расстройствами.
При отсутствии тотального поражения толстого кишечника клиническая картина тесно связана с локализацией патологического процесса. При тифлите, или правостороннем колите, чаще наблюдаются поносы, иногда до 15 раз в сутки, либо чередование поносов и запоров; боли локализуется в правой подвздошной области, иногда имитируя острый аппендицит. Пальпаторно определяются ограничение подвижности, спазм или расширение слепой кишки, урчание. Часто хронический тифлит сочетается с хроническим дуоденитом, холециститом, хроническим тонзиллитом. Поражение поперечной ободочной кишки (трансверзит) редко бывает самостоятельным заболеванием.
Для сигмоидита характерны сильные боли в левом подреберьи, нередко иррадиирующие в спину и левую половину грудной клетки. Отмечается громкое урчание в левом подреберьи, нередко предшествующее появлению стула. При перкуссии в левом верхнем квадранте живота, особенно в проекции левого изгиба поперечной ободочной кишки, отмечается тимпанит, а при пальпации — болезненность.
Наиболее частый клинический вариант хронического колита — левосторонний дистальный колит (проктит, сигмоидит, проктосигмоидит). Симптомами этой формы служат боли, ощущение давления и распирание в левой половине живота или левой подвздошной области, а также в прямой кишке; возможные ложные позывы на низ с отхождением газов, а иногда слизи и крови. Боли усиливаются после дефекации или очистительной клизмы. Стул бывает несколько раз в день, часто после приема пищи, обычно жидкий или кашицеобразный, малыми порциями. В ряде случаев бывают запоры, кал типа «овечьего», с примесью слизи, иногда крови. При вовлечении в воспалительный процесс солнечного сплетения появляется резкая болезненность при пальпации в подкожной области и по ходу белой линии живота. Эти боли становятся постоянными, не связанными с приемом пищи, актом дефекации, физическим напряжением.
При развитии неспецифического мезаденита боли и пальпаторная болезненность локализуются в области мезентериальных лимфатических узлов (около пупка).
При так называемых вторичных колитах, обусловленных другими заболеваниями системы пищеварения, выявляются клинические признаки, обусловленные этими заболеваниями (гепатитом, панкреатитом, холециститом и т. д.).
Лечение неспецифического язвенного колита
При обострении назначают диету Стол №4, по мере стихания симптомов рацион расширяют, ориентируясь на реакцию пациента. Желательно исключить молоко и молочные продукты, так как у многих больных НЯК нарушается их переносимость.
Чтобы уменьшить активность воспаления, рекомендуют месалазин. Форма применения будет зависеть от распространенности процесса: при проктите легкой и средней тяжести может быть достаточно ректальных суппозиториев или ректальной пены, при более обширном поражении назначают таблетки.
Чтобы улучшить регенерацию слизистой оболочки назначают гастропротекторы на основе ребамипида. Они уменьшают активность воспаления, снижают проницаемость эпителиального барьера и способствуют скорейшему восстановлению нормальной структуры и функции кишечной стенки.
Если этих мер недостаточно, для купирования воспаления назначают глюкокортикостероиды (будесонид, преднизолон), препараты, подавляющие иммунитет (азатиоприн), моноклональные антитела (инфликсимаб, адалимумаб, голимумаб или ведолизумаб). Схемы применения и дозы определяет врач, но нужно настраиваться на длительный курс поддерживающей терапии: преждевременное прекращение лечения может спровоцировать рецидив.
При неэффективности консервативной терапии и появлении осложнений необходима операция – удаление пораженного участка толстой кишки.
 Боль в животе и частый стул с примесью гноя, крови и слизи – основные симптомы НЯК
Боль в животе и частый стул с примесью гноя, крови и слизи – основные симптомы НЯК
Классификация неспецифического язвенного колита
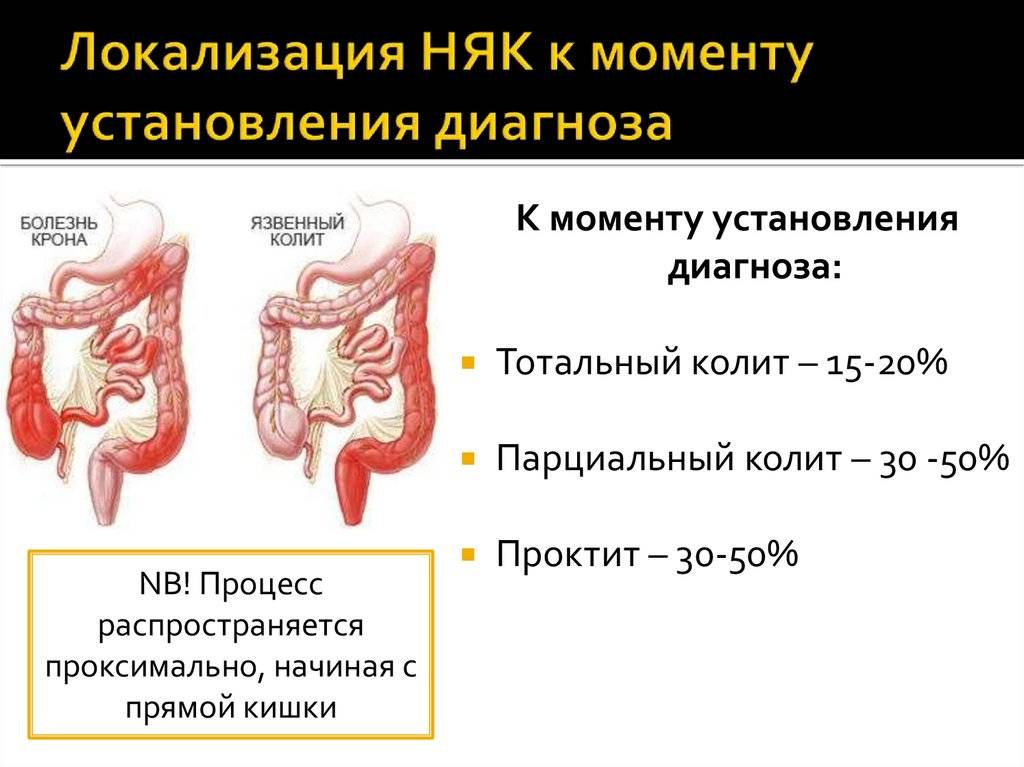
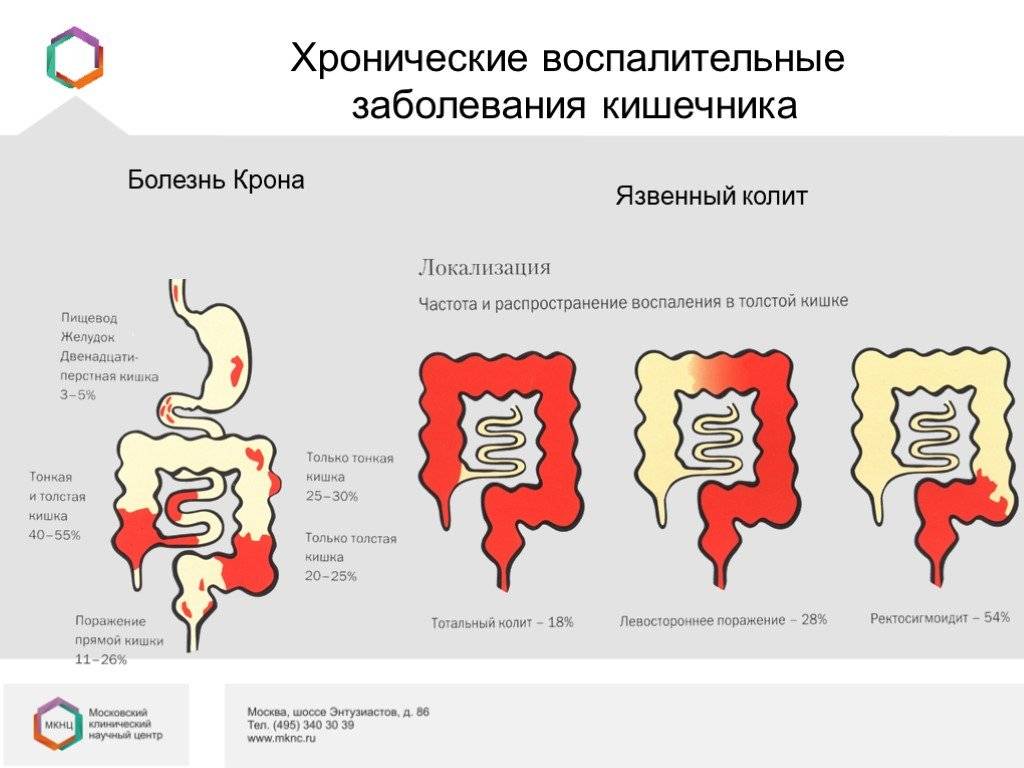
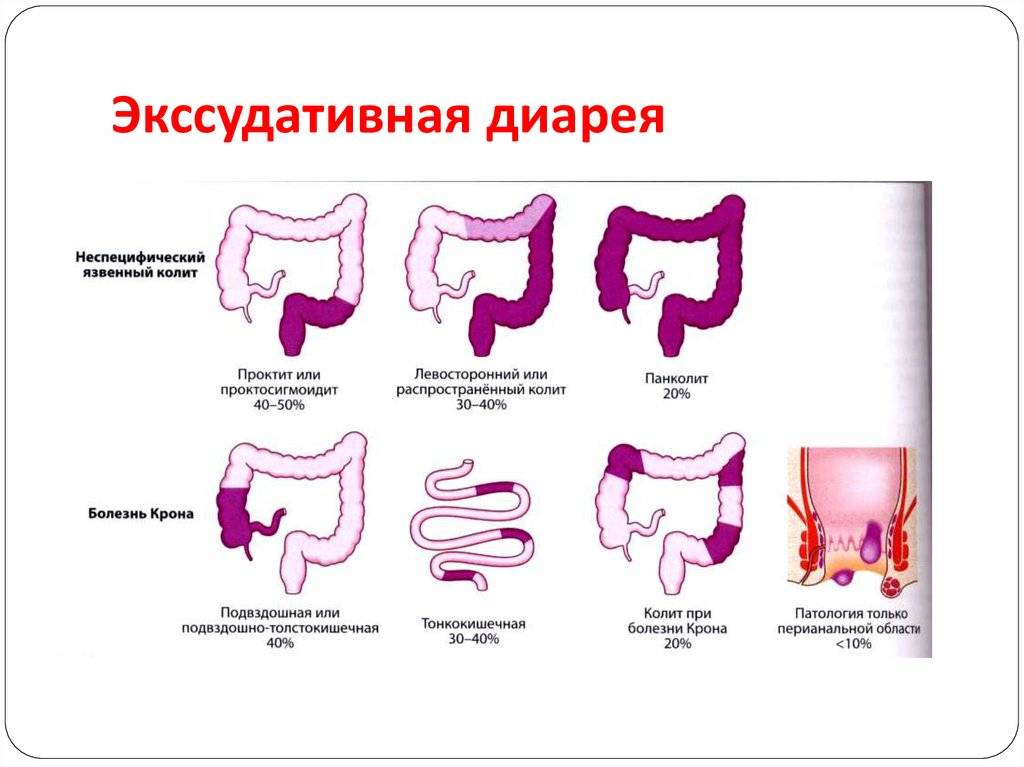
В зависимости от протяженности и патологического процесса различают: 1) язвенный проктит и проктосигмоидит; 2) левосторонний колит; 3) тотальный колит.
По клиническому течению различают НЯК острый и молниеносный, хронический непрерывный и хронический рецидивирующий. При остром течении воспалительный язвенный процесс развивается бурно и поражает всю толстую кишку. При хроническом непрерывном течении заболевание протекает длительно и тяжесть зависит от степени распространения процесса. Хроническое рецидивирующее течение характеризуется сменой периодов обострения заболевания периодами ремиссии.
Cтvдeнт после практического занятия должен уметь:
1. Проводить сбор анамнеза, осмотр и
физикальные методы обследования у
больных с НЯК (пальпация живота, осмотр
перианальной области, пальцевое
исследование прямой кишки, выявление
внекишечных проявлений).
2. Правильно интерпретировать данные
ректороманоскопии, колоноскопии,
ирригоскопии, лабораторные исследования.
3. На основании анамнеза, данных осмотра,
физикального, лабораторных,
инструментальных методов исследования
построить клинический диагноз и
правильно сформулировать его.
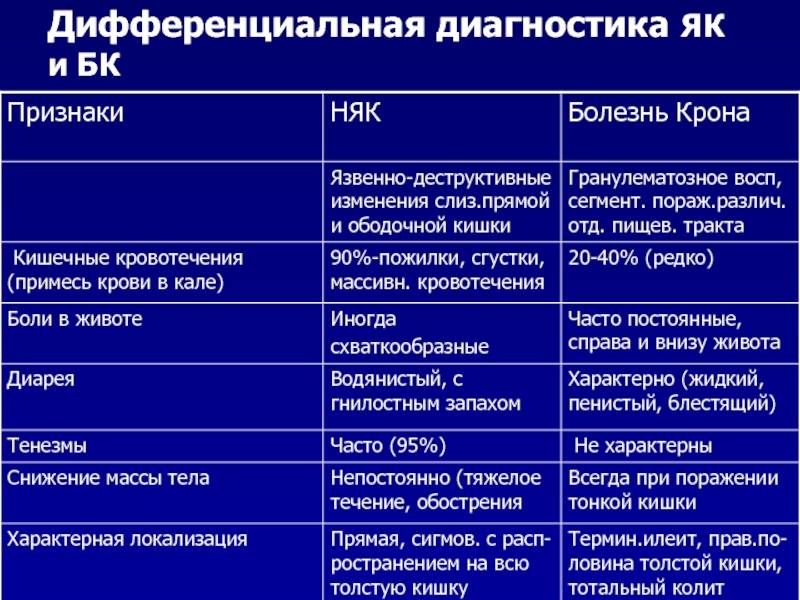
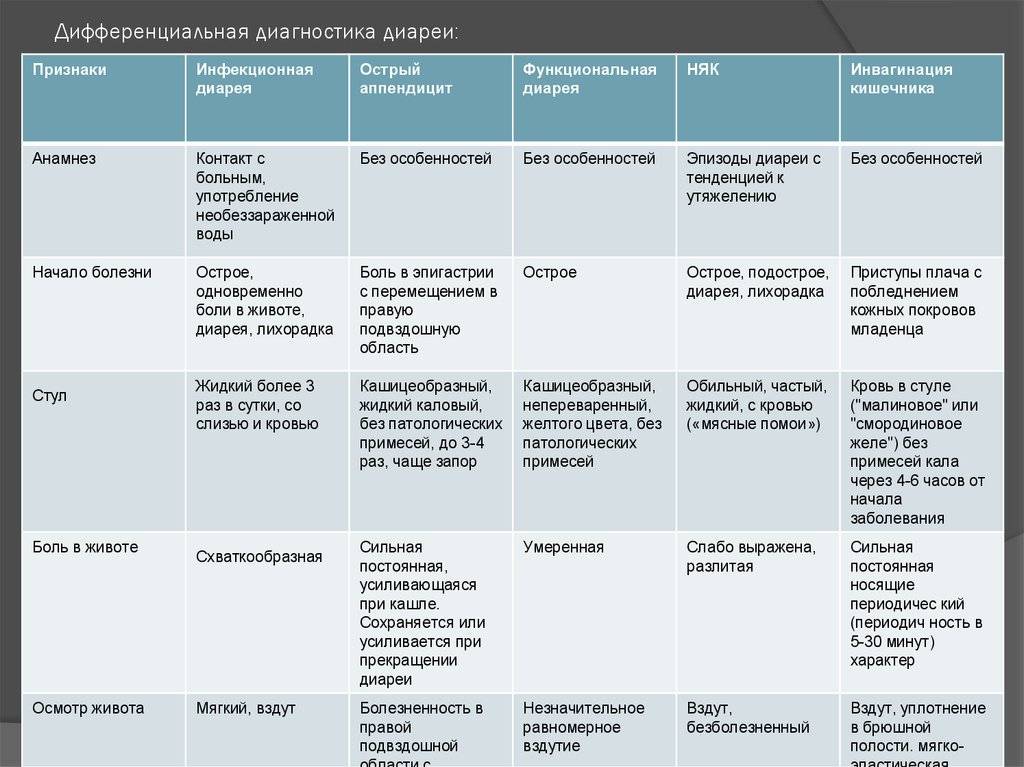
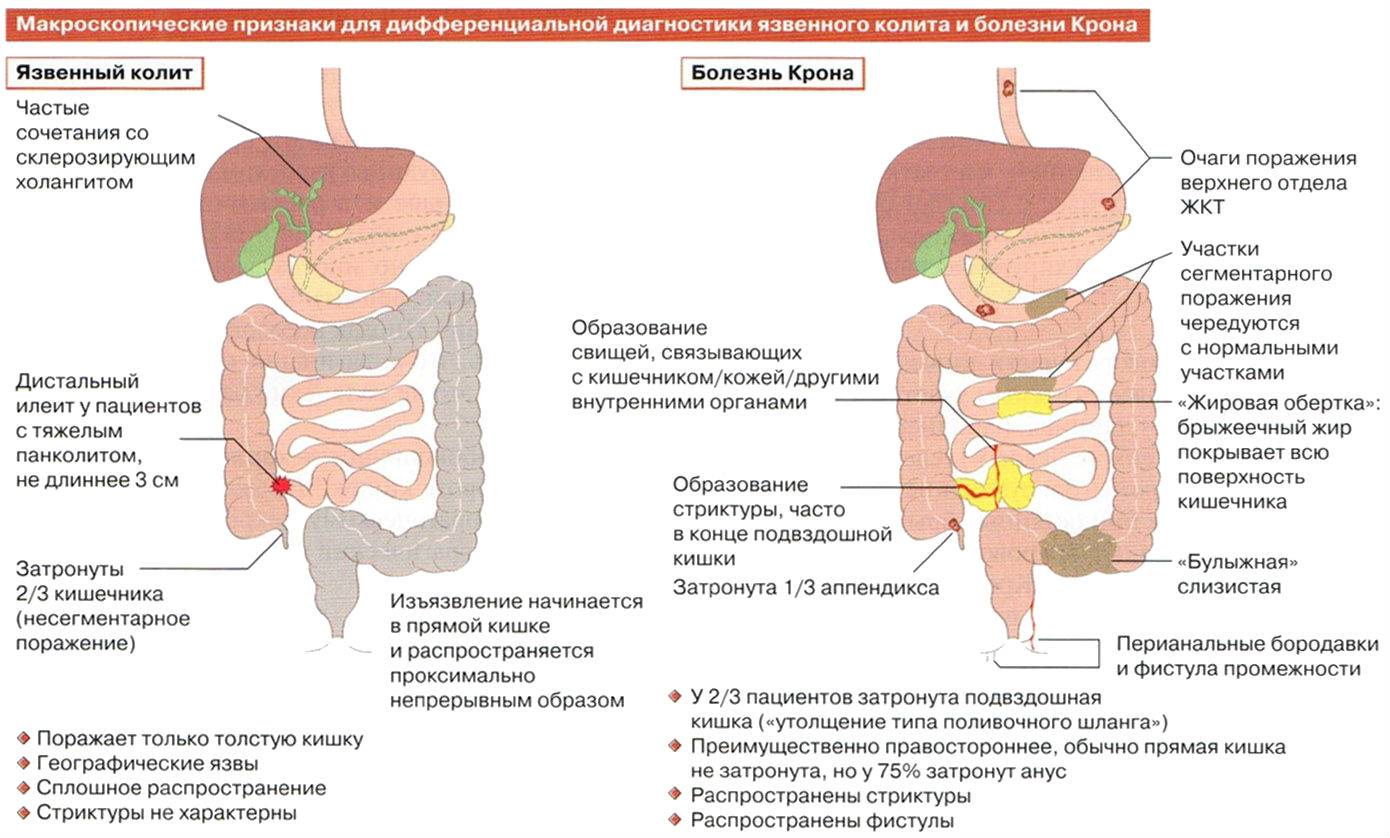
4. Проводить дифференциальную диагностику
между воспалительными заболеваниями
толстой кишки (НЯК и болезнь Крона
локализацией в толстой кишке), необходимо
всегда исключать инфекционную и
паразитарную причину диареи (Campylobacter
jejuni, Shigella, Salmonella, Clostridium difficile, амебиаз,
венерические инфекции, дивертикулезом
толстой кишки, диффузным семейным
полипозом толстой кишки, раком прямой
и ободочной кишки.
Клиническая картина
В
клинической картине выделяют три
ведущих синдрома: нарушение стула,
геморрагический и болевой. Затем
присоединяются: анорексия, тошнота и
рвота, слабость, уменьшение массы тела,
лихорадка, анемия. Начало заболевания
может быть постепенным или острым.
Молниеносная
форма
— наиболее тяжелая, угрожающая жизни
больного. Эта форма встречается
относительно редко, но дает наиболее
высокий процент летальных исходов. Она
почти всегда характеризуется тотальным
поражением толстой кишки, развитием
серьезных осложнений (перфорации,
токсическая дилатация толстой кишки).
Больных
беспокоит частый жидкий стул (до 20 раз
в сутки), обильное выделением крови и
гноя, интенсивные боли в животе,
похудание, лихорадка. Больные вялы,
адинамичны, лежат на спине или боку с
поджатыми к животу коленями. Кожные
покровы бледные, язык сухой, АД снижено,
тахикардия в пределах 110-140 в минуту,
суточный диурез уменьшен до 500 мл, живот
вздут, кишечная перистальтика отсутствует.
Рецидивирующая
форма
наблюдается чаще (у 60 % больных). В разгар
болезни отмечаются схваткообразные
боли в животе, главным образом в левой
подвздошной области, частый жидкий
стул с кровью, тенезмы, слабость, потеря
массы тела. Если активный процесс
затягивается более чем на 6 месяцев,
течение колита считается хроническим
непрерывным.
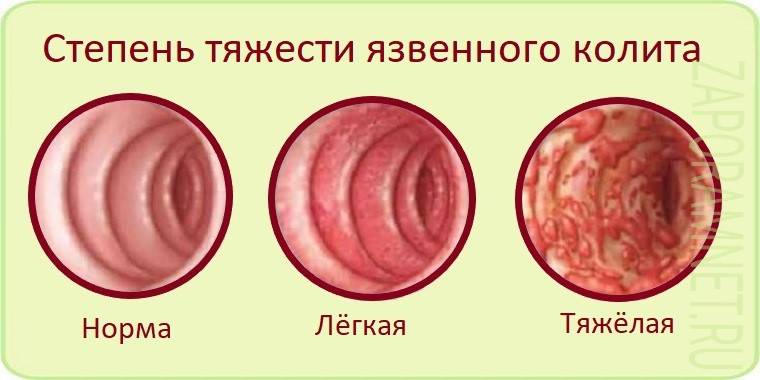
По
степени тяжести выделяют легкую, средней
тяжести и тяжелую формы.
Легкая
форма:
частота стула не более 4 раз в сутки,
ректальные кровотечения незначительные,
температура тела нормальная, ЧСС
нормальная, Нb
– более 111г/л, СОЭ — <26.
Средняя:
стул 5-6 раз в сутки, выраженное ректальное
кровотечение, температура субфебрильная,
ЧСС до 90 в 1 мин., Нb
105-111г/л, СОЭ – 26-30 мм/час.
Тяжелая:
стул 6
раз в сутки, резко выраженное ректальное
кровотечение, температура тела 38
и выше, ЧСС 90
в 1 минуту, Нb
<105г/л, СОЭ 30
мм/час.
Лечение
Консервативное
-
Диетотерапия
с повышенным содержанием белков,
исключая пищевые продукты, к которым
развивается аллергия -
Введение
витаминов в лечебных дозах, особенно
обладающих антиоксидантным эффектом
(А, С, Е) и группы В. -
Десенсибилизация,
подавление аутоиммунных реакций:
-
Глюкокортикоиды
-
Антигистаминные
препараты -
Раствор
новокаина и соли кальция внутривенно -
Цитостатики
Антибактериальная
терапия – азотсоединения 5-аминосалициловой
кислоты и сульфапиридина.
-
Сульфасалазин
-
Салазопиридозин
-
Салазодиметоксин
Неспецифическая
противовоспалительная терапия
-
Ортофен
-
Ибупрофен
-
Индометацин,
румакар
Детоксикационная
терапия
-
Гемосорбция.
-
Лимфосорбция
-
Плазмоферез
-
УФО
крови
-
Парентеральное
питание -
Коррекция
водно-электролитного баланса.
Оперативное лечение
Срочные операции
показаны при:
-
Массивных,
повторных кровотечениях -
Перфорации
кишки -
Стриктуре
с явлениями кишечной непроходи-мости -
Острой
токсической дилятации кишки с явлениями
паралитической непроходимости
Отсроченные
операции выполняются при:
-
Неэффективности
консервативной терапии -
Частых
рецидивах.
Радикальными
оперативными вмешательствами являются
различные варианты колэктомии или
колопроктэктомия.
У крайне тяжелых
больных операция выполняется в два
этапа:
-
этап
– илео- или колостома; -
этап
– колэктомия.
Патогенетическая лекарственная терапия при НЯК
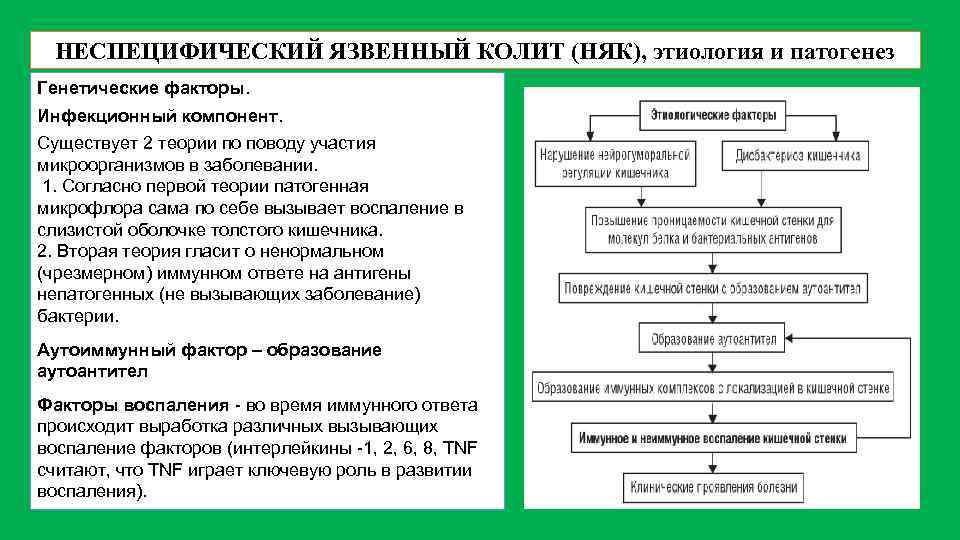
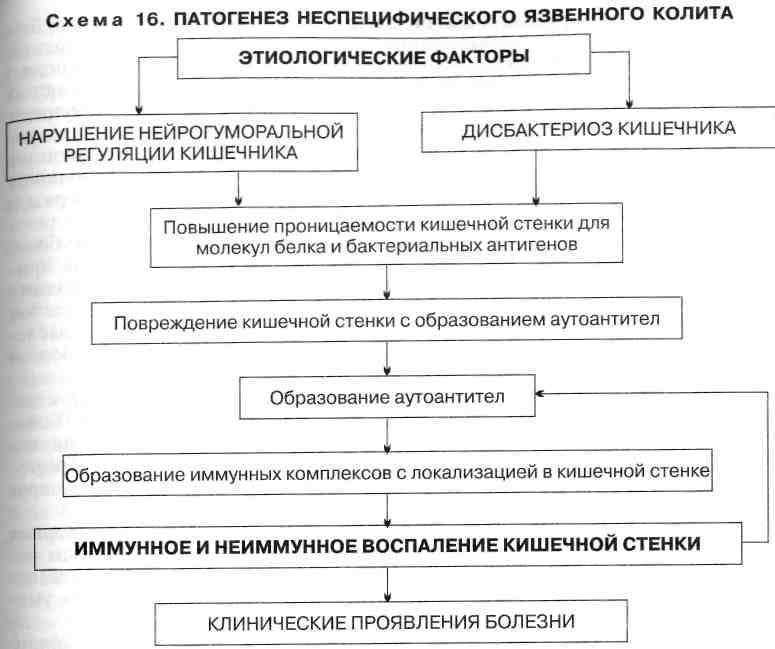
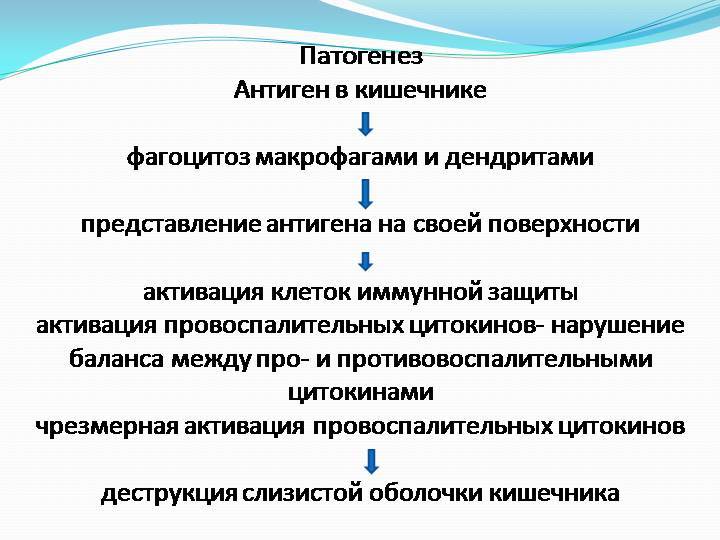
Патогенетическая терапия при лечении неспецифического язвенного колита направлена на восстановление нарушенных заболеванием функций толстого кишечника и включает в себя:
- базисную противовоспалительную терапию (препараты с 5-аминосалициловой кислотой, глюкокортикостероиды);
- применение иммунодепрессантов;
- антибактериальную терапию;
- лечение дисбактериоза (пробиотики);
Базисная противовоспалительная терапия язвенного колита.
При лёгком течении дистального колита (колита прямой кишки) проводится местная противовоспалительная терапия. Применяются ректальные клизмы и свечи с 5-АСК («Сульфасалазин») либо с глюкокортикостероидами («Гидрокортизон», «Преднизолон», «Будесонид» и др.). В каждом конкретном случае предпочтение отдаётся препарату, к которому у больного выше чувствительность. В случае развития резистентности препарат заменяется.
При лёгком и среднетяжёлом течении распространённого на сигмовидную и ободочную кишки язвенного колита противовоспалительная терапия проводится с использованием системных и местных салициловых сульфаниламидных препаратов. То есть применяются не только ректальные свечи и клизмы, но и пероральные таблетированные или капсулированные формы этих препаратов. Как правило, в начале лечения назначают средства, содержащие соединение 5-АСК с сульфапиридином («Сульфасалазин», «Салазопиридин» и др.). При возникновении серьёзных побочных эффектов или необходимости высоких дозировок пациента могут перевести на препараты, содержащие 5-АСК в чистом виде («Салофальк», «Мезакол», «Месазолин»). Эти препараты обычно переносятся больными значительно легче даже в большой дозировке.
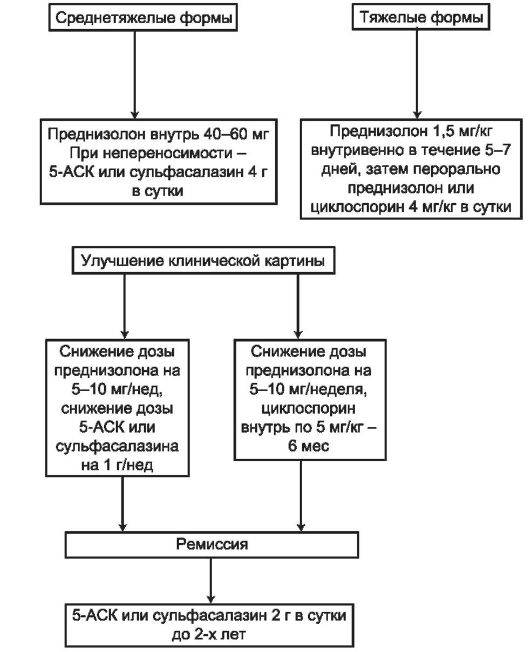
Тяжёлое течение НЯК, а также среднетяжёлое с развитием внекишечных осложнений, является показанием к пероральному применению глюкокортикостеройдов («Преднизолон», «Гидрокортизон»). Также системная гормональная терапия применяется, если препараты 5-АСК оказались неэффективными.
В самых тяжёлых случаях рекомендовано внутривенное введение гормонов. Применение системной глюкокортикостироидной терапии только при тяжёлых формах НЯК объясняется большой вероятностью развития серьёзных побочных явлений: системного остеопороза, стероидного диабета, язв желудка и двенадцатиперстной кишки и др. После снятия острой симптоматики НЯК пациент постепенно переводится на 5-АСК.
Следует отметить, что для местной терапии НЯК используются и другие противовоспалительные, а также ускоряющие регенерацию тканей средства. В том числе применяются фитотерапевтические клизмы с ромашкой, кровохлёбкой, зверобоем, свечи с метилурацилом.
Применение иммунодепрессантов.
Непрерывное течение язвенного колита и невосприимчивость организма к глюкокортикостероидам является показанием для применения иммуносупрессоров («Азатиоприн», «Метотрексат», «Циклоспорин»).Однако при продолжительном приёме препаратов этой группы возможно развитие лейкоплакии и панкреатита, существенно возрастает риск возникновения онкологии.
Антибактериальная терапия.
Антибиотики при НЯК назначаются с учётом вида флоры, определяемой по бактериологическому исследованию кала, и её чувствительностью к препаратам. Часто для лечения используются цефалоспорины, полусинтетические антибиотики — «Метронидазол», «Бисептол» и др. При стафилококковом колите применяют «Эритромицин», «Ампиокс», при протейном – «Фуразолидон».
Лечение дисбактериоза.
Пробиотики при НЯК назначают для лечения дисбактериоза после подавления патогенной микрофлоры антибиотиками. Для восстановления здоровой кишечной флоры применяют «Бификол», «Колибактерин» и другие биопрепараты, содержащие нормальные кишечные бактерии.
Диета больного неспецифическим язвенным колитом

В лечении неспецифического язвенного колита очень важна диета, которую необходимо соблюдать даже в периоды ремиссии.
Рекомендуется стол №4, его назначают при заболеваниях кишечника, сопровождаемых диареей. Диета исключает продукты, которые усиливают процессы брожения и гниения.
Питание — 5-6 раз в день, небольшими порциями в теплом виде. Очень горячие и очень холодные блюда и напитки под запретом.
В основе диеты — протертые, слизистые супы, сваренные на нежирном мясном или рыбном бульонах, жидкие каши — манная, рисовая, гречневая, приготовленные на воде. Перловая крупа, пшено, бобовые культуры, а также макаронные изделия исключены. Соль-8-10 г в день.
Хлеб — пшеничный, немного подсушенный, что называется, «вчерашний», или сухари. Свежий хлеб и выпечка, а также сладости, мед, варенье, сухофрукты вызывают в кишечнике процессы брожения и гниения.
Мясо — нежирная курица или индейка, преимущественно в виде паровых котлет. Рыба — тоже нежирная, отварная или рубленая, приготовленная на пару — котлеты, суфле.
Жирные продукты и блюда усиливают перистальтику кишечника. Под запретом также колбасы, копчености, соленая рыба, консервы, соусы и маринады.
Яйца — не более двух в день, всмятку или в паровом омлете. Творог — свежеприготовленный, не кислый, протертый, лучше в виде запеканки. Молоко, сметана, стеки и сыр исключены.
Овощи — в ограниченном количестве, причем протертые и, обращаю внимание, только в супах. Свежие яблоки — в виде пюре.
Из сладких ягод можно готовить соки и пить с кипяченой водой в пропорции 1:1, но только в том случае, если организм принимает их нормально. От виноградного, сливового и абрикосового соков надо отказаться в любом случае.
Из черемухи, черники, груш варите кисель. Полезны травяные чаи, отвар шиповника, чай, негазированная вода — до 1,5 л в день. Кофе, какао, квас и газированные напитки — под запретом.
При легких формах заболевания (стул до четырех раз в сутки) ограничьте потребление жиров — в основном это сливочное масло, добавленное в блюда по 5-10г.
Разрешены жидкие каши из манной крупы, протертого риса, кисели и желе из соков плодов, полусладкие теплые отвары шиповника, черной смородины.
Диета при тяжелом течении заболевания (при стуле шесть и более раз в день) такова.
Первый день — только обильное питье, 7-8 стаканов горячего, крепкого зеленого и не очень сладкого чая.
Второй день — 7-8 стаканов теплых напитков: отваров риса, шиповника, черемухи, киселя из черники, крепкого чая, а также 0,5 стакана красного вина типа кагора 3 раза в день. Все напитки — без сухарей.
Третий-четвертый дни — 5-6-разовое питание.
Первый завтрак — каша овсяная, протертая, на воде, свежеприготовленный протертый творог, зеленый чай.
Второй завтрак — отвар из сушеной черники.
Обед — мясной бульон с манной крупой, тефтели мясные паровые, каша рисовая протертая, на воде, кисель из айвы.
Полдник — несладкий теплый отвар шиповника.
Ужин — омлет паровой, каша гречневая протертая, на воде, чай; на ночь — кисель из черной смородины.
На весь день — 200 г подсушенного или вчерашнего пшеничного хлеба.
Возможно вам будет интересна другая статья по теме колита. Переходите по этой ссылке.
Диета при язвенном колите
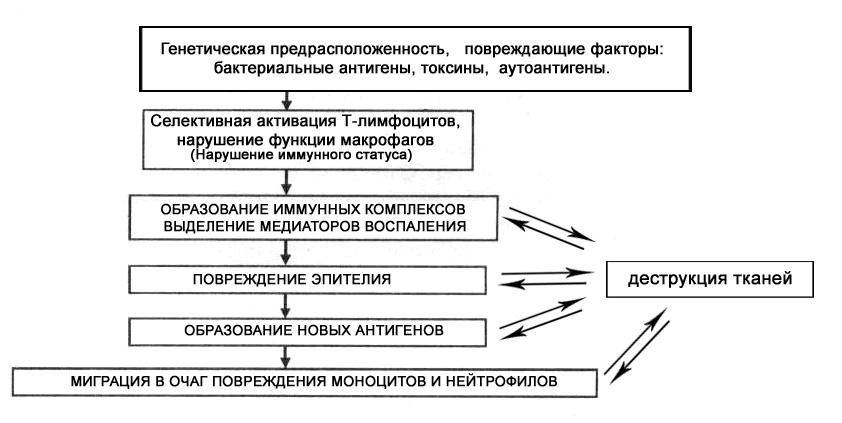
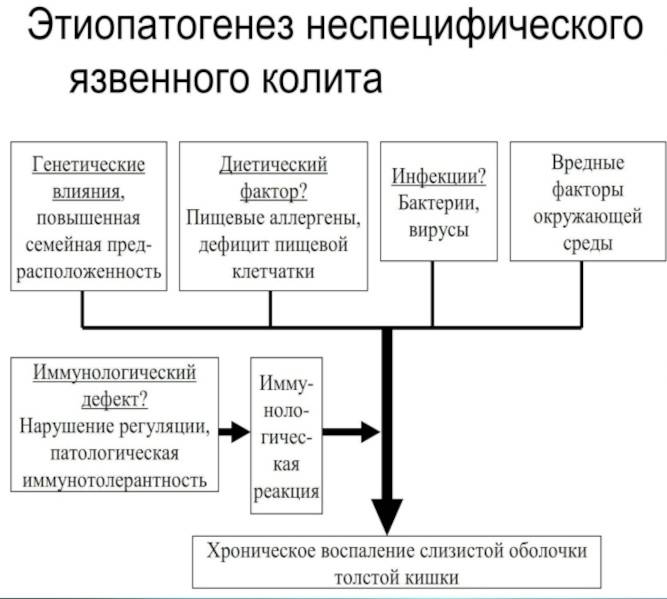
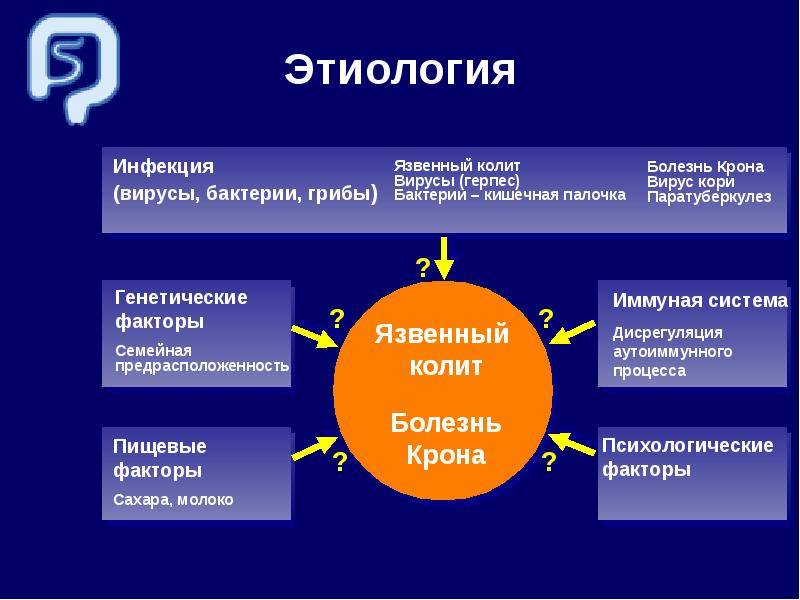
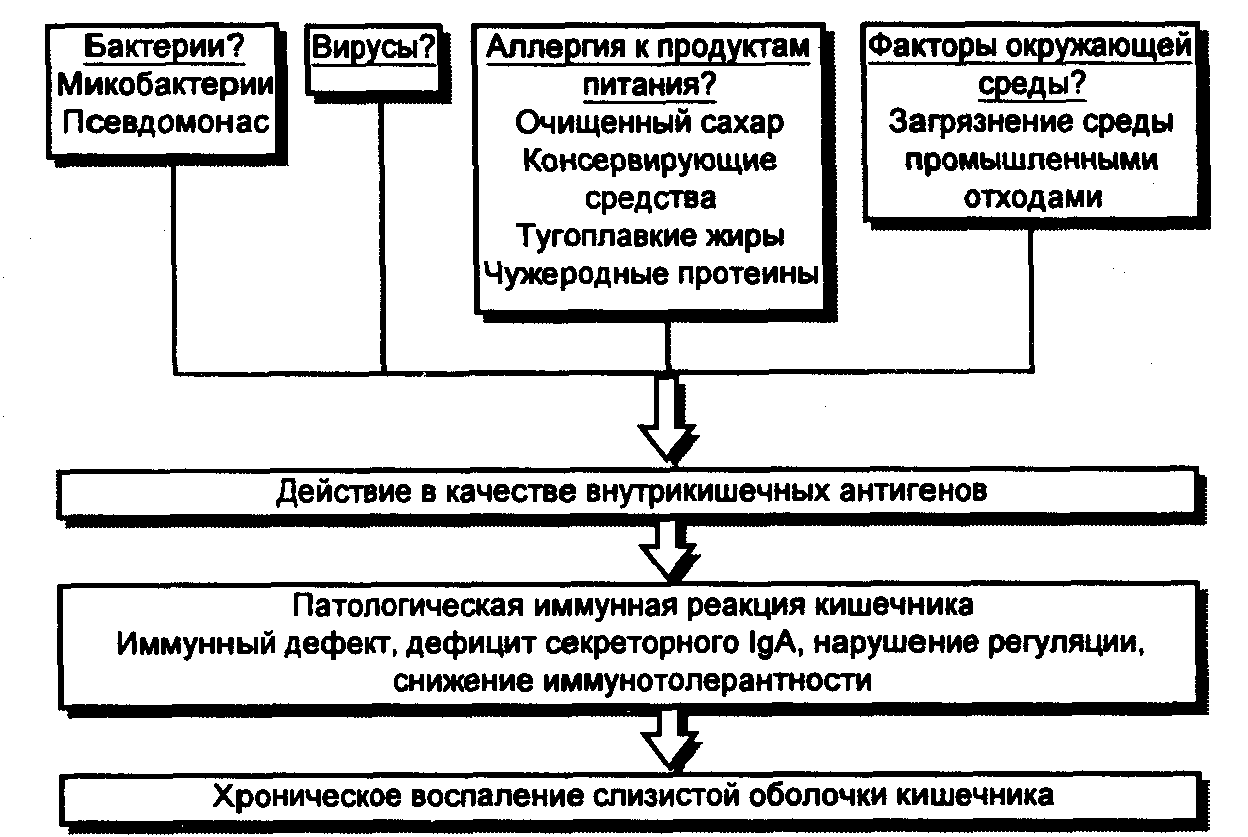
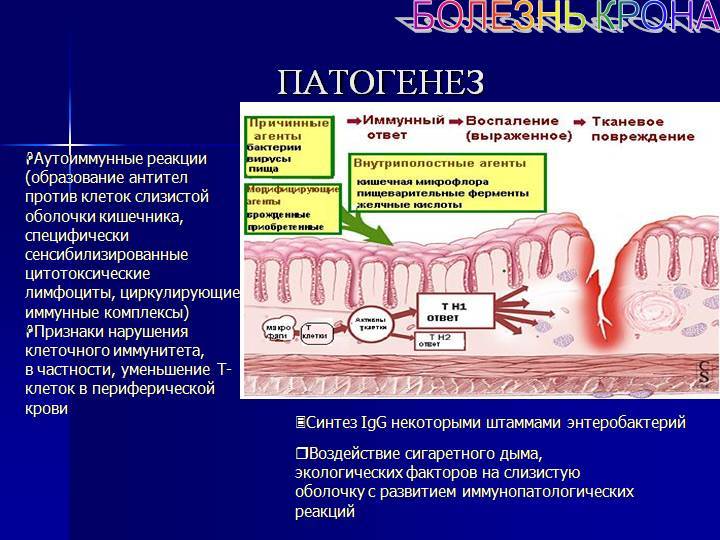
Неспецифический язвенный колит —это воспаление толстого кишечника с наличием язвенных поражений слизистой, некроза и геморрагий. Чаще всего процесс локализуется в прямой и ободочной кишке, а при тяжелом поражении вовлекаются все отделы толстой кишки. Причины заболевания не установлены. Предполагают, что в основе лежат иммунологические нарушения и наследственная предрасположенность, а предрасполагающим фактором является наличие инфекции.
При неспецифическом язвенном колите больного беспокоит понос с примесью крови или гноя. Частота дефекаций достигает 20 раз в сутки и более (при тяжелом течении). Часто в кале содержится кровь и за сутки возможна кровопотеря 100-300 мл. Для НЯК характерны выраженные боли схваткообразного характера, усиливающиеся после еды.
При тяжелом течении отмечается интоксикационный синдром со слабостью, повышенной температурой, снижением аппетита, также характерны системные проявления (полиартрит, поражения глаз, печени). При хронической форме течения развивается дистрофический синдром (сухость кожи, похудание, гиповитаминоз).
При этом заболевании полного восстановления слизистой и нормализации переваривания и всасывания не происходит длительное время. И только строгое соблюдение диетического питания, и прием лекарственных препаратов создают условия для достижения ремиссии. В данном случае назначается Стол №4 и его разновидности в зависимости от стадии процесса.
При обострении рацион включает жидкие и протертые каши (рисовая, манная) на воде (молоко и бульоны исключаются). Гречневая каша усиливает моторику, поэтому при обострении не рекомендуется. Удобно использовать каши для детского питания, но их наполовину нужно разбавлять водой.
Включаются блюда из нежирного мяса и рыбы (в виде отварного фарша, кнелей, паровых котлет, паштетов). Полезны белковые омлеты из яиц (не более двух в день). В период обострения в рационе нужно увеличить количество белка до 120- 125 г.
Из напитков можно травяные отвары, компоты и кисели, сок черноплодной рябины. Разрешены запеченные яблоки и груши
Особое внимание стоит обратить на продукты, которые снижают моторику кишечника — отвары и кисели из черемухи, черники, айвы, кизила, груши, крепкий черный и зеленый чай. В период обострения некоторые больные плохо переносят даже вареные овощи, поэтому их лучше исключить
Употребление молока, кисломолочных продуктов, сметаны, сыров и творога также не рекомендуется.
В течение месяца после обострения необходимо строго придерживаться диеты, в последующем рекомендован переход на Стол 4В и 4Б и общий стол с ограничением некоторых продуктов по состоянию здоровья. После обострения в рацион вводят продукты, способствующие кроветворению, красная и черная икра, грецкие орехи, постепенно подключаются мясные бульоны. В период стойкой ремиссии разрешается употребление овощей (брокколи, цветная капуста, морковь, кабачки, лук).
РАК ТОЛСТОЙ И ПРЯМОЙ КИШКИ
Рак толстой и прямой кишки (колоректальный рак) занимает в настоящее время третье место среди всех злокачественных опухолей желудочно-кишечного тракта. Чаще всего (до 34— 39% случаев) опухоль локализуется в сигмовидной кишке, несколько реже (до 24—30%) — в слепой. Реже встречается поражение других отделов толстой кишки (восходящего и нисходящего отделов, поперечной ободочной, печеночного и селезеночного угла). Рак толстой и прямой кишки обнаруживается преимущественно у лиц среднего и пожилого возраста.
Этиология и патогенез. До настоящего времени причины возникновения рака толстой и прямой кишки остаются неизвестными. Определенную роль в его развитии могут играть особенности питания, в частности недостаточное употребление растительной клетчатки. С другой стороны, преобладание в рационе тугоплавких жиров обусловливает последующую усиленную выработку желчных кислот и приводит к повышению их концентрации в кишечном содержимом. Продукты метаболизма желчных кислот в кишечнике могут в свою очередь (особенно в присутствии некоторых бактерий) оказывать канцерогенное действие. Повышенный риск развития рака толстой и прямой кишки отмечается у больных с аденоматозными полипами и дивертикулезом толстой кишки, неспецифическим язвенным колитом.
Патологоанатомическая картина. Выделяют экзофитно растущие формы опухоли, которые наблюдаются преимущественно при поражении правых отделов толстой кишки, и эндофитные формы, инфильтрирующие стенку кишечника и выявляющиеся чаще при раке левых отделов толстой кишки (нисходящего отдела, сигмовидной кишки). В 60—70% случаев морфологический тип опухоли бывает представлен аденокарциномой, реже обнаруживаются солидный и слизистый (коллоидный) рак.
Клиническая картина. В ранних стадиях заболевания может быть очень скудной. При этом больные могут жаловаться на незначительные боли по ходу толстой кишки, вздутие живота, периодические расстройства стула. В более развернутой стадии симптомы рака толстой и прямой кишки во многом зависят от локализации поражения. При раке правой половины толстой кишки отмечаются обычно общие симптомы (слабость, утомляемость, снижение аппетита), лихорадка, анемия, связанная с повторными кишечными кровотечениями, проявляющимися испражнениями темного цвета (иногда по типу мелены). Злокачественные опухоли левой половины толстой кишки, циркулярно суживающие по мере роста ее просвет, обусловливают прежде всего появление упорных запоров, метеоризма, схваткообразных болей в животе, а затем и признаков непроходимости кишечника.
В диагностике рака толстой и прямой кишки большое значение имеет пальпация живота, при которой (к сожалению, уже не на ранней стадии) в том или ином отделе толстой кишки удается прощупать плотное опухолевидное образование с бугристой поверхностью. При ирригоскопии в случаях ракового поражения толстой кишки обнаруживаются неровность контуров кишки в месте поражения, перестройка рельефа ее слизистой оболочки, дефект наполнения в месте опухоли, нарушения пассажа бариевой взвеси. Диагноз подтверждается при эндоскопическом исследовании, которое дополняется взятием биопсии с последующим
гистологическим исследованием полученного материала.
Течение и осложнения. Течение рака толстой и прямой кишки оказывается несколько более благоприятным, чем, например, рака желудка, что связано с относительно медленным ростом опухоли и ее поздним метастазированием. В то же время течение заболевания может осложниться профузным кишечным кровотечением, перфорацией стенки кишки с развитием калового перитонита, непроходимости кишечника.
Лечение. Хирургическое. Его успех всецело зависит от своевременности выявления опухоли. В неоперабельных случаях применяется химиотерапия.
Профилактика рака толстой кишки включает в себя рациональное питание с достаточным содержанием в пищевом рационе растительной клетчатки, борьбу с запорами, своевре-