Когда нужна операция
В случаях, когда консервативные методы лечения не эффективны, показано оперативное вмешательство. В зависимости от формы дисфункции выполняют надрез наружного сфинктера или резекцию шейки мочевого пузыря. Проводятся и другие виды хирургических операций, необходимость которых в каждом конкретном случае определяет врач.
Трансуретральная (через уретру) резекция шейки выполняется в случае гипоактивного мочевого пузыря. Операция проводится эндоскопическим (без полостного разреза) способом под общим или местным (спинальным) наркозом. Некоторое время пациент остаётся под наблюденим врача в условиях стационара. После проведения вмешательства становится возможным опорожнение пузыря посредством лёгкого нажатия в надлобковой области.
Гиперактивная форма дисфункции сопровождается мышечными спазмами тазового дна. Для ослабления их тонуса производят надрез сфинктера — мышцы, удерживающей урину в полости мочевого пузыря. Вследствие этого уменьшается напор струи при опорожнении, что, в свою очередь, нормализует процесс мочеиспускания.
Ткани мочевого пузыря могут быть подвергнуты пластической операции. Это требуется, например, при сморщивании мочевого пузыря вследствие постоянного его переполнения и растяжения стенок (орган сначала увеличивается в размерах, а потом как бы «сморщивается»).
В ряде случаев необходима катетеризация или установка дренажа для отведения мочи. В зависимости от тяжести и формы заболевания эта процедура может быть как временной, так и пожизненной.
Лечение
При нейрогенном расстройстве у детей, врачи используют 2 вида лечения, немедикаментозный и оперативный. Первый предполагает следующее:
- налаживание режима сна и питания;
- контроль над режимом опорожнения;
- упражнения для укрепления тазовых мышц;
- походы к психотерапевту;
- удержание от подвижных игр перед сном;
- регулярные прогулки на свежем воздухе.
Вместе с этим также используется лечение с помощью лазерной терапии, ультразвука, электростимуляции мочевого пузыря и электрофореза одновременно с медикаментами.
Оперативное вмешательство проводится крайне редко. Только в том случае, если все другие методы оказались бесполезными. Еще одной причиной для операции может стать патология, спровоцированная органическими дефектами мочевика.
Диагностика

Для постановки диагноза врач проводит опрос маленького пациента или его родителей на предмет беспокоящих жалоб, количества позывов к мочеиспусканию и объема выделяемой мочи.
Для подтверждения диагноза и получения более детальной информации используют дополнительные диагностические методы, такие как:
- общий и биохимический анализ крови;
- анализ мочи (общий, на наличие бактериальной инфекции, по Зимницкому, по Нечипоренко);
- урография, пиелография;
- рентген, МРТ и КТ органов брюшной полости и мочевыводящей системы;
- инструментальные исследования головного мозга и позвоночника.
Что такое нейрогенный мочевой пузырь у мужчин, если его не лечить?
 Если вы примите решение, характерное, кстати для мужчин, что само пройдёт, то знайте, это заболевание без медицинской помощи не остановить.
Если вы примите решение, характерное, кстати для мужчин, что само пройдёт, то знайте, это заболевание без медицинской помощи не остановить.
А если всё же игнорировать обращение за помощью, то вас ожидают:
- Бесконечное чувство стыда перед окружающими вас людьми, вплоть до развития психических расстройств и попыток суицида.
- Осложнение в виде атрофии пузыря, после чего он сморщивается и склерозируется. К этому осложнению приводят трофические нарушения, возникающие при отсутствии адекватного лечения.
- Уремия — слово звучит красиво, но означает оно хроническую аутоинтоксикацию организма, вызванную большим скоплением мочи от невозможности её выведения. Это осложнение может стать началом развития острой почечной недостаточности.
- Могут сформироваться камни, которые потом закупорят мочеточники. Также не исключено развитие гнойного пиелонефрита, острого бактериального цистита, пузырчато-мочеточникового рефлюкса и даже обратного заброса мочи в почки.
- И опасное для жизни человека состояние — разрыв мочевого пузыря, в результате которого инфицируется брюшная полость и развивается перитонит. В этом случае человеку нужна незамедлительная госпитализация для спасения его жизни.
Чтобы не допустить всех этих ужасов, нужно своевременно начинать лечение. А начинается оно традиционно с диагностики.
Профилактика
В медицине не существует специальных профилактических методов, предупреждающих возникновение нейрогенности мочевого пузыря.
Но ряд мер можно предпринять, чтобы не допустить проблем с мочеиспусканием:
- Необходимо учиться контролировать свои эмоции, избегать ситуаций, способствующих обострению симптома. Для этого можно использовать седативные препараты, посещать психологические тренинги.
- Как можно раньше обратиться к врачу-урологу для снятия проблемы, чтобы не допустить её дальнейшего развития.
- Вести здоровый образ жизни: правильно питаться, полноценно отдыхать, не злоупотреблять физическими нагрузками.
Людям, склонным к развитию синдрома, можно попробовать проводить упражнения по системе Кегеля.
Лечение мужчин
Методы лечения нейрогенного мочевого пузыря у мужчин зависят от типа и тяжести недуга. Гиперактивный МП легче поддаётся лечебному воздействию. Кроме применения препаратов эффективными считаются инъекции ботокса в стенку пузыря или уретры. Также хорошие результаты даёт вытяжка кактуса резинфератоксина и природный алкалоид капсаицин, введённые внутрь органа.
Гипоактивный мочевик труднее поддаётся лечению из-за застойных явлений, к которым нередко присоединяется инфекция и вторичные поражения органа. При лечении гипотонического МП необходимо периодическое либо постоянное использование катетера для регулярного и полного опустошения мочевика. Назначение медикаментозного и/или хирургического лечения — необходимость в этом случае.
Лечение препаратами
 Назначение препаратов зависит от типа заболевания, возраста мужчины, наличия сопутствующих патологий и особенностей организма.
Назначение препаратов зависит от типа заболевания, возраста мужчины, наличия сопутствующих патологий и особенностей организма.
Обычно список препаратов включает в себя:
- Антибактериальные препараты, позволяющие бороться с инфекцией (Фосфомицин, Монурал). Показаны при бактериальном происхождении НМП и застойных явлениях в органе.
- Спазмолитики — спастические препараты, расслабляющие гладкую мускулатуру и снимающие спастические боли (Окисбутин, Но-шпа). Назначаются для снижения мышечного тонуса мочевика.
- Нестероидные противовоспалительные препараты, блокирующие мышечные судороги и болевые ощущения (Ибупрофен, Индометацин). Показаны в качестве симптоматического лечения и для устранения воспалительного процесса.
- Ангиопротекторы — обладают ангиопротективным, сосудорасширяющим и антиагрегантным действием (Трентал, Вазонит). Назначаются для улучшения кровоснабжения органов малого таза.
- Трициклические антидепрессанты, способствуют незначительному увеличению объёма мочевика и уменьшению болевых ощущений (Амитриптилин, Имипрапин). Сокращают частоту позывов к опорожнению мочевика.
- Обезболивающие препараты, купирующие боль (Папаверин, Темпалгин и др.). Назначаются для устранения болевого синдрома различной интенсивности.
Психотерапевтическое лечение
Многие мужчины относятся к данному виду терапии с лёгким пренебрежением и это большая ошибка. Дело в том, что если речь идёт о психогенных причинах болезни, то польза психотерапии в данном случае бесспорна.
Методики следующие:
- Помощь в работе над чувством вины;
- Осознание себя, как человека с крепким внутренним «Я», способным взять на себя ответственность за свою жизнь;
- Формирование состояния, дающего возможность получать от жизни удовольствие;
- Использование метода интегрального нейропрограммирования для обретения энергетического баланса.
Важные рекомендации
 Мужчинам с таким диагнозом придётся изменить свои предпочтения в питании и образе жизни. Питание — диетическое, образ жизни — размеренный. Диетическое питание должно быть максимально щадящим для почек, поскольку болезнь зачастую связана с проблемами мочевыделительной системы.
Мужчинам с таким диагнозом придётся изменить свои предпочтения в питании и образе жизни. Питание — диетическое, образ жизни — размеренный. Диетическое питание должно быть максимально щадящим для почек, поскольку болезнь зачастую связана с проблемами мочевыделительной системы.
Вот основные принципы, которых нужно придерживаться:
- сокращение белковой пищи и соли;
- полный отказ от продуктов, содержащих раздражающие ингредиенты (острые и кислые блюда, копчёности и маринованные продукты, пряности, алкогольные напитки и кофе);
- все блюда необходимо варить или готовить на пару;
- соблюдение питьевого режима (не менее 1.5 литра воды в 24 часа).
А теперь немного о правильном образе жизни, мужчинам нужно:
- стараться больше времени препроводить в состоянии покоя;
- избегать стрессовых ситуаций;
- по возможности сократить физические нагрузки;
- соблюдать нормальный режим сна;
- заниматься лечебной гимнастикой для укрепления органов малого таза.
В чем заключается проблема
Мочевой пузырь предназначен для сбора мочи, при этом у органа имеется своеобразная сигнальная система, отслеживающая объем наполнения, составляющий порядка 150 мл. После того, как в пузыре собирается нужное количество мочи, происходит рефлекторное раздражение его стенок, по нервам передается определенный сигнал, запускающий позыв опорожняться.
У только появившихся на свет младенцев и детей, возраст которых составляет всего несколько месяцев от рождения, мочеиспускание – действие непроизвольное. Однако постепенно у малыша к двум с половиной или к трем годам образуется устойчивая модель мочеиспускания с соответствующими характеристиками:
- Емкость органа возрастает примерно в шесть раз, при этом частота опорожнения пузыря снижается.
- Ребенок в состоянии контролировать уретральные механизмы, отвечающие за весь мочеиспускательный процесс, его начало и конец.
- Появляется возможность торможения рефлекса благодаря ингибиторным субкортикальным и кортикальным центрам.
После того, как возраст детей достигает 1,5 года они в большинстве своем обретают способность ощущать наполненность пузыря. Примерно от трех до пяти лет устанавливается контроль кортикальных центров над субкортикальными. В результате большая часть случаев, когда наблюдается дисфункция мочевыделения относится к возрастной категории от трех до семи лет.
Нейрогенная дисфункция мочевого пузыря у детей классифицируется в соответствии с тяжестью протекания заболевания и в соответствии с тем, какие особенности присущи пузырному рефлексу. В первом случае различают:
- Легкие дисфункции, к которым относят синдром учащенного мочеиспускания на протяжении дня, энурез и стрессовое недержание урины.
- О средней тяжести говорят при наличии синдрома ленивого органа и при гиперрефлекторном мочевом пузыре.
- Под тяжелой дисфункцией подразумевают синдром Хинмана либо синдром Очоа.
Типы расстройств
Если же оценивать, как способен изменяться рефлекс, определяют:
| Вид расстройства | В чем суть проблемы | Особенности |
|---|---|---|
| Гипорефлекторный. | Неврологические нарушения сосредоточены в области крестца. Период наполнения становится длиннее, но фаза опорожнения отсутствует. | Происходит растягивание органа, в результате чего мочевой пузырь способен вмещать около полутора литров урины. Моча часто инфицируется либо начинает перемещаться вверх, в область почек по мочевыводящей системе, что ведет к образованию в них воспалительных процессов. |
| Гиперрефлекторный. | Патологические процессы протекают в ЦНС. Урина при этом не может собираться в пузыре, после попадания в него любого количества жидкости происходит мгновенное мочеиспускание. | Гиперрефлекторный мочевой пузырь характеризуется часто появляющимися позывами к мочевыделению, однако порции выделяющейся урины весьма незначительны. |
| Арефлекторный. | Наиболее тяжелое состояние, во время которого дети не способны к осознанному выведению урины. | Происходит накопление жидкости до максимально возможного объема пузыря, затем происходит самопроизвольное мочеиспускание. |
Нейрогенный мочевой пузырь – лечение
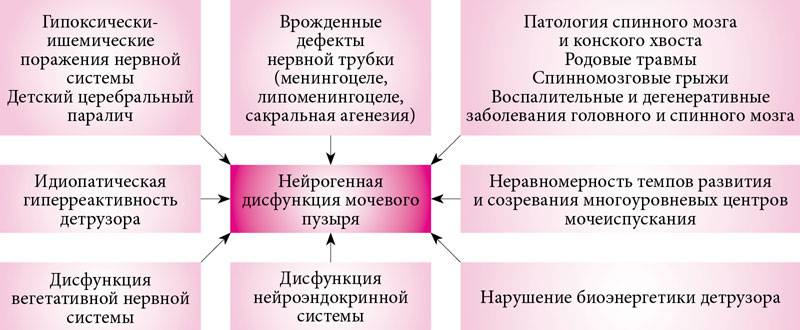
Как лечить нейрогенный мочевой пузырь в конкретном случае – врачи определяют индивидуально. Терапия проводится одновременно несколькими специалистами: урологом, неврологом. Характер врачебных мероприятий и манипуляций полностью зависит от причины заболевания, типа патологии и степени выраженности дисфункции мочевого пузыря.
В составе комплексной терапии используют следующие виды лечения:
- медикаментозное;
- физиопроцедуры;
- хирургическое вмешательство.
Стоит отметить, что гиперактивный мочевой пузырь легче поддается лечению. В таких случаях используют лекарственные средства, способные снижать тонус мышечных волокон мочевого пузыря, активизируя нормальное кровообращение и быстро устраняя гипоксию органов мочевыделительной системы.
Нейрогенный мочевой пузырь – клинические рекомендации
Пациентам с диагнозом нейрогенная дисфункция мочевого пузыря клинические рекомендации выдаются врачами индивидуально. В большинстве случаев классические медикаментозные методы лечения дополняют физиопроцедурами. Назначают их не всегда и не всем. Существует ряд противопоказаний к проведению подобных манипуляций
Врачи всегда обращают внимание на состояние пациента, выраженность симптоматики
В зависимости от этих факторов специалистами могут быть рекомендованы следующие физиопроцедуры:
- лечебная физкультура (упражнения для мышц брюшного пресса и тазовых мышц);
- электростимуляция;
- лазеротерапия;
- гипербарическая оксигенация;
- тепловые аппликации;
- ультразвуковое лечение.
В индивидуальном порядке могут быть рекомендованы:
- тренировка мочевого пузыря;
- нормализация режима питья;
- психотерапия.
https://youtube.com/watch?v=9qcizER0mEg
Нейрогенный мочевой пузырь – препараты
Когда у пациента диагностируется гиперактивная нейрогенная дисфункция мочевого пузыря, лечение разрабатывается на основе медикаментов, снижающих мышечный тонус. Параллельно, в зависимости от характера патологических изменений, могут использоваться и лекарственные средства, активизирующие процессы кровообращения во внутренних органах, что позволяет избавиться от гипоксии.
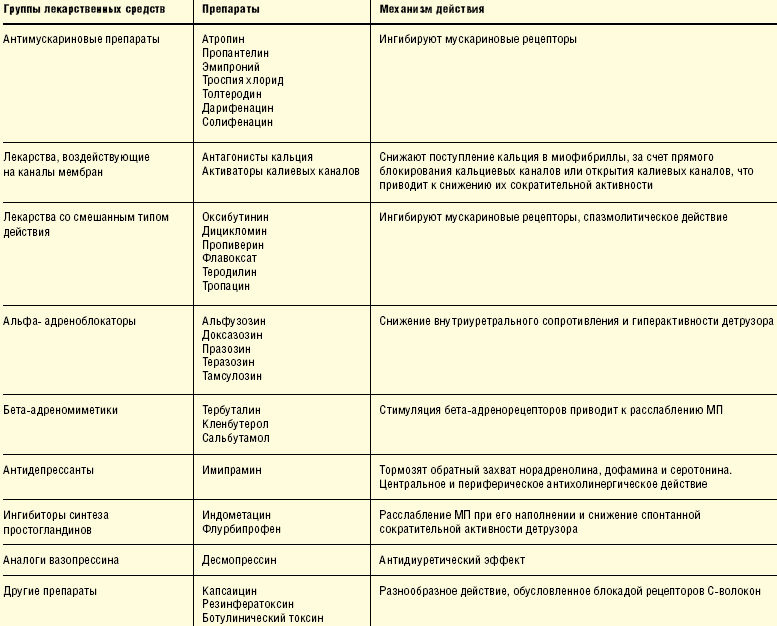
Среди активно используемых групп препаратов для лечения НДМП в гиперактивной форме можно выделить:
- антихолинергические средства – Гиосцин, Оксибутинин, Пропантелин;
- антидепрессанты – Имипрамин;
- антагонисты кальция – Нифедипин;
- альфа-адреноблокаторы – Фентоламин, Феноксибензамин.
Гипоактивный вариант заболевания труднее поддается лечению. Застойные явления создают дополнительный риск для возникновения инфекции, развития вторичных заболеваний мочевыделительной системы. Важную роль при гипотонии мочевого пузыря играет своевременное и полное освобождение органа от образуемой урины. С этой целью пациентам рекомендуют прохождение специальных процедур, проведение наружной компрессии, тренировку мышц мочевого пузыря и тазового дна.
В качестве медикаментов используют:
- М-холиномиметики – Дистигмина бромид, Бетанехол, Ацеклидин (для опорожнения мочевого пузыря);
- альфа-симпатомиметики – Мидодрин (при недержании мочи в момент напряжения).
Питание при нейрогенной дисфункции мочевого пузыря
Нейрогенный мочевой пузырь – диагноз, требующий комплексного подхода
В терапии заболевания немалое внимание уделяют рациону. Лечение гипоактивного мочевого пузыря включает обильное питье, периодическое самостоятельное проведение катетеризации
Диета должна носить мочегонный характер.
При этом необходимо придерживаться следующих принципов:
- Снижение количества потребляемой соли.
- Исключение острой пищи.
- Отказ от жирного, жаренного, копченого, консервированного.
- Уменьшение объемов потребляемых белковых продуктов.
https://youtube.com/watch?v=_esg5Cwtq7I%250D
2 Клиническая картина
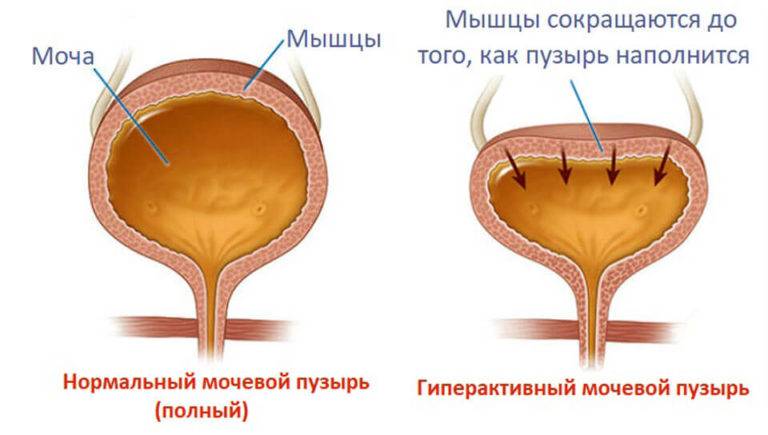
Синдром НДМП проявляется постоянными либо периодическими симптомами. Конкретные признаки зависят от того, в какой форме возникает патология.
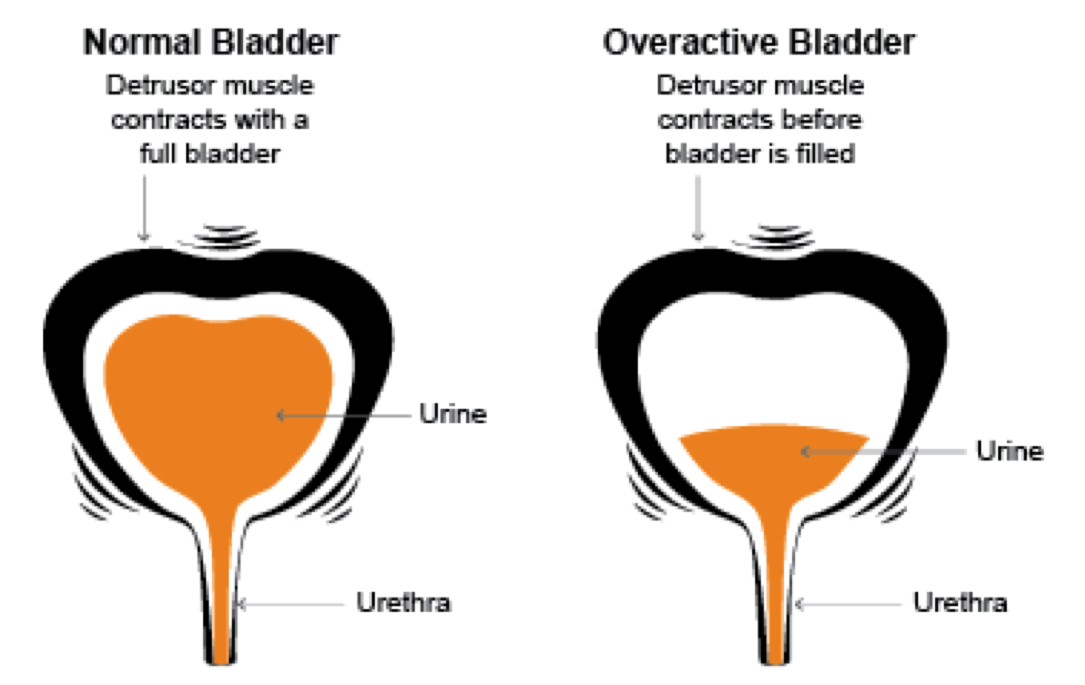
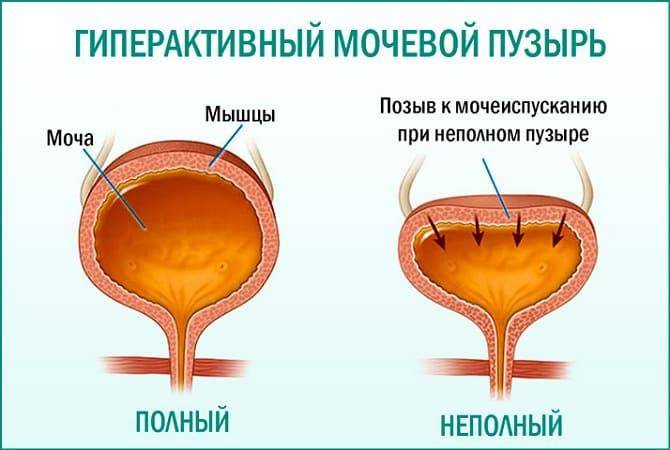
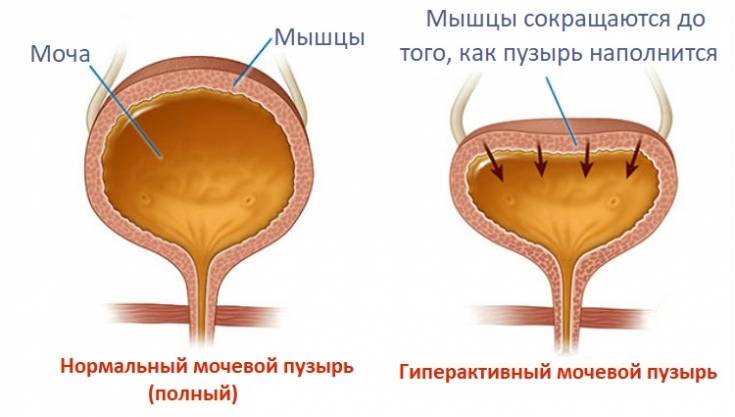
Так, для гиперактивной разновидности характерны приведенные выше признаки — поллакиурия (учащенное мочеиспускание), никтурия (), частые позывы и недержание мочи. Дело в том, что давление внутри мочевого пузыря повышается, и слабость сфинктера не позволяет этому сопротивляться, что вызывает описанные симптомы.
Гиперрефлекторная форма НДМП характеризуется и другими признаками:
- частые спазмы, стремление организма к опорожнению пузыря, даже когда мочи скопилось совсем немного;
- затрудненное начало процесса мочеиспускания;
- появление вегетативных симптомов — потливость, повышенное артериальное давление и т. д.
Гипорефлекторная форма НДМП сопровождается снижением или практически полным отсутствием сократительной активности. Даже при наполненном пузыре моча не выделяется.
Из-за гипотонии давление внутри пузыря не повышается. Вместе с тем, его увеличение необходимо для нормальной работы сфинктера. Результатом становится , возможное только при сильном натуживании, наличие большого объема остаточной мочи, . Если орган растянут, то возможно недержание урины, при котором она самопроизвольно выделяется каплями или небольшими порциями.
При НДМП возможно формирование конкрементов. Камни препятствуют оттоку мочи и могут провоцировать рспространение инфекции. Это нервно-мышечная патология, поэтому возможен спазм сфинктера. В результате последнего возникает пузырно-мочеточниковый рефлюкс, при котором происходит обратный заброс урины в мочеточники и почки. Ситуация приводит к негативным последствиям – развитию воспалительных заболеваний.
4 Методы лечения
Лечение НДМП — достаточно сложный комплекс процедур. Конкретные методы зависят от того, в какой форме протекает заболевание.
В целом терапия заключается в нормализации функции мочеиспускания, сохранении нормального состояния мочевого пузыря и устранении воспалительного процесса, если он уже успел развиться (или в предотвращении распространения инфекции).
Для лечения НДМП применяют различные методы, включая медикаментозное воздействие на нервную систему и оперативное вмешательство.
4.1 Гиперреактивное расстройство
Медикаментозную тактику проводят, когда преобладает поражение симпатической иннервации. Хорошо поддается лекарственной терапии гиперреактивное расстройство. В данном случае используются средства, которые снижают тонус мышц пузыря, нормализуют кровообращение органа и устраняют гипоксию:
- 1. Антихолинергические препараты — средства, которые воздействуют непосредственно на гладкие мышцы. Они увеличивают объем мочевого пузыря, уменьшают количество спонтанных сокращений его мышц, делают более редкими позывы к мочеиспусканию. Часто назначаются Пропантелин, оксибутинин.
- 2. Альфа-адреноблокаторы — лекарства, которые препятствуют прохождению сосудосуживающих импульсов и нормализуют уродинамику (фентоламин, феноксибензамин).
- 3. Антагонисты кальция, которые оказывают сосудорасширяющее действие и снимают спазмы.
- 4. Трициклические антидепрессанты (имипрамин).
Помимо перечисленных препаратов, для лечения используются и другие методы. Считается, что гиперреактивное состояние можно устранить с помощью инъекций ботулотоксина в стенку мочевого пузыря или уретры. Но есть и противопоказания. Таким способом нельзя лечить пациентов при наличии камней в мочевом пузыре.
В дополнение к перечисленным выше препаратам прописывают средства на основе янтарной кислоты, L-карнитин, гопантеновую кислоту, то есть витамины, обладающие свойствами антиоксидантов. В данном случае это помогает снимать воспаление. Для нормализации процесса мочеиспускания важную роль играет психотерапия.
4.2 Гипоактивный синдром НДМП
Гипоактивный синдром НДМП сложнее поддается терапии. Из-за застойных явлений в мочевом пузыре повышается риск развития инфекции и вторичных поражений.
Чтобы этого избежать, нужно нормализовать процесс выведения урины. Для этого применяют такие препараты, как М-холиномиметики (галантамин, Бетанехол хлорид и другие), которые усиливают моторику мочевого пузыря.

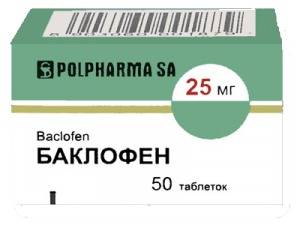
По индивидуальным показаниям могут назначать альфа-адреноблокаторы (диазепам и Баклофен). В случае недержания мочи прописывают препараты альфа-симпатомиметики (мидодрин, имипрамин).
Важна работа с психотерапевтом, необходимо наладить режим труда и отдыха, чтобы обеспечить пациенту полноценный сон. Прописывают и специальные комплексы лечебной физкультуры, упражнения рекомендуется выполнять под контролем медработника, особенно в первое время.
Иногда назначается оперативное лечение. Обычно необходимость возникает при тяжелых травмах и поражениях спинного мозга человека. У операции тоже есть противопоказания
- сужение мочеиспускательного канала;
- нарушение функции сфинктеров;
- повреждения спинного мозга в шейном отделе.
Редко проводят операции людям преклонных лет, поскольку у них НДМП развивается на фоне других заболеваний. После хирургического вмешательства назначают различные физиотерапевтические процедуры.
4.3 Народные средства при различных формах НДМП
Лечение НДМП народными средствами не имеет самостоятельного значения. Но в качестве поддерживающей терапии некоторые травяные отвары применяются.
Можно принимать настой молочая, чтобы нормализовать отток мочи. Готовят его следующим образом:
- 1. Берут 3 ст. л. измельченной травы молочая на 0,5 л воды.
- 2. Настаивают на протяжении часа.
- 3. Пьют настой в течение длительного времени вместо чая.
При раздражении мочевого пузыря можно принимать кукурузные рыльца. Из них готовят чай, добавляя другие лечебные компоненты — плодоножки вишни или черешни:
- 1. Смешивают ингредиенты в равных пропорциях.
- 2. Отбирают 1 ст. л. смеси.
- 3. Заваривают в стакане кипятка. Для улучшения вкуса можно добавлять немного меда.
Рекомендуется принимать отвар укропа. Готовят его следующим образом:
- 1. Берут 1 ст. л. измельченной травы.
- 2. Заливают 200 мл воды комнатной температуры.
- 3. Доводят до кипения.
- 4. Оставляют на медленном огне в течение 5 минут.
- 5. Пропускают отвар через марлю.
- 6. Пьют по 50 мл за полчаса до приема пищи трижды в день.
Перед применением любого народного средства нужно обязательно проконсультироваться с врачом.
Нужно ли соблюдать диету
Диета, исключающая из рациона острую, кислую и другую, раздражающую слизистые внутренних органов, пищу, значительно улучшает качество жизни пациента. Желательно полностью отказаться от соли, задерживающей жидкость в организме, газированных напитков, алкоголя, кислых ягод и фруктов. Все блюда рекомендуется варить, тушить или готовить на пару. В меню обязательно должны присутствовать продукты, содержащие витамины группы В, улучшающие проводимость нервных рецепторов: цельнозерновой хлеб, каши, зелёные овощи, орехи, печень, бобовые. Специалисты рекомендуют лечебное питание по Певзнеру, а именно стол №7.

Диета № 7 предполагает полноценный рацион, не содержащий «вредных» продуктов
Нейрогенный пузырь и дисфункция
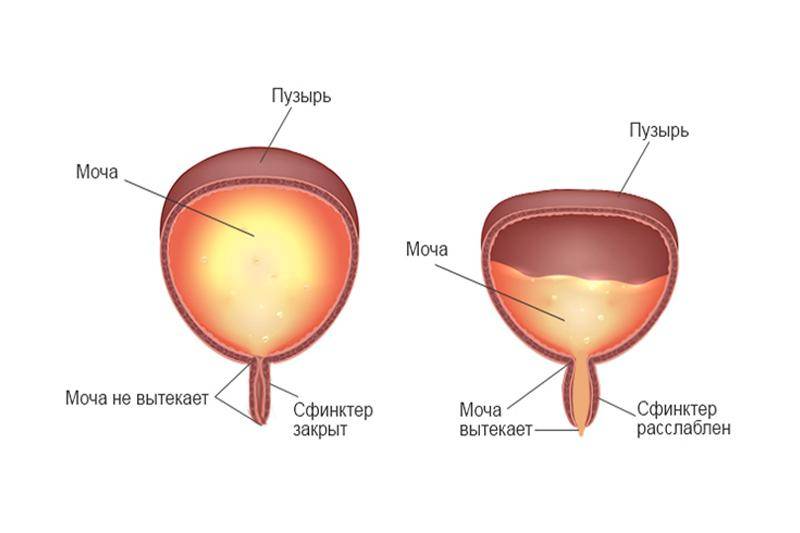
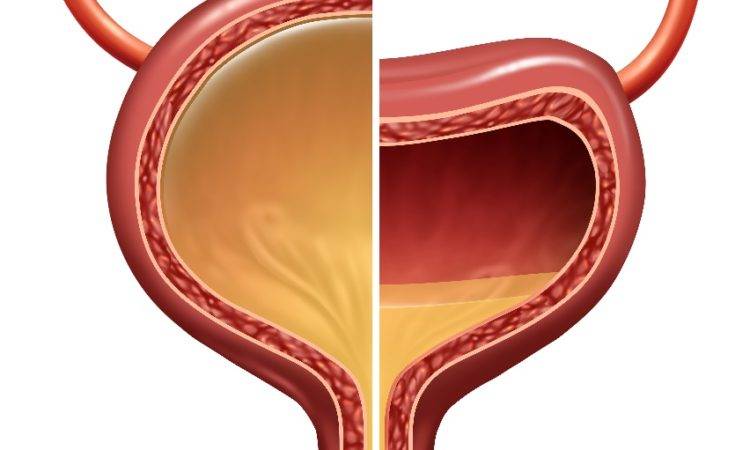
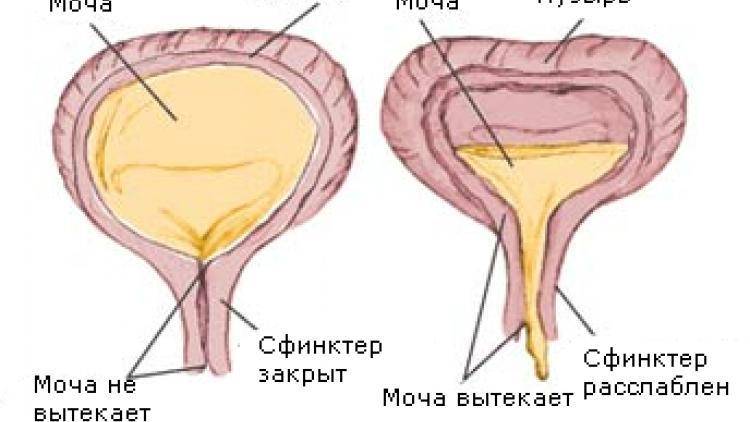
Нейрогенная дисфункция мочевого пузыря выявляется в непроизвольном сокращении мускулатуры стенок органа и выдавливание мочи, когда пузырь еще не наполнился и наоборот, слабое выделение урины при полном мочевом пузыре, буквально каплями. Внешне патология проявляется:
- не контролируемыми вытеканиями малых порций урины при практически пустом мочевом пузыре;
- учащенными ложными позывами в туалет;
- слабым напором струи;
- не полным освобождением.
К трем годам у ребенка полностью формируются отделы мозга в голове и спинного, отвечающие за рефлексорность наполнения мочевого пузыря, график дневных и ночных мочеиспусканий. В норме, когда ребенок спит, не вставая в туалет, и утром опорожняет мочевой пузырь за всю ночь. В период бодрствования он должен 4 – 6 раз пописать.
 В период бодрствования ребенок должен 4 – 6 раз пописать
В период бодрствования ребенок должен 4 – 6 раз пописать
Если утром на постели оказывается мокрое пятно или мама знает, что после последнего посещения туалета прошло мало времени, а штанишки мокрые немного, это один из симптомов нейрогенной дисфункции.
Другая форма заболевания выражается в невозможности помочиться при переполненном мочевом пузыре.
Нейрогенная дисфункция мочевого пузыря у детей классифицируется по тяжести протекания имеет 3 формы. У каждой свои синдромы.
| Форма нейрогенной дисфункции | Синдромы |
| Легкая | энурез, частого мочеиспускания днем, стрессовое неудержание |
| Среднетяжелая | нестабильного мочевого пузыря, ленивого |
| Тяжелая | урофациальный, детрузорно-сфинктерная диссенергия |
При наиболее тяжелой форме дисфункции рефлекс на мочеиспускание у ребенка не возникает в случае полного пузыря и даже когда мочевой пузырь переполнен.
Специалисты различают нейрогенную дисфункцию мочевого пузыря 3 видов.
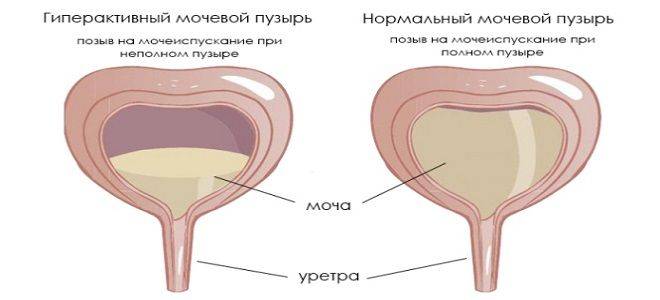
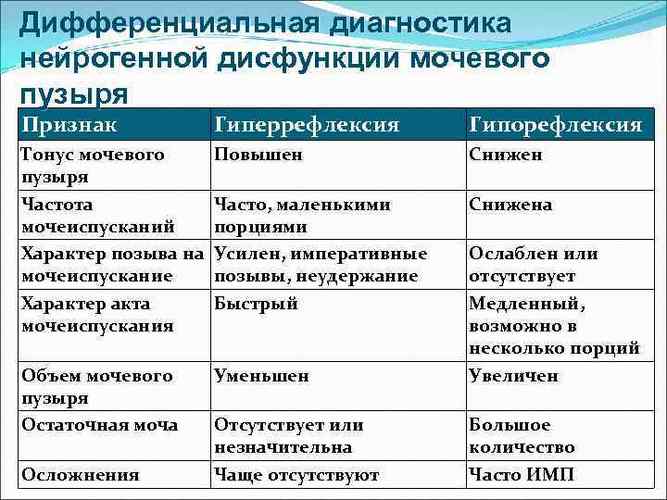
- Гипотония – слабость мышц. Гипорефлекторный мочевой пузырь характеризуется слабым сокращением мышц при выведении урины. Часть мочи остается и пузырь переполняется. В результате происходят непроизвольные выделения мочи.
- Гиперрефлектоный наоборот, сокращается часто во время накопления мочи, когда урина его еще не наполнила и происходит частое выделение урины маленькими порциями.
- При арефлекторном виде дисфункции мышцы наоборот не реагируют на наполнение. В результате количество мочи набирается значительно больше возрастной нормы. ЦНС не контролирует функцию мочеиспускания.
 Боли внизу живота у ребенка свидетельствуют о нарушении функции мочевого пузыря
Боли внизу живота у ребенка свидетельствуют о нарушении функции мочевого пузыря
Нейрогенная дисфункция появляется у детей в возрасте 1 – 4 года. Симптомами болезни являются:
- частые позывы к мочеиспусканию – 10 и больше, или редкие до 3 раз;
- небольшое количество выходящей мочи;
- дискомфорт внизу живота;
- сильное напряжение мышц для полного опорожнения;
- выделение мочи при изменении положении тела с горизонтального в вертикальное.
У детей можно наблюдать дополнительные симптомы в виде вирусных заболеваний почек, патологических запоров, частых воспалений мочеполовой системы.
https://youtube.com/watch?v=zOUsY2MvjDU
Проявление
Рассматриваемое состояние является специфическим нарушением, при котором все пациенты изъявляют жалобы на то, что у них имеются проблемы с процессом выведения биологической жидкости (урины) из организма. Однако стоит понимать, что все признаки, которые будут описаны далее, могут встречаться единично или комплексно, а также имеют разную степень выраженности.
Среди основных симптомов специалисты выделяют следующие:
- Внезапно возникающие позывы к испражнению;
- Ощущение давление в области нижней части живота;
- Отсутствие позыва к мочеиспусканию или же он чрезмерно слабый;
- Неспособность удерживать урину;
- Задержка биологической жидкости в организме;
- Затрудненное мочеиспускание.
Практически все пациенты, при разговоре с урологом, обращают внимание на то, что ранее уверенная струя стала вялой или ослабленной. Также нередко людей мучает ощущение, что орган испражнился не полностью, от чего появляется чувство повышенного давления в животе
Реже люди сталкиваются с тем, что для начала процесса мочеиспускания им следует прикладывать определенные усилия.
Совместно с этим появляется и другая неприятная сопутствующая симптоматика:
- Невозможность совершения акта дефекации;
- Недержание каловых масс;
- Нарушение менструального цикла;
- Снижение уровня сексуального влечения;
- Развитие эректильной дисфункции;
- Паралич или парез нижних конечностей;
- Формирование трофических язв и пролежней;
- Изменение походки у человека;
- Колебания температурной и болевой чувствительности ног.
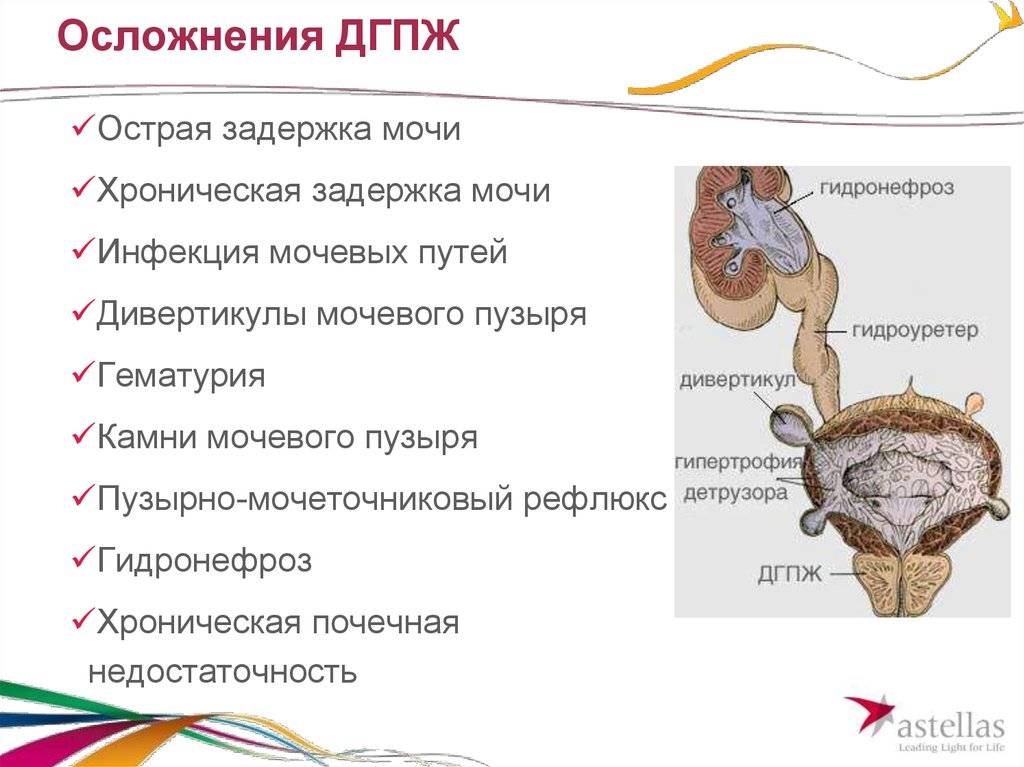
В тех ситуациях, когда нервно-мышечная дисфункция мочевого пузыря своевременно не диагностирована, и патология прогрессирует, в процесс могут быть вовлечены верхние отделы этой системы. Это становится причиной того, что к описанной симптоматике присоединяются состояния, характерные для поражения почек: повышение температуры тела, боль в поясничном отделе спины, потеря аппетита, сухость в ротовой полости, тошнота и рвота (ХПН).
Сопровождающая заболевание симптоматика
Клиническая картина при развитии нейрогенного мочевого пузыря включает различные расстройства мочеиспускания. Их степень тяжести зависит от течения и развития болезни, на базе которой расстройства сформировались. Так, если речь идет о гиперрефлекторном органе, симптомы могут быть следующими:
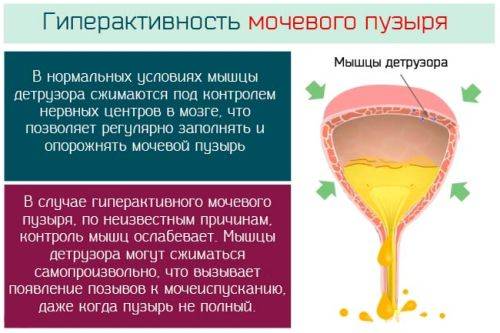
- Частые походы в туалет – их количество может составить восемь и больше раз на протяжении 24 часов.
- Внезапно возникающие позывы, отчего ребёнку приходится срочно посещать санузел.
- Даже если пузырь опорожнился, объем выделенной урины патологически мал.
- Может наблюдаться энурез либо дневное недержание урины.
- При этой форме патологии отсутствует возможность накопления достаточного количества жидкости.
При гипорефлекторном пузыре симптомы включают очень редкие мочеиспускания, которые не превышают 1-3 раз на протяжении 24 часов. При этом количество выделяемой мочи патологически велико и способно достигать 1,5 литра. Однако само выделение урины вялое, остается чувство, что мочеиспускательный канал вывел жидкость не в полной мере. И это действительно так – исследования пузыря после того, как ребенок опорожняется, показывают, что в нем остается порядка 400 мл мочи.
При нейрогенном мочевом пузыре может развиться синдром дневного учащенного мочевыделения. Симптомы при этом следующие – появляется внезапное стремление к опорожнению органа, между ними проходит от 15 до 20 минут. Сам процесс выделения мочи не сопровождается болью. Такая симптоматика длится от двух суток до примерно 60 дней и регрессируют самостоятельно.

При ленивом пузыре характерной особенностью патологии является совокупность недержаний с редкими мочеиспусканиями, может наблюдаться инфекционное заражение мочевыводящих протоков и появление запоров. Если речь идет о постуральном нейрогенном органе, непроизвольное выделение мочи наблюдается днем после того, как тело переходит из горизонтальной в вертикальную позицию, в ночное же время работа мочевыделительной системы не нарушена. Расстройства во многом зависят от пола ребенка:
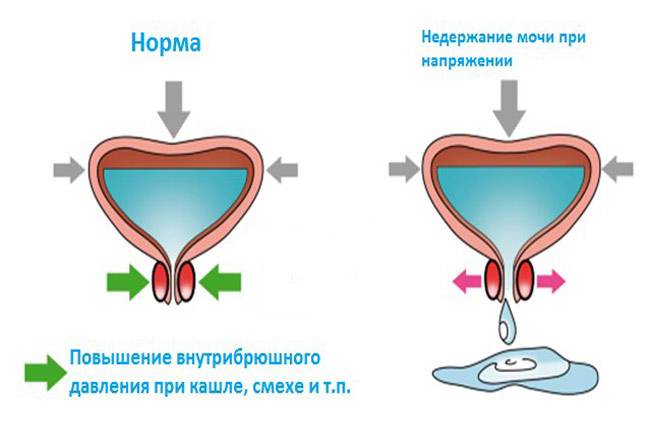
- Так, стрессовое недержание гораздо чаще диагностируется у девочек в подростковом возрасте. Эта форма нарушения характеризуется самопроизвольным выделением небольших объемов урины.
- Непроизвольное мочевыделение при смехе тоже больше свойственно детям женского пола в пубертатном периоде. При этом объемы жидкости при сильном смехе могут быть как небольшими, так и полностью опустошать пузырь.
- Энурез, представляющий собой ночное мочеиспускание мочи во время сна, чаще наблюдается у мальчиков.
Признаки синдрома Хинмана включают недержание вне зависимости от времени суток, рецидивирующее инфекционное инфицирование мочевыводящих протоков, наличие запоров хронического течения наряду с самопроизвольными испражнениями. При этом неврологические нарушения и аномалии мочеполовой системы отсутствуют, а в психическом плане наблюдается нехватка индивидуальности.
При синдроме Очоа предрасположенность к рассматриваемому расстройству наследственная и чаще наблюдается у мальчиков, возраст которых составляет от трех месяцев до шестнадцати лет. В числе проявлений самопроизвольное выделение мочи в ночное либо дневное время, инфицирование мочевыводящих путей, запоры хронического течения. Высок риск формирования осложнений – может развиться симптоматическая артериальная гипертензия либо хроническая почечная болезнь.
Как осуществляется контроль мочеиспускания?
Малый пузырь — это орган, располагающийся в малом тазу, контактирующий с прямой кишкой, маткой у женщин и предстательной железой у мужчин.
Содержит 3 слоя:
- наружный соединительнотканный;
- средний мышечный;
- внутренний слизистый.
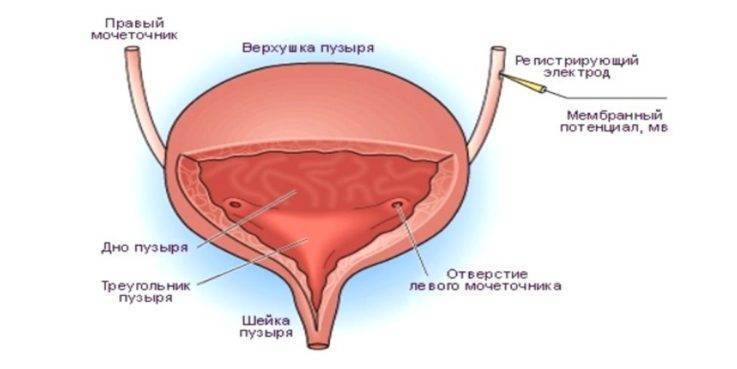
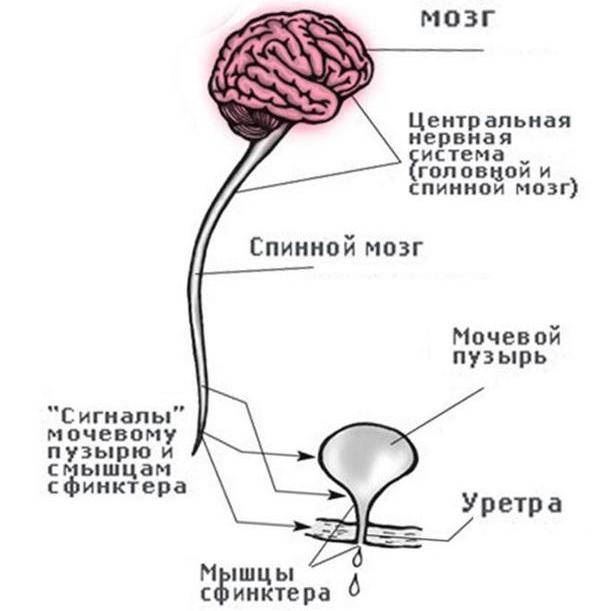
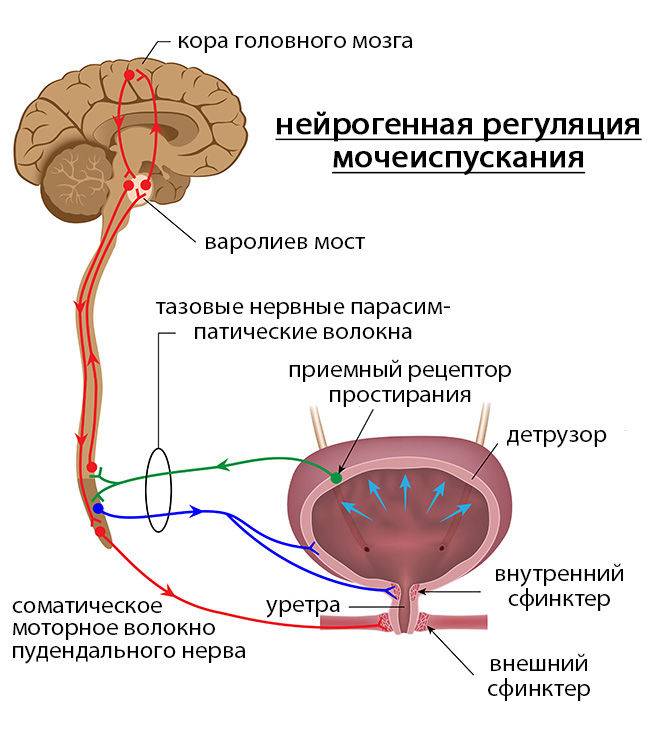
Основная функция — временное хранение мочи и её вывод через уретру (мочеиспускательный канал). Процесс выведения напрямую зависит от деятельности двух главных мышц — детрузора и сфинктера. Последний относится к скелетной мускулатуре и может контролироваться сознанием человека. Детрузор, в свою очередь, является гладкой мышцей и подчиняется только вегетативной нервной системе, состоящей из нервных ганглиев (узлов) и других образований.
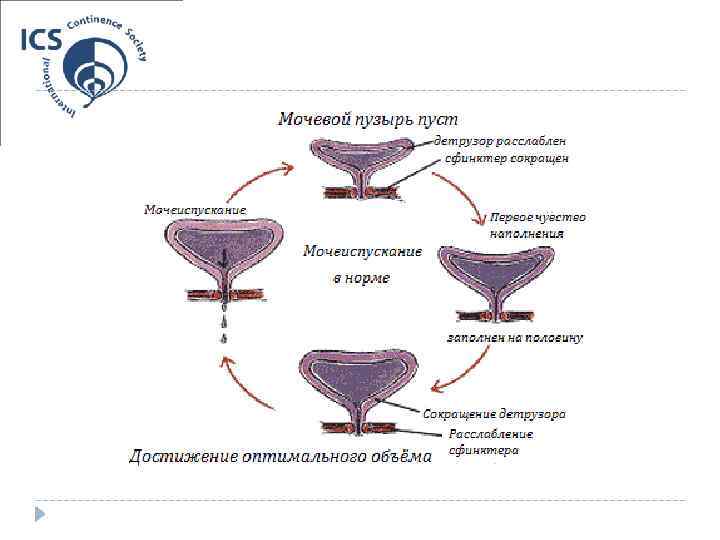
Процесс мочеиспускания является очень точной и отлаженной системой, точность которого зависит от множества факторов. Пусковым механизмом служит накопление определённого количества мочи (в среднем около 150 — 200 мл). Происходит раздражение детрузора, сигналы от которого распространяются сначала в спинной, а затем и в головной мозг.
В ответ последний посылает импульс в крестцовый отдел спинного мозга, где формируются два окончательных сигнала — на сокращение детрузора и расслабление сфинктера. Если программа успешно реализуется на всех этапах, то мочевой пузырь способен полностью опорожниться.
До двух лет ребёнок только учится контролировать работу данной системы, и в 3 — 4 года процесс мочеиспускания уже должен осуществляться осознанно.